2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
В конце апреля 2019 года ООН опубликовала поворотный по своей значимости отчет о масштабах и последствиях одной из глобальных проблем человечества – развития у опасных инфекций устойчивости (резистентности) к лекарствам, в том числе к антибиотикам. 700 тысяч человек ежегодно умирает из-за инфекций, вызванных микробами, которые стали невосприимчивыми к действию лекарственных препаратов. По прогнозам ученых, через 10 лет жертвами антибиотикорезистентности каждый год будут более 10 млн человек.
В этой статье старший научный сотрудник ФГБУ «ВГНКИ» Дмитрий Макаров рассказывает о причинах и масштабах проблемы и дает рекомендации, как избежать заражения опасными устойчивыми инфекциями.
Что такое антибиотикорезистентность?
Антибиотикорезистентность – это способность микробов противостоять действию антимикробных средств, в том числе антибиотиков. С 2000-х годов Всемирная организация здравоохранения называет антибиотикорезистентность одной из самых серьезных угроз для здоровья животных и человека.
Каждый год в мире более 700 тысяч человек умирает от инфекций, вызванных устойчивыми микробами. Для других пациентов удлиняется время госпитализации. Известный британский экономист профессор лорд Джим О’Нил прогнозирует, что через 30 лет от устойчивых микробов будет умирать уже 10 миллионов человек в год. Экономический ущерб исчисляется миллиардами долларов. Колоссальный урон наносится и отрасли животноводства.
При этом масштаб проблемы в мире неуклонно растет. В начале этого года в медицинском журнале The Lancet опубликована статья; авторы оценили, что урон для жизни и здоровья населения Европы от устойчивых инфекций с 2007 по 2015 год удвоился. Воспаление легких, дизентерия, сепсис, туберкулез, малярия – это всего лишь несколько болезней, при лечении которых врачи сталкиваются с устойчивостью возбудителей к антибиотикам.
Обнаруживают все больше патогенных бактерий с устойчивостью сразу к нескольким группам антибиотиков и даже так называемых ПАНРЕЗИСТЕНТНЫХ, т. е. устойчивых ко всем используемым против них препаратам. Если раньше такие бактерии находили только в больницах, то сейчас их находят даже в продуктах питания.
е. устойчивых ко всем используемым против них препаратам. Если раньше такие бактерии находили только в больницах, то сейчас их находят даже в продуктах питания.
Как микробы становятся устойчивыми к антибиотикам?
Антибиотикорезистентность возникла и развивалась еще ДО открытия антибиотиков человеком.
Миллиарды лет бактерии вырабатывали вещества для борьбы с другими бактериями – антибиотики. Другие микроорганизмы, в свою очередь, приобретали механизмы защиты от таких соединений. Таким образом, антибиотикорезистентность – это древнее явление.
Она всегда определяется генами и передается из поколения в поколение. Ученые нашли такие гены даже в арктической вечной мерзлоте возрастом 30 тысяч лет и в образцах кишечной микрофлоры Тирольского человека. Это найденная в Альпах мумия возрастом более 5 тысяч лет. И сейчас в окружающей среде и у диких животных устойчивые бактерии и гены устойчивости встречаются повсеместно.
Микробы становятся устойчивыми к антибиотикам либо в результате случайного изменения генов – мутаций, либо в результате передачи генов устойчивости от другого микроба, который уже обладает этим свойством.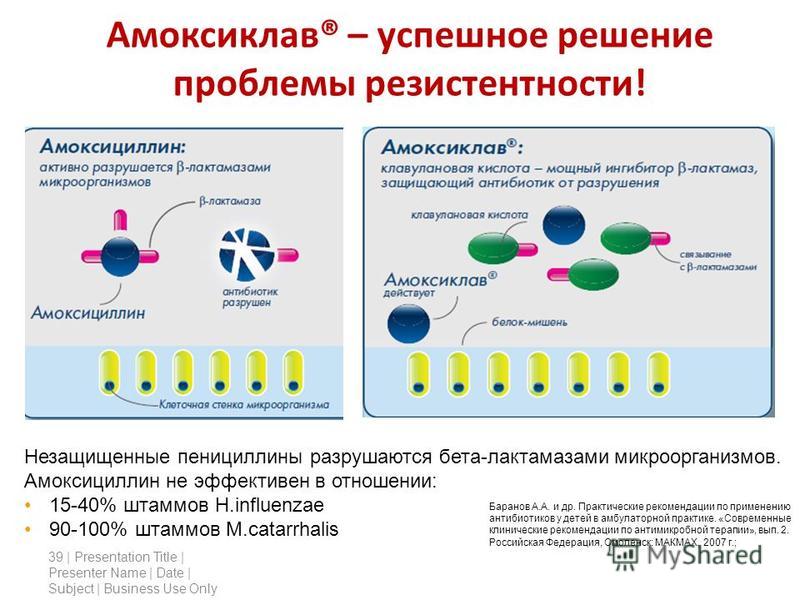 Даже если устойчивость приобрели безобидные бактерии, населяющие кишечник животных или человека, или свободные бактерии в окружающей среде – эти гены могут передаться оказавшимся рядом болезнетворным бактериям.
Даже если устойчивость приобрели безобидные бактерии, населяющие кишечник животных или человека, или свободные бактерии в окружающей среде – эти гены могут передаться оказавшимся рядом болезнетворным бактериям.
Если на группу бактерий (популяцию) в организме человека, животного или в окружающей среде воздействует антимикробное средство, в такой популяции выживают только устойчивые бактерии. Выиграв конкурентную борьбу, они размножаются, распространяются и передают свои гены дальше. Это явление под названием «селективное давление» и определяет опасность использования антибиотиков.
Когда впервые появилась проблема?
На момент внедрения антибиотиков в практику устойчивость к ним бактерий была редким явлением. Это привело к беспрецедентному прорыву в медицине.
Однако специалисты уже тогда понимали, что долго такое благоденствие не продлится. Еще сэр Александр Флеминг, первооткрыватель пенициллина, первого антибиотика, в лекции по случаю вручения ему Нобелевской премии в 1945 году предупреждал об опасности приобретения патогенными бактериями устойчивости к пенициллину.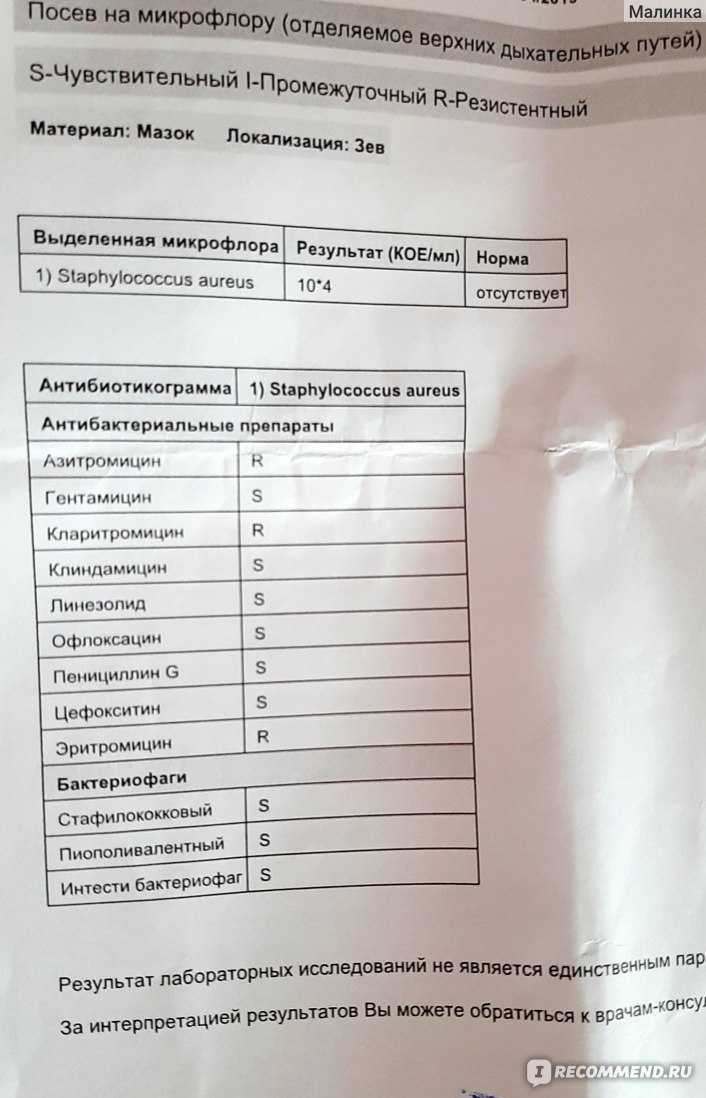
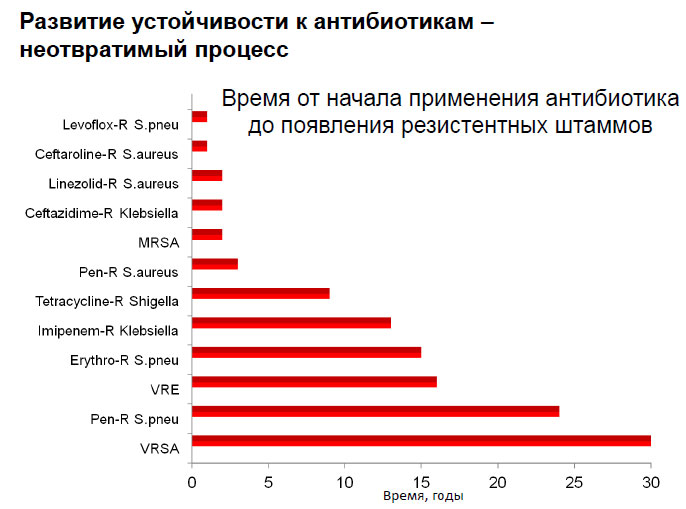
С учетом масштабов применения антибиотиков в животноводстве и медицине, рост и распространение устойчивости были всего лишь вопросом времени. Довольно долго ущерб от резистентности сдерживался открытием новых антибиотиков. Но если в период «антибиотикового бума» середины ХХ века в год ученые открывали десятки новых препаратов, то с начала XXI века медицина получила всего два новейших класса антибактериальных препаратов.
Применение антибиотиков в медицине и животноводстве
У проблемы антибиотикорезистентности есть две стороны: медицинская и ветеринарная. Конечно, основная проблема для здравоохранения – это применение антибиотиков в медицине, в особенности неправильное: например, назначения в отсутствие показаний, безрецептурная продажа и самолечение, изобилие контрафактных и некачественных антибиотиков.
Распространению резистентности способствует и то, что в развивающихся странах значительно возросла доступность препаратов для населения, а также все более активное перемещение по миру людей, животных, обмен продуктами питания и другими товарами, а с ними – и устойчивыми микроорганизмами.
Но и сельское хозяйство играет немаловажную роль в процессе развития и распространения резистентности.
На животноводство приходится приблизительно ¾ производимых в мире объемов антибактериальных средств. При этом большинство классов антимикробных средств – общие для медицины и ветеринарии. В сельском хозяйстве их используют для профилактики и лечения инфекций животных и даже в качестве стимуляторов роста.
Да-да, никто точно не знает как, но небольшое количество антибиотиков, добавляемое в корм скоту, действительно способствует увеличению привесов. Однако самая большая опасность для здоровья населения как раз и скрывается в таком постоянном использовании малых доз антибиотиков.
В хозяйствах появляются и распространяются устойчивые бактерии. Среди них есть и зоонозные, то есть те, которые могут вызывать заболевания как животных, так и человека.
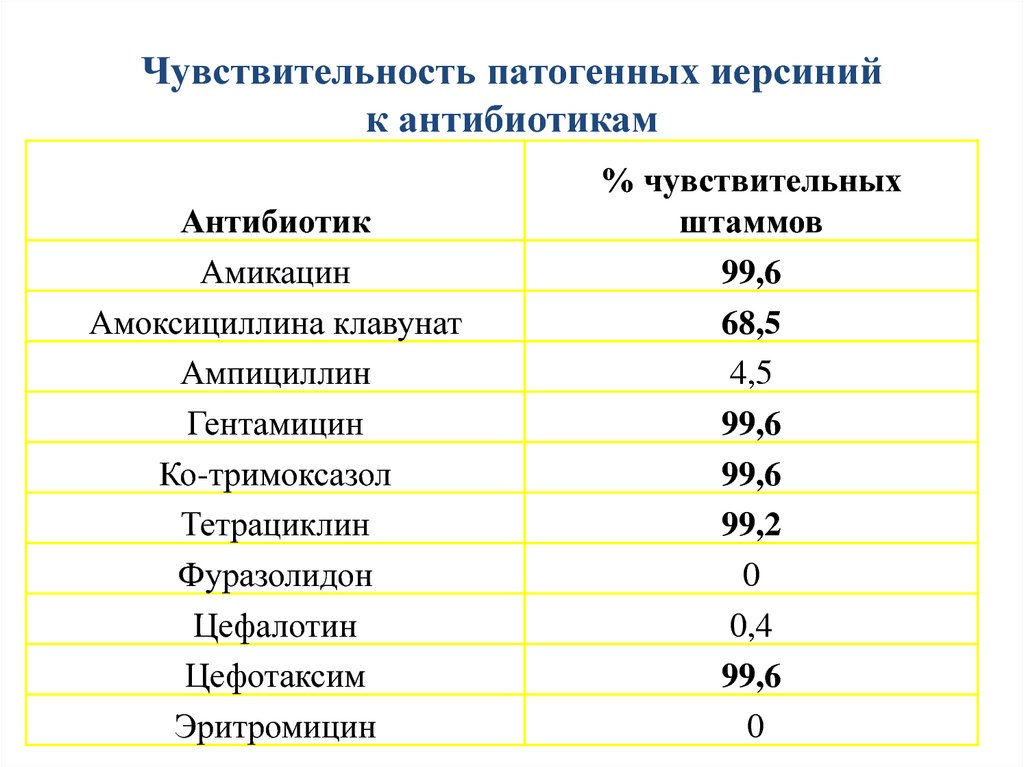
Сальмонеллез, кампилобактериоз, колибактериоз, йерсиниоз… Эти инфекционные заболевания чаще всего характеризуются тошнотой, рвотой, диареей и сильными болями в течение нескольких дней. Намного опаснее зоонозные инфекции для людей с ослабленным иммунитетом, детей и пожилых, а некоторые штаммы вируса могут привести к летальному исходу. В тяжелых случаях для лечения необходимы антибиотики, поэтому заражение устойчивыми бактериями особенно опасно.
Намного опаснее зоонозные инфекции для людей с ослабленным иммунитетом, детей и пожилых, а некоторые штаммы вируса могут привести к летальному исходу. В тяжелых случаях для лечения необходимы антибиотики, поэтому заражение устойчивыми бактериями особенно опасно.
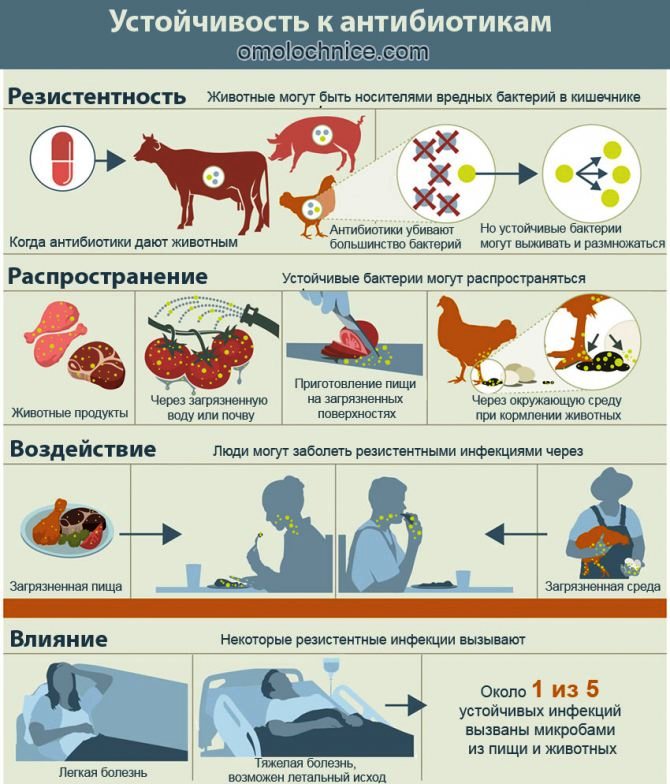
Возникающие в хозяйствах устойчивые бактерии заражают людей тремя основными способами:
– Через продукцию животноводства. Часто причиной заражения является плохо прожаренный фарш, сырые куриные яйца и молоко, но источниками заразы могут быть даже овощи с фруктами.
– Через контакт с зараженными животными – в зоне риска в первую очередь работники животноводческих предприятий.
– Через воду, почву и другие компоненты окружающей среды, животных-переносчиков, таких как насекомые, грызуны.
Вклад в проблему вносят, вероятно, и остатки антибиотиков в продуктах питания животного происхождения, способствуя селекции устойчивых бактерий в организме потребителей.
Бывает и так, что антибиотик снижает эффективность в медицине исключительно из-за его применения в животноводстве. Хороший пример – колистин. Долгое время этот препарат против кишечной палочки почти не применяли в медицине из-за тяжелых побочных эффектов, но его активно использовали в качестве стимулятора роста для скота. Однако, несмотря на побочные эффекты, препарат недавно был отнесен к резервным антибиотикам для людей, то есть таким, которые применяют, когда ничего другое уже не помогает.
Хороший пример – колистин. Долгое время этот препарат против кишечной палочки почти не применяли в медицине из-за тяжелых побочных эффектов, но его активно использовали в качестве стимулятора роста для скота. Однако, несмотря на побочные эффекты, препарат недавно был отнесен к резервным антибиотикам для людей, то есть таким, которые применяют, когда ничего другое уже не помогает.
В Китае несколько лет назад колистин в медицине не использовали совсем, но неожиданно в госпиталях одного города врачи обнаружили устойчивую к нему кишечную палочку. Сравнив гены бактерий из больниц и с окрестных ферм, ученые выяснили: устойчивая к колистину кишечная палочка появилась на фермах и была занесена в больницы на лапках мух.
В результате в Китае запретили добавлять колистин в корм скоту для увеличения привесов.
Что мировое сообщество предпринимает для решения проблемы
Стратегия борьбы с устойчивостью к антибиотикам сегодня есть во многих странах, в том числе в сфере животноводства. Здесь им помогают организации, такие как Всемирная организация здравоохранения (ВОЗ) и Всемирная организация здравоохранения животных (МЭБ), которые разрабатывают стратегии борьбы и полезные рекомендации.
Здесь им помогают организации, такие как Всемирная организация здравоохранения (ВОЗ) и Всемирная организация здравоохранения животных (МЭБ), которые разрабатывают стратегии борьбы и полезные рекомендации.
Основа таких мер, конечно же, – это ограничение применения антибиотиков за счет разумного и рационального их использования. Многочисленные научные исследования показали, что снижение применения антибиотиков ведет и к снижению распространения устойчивых бактерий.
В сфере животноводства ключевые пункты стратегий – это ограничения использования важных для медицины препаратов, таких как уже упоминавшийся колистин, ципрофлоксацин, цефалоспорины последних поколений, которые следует использовать только в том случае, если ничего другого животному уже не поможет, но никак не для профилактики или стимуляции роста.
Другой важный пункт – соблюдение правил санитарии, которое предотвращает занос инфекций.
Хорошее подспорье в профилактике и борьбе – это средства, альтернативные действию антибиотиков: вакцины, бактериофаги, пробиотики, эфирные масла растений и так далее.
Важно и обучение ветеринарных врачей грамотному назначению антимикробных препаратов.
Лидеры по снижению использования антибиотиков в животноводстве – страны Европы: Нидерланды, Дания, Норвегия, Франция, Бельгия, Германия и другие. Работают над этим и страны Азии, например Япония и Таиланд. США больше рассчитывают на открытие новых антибиотиков.
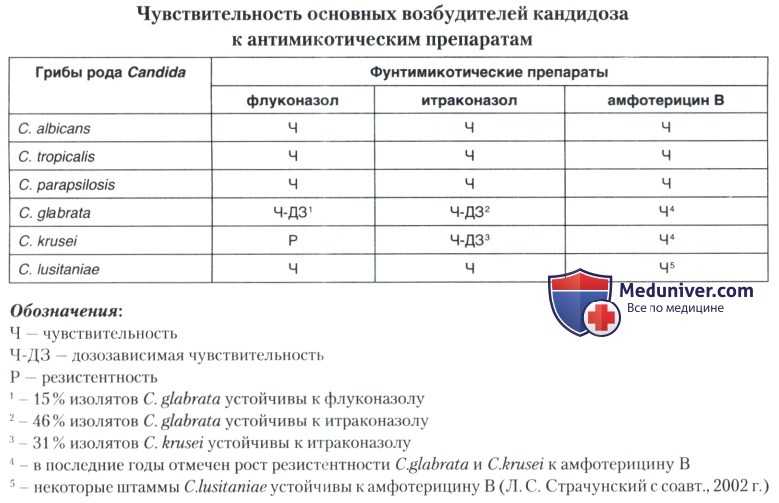
Россией уже принята собственная Стратегия противодействия антибиотикорезистентности, составленная в соответствии с международными принципами. Исследования в рамках этой стратегии проводит в том числе наш институт – подведомственный Россельхознадзору Всероссийский государственный Центр качества и стандартизации лекарственных средств для животных и кормов. Мы проводим научную работу, в которой изучаем устойчивость зоонозных бактерий ко всем группам антибиотиков. Бактерий – сальмонелл, кампилобактера, кишечную палочку, энтерококков – мы выделяем из продуктов питания животного происхождения и получаем от разных видов животных (коров, свиней и даже оленей) и птицы.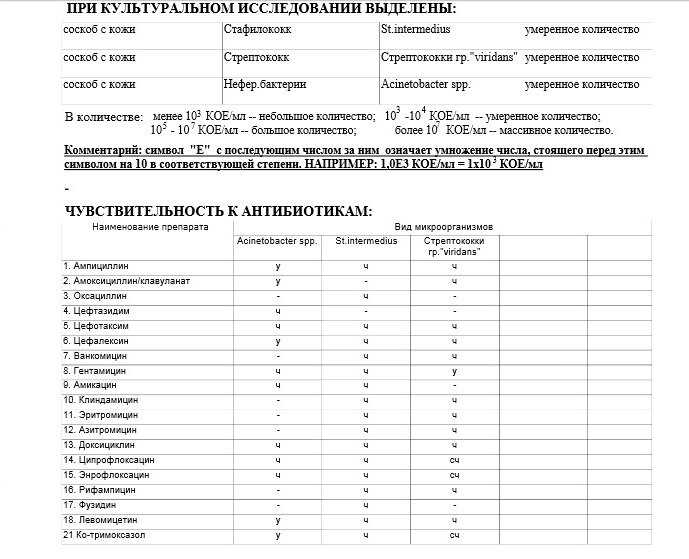
Как же снизить риск заражения устойчивыми бактериями?
Необходим помнить, что один из основных путей заражения – пищевой. Чтобы обезопасить себя от пищевых инфекций, необходимо соблюдать несколько несложных правил, сформулированных ВОЗ:
 Соблюдайте простые правила гигиены и следите за здоровьем ваших питомцев.
Соблюдайте простые правила гигиены и следите за здоровьем ваших питомцев.Дмитрий Макаров, Анастасия Мазнева
\n
\nУстойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
\n
\nСледствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
\n
\nНеобходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
\n
\n
\nУстойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
\n
\nТам, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
\n
\nВ отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
\n
\n
\nУстойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними.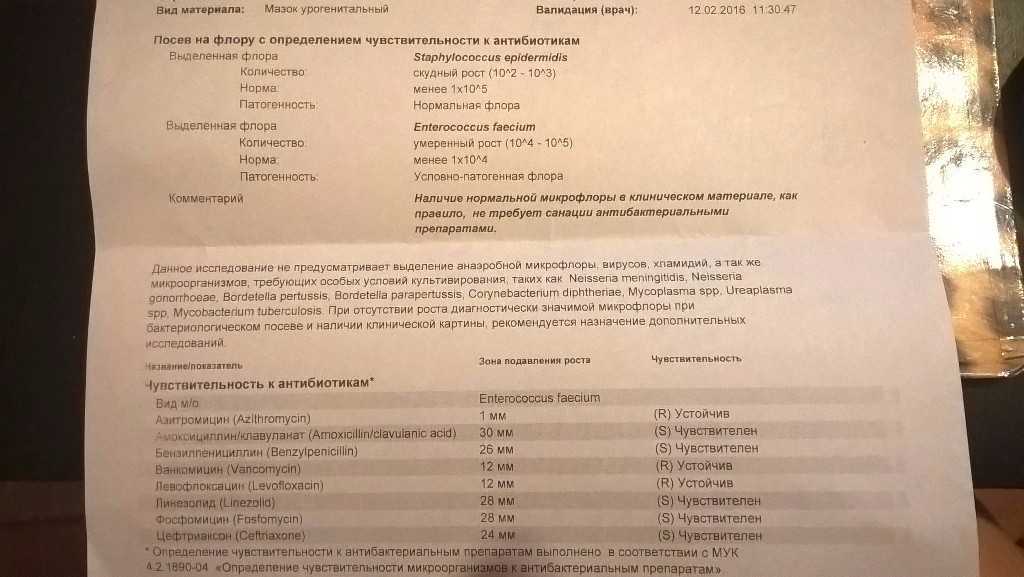 Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
\n
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
\n

\n
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
\n
\n
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
\n

\n
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
\n
\n
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
\n

\n
\n
\nХотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
\n
\nС учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.
\n
\n
\nВ тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты.2012/39/39.jpg) Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
\n
\nУстойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.
\n
\n
\nРешение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
\n
\nГлобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
\n
\n
\nСобравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
\n
\nВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
\n
\n
\nЭта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
\n
\n
\nДанная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
\n
\n
\nЭта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
\n
\n
\nГенеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
","datePublished":"2020-07-31T15:13:00.0000000+00:00","image":"https://cdn.who.int/media/images/default-source/imported/resistance-antibiotics-jpg.jpg?sfvrsn=68a49229_0","publisher":{"@type":"Organization","name":"World Health Organization: WHO","logo":{"@type":"ImageObject","url":"https://www.who. int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2020-07-31T15:13:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/ru/news-room/fact-sheets/detail/antibiotic-resistance","@context":"http://schema.org","@type":"Article"};
int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2020-07-31T15:13:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/ru/news-room/fact-sheets/detail/antibiotic-resistance","@context":"http://schema.org","@type":"Article"};

Антибиотики используются для профилактики и лечения бактериальных инфекционных заболеваний. Устойчивость к антибиотикам развивается в случае изменения бактерий в ответ на применение этих препаратов.
Устойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
Следствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
Необходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
Устойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Там, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
В отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
Устойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними. Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:

Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
Хотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
С учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.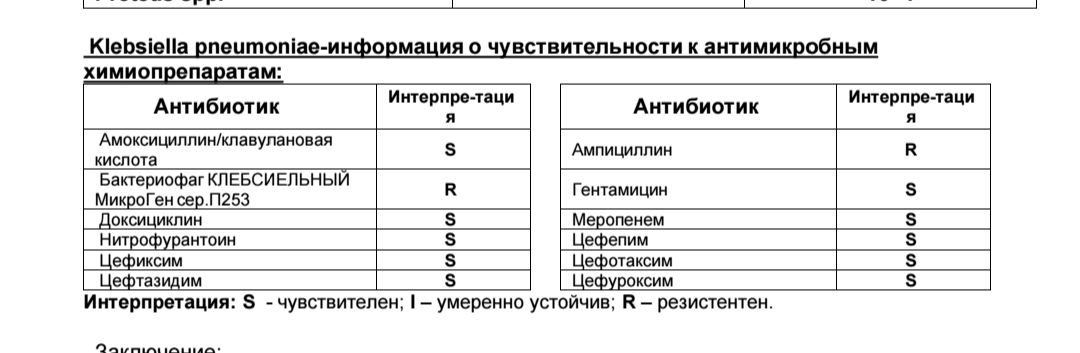
В тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Устойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.
Решение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
Глобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
Собравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий.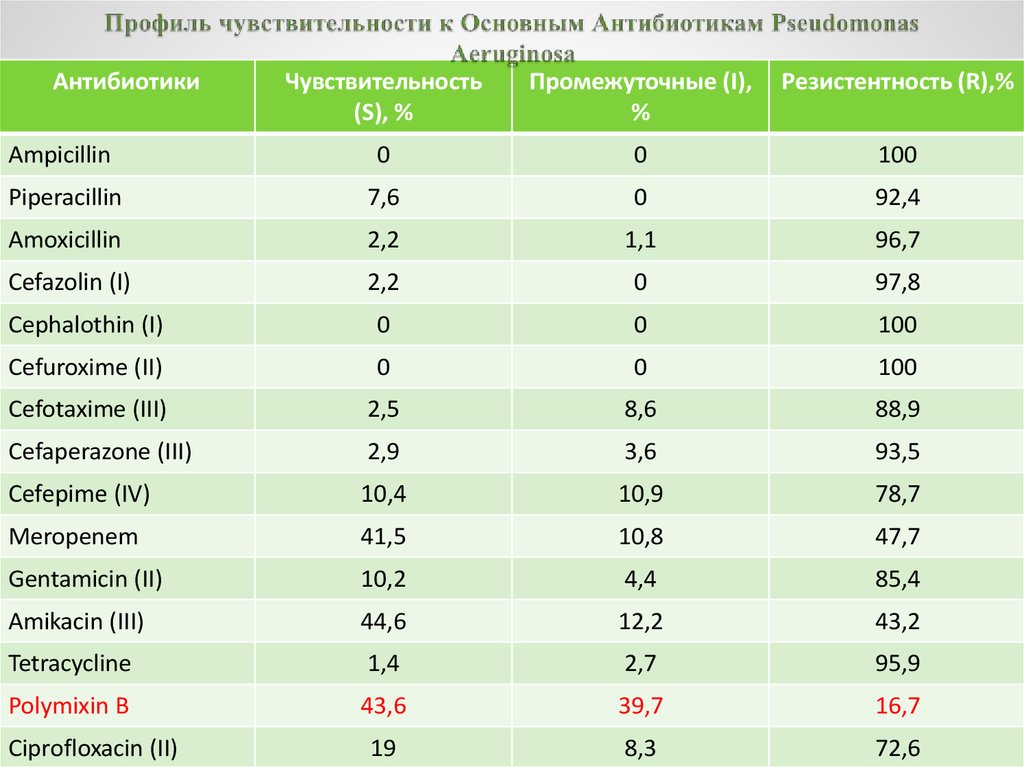 ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
ВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
Эта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
Данная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
Эта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
Генеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
США потеряли прогресс в борьбе с устойчивостью к противомикробным препаратам в 2020 году, в значительной степени из-за последствий пандемии COVID-19.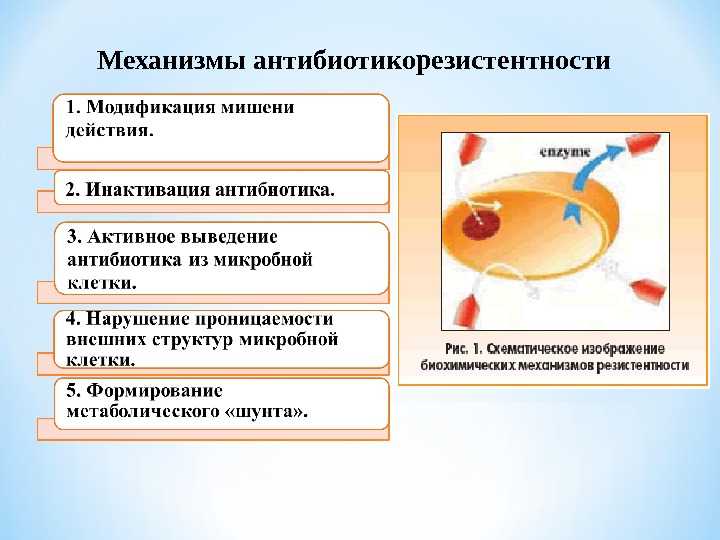 CDC COVID-19: Влияние США на устойчивость к противомикробным препаратам, специальный отчет 2022 г. [PDF — 44 страницы], пришел к выводу, что угроза инфекций, устойчивых к противомикробным препаратам, не только все еще существует, но и усугубилась.
CDC COVID-19: Влияние США на устойчивость к противомикробным препаратам, специальный отчет 2022 г. [PDF — 44 страницы], пришел к выводу, что угроза инфекций, устойчивых к противомикробным препаратам, не только все еще существует, но и усугубилась.
В течение первого года пандемии более 29 400 человек умерли от устойчивых к противомикробным препаратам инфекций, обычно связанных со здравоохранением. Из них почти 40% людей заразились во время пребывания в больнице.
Общее бремя смертности от устойчивости к противомикробным препаратам в стране может быть намного выше, но пробелы в данных, вызванные пандемией, препятствуют такому анализу. CDC не хватает данных для девяти из 18 патогенов, перечисленных в его отчете об угрозах AR за 2019 год. Оценки CDC за 2019 год по-прежнему являются самыми убедительными данными, отражающими бремя устойчивости к противомикробным препаратам в США: ежегодно в США продолжает возникать не менее 2,8 миллиона инфекций, устойчивых к противомикробным препаратам, и в результате умирает более 35 000 человек.
В 2019 годуОтчет об угрозах AR, CDC сообщил, что общенациональные инвестиции в профилактику снизили смертность от инфекций, устойчивых к противомикробным препаратам, на 18% с 2012 по 2017 год. Данные CDC показывают, что это снижение продолжалось до 2020 года. Но пандемия привела к более устойчивым инфекциям, увеличению использования антибиотиков и меньше данных и профилактических действий.
Эта неудача может и должна быть временной. При наличии надлежащих ресурсов США могут продолжать создавать устойчивые системы общественного здравоохранения и здравоохранения, чтобы защитить нашу страну от устойчивости к противомикробным препаратам.
В медицинских учреждениях США зарегистрировано больше связанных с оказанием медицинской помощи инфекций, устойчивых к противомикробным препаратам, особенно в больницах. Больницы лечили более тяжелых пациентов, которым требовалось более частое и длительное использование медицинских устройств, таких как катетеры и вентиляторы. Больницы также столкнулись с проблемами с поставками средств индивидуальной защиты, нехваткой персонала и более длительными посещениями пациентов.
Больницы также столкнулись с проблемами с поставками средств индивидуальной защиты, нехваткой персонала и более длительными посещениями пациентов.
COVID-19 обращает вспять прогресс в борьбе с устойчивостью к противомикробным препаратам в США – ИЮНЬ 2022 г.

В сообществах CDC имеет ограниченные данные о распространении устойчивых к противомикробным препаратам патогенов, таких как лекарственно-устойчивая гонорея и микробы пищевого происхождения.
Многие усилия страны по борьбе с устойчивостью к противомикробным препаратам также помогли предотвратить распространение COVID-19.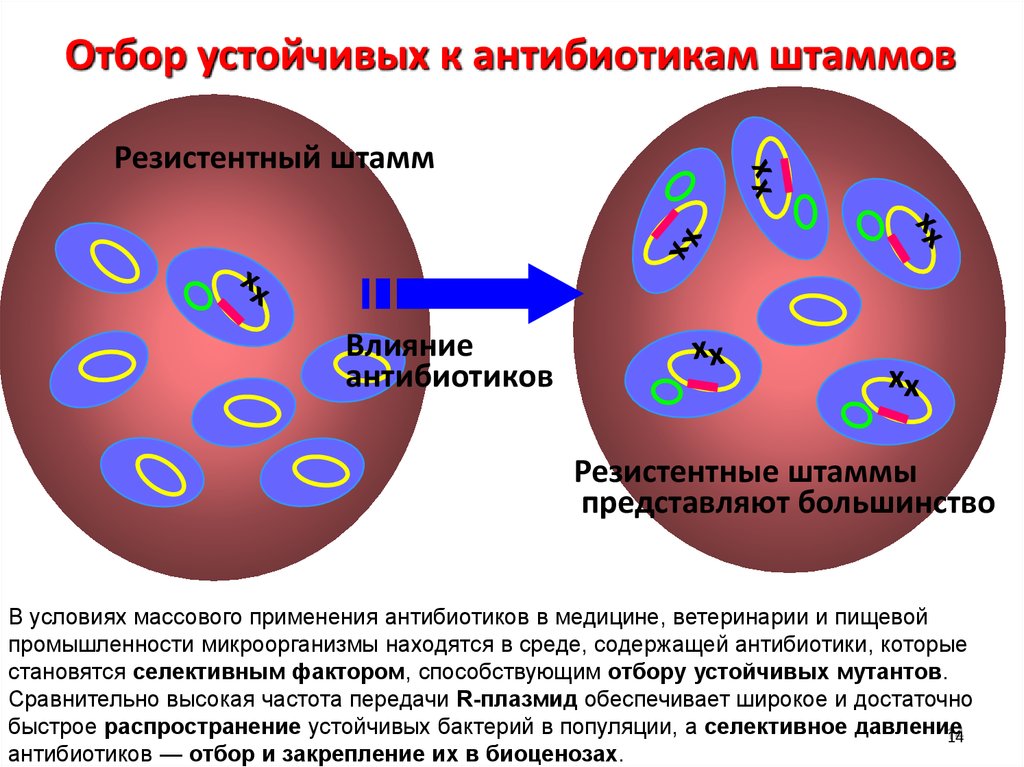 Это включает в себя инвестиции CDC в профилактику и контроль инфекций, обучение, эпиднадзор и персонал общественного здравоохранения, например:
Это включает в себя инвестиции CDC в профилактику и контроль инфекций, обучение, эпиднадзор и персонал общественного здравоохранения, например:
Узнайте больше об устойчивости к противомикробным препаратам и мероприятиях общественного здравоохранения в связи с COVID-19 под руководством CDC [PDF — 2 страницы].
К началу страницы
Центры по контролю и профилактике заболеваний нацелены на пять основных действий, чтобы лучше подготовить США к борьбе с устойчивостью к противомикробным препаратам, интегрируя подход «Единое здоровье» для всестороннего противодействия новым угрозам, которые будут продолжать появляться Мировой. Пандемия повлияла на эти основные действия.

Сеть лабораторий AR CDC адаптирована к пандемии
Многие программы CDC по устойчивости к противомикробным препаратам использовались для поддержки национальных мер в ответ на COVID-19, в том числе для тестирования или увеличения мощности перегруженных лабораторий. Национальный центр молекулярного надзора за туберкулезом CDC использовал возможности секвенирования своей сети лабораторий AR для изучения SARS-CoV-2 (вируса, вызывающего COVID-19). В 2020 году лаборатория секвенировала более 4700 геномов SARS-CoV-2, чтобы поддержать отслеживание контактов и помочь остановить распространение вируса.
В 2020 году лаборатория секвенировала более 4700 геномов SARS-CoV-2, чтобы поддержать отслеживание контактов и помочь остановить распространение вируса.

CDC реагирует на вспышки инфекций, устойчивых к противомикробным препаратам
В 2020 г.0045 Acinetobacter и Candida , включая C. auris , в единицах COVID-19. CDC и партнеры в области общественного здравоохранения отреагировали на более чем 20 вспышек, вызванных устойчивыми микробами в отделениях лечения и наблюдения COVID-19. Долгосрочное воздействие на распространение устойчивых к противомикробным препаратам микробов в регионе неясно.
С января по июль 2020 года инвестиции CDC в наращивание потенциала государственных и местных департаментов здравоохранения позволили им провести 14 259 консультаций в связи с потенциальным распространением COVID-19.вспышки в медицинских учреждениях. Консультанты по вспышкам часто включали оценки инфекционного контроля. Они провели 2105 выездных и 4151 удаленную оценку.
 Антибиотики обычно прописывали пациентам с COVID-19, хотя антибиотики неэффективны против вирусов, подобных тому, который вызывает COVID-19.
Антибиотики обычно прописывали пациентам с COVID-19, хотя антибиотики неэффективны против вирусов, подобных тому, который вызывает COVID-19.  Амбулаторное использование антибиотиков восстановилось в 2021 г., но в целом в 2021 г. было все еще ниже по сравнению с 2019 г. С 2020 г. по декабрь 2021 г. большинство антибиотиков, выписываемых взрослым, приходилось на азитромицин, и увеличение количества назначений азитромицина соответствовало пикам случаев COVID-19..
Амбулаторное использование антибиотиков восстановилось в 2021 г., но в целом в 2021 г. было все еще ниже по сравнению с 2019 г. С 2020 г. по декабрь 2021 г. большинство антибиотиков, выписываемых взрослым, приходилось на азитромицин, и увеличение количества назначений азитромицина соответствовало пикам случаев COVID-19.. Отслеживание использования антибиотиков для оптимизации практики назначения
Отслеживание использования антибиотиков в таких учреждениях, как дома престарелых и учреждения длительного ухода, часто отсутствует или его трудно реализовать. Хотя требуется дополнительная работа, количество больниц, сообщающих данные об использовании антибиотиков в Национальную сеть безопасности здравоохранения CDC с 2018 по 2021 год, увеличилось более чем вдвое. Это помогает CDC и учреждениям лучше контролировать назначение и использование.
Хотя требуется дополнительная работа, количество больниц, сообщающих данные об использовании антибиотиков в Национальную сеть безопасности здравоохранения CDC с 2018 по 2021 год, увеличилось более чем вдвое. Это помогает CDC и учреждениям лучше контролировать назначение и использование.
Изучение новых инструментов общественного здравоохранения для снижения устойчивости
CDC изучает, как инновационные решения в области наблюдения за сточными водами могут быть использованы для улучшения обнаружения и реагирования на устойчивость к противомикробным препаратам. CDC поддерживает проекты, направленные на то, чтобы лучше понять, как антибиотики, противогрибковые препараты и устойчивые к противомикробным препаратам патогены могут распространяться в воде и почве.

CDC поддерживает инновационные исследования
Национальный план действий США поддерживает инновационные подходы к разработке и внедрению диагностических тестов и стратегий лечения. С 2016 года CDC инвестировал более 160 миллионов долларов в инновационные исследования для устранения пробелов в знаниях с помощью масштабируемых решений, таких как вакцины, терапевтические средства, диагностика и другие средства профилактики.
К началу страницы
Поделитесь этими информационными бюллетенями и социальными графиками о том, как COVID-19пандемия повлияла на пять основных действий по борьбе с устойчивостью к противомикробным препаратам.
Влияние COVID-19 на устойчивость к противомикробным препаратам [PDF — 2 страницы]
Отслеживание и данные [PDF — 2 страницы]
Профилактика инфекций [PDF — 2 страницы]
Использование антибиотиков [PDF — 2 страницы]
Окружающая среда и Санитария [PDF — 2 страницы]
Вакцины, диагностика и терапия [PDF — 2 страницы]
Социальная графика «Инвестиции в профилактику»
Социальная графика «Улучшение использования антибиотиков»
В мае 2021 года CDC провел свой первый вебинар по обмену УПП с участием экспертов, которые занимаются проблемами устойчивости к противомикробным препаратам во время пандемии COVID-19. В состав группы входят эксперты CDC; Центр стратегических и международных исследований; и Центр динамики, экономики и политики болезней.
В состав группы входят эксперты CDC; Центр стратегических и международных исследований; и Центр динамики, экономики и политики болезней.
К началу страницы
К началу страницы
Микробная экология для защиты людей [JPG — 1 страница]
 д., чтобы лучше понять, как микробы влияют на здоровье, поддерживают сбалансированный микробиом и защитить людей от инфекции.
д., чтобы лучше понять, как микробы влияют на здоровье, поддерживают сбалансированный микробиом и защитить людей от инфекции. В рамках своей инициативы AR Solutions CDC инвестирует в инновационные исследования , чтобы лучше понять микробиом, роль микробной экологии в здоровье человека и то, как использовать их для разработки и внедрения жизненно важных средств профилактики.
Микробы, или микробы, встречаются повсюду, в том числе на людях, животных и в окружающей среде, где они существуют в сообществах, называемых микробиомами. У людей есть свои собственные микробиомы (например, на коже, в кишечнике), которые помогают поддерживать хорошее здоровье и защищать людей от инфекций.
CDC инвестирует в исследования микробной экологии, которые изучают отношения внутри и между этими микробными сообществами, чтобы определить, как микробы взаимодействуют друг с другом и с окружающей средой. Микробная экология включает в себя взаимодействие с людьми, животными, растениями, продуктами питания и поверхностями (например, поручнями медицинских кроватей или столешницами), которые могут служить источниками или резервуарами микробов, которые могут привести к инфекции. Эта инновационная работа помогает ученым лучше понять роль микробной экологии в здоровье человека и то, как использовать ее роль для разработки и внедрения средств спасения жизни.
Иногда микробиом может стать несбалансированным. Например, когда человек принимает антибиотики или противогрибковые препараты, они убивают некоторые микробы, вызывающие инфекции (патогены), и полезные микробы, защищающие наш организм от инфекции. Это приводит к несбалансированному микробиому.
Например, когда человек принимает антибиотики или противогрибковые препараты, они убивают некоторые микробы, вызывающие инфекции (патогены), и полезные микробы, защищающие наш организм от инфекции. Это приводит к несбалансированному микробиому.
Исследования показали, что терапевтические средства (лечение), направленные на микробную экологию и защиту микробиома человека, могут защитить людей от инфекций, в том числе связанных с оказанием медицинской помощи и инфекций, устойчивых к противомикробным препаратам, чтобы люди жили дольше и здоровее.
Хотя ученым известно, что микробная экология играет важную роль в поддержании здоровья человека, остаются нерешенными научные вопросы. Крайне важно понимать отношения и взаимодействия внутри микробных сообществ, чтобы предотвратить инфекции и их распространение, улучшить использование антибиотиков и противогрибковых препаратов и замедлить распространение устойчивости к противомикробным препаратам. Продолжение исследований поможет ученым в области общественного здравоохранения лучше понять варианты лечения микробной экологии для спасения жизней.
Микробная экология изучает взаимоотношения микробов во многих условиях, включая разнообразие и обилие микробов в микробиомах. Знание того, как ведут себя и изменяются микробы, а также то, как поведение человека способствует возникновению и распространению патогенов, помогает общественному здравоохранению лучше прогнозировать, предотвращать и лечить инфекции, а также помогает замедлить распространение устойчивости к противомикробным препаратам.
Специалисты, работающие в области микробной экологии, могут помочь общественному здравоохранению, изучая отношения между микробами, включая факторы (экологическое давление), которые позволяют некоторым микробам выживать и размножаться в конкурентной среде, в то время как другие микробы одного и того же вида не выживают.
Микробы одного рода и вида могут различаться по типу штамма. Эти микробные штаммы представляют собой микробы со сходной генетикой, но с одним или несколькими разными генетическими признаками. Эти различные генетические черты иногда могут помочь микроорганизму выжить и размножаться в определенных условиях. Некоторые штаммы могут быть очень вредными для человека. Например, увеличение использования фторхинолоновых антибиотиков в конце 1990-х, по-видимому, способствовало распространению устойчивого к фторхинолонам штамма Clostridioides difficile 9.0046, названный штаммом 027. Штамм 027 был связан с более тяжелым заболеванием у инфицированных пациентов, известный как гипервирулентный штамм.
Эти различные генетические черты иногда могут помочь микроорганизму выжить и размножаться в определенных условиях. Некоторые штаммы могут быть очень вредными для человека. Например, увеличение использования фторхинолоновых антибиотиков в конце 1990-х, по-видимому, способствовало распространению устойчивого к фторхинолонам штамма Clostridioides difficile 9.0046, названный штаммом 027. Штамм 027 был связан с более тяжелым заболеванием у инфицированных пациентов, известный как гипервирулентный штамм.
Способность микробов к выживанию и размножению называется микробной приспособленностью, а эти объединенные характеристики выживания известны как профиль приспособленности. Профиль пригодности помогает ученым понять, как различные штаммы и факторы окружающей среды влияют на способность этого штамма развиваться. Ученые могут сравнивать микробную приспособленность штамма и профиль приспособленности с другими штаммами того же вида и с другими видами в микробном сообществе.
Микробная приспособленность может быть повышена с помощью таких признаков, как
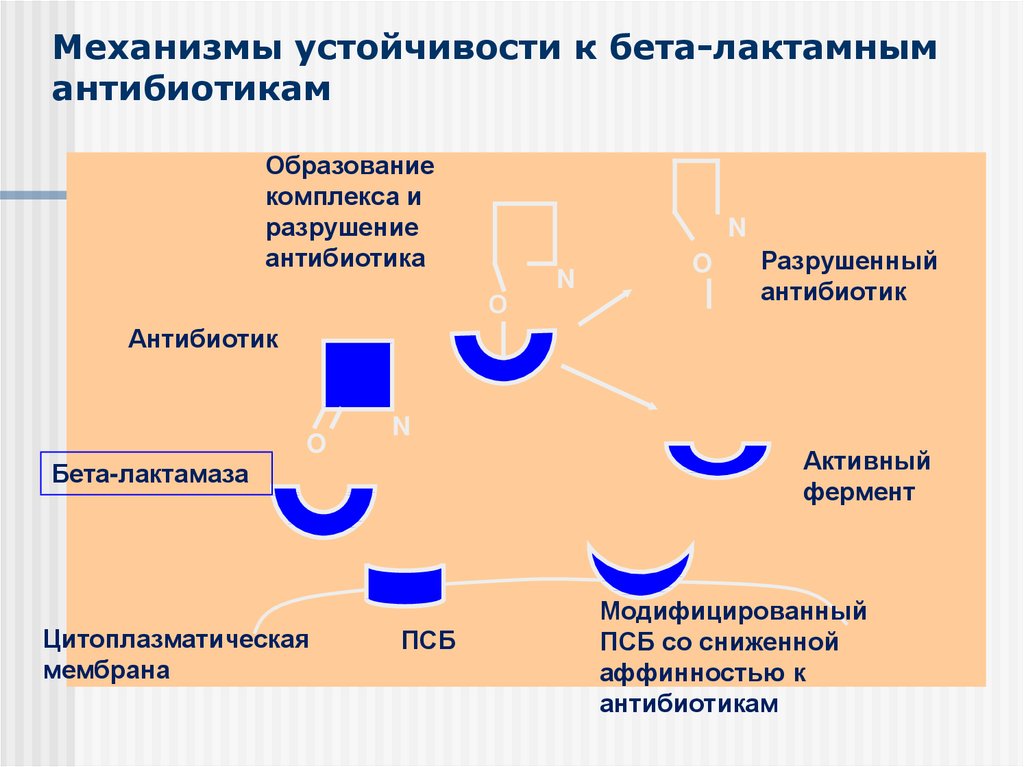
Механизмы устойчивости к противомикробным препаратам
Экологическая устойчивость, способность противостоять давлению, которое позволяет микробам сохраняться и выживать в окружающей среде (например, хозяине или окружающей среде)
Вирулентность, повышенная способность заражать и размножаться (т. е. вызывать заболевание) у человека
е. вызывать заболевание) у человека
Заразность или распространение, повышенная способность передаваться от человека к человеку
К началу страницы
Здоровый микробиом важен для предотвращения инфекций и болезней. Несбалансированный микробиом может подвергать людей и животных риску заражения. Патогены, в том числе устойчивые патогены и C. difficile , могут захватывать и размножаться в несбалансированных микробиомах. Организм менее способен защищаться от инфекций. Инфекции, вызванные резистентными микробами, трудно, а иногда и невозможно лечить.
Например, когда человек принимает антибиотики или противогрибковые препараты, в дополнение к патогенам уничтожаются полезные, полезные для здоровья кожные и/или кишечные бактерии или грибки, что приводит к несбалансированному микробиому. Возвращение полезных бактерий или грибков может занять от нескольких недель до месяцев. В то же время люди также могут передавать вредные патогены другим, особенно если у другого человека также нарушен микробиом.
В то же время люди также могут передавать вредные патогены другим, особенно если у другого человека также нарушен микробиом.
Люди также могут быть колонизированы микробами, когда микробы присутствуют на теле или в организме без симптомов инфекции. Колонизация является сильным индикатором риска заражения, и колонизированные люди могут неосознанно распространять микробы среди других.
Микробы могут распространяться в медицинских учреждениях, сообществах, наших продуктах питания и в окружающей среде. Эти условия также могут служить резервуарами для выживания и размножения патогенов. Например, было обнаружено, что стоки раковин в больничных палатах являются источником полирезистентных бактерий и грибков, которые вызывают тяжелые инфекции у пациентов.
Новые микробно-экологические методы лечения могут помочь улучшить лечение пациентов и его результаты. Необходимы дополнительные исследования, чтобы лучше понять связь между профилактикой инфекций и их распространением, использованием антибиотиков и противогрибковых средств, микробной экологией, микробиомами и устойчивостью к противомикробным препаратам. Эта работа приведет к решению вопроса о том, как, например, защитить и восстановить микробиом, адаптировать использование антибиотиков и противогрибковых препаратов для конкретных людей, определить риск колонизации человека и выявить резервуары микробов для предотвращения распространения.
Эта работа приведет к решению вопроса о том, как, например, защитить и восстановить микробиом, адаптировать использование антибиотиков и противогрибковых препаратов для конкретных людей, определить риск колонизации человека и выявить резервуары микробов для предотвращения распространения.
К началу страницы
К началу страницы
Этот глоссарий терминов содержит определения научных терминов, относящихся к микробной экологии.