Home »
Misc »
Диатез мазь от диатеза для детей 3 4 лет
Диатез мазь от диатеза для детей 3 4 лет
Диатез у детей, как выглядит, симптомы и лечение
Корзина
0 ₽
Корзина
0 ₽
Дата публикации: 22.03.2021
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТААллергияАллергия на холодДерматитДля детейПокраснениеПротивовоспалительные каплиСорбентыТермометры детскиеЧесотка
Автор статьи
Даниил Бычков,
<p>Врач-педиатр</p><p>Стаж работы 2 года. Диплом о медицинском образовании: 101505 0081303</p>
Все авторы
Содержание статьи
- Диатез у ребенка
- Что из себя представляет болезнь?
- Предрасполагающие факторы
-
Симптомы диатеза
- Как выглядит диатез?
- Диагностика
- Лечение диатеза
- Чем мазать диатез - местное лечение
- Диатез у грудничка
- Профилактика диатеза у новорожденных
- Задайте вопрос эксперту по теме статьи
Диатез у ребенка
Диатез — устаревшее название заболевания атопический дерматит.![]() Ошибочно полагают, что атопический дерматит является только детским заболеванием. Его симптомы могут возникнуть в младенчестве и продолжить беспокоить человека всю его взрослую жизнь. Однако правильное лечение поможет этого избежать.
Ошибочно полагают, что атопический дерматит является только детским заболеванием. Его симптомы могут возникнуть в младенчестве и продолжить беспокоить человека всю его взрослую жизнь. Однако правильное лечение поможет этого избежать.
Что из себя представляет болезнь?
Атопический дерматит — это воспалительное заболевание кожи аллергической природы, для которого характерны зуд и сыпь. Возникновение заболевания часто передается генетически. Это значит, что если в семье кто-то из родителей страдает дерматитом, то шанс появления его у ребёнка будет достаточно велик. Однако, одной наследственности не всегда бывает достаточно. Существует ряд факторов, способствующих развитию заболевания, начиная от сладкого и заканчивая пылью.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Предрасполагающие факторы
Условно факторы можно разделить на внутренние и внешние.
Внутренние:
- Генетические мутации, в результате которых нарушается функция барьера кожи, вследствие чего может нарушаться ее целостность, образуются трещины и сухость.
- Атопия — склонность организма к повышенному образованию IgE (антитела, которые вырабатывает организм в ответ на аллергены).
- Гиперреактивность кожи — характеризуется чрезмерной ее реакцией на раздражители (холод, воду, бытовую химию).
Внешние — они подразделяются в зависимости от возраста возникновения:
- У грудных детей — пищевая аллергия, вакцинация, дисбактериоз кишечника.
- У детей от 3 до 7 лет — пыль, шерсть домашних животных и их корм, грибки и паразиты.
- В пубертатном периоде факторами приводящими к развитию атопического дерматита будут стрессы, а также психические и эмоциональные расстройства.
Симптомы диатеза
Симптомы будут зависеть от возраста ребенка, в связи с чем и подразделяются на периоды:
- Младенческий период (с 2-3 месяцев до 2 лет).
 Характерно появление покраснений, везикул, пустул, а также мокнутия. Высыпания находятся в области лица, волосистой части головы, шеи и ягодицах. Сыпь располагается симметрично. Детей беспокоит интенсивный зуд.
Характерно появление покраснений, везикул, пустул, а также мокнутия. Высыпания находятся в области лица, волосистой части головы, шеи и ягодицах. Сыпь располагается симметрично. Детей беспокоит интенсивный зуд. - Детский период (с 2 лет до 12 лет). Элементы сыпи сменяются, появляется утолщение кожи, шелушение, расчесы, возможно появление ранок, а впоследствии корок. Характерно наличие сыпи на разгибательных и сгибательных поверхностях конечностей. Кожа выглядит сухой, появляется повышенная пигментация кожи вокруг глаз, на нижних веках образуются складки, дети выглядят утомленными. Зуд становится менее выраженным.
- Подростковый, он же взрослый период (с 12 лет). Высыпания имеют тот же характер, что и при детской форме, однако для этого периода типично расположение сыпи на сгибательных поверхностях конечностей, на задней поверхности шеи, а также за ушами. Нарастает интенсивность зуда.
Как выглядит диатез?
Диагностика
При возникновении характерных симптомов у ребёнка, родителям рекомендуется обратиться к педиатру или детскому дерматологу. Врач осмотрит кожные покровы, на которых может увидеть: сухость, покраснение кожи, наличие различных высыпаний, внешний вид которых зависит от периода. Зачастую осмотра бывает достаточно. Но дополнительно могут быть назначены следующие анализы:
Врач осмотрит кожные покровы, на которых может увидеть: сухость, покраснение кожи, наличие различных высыпаний, внешний вид которых зависит от периода. Зачастую осмотра бывает достаточно. Но дополнительно могут быть назначены следующие анализы:
- Общий анализ крови — выявляется повышение эозинофилов (признак аллергии).
- Определение уровня IgE — антител, вырабатываемых организмом в ответ на аллергены. При атопическом дерматите он чаще всего повышен.
- Исследование специфических IgE, антител, которые вырабатывает наш иммунитет в ответ на какой либо аллерген. Аллергенами могут быть как продукты, так и деревья, травы. Например, ребёнок впервые в жизни пробует апельсин, который является аллергеном, у него образуются эти иммуноглобулины и возникает аллергическая реакция в виде сыпи на этот продукт.
Все товары Полисорб
20 отзывов
Все товары Энтеросгель
20 отзывов
Все товары Лактофильтрум
20 отзывов
Лечение диатеза
Для того, чтобы устранить все неприятные симптомы атопического дерматита, необходимо выполнять следующие рекомендации:
- Диета.
 Всем детям с проявлениями атопического дерматита рекомендуется придерживаться гипоаллергенной диеты. Если ребенок находиться на грудном вскармливании, то диеты должны придерживаться и мать. Диета подразумевает под собой исключение всех продуктов, которые способны вызвать аллергическую реакцию: коровье молоко, яйца, морепродукты, орехи, мёд, все красное и оранжевое, химические сладости с большим количеством красителей(эти же ограничения и для детей старшего возраста). Если же ребенок на искусственном вскармливании, то смесь которую он употребляет должна быть гипоаллергенной.
Всем детям с проявлениями атопического дерматита рекомендуется придерживаться гипоаллергенной диеты. Если ребенок находиться на грудном вскармливании, то диеты должны придерживаться и мать. Диета подразумевает под собой исключение всех продуктов, которые способны вызвать аллергическую реакцию: коровье молоко, яйца, морепродукты, орехи, мёд, все красное и оранжевое, химические сладости с большим количеством красителей(эти же ограничения и для детей старшего возраста). Если же ребенок на искусственном вскармливании, то смесь которую он употребляет должна быть гипоаллергенной. - Гипоаллергенный режим. Бытовая химия — стиральный порошок, мыло, гель для купания, подмывания, шампунь — все должно быть гипоаллергенным.
- Антигистаминные препараты. Способствуют уменьшению кожных проявлений, а также зуда. Выпускаются в форме капель и таблеток. Форма препарата зависит от возраста ребёнка, для детей младшего возраста — капли, для старших детей — таблетки (Супрастин, Фенистил, Зодак, Лоратадин).

- Сорбенты. Используются при употреблении аллергена внутрь. (Энтеросгель, Полисорб, Лактофильтрум)
Все товары Супрастин
20 отзывов
Все товары Зодак
20 отзывов
Все товары Фенистил
20 отзывов
Все товары Лоратадин
20 отзывов
Чем мазать диатез - местное лечение
- Эмоленты. Используются для ежедневного ухода за кожей. Могут быть в виде крема, мази, геля или же лосьона, выбор осуществляется в зависимости от элементов сыпи и сезона года. При нанесении на кожу они образуют своего рода «барьер», который поддерживает кожу увлажненной, смягчая ее и предотвращает появление сухости и трещин и что немаловажно, устраняют зуд. На сегодняшний день имеется огромный выбор эмолентов различных торговых марок ( Mustela, La Roche-Posay, Atopic, URIAGE). Наносятся до 4 раз в сутки.
- Местные глюкокортикостероиды.
 Используются при выраженных клинических проявлениях, помогают добиться наилучшего эффекта, ремиссии в кратчайшие сроки. Выпускаются в форме крема или же мази. Многие родители услышав слово «гормон» пугаются, однако не стоит путать гормоны местного действия, с гормональными препаратами системного действия. Местные гормоны не способны вызвать тех самых страшных побочных эффектов при должном использовании. Возможен прием до 2 недель без перерыва. Существуют комбинации гормонов с антибактериальным и противогрибковым препаратом, для случаев, когда к очагам атопического дерматита присоединяются бактерии или же грибки. Из этой группы используются такие препараты, как: Элоком, Локоид, Кутивейт, Пимафукорт(комбинированный препарат).
Используются при выраженных клинических проявлениях, помогают добиться наилучшего эффекта, ремиссии в кратчайшие сроки. Выпускаются в форме крема или же мази. Многие родители услышав слово «гормон» пугаются, однако не стоит путать гормоны местного действия, с гормональными препаратами системного действия. Местные гормоны не способны вызвать тех самых страшных побочных эффектов при должном использовании. Возможен прием до 2 недель без перерыва. Существуют комбинации гормонов с антибактериальным и противогрибковым препаратом, для случаев, когда к очагам атопического дерматита присоединяются бактерии или же грибки. Из этой группы используются такие препараты, как: Элоком, Локоид, Кутивейт, Пимафукорт(комбинированный препарат). - Местные ингибиторы кальциневрина. Являются местными иммуномодуляторами. Разрешены к длительному приему. По своему действию схожи с глюкокортикостероидами, могут применяться в тех случаях, когда невозможно использование гормонов, либо в комбинации с ними. Обладают низкой системной абсорбцией, не вызывают атрофии кожи и не влияют на работу надпочечников.
 Представителями этой группы препаратов являются пимекролимус и такролимус (Элидел).
Представителями этой группы препаратов являются пимекролимус и такролимус (Элидел). - Купание в отварах трав. Чтобы сыпь быстрее прошла, на ночь полезно делать ребёнку ванны с чередой, корой дуба, а также чистотелом. Для наилучшего эффекта после них — использование эмолентов.
Все товары Mustela
10 отзывов
Все товары La Roche-Posay
11 отзывов
Все товары Элоком
25 отзывов
Все товары Uriage
5 отзывов
Диатез у грудничка
Все товары Локоид
5 отзывов
Все товары Пимафукорт
20 отзывов
Все товары Элидел
6 отзывов
Все товары Дуба кора
12 отзывов
Профилактика диатеза у новорожденных
Чем раньше начинаются проявления атопического дерматита, тем серьезней прогноз. Однако существуют определённые меры, которые помогут снизить риск возникновения этого заболевания у вашего ребёнка:
Однако существуют определённые меры, которые помогут снизить риск возникновения этого заболевания у вашего ребёнка:
- Правильное питание во время беременности и кормления грудью снижает риск возникновения аллергии у детей.
- Рациональное и постепенное введение прикормов у грудничков.
- Сбалансированное и правильное питание у детей старшего возраста. Отсутствие в рационе продуктов, в которых в большом количестве содержатся красители, подсластители и другие химические вещества.
- Использование изначально гипоаллергенных средств для купания, шампуней, кремов, а также стирального порошка.
- Хорошее увлажнение кожи.
Соблюдая эти простые правила, вы снижаете риск возникновения атопического дерматита и даёте своему ребёнку шанс на чистую и здоровую кожу не только в детстве, но и во взрослом возрасте.
Источники:
- Сайт Союза педиатров России, Клинические рекомендации «Атопический дерматит у детей», 2016г.
- Сайт института иммунологии ФМБА России, Клинические рекомендации «Атопический дерматит», 2020г.

- Сайт детской краевой клинической больницы, «Федеральные клинические рекомендации по оказанию медицинской помощи детям с атопическим дерматитом», 2015г.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Копировать ссылку
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения "аналоги"
Поделиться
Мазь от диатеза для детей
«Дайте что-нибудь от аллергии у ребенка» - часто слышит фармацевт от озабоченной мамы.
Что скрывается за этой просьбой?
Две трети аллергических заболеваний у детей приходятся на атопический дерматит – наследственное аллергическое заболевание, которое возникает обычно на первом году жизни после расширения рациона питания малыша. Уже сейчас атопическим дерматитом или диатезом страдает каждый пятый ребенок. Итак, чем же лечить диатез у ребенка?
Уже сейчас атопическим дерматитом или диатезом страдает каждый пятый ребенок. Итак, чем же лечить диатез у ребенка?
Воспаление кожи и зуд – вот основные признаки атопического дерматита у детей. Сильный зуд заставляет малыша расчесывать кожу, через поврежденные участки легко проникают бактерии. Из-за постоянного зуда ребенок становится капризным, плаксивым, плохо спит, не давая выспаться и маме. Дети-аллергики и простудным заболеваниям болеют чаще.
Чем же помочь маме в поисках средства для лечения диатеза у ребенка?
Лечение атопического дерматита требует комплексного подхода. Важной частью лечения, а в ряде случаев, единственной необходимой, является местная терапия.
Снять воспаление – основная цель лечения диатеза.
Мощным противовоспалительным эффектом обладают гормоны кортикостероиды. Но их длительное нерациональное использование может привести к атрофии кожи, когда участки ее истончаются и становятся похожи на пергаментную бумагу. Со временем эффективность гормональных препаратов снижается.
Со временем эффективность гормональных препаратов снижается.
Без помощи врача сложно определить, насколько мощная и длительная гормональная терапия требуется в данный момент. Чтобы избежать осложнений, такие препараты должны рекомендоваться, и лечение должно контролироваться врачом.
Велик соблазн порекомендовать средства лечебной косметики. Такие средства увлажняют кожу, и обязательно должны быть в арсенале каждой мамы для ухода за кожей ребенка-аллергика. Именно для ухода, а не для лечения. Противовоспалительные свойства косметических средств недостаточны, чтобы снять обострение.
Как найти необходимый баланс между эффективностью и безопасностью?
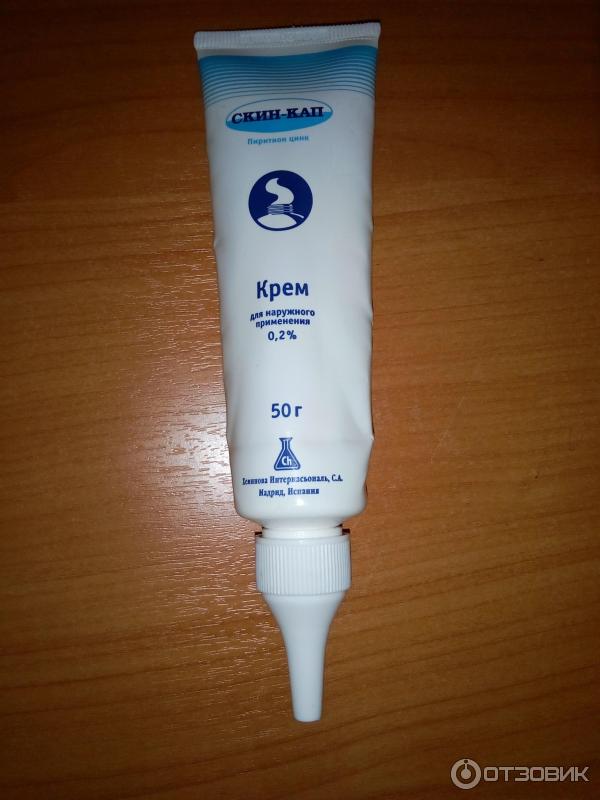
Противовоспалительный эффект цинка известен с давних пор. Однако соли цинка нестабильны и распадаются на неактивные соединения, не доходя до очага воспаления в толще кожи.
При производстве Скин-капа (активированного цинк пиритиона), удалось добиться повышения стабильности молекулы в 50 раз, что значительно увеличивает его клиническую эффективность по сравнению с другими препаратами цинка.
Негормональный Cкин-кап сравним с гормональными препаратами по противовоспалительной активности, а его антибактериальное и противогрибковое действие снижают риск присоединения инфекции.
Разнообразие форм выпуска позволяет рекомендовать Скин-кап в различных ситуациях.
При диатезе без мокнутия крем Скин-кап быстро устранит воспаление и зуд, восстановит здоровый вид кожи.
При мокнутии больше подойдет Скин-кап аэрозоль: бесконтактное нанесение аэрозоля быстро, удобно, снижает риск проникновения инфекции через поврежденную кожу.
Скин-кап входит в Российские рекомендации по лечению атопического дерматита.
Скин-кап – баланс эффективности и безопасности.
Скин-кап – надежный выбор при лечении диатеза у ребенка.
ЛЕЧЕНИЕ АТРОПИНОМ ЭКССУДАТИВНОГО ДИАТЕЗА У ДЕТЕЙ | JAMA Pediatrics
ЛЕЧЕНИЕ АТРОПИНОМ ЭКССУДАТИВНОГО ДИАТЕЗА У МЛАДЕНЦЕВ | ДЖАМА Педиатрия | Сеть ДЖАМА [Перейти к навигации]
Эта проблема
Прочие товары
октябрь 1915 г.
ДЖЕРОМ С. ЛЕОПОЛЬД, MD
Принадлежности автора
НЬЮ-ЙОРК
Из еврейского приюта для младенцев, Нью-Йорк.
Am J Dis Чайлд. 1915;Х(4):288-292. дои: 10.1001/archpedi.1915.04110040061006
Полный текст
Абстрактный
Несколько лет назад Черни дал название «Экссудативный диатез» группе симптомов, характеризующихся экссудацией на кожу и слизистые оболочки. На коже младенцев, страдающих экссудативным диатезом, обнаруживаются некоторые формы экземы, варьирующие по степени тяжести от очень легкой себореи до обширной инфильтрации с экскориациями. В некоторых случаях наблюдается так называемый географический язык. Появляются катаральные поражения дыхательных путей — насморк, фарингит, рецидивирующий бронхит, астма. Часто бывает катар желудочно-кишечного тракта. Общее увеличение желез с увеличением селезенки может сочетаться с одним или несколькими другими проявлениями. В некоторых случаях при исследовании крови обнаруживается эозинофилия. Экссудативный диатез обычно встречается либо у очень тучных, либо у очень худых детей; некоторые из случаев, однако, имеют нормальный вес и развитие.
В некоторых случаях наблюдается так называемый географический язык. Появляются катаральные поражения дыхательных путей — насморк, фарингит, рецидивирующий бронхит, астма. Часто бывает катар желудочно-кишечного тракта. Общее увеличение желез с увеличением селезенки может сочетаться с одним или несколькими другими проявлениями. В некоторых случаях при исследовании крови обнаруживается эозинофилия. Экссудативный диатез обычно встречается либо у очень тучных, либо у очень худых детей; некоторые из случаев, однако, имеют нормальный вес и развитие.
Экзема, бронхит и астма у младенцев с другими симптомами
Полный текст
Добавить или изменить учреждение
- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и образы в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетентность
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Справедливость, разнообразие и инклюзивность
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургический жемчуг
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, лечение
Сохранить настройки
Политика конфиденциальности | Условия использования
Периорифициальный дерматит у детей | DermNet
Автор: д-р Кэтрин Оллнатт, научный сотрудник по исследованиям и образованию, Skin and Cancer Foundation Inc, Мельбурн, Виктория, Австралия. Главный редактор DermNet: адъюнкт А/проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчелл/Марией МакГиверн. Декабрь 2018.
Главный редактор DermNet: адъюнкт А/проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчелл/Марией МакГиверн. Декабрь 2018.
toc-icon
Что такое периорифициальный дерматит?
Периорифициальный дерматит у детей обычно проявляется множественными мелкими папулами вокруг рта, носа и глаз.
Хотя название наводит на мысль об экзематозном состоянии, периорифициальный дерматит на самом деле больше похож на розацеа.
Периорифициальный дерматит у детей
Периорифициальный дерматит
Периорифициальный дерматит у ребенка
Периорифициальный дерматит у ребенка
Кто болеет периорифициальным дерматитом?
Периорифициальный дерматит в основном поражает женщин в возрасте 16–45 лет; у мужчин он встречается реже [1,2]. Он также может поражать детей в возрасте от 3 месяцев, при этом средний возраст детей составляет 6,6 года [3]. Периорифициальный дерматит немного чаще встречается у девочек, чем у мальчиков, и чаще всего наблюдается у детей, которым наносили топические стероиды на лицо [3,4].
Он также может поражать детей в возрасте от 3 месяцев, при этом средний возраст детей составляет 6,6 года [3]. Периорифициальный дерматит немного чаще встречается у девочек, чем у мальчиков, и чаще всего наблюдается у детей, которым наносили топические стероиды на лицо [3,4].
Что вызывает периорифициальный дерматит?
Причина периоритериального дерматита плохо изучена.
- Дети с периорифициальным дерматитом обычно имеют фон атопического дерматита; нарушение барьерной функции кожи может усиливать воздействие внешних раздражителей на кожу [5].
- Воздействие кортикостероидов было отмечено в 58–72% случаев у детей [3,4], включая местные [3,4,6], пероральные [7] и ингаляционные кортикостероиды [8]. Считается, что это может быть связано с повреждением эпидермиса [2], взаимодействием с синтезом коллагена [9] или изменение фолликулярной флоры [10]. Неясно, вызывают ли кортикостероиды периорифициальный дерматит или усугубляют ранее существовавшее заболевание.

- Фторированные продукты для ухода за зубами, зубные пломбы, косметика, солнцезащитные кремы, жевательная резинка и гормональные изменения связаны с периорифициальным дерматитом [1,11].
- Fusobacterium и Candida albicans также могут вносить свой вклад [12].
Каковы клинические признаки периорифициального дерматита?
Периорифициальный дерматит характеризуется множественными сгруппированными эритематозными папулами, пустулами или везикулами с чешуйками или без них.
- Папулы обычно возникают вокруг рта, за исключением узкой области, прилегающей к красной кайме губы. Другие области лица, в том числе вокруг носа и глаз, также могут быть поражены.
- Иногда возникает зуд, болезненность или ощущение жжения [11].
- В отличие от акне отсутствуют комедоны [11].
Гранулематозный периорифициальный дерматит — это вариант, чаще встречающийся у темнокожих детей препубертатного возраста, у которых имеются множественные мелкие обособленные папулы телесного цвета или гиперпигментированные. Гранулематозный периорифициальный дерматит в основном встречается у темнокожих детей препубертатного возраста.
Гранулематозный периорифициальный дерматит в основном встречается у темнокожих детей препубертатного возраста.
- Папулы возникают на лице и иногда на других участках.
- В отличие от обычного типа периорифициального дерматита эритема, папулопустулы и папуловезикулы отсутствуют [13,14].
- Гранулематозный периорифициальный дерматит иногда сочетается с блефаритом или конъюнктивитом [15,16].
Как диагностируется периорифициальный дерматит?
Периорифициальный дерматит обычно диагностируется на основании типичного анамнеза и клинических признаков.
Биопсия кожи требуется редко, но может отличить периорифициальный дерматит от других заболеваний, если диагноз неясен.
- Гистопатология часто показывает неспецифическое воспаление с перифолликулярным лимфогистиоцитарным инфильтратом, эпителиоидными клетками и иногда гигантскими клетками [17]. Ранние папулезные поражения могут демонстрировать легкий акантоз, эпидермальный отек и паракератоз [17].

- Неказеозные перифолликулярные гранулемы наблюдаются при гранулематозном периорифициальном дерматите [15].
Мазки, соскобы кожи и препарат гидроксида калия могут исключить бактериальную или грибковую инфекцию.
При подозрении на контактную аллергию может быть показано пластырное тестирование.
Анализы крови бесполезны для диагностики периорифициального дерматита.
Как проводится дифференциальная диагностика периорифициального дерматита?
Дифференциальный диагноз негранулематозного периорифициального дерматита у детей препубертатного возраста включает [11,18]:
- Акне в детском возрасте
- Раздражающий контактный дерматит (реже аллергический контактный дерматит)
- Атопический дерматит
- Demodex , Candida или веретенообразная инфекция
- Ангиофибромы (признак туберозного склероза)
- Нарушения обмена веществ, включая энтеропатический акродерматит и состояния, подобные энтеропатическому акродерматиту
- Синдром Швахмана и дефицит биотина.

У детей старшего возраста также следует учитывать следующие состояния:
- Розацеа
- Себорейный дерматит
- Импетиго.
Дифференциальный диагноз гранулематозного варианта включает [18]:
- Саркоидоз
- Доброкачественный головной гистиоцитоз
- Красный гранулёз носа
- Рассеянная лицевая волчанка.
Что такое лечение периорифициального дерматита?
Подозреваемые возбудители, такие как топические кортикостероиды, должны быть прекращены [1].
- Периорифициальный дерматит может временно обостриться при прекращении местного применения кортикостероидов, но впоследствии может разрешиться в течение нескольких месяцев без дополнительного лечения [11].
- Необходимо пересмотреть показания для ингаляционных или пероральных стероидов [3]. Ингаляторы следует протирать, чтобы свести к минимуму воздействие стероидов.
- Также следует избегать продуктов для кожи, которые могут раздражать или закупоривать кожу.
Легкий периорифициальный дерматит можно лечить местными антибиотиками, такими как метронидазол, клиндамицин, эритромицин и сульфацетамид [3,4,11,19]. Клиренс обычно занимает от 3 до 8 недель [11].
Рефрактерное заболевание или заболевание средней и тяжелой степени лечат пероральными антибиотиками.
- Типичный курс лечения составляет 4–8 недель [1]
- Следует избегать перорального применения тетрациклинов у детей в возрасте до 12 лет [1,11].
- У детей младшего возраста применяют эритромицин, азитромицин и кларитромицин [3,4].
Другие методы лечения периорифициального дерматита, о которых сообщается, включают:
- 1% ивермектин для местного применения [20]
- Крем с азелаиновой кислотой 20 % [6]
- Такролимус для местного применения [14] и пимекролимус [21]
- Адапален гель [22].
Каков исход периорифициального дерматита?
Периорифициальный дерматит у детей, как правило, доброкачественный и самокупирующийся и часто проходит спонтанно в течение 2–3 недель.
- Сообщается, что периорифициальный дерматит проходит у 72% детей в среднем за 3,8 месяца [3].
- Применение кортикостероидов может удлинять течение заболевания [4].
- Поражения обычно рассасываются без образования рубцов; однако могут возникать пигментные изменения [3].
- Рецидивы у детей часто встречаются у тех, кто зависит от кортикостероидов [3].
Ссылки
- Tempark T, Shwayder TA. Периоральный дерматит: обзор состояния с особым вниманием к вариантам лечения. Am J Clin Dermatol 2014; 15: 101–13. DOI: 10.1007/s40257-014-0067-7. ПабМед
- Волленберг А., Бибер Т., Диршка Т. и др. Периоральный дерматит. J Dtsch Dermatol Ges 2011; 9: 422–427. DOI: 10.1111/j.1610-0387.2010.07329.x. ПабМед
- Гоэль Н.С., Беркхарт К.Н., Моррелл Д.С. Детский периорифициальный дерматит: клиническое течение и результаты лечения у 222 пациентов. Педиатр Дерматол 2015; 32: 333–6. DOI: 10.1111/pde.
 12534. ПабМед
12534. ПабМед - Нгуен В., Эйхенфилд Л.Ф. Периорифициальный дерматит у детей и подростков. J Am Acad Dermatol 2006; 55: 781. DOI: 10.1016/j.jaad.2006.05.031. ПабМед
- Dirschka T, Szliska C, Jackowski J, Tronnier H. Нарушение кожного барьера и атопический диатез при периоральном дерматите. J Dtsch Dermatol Ges 2003; 1: 199–203. ПабМед
- Янсен Т., Мельник Б.С., Шадендорф Д. Стероидный периорифициальный дерматит у детей — клинические признаки и реакция на азелаиновую кислоту. Педиатр Дерматол 2010; 27: 137–42. DOI: 10.1111/j.1525-1470.2009.00979.x. ПабМед
- Клементсон Б., Смидт А.С. Периорифициальный дерматит, вызванный системными кортикостероидами у детей: отчет о двух случаях. Педиатр Дерматол 2012; 29: 331. DOI: 10.1111/j.1525-1470.2011.01651.x. ПабМед
- Peralta L, Morais P. Периоральный дерматит — роль назальных стероидов. Cutan Ocul Toxicol 2012; 31: 160–3. DOI: 10.3109/15569527.2011.621918. ПабМед
- Гупта Р., Фонасье Л.С. Побочные эффекты несистемных стероидов (ингаляционных, интраназальных и кожных): обзор литературы и предлагаемый инструмент мониторинга.
 Curr Allergy Asthma Rep 2016; 16: 44. DOI 10.1007/s11882-016-0620-y. ПабМед.
Curr Allergy Asthma Rep 2016; 16: 44. DOI 10.1007/s11882-016-0620-y. ПабМед. - Takiwaki H, Tsuda H, Arase S, Takechi H. Различия между профилями внутрифолликулярных микроорганизмов при периоральном и себорейном дерматите. Clin Exp Dermatol 2003; 28: 531–534. ПабМед
- Келлен Р., Сильверберг Б. Детский периорифициальный дерматит. Кутис 2017; 100: 385–8. ПабМед
- Hall CS, Reichenberg J. Обзор лечения периорального дерматита, основанный на фактических данных. G Ital Dermatol Venereol 2010; 145: 433–44. ПабМед.
- Kim YJ, Shin JW, Lee JS, Park YL, Whang KU, Lee SY. Гранулематозный периорифициальный дерматит у детей. Энн Дерматол, 2011 г.; 23: 386-8. DOI: 10.5021/ad.2011.23.3.386. ПабМед.
- Хуссейн В., Дейли Б.М. Гранулематозный периорифициальный дерматит у 11-летнего мальчика: резкая реакция на такролимус. J Eur Acad Dermatol Venereol 2007; 21: 137–9. DOI: 10.1111/j.1468-3083.2006.01820.x. ПабМед
- Урбатч А.Дж., Фриден И., Уильямс М.
 Л., Элевски Б.Е., Манчини А.Дж., Паллер А.С. Экстрафациальный и генерализованный гранулематозный периорифициальный дерматит. Арка Дерматол 2002; 138: 1354. ПабМед
Л., Элевски Б.Е., Манчини А.Дж., Паллер А.С. Экстрафациальный и генерализованный гранулематозный периорифициальный дерматит. Арка Дерматол 2002; 138: 1354. ПабМед - Gutte R, Holmukhe S, Garg G, Kharkar V, Khopkar U. Детский гранулематозный периорифициальный дерматит у детей с экстрафациальным поражением. Indian J Dermatol Venereol Leprol 2011; 77: 703–6. DOI: 10.4103/0378-6323.86487. ПабМед
- Любоевич С., Липозенцич Дж., Турцич П. Периоральный дерматит. Acta Dermatovenerol Croat 2008; 16:96–100. ПабМед
- Сух К.Ю., Фриден И.Дж. Периоральный дерматит. В: Ирвин А.Д., Хогер П.Х., Ян А.С. (ред.). Учебник Харпера по детской дерматологии, 3-е изд. Хобокен, Нью-Джерси: Wiley-Blackwell, 2011: 38.1–38.4.
- Грин Б, Морелл Д.С. Персистирующий лицевой дерматит: педиатрический периоральный дерматит. Педиатр Энн 2007; 36: 796–8. ПабМед
- Ногера-Морель Л., Герлеро П., Торрело А., Эрнандес-Мартин А. Терапия ивермектином при папуло-пустулезной розацеа и периорифициальном дерматите у детей: серия из 15 случаев.

Ошибочно полагают, что атопический дерматит является только детским заболеванием. Его симптомы могут возникнуть в младенчестве и продолжить беспокоить человека всю его взрослую жизнь. Однако правильное лечение поможет этого избежать.

 Характерно появление покраснений, везикул, пустул, а также мокнутия. Высыпания находятся в области лица, волосистой части головы, шеи и ягодицах. Сыпь располагается симметрично. Детей беспокоит интенсивный зуд.
Характерно появление покраснений, везикул, пустул, а также мокнутия. Высыпания находятся в области лица, волосистой части головы, шеи и ягодицах. Сыпь располагается симметрично. Детей беспокоит интенсивный зуд.  Врач осмотрит кожные покровы, на которых может увидеть: сухость, покраснение кожи, наличие различных высыпаний, внешний вид которых зависит от периода. Зачастую осмотра бывает достаточно. Но дополнительно могут быть назначены следующие анализы:
Врач осмотрит кожные покровы, на которых может увидеть: сухость, покраснение кожи, наличие различных высыпаний, внешний вид которых зависит от периода. Зачастую осмотра бывает достаточно. Но дополнительно могут быть назначены следующие анализы: Всем детям с проявлениями атопического дерматита рекомендуется придерживаться гипоаллергенной диеты. Если ребенок находиться на грудном вскармливании, то диеты должны придерживаться и мать. Диета подразумевает под собой исключение всех продуктов, которые способны вызвать аллергическую реакцию: коровье молоко, яйца, морепродукты, орехи, мёд, все красное и оранжевое, химические сладости с большим количеством красителей(эти же ограничения и для детей старшего возраста). Если же ребенок на искусственном вскармливании, то смесь которую он употребляет должна быть гипоаллергенной.
Всем детям с проявлениями атопического дерматита рекомендуется придерживаться гипоаллергенной диеты. Если ребенок находиться на грудном вскармливании, то диеты должны придерживаться и мать. Диета подразумевает под собой исключение всех продуктов, которые способны вызвать аллергическую реакцию: коровье молоко, яйца, морепродукты, орехи, мёд, все красное и оранжевое, химические сладости с большим количеством красителей(эти же ограничения и для детей старшего возраста). Если же ребенок на искусственном вскармливании, то смесь которую он употребляет должна быть гипоаллергенной. 
 Используются при выраженных клинических проявлениях, помогают добиться наилучшего эффекта, ремиссии в кратчайшие сроки. Выпускаются в форме крема или же мази. Многие родители услышав слово «гормон» пугаются, однако не стоит путать гормоны местного действия, с гормональными препаратами системного действия. Местные гормоны не способны вызвать тех самых страшных побочных эффектов при должном использовании. Возможен прием до 2 недель без перерыва. Существуют комбинации гормонов с антибактериальным и противогрибковым препаратом, для случаев, когда к очагам атопического дерматита присоединяются бактерии или же грибки. Из этой группы используются такие препараты, как: Элоком, Локоид, Кутивейт, Пимафукорт(комбинированный препарат).
Используются при выраженных клинических проявлениях, помогают добиться наилучшего эффекта, ремиссии в кратчайшие сроки. Выпускаются в форме крема или же мази. Многие родители услышав слово «гормон» пугаются, однако не стоит путать гормоны местного действия, с гормональными препаратами системного действия. Местные гормоны не способны вызвать тех самых страшных побочных эффектов при должном использовании. Возможен прием до 2 недель без перерыва. Существуют комбинации гормонов с антибактериальным и противогрибковым препаратом, для случаев, когда к очагам атопического дерматита присоединяются бактерии или же грибки. Из этой группы используются такие препараты, как: Элоком, Локоид, Кутивейт, Пимафукорт(комбинированный препарат).  Представителями этой группы препаратов являются пимекролимус и такролимус (Элидел).
Представителями этой группы препаратов являются пимекролимус и такролимус (Элидел).  Однако существуют определённые меры, которые помогут снизить риск возникновения этого заболевания у вашего ребёнка:
Однако существуют определённые меры, которые помогут снизить риск возникновения этого заболевания у вашего ребёнка: 
 Уже сейчас атопическим дерматитом или диатезом страдает каждый пятый ребенок. Итак, чем же лечить диатез у ребенка?
Уже сейчас атопическим дерматитом или диатезом страдает каждый пятый ребенок. Итак, чем же лечить диатез у ребенка? Со временем эффективность гормональных препаратов снижается.
Со временем эффективность гормональных препаратов снижается. 
 адрес LinkedIn
адрес LinkedIn  В некоторых случаях наблюдается так называемый географический язык. Появляются катаральные поражения дыхательных путей — насморк, фарингит, рецидивирующий бронхит, астма. Часто бывает катар желудочно-кишечного тракта. Общее увеличение желез с увеличением селезенки может сочетаться с одним или несколькими другими проявлениями. В некоторых случаях при исследовании крови обнаруживается эозинофилия. Экссудативный диатез обычно встречается либо у очень тучных, либо у очень худых детей; некоторые из случаев, однако, имеют нормальный вес и развитие.
В некоторых случаях наблюдается так называемый географический язык. Появляются катаральные поражения дыхательных путей — насморк, фарингит, рецидивирующий бронхит, астма. Часто бывает катар желудочно-кишечного тракта. Общее увеличение желез с увеличением селезенки может сочетаться с одним или несколькими другими проявлениями. В некоторых случаях при исследовании крови обнаруживается эозинофилия. Экссудативный диатез обычно встречается либо у очень тучных, либо у очень худых детей; некоторые из случаев, однако, имеют нормальный вес и развитие.  Главный редактор DermNet: адъюнкт А/проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчелл/Марией МакГиверн. Декабрь 2018.
Главный редактор DermNet: адъюнкт А/проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчелл/Марией МакГиверн. Декабрь 2018.  Он также может поражать детей в возрасте от 3 месяцев, при этом средний возраст детей составляет 6,6 года [3]. Периорифициальный дерматит немного чаще встречается у девочек, чем у мальчиков, и чаще всего наблюдается у детей, которым наносили топические стероиды на лицо [3,4].
Он также может поражать детей в возрасте от 3 месяцев, при этом средний возраст детей составляет 6,6 года [3]. Периорифициальный дерматит немного чаще встречается у девочек, чем у мальчиков, и чаще всего наблюдается у детей, которым наносили топические стероиды на лицо [3,4]. 
 Гранулематозный периорифициальный дерматит в основном встречается у темнокожих детей препубертатного возраста.
Гранулематозный периорифициальный дерматит в основном встречается у темнокожих детей препубертатного возраста. 



 12534. ПабМед
12534. ПабМед  Curr Allergy Asthma Rep 2016; 16: 44. DOI 10.1007/s11882-016-0620-y. ПабМед.
Curr Allergy Asthma Rep 2016; 16: 44. DOI 10.1007/s11882-016-0620-y. ПабМед.  Л., Элевски Б.Е., Манчини А.Дж., Паллер А.С. Экстрафациальный и генерализованный гранулематозный периорифициальный дерматит. Арка Дерматол 2002; 138: 1354. ПабМед
Л., Элевски Б.Е., Манчини А.Дж., Паллер А.С. Экстрафациальный и генерализованный гранулематозный периорифициальный дерматит. Арка Дерматол 2002; 138: 1354. ПабМед 