2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Склеродермия – это заболевание, при котором происходит поражение соединительной ткани. Проявляется болезнь в виде уплотнений.
К причинам, способствующим развитию склеродермии, относят:
Немаловажную роль в развитии заболевания играет нарушение функций фибробластов и прочих клеток, выделяющих коллаген. Главное значение имеет реакция аутоиммунной системы на коллаген. Предположительно разные нарушения эндокринной системы, обмена веществ и прочих, вместе с негативным воздействием внешних факторов, создают благоприятные условия для развития патологий в системе соединительной ткани как кожного покрова и сосудов, так и органов пищеварения, печени, легких и т.д.
Склеродермия поражает практически все органы и системы человека. Поэтому данное заболевание считается трудноизлечимым. Изначально страдает кожа. По этому признаку и диагностируют это заболевание. Очаговая форма проявляется в виде небольшого количества округлых очагов поражения.
По ходу развития склеродермии они проходят три этапа:
Виды склеродермии и её локализация
Самыми распространенными видам и более изученными считают системную и органическую склеродермию.
 Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный.
Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный. При подкожной склеродермии кожа становится толстой и грубой.
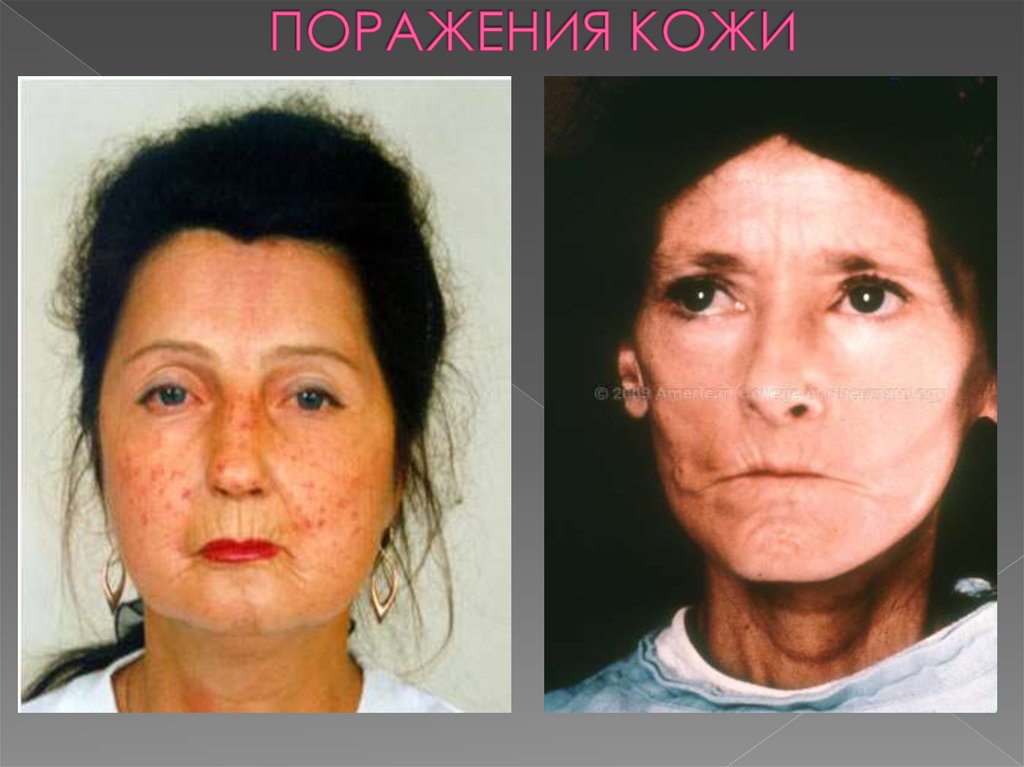
При подкожной склеродермии кожа становится толстой и грубой.Стандартная картина - это вздувшиеся и покрасневшие участки кожи на голове и кистях. Помимо этого, часто в данных участках нарушается кровообращение, появляются нарывы, меняется форма ногтя, выпадают волосы. Меняются черты лица, появляются морщины. Кожа теряет свои качества. Случается, что болезнь захватывает не только голову и руки, но и другие участки тела. В этом случае болезнь называется диффузной склеродермией, если же поражены только определенные участки тела, то это лимитированная склеродермия.
Случается, что болезнь поражает мышечную систему. От этого мышечные волокна деформируются, отмирают некоторые фрагменты, объем мышечной ткани становится меньше, а связки, напротив, становятся больше. Если болезнь дает осложнение на скелет человека, то деформируются пальцы на всех конечностях. Это тоже один из признаков склеродермии. Примерно у 50% больных склеродермией страдают и органы пищеварительного тракта. Если провести УЗИ этих органов и обнаружатся их изменения, это тоже будет признаком склеродермии. Помимо этого, практически две трети пациентов страдают проблемами с работой сердца и легких.
Если провести УЗИ этих органов и обнаружатся их изменения, это тоже будет признаком склеродермии. Помимо этого, практически две трети пациентов страдают проблемами с работой сердца и легких.
Приглашаем Вас на обследование и консультацию в «КВД № 6».
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Наш адрес: СПб, ул. Летчика Пилютова, 41
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715
В статье освещены основные аспекты этиологии, патогенеза и клинических проявлений системной склеродермии. На примере собственных наблюдений пациентов с нетипичной для бляшечной склеродермии клинической картиной демонстрируются сложности диагностического процесса.
Локализованная (ограниченная) склеродермия относится к хроническим аутоиммунным дерматозам и характеризуется появлением на различных участках тела очагов локального воспаления (эритемы, отека) с последующим формированием в них склероза и/или атрофии кожи и подлежащих тканей [1, 2]. В отличие от системной склеродермии патологический процесс не затрагивает внутренние органы.
Распространенность склеродермии составляет примерно 250 случаев на 1 млн человек. В последние десятилетия наблюдается увеличение числа больных ограниченной склеродермией. Она чаще диагностируется у лиц женского пола. У девочек заболевание встречается в 3 раза чаще, чем у мальчиков. Среди взрослых пациентов также преобладают женщины в возрасте 40–55 лет — около 75% всех случаев склеродермии. Зачастую процесс развивается на фоне эндокринной патологии, в постменопаузальном периоде [3, 4].
Этиология остается малоизученной. Считается, что заболевание возникает из-за сложного взаимодействия генетических и экзогенных факторов. Помимо генетической предрасположенности немаловажную роль играют нарушения синтеза и обмена коллагена и гликопротеинов, патология микроциркуляторного русла, наличие дефектов гуморального и клеточного иммунитета, что способствует образованию аутоантител [5, 6].
Помимо генетической предрасположенности немаловажную роль играют нарушения синтеза и обмена коллагена и гликопротеинов, патология микроциркуляторного русла, наличие дефектов гуморального и клеточного иммунитета, что способствует образованию аутоантител [5, 6].
Общепринятой классификации не существует. Выделяют следующие формы локализованной склеродермии: бляшечную, линейную, генерализованную, глубокую, пансклеротическую, буллезную склеродермию, идиопатическую атрофодермию Пазини — Пьерини, прогрессирующую гемиатрофию лица Парри — Ромберга и склероатрофический лихен [1].
Наиболее часто встречается бляшечная форма локализованной склеродермии. В типичных случаях на коже появляются розовые, розовато-сиреневые, ливидные или гиперпигментированные пятна округлой и/или полосовидной формы, которые в дальнейшем уплотняются, кожа приобретает цвет слоновой кости с гладкой поверхностью и восковидным блеском. При прогрессировании процесса по периферии очагов наблюдается воспалительный венчик лилового или розовато-сиреневого цвета. В местах поражения кожа плохо собирается в складку, снижено или отсутствует потоотделение, функция сальных желез и рост волос нарушены. При переходе в следующую стадию в очагах развиваются атрофия кожи, телеангиэктазии, стойкая гипер- или гипопигментация [1, 7].
В местах поражения кожа плохо собирается в складку, снижено или отсутствует потоотделение, функция сальных желез и рост волос нарушены. При переходе в следующую стадию в очагах развиваются атрофия кожи, телеангиэктазии, стойкая гипер- или гипопигментация [1, 7].
Линейная склеродермия встречается преимущественно у детей и подразделяется на несколько клинических разновидностей: полосовидную (лентообразную) форму, саблевидную форму («удар саблей») и прогрессирующую гемиатрофию лица Парри — Ромберга [7, 8]. К более редким формам склеродермии относят склероатрофический лихен Цумбуша, идиопатическую атрофодермию Пазини — Пьерини, генерализованную, подкожную, узловатую (келоидоподобную), кольцевидную, буллезную и пансклеротическую. У некоторых больных могут наблюдаться проявления нескольких форм заболевания [1].
При типичном течении заболевания диагноз устанавливается на основании анамнеза и клинической картины, проведение гистологического исследования обычно не требуется [7]. Однако встречаются атипичные случаи, когда постановка диагноза без гистологического подтверждения вызывает затруднение.
Однако встречаются атипичные случаи, когда постановка диагноза без гистологического подтверждения вызывает затруднение.
В лечении больных необходим индивидуальный подход в зависимости от формы, стадии и тяжести течения заболевания, локализации очагов поражения, возможности спонтанного регресса склероза кожи или полного разрешения очагов поражения. Целью терапии является предотвращение дальнейшего развития склерозирующего воспаления. Традиционная терапия склеродермии включает в себя назначение противовоспалительных, иммуномодулирующих, антифиброзных, ферментных, сосудистых препаратов, а также физиотерапевтические методы [1, 6 ,7, 9, 10].
Для иллюстрации сложностей диагностики некоторых форм локализованной склеродермии приводим три собственных клинических наблюдения.
Пациентка Г.
Пациентка Г., 58 лет, обратилась в консультативно-диагностическое отделение ГБУЗ ККВД МЗ КК в июле 2017 г. с жалобами на высыпания на коже груди, спины.
с жалобами на высыпания на коже груди, спины.
Из анамнеза: считает себя больной около полугода, когда после продолжительной инсоляции появились округлые гиперемированные пятна с периферическим краем белого цвета. Отмечала слабый центробежный рост элементов. К врачу не обращалась, лечение не получала.
Объективно: на коже туловища в области груди и спины визуализируются очаги цвета слоновой кости, размером 1,5–2,0 см, кольцевидной формы, с гладкой поверхностью и восковидным блеском (рис. 1 А–Г). По периферии очагов наблюдается слабовыраженный бледно-лиловый венчик. Пальпаторно отмечаются возвышение и плотность края элементов. Субъективных ощущений нет.
При обследовании: общий анализ крови: эритроциты — 4,7×1012/л, гемоглобин — 121 г/л, цветовой показатель — 0,8, лейкоциты — 6,9×109/л, скорость оседания эритроцитов (СОЭ) — 4 мм/ч.
Общий анализ мочи — в пределах нормы.
Биохимический анализ крови: общий билирубин — 14,0 мкмоль/л, глюкоза — 5,5 ммоль/л, холестерин — 5,0 ммоль/л, общий белок — 69 г/л, аспартатаминотрансфераза (АСТ) — 22 Ед/л, аланинаминотрансфераза (АЛТ) — 18 Ед/л.
Со стороны внутренних органов: патологии не выявлено.
На основании анамнеза и клинической картины был выставлен предварительный диагноз: Склероатрофический лихен? Красный плоский лишай?
Для уточнения диагноза была проведена биопсия из патологического очага, располагающегося на коже спины (рис. 1 Д, Е). Результаты биопсии: гиперкератоз. Эпидермис с тенденцией к атрофии, сосочки сглажены на большом протяжении. Участки вакуольной дистрофии клеток мальпигиева слоя. Под эпидермисом участки гомогенизации и базофилии коллагеновых волокон. В верхних отделах дермы капилляры спазмированы, умеренные периваскулярные и диффузные гистиолимфоцитарные инфильтраты с плазмоцитами, примесью нейтрофилов и тучных клеток. В сетчатом слое отечный, гомогенизированный, местами фрагментированный коллаген. Потовые железы располагаются внутри дермы. Заключение: морфологическая картина с учетом клинических данных в большей степени соответствует склеродермии.
Было проведено иммунологическое обследование, пациентка консультирована ревматологом, системная склеродермия была исключена.
На основании клинической картины и данных патогистологического исследования (ПГИ) пациентке был выставлен окончательный диагноз: Бляшечная склеродермия.
Рекомендовано лечение: стимуляторы регенерации тканей, сосудистые препараты (пентоксифиллин), поливитамины с микроэлементами, наружная терапия (топические глюкокортикостероиды, топические противовоспалительные препараты).
В ходе лечения отмечалась слабовыраженная положительная динамика.
Пациентка Н.
Пациентка Н., 65 лет, обратилась в консультативно-диагностическое отделение ГБУЗ ККВД МЗ КК в июне 2017 г. с жалобами на уплотнение в области правой голени и болезненность при ходьбе.
Из анамнеза: больна с 2008 г., когда появилась отечность и боли в области правой голени. Обратилась к дерматологу по месту жительства, который поставил предварительный диагноз: Склеродермия? Васкулит? и рекомендовал сделать биопсию кожи. Заключение ПГИ: гистологические признаки склеродермии, начальная стадия. Далее пациентка обратилась на консультацию к ангиохирургу. Был поставлен диагноз «тромбофлебит», по поводу которого периодически получала лечение (диосмин, ацетилсалициловая кислота, диклофенак, варфарин, гепаринсодержащая мазь) с незначительным эффектом. Лечение по поводу склеродермии не получала.
Обратилась к дерматологу по месту жительства, который поставил предварительный диагноз: Склеродермия? Васкулит? и рекомендовал сделать биопсию кожи. Заключение ПГИ: гистологические признаки склеродермии, начальная стадия. Далее пациентка обратилась на консультацию к ангиохирургу. Был поставлен диагноз «тромбофлебит», по поводу которого периодически получала лечение (диосмин, ацетилсалициловая кислота, диклофенак, варфарин, гепаринсодержащая мазь) с незначительным эффектом. Лечение по поводу склеродермии не получала.
Объективно: на коже нижней трети передне-медиальной поверхности правой голени наблюдается слабовыраженная гиперпигментация, деформация подлежащих тканей
(рис. 2 А, Б). Кожа с трудом собирается в складку. При пальпации определяются выраженная плотность и болезненность тканей. Субъективно — чувство жжения и боли при ходьбе.
При обследовании: общий анализ крови: эритроциты — 4,7×1012/л, гемоглобин — 128 г/л, лейкоциты — 7,1×109/л, СОЭ — 14 мм/ч.
Общий анализ мочи — в пределах нормы.
Биохимический анализ крови: общий билирубин — 14,0 мкмоль/л, глюкоза — 5,8 ммоль/л, холестерин — 5,6 ммоль/л, общий белок — 74 г/л, АСТ — 22 Ед/л, АЛТ — 18 Ед/л.
Флюорография грудной клетки — без патологии.
Консультация терапевта: ожирение 1 ст. ИМТ=31,9 кг/м2. Остеохондроз поясничного отдела позвоночника. Со стороны внутренних органов: патологии не выявлено. На основании анамнеза и клинической картины был выставлен предварительный диагноз: Очаговая склеродермия? Васкулит?
Для уточнения диагноза была проведена глубокая биопсия из патологического очага, располагающегося на коже медиальной поверхности правой голени (рис. 2 В, Г). Результаты биопсии: эпидермис нормальной толщины. Вакуольная дистрофия клеток мальпигиева слоя. Местами повышено содержание меланина в базальном слое эпидермиса. Дерма утолщена. Поверхностные сосуды спазмированы, стенки их утолщены. Во всех отделах дермы и подкожно-жировой клетчатке отечный, утолщенный, местами гомогенизированный коллаген. Стенки сосудов резко утолщены за счет мукоидного набухания, некоторые сдавлены склерозированными тканями. Слабовыраженные периваскулярные гистиолимфоцитарные инфильтраты с примесью нейтрофилов и фибробластов. Потовые железы и островки жировой ткани располагаются внутри дермы. Заключение: морфологическая картина с учетом клинических данных в большей степени соответствует склеродермии.
Во всех отделах дермы и подкожно-жировой клетчатке отечный, утолщенный, местами гомогенизированный коллаген. Стенки сосудов резко утолщены за счет мукоидного набухания, некоторые сдавлены склерозированными тканями. Слабовыраженные периваскулярные гистиолимфоцитарные инфильтраты с примесью нейтрофилов и фибробластов. Потовые железы и островки жировой ткани располагаются внутри дермы. Заключение: морфологическая картина с учетом клинических данных в большей степени соответствует склеродермии.
Было проведено иммунологическое обследование, пациентка консультирована ревматологом, системная склеродермия была исключена.
На основании клинической картины и данных ПГИ пациентке был выставлен окончательный диагноз: Очаговая склеродермия, подкожная форма.
Рекомендовано лечение: стимуляторы регенерации тканей, сосудистые препараты (пентоксифиллин), поливитамины с микроэлементами, наружная терапия (топические глюкокортикостероиды, топические противовоспалительные препараты).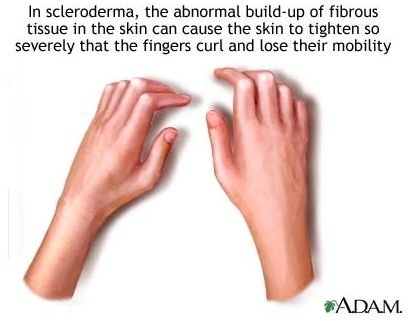
В процессе лечения и по его окончании у пациентки отмечали положительную динамику патологического процесса — уменьшение инфильтрации и атрофии.
Пациентка К.
Пациентка К., 49 лет, обратилась в консультативно-диагностическое отделение ГБУЗ ККВД МЗ КК в июне 2018 г. с жалобами на высыпания и уплотнение кожи в области голеней, незначительный периодический зуд.
Из анамнеза: больна более 5 лет, когда после повышения температуры до 38 °С появились несколько гиперемированных плотных высыпаний на коже голеней. Отмечала боли в мышцах. Также беспокоила отечность в области правого верхнего века. Больной был выставлен диагноз: Васкулит? Красная волчанка? После проведенного лечения «сосудистыми» препаратами наступила ремиссия. В мае 2017 г. появились аналогичные высыпания. Обратилась к дерматологу по месту жительства, который порекомендовал сделать биопсию кожи с предварительными диагнозами: Многоформная экссудативная эритема? Токсикодермия? Заключение ПГИ: атрофодермия идиопатическая Пазини — Пьерини. Больная лечилась самостоятельно метилурациловой мазью, кожный патологический процесс прогрессировал.
Больная лечилась самостоятельно метилурациловой мазью, кожный патологический процесс прогрессировал.
Объективно: на коже средней трети передней поверхности левой голени и верхней трети латеральной поверхности правой голени располагаются 2 узла 3×4 см, покрытые кожей розово-коричневого цвета с явлениями атрофии (рис. 3А). При пальпации определялась выраженная плотность тканей. Субъективно — периодический зуд при обострении.
При обследовании: общий анализ крови: эритроциты — 5,12×1012/л, гемоглобин — 142 г/л, гематокрит — 45,70%, лейкоциты — 9,60×109/л, нейтрофилы — 85,80%, лимфоциты — 7,80%, моноциты — 5,00%, эозинофилы — 0,60%, базофилы — 0,10%, СОЭ — 37 мм/ч.
Общий анализ мочи — в пределах нормы.
Биохимический анализ крови: общий билирубин — 13,30 мкмоль/л, глюкоза — 5,8 ммоль/л, холестерин — 10,31 ммоль/л, общий белок — 71,43 г/л, АСТ — 10,00 Ед/л, АЛТ — 13,00 Ед/л, мочевина — 4,30 ммоль/л, креатинин — 81,00 мкмоль/л, антистрептолизин-О — 27,70 Ед/мл (норма — 0,00–200,0 Ед/мл), С-реактивный белок — 19,36 мг/л (норма — 0,00–8,00 мг/л), ревматоидный фактор — не обнаружен, С4 компонент комплемента — 0,22 г/л (норма — 0,12–0,52 г/л).
Иммунологическое обследование: ANA антиядерные антитела — 1>1:160 (отрицательно), тип свечения — крапчатое, криоглобулины — 0,050 (0,00–0,02), антитела к нативной ДНК — сомнительно (отрицательно), циркулирующие иммунные комплексы — общая фракция — 0,080 ед. опт. пл. (0,040–0,100). Антинуклеарные антитела IgG к антигену SS-А60 ++.
Флюорография грудной клетки — без патологии.
Консультация ревматолога: убедительных данных за системный процесс не выявлено.
Со стороны внутренних органов: патологии не выявлено.
На основании анамнеза и клинической картины был выставлен предварительный диагноз: Очаговая склеродермия? Вторичный кальциноз?
Для уточнения диагноза была проведена глубокая биопсия из патологического очага, располагающегося на коже латеральной поверхности правой голени (рис. 3Б). Результаты биопсии: эпидермис нормальной толщины. Участки вакуольной дистрофии клеток мальпигиева слоя. Местами повышено содержание меланина в базальном слое эпидермиса. Дерма утолщена. В верхних отделах дермы стенки сосудов утолщены. Периваскулярные слабовыраженные лимфогистиоцитарные инфильтраты. В сетчатом слое отечный, местами фрагментированный коллаген. Количество фибробластов увеличено. Потовые железы и островки жировой ткани располагаются внутри дермы. В нижних отделах дермы с переходом на подкожно-жировую клетчатку выявляются склеротические изменения в виде выраженного утолщения, гомогенизации и гиалиноза коллагеновых волокон. Стенки сосудов утолщены, некоторые гиалинизированы, периваскулярные умеренные лимфогистиоцитарные инфильтраты с примесью нейтрофилов. Заключение: морфологическая картина с учетом клинических данных в большей степени соответствует глубокой склеродермии.
Местами повышено содержание меланина в базальном слое эпидермиса. Дерма утолщена. В верхних отделах дермы стенки сосудов утолщены. Периваскулярные слабовыраженные лимфогистиоцитарные инфильтраты. В сетчатом слое отечный, местами фрагментированный коллаген. Количество фибробластов увеличено. Потовые железы и островки жировой ткани располагаются внутри дермы. В нижних отделах дермы с переходом на подкожно-жировую клетчатку выявляются склеротические изменения в виде выраженного утолщения, гомогенизации и гиалиноза коллагеновых волокон. Стенки сосудов утолщены, некоторые гиалинизированы, периваскулярные умеренные лимфогистиоцитарные инфильтраты с примесью нейтрофилов. Заключение: морфологическая картина с учетом клинических данных в большей степени соответствует глубокой склеродермии.
На основании клинической картины и данных ПГИ пациентке был выставлен окончательный диагноз: Очаговая склеродермия, подкожная форма.
Рекомендовано лечение: стимуляторы регенерации тканей, сосудистые препараты (пентоксифиллин), поливитамины с микроэлементами, рассасывающая (бовгиалуронидазы азоксимер) и наружная терапия (топические глюкокортикостероиды, топические противовоспалительные препараты).
В процессе лечения и по его окончании у пациентки отмечали положительную динамику патологического процесса — уменьшение инфильтрации и атрофии.
Представленные пациентки демонстрируют сложности диагностического поиска в связи с нетипичной для склеродермии клинической картиной. У пациентки Г. кожные высыпания отличались необычной для бляшечной склеродермии кольцевидной формой и имели сходство с атрофической формой красного плоского лишая или кольцевидной гранулемой. Кроме того, эти высыпания оказались резистентны к назначенной стандартной терапии.
Другие клинические случаи глубокой склеродермии демонстрируют нам особенности протекания склеродермического процесса на нижних конечностях, которые в своем дебюте симулировали клинические проявления васкулита, красной волчанки или токсикодермии, что привело к отсроченной постановке правильного диагноза. Назначенное пациенткам лечение без учета данных ранее выполненных патогистологических исследований привело к выраженному распространению патологического процесса в более глубокие слои дермы и подкожно-жировую клетчатку.
Врачи-дерматовенерологи нередко сталкиваются с трудностями диагностического поиска в случаях с нетипичной для склеродермии клинической картиной, а также при глубокой форме локализованной склеродермии. Подобные случаи данного заболевания требуют более тщательного клинического обследования пациентов с применением ПГИ в связи с необходимостью дифференциальной диагностики бляшечной склеродермии с атрофической формой красного плоского лишая, кольцевидной гранулемой, токсикодермией, а при локализации склеродермического процесса на нижних конечностях — с глубокой формой красной волчанки, панникулитами, васкулитами, опухолями кожи и мягких тканей и другими заболеваниями.
Таким образом, ранняя диагностика и своевременно начатое лечение могут остановить прогрессирование заболевания и свести к минимуму последствия атрофического и склеротического процесса, улучшив тем самым качество жизни пациента.
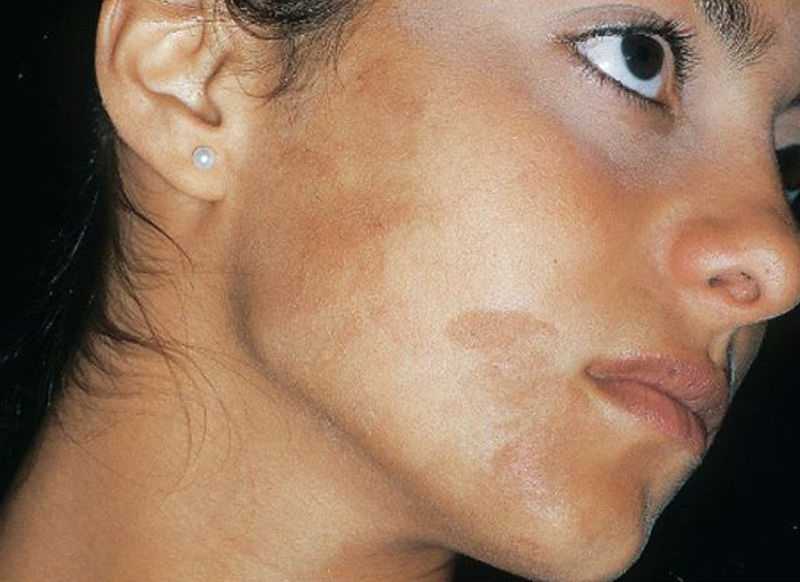
Склеродермия означает «твердая кожа». У детей с локализованной склеродермией часто вовлекаются ткани под кожей, включая мышцы и кости. Помимо уплотнения кожи, могут быть изменения цвета и текстуры кожи, а подлежащие ткани могут не расти нормально. Локализованная склеродермия может проявляться в нескольких различных формах; включая линейную склеродермию (когда поражение выглядит как линия или полоса) и ограниченную морфею (когда поражение выглядит как округлое поражение). У большинства пациентов болезнь проявляется только на одной части или стороне тела. Вначале некоторые поражения могут иметь красный или пурпурный цвет, который может быть ограничен границей поражения. Другие могут иметь белый или восковой вид и ощущаться твердыми.
У детей с локализованной склеродермией часто вовлекаются ткани под кожей, включая мышцы и кости. Помимо уплотнения кожи, могут быть изменения цвета и текстуры кожи, а подлежащие ткани могут не расти нормально. Локализованная склеродермия может проявляться в нескольких различных формах; включая линейную склеродермию (когда поражение выглядит как линия или полоса) и ограниченную морфею (когда поражение выглядит как округлое поражение). У большинства пациентов болезнь проявляется только на одной части или стороне тела. Вначале некоторые поражения могут иметь красный или пурпурный цвет, который может быть ограничен границей поражения. Другие могут иметь белый или восковой вид и ощущаться твердыми.
Локализованная склеродермия — редкое заболевание, и точное число больных этим заболеванием неизвестно. По наилучшей оценке, локализованная склеродермия развивается у 1 ребенка на каждые 100 000 человек.
Локализованная склеродермия может возникнуть в любом возрасте и у любой расы, но чаще встречается у представителей европеоидной расы. Большинство пациентов, у которых развивается склеродермия, — женщины. Факторы окружающей среды, такие как травмы, инфекции, воздействие лекарств или химических веществ, могут играть определенную роль, но не для большинства пациентов. Болезнь не заразна. Заболевание не передается напрямую от родителей к ребенку каким-либо одним геном, хотя определенные гены могут сделать ребенка более склонным к развитию локализованной склеродермии.
Большинство пациентов, у которых развивается склеродермия, — женщины. Факторы окружающей среды, такие как травмы, инфекции, воздействие лекарств или химических веществ, могут играть определенную роль, но не для большинства пациентов. Болезнь не заразна. Заболевание не передается напрямую от родителей к ребенку каким-либо одним геном, хотя определенные гены могут сделать ребенка более склонным к развитию локализованной склеродермии.
Локализованная склеродермия — это аутоиммунное заболевание, при котором иммунная система вызывает воспаление кожи. Воспаление заставляет клетки соединительной ткани вырабатывать слишком много коллагена, волокнистого белка, который является основной частью многих тканей. Избыток коллагена может привести к фиброзу, который похож на рубцевание.
Диагноз склеродермии обычно диагностируется ревматологом или дерматологом на основании анамнеза пациента и физического осмотра. Для подтверждения диагноза может быть сделана биопсия кожи. Не существует специальных лабораторных исследований для диагностики локализованной склеродермии, но часто проводятся лабораторные анализы для оценки уровня воспаления, связанного с локализованной склеродермией, и для того, чтобы убедиться, что у пациента нет другого заболевания.
Для подтверждения диагноза может быть сделана биопсия кожи. Не существует специальных лабораторных исследований для диагностики локализованной склеродермии, но часто проводятся лабораторные анализы для оценки уровня воспаления, связанного с локализованной склеродермией, и для того, чтобы убедиться, что у пациента нет другого заболевания.
Лечение варьируется в зависимости от активности заболевания у пациента, локализации и степени поражения, а также наличия сопутствующих проблем. Тщательная клиническая оценка является основным методом мониторинга склеродермии. Рентгеновские лучи и компьютерная томография (КТ) используются для выявления аномалий костей. Термография может обнаружить разницу в температуре кожи между поражением и нормальной тканью. УЗИ и магнитно-резонансная томография (МРТ) могут помочь в оценке состояния мягких тканей.
Текущее лечение направлено на борьбу с воспалением, так как это снижает риск серьезных проблем, таких как разница в длине конечностей, участки впалой кожи на лице, ограничение подвижности суставов и повреждение внутренних органов. Пациентов с линейной склеродермией, которые включают поражения на голове, глубокие поражения или распространенное заболевание, обычно лечат системными препаратами, подавляющими иммунную систему. Эти лекарства включают метотрексат, который вводят в виде инъекций или принимают внутрь один раз в неделю, и кортикостероиды, которые принимают внутрь (преднизолон) или вводят в виде инфузии, или лекарства, вводимые через вену (например, внутривенный метилпреднизолон).
Пациентов с линейной склеродермией, которые включают поражения на голове, глубокие поражения или распространенное заболевание, обычно лечат системными препаратами, подавляющими иммунную систему. Эти лекарства включают метотрексат, который вводят в виде инъекций или принимают внутрь один раз в неделю, и кортикостероиды, которые принимают внутрь (преднизолон) или вводят в виде инфузии, или лекарства, вводимые через вену (например, внутривенный метилпреднизолон).
Одно рандомизированное клиническое исследование показало, что метотрексат лучше, чем плацебо, в поддержании контроля заболевания после первоначального лечения кортикостероидами. Другие иммунодепрессанты включают микофенолата мофетил, циклоспорин и такролимус. Необходима дополнительная работа, чтобы определить наилучшую терапию локализованной склеродермии. Иммунодепрессанты могут увеличить риск развития инфекции у пациента и иметь другие возможные побочные эффекты. Они будут рассмотрены вашим врачом.
Для пациентов с легким поверхностным заболеванием часто используются местные препараты для контроля воспаления и смягчения кожи. Эти препараты включают местные кортикостероиды, кальципотриен, такролимус, пимекролимус и имиквимод. Увлажняющие средства могут помочь защитить и смягчить кожу.
Эти препараты включают местные кортикостероиды, кальципотриен, такролимус, пимекролимус и имиквимод. Увлажняющие средства могут помочь защитить и смягчить кожу.
Фототерапия используется для лечения пациентов с распространенным поверхностным заболеванием кожи. Сообщалось, что и UVB, и UVA помогают. Необходимы дополнительные исследования для оценки потенциальных побочных эффектов от воздействия на детей большого количества ультрафиолетового света.
Физическая и трудовая терапия для улучшения силы и функции важна для пациентов с мышечной слабостью, разницей в длине конечностей и ограниченным движением суставов. Следует рассмотреть возможность раннего направления на терапию, чтобы предотвратить потерю подвижности и функции сустава.
Хирургическое вмешательство не рекомендуется при лечении активного заболевания. Хирургическое вмешательство может потребоваться пациентам с сильной болью или ограничениями, и может улучшить внешний вид пациентов с тяжелыми поражениями лица. Однако из-за аномалий кожи может быть плохое заживление ран, и в некоторых случаях хирургическое вмешательство может вызвать вспышку заболевания. Косметический макияж может быть использован, чтобы сделать поражения менее заметными.
Однако из-за аномалий кожи может быть плохое заживление ран, и в некоторых случаях хирургическое вмешательство может вызвать вспышку заболевания. Косметический макияж может быть использован, чтобы сделать поражения менее заметными.
Лекарство от локализованной склеродермии неизвестно. Заболевание может прекратиться самостоятельно (ремиссия), но сроки этого различны. Ограниченные очаги морфеа, которые не распространяются на более глубокие ткани, могут перейти в стадию ремиссии в течение нескольких лет, в то время как очаги линейной склеродермии, особенно на голове или волосистой части головы, могут оставаться активными в течение многих лет или даже на протяжении всего детства. Важно, чтобы пациенты с поражениями, затрагивающими более глубокие ткани, продолжали наблюдаться ежеквартально. После прекращения лечения пациенты должны находиться под наблюдением не реже одного раза в год, поскольку заболевание может вернуться (рецидив или обострение).
Поскольку опасное для жизни поражение внутренних органов встречается крайне редко, общий прогноз при локализованной склеродермии намного лучше, чем прогноз при системном склерозе. Однако локализованное заболевание может вызвать обезображивание, а уплотнение кожи может вызвать дискомфорт и язвы, а также такие проблемы, как ограничение подвижности суставов. Кроме того, у многих детей могут быть проблемы с другими органами или тканями. Лица с линейной склеродермией подвержены более высокому риску серьезных проблем роста, таких как развитие деформированной, более короткой или меньшей конечности или части лица или кожи головы. У детей с линейной склеродермией на лице или голове может развиться воспаление глаз, проблемы с веками или зубами, головные боли, судороги и другие проблемы с мозгом. Им необходимо регулярное обследование глаз и, в некоторых случаях, МРТ головного мозга и/или глаз. Другие проблемы включают артрит, ограничение подвижности суставов, мышечную атрофию и рефлюкс содержимого желудка. У детей с пансклеротическим морфеозом могут развиться хронические язвы кожи и риск развития плоскоклеточного рака.
Однако локализованное заболевание может вызвать обезображивание, а уплотнение кожи может вызвать дискомфорт и язвы, а также такие проблемы, как ограничение подвижности суставов. Кроме того, у многих детей могут быть проблемы с другими органами или тканями. Лица с линейной склеродермией подвержены более высокому риску серьезных проблем роста, таких как развитие деформированной, более короткой или меньшей конечности или части лица или кожи головы. У детей с линейной склеродермией на лице или голове может развиться воспаление глаз, проблемы с веками или зубами, головные боли, судороги и другие проблемы с мозгом. Им необходимо регулярное обследование глаз и, в некоторых случаях, МРТ головного мозга и/или глаз. Другие проблемы включают артрит, ограничение подвижности суставов, мышечную атрофию и рефлюкс содержимого желудка. У детей с пансклеротическим морфеозом могут развиться хронические язвы кожи и риск развития плоскоклеточного рака.
Большинству детей с локализованной склеродермией не нужно вносить серьезные изменения в образ жизни. Все пострадавшие дети должны ходить в школу. Некоторое приспособление может потребоваться детям с тяжелым заболеванием, влияющим на их способность ходить или легко писать. Поощряйте пострадавших детей оставаться активными, но некоторые виды деятельности, такие как контактные виды спорта, должны быть ограничены пациентами с риском повреждения кожи или теми, у кого крайне ограничены движения в крупных суставах.
Все пострадавшие дети должны ходить в школу. Некоторое приспособление может потребоваться детям с тяжелым заболеванием, влияющим на их способность ходить или легко писать. Поощряйте пострадавших детей оставаться активными, но некоторые виды деятельности, такие как контактные виды спорта, должны быть ограничены пациентами с риском повреждения кожи или теми, у кого крайне ограничены движения в крупных суставах.
При диагностике не забывайте:
 После завершения лечения дети должны посещать своего детского ревматолога не реже одного раза в год, поскольку линейная склеродермия может сохраняться в течение многих лет или возвращаться после бездействия в течение нескольких лет.
После завершения лечения дети должны посещать своего детского ревматолога не реже одного раза в год, поскольку линейная склеродермия может сохраняться в течение многих лет или возвращаться после бездействия в течение нескольких лет. Обновлено в декабре 2021 г. Комитетом по коммуникациям и маркетингу Американского колледжа ревматологии.
Эта информация предназначена только для общего образования. Людям следует проконсультироваться с квалифицированным поставщиком медицинских услуг для получения профессиональной медицинской консультации, диагностики и лечения заболевания или состояния здоровья.
1. Fitzpatrick TB, Eisen AZ, Wolff K, Freedberg IM, Austen KE, editors. Дерматология в общей медицине. 1987. стр. 1841–1852. [Google Scholar]
2. Matsuura K, Umebayashi Y, Otsuka F. Компьютерная томография выявляет утолщение подкожной клетчатки в склеродермия. Бр Дж Дерматол. 1997; 137:1015–1016. [PubMed] [Google Scholar]
Бр Дж Дерматол. 1997; 137:1015–1016. [PubMed] [Google Scholar]
3. Кэссиди Дж.Т., Петти Р.Э. Системная склеродермия и родственные заболевания. В: Кэссиди Дж. Т., Петти Р. Е., редакторы. Учебник детской ревматологии. Филадельфия: WB Сондерс; 2001. стр. 505–534. [Google Scholar]
4. Нельсон А. Локализованная слеродермия. В: Кэссиди Дж. Т., Петти Р. Е., редакторы. Учебник детской ревматологии. Филадельфия: WB Сондерс; 2001. стр. 535–544. [Академия Google]
5. Узиэль Ю., Миллер М.Л., Лаксер Р.М. Склеродермия у детей. Педиатр Клин Норт Ам. 1995; 42:1171–1203. [PubMed] [Google Scholar]
6. Peterson LS, Nelson AM, Su WP, Mason T, O'Fallon WM, Gabriel SE, et al. Эпидемиология морфеи (локализованной склеродермии) в Олмстеде Страна 1960-1993 гг. J Ревматол. 1997; 24:73–80. [PubMed] [Google Scholar]
7. Marzano AV, Menni S, Parodi A, Borghi A, Fuligni A, Fabbri P, et al. Локализованная склеродермия у взрослых и детей. Клинико-лабораторный расследования на 239случаи. Евр Дж Дерматол. 2003; 13: 171–176. [PubMed] [Google Scholar]
Евр Дж Дерматол. 2003; 13: 171–176. [PubMed] [Google Scholar]
8. Zulian F, Athreya BH, Laxer R, Nelson AM, Feitosa de Oliveira SK, Punaro MG, et al. Ювенильная локализованная склеродермия: клинико-эпидемиологические особенности у 750 детей. Международное исследование. Ревматология (Оксфорд) 2006;45:614–620. [PubMed] [Google Scholar]
9. Leitenberger JJ, Cayce RL, Haley RW, Adams-Huet B, Bergstresser PR, Jacobe HT, et al. Отдельные аутоиммунные синдромы при морфее: обзор 245 взрослых и педиатрические случаи. Арка Дерматол. 2009 г.;145:545–550. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Fett N, Werth VP. Обновленная информация о morphea: часть I. Эпидемиология, клиническая картина и патогенез. J Am Acad Дерматол. 2011;64:217–228. [PubMed] [Google Scholar]
11. Christen-Zaech S, Hakim MD, Afsar FS, Paller AS. Педиатрическая морфеа (локализованная склеродермия): обзор 136 пациенты. J Am Acad Дерматол. 2008; 59: 385–396. [PubMed] [Google Scholar]
12. Dehen L, Roujeau JC, Cosnes A, Revuz J. Внутреннее поражение при локализованной склеродермии. Медицина (Балтимор) 1994;73:241–245. [PubMed] [Google Scholar]
Dehen L, Roujeau JC, Cosnes A, Revuz J. Внутреннее поражение при локализованной склеродермии. Медицина (Балтимор) 1994;73:241–245. [PubMed] [Google Scholar]
13. Birdi N, Laxer RM, Thorner P, Fritzler MJ, Silverman ED. Локализованная склеродермия, прогрессирующая до системного заболевания: клинический случай и Обзор литературы. Ревмирующий артрит. 1993; 36: 410–415. [PubMed] [Google Scholar]
14. Mayorquin FJ, McCurley TL, Levernier JE, Myers LK, Becker JA, Graham TP, et al. Прогрессирование детской линейной склеродермии в фатальную системную склероз. J Ревматол. 1994; 21:1955–1957. [PubMed] [Академия Google]
15. Петерсон Л.С., Нельсон А.М., Су В.П. Классификация Morphea (локализованной склеродермии) Mayo Clin Proc. 1995; 70: 1068–1076. [PubMed] [Google Scholar]
16. Нельсон А. Локализованная склеродермия, включая морфею, линейную склеродермию и эозинофильный фасциит. Текущие проблемы педиатр. 1996; 26: 318–324. [PubMed] [Google Scholar]
17. Zulian F, Vallongo C, Woo P, Russo R, Ruperto N, Harper J, et al. Локализованная склеродермия в детском возрасте — это не просто кожа болезнь. Ревмирующий артрит. 2005; 52: 2873–2881. [PubMed] [Академия Google]
Локализованная склеродермия в детском возрасте — это не просто кожа болезнь. Ревмирующий артрит. 2005; 52: 2873–2881. [PubMed] [Академия Google]
18. Траттнер А., Дэвид М., Сэндбэнк М. Буллезная морфеа: отдельная сущность. Am J Дерматопатол. 1994; 16:414–417. [PubMed] [Google Scholar]
19. Кобаяши К.А., Луи Х., Прендивиль Дж.С. Солитарная морфеа глубокая у 5-летней девочки: клинический случай и обзор литературы. Педиатр Дерматол. 1991; 8: 292–295. [PubMed] [Google Scholar]
20. Кирснер Р.С., Пардес Дж.Б., Фаланга В. Солитарная фиброзирующая параспинальная бляшка: солитарная морфеа глубокий. Бр Дж Дерматол. 1993; 128: 99–101. [PubMed] [Академия Google]
21. Azad J, Dawn G, Shaffrali FC, Holmes SC, Barnetson RJ, Forsyth A, et al. Прогрессирует ли солитарная форма глубокой морфеи? Клин Эксп Дерматол. 2004; 29: 25–27. [PubMed] [Google Scholar]
22. Blaszczyk M, Krysicka-Janiger K, Jabłońska S. Первичная атрофическая глубокая линейная склеродермия. Дерматология. 2000; 200: 63–66. [PubMed] [Google Scholar]
2000; 200: 63–66. [PubMed] [Google Scholar]
23. Маландрини А., Дотти М.Т., Федерико А. Селективное ипсилатеральное нервно-мышечное поражение в случае лицевого и соматическая гемиатрофия. Мышечный нерв. 1997;20:890–892. [PubMed] [Google Scholar]
24. Блащик М., Яблонска С. Линейная склеродермия с ударом сабли. Отношения с прогрессивным лицевая гемиатрофия (PFH) Adv Exp Med Biol. 1999; 455:101–104. [PubMed] [Google Scholar]
25. Torrelo A, Suarez J, Colmenero I, Azorin D, Perera A, Zambrano A. Deep morphea после вакцинации у двух маленьких детей. Педиатр Дерматол. 2006; 23: 484–487. [PubMed] [Google Scholar]
26. Морелл А., Бетллох И., Севила А., Банулс Дж., Ботелла Р. Морфеоподобная реакция на витамин К1. Int J Дерматол. 1995;34:201–202. [PubMed] [Google Scholar]
27. Daoud MS, Su WP, Leiferman KM, Perniciaro C. Bullous morphea: клинико-патологическая и иммунопатологическая оценка из 13 случаев. J Am Acad Дерматол. 1994; 30: 937–943. [PubMed] [Google Scholar]
28. Su WPD, Person JR. Морфея глубокая. Новая концепция и гистопатологическое исследование 23 случаи. Am J Дерматопатол. 1981; 3: 251–260. [PubMed] [Google Scholar]
Su WPD, Person JR. Морфея глубокая. Новая концепция и гистопатологическое исследование 23 случаи. Am J Дерматопатол. 1981; 3: 251–260. [PubMed] [Google Scholar]
29. Park JH, Lee CW. Одновременное развитие дерматомиозита и морфеа глубокий. Клин Эксп Дерматол. 2002; 27: 324–327. [PubMed] [Академия Google]
30. Bielsa I, Cid M, Herrero C, Cardellach F. Generalized morphea: системные аспекты кожного заболевания. Описание 12 случаев и обзор литературы. Med Clin (Barc) 1985; 85: 171–174. [PubMed] [Google Scholar]
31. Hatzis JA, Stratigos AJ, Dimopoulos JC, Tzermias CK, Orfanidou A, Bassioukas KC, et al. Линейная склеродермия с выраженной деформацией ног. Австралас Дж. Дерматол. 1992; 33: 155–157. [PubMed] [Google Scholar]
32. Tuffanelli DL. Локализованная склеродермия. Семин Кутан Мед Хирург. 1998;17:27–33. [PubMed] [Google Scholar]
33. Falanga V, Medsger TA, Jr, Reichlin M. Антинуклеарные и анти-одноцепочечные ДНК-антитела в morphea и генерализованная морфея. Арка Дерматол. 1987; 123: 350–353. [PubMed] [Google Scholar]
Арка Дерматол. 1987; 123: 350–353. [PubMed] [Google Scholar]
34. Яблонска С., Блащик М. Длительное наблюдение свидетельствует о тесной связи между прогрессирующая лицевая гемиатрофия и склеродермия en coup de sabre. J Eur Acad Dermatol Venereol. 2005; 19: 403–404. [PubMed] [Google Scholar]
35. Orozco-Covarrubias L, Guzman-Meza A, Ridaura-Sanz C, Carrasco Daza D, Sosa-de-Martinez C, Ruiz-Maldonado R, et al. Склеродермия «en coup de sabre» и прогрессирующая лицевая гемиатрофия. Является можно ли их различать? J Eur Acad Dermatol Venereol. 2002; 16: 361–366. [PubMed] [Академия Google]
36. Блащик М., Кролицкий Л., Красу М., Глинска О., Яблонска С. Прогрессирующая лицевая гемиатрофия: поражение центральной нервной системы и связь со склеродермией en coup de sabre. J Ревматол. 2003;30:1997–2004. [PubMed] [Google Scholar]
37. Толлефсон М.М., Уитман П.М. En coup de saber morphea и синдром Парри-Ромберга: ретроспектива осмотр 54 пациентов. J Am Acad Дерматол. 2007; 56: 257–263. [PubMed] [Google Scholar]
2007; 56: 257–263. [PubMed] [Google Scholar]
38. Li SC, Feldman BM, Higgins GC, Haines KA, Punaro MG, O'Neil KM, et al. Лечение локализованной склеродермии у детей: результаты обследования североамериканских детских ревматологов. J Ревматол. 2010; 37: 175–181. [PubMed] [Академия Google]
39. Аддисон Ч. Медико-хирургические операции 1854 г., цитируемые Fox TC: примечание к История склеродермии в Англии. Бр Дж Дерматол. 1892; 4:101. [Google Scholar]
40. Чанг К.Л., Чанг К.П., Вонг Т.Т., Хсу Т.Р. Линейная склеродермия «en coup de sabre»: первоначальная картина некупируемые парциальные припадки у ребенка. Педиатр Неонатол. 2009; 50: 294–298. [PubMed] [Google Scholar]
41. Chung MH, Sum J, Morrell MJ, Horoupian DS. Внутримозговое поражение при склеродермии en coup de sabre: отчет случай с неврологическими находками. Энн Нейрол. 1995;37:679–681. [PubMed] [Google Scholar]
42. Luer W, Jockel D, Henze T, Schipper HI. Прогрессирующие воспалительные поражения паренхимы головного мозга при локализованных склеродермия головы. Дж Нейрол. 1990; 237:379–381. [PubMed] [Google Scholar]
Дж Нейрол. 1990; 237:379–381. [PubMed] [Google Scholar]
43. Ostertag JU, Hulsmans RF, Neumann HA. Двусторонняя височно-теменная склеродермия "en coup de sabre". Hautarzt. 1994; 45: 398–401. [PubMed] [Google Scholar]
44. Рай Р., Ханда С., Гупта С., Кумар Б. Двусторонний En Copu de Sabre — редкая сущность. Педиатр Дерматол. 2000; 17: 222–224. [PubMed] [Академия Google]
45. Gambichler T, Kreuter A, Hoffmann K, Bechara FG, Altmeyer P, Jansen T, et al. Двусторонняя линейная склеродермия «en coup de sabre», связанная с лицевая атрофия и неврологические осложнения. БМС Дерматол. 2001; 1:9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Parry CH. Сборники из неопубликованных статей. Лондон: Андервуд; 1825. с. 178. [Google Scholar]
47. Ромберг М.Х. Ромберг МХ. Klinische ergebnisse. Берлин: Форстнер; 1946. Трофонеурозен; стр. 75–81. [Академия Google]
48. Jappe U, Holzle E, Ring J. Синдром Парри Ромберга. Обзор и новые наблюдения на основе случая с необычными чертами. Hautarzt. 1996; 47: 599–603. [PubMed] [Google Scholar]
Hautarzt. 1996; 47: 599–603. [PubMed] [Google Scholar]
49. Jablonska S, Blaszczyk M, Rosinska D. Прогрессирующая лицевая гемиатрофия и склеродермия en coup de sabre: клиническая картина и течение в связи с началом в раннем детстве и молодые взрослые. Арджент Дерматол. 1998; 48: 125–128. [Google Scholar]
50. Lehmann TJA. Синдром Парри-Ромберга прогрессирующей лицевой гемиатрофии и линейная склеродермия с ударом сабли. Ошибочный диагноз или совпадение условия? J Ревматол. 1992;19:844–845. [PubMed] [Google Scholar]
51. DeFelipe J, Segura T, Arellano JI, Merchan A, DeFelipe-Oroquieta J, Martin P, et al. Нейропатологические данные у больного эпилепсией и Синдром Парри-Ромберга. Эпилепсия. 2001; 42:1198–1203. [PubMed] [Google Scholar]
52. Вулфенден А.Р., Тонг Д.К., Норбаш А.М., Альберс Г.В. Прогрессирующая лицевая гемиатрофия: нарушение внутричерепного сосудистая сеть. Неврология. 1998; 50:1915–1917. [PubMed] [Google Scholar]
53. Cory RC, Clayman DA, Faillace WJ, McKee SW, Gama CH. Клинические и рентгенологические данные при прогрессирующей лицевой гемиатрофии (синдром Парри-Ромберга) AJNR Am J Neuroradiol. 1997;18:751–757. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клинические и рентгенологические данные при прогрессирующей лицевой гемиатрофии (синдром Парри-Ромберга) AJNR Am J Neuroradiol. 1997;18:751–757. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Taylor HM, Robinson R, Cox T. Прогрессирующая лицевая гемиатрофия: МРТ. Dev Med Child Neurol. 1997; 39: 484–486. [PubMed] [Google Scholar]
55. Goldenstein-Schainberg C, Pereira RM, Gusukuma MC, Messina WC, Cossermelli W. Детская линейная склеродермия "en coup de sabre" с увеит. J Педиатр. 1990; 117: 581–584. [PubMed] [Google Scholar]
56. Блащик М., Яннигер К.К., Яблонска С. Детская склеродермия и ее особенности. Кутис. 1996;58:141-4, 148-52. [PubMed] [Google Scholar]
57. Vierra E, Cunningham BB. Морфея и локализованная склеродермия у детей. Семин Кутан Мед Хирург. 1999; 18: 210–225. [PubMed] [Google Scholar]
58. Вартенберг Р. Прогрессирующая лицевая гемиатрофия. Arch Neurol Психиатрия. 1945; 54: 75–96. [Google Scholar]
59. Wolf HG, Ehrenclou AH. Трофические расстройства центрального генеза: сообщение о случае прогрессирующего лицевая гемиатрофия, связанная с липодистрофией и другими метаболическими расстройства. ДЖАМА. 1927;88:991–994. [Google Scholar]
Трофические расстройства центрального генеза: сообщение о случае прогрессирующего лицевая гемиатрофия, связанная с липодистрофией и другими метаболическими расстройства. ДЖАМА. 1927;88:991–994. [Google Scholar]
60. Sommer A, Gambicler T, Bacharach-Buhles M, von Rothenburg T, Altmeyer P, Kreuter A, et al. Клинико-серологическая характеристика прогрессирующего лимфаденита. гемиатрофия: серия случаев из 12 пациентов. J Am Acad Дерматол. 2006; 54: 227–233. [PubMed] [Google Scholar]
61. Zannin ME, Martini G, Athreya BH, Russo R, Higgins G, Vittadello F, et al. Поражение глаз у детей с локализованной склеродермией: многоцентровое исследование. Бр Дж Офтальмол. 2007;91:1311–1314. [Бесплатная статья PMC] [PubMed] [Google Scholar]
62. Сахин М.Т., Бариш С., Караман А. Синдром Парри-Ромберга: возможная связь с боррелиоз. J Eur Acad Dermatol Venereol. 2004; 18: 204–207. [PubMed] [Google Scholar]
63. Эмери Х. Детская склеродермия. Семин Кутан Мед Хирург. 1998; 17:41–47.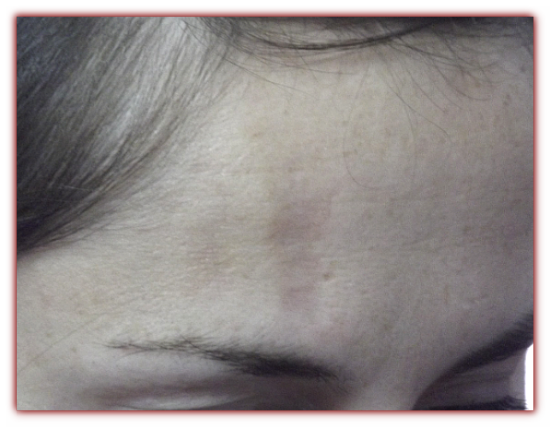 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
64. Esgleyes-Ribot T, Garcia-De la Torre I, Gonzalez-Mendoza A, Guerrerosantos J, Barcelo R. Прогрессирующая лицевая гемиатрофия (синдром Парри-Ромберга) и антитела к Боррелия. J Am Acad Дерматол. 1991;25:578–579. [PubMed] [Google Scholar]
65. Feghali-Bostwick C, Medsger TA, Jr, Wright TM. Анализ системного склероза у близнецов показывает низкую конкордантность наличие антинуклеарных антител. Ревмирующий артрит. 2003; 48:1956–1963. [PubMed] [Google Scholar]
66. Katsumoto TR, Whitfield ML, Connolly MK. Патогенез системной склеродермии. Анну Рев Патол. 2011; 6: 509–537. [PubMed] [Google Scholar]
67. Arnett FC, Cho M, Chatterjee S, Aguilar MB, Reveille JD, Mayes MD, et al. Частота семейных случаев и относительные риски для системных склероз (Склеродермия) в трех когортах США. Ревмирующий артрит. 2001;44:1359–1362. [PubMed] [Google Scholar]
68. Asher SW, Berg BO. Прогрессирующая гемифациальная атрофия. Отчет о трех случаях, в том числе один наблюдения в течение 43 лет и данные компьютерной томографии. Арх Нейрол. 1982; 39: 44–46. [PubMed] [Google Scholar]
Арх Нейрол. 1982; 39: 44–46. [PubMed] [Google Scholar]
69. Стоун Дж., Фрэнкс А.Дж., Гатри Дж.А., Джонсон М.Х. Склеродермия «en coup de sabre»: патологические признаки интрацеребральной воспаление. J Neurol Нейрохирург Психиатрия. 2001; 70: 382–385. [PMC free article] [PubMed] [Google Scholar]
70. Menni S, Marzano AV, Passoni E. Неврологические нарушения у двух пациентов с лицевой гемиатрофией и склероз, сосуществующий с морфеей. Педиатр Дерматол. 1997;14:113–116. [PubMed] [Google Scholar]
71. Appenzeller S, Montenegro MA, Dertkigil SS, Sampaio-Barros PD, Marques-Neto JF, Samara AM, et al. Нейровизуализационные данные при склеродермии en coup de sabre. Неврология. 2004; 62: 1585–1589. [PubMed] [Google Scholar]
72. Holland KE, Steffes B, Nocton JJ, Schwabe MJ, Jacobson RD, Drolet BA, et al. Линейная клеродермия en coup de saber с сопутствующими неврологическими аномалии. Педиатрия. 2006; 117: e132–e136. [PubMed] [Академия Google]
73. Холл-Виден А.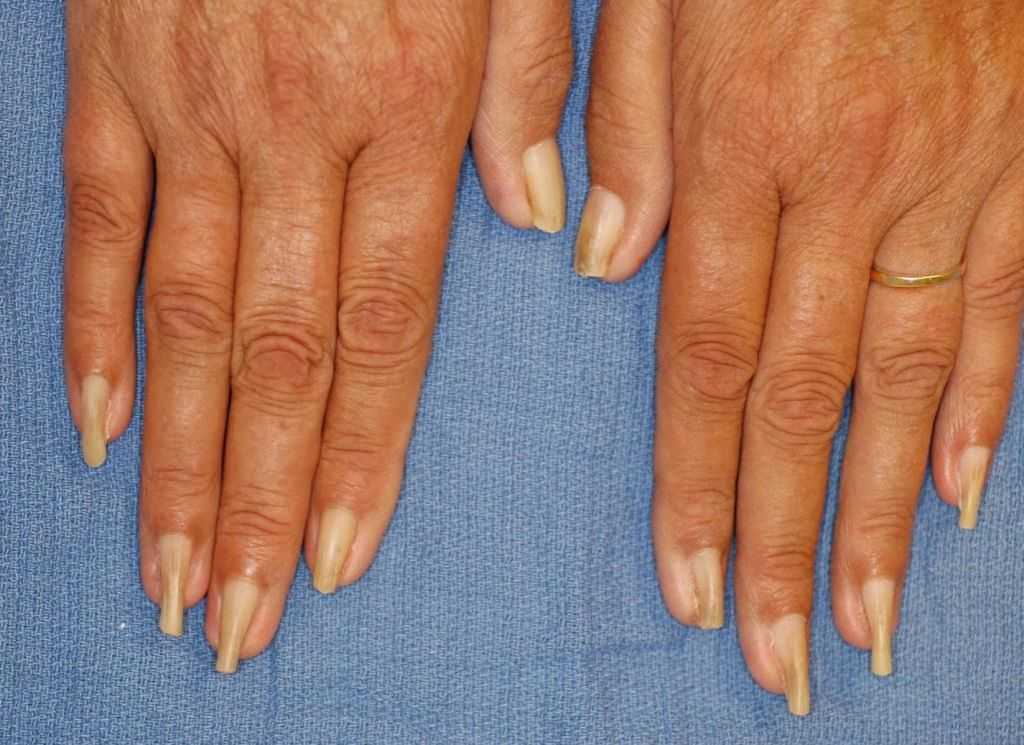 , Клинк Т., Клинк Дж., Вармут-Мец М., Гиршик Х.Дж. Линейная склеродермия «en coup de sabre», ассоциированная с церебральными и глазной васкулит. Scand J Ревматол. 2006; 35: 402–404. [PubMed] [Google Scholar]
, Клинк Т., Клинк Дж., Вармут-Мец М., Гиршик Х.Дж. Линейная склеродермия «en coup de sabre», ассоциированная с церебральными и глазной васкулит. Scand J Ревматол. 2006; 35: 402–404. [PubMed] [Google Scholar]
74. Фрай Дж. А., Альварельос А., Финк К. В., Бло М. Е., Роуч Э. С. Внутричерепные находки при прогрессирующей лицевой атрофии. J Ревматол. 1992; 19: 956–958. [PubMed] [Google Scholar]
75. Yamanaka CT, Gibbs NF. Линейная склеродермия, индуцированная травмой. Кутис. 1999; 63: 29–32. [PubMed] [Академия Google]
76. Komocsi A, Tovari E, Kovacs J, Czirjak L. Физическая травма как провоцирующий фактор у трех пациентов с склеродермия. Клин Эксперт Ревматол. 2000;18:622–624. [PubMed] [Google Scholar]
77. Pupillo G, Andermann F, Dubeau F. Линейная склеродермия и неизлечимая эпилепсия: невропатологические доказательства при хроническом воспалительном процессе. Энн Нейрол. 1996; 39: 277–278. [PubMed] [Google Scholar]
78. Dupont S, Catala M, Hasboun D, Semah F, Baulac M. Прогрессирующая лицевая гемиатрофия и эпилепсия. Неврология. 1997;48:1013–1018. [PubMed] [Google Scholar]
Прогрессирующая лицевая гемиатрофия и эпилепсия. Неврология. 1997;48:1013–1018. [PubMed] [Google Scholar]
79. Terstegge K, Kunath B, Felber S, Speciali JG, Henkes H, Hosten N, et al. МР поражения головного мозга при прогрессирующей лицевой гемиатрофии (Ромберг болезнь): Переосмысление синдрома. AJNR Am J Нейрорадиол. 1994; 15: 145–150. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Nussgens Z, Roggenkamper P. Врожденная лицевая гемиатрофия. Отчет о двух педиатрических случаи. Клин Monbl Augenheilkd. 1992; 201:119–121. [PubMed] [Академия Google]
81. Вейбель Л., Харпер Дж.И. Линейная морфеа следует линиям Блашко. Бр Дж Дерматол. 2008; 159: 175–181. [PubMed] [Google Scholar]
82. Soma Y, Fujimoto M. Лобно-теменная склеродермия «en coup de sabre» после болезни Блашко линии. J Am Acad Дерматол. 1998; 38: 366–368. [PubMed] [Google Scholar]
83. Grosso S, Fioravanti A, Biasi G, Conversano E, Marcolongo R, Morgese G, et al. Линейная склеродермия, связанная с прогрессирующим поражением головного мозга атрофия.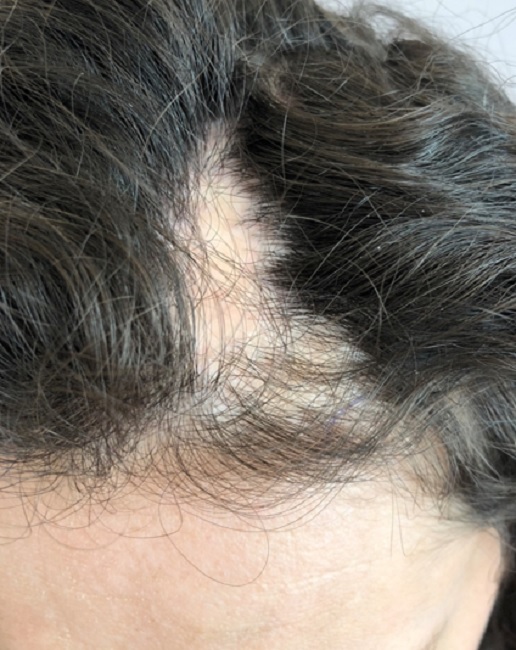 Мозг Дев. 2003; 25:57–61. [PubMed] [Академия Google]
Мозг Дев. 2003; 25:57–61. [PubMed] [Академия Google]
84. Гарсия-де ла Торре И., Кастелло-Сендра Дж., Эсглиес-Рибо Т., Мартинес-Бонилья Дж., Герреросантос Дж., Фритцлер М.Дж. и др. Аутоантитела при синдроме Парри-Ромберга: серологическое исследование 14 пациенты. J Ревматол. 1995; 22:73–77. [PubMed] [Google Scholar]
85. Стоун Дж. Синдром Парри-Ромберга: глобальное обследование 205 пациентов с использованием интернет. Неврология. 2003; 61: 674–676. [PubMed] [Google Scholar]
86. Kanzato N, Matsuzaki T, Komine Y, Saito M, Saito A, Yoshio T, et al. Локализованная склеродермия, ассоциированная с прогрессирующей ишемической Инсульт. J Neurol Sci. 1999;163:86–89. [PubMed] [Google Scholar]
87. Литтман Б. Линейная склеродермия: ответ на неврологическое повреждение? Отчет и литературный обзор. J Ревматол. 1989; 16: 1135–1140. [PubMed] [Google Scholar]
88. Goldberg-Stern H, deGrauw T, Passo M, Ball WS., Jr Синдром Парри Ромберга: последующая визуализация во время супрессивной терапии.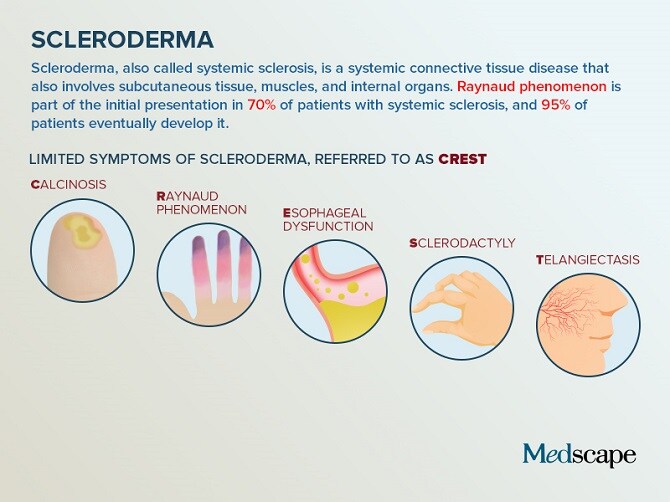 терапия. Нейрорадиология. 1997; 39: 873–876. [PubMed] [Google Scholar]
терапия. Нейрорадиология. 1997; 39: 873–876. [PubMed] [Google Scholar]
89. Unterberger I, Trinka E, Engelhardt K, Muigg A, Eller P, Wagner M, et al. Линейная склеродермия «en coup de sabre», сосуществующая с бляшечно-морфеозным поражением: нейрорадиологические проявления и ответ на кортикостероиды. J Neurol Нейрохирург Психиатрия. 2003; 74: 661–664. [Бесплатная статья PMC] [PubMed] [Google Scholar]
90. Крафчик Б.Р. Локализованная кожная склеродермия. Семин Дерматол. 1992; 11: 65–72. [PubMed] [Google Scholar]
91. Jablonska S, Blaszczyk M, Chorzelski TP, Jarzabek-Chorzelska M, Kumar V, Beutner EH, et al. Клиническая значимость иммунологических данных у склеродермия. Клин Дерматол. 1992; 10: 407–421. [PubMed] [Google Scholar]
92. Li SC, Torok KS, Pope E, Dedeoglu F, Hong S, Jacobe HT, et al. Разработка согласованных планов лечения несовершеннолетних локализованных Склеродермия: дорожная карта к сравнительным исследованиям эффективности у несовершеннолетних Локализованная склеродермия. Arthritis Care Res (Hoboken) 2012;64:1175–1185. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Arthritis Care Res (Hoboken) 2012;64:1175–1185. [Бесплатная статья PMC] [PubMed] [Google Scholar]
93. Itin PH, Schiller P. Двойная лобно-теменная склеродермия en coup de сабля. Дерматология. 1999;199:185–186. [PubMed] [Google Scholar]
94. Sandhu K, Handa S. Субдуральная гигрома у пациента с болезнью Парри-Ромберга синдром. Педиатр Дерматол. 2004; 21:48–50. [PubMed] [Google Scholar]
95. Liu P, Uziel Y, Chuang S, Silverman E, Krafchik B, Laxer R, et al. Локализованная склеродермия: визуализирующие признаки. Педиатр Радиол. 1994; 24: 207–209. [PubMed] [Академия Google]
96. Кистер И., Инглез М., Лаксер Р.М., Герберт Дж. Неврологические проявления локализованной склеродермии. Отчет о случае и литературный обзор. Неврология. 2008; 71: 1538–1545. [PubMed] [Google Scholar]
97. Nadeau SE. Неврологические проявления заболеваний соединительной ткани. Нейрол клин. 2002; 20:151-78, vi. [PubMed] [Google Scholar]
98. Careta1 MF, Leite Cda C, Cresta F, Albino J, Tsunami M, Romiti R.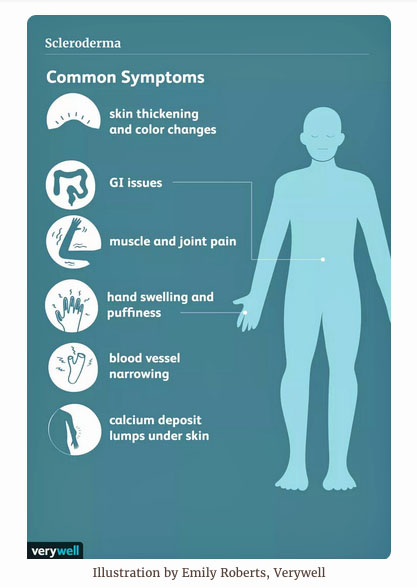 Проспективное исследование для оценки клинических и радиологических результатов больных склеродермией лица. Аутоиммунная ред. 2013; 12:1064–1069.. [PubMed] [Google Scholar]
Проспективное исследование для оценки клинических и радиологических результатов больных склеродермией лица. Аутоиммунная ред. 2013; 12:1064–1069.. [PubMed] [Google Scholar]
99. Suttorp-Schulten MS, Koornneef L. Линейная склеродермия, связанная с птозом и подвижностью расстройства. Бр Дж Офтальмол. 1990; 74: 694–695. [Бесплатная статья PMC] [PubMed] [Google Scholar]
100. Obermoser G, Pfausler BE, Linder DM, Sepp NT. Склеродермия en coup de saber с поражением центральной нервной системы и поражение глаз: лечение глазных симптомов интерфероном гамма. J Am Acad Дерматол. 2003; 49: 543–546. [PubMed] [Google Scholar]
101. Кристиансон Х.Б., Дорси К.С., Кирланд Р.Р., О'Лири П.А. Локализованная склеродермия: клиническое исследование 235 лет. случаи. AMA Arch Дерм. 1956;74:629–639. [PubMed] [Google Scholar]
102. Saxton-Daniels S, Jacobe HT. Оценка долгосрочных исходов у взрослых с педиатрическим началом морфеа. Арка Дерматол. 2010; 146:1044–1045. [Бесплатная статья PMC] [PubMed] [Google Scholar]
103. Lee HJ, Kim MY, Ha SJ, Kim JW. Два случая морфеа, связанных с болезнью Хашимото тиреоидит. Акта Дерм Венерол. 2002; 82: 58–59. [PubMed] [Google Scholar]
Lee HJ, Kim MY, Ha SJ, Kim JW. Два случая морфеа, связанных с болезнью Хашимото тиреоидит. Акта Дерм Венерол. 2002; 82: 58–59. [PubMed] [Google Scholar]
104. Дервис Э., Акбай О., Барут Г., Караоглу А., Эрсой Л. Ассоциация витилиго, морфеа и Хашимото. тиреоидит. Int J Дерматол. 2004; 43: 236–237. [PubMed] [Академия Google]
105. Finkelstein E1, Amichai B, Metzker A. Сосуществование витилиго и морфеа: отчет о клиническом случае и обзор литература. J Дерматол. 1995; 22: 351–353. [PubMed] [Google Scholar]
106. De P, Lloyd HJ, Rashid AM, Anstey AV. Морфея появляется вскоре после начала болезни Шмидта. синдром. Клин Эксп Дерматол. 2000; 25: 168–169. [PubMed] [Google Scholar]
107. Sato S, Fujimoto M, Ihn H, Kikuchi K, Takehara K. Клинические характеристики, связанные с антигистоновыми антителами в больных локализованной склеродермией. J Am Acad Дерматол. 1994;31:567–571. [PubMed] [Google Scholar]
108. Пароди А., Дрозера М., Барбьери Л., Ребора А. Антигистоновые антитела при склеродермии. Дерматология. 1995; 191:16–18. [PubMed] [Google Scholar]
Дерматология. 1995; 191:16–18. [PubMed] [Google Scholar]
109. Kikuchi K, Sato S, Kadono T, Ihn H, Takehara K. Концентрация карбокситерминального пропептида проколлагена I типа в сыворотке крови локализованная склеродермия. Арка Дерматол. 1994; 130:1269–1272. [PubMed] [Google Scholar]
110. Hunzelmann N, Scharffetter Kochanek K, Hager C, Krieg T. Лечение локализованной склеодермии. Семин Кутан Мед Хирург. 1998;17:34–40. [PubMed] [Google Scholar]
111. Dytoc M, Ting PT, Man J, Sawyer D, Fiorillo L. Серия первых случаев применения имиквимода при морфее. Бр Дж Дерматол. 2005; 153:815–820. [PubMed] [Google Scholar]
112. Clements P, Lachenbruch P, Siebold J, White B, Weiner S, Martin R, et al. Вариабельность показателей общей толщины кожи между наблюдателями и внутри них (модифицированный Rodnan TSS) при системной склеродермии. J Ревматол. 1995; 22:1281–1285. [PubMed] [Google Scholar]
113. Arkachaisri T, Pino S. Индекс тяжести локализованной склеродермии и глобальные оценки: пилотный проект изучение инструментов результатов. J Ревматол. 2008; 35: 650–657. [PubMed] [Академия Google]
J Ревматол. 2008; 35: 650–657. [PubMed] [Академия Google]
114. Chung L, Lin J, Furst DE, Fiorentino D. Системная и локализованная склеродермия. Клин Дерматол. 2006; 24: 374–392. [PubMed] [Google Scholar]
115. Fett N, Werth VP. Обновление morphea: часть II. Показатели результатов и лечение. J Am Acad Дерматол. 2011;64:231,6–242,6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
116. Vilela FA1, Carneiro S, Ramos-e-Silva M. Лечение морфеа или локализованной склеродермии: обзор литература. J Препараты Дерматол. 2010;9:1213–1219. [PubMed] [Академия Google]
117. Weibel L, Sampaio MC, Visentin MT, Howell KJ, Woo P, Harper JI, et al. Оценка метотрексата и кортикостероидов для лечения локализованная склеродермия (морфея) у детей. Бр Дж Дерматол. 2006; 155:1013–1020. [PubMed] [Google Scholar]
118. Zulian F, Martini G, Vallongo C, Vittadello F, Falcini F, Patrizi A, et al. Лечение метотрексатом при ювенильной локализованной склеродермии: рандомизированное, двойное слепое, плацебоконтролируемое исследование.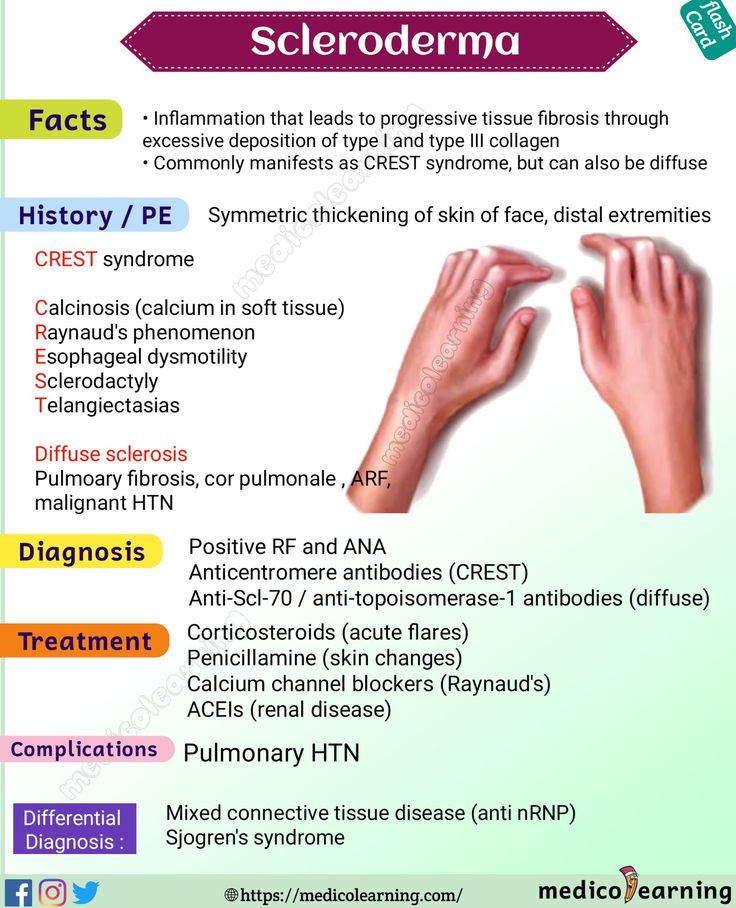 Ревмирующий артрит. 2011;63:1998–2006. [PubMed] [Академия Google]
Ревмирующий артрит. 2011;63:1998–2006. [PubMed] [Академия Google]
119. Узиэль Ю., Фельдман Б.М., Крафчик Б.Р., Йенг Р.С., Лаксер Р.М. Метотрексат и кортикостероидная терапия для педиатрической локализованной склеродермия. J Педиатр. 2000; 136:91–95. [PubMed] [Google Scholar]
120. Zwischenberger B, Jacobe H. Систематический обзор методов лечения морфеа и терапевтических алгоритмин. J Am Acad Дерматол. 2011;65:925–941. [PubMed] [Google Scholar]
121. Cunningham BB, Landells ID, Langman C, Sailer DE, Paller AS. Местный кальципотриен при морфее/линейной склеродермии. J Am Acad Дерматол. 1998;39:211–215. [PubMed] [Google Scholar]
122. Hulshof MM, Bouwes Bavinck JN, Bergman W, Masclee AA, Heickendorff L, Breedveld FC, et al. Двойное слепое плацебо-контролируемое исследование перорального применения кальцитриола для лечение локализованной и системной склеродермии. J Am Acad Дерматол. 2000;43:1017–1023. [PubMed] [Google Scholar]
123. Elst EF, Van Suijlekom-Smit LW, Oranje AP.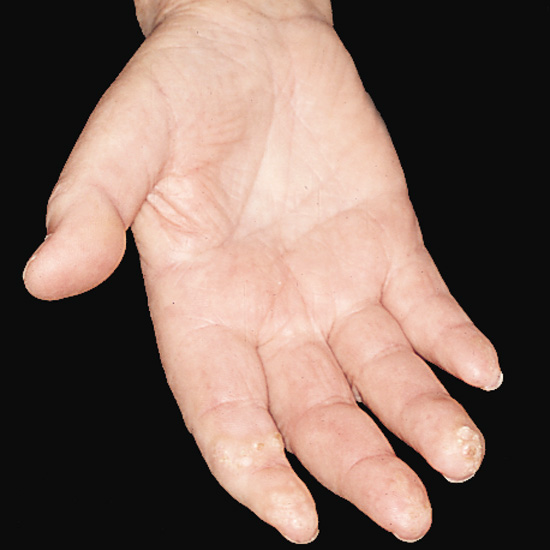 Лечение линейной склеродермии пероральным приемом 1,25-ддигидроксивитамина D3 (кальцитриол) у семи детей. Педиатр Дерматол. 1999;16:53–58. [PubMed] [Google Scholar]
Лечение линейной склеродермии пероральным приемом 1,25-ддигидроксивитамина D3 (кальцитриол) у семи детей. Педиатр Дерматол. 1999;16:53–58. [PubMed] [Google Scholar]
124. Хигаси Ю., Канекура Т., Фукумару К., Канзаки Т. Склеродермия и удар саблей с поражением центральной нервной системы Участие. J Дерматол. 2000; 27: 486–488. [PubMed] [Google Scholar]
125. Kroft EB, Groeneveld TJ, Seyger MM, de Jong EM. Эффективность местного такролимуса 0,1% при активном бляшечном морфее: рандомизированное, двойное слепое, контролируемое эмолиентами пилотное исследование. Am J Clin Дерматол. 2009; 10: 181–187. [PubMed] [Google Scholar]
126. Campione E, Paterno EJ, Diluvio L, Orlandi A, Bianchi L, Chimenti S, et al. Локализованная морфеа, обработанная имиквимодом 5%, и дерматоскопическая оценка эффективности. J Дерматолог лечить. 2009 г.;20:10–13. [PubMed] [Google Scholar]
127. Dytoc MT, Kossintseva I, Ting PT. Первая серия случаев применения кальципотриола-бетаметазона дипропионат для морфеа. Бр Дж Дерматол. 2007; 157: 615–618. [PubMed] [Google Scholar]
Бр Дж Дерматол. 2007; 157: 615–618. [PubMed] [Google Scholar]
128. Kreuter A, Gambichler T, Avermaete A, Jansen T, Hoffmann M, Hoffmann K, et al. Комбинированное лечение кальципотриоловой мазью и низкодозированным фототерапия ультрафиолетом А I при детской морфее. Педиатр Дерматол. 2001; 18: 241–245. [PubMed] [Академия Google]
129. Мартини Г., Раманан А.В., Фальчини Ф., Гиршик Х., Голдсмит Д.П., Зулиан Ф. Успешное лечение несовершеннолетних детей с тяжелой или резистентной к метотрексату локализованная склеродермия с мофетилом микофенолата. Ревматология (Оксфорд) 2009;48:1410–1413. [PubMed] [Google Scholar]
130. Seyger MM, van den Hoogen FH, de Boo T, de Jong EM. Низкие дозы метотрексата в лечении широко распространенных морфеа. J Am Acad Дерматол. 1998; 39: 220–225. [PubMed] [Google Scholar]
131. Kreuter A, Gambichler T, Breuckmann F, Rotterdam S, Freitag M, Stuecker M, et al. Импульсные высокие дозы кортикостероидов в сочетании с низкими дозами метотрексата при тяжелой локализованной склеродермии. Арка Дерматол. 2005; 141:847–852. [PubMed] [Академия Google]
Арка Дерматол. 2005; 141:847–852. [PubMed] [Академия Google]
132. Fitch PG, 1, Rettig P, Burnham JM, Finkel TH, Yan AC, Akin E, Cron RQ. Лечение локализованной склеродермии у детей метотрексат. J Ревматол. 2006; 33: 609–614. [PubMed] [Google Scholar]
133. Cox D, O'Regan G, Collins S, Byrne A, Irvine A, Watson R, et al. Ювенильная локализованная склеродермия: ретроспективный обзор ответа на лечение системное лечение. Ir J Med Sci. 2008; 177: 343–346. [PubMed] [Google Scholar]
134. Joly P, Bamberger N, Crickx B, Belaich S. Лечение тяжелых форм локализованной склеродермии пероральными кортикостероиды: последующее исследование 17 пациентов. Арка Дерматол. 1994;130:663–664. [PubMed] [Google Scholar]
135. Mirsky L, Chakkittakandiyil A, Laxer RM, O'Brien C, Pope E. Рецидив после системного лечения морфеа у детей. Бр Дж Дерматол. 2012; 166: 443–445. [PubMed] [Google Scholar]
136. Perez Crespo M, Betlloch Mas I, Mataix Diaz J, Lucas Costa A, Ballester Nortes I.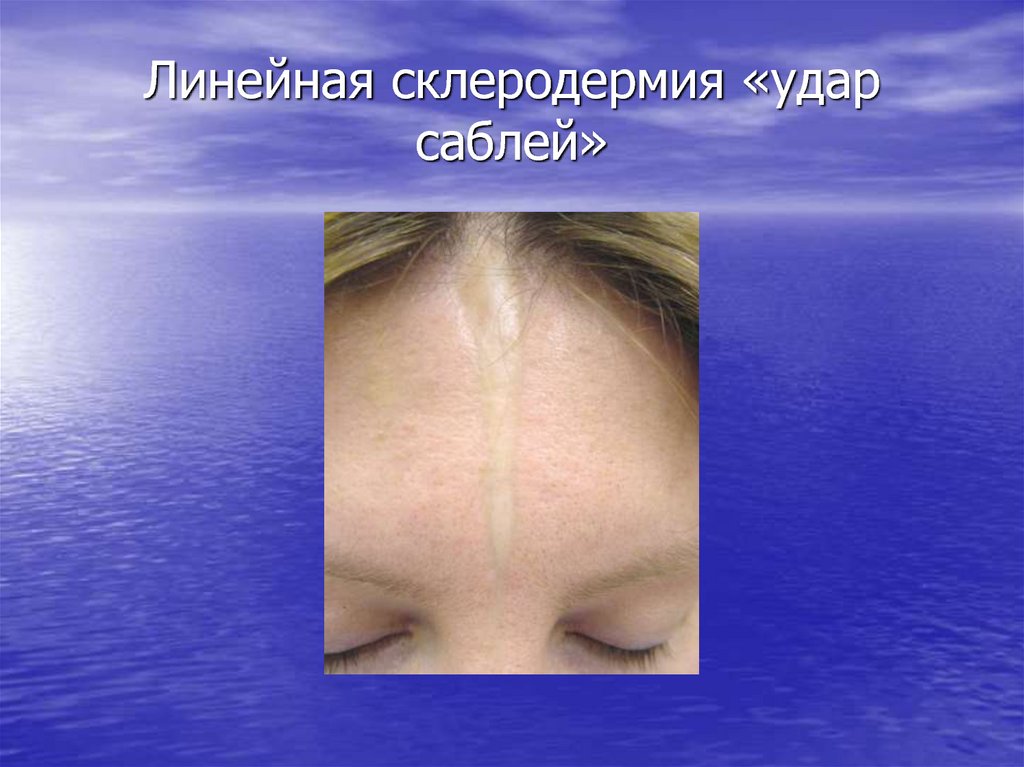 Быстрый ответ на циклоспорин и поддерживающая терапия метотрексатом при линейная склеродермия у молодой девушки. Педиатр Дерматол. 2009; 26: 118–120. [PubMed] [Академия Google]
Быстрый ответ на циклоспорин и поддерживающая терапия метотрексатом при линейная склеродермия у молодой девушки. Педиатр Дерматол. 2009; 26: 118–120. [PubMed] [Академия Google]
137. Neustadter JH, Samarin F, Carlson KR, Girardi M. Экстракорпоральная фотохимиотерапия при генерализованных глубоких морфеа. Арка Дерматол. 2009; 145:127–130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
138. Schlaak M, Friedlein H, Kauer F, Renner R, Rogalski C, Simon JC. Успешная терапия больного с рекальцитрантной генерализованной терапией буллезная склеродермия с помощью экстракорпорального фотофереза и микофенолата мофетил. J Eur Acad Dermatol Venereol. 2008; 22: 631–633. [PubMed] [Академия Google]
139. Диаб М., Колое Дж. Р., Магро С., Бехтел М.А. Лечение стойкого генерализованного морфеа с помощью инфликсимаб. Арка Дерматол. 2010; 146: 601–604. [PubMed] [Google Scholar]
140. Moinzadeh P, Krieg T, Hunzelmann N. Лечение иматинибом генерализованной локализованной склеродермии (morphea) J Am Acad Dermatol. 2010;63:e102–e104. [PubMed] [Google Scholar]
2010;63:e102–e104. [PubMed] [Google Scholar]
141. Inigo F, Jimenez-Murat Y, Arroyo O, Fernandez M, Ysunza A. Восстановление контура лица при болезни Ромберга и гемифациальной микроссомия: опыт 118 случаев. Микрохирургия. 2000; 20: 167–172. [PubMed] [Академия Google]
142. Buense R, Duarte IA, Bouer M. Локализованная склеродермия: оценка терапевтического ответа на фототерапия. Бюстгальтеры Дерматол. 2012; 87: 63–69. [PubMed] [Google Scholar]
143. Эль-Мофти М., Мостафа В., Эль-Дарути М., Босейла М., Нада Х., Юсеф Р. и соавт. Различные низкие дозы широкополосного УФА при лечении морфеа и системный склероз. Фотодерматол Фотоиммунол Фотомед. 2004; 20: 148–156. [PubMed] [Google Scholar]
144. Kerscher M, Meurer M, Sander C, Volkenandt M, Lehmann P, Plewig G, et al. ПУВА фотохимиотерапия при локализованной склеродермии. Оценка 17 последовательных пациентов. Арка Дерматол. 1996;132:1280–1282. [PubMed] [Google Scholar]
145. Usmani N, Murphy A, Veale D, Goulden V, Goodfield M.