2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Содержание:
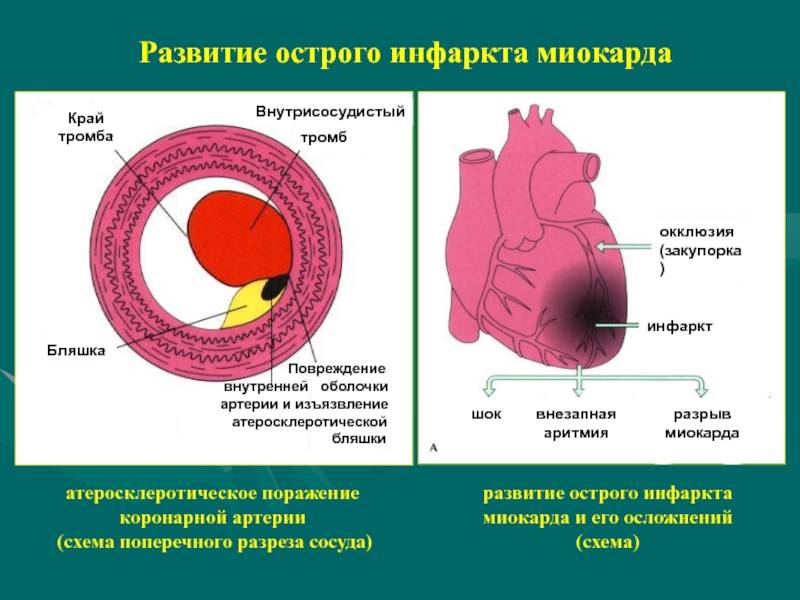
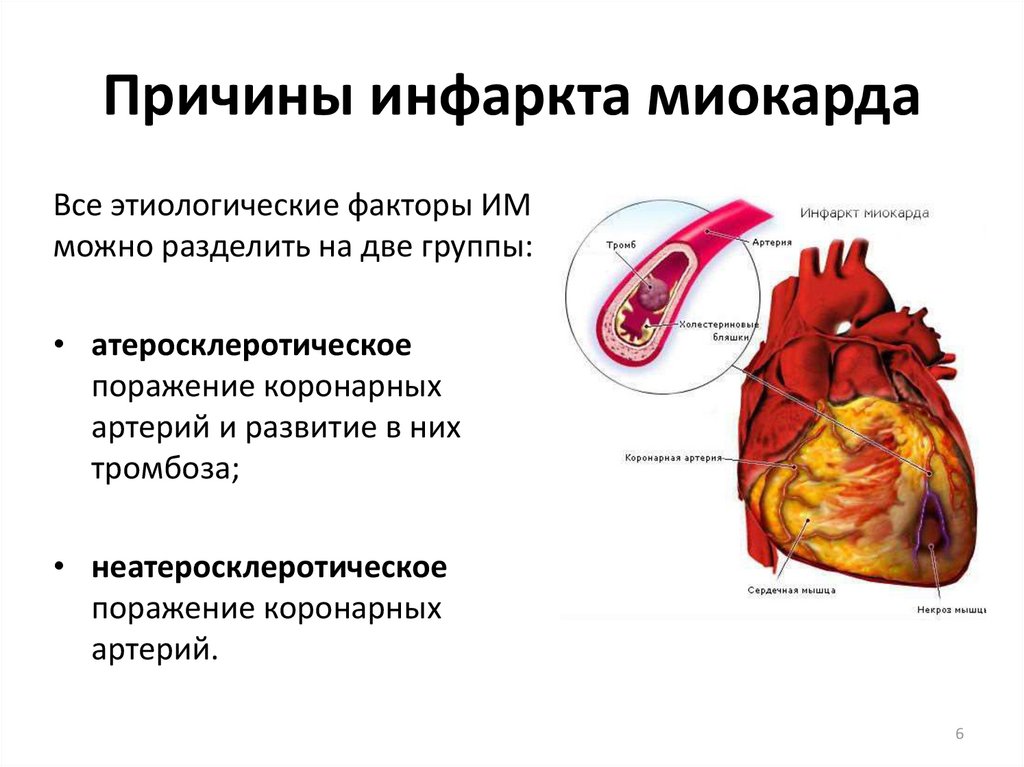
Причины и признаки инфаркта миокарда
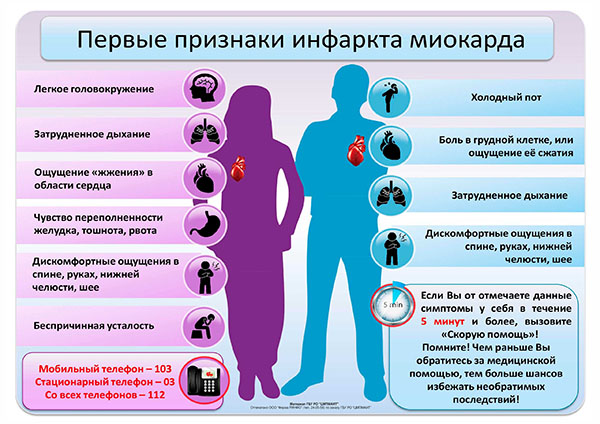
Признаки и симптомы инфаркта у женщин
Первые признаки инфаркта у мужчин
Как определить инфаркт у человека и первые проявления
Как отличить инфаркт от остеохондроза, невралгии и других состояний
Как определить первые признаки инфаркта и оказать помощь
Последствия
Диагностика и лечение
Профилактика
Признаки инфаркта необходимо знать каждому взрослому человеку, даже если на данный момент не диагностировано сердечно-сосудистой патологии.
Тихий инфаркт протекает бессимптомно, о перенесенном состоянии узнают постфактум, но от этого приступ не становится менее опасным, ведь часть клеток отмирает при любом течении болезни. Чтобы предотвратить сердечный приступ, важно владеть информацией, научиться реагировать на первые признаки инфаркта, придерживаться мер профилактики и ежегодно проходить обследования.
Первый признак инфаркта может застать врасплох человека, не подозревающего о наличии ССЗ. Более бдительны пациенты с ИБС, знающие симптомы ишемии и признаки инфаркта миокарда. В подавляющем большинстве случаев приступ — это острая фаза ишемической болезни.
Причины:
 Сосуды могут быть повреждены в результате воспаления, травмы, врожденной патологии сосудов, спазма, патологий свертывания крови, радиационного воздействия, включая лечение от онкологии.
Сосуды могут быть повреждены в результате воспаления, травмы, врожденной патологии сосудов, спазма, патологий свертывания крови, радиационного воздействия, включая лечение от онкологии.На первый признак инфаркта миокарда необходимо обращать внимание пациентам из группы риска. Факторы риска:
Часть факторов успешно подается коррекции: для улучшения прогноза необходимо контролировать содержание ЛПНП, отказаться от вредных привычек, повысить активность. СД, АГ, стресс хуже поддаются коррекции, но в силах каждого пациента сделать все возможное для минимизации рисков. Не поддаются коррекции возрастные изменения, принадлежность к полу, генетика.
Не поддаются коррекции возрастные изменения, принадлежность к полу, генетика.
По статистике в трудоспособном возрасте мужчины заболевают значительно чаще, чем женщины, приблизительно в 5 раз. Средний возраст первого приступа у женщин — на 15 лет позже, чем у мужчин. Защиту женской сердечно-сосудистой системы обеспечивают эстрогены. Кроме того, женщины реже курят и выпивают, чаще обследуются и внимательные прислушиваются к изменениям в организме.
Тем не менее женщины больше подвержены риску из-за частого атипичного проявления заболевания: признаки инфаркта у женщины неспецифичны, редко указывают на конкретную проблему, маскируются под другие заболевания. По этой причине помощь пациенткам может быть оказана позднее, что ведет х более тяжелым последствиям.
Первые признаки инфаркта у женщины (атипичное проявление):
 Симптомы больше напоминают инсульт.
Симптомы больше напоминают инсульт. При безболевой форме нет типичных проявлений, но есть жалобы на дурноту, потливость, упадок сил.
При безболевой форме нет типичных проявлений, но есть жалобы на дурноту, потливость, упадок сил.Типичная форма проявляется так же, как признаки инфаркта у мужчин. Далее разберем, какие признаки инфаркта проявляются типично.
При типичной форме симптомы и первые признаки инфаркта миокарда нарастают постепенно на фоне длительной стенокардии или ИБС. Первый признак инфаркта у мужчин — сдавливающая боль в груди с отдачей в различные части тела чаще всего спину, руки, ключицу, лопатку, иногда живот и челюсть.
Как определить признаки инфаркта:

Главный признак инфаркта — проявления со стороны сердца. Даже если нет боли в груди, но наблюдаются вышеперечисленные симптомы, не стоит списывать признаки на погоду, начинающуюся простуду или переутомление.
Развитие инфаркта проходит несколько стадий. Объясняем, как определить инфаркт миокарда:

Симптомы тихого инфаркта мы уже перечисляли выше, но не лишним будет в очередной раз напомнить, что даже так называемые микроинсульты ухудшают прогноз и приводят к рецидиву заболевания. Даже простая ЭКГ раз в год может спасти вам жизнь.
Межреберная невралгия в области сердца может напоминать инфаркт, но есть существенные отличия.
Как отличить инфаркт от невралгии:
Заболевания позвоночника в грудном отделе также могут напоминать проблемы с миокардом. Как отличить инфаркт от остеохондроза:
Как определить инфаркт при нервных расстройствах:
Как отличить инфаркт от простуды:
К сожалению, нет четкой инструкции, как определить инфаркта у человека по признакам без врачебного опыта. Даже неопытный врач может неверно дифференцировать нетипичные признаки, особенно без инструментальной диагностики.
Пациентам из группы риска нужно всегда быть начеку и следить за своим состоянием здоровья и самочувствием родственников, особенно пожилых и диабетиков со сниженной чувствительностью. Сердечный приступ может случиться даже в раннем возрасте при отягощенной наследственности, поэтому нужно тщательно присматриваться к детям с быстрой утомляемостью, раздражительностью, посинением носогубного треугольника.
Сердечный приступ может случиться даже в раннем возрасте при отягощенной наследственности, поэтому нужно тщательно присматриваться к детям с быстрой утомляемостью, раздражительностью, посинением носогубного треугольника.
Первая помощь:
По возможности нужно успокоиться и сразу вызвать медиков.
Даже если пациент пережил инфаркт, последствия могут привести к смерти в ближайшие дни после приступа.
Осложнения:

Таким образом, приступ может затронуть не только сердце, но и другие органы, казалось бы, никак не связанные с ССС. Выброс гормонов, временная гипоксия, влияние продуктов распада — все это влияет на ЖКТ, ЦНС, мочеполовую систему и пр.
Простейший метод диагностики — снятие ЭКГ. Для точной постановки диагноза назначают анализы, проводят ЭХО-КГ (УЗИ сердца), ангиографию.
Лечение:
Чаще всего обращаются в малотравматичным эндоваскулярным методикам. Преимущество метода: не нужно разрезать грудную клетку и останавливать сердце, достаточно местной анестезии, процесс реабилитации более быстрый, лечение более безопасное для пациентов в возрасте. Широко применяется стентирование: имплантация протеза (стента) через прокол сосуда. Стентирование не выступает гарантией исключения рецидива, но в большинстве случаев предотвращает риск осложнений и смерти.
Широко применяется стентирование: имплантация протеза (стента) через прокол сосуда. Стентирование не выступает гарантией исключения рецидива, но в большинстве случаев предотвращает риск осложнений и смерти.
Профилактика приступов и ССЗ достаточно проста:
Перенесшим инфаркт требуется вторичная (медикаментозная) профилактика. Препараты назначают на всю жизнь
Инфаркт — это опасное состояние, связанное с угрозой жизни, но далеко не приговор. Прогноз во многом зависит от мотивации пациента и качества оказываемой помощи. Получите специализированную медпомощь в Чеховском сосудистом центре Московской области. Современные технологии, опытные врачи, постоянное повышение квалификации — все это помогает нам совершенствоваться и оказывать пациентам лечение на мировом уровне.
8-800-444-49-59
Запись на консультацию, исследование
Береговая ул., 36А, Чехов, Московская обл., Россия, 142301
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Пн-Вс - Круглосуточно
Причины
Симптомы и стадии
Классификация
Осложнения
Диагностика
Лечение
Прогноз и профилактика
Инфаркт миокарда – состояние, которое угрожает жизни человека. В его основе лежит частичное или полное нарушение кровообращения в артерии, которая питает сердце, из-за чего развивается некроз сердечной мышцы – миокарда.
Единых симптомов для всех пациентов не существует. Приступ обычно выражается в появлении одышки, боли или жжения за грудиной, тошноты, рвоты, болей в животе. В большинстве случаев инфаркт диагностируется у людей с ИБС.
Существует несколько типов факторов риска для развития острого приступа. Это курение, повышенный уровень холестерина в крови, длительно текущая артериальная гипертензия, неправильное питание с преобладанием жирной и жареной пищи. Также заболевание чаще всего диагностируется на фоне сахарного диабета, ожирения, стресса.
Это курение, повышенный уровень холестерина в крови, длительно текущая артериальная гипертензия, неправильное питание с преобладанием жирной и жареной пищи. Также заболевание чаще всего диагностируется на фоне сахарного диабета, ожирения, стресса.
По статистике, инфаркт у мужчин встречается в 5 раз чаще, чем у женщин, и основной причиной этого острого неотложного состояния врачи называют ишемическую болезнь сердца. Инфаркт у женщин диагностируется на 10–15 лет позже по возрасту, и здесь есть связь с женскими половыми гормонами, хорошо защищающими сосуды от развития атеросклероза и откладывания в них бляшек холестерина.
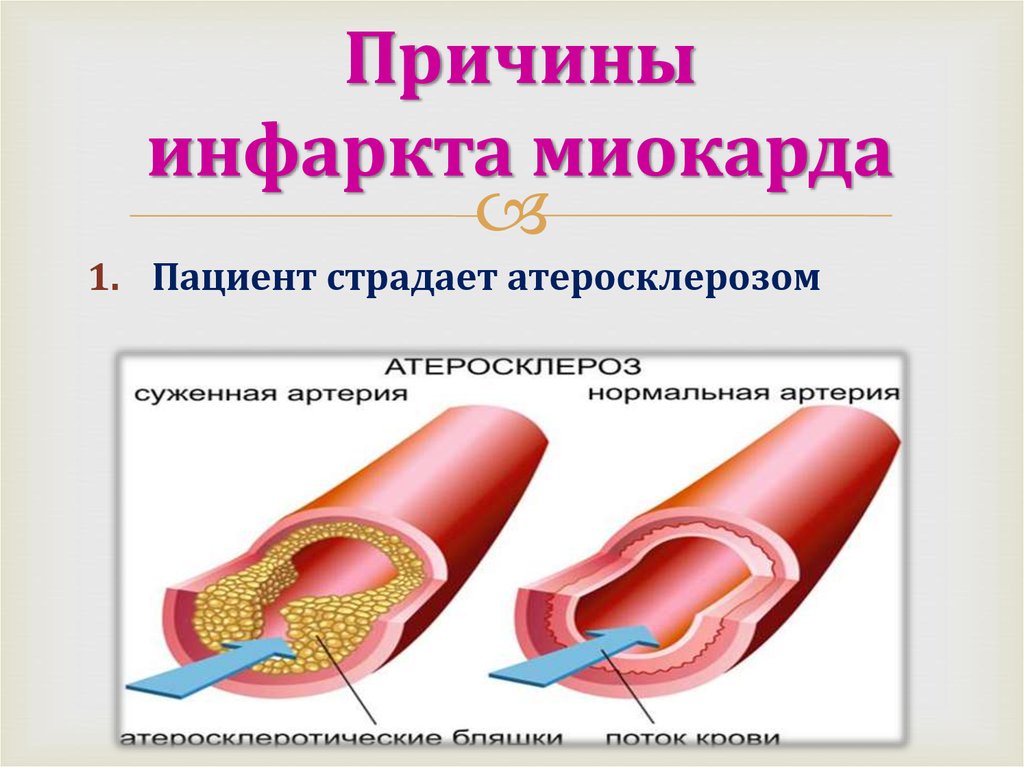
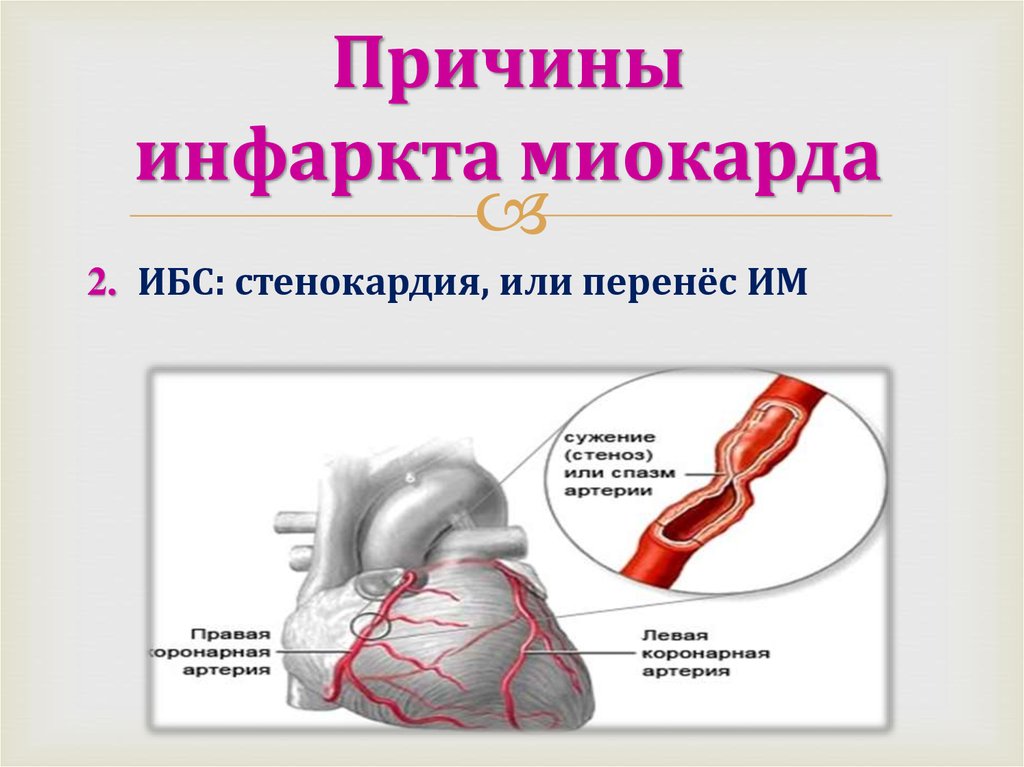
Поэтому к причинам инфаркта кардиологи сегодня относят мужской пол, пожилой возраст, наследственность. Обычно в основе заболевания лежит сужение артерий, питающих сердце, из-за поражения их атеросклерозом либо закупорка такого сосуда тромбом. Однако острый инфаркт также может быть вызван травмой артерии, радиационным поражением, спазмом сосудов, нарушением свертываемости крови. В группу риска попадают люди, имеющие врожденные аномалии коронарных сосудов, которые не были исправлены или скорректированы хирургическим путем.
В группу риска попадают люди, имеющие врожденные аномалии коронарных сосудов, которые не были исправлены или скорректированы хирургическим путем.
Признаки инфаркта зависят от многих факторов: его формы, возраста пациента, обширности, типа и места поражения. В 50% всех случаев выявляется предынфарктное состояние, однако распознать его могут не все пациенты, так как считают, что появившиеся симптомы несерьезны и пройдут сами собой.
Основные жалобы в это время будут выглядеть так:
Стадия предынфаркта длится от нескольких часов до 3 суток. Если за этот период будет оказана квалифицированная медицинская помощь, а причина нарушения кровообращения устранится, то никаких последствий для здоровья это не принесет.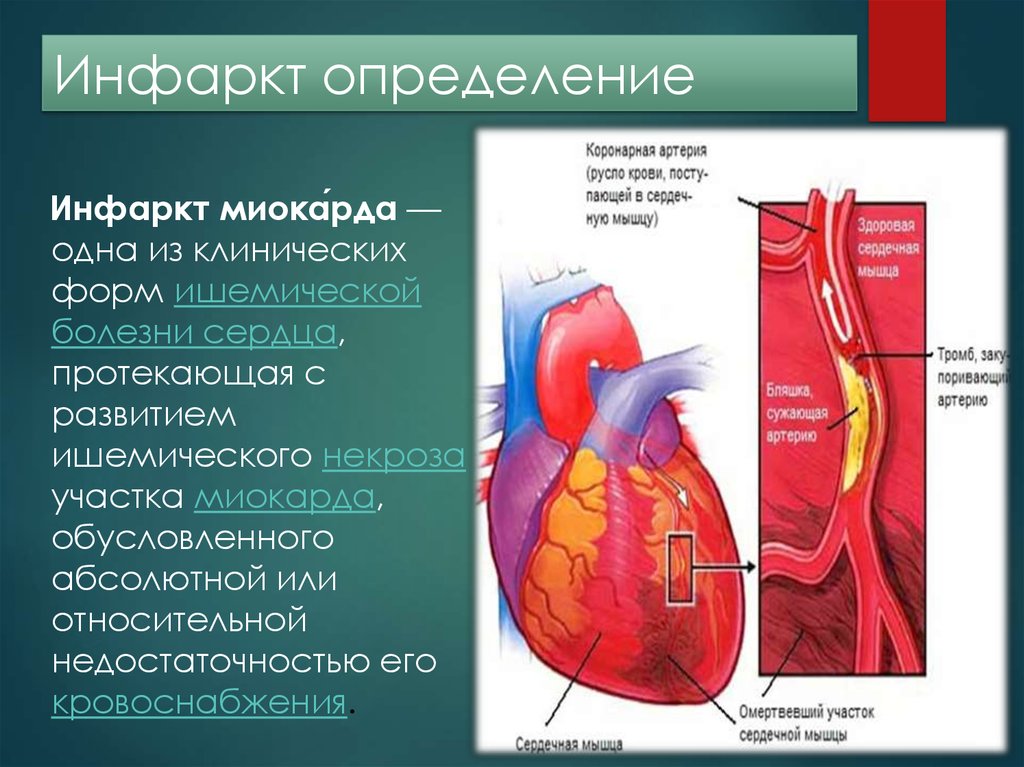
Вторая стадия называется острейшей. Здесь проявляются все симптомы нарушения кровообращения, которые включают в себя сильную боль в области сердца, которая может отдавать в руку, в шею, но чаще под лопатку. Повышается потоотделение, развивается паническая атака, появляется тошнота, кожа становится бледной, ощущается головокружение, затем пациент теряет сознание.
Третья стадия – острая. Здесь симптомы инфаркта находятся на пике. Может длиться трое суток и закончиться разрывом миокарда, закупоркой коронарной артерии тромбом, нарушением мозгового кровообращения. Резко повышаются температура тела и количество лейкоцитов в крови. Эта стадия является решающей, так как именно на ней чаще всего происходят летальные исходы.
Четвертая стадия – подострая. Ее длительность может растянуться на месяц, и здесь очень важно оказать пациенту максимально правильное лечение, которое поможет снизить температуру, нормализировать количество лейкоцитов в крови, восстановить кровообращение и запустить регенерацию пораженных тканей.
Пятая стадия – постинфарктная. Она начинается, когда патологические процессы в мышце сердца идут на спад. Начинается формирование рубца на месте нарушения кровообращения. Однако риск развития всевозможных осложнений все равно остается высоким.
По статистике, повторный приступ у 40% наступает на протяжении последующих 3 лет. Поэтому важно найти и устранить причину, которая вызвала нарушение кровообращения и некроз сердечной мышцы.
Суть инфаркта в том, что он провоцирует блокировку артерии или сосуда, которые питают орган. Чаще всего поражается миокард – сердечная мышца. Однако в медицинской практике нередко случается инфаркт головного мозга, который еще называется ишемическим инсультом. К другим органам, которые также подвержены такому поражению, относятся печень, легкие, почки.
Это острое неотложное состояние бывает двух типов. При мелкоочаговом поражается только небольшой участок миокарда. Тяжелых последствий при таком развитии не наступает. При крупноочаговом поражается значительный участок, после чего требуется долгое лечение. Такой обширный инфаркт часто приводит к рецидивам и заканчивается летальным исходом.
При крупноочаговом поражается значительный участок, после чего требуется долгое лечение. Такой обширный инфаркт часто приводит к рецидивам и заканчивается летальным исходом.
В зависимости от жалоб пациента и имеющихся симптомов современная кардиология различает следующие формы:
Комбинированная атипичная форма включает в себя несколько симптомов из разных групп, описанных выше, которые нехарактерны для классического приступа. Именно по этой причине часто бывает так, что пациент поздно обращается к врачу, списывая свое недомогание и плохое состояние на другие болезни.
Именно по этой причине часто бывает так, что пациент поздно обращается к врачу, списывая свое недомогание и плохое состояние на другие болезни.
Последствия инфаркта непредсказуемы. Чтобы избежать их развития, необходимо обратиться за медицинской помощью еще на начальной стадии развития болезни. Самым частым из осложнений будет нарушение сердечного ритма и проводимости, что наблюдается у 95% всех пациентов с этим диагнозом. Именно тяжелая аритмия становится основной причиной летального исхода, когда кажется, что сам инфаркт уже пережит.
Обширные и сквозные инфаркты опасны также развитием острой сердечной недостаточности, которая проявляется сердечной астмой и отеком легких. Кардиогенный шок развивается при недостаточности левого желудочка и проявляется быстрым понижением АД, нарушением кровообращения всех органов, повышенным тонусом сосудов.
К другим осложнениям можно отнести:

Невозможно предсказать заранее, какие именно осложнения могут возникнуть у пациента после инфаркта миокарда. Некоторые из них диагностируются в первую неделю, а другие могут проявиться гораздо позднее.
Выявить инфаркт по симптомам и жалобам пациента сложно, можно только сделать предположение, что у человека начинается острое нарушение кровообращения в области сердечной мышцы.
Для диагностики инфаркта используют такие методы, как ЭКГ, УЗИ, сцинтиграфия миокарда, коронарография, МРТ, КТ, ПЭТ-КТ. Обязательно делаются общий анализ крови и биохимия, где будет видно повышение СОЭ и лейкоцитов, наличие «воспалительных» специфических белков.
Лечение инфаркта проводится в условиях реанимации или палаты интенсивной терапии. Вводятся обезболивающие препараты, но самой эффективной оказывается смесь «Фентанила» и «Дроперидола».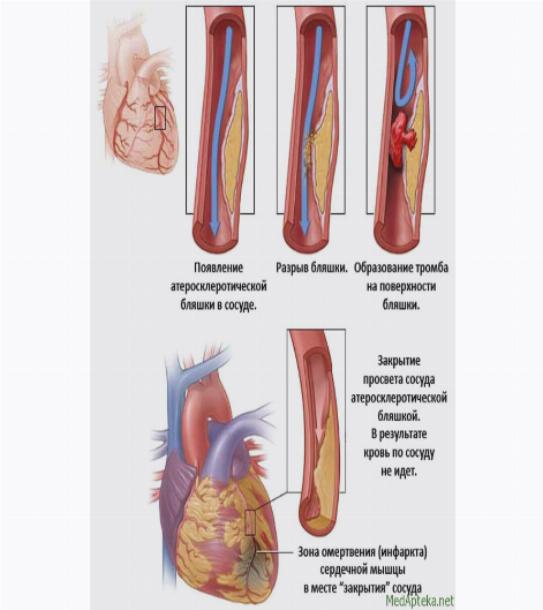 Для восстановления тока крови используются тромболитические средства. Дальнейшая терапия будет зависеть от течения острого состояния и имеющихся осложнений.
Для восстановления тока крови используются тромболитические средства. Дальнейшая терапия будет зависеть от течения острого состояния и имеющихся осложнений.
Помощь при инфаркте должна оказываться немедленно. Важно как можно быстрее вызвать скорую помощь, уложить пациента, исключить любые нагрузки, снять стесняющую одежду, успокоить его. Следует проконтролировать АД и пульс, дать таблетку нитроглицерина под язык.
По показаниям может быть проведено стентирование или аортокоронарное шунтирование. После купирования острого приступа и для профилактики развития осложнений после инфаркта рекомендуется курс реабилитации в санаторно-курортных условиях.
60% всех пациентов умирают на догоспитальном этапе. Летальность в стационарных условиях составляет не более 10%. Чаще всего это пожилые пациенты с изначально низким артериальным давлением, высоким пульсом и с передней локализацией поражения сердечной мышцы. Поэтому дать точный прогноз при этом состоянии невозможно.
Поэтому дать точный прогноз при этом состоянии невозможно.
Профилактика инфаркта включает в себя ежедневную физическую активность, отказ от курения, правильное питание, контроль за давлением. Также рекомендуется два раза в год посещать кардиолога, делать ЭКГ, сдавать анализ крови на холестерин и стараться не беспокоиться по пустякам.
Особое значение имеет восстановление после инфаркта. Вторичная профилактика включает в себя прием всех препаратов, назначенных врачом: статинов, бета-блокаторов, антиагрегантов, нитратов и ингибиторов АПФ. Контроль за состоянием проводится участковым кардиологом.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гематологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский пульмонолог Детский ревматологДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в "Поликлинике.ру"ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в "Поликлинике.ру"ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
кардиолог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
г. Зеленоград
кардиолог
отзывы Записаться на прием
Клиника
м. Таганская
кардиолог
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
кардиолог
отзывы Записаться на прием
Клиника
м. Красные Ворота
терапевт, кардиолог
отзывы Записаться на прием
Клиника
г. Зеленоград
кардиолог
отзывы Записаться на прием
Клиника
м. Полянка
врач УЗИ
отзывы Записаться на прием
Клиника
м. Фрунзенская
Фрунзенская
кардиолог
отзывы Записаться на прием
Клиника
м. Автозаводская
кардиолог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
кардиолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Сердечный приступ возникает, когда артерия, которая доставляет кровь и кислород к сердцу, блокируется.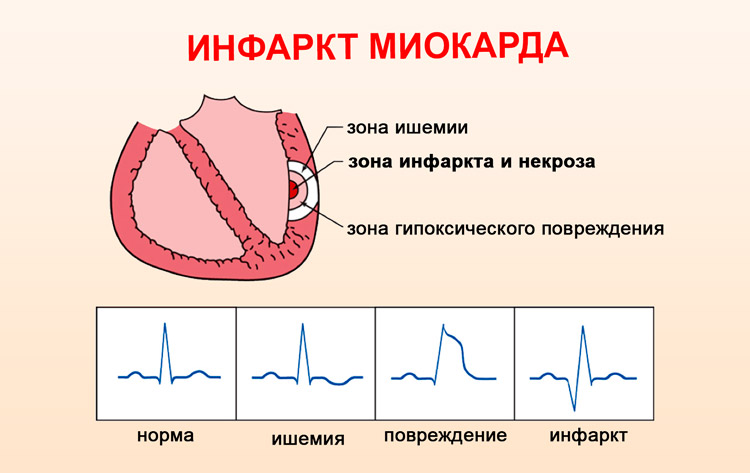 Жировые отложения, содержащие холестерин, со временем накапливаются, образуя бляшки в артериях сердца. Если бляшка разрывается, может образоваться тромб. Сгусток может блокировать артерии, вызывая сердечный приступ. Во время сердечного приступа недостаток кровотока приводит к гибели ткани сердечной мышцы.
Жировые отложения, содержащие холестерин, со временем накапливаются, образуя бляшки в артериях сердца. Если бляшка разрывается, может образоваться тромб. Сгусток может блокировать артерии, вызывая сердечный приступ. Во время сердечного приступа недостаток кровотока приводит к гибели ткани сердечной мышцы.
Сердечный приступ возникает, когда приток крови к сердцу сильно уменьшается или блокируется. Закупорка обычно происходит из-за накопления жира, холестерина и других веществ в сердечных (коронарных) артериях. Жировые отложения, содержащие холестерин, называются бляшками. Процесс образования бляшек называется атеросклерозом.
Иногда бляшка может разорваться и образовать сгусток, блокирующий кровоток. Отсутствие кровотока может повредить или разрушить часть сердечной мышцы.
Сердечный приступ также называют инфарктом миокарда.
При сердечном приступе необходимо срочное лечение, чтобы предотвратить смерть. Позвоните по номеру 911 или в службу неотложной медицинской помощи, если вы подозреваете, что у вас может быть сердечный приступ.
Симптомы сердечного приступа различаются. Некоторые люди имеют легкие симптомы. Другие имеют тяжелые симптомы. У некоторых людей симптомы отсутствуют.
Общие симптомы сердечного приступа включают:
У женщин могут быть нетипичные симптомы, такие как кратковременная или острая боль в шее, руке или спине. Иногда первым признаком сердечного приступа является внезапная остановка сердца.
Некоторые сердечные приступы случаются внезапно. Но у многих людей появляются предупреждающие признаки и симптомы за часы, дни или недели. Боль или давление в груди (стенокардия), которые продолжают возникать и не проходят во время отдыха, могут быть ранним предупреждающим признаком. Стенокардия вызвана временным уменьшением притока крови к сердцу.
Боль или давление в груди (стенокардия), которые продолжают возникать и не проходят во время отдыха, могут быть ранним предупреждающим признаком. Стенокардия вызвана временным уменьшением притока крови к сердцу.
Немедленно обратитесь за помощью, если вам кажется, что у вас сердечный приступ. Выполните следующие действия:
Примите аспирин, если это рекомендовано. Прием аспирина во время сердечного приступа может уменьшить повреждение сердца, предотвращая свертывание крови.
Аспирин может взаимодействовать с другими препаратами. Не принимайте аспирин, если ваш поставщик медицинских услуг или персонал скорой медицинской помощи не разрешит вам сделать это. Не откладывайте вызов 911, чтобы принять аспирин. Сначала вызовите скорую помощь.
Если кто-то без сознания и вы думаете, что у него сердечный приступ, сначала позвоните по телефону 911 или по местному номеру службы экстренной помощи. Затем проверьте, дышит ли человек и есть ли у него пульс. Если человек не дышит или вы не находите пульс, только тогда вы должны начать СЛР .

Записаться на прием в клинику Майо
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Ишемическая болезнь сердца вызывает большинство сердечных приступов. При ишемической болезни сердца блокируется одна или несколько сердечных (коронарных) артерий. Обычно это происходит из-за отложений, содержащих холестерин, называемых бляшками. Бляшки могут сужать артерии, уменьшая приток крови к сердцу.
Если бляшка вскрывается, это может привести к образованию тромба в сердце.
Сердечный приступ может быть вызван полной или частичной закупоркой сердечной (коронарной) артерии. Один из способов классификации сердечных приступов заключается в том, показывает ли электрокардиограмма (ЭКГ или ЭКГ) некоторые специфические изменения (подъем сегмента ST), требующие экстренного инвазивного лечения. Ваш лечащий врач может использовать Результаты ЭКГ для описания этих типов сердечных приступов.
Один из способов классификации сердечных приступов заключается в том, показывает ли электрокардиограмма (ЭКГ или ЭКГ) некоторые специфические изменения (подъем сегмента ST), требующие экстренного инвазивного лечения. Ваш лечащий врач может использовать Результаты ЭКГ для описания этих типов сердечных приступов.
Не все сердечные приступы вызваны закупоркой артерий. Другие причины включают в себя:
 Артерия обычно имеет холестериновые бляшки или происходит раннее затвердевание сосуда из-за курения или других факторов риска. Другими названиями спазмов коронарных артерий являются стенокардия Принцметала, вазоспастическая стенокардия или вариантная стенокардия.
Артерия обычно имеет холестериновые бляшки или происходит раннее затвердевание сосуда из-за курения или других факторов риска. Другими названиями спазмов коронарных артерий являются стенокардия Принцметала, вазоспастическая стенокардия или вариантная стенокардия. Факторы риска сердечного приступа включают:
 Со временем высокое кровяное давление может повредить артерии, ведущие к сердцу. Высокое кровяное давление, которое возникает при других состояниях, таких как ожирение, высокий уровень холестерина или диабет, еще больше увеличивает риск.
Со временем высокое кровяное давление может повредить артерии, ведущие к сердцу. Высокое кровяное давление, которое возникает при других состояниях, таких как ожирение, высокий уровень холестерина или диабет, еще больше увеличивает риск. 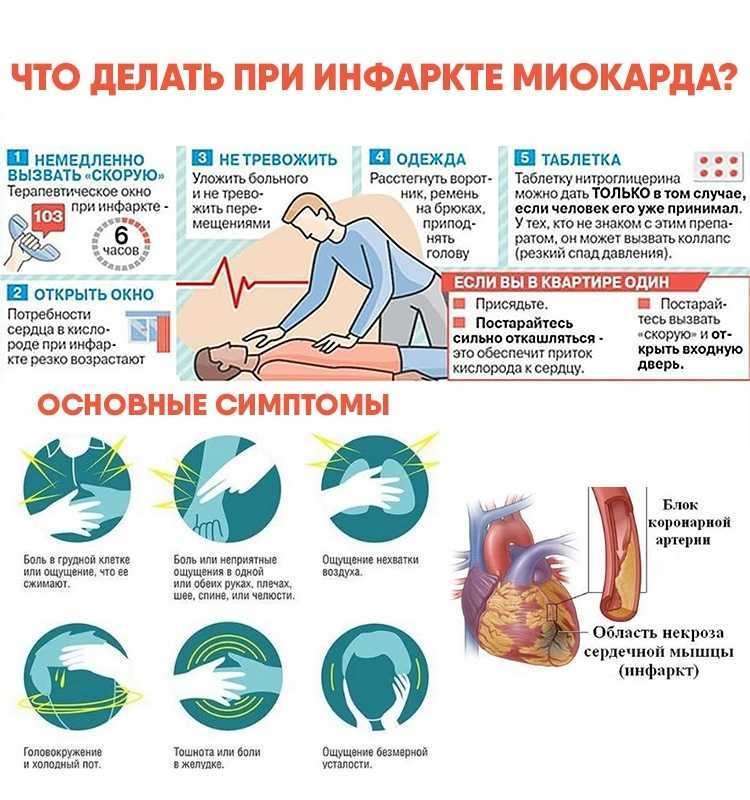 Высокий уровень сахара в крови увеличивает риск сердечного приступа.
Высокий уровень сахара в крови увеличивает риск сердечного приступа. 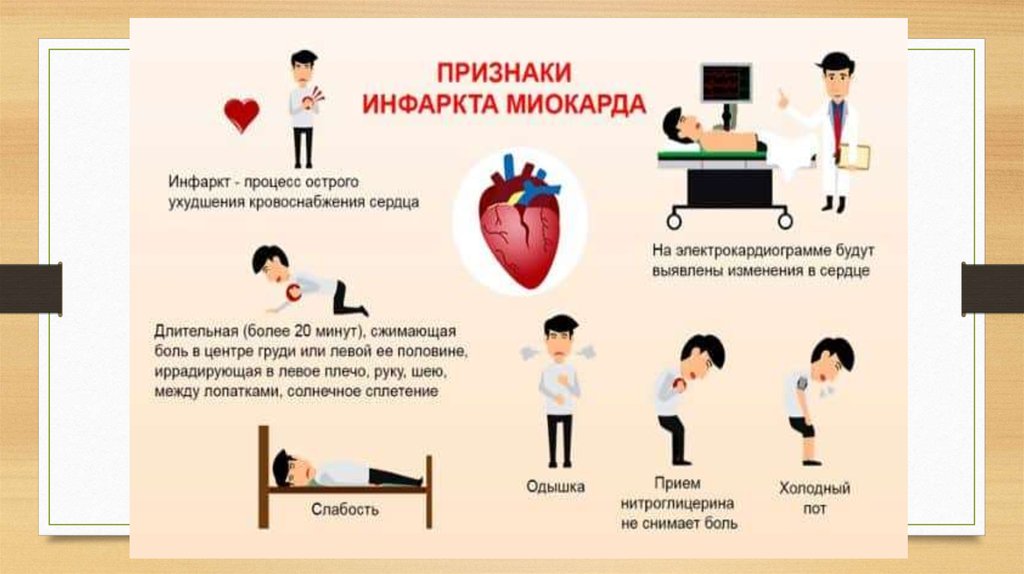 Диета с высоким содержанием сахара, животных жиров, полуфабрикатов, транс-жиров и соли увеличивает риск сердечных приступов. Ешьте много фруктов, овощей, клетчатки и полезных масел.
Диета с высоким содержанием сахара, животных жиров, полуфабрикатов, транс-жиров и соли увеличивает риск сердечных приступов. Ешьте много фруктов, овощей, клетчатки и полезных масел. Осложнения сердечного приступа часто возникают из-за повреждения сердечной мышцы. Потенциальные осложнения сердечного приступа включают:
Потенциальные осложнения сердечного приступа включают:
 Без предупреждения сердце останавливается. Внезапное изменение сигналов сердца вызывает внезапную остановку сердца. Сердечный приступ увеличивает риск этого опасного для жизни состояния. Это может привести к смерти (внезапная сердечная смерть) без немедленного лечения.
Без предупреждения сердце останавливается. Внезапное изменение сигналов сердца вызывает внезапную остановку сердца. Сердечный приступ увеличивает риск этого опасного для жизни состояния. Это может привести к смерти (внезапная сердечная смерть) без немедленного лечения. Никогда не поздно принять меры для предотвращения сердечного приступа, даже если он у вас уже был. Вот способы предотвратить сердечный приступ.
Также неплохо выучить СЛР , чтобы вы могли помочь тому, у кого сердечный приступ. Подумайте о том, чтобы пройти аккредитованный курс обучения оказанию первой помощи, в том числе CPR и научиться пользоваться автоматическим внешним дефибриллятором (AED).
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают заботу о здоровье, которой они никогда не испытывали. Посмотрите истории довольных пациентов клиники Майо.
Персонал клиники Мэйо
к сердечному приступу.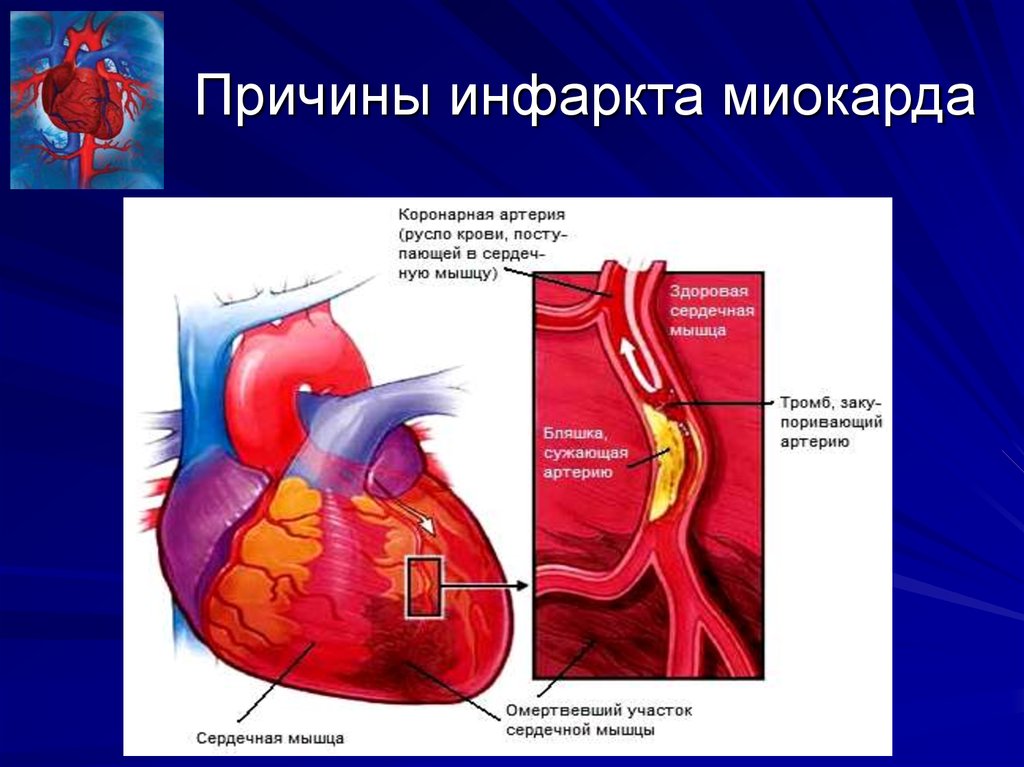
Сердечный приступ часто диагностируют в условиях неотложной помощи. Если у вас был или есть сердечный приступ, медицинские работники предпримут незамедлительные шаги для лечения вашего состояния. Если вы сможете ответить на вопросы, вас могут спросить о ваших симптомах и истории болезни.
Диагностика сердечного приступа включает проверку артериального давления, пульса и температуры. Проводятся тесты, чтобы увидеть, как бьется сердце, и проверить общее состояние здоровья сердца.
Тесты для диагностики сердечного приступа включают:
 Эти тесты создают изображения сердца и грудной клетки. Кардиодиагностика КТ использует рентгеновские лучи. Кардиодиагностика МРТ использует магнитное поле и радиоволны для создания изображений вашего сердца. В обоих тестах вы обычно лежите на столе, который скользит внутри длинной трубообразной машины. Каждый тест можно использовать для диагностики проблем с сердцем. Они могут помочь показать серьезность повреждения сердца.
Эти тесты создают изображения сердца и грудной клетки. Кардиодиагностика КТ использует рентгеновские лучи. Кардиодиагностика МРТ использует магнитное поле и радиоволны для создания изображений вашего сердца. В обоих тестах вы обычно лежите на столе, который скользит внутри длинной трубообразной машины. Каждый тест можно использовать для диагностики проблем с сердцем. Они могут помочь показать серьезность повреждения сердца.  Конкретное лечение сердечного приступа зависит от того, есть ли частичная или полная блокировка кровотока.
Конкретное лечение сердечного приступа зависит от того, есть ли частичная или полная блокировка кровотока. Лекарства для лечения сердечного приступа могут включать:
 Гепарин делает кровь менее липкой и снижает вероятность образования тромбов.
Гепарин делает кровь менее липкой и снижает вероятность образования тромбов.  Эти препараты помогают снизить нездоровый уровень холестерина. Слишком много плохого холестерина (липопротеинов низкой плотности или ЛПНП) может закупорить артерии.
Эти препараты помогают снизить нездоровый уровень холестерина. Слишком много плохого холестерина (липопротеинов низкой плотности или ЛПНП) может закупорить артерии. Если у вас был сердечный приступ, может быть проведена операция или процедура, чтобы открыть закупоренную артерию. Операции и процедуры для лечения сердечного приступа включают:
Коронарная ангиопластика и стентирование. Эта процедура проводится для открытия закупоренных сердечных артерий. Его также можно назвать чрескожным коронарным вмешательством (ЧКВ). Если у вас был сердечный приступ, эту процедуру часто проводят во время процедуры по обнаружению закупорки (катетеризация сердца).
Во время ангиопластики кардиолог (кардиолог) проводит тонкую гибкую трубку (катетер) к суженному участку сердечной артерии. Надувается крошечный баллон, чтобы помочь расширить закупоренную артерию и улучшить кровоток.
Небольшая трубка из проволочной сетки (стент) может быть помещена в артерию во время ангиопластики. Стент помогает держать артерию открытой. Это снижает риск повторного сужения артерии. Некоторые стенты покрыты лекарством, которое помогает держать артерии открытыми.
Стент помогает держать артерию открытой. Это снижает риск повторного сужения артерии. Некоторые стенты покрыты лекарством, которое помогает держать артерии открытыми.
Кардиологическая реабилитация — это персонализированная программа упражнений и обучения, которая учит, как улучшить здоровье сердца после операции на сердце. Основное внимание уделяется физическим упражнениям, здоровому питанию, управлению стрессом и постепенному возвращению к обычной деятельности. Большинство больниц предлагают кардиологическую реабилитацию, начинающуюся в больнице. Программа обычно продолжается в течение нескольких недель или месяцев после вашего возвращения домой.
Большинство больниц предлагают кардиологическую реабилитацию, начинающуюся в больнице. Программа обычно продолжается в течение нескольких недель или месяцев после вашего возвращения домой.
Люди, посещающие кардиореабилитационный центр после сердечного приступа, обычно живут дольше и с меньшей вероятностью повторного сердечного приступа или осложнений после сердечного приступа. Если кардиореабилитация не рекомендуется во время вашего пребывания в больнице, спросите об этом своего врача.
Записаться на прием в клинику Майо
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Чтобы улучшить здоровье сердца, выполните следующие действия:
 Регулярные физические упражнения помогают улучшить здоровье сердца. В качестве общей цели стремитесь к умеренной или высокой физической активности не менее 30 минут пять или более дней в неделю. Если у вас был сердечный приступ или операция на сердце, у вас могут быть ограничения по активности. Спросите своего поставщика медицинских услуг, что лучше для вас.
Регулярные физические упражнения помогают улучшить здоровье сердца. В качестве общей цели стремитесь к умеренной или высокой физической активности не менее 30 минут пять или более дней в неделю. Если у вас был сердечный приступ или операция на сердце, у вас могут быть ограничения по активности. Спросите своего поставщика медицинских услуг, что лучше для вас.  Если вам нужно бросить курить, обратитесь за помощью к своему поставщику.
Если вам нужно бросить курить, обратитесь за помощью к своему поставщику. Сердечный приступ – это страшно. Может помочь разговор о своих чувствах со своим врачом, членом семьи или другом. Или подумайте о том, чтобы поговорить с поставщиком услуг по охране психического здоровья или присоединиться к группе поддержки. Группы поддержки позволяют вам общаться с другими людьми, пережившими подобные события.
Может помочь разговор о своих чувствах со своим врачом, членом семьи или другом. Или подумайте о том, чтобы поговорить с поставщиком услуг по охране психического здоровья или присоединиться к группе поддержки. Группы поддержки позволяют вам общаться с другими людьми, пережившими подобные события.
Если вы чувствуете грусть, страх или депрессию, сообщите об этом своему поставщику медицинских услуг. Программы кардиореабилитации могут помочь предотвратить или вылечить депрессию после сердечного приступа.
Некоторые люди боятся заняться сексом после сердечного приступа. Большинство людей могут безопасно вернуться к половой жизни после выздоровления. Но сначала поговорите со своим лечащим врачом. Когда вы сможете возобновить секс, может зависеть от вашего физического комфорта, эмоциональной готовности и предыдущей сексуальной активности.
Некоторые сердечные препараты могут влиять на сексуальную функцию. Если у вас проблемы с сексуальной дисфункцией, поговорите со своим лечащим врачом.
Сердечный приступ обычно диагностируется в условиях неотложной помощи. Однако, если вы обеспокоены риском сердечного приступа, поговорите со своим лечащим врачом. Оценка сердечно-сосудистого риска может быть проведена для определения вашего уровня риска.
Вас могут направить к врачу-кардиологу (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к приему.
Когда вы записываетесь на прием, спросите, нужно ли вам что-то сделать заранее, например, ограничить свою диету. Например, вам может потребоваться воздержаться от еды или питья на некоторое время перед тестом на холестерин.
Составьте список:
Если возможно, возьмите с собой друга или родственника, чтобы он помог вам запомнить полученную информацию.
Некоторые вопросы, которые следует задать вашему поставщику услуг по профилактике сердечного приступа, включают:
Не стесняйтесь задавать другие вопросы.
Ваш поставщик медицинских услуг может задать вам вопросы, в том числе:
Никогда не рано изменить здоровый образ жизни, например, бросить курить, есть здоровую пищу и стать более активным.