2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
5 сентября 2021 Ликбез Здоровье
Возможно, вы просто переутомились или у вас стресс.
Моноциты — это один из типов лейкоцитов. То есть белых кровяных телец, благодаря которым иммунитет защищает организм от различных инфекций и клеточных повреждений.
Если взглянуть на результаты общего анализа крови (ОАК) здорового человека, то моноцитов в нём будет 2–8% от общего числа лейкоцитов.
Нормальное количество моноцитов — 2–8%. Иллюстрация: ЛайфхакерСостояние, когда уровень моноцитов поднимается выше 10%, или, в пересчёте на абсолютные значения, более 1 000 клеток на микролитр крови (1 × 10 9/л), медики называют моноцитоз.
Не всегда. Если вы хорошо себя чувствуете, а повышение уровня моноцитов обнаружилось случайно — например, при профилактическом анализе крови, — скорее всего, ничего страшного со здоровьем не происходит.
Это может быть связано с вполне безопасными причинами:
Так что лучшее решение, если вы получили удививший вас результат, — проконсультироваться с врачом и повторить анализ через несколько дней. Возможно, он покажет норму.
Если же моноцитоз подтвердится и медик не сможет объяснить его возрастными особенностями, приёмом лекарств или другими очевидными факторами, надо будет искать причины нарушения.
Поскольку этот тип белых кровяных телец тесно связан с иммунитетом, подтверждённый высокий уровень моноцитов всегда говорит об одном: организм борется с каким‑то заболеванием.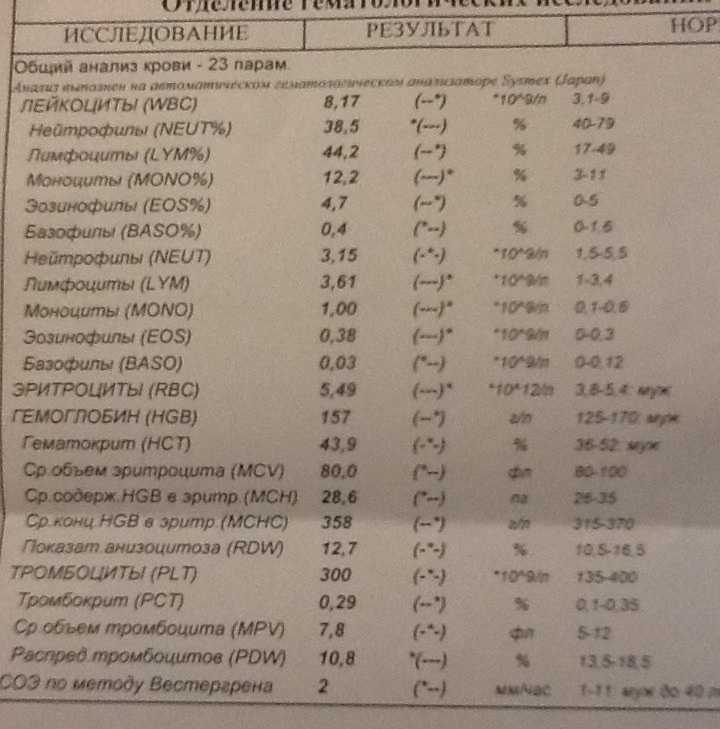
Чаще всего это:
Обращаться к врачу — терапевту (если вы сдавали кровь самостоятельно) или тому специалисту, который выдал вам направление на анализ.
Ваша задача — выяснить, какое нарушение привело к увеличению количества моноцитов в крови. Для этого медик проведёт осмотр, подробно расспросит вас о самочувствии и симптомах, заглянет в историю болезни.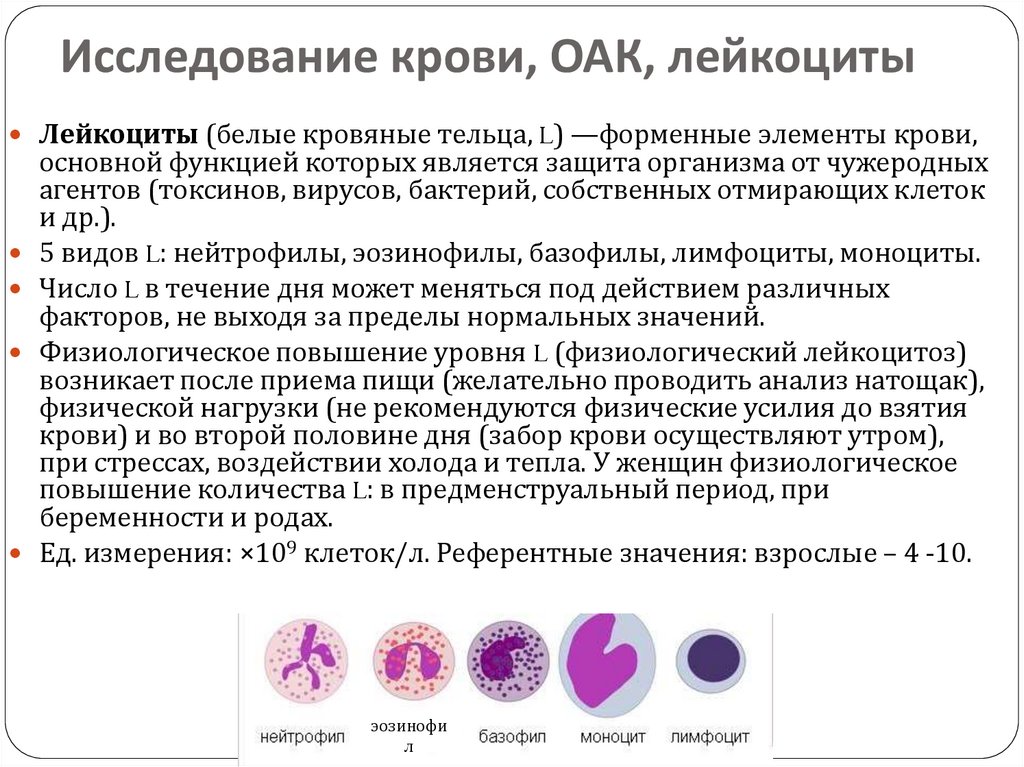 Скорее всего, вам придётся сдать дополнительные анализы крови и пройти другие обследования. Например, сделать рентген грудной клетки, УЗИ органов брюшной полости, биопсию.
Скорее всего, вам придётся сдать дополнительные анализы крови и пройти другие обследования. Например, сделать рентген грудной клетки, УЗИ органов брюшной полости, биопсию.
После того, как будет поставлен предварительный диагноз, вас направят к профильному специалисту — гастроэнтерологу, гепатологу, ревматологу, онкологу. Нужно вылечить или скорректировать основное заболевание. Когда вы это сделаете, уровень моноцитов вернётся к норме сам собой.
Читайте также 🧐
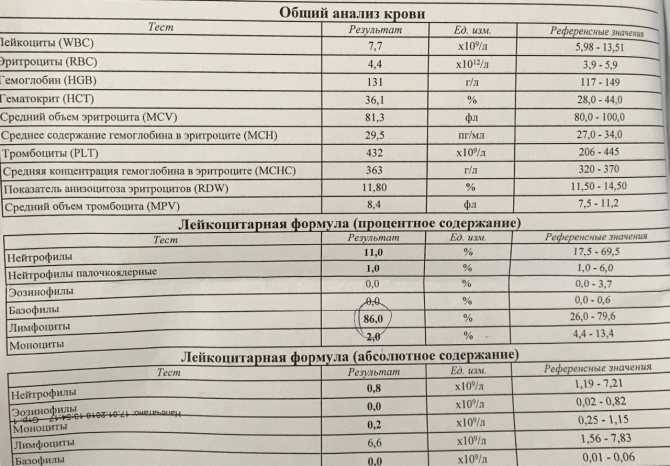
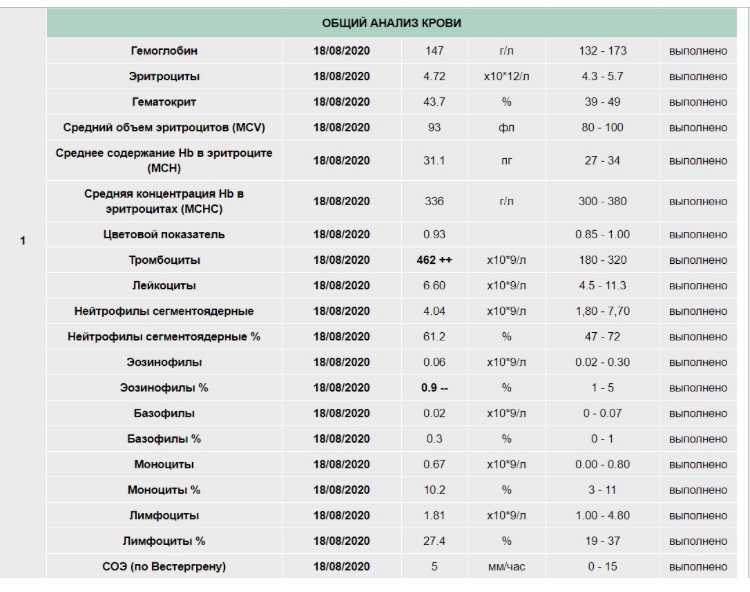
 Гемоглобин, тромбоциты, гематокрит, эритроциты и лейкоциты при беременности. Клинический анализ крови во время беременности. Гематологические изменения при беременности.
Гемоглобин, тромбоциты, гематокрит, эритроциты и лейкоциты при беременности. Клинический анализ крови во время беременности. Гематологические изменения при беременности.Перевод материалов сайта UpTodate.com
Нормально протекающая беременность характеризуется значительными изменениями почти во всех органах и системах для приспособления к требованиям фетоплацентарного комплекса, в том числе, во время беременности меняются показатели анализов крови.

В данной статье описаны гематологические изменения, происходящие во время беременности, наиболее важными из которых являются:
Как сдать анализы крови и получить скидку 5%? Зайдите в интернет-магазин лабораторий ЦИР!
К 6-12 неделям беременности объем плазмы крови повышается примерно на 10-15 %. Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно. В среднем объем плазмы крови увеличивается на 1100-1600 мл в триместр, и в результате объем плазмы за беременность увеличивается до 4700-5200 мл, что на 30 до 50% выше объема плазмы у небеременных женщин.
Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно. В среднем объем плазмы крови увеличивается на 1100-1600 мл в триместр, и в результате объем плазмы за беременность увеличивается до 4700-5200 мл, что на 30 до 50% выше объема плазмы у небеременных женщин.
В течение беременности активность ренина плазмы крови имеет тенденцию повышаться, при этом уровень предсердного натрийуретического пептида несколько снижается. Это говорит о том, что увеличение объема плазмы вызвано недостаточностью сосудистой системы, к которой приводит системная вазодилатация (расширение сосудов во всем организме) и увеличение сосудистой емкости. Так как изначально увеличивается именно объем плазмы крови, то его воздействие на почечные и предсердные рецепторы приводит к противоположным воздействиям на гормональный фон (снижение активности ренина плазмы и увеличение натрийуретического пептида). Эта гипотеза также подтверждается наблюдением, что повышение потребления натрия не влияет на дальнейшее увеличение объема плазмы крови.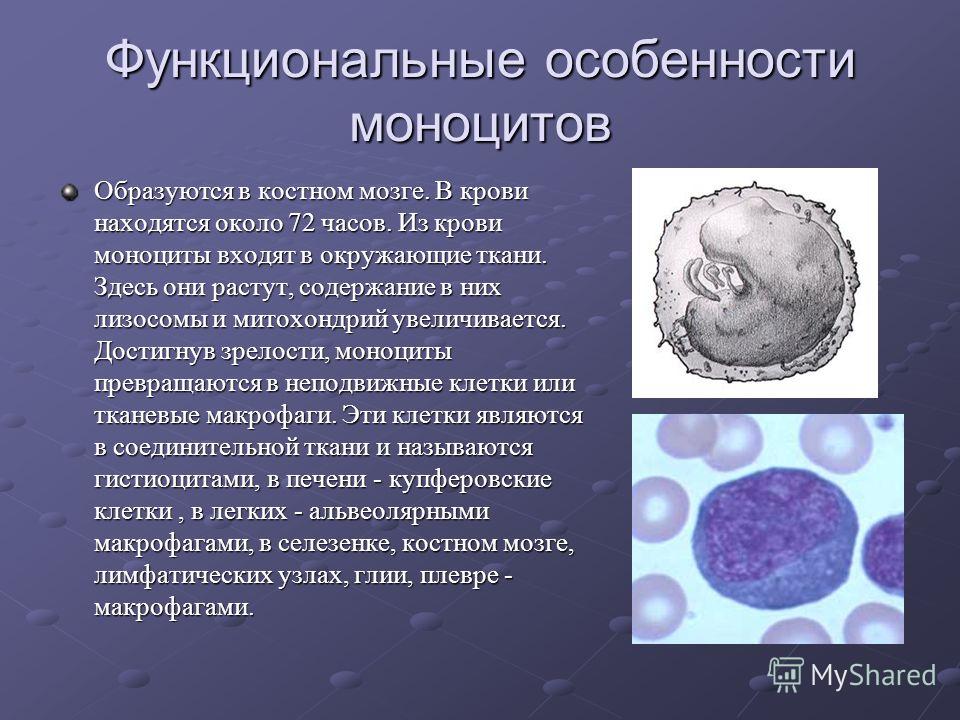
После родов объем плазмы сразу снижается, но вновь повышается через 2-5 дней, возможно из-за увеличения секреции альдостерона, происходящей в это время. Затем объем плазмы вновь постепенно снижается: через 3 недели после родов он все ещё повышен на 10-15% относительно нормального уровня для небеременных женщин, но обычно полностью приходит норме через 6 недель после родов.
Количество эритроцитов начинает увеличиваться на 8-10 неделе беременности и к концу беременности увеличивается на 20-30% (250-450 мл) относительно нормального уровня для небеременных, в особенности у женщин, принимавших препараты железа во время беременности. Среди беременных, не принимавших препараты железа, количество эритроцитов может увеличиваться только на 15-20%. Продолжительность жизни эритроцитов немного снижается в течение нормальной беременности.
Уровень эритропоэтина при нормальной беременности повышается на 50% и его изменение зависит от наличия осложнений беременности.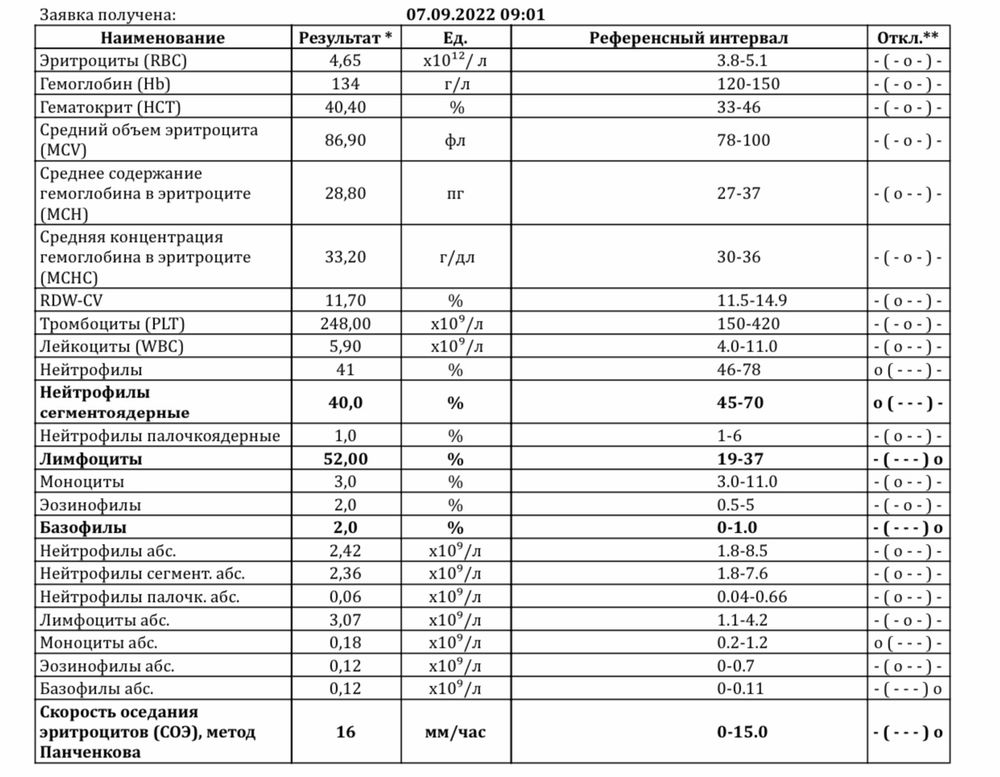 Повышение эритропоэтина в плазме приводит к увеличению количества эритроцитов, которые частично обеспечивают высокие метаболические требования в кислороде в течение беременности.
Повышение эритропоэтина в плазме приводит к увеличению количества эритроцитов, которые частично обеспечивают высокие метаболические требования в кислороде в течение беременности.
У женщин, не принимающих препараты железа, средний объем эритроцитов снижается во время беременности и в третьем триместре в среднем составляет 80-84 фл. Однако, у здоровых беременных и у беременных с умеренным дефицитом железа средний объем эритроцитов увеличивается примерно на 4 фл.
СОЭ при беременности увеличивается, что не имеет диагностического значения.
Значительное увеличение объема плазмы относительно увеличения количества гемоглобина и объема эритроцитов приводит к умеренному снижению уровня гемоглобина (физиологическая анемия или низкий гемоглобин у беременных), что наблюдается у здоровых беременных. Самая большая разница между темпами роста объема плазмы крови и количества эритроцитов в материнском кровотоке, формируется в течение конца второго, начале третьего триместра (снижение гемоглобина обычно происходит в 28-36 недель беременности). Концентрация гемоглобина повышается благодаря прекращению увеличения объема плазмы и продолжения повышения количества гемоглобина. Наоборот, отсутствие появления физиологической анемии является фактором риска мертворождения.
Концентрация гемоглобина повышается благодаря прекращению увеличения объема плазмы и продолжения повышения количества гемоглобина. Наоборот, отсутствие появления физиологической анемии является фактором риска мертворождения.
Установление четкого определения анемии у беременных женщин достаточно сложно, т.к. оно складывается из связанных с беременностью изменений в объеме плазмы крови и количества эритроцитов, физиологическими различиями в концентрации гемоглобина между женщинами и мужчинами и частотой использования препаратов железа при беременности.
 Очень тяжелая анемия определяется уровнем гемоглобина меньше 40 г/л и нуждается в неотложной медицинской помощи в связи с риском застойной сердечной недостаточности.
Очень тяжелая анемия определяется уровнем гемоглобина меньше 40 г/л и нуждается в неотложной медицинской помощи в связи с риском застойной сердечной недостаточности.Женщины со значением гемоглобина ниже этих уровней считаются анемичными и должны подвергаться стандартным анализам (общий анализ крови с оценкой мазка периферической крови, подсчет ретикулоцитов, сывороточное железо, ферритин, трансферрин). Если при обследовании отклонений не выявлено, то гемоглобин, сниженный до уровня 100 г/л можно считать физиологической анемией с большим разнообразием факторов, влияющих на нормальный уровень гемоглобина у конкретного человека.
Хроническая тяжелая анемия наиболее распространена у женщин в развивающихся странах. Снижение материнского гемоглобина ниже 60 г/л приводит к уменьшению объема амниотической жидкости, вазодилатации мозговых сосудов плода и изменение частоты сердечного ритма плода. Также повышается риск преждевременных родов, самопроизвольных выкидышей, рождения детей с низким весом и мертворождения.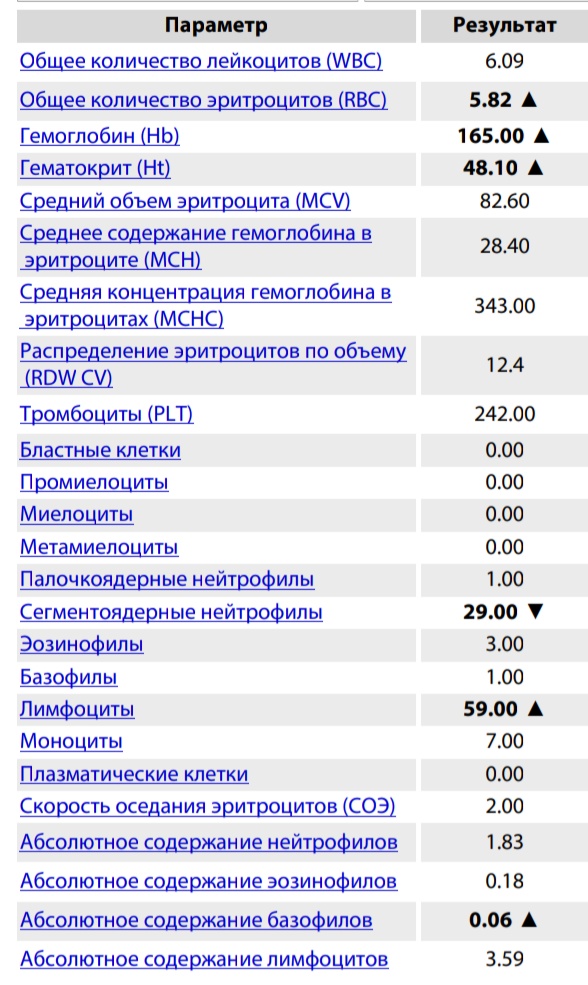 Кроме того, тяжелая анемия (гемоглобин меньше 70 г/л) повышает риск материнской смертности. Нет данных, что анемия повышает риск врожденных аномалий плода.
Кроме того, тяжелая анемия (гемоглобин меньше 70 г/л) повышает риск материнской смертности. Нет данных, что анемия повышает риск врожденных аномалий плода.
Тяжелая хроническая анемия обычно связана с недостаточным запасом железа (из-за недостаточного потребления с пищей или кишечных глистных инвазий), дефицитом фолатов (из-за недостаточного потребления и хронических гемолитических состояний, таких как малярия). Таким образом, предупреждение хронической анемии и улучшение исход беременности возможно при применении пищевых добавок и использовании мер контроля за инфекциями.
Проведение переливания крови и эритроцитарной массы (в тех местах, где доступно безопасное переливание крови) является разумным агрессивным лечением тяжелой формы анемии, особенно если есть признаки гипоксии плода.
Признаки физиологической анемии беременных исчезают через 6 недель после родов, когда объем плазмы возвращается к норме.
При одноплодной беременности потребность в железе составляет 1000 мг за беременность: примерно 300 мг для плода и плаценты и, примерно, 500 мг, если таковые имеются, для увеличения количества гемоглобина.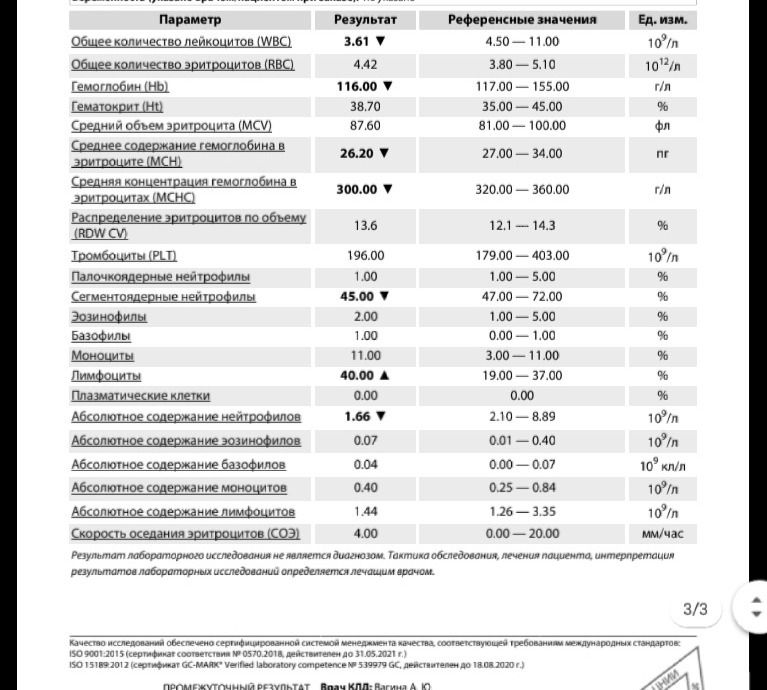 200 мг теряется через кишечник, мочу и кожу. Так как у большинства женщин нет адекватного запаса железа для обеспечения потребностей во время беременности, то железо обычно назначают в составе мультивитаминов, или как отдельный элемент. В целом, у женщин, принимающих препараты железа, концентрация гемоглобина выше на 1 г/дл, чем у женщин, не принимающих железо.
200 мг теряется через кишечник, мочу и кожу. Так как у большинства женщин нет адекватного запаса железа для обеспечения потребностей во время беременности, то железо обычно назначают в составе мультивитаминов, или как отдельный элемент. В целом, у женщин, принимающих препараты железа, концентрация гемоглобина выше на 1 г/дл, чем у женщин, не принимающих железо.
Ежедневная потребность в фолатах для небеременных женщин составляет 50-100 мкг. Повышение количества эритроцитов во время беременности приводит к увеличению потребностей в фолиевой кислоте, что обеспечивается увеличением дозы фолиевой кислоты до 400-800 мкг в сутки, для предотвращения дефектов нервной трубки у плода.
В большинстве случаев, количество тромбоцитов во время неосложненной беременности остается в пределах нормы для небеременных женщин, но так же у беременных женщин возможно и снижение количества тромбоцитов по сравнению со здоровыми небеременными женщинами.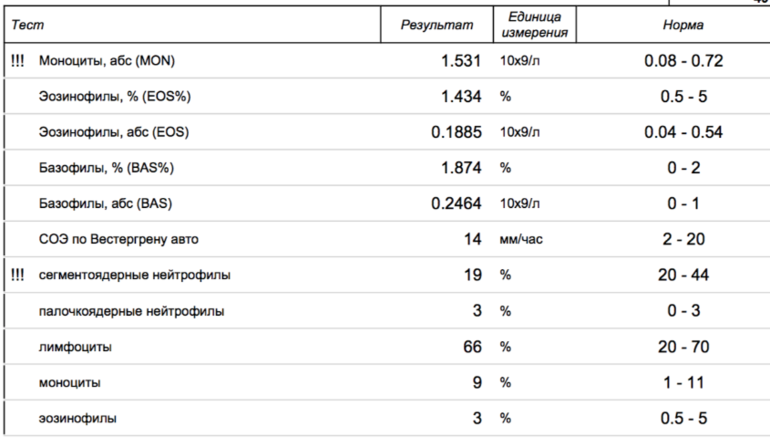 Количество тромбоцитов начинает расти сразу после родов и продолжает увеличиваться в течение 3-4 недель, пока не вернется к нормальным значениям.
Количество тромбоцитов начинает расти сразу после родов и продолжает увеличиваться в течение 3-4 недель, пока не вернется к нормальным значениям.
Наиболее важное в акушерстве изменение в физиологии тромбоцитов при беременности - это тромбоцитопения, которая может быть связана с осложнениями беременности (тяжелая преэклампсия, HELLP-синдром), медикаментозными расстройствами (иммунная тромбоцитопения) либо может являться гестационной тромбоцитопенией.
Гестационная или случайная тромбоцитопения протекает бессимптомно в третьем триместре беременности у пациенток без предшествующей тромбоцитопении. Она не ассоциирована с материнскими, плодными или неонатальными осложнениями и спонтанно разрешается после родов.
При беременности наблюдается лейкоцитоз, в основном связанный с повышением циркулирующих нейтрофилов. Количество нейтрофилов начинает расти на втором месяце беременности и стабилизируется во втором или третьем триместрах, в это время количество лейкоцитов увеличивается с 9*10^9 /л до 15*10^9/л. Количество лейкоцитов снижается до референсного интервала для небеременных женщин к шестому дню после родов.
Количество лейкоцитов снижается до референсного интервала для небеременных женщин к шестому дню после родов.
В периферической крови у беременных женщин может быть небольшое количество миелоцитов и метамиелоцитов. По данным некоторых исследований наблюдается увеличение количества юных форм нейтрофилов во время беременности. Тельца Доли (голубое окрашивание цитоплазматических включений в гранулоцитах) считаются нормой у беременных женщин.
У здоровых женщин при неосложненной беременности не происходит изменений абсолютного количества лимфоцитов и нет значительных изменений в относительном количестве Т- и В-лимфоцитов. Число моноцитов обычно не изменяется, число базофилов может немного снижаться, а число эозинофилов может несколько повышаться.
При нормальной беременности происходят следующие изменения уровней факторов свертывания крови, приводящие к физиологической гиперкоагуляции:

Конечный результат данных изменений - повышение тенденции к тромбообразованию, увеличение вероятности венозных тромбозов в течение беременности и, особенно, в послеродовый период. Наряду с сокращением миометрия и повышением уровня децидуального тканевого фактора, гиперкоагуляция защищает беременную от чрезмерного кровотечения во время родов и отделения плаценты.
АЧТВ остается в норме в течение беременности, но может немного снижаться. Протромбиновое время может укорачиваться. Время кровотечения не изменяется.
Сроки нормализации активности свертывания крови в послеродовый период могут варьировать в зависимости от факторов, но все должно вернуться в нормальные рамки через 6-8 недель после родов. Гемостазиограмму не нужно оценивать ранее, чем через 3 месяца после родов и после завершения лактации для исключения влияния факторов беременности.
Влияние факторов приобретенной либо наследственной тромбофилии на беременность является сферой для исследований.
Гематологические изменения, связанные с беременностью, возвращаются в нормальные рамки через 6-8 недель после родов. Скорость и характер нормализации изменений, связанных с беременностью, конкретных гематологических показателей описаны выше в разделе, посвященном каждому параметру.

ToRCH-инфекции и беременность
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Анализы при беременности в Лабораториях ЦИР
В нашей лаборатории Вы можете пройти полное обследование при наступлении беременности, сдать анализы на любом сроке, а в наших клиниках Вы можете заключить договор на ведение беременности.
Калькулятор ХГЧ при беременности онлайн
Калькулятор ХГЧ используется для расчета прироста ХГЧ (разница между двумя анализами, сданными в разное время).
Прирост ХГЧ важен для оценки развития беременности. В норме на ранних сроках беременности ХГЧ увеличивается примерно в 2 раза каждые двое суток. По мере увеличения уровня гормона скорость увеличения снижается.
Ложноположительный тест на беременность или почему ХГЧ положительный, а беременности нет?
В каких случаях может быть положительным тест на беременность?
Норма ХГЧ при беременности. Таблица значений ХГЧ по неделям. Повышенный ХГЧ. Низкий ХГЧ. ХГЧ при внематочной беременности. ХГЧ при ЭКО (ХГЧ после подсадки, ХГЧ на 14 дпп).
ХГЧ или бета-ХГЧ или общий ХГЧ – хорионический гонадотропин человека – гормон, образующийся во время беременности. ХГЧ образуется плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки).
Оценка рисков осложнений беременности с помощью пренатального скрининга
Данные пренатального скрининга позволяют оценить не только риски врожденной патологии, но и риск других осложнений беременности: внутриутробной смерти плода, позднего токсикоза, внутриутробной гипоксии и др.
Парвовирус B19 и парвовирусная инфекция: что нужно знать при планировании и наступлении беременности.
Что такое парвовирусная инфекция, как передается вирус, кто может заболеть, чем опасен вирус при беременности, какие анализы сдаются для диагностики.
Планирование беременности
Акушерство отличает от других специальностей то, что оно при физиологическом течении беременности и родов в принципе не является частью медицины (науки о лечении болезней), но является частью гигиены (науки о сохранении здоровья). Обследование при планировании беременности.
Пренатальный скрининг 1 и 2 триместров беременности ("двойной", "тройной" и "четверной" тесты)
Пренатальный скрининг - это исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности.
Тестостерон при беременности. Андрогены: их образование и метаболизм при нормальной беременности. Гиперандрогения при беременности. "Мужские" гормоны при беременности.
При беременности уровень тестостерона и других андрогенов изменяется. Изменение этих уровней зависит в том числе и от пола плода.
Все статьи раздела
Моноциты представляют собой разновидность лейкоцитов. Они помогают бороться с бактериями, вирусами и другими инфекциями в организме. Высокий уровень моноцитов может быть признаком воспаления, инфекции, острого стресса, заболеваний крови и других проблем со здоровьем.
Наряду с другими типами лейкоцитов моноциты являются ключевым элементом вашего иммунного ответа. Высокий уровень может быть результатом целого ряда проблем, включая лейкемию, лучевую терапию, удаление селезенки и туберкулез (ТБ).
Однако стоит отметить, что врачам необходимо интерпретировать уровни моноцитов в контексте других факторов и тестов.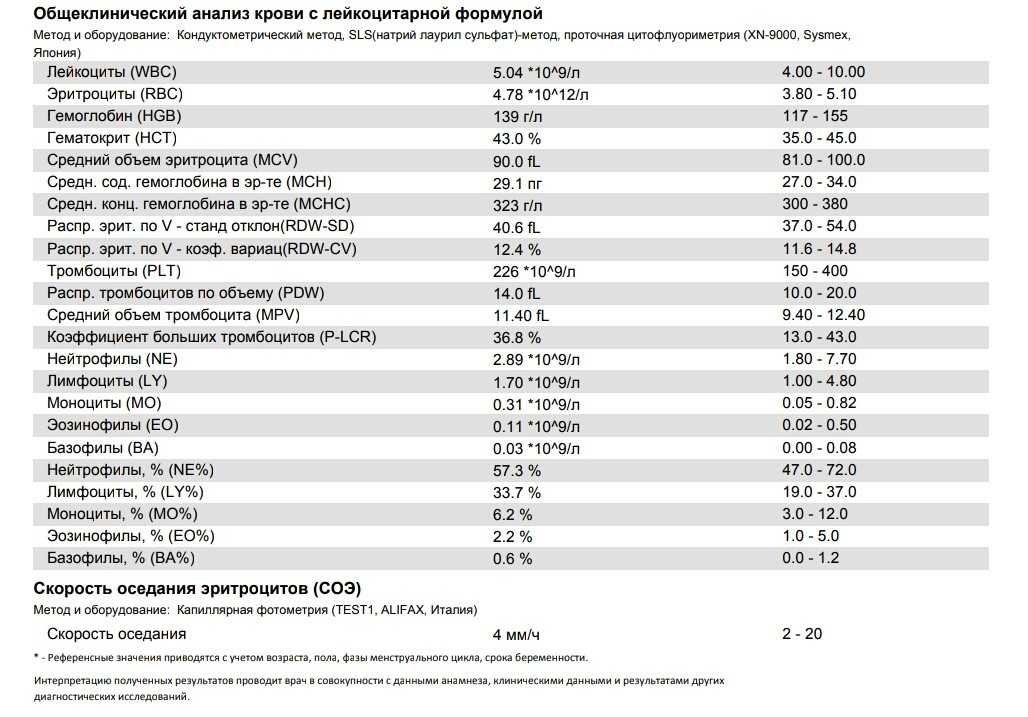 Одного высокого уровня моноцитов недостаточно для диагностики какой-либо проблемы со здоровьем.
Одного высокого уровня моноцитов недостаточно для диагностики какой-либо проблемы со здоровьем.
Давайте подробнее рассмотрим моноциты, их роль в поддержании здоровья и что означает высокий уровень моноцитов.
В дополнение к тромбоцитам и плазме ваша кровь содержит эритроциты и лейкоциты. Только около 1 процента вашей крови состоит из лейкоцитов, но они играют огромную роль в защите от болезней. Существует пять типов лейкоцитов, каждый из которых служит определенной цели.
Ваш костный мозг производит моноциты и выбрасывает их в кровоток. Как только они достигают тканей вашего тела, их называют макрофагами.
Там они изолируют и очищают микробы и другие вредные микроорганизмы. Они также избавляются от мертвых клеток и помогают в иммунном ответе.
Вот немного о других типах лейкоцитов:
Некоторые типы лейкоцитов обычно живут от 1 до 3 дней, поэтому ваш костный мозг постоянно производит больше.
Лейкоциты находятся в тонком равновесии. Когда один тип высокий, другой может быть низким.
Только моноциты могут не дать полной картины. Вот почему каждый тип лейкоцитов будет указан в процентах в вашем отчете об анализе крови. Этот отчет может относиться к общему количеству как количество лейкоцитов. Это еще один термин для количества лейкоцитов.
Моноциты обычно составляют довольно небольшой процент лейкоцитов. Их можно назвать абсолютными моноцитами или «моноцитами (абсолютными)» в результатах анализа крови, когда сообщается количество моноцитов.
Типичный процентный диапазон каждого типа лейкоцитов:
Absolute Absolute (Band): от 3 процента
. или 800 за мм3, считается высоким. Это называется моноцитозом и может означать, что ваше тело на что-то реагирует.
или 800 за мм3, считается высоким. Это называется моноцитозом и может означать, что ваше тело на что-то реагирует.
Если у вас высокое количество моноцитов, симптомы могут отсутствовать. Любые симптомы, которые у вас есть, могут быть связаны с основной причиной.
Обычно симптомы могут включать:
Уровень моноцитов и общий анализ лейкоцитов могут повышаться в ответ на:
Во многих случаях баланс между различными типами лейкоцитов помогает рассказать историю.
Например, исследование 2015 года показало, что соотношение высокого количества моноцитов к низкому количеству лимфоцитов может помочь определить активность заболевания у людей с язвенным колитом.
Ниже перечислены некоторые состояния, которые могут быть факторами риска повышения уровня моноцитов:
Высокое общий признак хронического миеломоноцитарного лейкоза, типа рака, который начинается в клетках, вырабатывающих кровь в вашем костном мозге.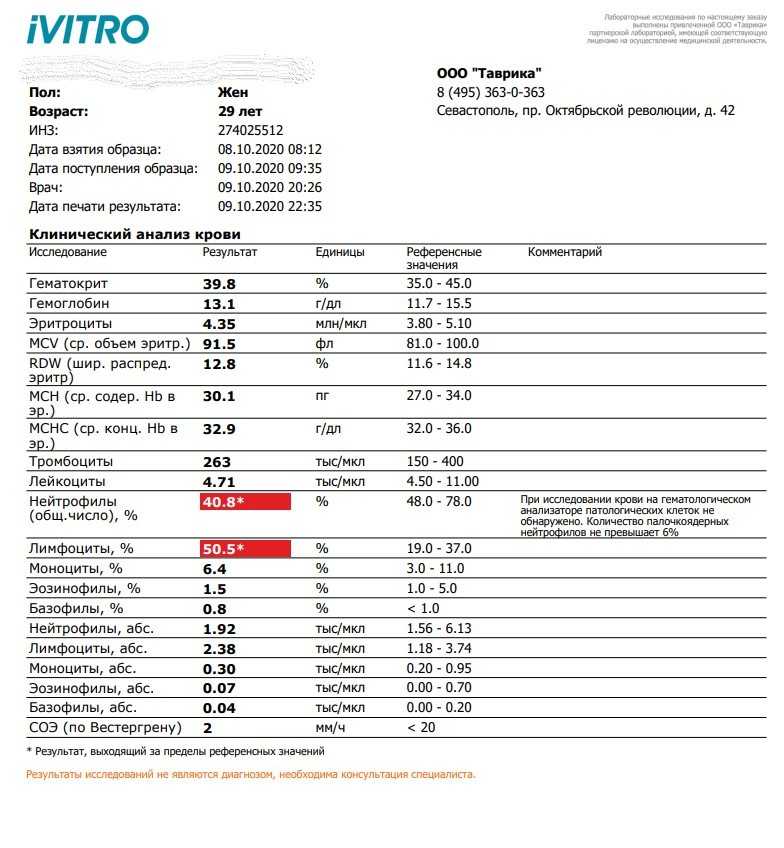
Исследование 2019 года предполагает, что более высокое количество моноцитов также может быть связано с риском сердечно-сосудистых заболеваний и что раннее выявление повышенного количества моноцитов может помочь оценить управление здоровьем сердца. Однако для подтверждения этого необходимы более масштабные исследования.
Чтобы узнать, сколько моноцитов циркулирует в вашей крови, вам понадобится дифференциальный анализ крови. Этот тест определяет уровень каждого типа лейкоцитов в крови. Он также может определить, являются ли некоторые типы лейкоцитов нетипичными или незрелыми.
Дифференциальный анализ крови проводится так же, как и большинство других анализов крови. Медицинский работник возьмет образец крови из вены на вашей руке. Вам не нужно голодать или делать что-либо для подготовки к этому тесту.
После забора крови специальный краситель помогает патологоанатому подсчитать различные типы лейкоцитов в образце крови.
Это тест, который ваш врач может назначить вместе с полным анализом крови, чтобы помочь диагностировать инфекцию или состояния, такие как анемия и лейкемия.
Лечение повышенных моноцитов зависит от причины. Вашему врачу, возможно, придется провести дополнительные тесты, чтобы определить основную причину.
Как правило, лечение может включать следующее:
Лечение рака крови может включать:
Когда дело доходит до лейкоцитов, вы хотите, чтобы они были в пределах нормы. Если количество лейкоцитов слишком низкое, вы будете более уязвимы для болезней. Если он слишком высок, это может означать, что ваше тело на что-то реагирует.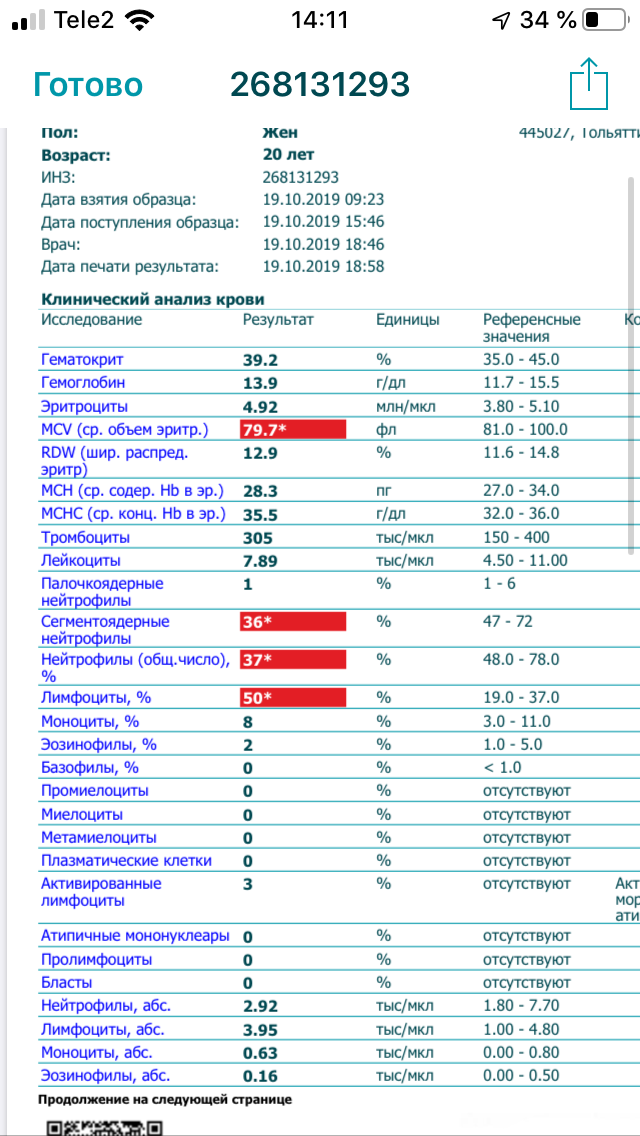
Регулярные физические упражнения являются важным компонентом общего хорошего здоровья и поддержания правильных показателей крови. Есть некоторые доказательства того, что физические упражнения могут помочь улучшить функцию моноцитов, особенно с возрастом.
Поскольку моноциты реагируют на воспаление, противовоспалительная диета может быть полезной. К противовоспалительным продуктам относятся:
Средиземноморская диета является хорошим примером противовоспалительной диеты .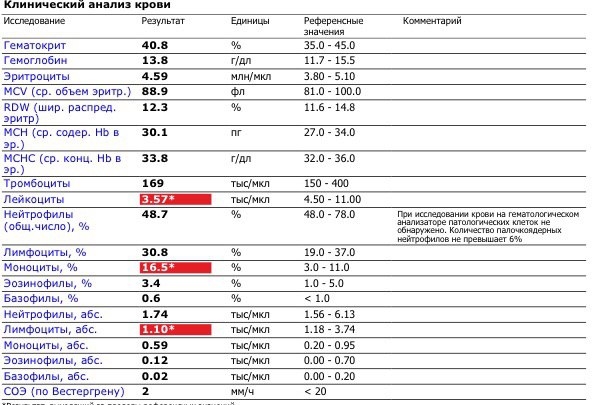 Он включает в себя много свежих овощей, фруктов, орехов, семян, рыбы, оливкового масла и цельнозерновых продуктов.
Он включает в себя много свежих овощей, фруктов, орехов, семян, рыбы, оливкового масла и цельнозерновых продуктов.
Подсчет лейкоцитов затруднен. Если вы считаете, что ваш уровень моноцитов слишком высок, поговорите со своим врачом о том, почему это так, нужно ли вам лечение и может ли помочь изменение образа жизни.
Моноциты, наряду с другими типами лейкоцитов, являются жизненно важной частью иммунной системы. Они помогают защитить вас от инфекций и болезней.
Если ваши моноциты выше, чем они должны быть, врач может работать с вами, чтобы найти причину и начать любое лечение, которое может быть необходимо.
Прочитайте эту статью на испанском языке.
Авторы редакционных статей WebMD
Медицинское заключение Дэна Бреннана, доктора медицинских наук, 14 апреля 2021 г.
Ваша кровь состоит из эритроцитов, лейкоцитов, тромбоцитов и плазмы.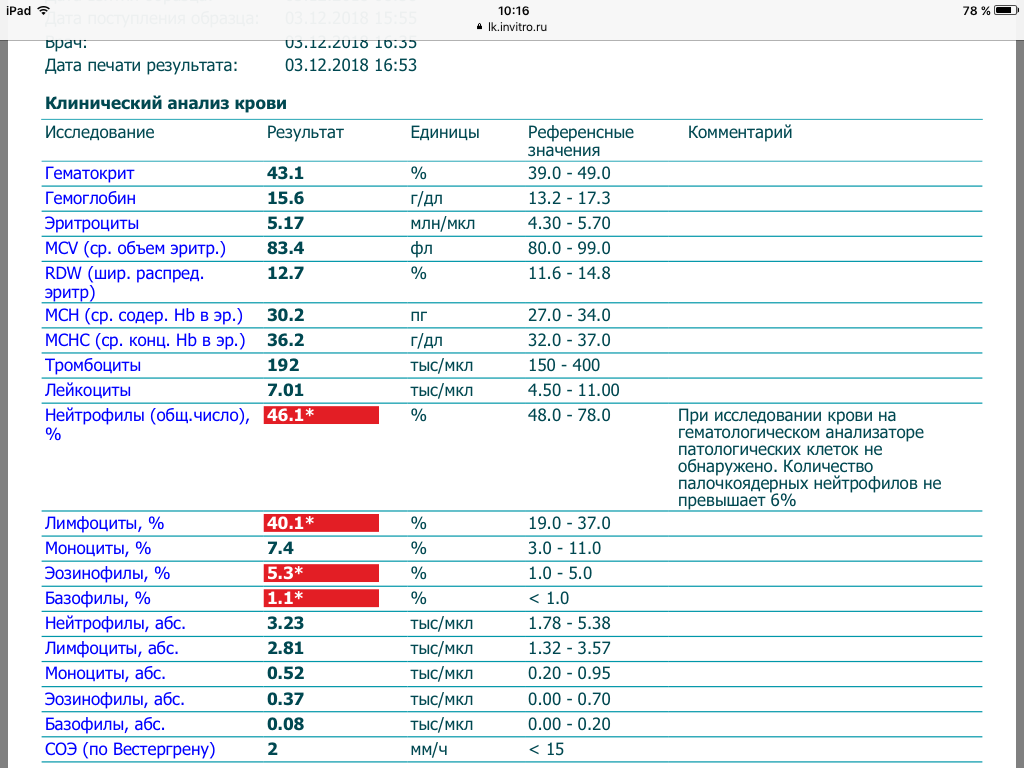 Белые кровяные тельца составляют всего около 1% вашей крови, но они выполняют важную функцию. Являясь частью вашей иммунной системы, они защищают вас от болезней. Существует пять различных типов лейкоцитов, и каждый из них имеет определенную цель.
Белые кровяные тельца составляют всего около 1% вашей крови, но они выполняют важную функцию. Являясь частью вашей иммунной системы, они защищают вас от болезней. Существует пять различных типов лейкоцитов, и каждый из них имеет определенную цель.
Моноциты представляют собой разновидность лейкоцитов. Они вырабатываются в костном мозге, а затем попадают в кровоток. Они борются с некоторыми инфекциями и помогают другим лейкоцитам удалять мертвые или поврежденные клетки и бороться с раковыми клетками. Через несколько часов моноциты перемещаются из крови в ткани, такие как ткани легких, печени или селезенки, и тогда их называют макрофагами.
Моноциты — один из пяти различных типов лейкоцитов. Остальные включают:
 Они являются наиболее многочисленным типом лейкоцитов. Они убивают бактерии и грибки.
Они являются наиболее многочисленным типом лейкоцитов. Они убивают бактерии и грибки. Высокое количество моноцитов, также называемое моноцитозом, часто связано с хроническими или подострыми инфекциями. Это также может быть связано с некоторыми видами рака, особенно с лейкемией. Высокое количество моноцитов может наблюдаться, когда вы выздоравливаете от острой инфекции.
Некоторые состояния, которые могут вызывать моноцитоз, включают:
Моноциты измеряются с помощью анализа крови, который называется лейкоцитарной формулой (WBC). Часто это часть общего анализа крови (CBC). CBC проводит тесты на эритроциты, лейкоциты и тромбоциты в вашей крови. Общий анализ крови является стандартной частью ежегодного медицинского осмотра. Если результат показывает высокий или низкий уровень лейкоцитов, врач может назначить дифференциальный тест на лейкоциты.
Часто это часть общего анализа крови (CBC). CBC проводит тесты на эритроциты, лейкоциты и тромбоциты в вашей крови. Общий анализ крови является стандартной частью ежегодного медицинского осмотра. Если результат показывает высокий или низкий уровень лейкоцитов, врач может назначить дифференциальный тест на лейкоциты.
Общий анализ крови с дифференциацией лейкоцитов сообщает вашему лечащему врачу, сколько у вас лейкоцитов каждого из пяти типов. Он показывает, находится ли количество лейкоцитов у вас в норме по отношению друг к другу, больше или меньше их, чем обычно, и присутствуют ли какие-либо аномальные или незрелые лейкоциты.
Дифференциальный анализ лейкоцитов проводится путем взятия образца крови из вены или прокола пальца. Для этого теста не требуется специальной подготовки.
Обычно моноциты составляют от 2% до 8% от общего числа лейкоцитов. Полный спектр нормальных лейкоцитов включает:
Лечение моноцитоза зависит от причины.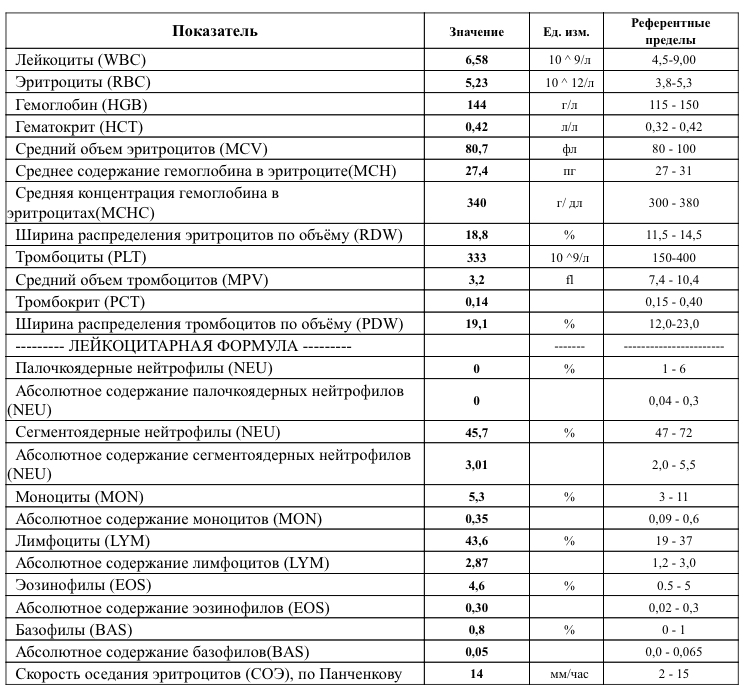 Моноцитоз сам по себе является лишь симптомом и не требует лечения. Лечение основной причины устранит моноцитоз. Высокое количество моноцитов может иметь широкий спектр причин. Ваш врач может провести дополнительные тесты, чтобы определить причину вашего моноцитоза. Как только причина будет установлена, вам будет предоставлен соответствующий план лечения, если это необходимо.
Моноцитоз сам по себе является лишь симптомом и не требует лечения. Лечение основной причины устранит моноцитоз. Высокое количество моноцитов может иметь широкий спектр причин. Ваш врач может провести дополнительные тесты, чтобы определить причину вашего моноцитоза. Как только причина будет установлена, вам будет предоставлен соответствующий план лечения, если это необходимо.
В то время как некоторые причины моноцитоза поддаются только медикаментозному лечению, есть некоторые причины, которые можно устранить, изменив образ жизни. Имеются доказательства того, что вы можете улучшить функцию моноцитов с помощью упражнений, особенно с возрастом. Как аэробные, так и силовые упражнения могут принести пользу вашей функции моноцитов, что поможет вам бороться с болезнями и болезнями.
Кроме того, поскольку моноциты связаны с воспалением, может помочь противовоспалительная диета. Продукты с высоким содержанием антиоксидантов и полифенолов, которые являются защитными соединениями, содержащимися в растениях, могут помочь в борьбе с воспалением.