2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Периодонтит — это инфекционно-воспалительный процесс в области связочного аппарата зуба. В результате формирования патогенных очагов на верхушке корня зубной единицы скапливается гной, а затем развивается апикальный абсцесс. Болезнь протекает в двух формах — острой или хронической. Возникает у пациентов в любом возрасте независимо от пола.
Специалисты стоматологической клиники Левобережная в совершенстве владеют методиками устранения периодонтита любой степени тяжести и помогут сохранить функции пораженного зуба. Позвоните нам по номеру +7 (495) 266-01-84, и запишитесь на прием в удобное для вас время.
Основная причина развития патологии — нарушение целостности нерва с поражением связочного аппарата, удерживающего зуб. Это может произойти:
Симптоматика различается в зависимости от вида и стадии болезни, но к общим признакам относятся сильные боли ноющего характера в области поражения, болезненность при пережевывании пищи или нажатии на зуб, чувство распирания зубной единицы изнутри. Часто у пациентов отмечается выделение гноя из десны и неприятный запах из полости рта. Десны приобретают красный цвет, появляется отечность мягких тканей. Иногда боль отдает в уши или виски.
Периодонтит может быть первичным, который развивается на фоне недолеченных стоматологических заболеваний, и вторичным — вследствие патологических процессов в организме. Классификация периодонтита в зависимости от вида травмирующего фактора:
На первой стадии происходит инфицирование тканей. Лечение на данном этапе эффективно, осложнения при соблюдении рекомендаций врачей не отмечаются. По мере прогрессирования начинается формирование патогенных очагов с гнойным отделяемым. Здесь уже идет речь о более длительном лечении с применением различных лекарственных средств. Если не обращаться к врачу, развивается тяжелая форма патологии, затрагивающая внутренние органы.
Хронический периодонтит делится на три формы:
При хронической форме в стадии обострения пациента беспокоят нестерпимые боли, которые не проходят даже после приема лекарств, повышается температура тела, появляются головные боли ноющего характера. Также ухудшается общее состояние, отмечается слабость, покраснение и отечность десен и лица, пораженный зуб становится подвижным.
Хроническое течение опасно тем, что патогенные микроорганизмы постепенно проникают в глубокие слои тканей. Это приводит к их отмиранию. Далее воспаление распространяется на близлежащие структуры, разрушая при этом костную ткань.
Острая форма развивается быстро, сопровождаясь болями, которые стремительно усиливаются не только при нажатии на пораженный зуб, но и в состоянии покоя. При этом болевой синдром чаще пульсирующего или стреляющего характера. В мягких тканях повышается температура, десны становятся красными и отечными. Сформированный свищ постепенно увеличивается в размере. После его вскрытия патогенное содержимое выходит наружу через свищевой канал, отечность уменьшается, болевые ощущения становятся умеренными. На этой стадии многие пациенты думают, что патология отступила, однако в скором времени она возвращается вновь, но уже с более выраженной симптоматикой.
Важно! Часто пациенты при возникновении острых болей начинают принимать обезболивающие препараты. Возможно, болевой синдром станет слабее, но это ненадолго. Поэтому нужно обратиться к врачу, который проведет диагностику и назначит адекватную терапию.
После визуального осмотра и опроса пациента врач дает направление на электроодонтометрию. Методика обладает высокой информативностью и позволяет оценить жизнеспособность пульпы постоянных зубов. Диагностика подразумевает воздействие электрического тока на пораженную зубную единицу, после чего специалист оценивает степень раздражения:
После электроодонтометрии проводится рентгенологическое исследование. Снимок помогает выявить патологию в хронической форме, когда симптомы слабо выражены. Если есть подозрение на болезни внутренних органов, пациент направляется на консультацию к соответствующему узкопрофильному специалисту.
Терапевтические мероприятия делятся на две группы:
Операция — крайняя мера, применяемая в случае неэффективности консервативного лечения. В большинстве случаев врачи стараются сохранить хотя бы часть зуба, и наращивают недостающий участок при помощи композитных материалов или коронок.
Пульпит - воспаление пульпы (сосудисто-нервного пучка). Наиболее частая причина- запущенный кариес, в ходе которого разрушены твердые ткани зуба, что становится благотворной средой для развития микроорганизмов и вызывает воспаление пульпы.
Лечение пульпита включает несколько этапов:
Иногда в ходе лечения посетить клинику придется несколько раз.
Своевременное лечение пульпита позволит вам сохранить свои зубы как можно дольше. Не следует затягивать болезнь. Несвоевременное лечение пульпита к развитию различных осложнений. Воспалённая полость рта отравляет весь организм. Лечите зубы вовремя.
Периодонтит - воспалительный процесс, вызванный инфекцией, проникающей через корневые каналы апикально (к верхушке корня). В ходе заболевания развивается гнойный процесс в тканях верхней части корня зуба, перерастающий в апикальный абсцесс. Болезнь существует в хронической и острой формах.
При острой форме ощущается сильная зубная боль. Иногда наблюдается отек тканей. Чем раньше начато лечение, тем лучше прогноз зуба.
Для хронической формы не характерны ярко выраженные симптомы, болезнь протекает бессимптомно, незаметно, иногда могут происходить обострения с появлением боли и отека. Поэтому запоздалое лечение часто приводит к осложнениям и в том числе к удалению зуба. Лечение периодонтита различных форм требует схожих манипуляций:
Для выполнения программы лечения требуется 2-3 и более посещений врача. Через полгода необходим рентген, для определения масштабов очага воспаления, снимок покажет есть ли уменьшение и на сколько.
Записаться на прием
| Лечение каналов | Цена |
| Пульпит однокорневого зуба с установкой пломбы (лечение может проводиться в нескольких посещениях) | от 170 |
| Пульпит 2-х корневого зуба с установкой пломбы (лечение может проводиться в нескольких посещениях) | от 240 |
| Пульпит 3-х корневого зуба с установкой пломбы (лечение может проводиться в нескольких посещениях) | от 310 |
| Периодонтит однокорневого зуба (проводится в несколько посещений) | от 100 |
| Периодонтит 2-х корневого зуба (проводится в несколько посещений) | от 150 |
| Периодонтит 3-х корневого зуба (проводится в несколько посещений) | от 200 |
Періапікальний абсцес у тварин, Періапікальний абсцес у собак, Періапікальний абсцес у котів
Ветеринарная стоматология мелких домашних животных - новая и актуальная клиническая дисциплина в ветеринарной медицине.
Актуальность этого вопроса обусловлена увеличением поголовья собак и кошек, а также ростом интереса исследователей к данной проблеме. В последние годы ветеринарная стоматология развивается высокими темпами, что связано с совершенствованием стоматологической техники и методик лечения. Однако в нашей стране исследования в этой области носят единичный характер. В клинической практике все больше появляются животные с заболеваниями, которые локализуются в полости рта (полиодонтия, олигодонтия, болезни десен и другие). Патологические процессы, которые локализуются в полости рта (стоматит, гингивит, пародонтит, периодонтит и заболевания зубов различной степени сложности), у собак и кошек встречаются соответственно в 23 и 17% случаев от общего числа мелких домашних животных, владельцы которых обращаются за ветеринарной помощью с поводу заболеваний незаразной этиологии. Пародонтоз встречается практически у 80% собак в возрасте 7 - 8 лет, в короткомордых и карликовых пород собак - 2,5 - 4 года. Чаще всего заболевание зубов возникают у собак и кошек, которые не получают корма, содержащие грубые, жесткие и твердые частицы. Важную роль в предрасположенности собак и кошек к заболеваниям зубов играют возраст и уход за полостью рта (чистка зубов, регулярный осмотр и т.п.), а также склонность к дракам (так как во время драк часто зубы ломаются об ошейники и зубы соперников). В период смены зубов легкие удары при падении щенка во время игры могут приводить к травме зачатков постоянных зубов. Травмированные зачатки подвергаются лизису и у собаки в постоянном прикусе могут отсутствовать зубы, при наличии их молочных предшественников.
Периапикальный абсцесс - острая фаза инфекции, распространяющейся с зуба с нежизнеспособной пульпой через альвеолярную кость на соседние мягкие ткани, в результате чего возникает ограниченное (локализованное) накопление гноя вокруг верхушки корня. Острый отек морды является характерным проявлением периапикального абсцесса, возникающее вследствие длительного хронического ендодотичного заболевания (пульпита и др.). Как правило, при возникновении абсцесса пульпа уже мертва или некротизирована. Происходит распространение гноя, который обусловливает литическое действие на окружающие клетки, что приводит к фенестрации в альвеолярную или щечную кость, развития отека. У собак периапикальный абсцесс чаще всего связывают с четвертыми премолярами, молярами и клыками верхней челюсти. У кошек в зону риска относятся клыки верхней челюсти.
Развитие периапикального абсцесса происходит в такой последовательности: обнажение пульпы (травматическое и др.), Инфицирование и развитие пульпита с последующим некрозом. Развитие вторичного пульпита и некроза пульпы вследствие распространения периодонтальной инфекции наблюдается гораздо реже.
К факторам риска относятся:
• переломы коронки с обнажением пульпы;
• наличие аномальных каналов в плотных элементах зуба, позволяют микроорганизмам и энзимам ротовой полости контактировать с полостью пульпы;
• чрезмерное компрессорное усилие, которое приводит к необратимому пульпита и некроза пульпы;
• глубокий кариес
• диссеминация воспалительного процесса при тяжелом периодонтите, когда микроорганизмы и продукты воспаления гематогенным путем проникают из пространства периодонтальной связки к пульпе.
Бактериальные токсины и медиаторы воспаления распространяются из полости пульпы через апикальную дельту или через латеральный канал, провоцируя развитие периапикального периодонтита (воспаление периодонтальной связки). Если надлежащее лечение не проводится, процесс распространяется, развивается резорбция кости и формирования абсцесса в периапикальных альвеолярной кости. В результате расплавления кости навозом формируется Свищев канал, открывающийся наружу (на лицевой части черепа) или в ротовую полость вблизи слизисто-десневого линии.
Возможными предпосылками для диагностуванняпериапикального абсцесса считаются следующие:
• легкий отек морды, постепенно (или внезапно) увеличивается;
• отек, исчезает под действием антибиотиков, но возобновляется после прекращения курса антибиотикотерапии;
• травма (особенно перелом коронки) зуба;
• отказ от жевания на одну из сторон (если поражен премоляр или моляр)
• отказ от хватания и удержания игрушек (поражение клыков).
Как правило, владелец видит свою "вчера еще здоровое" животное утром с заметным асимметричным отеком морды, часто наводит его на мысль об укусе осы или аллергию.
Отек при развитии периапикального абсцесса четвертого премоляра формируется ниже и несколько фронтальнее медиального кантуса. Если периапикальный абсцесс располагается над первым или вторым моляром, отек локализуется вокруг глаза (под глазом, за глазом) или ретробульбарно (рис. 1-2). При обследовании собак с ретробульбарным абсцессом проявляется сильная болевая реакция животного при вскрытии рта, веки с пораженной стороны полностью не открываются. Если поражен клык, отек локализуется вблизи спинки носа со стороны больного зуба. При осмотре ротовой полости пораженный зуб может выглядеть нормальным, но в большинстве случаев видно перелом коронки (иногда с видимым обнажением пульпы), цвет зуба изменен (темно-серый, с голубым оттенком), заметно значительное наслоение, которое распространяется и на соседние зубы.
Рис. 1. Отек, развился вследствие абсцесса первого моляра
Рис. 2. Отек, развившийся вследствие абсцесса второго моляра
Уровень дискомфорта и боли зависит от распространения отека и давления на окружающие ткани, может варьировать от умеренного до сильного.
Основной диагноз
Для установления локализации процесса и определения степени его распространения необходимо провести дентальную рентгенографию. На снимке видно зону костной резорбции вокруг апекса (рис. 3-4). Снимки делают в разных плоскостях, что особенно актуально для дифференциации зоны поражения: четвертый премоляр или первый моляр.
Рис.3. Периапикальная костная резорбция в зоне четвертого премоляра
Рис. 4. То же в области апекса клыка
Дифференциальный диагноз
В общем, любой случай острого отека морды связывают с периапикальным абсцессом. При распространении неопластического процесса с ретробульбарной области не происходит острого отека мягких тканей.
Консервативное лечение
Рассматривается лишь как временное ургентное мероприятие, направленное на ликвидацию боли и борьбу с инфекцией. Основное лечение - хирургическое. Антибиотикотерапия должна быть ударной и кратковременной как этап предоперационной подготовки.
Хирургическое лечение
В зависимости от клинического случая выбирают екстрацию зуба или эндодонтическое лечение (для клыки и четвертого премоляра верхней челюсти). В течение двух недель после экстракции животному не дают твердых предметов (игрушек), не позволяют носить и грызть апортувальни предметы. После экстракции зуба или эндодонтического лечения назначают 7-10 дневный курс антибиотикотерапии. При необходимости проводят предоперационную и послеоперационную анальгезию (нестероидные противовоспалительные препараты).
В течение 10-14 дней. после екстрации или во время длительного эндодонтического лечения животным скармливают мягкие корма, затем постепенно переходят на обычный рацион.
Проинформируйте владельца животного о том, что не все предметы пригодны для игр и разгрызания, особенно опасными считаются плоские плотные предметы (кости, копыта), а иногда и так называемые "средства ухода за зубами", которые можно приобрести в многочисленных зоомагазинах. Любые жесткие, очень плотные (на которых невозможно сделать вмятину ногтем) или слишком хрупкие предметы потенциально опасные для коронки зуба.
В предоперационный период желательно избегать препаратов, влияющих на свертываемость крови, например, аспирина.
Долговременные или повторные курсы антибиотикотерапии без оперативного вмешательства приводят к временному снижению отека и исчезновения клинических признаков, но они не снимают проблемы. Чем дольше травмирован зуб остается без лечения (недели и месяцы), тем меньше шансов на его сохранение - происходит резорбция корня и единственным выбором остается экстракция.
Периапикального абсцесс можно предупредить путем профилактики травм зубов и периодонтита. Рутинный осмотр ротовой полости должен проводиться самим владельцем животного во время ежедневной чистки зубов. Для повышения эффективности профилактики нужно информировать владельцев, как должны выглядеть зубы в норме и патологии, как ведет себя животное при наличии зубной боли и т.д.
• факторы, влияющие на проведение эндодонтического лечения включают: хроническое воспаление, внешнюю или внутреннюю резорбцию корня, индивидуальные особенности каналов пациента (извилистость, наличие перешейков), что приводит к недостаточной обработки канала, возрастные особенности (у молодых животных каналы очень широкие, а в пациентов старшего возраста - наоборот - сужены), вертикальный перелом корня зуба;
• потенциальные осложнения эндодонтического лечения связаны с инфекцией, некачественным эндодонтическим инструментарием, перфорацией апекса и попадания каналонаполнитель в окружающие ткани;
• факторы, влияющие на проведение экстракции: перелом корня, анкилоз корня у пациентов старшего возраста и поражений поддерживающих структур зуба;
• потенциальные осложнения екстрации: кровотечение, неполное удаление инфицированных остатков корня и повреждения окружающих структур (перелом альвеолярной кости, повреждения васкуляризации, альвеолит).
Через 1 год после эндодонтического лечения каналов для контроля состояния периапикальной кости проводят рентгенологическое исследование (в дальнейшем - каждые 2-3 года). При любом рецидиве клинических признаков (отек, жевания на одну сторону, асимметричные зубные наслоения) немедленно проводят диагностическую рентгенографию. После экстракции если процедура проведена правильно и в лунке не осталось остатков корней, никаких мониторинговых мероприятий в будущем не нужно.
После экстракции - прогноз отличный, после эндодонтического лечения - в целом хороший, но зависит от действий описанных выше факторов.
С применением новейших методик лечения и современного оборудования эффективность эндодонтического лечения значительно возросла. На сегодня такой вид лечения приобретает все большее распространение как единственный метод восстановления функции зуба в условиях его сохранения. Конечно же, такое лечение становится возможным лишь при наличии соответствующего рентгенологического оборудования, которое должно быть в каждой клинике, занимающейся ветеринарной стоматологией.
Митрусенко Виктория Владимировна - Ветеринарный врач ЦСВМ-Виноградарь
Клиника МВЦ "ПиК" оснащена самым современным оборудованием, поэтому такие процедуры проходят быстро и с минимальной травматичностью для питомцев.
Данная процедура противопоказана, если:
Если вы хотите записать свою кошку на удаление зуба, позвоните по телефону в Санкт-Петербурге +7 (812) 407-17-19.
Задача 1
Пациент, 52 года. Жалобы на самопроизвольные боли, усиливающиеся при приеме горячей пищи, в течение недели. При осмотре полости рта на окклюзионно-медиальной (ОМ) поверхности зуба 45 выявлена глубокая кариозная полость, заполненная остатками пищи и дентином. При зондировании кариозной полости и коронковой пульпы болезненность отсутствует. Перкуссия зуба 45 слабоболезненна. При рентгенологическом исследовании выявлена деструкция кортикальной пластинки в области верхушки корня зуба 45. Диагностирован хронический гнойный пульпит зуба 45. Первым этапом лечения решено выполнить девитальную пульпэктомию. После препарирования в полость зуба была помещена мышьяковистая паста. Спустя двое суток пациент явился для второго этапа лечения. Субъективно отмечает ухудшение самочувствия. Жалобы на усиление зубной боли. При осмотре полости рта в области корня зуба 45 определяется гиперемия слизистой, при перкуссии зуба определяется выраженная болезненность. Правые подчелюстные лимфоузлы незначительно увеличены и болезненны. Клинически диагностирован апикальный периодонтит на фоне использования мышьяковистой пасты.
Выберите оптимальный вариант лечения апикального периодонтита в данном случае.
Правильный ответ: Удалить коронковую и корневую пульпу, обработать корневой канал димеркаптопропансульфонатом натрия, назначить физиотерапевтические процедуры
Задача 2
Пациент, 46 лет. Жалобы на постоянную зубную боль умеренной интенсивности в области зуба 25 в течение недели. Последний раз обращался к стоматологу около пяти лет назад. Объективные данные: лицо симметричное, в левой подчелюстной области определяются увеличенные слегка болезненные лимфоузлы. На окклюзионно-дистальнной (ОД) поверхности зуба 25 имеется композитная пломба. Определяется неудовлетворительное краевое прилегание пломбы. Перкуссия зуба 25 резко болезненна. Реакция на температурные раздражители (горячее) болезненна. Десна в области зуба 25 пастозна, при пальпации определяется незначительная болезненность. Рентгенологические данные: компактная пластинка альвеолы зуба 25 гладко очерчена и не имеет видимых признаков деструкции, ширина и очертания периодонтального пространства не изменены.
Выберите наиболее вероятный диагноз.
Правильный ответ: Острый верхушечный периодонтит
Задача 3
Пациент, 36 лет. Жалобы на общую слабость, головную боль и нарушение сна, обусловленное самопроизвольными, пульсирующими постоянными болями в зубе 15, которые усиливаются при накусывании и иррадиируют по ходу тройничного нерва, ощущение удлинения зуба. Сам пациент связывает появление описанной боли с травмой зуба 15: две недели назад во время приема пищи он случайно прикусил металлическую вилку. Объективные данные: лицо симметричное, в правой подчелюстной области определяются увеличенные болезненные лимфоузлы. Слизистая оболочка в области зуба 15 гиперемирована, болезненна и отечна. На ОМ-поверхности зуба 15 имеется глубокая кариозная полость, заполненная остатками пищи и разрушенной пломбы. Прикосновение к зубу 15 вызывает резкую болезненность. Рентгенологические данные: отсутствует четкость компактной пластинки кости, ограничивающей периодонт в области зуба 15.
Выберите наиболее вероятный диагноз.
Правильный ответ: Острый апикальный абсцесс
Задача 4
Пациент, 52 года. Жалобы на самопроизвольную зубную боль в области верхней челюсти слева, которая усиливается при приеме холодной пищи, в течение недели, а также неприятный запах изо рта. Объективные данные: лицо симметричное, кожный покров бледно-розовый. Слева определяются незначительно увеличенные болезненные подчелюстные лимфоузлы. В области зубов 24-27 определяется мостовидный протез при отсутствующем зубе 24. Ортопедическое лечение было проведено 10-12 лет назад. В корневых каналах пломбировочный материал. В области верхушек корней зуба 26 деструктивные изменения кости у верхушки корней размером 0,4?0,6 см, зондированием и с помощью гуттаперчевого штифта определен глубокий свищевой ход до верхушки корня зуба, с медиальной контактной поверхности - внутрикостный пародонтальный карман с серозно-кровянистым отделяемым. Пальпация слизистой оболочки десны у зуба 26 безболезненная, уплотнений не отмечено, перкуссия слабоболезненная. Заподозрен верхушечный периодонтит. С целью уточнения диагноза выполнено рентгенологическое исследование костей лицевого черепа.
Выберите наиболее характерный симптом, который сопутствует описанной в задаче патологии.
Правильный ответ: Заложенность носа и общее недомогание
Задача 5
Пациент, 50 лет. Жалобы на острую боль в верхней челюсти, повышение температуры тела до 38,5 °С в течение суток. Семь дней назад появилась ноющая боль в области зуба 11, которая усиливалась при накусывании, повысилась температура тела до 37,5 °С, нарушились сон и аппетит. Объективные данные: коронка зуба 11 разрушена ниже уровня десны, перкуссия резко болезненна, в области твердого нёба определяется припухлость с четкими контурами размером 3?3 см, слизистая оболочка гиперемирована, отечна, резко болезненная. Данные внутриротовой контактной рентгенограммы: в области корня зуба 11 определяется деструкция костной ткани с нечеткими контурами, корень искривлен, корневой канал не определяется. Диагностирован острый гнойный периодонтит.
Выберите наиболее благоприятный путь движения экссудата при остром гнойном периодонтите.
Правильный ответ: Распространение через корневой канал
Задача 6
Пациент, 66 лет. Жалобы на самопроизвольную, пульсирующую боль в зубе 35 зубе, которая усиливается при приеме горячей пищи и накусывании и иррадиирует в левую височную область, а также появление ощущения "удлинения зуба". Зубная боль появились около недели назад и изначально была слабоинтенсивной, к стоматологу не обращался. Объективные данные: лицо симметричное, в левой подчелюстной области определяются увеличенные болезненные лимфоузлы. Слизистая оболочка полости рта в области зуба 35 зуба отечна, гиперемирована и имеет цианотичный оттенок. На ОМ-поверхности зуба 35 имеется глубокая кариозная полость, заполненная остатками пищи и разрушенного дентина. Зондирование кариозной полости болезненно. Перкуссия зуба 35 резко болезненна. Определяется подвижность зуба 35. Заподозрен острый апикальный периодонтит.
Выберите оптимальный план обследования пациента с подозрением на острый апикальный периодонтит.
Правильный ответ: Сбор анамнеза, анкетирование, электроодонтодиагностика, рентгенологические исследования, специальные функциональные методы исследований, лабораторные исследования
Задача 7
Пациент, 39 лет. Жалобы на боль в верхней челюсти слева, повышение температуры тела до 38,5 °С в течение 2 дней, нарушение сна, снижение аппетита и выраженную слабость. Зубная боль в области зуба 26 появилась три дня назад. С тех пор боль значительно усилилась и приобрела пульсирующий характер, появился симптом выросшего зуба. Объективные данные: коронка зуба 26 разрушена до уровня десны, кариозным процессом захвачена часть корня, в области твердого нёба определяется припухлость с четкими контурами размером до 3 см, слизистая оболочка гиперемирована, отечна, пальпация резко болезненна. С учетом рентгенологических данных диагностирован острый апикальный абсцесс.
Выберите правило, которое следует учитывать при выборе оперативного вмешательства при остром апикальном абсцессе.
Правильный ответ: Значительное разрушение коронки зуба и прилегающей к ней поддесневой части корня кариозным процессом является противопоказанием к выполнению резекции верхушки корня
Список принятых сокращений
СОПР — слизистая оболочка полости рта
БДУ — болезнь другая уточнённая
ВНЧС — височно-нижнечелюстной сустав
КПЛ — красный плоский лишай
К00 — нарушения развития и прорезывания зубов
К00.0 — адентия
К00.00 — частичная адентия (гиподентия) (олигодентия)
К00.01 — полная адентия
К00.09 — адентия неуточненная
К00.1 — сверхкомплектные зубы
К00.10 — областей резца и клыка мезиодентия (срединный зуб)
К00.11 — области премоляров
К00.12. — области моляров дистомолярный зуб, четвёртый моляр, парамолярный зуб
К00.19 — сверхкомплектные зубы неуточненные
К00.2 — аномалии размеров и формы зубов
К00.20 — макродентия
К00.21 — микродентия
К00.22. — сращение
К00.23 — слияние (синодентия) и раздвоение (шизодентия)
К00.24 — выпячивание зубов (добавочные окклюзионные бугорки)
К00.25 — инвагинированный зуб (зуб в зубе) (дилатированная одонтома)
К00.26 — премоляризация
К00.27 — аномальные бугорки и эмалевые жемчужины (адамантома)
К00.28 — бычий зуб (тауродонтизм)
К00.29 — другие и неуточненные аномалии размеров и формы зубов
К00.3 — крапчатые зубы
К00.30 — эндемическая (флюорозная) крапчатость эмали (флюороз зубов)
К00.31 — неэндемическая крапчатость эмали (нефлюорозное потемнение эмали)
К00.39 — крапчатые зубы неуточненные
К00.4 — нарушение формирования зубов
К00.40 — гипоплазия эмали
К00. 41 — перинатальная гипоплазия эмали
К00.42 — неонатальная гипоплазия эмали
К00.43 — аплазия и гипоплазия цемента
К00.44. — дилацеразия (трещины эмали)
К00.45 — одонтодисплазия (региональная одонтодисплазия)
К00.46 — зуб Тернера
К00.48 — другие уточнённые нарушения формирования зубов
К00.49 — нарушения формирования зубов неуточненные
К00.5 — наследственные нарушения структуры зуба, не классифицированные в других рубриках
К00.50 — незавершённый амелогенез
К00.51 — незавершённый дентиногенез
К00.52 — незавершённый одонтогенез
К00.58 — другие наследственные нарушения структуры зуба (дисплазия дентина, раковидные зубы)
К00 59 — наследственные нарушения структуры зуба неуточненные
К00.6 — нарушения прорезывания зубов
К00.60 — натальные (прорезавшие к моменту рождения) зубы
К00.61 — неонатальные (у новорождённого, прорезавшиеся преждевременно) зубы
К00.62 — преждевременное прорезывание (раннее прорезывание)
К00.63 — задержка (персистентная) смены первичных (временных) зубов
К00.64 — позднее прорезывание
К00.65 — преждевременное выпадение первичных (временных) зубов
К00.68 — другие уточнённые нарушения прорезывания зубов
К00.69 — нарушение прорезывания зубов неуточненные
К00.7 — синдром прорезывания зубов
К00.8 — другие нарушения развития зубов
К00.80 — изменение цвета зубов в процессе формирования вследствие несовместимости групп крови
К00.81 — изменение цвета зубов в процессе формирования вследствие врождённого порока билиарной системы
К00.82 — изменение цвета зубов в процессе формирования вследствие порфирии
К00.83 — изменение цвета зубов в процессе формирования вследствие применения тетрациклина
К00.88 — другие уточнённые нарушения развития зубов
К00.9 — нарушение развития зубов неуточненные
К01 — ретенированные и импактные зубы
К01.0 — ретенированные зубы (изменивший своё положение при прорезывании без препятствия со стороны соседнего зуба)
К01.1 — импактные зубы (изменивший своё положение при прорезывании из–за препятствия со стороны соседнего зуба)
К01.10 — резец верхней челюсти
К01.11 — резец нижней челюсти
К01.12 — клык верхней челюсти
К01.13 — клык нижней челюсти
К01.14 — премоляр верхней челюсти
К01.15 — премоляр нижней челюсти
К01.16 — моляр верхней челюсти
К01.17 — моляр нижней челюсти
К01.18 — сверхкомплектный зуб
К01.19 — импактный зуб неуточненный
К02 — кариес зубов
К02.0 — кариес эмали стадия белого (мелового) пятна (начальный кариес)
К02.1 — кариес дентина
К02.2 — кариес цемента
К02.3 — приостановившийся кариес зубов
К02.4 — одонтоклазия детская меланодентия, меланодонтоклазия
К02.8 — другой уточнённый кариес зубов
К02.9 — кариес зубов неуточненный
К03 — другие болезни твёрдых тканей зубов
F45.8 — бруксизм
К03.0 — повышенное стирание зубов
К03.00 — окклюзионное
К03.01 — апроксимальное
К03.08 — другое уточнённое стирание зубов
К03.09 — стирание зубов неуточненное
К03.1 — сошлифовывание (абразивный износ) зубов
К03.10 — вызванное зубным порошком (клиновидный дефект БДУ)
К03.11 — привычное
К03.12 — профессиональное
К03.13 — традиционное (ритуальное)
К03.18 — другое уточнённое сошлифовывание зубов
К03.19 — сошлифовывание зубов неуточненное
К03.2 — эрозия зубов
К03.20 — профессиональная
К03.21 — обусловленная персистирующей регургитацией или рвотой
К03.22 — обусловленная диетой
К03.23 — обусловленная лекарственными средствами и медикаментами
К03.24 — идиопатическая
К03.28 — другая уточнённая эрозия зубов
К03.29 — эрозия зубов неуточненная
К03.3 — патологическая резорбция зубов
К03.30 — внешняя (наружная)
К03.31 — внутренняя (внутренняя гранулема) (розовое пятно)
К03.39 — патологическая резорбция зубов неуточненная
К03.4 — гиперцементоз
К03.5 — анкилоз зубов
К03.6 — отложения (наросты) на зубах
К03.60 — пигментированный налёт (чёрный, зелёный, оранжевый)
К03.61 — обусловленные привычкой употреблять табак
К03.61 — обусловленные привычкой жевать бетель
К03.63 — другие обширные мягкие отложения (белые отложения)
К03.64 — наддесневой зубной камень
К03.65 — поддесневой зубной камень
К03.66 — зубной налёт
К03.68 — другие уточнённые отложения на зубах
К03.69 — отложения на зубах неуточненные
К03.7 — изменения цвета твёрдых тканей зубов после прорезывания
К03.70 — обусловленные наличием металлов и металлических соединений
К03.71 — обусловлены кровоточивостью пульпы
К03.72 — обусловлены привычкой жевать бетель
К03.78 — другие уточнённые изменения цвета
К03.79 — изменения цвета неуточненные
К03.8 — другие уточнённые болезни твёрдых тканей зубов
К03.80 — чувствительный дентин
К03.81 — изменение эмали, обусловленные облучением
К03.88 — другие уточнённые болезни твёрдых тканей зубов
К03.9 — болезнь твёрдых тканей зубов неуточнённая
К04 — болезни пульпы и периапикальных тканей
К04.0 — пульпит
К04.00 — начальный (гиперемия)
К04.01 — острый
К04.02 — гнойный (пульпарный абсцесс)
К04.03 — хронический
К04.04 — хронический язвенный
К04.05 — хронический гиперпластический(пульпарный полип)
К04.08 — другой уточнённый пульпит
К04.09 — пульпит неуточненный
К04.1 — некроз пульпы (гангрена пульпы)
К04.2 — дегенерация пульпы дентикли, пульпарные кальцификации, пульпарные камни
К04.3 — неправильное формирование твёрдых тканей в пульпе
К04.4 — острый апикальный периодонтит пульпарного происхождения
К04.5 — хронический апикальный периодонтит (апикальная гранулема)
К04.6 — периапикальный абсцесс со свищем (дентальный абсцесс, дентоальвеолярный абсцесс, периодонтальный абсцесс пульпарного происхождения)
К04.60 — имеющий сообщение (свищ) с верхнечелюстной пазухой
К04.61 — имеющий сообщение (свищ) с носовой полостью
К04.62 — имеющий сообщение (свищ) с полостью рта
К04.63 — имеющий сообщение (свищ) с кожей
К04.69 — периапикальный абсцесс со свищем неуточненный
К04.7 — периапикальный абсцесс без свища (дентальный абсцесс, дентоальвеолярный абсцесс, периодонтальный абсцесс пульпарного происхождения)
К04.8 — корневая киста (апикальная (периодонтальная), периапикальная)
К04.80 — апикальная и боковая
К04.81 — остаточная
К04.82 — воспалительная парадентальная
К04.89 — корневая киста неуточненная
К04.9 — другие неуточненные болезни пульпы и периапикальных тканей
К05 — гингивит и болезни пародонта
К05.0 — острый гингивит
A69.10 — острый нектротический язвенный гингивит (фузоспирохетозный гингивит, гингивит Венсана)
К05.00 — острый стрептококковый гингивостоматит
К05.08 — другой уточнённый острый гингивит
К05.09 — острый гингивит неуточненный
К05.1 — хронический гингивит
К05.10 — простой маргинальный
К05.11 — гиперпластический
К05.12 — язвенный
К05.13 — десквамативный
К05.18 — другой уточнённый хронический гингивит
К05.19 — хронический гингивит неуточненный
К05.2 — острый пародонтит
К05.20 — пародонтальный абсцесс (периодонтальный абсцесс) десневого происхождения без свища
К05.21 — периодонтальный абсцесс (пародонтальный абсцесс) десневого происхождения со свищем
К05.22 — острый перикоронит
К05.28 — другой уточнённый острый пародонтит
К05.29 — острый пародонтит неуточненный
К05.3 — хронический пародонтит
К05.30 — локализованный
К05.31 — генерализованный
К05.32 — хронический перикоронит
К05.33 — утолщённый фолликул (гипертрофия сосочка)
К05.38 — другой уточнённый хронический пародонтит
К05.39 — хронический пародонтит неуточненный
К05.4 — пародонтоз
К05.5 — другие болезни пародонта
К06 — другие изменения десны и беззубого альвеолярного края
К06.0 — рецессия десны (включены постинфекционная, послеоперационная)
К06.00 — локальная
К06.01 — генерализованная
К06.09 — рецессия десны неуточненная
К06.1 — гипертрофия десны
К06.10 — фиброматоз десны
К06.18 — другая уточнённая гипертрофия десны
К06.19 — гипертрофия десны неуточненная
К06.2 — поражения десны и беззубого альвеолярного края, обусловленные травмой
К06.20 — обусловленные травматической окклюзией
К06.21 — обусловленные чисткой зубов щёткой
К06.22 — фрикционный (функциональный) кератоз
К06.23 — гиперплазия вследствие раздражения (гиперплазия связанная с ношением съёмного протеза)
К06.28 — другие уточнённые поражения десны и беззубого альвеолярного края, обусловленные травмой
К06.29 — неуточненные поражения десны и беззубого альвеолярного края, обусловленные травмой
К06.8 — другие уточнённые изменения десны и беззубого альвеолярного края
К06.80 — киста десны взрослых
К06.81 — гигантоклеточная периферическая гранулема (гигантоклеточный эпулис)
К06 82 — фиброзный эпулис
К06.83 — пиогенная гранулема
К06.84 — атрофия гребня частичная
К06.88 — другие изменения
К06.9 — изменения десны и беззубого альвеолярного края неуточненные
К07 — челюстно–лицевые аномалии (включая аномалии прикуса)
К07.0 — основные аномалии размеров челюстей
Е 22.0 — акромегалия
К10.81 — односторонняя мыщелковая гиперплазия
К10.82 — односторонняя мыщелковая гипоплазия
К07.00 — макрогнатия верхней челюсти
К07.01 — макрогнатия нижней челюсти
К07.02 — макрогнатия обеих челюстей
К07.03 — микрогнатия верхней челюсти (гипоплазия верхней челюсти)
К07.04 — микрогнатия нижней челюсти (гипоплазия н/ч)
К07 08 — другие уточнённые аномалии размеров челюстей
К07.09 — аномалии размеров челюстей неуточненные
К07.1 — аномалии челюстно–черепных соотношений
К07.10 — ассиметрии
К07.11 — прогнатия н/ч
К07.12 — прогнатия в/ч
К07.13 — ретрогнатия н/ч
К07.14 — ретрогнатия в/ч
К07.18 — другие уточнённые аномалии челюстно–черепных соотношений
К07.19 — аномалии челюстно–черепных соотношений неуточненная
К07.2 — аномалии соотношения зубных дуг
К07.20 — дистальный прикус
К07.21 — мезиальный прикус
К07.22 — чрезмерно глубокий горизонтальный прикус (горизонтальное перекрытие)
К07.23 — чрезмерно глубокий вертикальный прикус (вертикальное перекрытие)
К07.24 — открытый прикус
К07.25 — перекрёстный прикус (передний, задний)
К07.26 — смещение зубных дуг от средней линии
К07.27 — заднеязычный прикус нижних зубов
К07.28 — другие уточнённые аномалии соотношений зубных дуг
К07.29 — аномалии соотношений зубных дуг неуточненные
К07.3 — аномалии положения зубов
К07.30 — скученность (черепицеобразное перекрытие)
К07.31 — смещение
К07.32 — поворот
К07.33 — нарушение межзубных промежутков (диастема)
К07.34 — транспозиция
К07.35 — ретенированные или импактные зубы с неправильным положением их или соседних зубов
К07.38 — другие уточнённые аномалии положения зубов
К07.39 — аномалии положения зубов неуточненные
К07.4 — аномалии прикуса неуточненные
К07.5 — челюстно-лицевые аномалии функционального происхождения
К07 50 — неправильное смыкание челюстей
К07.51 — нарушение прикуса вследствие нарушения глотания
К07.54 — нарушение прикуса вследствие ротового дыхания
К07.55 — нарушение прикуса вследствие сосания языка, губ или пальца
К07.58 — другие уточнённые челюстно–лицевые аномалии функционального происхождения
К07.59 — челюстно-лицевая аномалия функционального происхождения неуточненная
К07.6 — болезни ВЧНС
К07.60 — синдром болевой дисфункции ВНЧС (синдром Костена)
К07.61 — «щёлкающая» челюсть
К07.62 — рецидивирующий вывих и подвывих ВНЧС
К07.63 — боль в ВНЧС не квалифицированная в других рубриках
К07.64 — тугоподвижность ВНЧС не квалифицированная в других рубриках
К07.65 — остеофит ВНЧС
К07.68 — другие уточнённые болезни
К07.69 — болезнь ВНЧС неуточненная
К08 — другие изменения зубов и их опорного аппарата
К08.1 — потеря зубов вследствие несчастного случая, удаления или локализованного пародонтита
К08.2 — атрофия беззубого альвеолярного края
К08.3 — оставшийся корень зуба
К08.8 — другие уточнённые изменения зубов и их опорного аппарата
К08.80 — зубная боль БДУ
К08.81 — неправильная форма альвеолярного отростка
К08.82 — гипертрофия альвеолярного края БДУ
К08.88 — другие изменения
К08.9 — изменения зубов и их опорного аппарата неуточненное
К09 — кисты области рта, не классифицированные в других рубриках
К09.00 — киста при прорезывании зубов
К09.01 — киста десны
К09.02 — роговая (первичная) киста
К09.03 — фолликулярная (одонтогенная) киста
К09.04 — образовавшаяся в процессе формирования зубов боковая киста периодонтальная
К09.08 — другие уточнённые одонтогенные кисты, образовавшиеся в процессе формирования зубов
К09.09 — одонтогенная киста, образовавшаяся в процессе формирования зубов неуточненная
К09.1 — ростовые (неодонтогенные) кисты области рта
К09.10 — глобуломаксиллярная (верхнечелюстной пазухи) киста
К09.11 — средненёбная киста
К09.12 — носонебная (резцового канала) киста
К09.13 — небная сосочковая киста
К09.18 — другие уточнённые ростовые кисты области рта
К09.19 — ростовая киста области рта неуточненная
К09.2 — другие кисты челюстей
К09.20 — аневризматическая костная киста
К09.21 — единая костная (травматическая, геморрагическая) киста
К09.22 — эпителиальные кисты челюсти, не индентифицированные как одонтогенные или неодонтогенные
К09.28 — другие уточнённые кисты челюсти
К09.29 — киста челюсти неуточненная
К10 — другие болезни челюстей
К10.0 — нарушения развития челюстей
К10.00 — торус нижней челюсти
К10.01 — торус твёрдого неба
К10.02 — скрытая костная киста
К10.08 — другие уточнённые нарушения развития челюстей
К10.09 — нарушения развития челюстей неуточненные
К10.1 — гигантоклеточная гранулема центральная
К10.2 — воспалительные заболевания челюстей
К10.20 — остеит челюсти
К10.21 — остеомиелит челюсти
К10.22 — периостит челюсти
К10.23 — хронический периостит челюсти
К10.24 — неонатальный остеомиелит верхней челюсти
К10.25 — секвестр
К10.26 — радиационный остеонекроз
К10.28 — другие уточнённые воспалительные заболевания челюстей
К10.29 — воспалительное заболевание челюстей неуточненное
К10.3 — альвеолит челюстей альвеолярный остеит, сухая лунка
К10.8 — другие уточнённые болезни челюстей
К10.80 — херувизм
К10.81 — односторонняя гиперплазия мыщелкового отростка н/ч
К10.82 — односторонняя гипоплазия мыщелкового отростка н/ч
К10.83 — фиброзная дисплазия челюсти
К10.88 — другие уточнённые болезни челюстей, экзостоз челюсти
К11 — болезни слюнных желез
К11.0 — атрофия слюнной железы
К11.1 — гипертрофия слюнной железы
К11.2 — сиалоадеит
К11.3 — абсцесс слюнной железы
К11.4 — свищ слюнной железы
К11.5 — сиалолитиаз, камни в слюнном протоке
К11.6 — мукоцеле слюнной железы, ранула
К11.60 — слизистая ретенционная киста
К11.61 — слизистая киста с экссудатом
К11.69 — микоцеле слюнной железы неуточненное
К11.7 — нарушение секреции слюнных желез
К11.70 — гипосекреция
К11.71 — ксеростомия
К11.72 — гиперсекреция (птиализм)
M35.0 — синдром Шегрена
К11.78 — другие уточнённые нарушения секреции слюнных желез
К11.79 — нарушение секреции слюнных желез неуточненные
К11.8 — другие болезни слюнных желез
К11.80 — доброкачественное лимфоэпителиальное поражение слюнной железы
К11.81 — болезнь Микулича
К11.82 — стеноз (сужение) слюнного протока
К11 83 — сиалэктазия
К11.84 — сиалоз
К11.85 — некротизирующая сиалометаплазия
К12 — стоматит и родственные поражения
A69.0 — острый гангренозный
L23.0 — аллергический
B37.0 — кандидозный
B34.1 — вызванный вирусом Коксаки
T36-T50 — медикоментозный
B37.0 — микотический
B08.4 — везикулярный с экзантемой
К05.00 — стрептококковый гингивостоматит
К12.0 — рецидивирующие афты полости рта
К12.00 — рецидивирующие (малые) афты, афтозный стоматит, язвенное поражение, афты Микулича, малые афты, рецидивирующие афтозные язвы.
К12.01 — рецидивирующий слизисто–некротический периаденит, рубцующийся афтозный стоматит, большие афты, афты Саттона
К12.02 — герпетиформный стоматит (герпетиформная сыпь)
К12.03 — афты Бернара
К12.04 — травматическое изъязвление, связанное с ношением зубного протеза
К12.08 — другие уточнённые рецидивирующие афты полости рта
К12.09 — рецидивирующие афты полости рта неуточненные
К12.1 — другие формы стоматита
К12.10 — стоматит артефициальный
К12.11 — географический стоматит
К12.12 — стоматит, связанный с ношением зубного протеза
B37.03 — кандидозный стоматит, связанный с ношением зубного протеза
К12.13 — папиллярная гиперплазия неба
К12.14 — контактный стоматит, стоматит «ватного валика»
К12.18 — другие уточнённые формы стоматита
К12.19 — стоматит неуточненный
К12.2 — флегмона и абсцесс области рта
J36 — перитонзилярный абсцесс
К13 — другие болезни губ и слизистой оболочки полости рта
К13.0 — болезни губ
L56.8Х — актинический хейлит
Е 53.0 — арибофлавиноз
К13.00 — ангулярный хейлит, трещина спайки губ (заеда)
B37.0 — заеда вследствие кандидоза
Е 53.0 — заеда в следствии недостаточности рибофлавина
К13.01 — хейлит гранулярный апостематозный
К13.02 — хейлит эксфолиативный
К13 03 — хейлит БДУ
К13.04 — хейлодиния
К13.08 — другие уточнённые болезни губ
К13.09 — болезнь губ неуточненная
К13.1 — прикусывание щеки и губ
К13.2 — лейкоплакия и другие изменения эпителия полости рта, включая язык
B37.02 — кандидозная лейкоплакия
B07. Х 2 — очаговая эпителиальная гиперплазия
К13.20 — лейкоплакия идиопатическая
К12.21 — лейкоплакия, связанная с употреблением табака
К13.24 — никотиновый лейкокератоз неба
К13.24 — небо курильщика
К13.22 — эритроплакия
К13.23 — лейкодема
К13.28 — другие изменения эпителия
К13.29 — неуточненные изменения эпителия
К13.3 — волосатая лейкоплакия
К13.4 — гранулема и гранулемоподобные поражения СОПР
К13.40 — пиогенная гранулема
К13.41 — эозинофильная гранулема СОПР
D76.00 — эозинофильная гранулема кости
К13.42 — веррукозная ксантома
К13.5 — подслизистый фиброз полости рта
К13.6 — гиперплазия СОПР вследствие раздражения
К06.23 — гиперплазия, связанная с ношением съёмного протеза
К13.7 — другие и неуточненные поражения СОПР
К13.70 — избыточная меланиновая пигментация, меланоплакия, меланоз курильщика
К13.71 — свищ полости рта
T81.8 — ороантральный свищ
К13.72 — добровольная татуировка
К13.73 — очаговый муциноз полости рта
К13.78 — другие уточнённые поражения СОПР, белая линия
К13.79 — поражения СОПР неуточненные
К14 — болезни языка
К14.0 — глоссит
К14.00 — абсцесс языка
К14.01 — травматическое изъязвление языка
К14.08 — другие уточнённые глосситы
К14.09 — глоссит неуточненный
К14.1 — географический язык, эксфолиативный глоссит
К14.2 — срединный ромбовидный глоссит
К14.3 — гипертрофия сосочков языка
К14.30 — обложенный язык
К14.31 — «волосатый» язык
К14.38 — волосатый язык вследствие приёма антибиотиков
К14.32 — гипертрофия листовидных сосочков
К14.38 — другая уточнённая гипертрофия сосочков языка
К14.39 — гипертрофия сосочков неуточненная
К14.4 — атрофия сосочков языка
К14.40 — вызванная привычками очищать язык
К14.41 — вызванная системными нарушениями
К14.42 — атрофический глоссит
К14.48 — другая уточнённая атрофия сосочков языка
К14.49 — атрофия сосочков языка неуточненная
К14.5 — складчатый, морщинистый, бороздчатый, расщеплённый язык
К14.6 — глоссодиния
К14.60 — глоссопироз (жжение в языке)
К14.61 — глоссодиния (боль в языке)
R43 — нарушение вкусовой чувствительности
К14.68 — другая уточнённая глоссодиния
К14.69 — глоссодиния неуточненная
К14.8 — другие болезни языка
К14.80 — зубчатый язык (язык с отпечатками зубов)
К14.81 — гипертрофия языка
К14.82 — атрофия языка
К14.88 — другие уточнённые болезни языка
К14.9 — болезнь языка неуточненная
К50 — болезнь Крона (региональный энтерит) проявления в полости рта
L02 — абсцесс кожи, фурункул и карбункул
L03 — флегмона
К12.2Х — флегмона рта
L03.2 — флегмона лица
L04 — острый лимфаденит
I88.1 — хронический лимфаденит
L08 — другие местные инфекции кожи и подкожной клетчатки
L08.0 — пиодермия
L10 — пузырчатка
L10.0Х — пузырчатка обыкновенная, проявления в полости рта
L10.1 — пузырчатка вегетирующая
L10.2 — пузырчатка листовидная
L10.5 — пузырчатка вызванная лекарственными средствами
L12 — пемфигоид
L13 — другие буллезные изменения
L23 — аллергический контактный дерматит
L40 — псориаз
L40.0 — псориаз обыкновенный
L42 — питириаз розовый
L43 — лишай красный плоский
L43.1 — лишай красный плоский буллезный
L43.8 — другой красный плоский лишай
L43.80 — проявления КПЛ папулезные в полости рта
L43.81 — проявления КПЛ ретикулярные в полости рта
L43.82 — проявления КПЛ атрофические и эрозивные в полости рта
L43.83 — проявления КПЛ (типичные бляшки) в полости рта
L43.88 — проявления КПЛ уточнённые в полости рта
L43.89 — проявления КПЛ неуточненные в полости рта
L51 — эритема многоформная
L51.0 — небуллезная эритема многоформная
L51.1 — буллезная эритема многоформная
L51.9 — эритема многоформная неуточненная
L71 — розацеа
L80 — витилиго
L81 — другие нарушения пигментации
L82 — себорейный кератоз
L83 — акантоз негроидный
L90 — атрофические поражения кожи
L91.0 — келоидный рубец
L92.2 — гранулема лица (эозинофильная гранулема кожи)
L92.3 — гранулема кожи и подкожной клетчатки, вызванная инородным телом
L93 — красная волчанка
L93.0 — дискоидная красная волчанка
L94.0 — локализованная склеродермия
L98.0 — пиогенная гранулема
Инфекционные артропатии
M00 — пиогенный артрит
M02 — реактивные артропатии
M00.3Х — болезнь Рейтера ВНЧС
Воспалительные полиартропатии
M05 — серопозитивный ревматоидный артрит
M08 — юношеский (ювенальный) артрит
M12.5Х — травматическая артропатия ВНЧС
M13 — другие артриты
M13.9 — артрит неуточненный
Артрозы
M15 — полиартроз
M19.0Х — первичный артроз ВНЧС
M35.0Х — синдром сухости (синдром Шегрена) проявление в полости рта
M79.1 — миалгия
M79.2Х — невралгия и неврит неуточненные головы и шеи
M79.5 — остаточное инородное тело в мягких тканях
M80.VХ — остеопороз с патологическим переломом челюстей
M84.0Х — плохое срастание перелома головы и шеи
M84.1Х — несрастание перелома (псевдоартроз) головы и шеи
M84.2Х — замедленное сращение перелома головы и шеи
M88 — болезнь Педжета
O26.8 — другие уточнённые состояния, связанные с беременностью
O26.80 — гингивит, связанный с беременностью
O26.81 — гранулема, связанная с беременностью
O26.88 — другие уточнённые проявления в полости рта
O26.89 — проявления в полости рта неуточненные
Врождённые аномалии
Q85.0 — нейрофиброматоз
Q35-Q37 — расщелина губы и неба
Q75 — врождённые аномалии скуловых и лицевых костей
Q18.4 — макростомия
Q18.5 — микростомия
Q18.6 — макрохейлия
Q18.7 — микрохейлия
Q21.3Х — тетрада Фалло проявления в полости рта
Q38.31 — раздвоение языка
Q38.32 — врождённая спайка языка
Q38.33 — врождённая фиссура языка
Q38.34 — врождённая гипертрофия языка
Q38.35 — микроглоссия
Q38.36 — гипоплазия языка
Q38.40 — отсутствие слюнной железы или протока
Q38.42 — врождённый свищ слюнной железы
Q38.51 — высокое небо
Q90 — синдром Дауна
R06.5 — дыхание через рот (храп)
R19.6 — неприятный запах изо рта (зловонное дыхание)
R20.0 — анестезия кожи
R20.1 — гипестезия кожи
R20.2 — парастезия кожи
R20.3 — гиперестезия
R23.0Х — цианоз проявления в полости рта
R23.2 — гиперемия (чрезмерное покраснение)
R23.3 — спонтанные экхимозы (перехии)
R43 — нарушения обоняния и вкусовой чувствительности
R43.2 — парагевзии
R47.0 — дисфазия и афазия
Травма
S00 — поверхностная травма головы
S00.0 — поверхностная травма волосистой части головы
S00.1 — ушиб века и подглазничной области (синяк в области глаза)
S00.2 — другие поверхностные травмы века и окологлазничной области
S00.3 — поверхностная травма носа
S00.4 — поверхностная травма уха
S00.50 — поверхностная травма внутренней поверхности щеки
S00.51 — поверхностная травма других областей рта (включая язык)
S00.52 — поверхностная травма губы
S00.59 — поверхностная травма губы и полости рта неуточненная
S00.7 — множественные поверхностные травмы головы
S01 — открытая рана головы
S01.0 — открытая рана волосистой части головы
S01.1 — открытая рана века и окологлазничной области
S01.2 — открытая рана носа
S01.3 — открытая рана уха
S01.4 — открытая рана щеки и височно–нижнечелюстной области
S01.5 — открытая рана зубы и полости рта
S02.0 — перелом свода черепа
S02.1 — перелом основания черепа
S02.2 — перелом костей носа
S02.3 — перелом дна глазницы
S02.40 — перелом альвеолярного отростка верхней челюсти
S02.41 — перелом скуловой кости (дуги)
S02.42 — перелом верхней челюсти
S02.47 — множественные переломы скуловой кости и верхней челюсти
S02.5 — перелом зуба
S02.50 — перлом только эмали зуба (откол эмали)
S02.51 — перелом коронки зуба без повреждения пульпы
S02.52 — перелом коронки зуба без повреждения пульпы
S02.53 — перелом корня зуба
S02.54 — перелом коронки и корня зуба
S02.57 — множественные переломы зубов
S02.59 — перелом зуба неуточненный
S02.6 — перелом нижней челюсти
S02.60 — перелом альвеолярного отростка
S02.61 — перелом тела нижней челюсти
S02.62 — перелом мыщелкового отростка
S02 63 — перелом венечного отростка
S02.64 — перелом ветви
S02.65 — перелом симфиза
S02.66 — перелом угла
S02.67 — множественные переломы нижней челюсти
S02.69 — перелом нижней челюсти неуточненной локализации
S02.7 — множественные переломы костей черепа и лицевых костей
S02.9 — перелом неуточненной части костей черепа и лицевых костей
S03 — вывих, растяжение и перенапряжение суставов с связок головы
S03.0 — вывих челюсти
S03.1 — вывих хрящевой перегородки носа
S03.2 — вывих зуба
S03.20 — люксация зуба
S03.21 — интрузия или экструзия зуба
S03.22 — вывих зуба (экзартикуляция)
S03.4 — растяжение и перенапряжение сустава (связок) челюсти
S04 — травма черепных нервов
S04.3 — травма тройничного нерва
S04.5 — травма лицевого нерва
S04.8 — травма других черепных нервов
S04.9 — травма черепного нерва неуточненного
S07.0 — размозжение лица
S09.1 — травма мышц и сухожилий головы
S10 — поверхностная травма шеи
S11 — открытая травма шеи
T18.0 — инородное тело во рту
T20 — термические и химические ожоги головы и шеи
T28.0 — термический ожог рта и глотки
T28.5 — химический ожог рта и глотки
T33 — поверхностное отморожение
T41 — отравление анестезирующими средствами
T49.7 — отравление стоматологическими препаратами, применяемые местно
T51 — токсическое действие алкоголя
T57.0 — токсическое действие мышьяка и его соединений
T78.3 — ангионевротический отёк (гигантская крапивница, отёк Квинке)
T78.4 — аллергия неуточненная
T88 — шок вызванный анестезией
T81.0 — кровотечение и гематома, осложняющие процедуру, неквалифицированную
T81.2 — случайный прокол или разрыв при выполнении процедуры (случайная перфорация)
T81.3 — расхождение краёв операционной раны,
T81.4 — инфекция, связанная с процедурой, не классифицированная в других рубриках
T81.8 — процедуры эмфизема (подкожная) вследствие процедуры
T84.7 — инфекция и воспалительная реакция обусловленные внутренними ортопедическими протезными устройствами, имплантатами трансплантатами
Y60 — случайный порез, укол. перфорация или кровотечение при выполнении хирургической и терапевтической процедур
Y60.0 — при проведении хирургической операции
Y61 — случайное оставление инородного тела в организме при выполнении хирургической и терапевтической процедур
Y61.0 — при проведении хирургической операции
При интактных (здоровых) зубах ставится код:
Z01.2 — стоматологическое обследование
При кровотечении из лунки после удаления зуба ставятся диагнозы:
R58 — Кровотечение, не классифицированное в других рубриках
K08.1 — потеря зубов вследствие несчастного случая, удаления или локализованного пародонтита
При удаление молочного зуба из-за физиологической резорбции корня ставится диагноз:
K00.7 — синдром прорезывания зубов
Если без прорезывания постоянного зуба, то:
K08.88 — другие изменения
Автор: Emi Shimizu
Перевод: Гаврюшина Анна, Роман Петраркович
Введение: процедуры ревитализации широко применяются для лечения несформированных постоянных зубов с апикальным периодонтитом. Такие лечебные процедуры способны стимулировать продолжение развития корней и утолщение стенок канала.
Природа тканей, образованных в пространстве канала и на верхушке корня после ревитализации была исследована гистологически в нескольких исследованиях на животных; недавно опубликованы результаты аналогичных исследований на людях.
Методы: 9-летний мальчик получил травму верхних передних зубов. Произошел осложненный перелом коронки зуба 2.1 с обнажением пульпы, который был восстановлен композитным материалом. В зубе возник хронический апикальный абсцесс. В зубе 2.1 были выполнены процедуры ревитализации, так как это был несформированный постоянный зуб с открытой верхушкой и тонкими стенками канала.
Через двадцать шесть месяцев после процедуры ревитализации в зубе возник горизонтальный перелом коронки на уровне шейки, не подлежащий восстановлению. Зуб был удален и подготовлен для рутинного гистологического и иммуногистохимического исследования для выявления характера тканей, образованных в пространстве канала.
Результаты: Клинически и рентгенологически в данном клиническом случае ревитализация была проведена успешно, так как отсутствовали жалобы и симптомы, определялось заживление периапикального поражения, а также утолщение стенок канала и дальнейший рост корня.
Ткань, образованная в канале, идентифицированная с помощью рутинной гистологии и иммуногистохимии, была хорошо минерализованной цементо- или костеподобной тканью. Не было обнаружено пульпоподобной ткани, для которой характерно наличие поляризованных одонтобластоподобных клеток, формирующих дентиноподобные твердые ткани.
Выводы: сформированные ткани в канале человеческого зуба после ревитализации похожи на цементо- или костеподобную ткань и волокнистую соединительную ткань. (J Endod 2013; 39: 1078–1083)
С момента сообщения Iwaya и соавторов, что тип лечения называемый «реваскуляризация» был применен для лечения несформированного постоянного зуба человека с апикальным периодонтитом и свищевым ходом и привел не только к заживлению верхушечного периодонтита, но и к утолщению стенок корневого канала и продолжению роста корней, многие несформированные постоянные зубы с апикальным периодонтитом стали лечить с помощью процедуры реваскуляризации вместо традиционных процедур апексификации. Обсуждалось что термин «ревитализация» больше подходит для описания такого клинического лечения; поэтому здесь будет применяться этот термин. Характер тканей, образованных в корневых каналах несформированных зубов с апикальным периодонтитом после ревитализации, гистологически описывается как минерализованная ткань, напоминающая цемент или кость, и ткань подобная периодонтальной связке в нескольких исследованиях на животных. Недавно появилась информация о природе ткани, сформированной в корневых каналах зубов человека после ревитализации. Мы сообщаем о клиническом, рентгенографическом и гистологическом наблюдении за несформированным постоянным зубом человека с хроническим апикальным абсцессом после процедуры реваскуляризации.
9-летний мальчик был направлен из клиники детской стоматологии постдипломного отделения Стоматологического колледжа Нью-Йоркского университета в клинику Эндодонтии для оценки зуба 2.1. Пациент получил травму верхних передних зубов при падении примерно 3 месяца назад. Основная жалоба пациента была ‘‘ Я ударился передними зубами 3 месяца назад, и теперь у меня инфекция. '' Пациент не сообщал о каких-либо симптомах.
Клиническое обследование показало, что у зуба 2.1 был осложненный перелом коронки с вскрытием пульпы, который был восстановлен композитным материалом. В апикальной области зуба 2.1 присутствовал свищевой ход. Зуб не был чувствителен к перкуссии и пальпации. Также не было реакции на холодовой тест (Endo Ice, Coltene / Whaledent Inc, Cuyahoga, OH) и электроодонтодиагностику (Vitality Scanner; SybronEndo, Glemdora, CA). Рентгенографическое исследование показало хорошо очерченное большое периапикальное радиолюцентное поражение размером приблизительно 8,8 мм вокруг верхушки зуба 2.1 (рис. 1А). У несформированного зуба были тонкие стенки канала и открытая верхушка (рис. 1А). Клинический диагноз зуба 2.1 – некроз пульпы и хронический апикальный абсцесс. Варианты лечения, в том числе ревитализация, апексификация МТА и апексификация гидроксидом кальция, были обсуждены с матерью и ребенком, а после обсуждения было принято решение выполнить процедуру ревитализации.
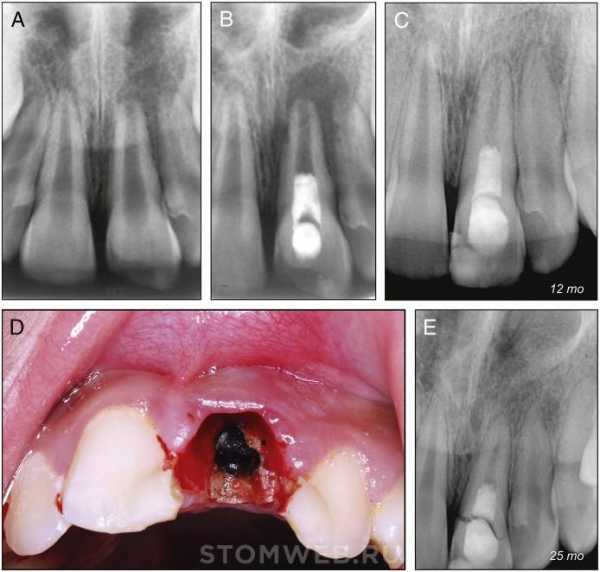
Рисунок 1. (A) Предоперационная рентгенограмма: неполное формирование корня зуба 2.1. Имеется периапикальная радиолюценция. (B) Послеоперационная рентгенограмма: периапикальная радиолюцентная область кажется больше, чем предоперационное поражение, с четкими краями. (C) Контрольная рентгенограмма через 12 месяцев после ревитализации: Заживление периапикальной радиолюценции с небольшим утолщением периодонтальной связки вокруг верхушки корня. Пространство канала уменьшилось в размерах и толщина стенок канала увеличилась. (D) Пациент появился через 25 месяцев, потому что коронка была подвижной. Был диагностирован полный перелом коронки, зуб не подлежал восстановлению. Клинический вид после удаления фрагмента коронки. (E) Рентгенограмма перед удалением сломанной коронки. Толщина стенок корневого канала еще больше увеличилась. Периапикальное поражение полностью исчезло.
В первое посещение был получен доступ к пульпарной камере с изоляцией раббердамом без использования местной анестезии. Из канала был получен гнойный экссудат и кровотечение. Был выполнен снимок рабочей длины, которая составила 23 мм. Канал был осторожно промыт обильным количеством 2,6% натрия гипохлорита (Sultan Healthcare, Hackensack, NJ) и высушен бумажными штифтами. Гидроксид кальция (Henry Schein, Melville, NY), замешанный на физиологическом растворе был использован в качестве внутриканального лекарства и помещен в апикальную часть канала. Доступ был закрыт стерильным ватным шариком и временной пломбой (Dentsply Interntional, Milford, DE).
Через одиннадцать дней после первичного лечения зуб 2.1 был асимптоматичен, свищевой ход закрылся. Местная инфильтрация 3% мепивакаином без вазоконстриктора. Полость доступа была вновь открыта после изоляции раббердамом. Корневой канал промыт обильным количеством 2,6% гипохлорита натрия и высушен бумажными штифтами. Было вызвано кровотечение в канале путем раздражения периапикальных тканей К-файлом №30. МТА (Dentsply Tulsa Dental, Johnson City, TN), замешанный на физиологическом растворе, был внесен в область верхушки на частично коагулированный сгусток крови. Доступ был закрыт герметичной композитной реставрацией. (Amelogen Plus; Ultradent, South Jordan, UT) (Рис. 1B).
На контрольном осмотре спустя 12 месяцев зуб был бессимптомным. Имелись рентгенологические доказательства заживления периапикального поражения и утолщения стенок канала (рис. 1в). Таким образом, этот случай можно расценивать как эндодонтический успех, так как зажило периапикальное поражение и успех ревитализации, потому что имелось очевидное утолщение стенки канала и дальнейший рост корня. Спустя 26 месяцев после завершения лечения пациент обратился в клинику Эндодонтии с горизонтальным переломом на уровне шейки зуба 2.1 (рис. 1D), и было определено, что зуб не подлежит восстановлению. Рентгенологически определялось полное заживление периапикального поражения и выраженное утолщение стенок канала, а также закрытие верхушки корня (рис. 1E). Зуб 2.1 был удален и подготовлен для рутинного гистологического и иммуногистохимического исследования.
Первичные мышиные моноклональные антитела были использованы против сиалопротеина кости человека , сиалопротеина дентина и нейрофиламента 200 N52 (LifeSpan Biosceiences, Inc, Seattle, WA). Набор для сложного окрашивания авидин-биотин был получен от Santa Cruz Biotechnology, Inc (Санта-Круз, Калифорния). Рутинные гистологические и иммуногистохимические процедуры окрашивания были описаны в нашей предыдущей работе.
Изображения были проанализированы с использованием ImageJ (National Institutes of Health, Bethesda, MD). Снимки до лечения и через 3 месяца после были выровнены с помощью программы TurboReg. (К сожалению, снимок 12-месячного наблюдения был слишком вытянут, чтобы использовать его для сравнения.) После выравнивания рентгенографическая ширина корня была измерена путем выделения общей ширины корня и ширины канала в 3 отдельных точках (1 в средней части корня, 1 в апикальной трети и 1 в апикальном пятой части). Длина корня была измерена путем рисования линии из наиболее мезиальной точки цементо-эмалевого соединения а также самой дистальный точки к центру наиболее апикальной части пространства корневого канала. Все измерения были выполнены дважды, значения были усреднены. Затем был рассчитан процент изменения в измерениях между предоперационным и контрольным снимками.
Сравнение предоперационных и послеоперационных снимков показало, что после процедуры наблюдалось измеримое увеличение рентгенографической области корня. На контрольном снимке через 3 месяца наблюдается минимальное изменение (среднее значение = 2,3% увеличения, среднее изменение определяется между мезиальной и дистальной точками цементо-эмалевого соединения) корня в длину. Тем не менее, мы смогли выявить более существенное увеличение ширины корня (среднее значение = 10,4% увеличения, среднее изменение проведено в 3 дискретных точках). Важно отметить, что эти выводы свидетельствуют о том, что случай должен быть признан успешной процедурой ревитализации из-за количественного подтверждения увеличения ширины корня.
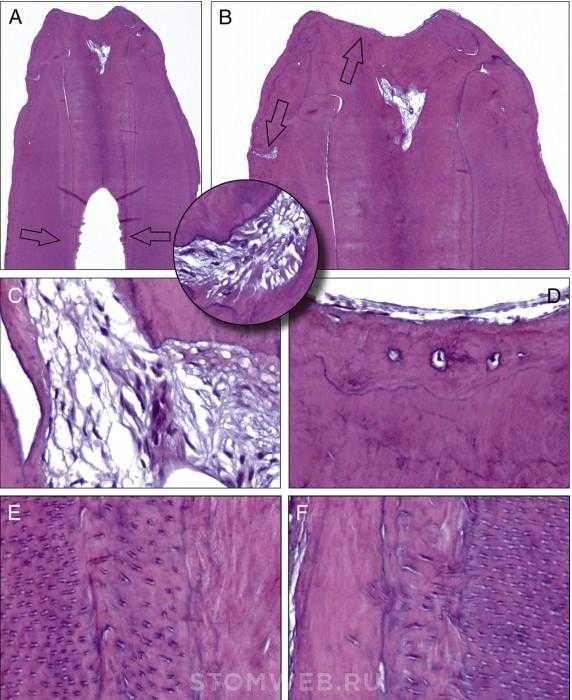
Рисунок 2. (A) Срез, проходящий приблизительно в центре корневого канала. Минерализованная ткань заполняет апикальную часть канала (гематоксилин-эозин; исходное увеличение 16). (B) Участок апикальной части рисунка A. В кальцифицированной ткани апикально присутствует островок мягких тканей (исходное увеличение 25). На вставке показано увеличение разветвления, обозначенного нижней стрелкой. Его просвет содержит соединительную ткань без признаков воспаления (исходное увеличение 400). (C) Большее увеличение апикальной мягкой ткани с рисунка B. Витальная соединительная ткань с фибробластами и обилием коллагеновых волокон. Отсутствие воспалительных клеток (исходное увеличение 400). (D) Увеличение области, обозначенной верхней стрелкой на рисунке B. Кальцинированная ткань, заполняющая апикальную часть канала, нерегулярна и озграничена апикально цементоподобной тканью с некоторыми остеобластоподобными лакунами. Увеличение длины корня вызвано отложением цементоподобной ткани (исходное увеличение 400). (E) Детальный вид области стенки корневого канала, обозначенной левой стрелкой на рисунке A. Слева направо: область с высокой концентрацией дентинных канальцев (канальцы разрезаны микротомным лезвием в поперечном направлении), область с меньшим количеством канальцев и кальцифицированная ткань без канальцев дентине (исходное увеличение 400). (F) Детальный вид области стенки корневого канала, обозначенной стрелкой вправо на рисунке A. Справа налево: область с высокой концентрацией дентинных канальцев (косой срез лезвием микротома), область с единичными канальцами и кальцинированная ткань без канальцев дентина (исходное увеличение 400).
Гистологически наиболее апикальная часть канала была заполнена новообразованной минерализованной тканью (рис. 2А и В). Некоторое количество невоспаленной витальной соединительной ткани было выявлено в толще минерализованной ткани (рис. 2В и С). Вновь образованная минерализованная ткань напоминает цементоподобную ткань с дополнительными линиями и остеоцитоподобными лакунами (Рис. 2D). Демаркационная линия между дентином канала и недавно образовавшейся минерализованной тканью может быть легко определена из-за отсутствия дентинных канальцев в новой ткани (рис. 2Е и F). Увеличение длины корня было вызвано апикальным отложением цементоподобной ткани (рис. 2B и D). В средней части корня, пространство канала было частично заполнено минерализованной тканью с замурованными участками некротических тканей (рис. 3А, B и D). Некротическая ткань также присутствовала между дентином канала и минерализованной тканью (Fig. 3C). Оказалось, что перед возникновением некроза пульпы произошли изменения в формировании дентина, вероятно, из-за травмы в анамнезе (рис. 3C). Апикальная часть канала выглядит облитерированной кальцифицированной тканью (Рис. 3E и F). Нет пульпообразной ткани, характеризующейся наличием поляризованных одонтобластоподобных клеток, наблюдаемых по границе дентиноподобной ткани. Иммуногистохимическое окрашивание было положительным только для сиалопротеина кости человека (Рис. 4A – C).
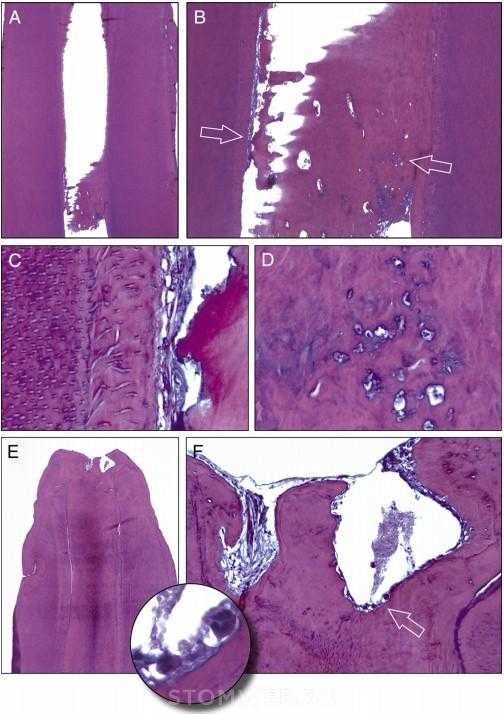
Рисунок 3. (A) Тот же срез, что и на рисунке 2. Средняя треть канала. На этом уровне канал кажется пустым (гематоксилин-эозин, исходное увеличение 16). (B) Участок корональной части канала с рисунка A. Канал частично занят новообразованной кальцифицированной тканью (исходное увеличение 50). (C) Детальный вид области левой стенки корневого канала, обозначенной левой стрелкой на рисунке B. Слева направо: дентин с большим количеством канальцев, кальциотравматическая линия и переход к дентину с меньшим количеством канальцев, некротические остатки и кальцифицированная ткань без канальцев (исходное увеличение 400). (D) Детальный вид области кальцифицированной ткани, обозначенной стрелкой вправо в рисунке В. Дистрофическая кальцификация. Небольшие лакуны, содержащие некротические остатки (исходное увеличение 400). (E) Срез, расположенный приблизительно через 50 срезов от того, что показан на рисунке А. Апикальная часть канала кажется полностью облитерированной кальцифицированной тканью (исходное увеличение 16). (F) Фрагмент области апикального отверстия на рисунке Е. Витальные ткани слева. Некротические остатки справа (исходное увеличение 100). На вставке показано большое увеличение указанной стрелкой области. Можно различить два нейтрофильных лейкоцита (исходное увеличение 400).
Во всех исследованиях на животных ткани, образовавшиеся в каналах после процедуры ревитализации несформированных зубов, описаны как минерализованные ткани и ткани, похожие на связки периодонта. Минерализованная ткань напоминает либо цемент, либо кость. Ткани, образованные в пространстве канала данного клинического случая после процедуы ревитализации у человека похожи на те, которые наблюдаются в исследованиях на животных и ткани, сформированные в пространстве канала, описанные в предыдущей статье о клиническом случае лечения человека.
Продолжение развития корня было вызвано апикальным отложением подобной цементу ткани без дентина, которое выявило вероятное сохранение эпителиального корневого влагалища Хертвига до завершения формирования корня. Это влагалище Хертвига, а не апикальный сосочек регулирует развитие корня. Апикальный сосочек в данном случае, вероятно не пережил хронического апикального абсцесса; наоборот влагалище Хертвига стимулирует предшественников - стволовые клетки эктомезенхимального апикального сосочка к дифференциации в корневые одонтобласты и продукции корневого дентина.
Было показано, что влагалище Хертвига способно индуцировать предшественников / стволовые клетки эктомезенхимального зубного фолликула дифференцироваться в цементобласты при развитии корней. Клеточная и молекулярная биология ревитализации до сих пор не до конца изучена.
Иммуногистохимическое окрашивание было положительным для сиалопротеина кости человека. Минерализованная ткань, образованная в пространстве канала, в данном случае, скорее всего, небыла дентином из-за отсутствия тубулярной структуры и могла быть хорошо минерализованной цементо- или костеподобной тканью. Хотя нервные волокна не были обнаружены иммуногистохимически, это не значит что нервных волокон не было, потому что витальная соединительная ткань и кровеносные сосуды в канале ревитализированного зуба были обнаружены. Нервы играют важную роль в поддержании жизнеспособности тканей за счет контроля кровотока, ответа на повреждение и регуляции иммунной системы (18).
На основании данного клинического случая и предыдущей публикации, а также исследований на животных после процедуры ревитализации в зубах с некротической пульпой и апикальным периодонтитом регенерации ткани пульпы in situ не происходило. Вероятно, это происходит из-за полного разрушения паренхимных клеток ткани пульпы и апикального сосочка, как предсказывалось ранее. Не было показано, что регенерация тканей или органов на месте возможна, если паренхиматозные клетки были полностью разрушены, по крайней мере, при ревитализации несформированных постоянных зубов с апикальным периодонтитом. Однако в одном исследовании пульпоподобная ткань была обнаружена в ревитализированном зубе.
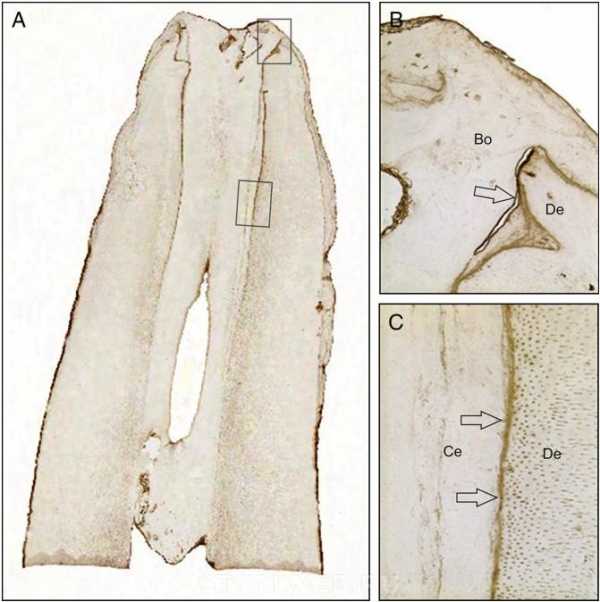
Рисунок 4. Иммуногистохимическое окрашивание: положительная реакция ткани на сиалопротеин кости человека. (A) Малое увеличение среза, похожего на рисунок B (иммуногистохимическое окрашивание, исходное увеличение 20). (B) Большое увеличение верхнего квадрата рисунка A. Соединение между дентином канала и новообразованной костеподобной тканью в канале (стрелки). (С) Большое увеличение нижнего квадрата рисунка A. Соединение между исходным дентином апикального корня и вновь образованной цементоподобной тканью после ревитализации (стрелка). Увеличение длины корня обусловлено отложением новообразованной цементоподобной ткани. С - цементоподобная ткань; D, дентин.
Регенерация дентино-пульпового комплекса в зубах с полным некрозом пульпы и апикальным периодонтитом, вероятно, требует тканевой инженерии, использования клеточного подхода, который включает использование аутологичных предшественников – стволовых клеток пульпы, шаблонов и морфогенов (факторов роста) (в идеале, в стерильной системе корневых каналов). Экзогенно введенные клетки могут представлять собой гетерогенную или субпопуляцию стволовых клеток-предшественников. Текущий не основанный на клеточных технологиях подход без ввведения экзогенных клеток приводит к репарациии, а не к регенерации. Некоторые исследователи изучают использование хемотаксических факторов, вызывающих регенерацию путем привлечения стволовых клеток из других областей в пространство корневого канала для восстановления пульпы. До настоящего времени не было получено убедительных данных о регенерации пульпы при реваскуляризации / ревитализации несформированных постоянных зубов с апикальным периодонтитом.
Основываясь на клинических и рентгенологических наблюдениях, ревитализация в настоящем клиническом случае была успешной из-за отсутствия признаков и симптомов и заживления апикального периодонтита, а также утолщения стенок канала и дальнейшего роста корня. Ткани, образующиеся в пространстве канала похожи на цементную или костную ткань и волокнистую соединительную ткань.
Официальное заявление
Авторы отрицают любые конфликты интересов, связанные с этим исследованием.
Абсцесс представляет собой полость, заполненную гноем и окруженную тканями. Абсцессы могут возникать практически по всему телу, например, в печени, легких, головном мозге, языке и зубах. Гнойное содержимое в камере состоит из омертвевших тканей, бактериальных клеток и клеток иммунной системы. Абсцесс зуба возникает в результате острого воспалительного процесса в периапикальных тканях зуба.
В зависимости от тяжести симптомов заболевания выделяют три типа абсцессов зубов:
Симптомы, сопровождающие это заболевание, также включают: болезненность зубов, увеличение лимфатических узлов на шее и под челюстью, озноб, покраснение и отек лица,
Зубные абсцессы могут развиваться в преддверии, на небе или на язычной стороне.
[INSERT_ELEMENTOR id = 5528] стоматология
Зубные абсцессы в основном вызваны невылеченным кариесом и пародонтитом. По мере того, как кариес проникает глубоко в дентин, бактерии в большем количестве попадают в пульпу, где они могут легко развиваться и производить токсины. Инфекция пульпы распространяется сначала на корневые каналы, а затем на периапикальные ткани зуба, вызывая острое гнойное воспаление этих тканей, в результате чего возникает абсцесс зуба.
Неплотности между пломбой и стенкой зуба, через которые микробы могут проникнуть вглубь зуба, также могут стать причиной нагноения.
Инфекции пульпы, приводящие к развитию абсцесса зуба, также могут возникать в результате обнажения пульпы при препарировании кариозной полости или перелома коронки зуба. Бывает, что абсцессы являются осложнением эндодонтического лечения. Различные механические или химические травмы также могут привести к гнойному воспалению.
Гнойное воспаление периапикальных тканей чаще всего развивается в результате инфицирования бактериями следующих родов: Streptococcus, Fusobacterium , Parvimonas , Porphyromonas, Dialister, , Prevotella, и Treponema.
Зубные абсцессы должен лечить стоматолог. Домашние средства лишь облегчают симптомы, они не являются эффективным методом лечения больного зуба. Обезболивающие и противовоспалительные средства, а также всевозможные травяные полоскания для уменьшения видимого отека десен на самом деле не решат проблему. Также не стоит самостоятельно прокалывать видимый гнойник, чтобы удалить скопившийся гной. При появлении первых тревожных симптомов, связанных с зубной болью, следует как можно скорее обратиться к стоматологу.Быстрое реагирование предотвратит развитие болезни, мы также избавим себя от ненужной боли, а лечение, вероятно, обойдется дешевле. При развивающемся абсцессе зуба откладывание визита к стоматологу только усугубляет ситуацию.
Лечение абсцессов зубов основано на удалении скопившегося гноя и купировании воспаления. Перед началом лечения ваш врач может сделать рентген, чтобы увидеть, не распространилась ли инфекция на другие области.
В случае периапикального абсцесса гной часто дренируется во время лечения корневых каналов.Во время которого врач удалит больную пульпу и прочистит каналы, затем запломбирует их и восстановит коронку зуба. В некоторых случаях зуб настолько поврежден, что, к сожалению, необходимо удаление или резекция верхушки больного корня.
Когда абсцесс переходит в поднадкостничную или подслизистую стадию, стоматолог под общей анестезией разрезает абсцесс, чтобы секрет мог свободно дренироваться, пока поражение не заживет. Иногда необходимо механически дренировать скопившийся гной.Иногда необходимо установить в очаг поражения дренаж или фильтр, чтобы предотвратить закрытие гнойного оттока и рецидив заболевания. После дренирования гнойного отделяемого стоматолог очищает больное место физиологическим раствором.
Если абсцесс прорвется до того, как мы пойдем к стоматологу, мы не должны пропускать прием. Врач очистит зараженный участок и вылечит зуб, вызвавший гнойное воспаление. Кроме того, он будет следить за тем, чтобы инфекция не распространялась.
Лечение абсцесса зуба часто дополняется антибиотиками, особенно когда иммунная система пациента ослаблена или инфекция распространилась за пределы области абсцесса.
Правильная гигиена полости рта и регулярные посещения стоматолога очень важны для профилактики абсцессов. Они позволят поражениям зажить до того, как они разовьются должным образом. Благодаря этому мы сохраним здоровую пульпу зуба, которая является барьером против бактериальной инфекции. Чтобы предотвратить развитие абсцесса, мы должны убедиться, что кариес не поражает наши зубы. Сделать это можно не только чистя зубы, но и очищая межзубные промежутки зубной нитью или удаляя налет и камни.Наше питание также влияет на развитие кариеса, кариес с низким содержанием кариеса ему не способствует.
Невылеченный абсцесс зуба представляет серьезную угрозу для здоровья и жизни. Осложнения абсцесса могут распространяться на другие части головы, шеи и даже головного мозга. Воспаление, вызывающее абсцесс, может распространяться на близлежащие и отдаленные органы, включая, помимо прочего, пародонт, губчатую кость, компактную кость, околоносовые пазухи, слизистую оболочку полости рта, подкожную клетчатку и кожу.Осложнения, связанные с абсцессом, особенно опасны в черепно-лицевой области, где может возникнуть воспаление мягких тканей, костей челюсти и глазниц. В крайних случаях гнойное воспаление вызывает медиастинит, гнойный менингит или сепсис.
Зубные абсцессы — очень неприятное заболевание, связанное с напряженными стоматологическими процедурами. Однако без посещения стоматолога мы их не вылечим. А невылеченные абсцессы не только причиняют боль, но и представляют угрозу для нашего здоровья.В случае абсцессов, а также других стоматологических заболеваний лучше не допускать их образования. Забота о гигиене полости рта и регулярные осмотры у стоматолога позволят нам долгие годы наслаждаться крепкими и здоровыми зубами.
[INSERT_ELEMENTOR id = 5528] стоматология
Литература
Абсцесс зуба — расплывчатый термин, описывающий воспаление в области тканей, окружающих верхушку корня, т. е. часть зуба, закрепленную в кости челюсти. С медицинской точки зрения абсцесс определяется как ограниченный резервуар, возникающий в результате повреждения и разрушения окружающих тканей. Внутри абсцесс заполнен гноем – густой жидкостью, содержащей остатки отмерших клеток и бактерий.
Разделение воспаления тканей вокруг верхушки корня чаще всего основывается на клинической картине больного. Мы различаем острое и хроническое воспаление.
Острое воспаление периапикальных тканей характеризуется внезапным началом и очень тяжелыми симптомами, которые побуждают пациента посетить кабинет стоматолога. В зависимости от наличия патологических изменений в кости вокруг зуба на рентгенограмме зубов воспаление можно разделить на первичное (отсутствие изменений на панорамной рентгенограмме) или вторичное (деструкция кости видна при осмотре).
Наиболее частой причиной развития абсцесса зуба является появление и интенсивное размножение бактерий в корневом канале. Организм реагирует местным воспалением на вторжение микроорганизмов. По степени прогрессирования изменений и представленной симптоматики различают:
При периапикальном абсцессе на первый план выходит сильная зубная боль.Он часто бывает спонтанным, постоянным или усиливается при надавливании или укусе. Жара и горизонтальное положение тела усиливают неприятные недомогания. Имеющийся отек окружающих тканей временно деформирует черты лица. Кровоток над пораженным участком усиливается, что сопровождается локальным чувством жара. Больной зуб болезненно реагирует на попытку простукивания, на нем также могут быть многочисленные кариозные поражения и изменение цвета.
Абсцесс поднадкостничный характеризуется сходными, но более выраженными симптомами.Часто добавляются общие недомогания, такие как лихорадка, озноб или плохое самочувствие.
Последняя стадия характеризуется проникновением абсцесса зуба в мягкие ткани, что уменьшает боль, но одновременно усиливает отек окружающих тканей.
Абсцесс зуба может развиваться бессимптомно или вызывать легкие симптомы. Это состояние известно как хроническое воспаление периапикальных тканей.В таком случае очень важна тщательная диагностика и проведение соответствующей терапии. Если не лечить, зубная инфекция может привести не только к распространению микробов через другие ткани полости рта. Попадание бактерий в кровоток является отправной точкой для таких серьезных заболеваний, как инфекционный эндокардит, пневмония, артрит и сепсис.
Периапикальное воспаление с последующим образованием абсцесса зуба может иметь ряд причин, которые для удобства использования делятся на две группы: инфекционные и неинфекционные.
Бактериальные инфекции являются наиболее частым источником патологии в тканях вокруг верхушки корня. Они являются причиной как острого, так и хронического воспаления.
Бывает, что пульпа, т.е. живая, внутренняя часть зуба, хорошо кровоснабжаемая и нервная, отмирает. Омертвевшие ткани сильно подвержены бактериальным суперинфекциям, в результате которых возникает гангренозный некроз. Попадая в поврежденную пульпу, микроорганизмы (особенно анаэробные бактерии) интенсивно размножаются и выделяют многочисленные токсины.Организм защищает себя от инфекции, вызывая местное воспаление. Патогенные микроорганизмы проходят по непрерывности из пульпы, через корневой канал, в периапикальные ткани. Приток клеток иммунной системы вначале вызывает воспалительный инфильтрат, который со временем превращается в абсцесс зуба.
Бактерии попадают в пульпу в основном через кариозные поражения, которые прокладывают путь к внутренней части зуба. Чтобы предотвратить заражение, не забывайте обрабатывать даже небольшие полости в кабинете стоматолога.
К остальным местам, через которые бактерии могут проникнуть в полость зуба, относятся:
К неинфекционным причинам периапикального воспаления относятся механические, химические, термические, аутоиммунные повреждения и пульпит.
Большая часть из них связана с побочными эффектами после несоответствующих или неадекватных стоматологических процедур. Осложнения, возникающие при обращении за медицинской помощью, называются ятрогенными. Неинфекционные воспаления могут быть связаны с прокалыванием тканей вокруг верхушки корня, слишком жестокими манипуляциями при ортодонтическом лечении или хирургии корневых каналов. Вещества, использовавшиеся в прошлом для разрушения пульпы, были причиной химических воспалений. Стоит помнить, что после суперинфицирования патогенными микроорганизмами неинфекционное воспаление может перейти в бактериальное, а значит, это только шаг к образованию абсцесса зуба.
Выбор терапии абсцесса зуба зависит от локализации патологии, общего состояния больного, прогноза, функции и стадии заболевания.
Ложе абсцесса, все время заполненное гноем, давит на окружающие ткани, вызывая сильную боль. Частичное облегчение при недомоганиях дает вскрытие гнойника и удаление из него патологического содержимого. Процедура проводится под местной анестезией.
При сильном повреждении зуба и явном развитии инфекции стоматолог принимает решение об удалении зуба.Когда у пациента нет сопутствующих заболеваний, а зуб при клинической оценке и на основании дополнительных исследований имеет прогноз на выздоровление, у врача может возникнуть соблазн пройти лечение корневых каналов (эндодонтическое лечение).
Антибиотики играют важную роль в лечении бактериального воспаления. Применение лекарственных препаратов не всегда необходимо, но при наличии у больного тяжелых общих симптомов (лихорадка, озноб, недомогание) или сопутствующих заболеваний, снижающих иммунитет (напр.диабет), ваш стоматолог решит выписать вам рецепт.
Ткани, из которых состоит зуб, являются одними из самых твердых в организме. Клетки иммунной системы имеют проблемы с преодолением такого барьера, поэтому воспаление и процессы уничтожения бактерий в этой области тела крайне малоэффективны. Именно поэтому так важно посетить стоматолога и начать лечение быстро, до разрушения окружающих тканей или посева бактерий в организм.
Лечение зубов играет фундаментальную роль в лечении абсцесса зуба, но пациент может облегчить свое недомогание с помощью домашних средств.Высоко ценятся самодельные ополаскиватели с антисептическими свойствами на основе перекиси водорода или масла чайного дерева. Прохладные компрессы облегчат боль. Все, что вам нужно сделать, это накрыть лед или замороженные продукты, взятые из морозильной камеры, тканью или полотенцем и положить туда, где вы чувствуете недомогание.
Абсцесс зуба представляет собой ограниченный резервуар гноя, чаще всего вызванный бактериальным загрязнением мертвой пульпы. Характеризуется внезапным, острым началом болевых симптомов, отечности, а иногда и общих симптомов.Он может развиваться бессимптомно или вызывать легкий дискомфорт, если он развивается как хроническое воспаление. Для лечения потребуется посещение кабинета стоматолога, и, в зависимости от различных факторов, стоматолог либо удалит зуб, либо проведет лечение корневых каналов. Помимо профессиональной терапии, облегчение могут принести домашние средства, такие как холодные компрессы или антибактериальные полоскания.
Библиография:
Паула Пекошевска-Зентек 1 , Анна Турска-Шибка 2 , * Дорота Ольчак-Ковальчик 2
Одонтогенные инфекции – обзор литературы
9002 Одонтогенные инфекции – обзор литературы 900 09 1 Докторант кафедры детской стоматологии Варшавского медицинского университета
Заведующий кафедрой: профессор Дорота Ольчак-Ковальчик, доктор медицинских наук
2 Кафедра детской стоматологии Варшавского медицинского университета
Заведующая кафедрой: профессор Дорота Ольчак-Ковальчик, MD, PhD
Abstract
Одонтогенные инфекционные изменения могут влиять на общее состояние здоровья человека.Распространяясь по непрерывности, они занимают соседние анатомические пространства. Выделено несколько механизмов, связывающих одонтогенные инфекции с системными заболеваниями. Попадание микроорганизмов в кровь может вызвать системные инфекции и воспалительные изменения в органах, удаленных от полости рта. Все чаще оральные инфекции связывают с развитием мультифакториальных заболеваний. Целью исследования было представить современные знания об одонтогенных инфекциях и их влиянии на здоровье человека.В базах данных Pubmed/Medline и Embase был проведен поиск оригинальных статей, опубликованных на польском и английском языках с 2000 г., с использованием ключевых слов, связанных с темой работы.
Было использовано 42 оригинальные работы. Обсуждаются клинические формы инфекций, их диагностика и лечение. Представлены пути распространения инфекции и их осложнения, а также современные взгляды на взаимосвязь инфекций полости рта и отдельных общих заболеваний.
Резюме
Одонтогенные инфекционные поражения могут по-разному влиять на общее состояние человека.Поскольку они распространяются непрерывно, они вовлекают многие соседние анатомические пространства. Уточнено несколько механизмов, связывающих одонтогенные инфекции с системными заболеваниями. Бактерии проникают в кровоток, потенциально вызывая системные инфекции или воспаления в органах, удаленных от полости рта. Инфекции полости рта все чаще ассоциируются с заболеваниями многофакторной этиологии. Целью исследования было представить современное состояние знаний об одонтогенных инфекциях и их влиянии на здоровье человека.В базах данных Pubmed/Medline и Embase был проведен поиск оригинальных статей, опубликованных с 2000 г., написанных на польском или английском языках.
Было использовано 42 оригинальные бумаги. Обсуждены следующие вопросы: клиника инфекций, принципы диагностики и лечения. Описаны пути распространения инфекции и осложнения. Также были представлены современные взгляды на взаимосвязь между оральными инфекциями и некоторыми системными заболеваниями.
Введение
Под состояниями с риском общих осложнений понимаются воспалительные реакции, которые могут распространяться в результате распространения возбудителя из места его первоначального возникновения (1).Эти воспаления могут иметь различную локализацию, но чаще всего они возникают в пределах миндалин или носят характер одонтогенных инфекций (2). По данным Kinzer и др. (3), тонзиллит по-прежнему вызывает 70% тяжелых инфекций глубоких отделов шеи у детей. Однако у взрослых большое значение имеют несоблюдение гигиены полости рта и его последствия. Уже в древности было замечено, что существует зависимость между общим состоянием здоровья и качеством зубного ряда. Этим вопросом занимались ассирийские, египетские и греческие врачи.
Боль стоматологического происхождения и одонтогенные инфекции являются частыми причинами обращения к стоматологу (4). Их причинами могут быть, среди прочего, кариес, воспаление и некроз пульпы, неудача эндодонтического лечения, маргинальный и апикальный периодонтит, ретинированные зубы или затрудненное прорезывание, состояния после резекции верхушки корня, грубые кисты, воспаление кости, оставшиеся корни зубов. Невылеченные одонтогенные инфекции имеют тенденцию к быстрому распространению и захвату новых анатомических пространств головы и шеи (5-7).Они могут представлять серьезную угрозу здоровью и даже жизни больного из-за непосредственной близости к дыхательным путям и головному мозгу (8, 9). Патогены также могут попадать в кровоток, например, во время стоматологических процедур, связанных с разрушением тканей. Даже кратковременная бактериемия может вызвать поражение органов, удаленных от рта. К заболеваниям, патогенетически связанным с инфекциями полости рта, относятся: инфекционный эндокардит, пневмония, ИБС, медиастинит, миокардит, инсульт, обострение хронической обструктивной болезни легких, анемия, остеопороз, ревматоидный артрит, подагра, абсцесс головного мозга, воспаление радужка, роговица, зрительный нерв, ангина Людвига (лат. стенокардия Людовича ), сепсис (10, 11). Однако связь их возникновения с одонтогенными инфекциями недостаточно объяснена и подтверждена научными исследованиями. Однако возможность одонтогенной бактериемии не вызывает сомнений (12, 13). По данным Jundt и Gutt (14), вредность и потенциальная смертность от стоматологических инфекций по-прежнему слишком снисходительно относятся как к пациентам, которые пренебрегают поддержанием здоровья полости рта, так и к врачам, которые переоценивают значение антибиотикотерапии как единственного терапевтического средства.Уделение большего внимания стоматологической профилактике, а также ранней диагностике и лечению заболеваний полости рта может оказать значительное положительное влияние на здоровье человека и снизить риск многих общих заболеваний (14).
Целью исследования является обобщение и представление современных знаний об одонтогенных инфекциях и их влиянии на здоровье человека на основе литературы.
Материалы и методы
В базах данных Pubmed/Medline и Embase был проведен поиск литературы по одонтогенным инфекциям.Были использованы следующие ключевые слова: «одонтогенная инфекция в стоматологии», «одонтогенная инфекция у детей», «стоматологическая очаговая инфекция», «стоматологическая очаговая инфекция у детей», «теория очаговой инфекции», «диабетическая оральная инфекция», «диабетические оральные бактерии», « оральные бактерии, инфекция легких», «одонтогенная бактериемия», «эндокардит, оральные бактерии», «одонтогенное сердечно-сосудистое заболевание», «лечение одонтогенной инфекции», «трансплантация и одонтогенная инфекция», «трансплантация и оральная инфекция», «химиотерапия и одонтогенная инфекция», «Химиотерапия и оральная инфекция».В работу были включены оригинальные статьи, опубликованные после 2000 г. на польском или английском языках и касающиеся детей, подростков или взрослых. Эти критерии позволили выбрать 42 статьи для использования в обзоре.
Результаты
Терминология и клинические формы воспалений
Воспалительная инфильтрация представляет собой тканевую реакцию, вызванную прохождением плазмы и клеток крови за пределы кровеносных сосудов. Термин «целлюлит», т.е. целлюлит, обозначает распространение воспалительного процесса, вызывающего отечную и покрасневшую реакцию и иммунный ответ организма (5, 10).При отсутствии лечения заболевание прогрессирует – накопление гнойного содержимого и абсцедирование. Абсцесс представляет собой ограниченный резервуар гноя, образующийся при действии клеточных ферментов (лизоцим, протеаз, липаз, оксидаз) на некротизированные ткани и лейкоциты. В области головы и шеи абсцессы делят на внутриротовые (абсцессы: предсердия полости рта, неба, надбровной ямки, дна рта, языка, щеки) и внеротовые (абсцессы: подбородочный, поднижнечелюстной, поднижнечелюстной, перитонзиллярный, щечный, крыловидно-нижнечелюстное пространство), крыловидно-небный, парафарингеальный, височный, подвисочный) (15).Острое гнойное воспаление может быть следствием инфицирования тканей, окружающих зуб (пародонтальный абсцесс), или заболеваний пульпы (периапикальный абсцесс). В зависимости от стадии это поднадкостничный или подслизистый абсцесс (16). Гнойное хроническое воспаление развивается при длительном поражении, ограниченном иммунной системой или способном к самоопорожнению путем образования свища, представляющего собой канал, соединяющий инфекционный очаг с полостью рта (слизистый свищ) или наружной (кожный свищ) (17).
Флегмона — диффузное острое гнойное воспаление рыхлой соединительной ткани, поражающее одновременно несколько анатомических пространств (5). Особая ее форма — ангина Людвига, или флегмона дна полости рта. Болезненный процесс захватывает дно полости рта с обеих сторон, а также подъязычное, поднижнечелюстное и окологлоточное пространства, вызывая движение языка вверх, что приводит к закупорке прохода воздуха по верхним дыхательным путям и одышке. Состояние больного тяжелое, с высокой температурой, ознобом, тризмом, требующее немедленного оперативного вмешательства и стационарного лечения (3, 8).
Причины, локализация, распространение воспалительного процесса
Многие авторы отмечают, что наиболее частыми источниками инфекции являются моляры (более 70% случаев), реже премоляры и клыки (5, 10, 18, 19). Наиболее частыми причинами, по-видимому, являются патологии пульпы зуба (в зависимости от исследования даже 50-100% случаев) и пародонтит (20-30%) (3, 9, 20, 21). Воспалительный процесс может распространяться по фасциальным пространствам головы и шеи после разрушения костной пластинки.Инфекции распространяются преимущественно сплошным путем и занимают новые анатомические пространства. Распространение воспалительного процесса зависит от исходной точки инфекции (кости верхней или нижней челюсти), ее отношения к мышечным прикреплениям и фасциям. Фасциальные пространства представляют собой участки пониженного сопротивления с участием рыхлых тканей. В случае инфицирования они отекают и наполняются сывороткой или гнойным экссудатом, что может привести к давлению, например, на дыхательные пути или сосуды.Бактерии могут проникать в кровеносные сосуды и перемещаться в более отдаленные места тела (22). Патологический процесс на верхней челюсти чаще распространяется в сторону щеки и клыковой ямки из-за малой толщины щечной стенки, а также в сторону неба. В заднебоковом сегменте может занимать подвисочное пространство или разрушать дно верхнечелюстной пазухи. В случае нижней челюсти инфекции распространяются через тонкую язычную пластинку, в переднем отделе в подбородочное пространство, а в латеральном - в поднижнечелюстную, дно ротовой или подъязычной полости в зависимости от положения корней зубов по отношению к нижнечелюстной мышце (8, 10).По данным Kinzer и др. (3) и Zhang и др. (23), чаще всего поражается поднижнечелюстное пространство, чаще щечное и парафарингеальное пространство. Непрерывность пространства и отсутствие анатомических барьеров, препятствующих развитию инфекции, создают большой риск их распространения в более отдаленные места. Распространение процесса из щечного пространства или надбровной ямки в сторону глазницы может привести к серьезным внутричерепным осложнениям, в связи с возникающим в этой области «треугольником смерти» - соединением лицевых, угловых, верхних и нижних глазничных вен, которые проникают в кавернозный синус.Переход патологического процесса в парафарингеальное или заглоточное пространство может привести к поражению средостения. Эти состояния опасны для жизни (8, 24).
Симптоматология
Боль является одним из симптомов одонтогенной инфекции. Зуб становится чувствительным к перкуссии или даже к обычным прикусным контактам. Боль интенсивная, пульсирующая и может не проходить (4). При отсутствии лечения формируется локализованный поднадкостничный абсцесс, за которым следует менее болезненный подслизистый абсцесс.Боль и локальный отек – первые симптомы беспокойства пациента, заставляющие его обратиться за помощью к стоматологу. Согласно исследованиям, проведенным Moghimi и соавторами (10), болезненный отек был причиной того, что 100% пациентов с патологией локализовались на верхней челюсти и 86% пациентов с патологией на нижней челюсти. Другим важным, распространенным симптомом является тризм, который встречается примерно в 50-65% случаев (10, 14, 25). Инфекции, связанные с отеком шеи, могут вызывать затруднение глотания, боль при глотании, чувство одышки или проблемы с голосообразованием (14, 18).По данным Wang и соавторов (2), боль в горле также встречается часто (72% случаев), особенно при поражении перитонзиллярного пространства. Инфекции могут сопровождаться лихорадкой и выделением гнойного содержимого (14, 25, 26). Лабораторные анализы показывают увеличение количества лейкоцитов и уровня белка CRP ( C Reactive Protein ) (3, 27). Зубную боль следует дифференцировать от боли, вызванной другими причинами — воспалением слюнных желез, васкулитом, поражением височно-нижнечелюстного сустава, кластерной головной болью или невралгией, в том числе невралгией тройничного нерва (8).
Бактериология
Одонтогенные инфекции в основном вызываются многими видами бактерий, включая аэробы, относительные анаэробы и обязательные анаэробы. Наиболее распространены зеленые стрептококки ( Streptococcus viridans ) и бациллы pneumoniae ( Klebsiella pneumoniae ) (22, 28). В зависимости от продвижения исследований в них выявляют различные микроорганизмы, и в последнее время сообщается о возрастающем значении анаэробной флоры при инфекциях головы и шеи.В своих исследованиях с участием 96 больных Lee и Kanagalingam (29) показали, что из парафарингеального пространства наиболее часто выделяют возбудитель K. pneumoniae , а в подчелюстном и околоушном пространстве - бактерии из группы Streptococcus milleri и золотистый стафилококк. ( Золотистый стафилококк ). Bahl и др. (30) подтвердили, что наиболее распространенными аэробами в одонтогенных очагах являются стрептококки, а анаэробами являются виды Bacteroides и Prevotella .Исследователи отметили устойчивость вышеупомянутых видов к чистому ампициллину из-за продукции бета-лактамаз микроорганизмами, что может привести к неэффективности терапии пенициллином. Jundt и Gutta (14) провели бактериологическое исследование гнойных проб, взятых из одонтогенных очагов, выделив зеленые стрептококки, пептострептококки, стафилококки, а также бактерии видов Prevotella , Bacteroides и Actionomyces .
Диагностика одонтогенных инфекций
Необходимо провести тщательное внеротовое обследование с пальпацией наружных покровов вокруг грудино-ключично-сосцевидной мышцы и нижних краев нижней челюсти для выявления набухших или увеличенных лимфатических узлов. При внутриротовом осмотре основное внимание следует уделять поиску потенциальных источников инфекции – глубокому разрушению зубов с некрозом пульпы, изменению цвета, подвижности зубов, чувствительности к перкуссии, активным свищам и возвышению слизистой оболочки (3, 17).Необходимо оценить функцию дыхательных путей или наличие тризма (31). Также рекомендуется контролировать маркеры воспаления, такие как С-реактивный белок (8). Для подтверждения диагноза и локализации очага рекомендуется рентгенологическая диагностика. Чаще всего выполняют пантомограмму, реже дентальные или окклюзионные снимки (4). Компьютерная томография и магнитно-резонансная томография характеризуются наибольшей чувствительностью при визуализации глубоких инфекций, особенно в случае гнойных резервуаров, точностью определения локализации и степени инфицирования.Контрастная томография используется для оценки проходимости дыхательных путей или протяженности глубоких гнойных резервуаров в мягких тканях (8, 32, 33). Неинвазивный ультразвук можно использовать для оценки поверхностных инфекций, особенно для исключения скопления экссудата (3, 32).
Лечение
Основные принципы лечения одонтогенных инфекций были описаны давно, задолго до открытия антибиотиков. Они включали: дренирование гнойного отделяемого, устранение причины воспаления - что означает удаление причинного зуба или теперь еще и эндодонтическое лечение (6).После их открытия этот режим был дополнен фармакологическим лечением — применением антибиотиков, внутривенным введением жидкости для гидратации пациента и соответствующей обезболивающей терапией (6, 9). Врач общей практики, посещающий больного, играет значительную роль в лечении одонтогенных инфекций. Правильная процедура основана на самостоятельном эндодонтическом лечении или хирургическом вмешательстве (например, декомпрессии подслизистого абсцесса, удалении зуба) или направлении к специалисту, когда того требует ситуация.Антибиотики являются важным компонентом терапии, но их единственное применение является неправильным и может привести к ухудшению состояния больного или рецидиву более тяжелых инфекций (9, 18). Антибиотикотерапия обычно проводится эмпирически. Используемые агенты должны иметь широкий спектр действия, и наиболее часто используемые из них включают: цефалоспорины, пенициллины, клиндамицин или химиотерапевтический препарат метронидазол. Если после начала лечения состояние больного не улучшается, больному следует провести анализы на чувствительность микроорганизмов и установить антибиотикограмму с целью коррекции терапии (3, 29, 34).Их значение возрастает в связи с увеличением числа сообщений об антибиотикорезистентности видов бактерий, вызывающих одонтогенные инфекции, в основном из группы пенициллинов (наличие пенициллинорезистентных микроорганизмов в материале, выделенном из одонтогенных очагов, колеблется в пределах 5-20%) или макролидов. . Было проведено исследование, в ходе которого было обнаружено, что 87% бактерий из группы S. viridans чувствительны к пенициллинам и только 27% стафилококков (22). В таких случаях рекомендуются клиндамицин, ванкомицин или гентамицин (14, 22).Целью клинического исследования является решение вопроса о необходимости госпитализации больного в стационар или возможно амбулаторное лечение. Тризм ограничивает возможности хирургического лечения, что часто связано с необходимостью удаления причинного зуба в амбулаторных условиях. Однако пациенту может потребоваться интенсивная терапия и послеоперационная интубация. Продолжительность стационарного лечения больных различна и может составлять от нескольких дней до нескольких дней (14, 18, 27).Kara и др. (35) показали в своем исследовании, что продолжительность пребывания в палате была статистически значимо короче в случае инфицирования верхней части лица по сравнению с нижней частью. Быстрое удаление причинного зуба сократило сроки госпитализации.
Клинические последствия
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
Каталожные номера
1. Барнетт М.Л.: Связь заболеваний полости рта и системных заболеваний. Обновление для практикующего стоматолога. ЯДА 2006; 137 (прил. 2): 55-65. 2. Ван Л.Ф., Куо В.Р., Цай С.М., Хуанг К.Дж.: Характеристики опасных для жизни инфекций глубокого шейного пространства: обзор ста девяноста шести случаев. Am J Otolaryngol 2003; 24 (2): 111-117. 3. Kinzer S, Pfeiffer J, Becker S, Ridder GJ: Тяжелые инфекции глубокого пространства шеи и медиастинит одонтогенного происхождения: клиническая значимость и последствия для диагностики и лечения.Acta Oto-Laryngol 2009; 129: 62-70. 4. Mansour MH, Cox SC: Пациенты, обращающиеся к врачу общей практики с болью стоматологического происхождения. Мед J, август 2006 г.; 185 (2): 64-67. 5. Левандовски Б., Кубера Т.: Одонтогенные воспаления лица и шеи в материале отделения челюстно-лицевой хирургии Областной специализированной больницы в Жешуве - 5-летние наблюдения. Дент Мед Пробл 2010; 47 (1): 41-46. 6. Майкл Дж.А., Хибберт С.А.: Представление и лечение отеков лица одонтогенного происхождения у детей.Европейская арка педиатра в зубах 2014; 15: 259-268. 7. Щеклик К., Ендрыховска П., Павловска К., Пытко-Полончик Дж. Кариес и потенциальные вспышки инфекции у пациентов с болезнью Крона. Дж. Стома, 2011 г.; 64 (11): 838-850. 8. Деангелис А.Ф., Барроумен Р.А., Харрод Р., Настри А.Л.: Обзорная статья: Челюстно-лицевые неотложные состояния: боль в полости рта и одонтогенные инфекции. Emerg Med Australas 2014; 26: 336-342. 9. Uluibau IC, Jaunay T, Goss AN: Тяжелые одонтогенные инфекции.Ост Дент Дж. 2005; 50 (4 доп. 2): 74-81. 10. Moghimi M, Baart JA, Karagozoglu KH, Forouzanfar T: Распространение одонтогенных инфекций: ретроспективный анализ и обзор литературы. Квинтэссенция 2013; 44 (4): 351-361. 11. Rautemaa R, Lauhio A, Cullinan MP, Seymour GJ: Инфекции полости рта и системные заболевания – новая проблема в медицине. Clin Microbiol Infect 2007; 13: 1041-1047. 12. Ольчак-Ковальчик Д., Бедра Б., Добиес К. и др.: Одонтогенные вспышки инфекции у детей дошкольного возраста с врожденными пороками сердца и риск инфекционного эндокардита.Педиат Пол 2005; 80: 355-361. 13. Gendron R, Grenier D, Maheu-Robert L: Полость рта как резервуар бактериальных патогенов для местных инфекций. микробы заражают 2000; 2: 897-906. 14. Jundt JS, Gutta R: Характеристики и влияние тяжелых одонтогенных инфекций на стоимость. Oral Surg Oral Med Oral Pathol Oral Radiol 2012; 114 (5): 558-566. 15. Zienkiewicz J, Drogoszewska B, Ziemlewski A и др.: Абсцессы тканей полости рта и лица. Twój Przegl Stomatol 2006; 5: 43-45. 16. Zero DT, Zandona AF, Vail MM, Spolnik KJ: Кариес зубов и заболевания пульпы. Дент Клин Норт Ам 2011; 55: 29-46. 17. Барроумен Р.А., Рахими М., Эванс М.Д. и др.: Кожный свищевой тракт зубного происхождения. Мед. J, август 2007 г.; 186 (5): 264-265. 18. Boffano P, Roccia F, Pittoni D и др.: Ведение 112 госпитализированных пациентов с распространяющимися одонтогенными инфекциями: корреляция с DMFT и профилем воздействия на здоровье полости рта 14 индексов. Oral Surg Oral Med Oral Pathol Oral Radiol 2012; 113 (2): 207-213. 19. Akinbami BO, Akadiri O, Gbujie DC: Распространение одонтогенных инфекций в Порт-Харкорте, Нигерия. J Oral Maxillofac Surg 2010; 68 (10): 2472-2477. 20. Marciani RD: Существует ли патология, связанная с бессимптомными третьими молярами? J Oral Maxillofac Surg 2012; 70 (9 доп. 1): 15-19. 21. Nowak E, Pojda S, Herba E, Pojda-Wilczek D: Необходимость смотреть на мертвые зубы как на источник очаговой инфекции при офтальмологических заболеваниях. Пшегль Стом 2005; 9: 69-70. 22. Коттом Х., Галлахер Дж.Р., Дхаривал Д.К., Абу-Серриа М.: Одонтогенные шейно-фасциальные инфекции: постоянная угроза. J Ir Dent Assoc 2013; 59 (6): 301-307. 23. Zhang C, Tang Y, Zheng M et al.: Опыт инфекции челюстно-лицевого пространства в Западном Китае: ретроспективное исследование 212 случаев. J Infect Dis 2010; 14: 414-417. 24. Boscolo-Rizzo P, Da Mosto MC: Инфекция поднижнечелюстного пространства: потенциально смертельная инфекция. Int J Infect Dis 2009; 13: 327-333. 25. Мэтью Г.К., Ранганатан Л.К., Ганди С. и др.: Одонтогенные инфекции челюстно-лицевого пространства в центре третичной медицинской помощи в Северной Индии: пятилетнее ретроспективное исследование. Int J Infect Dis 2012; 16 (4): e296-302. 26. Pepato AO, Yamaji MA, Sverzut CE, Trivellato AE: Инфекция нижнего третьего моляра с гнойным отделяемым через наружный слуховой проход. Отчет о клиническом случае и обзор литературы. Int J Oral Maxillofac Surg 2012; 41 (3): 380-383. 27. Рао Д.Д., Десаи А., Кулкарни Р.Д. и др.: Сравнение инфекций челюстно-лицевого пространства у пациентов с диабетом и без него. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010; 110: е7-е12. 28. Huang TT, Liu TC, Chen PR и др.: Глубокая инфекция шеи: анализ 185 случаев. Головная шея 2004 г .; 26 (10): 854-860. 29. Lee YQ, Kanagalingam J: Бактериология глубоких абсцессов шеи: ретроспективный обзор 96 последовательных случаев. Сингапур Мед J 2011; 52 (5): 351-355. 30. Бахл Р., Сандху С., Сингх К. и др. Одонтогенные инфекции: микробиология и лечение.Контемп Клин Дент 2014; 5 (3): 307-311. 31. Hasegawa J, Hidaka H, Tateda M et al.: Анализ клинических факторов риска глубокой инфекции шеи. Аурис Насус Гортань 2011; 38: 101-107. 32. Gonzalez-Beicos A, Nunez D: Визуализация острых инфекций головы и шеи. Radiol Clin N Am 2012; 50: 73-83. 33. DeCroos FC, Liao JC, Ramey NA, Li I: Лечение одонтогенного орбитального целлюлита. J Med Life 2011; 4 (3): 314-317. 34. Ramu C, Padmanabhan TV: Показания к антибиотикопрофилактике в стоматологической практике - обзор.Asian Pac J Trop Biomed 2012; 2 (9): 749-754. 35. Kara A, Ozsurekci Y, Tekcicek M и др.: Продолжительность пребывания в больнице и лечение лицевого целлюлита одонтогенного происхождения у детей. Педиатр Дент 2014; 36 (1): 18-22. 36. Li X, Kolltveit KM, Tronstad L, Olsen I: Системные заболевания, вызванные оральной инфекцией. Clin Microbiol Rev 2000; 13 (4): 547-558. 37. Парахитиява Н.Б., Джин Л.Дж., Леунг В.К. и др.: Микробиология одонтогенной бактериемии: вне эндокардита. Clin Microbiol Rev 2009; 22 (1): 46-64. 38. Wick G: Атеросклероз - аутоиммунное заболевание, обусловленное иммунной реакцией на белок теплового шока 60. Herz 2000; 25 (2): 87-90. 39. Ford PJ, Gemmell E, Timms P et al.: Реакция против P. gingivalis коррелирует с атеросклерозом. Джей Дент Рез 2007; 86 (1): 35-40. 40. Tonetti MS, D'Aiuto F, Nibali L и др.: Лечение периодонтита и эндотелиальной функции. N Engl J Med 2007; 356 (9): 911-920. 41. Рабочая группа Европейского общества кардиологов (ESC) по профилактике, диагностике и лечению инфекционного эндокардита.Руководство по профилактике, диагностике и лечению инфекционного эндокардита (новая редакция - 2009 г.). Кардиол Пол 2010; 68: 1 (Прил. 1): С1 – С52. 42. Southerland JH, Taylor GW, Offenbacher S: Диабет и пародонтальная инфекция: установление связи. Клинический диабет 2005; 23 (4): 171-178. 43. Zheng L, Yang C, Zhang W и др.: Есть ли связь между тяжелыми мультипространственными инфекциями ротовой челюстно-лицевой области и сахарным диабетом? J Oral Maxillofac Surg 2012; 70 (7): 1565-1572. 44. Комитет по клиническим вопросам Американской академии детской стоматологии. Руководство по антибиотикопрофилактике у стоматологических пациентов с риском инфицирования. 2014. 45. Шинзато Т. Влияние и лечение одонтогенных инфекций на легочные инфекции. Якугаку Дзаси 2009; 129 (12): 1461-1464. 46. Schrama JC, Lutro O, Langvatn H et al .: Бактериальные находки в инфицированных заменах тазобедренного сустава у пациентов с ревматоидным артритом и остеоартритом: исследование 318 ревизий на наличие инфекции, зарегистрированной в Норвежском регистре эндопротезирования.ISRN Orthopedics 2012, 2012: 437675. DOI: 10.5402/2012/437675. 47. Berbari EF: Стоматологические процедуры как факторы риска инфекции протезного тазобедренного или коленного сустава: проспективное исследование случай-контроль в больнице. Clin Infect Dis 2010; 50 (1): 8-16. 48. Mikołów B, Pietrucha B, Motkowski R и др.: Профилактика инфекций при первичном и вторичном дефиците антител. Przegląd Epidemiol 2009; 63: 55-60. 49. Bernatowska E, Pac M, Pietrucha B и др.: Аутоиммунитет и гиперчувствительность у детей с иммунодефицитом.Новый Педиатр 2003; 1: 41-44. 50. Ольчак-Ковальчик Д.: Стоматологическая помощь пациентам до и после трансплантации печени или почки. Дж. Стома, 2011 г.; 64 (1-2): 67-83. 51. Georgakopoulou EA, Achtari MD, Afentoulide N: Лечение зубов у пациентов до и после трансплантации почки. Стоматология 2011; 13 (4): 107-112. 52. Палмасон С., Марти Ф.М., Трейстер Н.С.: Как мы лечим оральные инфекции при аллогенной трансплантации стволовых клеток и у других пациентов с тяжелым иммунодефицитом? Oral Maxillofac Surg Clin North Am 2011; 23 (4): 579-599. 53. Комитет по клиническим вопросам Американской академии детской стоматологии. Руководство по стоматологическому менеджменту педиатрических пациентов, получающих химиотерапию, трансплантацию гемопоэтических клеток и/или облучение. 2013. 54. Сингх В., Малик С. Уход за полостью рта у пациентов, проходящих химиотерапию и лучевую терапию: обзор клинического подхода. Интернет J Радиология 2007; 6: 3-5. 55. Łagocka R, Bendyk-Szeffer M, Buczkowska-Radlińska J: Планирование лечения зубов у пациента, проходящего стандартную химиотерапию - обзор литературы.Дж. Стома, 2011 г.; 64 (10): 732-749. 56. Hong CH, Napenas JJ, Hodgson BD et al.: Систематический обзор стоматологических заболеваний у пациентов, проходящих лечение рака. Поддержка лечения рака 2010; 18: 1007-1021. 57. Akashi M, Shibuya Y, Kusumoto J et al.: Оценка миелосупрессии при химиотерапии гематологических злокачественных новообразований для облегчения общения между медицинским и стоматологическим персоналом: уроки из двух случаев одонтогенной септицемии. BMC Здоровье полости рта 2013; 13:41,
.
Основным симптомом продолжающегося воспалительного процесса в периапикальных тканях является очень интенсивная зубная боль. Он характерен для острых и хронических обострений. Причинный зуб становится очень чувствительным к прикосновению, перкуссии и боли при накусывании .Дискомфорт не исчезает после применения общедоступных обезболивающих средств. Иногда может усиливаться под влиянием термического раздражителя (например, горячего напитка). Может быть отек окружающих тканей, их покраснение.
При воспалении периапикальных тканей отмечаются и общие симптомы, такие как ухудшение самочувствия, субфебрилитет, увеличение лимфатических узлов вблизи причинного зуба. Хроническое воспаление обычно не проявляется симптомами.Их часто выявляют при осмотре зубного ряда.
Знаете ли вы , что еще вызывает чувствительность зубов к теплу или холоду?
Первичным сигналом, указывающим на наличие продолжающегося воспаления, является возникновение болевого эпизода. Появляется симптом Овинского, т.е. болезненность из-за давления на слизистую в области больного зуба .Зубная боль определенно усиливается, когда вы пытаетесь укусить. Также появляется ощущение «растягивания» глазницы с сопутствующей пульсацией. Иногда на поверхности десны может быть выпуклость с сопутствующим отеком тканей (иногда очень обширным, вызывающим опухание всей щеки).
Периапикальные поражения , после правильно проведенного опроса и рентгенологического и внутриротового исследования требуют эндодонтического лечения нижележащего зуба.Только правильная очистка и промывание зубных каналов и реконструкция тканей зуба дают шанс избавиться от заболевания периапикальных тканей.
В зависимости от прогрессирования поражений и наличия общих симптомов стоматолог может также порекомендовать лечение антибиотиками. Вылечить такое состояние самостоятельно, т.е. без посещения стоматолога, невозможно. Домашние средства от периапикального воспаления зубов Может обеспечить только временное облегчение боли .Однако они не решают основной проблемы.
В период, предшествующий эндодонтическому лечению, целесообразно полоскать рот жидкостью, содержащей хлоргексидин, что положительно скажется на ограничении роста и размножения бактерий в полости рта. Использование противовоспалительного ополаскивателя с освежающим вкусом уменьшает бактериальный налет и способствует восстановлению здоровой ткани десен.
.90 000 Что такое абсцессы полости рта и как их лечить?Абсцесс зуба – острое гнойное воспаление тканей, возникающее вокруг верхушки корня зуба. Заполненное гноем пространство обычно имеет сферическую форму. Заболевание вызывается бактериями, попавшими в полость рта (например, после предшествующего повреждения, при далеко зашедшем кариесе).
Состояние болезненное и требует скорейшего стоматологического вмешательства. Без лечения это может привести к серьезным последствиям для здоровья (в том числев повреждение других тканей).
Важно! Невылеченный абсцесс зуба может поразить весь организм, что представляет угрозу для здоровья и жизни.
Абсцесс определяется как небольшая полость, ограниченная тканевыми валами (заполненная мертвыми клетками, лейкоцитами, бактериями).
Важно! Лейкоциты — белые кровяные тельца, их функция — борьба с микробами.
Наиболее распространенной причиной образования абсцесса является воспаление внутри зуба или вокруг него. Бактерии, вызывающие пульпит, перемещаются из корневого канала через апикальное отверстие в ткани, окружающие зуб, вызывая их инфекцию. Следствием процесса является образование маслонаполненных пространств.
Образование абсцессов сопровождается характерными симптомами, которые быстро нарастают:
Абсцессы могут образовываться в результате:
В зависимости от локализации и выраженности симптомов выделяют три типа абсцессов.
Лечение такого заболевания, как абсцесс зуба, основано на эндодонтических и хирургических процедурах или сочетании этих двух методов, включая процедуры, направленные на восстановление поврежденных тканей.
Лечение абсцесса зависит от тяжести заболевания. Чаще всего терапию начинают с вскрытия зуба для выхода гнойного экссудата. В случае запущенной стадии абсцесса стоматолог под наркозом иссекает избыточное количество слизистой оболочки десны. Затем, в зависимости от состояния зуба, выполняются дальнейшие процедуры - лечение корневых каналов или удаление зуба . Кроме того, применяется лечение антибиотиками.
Важно! В целях профилактики абсцедирования следует соблюдать правила правильной гигиены полости рта – не реже двух раз в день чистить зубы утром и вечером.Кроме того, используйте зубную нить и жидкости для ополаскивания.
Начальный кариес можно уловить только рабочим глазом стоматолога, но абсцесс зуба нельзя не заметить, он даст о себе знать, потому что первым симптомом является сильная боль.Американский национальный институт здоровья описывает эту боль как постоянную и острую. У вас могут быть проблемы с питанием, повышенная чувствительность к горячей и холодной пище и увеличение лимфатических узлов. Другие симптомы: опухшие десны, лихорадка, проблемы с открыванием рта. Вы можете почувствовать горький вкус гноя во рту. Через некоторое время на десне может появиться шишка, наполненная гнойным отделяемым. Если бы вы рассмотрели его под микроскопом, то обнаружили бы, что внутри находятся бактерии, ответственные за заболевания зубов и десен, некоторые мертвые ткани, а также лейкоциты, которые погибли на поле боя за ваше здоровье.
Каждый день на ваших зубах образуется зубной налет из бактерий и остатков пищи.Если мы избегаем посещения стоматолога и не чистим зубы, бактерии свободно размножаются, превращая углеводы в кислоты, которые повреждают эмаль и создают кариес. Невылеченный кариес касается не только эмали, через некоторое время он достигает дентина, а затем и иннервируемой пульпы зуба, вызывая ее воспаление. Затем бактерии перемещаются через корневой канал через апикальное отверстие к мягким тканям. А пока организм распознает угрозу, призывает на помощь легион лейкоцитов – образуются гнойные выделения, появляется лихорадка и сильные боли.
- Абсцессы являются признаком того, что организм борется с серьезной инфекцией.Невылеченный кариес является наиболее частой причиной образования абсцесса. Абсцессы также могут быть результатом травмы или удаления зуба, иногда неправильного лечения корневых каналов. Иногда инфекция вызывается бактериями, ответственными за заболевание десен. Тогда абсцесс будет располагаться в периодонте. Абсцессы зубов и десен имеют схожие симптомы: отек, резкую боль, повышение температуры. Это состояние требует срочного вмешательства, потому что его следует лечить как инфекцию, поражающую весь организм , подчеркивает препарат.стома. Вальдемар Стахович из Центра лечения и профилактики пародонтита ПЕРИОДЕНТ в Варшаве.
Периапикальный абсцесс , который образуется прямо у корня зуба, это только начало проблем.Затем болезненная инфекция поражает пульпу и ткани вокруг нее. При укусе сильная боль иррадиирует в лицо и вокруг ушей. Сопровождается ощущением выдавливания и выталкивания зуба. Если вы не пойдете к стоматологу, инфекция будет продолжаться. Когда воспаление достигает надкостницы, гнойное отделяемое может привести к ее расслоению, в результате чего образуется поднадкостничный абсцесс. Ваши симптомы ухудшатся еще больше. К сожалению, на этом проблемы не заканчиваются. Инфекция проходит через надкостницу верхней или нижней челюсти и проникает в слизистую оболочку полости рта или кожу.Образуется подслизистый абсцесс. По мере выхода выделений боль уменьшится, но это будет означать, что зуб полностью разрушен. Пульпа мертвая - боли не чувствуется, но воспаление не исчезло. Об этом вам напомнят отеки, лихорадка и озноб.
Абсцесс зуба является признаком бактериальной инфекции, которая, кроме того, происходит в таком месте, которое является открытой дверью в организм для вредоносных микроорганизмов.Бактерии могут перемещаться с кровотоком в близлежащие ткани и другие органы, вызывая распространение инфекции и множество других проблем.
- Ни в коем случае нельзя недооценивать такие серьезные стоматологические заболевания.Если не лечить, бактериальная инфекция в одном зубе может поразить большее количество зубов и привести к опасным для здоровья осложнениям. Абсцесс, как и любая инфекция, ослабляет иммунную систему, делая нас восприимчивыми к болезням. Он может распространяться на другие участки тела, поражать челюстные кости или глаза или перемещаться ниже к челюсти и шее. Наиболее опасны для жизни одонтогенные абсцессы, когда бактерии из инфицированных зубов достигли легких, сердечной мышцы, печени или головного мозга , - объясняет доктор Стахович.
Другие серьезные осложнения зубных абсцессов включают, например,Ангина Людвика - воспаление мягких тканей дна полости рта, тромбофлебит кавернозного синуса, медиастинит, флегмона глазницы, менингит, тромбофлебит лица, воспаление черепно-мозговых нервов или сепсис. Как видите, удаление зуба в данном случае — не самый худший вариант.
Перед тем, как попасть к специалисту, вы можете прополоскать рот соленой водой в домашних условиях, чтобы предотвратить распространение инфекции в минимальной степени.Однако не пытайтесь самостоятельно проколоть или разрезать гнойник и помните, что простое избавление от гноя не устраняет причину – оно не лечит зубы. Важно как можно раньше обратиться к стоматологу. Это может определить, нужно ли удалять зуб.
- Лечение заключается в хирургическом разрезе и дренировании абсцесса с последующим его промыванием физиологическим раствором.Следующим шагом является избавление от источника проблемы, которым является инфицированная пульпа. Благодаря использованию микроскопа такое лечение является очень точным и позволяет максимально сохранить ткани зуба. Каналы препарируют, т.е. удаляют воспаленную пульпу, а затем пломбируют каналы. Подготовленный таким образом зуб готов к протезированию. Больному важно обратиться к специалисту еще до того, как зуб начнет болеть, когда он заметит первые признаки кариеса – на ранних стадиях заболевания.Тогда у нас есть все шансы, что применяемое лечение позволит избежать серьезных осложнений и предотвратит распространение бактерий в организме , - подчеркивает стоматолог.
В случае запущенного воспаления и больших абсцессов также используются пероральные антибиотики, но их может быть недостаточно для рассасывания абсцесса, но они предотвратят распространение инфекции.
Никогда не хочется на собственной шкуре почувствовать, что такое зубной абсцесс? Позаботьтесь о правильной гигиене полости рта.Чистите зубы не менее двух раз в день и регулярно пользуйтесь зубной нитью. Всегда выбирайте зубную пасту с фтором и не отбеливайте зубы без консультации со стоматологом. Чтобы поддерживать полное здоровье полости рта, питайтесь здоровой пищей. Также не стоит забывать о регулярных осмотрах у стоматолога, который эффективно справится с первыми признаками кариеса, не допуская его попадания в пульпу зуба. Однако, если у вас когда-нибудь возникнет зубная боль, температура и отек, немедленно обратитесь к стоматологу, потому что это не пройдет само по себе!
.Зубной абсцесс – обычно болезненное состояние в ротовой полости, возникающее в результате изменений в пульпе или кармане зуба, когда зуб мертв или разрушается.
Десневые абсцессы могут образовываться между десной и зубом, когда остатки пищи не удаляются из десневого кармана или вокруг кончика зуба – когда воспаление пульпы распространяется на кость вокруг кончика зуба. Это также может произойти в случае заболеваний пародонта, когда бактерии уже обосновались под десной и в костях, а затем углубляется десневой карман.Абсцесс формируется вокруг очага инфекции как барьер, препятствующий распространению инфекции.
Наиболее характерным симптомом зубного абсцесса является спонтанная боль, часто описываемая больными как пульсирующая, иногда создающая впечатление иррадиации в соседние зубы. Боль больше ощущается по вечерам или ночью и может усиливаться до такой степени, что больной не может заснуть, так как в положении лежа боль усиливается. Также боль усиливается, когда становится тепло или горячо.Общим симптомом абсцесса зуба является отек и покраснение внутренней стороны щеки, прилегающей к инфицированному зубу.
Во избежание инфекции, которая длится месяцами, лечение в нашем кабинете следует начинать как можно раньше. В последнее время у нас очень часто диагностируют у пациентов абсцесс зуба или десны. В такой ситуации нельзя оставлять симптомы абсцесса без должного лечения, потому что последствия инфекции могут быть очень болезненными, и она может повредить соседние зубы и окружающую кость.
Абсцесс зуба может принимать разные формы:
Пациенты, обратившиеся в Дребот Стоматологию с подозрением на абсцесс или ретинированный зуб, имеют высокие шансы на остановку болезни и выздоровление, что позволяет избежать обременительного лечения и сопутствующей постоянной боли.
Сначала начинаем очищать область вокруг абсцесса, при необходимости дренируем скопившуюся жидкость, вызывая болезненное давление. Обычно мы чистим то место, где удаляем зуб. Следующим шагом является лечение инфекции. Обычно нашим пациентам назначают антибиотики и обезболивающие.
Для предотвращения образования апикальных абсцессов мы рекомендуем нашим пациентам гигиену полости рта, использование зубной нити и регулярные осмотры в нашем кабинете.
.


