2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Выбрана услуга:
Выбор услуги специлиста Нажмите для выбора услугиВыбрать дату и адрес
Назад
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Ученые спорят, мастопатия – это предраковое состояние или нет. Однако сходятся в одном: проглядеть онкологию на фоне фиброзно-кистозной болезни легко. Поэтому при первых же подозрительных симптомах – к доктору!
Мастопатия – доброкачественное изменение ткани молочных желез. Это самое распространенное заболевание груди. Статистика утверждает, что с проблемой сталкивается каждая вторая женщина.
Что происходит?
Молочная железа состоит из железистой, соединительной и жировой тканей. О мастопатии говорят, если обычное соотношение первых двух почему-то меняется. Увеличение количества соединительной ткани приводит к формированию плотных узелков и/или кист. Отсюда другое название – «фиброзно-кистозная болезнь».
Причины мастопатии
Главный подозреваемый – гормональный дисбаланс. Скажем, если в организме избыточное количество эстрогенов, риск развития мастопатии увеличивается. Установлено, что страдают в основном женщины 30–50 лет, зато после менопаузы болезнь почти не встречается. Солидная часть симптомов появляется периодически, а именно в конце менструального цикла. Впрочем, у эстрогенов, вероятно, есть и «подельники» – гормоны щитовидной железы. Согласно последним исследованиям, гипо- или гипертиреоз тоже могут способствовать перерождению ткани молочной железы.
Симптомы мастопатии
Симптомы сильно варьируются, но основные назвать можно. Во-первых, возникают неприятные ощущения внутри молочной железы, а чаще сразу в двух. Грудь будто распирает, причем иногда это довольно болезненно. Во-вторых, сквозь кожу прощупываются плотные узелки. Это может быть всего одно большое образование или несколько сравнительно мелких то тут, то там. В любом случае пропустить такой «подарок» при пальпации практически невозможно. Иногда прикосновения к подозрительному участку вызывают боль.
Диагностика мастопатии
Ежегодное профилактическое УЗИ молочных желез и регулярное, хотя бы раз в месяц, самообследование – вот «золотой стандарт» ранней диагностики мастопатии.
Самообследование. Исследовать свою грудь можно лежа или стоя. Одну руку заведи за голову, а подушечками пальцев другой пройдись от соска и выше спиральными движениями. Потом – по области декольте и подмышке. Обращай внимание на боль, даже незначительную, и на любые уплотнения.
Врач, к которому ты придешь со своими опасениями, тоже, разумеется, проведет пальпацию, расспросит о симптомах и отправит на маммографию, ультразвук или эластографию. Все эти исследования позволяют обнаружить изменение структуры тканей.
Если возникают серьезные подозрения в характере новообразований, проводят биопсию. Крохотный фрагмент сомнительного уплотнения удаляется, чтобы специалисты могли его досконально изучить.
Лечение мастопатии
Поскольку основной причиной развития мастопатии считается гормональный дисбаланс, то говорить об излечении раз и навсегда, увы, не приходится. Сегодня эстрогены в норме, а завтра – поди угадай. Обычно действуют по трем направлениям.
Облегчение боли, и тут помогают анальгетики.
Ликвидация новообразований. Здесь может сработать, например, препарат с содержанием женского полового гормона гестагена. Он препятствует перерождению ткани, а уже возникшие узлы и кисты под его воздействием медленно регрессируют – вплоть до полного исчезновения. Слишком подозрительные образования могут быть удалены хирургически.
Выявление и ликвидация основной причины гормонального сбоя.
Профилактика мастопатии
Основой профилактики мастопатии доктора называют здоровый образ жизни: правильное питание, достаточный сон и умеренные спортивные нагрузки. Плюс – своевременно посещай врачей, особенно гинеколога и эндокринолога. И старайся понапрасну не нервничать: от стресса до гормонального сбоя рукой подать.
Фиброзно-кистозные изменения (в прошлом — мастопатия) — это наиболее распространенная группа заболеваний груди. Они встречаются у 30-45% здоровых женщин и у 60% пациенток с гинекологическими проблемами. В группе повышенного риска — женщины в возрасте 40-50 лет.
Фиброзно-кистозная болезнь имеет множество проявлений: масталгия, мастодиния, мазоплазия, болезнь Минца, фиброаденоматоз. Онкология молочной железы развивается в 3-5 раз чаще на фоне доброкачественных заболеваний груди и в 30-40 раз чаще при некоторых формах фиброзно-кистозных изменений узлового типа.
| Избыточная масса тела или резкое похудение | Прием гормональных лекарств или противозачаточных препаратов |
| Сильное нервное потрясение, хроническая усталость | Нарушения в работе щитовидной железы, яичников или надпочечников |
| Нерегулярная половая жизнь | Поздняя первая беременность и роды (после 30 лет) |
| Отказ от грудного вскармливания | Инфекции |
| Аборт | Переохлаждение или травмы груди |
| Курение | Наследственная предрасположенность |
Процесс развития «благоприятной» основы для заболевания выглядит так:
1/4. Система нейрогуморальной регуляции, которая помогает организму функционировать в соответствии с условиями окружающей среды, дает сбой.
2/4. В организме происходят гормональные расстройства, что в итоге вызывает изменение секреции половых и гонадотропных гормонов.
3/4. Гормональный дисбаланс приводит к нарушению функций и структуры яичников. Это ведет за собой нарушение менструального цикла и воспаление придатков.
4/4. Молочная железа реагирует на сбой в организме, ведь она зависит от гормонов и находится в постоянном чередовании роста клеток и обратного развития соответственно фазе менструального цикла.
Окончательный диагноз «фиброзно-кистозное изменение» женщине может поставить только маммолог. Поэтому важно провести эффективную первичную диагностику. На осмотре врач соберет анамнез, прощупает молочные железы и лимфатические узлы в подмышечной зоне, проведет необходимое в каждом конкретном случае клиническое обследование. Он может назначить УЗИ, маммографию, исследование гормональной панели или биопсию. Магнитно-резонансная маммография используется реже из-за сложности проведения и неоднозначности результатов.
При постановке диагноза может потребоваться дополнительный осмотр эндокринолога и гинеколога. В нашем Специализированном маммологическом центре есть возможность получить консультацию нужных специалистов за один визит.
Спасибо!
Мы получили заявку и свяжемся
с вами в течение 20 минут.
Согласно принятой классификации, различают две основные группы:
Клинические признаки болезни:
Фото 1. Регулярные осмотры маммолога — самый верный способ избежать озлокачествления новообразования в груди
Фиброзно-кистозные изменения ткани груди или, как часто говорят пациентки, фиброзно-кистозная мастопатия у женщин, встречаются чаще всего. К лечению новообразования мы относимся консервативно, ведь оно должно строго соответствовать причине его возникновения. Если дискомфорт возникает во второй фазе менструального цикла, возможно назначение мочегонных препаратов. Седативные или успокоительные средства выписываем только при доказанной связи текущего состояния нервной системы с перенесенными стрессами или ее лабильностью.
Часто в схеме коррекции возможно применение витаминов А и Е, комплексов с микроэлементами и антиоксидантами. При наличии в организме гиперэстрогенизации, которая наступает на фоне патологии печени, применяются гепатопротекторы. При клинически доказанной гиперпролактинемии необходим прием препаратов, подавляющих секрецию пролактина.
Для качественной нормализации гормонального баланса мы назначаем дополнительную консультацию с эндокринологом, так как предпочитаем следовать его рекомендациям, чтобы не навредить.
Важно помнить, что фиброзно-кистозные изменения в груди — серьезное заболевание, некоторые проявления которого относят к предраковым состояниям. Эта патология не развивается за 1 день, но может привести впоследствии к большим проблемам.
Чтобы избежать риска развития недуга, придерживайтесь принципов здорового образа жизни, избегайте стрессовых ситуаций, нормализуйте и сбалансируйте питание, добавьте физическую активность в повседневную жизнь. Следует снизить употребление чая и кофе, отказаться от курения, включить в рацион больше овощей и фруктов. Обязательно нужно ежемесячно проводить самоосмотр и раз в год приходить на профилактическое обследование к маммологу.
Лечить болезни молочных желез нужно в специалистов. В Специализированном маммологическом центре работают узкопрофильные врачи высшей категории с опытом от 10 лет. Это те люди, кто лечит фиброзно-кистозные изменения ежедневно, поэтому они точно знают все тонкости недуга.
Если хотите записаться на лечение мастопатии в Киеве, но живете в другом городе — звоните и мы порекомендуем где бы вы смогли разместится. С ценами нашей клиники ознакомьтесь в соответствующем разделе сайта.
Основные методы диагностики мастопатии – маммография и УЗИ. Реже применяют МРТ – это исследование самое чувствительное, но его цена выше. К тому же, во многих клиниках нет оборудования для проведения МРТ и врачей, которые умеют интерпретировать полученные данные.
Маммография (рентген) – используется для скрининга рака и выявления мастопатии после 40 лет. Метод недорогой, поэтому имеет широкое распространение. Но у него есть недостатки: 15% случаев мастопатии остаются невыявленными, в 10% случаях устанавливается ошибочный диагноз. К тому же, рентгенологическое исследование ассоциировано с лучевой нагрузкой на организм – облучается не только молочная железа, но и легкие, сердце, органы средостения. У женщин до 40 лет точность исследования ещё ниже, а до 30 лет оно минимально информативно.
УЗИ – основной метод диагностики мастопатии у женщин до 40 лет, с развитым железистым компонентом груди, а также у беременных и кормящих. В клинике СОЮЗ применяется не только стандартный В-режим, но и более информативное дуплексное или триплексное сканирование с использованием дополнительных режимов:
допплеровское картирование;
энергетическое допплеровское картирование;
ультразвуковая эластография (компрессионная и сдвиговой волной).
Современные варианты УЗИ позволяют провести дифференциальную диагностику между диффузными и очаговыми изменениями, кистозными и плотными образованиями.
МРТ с контрастированием – самое чувствительное, но недостаточно специфичное исследование. Оно применяется как уточняющий метод. Особую ценность МРТ имеет в диагностике мастопатии у молодых женщин, при установленных имплантах груди, наличии выделений из сосков, высокой плотности молочной железы.
Биопсия – при мастопатии требуется редко. Помогает исключить злокачественные опухоли и определить показания к лечению мастопатия. Самое точное исследование – cоrе-биопсия (введение в опухоль толстой иглы, внутри которой после извлечения остается столбик ткани).
Онколог
Жукова
Елена Николаевна
Стаж 13 лет
Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO, Американского общества исследования меланомы –SMR
Записаться на приемМастопатия молочных желез являет собой новообразования в молочной железе женщины, проявления которой наблюдаются в виде патологического разрастания её тканей.
Красивая женская грудь – предмет волнующей гордости представительниц прекрасного пола. Однако внешняя безупречность может сопровождаться внутренними проблемами, если не выполнять своевременную диагностику, незначительные проблемы молочной железы перерастают в угрожающие новообразования. Поэтому врачи-маммологи повторяют, что женщина должна обращать внимание на любые симптомы и признаки патологий. И не нужно дожидаться, когда эти проблемы и патологические состояния станут невыносимо болезненными. Одной из распространенных патологий молочной железы является мастопатия. Более чем 60% женщин в разном возрасте сталкиваются с данным диагнозом.
Заболевание встречаться может в любом возрасте, но наиболее подвержены женщины в возрасте 25-50 лет. Болезнь является распространенной, ей страдает около 70-80% всех женщин. Важно знать о причинах возникновения мастопатии и о том, как от нее уберечься, какие современные методы лечения и диагностики доступны.
Мастопатия молочных желез – это патологическое гормонозависимое состояние груди женщины, сопровождающееся значительным увеличением тканей желез. Молочные железы непосредственно зависят от процессов в матке, яичниках и прочих репродуктивных органах, оказывающих прямое влияние на половые органы женщины. Наиболее влиятельны яичники, которые вырабатывают эстрогены, прогестероны и андрогены – женские гормоны.
Любая проблема в функционировании яичников приводит к гормональному дисбалансу, отражающемуся на репродуктивной системе, проявления которого и признаки патологий можно наблюдать в виде патологических разрастаний тканей – эндометрия матки, яичников, железистой ткани груди. Такие разрастания выступают проявлениями мастопатии молочных желез и женщин.
Гормональный сбой в функционировании яичников – одна из причин мастопатии. Она может проявляться как признак недостаточно стабильного функционирования печени, почек (надпочечников), гипофиза.
Данные гормональные сбои – результат радикальных перемен образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое снижение количества беременностей и детей, проведение абортов, сокращение периода вскармливания младенцев – все это причины мастопатии. Современные женщины предохраняется от беременностей оральными контрацептивами, которые могут усугубить заболевание при самостоятельном назначении, снижая репродуктивную функцию и освобождая от работы репродуктивные органы.
Мастопатия принадлежит к болезням, которые распространены и хорошо поддаются лечению и контролю. Однако при отсутствии соответствующего лечения могут приводить к серьезным проблемам со здоровьем. Поэтому своевременному выявлению, профилактике и лечению мастопатии необходимо уделить соответствующее внимание.
Мастопатия на начальной стадии проявляется в виде болезненных ощущений в груди перед менструацией, значительным увеличением молочных желез, чувством тяжести и дискомфорта в грудных железах женщины. К более поздним симптомам мастопатии относятся:
У вас появились симптомы мастопатии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Главной причиной мастопатии считаются сбои в гормональной системе женщины. Бережное отношение к своему здоровью позволит существенно снизить риск заболевания. Причинами возникновения мастопатии являются:
Женщинам, которые входят в группу риска, рекомендуется более часто обследоваться у врача маммолога. На ранних стадиях мастопатия эффективно лечится медикаментами, часто происходит полное устранение симптомов заболевания.
Проявиться болезнь может в любом возрасте. Первое время она может протекать без симптомов или отличаться острой клинической картиной. Независимо от интенсивности проявлений обращаться к врачу нужно при первых признаках мастопатии. Лечение заболевания на начальном этапе дает хорошие шансы. Потому целесообразно не заниматься самолечением, а обращаться за квалифицированной помощью к врачу.
В процессе диагностики мастопатии врач маммолог проводит осмотр и тщательную пальпацию тканей молочных желез женщины и лимфатических узлов. Из диагностических методов используются:
К инвазивным методам диагностики мастопатии молочных желез у женщин принадлежат пункция или биопсия. Важным диагностическим критерием, который учитывается врачом при постановке диагноза, является определение гормонального статуса женщины. После проведения комплексной диагностики разными методами осуществляется постановка четкого диагноза и подбор схемы лечения.
Окончательный диагноз мастопатия женщине ставится только врачом-маммологом. Однако при узловой или фиброзно-кистозной мастопатии женщине будет очевидно наличие заболевания уже до того, как диагноз прописывается в медкарте. В ходе диагностики и пальпации обследование проводится в положении стоя с поднятыми руками, затем – лежа на кушетке. Принимается во внимание внешний вид груди, признаки асимметричности, увеличения одной груди у женщины, расположение и состояние сосков, специфика выделений из них, цвет ареолы, состояние прилежащих к молочным железам органов.
Если врачу недостаточно внешней диагностики, он назначает методы УЗИ или рентгенографии. Последняя имеет название маммография и уступает по точности более современному УЗИ, которое позволят разглядеть мелкие, в 1-2 мм, новообразования. УЗИ исследование безвредно для организма пациентки и может проводиться не единожды без угрозы для здоровья, не имеет ограничений по возрасту и текущей стадии заболевания. Маммография противопоказана для пациенток младше 35 лет, кормящих и беременных женщин.
Если данные первичные диагностические меры дали положительный результат и обнаружены патологические изменения в тканях груди, врач назначает пункцию узлового или фиброзного образования, анализы на цитологию. Это исследование позволяет поставить окончательный диагноз с указанием степени заболевания и способов лечения.
Мастопатия молочных желез требует профессионального комплексного подхода, по этой причине лечение должно проводиться в профильной клинике. Для пациентов, которых интересует вопрос, какой врач лечит мастопатию молочных желез у женщин, ответ однозначен – это врач-маммолог. Узкий специалист проводит обследования, в зависимости от стадии заболевания назначает эффективные методы лечения или оперативное вмешательство на запущенных стадиях мастопатии молочных желез.
Узкопрофильные специалисты клиники АО «Медицина» лечат непосредственно причину болезни и помогают побороть заболевание на начальных стадиях или облегчить протекание патологии на более поздних стадиях.
Чтобы пройти обследование, диагностику и сдать анализы, необходимо записаться на прием в клинику, где можно выбрать опытного врача, который поможет эффективно справиться с мастопатией молочных желез.
Клиника предлагает проведение исследований и диагностики на высокоточном оборудовании, позволяющем выполнять цветное картирование, 3D-моделирование тканей и сосудов, где врач может детально рассмотреть патологию и определить ее стадию, поставить четкий диагноз и назначить эффективный метод лечения. Благодаря высокоточному цветному изображению, врач получает четкую картину мастопатии молочных желез.
Доктора с многолетним стажем помогают справиться с причинами, симптомами и проявлениями мастопатии молочных желез, независимо от того, насколько запущено и как протекает заболевание.
Мастопатия молочных желез – заболевание, которое при отсутствии лечения развивается, перетекает в злокачественные образования, без лечения не проходит. После тщательного обследования врач определяет методику и стратегию лечения. Лечение мастопатии нацелено на стабилизацию работы эндокринной системы пациентки, также используется иммунотерапия или медикаментозные средства для прямого влияния на новообразования.
Используется два метода лечения мастопатии – консервативный и оперативное вмешательство. Консервативный метод включает медикаментозную терапию гормональными средствами и витаминами, а хирургический метод предусматривает оперативное лечение путем удаления доброкачественных образований в молочной железе женщины. При медикаментозном лечении мастопатии используются следующие препараты – Норколут, Утрожестан, Мастодинон, которые доказали свою результативность.
Для лечения заболевания используются гормональные и прочие методы. Эффективность методик определяется индивидуальными особенностями протекания заболевания и другими факторами. Лечение мастопатии в первую очередь нацелено на ликвидацию причин гормонального сбоя у женщины. В отдельных случаях может понадобиться стабилизация функционирования нервной системы, почек, печени. При терапии острых и сложных стадий узловой мастопатии часто используются операции и сопутствующее медикаментозное лечение.
В лечении мастопатии молочных желез немаловажную роль играет коррекция гормонального баланса пациентки. При выборе метода лечения мастопатии зависимо от стадии заболевания, необходим осмотр гинекологом и эндокринологом. Эти врачи комплексно проводят глубокую диагностику эндокринной системы и подбирают медикаменты для лечения выявленных патологических состояний.
При острой мастопатии и постоянных болезненных ощущениях применяются медикаменты, снижающие воздействие гормонов на молочную железу женщины. Для стабилизации цикла критических дней подходят оральные противозачаточные таблетки, которые подбирают на основании тщательной диагностики гормонального состояния. Для лечения патологических состояний щитовидной железы назначают лекарственные средства, обеспечивающие стабилизацию выработки тиреогормонов. Комплексы витаминов и микроэлементов улучшают работу печени и обменные процессы.
Также назначаются средства прогестерона, они оказывают влияние прямо на ткань железы, уменьшая пролиферацию ткани и эпителиальных клеток, снимая отечность, и гомеопатические препараты. При подозрении на злокачественное новообразование выполняется оперативное удаление узла, в остальных ситуациях назначают стандартное медикаментозное лечение мастопатии молочных желез.
В большинстве случае мастопатия не перерастает в осложнения, злокачественные образования. При грамотной постановке диагноза и правильно подобранному методу лечения гормонального состояния, однако гормональные патологии могут вызывать рецидивы болезни.
Благодаря грамотно подобранной комплексной методике лечения мастопатии, обычно можно избавиться от заболевания за месяц. После избавления от недуга женщина обязана несколько раз в год посещать врача для профилактического осмотра. Эффективность лечения достигается только при полноценном лечении под контролем опытного врача. При фиброзно-кистозной форме мастопатии женщине следует исключить факторы риска, такие как посещение бани, физиопроцедуры, загар в солярии и на природе.
Профилактикой мастопатии молочных желез является регулярное самообследование, которое нужно проводить раз в месяц. Самоощупывание молочных желез требуется проводить в положении стоя и лежа, также немаловажно осматривать состояние сосков и проверять, нет ли из них выделений. Регулярные профилактические посещения гинеколога и маммолога также рекомендуются для профилактики возникновения и развития мастопатии. Контроль гормонального фона, грамотное подобранное питание, диета и регулярные физические нагрузки являются показаниями при мастопатии.
Перечень причин, способствующих возникновению и развитию мастопатии, вызывает сложности в назначении однозначной схемы профилактики. Следует избегать: стресса и депрессий (в качестве профилактического мероприятия рекомендован прием лечебных успокаивающих медикаментов – валериана, пустырник), создание уютной и спокойной обстановки, положительное мышление. Также показаниями при мастопатии молочных желез являются:
Пациенткам, страдающим мастопатией на разных стадиях, необходимо снизить количество кофе и крепкого чая, избавиться от курения, добавить в рацион фрукты, овощи, продукты с высоким включением клетчатки и витаминов.
Женщинам любого возраста, которые используют противозачаточные средства, необходимо отказаться от курения. Также эффективным в ходе профилактики заболеваний молочной железы станет ограничение употребления алкоголя. Немаловажным нюансом для здоровья женщины становится постоянная сексуальная жизнь и физические нагрузки в умеренном темпе.
Цены на лечение в клинике АО «Медицина» указаны на официальном сайте для ознакомления. Чтобы уточнить стоимость лечения, необходимо записаться на первичную консультацию, после которой будет осуществлена диагностика, на основе которой врач выявит особенности и стадию патологии, назначит лечение при помощи современных препаратов или операционного вмешательства.
Цена лечения в медицинской клинике зависит от диагностических и лечебных методик, однако в каждом конкретном случае мастопатии назначаются максимально эффективные меры по лечению. При запущенных стадиях лечить нарушение дорого, но с помощью оперативного вмешательства с дальнейшим лечением в стационаре можно решить усугубившиеся проявления. Клиника предлагает исключительно инновационные технологии, детальный анализ и комфортные условия пребывания.
АО «Медицина» (клиника академика Ройтберга) является многопрофильным медцентром, где предлагается комплекс услуг, включая проведение операций опытными хирургами и лечение в стационаре.
Лечение мастопатии молочных желез у женщин в клинике АО «Медицина» имеет такие преимущества:
Доктора проводят тщательный анализ состояния здоровья пациента, выявляют причины, приведшие к возникновению мастопатии молочных желез, назначают эффективные методики в стационарных условиях и прием современных медикаментов, которые стабилизируют состояние пациента.
Болевые ощущения в молочной железе (мастодиния) являются наиболее частой причиной обращения женщин к онкологу-маммологу.
Согласно статистическим данным от 70 до 82% женщин когда-либо испытывали данное состояние.
Боль может быть обусловлена множеством различных причин:
воспалительным процессом,
гормональным дисбалансом,
приемом различных препаратов (особенно оральных контрацептивов),
межреберной невралгией.
Несмотря на то, что пациентка часто обращается с жалобами к онкологу-маммологу, чаще всего после осмотра, УЗИ и/или маммографии она направляется для дообследования к врачу-гинекологу.
Начнем с того, что болевые ощущения в молочной могут быть постоянными или периодическими (нециклической, т.е. не связанными с менструальным циклом).
Постоянная боль чаще всего колющая или жгучая и связана она, как правило, с различными проявлениями:
остеохондроза,
плечелопаточного периартрита,
межреберной невралгии,
реже так заявляют о себе:
аденома или фиброаденома молочной железы,
склероз или липосклероз ткани молочной железы (проявления возрастных изменений ткани молочной железы),
крайне редко, рак молочной железы.
Нециклическая боль в груди чаще встречается у женщин в позднем репродуктивном возрасте и в периоде постменопаузы, т.е это контингент 40+.
Именно эти пациентки в обязательном порядке должны проходить маммографию и УЗИ молочных желез, причем эти исследования не являются взаимоисключающими, а дополняют друг друга и дают врачу полную картину состояния молочной железы.
Нет ничего удивительного в том, что врач после полного обследования может направить такую пациентку к неврологу или ревматологу, исключив патологию молочной железы.
Сложнее дело обстоит с циклической болью в груди, которая может быть как проявлением различных видов мастопатии, так и выставляться как самостоятельный диагноз.
Чтобы понять причины боли, хотелось бы напомнить об анатомическом строении молочной железы. Если постараться упростить, то молочная железа похожа на поперечный срез апельсина, где мякоть представляет из себя железистые дольки, перемежающиеся жировой тканью, разделенные связками Купера - соединительнотканными волокнами, похожими на септы цитрусовых. Т.е., молочная железа это многокомпонентое образование.
Чаще всего жалобы на боли в молочной железе появляются в конце менструального цикла, на 22-24 день цикла. Напомню, что менструальный цикл отсчитывается от первого дня предыдущей менструации до первого дня последующей.
Такая мастодиния связана с функцией яичников и рассматриваться она должна только совместно с общим состоянием женской репродуктивной системы.
Дело в том, что при нормальном функционировании яичников в меструальном цикле существует чередование секреции гормонов яичников, т.е. в начале менструального цикла превалирует секреция эстрогенов, а во второй фазе - гестагенов (прогестерона).
Если во второй фазе секретируется достаточно прогестерона, если в молочной железе правильно работают рецепторы к нему и если в печени происходит утилизация всех продуктов метаболизма организма в целом и гормонов в частности, то молочные железы могут только незначительно нагрубать накануне менструации, что не вызывает неприятных ощущений у женщины.
Но, к сожалению, все эти “если” крайне редко совпадают, именно поэтому большинство женщин страдают от тех или иных проявлений мастодинии, но крайне редко обращаются за помощью.
На сегодняшний день, общепринятой считается точка зрения, что мастодиния вызвана задержкой жидкости, отеком, перерастяжением куперовых связок и последующим сдавлением нервных окончаний.
Прогестерон как раз и способствует регуляции водного обмена, а при дефиците прогестерона в организме происходит задержка ионов натрия, задержка жидкости, увеличение объема молочной железы и массы тела в целом.
То есть циклическая боль в груди (мастодиния) - это не изолированное заболевание, это проявление гормонального дисбаланса и, встречается она у пациенток с высоким уровнем эстрогена.
Также очень часто приходится слышать о мастодинии от пациенток принимающих КОК. Здесь механизмы возникновения болевого синдрома такие же, как и описанные выше, только являются они частью нормального адаптационного периода.
При назначении КОК организм перестраивается с синтеза собственных гормонов на получение аналогичных веществ извне и поэтому первые 3 месяца приема КОК отводятся на “привыкание“ организма к новому порядку работы. Если спустя 1-3 месяца жалобы на мастодинию сохраняются, лучше подобрать другой препарат для контрацепции.
Формат данной статьи не позволяет подробно рассказать о всех “за” и “против” гормональной контрацепции, но самое основное - это следующие принципы её применения:
Оральные контрацептивы назначаются только врачом-гинекологом.
Для оптимального подбора КОК гинеколог должен назначить женщине обследование, включающее в себя гормональный статус, биохимический анализ крови, коагулограмму, УЗИ органов малого таза и молочных желез, обследование шейки матки.
Прием КОК должен происходить строго под контролем врача-гинеколога. Обычно назначается контроль через 3 месяца после начала терапии, затем каждые 6 месяцев.
Таким образом, очевидным является тот факт, что женщина с жалобами на боли в молочной железе должна обратиться в первую очередь за помощью к гинекологу, для более быстрого и точного поиска причин данной патологии, и лишь врач-гинеколог будет направлять к онкологу-маммологу.
Добрый день. Меня зовут Александр Витальевич Маслов, я онколог-маммолог клиники Скандинавия. Сегодня мы побеседуем о мастопатиях. Это самая большая проблема молочных желез, с которой сталкивается если уж не каждая женщина, то каждая вторая – точно.
Поговорим о причинах мастопатии. Помимо заболеваний печени и щитовидной железы, которые очень эндемичны для нашего региона, важной основополагающей проблемой являются гинекологические заболевания, которые отражаются на здоровье молочных желез. О причинах патологий молочных желез я объясню, может быть, немного цинично, но каждый человек поймет. Природа задумала организм женщины совсем не так, как мы его используем благодаря благам цивилизации. Предполагается, что женщина родилась, и как только стала половозрелой в 12-14 лет, она должна начать рожать и нарожать кучу детей для того, чтобы 3-4 из них дожили до взрослого возраста. Мы, к счастью, живем в 21 веке. Нам не нужно рожать 18 потомков, чтобы из них какое-то количество только дожили до взрослого возраста, мы можем рассчитывать, что все наше потомство будет жить долго и счастливо. И сами мы можем жить не по 40 лет, не по 35 лет, а по 80 лет. Но за все приходится платить.
Каждый цикл у женщины – это выделение огромного количества гормонов. Метаболиты эстрогенов, которые выделяются во время менструации, они действуют на ткань молочной железы. Ткань молочной железы становится более грубая, мелкие протоки не выдерживают и превращаются в кисты. Так мы подошли, что же такое фиброзно-кистозная мастопатия. Это именно огрубление железистой ткани и возникновение кист из мелких протоков самой железы.
Диагностика и симптомы. Вы можете вообще ничего не ощущать. Можете ощущать только боли перед менструациями. Можете найти у себя какое-то образование. Но все это неважно, потому что вы должны знать, что каждая женщина с 25 лет обязательно должна делать УЗИ молочных желез. Считается, что после 40 лет нужно выполнять еще и мамограмму раз в 2 года, а после 50-ти выполнять ее ежегодно. Но это индивидуально и зависит от того, насколько железистая ткань выражена после 50-ти, после 40 лет. Это все решит ваш маммолог или гинеколог. Ультразвуковое исследование молочных желез нужно выполнять 1 раз в год, если нет показаний делать его чаще. Нужно приходить с этим исследованием к своему гинекологу, которого вы посещаете не реже раза в год. Если для этого есть показания, он отправляет вас к маммологу на лечение или дополнительную диагностику. В сложных случаях дополнить исследования молочной железы можно великолепным способом МРТ молочных желез. Но это показано не всем, а только в определенных случаях. Допустим, у вас выявили какое-то новообразование молочной железы, предположим, кисту. Врач маммолог может предложить вам тонкоигольную биопсию под контролем УЗИ. Это прекрасный способ, он недорогой, быстрый, простой, достаточно безболезненный, благодаря которому мы возьмем жидкость из кисты. Если она достаточно большая, чтобы исследовать ее цитологически, чтобы убедиться что там нет никаких атипичных клеток, пролиферации нехорошей. И лечебный, потому что в половине случаев стенки кисты спадаются, она слипается, и больше никогда мы о ней не вспоминаем.
Для таких новообразований как фиброаденома или состояний как локализованный фиброаденоматоз, или подозрение на рак молочной железы, ваш маммолог может вам предложить помимо тонкоигольной биопсии еще и трепанобиопсию. Чуть более внушительное вмешательство. Исследование гораздо более серьезное. То есть, не цитологическое, а гистологическое. Когда берется кусочек ткани из этого образования и исследуется в патоморфологической лаборатории. Вот там уж можете быть уверенной, что вам точно скажут, что это за образование у вас.
Терапия мастопатии проводится одновременно и гинекологом и маммологом. Потому что гинеколог назначает гормональные препараты, которых не нужно бояться, их сейчас широкий достаточно спектр. Если вам не подошел один препарат, не нужно его просто бросать. Нужно отказаться от его приема и снова придти на прием к гинекологу, чтобы он назначил вам что-то другое. Как шутят у нас: «хороший гинеколог всегда найдет какой гормон женщине назначить». Маммолог может использовать и гомеопатические препараты, и современные БАДы, которых тоже не надо бояться. Вменяемый врач назначает только хорошие биологически активные добавки к вашей пище.
Хирургическое лечение применяется при прогрессирующих фиброаденомах, при толстостенных кистах или кистах с пролиферацией. При значительном подозрении на рак молочной железы. Благодаря современным подходам, хорошим шовным материалам и инструментарию, сейчас все выполняется достаточно косметично, многие девушки через некоторое время даже не вспоминают, что у них была операция. Настолько хороший выраженный косметический эффект.
Почти каждый прием спрашивают о профилактике, что же нужно делать, чтобы не было мастопатии или рака молочной железы. Во-первых, дорогие девушки, не реже раза в год надо ходить к своему гинекологу. Начиная с 25 лет делать один раз в год УЗИ молочных желез, употреблять достаточное количество йода в пищу, ну и вообще, здоровый образ жизни, здоровое питание – и ничего не бойтесь.
По поводу родов. 18 детей, конечно, рожать не нужно. Но помните, что вынашивание, деторождение и грудное вскармливание один раз и навсегда перестраивают архитектонику эпителия протоков желез, что значительно снижает риск развития рака молочной железы.
Дата публикации: 07.10.16
Рак молочной железы — это злокачественная опухоль, возникающая из клеток молочной железы, которая локально растет в молочной железе и распространяется на лимфатические узлы и внутренние органы (например, легкие, печень, кости и головной мозг). Рак молочной железы является наиболее частым злокачественным новообразованием у женщин. На его долю приходится примерно 23% всех случаев рака у женщин и примерно 14% смертей от этого. По оценкам, ежегодно у 1,5 миллиона женщин во всем мире диагностируется рак молочной железы, и около 400 000 из них умирают.Это наиболее распространенное злокачественное новообразование среди женщин высокоцивилизованных стран, таких как США, Канада, Австралия и страны Западной Европы. Самая низкая заболеваемость раком молочной железы зафиксирована в Южной Азии и Африке. Рак молочной железы, являющийся одним из самых частых злокачественных новообразований у женщин, у мужчин встречается редко.
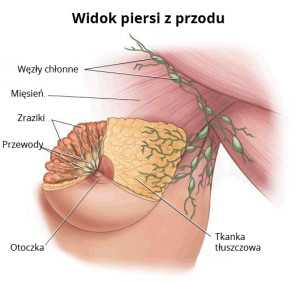
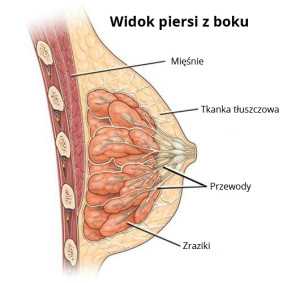
Женская грудь состоит из 15-20 долек (долей), которые представляют собой правильно сложные альвеолярные железы, вырабатывающие грудное молоко.От каждой дольки отходит лечебный проток, по которому женское молоко выделяется в млечный синус, а затем за пределы соска. Дольки и протоки выстланы клетками, из которых может развиться рак. Молочная железа, состоящая из долек и протоков, окружена жировой, мышечной и фиброзной тканью. Большинство случаев рака молочной железы происходит из протоков (протоковая карцинома), гораздо меньше — из долек (дольковая карцинома). Относительно редко рак молочной железы может также развиться из других тканей, входящих в состав молочной железы (например,саркомы мышечной ткани).
Наиболее частой локализацией метастазов рака молочной железы в лимфатическую систему являются подмышечные лимфатические узлы на стороне поражения. Вторыми по частоте поражения являются загрудинные лимфатические узлы (узлы внутренней грудной цепи). Третьей группой, в которой могут локализоваться метастазы, являются надключичные и значительно реже подключичные узлы.
Причины рака молочной железы до сих пор неизвестны, но известно множество факторов, повышающих риск его развития.
Рак молочной железы чаще всего встречается у женщин. Из ста новых случаев рака молочной железы один приходится на мужчину.
Возраст считается наиболее важным фактором риска. Риск развития рака молочной железы у обоих полов увеличивается с возрастом. Среди женщин до 45 лет встречается редко, а большинство случаев встречается у женщин старше 50 лет (примерно 80%).
Около 5-10% случаев рака молочной железы являются наследственными, остальные возникают в результате спонтанных мутаций (изменений генов) на протяжении всей жизни.Вероятность развития рака молочной железы у женщин увеличивается с увеличением числа ближайших родственников (матери, сестры, дочери), страдающих этим раком, особенно в молодом возрасте. Семейная встречаемость рака молочной железы до сих пор не считалась синонимом наследственной отягощенности, а скорее была связана со схожим образом жизни у родственников. Пока еще не известны все гены, мутации которых могут привести к этому раку. Модель мультигенной предрасположенности к генетически детерминированному раку молочной железы предполагает, что сосуществование нескольких генов, имеющих второстепенное значение в формировании рака, и влияние специфических факторов окружающей среды могут повышать риск развития рака.
Самым надежным критерием наследственного рака молочной железы является наличие мутаций в генах-супрессорах BRCA1, и BRCA2. Мутация этих генов вызывает синдром высокой предрасположенности к наследственному раку молочной железы. У женщин с мутацией гена BRCA пожизненный риск рака молочной железы составляет 80%, а риск рака яичников — 30%. Другие виды рака также встречаются в семьях с наследственным раком молочной железы (например, рак яичников, толстой кишки, матки, предстательной железы, поджелудочной железы).
Другими генами, мутация которых может увеличить риск рака молочной железы, являются следующие гены: ATP, BRIP1, TP3, CHEK и PTEN.
Генетические тесты: Показанием к проведению генетических тестов на мутации в генах BRCA1/2 чаще всего является 10% и более вероятность их возникновения.
Репродуктивные факторы
Другим фактором, повышающим риск рака молочной железы, является ранний возраст первой менструации и поздний возраст последней менструации, т.е. факторы, увеличивающие воздействие на развивающуюся железистую ткань гормонов яичников (эстрогены и прогестерон – женский гормон).Чем дольше время воздействия, тем выше риск заболевания. Еще одним репродуктивным фактором, повышающим риск развития рака молочной железы, является возраст первой доношенной беременности. Рождение первого ребенка влияет на окончательное формирование эпителия молочной железы, что снижает риск развития рака молочной железы. У женщин, которые не рожали или имели первую доношенную беременность после 30 лет, риск развития заболевания в два раза выше, чем у тех, кто имел беременность до 20 лет. Наибольшее повышение риска касается женщин с первой доношенной беременностью после 35 лет.возраст. В этой группе он даже выше, чем у нерожавших женщин. Роль грудного вскармливания до сих пор остается дискуссионной. Некоторые авторы считают, что он обладает защитным действием против рака молочной железы.
Другими факторами, увеличивающими риск рака молочной железы, являются использование оральных контрацептивов и заместительной гормональной терапии.
Влияние образа жизни на риск развития рака молочной железы трудно четко определить.Результаты исследований указывают на связь с чрезмерным потреблением жиров и избыточным весом, а также с повышенным риском рака молочной железы. Употребление алкоголя также увеличивает риск рака молочной железы и не зависит от типа употребляемого алкоголя. Однако не было доказано, что курение влияет на риск рака молочной железы.
Другим фактором риска развития рака молочной железы, связанным со здоровьем, является перенесенный рак молочной железы, который более чем в три раза увеличивает риск развития других видов рака молочной железы.Другие виды рака с историей повышенного риска рака молочной железы включают рак яичников и рак эндометрия.
Некоторые доброкачественные образования в молочной железе с наличием атипичной гиперплазии, например гиперплазия протоков атипичная и гиперплазия дольчатая атипичная (ADH - атипичная) развития рака молочной железы.
Женщины с так называемойплотная железистая ткань имеют больший риск развития рака молочной железы.
Ионизирующее излучение
Ионизирующее излучение также может незначительно повышать риск рака молочной железы (например, у женщин, перенесших лимфому Ходжкина в молодости).
Клинические симптомы рака молочной железы зависят от его стадии. В начальной стадии рак молочной железы протекает бессимптомно. Обычно это определяется случайно как твердый комок в груди, который можно ощутить на ощупь.В последние годы, благодаря использованию и распространению методов визуализации молочной железы, рак молочной железы диагностируется на досимптомной стадии. У большинства больных раком молочной железы первым симптомом является безболезненная опухоль, расположенная в верхненаружном квадранте (верхнелатеральной части молочной железы) (около 35% случаев), реже всего в нижневнутренней (нижнемедиальной части) ( примерно 5% случаев). Чаще локализация первичного очага слева. Такое расположение опухолей обусловлено распространением железистой ткани в молочной железе.Выделения из соска вызывают беспокойство, если они сопровождают узелок в соске или периапиллярной области. Другие симптомы рака молочной железы включают асимметрию соска, втяжение соска, изъязвление соска или кожи груди, дополнительные шишки в этой области, боль без видимой причины, небольшое утолщение кожи, изображение апельсиновой корки (разрыв связок). , зуд или жжение соска. Развивающийся рак во многих случаях сопровождается увеличением подмышечных лимфатических узлов на стороне пораженной молочной железы, а в более поздних стадиях — увеличением шейно-надключичных узлов.Симптомы так называемого Воспалительный рак молочной железы представляет собой быстро нарастающий отек кожи в сочетании с ее покраснением, чрезмерным жаром и болью. У 5-10% больных рак диагностируют в генерализованной стадии, чаще всего метастазы в легкие, печень, кости и головной мозг.
Стадии
Стадия оценивается на основе классификации TNM, разработанной Международным противораковым союзом (UICC). Признак Т означает первичную опухоль, ее размер и локализацию, признак N - регионарные лимфатические узлы, размер метастаза в узле и количество узлов с метастазами, признак М - имеются ли метастазы в отдаленные органы.С учетом индивидуальных особенностей получаем уровень продвижения, традиционно имеющий цифры от 0 до IV. Классификация может основываться на клиническом обследовании (клиническая классификация) или на микроскопическом исследовании (патологическая классификация). Можно выделить две категории пациентов: пациенты, получающие лечение с целью выздоровления (ранняя стадия или местное прогрессирование), и пациенты, получающие паллиативную помощь (только для облегчения симптомов, а не для лечения) с метастазами в отдаленные органы на момент постановки диагноза.
Всегда консультируйтесь со своим лечащим врачом для полного понимания классификации и устранения любых сомнений.
Для рака молочной железы общепринята микроскопическая классификация Всемирной организации здравоохранения. Наиболее общее деление на преинвазивный (неметастатический) (внутрипротоковый) и инвазивный рак молочной железы (метастатически угрожающий).
Она получает все большее признание после распространения маммографического скрининга.В зависимости от структуры гиперплазии можно выделить следующие подгруппы протоковой преинвазивной карциномы:
● солидная,
● объемная,
● микротубулярная,
● папиллярная.
Также важны степень аномалии яичка и наличие некроза. Соответственно выделяют три степени злокачественности: низкую, среднюю и высокую.
Имеет мономорфное (однородное) изображение клеток и выявляется случайно при диагностических исследованиях других новообразований.Обнаружение LCIS не влияет на решение о лечении.
Это наиболее распространенная форма рака, которая подвержена риску метастазирования у женщин и составляет 65-80% всех случаев рака молочной железы. Почти всегда частично сопровождается наличием DCIS. Инфильтративная (инвазивная) протоковая карцинома характеризуется большим разнообразием опухолевых клеток и наличием тубулярных или железистых структур. При инфильтративной протоковой карциноме определяют степень гистологической злокачественности.Есть три уровня: низкий, средний и высокий.
Это второй наиболее распространенный микроскопический тип, на который приходится 10-20% всех случаев рака молочной железы у женщин.
Другие микроскопические подтипы инфильтрирующего рака молочной железы встречаются гораздо реже, составляя примерно 5% случаев. Это:
● тубулярная карцинома,
● медуллярная карцинома,
● муцинозная карцинома,
● плоскоклеточная карцинома.
При болезни Педжета изменения в соске и вокруг него напоминают экзему: сосок краснеет, зудит, иногда покрывается корками.Важной микроскопической особенностью является наличие клеток Педжета.
Встречается относительно редко (1-2% всех случаев). Характеризуется неблагоприятным прогнозом, припухлостью и болью в груди, покраснением кожи, лихорадкой и повышенным количеством лейкоцитов. У некоторых больных при осмотре на ощупь опухоль не обнаруживается. Инфильтраты протоковой карциномы обычно обнаруживаются микроскопически.
К ним относятся: злокачественная листовидная опухоль, саркома сосудов, липосаркома, фибросаркома и рабдомиосаркома.
Молочная железа также может быть местом метастатических изменений при других видах рака. Чаще всего метастазы в молочные железы образуются при меланоме, раке репродуктивного органа и желудочно-кишечного тракта.
Неопластическая ткань рака молочной железы у женщин сильно экспрессируется стероидными рецепторами. Рецепторы эстрогена присутствуют у 80% больных раком молочной железы, рецепторы прогестагена у 70-40%. Определение состояния стероидных рецепторов основано на интерпретации иммуногистохимического окрашивания ядер клеток рака молочной железы.Согласно последним рекомендациям, опухоли с любой экспрессией стероидных рецепторов считаются гормоночувствительными.
Определяется на основании гистологической структуры или степени ядерной атипии. В большинстве случаев рака молочной железы степень дифференцировки является одним из наиболее важных показателей прогноза; это не имеет значения при лобулярных и медуллярных карциномах.
Молекулярная классификация
Теперь также есть новая молекулярная классификация.Классическая морфологическая классификация рака молочной железы основана на микроскопическом изображении новообразования, которое, однако, не в полной мере отражает характер новообразования в отношении течения заболевания и ответа на лечение. Рак молочной железы со сходной морфологической картиной может различаться по течению. В настоящее время можно предположить, что термин «рак молочной железы» является прежде всего локализационным названием, но может обозначать заболевания с различным течением, прогнозом и реакцией на лечение.
На основе молекулярных признаков различают следующие типы рака молочной железы:
● люминальный А – присутствуют рецепторы эстрогена, «ресиверы женских гормонов»,
● люминальный В – прогноз хуже, чем люминальный тип А, рак менее дифференцированный , менее частое появление гормональных рецепторов,
● HER2 – большинство раков с амплификации (множественные копии) HER2 ,
гена ● базальные – большинство (60%) без экспрессии гормональных рецепторов и HER2 «тройной негатив».Худший.
Диагностика
Основой диагностики рака молочной железы, как и любого другого рака, является
микроскопическое исследование. К наиболее важным методам, дополняющим микроскопическое исследование, относятся:
● история болезни,
● медицинское обследование,
● маммография (ММ),
● УЗИ (УЗИ),
● магнитно-резонансная (МР) маммография,
● тонкоигольная аспирация (ВАС) – забор клеток тонкой иглой для микроскопического исследования,
● грубоигольная биопсия – забор тонкого среза опухолевой ткани для микроскопического исследования более толстой иглой,
,
● хирургическое иссечение опухоли,
● исследование клеток секрета из соска.
Для оценки степени распространения и подозрения на метастазы в отдаленные органы проводятся следующие исследования:
● рентгенография органов грудной клетки,
● компьютерная томография органов грудной клетки,
● УЗИ брюшной полости,
● брюшная компьютерная томография,
● компьютерная томография головного мозга,
● сцинтиграфия костей (исследование костей с радиоактивными элементами с целью поиска метастазов),
● позитронно-эмиссионная томография (ПЭТ) (специальное исследование с радиоактивными элементами для выявления даже очень небольшие скопления раковых клеток в организме).
Дополнительные обследования включают полный гинекологический осмотр, анализ крови и биохимические исследования почек и печени. Онкомаркеры (особые показатели в анализе крови, связанные с раком) не имеют отношения к диагностике рака молочной железы.
Лечение злокачественных новообразований можно разделить по:
● способу воздействия на организм местным и системным (общим) лечением,
● моменту, когда системное лечение применяется к предоперационному и послеоперационному лечению,
● Цель терапии: радикальное и симптоматическое лечение.
Целью местного лечения является удаление опухоли без воздействия на остальную часть тела. Местные методы лечения включают хирургическое вмешательство и лучевую терапию. Цель системного лечения – воздействовать на все клетки организма. Системные методы лечения включают химиотерапию, гормональную терапию и таргетную терапию, которые можно вводить перорально или вводить непосредственно в кровоток.
Начальное лечение используется перед местным лечением (хирургическим вмешательством, лучевой терапией) с целью уменьшения опухолевой массы и уничтожения возможных микрометастаз.Адъювантная (вспомогательная) терапия проводится после местного лечения для уничтожения микрометастазов. Как лучевая терапия, так и химиотерапия, а также гормональная терапия могут быть предварительным и адъювантным лечением рака молочной железы.
Целью радикального лечения является излечение пациента. Паллиативное лечение направлено на продление выживаемости и улучшение качества жизни (без намерения полностью излечить болезнь). Симптоматическое лечение направлено на улучшение качества жизни (лишь на облегчение симптомов заболевания).
Хирургическое лечение является краеугольным камнем лечения рака молочной железы. Хирургическое лечение применяют преимущественно на ранних стадиях прогрессирования. В течение многих лет хирургическое лечение рака молочной железы становилось все менее агрессивным. Все чаще используются менее инвазивные методы, воздействующие как на молочные железы, так и на лимфатические узлы. При лечении первичной опухоли используют органосохраняющий метод, а в случае лимфатических узлов – метод удаления сигнальных лимфатических узлов (см. ниже).
Показан во всех случаях, когда нет противопоказаний к данному виду лечения. Он состоит из 2-х этапов: удаление опухоли с соответствующим краем и дополнительная лучевая терапия. Если пациенту предстоит химиотерапия, лучевую терапию начинают после завершения химиотерапии. Степень удаления опухоли и окружающих тканей зависит от размера и расположения опухоли и других факторов. Послеоперационное ложе помечают металлическими зажимами, чтобы помочь определить местонахождение опухоли перед лучевой терапией.
Удаление опухоли с отступом от здоровой ткани на 1 см.
Коническое иссечение ареоло-сосочкового комплекса
Широкое удаление первичной опухоли. Процедура заключается в удалении ареолы-соска и опухоли вместе с запасом не менее 1 см между здоровыми тканями.
Простая ампутация молочной железы с биопсией сигнального узла (см. ниже).
Эта процедура заключается в удалении всей молочной железы вместе с фасцией большой грудной мышцы вместе с ареоло-сосковым комплексом.
Подкожная ампутация
Это форма простой ампутации молочной железы, при которой удаляется железистая ткань, оставляя кожу, ареолу и сам сосок.
Заключается в удалении молочной железы с большой грудной фасцией и подмышечными лимфатическими узлами в одном тканевом блоке без рассечения малой грудной мышцы.
Заключается в удалении молочной железы вместе с фасцией грудной мышцы в одном блоке с подмышечными лимфатическими узлами от пересечения малой грудной мышцы. Сегодня этот метод используется редко.
Заключается в ампутации молочной железы с лимфатическими узлами в подмышечной впадине и дополнительно в иссечении большой грудной мышцы. В результате проведенных исследований установлено, что удаление грудной мышцы не влияет на выживаемость пациентов, но связано с гораздо большим количеством осложнений и ухудшением качества жизни пациентов.Этот метод, популярный в прошлом, сейчас используется очень редко.
Подмышечная лимфаденэктомия (удаление подмышечных лимфатических узлов)
Стандартно используется у пациентов с подозрением на метастазы в подмышечные лимфатические узлы.
Используется при исследовании больных без метастазов в подмышечные лимфатические узлы. Этот метод включает удаление лимфатического узла, который собирает лимфу (жидкость, содержащую лейкоциты, в основном ответственные за иммунитет) из области опухоли.Его определяют с помощью синего красителя и радиоактивного индикатора.
*
Выбор между органосохраняющим лечением и ампутацией молочной железы зависит от размера опухоли, соотношения размера опухоли к размеру груди, наличия противопоказаний к лучевой терапии, предпочтений пациентки, наличия очагов поражения во многих разных местах наличие мутации гена BRCA .
Может быть одномоментным или отсроченным.Осуществляется с использованием собственных тканей или силиконового имплантата.
Лучевая терапия является вторым методом местного лечения больных раком молочной железы. Применяется при всех стадиях рака, как в ранних случаях, так и при лечении отдаленных метастазов. Он используется в качестве постоянного компонента консервирующего лечения рака молочной железы после удаления опухоли. После ампутации молочной железы послеоперационная лучевая терапия снижает количество местных рецидивов и увеличивает вероятность долгосрочного выживания.В тех случаях, когда прогрессирование рака или общее состояние больной не позволяет провести оперативное лечение, лучевая терапия является единственным местным методом лечения рака молочной железы. При метастазах во внутренние органы применяется как симптоматическое лечение.
Лучевую терапию применяют в виде внешнего пучка облучения (лучевая терапия) и в виде внутритканевой лучевой терапии (брахитерапия).
Также известная как внешняя лучевая терапия, это наиболее распространенная форма лучевой терапии у женщин с раком молочной железы.Пучок излучения создается устройством, называемым ускорителем, которое размещается в комнате с пациентом. Область облучения всегда должна включать грудную стенку и, в особых случаях, узловую область. Целесообразность облучения подмышечной впадины вызывает споры, поскольку вероятность рецидива в этой области низкая, а риск отека руки после сочетания операции и лучевой терапии высок. В настоящее время от рутинного облучения подмышечной впадины все чаще отказываются, за исключением случаев высокого риска рецидива в этой области (большое количество метастазов в подмышечные лимфатические узлы, массивная инфильтрация через капсулу лимфатических узлов).Показания к облучению узловых областей аналогичны у пациентов, получавших экономное лечение, и у пациентов после мастэктомии.
У больных после щадящего лечения наружным пучком доза облучения может быть увеличена только на область очага опухоли.
Чаще всего используется 5 дней в неделю (с понедельника по пятницу) в течение 5-6 недель.
Это метод облучения, при котором общее время облучения сокращается за счет увеличения суточной дозы.Чаще всего он длится 3 недели.
Новый вид лечения - лучевая терапия, заключающаяся в однократном применении высокой дозы в операционной перед ушиванием раны после удаления опухоли.
Он заключается в облучении только части молочной железы, а не всей молочной железы, при сокращении общего времени облучения. Пока этот метод не используется рутинно.
Также известно как внутреннее облучение; заключается во внутриполостном или внутриполостном облучении.Этот метод чаще всего применяют после щадящего лечения рака молочной железы с целью увеличения дозы на область ложа опухоли в дополнение к облучению всей молочной железы внешним пучком.
Это системное (общее) лечение, заключающееся в введении цитостатических препаратов, задачей которых является уничтожение раковых клеток по всему телу. Его можно принимать внутрь в виде таблеток или в виде внутривенных вливаний («капель») непосредственно в кровоток.Лечение химиотерапией часто длится несколько месяцев.
Применяется после операции; Его цель – уничтожить микроочаги бессимптомного рака, которые не видны в доступных диагностических тестах. Его применение после органосохраняющего лечения или после мастэктомии снижает количество отдаленных рецидивов и продлевает выживаемость.
Применяется перед операцией для уменьшения размера опухоли.Применяются те же виды цитостатиков, что и при послеоперационной химиотерапии.
Применяется у пациентов, у которых операция невозможна из-за запущенного заболевания (местно-распространенный рак молочной железы, генерализованный рак молочной железы).
При лечении рака молочной железы используют многие цитостатические препараты с различными режимами дозирования. Химиотерапия проводится циклами, которые могут длиться от 21 до 28 дней, в зависимости от режима.Количество циклов колеблется от 4 до 6.
Является формой системного (общего) лечения. Рак молочной железы — это рак, который стимулируется эстрогенами (женскими половыми гормонами). Гормональное лечение рака молочной железы заключается, прежде всего, в устранении источников выработки эстрогенов или уменьшении их влияния на опухолевую ткань. В связи с высоким процентом опухолей, содержащих стероидные рецепторы («рецепторы половых гормонов») у женщин с раком молочной железы, имеются веские аргументы в пользу применения гормонотерапии как до, так и после хирургического вмешательства, а также на поздних стадиях заболевания.Основным его преимуществом является относительно низкая токсичность, что позволяет использовать этот метод и у пациентов пожилого возраста. В отличие от химиотерапии, гормональную терапию можно безопасно сочетать с одновременным облучением. В настоящее время основным критерием для введения гормонотерапии является чувствительность опухоли, т. е. наличие в опухолевой ткани стероидных рецепторов.
Применяется после операции; Его цель — затормозить рост микроочагов рака, которые не видны в доступных диагностических тестах.Его использование после органосохраняющего лечения рака молочной железы или после мастэктомии снижает количество отдаленных рецидивов и продлевает выживаемость. В настоящее время рекомендуется 5-летний период адъювантной гормональной терапии.
Применяется перед операцией для уменьшения размеров опухоли.
Применяется у пациентов, у которых операция невозможна из-за прогрессирования заболевания (местно-распространенный рак молочной железы, генерализованный рак молочной железы).В данной клинической ситуации гормональная терапия применяется до тех пор, пока опухоль не прогрессирует.
Эффект ингибирования роста опухолевых клеток может быть получен путем:
● ингибирования стероидных рецепторов эстрогенов и прогестагенов (женских половых гормонов) на поверхности опухолевой клетки (лекарственные препараты: тамоксифен, фулвестран),
● ингибирование половых стероидных гормонов в яичниках путем фармакологического (гозерелин) или хирургического удаления яичников,
● ингибирование превращения гормонов надпочечников в эстрогены в тканях организма (анастрозол, летрозол),
препараты, используемые в гормональной терапии:
● тамоксифен (при раннем и позднем раке молочной железы),
● анастрозол летрозол (при раннем и позднем раке молочной железы),
● гозерелин, лейпрорелин (при раннем и позднем раке молочной железы),
● фулвестрант (у женщин в постменопаузе при распространенном раке молочной железы),
● мегестрола ацетат (у женщин в постменопаузе при распространенном раке молочной железы).
Это форма системного (общего) лечения. Применяется при наличии большого количества рецепторов HER2 на поверхности опухоли (повышенное присутствие белка HER2 на поверхности) или мутации в гене HER2 (повышенное количество гена HER2, ответственного за повышенное присутствие белок HER2 на поверхности опухолевых клеток). Он используется не только на ранних стадиях продвижения. Применяется в качестве послеоперационного лечения, за исключением очень ранних стадий (диаметр опухоли менее 1 см) и при распространенном раке молочной железы (в случаях генерализованного рака молочной железы).При раннем раке молочной железы лечение транстузумабом занимает один год. При распространенном раке молочной железы таргетная терапия может применяться в сочетании с химиотерапией, а после окончания химиотерапии ее продолжают до прогрессирования рака.
● транстузумаб – при раннем и распространенном раке молочной железы,
● лапатиниб – при распространенном раке молочной железы,
● бевацизумаб – при распространенном раке молочной железы, в настоящее время не используется в качестве стандарта в Польше.
Эти препараты можно вводить внутривенно и перорально.
Применяются при паллиативном лечении метастазов в кости в случае:
● резкого повышения концентрации кальция в сыворотке крови с полиорганными симптомами,
● множественных метастазов в кости, разрушающих кость , с болью. Эти препараты можно вводить перорально и внутривенно. В случае внезапного повышения уровня кальция препарат вводят внутривенно для быстрого снижения повышенного уровня кальция, опасного для жизни.
Препараты, относящиеся к группе бисфосфонатов:
● клодронат,
● памидронат,
● золендроновая кислота.
Деносумаб
Используется для паллиативного лечения костных метастазов. Предотвращает переломы костей. Его вводят под кожу каждые 4 недели.
Реабилитация является очень важной частью лечения больных раком молочной железы. Объем и интенсивность реабилитации зависят от прогрессирования заболевания и применяемого лечения.После оперативного лечения больные реабилитируются с первых дней после операции. Со временем интенсивность упражнений увеличивается. Чтобы оставаться в хорошей физической и психической форме, послеоперационные женщины должны выполнять рекомендуемые упражнения на протяжении всей жизни. Очень важным элементом реабилитации после операции является получение правильно подобранного протеза молочной железы.
Больным раком молочной железы рекомендуется психофизическая реабилитация как во время, так и после лечения.Целью психофизической реабилитации является уменьшение последствий лечения в физической и психической сфере, а также физической, психической, социальной и профессиональной дезадаптации, вызванной болезнью или лечением.
Реабилитация включает профилактические мероприятия, такие как профилактика лимфатического отека (отек оперируемой стороны верхней конечности, вызванный повреждением лимфатических сосудов) или антикоагулянтная терапия, а также восстановительные процедуры. Он также включает психологическую профилактику, направленную на борьбу со страхом травм, разрушения семьи, физических страданий и смерти, а также с чувством неполноценности.
Для некоторых больных раком молочной железы участие в группах поддержки, таких как Федерация ассоциаций «амазонок», является большим подспорьем. Это немедицинская организация самопомощи, которая оказывает психологическую поддержку и практическую помощь женщинам, страдающим раком молочной железы.
Профилактика
Возможности первичной профилактики, т.е. мероприятий по предупреждению рака молочной железы, невелики, поэтому вторичная профилактика играет большую роль в раннем выявлении.
Условием эффективности профилактических (скрининговых) исследований является их массовость, продолжительность и высокое качество. Медицинские последствия профилактических осмотров проявляются только через много лет, а влияние этих мероприятий на показатели смертности может быть заметно при условии массового участия. Результаты исследований с участием большого числа женщин подтвердили эффективность регулярно повторного маммографического скрининга в снижении смертности от рака молочной железы.Опыт многих стран показывает, что раннее начало популяционной диагностики и лечения рака молочной железы позволяет снизить смертность на 20-30%. Такой эффект может быть достигнут только при массовом повторяющемся характере скрининговых тестов, проводимых в соответствующей возрастной группе. Рекомендации по скринингу рака молочной железы сильно различаются. Программа скрининга должна быть адаптирована к потребностям и возможностям каждой страны в отдельности.
В Европе женщинам в возрасте 50-69 лет рекомендуется проходить маммографию и проходить скрининговый тест каждые 2-3 года.Нецелесообразно проводить тест у молодых женщин из-за более низкой заболеваемости раком и меньшей читабельности маммографии из-за строения молочной железы в этой возрастной группе.
Никакие другие диагностические тесты не рекомендуются для профилактики рака молочной железы.
В Польше рекомендуется ввести профилактическую маммографию женщинам в возрасте 50-69 лет и проводить обследование каждые 2 года.
Женщины из группы высокого и высокого риска рака молочной железы должны находиться под наблюдением генетико-онкологического диспансера.Основной целью в этой группе является как можно более раннее обнаружение новообразования.
Уход за семьями с высоким генетическим риском включает фармакологическую и хирургическую профилактику и скрининг.
Фармакологическая гормональная профилактика с применением тамоксифена в течение 5 лет снижает риск рака молочной железы вдвое. Возможность применения тамоксифена снижает риск нежелательных эффектов.
Удаление яичников снижает риск развития рака яичников и молочной железы на 80-95% и 50% соответственно (выполняется до наступления менопаузы).Возраст и тип операции определяются индивидуально.
Профилактическая мастэктомия с сохранением соска касается носителей мутации BRCA1/2 гена и обычно проводится женщинам в возрасте 40-50 лет.
Магнитно-резонансная томография (МРТ) рекомендуется всем женщинам с риском развития рака молочной железы не менее 20%. Чувствительность маммографии у носителей мутации гена BRCA1 низкая из-за высокой плотности железистой ткани.
Женщинам от 35 лет рекомендуется проводить ультразвуковое исследование с применением вагинального датчика и определением концентрации онкомаркера (показатель, предполагающий наличие клеток рака яичников) Са125 с интервалом 6 мес.
Эти женщины подлежат:
● самообследованию молочных желез 1 раз в месяц после менструации и 1-2 раза в год врачом,
● ежегодным маммографическим и/или ультразвуковым исследованиям у женщин в возрасте 25-30 лет, в зависимости от телосложения груди. Носительницам мутации гена BRCA1 , в возрасте 25-60 лет рекомендуется проводить МРТ молочных желез 1 раз в год, а в промежутках между маммографией или УЗИ молочных желез,
● обследование, направленное на более раннее выявление яичников и рак эндометрия (Ca125, гинекологический осмотр и вагинальное ультразвуковое исследование).
Рак молочной железы у беременных
Рак молочной железы у беременных определяется как новообразование, диагностированное во время беременности, в первый год после ее завершения или в период грудного вскармливания. Подсчитано, что сосуществующий рак молочной железы встречается в 1 из 10 000 беременностей и является вторым раком, диагностированным во время беременности после рака шейки матки. Заболеваемость раком молочной железы во время беременности увеличивается из-за тенденции к более позднему материнству.
Рак молочной железы, связанный с беременностью, имеет тенденцию быть более агрессивным, как правило, плохо дифференцированным, лишенным гормональных рецепторов и часто показывает увеличение белка HER2.Это связано с худшим прогнозом. Их часто распознают позже из-за измененного внешнего вида груди во время беременности.
При диагностике рака молочной железы ультразвук используется в первую очередь для визуализации как молочной железы, так и органов брюшной полости. Рентгенография грудной клетки также выполняется с оболочкой плода.
Общие принципы лечения рака молочной железы у беременных аналогичны действующим при лечении небеременных женщин. Модифицированная ампутация молочной железы является наиболее распространенной формой операции, позволяющей избежать лучевой терапии.Сохраняющее грудь лечение можно рассматривать только в третьем триместре беременности.
Адъювантная химиотерапия может применяться во втором и третьем триместрах беременности. Риск развития пороков развития плода сравним с риском при отсутствии химиотерапии. Из-за риска ухудшения морфологии следует избегать химиотерапии после 35-й недели беременности. Применение транстузумаба может быть связано со снижением количества воды в организме, что может поставить под угрозу беременность.
Послеоперационная лучевая терапия и гормональная терапия не должны использоваться во время беременности.
В третьем триместре следует рассмотреть досрочное прекращение беременности и последующее стандартное лечение.
Беременность не ухудшает прогноз сопутствующего рака молочной железы, худший прогноз обусловлен более выраженным клиническим прогрессом. Достигнутое время выживания не отличается от наблюдаемого у пациенток с аналогичным течением без сопутствующих беременностей.
Прерывание беременности следует рассматривать в неоперабельных или генерализованных случаях.
Женщины после радикального лечения могут подумать о повторной беременности не ранее чем через 3 года, а у больных с метастазами в лимфатические узлы этот срок должен быть не менее 5 лет.
.90 000 Легкая форма рака молочной железы 9 000 1Более 80 процентов изменений, обнаруженных в груди при самообследовании, являются доброкачественными. Однако не следует относиться к ним легкомысленно. Когда вас что-то беспокоит, попросите врача развеять ваши сомнения.
Чтобы узнать, есть ли какие-либо изменения в вашей груди, вам необходимо систематически осматривать их самостоятельно. Большинство врачей считают самообследование молочной железы краеугольным камнем профилактики рака молочной железы. В этом нет преувеличения. Диаметр шишки, обнаруживаемой у женщин, никогда не осматривавших свою грудь, составляет 40 мм, а у женщин, осматривавших себя один раз в месяц, - 12 мм.А известно, что чем меньше узелок, тем больше шансов на полное излечение. Чтобы исследование было надежным, его необходимо изучить. Практика и знакомство с собственной грудью позволяет заметить мельчайшие изменения в форме, внешнем виде и структуре. Лучше всего сдавать анализ раз в месяц, между шестым и девятым днем цикла. Хорошо, когда это всегда будет один и тот же день, например, седьмое. Однако это не освобождает от регулярных посещений гинеколога и проведения пальпации, УЗИ и маммографии.
Консистенция груди должна быть однородной, похожей на ягодичную мышцу. Ниппель может быть цилиндрическим, коническим, как бочка или воронка. Верхняя поверхность соска может быть гладкой, морщинистой, с мелкими линиями в виде перевернутой С или Н. Изредка видны отверстия в железистых протоках. Соски, как и груди, имеют тенденцию быть направленными наружу, центрированными или асимметричными.У большинства женщин грудь асимметрична и у нескольких процентов явно отличается. Это состояние не считается дефектом здоровья или косметическим дефектом.
Втянутый сосок, иногда в период полового созревания (иногда только в одной груди) не обязательно должен быть симптомом заболевания. Выступающий узел, который во взрослом возрасте втягивается, может быть признаком рака молочной железы и должен стать поводом для немедленного обращения к врачу.
Большинство образований, которые мы ощущаем под пальцами, связаны с нормальным развитием молочных желез и изменениями, которые они претерпевают на протяжении всей жизни женщины, то есть в период полового созревания, полной половой жизни, беременности, кормления ребенка и медленной менопаузы.На каждом из этих этапов жизни в груди происходят разные физиологические изменения. Граница между доброкачественными образованиями или узелками и теми, которые могут переродиться в рак, иногда очень тонка. Поэтому осмотр молочных желез должен стать нашей привычкой.
Если при осмотре молочных желез вы чувствуете какие-либо припухлости, припухлости или припухлости, вероятно, у вас мастопатия молочных желез. Причиной недомоганий обычно является гормональный дисбаланс, чаще всего слишком низкий уровень прогестерона по отношению к эстрогенам.Если такая ситуация продолжается в течение многих месяцев, ткань молочной железы разрастается и происходят такие изменения. Они могут покрывать часть, всю или обе груди. Чаще всего это касается женщин в возрасте от 30 до 40 лет. Эти изменения постепенно стираются после наступления менопаузы. Однако их всегда должен осматривать специалист. Обычно он назначает УЗИ и определение уровня гормонов в крови, иногда маммографию. При исключении опухоли подбирается соответствующее лечение для восстановления гормонального баланса в организме.Вместо пероральных препаратов можно использовать гель прогестерона, который втирают в грудь. Молодые женщины иногда довольствуются препаратом Мастодинон Н, который не содержит гормонов, но значительно уменьшает боль в груди. Временное облегчение можно получить, накладывая влажные компрессы на воспаленные груди.
Диета также играет важную роль в лечении мастопластических изменений. Чем больше овощей, фруктов и бобовых, тем больше недугов. С другой стороны, кофе и животные жиры могут усугубить неприятные симптомы.
После лечения и введения правильного питания болезненные изменения проходят, но мастопатия имеет тенденцию к рецидивам. Поэтому при его обнаружении необходимо проводить осмотры не реже одного раза в год. Это важно, потому что в разросшейся ткани молочной железы могут образовываться кисты.
Кисты , также известные как кисты, чаще всего возникают у женщин в возрасте от 30 до 50 лет. Реже они встречаются у молодых женщин или у тех, у кого прекратилась гормональная деятельность яичников.Независимо от того, находится ли киста под поверхностью кожи или глубже, она всегда будет ощущаться как твердая шишка, которая может различаться по размеру. Кисты похожи на заполненные жидкостью пузырьки. Они гладкие на ощупь, их можно свободно скользить между пальцами. Если опухоль в груди появляется внезапно, в течение нескольких дней, или быстро увеличивается в размерах, обычно это не рак.
Для выявления кисты врач осматривает грудь пальцами, а затем назначает УЗИ или маммографию.Следующим шагом в диагностике является тонкоигольная биопсия, чтобы получить больше информации об узле. В большинстве случаев она имеет как диагностическое, так и лечебное значение. Большая киста часто вызывает боль, которая иррадиирует в подмышечную впадину. Прокол ее и откачка жидкости с помощью шприца приносит немедленное облегчение. Шишка становится меньше, а затем исчезает.
Жидкость кисты редко содержит раковые клетки, но узелки любят обновляться. Это не увеличивает риск развития злокачественного рака молочной железы, но весь диагностический и лечебный цикл следует каждый раз повторять.
Миомы гладкие на ощупь, твердые, четко обособленные и смещающиеся по отношению к окружающим тканям. В одной молочной железе может образоваться несколько таких образований. Они бывают разных размеров: от размера горошины до небольшого лимона. Они могут развиваться в любом месте груди, но чаще всего возникают возле соска. Обычно они появляются у молодых женщин до 30 лет, а иногда и у подростков. Они возникают в результате избыточного развития железистой и фиброзной ткани в пределах доли молочной железы.Они часто встречаются у женщин, принимающих оральные контрацептивы, и исчезают при прекращении приема.
Благодаря своим характерным признакам их можно распознать при осмотре пальцами. Однако для полной уверенности проводят УЗИ. Если результат неубедительный, делают биопсию и исследуют собранные ткани под микроскопом на наличие опухолевых клеток.
У женщин моложе 25 лет рак редко развивается из-за фиброаденомы, поэтому им разрешается находиться под наблюдением.Но по желанию женщины их тоже можно снять. Затем хирург делает небольшой надрез. Она проходит по естественным линиям натяжения кожи или вокруг так называемых ареола (более темная область вокруг соска), благодаря чему шрам после процедуры незаметен. Удаление очень большой фиброаденомы может привести к деформации груди, но это можно исправить, переместив ткань молочной железы или сделав надрез в складке под грудью и вживив подходящий имплантат. Если данный вид узелков присутствует у женщин среднего и пожилого возраста – их следует удалить и исследовать под микроскопом, чтобы проверить, не содержат ли они раковых клеток.Пожилые женщины имеют гораздо более высокий риск развития злокачественной опухоли.
Папилломы трудно обнаружить при самообследовании молочной железы. При надавливании на грудь или сосок выделяется серозное или молочное отделяемое. Чаще всего им страдают женщины в пременопаузе и курильщики. Выделения могут быть окрашены кровью, когда папиллома на ножке (припухлость на ноге) закупоривает молочный проток.
Папилломы образуются в молочных протоках и это не связано с грудным вскармливанием.Это болезнь 40- и 50-летних женщин. Они возникают при значительном расширении концевых отделов молочных протоков и скоплении там секрета. Если он не может выйти из-за закупорки рта густыми выделениями, развивается воспаление или развивается болезненный абсцесс. Закупорка отверстия молочного протока всегда требует лечения.
Воспаление устраняют антибиотиками, хотя обычно это непростая задача для врача. Инфекции молочной железы часто устойчивы к лечению антибиотиками.
Однако следует помнить, что в некоторых случаях (3% женщин) кровянистые выделения из груди являются первым признаком рака.
Эти типы новообразований можно обнаружить с помощью маммографии или биопсии. Все папилломы лечат хирургическим путем.
Уплотнения в области ареолы - Беловатые, приподнятые уплотнения, похожие на крошечные уплотнения, в области ареолы не должны беспокоить женщин. Это естественные железы Монтгомери, т. е. трансформированные потовые железы, которые могут располагаться по кругу по всей поверхности ареолы или неравномерно, меньшими или большими скоплениями.
См. также: Как плотность молочной железы соотносится с развитием рака?
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
Вариант препарата Омикрон вызывает очередную волну заражения COVID-19 во многих странах. Он более заразен, чем дельта-вариант. Врач, работающий в отделении неотложной помощи в Нью-Йорке...
Адриан ДомбекПрививки для детей 5-11 лет начинаются в четверг.Педиатры подчеркивают, что дети являются разносчиками инфекции, поэтому, чтобы остановить пандемию, им тоже...
ПАПЗаражение Омикроном кажется более легким, но на данный момент известно только об инфекциях жителей Африки, молодежи.А значит нет...
ПАПДаже если мы пройдем коронавирусную инфекцию легко и почти бессимптомно, болезнь может негативно повлиять на наш мозг. Британские ученые нашли...
Беата МихаликОпросы, проведенные среди почти 10 000 человекдобровольцы указали, что через восемь месяцев после прохождения относительно легкой формы COVID-19 у них может сохраняться ...
ПАПМинистерство здравоохранения Японии выдает специальное разрешение на терапию «коктейлем антител», которая была определена как кандидат для лечения легких симптомов ...
ПАПЕсли после вакцинации от COVID-19 у вас возникли легкие побочные эффекты, то не рекомендуется принимать ибупрофен, точнее НПВП....
Адриан ДомбекCOVID-19 может иметь долгосрочные последствия для здоровья молодых и здоровых взрослых, которые не были госпитализированы и имеют лишь незначительные последствия...
ПАППочему дети переносят COVID-19 лучше, чем взрослые? Этот вопрос врачи и ученые задают себе практически с самого начала пандемии коронавируса....
Моника МиколайскаУрологи до сих пор борются с мышлением своих пациентов - если не больно, то и не так уж плохо - так думает большинство мужчин в возрасте 50 лет, даже если они просыпаются...
Некоторые авторы определяют мастопатию как большую группу заболеваний молочной железы с широким спектром как клинических симптомов, так и гистопатологических изменений. Другое название мастопатии — фиброзно-кистозная дегенерация, происходящее из-за характерной гистологической картины поражений.К ним относятся изменения молочных протоков и их концевых отделов, из которых формируются кисты, и изменения междольковой соединительной ткани. В зависимости от происходящих в эпителии изменений, по Прехтелю, различают три стадии гиперплазии, где I стадия — легкая дисплазия без гиперплазии эпителия. Однако на стадии III наблюдается эпителиальная гиперплазия, проявляющаяся атипией. Здесь следует пояснить, что в случае атипичной гиперплазии в очаге риск развития рака молочной железы в одной молочной железе почти в 4 раза выше, чем у женщин с непролиферативным поражением.Стоит подчеркнуть, что фиброзно-кистозные изменения без эпителиальных пролиферативных изменений, с атипией или без нее не связаны с повышенным риском рака молочной железы. К сожалению, ситуацию меняет отягощенный семейный анамнез, когда у кого-то из ближайших родственников диагностируют рак молочной железы или пролиферативные изменения. Женщины с факторами риска должны пройти как тщательное клиническое и маммографическое обследование, так и биопсию.
Что может беспокоить при самостоятельной пальпации груди?
Здесь следует отметить, насколько важна роль самообследования молочных желез, ведь лучший обследующий – это сама женщина.К сожалению, знакомство со своей грудью требует времени. Систематическое обследование следует проводить ежемесячно, желательно в первые дни после менструации. Самоконтроль позволит вам достаточно хорошо узнать свою грудь, чтобы без страха осматривать неровности, утолщения или ужасающие уплотнения, которые могут быть характерной чертой груди без наличия патологий. Самое главное, женщина может быстро реагировать, когда чувствует каждое новое творение в своей груди.
Эта мастопатия может проявляться бессимптомными гладкими узлами или узловатыми уплотнениями, которые скользят под кожей.Чаще всего обе груди опухают, болезненны и очень чувствительны к прикосновению, а спонтанная болезненность возникает примерно за неделю до менструации. Поддающиеся тестированию узелки или уплотнения могут различаться по размеру. Дополнительно могут появиться выделения из соска. Внимательное самонаблюдение позволит определить, цикличны ли болевые симптомы и связан ли дискомфорт с предменструальной фазой цикла. Вышеуказанная периодичность изменений характерна для фиброзно-кистозных изменений и облегчает диагностику.
Локализация боли в фазе цикла, наряду с осмотром молочных желез и обнаружением двусторонних кистозных поражений, является первым шагом в дифференциации от предполагаемых опухолевых поражений. Кроме того, важным является наблюдение за изменениями размера и количества узелков, для чего необходимы визуализирующие исследования. У нас есть два общедоступных метода: маммография и УЗИ. Ультразвуковое исследование используется особенно при дифференциации кистозного образования от солидного, благодаря характерным признакам изображения простой кисты, таким как: тонкие, гладкие стенки и округлая, правильная форма.Наличие простой кисты при ультразвуковом исследовании исключает рак молочной железы. Однако любое изменение с подозрительным видом, будь то маммография или ультразвуковое исследование, требует инвазивного обследования и сбора материала для исследования.
В случае кист проводится малоинвазивная тонкоигольная аспирационная биопсия с использованием тонких аспирационных игл. Жидкостное содержимое, полученное при пункции, подвергают цитогенетическому исследованию. Биопсия ткани требуется, если жидкость трудно получить, или если полученная жидкость кровавая и густая, или если поражение сохраняется после аспирации.Гистопатологическое исследование проводится, прежде всего, для исключения наличия раковых клеток в очаге поражения. Отрицательный результат предназначен для того, чтобы успокоить вас и вашего врача и позволить вам продолжать наблюдать за своей грудью.
Эти изменения не требуют специального обследования, кроме клинического осмотра и УЗИ или маммографии, в зависимости от возраста женщины. Мастопатия I и II степени требует лечения, если субъективные симптомы беспокоят пациента.Следует помнить, что обычно это только симптоматическое лечение. Болезненность и дискомфорт можно изменить фармакологически с помощью гормонального лечения, которое может инициировать только врач.
Тем не менее, все больше и больше знаний и опыта приобретается в области лечения травами, пищевых добавок и диетических изменений. Эпидемиологические исследования на большой группе женщин свидетельствуют о том, что устранение или сокращение потребления кофе, чая и/или шоколада из рациона значительно уменьшает симптомы молочных желез.Другие отчеты указывают на благотворное влияние ежедневного приема витаминов Е или В6, хотя убедительных исследований по этому вопросу нет. К сожалению, организационно сложно доказать эффективность фитотерапии или диеты в клинических испытаниях. Хотя работа продолжается.
В дополнение к номенклатуре болезни, известной как мастопатия, существует также термин масталгия, который следует дифференцировать. В случае масталгии речь идет о болях в молочных железах, возникающих циклически и нециклично, либо о загрудинных недугах.Этиология боли в этом случае не так хорошо изучена, и роль здесь отводят воспалительным факторам и концентрации цитокинов. При отсутствии гиперпластических изменений молочных желез боль сама по себе является маловероятным симптомом злокачественного неопластического процесса, поэтому следует успокоить больную и назначить симптоматическое лечение. Поскольку масталгия является одним из симптомов, связанных с мастопатией, диетические изменения полезны при лечении обоих из них, в дополнение к снижению потребления жиров, витаминным добавкам и растительным препаратам.При болях в груди также важно правильно подобрать бюстгальтер. Кроме того, в некоторых случаях для уменьшения боли рекомендуются теплые или холодные компрессы.
Следует отметить, что обострения боли и болезненности, возникающие в результате образования или изменения размеров кисты, могут возникать на любом этапе жизни вплоть до наступления менопаузы, если женщина решает не принимать эстрогенные гормоны.
Еще один важный вопрос касается информирования пациенток, у которых диагностирована фиброзно-кистозная дистрофия, о необходимости ежемесячного самообследования молочных желез, что позволит, как уже объяснялось выше, ощутить новое изменение и в короткие сроки обратиться к врачу для более подробный диагноз и возможное лечение.Важно регулярное наблюдение врача, включая регулярные визуализирующие обследования.
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Вам нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
В Интернете была найдена фотография, которая очень сильно действует на воображение. И это может быть эффективным сдерживающим фактором — лучше любых словесных предостережений. А...
- Я страдаю эмоционально неустойчивым расстройством личности пограничного типа, - призналась Юлия Врублевская. Актриса призналась, что у нее диагностировали пограничное...
Моника МиколайскаВторичное утопление многие называют тихим убийцей.Это происходит несмотря на то, что показаний нет и ситуация вроде бы под контролем. Обычно ...
Юстина ГаргулиньскаяБыстрый метаболизм связан с метаболизмом и скоростью метаболизма.Быстрый метаболизм способствует поддержанию здорового веса и похудению. Бесплатно...
В прошлом году ни о каком заболевании, кроме COVID-19, разговоров почти не было. Он изменился. С начала осени медики отмечают заметный рост заражений...
Агнешка Мазур-ПучалаРодиола розовая — небольшое растение семейства крупноцветковых, произрастающее в Северной Америке и Евразии.В Польше его можно найти только...
Проблемы с дыханием иначе известны как сухое утопление, которое связано с попаданием воды в дыхательные пути.По телевизору часто говорят о случаях...
Агнешка ПрускоИзотонические напитки часто ассоциируются с нездоровой, цветной водой.К сожалению, в этом есть большая доля правды. Некоторые из них содержат синтетические красители, которые в ...
Это тип болезни Лайма, распространенный в Европе, на его долю приходится 15-40 процентов.среди всех случаев этого заболевания. Он распространяется на людей всех возрастов и составляет ...
Малгожата РадомскаНет такого понятия, как «дополнительный пул», такой категории вообще не существует, - заявил в интервью «Медонет» президент Агентства материальных резервов Михал...
Моника МиколайскаЗаболевания молочной железы мы связываем в основном с опухолевыми изменениями. Неудивительно – рак молочной железы диагностируется у все более молодых женщин. Но опухолевые изменения — не единственные заболевания молочной железы. Могут развиваться такие изменения молочной железы, как воспаление, кисты, мастопатия (дисплазия молочной железы), фиброаденомы, папилломы. Диагностика заболеваний молочной железы требует визуализирующих исследований, таких как УЗИ или маммография.Такую детальную диагностику обеспечивают, в том числе, клиника заболеваний груди и сосков.
Молочная железа имеет очень характерную структуру. Она содержит множество типов дифференцированных клеток, входящих в состав тканей, составляющих молочную железу, таких как жировая ткань, железистая ткань, соединительная ткань, а также кровеносные и лимфатические сосуды.
В молочной железе можно выделить следующие анатомические структуры:
В течение жизни у женщины могут наблюдаться многочисленные изменения в структуре груди. Железистая ткань подвержена действию половых гормонов, поэтому в ходе менструального цикла, беременности и лактации или менопаузы можно наблюдать изменения в структуре железистой ткани. Однако иногда бывает, что эти изменения носят болезненный характер.
Заболевания молочных желез могут появиться в любом возрасте, но чаще всего у женщин старше 50 лет.возраст. Несмотря на рост заболеваемости раком молочной железы в последние годы, доброкачественные изменения молочной железы составляют самый высокий процент выявляемых заболеваний молочной железы. Заболевания внутри молочной железы подразделяются на:
Рак молочной железы, также известный как рак молочной железы, является наиболее распространенным злокачественным новообразованием у женщин в Польше, на его долю приходится 23% всех случаев. Ежегодно в нашей стране его выявляют примерно у 13 500 женщин, в то время как в мире его ежегодно диагностируют у 1,7 млн женщин. Генетические факторы являются причиной заболевания примерно в 10% случаев - рак возникает у носителей мутаций BRCA1 и BRCA2. Остальные случаи связаны со спорадическими мутациями в соматических клетках.К факторам риска относятся:
90 014 90 051 возраст старше 50 лет (около 80% случаев в Польше), 90 016 90 053 гормональная контрацепция, 90 016 90 053 ранняя первая менструация и поздняя менопауза (после 55 лет), 90 016 90 053 ожирение,Рак молочной железы на ранней стадии развития не имеет характерных симптомов, и его выявление возможно с применением маммографии.По мере роста опухоли, что можно прощупать при самообследовании как неравномерное утолщение, появляются такие симптомы, как : изменение размера или формы молочной железы, покраснение кожи, втяжение соска, ямочки, выделения из соска . Кроме того, бородавка может быть утолщена, изъязвлена или обесцвечена. Характерным признаком является так наз. симптом апельсиновой корки, вызванный отеком и инфильтрацией кожи – наблюдается покраснение и небольшие ямочки на коже.
При диагностике рака молочной железы необходимо провести УЗИ молочных желез с оценкой подмышечных впадин и сделать маммографию. Если результаты обследования неубедительны, дополнительно проводят магнитно-резонансную томографию. Лечение заключается в хирургическом вмешательстве с удалением опухоли. Если доступно органосохраняющее лечение (BCT), иссекается только опухоль вместе с границей здоровой ткани; в то время как женщины с запущенным раком и те, кто не соответствует условиям для сохранения груди, подвергаются мастэктомии, то есть ампутации груди.
Болезнь Педжета молочной железы — редкая форма рака молочной железы, которая чаще всего развивается в соске. Еще реже встречается экстрамаммарная болезнь Педжета с поражением заднего прохода или половых органов. Рак молочной железы Педжета почти всегда связан с другим типом рака молочной железы, расположенным глубоко внутри молочной железы . В дополнение к сопутствующему раку молочной железы к другим факторам риска развития болезни Педжета относятся:
Симптомы болезни Педжета включают изъязвление сосков, втяжение сосков и кровянистые выделения из сосков. Кроме того, можно наблюдать покраснение, припухлость соска и боль. Особенно бдительны должны быть естественно кормящие грудью женщины – изменения соска могут свидетельствовать о развитии заболевания, а кормление грудью может привести к болезненности и набуханию сосков. И тогда легко не заметить симптомы болезни Педжета.
Мастопатия, т.е. доброкачественные фиброзно-кистозные образования, — распространенные изменения молочных желез. Причиной их образования является ремоделирование ткани молочной железы под влиянием гормональных изменений; слишком низкий уровень прогестерона по отношению к эстрогенам имеет ключевое значение. Изменения могут затронуть часть молочной железы, одну грудь или обе груди и могут ощущаться как припухлости и уплотнения. Мастопатия груди может сопровождаться болезненностью, отечностью и ощущением тяжести в молочных железах.
Мастопатия может иметь следующие формы:
Лечение мастопатии основано на применении местных препаратов с обезболивающими и противовоспалительными свойствами, а также диете, богатой овощами, с ограничением потребления животных жиров.
Кисты молочной железы представляют собой диспластические изменения, чаще всего доброкачественного характера. Это изменения, вызванные эндокринными нарушениями. Разрастание эпителия в выводных протоках соска и скопление серозной жидкости. Кисты обычно не проявляют характерных симптомов и не вызывают боли. При пальпации молочной железы можно прощупать эластичную опухоль. Любое такое поражение должно быть осмотрено врачом, рекомендуется УЗИ или маммография. Имейте в виду, что кисты редко превращаются в раковые опухоли.Настораживает наличие твердых образований неправильной формы, которые не могут свободно двигаться.
Лечение кист молочной железы заключается в пункции и отсасывании остаточной серозной жидкости или хирургическом удалении образований.
Воспаление молочной железы сопровождается покраснением, отеком и болезненностью молочных желез. Кроме того, может появиться лихорадка. Что вызывает этот тип заболевания груди? Наиболее частая причина – застой пищи во время грудного вскармливания.Застой пищи возникает при неправильном прикладывании ребенка к груди. Значительно реже причиной воспаления молочной железы является бактериальная инфекция золотистым стафилококком, сопровождающая поражение сосков.
Диагноз воспаления молочной железы состоит из сбора анамнеза и осмотра молочной железы; Если сосок поврежден и подозревается инфекционная причина воспаления, может потребоваться посев грудного молока.Лечение воспалений в груди предполагает использование противовоспалительных препаратов, а иногда и антибиотиков.
Благодаря регулярному обследованию молочных желез можно выявить заболевания молочной железы на ранней стадии их развития, что позволяет быстро проводить лечение. Базовым элементом профилактики должен быть самоосмотр молочных желез, проводимый ежемесячно с 20-летнего возраста. Рекомендуется проводить этот тест в конце менструального кровотечения, поскольку в это время молочные железы менее чувствительны.Их необходимо проводить в ту же фазу цикла, так как гормональные изменения влияют на структуру груди. Процедура самообследования молочных желез следующая:
Каталожные номера:
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу.
.Из всех злокачественных новообразований у женщин 21% это рак молочной железы. В Польше он является второй по частоте причиной смерти.
Рак молочной железы представляет угрозу не только для польских женщин. Ежегодно во всем мире у 1,5 миллиона женщин диагностируют рак молочной железы. К сожалению, в Польше уровень излечения от рака молочной железы намного ниже, чем в других странах. Причина? Мы слишком редко проверяем себя, слишком поздно приходим к врачу.

Рак молочной железы считается заболеванием, поражающим женщин. И правда, чаще всего встречается у женщин. Но это не значит, что мужчины полностью отсутствуют. Подсчитано, что на каждые сто новых случаев рака молочной железы приходится один человек.
Болезнен ли рак молочной железы? Нет, и поэтому следует внимательно следить за другими симптомами заболевания.
| ВАЖНО: Рак молочной железы на первой стадии заболевания протекает бессимптомно. |
Симптомы рака молочной железы не проявляются до определенной стадии развития заболевания. Первым симптомом обычно является уплотнение молочной железы - твердое, чаще всего появляющееся в наружном верхнем квадрате молочной железы. И хотя это не обязательно означает, что рак уже запущен, сигнальная лампочка должна загореться.
Воспалительный рак является редким типом рака молочной железы.
Характеристика воспалительного рака молочной железы
Этот тип рака молочной железы более агрессивен и, к сожалению, имеет худший прогноз.
Что вызывает рак молочной железы? Это до конца не известно.Несомненно, возраст оказывает влияние на заболевание. Женщины до 35 лет болеют очень редко, тогда как риск развития заболевания значительно возрастает после 45 лет. Наибольшее количество случаев регистрируется у женщин в возрасте от 50 до 65 лет.
Однако поздний возраст начала заболевания не освобождает молодых женщин от обязанности самостоятельного осмотра молочных желез и регулярных визитов к гинекологу.
Факторы, повышающие риск развития рака молочной железы
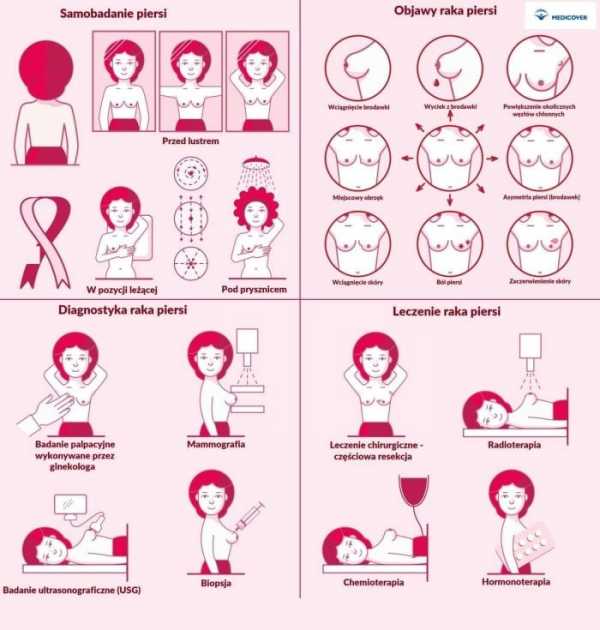
Гены также влияют на рак молочной железы, что означает, что рак может быть наследственным.
До 25 процентов. В ряде случаев заболевание встречается в семьях, т. е. у бабушки, матери, дочери и т. д. Чаще всего за заболевание ответственны мутации в генах BRCA1 и BRCA2 — они вызывают от 5 до 10 процентов.случаев рака молочной железы.
Ген BRCA1 является наиболее важным – при его мутации риск рака молочной железы составляет 80%, а риск рака яичников, фаллопиевых желез и брюшины – 40%.
Подсчитано, что в Польше около 100 000 женщины несут ген BRCA1 и столько же мужчин. Однако у мужчин наличие мутации в этом гене вызывает рак гораздо реже. Однако мужчины, даже если они сами не болеют, могут передать мутацию этого гена своим детям.
Меньший риск связан с мутацией гена BRCA2 - 30-55%. в случае рака молочной железы и 25 процентов. если у вас рак яичников.
Риск заболеть раком молочной железы также увеличивается из-за мутаций других генов:
это, однако, встречается реже.
Всего существует несколько десятков генов, которые могут влиять на наследование рака молочной железы. Более того, ученым еще предстоит открыть все гены, мутации которых могут привести к этому раку.Однако известно, что чем больше случаев рака молочной железы в семье, тем выше риск развития рака молочной железы.
Однако это не означает, что пациентка с мутациями в любом из этих генов обречена на рак молочной железы. Это только означает, что он гораздо более подвержен этому. Если у пациентки не было обнаружено мутации, также нет уверенности в том, что у нее не разовьется рак молочной железы или яичников. Следует помнить, что только около 20% онкологических заболеваний вызваны генетической предрасположенностью.
Но что, если женщина узнает, что у нее генетическое бремя? Осознание повышенного риска развития рака молочной железы дает возможность осуществить дополнительные профилактические мероприятия или изменить периодичность их проведения. Благодаря этому мы увеличиваем шанс обнаружения заболевания на ранней стадии.
Мы также можем принять решение об изменении образа жизни или уменьшении дополнительных факторов риска:
Генетические тесты на наличие мутации, повышающей риск рака молочной железы, должны проводиться в первую очередь женщинами, которые:
90 033Генетический тест безболезненный. Он заключается в взятии образца крови, который анализируется в лаборатории. Вы можете ждать около 7 недель результатов генетического теста.
Каждая женщина должна проходить профилактический осмотр. Если пациентка знает, что она генетически отягощена, а, следовательно, риск развития рака молочной железы значительно выше, она должна обследоваться так часто, как это рекомендовано специалистом, который на основании анамнеза и результатов анализов (в том числе генетических) принимает решение о целесообразности лечения. индивидуальное изменение частоты тестов.
Женщине следует в первую очередь проводить самообследование молочных желез один раз в месяц, желательно в начале цикла.

Если ваш врач обнаружит какие-либо изменения в вашей груди, вам потребуется биопсия молочной железы и соска.Если у вас появились выделения из соска, врач может также проверить сосок.
Рак – это не приговор. Рак молочной железы, диагностированный на ранней стадии, во многих случаях можно полностью вылечить. Если рак молочной железы диагностирован на первой стадии заболевания, 95% выживают в течение 5 лет после того, как узнали о диагнозе. больной. Однако многое зависит от стадии заболевания.
Риск смертельного рака молочной железы очень низок, если опухоль не превышает 0,5 см в диаметре.Затем опухоль вырастает до двух сантиметров. Эти размеры соответствуют первой стадии заболевания.
Рак II стадии — опухоль размером от 2 до 5 см. Раковые клетки уже находятся в лимфатических узлах в подмышечной впадине, и необходима операция. II стадия развития опухоли – это также ситуация, когда опухоль меньше 2 см, но опухоль поразила лимфатические узлы, либо не поразила их, но больше 5 см.
Третья стадия – опухоль любого размера, причем рак уже поразил лимфатические узлы и окружающие ткани – кожу груди или мышцы.
Стадия IV — очень большая опухоль. Уже есть метастазы в другие, отдаленные органы, например, кости, печень или легкие.
| ВАЖНО : Рак молочной железы I и II стадии излечим в 90%. случаи. Каждая последующая стадия болезни снижает шансы на излечение на 25%. |
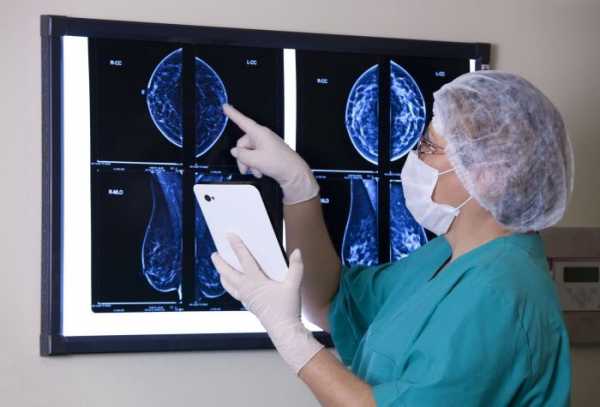
На поздних стадиях развития рака молочной железы новообразование распространяется на другие части тела.В 5-10 процентах рак обнаруживается на этой стадии.
Наиболее часто метастазы рака молочной железы появляются в:
90 033Метастазы могут появляться и в других внутренних органах, таких как:
Рак молочной железы может не только метастазировать, но и быть результатом метастазирования рака желудочно-кишечного тракта, рака репродуктивного органа или течения меланомы.
Лечение рака молочной железы зависит от стадии заболевания и всегда определяется командой врачей.
Лечение может быть местным, тогда оно состоит из:
Лучевая терапия также является местным методом лечения – ее можно применять на любой стадии заболевания, в том числе после операции, что снижает риск рецидива заболевания, а при невозможности операции лучевая терапия заменяет оперативное лечение.
Лечение рака молочной железы также может быть системным, т.е. воздействует на все клетки организма, а не только на больные. К таким методам лечения относятся:
Узнайте больше:
Рак молочной железы - симптомы, причины и лечение рака молочной железы
.Рак молочной железы (рак молочной железы) — злокачественная опухоль, возникающая из клеток молочной железы, которая первоначально растет в молочной железе и впоследствии может распространиться на регионарные лимфатические узлы и внутренние органы (например, легкие, печень, мозг, кости). Это наиболее распространенное злокачественное новообразование у женщин. Ежегодно в мире диагностируется более 1,5 миллиона новых случаев рака молочной железы.Особенно это распространено в высокоразвитых странах. В Польше около 19 000 женщин ежегодно диагностируют рак молочной железы, и заболеваемость увеличивается каждое десятилетие.
Содержание
1. Рак молочной железы
2. Факторы риска
3. Клинические симптомы
4. Виды рака молочной железы
Причины рака молочной железы до сих пор полностью не известны. Однако выявлены определенные факторы, повышающие риск ее возникновения.Наиболее важным из них является женский, хотя рак встречается и у мужчин. Однако риск развития рака молочной железы у мужчин в 100 раз ниже. Большинство случаев встречается у женщин старше 50 лет и реже встречается в более молодых возрастных группах. Генетические факторы играют важную роль в развитии рака молочной железы. Около 10% случаев рака молочной железы являются наследственными. Наиболее верным критерием наследственного рака молочной железы является наличие мутаций в генах BRCA1 и BRCA2, повышающих риск развития этого рака.Кроме того, в семьях с наследственным раком молочной железы повышается риск развития рака яичников, толстой кишки, матки, предстательной железы и поджелудочной железы. Еще одним фактором, повышающим риск развития заболевания, является ранняя первая менструация и поздняя последняя менструация. Играет роль и возраст рождения первого ребенка – чем моложе возраст женщины на момент первой беременности, тем ниже риск. Некоторые авторы считают, что грудное вскармливание защищает от рака молочной железы. С другой стороны, использование оральных контрацептивов и длительная заместительная гормональная терапия значительно повышают риск развития рака молочной железы.Другими факторами, повышающими вероятность развития заболевания, являются: избыточный вес, чрезмерное употребление жиров, алкоголь и малоподвижный образ жизни. Будущий рак молочной железы также увеличивает риск развития рака молочной железы в будущем.
Ранний рак молочной железы протекает бессимптомно. Наиболее частым симптомом является безболезненная шишка, ощутимая при пальпации. Чаще всего рак молочной железы локализуется во внешних квадрантах молочной железы.
Другими симптомами рака молочной железы могут быть:
Рак молочной железы чаще всего развивается из протоков молочных желез, первоначально интрадуктально в виде преинвазивной карциномы, а затем инфильтрируя за пределы протоков в виде инвазивного рака. Рак молочной железы не является однородным заболеванием, а делится на несколько биологических подтипов, связанных с экспрессией стероидных рецепторов и рецептора HER2, присутствующих в раковой клетке.
Лечение больных раком молочной железы чаще всего комбинированное. Мы разделяем их на местное лечение (хирургия и лучевая терапия) и системное лечение (химиотерапия, гормонотерапия, молекулярно-таргетная терапия).Системное лечение может применяться до операции и/или после операции. В зависимости от стадии опухолевого заболевания лечение может быть радикальным или паллиативным.
Решение использовать тот или иной вид лечения связано с:
Решение о проведении соответствующего лечения, которое должно быть индивидуальным для каждого больного, принимает консилиум, т.е. коллектив специалистов, который совместно выбирает наиболее выгодный метод лечения.
Хирургическое лечение заключается в удалении опухоли молочной железы и оценке регионарных лимфатических узлов. При отсутствии увеличенных регионарных лимфатических узлов возникает так наз. биопсия сигнального лимфатического узла. Хирургическое лечение может заключаться в щадящей или радикальной мастэктомии, иногда с одновременной реконструкцией с использованием протеза или экспандера. Мастэктомию применяют, когда щадящее лечение невозможно или имеются противопоказания к нему.Дополнительно при мастэктомии следует оценивать состояние лимфатических узлов - путем биопсии сторожевого узла или путем их удаления - это процедура лимфаденэктомии, необходимая в случае метастазов в лимфатические узлы.
Лучевая терапия, или облучение, также является частью местного лечения и используется во время щадящего лечения и, по показаниям, после мастэктомии. В случае послеоперационной химиотерапии лучевую терапию проводят после окончания системного лечения.
Химиотерапия, или системное лечение, заключается во введении, обычно внутривенно, цитостатических препаратов, предназначенных для уничтожения раковых клеток по всему телу. Он дается через соответствующие промежутки времени. Своевременное применение химиотерапии обусловлено нормальными показателями анализа крови, которые могут отклоняться от нормы во время лечения. Врач назначает анализы крови перед каждым циклом химиотерапии. При некоторых биологических подтипах (тройной негативный и HER2-положительный рак) перед операцией рекомендуется химиотерапия.Показанием к применению предоперационной (индукционной) химиотерапии является высокая степень местного распространения опухоли с целью уменьшения ее размеров и возможности хирургического лечения. В случае хирургического лечения в качестве основного лечения химиотерапия применяется после ее проведения. Таргетная терапия препаратами, блокирующими рецептор HER2, может сочетаться с химиотерапией. Анти-HER2-терапию начинают у пациентов с HER2-положительным раком.Это агрессивная форма рака, которая довольно быстро растет и дает метастазы, но хорошо поддается терапии.
Гормональная терапия также является системным лечением, которое блокирует или удаляет источники женских половых гормонов, которые стимулируют рост раковых клеток. Мы можем использовать его до операции по показаниям или после операции, а также связать этот метод лечения с лучевой терапией. Обычно его вводят перорально. Врач принимает решение о типе химиотерапии, гормональной терапии или молекулярно-направленном лечении на основе биологического подтипа рака, его стадии и возраста пациента.
Бисфосфонаты представляют собой группу препаратов, применяемых у пациентов с метастазами в кости. Их можно вводить перорально, но также используются внутривенные формы. В последнее время эти препараты назначают и больным без костных метастазов с профилактической целью. После окончания онкологического лечения пациентка остается под наблюдением онколога, который назначает соответствующие диагностические исследования для проверки состояния ее здоровья и предоставления информации о рецидиве заболевания. В случае рецидива опухолевого заболевания или его распространения мы можем использовать любой из вышеперечисленных методов лечения.Использование определенного типа терапии связано с полученным противораковым лечением.
.
Используя сайт, вы доверяете мне свои данные. В рамках политики конфиденциальности я указываю, какие данные я собираю и с какой целью и для чего я их использую. Пожалуйста, прочтите этот документ.
Какие персональные данные мы обрабатываем.
Предметом обработки являются персональные данные, собранные в рамках использования вами данного веб-сайта, в том числе сохраненные в файлах cookie, установленных на нашем веб-сайте, и персональные данные, указанные в контактной форме или при входе в систему.Это, в частности, адрес электронной почты, имя и фамилия, а также данные, которые вы оставляете в т.н. печенье.
Контроллер персональных данных.
Администратором персональных данных является Indywidualna Specjalistyczna Praktyka Lekarska Piotr Bednarski ul. Dębowa 64 40-108 Katowice
Цель обработки персональных данных.
Данные будут обрабатываться с целью оказания услуг Индивидуальной Специалистической Практикой Лекарска Петр Беднарски ул.Dębowa 64 40-108 Katowice
, а также для статистических и архивных целей. Для других целей данные могут обрабатываться с вашего согласия.
Срок обработки персональных данных.
В отношении оказания услуг данные будут обрабатываться за период, в течение которого эти услуги будут оказаны, и, в обоснованных случаях, после окончания их оказания, но только если это разрешено или требуется в соответствии с применимым законодательством (например, , обработка для статистических целей, выставления счетов или для рассмотрения претензий).В этом случае данные будут обрабатываться только в течение периода, необходимого для достижения соответствующих целей.
Требования к данным.
Предоставление персональных данных является добровольным. Однако помните, что непредоставление данных, помеченных как необходимые для предоставления вам услуг, сделает невозможным их предоставление. Если вы не даете согласия на обработку персональных данных, оставленных вами при использовании сайта, в том числе хранящихся в файлах cookie, ваши персональные данные не будут обрабатываться для этой цели.
Правовая основа обработки персональных данных.
Правовой основой для обработки ваших данных при оказании услуг является ст. 6 сек. 1 лит. b Регламента Европейского парламента и Совета (ЕС) 2016/679 от 27 апреля 2016 г. о защите физических лиц в отношении обработки персональных данных и о свободном перемещении таких данных, а также об отмене Директивы 95/46. /EC — «GDPR»), т.е. обработка необходима для исполнения договора, стороной которого является субъект данных, или для принятия мер по запросу субъекта данных до заключения договора.Для статистических и архивных целей - ст. 6 сек. 1 лит. f) GDPR, т.е. законный интерес администратора.
Сущности, которым мы можем передавать данные.
Субъекты, обрабатывающие данные от имени администратора данных (например, поставщики ИТ-услуг, бухгалтерия) - если такие субъекты обрабатывают данные на основе договора с администратором и только в соответствии с инструкциями администратора) и лица, уполномоченные получать данные о на основании применимого права (например, правоохранительные органы для целей незавершенного уголовного дела).
Передача данных в третьи страны.
Ваши данные не передаются в третьи страны.
Права, связанные с обработкой персональных данных.
У вас есть следующие права, связанные с обработкой персональных данных:
1. право на доступ к данным, включая получение копии данных,
2. право требовать исправления данных,
3. право на удаление данных (в некоторых ситуации),
4. право подачи жалобы в надзорный орган, занимающийся защитой персональных данных,
5.право на ограничение обработки данных.
В той степени, в которой ваши данные обрабатываются на основании согласия или в рамках предоставляемой услуги (данные необходимы для предоставления услуги), у вас есть дополнительные права:
1. право отозвать согласие в той степени, в которой они обрабатываются на основании этого. Отзыв согласия не влияет на законность обработки, которая осуществлялась на основании согласия до его отзыва.
2.право на передачу персональных данных, т.е.получать ваши личные данные от администратора в структурированном, широко используемом машиночитаемом формате.
Для того, чтобы воспользоваться вышеуказанными правами, пожалуйста, свяжитесь с администратором (адрес для корреспонденции: Индивидуальный врач-специалист Петр Беднарски, Дембова 64 40-108 Катовице
Имеют право подать жалобу в надзорный орган.
Вы имеете право подать жалобу Председателю Управления по защите персональных данных.