2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Если вам поставили диагноз "остеохондроз", не пугайтесь. От этой болезни еще никто не умирал. Хотя, конечно, когда ни с того, ни с сего начинают болеть шея, плечи и спина, немеют руки-ноги, появляется шум в ушах и головокружения - приятного мало. Сегодня, когда остеохондрозом болеет каждый второй житель Земли, медики всерьез задумались: "Может, это и не болезнь вовсе, а приспособительная реакция организма?"
Несмотря на то, что "хондрос" по-гречески значит "хрящ", под остеохондрозом чаще всего понимают не все повреждения хрящевой ткани, а только проблемы с хрящами позвоночника. При остеохондрозе межпозвоночные диски - особые хрящевые структуры, которые обеспечивают нашему позвоночнику гибкость и подвижность, становятся дефектными. С этого все и начинается. Когда остеохондроз прогрессирует, необратимые изменения возникают уже и в самих позвонках.
Основная причина остеохондроза - неправильное распределение нагрузки на позвоночник, которое и приводит к изменению хрящевой ткани в местах избыточного давления. Спровоцировать болезнь может все, что угодно: "выбитые" в результате травмы позвонки, ослабленные мышц спины, сутулость и боковое S-образное искривление позвоночника, перетаскивание тяжестей и просто длительное удержание неудобной позы. Остеохондроз может развиться не только у людей с неправильной осанкой, занятых умственным трудом, но и тех, кто хорошо тренирован физически - например, у спортсменов и грузчиков.
Кроме чисто механических причин, к развитию остеохондроза также приводят нарушения обмена веществ (например, кальция и фосфора), недостаток микроэлементов и витаминов (магния, марганца, цинка, витаминов D и F). Не исключено, что не последнюю роль в этом играет наследственная предрасположенность.
При подъеме тяжестей, прыжках, падениях и тому подобных воздействиях на межпозвоночные диски падает максимальная нагрузка. В результате эти хрящевые диски постоянно травмируются, а вылечиться самим им не под силу. Как известно, хрящевая ткань, как и нервная, практически не восстанавливается. Поврежденные межпозвоночные диски со временем теряют свои эластичные свойства, уплощаются, и расстояние между позвонками уменьшается. А это, значит, что отходящие от спинного мозга нервные корешки зажимаются, возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли.
Если межпозвоночный диск уже начал разрушаться, он перестает амортизировать, еще больше травмируется, и постепенно позвоночник теряет свою гибкость. В 95% случаев причиной пояснично-крестцового радикулита является остеохондроз межпозвонкового диска.
Главный признак остеохондроза - боль. В зависимости от того, где находятся поврежденные межпозвоночные диски, болеть могут: шея, плечо, рука, спина и даже грудная клетка. Иногда человек думает, что у него проблемы с сердцем, а на самом деле, это ноет нерв, пережатый в результате остеохондроза. Одновременно с болью человек часто ощущает перенапряжение и онемение мышц. Если сдавлены кровеносные сосуды, питающие мозг, появляется головная боль, головокружения, шум в ушах, двоение в глазах, тошнота и рвота.
С подобными жалобами обращаться нужно к неврологу или травматологу. Он проведет осмотр позвоночника, а при необходимости назначит рентгенографию, компьютерную или магнитно-резонансную томографию. Проверит, как обстоят дела с мозговым кровообращением.
Лечение остеохондроза - процесс длительный, требующий от человека большой силы воли и свободного времени. Методов борьбы с болезнью хватает: таблетки (не всегда эффективные), мануальная терапия, массаж и лечебная гимнастика. Кто-то предпочитает лечиться средствами народной медицины - баночным массажем, гирудотерапией (пиявками), вытяжением, иглорефлексотерапией, металотерапией и пчелиным ядом. В тех случаях, когда остеохондроз осложнен грыжей межпозвонкового диска, человека отправляют на операцию.
Для профилактики радикулита и остеохондроза специалисты советуют следующее:
Автор: В.И. Дикуль
Онемение в спине – возможно, не самый распространенный, но, тем не менее, нередкий симптом, который возникает в большинстве случаев при заболеваниях позвоночника и только в редких случаях вызван заболеваниями нервной системы, не связанными непосредственно с поражением позвоночного столба.
Чувство онемения или ползания мурашек в медицине называется парестезией, оно является следствием раздражения чувствительных нервных волокон. При раздражении отдельных нервов может возникать чувство онемения на ограниченном участке тела, в том числе в той или иной зоне спины.
Чувствительные нервные окончания входят в спинной мозг в виде заднего корешка, при сдавлении которого чувство парестезии может возникать на распространенном участке. Как правило, этот участок ограничивается определенным сегментом тела, иными словами – немеет участок на спине в виде широкой полосы, как правило, с одной стороны.
При распространенном патологическом процессе в позвоночнике, например, спондилолистезе или распространенных межпозвоночных грыжах может сдавливаться сразу несколько корешков, что будет приводить к возникновению распространенной зоны онемения на спине.
У некоторых людей онемение в спине возникает периодически, поэтому они не связывают его с заболеваниями позвоночника, а объясняют, например, простудой или неудобной позой. На самом деле онемение и при патологии в позвоночном столбе на первых этапах может возникать периодически. Некоторое время спустя, при отсутствии лечения, заболевание может прогрессировать, а чувство парестезии может стать постоянным.
В некоторых случаях воспаление нерва вследствие воздействия низких температур или при длительном пребывании на сквозняке также может стать причиной появления онемения, однако в таком случае, как правило, симптомы сначала выражены резко, онемение редко возникает изолированно и сопровождается выраженной болью. Через некоторое время симптомы стихают, тогда как при поражении позвоночника они, напротив, прогрессируют со временем.
Если у вас периодически появляется чувство онемения в спине, то необходимо обратиться к специалисту и пройти обследование, чтобы установить причину появления данного симптома. Если чувство онемения стало уже постоянным, то обратиться за медицинской помощью нужно как можно скорее.
Уже после обследования и постановки диагноза может быть разработана та или иная тактика лечения в зависимости от общего состояния, наличия сопутствующих заболеваний и выраженности патологического процесса в позвоночнике.
Каждый человека иногда сталкивается с ощущением онемения. Оно может локализоваться в разных частях тела, включая и спину. Если этот симптом присутствует постоянно, обязательно следует проконсультироваться с врачом. Это состояние может свидетельствовать об опасных патологиях.
С физиологической точки зрения онемением называют реакцию организма, которая возникает вследствие нарушения кровообращения в тканях или компрессии нервных окончаний.
Человек при этом чувствует покалывания в определенной части спины. Данное нарушение может приводить к более серьезным аномалиям.
Существует довольно много факторов, которые вызывают онемение в спине. Чтобы диагностировать патологию, нужно установить причину нарушения.
Многие пациенты ощущают онемение в межлопаточной зоне. К появлению этого симптома могут приводить такие аномалии:
Плечевой периатрит
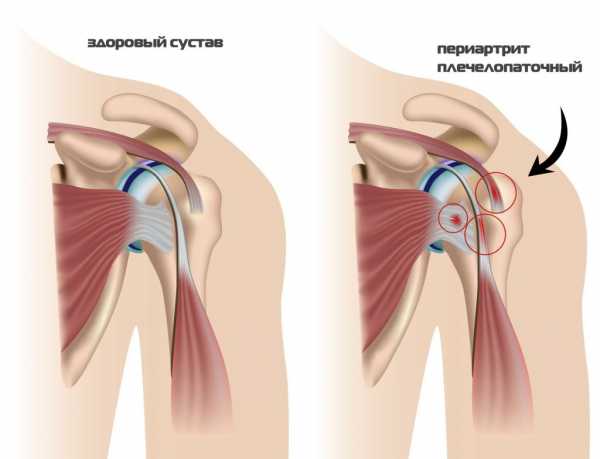
В 60 % всех случаев появления такого симптома страдает имеет пояснично-крестцовый отдел. Это состояние свидетельствует о самых разных патологиях, включая довольно серьезные аномалии. К ним относят следующее:
При появлении ощущения онемения нужно сразу обращаться к врачу. Если этого не сделать, высока вероятность серьезных осложнений.
 Если немеет спина, нужно сразу обратиться к терапевту. Специалист проведет предварительное обследование и направит пациента к более узким специалистам.
Если немеет спина, нужно сразу обратиться к терапевту. Специалист проведет предварительное обследование и направит пациента к более узким специалистам. Вначале выполняют такие манипуляции:
По результатам предварительного обследования врач может рекомендовать такие исследования:
Затем пациента могут направить к другим врачам – нефрологу, ортопеду, инфекционисту, гинекологу, кардиологу, проктологу, урологу, пульмонологу. Они могут назначить дополнительные обследования – все зависит от предполагаемого диагноза.
 Тактика терапии зависит от диагноза. Она может быть оперативной или консервативной. Выбор конкретной методики определяется степенью тяжести недуга и особенностями организма пациента.
Тактика терапии зависит от диагноза. Она может быть оперативной или консервативной. Выбор конкретной методики определяется степенью тяжести недуга и особенностями организма пациента. Хирургическое вмешательство направлено на механическое удаление пораженного фрагмента позвоночника.
При повреждении позвонка проводится остеосинтез, в случае межпозвоночной грыжи показана установка имплантата.
Операция выполняется под общим наркозом. После ее проведения возникает необходимость в продолжительном восстановлении.
Если нет возможности провести хирургическое вмешательство, выполняют новокаиновые блокады. Они подразумевают введение анестетика в область пролегания нерва.
Лекарственная терапия показана при мышечных болях. Пациенту рекомендуется принимать препараты, которые способствуют улучшению кровообращения и проводимости нервно-мышечных тканей. Помимо этого, показаны противовоспалительные средства и анальгетики, миорелаксанты, согревающие и расслабляющие мази.
Также могут быть назначены такие методы лечения:
Степени растяжения мышц
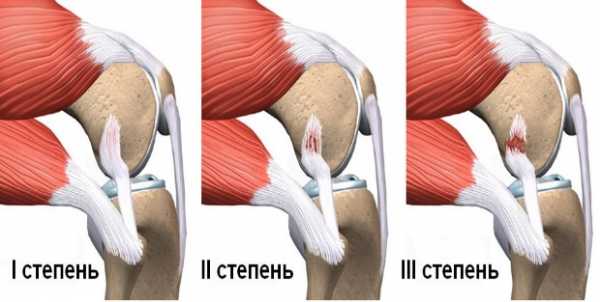
Прогноз напрямую зависит от поставленного диагноза. При онемении в спине очень важно своевременно начинать лечение. Иначе есть угроза осложнений со стороны внутренних органов.
Онемение спины – серьезное состояние, которое может приводить к негативным последствиям. Чтобы справиться с этим нарушением, необходимо своевременно провести детальную диагностику. Это поможет выявить причину симптома и подобрать терапию.
Что делать, если немеет спина, смотрите в нашем видео:
После перенесенного коронавируса многие пациенты сталкиваются с болью в спине. Зачастую болевые ощущения появляются в области поясницы, позвоночника и лопаток, между ребрами. Как избавиться от этого состояния и восстановить свой организм?
Реабилитация постковидных пациентов ставит многих врачей в тупик, поскольку новая инфекция, вызвавшая пандемию, еще до конца не изучена. Ситуация усугубляется появлением новых штаммов, вызывающих осложнения в организме человека. После успешного излечения от вируса люди долго не могут восстановиться и жалуются на неприятные ощущения в области спины.
Вирусологи утверждают, что COVID-19 негативно влияет на нервные окончания человеческого организма, обостряет хронические болезни и снижает иммунитет. Вследствие этого появляются неприятные ощущения, зачастую фиксирующиеся в одной области. В частности, врачи отмечают следующие жалобы у пациентов:
Еще одним из наиболее популярных последствий Ковид-19 является боль в спине, и, прежде чем начинать лечение, необходимо выявить причину ее появления.
Эти и другие неприятные ощущения возникают у многих людей после перенесения коронавирусной инфекции. Организму требуется длительный срок для полной перестройки и восстановления. В этот период следует четко соблюдать указания лечащего врача.
Во время заражения коронавирусной инфекцией пациент принимает огромное количество препаратов, которые эффективно борются с рецепторами вируса, но имеют множество побочных эффектов. Для исключения возможных последствий больной должен проконсультироваться с врачом и пройти соответствующее медицинское обследование.
Чтобы понять, как лечить боль в спине после коронавируса, нужно обратить пристальное внимание на уже имеющиеся болезни. COVID-19 обостряет ряд хронических заболеваний, присутствующих в организме человека до заражения:
Нарушения в работе мышечного аппарата и невралгия являются наиболее частыми причинами появления неприятных ощущений в спине после коронавируса. Человек испытывает острую или ноющую боль в позвоночнике, в области поясницы и почек. Иногда появляется покалывание в шее. Такие симптомы чаще всего проявляются у людей, страдающих болезнями суставов.
Лечение спины после ковида включает в себя прохождение обследования у иммунолога, пульмонолога, вирусолога и ортопеда. После полного заключения врачей больному рекомендуется посетить терапевта, который составит оптимальный план лечения и выпишет нужные лекарства.
Комплекс медицинских препаратов, снижающих постковидный синдром, включает в себя прием противовоспалительных, болеутоляющих и противовирусных препаратов. Также необходимо употреблять витамины и миорелаксанты, которые уменьшают болезненные ощущения в мышцах.
Уникальным методом лечения спины после ковида является магнитотерапия. Одними из лучших медицинских приборов для снятия болезненных симптомов считаются аппараты производства «Солнышко». Приборы воздействует на организм с помощью низкочастотного магнитного поля, которое приносит ощутимую пользу для человека:
Аппарат «Солнышко» с низкочастотным переменным магнитным полем используется в различных медицинских учреждениях и санаториях. Метод магнитотерапии помогает людям снять болевой синдром и почувствовать себя хорошо. Тепло, проникающее в организм с помощью магнитного поля, согревает нервные окончания и усиливает приток крови к больному месту. Прибор помогает снизить напряжение в мышцах и полностью избавиться от боли в спине.
Причина онемения обычно заключается в т.н. компрессионной нейропатии или ущемлении нерва.
Существует более 20 видов нейропатии, наиболее часто проблема заключается в карпальном канале - пространстве между костями ладони и связкой, в которой находятся сгибающие пальцы сухожилия и срединный нерв. Если она не эластична, при возрастании давления нерв ущемляется. Если же нерв сильно и длительно ущемлен на любом уровне (ладони, локтя, плеча), могут возникнуть нарушения чувствительности кожи и подвижности, ибо часть нервных волокон гибнет. При прогрессировании болезни боль и онемение распространяется по всей руке. Эта проблема обычно возникает у людей с однообразной напряженной работой, которая перенапрягает ладонь и способствует ущемлению нерва. Например, у людей, работающих на лесопилках, на конвейере, на компъютере. Ощущение онемения и боль чаще всего появляется ночью, лишая человека сна.
Долго работая на компъютере, может появиться ущемление локтевого нерва, чаще на левой руке. Характерным признаком является онемение мизинца, подчас и ощущение замерзания, дискомфорт на внутренней поверхности предплечья. Поначалу обычно не бывает боли, поэтому пациенты к врачу обращаются запоздало.
Онемение рук может быть одним из симптомов не только карпального канала, но и других серьезных заболеваний.
Если немеют обе руки и/или обе ноги, это может быть полинейропатия или какая-либо другая патология. Полинейропатия означает, что в процесс заболевания вовлечены многие нервы, обычно затрагивающие периферию - ладони, пальцы, стпы, ноги. Могут неметь только пальцы, может вся ладонь и рука до плеча. То же и с ногами - может неметь только стопа или до половины голени. Полинейропатия проявляется также в виде боли, ощущения жжения, как синдром "беспокойных ног", при котором человек ночью не может заснуть из-за поисков для ног удобного места.
Если немеет вся рука или нога, это может быть не периферийная полинейропатия, а повреждение нервов и сплетений нервных корешков.
Если по началу онемение кратковременно, но со временем наступает все чаще, пока вообще не проходит, причина скорее всего кроется в центральной нервной системе. Это может быть симптомом опухоли головного мозга, нарушения мозгового кровообращения, предвестия инсульта. Поэтому для врача важно знать, онемение у пациента постоянное или волнообразное, связанное со статической или динамической нагрузкой, с определенным временем суток и т.п.
Ощущение онемения у пожилых людей чаще всего связано с преходящими нарушениями кровообращения, поэтому необходимо обследовать сосуды головного мозга.
Это ощущение может быть проявлением тяжелого заболевания и у молодых людей - например, рассеянного склероза. Онемение может свидетельствовать об опухоли, аневризме (расширении) сосудов головного мозга. В зависимости от того, в какой части мозга сосуды расширяются, они давят на окружающие ткани мозга, порождая ощущение пульсирования, головную боль и другие меняющиеся симптомы.
Болезни мочевыводящей системы (цистит, пиелонефрит, а особенно мочекаменная болезнь) чаще всего проявляются болью именно в пояснице. Боль может быть острой.
Людей с язвенной болезнью желудка и двенадцатиперстной кишки в 75% случаев беспокоят боли в области поясницы. Еще одно заболевание желудочно-кишечного тракта, при котором может болеть спина, это острый панкреатит. Боль носит опоясывающий характер, локализуется в районе правого или левого подреберья, иррадирует в спину.
Иногда боли в спине, отдающие в поясницу, появляются при остром аппендиците. В основном это характерно для случаев, когда червеобразный отросток (аппендикс) находится позади слепой кишки. Конечно, это лишь одна из жалоб, а основными симптомами являются повышение температуры тела, раздражение брюшины, расстройство стула.
При заболеваниях женских половых органов наряду с болью внизу живота может возникнуть боль в крестцово-поясничном отделе позвоночника. Причем она может вас беспокоить периодически во время менструации, при половых контактах, либо быть длительной и приобретать хронический характер.
В большинстве случаев при боли в пояснице имеет смысл сделать УЗИ органов малого таза. Например, болезненные ощущения могут провоцироваться объемными образованиями яичников, расположенных позади матки.
При миоме матки характер и место боли зависят от расположения узла в матке, его размеров, и обусловлены растяжением брюшины, с давлением нервных сплетений малого таза. Часто выраженная и длительная боль при миоме матки связана с ее быстрым ростом. Остро возникшая боль может свидетельствовать о нарушении кровоснабжения миоматозного узла и требует экстренной медицинской помощи.
При опущении внутренних половых органов пациенток беспокоит тянущая боль в области пояснично-крестцового отдела, которая усиливается при ходьбе, физической нагрузке и подъемах тяжести. Механизм боли при данной патологии связан с нарушением анатомического расположения органов малого таза, что приводит к нарушению венозного и лимфатического оттока.
Записаться на консультацию к врачу-терапевту по телефонам
Петроверигский пер., д.10: 8 (495) 790-71-72
Китайгородский пр. 7: +7 (495) 510-49-10
Если у вас присутствует незначительное или регулярное онемение пальцев рук, есть основания полагать что происходит сдавливание, повреждение или воспалительный процесс нервов. Кроме того, если вы испытываете такие симптомы как неприятное покалывание, «мурашки» - это может быть признаком парестезии. Если у вас:
• Немеет мизинец на руке – то скорей всего защемлен нерв, развивается шейный остеохондроз;
• Средний палец – шейные позвонки воротниковой зоны могут быть повреждены;
• Безымянный палец – у вас присутствует мышечное перенапряжение;
• Онемение большого или указательного пальца – происходит при сдавливании сосудов и нервов в запястном канале;
• Мизинец и безымянный палец – у вас могут диагностировать нарушение функций сердечно-сосудистой системы.
При обнаружении одного или нескольких симптомов онемения – проконсультируйтесь с врачом, чтобы подтвердить или исключить заболевания, которые требуют медицинского вмешательства.
Причины онемения пальцев могут быть медицинскими или немедицинскими. Одни могут быть признаком серьезного заболевания, другие – следствием механических повреждений.
• Переохлаждение;
• Травмы рук;
• Сон в неестественной позе;
• Интоксикация организма;
• Ношение украшений, которые передавливают конечности;
• Долговременное нахождение пальцев в одном положении.
В большинстве случаев это проходит само собой и требует лишь изменений в образе жизни. Но если покалывание становиться регулярным, и вы испытываете онемение в одном и том же месте – обратитесь к врачу для диагностики и составления плана терапии.
• Остеохондроз;
• Межпозвоночная грыжа;
• Туннельный синдром;
• Воспаление суставов;
• Нарушения в работе сердечно-сосудистой системы;
• Неправильная циркуляция крови на фоне развивающегося сахарного диабета;
• Тромбоз;
• Сбой в работе эндокринной системы.
Необходимо учесть тот факт, что работа вашего организма зависит от образа жизни, который вы ведете. К примеру вредные привычки отражаются на способности организма правильно функционировать.
Если приступы парестезии проявляются регулярно вы должны обязательно обратиться к врачу за медицинской помощь, который проведет ряд исследований для диагностики:
• Анализ крови, мочи, уровня сахара в крови;
• УЗИ, ЭКГ сердечной мышцы, допплерография (доплер) сосудов;
• МРТ кисти и др.
Все это позволит врачу с точностью установить диагноз, выявить неврологические нарушения в конечностях и подобрать методы лечения.
Для лечения парестезии используется несколько методов и терапевтических подходов, которые подбираются в индивидуальном порядке. Некоторые из них:
• Лечебный массаж или мануальная терапия;
• Физиотерапевтическое лечение: ударно-волновая терапия с помощью магнита или ультразвука, это позволяет нормализовать и улучшить кровообращение, запустить процесс регенерации поврежденных тканей;
• Лечебная блокада используется при туннельном синдроме;
• ЛФК и лечебная гимнастика поможет избавиться от боли, восстановить чувствительность.
В результате пациенты нашей клиники отмечают, что помимо избавления от самого заболевания состояние здоровья в целом улучшается – укрепляется мышечный корсет, гибкость, снижается масса тела. Доказано, что грамотно подобранная физическая активность и систематичность благоприятно влияют на все процессы в организме.
Профилактика парестезии поможет не только избежать развитие болезни, но и предотвратить рецидивы после лечения. Правила, которые помогут вам в этом:
1. Исключить алкоголь, табакокурение, наркотические препараты;
2. Сбалансированный рацион, правильное питание, рекомендуется исключить легкие углеводы – сахар, белую муку, консерванты;
3. Дробное питание, не допускать переедания, контролировать массу тела;
4. Измерять уровень сахара в крови и артериальное давление;
5. Заниматься ЛФК на постоянной основе;
6. Здоровый сон, не менее 8 часов в сутки.
Не забывайте, что онемение пальцев рук может быть признаком серьезных сбоев в работе организма. Не откладывайте посещение врача, проходите плановые медицинские осмотры, чтобы предотвратить развитие заболевания и устранить его последствия.
Клиника Доктора Костюка активно занимается лечением заболеваний позвоночника и суставов, одним из симптомов, которого – является онемение пальцев рук. Вовремя проведенное лечение сохранит вам здоровье и средства. Будьте здоровы!
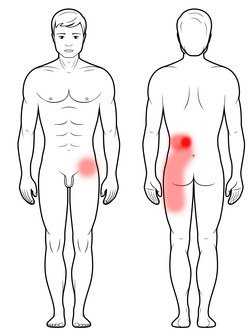
Боль в позвоночнике, отдающая в ноги, может иметь множество причин. Чтобы освободиться от недугов, нужно сначала найти их источник и применить соответствующую терапию. Ниже я описываю характерные симптомы и лечение наиболее распространенных причин этого вида боли.
Ишиас часто начинается с боли в позвоночнике, которая затем распространяется на правую или левую ногу, в редких случаях на обе ноги.Болезнь чаще всего вызывается грыжей студенистого ядра позвоночника, которая раздражает корешки, спускающиеся к ногам. Поэтому боль иррадиирует в заднюю часть бедра, икру и стопу. Вы также можете испытывать онемение, жжение и мышечную слабость. Иногда наблюдается характерное искривление туловища, так как грыжа может вызвать сильный спазм мышц спины.
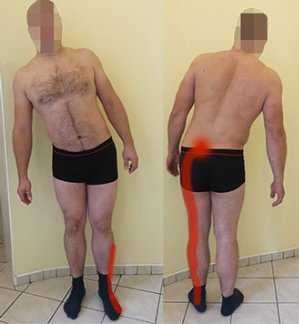
У большинства больных симптомы исчезают после нескольких недель лечения противовоспалительными таблетками или инъекциями и при применении физиотерапевтических процедур.Однако иногда эта острая и мучительная боль в ноге может длиться месяцами или годами. В таких случаях быстрое и значительное облегчение страданий можно получить, выполнив эпидуральную инъекцию, т.е. эпидуральную инъекцию. Затем непосредственно в область грыжи вводят сильный противовоспалительный препарат. Это лечение не только снимает боль, но и способствует уменьшению воспаления, отека и компрессии спинномозговых корешков, что значительно ускоряет их регенерацию и восстановление.
Хирургическое вмешательство может потребоваться в самых тяжелых случаях.
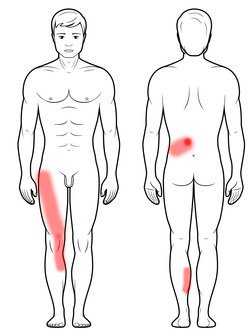
Femoral имеет очень похожее течение, причины и лечение ишиаса, за исключением того, что боль в позвоночнике иррадиирует в переднюю часть бедра, колено и внутреннюю часть голени.
Поясничный стеноз является результатом нарастающих с возрастом дегенеративных изменений в позвоночнике, которые сужают просвет позвоночного канала и оказывают давление на спинномозговые корешки.При стоянии и ходьбе боль в спине иррадиирует в ноги и исчезает в положении сидя с наклоном туловища вперед. Лечение стеноза включает применение специальных упражнений, введение эпидуральных инъекций, а в наиболее тяжелых случаях - хирургическое расширение позвоночного канала.
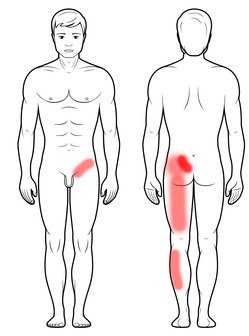
В течение нескольких месяцев или лет боль в пояснице, иррадиирующая в заднюю часть бедра, ягодицу, бедро или пах, часто исходит из крестцово-подвздошного сустава.У пациентов возникают большие проблемы с ношением брюк стоя или надеванием носков в таком положении, так как это значительно усугубляет симптомы. Боль также усиливается при сидении, стоянии и ходьбе.
Точно сделанная инъекция в крестцово-подвздошный сустав чаще всего приносит полное и стойкое облегчение. Только в случае значительной нестабильности сустава проводят его оперативную фиксацию.
Межотростковые суставы находятся между позвонками и отвечают за подвижность позвоночника.Боль, которая исходит ниоткуда, находится близко к центру, либо сбоку, либо с одной стороны, и может иррадиировать в бок, пах и ногу. Симптомы усиливаются при стоянии, ходьбе, наклоне назад и скручивании туловища.
Исчезновение болезни суставов часто встречается у людей, которые проводят значительную часть своего времени сидя, особенно у водителей, и у тех, кто перевозит тяжелые грузы.
Лечение состоит из специальных упражнений для уменьшения нагрузки на суставы.В тяжелых случаях используются точные инъекции в каждый из больных суставов. Такое лечение обычно очень помогает и в сочетании с физическими упражнениями сохраняется на долгие годы. Другой метод терапии заключается в разрушении нервов, проводящих чувствительность от больных суставов, путем термоповреждения или криодеструкции.
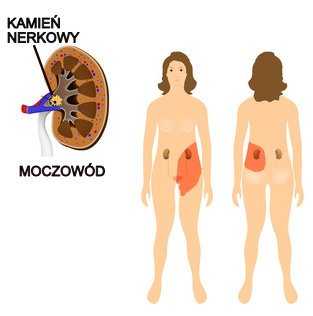
Приступ почечной колики вызывается почечным камнем, спускающимся по мочевыводящим путям. Эта очень сильная боль начинается в области почек, затем распространяется на нижнюю часть живота, пах, яички и внутреннюю часть бедра.Боль может сопровождаться тошнотой, рвотой и позывами к мочеиспусканию. Больные очень физически возбуждены. Почечную колику обычно лечат спазмолитиками и большим количеством жидкости. Урологические процедуры необходимы в более тяжелых случаях.
Спондилолистез, также известный как скольжение, представляет собой смещение одного позвонка относительно другого. Тогда может быть как давление на нервные корешки, так и повышенное давление на межпозвонковые суставы. Это приводит к боли в позвоночнике, которая иррадиирует в ноги.
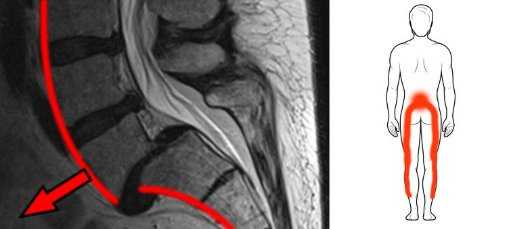
Лечение легких случаев спондилолистеза состоит из физиотерапии, применения обезболивающих и эпидуральных инъекций. В более тяжелых случаях требуется хирургическое вмешательство.
Триггерные точки — это уплотнения в мышцах, болезненные при прикосновении. Они чаще всего располагаются сзади и сбоку ягодицы, в области средней ягодичной мышцы. Они являются источником боли, которая может иррадиировать от позвоночника к стопе, иногда имитируя симптомы ишиаса.
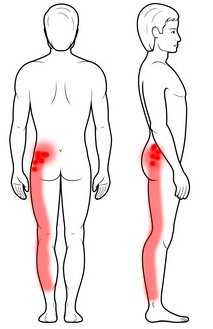
Если причина триггерной точки, наиболее распространенной из которых является дископатия, больше не активна, а ягодица продолжает болеть, проведите терапию триггерной точки. Лечение триггерных точек следует начинать с их причины, чаще всего дископатии. Если же причина их возникновения уже устранена, следует заняться и самими триггерными точками. Помочь могут физиотерапевты, имеющие опыт лечения опорно-двигательного аппарата. Инъекции в триггерные точки — лучшее лечение, если триггерные точки расположены глубоко.Это форма терапии, при которой врач находит триггерные точки, а затем вводит инъекцию в каждую из них, тем самым нейтрализуя местный ацидоз и вымывая вещества, вызывающие боль.
.Анкилозирующий спондилоартрит (АС, болезнь Бехтерева) — хроническое воспалительное заболевание, поражающее позвоночник, вызывающее сильную боль и скованность в позвоночнике. Он имеет различную степень тяжести, от легкой до очень тяжелой. При далеко зашедшей форме заболевания на месте гибких соединений позвонков формируются костные анастомозы, что приводит к прогрессирующему ограничению подвижности позвоночника.Результатом является наклон силуэта тела вперед (называемый кифозом) и тяжелая инвалидность. Он также может поражать другие суставы (например, тазобедренный, плечевой) и различные органы (например, глаза, сердце и легкие). Характерным признаком АС является воспаление крестцово-подвздошных сочленений, соединяющих основание позвоночника с тазом.
Точная причина АС неизвестна. Вполне вероятно, что для развития заболевания должны совпасть несколько факторов: генетические, иммунологические (нарушения иммунной системы) и экологические, такие как бактериальные инфекции (особенно желудочно-кишечные и урогенитальные инфекции).Важную роль играют генетические факторы, о чем свидетельствует тот факт, что риск развития заболевания выше, если у близкого родственника есть АС. У более чем 90% белых пациентов так называемая Антиген HLA B27, который является генетическим маркером этого заболевания.
Однако следует отметить, что у большинства людей с этим антигеном нет АС, и что есть пациенты с АС, у которых нет антигена HLA B27. Также подозреваются несколько других генетических факторов.
Заболеваемость АС сильно различается в разных регионах мира.В Центральной Европе им поражено примерно 0,3–0,5% населения. Заболевание чаще встречается у мужчин, чем у женщин. Обычно он начинается в конце полового созревания или у молодых людей (в возрасте от 17 до 35 лет), но также может возникать у детей и пожилых людей.
Начало и течение АС могут варьироваться от пациента к пациенту. Атипичные симптомы чаще встречаются у женщин, в связи с чем заболевание диагностируется у них позже.
Первой появляется боль в пояснице , которая иррадиирует в ягодицы (с одной или обеих сторон, часто попеременно). Боль тупая, трудно локализуемая и постепенно усиливается в течение нескольких недель или месяцев. Это воспалительная боль с несколькими отличительными чертами:
В некоторых случаях (особенно у женщин) сначала могут появиться боли в шейном отделе позвоночника. На ранних стадиях заболевания у вас также может быть легкая лихорадка, потеря аппетита, общее чувство дискомфорта и утомляемость. Это так называемые общие симптомы, возникающие в результате постоянной борьбы организма с хроническим воспалением.
У некоторых пациентов первым симптомом заболевания является боль в других местах, кроме позвоночника, вызванная воспалением других суставов (например, позвоночника).бедра, лодыжки или колена) или воспаление так называемого прикрепления сухожилия, то есть места, где сухожилие или связка соединяется с костью (например, боль в пятке при прикреплении ахиллова сухожилия). Очень редко появление симптомов со стороны опорно-двигательного аппарата предшествует увеиту на несколько лет (см. ниже).
По мере прогрессирования заболевания боль, скованность и ограничение подвижности также распространяются на более высокие уровни позвоночника. Поражение шейки матки вызывает, в частности, проблемы с поворотом головы назад, что затрудняет вождение.Изменения грудного отдела позвоночника и ребер уменьшают расширение грудной клетки при втягивании воздуха (поэтому больные дышат преимущественно через диафрагмальный путь). Могут появиться боль и болезненность в груди, усиливающиеся при глубоком вдохе, кашле и чихании — при АС они чаще всего вызваны артритом грудной клетки, но требуют дифференциации от других заболеваний, таких как заболевания легких и сердца. Ограничение подвижности позвоночника затрудняет выполнение различных повседневных действий, напр.поднимать предметы с пола и надевать носки, дотягиваться до высокой полки, вставать со стула или с пола. Заболевание часто сопровождается утомляемостью, которая является результатом, в том числе, хроническое воспаление и проблемы со сном.
В запущенной форме болезни, к счастью, встречающейся все реже, она становится полной потеря подвижности позвоночника и тяжелая инвалидность. Больной имеет характерный наклон вперед форма тела, из-за которой ему трудно смотреть вперед и двигаться.Искривление и контрактура других суставов (особенно тазобедренных и коленных суставов) являются обычным явлением.
В дополнение к перечисленным выше симптомам также могут быть боль, отек и ограничение подвижности в других суставах, таких как тазобедренные, коленные, голеностопные, плечевые суставы, ребра с позвоночником и грудиной, нижнечелюстные суставы и мелкие суставы в руки и ноги. Это называется периферическая форма АС, встречающаяся у 25–30% больных.
Позвоночник больного АС более подвержен травмам из-за потери гибкости и более быстрого развития остеопороза при этом заболевании.Это может привести к нестабильности и подвывиху позвоночника или переломам позвонков даже после незначительной травмы, например, при падении с собственного роста. Это может привести к повреждению спинного мозга и отходящих от него нервов (см. Неврологические симптомы и лечение).
При появлении симптомов этого заболевания не откладывайте обращение к врачу.Боль в спине есть очень распространенное явление и часто проходит спонтанно, но быстрая консультация ревматолога требует так называемого воспалительная боль (см. симптомы). Быстрая диагностика и лечение заболевания значительно увеличивает шанс избежать его осложнений, в том числе тяжелой инвалидности.
Обострение симптомов заболевания также требует немедленного обращения к ревматологу. Затем лечение должно быть усилено, чтобы как можно быстрее справиться с болью и воспалением. Сильная боль вызывает рефлекторное принятие неправильного положения тела («сжимание самого себя»), вызывая скованность позвоночника и контрактуры суставов.Следует стараться сохранять правильную осанку и как можно скорее вернуться к ежедневным физическим нагрузкам, избегая перенапряжения суставов. В дополнение к лекарствам (НПВП, болеутоляющим) для облегчения боли может помочь прикладывание пакетов со льдом к болезненным участкам (на 10–15 минут 3–4 раза в день) или теплая ванна или душ.
В течении АС могут возникнуть ситуации, требующие срочной консультации врача.
Врач (чаще всего ревматолог) ставит диагноз АС на основании информации, полученной от больного, анализы опорно-двигательного аппарата, а также результаты рентгенологических и лабораторных исследований.При осмотре больного врач оценивает подвижность позвоночника во всех направлениях (например, при наклонах вперед, наклонах в стороны, поворачивая голову назад, расширяя грудную клетку при глубоком дыхании) и осматривая, Есть ли боль и чувствительность в областях АС, таких как суставы крестцово-подвздошный, позвоночник, область прикрепления ребер к грудине и позвоночнику или область пятки.
Каждому пациенту с подозрением на АС необходимо провести рентгенографию крестцово-подвздошных суставов , где ищут признаки их воспаления, напр.костные эрозии; к сожалению, эти изменения обычно видны только после нескольких лет болезни. В сомнительных случаях, когда симптомы заболевания присутствуют, а рентген не показывает типичных изменений, помогает ядерно-магнитный резонанс (МРТ), благодаря которому воспалительные изменения обнаруживаются гораздо быстрее. Для оценки позвоночника делают рентгенограммы, а иногда также компьютерную томографию или магнитно-резонансную томографию (например, при подозрении на сдавление нервных структур). Ультразвуковое исследование полезно при симптомах артрита и энтезита.
В дополнение к визуальным исследованиям также проводятся лабораторные исследования.
Лечение АС зависит от нескольких факторов: тяжести заболевания, его формы (напр.вовлечены ли другие суставы или органы помимо позвоночника) и сопутствующие заболевания. Важно активно участвовать в лечении, особенно посредством регулярных физических упражнений, которые играют ключевую роль в предотвращении инвалидности. В лечении используются как немедикаментозные, так и фармакологические процедуры; иногда также необходимо хирургическое вмешательство.
Эндопротезирование (эндопротезирование) тазобедренного или коленного сустава заключается в замещении больного сустава протезом. Показанием к операции являются сохраняющиеся боли и ограничение подвижности сустава, несмотря на консервативное лечение.Хирургия уменьшает боль и улучшает функцию сустава.
Хирургия позвоночника следует рассматривать, если неврологические симптомы возникают из-за подвывиха и нестабильности позвоночного сустава или перелома позвонка.
Кроме того, выполняются операций по коррекции оси позвоночника (т.н. корригирующие остеотомии) , направленные на улучшение баланса тела и увеличение поля зрения (которое может значительно уменьшаться из-за наклона туловища вперед ).Чаще всего они касаются поясничного отдела позвоночника. Решение об их выполнении должно быть взвешенным, так как они могут вызвать серьезные осложнения, в основном связанные с повреждением нервных структур.
В настоящее время вылечить болезнь невозможно (т.е. бездействие после окончания лечения). В отдельных случаях наступает спонтанная ремиссия заболевания. С другой стороны, у нас есть лекарства, которые эффективно контролируют симптомы и улучшают функционирование пациента.Некоторые из них, такие как НПВП и биологические препараты, также могут тормозить прогрессирование заболевания.
Анкилозирующий спондилоартрит может протекать по-разному. В настоящее время, благодаря соответствующему лечению, в большинстве случаев мы имеем дело с легкой формой заболевания, лишь незначительно нарушающей нормальное функционирование. Особое значение для дальнейшего прогноза имеют первые 10 лет болезни - именно тогда наиболее часты функциональные нарушения, изменения периферических суставов и рентгенологические изменения позвоночника.Именно поэтому так важно быстро распознать болезнь и активно бороться с болезнью с самого начала. Однако у некоторых пациентов АС протекает тяжело, что приводит к значительной инвалидности и сокращению ожидаемой продолжительности жизни. 10–30% больных увольняются с работы после 10 лет болезни.
Поскольку анкилозирующий спондилит является хроническим заболеванием, необходим регулярный ревматологический контроль. Частота посещений зависит от активности заболевания и применяемого лечения.Для оценки тяжести заболевания используют соответствующие опросники (например, BASDAI, BASFI), ход изменений при обследовании опорно-двигательного аппарата, а также результаты визуализационных и лабораторных исследований. Контрольные рентгенограммы позвоночника проводят не чаще, чем раз в 2 года (за исключением случаев подозрения на быстрое прогрессирование заболевания или другие изменения, например переломы позвонков). Как правило, нет смысла повторять рентгенографию крестцово-подвздошных суставов, если в них уже выявляются типичные для АС изменения. Однако полезны контрольные рентгенограммы тазобедренных суставов (их поражение свидетельствует о более тяжелом течении заболевания) или шейного отдела позвоночника (риск изменений позвонков, вызывающих неврологические изменения).Продолжаются исследования по разработке методов оценки активности заболевания с помощью магнитно-резонансной томографии (МРТ) и ультразвука (УЗИ).
К сожалению, мы не знаем, как избежать АС. Вопрос будущего состоит в том, чтобы найти надежные ранние индикаторы (так называемые маркеры) заболевания, чтобы его можно было диагностировать и лечить на ранней стадии. Также ведутся поиски лекарств, которые могли бы предотвратить чрезмерное окостенение и жесткость позвоночника и, таким образом, способствовать более длительному поддержанию подвижности позвоночника.
.Онемение конечностей, холодные стопы и руки или чувство холода тяжесть в ногах обычно является симптомом, которого не следует бояться. Они делают Однако возникают ситуации, когда такие проблемы являются признаком серьезности медицинские условия. Поэтому стоит взглянуть на них и убедиться, что они не свидетельствуют, например, об о. заболевания суставов или атеросклероз. Симптомы могут затрагивать различные части конечностей. Онемение рук, онемение стопы или онемение ног, если они являются постоянной проблемой, должно привлечь наше внимание и заставить посетить врача.
Смотрите также статью: Атеросклероз: причины, симптомы, диета - как лечить атеросклероз?
Некоторые заболевания, о которых могут свидетельствовать такие симптомы, как например, онемение ног и рук, бывают дископатии. Наши конечности иннервированы нервы, выходящие из позвоночника, соединяются с его позвонками. Вот почему если есть дегенерация позвонков в позвоночнике, например, повреждение диска межпозвонкового диска (его протрузия, обезвоживание, сужение или очаговое повреждение фиброзного кольца) может ощущаться как онемение конечностей.Причины дископатии могут быть разными, но обычно это травмы. вызванные нагрузкой на позвоночник, например, частым сидением в сгорбленное положение, ожирение или неправильное переключение или подъем нагрузки.
Если 90 033 дегенерация происходит в верхних части позвоночника, то есть в пределах шейных позвонков, мы будем наблюдать онемение рук . Напротив, дегенеративные изменения в 90 033 эпизодах нижние, такие как поясничный и крестцовый позвонки, отвечают за онемение в ногах и стопах .В некоторых случаях также возникают шум в ушах и внезапные нарушения остаток средств. Метод лечения дископатии зависит от степени ее тяжести. В свете лекарства, реабилитация и физические упражнения могут помочь, в то время как случаи могут помочь потребуется серьезная операция на позвоночнике. Упражнения от онемения ног от позвоночника можно выполнять в домашних условиях или под наблюдением специалиста.
Причин онемения рук может быть много. В случае конкретно правой руки можно исключить инфаркт или стенокардию, что может быть причиной онемения левой руки. Из-за большего преобладание праворукости, частой причиной онемения правой руки является синдром синдром запястного канала или локтевой борозды .
Другая, гораздо менее серьезная причина может быть после просто частый сон на правом боку . Это приводит к угнетению нервы и кровеносные сосуды руки, что приводит к ощущению покалывания. Обычно он возвращается к норме в течение нескольких минут, при этом w момент, когда мы пытаемся пошевелить пальцами и рукой, может показаться неприятным чувство жжения.Интересно, что недостатки также могут быть причиной.
Если у меня немеют руки, какие витамины нужно принимать? Полезными будут добавки с 90 033 витаминами группы В, особенно с витамином В6, B12 и фолиевая кислота . Также хорошо включать такие продукты, как шпинат, молочные продукты, яйца и бобы. Но что принимать от онемения ноги? Также могут быть полезны витамины группы В и магний , что поможет с состоянием наших мышц и предотвратит судороги.Помните, что есть много вещей, которые могут вызвать онемение или покалывание в разных частях тела Поэтому следует проанализировать такие заболевания, как опоясывающий герпес. возникающие симптомы в целом.
Даже если онемение в конечностях чтобы избавиться от него, иногда достаточно адекватной физической нагрузки. Упражнения на онемение рук и ног можно делать каждое утро после пробуждения. Это поможет избавиться от чувство страдания и начать день без боли.
Домашние средства от онемения рук и ног обычно просты. Образцовое и самое простое упражнение от покалывания в руках — это просто quake. руки и кисти . Это особенно полезно, когда вы просыпаетесь ночью мы хотим избавиться от неприятного чувства быстро. Просто встряхни его энергично руками, чтобы почувствовать облегчение. Следующее упражнение — складывания. кулак и растопырить его . На мгновение сожмите кулак, затем разогните его. это, указывайте пальцами вверх, пока они не укажут на потолок, как будто вы хотели бы этого остановить того, кто идет к вам.Повторить 5-10 раз. Другой упражнение — сжимание рукой маленького резинового мячика или даже пара носков свернутая . Удерживайте зажим в течение 5 секунд. Повторить 10 раз также в течение дня.
Синдром запястного канала, также известный как компрессия нерва медиальный - это состояние, которое вызывает онемение, покалывание или слабость рука. Это происходит из-за давления на нерв, который проходит вдоль руки. проходит через запястный канал, называемый запястным каналом, и заканчивается в рука.Он управляет движением и ощущением большого пальца, а также движением всех пальцев, кроме мизинец.
Синдром запястного канала может быть вызван повторяющиеся движения, такие как набор текста или другие движения запястья который мы делаем очень часто . Особенно это касается вещей, которые мы делаем в положение с руками ниже запястий. Другие причины могут быть состояния, такие как гипотиреоз, ожирение, ревматоидный артрит, диабет и даже беременность .
Симптомы туннельного синдрома запястья включают жжение, покалывание или онемение в руке и большом пальце или в указательном и среднем пальцах слабость в руке и проблемы с удерживанием предметов, чувство дрожи в пальцах или покалывание в руке . Лечение может включать изменение стиля жизни, если повторяющиеся движения вызывают симптомы или чаще прерываются данная деятельность. Также помогут упражнения на растяжку и укрепление.
В некоторых случаях врач может порекомендовать вам носить корсет для чтобы ваше запястье не двигалось и уменьшало давление на нервы.Они могут также должны быть назначены противовоспалительные препараты или инъекции стероидов, чтобы сделать уменьшить отек. Если ни один из вышеперечисленных способов не работает, необходимо может быть операция, называемая освобождением запястного канала, которая увеличивается в размерах канала и снимает давление на нерв .
Для некоторых людей холодные руки и ноги естественны и не указывают ничего не беспокоит. Но если эти симптомы часты и очень беспокоят или если мы заметим дополнительные проблемы, такие как изменение цвета пальца , потребуется вмешательство. Вероятно, наше тело сигнализирует о том, что у нас могут быть проблемы с нервами и кровообращением. мая это также означало бы повреждение тканей рук, пальцев или стоп .
Причинами холодных ног и рук могут быть c и ее осложнения, анемия или высокий уровень холестерина , что увеличивает риск проблемы с циркуляцией. Это также может быть симптом высокого стресса , потому что тогда наша кровь перекачивается главным образом к нашему туловищу, на что конечности страдают.Кроме того, это также могут быть некоторые редкие заболевания, такие как Болезнь. Бюргер .
Реактивная гипогликемия (постпрандиальная гипогликемия) до низкий уровень сахара в крови, возникающий после еды - обычно в течение четырех часов после еды . Это отличается от низкого сахара в крови (гипогликемия), возникающая во время голодания. Признаки и симптомы Гипогликемия может включать голод, бледность кожи, слабость, головокружение, беспокойство, чувство растерянности и просто дрожь или онемение рук .Если мы используем инсулин или другие антикоагулянты для лечения диабета уровень сахара в крови, если у вас гипогликемия после еды корректировка дозы препарата.
Для большинства людей с фактической реактивной гипогликемией причина не ясна. Однако симптома этого состояния могут быть связаны с какая пища была съедена или изменения в том, как она путешествует через пищеварительную систему . Другие возможные причины реактивной гипогликемии является алкоголем, некоторые хирургические процедуры (желудочное шунтирование или операция язва), наследственные нарушения обмена веществ и некоторые виды рака .
Суставы позволяют нашим пальцам сгибаться и разгибаться. Когда любые две кости выталкиваются из сустава, например, в результате травмы занятия спортом или падение, палец вывихивается и вывихивается. Чаще всего сустав, в котором происходит вывих, – проксимальный межфаланговый сустав, то есть сустав среднего пальца.
Вывих пальца можно увидеть, если сустав пальца выглядит искривленным или искаженным, кость пальца кажется смещенной, на выпячивание в сторону, например, появляется отек, синяк и боль вокруг сустава, а проблемы с подвижностью. Сразу после дислокации n следует избегать вставьте палец обратно в соединение . Вы можете пострадать таким образом нижележащие структуры, иногда постоянно, включая кровеносные сосуды сухожилия, нервы и связки. Вместо этого следует охладить и обездвижить. Штампованный палец . Возможно, вам потребуется операция.
Физиотерапия или трудотерапия могут быть назначены при палец достаточно восстановится, чтобы снять шину. Квалифицированный физиотерапевт он проведет пациента через упражнения и, возможно, также предложит тепловую терапию и массажи для уменьшения скованности и увеличения подвижности суставов.Обычно вы можете вернуться к нормальной деятельности, в том числе к занятиям спортом, в течение нескольких недель после травмы, но на полное заживление пальца может уйти до шести месяцев . В в некоторых случаях боль и скованность могут быть продолжительными или даже постоянными.
Атеросклероз – это состояние, при котором артерии сужаются накопление зубного налета и не может транспортировать достаточно большое количество крови к внешним частям тела, таким как руки и ноги.Этот форма заболевания периферических сосудов. Схватки, которые начинаются, когда мы двигаемся и они исчезают после отдыха, являются одним из предвестников атеросклероза. Как правило вы можете почувствовать их в первую очередь в ногах, и тогда мы имеем дело с атеросклероз нижних конечностей.
Могут появиться мышечные боли или судороги, так как они поражают ноги перекачивается меньше крови. Этот тип боли называется хромотой прерывистый . Это можно почувствовать, например, при ходьбе по лестнице. боль прекращается, когда вы отдыхаете.Атеросклероз может поражать различные группы мышц, в том числе ягодицы, бедра, ступни, икры и бедра.
Некоторые люди также испытывают чувство жжения или онемения. При запущенных формах пальцы или стопы могут болеть даже во время отдыха. Также могут появиться изменения цвета ног, слабость в ногах, ощущения. холод в нижних конечностях, более слабый пульс в ногах, бледный или синюшный цвет кожа. Что делать, если немеет нога, а мы наблюдаем несколько других описанные симптомы? Вам следует немедленно обратиться к врачу и, прежде всего, если курим, бросаем пагубную привычку, многократно увеличивающую риск атеросклероза.Риск также увеличивается, если мы принимаем противозачаточные таблетки, мы часто употребляем алкоголь, мы неправильно питаемся или мы после менопаузы
Тяжесть в ногах может быть признаком усталости после рабочего дня заполнены длительным стоянием или сидением, а также многими заболеваниями или нарушения в организме. Примером может служить болезней системы кровообращения .
Если у вас тяжесть в ногах из-за сосудистых заболеваний, есть ряд симптомов, на которые следует обратить внимание, в том числе отек ноги, появление сосудистых звездочек или варикозного расширения вен, онемение или притупленность в ноги, ноющая или пульсирующая боль в ногах, ощущение холода или покалывания, трудности в стоянии или сидении в течение длительного времени и при ходьбе .Тяжесть в ногах может быть вызвана венозной недостаточностью или атеросклерозом конечностей ниже.
Бедренный нерв — один из самых крупных нервов в организме. Начинается в тазу и делится на несколько более мелких ветвей. Они контролируют они двигают различными мышцами ног. Бедренный нерв также улавливает сигналы от кожи, когда есть давление на бедро или внутреннюю часть голени. Повреждение бедренного нерва может вызвать онемение, слабость или паралич ног .
Бедренная невропатия может быть вызвана прямой травмой бедренный нерв. Это может быть результатом несчастного случая или операции с вовлечением бедра или живота. Нейропатия также может развиваться как осложнение другого заболевания, такого как диабет, ожирение, опухоли или наросты почек, сдавление бедренного нерва в течение длительного времени, перелом таза, недостаточность витаминов, введение токсических веществ или воспаление, связанное с инфекцией.
Если причиной является сдавление нерва, лечение будет легкость угнетения. Иногда при легких травмах проблема может самовольно уйти в отставку. У людей с диабетом восстановить нормальный уровень Сахар в крови может облегчить нервную дисфункцию. Обычно более глубокое лечение включает медикаменты и лечебную физкультуру. Это также может помочь укрепить мышцы ног. уменьшить боль. Иногда необходимо использовать ортопедическое приспособление для например, ремни для помощи при ходьбе. В некоторых случаях необходимо также будет трудотерапия. Это поможет вам научиться регулярно заниматься спортом такие действия, как купание и другие действия по уходу за собой.Врач она также может порекомендовать операцию, если есть новообразование, блокирующее бедренный нерв. следует обрезать.
.Посмотреть галерею 5 фото
фото: Адоб СтокКомплектация:
Обратный прилив чаще всего вызывается воздействием прохладного воздуха на кожу, обычно влажную или потную или горячую .Примером может служить ситуация, когда мы занимаемся спортом без майки в ветреную погоду, когда идет дождь и ветер, а наша одежда промокла. Обратная промывка может произойти, когда находится на сквозняке или при открытых окнах в . Всякий раз, когда поток прохладного воздуха направляется нам в спину.
Точный механизм индукции боли в пересаженной спине не описан. Существует несколько теорий, откуда он взялся.
Действие более низкой температуры на тело во время сбивания заставляет сжимать структуры, поддерживающие позвоночник - мышцы сухожилий и связок, а когда эти ткани становятся жесткими, они начинают тянуть чувствительные нервные окончания.В результате мы чувствуем боль. Более того, напряженные ткани восприимчивы к травмам и повреждениям. Другая теория состоит в том, что местный иммунитет нарушается при воздействии холодного воздуха на тело, что приводит к воспалению нервов или мышц.
Искривление спины в поясничной области ощущается прежде всего болью: тупой, колющей, разной интенсивности . Недомогание может усугубляться при более глубоком дыхании, скручивании туловища или поднятии рук вверх. Боль поясничной области называется люмбаго (или огнестрельная). Его наиболее распространенными причинами являются воспаление или мышечный спазм . Человек, который испытывает это, должен часто ходить в согнутом положении, поскольку симптомы усиливаются при выпрямлении.
Затирание спины в области поясницы также может привести к болям с иррадиацией по ноге , даже к самой стопе, что возникает в результате раздражения седалищного нерва (т.н.радикулит или в просторечии: радикулит ).
С другой стороны, изменение спины в верхних отделах чаще всего проявляется болями и скованностью в шее, болями в плече и голове. Болезни часто усиливаются при движениях туловища, головы и рук.
Боль, вызванная изменением спины, может быть легкой и не лишать вас возможности выполнять повседневные задачи, но также может быть настолько сильной, что нам придется ограничить свою активность на несколько дней.
Обратный занос может также сопровождаться общими симптомами простуды , такими как:
Замена спинки обычно не требует медицинского вмешательства . А вот и помощь:
Если боль в спине продолжается, несмотря на лечение, или усиливается, позвоните своему врачу по номеру . . Возможно, вам придется прописать более сильные рецептурные пероральные обезболивающие (такие как напроксен, трамадол), а также миорелаксанты .
Если спина по прошествии двух недель все еще болит, рекомендуется посетить врача и провести диагностические исследования: СОЭ, рентген поясничного или шейного отдела позвоночника. Мы также должны получить направление на физиотерапию от нашего врача общей практики .
Перемотка не является показателем пребывания в постели, как можно дольше, вы можете быть активны и выполнять свои повседневные обязанности.
Содержание статьи было первоначально опубликовано 10.04.2018.
Подробнее о болях в спине:
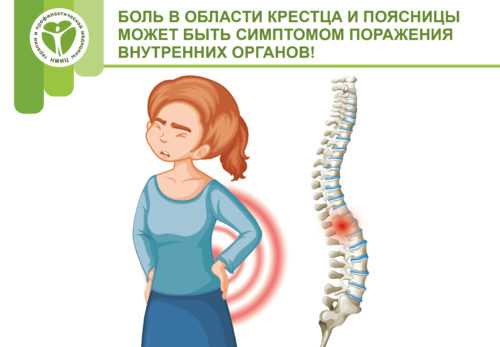
Крестцовая боль в спине
Лечение поясничной боли в спине
Поясничная боль в спине – как с ней бороться?
Все о болях в спине
Первая помощь при болях в шее. Почему болит задняя часть шеи, шея и голова?
Внимание! Приведенный выше совет носит только рекомендательный характер и не может заменить визит к специалисту. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу!
.Существует множество возможных причин онемения правой руки, но давление на нервы костями, мышцами, сухожилиями является одной из основных причин, почему немеет правая рука. Другие включают заболевания системы кровообращения или центральной нервной системы. Покалывание в правой руке также может быть вызвано раком, нарушением обмена веществ или приемом лекарств. Достаточно частой причиной страданий правой руки является также синдром сжатия, или синдром открытия верхней части грудной клетки. Это вызвано давлением на сосуды и нервы, идущие от шеи к грудной клетке, которые снабжают верхнюю конечность. Давление может быть вызвано дополнительными ребрами, шейными мышцами или их концевиками. Проявляется онемением правой руки от плеча или болью в правом плече и онемением правой руки (особенно при поднятии ее вверх).Диагностируется на основании осмотра врачом и УЗИ или рентгена плеча. Лечение в большинстве случаев оперативное.
Другой распространенной причиной является инсульт. Это заболевание, при котором просвет одной из артерий закрывается и вызывает ишемию головного мозга. Может проявляться головной болью и онемением правой руки, нарушением чувствительности и речи, парезом мышц. Диагностика основывается на выполнении компьютерной томографии головы, а лечение проходит в условиях стационара под наблюдением неврологов.Другой причиной онемения правой руки является давление на локтевой нерв в локте или запястье. Проявляется чувством онемения в области кисти, мизинца и половины безымянного пальца. Симптомы ухудшаются ночью и могут привести к атрофии мышц. Диагноз ставится врачом на основании неврологического и электрофизиологического обследования. При лечении важно установить причину и освободить защемленный нерв хирургическим путем.
Синдром запястного канала является одной из наиболее частых причин онемения пальцев правой руки.Это заболевание вызывается сдавлением срединного нерва. Это состояние может быть вызвано работой, связанной с длительным давлением на запястье, например, за компьютером или швейной машинкой. Но и различные другие заболевания, в т.ч. гипотиреоз, ревматические заболевания и акромегалия. Симптомы синдрома запястного канала довольно характерны. Сначала появляется ощущение покалывания в правой руке, в области большого, указательного, среднего и половины безымянных пальцев. Позже к ней присоединяются боли, нарушения чувствительности и мышечная слабость. Онемение большого пальца правой руки может вызвать проблемы с неконтролируемым выпадением предметов из руки, например чашки. Симптомы наиболее интенсивны ночью, они могут будить вас ото сна и для их облегчения больной растирает кожу, сжимает пальцы или опускает их в воду. Если его не лечить, это может привести к серьезной атрофии мышц большого пальца и кисти. Диагностика основана на разговоре с пациентом и проведении физического осмотра. С помощью специальных тестов оценивают функции отдельных групп мышц, иннервируемых срединным нервом.Иногда полезны более специализированные тесты для оценки нервной проводимости — электронейрография. В лечении важно выявить причину запястного канала и устранить ее. Однако в большинстве случаев требуется хирургическое вмешательство. В качестве вспомогательных врач может использовать препараты от онемения рук и витамины, в основном витамин В6.
Позвоночник защищает спинной мозг, который является центральным собранием нервных клеток.Спинномозговые нервы выходят через отверстия в позвоночнике, иннервируя мышцы и кожу. Они необходимы для тактильных ощущений и мышечной функции. В случае дегенеративных изменений или травм позвоночника это может оказывать давление на отходящие спинномозговые нервы. Заболевания шейного отдела позвоночника (особенно пролапс межпозвонкового диска) являются относительно частой причиной онемения правой стороны тела. Боль в правой руке также распространена и затрагивает всю конечность и шею.Он может быть острым или, наоборот, длительным, трудно поддающимся определению. В более запущенных случаях наблюдается прогрессирующая атрофия мышц кисти. Возникают проблемы с выполнением точных движений. Диагностика основывается на опросе и осмотре врачом. Необходимо провести визуализирующие исследования – сначала рентген шейного отдела позвоночника. Затем магнитно-резонансная томография (МРТ) позвоночника, которая является лучшим обследованием при этом виде недугов. Лечение заключается в использовании ортопедического воротника в течение 2-3 недель и соответствующим образом подобранной физиотерапии.Обезболивающие препараты используются для снятия боли и воспаления. Добавки витамина B6 могут помочь. Если эти вмешательства неэффективны, может потребоваться хирургическое вмешательство.
Если вы чувствуете покалывание в правой руке, ваши дальнейшие действия зависят от того, как часто это происходит и мешает ли оно вашей повседневной деятельности. Если это длится короткое время, то возникает спорадически и быстро исчезает, т.е.ночью, тогда можно дождаться приема у врача. Если онемение правой руки беспокоит , сохраняется длительное время или сопровождается другими симптомами, такими как атрофия мышц или похолодание правой руки, необходима консультация специалиста. Важно соблюдать гигиену труда. В случае длительной работы за компьютером желательно делать перерывы. Для укрепления мышц следует также заниматься спортом, например плаванием, для укрепления мышц. Суть в том, чтобы следовать принципам здорового питания, обеспечивая поступление достаточного количества витаминов и минералов, необходимых для правильного функционирования нервной системы.Для здоровья нервов также важно избегать воздействия токсичных веществ, таких как тяжелые металлы, химические вещества, алкоголь и сигареты.
.90 000 докторов наук. Павел Радло - Ишиас Анатомия Причины ишиаса Симптомы Диагностика радикулита Лечение Немедленно вызвать врача
Ишиас — это термин, обычно используемый для описания болей в ногах, возникающих в позвоночнике. Есть много причин боли, которые можно отнести к ишиасу.Чаще всего это вызвано сдавлением нервного корешка грыжей диска или дегенеративными изменениями в позвоночнике. Если симптомы сохраняются после консервативного лечения, следует рассмотреть вопрос об операции.
Ишиас является неприятным и тревожным симптомом для пациента, но лечение должно устранять причину в позвоночнике, а не в самой конечности.
Седалищный нерв состоит из корешков поясничного и крестцового нервов.Это самый крупный из периферических нервов в организме. Этот нерв проходит через ягодицу и заднюю часть бедра к голени и стопе, передавая сигналы к мышцам голени и обратно от голени к головному мозгу, передавая сенсорные сигналы и болевые ощущения. Седалищный нерв иннервирует ягодицу, заднебоковую часть бедра, голень и стопу. Следовательно, боль в этой области называется ишиасом. В руках эта боль называется «плечевая железа».
У людей в возрасте 30-50 лет наиболее частой причиной ишиаса является поясничная дископатия, тогда как у людей старше 50-60 лет наиболее частым является дегенеративное заболевание позвоночника.
Ишиас может встречаться и при так называемых «серьезных патологиях позвоночника» — т. н. «Красные флажки»: рак и спондилодисцит.
Общие причины ишиаса
Редкий
Очень редко
Колющая, иррадиирующая боль в нижнюю конечность. Покалывание, жжение или онемение от ягодицы до стопы. Судороги мышц бедра и голени, мышечная слабость, особенно так называемая отвисание стопы, угасание коленных и ахилловых рефлексов.
Диагностика и дифференциальная диагностика ишиаса включают опрос, диспансеризацию и дополнительные обследования.Собеседование и медицинский осмотр сосредоточены на проблемах со спиной и конечностями. Исследуются походка, движения на пятках и носках, стабилизация таза, сила мышц нижних конечностей, коленные и ахилловы рефлексы, наличие патологических рефлексов.
Дополнительными обследованиями являются рентген (рентген), МРТ, КТ, исследование плотности костей (DEXA), в сложных случаях будут назначены другие рентгенологические исследования, консультации врача и лабораторные исследования.
В первую очередь необходимо ответить на вопрос, в чем причина болей и в зависимости от диагноза применить соответствующее лечение.
80% людей, страдающих ишиасом, полностью выздоравливают без хирургического вмешательства.
При неэффективности кинезиотерапии, фармакологического лечения и блокад следует рассмотреть возможность хирургического лечения. О хирургическом вмешательстве следует подумать заранее, когда болевые симптомы ухудшаются и появляется мышечная слабость, постоянное онемение и снижение чувствительности в конечности или сфинктере.
Обычными процедурами являются микродискэктомия, ламинэктомия и спондилодез. Выбор метода зависит от конкретной причины болей и тяжести заболевания.
Немедленно позвоните своему врачу, если:
Боль в спине является частой причиной невыхода на работу и обращения за медицинской помощью. Боль в поясничном отделе позвоночника может помешать вам нормально функционировать.
Это может быть связано с травмой, физической активностью и некоторыми заболеваниями. Боль в спине может беспокоить людей всех возрастов по разным причинам. С возрастом вероятность возникновения болей в пояснице увеличивается из-за таких факторов, как работа и дегенеративное заболевание.
Боль в пояснице (боль в пояснице) может быть связана с поясничным отделом позвоночника, межпозвонковыми дисками, связками позвоночника, спинным мозгом и нервами, мышцами поясницы, внутренними органами брюшной полости и таза, кожей поясничной области.
Боль в верхней части спины может быть вызвана поражением аорты, уплотнениями в грудной клетке.
Запись на прием для лечения болей в спине:
Тел.: 503-733-127
Работаем с понедельника по пятницу с 7:00 до 20:00
ОТЗЫВОВ О НАС:
Боль в пояснице
Боль в спине обычно возникает в результате деформации, напряжения или травмы.Распространенные причины болей в спине:
напряжение мышц или связок
сокращение мышц
мышечный тонус
дефектные диски
травмы, переломы или падения
Действия, которые могут привести к напряжению или судорогам, включают:
что-то не так
поднимать что-то слишком тяжелое
сделать внезапное и неловкое движение
Ряд структурных проблем также может вызывать боль в спине.
Трещины дисков: Каждый позвонок в позвоночнике защищен дисками. Если диск сломается, давление на нерв будет больше, что вызовет боль в спине.
Выпуклые диски: Подобно треснувшим дискам, выпячивание диска может оказывать большее давление на нерв.
Ишиас: Острая, колющая боль проходит через ягодицу и вниз по задней части ноги, вызванная выпячиванием или грыжей межпозвонкового диска, сдавливающей нерв.
Артрит: Остеоартрит может вызвать проблемы с суставами в бедрах, пояснице и других местах. В некоторых случаях пространство вокруг спинного мозга сужается. Это называется сужением позвоночника.
Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник искривляется в сторону.
Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.
Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Тел.: 503-733-127
СМОТРИТЕ ОТЗЫВЫ О НАС В GOOGLE
Больной 34-х лет направлен на физиотерапевтическое лечение по поводу хронического пояснично-крестцового болевого синдрома на фоне дископатии L5-S1. На основании интервью установлено, что первые болевые недомогания появились в 2012 году.и не лечились.
Дальнейшие недомогания появились в 2017 году и исчезли после внутримышечных инъекций. Первый острый инцидент произошел 9 апреля 2020 г. - больной не связывал его с каким-либо конкретным событием, сообщал, что накануне провел 9 часов на работе в сидячем положении, на следующий день не смог встать с постели. день.
Первую неделю после консультации с врачом он провел лежа на спине на жесткой кровати. Затем на компьютерной томографии выявлена массивная левосторонняя протрузия на уровне L5-S1, и после консультации нейрохирурга в связи с выраженными симптомами ишиаса ему была назначена микродискэктомия.
Больной не дал согласия на операцию и госпитализирован в реабилитационное отделение на 4 недели. В связи с неудовлетворительными результатами и сохраняющимися болями направлен на 21-дневный реабилитационный стационар. После санаторно-курортного лечения состояние ухудшилось.
Пациент идет в кабинет физиотерапии.
Контрольный визит 1 (после первого физиотерапевтического сеанса)
Пациент чувствует небольшое субъективное улучшение самочувствия - ок.тридцать%. В основном сообщается об отсутствии симптомов в правой ягодице и уменьшении дискомфорта в левом бедре.
Контрольный визит 2 (после второго сеанса физиотерапии)
Пациент сообщает об уменьшении боли примерно на 50%. Нет симптомов в правой ягодице и левом бедре, уменьшение симптомов в левой ягодице, нет судорог в ногах и животе в течение 24 часов.
Контрольный визит 3 (после третьего сеанса лечебной физкультуры)
Больной отмечает улучшение самочувствия на 80%.Симптомов в левом бедре и ягодицах нет, дискомфорт в области поясничного отдела позвоночника. Выполняет повседневную деятельность без особых проблем. Он систематически тренируется около 8 раз в день. Во время упражнений исчезает дискомфорт в области поясничного отдела позвоночника. Наиболее дискомфортно больному становится в конце дня.
Ученые давно наблюдали связь между болью в пояснице и проблемами со сном, и все больше данных указывает на двустороннюю связь, в которой они могут усиливать друг друга.
Дискомфортные боли в спине могут быть серьезным препятствием для засыпания. Боль в пояснице мешает заснуть или может вызвать ночные пробуждения, поскольку боль усиливается.
В то же время люди с нарушениями сна чаще испытывают боль или ее усиление. Эксперты не уверены, почему это так, но есть несколько возможных объяснений. Недостаток сна может помешать заживлению, повлиять на ваше настроение таким образом, что вы станете более чувствительными к боли, или повлиять на химические вещества в мозге, которые участвуют в ощущении боли.
Другая связь между сном и болью в пояснице связана с тем, как положение во время сна влияет на выравнивание позвоночника. Хотя осанка обычно ассоциируется с сидячим и стоячим положением, она также имеет решающее значение и в положении лежа.
Поза для сна, которая включает в себя скручивание, искривление или иное давление на поясничный отдел позвоночника, может вызвать боль и скованность. Эта боль часто усиливается утром, но может продолжаться в течение дня.
Лучшее положение для сна при болях в пояснице — на боку с частично согнутыми коленями. Согнутые колени помогают сбалансировать тело и уменьшить давление на поясничный отдел позвоночника. Многие люди считают полезным положить небольшую подушку между коленями, чтобы сделать это положение более удобным.
К сожалению, многие люди, спящие на спине или животе, испытывают трудности при смене позы.Тем не менее, они могут предпринять шаги, чтобы уменьшить нагрузку на нижнюю часть спины:
Спящие на спине могут положить подушку под колени, ноги и/или нижнюю часть спины, чтобы поддержать естественный изгиб позвоночника и свести к минимуму давление на поясничную область.
Для тех, кто спит на животе, выберите только тонкую подушку для головы и положите подушку с большей поддержкой под бедра и живот. Это помогает предотвратить складывание нижней части спины в U-образную форму, из-за чего позвоночник смещается.
Некоторые люди с болями в спине используют регулируемую кровать, которая облегчает подъем верхней или нижней части матраса, чтобы уменьшить нагрузку на поясницу.
Поскольку матрас является основным средством поддержки вашего тела во время сна, он может играть важную роль в предотвращении или уменьшении болей в пояснице.
Для правильного положения позвоночника требуется матрас, который находится в хорошем состоянии и не слишком провисает.Исследования поддерживают использование матраса средней жесткости для борьбы с болями в пояснице, хотя наиболее подходящая жесткость может варьироваться в зависимости от веса человека, формы тела, положения во время сна и индивидуальных предпочтений в отношении комфорта.
Обеспечение качественного сна является важной частью вашего выздоровления от болей в пояснице, но хороший ночной сон может показаться сложной задачей, если у вас болит спина.Хотя не существует гарантированного способа улучшить сон ночью, вам могут помочь несколько практических советов:
Найдите подходящее положение для сна. В идеале вы можете спать на боку, но в любом положении убедитесь, что ваш позвоночник находится в правильном положении. При необходимости используйте дополнительные подушки для поддержки тела.
Будьте осторожны с алкоголем и кофеином. Хотя алкоголь может помочь вам заснуть, он может ухудшить качество сна. В качестве стимулятора кофеин может затруднить засыпание и сон.
Попробуйте методы релаксации. Поиск техник успокоения может привести вас в правильное состояние для сна с меньшим вниманием к боли.
Уменьшает потенциальное нарушение сна. Если вы случайно проснетесь ночью, боль может помешать вам снова заснуть. По этой причине постарайтесь убрать лишний шум и свет из своей спальни или заблокировать их маской для сна или берушами. Установите в спальне комфортную температуру в течение всей ночи.
Сосредоточение внимания на гигиене сна может улучшить ваши привычки сна, чтобы вы могли лучше спать как во время, так и после эпизодов болей в пояснице.
Боль в спине очень распространена среди населения в целом. Подсчитано, что 95% населения хотя бы раз в жизни обращались за консультацией по поводу боли в спине.
Теперь, когда боль в спине так распространена, как мы можем решить, является ли наша боль в спине типичной или безвредной?
Вот некоторые симптомы, на которые следует обратить внимание:
При болях в спине
Если боль в спине сопровождается болью в ногах, онемением или слабостью
Когда к этим симптомам присоединяется боль в спине, это обычно указывает на элемент сдавления нерва.Поэтому его следует правильно оценить, так как хроническое давление на компоненты нерва может привести к необратимому повреждению и необратимой ситуации.
Компрессия нерва может быть вызвана пролапсом диска (пролапсом), переломом, инфекцией, раком или тяжелой дегенерацией позвоночника.
Если сопровождается лихорадкой или ночными потами
Когда ваша спина страдает от боли, связанной с лихорадкой или ночным потоотделением, это может указывать на инфекционное или воспалительное заболевание.Инфекционные причины боли в спине обычно вызваны бактериальной инфекцией или туберкулезом, которые, если их не лечить, могут привести к коллапсу позвоночника и возможному параличу или неврологическим повреждениям.
Воспалительные причины, такие как аутоиммунное заболевание, такое как анкилозирующий спондилоартрит или ревматоидный артрит, могут вызывать лихорадку с болью в спине, особенно при ухудшении состояния.
Если он сохраняется ночью или в покое
Обычно наша боль уменьшается, когда мы отдыхаем, и может утихать, когда мы спим.Это типично для мышечной боли, потому что в состоянии покоя мышцы больше не сокращаются. Боль в спине, сохраняющаяся в течение ночи или в состоянии покоя, обычно означает боль, возникшую в результате деструктивного процесса в позвоночнике.
Обычно вызывается раком, опухолью или инфекцией, разрушающей структуру позвоночника.
Если это связано с необъяснимой потерей веса или потерей аппетита
Боль в спине вряд ли будет постоянной и вызывает длительную потерю веса или аппетита.Обычно, когда появляются последние симптомы, это является основной причиной потери веса или аппетита. Обычно на поздней стадии рака наше тело теряет вес, и мы теряем аппетит из-за терминальной стадии болезни.
В этой ситуации рак нередко распространяется на позвоночник, что объясняет сопутствующие боли в спине.
Если это происходит с другими болями в суставах
Обычно боли в спине возникают изолированно, когда они вызваны мышцами.Когда боль в спине сопровождается другими болями в суставах, это может указывать на большую причину этих комбинированных болей во всем теле. Обычно это вызвано аутоиммунным заболеванием, которое поражает многие суставы в организме.
Если это длится более 6 недель
«Нормальная» безвредная боль в спине обычно проходит в течение 2–4 недель. Боль, которая длится более 6 недель, обычно требует дальнейшего обследования. Состояния, которые могут вызвать боль в спине, которая длится так долго, включают переломы, рак, инфекцию или аутоиммунное заболевание.
Если у вас есть какие-либо из этих симптомов или если боль в спине длится более 6 недель, пришло время серьезно отнестись к боли в спине и обратиться за профессиональной помощью.
Непрекращающаяся боль обычно вызывает у пациентов и тех, кто за ними ухаживает, один и тот же страх — страх перед раком. Боль в спине является симптомом, который возникает у большинства больных раком и распространяется на позвоночник.Пациенты, которые уже знают, что у них рак, должны предупредить своих врачей, чтобы они как можно скорее организовали определенные тесты визуализации.
Пациенты с раком позвоночника обычно испытывают боль другого типа, чем при обычных травмах спины и шеи. Регулярная боль в спине обычно связана с активностью, уменьшается в покое и часто связана с известным физическим напряжением или травмой. Может показаться, что это длится вечно, но на самом деле обычно оно начинает улучшаться примерно через четыре-шесть недель отдыха.
Вместо того, чтобы поправиться после отдыха, боль, вызванная опухолью в позвоночнике, носит стойкий характер, со временем усиливается, а отдых не проходит. На самом деле боль может усиливаться ночью и чувствовать себя немного лучше, когда вы встаете и находитесь рядом.
Боль в грудной клетке спины может быть связана со жгучей болью в пояснице в области туловища, а боль в нижней части спины может сопровождаться симптомами боли или слабости в ногах, подобными тем, которые наблюдаются при грыже межпозвоночного диска.
Вы уже должны быть готовы к предупреждающим признакам различных видов рака — утомляемости, непреднамеренной потере веса, аномальному кровотечению, ранее нераспознанным уплотнениям или шишкам или любым признакам крови — либо при кашле, либо в моче, либо в стуле.
Женщинам следует обратиться к врачу в случае выделений из сосков, необычных вагинальных кровотечений или изменений в работе кишечника.
Поскольку наиболее частыми причинами рака позвоночника являются метастазы рака легких, молочной железы, предстательной железы, почек, толстой кишки и щитовидной железы, эти органы должны быть тщательно обследованы врачом при подозрении на рак.
Пациенты с инфекциями позвоночника обычно испытывают локальную боль, которая усиливается при переноске тяжестей или при физической активности. Боль может быть сильной и может быть облегчена только в положении лежа.
Лихорадка, озноб, головная боль и общее недомогание являются обычным явлением, но даже при далеко зашедшей инфекции эти симптомы могут быть незначительными или некоторое время оставаться незамеченными.
Однако, если вы заметили, что теряете вес, чувствуете усталость, лихорадку, озноб или ночную потливость в дополнение к боли в спине, вам следует сообщить об этом своему врачу.
Сильная боль может быть вызвана нормальным сидением или сменой положения. Если позвонок ослаблен инфекцией, он может разрушиться, и может быть обнаружена деформация.
Инфекции позвоночника обычно начинаются в другом месте, и наиболее распространенными причинами являются инфекции мочевыводящих путей, зубные абсцессы, пневмония или любые хронические раны. Боль в спине, возникающая при лечении одной из этих проблем, заслуживает пристального внимания.
Внимательно следите за неврологическими симптомами.Пациенты, которые первоначально жалуются на очаговую боль в спине, за которой следуют прогрессирующая корешковая боль, слабость и начальный паралич, могут иметь внутриканальную инфекцию с развитием эпидурального абсцесса.
Выполнение силовых упражнений для нижней части спины может помочь облегчить и предотвратить боль в пояснице. Он также может укрепить мышцы туловища, ног и рук.
По словам исследователей, упражнения также увеличивают приток крови к нижней части спины, что может уменьшить скованность и ускорить процесс заживления.
Ниже мы объясняем, как выполнять 10 упражнений, которые укрепляют нижнюю часть спины и могут помочь людям справиться с болью в пояснице:
Мосты воздействуют на большую ягодичную мышцу, большую ягодичную мышцу. Люди задействуют эту мышцу, когда двигают бедрами, особенно когда приседают.Большая ягодичная мышца — одна из самых важных мышц в теле, и поддержание ее силы может помочь поддерживать нижнюю часть спины. Чтобы сделать мост: лягте на землю, согните колени, поставьте стопы на ширину бедер на пол.
Прижмите ноги к полу, руки по бокам. Поднимите ягодицы от земли, пока ваше тело не образует прямую линию от плеч до колен. Сожмите ягодицы, оставив руки на полу. Опустите ягодицы на пол и отдохните несколько секунд. Повторите 15 раз, затем отдохните 1 минуту.Сделайте 3 подхода по 15 повторений.
Растяжка от коленей до груди может помочь удлинить нижнюю часть спины, сняв напряжение и боль. Чтобы выполнить растяжку колено к груди: лягте на спину на пол. Согните колени, удерживая обе стопы на полу. Обеими руками подтяните одно колено к груди.
Удерживайте колено у груди в течение 5 секунд, сохраняя напряжение мышц живота и прижимая позвоночник к полу.Вернитесь в исходное положение. Повторите с противоположной ногой. Повторять каждой ногой 2-3 раза два раза в день.
Вращательная растяжка нижней части спины может помочь снять напряжение с нижней части спины и туловища. Он также мягко воздействует на основные мышцы, улучшая стабильность. Чтобы выполнить вращательное растяжение поясницы: лягте на пол, согните колени и поставьте ступни на пол.
Удерживая плечи на полу, осторожно поверните согнутые колени в стороны. Удерживайте положение 5-10 секунд. Вернитесь в исходное положение. Аккуратно перекатите согнутые колени в противоположную сторону, задержитесь, а затем вернитесь в исходное положение. Повторять по 2-3 раза на каждую сторону два раза в день.
Маневр втягивания воздействует на поперечные мышцы живота. Эта мышца расположена спереди и сбоку живота, стабилизируя позвоночник и поясницу.Для извлечения: лягте на пол, согните колени и поставьте ступни на пол, руки по бокам. Дышите глубоко.
На выдохе подтяните пупок к позвоночнику, напрягая мышцы живота и удерживая бедра неподвижно. Задержитесь в положении на 5 секунд. Повторить 5 раз. ОПРОС ЧИТАТЕЛЯ Пожалуйста, заполните короткий 1-минутный опрос.Ваши ответы помогут нам улучшить наш опыт. Ты лучший!
Упражнение с наклоном таза может расслабить напряженные мышцы спины и сохранить их гибкость.Чтобы выполнить это упражнение на гибкость нижней части спины: лягте на пол, согните колени и поставьте ступни на пол, руки по бокам. Аккуратно согните нижнюю часть спины и вытолкните живот.
Задержитесь на 5 секунд, затем расслабьтесь. Распрямите спину и потяните пупок к полу. Задержитесь на 5 секунд, а затем расслабьтесь. Увеличьте количество повторений в день до 30,
.
Действие на отводящие мышцы бедра.Эти мышцы поддерживают таз и помогают снизить нагрузку на спину. Важно поддерживать силу мышц, поскольку они помогают сохранять равновесие и могут влиять на подвижность.
Подъем ног на боку лежа: лягте на бок, ноги вместе. Держите голень слегка согнутой. Втяните пупок вниз к позвоночнику, чтобы задействовать основные мышцы. Поднимите верхнюю часть ноги примерно на 18 дюймов, сохраняя ее прямой и вытянутой.
Удерживать положение в течение 2 секунд.Повторить 10 раз. Перевернитесь на другую сторону тела и повторите, подняв другую ногу. Сделайте по 3 серии на каждую сторону.
Cat Stretch может помочь удлинить вашу спину, сделать ее сильнее и снять мышечное напряжение. Чтобы выполнить кошачью растяжку: встаньте на руки и колени, расставив колени на ширине плеч. Выгните спину, подтягивая пупок к позвоночнику. Медленно расслабьте мышцы и опустите живот к полу.
Вернуться в исходное положение. Повторять 3-5 раз два раза в день. Сегодняшние новости медицины Знание – сила. Получайте нашу бесплатную ежедневную рассылку. Погрузитесь в темы здоровья, которые вас волнуют больше всего. Подпишитесь на нашу рассылку сегодня.
Ваша конфиденциальность важна для нас. Любая информация, которую вы предоставляете нам через этот веб-сайт, может быть размещена нами на серверах, расположенных в странах за пределами ЕС.Если вы не согласны с такой публикацией, пожалуйста, не предоставляйте информацию.
Мужчина нуждается в сильных разгибателях спины для поддержания хорошей осанки. Эти мышцы проходят по обеим сторонам позвоночника. Слабые разгибатели спины могут снизить поддержку позвоночника и таза, но может помочь упражнение под названием «Супермен».
Чтобы выполнить Супермен: лягте лицом вниз на землю и вытяните обе руки перед собой, держа ноги прямыми и прижатыми к земле.Поднимите руки и ноги, стараясь оставить зазор примерно в 6 дюймов между ними и полом. Попробуйте втянуть пупок, отрывая его от пола, чтобы задействовать основные мышцы.
Держите голову прямо и смотрите в пол, чтобы не повредить шею. Вытяните руки и ноги наружу, насколько это возможно. Задержитесь в положении на 2 секунды. Вернитесь в исходное положение. Повторить 10 раз.
Вращательная растяжка нижней части спины в положении сидя помогает облегчить боль, работая с основными мышцами и укрепляя нижнюю часть спины.Чтобы выполнить вращательную растяжку нижней части спины сидя: сядьте на табурет или стул без подлокотников, поставив ноги на пол.
Вращайте корпус по часовой стрелке, держа бедра прямо, а позвоночник прямо. Положите руки за голову или положите левую руку на правое колено, чтобы поддерживать растяжку. Задержитесь в положении на 10 секунд. Повторите упражнение на левую сторону. Повторяйте на каждую сторону 3-5 раз два раза в день.
Сильные брюшные мышцы играют важную роль в поддержке позвоночника, а также могут помочь в правильном положении бедер. Слабые мышцы живота могут привести к слабой силе корпуса и нестабильности, что может вызвать боль в пояснице. Скручивания с хрустом помогают создать сильное ядро.
Чтобы выполнить частичные приседания: лягте на пол, согните ноги в коленях, расставьте ноги на ширине бедер. Скрестите руки на груди.Дышите глубоко. На выдохе напрягите мышцы живота, втягивая живот.
Аккуратно поднимите голову и плечи на 2 дюйма от земли, удерживая шею на одной линии с позвоночником. Задержитесь на 5 секунд, а затем вернитесь в исходное положение. Повторите упражнение 10 раз. Сделайте 3 серии.
Выполнение упражнений для укрепления мышц кора может предотвратить травмы, повысить устойчивость и улучшить гибкость.Людям с болями в пояснице также следует обратить внимание на свою общую осанку и то, как они несут тяжелые предметы, чтобы определить движения, которые могут быть причиной болей в спине.
Любой, кто испытывает сильную или постоянную боль в пояснице при легкой растяжке и физических упражнениях, должен записаться на прием к физиотерапевту. Если какие-либо из этих упражнений для спины усиливают вашу боль, вам следует немедленно прекратить их и обратиться к физиотерапевту.
Если вы когда-либо пробовали базовую тренировку и наполовину поняли, что ваша спина чувствует то, чего не должна чувствовать, вы не одиноки.
Почему при приседаниях возникает боль в спине?
Я что-то не так делаю? Или ваша нижняя часть спины слишком слаба?
Следует ли изменить трафик или просто остановить?
Сильный корпус важен для поддержки всего тела.От сидения прямо на стуле до стояния, бега и поднятия тяжестей нам нужны основные мышцы, чтобы стабилизировать наше тело во всем, что мы делаем.
Однако у некоторых людей выполнение базовых упражнений на пресс может вызвать боль или дискомфорт в пояснице. По понятным причинам сложно придерживаться какой-либо схемы для укрепления пресса, если вы просто испытываете боль.
Чтобы понять, почему это происходит, для начала нужно вспомнить, что живот и поясница — это часть нашего кора.Ваш кор состоит из группы мышц, которые работают вместе, чтобы поддерживать и стабилизировать туловище.
Ядро охватывает все тело и включает в себя такие мышцы, как прямая мышца живота, косые мышцы живота и, да, нижние мышцы спины. Когда вы пытаетесь тренировать какую-либо часть своего кора, вы неизбежно влияете и на другие части. Вы не можете сделать присед, не задействовав мышцы пресса и спины, верно?
Это также означает, что если ваш пресс сильнее нижней части спины, вы можете перегрузить последнюю, выполнив упражнение, полезное для первой.
Переутомление одной части кора и недоразвитие другой – это рецепт асимметрии, сверхкомпенсации, мышечного напряжения и боли.
Боль в пояснице во время любого упражнения на торс обычно является признаком того, что ваш кор слишком слаб для выполнения упражнения. Если ваша нижняя часть спины недостаточно сильна, основная работа, которую вы выполняете, может просто занять слишком много ее, вызывая напряжение ваших мышц.
Во многих упражнениях на брюшной пресс небольшая техническая ошибка может вызвать слишком большую нагрузку на нижнюю часть спины.
Самая распространенная ошибка, которую мы наблюдаем во время упражнений на пресс, — это невозможность втянуть копчик, из-за чего спина выпрямляется.
РУКОВОДСТВО
После приступа острой боли в спине следует вернуться к интенсивным тренировкам после консультации с физиотерапевтом.
Теперь, когда у вас есть чистая история травм спины, вы можете продолжить тренировку. Первый шаг — отличить боль от напряжения. Если нижняя часть спины испытывает острую стреляющую боль, немедленно прекратите тренировку.Ты мог пораниться. Если нет, то может быть!
Часто тупая боль возникает в мышцах, окружающих поясничный отдел позвоночника. Это вполне приемлемо. Однако вы не хотите, чтобы эта боль стала слишком сильной.
Следующий шаг — разбить упражнения и адаптировать их к своим способностям.
Доска
Подумайте о своей технике. Если вы выполняете планку с глубоким прогибом в пояснице, у вас проблемы! Лучший способ узнать, так ли это, — попросить напарника сфотографировать вашу доску сбоку.
Как только вы займёте правильное положение, самый простой шаг — ограничить время выполнения упражнения. Если вы можете удерживать доску в течение 30 секунд без болей в спине, вы находитесь в хорошей отправной точке.
Выполняйте 3 подхода по 30 секунд два раза в неделю в течение 4 недель, прежде чем начнете прогрессировать.
Иногда люди все еще чувствуют боль во время этого упражнения. Если это ваш случай, потренируйтесь выполнять планку руками на более высокой платформе, например на скамье.Со временем вы снова вернетесь к выполнению планки на полу, но сначала убедитесь, что у вас хорошая техника и что вы не страдаете от болей в спине.
По прошествии месяцев вы обнаружите, что можете стоять на руках на земле в течение длительного времени, например, целую минуту. Не рекомендуется делать планку более минуты.
Чтобы еще больше укрепить пресс, добавьте неустойчивость. Этого можно добиться, выполняя планку на гимнастическом мяче, но вы также можете выполнять планку, вытянув руку перед собой.
Существует множество абдоминальных расстройств, которые могут вызывать симптомы болей в спине, некоторые из которых весьма серьезны. Хотя они редки, их нельзя игнорировать.
Наиболее серьезным сосудистым заболеванием, сопровождающимся болью в спине, является аневризма брюшной аорты. Пациентов часто трудно диагностировать на ранней стадии, поскольку начальные симптомы могут быть малозаметными и неспецифическими.
По мере усугубления процесса боль становится глубокой и локализуется в грудном или грудо-поясничном отделе позвоночника. Если врачи уже определили, что у вас аневризма, сильная боль, не уменьшающаяся с помощью лекарств, должна побудить вас немедленно обратиться в отделение неотложной помощи.
Боль в спине может быть вызвана расстройствами желудочно-кишечного тракта. Язвы, особенно на задней стенке двенадцатиперстной кишки, могут вызывать боль в спине в верхней поясничной области.Перфорация стенки может вызвать сильную боль и спазмы, а также симптомы генерализованного заболевания и острого живота.
Любой тип заболевания почек может вызвать боль в верхней поясничной и боковой части спины. Известно, что камни в почках вызывают сильную, приводящую к инвалидности боль в спине.
Этот тип боли обычно приходит волнами, вызывая интенсивные спазмы в спине и боль в течение нескольких минут, затем несколько стихает, прежде чем вернуться с удвоенной силой. Эта боль известна как колика и типична для камней в почках, желчных камней и почечных инфекций.
Боль в спине из брюшной полости не усиливается напрямую при физической активности, может быть коликой или пульсирующей и может усиливаться при приеме пищи, менструальном цикле, надавливании на живот или пальпации. Вряд ли такая боль возникает из-за проблем со спиной.
Надлежащее обследование органов брюшной полости является ключом к выявлению любого из этих заболеваний. Во многих случаях простой рентген может выявить или исключить причину, но для дальнейшего уточнения проблемы может потребоваться компьютерная томография брюшной полости.
Остеопоротические переломы позвонков являются наиболее распространенными среди врачей первичного звена. Эти переломы не всегда являются результатом серьезной травмы и в некоторых случаях могут иметь мало ранних симптомов.
Любое падение, травма при подъеме груза, автомобильная авария или другая травма, сопровождающаяся немедленной болью в спине, предполагает травму мышц или костей. Если вы страдаете остеопорозом, эта травма может быть минимальной — вы чихаете, падаете со стула или поскальзываетесь и падаете дома.
Локализованная боль над позвоночником — чаще всего в грудном отделе позвоночника — свидетельствует о компрессионном переломе, достаточном для проведения рентгенографии.
Обычно локализованная боль выше уровня пораженных позвонков. Даже пациенты со здоровой костью могут получить компрессионный перелом, если травма достаточно серьезная.
Например, если вы упали с крыши и у вас возникла сильная боль в спине в середине поясничного отдела позвоночника, есть большая вероятность, что у вас может быть компрессионный перелом, и вам следует сделать рентген.
ЗАПОМНИТЬ
Заболевания позвоночника могут быть сложными и трудно поддающимися лечению, и могут вызывать боль, несмотря на все ваши усилия. Серьезные причины болей в спине и шее, о которых мы здесь говорили, очень редки, но поскольку они требуют окончательного и конкретного лечения, а ранняя диагностика важна в каждом случае, вам важно знать, на что обращать внимание.
Выявление и лечение наиболее серьезных причин болей в спине требует тщательной медицинской оценки с надлежащим обследованием, лабораторными исследованиями и визуализирующими тестами.
Хорошая новость заключается в том, что когда все они окажутся нормальными, а это почти всегда так и происходит, специалист может с уверенностью заверить вас, что ни одно зловещее заболевание не было упущено из виду и что вы можете посвятить все свое внимание реабилитации и восстановлению после назад. боль .
Библиография:
5,00 сред. рейтинг ( 100 % баллов) - 1 голос
.
 5
5