2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ишемический инсульт – это состояние, которое возникает на фоне повреждения тканей головного мозга из-за нарушенного кровообращения в его сосудах и сопровождается различными неврологическими признаками. В результате его появления нарушается работа отделов мозга (в зависимости от очага заболевания).
Из трех существующих типов инсультов ишемический – самый распространенный, он встречается в 80% случаев. Прочие 20% приходятся на субарахноидальное кровоизлияние и геморрагический инсульт.
Инсульт особенно опасен последствиями: нарушение когнитивных и неврологических функций, паралич, проблемы с устной и письменной речью и др.
Выделяют несколько классификаций инсульта: по причине появления, по степени поражения тканей мозга и по степени тяжести.
К причинам возникновения инсульта относятся такие заболевания и нарушения функционирования организма, как:
Также в группе риска находятся следующие люди:
Особенно риску появления ишемического инсульта на фоне вышеперечисленных факторов подвержены мужчины и женщины от 50-ти лет.
Признаки ишемического инсульта складываются из общих признаков, характерных для всех видов инсульта, и симптомов, которые отражают характер и локализацию повреждений тканей головного мозга.
Квалифицированный врач-невролог может определить наличие инсульта довольно быстро. Но, чтобы назначить максимально эффективное лечение, ему необходимо выявить как локализацию поражения, так и причины его появления, сопутствующие заболевания. Для этого используются следующие диагностические процедуры и оборудование:
Поскольку данное явление нарушает работу мозга, то ишемический инсульт требует лечения, которое будет комплексным и длительным. В противном случае может возникнуть отек, тромбоэмболия и другие негативные последствия.
Помните, все средства должен назначать врач. Заниматься самолечением опасно!
Если пациенту поставлен диагноз «инсульт ишемический», лечение не должно ограничиваться только нахождением в стационаре. Важную часть борьбы с последствиями инсульта составляют правильное питание и реабилитационные мероприятия.
Необходимо включить в рацион такие продукты, как:
Категорически следует избегать:
Также необходимо снизить количество соли в пище.
Важно помнить, что после перенесенного инсульта нужно избавиться от вредных привычек (курение, прием алкогольных напитков).
Поскольку инсульт может повлечь за собой множество негативных последствий (нарушение речевых навыков, памяти, когнитивных функций, паралич), реабилитационные процедуры лучше проходить в специализированном учреждении (санатории). Для восстановления ряда функций необходимо обратиться к профессионалам:
При сохранении сопутствующих заболеваний или других факторов риска ишемический инсульт может возникнуть повторно. Поэтому необходимо:
По статистике, появление инсульта заканчивается летальным исходом в первые недели в 25% случаев, в 50% пациент живет после перенесенного инсульта около 5-ти лет, оставшиеся 25% могут прожить не меньше 10-ти лет.
Не затягивайте с лечением, обратитесь к врачу сейчас:
Геморрагический инсульт – это предполагает острое кровоизлияние в оболочки мозга или в полость черепа. Независимо от причин возникновения инсульт классифицируется с учетом расположения пораженной части головного мозга на:
Субарахноидальная форма – кровоизлияние происходит в мозговой сегмент, расположенный между мягкими тканями и паутинной оболочкой.
Субдуральная форма – кровоизлияние происходит под наружную оболочку мозга.
Эпидуральная форма – кровоизлияние происходит над мозговой оболочкой.
Вид инсульта, возникшего у определенного пациента, определяют посредством диагностических методов.
Клиническая картина инсульта представлена общими и очаговыми симптомами. Первая группа признаков наблюдается и при других болезнях головного мозга. Очаговые симптомы позволяют предварительно (до диагностики) идентифицировать локализацию кровоизлияния.
Общие признаки геморрагического инсульта:
Выраженная головная боль по типу мигрени, стойкое головокружение.
Тошнота, быстро переходящая в рвоту.
Повышенная утомляемость.
Ощущение прилива тепла к лицу.
Обморок.
Интенсивная выработка пота.
Учащенный сердечный ритм.
Одышка.
Судороги, принимающие форму приступа эпилепсии.
Знание перечисленных симптомов направлено на предупреждение летального исхода от острого нарушения мозгового кровообращения.
Очаговые признаки геморрагического инсульта:
Боль с локализацией в области лба.
Неспособность пережевывать, глотать пищу.
Потеря чувствительности лица.
Одностороннее онемение тела.
Непроизвольная дефекация, мочеиспускание.
Неспособность разговаривать (речь становится несвязной).
Ослабление или полное отсутствие слуха, зрения.
Психоэмоциональное угнетение.
Для определения того, как лечить конкретного пациента, его направляют на прохождение информативных методов диагностики – инструментальных, лабораторных, аппаратных. Врачу необходимо получить результаты:
Биохимического исследования крови (в том числе, на определение концентрации глюкозы в организме).
Люмбальной пункции.
УЗИ головного мозга (кровеносных сосудов, мягких тканей).
КТ или МРТ.
ЭКГ.
Ангиографии кровеносных сосудов головного мозга.
Дополнительно врач опрашивает лиц, сопровождающих пациента с инсультом. Специалист уточняет потенциально возможные причины кровоизлияния, срок давности состояния, примененные действия по оказанию медицинской помощи.
В рамках обеспечения восстановления после инсульта, специалисты назначают следующие методы реабилитации:
Физиотерапевтические процедуры. Предполагают дозированное использование электрического, магнитного, лазерного, механического воздействия с целью восстановления организма. Физиотерапевтические процедуры назначают для нормализации мышечного тонуса, профилактики атрофии волокон, улучшения кровообращения и работы головного мозга.
Эрготерапию. Комплекс мер, за счет которых пациента заново обучают выполнению элементарных бытовых действий, навыкам самообслуживания. Одна из основных целей эрготерапии – восстановление мелкой моторики, что выражается в способности работать кистями рук и пальцами в частности. Пациент учится захватывать предметы разной величины, печатать текст на клавиатуре, шить.
Логопедические занятия. Цель этой части реабилитации – восстановление речи, которая нарушается у человека, перенесшего инсульт.
Психотерапию. Эта часть реабилитации направлена на восстановление психоэмоционального состояния пациента, поскольку геморрагический инсульта представляет собой стресс, влечет депрессию и прочие нарушения.
ЛФК. Комплекс упражнений способствует улучшению состояния и функции мышц, нормализации их иннервации и кровоснабжения.
Механотерапию. Предполагает использование тренажеров для улучшения функциональности рук и ног, восстановления мелкой моторики.
Реабилитация человека, перенесшего геморрагический инсульт, занимает длительный период времени. Ключевое значение имеет компетентность лиц, обеспечивающих уход за пациентом. По мере восстановления после кровоизлияния в головной мозг, человек нетрудоспособен. Оптимальные методы реабилитации, длительность сеансов и продолжительность всего курса определяет наблюдающий врач.
Записаться на консультацию
Предшествующие факторы – черепно-мозговые травмы, неудачные хирургические вмешательства на голове, артериальная гипертензия, аневризма, заболевания сердечно-сосудистой системы.
Это полиморфная патология. Основные первопричины кровоизлияния в отделы головного мозга:
Инфекционно-воспалительные, дегенеративные поражения мозговых отделов.
Хроническая гипертония.
Атеросклероз мозговых вен и артерий.
Проблемы со свертываемостью крови, склонность к формированию тромбов.
Состояние тяжелой интоксикации.
Ослабленные стенки кровеносных сосудов, локализованных в головном мозге.
Витаминная и минеральная недостаточность организма.
Перенесенные черепно-мозговые травмы.
Гипоксия (недостаточное насыщение мозга кислородом).
Дополнительные причины кровоизлияния в мозг – наследственная предрасположенность, нарушение сердечного ритма. Также в группе риска находятся лица, имеющие хронические эндокринные расстройства, основное из которых – сахарный диабет. Взаимосвязь инсульта и вредных привычек (курения, алкоголизма) позволяет понять: риск кровоизлияния удастся снизить, своевременно откорректировав образ жизни.
Пациентам с острым нарушением мозгового кровообращения предстоит лечиться в отделении стационара – в реанимации, кардиологии или нейрохирургии. Пациентов с острым нарушением мозгового кровообращения лечит нейрохирург, кардиолог, невролог, терапевт.
Квалифицированная медицинская помощь при инсульте делится на консервативный и хирургический тип. Оптимальный подход нейрохирурги и кариологии определяют индивидуально, с учетом результатов диагностики. На начальном этапе устанавливают показания к проведению хирургического вмешательства. Планируя лечение, врачи оценивают общее состояние пациента, наличие у него сопутствующих нарушений.
Консервативное лечение предполагает выполнение инъекций, проведение внутривенных капельных вливаний растворов. Дополнительно пациенту проводят мониторинг состояния: определяют жизненные показатели, оценивают общее самочувствие. Медикаментозная терапия предполагает использование:
Гипотензивных средств (снижающих уровень артериального давления).
Антагонистов калия.
Спазмолитических препаратов.
Седативных средств.
Анальгетиков.
Витаминных комплексов.
Лекарств, обладающих мочегонным свойством.
Медикаменты перечисленных групп назначают для лечения при острой фазе геморрагического инсульта, чтобы нормализовать уровень артериального давления, восстановить кровообращение. Непременное условие для проведения консервативной терапии – небольшой размер гематомы (когда кровоизлияние не препятствует мозговой активности). После медикаментозной терапии врачи способствуют восстановлению у пациента – помогают ему вернуть ослабленные или потерянные способности.
Записаться на терапию инсульта
Операцию проводят в случаях, когда:
Обнаружены обширные гематомы, из-за которых нарушается нормальная мозговая активность (их размер – 30 мл и более).
Медикаментозный подход оказался неэффективным.
Нарушение мозгового кровообращения произошло в мозжечке, сопровождается выраженной неврологической симптоматикой.
Существует классический оперативный подход и эндоскопический вид хирургического вмешательства. В большинстве клинических случаев для реализации стандартной операции устанавливают противопоказания. К ним относится наличие медиальных гематом и состояние комы, что способно спровоцировать летальный исход.
Геморрагический инсульт влечет неблагоприятный прогноз для жизни – в каждом втором клиническом случае наступает смерть. Особенно, когда кровоизлияние поразило ствол головного мозга. Это подчеркивает важность профилактики развития инсульта.
Общая продолжительность восстановления пациента колеблется с учетом многих факторов, и может занять несколько лет. Срок зависит от возраста больного и наличия у него сопутствующих патологий до разновидности перенесенного инсульта.
Шансы на благоприятный прогноз зависят от своевременности оказания медицинской помощи: при первых признаках инсульта необходимо экстренно вызвать бригаду скорой помощи.
Длительность жизни лиц, перенесших кровоизлияние в головной мозг, зависит от множества факторов, включая полноценность обеспечиваемого ухода. В течение первых 4 недель после инсульта вероятность летального исхода не превышает 30%. Через 1 год этот показатель достигает 40%.
Через 5 лет риск возрастает до 60 %, что связано с развитием вторичных сердечно-сосудистых и/или онкологических патологий.
В отличие от ишемического инсульта, выживаемость после которого составляет 60% от общего числа случаев, после геморрагического в первый год этот показатель не превышает 38%. Еще через 5 лет он сокращается вдвое.
Если человек выжил после инсульта, будучи в возрасте 80 лет или старше, он страдает от большого количества вторичных нарушений в разных системах организма. Такой пациент дольше остальных остается под наблюдением врачей, и не может вернуться домой сразу после получения основного объема медицинской помощи.
Если больному менее 50 лет, его выживаемость после инсульта на 57% выше, чем у людей, возраст которых превышает 70 лет. Чем старше человек, тем выше риск наступления летального исхода после кровоизлияния в оболочки головного мозга, что подчеркивает важность профилактики этого состояния.
Наиболее высокий риск летального исхода у пациентов, перенесших несколько эпизодов кровоизлияния, чем у тех, кто страдает от болезней сердца и кровеносных сосудов.
Факторы, предрасполагающие к развитию инсульта в пожилом возрасте:
Уменьшение массы и объема головного мозга, что связано с возрастными изменениями.
Истончение лептоменингеальных оболочек.
Атрофия нейронов.
Дегенеративные изменения белого мозгового вещества.
Замедление циркуляции цереброспинальной жидкости.
Перечисленные факторы относятся к возрастным изменениям, поэтому у пожилых людей кровоизлияние в головной мозг происходит чаще. Ввиду физиологического старения организма, у таких пациентов меньше шансов на полноценную реабилитацию. Низкая вероятность восстановления связана с тем, что кроме возрастных изменений в центральной нервной системе и сопутствующих патологий сердца, негативное воздействие оказывает фактор стресса.
У лиц старше 70 лет возрастает риск рецидива приступа, наступления летального исхода, частичной реабилитации.
Детский невролог
Стаж: 22 года
Записаться на приём
Врач-невролог
Стаж: 12 лет
Записаться на приём
Невролог, главный внештатный детский невролог МЗ СК, профессор, доктор медицинских наук, Заслуженный врач РФ
Стаж: 40 лет
Записаться на приём
Врач-эпилептолог, главный внештатный эпилептолог МЗ СК, руководитель хозрасчетного эпилептологического центра
Стаж: 41 год
Записаться на приём
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
Локальные и системные факторы риска – морфологические и атеросклеротические изменения магистральных артерий головы (МАГ), атеросклеротические поражения массовых артерий и сосудов дуги аорты, поражение сердца вследствие тромбэкстракции инфарктов мозга, фибромышечная дисплазия, разрывы стенок МАГ и мозговых артерий. А также, воспаление стенок артерий, нарушения в шейном отделе позвоночника, патологии центрального и церебрального движения крови по сосудам, болезнь Вакеза, нарушения гемостаза, некоторые формы лейкозов, угнетение газотранспортной функции крови и др.
Кроме того, возникновению инсульта способствуют разного рода поражения сердца – фибрилляция предсердий, нарушения сердечного ритма, инфаркт миокарда, постинфарктные аневризмы, сопровождающиеся тромбообразованием, ревматизм сердца, идиопатические кардиомиопатии, эндокардиты, миокардиопатии и др.
Геморрагия в мозг возникает при разрыве сосуда или выходе форменных элементов крови через стенки капилляров и мелких вен в окружающие ткани.
В развитии геморрагического инсульта большую роль играют некоторые гены (ген ренин-ангиотензивной системы, гены системы гомеостаза и др.).
При нарушении мозгового кровообращения в организме пациента очень быстро развиваются патобиохимические изменения, приводящие к необратимому повреждению нервной ткани мозга вследствие омертвения участка мозга и запрограммированной гибели клеток.
Кровоизлияние в головной мозг приводит к гибели нервной ткани на поврежденных участках. Гематома сдавливает ткани мозга, в результате чего резко повышается внутричерепное давление. Интенсивность неприродных изменений прямо пропорциональна размерам геморрагии. Отек головного мозга возникает уже через несколько минут после развития локальной ишемии в результате повреждения клеточной мембраны и накопления в клетке жидкости.
Отек мозга вызывает повышение внутричерепного давления, что в свою очередь, ведет к геморрагической трансформации инфаркта и смещению отделов мозга.
Если летального исхода не наступает, отек мозга постепенно спадает на протяжении одной-двух недель, некротическая ткань мозга подвергается резорбции или разжижению. В последующем на месте инфаркта формируется рубец из соединительной ткани и/ или кистообразная полость.

Инсульт – одна из ведущих причин смертности и инвалидности в мире. Предсказать его появление невозможно, но уменьшить риск достаточно просто.
Впервые этот день отмечался в 2004 году, когда Всемирная организация здравоохранения объявила инсульт глобальной эпидемией. Эта инициатива ВОЗ и партнеров посвящена распространению информации о таком распространенном и опасном заболевании, как инсульт. Этот недуг и по сей день остается одной из главных причин смерти и инвалидности как в мире, так и в России. На сосудистые заболевания приходится более половины смертей, причем около пятой части из них настигает людей в трудоспособном возрасте.
В России смертность от инсульта — одна из самых высоких в мире, ежегодно погибает порядка 200 000 человек, ещё столько же – остаются инвалидами. По данным Национального регистра инсульта, 31 процент людей, перенесших эту болезнь, нуждаются в посторонней помощи, 20 процентов не могут самостоятельно ходить и лишь восемь процентов выживших больных могут вернуться к прежней работе.
Очень часто ни сами больные, ни люди, которые их окружают, даже не подозревают, что у них – инсульт. А ведь от правильного и быстрого “распознавания” болезни и оказания первой помощи зависит дальнейшая жизнь и здоровье человека.
В России по инициативе группы родственников больных и Национальной ассоциации по борьбе с инсультом (НАБИ) в 2006 году был создан межрегиональный фонд помощи родственникам больных инсультом «ОРБИ». Эта общественная организация обучает родственников больных основам ухода, предоставляет им информацию о лечебных и реабилитационных центрах, проводит просветительские акции для широких слоев населения.
Инсульт – это нарушение кровообращения в головном мозге, вызванное закупоркой или разрывом сосудов. Это состояние, когда сгусток крови – тромб – или кровь из разорвавшегося сосуда нарушает кровоток в мозге. Недостаток кислорода и глюкозы приводит к смерти клеток мозга и нарушению двигательных функций, речи или памяти.
Три четверти всех случаев заболевания – ишемический инсульт. Этим термином называют состояние, при котором тромб закупоривает сосуд и блокирует приток крови к определенной части мозга.
Обычно тромб образуется где-то в периферических сосудах тела, отрывается и по кровяному руслу достигает головного мозга. Там он застревает в мелких сосудах мозга и перекрывает кровоток в них.
Вторая разновидность инсульта – геморрагический – встречается значительно реже. Он происходит, когда в головном мозге разрывается кровеносный сосуд.
Если сосуд находится на поверхности мозга, вытекшая кровь заполняет пространство между мозгом и черепом. Это называется субарахноидальным кровотечением. А если сосуд лопается в более глубоких структурах мозга, кровь из него заполняет окружающие ткани.
Но результат обоих видов кровотечения один – нарушение притока крови к нервным клеткам и давление скопившейся крови на ткань мозга.
Поражение небольшого участка головного мозга приводит к небольшим нарушениям – слабости конечностей. Нарушение кровообращения в больших областях мозга вызывает паралич и даже смерть: степень поражения зависит не только от масштабов, но и от локализации инсульта.
У многих людей, перенесших инсульт, остается частично или полностью парализованной одна сторона тела, появляются нарушения речи и контроля функций мочеиспускания и дефекации. Страдают и интеллектуальные способности – память, познавательные функции.
Начало инсульта обычно проходит бессимптомно. Но через несколько минут клетки мозга, лишенные питания, начинают гибнуть, и последствия инсульта становятся заметными.
Обычные симптомы инсульта:
Очень важно сразу распознать его симптомы, чтобы как можно быстрее вызвать бригаду скорой помощи. Ведь чем раньше начато лечение, тем лучше человек восстанавливается после инсульта.
Помните! Время, за которое можно успеть восстановить кровоток в артерии после ишемического инсульта и остановить гибель клеток головного мозга – «терапевтическое окно» – 6 часов. Чем раньше Вы обратитесь за медицинской помощью, тем более эффективным будет лечение.
Более подробное описание симптомов инсульта.
Если вам кажется, что вы видите симптомы инсульта, проведите простой тест из трех заданий. Если выполнение всех трех заданий затруднено, немедленно вызывайте бригаду скорой помощи, сразу уточнив, что речь идет о подозрении на инсульт.
Инсульт может поразить любого человека. Некоторые факторы риска, вроде развития аневризмы или появления тромба в результате травмы, трудно контролировать.
Однако значительное количество факторов обусловлено в основном образом жизни.
К таким факторам относятся:
Кроме того, инсульт чаще развивается у людей старше 55 лет и тех, чьи близкие родственники уже пострадали от инсульта. В возрастном интервале от 45 до 55 лет инсульт у мужчин случается вдвое чаще, чем у женщин.
Чтобы понять, есть ли риск инсульта, сложные исследования не нужны. Достаточно следить за состояние сосудов и давлением, нормально питаться, не курить.
Провериться можно совершенно бесплатно в Центрах здоровья.
Профилактика инсульта основывается на основных принципах здорового образа жизни.
Что такое инсульт?
Головной мозг может функционировать лишь в том случае, если через него проходит поток крови. Два крупных кровеносных сосуда, расположенные по обе стороны шеи, поставляют кровь из сердца в головной мозг. Кровеносные сосуды разветвляются и становятся все меньше и меньше до тех пор, пока крошечные кровеносные сосуды не обеспечат кислородом и питательными веществами все части головного мозга. Инсульт возникает таким же образом, как и инфаркт, но происходит в головном мозге. Если прерывается поступление крови в головной мозг, то головной мозг лишается обеспечения кислородом и питательными веществами. Это вызывает повреждение ткани головного мозга, которое мы называем инсультом.
Инсульты вызываются главным образом окклюзией, которая препятствует поступлению крови в сердце или головной мозг. Наиболее распространенной причиной этого является возникновение жировых отложений на внутренних стенках кровеносных сосудов, снабжающих сердце или головной мозг. Они сужают кровеносные сосуды и делают их менее гибкими. Это явление иногда называется артериосклерозом или атеросклерозом. В этом случае повышается вероятность закупорки кровеносных сосудов сгустками крови. Когда это происходит, кровеносные сосуды не могут снабжать кровью сердце и головной мозг, которые становятся поврежденными.
Инсульты могут быть также вызваны двумя другими причинами:
Эти сгустки могут застрять в одной из узких артерий головного мозга, преградив поступление крови в область головного мозга.
Обширный инсульт
Наиболее распространенным симптомом инсульта является внезапная бледность на лице, слабость в руке или ноге, в большинстве случаев с одной стороны тела. Другие симптомы включают внезапное появление:
Последствия инсульта зависят от того, какая часть головного мозга повреждена и насколько серьезное повреждение. Инсульт может воздействовать лишь на одну часть тела, например лицо, руку или ногу. Он также может полностью парализовать одну часть тела. Очень тяжелая форма инсульта может вызвать внезапную смерть.
Микроинсульт
Микроинсульт также называется преходящим нарушением мозгового кровообращения. Признаки микроинсультов могут быть похожи на признаки обширных инсультов, но они слабее и продолжаются лишь короткое время, обычно менее часа. Человек часто восстанавливается без какого-либо лечения. Эти микроинсульты являются предупреждением; большинство людей, которые имели один или несколько микроинсультов, могут позднее пострадать от обширного инсульта.
Примечание: У человека может возникнуть обширный инсульт без каких-либо предварительных микроинсультов.
Что делать в случае инсульта
Если вы видите у кого-то признаки инсульта, немедленно вызовите врача или скорую помощь или отвезите этого человека в пункт неотложной помощи ближайшей больницы. Сделайте это, если даже симптомы не очень тяжелые, поскольку инсульт может прогрессировать. Вы должны сделать то же самое в случае микроинсульта. Если поблизости отсутствует больница или центр здравоохранения, немедленно вызовите врача.
Лечение инсульта
Уровень медицинской помощи, которую вы получите, может варьироваться в зависимости от места, где это произошло. Объем помощи, в которой вы нуждаетесь, зависит от того, насколько тяжелым является инсульт.
Если вы прибудете в больницу в пределах трех часов после появления первого признака инсульта, врач может сразу же дать вам антитромботическое лекарственное средство для растворения сгустков крови в ваших артериях. Однако выбор лечения будет зависеть от точной причины инсульта.
Для диагностирования вида вашего инсульта врач ознакомится с вашей историей болезни, проведет медицинский осмотр и обследования, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Эти обследования покажут, имеется ли у вас ишемические нарушения (вызванные окклюзией) или внутримозговое кровоизлияние (вызванное разрывом кровеносного сосуда в головном мозге).
Врач, возможно, выпишет лекарства для облегчения ваших симптомов и для предупреждения повторного инсульта, а также даст рекомендации по изменению вашего образа жизни, с тем чтобы уменьшить риск. Если вы будете следовать этим рекомендациям, вы добьетесь наилучших результатов. Внимательно выслушайте указания своего врача и, в случае необходимости, задайте ему вопросы.
У некоторых больных специальные хирургические операции по удалению окклюзии шейных артерий, такие как каротидная эндартерэктомия или стентирование, могут предупредить возникновение повторных инсультов.
Реабилитация и длительный уход
Больные, парализованные после инсульта, нуждаются в специальном уходе в больнице, с тем чтобы восстановиться и избежать осложнений и длительной инвалидности. Многие больные, перенесшие инсульт, остаются в той или иной степени инвалидами и нуждаются в длительном уходе в домашних условиях.
Значительная часть реабилитации после инсульта включает обучение больных тому, как безопасно выполнять физические упражнения. Она также включает:
Лекарственные средства, используемые для лечения и ведения больных с инсультами
Лекарственные средства, часто используемые для лечения инсульта, включают:
Эти лекарственные средства необходимо применять под наблюдением врача.
Можно ли поправиться после инсульта?
Да, можно, но степень длительной инвалидности зависит от того, сколько времени будет сохраняться повреждение головного мозга, вызванное инсультом. Многие выжившие после инсульта люди остаются инвалидами вследствие умственной неполноценности и соматических нарушений. Им требуется поддержка членов семьи и друзей, с тем чтобы помочь им справиться с трудностями.
Как можно избежать повторного инсульта?
Важно поддерживать здоровый образ жизни и обязательно пройти курс медицинского лечения, такой как прием аспирина и лекарственного средства для понижения кровяного давления. Люди, которые перенесли инсульт, с большей вероятностью могут подвергнуться повторному инсульту.
Если у вас аритмичное сокращение сердца (мерцательная аритмия), то для предупреждения повторного инсульта также важно учитывать это и обращаться за медицинской помощью. Консультируйтесь со своим врачом по этому вопросу.
Инсульт – одна из самых распространенных причин преждевременной смерти. В России от него каждый год погибает около 200 тысяч человек.Еще примерно 200 тысяч становятся инвалидами. Из них только 8% возвращаются к нормальной жизни.
Инсульт относится к неинфекционным заболеваниям и означает повреждение сосудов головного мозга. Долгое время его определяли словом «апоплексия» - в переводе с латинского «удар». Фактически это и есть удар по сосудам головного мозга.
Если не брать инсульты, полученные в результате травм или спровоцированные какими-либо врожденными заболеваниями или генетическими отклонениями, то их можно разделить на три группы – ишемический, геморрагический и субарахноидальное кровоизлияние.
Нетравматическое субарахноидальное кровоизлияние бывает реже, но такой вид инсульта самый опасный – почти 50% случаев заканчиваются летальным исходом. И даже при ранней диагностике и своевременном адекватном лечении человек с большей долей вероятности на всю жизнь останется тяжелым инвалидом.Основной симптом –острая резкая головная боль по типу «удара по голове», часто с пульсацией в затылочной области, также бывают рвота, судороги, нарушение сознания.
Геморрагический инсульт, или кровоизлияние в мозг, приводит к смерти в 40% случаев. Симптомы – жар, головная боль, нарушение зрения – можно даже не успеть заметить, т.к. инсульт развивается быстро, обычно в дневное время суток. Причинами его может быть, как банальное перенапряжение, так и гипертония, атеросклероз и другие сердечно-сосудистые заболевания, а в молодом возрасте – кокаиновая наркомания.
Ишемический инсульт, или инфаркт мозга – самый распространенный. Чтобы его распознать, достаточно запомнить слово «асимметрия», т.к. поражается участок мозга, отвечающий за двигательную функцию правой или левой части организма. Человек не может поднять одновременно обе руки-ноги или улыбается одним уголком рта. Кроме того, у него может быть спутанная речь, или он вообще теряет возможность реагировать на обращения к нему.
По факторам риска, приводящим к развитию ишемического инсульта до наступления старости, относятся артериальная гипертензия, гиперхолестеринемия, курение и сахарный диабет. Все эти факторы часто зависят от самого человека: чтобы их предупредить, нужно не курить, правильно питаться и быть физически активным. Что значит – соблюдать здоровый образ жизни.
Одной из самых распространённых болезней во всей неврологии всегда был инсульт. Это заболевание, если не убивает человека, то вполне может сделать из него инвалида. Ну и естественно, эта болезнь рекордсмен по выведению всех функций тела человека из строя.
Но, если человек смог пережить инсульт головного мозга, благодаря своевременному лечению, то нежелательных последствий заболевания можно избежать при должной реабилитации. Однако чтобы вовсе избежать заболевания, необходимо знать причины его появления. Некоторые, например, считают что инсульт, это психосоматика, что не лишено смысла, ведь различные стрессы серьёзно увеличивают шансы его появления.
Одним из самых распространённых названий инсульта в обиходе, является «удар». Название такое ему дано не просто так, ведь он буквально бьёт по вашим мозгам. В момент, когда кровь перестаёт поступать к мозгу, та часть мозга, где не хватает кислорода, начинает попросту отмирать. И даже при том, что нервные клетки имеют свойство восстанавливаться, но оставляемые рубцы, дают о себе знать, в различных дисфункциях организма. Так какие же у этого заболевания существуют факторы риска?
Какие факторы риска?
Причины, от которых возникает риск инсульта, отличаются друг от друга, и в каждом из видов заболевания, они различны, как и их этиология. Всего, заболевание делят на два типа:
• Ишемический инсульт появляется лишь в том случае, если приток крови к головному мозгу блокируется тромбом. Риск инсульта такого типа наибольший, ведь до 90 процентов всех инсультов, зарегистрированных по всему миру, это ишемические.
• Более редким инсультом считается геморрагический, факторы риска инсульта этого типа, составляют всего 10 процентов, от общего числа. Он уже возникает не просто от того, что к мозгу блокируется приток крови, а от внутричерепного кровоизлияния.
Какие функции человеческого тела, нарушаются при инсульте?
При том, что инсульт головного мозга приписывают к неврологическим заболеваниям, повреждения ЦНС ведут к нарушениям всей жизнедеятельности человека. В зависимости от курса реабилитации, пройденного человеком, и скорости оказания первой помощи, последствия могут оказаться как очень тяжёлыми, так и относительно лёгкими. Например, риск инсульта несёт с собой как возможное нарушения моторики, так и речи, всё зависит от отдела мозга, в котором он произошёл. Очень часто, после пережитого и лечения инсульта, у пациентов долгое время не проходят боли и параличи.
Как распознать инсульт?
Главные факторы риска инсульта состоят в том, что как бы не был умён человек, и сколько бы у него не было познаний в медицине, самостоятельно понять, что у тебя произошёл инсульт практически невозможно, ведь повреждения идут у головного мозга. Но даже человеку со стороны, далеко не так просто распознать в обычной хандре и недомоганиях инсульт, если у него нет должной подготовки. Но если, своевременно успеть оценить ситуацию и как можно быстрее оказать первую помощь пациенту, то это может сильно помочь тому уменьшить последствия и облегчить работу врачу по лечению инсульта, а часто и просто выжить.
Симптоматика заболевания
Симптомы инсульта головного мозга хорошо известны тем, что их возникновения практически молниеносны и у них есть своя психосоматика. Так что, когда вы видите, что с вашим знакомым происходит нечто из описанного, не теряйте ни секунды времени:
• Риск инсульта очень ярко выражен, при неожиданных паралитических припадках, и онемениях всего тела человека. Часто это проявляется лишь с одной стороны, с которой и происходит кровоизлияние в кору головного мозга;
• Внезапно появляются запинки и другие речевые проблемы, или человек вовсе теряет сознание;
• Симптомами развития могут быть и возникновения дефектов зрения, причём как в одном, так и сразу в двух глазах;
• Бывает и потеря мелкой моторики, неожиданное головокружение и потеря осознания реальности;
• Резкая и беспричинная головная боль, также один из факторов его развития.
Естественно, что если вы наблюдаете у человека признаки развития инсульта, и уверенны в том, что случился удар, то главным вашим действием, которое спасёт ему жизнь, будет вызвать скорую. Чем быстрее человек окажется в больнице, тем больше шансов что он выживет, и возможно даже не получит серьёзных повреждений головного мозга в результате развития болезни.
Различные стрессовые ситуации и психосоматика
Любая реабилитация, проходимая после лечения инсульта, направленна на восстановления психологического баланса, как одного из главных факторов выздоровления. Большие стрессы, различные фобии, и всё подобное, всё больше может приближать больных к инсульту.
Именно поэтому у этого заболевания изучается психосоматика, ведь люди которые часто находятся в стрессовых ситуациях, переживают и в целом более эмоциональны, часто имеют не только аритмию и атеросклероз, но и более опасные заболевания. Поэтому следует исключить все причины возникновения инсульта из своей жизни, и контролировать не только физическое состояние, но и эмоциональное. Ведь этиология у этого заболевания обширная.
Вредные привычки
Никотин, содержащийся в табачных изделиях, просто убивает лёгкие и сосуды курильщика, и это не секрет. Вот только мало кто знает, что от него страдают сосуды по всему телу, и в мозгу включительно. Помимо этого, вредные компоненты сигарет также повышают холестерин в нашей крови, а тот в свою очередь часто закупоривает сосуды. И в итоге всего это может привести к инсульту. Однако темпы развития табачной индустрии не даёт людям задуматься о своём здоровье.
Алкоголь не является таким абсолютным злом как никотин, пусть этанол это и яд, но вреден он для организма только при превышении нормы. От него страдает не только печень, но и множество других органов, включая мозг, клетки которого буквально отмирают. Ну, а в ключе причин инсульта, самым опасным спутником алкоголя является гипертония. Это может быть первой ступенью, к данному заболеванию.
Ожирение
В нашем современном мире, время стало на вес золота, и его экономят на всём, увы даже на такой важной вещи, как питание. Люди по-быстрому перекусывают, не следя за балансом белков и жиров. Ну, а ведя малоактивный образ жизни, не тяжело таким образом набрать и лишнего веса, но мы никогда не думаем про последствия. А чем большая масса тела, тем больше напрягается ваша сердечная мышца, чтобы гонять кровь по организму. И это уже не говоря про всё тот же холестерин, который может закупорить сосуды, что является началом развития болезни. Поэтому профилактика ожирения, хорошая терапия инсульта.
К тому же, в первую очередь организм стремиться донести кислород до жировых клеток, и лишь позже до всего остального организма, за исключением мозга. И это подтверждает статистика, говорящая о том, что на людей с лишним весом приходиться наибольшее количество инсультов.
Инфаркт миокарда
В случае, если у пациента до этого был инфаркт миокарда во время которого образовывался пристеночный тромб, это в разы увеличивает ваши шансы на инсульт. Ведь наибольшую опасность представляет не столько сам тромб, как те эмболы что, отрываясь от него, путешествуют по организму, пока не доберутся в итоге до мозга, закупоривая сосуды. И это может привести к недостатку кислорода в мозгу.
Каковы риски?
Чем старше становиться человек, тем больше проявляется риск того, что у него произойдёт развития инсульт и причины для этого самые разные. Однако если раньше это говорилось про всех людей, старше 50, то сейчас инсульта опустился на порог, практически в 10 лет. Как только, человек пресекает отметку в 55 лет, каждое десятилетие, прожитое ним, увеличивает шанс получения инсульта более чем в 2 раза.
Все близкие для больного люди, должны долгое время оберегать его и заботиться о взрослом человеке, практически как о годовалом ребёнке, ведь организм на время, а иногда и навсегда, теряет множество различных функций.
Однако, насколько бы быстро вы не реагировали, и насколько хорошей не была бы медицинская помощь, но предупреждение болезни всегда лучше чем её лечение. Так что необходимо внимательно следить за состоянием своего здоровья, постоянно наблюдаться у врачей, и проводиться профилактика инсульта, тем более, если вы находитесь в зоне риска, ведь тот самый день бывает, наступит неожиданно и без причины.
Как это выглядит с физиологической точки зрения?
Какие у инсульта причины и какая психосоматика? Инсульты головного мозга возникают лишь, если сосуд, который снабжает кислородом мозг, вдруг порвался или закупорился.
Гемморагический инсульт в несколько раз опаснее ишемического. Разрываются чаще всего дефектные сосуды, и предпосылками к инсульту может служить, например атеросклероз, или гипертония. И здесь опасна не только гибель клеток, но и то, что вытекшая кровь, начинает сдавливать большое количество тканей коры головного мозга, а инсульт в итоге развития просто убивает целые области мозга.
И часто, перед инсультом нарушается кровяной обмен всего головного мозга, это и есть основные его причины. Поэтому профилактика включает в себя предотвращение подобного. Часто, это происходит задолго до самого удара, возможно даже за целые месяцы. Также, очень опасной предпосылкой являются транзисторные ишемические атаки, которые на какое-то время останавливают поступление крови к коре головного мозга. Соответственно, из-за подобных проблем, мозг попросту не способен нормально выполнять свои функции.
ТИА возможно даже спутать с инсультом, вот только в отличие от него, оно проходит менее чем за 15 минут. Как правило, здесь даже справляется сам организм человека, который без стороннего вмешательства восстанавливает все свои функции в полной мере.
Так как у нас различные участки головного мозга, отвечают за совершенно разные части нашей жизнедеятельности, в зависимости от места разрыва сосуда, меняется и эффект такого инсульта. И поскольку, правая часть мозга управляет левой стороной тела, и наоборот, зеркально тому, какая сторона повредилась, на теле происходят нарушения функционирования.
В реабилитации очень часто используется такая способность нервных клеток, как перенятые функции других нейронов. Таким образом, такие вот подмены позволяют помочь головному мозгу в тех местах, где он слаб, пока происходит регенерация, тем самым восстановив нормальное функционирование нервной системы. Но дабы, эти помощники смогли нормально работать в совершенно незнакомой среде, необходимо активно улучшать их при помощи специальных реабилитационных упражнений.
Это и делают в специальных реабилитационных центрах и при индивидуальных занятиях. Именно это и может помочь человеку окончательно излечиться и предотвращать развития и последствия заболевания. Это своеобразная профилактика.
Возможно ли восстановиться после инсульта?
Инсульт – тяжелое поражение головного мозга, вызванное проблемами с его кровоснабжением. В зависимости от этиологии различают два вида:
· Ишемический инсульт возникает вследствие кислородного голодания при закупорке сосудов головного мозга. К этой категории относится 75-80% случаев инсульта.
· Геморрагический инсульт – как следствие разрыва сосуда и кровоизлияния в головной мозг. При таком поражении гипоксия головного мозга, вызванная нарушением притока крови к нему из разорванного сосуда, усиливается сдавливанием тканей мозга образовавшейся гематомой.
По масштабам поражения выделяют микро-, средний и обширный инсульты, сопровождаемые широким спектром физиологических и психических проявлений.
Последствия инсульта
Степень выраженности последствий зависит от масштабов поражения мозга, а их характер – от локализации нарушения. Так, средний ишемический инсульт головного мозга часто приводит к одностороннему параличу тела, и прогноз восстановления может быть благоприятным. А обширное поражение коры сопровождается тяжелым параличом, нарушением речи, помутнением сознания, вплоть до полной потери личности. В этом случае надежда на восстановление очень слабая, иногда максимум, что можно сделать – создать комфортные условия для существования.
Уход за больным после инсульта
После срочного медицинского вмешательства, когда угроза жизни миновала и физическое состояние пострадавшего стабилизировалось, его выписывают домой. И тут на плечи родных ложится сложная миссия по его реабилитации. В этот период сама возможность восстановления больного и динамика процесса зависят именно от активности ближайшего окружения.
Человек, перенесший инсульт, нуждается в постоянном внимании, содействии при выполнении элементарных действий, контроле состояния здоровья и своевременного приема лекарств. В тяжелых случаях требуется сложный уход с профилактикой пролежней, кормлением, проведением туалетно-гигиенических процедур. Это необходимый минимум для поддержания жизни и здоровья. А для улучшения состояния уход за больным нужно дополнять комплексом особых мер.
Восстановление после инсульта
Последствия поражения головного мозга имеют ярко выраженные проявления. Однако степень их обратимости предсказать достаточно сложно, часто даже лечащий врач воздерживается от прогнозов. Но при определенной доле упорства даже в самых тяжелых случаях возможна положительная динамика.
Для больного после инсульта крайне важно создать спокойную комфортную обстановку и постоянно побуждать к посильной, плавно нарастающей активности. Необходимо задействовать все функции мозга: зрительную, речевую, тактильную, двигательную, стараться вызывать положительный эмоциональный отклик.
Комплекс мер по восстановлению после инсульта:
· Регулярное доброжелательное общение с приглашением к разговору.
· Побуждение к двигательной активности, по состоянию.
· Прогулки и/или пребывание на свежем воздухе.
· Занятия по развитию мелкой моторики.
· Массаж, постуральный и другие виды.
Важно помнить, что резерв самовосстановления мозга достаточно обширный. И процесс реабилитации тем результативнее, чем он более разносторонний и систематический. Поэтому все эти меры наиболее действенны в комплексе, когда происходит попеременная стимуляция различных отделов мозга. День пострадавшего от инсульта должен быть насыщенным. И от того, кто за ним ухаживает, требуется много сил и терпения.
Где найти силы для помощи родному?
Вам тоже нужна поддержка
Родственникам больного приходится нелегко. Часто им необходимо преодолеть страх перед психическими нарушениями, когда родной человек перестает их узнавать, ведет себя шумно и агрессивно. Близкие нередко чувствуют отчаяние, страх, ощущение бессилия перед постигшей семью бедой и после долгих попыток помочь отказываются от каких-либо действий.
И тогда для блага больного необходимо отстраниться от переживаний, восполнить душевные силы и найти оптимальную для семьи форму его реабилитации. Приходит понимание, что забота о близком может выражаться в создании лучших для него условий с привлечением сторонней помощи.
Содействие в реабилитации после инсульта
Если вы чувствуете тяжелую усталость и вас покидают последние силы, надежда тает, а результата нет, обращайтесь за помощью. Компетентные сотрудники центров по содействию реабилитации УК «Социальные Системы» имеют большой опыт преодоления последствий инсульта. Мы возьмем на себя уход и посодействуем в реабилитации. Программа пребывания в пансионате включает:
· Проживание в комфортабельных комнатах с размещением от 1 до 6 человек.
· Предоставление лежачим подопечным специальных функциональных кроватей с противопролежневыми матрасами.
· Сбалансированное 6-разовое диетическое питание
· Круглосуточный присмотр со вниманием к потребностям подопечных.
· Мониторинг состояния здоровья, контроль за приемом лекарств.
· Массаж, упражнения по стимуляции мышления.
· Активная постепенная социализация.
· Пребывание на свежем воздухе.
Вы сможете выбрать удобный городской центр. Или разместить родственника в современном загородном коттедже с благоустроенным двором для прогулок и близостью к лесу.
В истории нашей компании много случаев значительного прогресса, а часто и возвращения к полноценной жизни. Под нашей опекой больные в безнадежном, казалось бы, состоянии снова начинают двигаться, общаться, самостоятельно ухаживать за собой, вспоминают прежние увлечения и радуются жизни. И родные убеждаются, что сделали верный выбор!
90 000 Что ожидать от обширного инсульта: лечение после инсульта 90 001
Путь к постинсультной терапии и восстановлению у всех разный, потому что каждый инсульт индивидуален. К счастью, есть способы подготовиться к этому непростому пути.
Вы можете повысить шансы на успешное лечение и выздоровление после инсульта, если поймете возможные побочные эффекты и лучшие способы их лечения.
Эта статья проведет вас через все это.
Инсульт возникает при нарушении кровоснабжения головного мозга.
Когда артерия в головном мозге закупоривается тромбом, это называется ишемическим инсультом. Когда артерия в мозгу разрывается, часто из-за высокого кровяного давления, это называется геморрагическим инсультом.
Один из способов определить тяжесть инсульта — использовать шкалу инсульта NIH.
Пациенты с оценкой от 21 до 42 (максимально возможная оценка) считаются перенесшими обширный инсульт.
Важно помнить, что когда адекватное кровоснабжение не достигает части мозга, это повреждает ткани головного мозга. После серьезного инсульта повреждение головного мозга может быть и часто бывает значительным.
К счастью, если инсульт был успешно вылечен, процесс постинсультного лечения может начать излечивать стойкие побочные эффекты.
Мозг обладает врожденной способностью к самовосстановлению после травмы, даже в случае серьезного повреждения, такого как обширный инсульт.
Благодаря нейропластичности здоровые участки мозга могут взять на себя функции, поврежденные в результате инсульта. Хотя процесс восстановления требует времени и тяжелой работы, никогда не теряйте надежды. НИКОГДА!!!
Каждый день мы слышим истории о том, как люди, перенесшие инсульт, восстанавливают больше функций, чем ожидали врачи.
И мы - Ярек и Томек - лучшие тому примеры.
Один из способов увеличить свои шансы на выздоровление — это поэкспериментировать с различными методами реабилитации после инсульта , которые вы найдете в конце этой статьи.
Продолжайте исследования, пока не найдете подходящее для вас лечение после инсульта. После того, как вы потратите свои усилия и время на восстановление после инсульта, ваш мозг отреагирует. Определенно!!! Теперь перейдем к побочным эффектам.
Место инсульта оказывает значительное влияние на возможные побочные эффекты.
Например, инсульт левого полушария оказывает большее влияние на языковые трудности, чем инсульт правого полушария; потому что лингвистический центр мозга находится в левом полушарии.
Обратитесь к неврологу, чтобы узнать, где произошел инсульт. Это поможет вам лучше понять, чего ожидать после серьезного инсульта.
Вот наиболее распространенные побочные эффекты большого инсульта:
Методы реабилитации после большого инсульта - неврологическая терапия после большого инсульта.
• Паралич после инсульта. Потеря двигательной функции (моторный дефицит) является одним из наиболее частых побочных эффектов инсульта. У перенесших инсульт в легкой форме потеря моторики может проявляться в виде слабости на стороне поражения (гемипарез). У выжившего после массивного инсульта потеря двигательных навыков может быть параличом пораженной стороны (гемиплегией).
• Кома после инсульта. Впадение в постинсультную кому чаще встречается после обширного инсульта. Возможно, что кто-то в коме все еще может вас слышать, поэтому поговорите (!) с ним и скажите слова ободрения.
• Тяжелые нарушения речи. Проблемы с речью после инсульта часто являются состоянием, называемым афазией. Иногда это затрудняет речь, а в некоторых случаях пациенты с массивным инсультом вообще не могут говорить. Но помните: есть надежда на выздоровление. ЕСТЬ НАДЕЖДА!!!
• Затрудненное глотание. Болезнь, называемая дисфагией, может затруднить глотание у пациентов, перенесших инсульт. Им может потребоваться зонд для кормления в больнице, пока не восстановится глотание.
• Затрудненное дыхание .Некоторые пациенты с обширным инсультом не могут дышать самостоятельно и нуждаются в респираторе. Эти больные нуждаются в интенсивной терапии в длительном стационаре неотложной помощи.
• Когнитивные трудности. Иногда инсульт может привести к ухудшению навыков критического мышления или памяти. В целом, тяжелый инсульт может привести к более серьезным когнитивным нарушениям.
• Односторонняя халатность. Состояние, известное как геминиглект, может мешать пациенту, перенесшему инсульт, видеть окружающие предметы на пораженной стороне.Они могут съесть только половину (левую или правую) содержимого тарелки, потому что не замечают, что на другой половине есть еда.
• Потеря чувствительности. Если затронуты области мозга, способствующие потере чувствительности, это может привести к дизестезии после инсульта. Типичным примером является онемение после инсульта. Это также может включать ощущение покалывания, трудности с ощущением тепла/холода и многое другое.
• Проблемы со зрением. Изображение от глаз также обрабатывается мозгом.Если зрительная кора повреждена, это может вызвать проблемы со зрением, такие как частичная слепота.
• Спастичность и контрактуры. Спастичность — это ригидность мышц, возникающая, когда инсульт нарушает передачу сигналов между мозгом и телом. Когда спастичность тяжелая, это может вызвать контрактуры, при которых суставы становятся чрезвычайно тугоподвижными (как видно из сжатых рук после инсульта).
Это не полный список, так как все штрихи разные, и некоторые большие штрихи будут отличаться от других.Тем не менее, это наиболее часто сообщаемые побочные эффекты.
Теперь обсудим методы постинсультной терапии/реабилитации.
Реабилитация после инсульта — это использование естественной способности мозга к самовосстановлению после травмы посредством нейропластичности. Это позволяет здоровым частям мозга взять на себя функции областей, поврежденных в результате инсульта.
Вот лучшие методы реабилитации людей после обширного инсульта/постинсультной терапии:
1. Постинсультные упражнения/движения.
После обширного инсульта важно поддерживать подвижность конечностей и растягивать их с помощью постинсультных упражнений, даже пассивных/пассивных упражнений. Это поможет предотвратить ухудшение вашей спастичности и предотвратит появление пролежней.
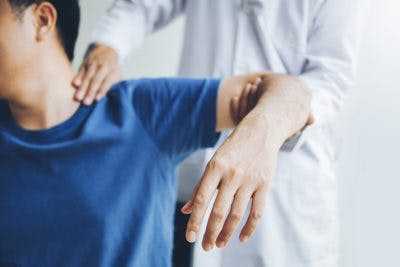
2. Лечебная физкультура
Физиотерапия является ключевым компонентом восстановления после обширного инсульта. Физиотерапевт проведет вас через терапевтические упражнения, которые помогут изменить форму вашего мозга, чтобы улучшить мышечный контроль.
3. Пассивные упражнения
Если вы боретесь с параличом после обширного инсульта, физиотерапевтические упражнения могут быть недоступны. К счастью, вы можете начать с пассивных упражнений после инсульта. Например, вы можете двигать пораженной рукой одной рукой, которая не пострадала от инсульта. Хотя вы не «делаете это сами», это движение все же помогает запустить нейропластичность.
4.Электростимуляция
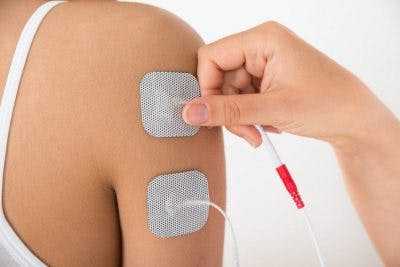
Выжившие после крупного инсульта, которые борются с параличом, могут получить большую пользу от электрической стимуляции. Когда к пораженным мышцам прикладывают электрические токи, это дает мозгу большую стимуляцию. Это помогает ускорить процесс переустановки. Еще более эффективно сочетание электростимуляции с лечебной физкультурой.
5.Двусторонняя тренировка
Может быть полезно попробовать такие формы упражнений после инсульта, при которых здоровая сторона помогает пострадавшей стороне (двусторонняя тренировка). Велоспорт — отличный пример. Когда одна рука или нога могут помочь ослабленной или парализованной руке или ноге, реабилитация увеличивается.
6. Лечебная физкультура, вызванная ограничениями
Лечебная физкультура, вызванная ограничениями, может помочь при параличе рук после массивного инсульта.Он заключается в ограничении непораженной руки и одновременном принуждении этой руки к употреблению. Этот тип реабилитационной терапии сложен и может разочаровывать пациента, но клинически доказана его эффективность.
7. Зеркальная терапия
 Зеркальная терапия может помочь в реабилитации после паралича рук. Мы стимулируем нейропластичность, используя зеркало, чтобы «обмануть» мозг, заставив его думать, что вы двигаете больной рукой.
Зеркальная терапия может помочь в реабилитации после паралича рук. Мы стимулируем нейропластичность, используя зеркало, чтобы «обмануть» мозг, заставив его думать, что вы двигаете больной рукой.
8. Умственная практика
Еще один отличный способ вызвать нейропластичность — визуализировать движение конечностей. В области постинсультной реабилитации это называется умственной практикой или визуализацией движения. Кроме того, было клинически доказано, что эта форма постинсультной терапии помогает улучшить двигательные нарушения после инсульта.
9. Антидепрессанты (для улучшения моторики)
Традиционно антидепрессанты используются для лечения постинсультной депрессии, но теперь мы знаем, что они обладают и другими преимуществами.Исследования показали, что, например, СИОЗС, тип антидепрессанта, могут улучшить двигательные навыки у пациентов, перенесших инсульт.
10. Ботокс (для улучшения моторики)
Больным, перенесшим инсульт и страдающим тяжелой спастичностью, могут помочь инъекции ботокса. Этот препарат помогает временно уменьшить спастичность. Хотя результаты носят временный характер, пациенты могут извлечь выгоду из улучшенной подвижности при выполнении реабилитационных упражнений. Это устранит основную причину вашей спастичности, что приведет к долгосрочным результатам.
11. Электроакупунктура
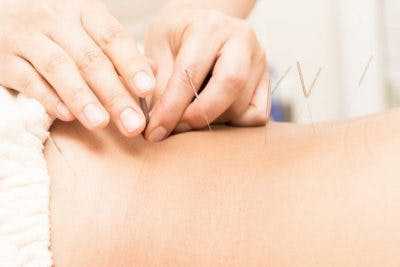
Электроакупунктура — это процедура, сочетающая электрическую стимуляцию с акупунктурой. Одно клиническое исследование показало, что он помогает уменьшить спастичность после инсульта в долгосрочной перспективе.
12. Терапия музыкой и играми
Терапевтический эффект музыки и игр также заметен в постинсультной реабилитации. Некоторые инструменты реабилитации после инсульта, такие как MusicGlove, используют лечебные эффекты музыки и игр, чтобы помочь пациентам быстрее восстановиться.Клинически доказано, что MusicGlove улучшает функцию рук после инсульта уже через 2 недели упражнений.
Узнайте больше о MusicGlove »
13. Пение
Если больной, перенесший инсульт, вообще не может говорить, он может пропеть свои слова. Это потому, что пение контролируется правым полушарием, а речь — функцией левого полушария. Пение терапия требует тяжелой работы, но дает вам надежду восстановить свой голос.
14.Логопедия

Если вы можете говорить, но вам нужна помощь в улучшении речи и когнитивных навыков, вам может помочь регулярная логопедическая терапия. Работа с экспертами (логопедами) также может помочь вам восстановить способность глотать.
15. Сенсорное перевоспитание
Если вы боретесь с сенсорными изменениями после серьезного инсульта, такими как онемение или покалывание, могут помочь сенсорные упражнения по перевоспитанию.Они изменяют способ обработки сенсорных данных мозгом, что может помочь при таких сенсорных проблемах, как онемение.
16. Терапия для восстановления зрения
Терапия для восстановления зрения может помочь устранить проблемы со зрением у некоторых пациентов, перенесших инсульт. Эти программы используют упражнения для глаз, чтобы помочь переобучить мозг обрабатывать визуальные данные.
|
Теперь вы лучше понимаете различные побочные эффекты и методы реабилитации после обширного инсульта. В этот момент вам может быть интересно, сколько времени может занять восстановление .
Стоит повторить, что каждый удар разный поэтому каждое восстановление будет разным. Некоторым пациентам с обширным инсультом могут потребоваться месяцы, чтобы восстановиться, в то время как другим могут потребоваться годы, чтобы восстановиться.
Определение продолжительности восстановления может оказаться контрпродуктивным. Вместо этого обратите внимание на действий, которые вы можете предпринять сегодня, чтобы улучшить действий завтра.
Помните, что мозг реагирует на раздражитель. Занимаясь реабилитацией, вы даете мозгу стимуляцию, необходимую ему для того, чтобы перестроиться и переработать себя, чтобы восстановиться.

После того, как я выписался из отделения интенсивной терапии, у меня было всего два сеанса профессиональной реабилитации. Реабилитационный инструмент FitMi дал мне возможность продолжить мои усилия по реабилитации без дальнейших сбоев. Приложение было установлено на сенсорный ноутбук с Windows.Так что мне просто легко запустить приложение и выбрать упражнения - туловище/нога/рука/кисть. Я рекомендую
другим людям, которым нужна эффективная реабилитация, например, в домашних условиях. Итог: FitMi — лучший! Браво УдарРехаб .
Томаш Н. (21 июня 2020 г.)
ПОСМОТРЕТЬ, КАК РАБОТАЕТ FITMI
.90 000 причин, симптомов, лечения/реабилитации и выздоровления. В этой статье мы обсудим следующие факты об инсульте:
причины, симптомы, лечение, побочные эффекты и реабилитация.
По данным Центров по контролю и профилактике заболеваний, каждые 40 секунд в мире (в США) происходит инсульт.К сожалению, это означает, что к нему часто относятся как к обычному явлению.
Инсульт возникает, когда кровоснабжение головного мозга затруднено закупоркой артерии (так называемый ишемический инсульт) или разрывом артерии (так называемый геморрагический инсульт).
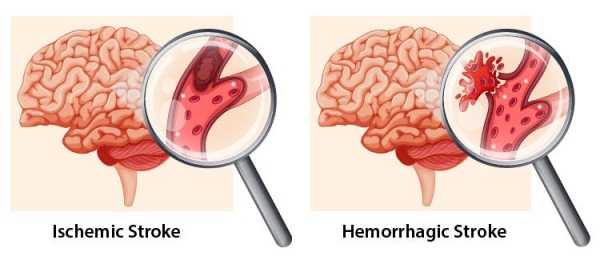
При инсульте клетки головного мозга начинают умирать из-за лишения богатой кислородом крови. Таким образом, научиться распознавать симптомы инсульта необходимо для снижения смертности и инвалидности.

При инсульте можно суммировать следующие симптомы:
опущение части лица
слабость
нарушение речи
Время - жизнь!
Инсульт также может иметь другие уникальные симптомы, такие как головокружение и головокружение, возможно, потому, что ствол мозга контролирует ваше чувство равновесия.
Этот тип инсульта также может вызывать слабость с обеих сторон тела, а не только с одной стороны, как в случае с большинством инсультов. Это может затруднить диагностику таких инсультов без магнитно-резонансной томографии (МРТ).
Если вы подозреваете, что у кого-то случился инсульт без обычных симптомов, настаивайте на том, чтобы ваш врач сделал МРТ. Не соглашайтесь на меньшее!

Лечение инсульта включает восстановление нормального кровотока в головном мозге, чтобы остановить инцидент и выдержать как можно больше мозговой ткани.
Если инсульт был вызван тромбом (ишемический инсульт), то лечение будет заключаться в растворении тромба для восстановления кровотока.
Распространенным средством лечения ишемического инсульта является активатор тканевого плазминогена (tPA), инъекция которого помогает растворить сгусток.
Другим вариантом лечения является хирургическое вмешательство, при котором в артерию хирургическим путем вводится стент для удаления тромба.
Лечение геморрагического инсульта обычно включает операцию по остановке кровотечения и восстановлению кровотока.
Быстрое неотложное лечение необходимо для снижения числа смертей и инвалидности после инсульта.
После лечения инсульта и восстановления притока крови к мозгу медицинская бригада оценит побочные эффекты инсульта.
Травма головного мозга в результате инсульта может вызвать следующие побочные эффекты:
Нарушение дыхания (требуется жизнеобеспечение)
Бессознательное состояние (кома)
Синдром закрытия (парализовано все тело, кроме глаз)
Нарушение зрения и слуха
Изменения в ощущениях
Слабость в конечностях
Затрудненное глотание и речь
Чем больше удар, тем тяжелее будут побочные эффекты.Например, окклюзионный синдром — это хроническое состояние, сопровождающееся параличом всех органов, кроме глаз.
Если у человека случился обширный инсульт, вероятность развития таких хронических побочных эффектов выше.
К счастью, некоторые из этих побочных эффектов можно устранить при реабилитации после инсульта.
Некоторые побочные эффекты инсульта ствола головного мозга можно устранить с помощью реабилитации. В частности, можно улучшить потерю чувствительности, слабость в конечностях и трудности с речью и глотанием.
Вот методы реабилитации, которые ваша медицинская бригада может использовать или предложить, чтобы помочь вам выздороветь:

Когда вы теряете способность чувствовать или когда все ощущения смешиваются, повторное обучение ваших чувств может помочь вам восстановить свои силы.
Сенсорное переобучение — это просто переобучение мозга правильной интерпретации чувств с помощью упражнений по сенсорному переобучению.
|
Чтобы избавиться от слабости в конечностях, принимайте участие в лечебной физкультуре и выполняйте реабилитационные упражнения после инсульта.
Целью реабилитационных упражнений является переобучение мозга управлению мышцами посредством массовой практики.
Массовая практика просто означает, что много упражнений помогут вашему мозгу быстрее перепрограммироваться.Высокая воспроизводимость является ключом к восстановлению подвижности после инсульта.

Наконец, вы можете лечить проблемы с глотанием и речью с помощью терапии логопеда (SLP).
SLP заставит вас практиковать различные упражнения, которые помогут вам перестроить свой мозг и улучшить контроль над своими губами, губами и языком.
Как видите, реабилитация после инсульта крутится вокруг перепрошивки мозга, и массовая практика очень эффективна в лечении.
Невозможно оценить время восстановления после инсульта, потому что каждый инсульт уникален, и поэтому каждому человеку требуется разное время восстановления.
Однако есть некоторые общие закономерности, которые могут помочь вам понять, чего ожидать после инсульта.
Обычно, если у вас легкий инсульт, вы можете восстановиться примерно через 6 месяцев. Если инсульт был обширным, на восстановление могут уйти годы.
Опять же, каждый инсульт уникален, поэтому можно очень быстро восстановиться после массивного удара мостиком, так же как вы можете медленно восстановиться после легкого инсульта.
Вместо того, чтобы сосредотачиваться на том, сколько времени это займет, сосредоточьтесь на шагах, которые вы можете предпринять для максимального восстановления, таких как коллективные упражнения.
Инсульт позвоночника — это тип инсульта головного мозга, который вызывает такие симптомы, как головокружение и головокружение.Своевременное лечение необходимо для минимизации инвалидности и спасения жизней!
После операции медицинская бригада будет работать над восстановлением и реабилитацией как можно большего числа функций.
Реабилитация будет включать в себя массовую практику навыков и функций, которые необходимо заново освоить. Трудно оценить, сколько времени потребуется для восстановления, потому что каждый инсульт индивидуален.
Если вы или ваш близкий перенесли инсульт, правильное лечение и реабилитация обеспечат максимальные результаты.

Как и некоторые другие покупатели, я скептически отнесся к покупке этого предмета из-за его цены. Я купил FitMi для своей 21-летней дочери, которая почти два года назад перенесла тяжелую черепно-мозговую травму. Движения левой руки и левой ноги были почти невозможны с тех пор, как я нашел этот набор.
До сих пор мы не делали никаких упражнений для ног, в основном работали над рукой, чтобы восстановить ее первые движения в кисти. Я тоже думаю, что диски ей немного великоваты, но благодаря вот таким силиконовым накладкам справимся. Судя по тому, что мы видим после тренировки, FitMi — потрясающая вещь.
Большое спасибо за то, что помогли мне вернуть мою дочь к работе!
ПОСМОТРЕТЬ, КАК РАБОТАЕТ FITMI
.Какие сопутствующие заболевания могут вызвать инсульт? Один из них гипертония, или это просто?
Гипертония является наиболее распространенным заболеванием, а также фактором риска инсульта, но мы можем эффективно изменить его, снизив риск инсульта на целых 40%. Другой очень важной, все более частой и выявляемой причиной инсульта является заболевание сердца, особенно мерцательная аритмия, хотя массивный инфаркт миокарда, тяжелая кардиомиопатия и эндокардит являются другими кардиогенными факторами риска инсульта.В то время как мерцательная аритмия встречается в среднем в популяции у 1-2% людей, в группе старше 65 лет - у 5%, после 80 лет у целых 10% людей. Поскольку ожидаемая продолжительность жизни увеличивается и, следовательно, «население стареет», количество выявлений ФП в последние годы увеличивается почти линейно. Сахарный диабет и дислипидемия являются важными факторами инсульта, особенно когда эмболия возникает из-за атеросклеротического поражения шейных и мозговых сосудов. Дислипидемия – это не только повышенный уровень общего холестерина и/или триглицеридов в крови, но и нарушение соотношения между ее фракциями ЛПНП и ЛПВП.Независимым фактором риска является также степень сужения пораженных атеросклерозом сонных артерий, а также состояние атеросклеротических бляшек (стабильное или нестабильное), а также перенесенный ранее инсульт или ТИА, т.е. транзиторная ишемическая атака.
Оказывается, инсульт может быть последствием операции, как и в случае с г-ном Водецки - он перенес инсульт после операции шунтирования. Ведь в такой ситуации инсульт хоть и редко, но тоже может случиться, но нет смысла "пугать" читателей обходом как потенциальной причиной инсульта, ведь пользы от обхода точно больше, чем угроз.То же самое касается ангиопластики и коронарного стентирования — здесь может случиться инсульт, но скольким людям эта процедура принесла пользу и спасла их жизни!
Инсульт также поражает все более молодых людей. От чего это происходит? Правильно ли говорить о генетическом бремени?
Проблема генетической основы инсульта сложна и нерешена, но, несомненно, есть и генетическая основа, по крайней мере, в некоторых случаях, хотя заболевание в основном определяется другими состояниями, особенно соматическими проблемами, и нездоровым образом жизни.Есть семьи, где инсульты случались в раннем возрасте и у очень многочисленных членов семьи, что, безусловно, свидетельствует о генетической предрасположенности.
О таком фоне можно говорить в контексте моногенных и полигенных отношений. Было идентифицировано лишь несколько заболеваний с мутациями в одном гене, которые предрасполагают к возникновению инсульта, такие как синдром CADASIL и MELAS, но есть и мутации одиночного гена, которые модифицируют факторы риска, превращая их внарушениями свертывания крови, т.н. тромбофилия. Именно тромбофилию обычно выявляют у пациентов, перенесших инсульт в раннем возрасте. Мультигенная предрасположенность к инсультам еще более сложна, поскольку по своей сути сложна, как совокупность генов, определяющая предрасположенность к сосудистым заболеваниям. Другими распространенными причинами инсульта в раннем возрасте являются пороки сердца или сочетание нескольких атипичных факторов с синергетическим эффектом. Примером последнего является инсульт у молодых женщин, когда эти женщины страдают мигренью с аурой, также принимают оральные контрацептивы на основе эстрогенов и курят сигареты.Другой, к счастью, редкой причиной инсульта у молодых людей является употребление наркотиков, особенно амфетаминов, кокаина и героина.
Хотя медицина является областью, в которой мы наблюдаем постоянный прогресс и развитие методов визуализации, что не очень оптимистично - возможности помощи пациентам с инсультом все еще ограничены. Какое оружие есть у современной неврологии в профилактике и лечении инсульта?
После длительного периода застоя в лечении инсульта, особенно при ишемическом инсульте, за последние 20 лет был достигнут значительный прогресс.Уже в последние годы прошлого века в США, а в начале XXI века в Европе был внедрен первый этиотропный метод лечения ишемического инсульта с применением тромболитического препарата - рекомбинантного тканевого активатора плазминогена - рТАП. Это лечение заключается во внутривенном введении препарата - 10% в виде болюса, а 90% дозы в виде 1-часовой инфузии, задача которой буквально растворить сгусток, закрывающий просвет мозгового сосуда. Хотя концепция растворения тромба была опробована ранее со стрептокиназой, препарат был отвергнут из соображений безопасности.Тромболизис с помощью rtPA доказал свою эффективность при реканализации мозговой артерии, оставаясь при этом относительно безопасным при использовании в оптимальных условиях. Польза от использования этого метода лечения неоспорима и абсолютно перевешивает потенциальные риски, связанные с этим лечением, и этот метод несколько лет назад вошел в стандарты лечения ишемического инсульта во всем мире.
За последние 2 года был достигнут еще один очень значительный прогресс в лечении острой фазы ишемический инсульт - в 7 многоцентровых рандомизированных контролируемых исследованиях примерно на 50% повышалась эффективность каротидной или церебральной реканализации и показатели клинического улучшения после добавления механической тромбэктомии к тромболитическому лечению.Этот метод, по аналогии со стентирующей ангиопластикой при остром коронарном синдроме, заключается в установке специального стента, т.н. стент-ретривер. Он отличается от коронарного стента тем, что не только сразу реканализирует коронарную артерию при ее расширении, но через некоторое время вытягивается из сосуда вместе с отложившимся на нем церебральным тромбом, а не остается в сосуде, как коронарные стенты.Система Penumbra является альтернативой церебральным стент-ретриверам для реканализации мозговой артерии в острой фазе ишемического инсульта, принцип которой заключается в механическом дроблении тромба на фрагменты с помощью специального внутримозгового катетера, с одновременной аспирацией тромба фрагменты.
Механическая тромбэктомия, в основном с применением стент-ретриверов, а также системы Penumbra, стала уже 2 года назад - сразу после публикации вышеупомянутых 7 публикаций в журнале "The New England Journal of Medicine", стандартом уже признан в американских (AHA/ASA), европейских (ESO) и польских (KNN PAN) терапевтических рекомендациях по инсульту.За последнее десятилетие несколько изменилось и профилактическое лечение инсульта. Во-первых, появилась новая группа антикоагулянтных препаратов (НОАК), в которую входят, по крайней мере, среди доступных в Польше, дабигатран, ривароксабан и апиксбан. Первый является прямым ингибитором тромбина, а два других являются ингибиторами фактора Ха. По сравнению с традиционными антикоагулянтами - антагонистами витамина К - варфарином и аценокумаролом, новые селективные антикоагулянты не менее эффективны в предотвращении ишемического инсульта в механизме неклапанной фибрилляции предсердий (дабигатран в более высокой дозе обладает даже большей эффективностью), но большинство все они являются более безопасными препаратами, потому что они имеют гораздо меньший риск геморрагических осложнений, особенно внутримозговых кровоизлияний.Кроме того, эти препараты гораздо удобнее в применении, поскольку не требуют определения МНО, что является правилом в случае с антагонистами витамина К.
К сожалению, поляки склонны к избыточному употреблению лекарств, прием которых обязательно должен проходить под наблюдением врача. Например, использование диклофенака (обезболивающего) вызывает споры — согласно недавним британским и канадским исследованиям, он увеличивает риск сердечного приступа и инсульта на 40–60%.
Этот вопрос все еще находится в стадии изучения.Здесь много шума наделала публикация нескольколетней давности, но метаанализ многих исследований нестероидных противовоспалительных препаратов с разным механизмом действия четко не указывает на вредное влияние того или иного из них на значительное увеличение риск инсульта или сердечного приступа, кроме рофекоксиба. Однако пока рано делать какие-то выводы, тем более что их последствия могут быть очень большими, ведь эти препараты употребляют миллионы людей по всему миру. Готовятся дальнейшие метаанализы этой группы (включая диклофенак) — ждем их результатов.Рофекоксиб был отозван с рынка.
Существуют ли эффективные методы регенерации поврежденных клеток головного мозга? Многие пациенты возлагают большие надежды на стволовые клетки. Это правильно?
Исследования стволовых клеток проводят при различных заболеваниях нервной системы - боковом амиотрофическом склерозе (БАС), рассеянном склерозе (РС), болезни Альцгеймера, болезни Паркинсона, после травм спинного мозга, в том числе инсульта. Здесь в основном используется животная модель инфаркта головного мозга.Однако до сих пор нет данных, свидетельствующих о клинической эффективности этой терапии у пациентов с поражением головного мозга после инсульта.
В случае инсульта очень важно временное окно, как и быстрая реакция, иначе последствия будут ужасны.
Это необходимое условие успеха лечения острого инсульта. При внезапной ишемии паренхимы головного мозга быстрее всего погибают нейроны в центре очага ишемии. В дальнейшем зона некроза головного мозга непрерывно и неизбежно расширяется до пределов перфузионно-дефектной зоны.Каждую минуту больной с ишемическим инсультом теряет в среднем около 1,9 миллиона человек. нейроны!!! Процесс расширения мертвой зоны при среднем инсульте занимает 5-6 часов, у некоторых людей дольше, но условием этого является хорошее коллатеральное кровообращение в головном мозге, так называемая залог. Распространение некроза на границу зоны ишемии означает необратимое сохранение очаговой симптоматики, связанной с данным повреждением головного мозга.
Однако в первые часы часть зоны ишемии хотя и уменьшается, но остается живой.Мы называем эту область полутенью, ишемизированной, но еще живой областью. Он может восстановить функцию в случае реканализации сосуда, закрытого тромбом. Чем раньше это будет сделано, тем больше нейронов удастся предотвратить от гибели и тем больше шансов восстановить нарушенные функции. Поэтому чем раньше будет проведена процедура тромболизиса, в случае реканализации сосуда, тем больше будет польза от этого действия. Хотя терапевтическое окно для лечения rtPA составляет 4,5 часа с момента появления неврологических симптомов, при условии, что пациент не просыпался после ночи с этими симптомами, чем раньше будет проведен тромболизис, тем больше шанс даже на полную функцию мозга.
В лучших центрах (Финляндия и Австралия) среднее время от поступления пациента в стационар до внутривенного введения составляет менее 20 минут. В Польше - больше часа, хотя в ведущих национальных центрах - точно меньше часа, но это все же лучше, чем несколько лет назад, когда этот временной параметр был больше 2 часов. И все же всегда есть некоторое время, прежде чем пациент вызовет скорую помощь и доедет до пациента, а затем отвезет его в ближайшее инсультное отделение.Таким образом, показатели тромболитического лечения в Польше до недавнего времени составляли лишь от 5 до 10%, а сейчас в среднем от 10 до 20%. Новый, упомянутый выше, метод реканализации с помощью механической тромбэктомии, внедренный в мире два года назад, позволяет использовать это лечение в течение 6 часов с момента появления симптомов инсульта. Хотя этот метод более чем на 50% эффективнее внутривенного тромболитического лечения, его можно применять при ишемических инсультах с окклюзией крупного сосуда, т.е.внутренняя сонная или начальная сонная артерия, наиболее удаленная от середины средней мозговой артерии.
Реабилитационные мероприятия являются необходимым звеном в цепи ухода после лечения или операции после инсульта. Какие факторы должны быть соблюдены, чтобы принести ожидаемые результаты?
Чтобы быть эффективной, реабилитация должна быть начата рано, то есть практически в первый или, возможно, на второй день инсульта. Его следует проводить достаточно часто, т.е.3-4 раза в день, достаточно долго - каждый раз не менее 20 минут и с достаточной интенсивностью. В зависимости от степени пареза могут применяться обычные методы реабилитации - пассивные и активные упражнения, более новые методы, основанные на функциональной парадигме - метод PNF ( проприоцептивная нервно-мышечная фасилитация - т.е. проприоцептивная нервно-мышечная фасилитация) и метод Бобата, и, наконец, с применение более новых методик, таких как иммобилизационная терапия здоровой конечности, зеркальная терапия, методики с использованием мышечной и нервной стимуляции парализованной конечности, вспомогательные упражнения на «тредмиле», и новейшие методики – с использованием роботов и «экзоскелетов» и «виртуальных реальность».Наиболее важными для реабилитации являются первые несколько месяцев после инсульта, поэтому после первого периода так называемого «Ранняя постинсультная реабилитация», которую рутинно осуществляют при госпитализации больного по поводу эпизода инсульта, затем в течение нескольких-нескольких месяцев эту форму терапии следует продолжать в условиях стационарного реабилитационного отделения, а затем – еще на амбулаторно.
Одна из последних полезных сведений, которые я получил, готовясь к разговору с вами, это то, что в Польше создаются новые центры, занимающиеся неврологическими расстройствами, строго ориентированные на лечение инсульта (инсультные отделения).Вопрос в том, достаточно ли новые центры оснащены высококлассным специализированным оборудованием, адаптированным к мировым стандартам, ведь такое оборудование влечет за собой огромные затраты. Кроме того, есть ли у них круглосуточная команда высококвалифицированных специалистов?
Много хорошего в этом отношении произошло как в мире, так и в Польше за последний десяток или около того лет. Одно лишь «введение» инсультных отделений в стационары означало, что, даже помимо специфической этиотропной терапии, выживаемость больных значительно повышалась, а степень инвалидизации больных значительно снижалась.Национальная программа профилактики и лечения сердечно-сосудистых заболеваний - POLKARD оказала большую помощь в процессе создания и оснащения инсультных отделений в Польше соответствующим оборудованием, а также ведущего центра в Польше, который координировался Институтом психиатрии и неврологии в Варшаве. , был ведущим центром в Польше. В настоящее время у нас есть почти 200 инсультных отделений в Польше, хорошо оборудованных, готовых к тромболитическому лечению 24 часа в сутки, 7 дней в неделю. Последним достижением в лечении пациентов в острой фазе инсульта вскоре станут референтные центры вмешательства при инсульте, в которых появится потенциал для выполнения вышеупомянутой механической тромбэктомии сонной или крупной мозговой артерии.Этот вид лечения, однако, требует не только препарата, такого как rtPA, который следует вводить в первую очередь, и соответствующего оборудования, которым оборудованы инсультные отделения, но и постоянной готовности бригады людей, т.е. невролога, интервенционного рентгенолога , анестезиолог, рентгенолог и медсестры. Их сотрудничество необходимо для выполнения тромбэктомии. Эти процедуры уже получили положительную оценку Агентства по оценке технологий здравоохранения и системы тарифов (АОТМиТ), но до сих пор не оценены Национальным фондом здравоохранения.
Профессор, Польша не отличается от среднеевропейской в плане профилактики и лечения инфаркта. Пациентов лечат на самом высоком уровне – они получают самое эффективное лечение, соответствующее последним стандартам. Есть ли шанс в случае инсульта?
Когда речь идет о специфической фармакологической этиотропной терапии, т.е. реканализации тромболитическим препаратом типа rtPA - "мы в Европе", хотя абсолютное большинство центров должно улучшать организацию работы с момента поступления пациента в стационар до момента выдачи препарата. вводят внутривенно, так что это время сокращается менее чем на час или даже на полчаса — как я уже говорил — «время — это мозг».В этом помогают специальные действия по улучшению вышеупомянутой логистики, такие как QUICK и ANGELS. Что касается последних достижений в лечении ишемического инсульта (т. ждем формального решения этой проблемы. Поэтому в данном случае мы сильно отстали от европейских центров, даже в странах Центральной и Восточной Европы, не говоря уже о Северной Америке, Австралии или некоторых азиатских странах.Я надеюсь, что эти различия вскоре будут нивелированы.

проф. дополнительный доктор хаб. доктор медицинских наук Яцек Й. Рожнецкий - специалист в области неврологии, в частности занимающийся проблемами головных болей и инсультов. Он выпускник и ныне сотрудник Лодзинского медицинского университета - возглавляет отделение неврологии, инсультов и нейрореабилитации.
Он получил докторскую степень по кластерной головной боли, а его абилитация касалась нейроиммуноэндокринных аспектов головного мозга и менингеальных тучных клеток в контексте неврологических заболеваний.В 1990–1995 годах работал научным сотрудником в Университете Тафтса в Бостоне.
Соучредитель и бывший президент Польского общества головной боли, вице-президент Лодзинского отделения Польского неврологического общества, член правления и научного совета Фонда мозгового инсульта. Член Всемирной федерации неврологов, Европейской организации по борьбе с инсультом и Американской кардиологической ассоциации/Американской ассоциации по инсульту.
Является членом Научного совета «Практическая медицина - Неврология».
Беседовала Ивона Дурай
.Ишемический инсульт ( инфаркт головного мозга ) представляет собой группу неврологических симптомов, длящихся более 24 часов и обусловленных нарушением кровотока в данном отделе головного мозга.Кровоток по сосуду может быть остановлен или значительно ограничен в результате закупорки его просвета атеросклеротическими бляшками или эмболическим материалом.
Атеросклероз , являющийся наиболее частой причиной инсульта, вызывается накоплением холестерина в стенках сосудов, что приводит к их сужению и закрытию просвета сосуда - тромботический инсульт.
Другой причиной ишемического инсульта является эмболия , т.е. окклюзия просвета артерии предметом, стекающим по течению крови.Эмболическим материалом чаще всего является тромб (свернувшаяся кровь или скопление тромбоцитов), фрагмент оторвавшейся атеросклеротической бляшки, частицы жира, раковые клетки, амниотическая жидкость, скопления бактерий или пузырьки газа - это тромбоэмболический инсульт (эмболический). Реже встречается гемодинамический инсульт , возникающий в результате резкого падения артериального давления.
Если симптомы инсульта полностью исчезли в течение 24 часов, так называемая транзиторная ишемическая атака (ТИА) обозначается как .Обычно вызывается теми же причинами, что и ишемический инсульт, но вызывает спонтанную реканализацию сосуда.
Если у вас развилась ТИА, даже если ваши симптомы исчезли через несколько минут, немедленно обратитесь в ближайшую больницу, так как у 1/4 пациентов в ближайшие несколько дней разовьется полный ишемический инсульт.
Инфаркт головного мозга, или геморрагический инсульт, связан с повреждением стенки кровеносного сосуда, а ишемический инсульт — с окклюзией его просвета.В обоих случаях нервные клетки погибают в результате их гипоксии. При геморрагическом инсульте кровь не может доставлять кислород и питательные вещества в соответствующие отделы головного мозга, так как поступает непосредственно в нервную ткань или в субарахноидальное пространство. Кроме того, экстравазационная кровь разрушает нервную ткань, окружающую поврежденный сосуд, и повышает внутричерепное давление, что приводит к обширному поражению головного мозга.
Причины ишемического инсульта в значительной степени связаны с образом жизни, которым мы живем - это так называемые модифицируемые факторы риска.
Модифицируемые факторы включают:
К немодифицируемым факторам риска относятся:
Симптомы ишемического инсульта обусловлены дисфункцией нейронов вследствие гипоксии и их гибелью.Симптомы инсульта могут различаться в зависимости от того, где остановился кровоток по сосуду.
Искатели инсульта могут включать такие симптомы, как:
Симптомы-предвестники связаны с транзиторной ишемической атакой (ТИА, мини-инсульт , микроинсульт ) и обычно исчезают очень быстро, но их возникновение связано со значительным риском развития полномасштабного инсульта в ближайшем будущем. будущее.
Очаговые симптомы возникают в результате поражения данного участка головного мозга, поэтому у разных больных инсульт может проявляться по-разному, так как очаг ишемии может находиться в разной локализации.Характерными симптомами инсульта являются:
Необычные признаки инсульта:
Инсульт ствола головного мозга связан с возникновением особо опасных симптомов, так как в стволе головного мозга расположены центры жизненно важного значения для дыхания, работы сердца и поддержания артериального давления. Церебральный инсульт имеет очень высокий уровень смертности.
Первая помощь При появлении симптомов ишемического инсульта как можно скорее вызвать специалиста. В случае остановки сердца следует начать реанимационные мероприятия.
В целях быстрого распознавания симптомов инсульта была создана аббревиатура FAST, происходящая от английских слов - лицо, рука, речь, время:
Диагноз инсульта ставит врач на основании симптомов пациента и результатов визуализирующих исследований. Ишемический инсульт диагностируется на основании компьютерной томографии (КТ) без контраста - это обследование позволяет отличить ишемический инсульт от геморрагического, что влияет на последующие терапевтические решения. Церебральная ишемия обычно плохо видны в начале инсульта, поэтому на этой стадии трудно сказать, какая площадь повреждена.Ишемический очаг требует некоторого времени, чтобы стать более заметным.
Магнитно-резонансная томография является более точным исследованием, позволяет точнее и раньше визуализировать зону ишемии, но требует больше времени для выполнения МРТ.
Иногда также проводят ангиографическое исследование, позволяющее получить точную картину хода внутричерепных сосудов и места закрытия просвета сосуда. Это обследование чрезвычайно важно при планировании механической тромбэктомии.Кроме того, для выявления причин инсульта иногда также проводятся ультразвуковые исследования сонных и сердечных артерий и анализы крови.
Лечение ишемического инсульта должно проводиться в специализированном инсультном отделении. Первый этап лечения основан на сохранении основных жизненных функций пациента, включая дыхание, частоту сердечных сокращений и адекватное артериальное давление.В ходе инсульта происходит гибель нейронов за счет их гипоксии, в случае проведения тромболитического лечения, которое проводится достаточно быстро, можно предотвратить гибель нервных клеток, находящихся в зоне инсульта, но к которым приливается небольшое количество крови. поступает из коллатерального кровообращения (зона полутени). Лечение представляет собой внутривенную инъекцию активатора плазминогена человека (альтеплазы), который растворяет тромб и восстанавливает кровоток в сосуде. Альтеплаза может вводиться в течение 4,5 часов после появления симптомов инсульта, и ее введение после этого времени связано с худшим прогнозом, чем полное прекращение ее приема.
Еще одним методом лечения, выполняемым только в специализированных центрах, является механическая тромбэктомия , предполагающая удаление тромба внутрисосудисто. Он может быть использован у более широкой группы пациентов, чем в случае лечения альтеплазой, и сроки его проведения больше (до 6 часов при инсультах переднего кровообращения, до 12 часов при инсультах заднего кровообращения). . Тромболизис и механическая тромбэктомия используются при лечении ишемических инсультов и не могут применяться при геморрагических инсультах.
Последствия инсульта в значительной степени зависят от исходного состояния пациента, примененного лечения и времени, прошедшего от начала ишемии до оказания специализированной помощи. Во многих случаях, когда пациент подвергается быстрому тромболитическому лечению или механической тромбэктомии, пациенту удается восстановить полную физическую форму.Однако следует помнить, что около 1/3 больных, перенесших инсульт, погибают в результате самого ишемического события или в результате осложнений.
Инсульт является третьей по значимости причиной смерти и первой причиной инвалидности среди взрослых в развитых странах.
Реабилитация после инсульта очень важна. Нейроны, погибшие в результате гипоксии, восстановлению не подлежат, но благодаря пластичности мозга их функции могут в какой-то степени брать на себя активные нервные клетки.Важно, чтобы реабилитационный процесс был начат как можно раньше в стационаре. Реабилитация Paudary направлена на уменьшение осложнений и обеспечение наилучшего и, насколько это возможно, независимого функционирования. К процессу постинсультной реабилитации должны быть привлечены физиотерапевты, логопеды и неврологи.
Профилактика ишемического инсульта должна основываться на контроле факторов риска его возникновения.В профилактика инсульта, важно вести здоровый образ жизни. Физическая активность, адаптированная к состоянию организма, обеспечивающая адекватную гидратацию, здоровое питание с низким содержанием жиров, снижение веса и отказ от вредных привычек значительно снижают риск инсульта .
Также очень важно соблюдать прописанные врачом лекарства и проходить обследования, позволяющие раньше выявить атеросклероз.
.Исследование подтверждает тезис о том, что инфаркт мозжечка представляет риск развития когнитивных дисфункций в виде зрительно-пространственного и психомоторного дефицита, что требует тщательной нейропсихологической оценки.
ВведениеДифференциальная диагностика ишемического инфаркта мозжечка непроста, поскольку симптомы часто описываются как межиндивидуальные, неспецифические или даже клинически сбивающие с толку, и их легко не заметить при стандартном медицинском обследовании.Более того, многие пациенты, игнорируя или неверно интерпретируя испытываемые ими симптомы, поздно обращаются к врачу. Последствия могут быть серьезными, так как инфаркт мозжечка иногда сопровождается нарастающим массивным и потенциально фатальным отеком, вызывающим массовый эффект с давлением на ствол головного мозга с последующей быстрой инвагинацией (Rabinstein and Resnick 2013). Как установили Calic и соавторы (2017), в отличие от клинической картины инсультов, поражение сосудов мозжечка, особенно мелких и расположенных в его задней доле, редко вызывало сильную тошноту, рвоту, нарушения походки, атаксию конечностей или дизартрию.При этом общее состояние больных после ишемического инсульта при инфарктах мозжечка улучшалось быстрее, чем при инфарктах головного мозга. Когнитивные дисфункции после инфаркта мозжечка также были преходящими (Hokkanen et al., 2006). Однако другие описания психологических последствий поражения сосудов мозжечка предполагают более осторожные прогнозы. В исследовании Schmahmann (2019) умственная работоспособность больных после мозжечкового инсульта медленно возвращалась к норме даже после ремиссии неврологической симптоматики, например двигательной симптоматики в виде атаксии, которая чаще была симптомом поражения передних, чем передних отделов мозга. задняя доля мозжечка (Schmahmann et al.2009 г.; Stoodley и др., 2016). Многие пациенты, описанные Schmahmann (2019), в том числе практически все с поражением, расположенным в вышеупомянутой задней доле мозжечка, продолжали бороться с различными психическими проблемами. Их наиболее частое резидуальное течение было также описано Neau et al. Профили когнитивного дефицита были гетерогенными, т. е. индивидуализированными таким образом, что практически невозможно было выявить типичные дефициты.
Несколько ранее, в конце 1990-х гг., психологические дефициты, сопровождающие мозжечковые синдромы, были систематизированы Шмахманном и Шерманом (по: Schmahmann 2009, 2019), которые, обследовав 20 пациентов с селективными и этиологически дифференцированными повреждениями мозжечка, предложил обычную диагностическую категорию мозжечково-мозжечкового когнитивно-аффективного синдрома (CCAS). У команды четыре симптома:
- исполнительные дисфункции, мешающие планировать и быстро переключать мыслительные процессы;
- дезорганизованный способ решения зрительно-пространственных задач, сопровождающийся дефицитом зрительной памяти;
- расстройства в эмоционально-личностной сфере, в том числе расторможенность или уплощение аффекта;
- языковые расстройства в виде аномии, апросодии и аграматизма.
По данным Schmahmann и Sherman (по: Schmahmann 2009, 2019), вышеуказанные симптомы в патопсихологическом смысле являются результатом специфической психической или когнитивной дисметрии, также характерной для шизофренических психозов. Хотя термин CCAS набирает все большую популярность (Ahmadian et al., 2019; Koziol et al., 2014), гипотеза о дисметрии кажется семантически неясной и сомнительной хотя бы потому, что психозы не являются типичным симптомом поражения мозжечка у взрослых (Jodzio, 2020). ).
До сих пор были охарактеризованы в основном клинические и локальные (анатомические) особенности ССАС, а не его этиология, поэтому трудно оценить диагностическую точность и, следовательно, полезность этого синдрома в диагностике и лечении ишемической мозжечковой инфаркты.Несмотря на растущий интерес к роли мозжечка в регуляции сложного, более организованного поведения человека (Buckner 2013; Koziol et al. 2014; Starowicz-Filip et al. 2013; Timmann and Daum 2007) и этиологии их нарушений ( Ahmadian et al., 2019; Jodzio et al., 2007; Jodzio, 2020; Schmahmann, 2009) в польской литературе мало работ, строго посвященных психологическим последствиям мозжечковых инсультов (Bartczak et al., 2011), а результаты исследований, проведенных за рубежом, непоследовательный.
Примером могут служить различные взгляды на специфичность и выраженность нарушений психического функционирования и их гипотетическая связь с протяженностью и локализацией инфарктов мозжечка.Эпидемиология рассматриваемых нарушений, являющихся одним из частых симптомов инфаркта мозжечка, не вызывает сомнений. По данным Hokkanen et al. (2006), преобладают легкие и селективные когнитивные нарушения, предиктором которых является латеральность инфаркта мозжечка. Левосторонние повреждения сопровождались зрительно-пространственными нарушениями, а правосторонние – нарушениями вербальной памяти. Кроме того, была описана причинно-следственная связь между инфарктом правого полушария мозжечка и развитием генерализованных исполнительных дисфункций, что затрудняло решение таких популярных задач, как тест имени и цвета Струпа, тест точечной связи и кодирование цифро-символа. контрольная работа.Более того, исполнительные дисфункции у части больных после мозжечкового инсульта, как ишемического, так и геморрагического характера, сочетались с памятью и зрительно-пространственными нарушениями. В результате вся картина нарушений кажется индивидуальной и гетерогенной (Shin et al. 2017), вероятно, также определяемой размером повреждения мозжечка. Последняя гипотеза была сформулирована Bolcekova et al. (2017) на основании исследований пациентов с ишемией или опухолью мозжечка (15 и 10 человек соответственно). Уровень когнитивного функционирования, определяемый нейропсихологически, обратно коррелировал со степенью поражения мозжечка при магнитно-резонансной томографии (МРТ).С другой стороны, результаты исследований Neau и др. (2000) указывают на когнитивный дефицит в результате различных инфарктов мозжечка примерно у 90% больных.
Клиническая характеристика этих дефицитов была относительно богатой, но мало отличалась при поражении отдельных отделов мозжечка. Некоторые из симптомов напоминали синдром лобной доли, другие — картину повреждения теменной доли головного мозга. Депрессия была обнаружена у нескольких пациентов.
Разнообразные и противоречивые оценки психического функционирования после ишемического мозжечкового инсульта позволяют сделать вывод, что современная диагностика мозжечковых синдромов требует междисциплинарного комплексного подхода (ср.Koziol et al. 2014), что будет способствовать выявлению симптомов, важных для качества жизни, психического состояния и повседневного функционирования пациентов. Этот подход тесно связан с задачами собственного исследования, изложенными ниже.
Целью исследования была нейропсихологическая диагностика отдельных когнитивных функций у лиц с избирательными повреждениями мозжечка сосудистого генеза. Планировалось изучить зрительно-пространственные процессы и психомоторную работоспособность пальцев в раннем периоде после одностороннего ишемического мозжечкового инсульта (см.«Участники и процедура»). Выявлению гипотетических нарушений предшествовал их многогранный анализ, в котором основное внимание уделялось двум развернутым гипотезам. Первый касается клинических характеристик когнитивных расстройств, включая описание их типа и степени тяжести. Проверялась гипотеза о том, что оценка всего профиля негармонично нарушенных функций позволяет выявить как доминирующие, несколько типичные симптомы инфаркта мозжечка, так и менее нарушенные и нормальные психические функции.
Подтверждена также вторая гипотеза, согласно которой локализация постинсультных повреждений мозжечка является важным предиктором клинически специфических нарушений когнитивных функций в виде зрительно-пространственного и психомоторного дефицита. Иными словами, ожидалось, что нейропсихологические последствия избирательного повреждения левого или правого полушария мозжечка будут хотя бы частично дифференцированы. Высоко исследовательский характер собственных исследований не позволяет формулировать более детальные прогнозы.
Материалы и методы
Участники и процедура
В исследовании приняли участие 14 пациентов-правшей (3 женщины, 11 мужчин) после мозжечкового ишемического инсульта, которые находились в отделении взрослой неврологии Гданьского медицинского университета. Последующие пациенты, поступившие в клинику, отбирались для исследования с учетом следующих критериев. У всех больных поражение было изолированным, т. е. очаговым и ограничивалось одним полушарием мозжечка. У 7 больных это было левое полушарие, у 7 правое.Наличие и локализацию поражения подтверждали с помощью обычной МРТ и/или компьютерной томографии (КТ). Только люди с относительно ранней стадией заболевания имели право на участие в исследовании. Испытания проводили до 30-х суток после инсульта, но не ранее чем через трое суток после инсульта. Известно, что визуализация небольших очагов инфаркта на КТ обычно невозможна в течение 24 часов с момента появления клинических симптомов. Из исследования исключались пациенты с поражением структур головного мозга, отличных от мозжечка, а также пациенты с ранее диагностированными неврологическими и/или психическими заболеваниями.Средний возраст пациентов и продолжительность школьного образования составили соответственно 53,93 года (SD = 10,63) и 12,57 года (SD = 3,18).
Пациенты были проинформированы о цели исследования и дали письменное согласие. Проект получил положительное заключение Комитета по этике исследовательских проектов Института психологии Гданьского университета (29/2020) (таблица 1). Контрольную группу составили 28 здоровых правшей (7 женщин, 21 мужчина). Средний возраст и продолжительность школьного образования составляли соответственно 56,71 (SD = 11,90) и 14,28 (SD = 3,03) года.Результаты исследования (средние значения и стандартные отклонения) этой группы использовались только для преобразования необработанных баллов в клинической группе, т.е. их преобразования в стандартизированные баллы. Группы достоверно не различались по полу (χ2 = 0,07, p = 0,79), возрасту (t = 0,77, p = 0,45) и образованию (t = 1,67, p = 0,11).
Методы
Зрительно-пространственные процессы были протестированы с использованием теста сложных фигур (CFT). Из-за большой популярности теста он был ограничен только необходимым описанием.Метод, разработанный Андре Реем, был популяризирован Полом Остерриетом (Spreen and Strauss, 1990; Strupczewska, 1990). Использование рисунка рекомендуется для изучения зрительного восприятия, зрительно-моторной координации и объема памяти. Фигура со сложной структурой была построена из 18 элементов, так что каждый из них можно нарисовать изолированно, но собрать их вместе — задача не из легких, так как требует сложной организации восприятия и навыков планирования. Каждый испытуемый перерисовывал представленный рисунок (копию) без ограничений по времени.Затем, примерно через 3 минуты, фигурку попросили вызвать (воспроизведение). Правильность исполнения отражалась в отдельных результатах, полученных при копировании и воспроизведении по памяти.
Оценка работоспособности, т. е. скорости и психомоторного контроля пальцев, стала возможной с помощью Теста постукивания пальцами (FTT), который был взят из нейропсихологической батареи Холстеда-Рейтана, являющейся одним из самых популярных методов нейропсихологической тестирования (Кристиансон и Литем, 2004; Сприн и Штраус, 1990).Польская версия батареи была подготовлена группой под руководством Дануты Кондзелавы (1990 г.). Теппинг-тест измеряет скорость изолированных движений указательным пальцем каждой руки. Частота таких движений обычно снижается из-за поражения головного мозга. Используя устройство для измерения постукивания, было выполнено пять 10-секундных попыток для каждой руки, разделенных 30-секундным периодом отдыха. Перед началом теста каждый испытуемый выполнял небольшое упражнение. Рука испытуемого, упираясь в запястье, упиралась в метчик, при этом большой палец с одной стороны, указательный палец с кнопкой, а остальные пальцы с другой.Согласно инструкциям учебника, испытуемому рекомендуется как можно скорее постучать. Тестовая оценка для каждой руки в отдельности представляла собой среднее значение 5 последовательных достоверных испытаний, в ходе которых не возникало процедурных дефектов (например, палец соскальзывал с кнопки).
Статистический анализ результатов после их предварительной стандартизации выполнен с использованием IBM SPSS Statistics, версия 26. В начале были даны описательные статистики со средними значениями и стандартными отклонениями в тестах FTT и CFT.Затем для парных выборок был проведен внутригрупповой дисперсионный анализ (ANOVA) с повторными измерениями и анализом множественного сравнения средних. Наконец, был проведен дисперсионный анализ при повторном измерении в смешанной модели, учитывающей внутрисубъектный фактор и межсубъектный фактор, определяемый как принадлежность к данной подгруппе с односторонним поражением мозжечка. Для каждого теста предусмотрены два отдельных анализа (FTT и CFT). Уровень статистической значимости p
Результаты
Были проанализированы четыре ранее стандартизированных результата, полученных пациентами в двух тестах, т.е.ФТТ и ЦФТ. Постукивание правой рукой (FTT-P) и левой рукой (FTT-L) измерялось отдельно. Оценка производительности CFT включала копирование (CFT-K) и воспроизведение в памяти (CFT-R). Результаты как зависимые переменные располагались на одной шкале, что позволяет проводить их сравнение и определение всего профиля. Независимой переменной была локализация (сторона) повреждения мозжечка. Для целей некоторых анализов внутрисубъектный фактор определялся в виде двух измерений с использованием данного диагностического теста (FTT, CFT). Все статистические анализы основывались на стандартизированных результатах (на основе средних значений и отклонений в группе здоровых людей).
Только у одного пациента все результаты были нормальными, поскольку они не превышали минус единицы, что является нижним пределом допустимого отклонения от среднего значения в контрольной группе. Показательно, что этот пациент был самым молодым (36 лет) и имел высшее образование. Еще один пациент неправильно решил только CFT-R, остальные 12 человек получили не менее двух неверных результатов, чаще всего в FTT. Эта закономерность по всей группе пациентов, выражающаяся в распространенности проблем с ФТТ, была подтверждена статистическим анализом результатов тестирования.Однофакторный дисперсионный анализ (ANOVA) с повторным измерением (внутрисубъектный фактор на четырех уровнях) показал значительный эффект различия между результатами (F (3,39) = 8,45, p
. (FTT, CFT) при исследовании выбранных когнитивных функций был проведен дисперсионный анализ с повторным измерением в смешанной модели, сочетающей схему внутри людей (внутрисубъектный фактор) со схемой между людьми (межсубъектный фактор).Результаты для каждого теста анализировались отдельно. В случае ФТТ выявлены основные эффекты межсубъектного фактора (подгруппа больных, различающихся по локализации, т.е. сторона поражения мозжечка), внутрисубъектного фактора на двух уровнях, соответствующих результатам теста с правой рукой (FTT-P) или левой рукой (FTT-L), а также гипотетическое взаимодействие обоих факторов. Две сравниваемые подгруппы (левостороннее или правостороннее поражение) предварительно были сбалансированы по следующим дополнительным переменным: размеру выборки (по 7 человек в каждой подгруппе), возрасту пациентов (t = 0,12, p = 0,91) и их формальному образованию. выражали количество лет обучения (t = -1,82, p = 0,10).Основные эффекты обоих факторов не обнаружены (р = 0,091), но их достоверное взаимодействие (F (1, 12) = 6,13, р
). Можно сформулировать следующую закономерность: влияние локализации мозжечкового повреждения на способность к теппингу оказалась избирательной, т. е. сложной, ограничивалась только левой рукой (FTT-L) -1,36, SD = 1,54) Межгрупповой разницы в результатах исследования правой руки (FTT-P) не было. статистически значимый.Точно так же, в отличие от поражения правого мозжечка, у пациентов с поражением слева были одинаковые проблемы с выполнением FTT как левой, так и правой рукой. Средние баллы отклонялись от нормы более чем на 3,4 балла (рис. 2).
Обследование с помощью ЦФТ (p = 0,76) не показало взаимодействия между обсуждаемыми факторами. Основные эффекты обоих факторов достигли уровня тренда, близкого к статистической значимости (рис. 3). Наблюдаемые тенденции заслуживают внимания в связи с относительно небольшим числом больных, обследованных после изолированных и четко локализованных инфарктов мозжечка, которые в клинической практике диагностируются значительно реже, чем инсульты.Основной эффект подгруппы (межсубъектный фактор) иллюстрирует влияние локализации повреждения мозжечка на оба результата CFT. С тестом лучше справились пациенты с поражением левого полушария мозжечка - у них были получены правильные результаты для копии (ЦФТ-К: М=-0,34, SD=0,80) и отзыва (ЦФТ-Р: М=0,95, SD=0,80). 1,35), в отличие от больных с поражением правого полушария, у которых результаты ЦФТ-К (М = -1,95, SD = 3,24) и ЦФТ-Р (М = -1,00, SD = 1, 92) были ниже (F ( 1,12) = 3,63, p = 0,08, η2 = 0,230).С другой стороны, основное действие внутрипредметного фактора на двух уровнях в виде КТФ-К и КТФ-Р означает, что в обеих подгруппах сложнее скопировать (перерисовать) тестовую фигуру, чем потом ее вспомнить. (F (1, 12) = 4,02, p = 0, 06, η2 = 0,25).
Обсуждение
У подавляющего большинства больных (13 из 14), нейропсихологически обследованных после изолированного, недавно перенесенного ишемического инсульта мозжечка, выявлен дефицит зрительно-пространственного восприятия и быстроты моторики пальцев.Типичными были проблемы с перерисовкой сложной фигуры (CFT) и выполнением т.н. постукивание, т. е. изолированные, поочередно организованные движения указательного пальца каждой руки (ТТП). В отличие от публикаций, описывающих малозаметные и малодифференцированные когнитивные дисфункции после инфаркта мозжечка (Hokkanen et al., 2006), собственные исследования показали их специфическую избирательность или, по крайней мере, негармоничную интенсивность, описанную также Neau et al. (2000). . В клинической картине преобладало мануальное торможение (поколачивание), особенно в предпочтительной руке, при этом у всех испытуемых это была правая рука.Степень выраженности данного симптома следует оценивать как тяжелую, т. к. стандартизированные результаты больных по ФТТ отклонялись от нормы (определяемой на основании исследования здоровых людей) в среднем на 2-3 балла (рис. 1). , которые по стеновой шкале, в соответствии с методологическими допущениями психометрии (Бжезинский, 1980), означают самый низкий уровень выполнения теста. Таким образом, первоначально предложенные характеристики CCAS кажутся неполными (Ahmadian et al., 2019; см. также «Введение»), и их стоит дополнить подробной оценкой ручных действий, по крайней мере, при диагностике инфарктов мозжечка.
Обзор исследований, проведенных Spreen и Strauss (1990), показывает, что FTT в нейропсихологической практике является одним из часто используемых методов выявления этиологически различной и даже клинически малосимптомной патологии головного мозга, в том числе и нарушающей когнитивные функции, а не только чисто двигательные. Замедление последовательных движений указательного пальца может быть следствием распада высших организованных нервных процессов, контролирующих произвольное внимание, самоконтроль, динамику мышления или приобретение навыка при процессуально-моторном обучении.Как известно, мозжечок сопоставляет запланированное движение, благодаря чему исправляет возможные операционные ошибки. В психологическом отношении управление любыми движениями мозжечка требует ощущения их длительности и последовательно организованного течения. Благодаря мозжечку зрительный стимул также интегрируется с двигательной реакцией в нужный момент (Jodzio 2011). Интересно, что симптомы, выявляемые с помощью FTT в разных популяциях пациентов, имеют тенденцию быть двусторонними даже при очаговом поражении только одного полушария головного мозга.Наши собственные исследования в некотором роде подтвердили эту тенденцию, причем более четко в случае пациентов с поражением мозжечка левого, чем правого полушария. Только у больных после левостороннего инфаркта были одинаковые проблемы с выполнением ФТТ как правой, так и левой рукой (рис. 2). Тем не менее интерпретация подобных находок не однозначна, поскольку известно, что элементарные мозжечковые симптомы в неврологической практике, такие как атаксия, интенционный тремор или миорелаксация, обычно бывают ипсилатеральными, т.е.возникают на стороне поврежденного полушария мозжечка (Mazur and Nyka, 1997). В свете результатов исследований Stoodley et al.(2016) в течении парциальных инфарктов мозжечка, ограниченных одной его долей, следует ожидать столь же избирательных нарушений более двигательного характера (ухудшение, например, постукивания) или строго когнитивные расстройства в области саморегуляции процессов обработки языковой и пространственной информации.
Проведенное исследование выявило и другую, несколько более сложную диссоциацию, которая иллюстрируется дифференцированной оценкой состояния зрительно-пространственных функций, исследуемых с помощью КТП.А именно, чертежная копия тестовой фигуры была дефектной, а ее оценка лишь незначительно, т.е. на уровне легких нарушений, превышала стандартное отклонение от среднего значения, полученного у здоровых испытуемых (рис. 1). Хотя нарушения зрительно-пространственных функций из-за патологии мозжечка неоднократно регистрировались (Jodzio et al., 2007; Molinari et al., 2004; Schmahmann, 2019; Shin et al., 2017), в разрезе анализируемых результатов (FTT -R, FTT-L, CFT-K, CFT-R), обращает на себя внимание корректно воспроизведенная (вспомненная) проверочная фигура (CFT-R).Повторный рисунок, сделанный по памяти через несколько минут, доказывает, что процессы закрепления свежих следов памяти, по крайней мере визуально, проводились правильно. Консолидация происходит в гиппокампе, расположенном в височных долях головного мозга, поэтому забывание является частым симптомом их повреждения (Jodzio 2011). Однако наибольшее количество проекций посылает мозжечок по волокнам в ассоциативную кору лобных долей, особенно в префронтальной области (Schmahmann 2009), с которой он образует разветвленную двунаправленную нервную петлю.Он включает в себя пути, начинающиеся от мозжечка и идущие через таламус к коре головного мозга, которая, в свою очередь, передает информацию в мозжечок через мост (Наркевич и Морис, 2001). Вся цепь из-за ее свободно локализованных повреждений и анатомических разъединений легко может быть функционально дезорганизована. Поэтому некоторые симптомы поражения мозжечка, например исполнительная дисфункция, напоминают симптомы поражения лобных долей головного мозга (Jodzio 2011; Koziol et al. 2014). Стоит упомянуть, что лобные доли регулируют не только сложнейшие психические процессы, но и двигательную деятельность человека, необходимую для выполнения m.в задачи ФТТ.
Комплексной интерпретации неоднородных, непропорционально выраженных зрительно-пространственных и психомоторных нарушений способствовал анализ их причинно-следственной связи с локализацией постинсультных повреждений мозжечка. Влияние локализации инфаркта на его клиническую картину одновременно значимо и сложно, так как оно не проявлялось одинаково в исследованиях с использованием отдельных тестов, т.е. FTT и CFT. Оценка мануального замедления выявила взаимосвязь локализации повреждения мозжечка и кисти в ущерб людям после левостороннего инфаркта.При этом межгрупповой эффект оказался сильнее в левой руке, чем в правой (рис. 2). Связь между местом (стороной) повреждения и показателями КТМ носила различный характер. На этот раз больные с поражением левого полушария мозжечка справились лучше, чем с поражением правого полушария, поскольку только их результаты были в норме (рис. 3). Исходя из этого, дезорганизованный способ решения зрительно-пространственных задач с сопутствующим дефицитом зрительной памяти вряд ли является обязательным признаком ВСС.Аналогичные выводы были сделаны Molinari и соавторами (2004) на основании исследования 39 пациентов с мозжечковыми поражениями смешанной этиологии. Хотя у большинства пациентов были зрительно-пространственные проблемы в виде неспособности совершать мысленные вращения, например, при решении подтеста «блоки» шкалы интеллекта Векслера (см. Spreen and Strauss, 1990), пространственные дефициты были менее серьезными, чем исполнительные дисфункции. .
В свете проведенных анализов обсуждаемые зрительно-пространственные расстройства характерны для повреждений правого полушария мозжечка.По данным других исследователей (Bartczak et al., 2011; Marien et al., 2001), правосторонние повреждения мозжечка в основном сопровождаются речевыми и языковыми расстройствами, напоминающими симптомы поражения правого полушария головного мозга. Их неслучайное развитие должно быть результатом так называемого перекрестный церебеллоцеребральный диасхис (Bartczak et al. 2011; Hokkanen et al. 2006; Pietrzykowski et al. 1997), вызывающий прекращение физиологических процессов взаимного возбуждения и торможения мозжечка и головного мозга. Другими словами, повреждение мозжечка угнетает деятельность психологически стратегических центров мозга, но чаще всего на стороне, противоположной месту повреждения.Однако такая интерпретация не объясняет патомеханизм всех выявленных симптомов инфаркта мозжечка, даже если это сильное и, кроме того, двуручное замедление последовательных движений указательного пальца после левостороннего инфаркта мозжечка. Объяснение этого вопроса, ограниченное представлением о функциональной асимметрии полушарий головного мозга, сегодня следует считать слишком упрощенным (Мрозяк, 1992), особенно на фоне сложного, неоднозначного и меняющегося во времени симптома, который принято относить к ишемическому мозжечковому инсульту. (Рабинштейн и Резник, 2013).Помимо диасхиса и широко понимаемых нейродинамических симптомов в патогенезе мозжечковых симптомов нельзя исключать более специфические и дифференцированные влияния в результате разрушения специфических, психологически специализированных структур мозжечка, которые самостоятельно или через многочисленные связи практически со всем мозгом (Schmahmann 2009) избирательно модулируют психическую деятельность в различных ее проявлениях. Этот вопрос не был выяснен в проведенных исследованиях в связи с тем, что клиническая группа была ограничена 14 пациентами.Поэтому выводы проведенных исследований следует тщательно экстраполировать на большую популяцию пациентов, в которую также войдут пациенты после геморрагических или смешанных цереброваскулярных событий.
Приложения
Проведенное исследование подтверждает тезис о том, что инфаркт мозжечка представляет опасность развития когнитивных нарушений в виде зрительно-пространственного и психомоторного дефицита, что требует тщательной нейропсихологической оценки. Степень выраженности этих дефицитов была различной – от легкой до тяжелой, при этом наиболее проблемными пациентами были так называемыепостукивание, т.е. быстрое выполнение серии изолированных движений указательным пальцем. Как правило, при перерисовке составной тестовой фигуры наблюдались легкие зрительно-пространственные нарушения. Однако перерисовка, выполненная по памяти через несколько минут, уже исключила нарушения зрительной свежей памяти — поэтому они не являются типичным симптомом так называемой мозжечковое когнитивно-эмоциональное расстройство, по крайней мере, при селективных инфарктах мозжечка.
Клиническая неоднородность наблюдаемых симптомов отражается индивидуальными различиями, предиктором которых была локализация инфаркта мозжечка.Зрительно-пространственные нарушения были характерны только для повреждений правого полушария мозжечка, тогда как амбидекстральное замедление и дезорганизация движений пальцев рук возникали после инфаркта как левого, так и правого полушария мозжечка. Левосторонний инфаркт сопровождался наиболее выраженными двигательными нарушениями. Патомеханизм когнитивных расстройств в целом нельзя трактовать как кроссмозжечковый диасхоз, т.е. вторичную дисфункцию головного мозга, обусловленную контралатеральным инфарктом мозжечка.
В последующих исследованиях стоит сосредоточить внимание на поиске конфигурации симптомов, характерной для данного вида мозжечковой патологии, напр.дегенеративные или сосудистые. Нейропсихологическая диагностика даст важные дифференциальные ключи, облегчающие интерпретацию индивидуальной вариабельности симптомов также в ходе мозжечкового инсульта, включая его гипотетическое сходство с этиологически связанными расстройствами, обычно известными как сосудистые когнитивные нарушения, сосудистая деменция или сосудистая деменция (постинсультная деменция) (Barbay et al.2017; Горелик и др., 2016).
Ссылки
1. Ахмадиан Н., ван Баарсен К., ван Зандвоорт М. и др. Мозжечковый когнитивно-аффективный синдром — метаанализ. Мозжечок 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C и др. Сосудистые когнитивные нарушения: достижения и тенденции. Преподобный Нейрол 2017; 173: 473-480.
3. Бартчак Э., Марцинович Э., Кохановски Дж. Когнитивные расстройства при инфаркте мозжечка и перекрестном диашизе - клинический случай.Актуальный Нейрол 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q и др. Когнитивные нарушения при поражениях мозжечка: логит-модель, основанная на нейропсихологическом тестировании. Мозжечок Atax 2017; 4: 13.
5. Бжезинский Ю. Элементы методологии психологического исследования. Państwowe Wydawnictwo Naukowe, Варшава, 1980. 9000 6 6. Бакнер Р.Л. Мозжечок и когнитивная функция: 25 лет изучения анатомии и нейровизуализации. Нейрон 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R et al.Частота, этиология и исход малых инфарктов мозжечка. Цереброваск Дис Экстра 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H и др. Инфаркт мозжечка: прогноз и осложнения сосудистых бассейнов. Нейрол 2012; 27: 330-335.
9. Кристиансон М.К., Литем Дж.М. Разработка и стандартизация компьютеризированного теста на постукивание по пальцам: сравнение с другими инструментами для постукивания по пальцам. NZ J Psychol 2004; 33: 44-49.
10. Эдлоу Дж.А., Ньюман-Токер Д.Е., Савиц С.И.Диагностика и начальное лечение инфаркта мозжечка. Ланцет Нейрол 2008; 7: 951-964.
11. Горелик П.Б., Графс С.Е., Ниенхуис Д. Сосудистые когнитивные нарушения и деменция. Биохим Биофиз Акта 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO и др. Тонкие когнитивные нарушения после инфарктов мозжечка. Евр Дж Нейрол 2006; 13: 161-170.
13. Йодзио К., Беховска Д., Гонсецкий Д. и др. Современные проблемы диагностики в нейропсихологической практике на примере повреждений мозжечка.В: Человек на пороге третьего тысячелетия. Угрозы и вызовы. Том 2. Плопа М (ред.). Издательство Эльблонгского гуманитарно-экономического университета, Эльблонг, 2007; 307-317.
14. Йодзио К. Нейропсихологическая диагностика в клинической практике. Дифин, Варшава 2011.
15. Джодзио К. Целесообразность скрининговой диагностики психического состояния людей с изолированными повреждениями мозжечка. Текущий Нейрол 2020; 20: 3-8.
16. Кондзелава Д. Руководство по батарее нейропсихологических тестов Холстеда-Рейтана.Факультет психологии Варшавского университета, Варшава, 1990 г. (неопубликованный машинописный текст).
17. Козиол Л.Ф., Баддинг Д., Андреасен Н. и др. Консенсус: роль мозжечка в движении и познании. Мозжечок 2014; 13: 151-177.
18. Мариен П., Энгельборгс С., Фаббро Ф. и др. Латерализованный лингвистический мозжечок: обзор и новая гипотеза. Мозг Ланг 2001; 79: 580-600.
19. Мазур Р., Ника В. Неврология – клиническое мышление. Медицинское издательство МАКмед, Гданьск, 1997.
20. Молинари М., Петрозини Л., Мишанья С. и др. Зрительно-пространственные способности при нарушениях мозжечка. J Neurol Нейрохирург Психиатрия 2004; 75: 235-240.
21. Мрозяк Дж. Функциональная эквивалентность и асимметрия полушарий головного мозга. Серия публикаций факультета психологии Варшавского университета, Варшава, 1992.
22. Наркевич О., Морис Ю. Функциональная и клиническая нейроанатомия. Учебник для студентов и врачей. Медицинское издательство PZWL, Варшава, 2001. 9000 6 23. Неу Дж. П., Арройо-Анльо Э., Бонно В. и другие.Нейропсихологические нарушения при инфарктах головного мозга. Акта Нейрол Сканд 2000; 102: 363-370.
24. Петшиковски Дж., Хмелевски К., Скжинский С. и др. Феномен диасхиса. Перекрестный мозжечково-мозговой диашиз. Нейрол Нейрочир Пол 1997; 31: 1207-1215.
25. Рабинштейн А.А., Резник С.Дж. Визуализация при инсульте. Elsevier Urban & Partner, Вроцлав 2013.
26. Шмахманн Дж.Д. Роль мозжечка в формировании аффекта и некоторых психозов. В: Нейропсихология. Современные направления исследований.Джодзио К. (ред.). Польское научное издательство PWN, Варшава, 2009 г.; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Мозжечковый инсульт без моторного дефицита: клинические данные и немоторные домены в мозжечке человека. Неврология 2009; 162: 852-861.
28. Шмахманн Дж. Д. Мозжечок и познание. Нейроси Летт 2019; 688: 62-75.
29. Шин М.А., Пак ОТ, Шин Дж.Х. Анатомические корреляты нейропсихологического дефицита у больных с мозжечковым инсультом. Энн Реабилит Мед 2017; 41: 924-934.
30. Сприн О., Штраус Э. Сборник нейропсихологических тестов. Администрации, нормы и комментарии. Издательство Оксфордского университета, Нью-Йорк, 1990.
. 31. Старович-Филип А., Мильчарек О., Квятковски С. и др. Роль мозжечка в регуляции когнитивных функций – нейропсихологический подход. Нейропсихиатрия Нейропсихология 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N и др. Расположение поражения определяет двигательную активность. когнитивные последствия у пациентов с мозжечковым инсультом.НейроИмидж Клин 2016; 12: 765-775.
33. Струпчевска Б. Тест составной фигуры Рей-Остеррита. Центральный методологический центр по вопросам образования и профессионального консультирования, Министерство национального образования, Варшава, 1990. 9000 6 34. Тимманн Д., Даум И. Вклад мозжечка в когнитивные функции: отчет о проделанной работе после двух десятилетий исследований. Мозжечок 2007; 6: 159-162.
1. Ахмадиан Н., ван Баарсен К., ван Зандвоорт М. и др. Мозжечковый когнитивно-аффективный синдром — метаанализ. Мозжечок 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C и др. Сосудистые когнитивные нарушения: достижения и тенденции. Преподобный Нейрол 2017; 173: 473-480.
3. Бартчак Э., Марцинович Э., Кохановски Дж. Когнитивные расстройства при инфаркте мозжечка и перекрестном диашизе - клинический случай. Актуальный Нейрол 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q и др. Когнитивные нарушения при поражениях мозжечка: логит-модель, основанная на нейропсихологическом тестировании. Мозжечок Atax 2017; 4: 13.
5. Бжезинский Ю. Элементы методологии психологического исследования. Państwowe Wydawnictwo Naukowe, Варшава, 1980. 9000 6 6. Бакнер Р.Л. Мозжечок и когнитивная функция: 25 лет изучения анатомии и нейровизуализации. Нейрон 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R и др. Частота, этиология и исход малых инфарктов мозжечка. Цереброваск Дис Экстра 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H и др. Инфаркт мозжечка: прогноз и осложнения сосудистых бассейнов.Нейрол 2012; 27: 330-335.
9. Кристиансон М.К., Литем Дж.М. Разработка и стандартизация компьютеризированного теста на постукивание по пальцам: сравнение с другими инструментами для постукивания по пальцам. NZ J Psychol 2004; 33: 44-49.
10. Эдлоу Дж.А., Ньюман-Токер Д.Е., Савиц С.И. Диагностика и начальное лечение инфаркта мозжечка. Ланцет Нейрол 2008; 7: 951-964.
11. Горелик П.Б., Графс С.Е., Ниенхуис Д. Сосудистые когнитивные нарушения и деменция. Биохим Биофиз Акта 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO и др. Тонкие когнитивные нарушения после инфарктов мозжечка. Евр Дж Нейрол 2006; 13: 161-170.
13. Йодзио К., Беховска Д., Гонсецкий Д. и др. Современные проблемы диагностики в нейропсихологической практике на примере повреждений мозжечка. В: Человек на пороге третьего тысячелетия. Угрозы и вызовы. Том 2. Плопа М (ред.). Издательство Эльблонгского гуманитарно-экономического университета, Эльблонг, 2007; 307-317.
14. Йодзио К. Нейропсихологическая диагностика в клинической практике.Дифин, Варшава 2011.
15. Джодзио К. Целесообразность скрининговой диагностики психического состояния людей с изолированными повреждениями мозжечка. Текущий Нейрол 2020; 20: 3-8.
16. Кондзелава Д. Руководство по батарее нейропсихологических тестов Холстеда-Рейтана. Факультет психологии Варшавского университета, Варшава, 1990 г. (неопубликованный машинописный текст).
17. Козиол Л.Ф., Баддинг Д., Андреасен Н. и др. Консенсус: роль мозжечка в движении и познании. Мозжечок 2014; 13: 151-177.
18. Мариен П., Энгельборгс С., Фаббро Ф. и др. Латерализованный лингвистический мозжечок: обзор и новая гипотеза. Мозг Ланг 2001; 79: 580-600.
19. Мазур Р., Ника В. Неврология – клиническое мышление. Медицинское издательство МАКмед, Гданьск, 1997. 9000 6 20. Молинари М., Петрозини Л., Мишанья С. и др. Зрительно-пространственные способности при нарушениях мозжечка. J Neurol Нейрохирург Психиатрия 2004; 75: 235-240.
21. Мрозяк Дж. Функциональная эквивалентность и асимметрия полушарий головного мозга.Серия публикаций факультета психологии Варшавского университета, Варшава, 1992.
22. Наркевич О., Морис Ю. Функциональная и клиническая нейроанатомия. Учебник для студентов и врачей. Медицинское издательство PZWL, Варшава, 2001. 9000 6 23. Нео Дж. П., Арройо-Анльо Э., Бонно В. и др. Нейропсихологические нарушения при церебральных инфарктах. Акта Нейрол Сканд 2000; 102: 363-370.
24. Петшиковски Дж., Хмелевски К., Скжинский С. и др. Феномен диасхиса. Перекрестный мозжечково-мозговой диашиз.Нейрол Нейрочир Пол 1997; 31: 1207-1215.
25. Рабинштейн А.А., Резник С.Дж. Визуализация при инсульте. Elsevier Urban & Partner, Вроцлав 2013.
26. Шмахманн Дж.Д. Роль мозжечка в формировании аффекта и некоторых психозов. В: Нейропсихология. Современные направления исследований. Джодзио К. (ред.). Польское научное издательство PWN, Варшава, 2009 г.; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Мозжечковый инсульт без моторного дефицита: клинические данные и немоторные домены в мозжечке человека.Неврология 2009; 162: 852-861.
28. Шмахманн Дж. Д. Мозжечок и познание. Нейроси Летт 2019; 688: 62-75.
29. Шин М.А., Пак ОТ, Шин Дж.Х. Анатомические корреляты нейропсихологического дефицита у больных с мозжечковым инсультом. Энн Реабилит Мед 2017; 41: 924-934.
30. Сприн О., Штраус Э. Сборник нейропсихологических тестов. Администрации, нормы и комментарии. Издательство Оксфордского университета, Нью-Йорк, 1990.
. 31. Старович-Филип А., Мильчарек О., Квятковски С. и соавт.Роль мозжечка в регуляции когнитивных функций - нейропсихологический подход. Нейропсихиатрия Нейропсихология 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N и др. Расположение поражения определяет двигательную активность. когнитивные последствия у пациентов с мозжечковым инсультом. НейроИмидж Клин 2016; 12: 765-775.
33. Струпчевска Б. Тест составной фигуры Рей-Остеррита. Центральный методологический центр по вопросам образования и профессионального консультирования, Министерство национального образования, Варшава, 1990. 9000 6 34. Тимманн Д., Даум И.Вклад мозжечка в когнитивные функции: отчет о проделанной работе после двух десятилетий исследований. Мозжечок 2007; 6: 159-162.
Содержимое
Аномальное проникновение жидкости в ткани головного мозга является серьезным заболеванием и может вызвать отек головного мозга. Это состояние является результатом повышенной проницаемости эндотелия кровеносных сосудов головного мозга. В результате заболевания белки аномально перемещаются во внесосудистое пространство, что вызывает нарушение движения жидкости, скапливающейся в тканях головного мозга.Врачи называют это состояние мозга отек мозга.
Отек головного мозга может проявляться по-разному в зависимости от того, какие области мозга поражены.
Симптомы отека мозга включают:
См. также: Гематома головного мозга
Отек головного мозга может возникнуть после несчастного случая, при сильном повреждении головы после удара о твердую поверхность или падения с большой высоты. В результате происходит повышение внутричерепного давления в месте повреждения костей черепа, что приводит к отеку головного мозга после аварии. В результате человек, который испытывает отек мозга после несчастного случая, может потерять сознание или впасть в кому. Немедленно в таких ситуациях для спасения жизни и минимизации осложнений отека мозга после ДТП следует вызвать скорую помощь, которая окажет пострадавшему первую помощь.
Отек головного мозга — очень серьезное состояние, которое может привести к смерти или коме. В зависимости от того, чем вызван отек головного мозга, прогноз может быть самым разным. Лечение отека мозга, вызванного раком или энцефалитом, было связано с успешным лечением заболеваний, вызвавших отек мозга.Точно так же, если авария вызывает отек мозга, прогноз зависит от типа аварии, ее тяжести и исходного состояния здоровья человека. Надлежащая реабилитация, также основанная на фармакологическом лечении и/или таких методах, как гипервентиляция или гипотермия, может эффективно способствовать выздоровлению человека. Однако лечение и восстановление после отека мозга – процесс не из легких.
Автор: Алисия Чирска
Спасибо, что дочитали нашу статью до конца.Если вы хотите быть в курсе информации о здоровье и здоровом образе жизни, заходите на наш портал снова!
.Инсульт (геморрагический или ишемический) — внезапное появление генерализованных или очаговых симптомов, свидетельствующих о нарушении функции головного мозга, длящееся более 24 часов и возникающее только в результате нарушения мозгового кровотока. (1) Инсульт является основной причиной постоянной нетрудоспособности и снижения самостоятельности у взрослых, а также третьей наиболее частой причиной смерти среди взрослых поляков. (2)
В Польше ежегодно регистрируется около 60 000 новых случаев инсульта. Средняя заболеваемость оценивается примерно в 175/100 000 мужчин, а у женского населения этот показатель значительно ниже - 125/100 000 женщин. (2) Инсульты в основном поражают пожилых людей – средний возраст начала заболевания составляет около 70 лет . Риск возникновения инсульта увеличивается с возрастом.
Нервные клетки (нейроны) получают большую часть своей энергии за счет кислородного метаболизма глюкозы.Любое явление, приводящее к уменьшению количества глюкозы (например, гипогликемия - гипогликемия) или к уменьшению количества кислорода (например, снижение поступления кислорода в кровь), вызывает значительное ухудшение функционирования этих клеток. Вначале мы наблюдаем лишь нарушение их функций, которое быстро исчезает после восстановления нормального кровоснабжения (как это бывает, например, при ТИА). Однако если снижение кровотока через мозговую ткань продолжается более 5 минут, обычно имеет место необратимое повреждение нервной ткани, вызывающее стойкий неврологический дефицит.
По способу образования существует три типа ударов :
Симптомы инсульта зависят от того, где поражен мозг , они могут появиться внезапно или им предшествовать симптомы ТИА (примерно у 12% пациентов), а также могут быть различной степени тяжести.
Явным симптомом, указывающим на инсульт, является парез или паралич , обычно в одной половине тела, но может также поражать одну конечность . Больной не может симметрично поднять обе руки. Повреждение одного полушария головного мозга приводит к ослаблению мышечной силы или параличу противоположной стороны тела. Поэтому при инсульте в правом полушарии левая сторона парализована. Еще одна проблема, возникающая при начальных симптомах, – это так называемая апраксия, т. е. нарушение выполнения точных движений.У пациента могут возникнуть трудности при наборе текста или ходьбе не из-за пареза, а из-за нарушения походки. У некоторых больных отмечаются нарушения мимики, опущение одного из углов рта.
В мозгу есть область, отвечающая за речь. Повреждение его может вызвать неспособность нормально говорить, т.е. афазия . Когда больной понимает, что ему говорят, но не может говорить сам, мы имеем дело с моторной афазией. При сенсорной афазии больной не понимает обращенных к нему слов, он способен говорить, но его высказывания непонятны.При обширном поражении речевых центров больной не понимает речи и сам не говорит, это так называемая полная афазия.
Травма другой области головного мозга, т. е. затылочных долей, может вызвать нарушения зрения, чаще половины поля зрения. С другой стороны, поражение мозжечка может вызвать головокружение, нарушение равновесия и рвоту.
Инсульты могут сопровождаться сильной головной болью, нарушением сознания, бредом, бредом и галлюцинациями. Иногда бывают приступы .
При массивных инсультах может возникнуть отек мозговой ткани , который вследствие ригидности костей черепа вызывает сдавление структур головного мозга и формирование синдрома повышенного внутричерепного давления . Симптомы включают:
Инсульты, хотя и имеют схожие симптомы, могут иметь разные причины.Геморрагические инсульты возникают в основном в результате разрыва микроаневризм на фоне нелеченной или плохо контролируемой артериальной гипертензии. Общие причины включают врожденные и приобретенные нарушения свертываемости крови и осложнения, возникающие в результате применения антикоагулянтов. К другим факторам, способствующим развитию геморрагических инсультов, относятся осложнения тромболитической терапии, употребление наркотиков, инфекционный эндокардит, раковые опухоли и их метастазирование.
Механизм формирования ишемического инсульта аналогичен таковому при инфаркте. При возникновении эмболии в сосудах головного мозга кровь перестает поступать к определенному участку головного мозга. Как и при заболеваниях сердца, основной причиной эмболии является атеросклероз. К факторам, влияющим на развитие атеросклероза, относятся: артериальная гипертензия, повышенный уровень холестерина в крови, сахарный диабет и курение. Эмболический материал также может образовываться при некоторых заболеваниях сердца. Образованию тромбов особенно благоприятствуют аритмии, напр.мерцательная аритмия, дефекты клапанов сердца, эндокардит и системный васкулит.
Время является решающим фактором в диагностике ишемического инсульта, поэтому никогда не недооценивайте симптомы, указывающие на инсульт, всегда срочно обращайтесь в ближайшее медицинское учреждение. Различение соответствующего типа инсульта, хотя наблюдаемые симптомы будут очень похожими, имеет решающее значение, поскольку каждый тип инсульта требует различного терапевтического лечения.
Наиболее часто используемыми тестами в диагностике инсульта являются компьютерная томография и магнитно-резонансная томография головы. Они позволяют дифференцировать не только очаг поражения головного мозга, но и вид инсульта. В диагностическом процессе часто используют УЗИ для оценки состояния сонных артерий, наличия пороков сердца или наличия тромбов в сердце. Полная диагностика заболевания требует анализа многих биохимических показателей крови больного и часто позволяет исключить другие заболевания, которые могут «симулировать» инсульт.
При постановке диагноза инсульт следует исключить заболевания и нарушения со сходной симптоматикой . К ним относятся:
Инсульт требует неотложной медицинской помощи.Больной с подозрением на инсульт должен быть немедленно доставлен в стационар, где ему могут оказать всестороннюю помощь.
Независимо от типа инсульта, пациентам требуется правильная дыхательная и сердечно-сосудистая функции. Необходимо контролировать артериальное давление, уровень глюкозы в крови, процессы, связанные с образованием и выделением мочи. Применяемое фармакологическое лечение направлено на максимально возможное улучшение общего состояния больного.
Хирургическое лечение кровоточащего сосуда следует рассмотреть в случае геморрагического инсульта.Существует несколько методов «закрытия» кровоточащих сосудов. Нейрохирургическое лечение следует рассматривать в случаях больших гематом, вызывающих внутричерепную недостаточность. Небольшие гематомы, имеющие лишь небольшую зону отека на КТ-изображении и не смещающие структуры головного мозга, лечатся консервативно.
Ишемические инсульты в основном лечат фармакологически. тромболитических препаратов используют все больше и больше.Они используются для растворения внутрисосудистых тромбов, чтобы можно было восстановить кровеносные сосуды. Такое лечение можно проводить только при отсутствии противопоказаний.
Лечение инсульта включает профилактику последующих заболеваний. Пациентам требуется индивидуальная коррекция профилактики сердечно-сосудистых заболеваний и модификация факторов риска рецидивов.
Комплексная реабилитация является ключевым элементом лечения больных, перенесших инсульт. Его предположения были включены в рекомендации, разработанные Секцией сосудистых заболеваний Польского неврологического общества. Эти рекомендации охватывают реабилитацию пациентов, перенесших как геморрагический, так и ишемический инсульт. Они содержат следующие рекомендации:
Большинство пациентов, перенесших инсульт, страдают от парезов или гемиплегии, возникающих в результате повреждения головного мозга. Восстановление утраченных функций основано на пластичности нервной системы. Он заключается в создании новых связей между неповрежденными нервными клетками.Нейропластичность может привести, в частности, к к развитию спастичности и патологического двигательного паттерна (например, непроизвольное поднятие руки при вставании), которые существенно ограничивают возможность восстановления подвижности в пораженных сегментах тела. Роль физиотерапевтов заключается в контроле нейропластичности посредством стимуляции сенсорных рецепторов и соответствующих двигательных задач. Соответствующее двигательное совершенствование имеет особое значение в начальном периоде реабилитации, когда больные осваивают основные виды деятельности, такие как: изменение положения в постели, приседание, переодевание и вставание.
Наилучшие результаты физической реабилитации достигаются при вовлечении в реабилитационный процесс членов медсестринской бригады и семьи пациента. Время индивидуальной физиотерапии в учреждениях, финансируемых Национальным фондом здравоохранения, составляет до 1 часа в день в течение периода от нескольких до нескольких недель. В этой ситуации только сотрудничество всех людей, ухаживающих за больным, позволяет эффективно выучить правильные модели движений. В противном случае формируются и закрепляются неправильные двигательные привычки.
Основной целью большинства пациентов, перенесших инсульт, является овладение способностью ходить. Ранней подготовкой к данному виду деятельности является правильная смена положения в постели, занятия в сидячем положении, требующие нагрузки на нижние конечности, попытки встать и сохранение положения стоя. Первые шаги с помощью физиотерапевта возможны, когда больной овладевает умением кратковременно удерживать вес на одной ноге. Поначалу больные нуждаются в большой помощи и постоянном уходе.В дальнейшем обучении ходьбе важно ввести правильный темп и ритм, передвигаться по разным поверхностям, выполнять дополнительные действия (например, носить одежду), взаимодействовать с окружающей средой (разговаривать) и стимулировать правильные реакции равновесия.
Тренировка функций верхних конечностей неудовлетворительна. Только половина пациентов использует их в повседневной деятельности по сравнению с 82% пациентов, которые осваивают способность ходить самостоятельно.Эта разница может быть обусловлена несколькими факторами. Сложные функции верхних конечностей требуют восстановления гораздо большего мышечного контроля, чем в случае с нижними конечностями. Акцент на обучении ходьбе сокращает количество времени, затрачиваемого на совершенствование руки. Более того, больные не используют его спонтанно, а обучение вставанию, переворачиванию и ходьбе вынуждает больных задействовать нижнюю конечность. Восстановление также зависит от локализации инсульта, тяжести симптомов и сопутствующих заболеваний. (4)
Основным фактором, влияющим на повышение работоспособности верхней конечности, являются интенсивные тренировочные программы, состоящие в повторении определенных двигательных заданий. Наибольший эффект реабилитации достигается в первые 4-6 месяцев после заболевания. Тем не менее, пациенты могут получить пользу от продолжения физической реабилитации. Реабилитация в хроническом периоде может привести к дальнейшему улучшению, но ее результаты сильно зависят от регулярных и интенсивных двигательных тренировок.
Восстановление двигательной функции часто зависит от других неврологических симптомов, которые в совокупности можно обозначить как расстройство восприятия . Эта категория относится к симптомам, возникающим в результате поражения как левого, так и правого полушарий головного мозга. Наиболее распространенными являются: афазия, апраксия, полузапущенность и агнозия (см. Глоссарий терминов ). Нарушения восприятия не видны и могут быть диагностированы только путем наблюдения за поведением больного.Он весьма своеобразен и может проявляться как:
. Такое поведение часто неправильно истолковывается терапевтами, лицами, осуществляющими уход, и членами семьи и может оказать негативное влияние на отношение к пациенту. Пациентам с расстройствами восприятия требуется чистое и ясное терапевтическое пространство (например, лицом к углу комнаты), устранение потенциальных источников шума, использование устойчивой опорной плоскости, четкие и четкие терапевтические задачи, связанные с повседневной деятельностью, простые команды (часто выраженные не -вербально посредством моделирования движений или жестов) и разделения сложных двигательных задач на простые терапевтические последовательности.
Ортопедические приспособления включают в себя выбор, регулировку и использование предметов и устройств, которые помогают пациентам выполнять свои повседневные действия.Они могут помочь сохранить равновесие (например, трости, ходунки и т. д.), исправить положение и повысить стабильность суставов (ортезы). Некоторые устройства позволяют выполнять действия, которые невозможно выполнить из-за инвалидности (например, инвалидные коляски, устройства с вертикальной рамой). Решение о покупке вспомогательных средств, которые наилучшим образом соответствуют потребностям пациента, требует консультации с физиотерапевтом.
Кресла-каталки должны плотно прилегать как по ширине сиденья, так и по высоте спинки.Сиденье должно быть твердым и ровным. Спортивные коляски не подходят больным гемипарезом.
В случае осложнений со стороны верхней конечности, таких как подвывих плеча, боль в плече, отек кисти или гемиплегия, рекомендуется использовать стол для верхних конечностей, закрепленный на подлокотниках кресла-коляски.
Ортезы нижних конечностей следует использовать с осторожностью. Следует помнить, что чрезмерное и неуместное использование ортопедических приспособлений может ограничивать естественную активность мышц.Как следствие, это ограничивает приобретение пациентом двигательных навыков и его активное участие в повседневной деятельности.
Обувь, используемая больными, должна быть кожаной и снабжена при необходимости стелькой, корректирующей положение стопы. Подошва под пальцами должна быть немного приподнята, а под пяткой из материала с хорошей адгезией.
Существует широкий спектр вспомогательных средств, облегчающих функции верхних конечностей. К ним относятся: дощечки для удобной нарезки продуктов, посуда и столовые приборы с адаптированными ручками, чашка с носиком, нескользящие накладки, специальные крючки для крепления пуговиц, приспособления для откручивания банок и многое другое.К сожалению, большинство из них не компенсируются. Для снижения затрат стоит проконсультироваться с опытным эрготерапевтом, который укажет оборудование, приносящее наибольшую пользу пациентам с утратой определенных функций верхних конечностей.
Инсульт (геморрагический или ишемический) связан с высоким риском смерти. Процент летальных исходов в течение первых 14 дней от начала заболевания в Польше составляет 13% и выше, чем в других странах Европы и США (в среднем около 9,6%).Общая смертность составляет 40 и 44% для мужчин и женщин соответственно, при этом 60% смертей приходится на геморрагический инсульт. По разным оценкам, процент зависимых от окружающей среды людей на момент выписки из инсультного отделения составляет от 44% до 75%. Постоянная инвалидность поражает 15-30% пациентов . Инсульт является наиболее частой причиной эпилепсии у пожилых людей и второй по частоте причиной деменции. (3) Интенсивная реабилитация, поддерживающая естественные процессы регенерации нервной системы, позволяет частично или полностью восстановить утраченные двигательные и когнитивные функции. Его эффективность наибольшая в раннем периоде после заболевания, который, по разным данным, длится от 3 до 6 месяцев.
Библиография: