2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ой, это моя тема. У людей часто болит грудная клетка, но когда хрустит в грудине, то это обычно у моих пациентов-студентов. Студенты постоянно жалуются на боль в грудине. Забавно, что больше, чем в половине случаев, они думают про сердце. На самом деле у них если и болит, то скорее не сердце, а кости.
Если исключить качков, у которых от штанги просто вывихивается рукоятка грудины, то большая часть этого хруста и болей связаны со срастанием отдельных частей грудины.
Дело в том, что у людей помоложе грудина состоит из отдельных кусочков костей, которые соединяются хрящами. Эти хрящи подвижные как маленькие суставчики.
Потом люди начинают стареть, и в возрасте 20 - 22 года хрящи превращаются в кость. Грудина сливается в твердый и неподвижный предмет. Этот процесс постепенный и ступенчатый. Отдельные кусочки грудины срастаются по очереди, и последний кусок в какой-то момент принимает на себя всю нагрузку.
Ну то есть если у человека помоложе отдельные суставчики в грудине равномерно распределяют нагрузку между собой, то у человека постарше последний оставшийся подвижным сустав берет на себя всю работу и начинает болеть.
Это случается часто, но быстро проходит, люди стареют, заканчивают университет, кости срастаются и потом еще долго не болят. Поэтому не все слышали про такие боли в грудине.
Хрустеть может не грудина, а ключица, которая соединяется с грудиной. Это может случиться с кем угодно, когда угодно и обычно после травмы.
Еще реже грудина хрустит и болит после операции. Даже если грудину не ломали в ДТП, то ее могли распилить кардиохирурги, когда оперировали сердце. Это иногда заканчивается нестабильностью грудины. Она может хрустеть и болеть.
При нестабильности грудины после операции на сердце у пострадавшего может быть боль при глубоком дыхании или при физической нагрузке.
Представляете иронию? У человека болело при нагрузке сердце, потом его прооперировали, и у него снова болит при нагрузке грудная клетка. Если больное место не пощупают пальцами, то могут и не догадаться о причине.
Вот такие чудеса. Нашли свой случай? Или вы вообще не про это спрашивали?
Реберный хондрит (часто называют синдромом Титце) – это воспаление в области хрящевого крепления ребер к грудине. Заболевание характеризуется локальной болезненностью в грудной клетке, усиливающейся при пальпации и давлении на эти зоны. Реберный хондрит - относительно безобидное заболевание и, как правило, исчезает без лечения. Причина возникновения не известна.
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце - редкое воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей, работа которых связана с физическими нагрузками или спортсменов.
Реберный хондрит - это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
В повседневной жизни могут возникать ситуации, в которых ощущается хруст в грудной клетке. Чаще всего это связано с какими-то движениями: поворотами, наклонами, потягиванием или глубоким дыханием. Подобная проблема характерна не только для пожилых людей – молодой возраст также не является исключением. А чтобы узнать, почему появляется хруст, нужно проконсультироваться с врачом, ведь причины могут быть разные: от практически безобидных до вполне серьезных.
Если появляется ощущение, будто в груди что-то хрустит или щелкает, то следует внимательнее присмотреться к этому симптому. В большинстве случаев это свидетельство какого-либо отклонения от нормы, т. е. патологии. Исключение составляют случаи, когда подобное явление возникает очень редко, более ничем не сопровождается и не нарушает привычного ритма жизни. Тогда не стоит сильно переживать, ведь это может иметь конституциональный характер. Кроме того, хруст в грудине может периодически появляться у спортсменов после силовых тренировок.
Гораздо большее значение имеют патологические состояния, когда на первый взгляд безобидный симптом может стать источником постоянных неприятностей. Следует отметить, что источник хруста часто скрывается в дегенеративно-дистрофических, воспалительных или посттравматических процессах. Поэтому его причиной становятся:
Это наиболее частые случаи хруста в груди. Самостоятельно разобраться в таких состояниях пациент не может, следовательно, нужна помощь врача. Лишь специалист ответит на вопрос о происхождении любого симптома.
Хруст, который появляется в грудной клетке, возникает в результате различных изменений, в основном патологических.

Любое заболевание имеет соответствующую клиническую картину. Как правило, она состоит из нескольких симптомов, среди которых есть основные и дополнительные. Хруст редко бывает главным признаком, который беспокоит пациентов. Чаще всего он сопровождает более серьезные проявления. Но врач проводит детализацию любого симптома. Так, при опросе выясняются следующие особенности хруста:
Чаще всего при патологических состояниях одновременно появляется боль в груди. Это заставляет пациентов прекращать определенные действия, ее вызвавшие, и отказываться от некоторых видов физической активности. Иногда она бывает достаточно сильной, так что пациент замирает и, буквально не дыша, ожидает окончания приступа.
Нужно помнить, что боль в груди может быть невертеброгенного происхождения и даже вовсе не иметь связи с патологией скелетной системы. В этом и заключается важность дифференциальной диагностики такого явления с заболеваниями внутренних органов: сердца, легких, пищеварительного тракта.
Хруст в грудной клетке, который возникает при патологии костно-суставного аппарата, часто сопровождается другими симптомами, на первое место среди которых выступает боль.

Спондилоартроз часто поражает реберно-позвоночные суставы. Как правило, он возникает у лиц после 50 лет, поскольку имеет дегенеративный характер. Вначале боль и хруст могут появляться только во время поворотов или наклонов, а со временем неприятные ощущения не перестают тревожить пациентов и в покое.
На ранних этапах болезнь и вовсе протекает бессимптомно или сопровождается нерезким дискомфортом в спине после интенсивной нагрузки. Может появляться чувство скованности или усталости в пораженных сегментах, а по мере прогрессирования артроза разворачивается полная клиническая картина с ограничением подвижности в позвоночнике и грудной клетке.
Хруст может быть признаком реберно-грудинного синдрома (хондродинии или костохондрита). Это рассматривается как скелетно-мышечная патология, имеющая невертеброгенный характер. Чаще всего появляется у женщин среднего возраста. Кроме хруста, возникает боль в области хрящей II–V ребер, которая провоцируется движениями в грудной клетке, дыханием и кашлем. При этом обязательно присутствуют триггерные точки в мышцах, пальпация которых инициирует сходные проявления.
Источником хруста может стать такая достаточно редкая патология, как синдром Титце. По клинической картине она сходна с реберно-грудинной хондродинией, но имеет определенные отличия. Как правило, болезнь проявляется у молодых людей и в детском возрасте. Основными симптомами являются:
Болевые ощущения могут быть локальными или распространяться на всю переднюю часть грудной стенки, а также иррадиировать в надплечье и область шеи. Симптомы нередко проходят самостоятельно.
Грудинно-реберный отек имеет невыясненную природу, но его возникновение связывают с респираторными заболеваниями или повышенной физической нагрузкой.
Реберно-позвоночные суставы могут поражаться при воспалительных заболеваниях, среди которых следует рассмотреть болезнь Бехтерева. Ее сутью является хронический анкилозирующий спондилоартрит системного (аутоиммунного) характера. Заболевание характеризуется поражением суставов позвоночного столба, особенно крестцово-подвздошной зоны. Но грудной отдел также вовлекается в патологический процесс. В основном страдают мужчины молодого возраста. Среди симптомов следует отметить следующие:
Из-за поражения околопозвоночных тканей со временем формируются анкилозы, грудная клетка ограничивается в росте, формируется постоянная сутулость. Кроме того, могут поражаться крупные суставы конечностей, а также другие системы организма: сердечно-сосудистая (перикардит, аритмии, аортит), мочевыделительная (амилоидоз почек), глаза (иридоциклит).
Воспалительные изменения в осевом скелете, наблюдаемые при болезни Бехтерева, в запущенных случаях приводят к резкому ограничению функциональных возможностей человека и инвалидности.
Хруст и щелчки в нижней части грудной клетки могут развиваться при подвывихе хрящевой части VIII–X ребер. Они соединяются с концами вышерасположенных, формируя так называемую наружную мембрану. Это наиболее слабая часть грудной клетки, поэтому при механическом воздействии, чаще вращении туловища, возможно появление синдрома щелкающего (скользящего) ребра. Патология сопровождается такими признаками:
При смещении хряща возможно повреждение межреберного нерва, что усиливает боль и расширяет клиническую картину за счет появления онемения, покалывания, жжения в пораженной зоне. Нередко синдром щелкающего ребра приходится дифференцировать с острой патологией брюшной полости.
Если хрустит грудная клетка, то одного клинического осмотра будет мало. Пациенту необходимо пройти дополнительное обследование. Повреждения костно-суставной системы можно выявить с помощью таких диагностических методов:
Чтобы дифференцировать рассмотренную патологию с заболеваниями внутренних органов, требуется проведение дополнительных процедур, например, ЭКГ, гастроскопии и др. А выявить воспалительные и обменно-метаболические изменения в организме поможет биохимический анализ крови.
Если хрустит в груди, то прежде всего нужно обратиться к врачу. Только специалист скажет, почему так происходит. А по результатам обследования станет ясно, что необходимо предпринимать для решения проблемы.
В процессе жизни появляются моменты, когда проявляется хруст в груди, который возникает от активного движения или простого вдоха. Поскольку процесс затрагивает не только пожилое поколение, то нужно незамедлительно выявить факторы, спровоцировавшие развитие недуга. Затягивание с устранением симптома может привести к двигательной дисфункции грудной клетки. Положительного результата можно добиться, если своевременно обратиться за помощью к лечащему врачу, который проведет диагностику и назначит грамотный терапевтический комплекс.
Начиная разбираться в причинах, которые вызывают хруст в грудной клетке, нужно внимательно изучить дневной рацион. Часто проблемы в ребрах, а именно в хрящевом соединении, начинаются из-за белково — углеводного дисбаланса. Но также в позвоночнике начинают образовываться остеофиты. Когда в организме наблюдается недостаток полезных микроэлементов, хрящевые соединения начинают повреждаться, в них образовываются микротрещины и надрывы, в которых начинают накапливаться соли кальция.
Недостаток кровоснабжения аналогичным образом влияет на реберно-хрящевые структуры и показывает, что главной причиной становятся отклонения дегенеративно-дистрофического характера. Еще одним фактором, вызывающим боль и хруст в области ребра, становится травматическое воздействие, когда последствием является перелом или подвывих. Однако дегенеративно-дистрофические отклонения не всегда приводят к развитию хруста. Поэтому развиться симптом может как следствие:
Хруст в позвоночнике и 8—10 ребре могут развиваться из-за подвывиха хрящевого соединения. Нижняя часть грудной клетки самая уязвимая под влиянием механических факторов, например, повороты туловища, могут вызвать развитие синдрома. При этом проявляются такие симптомы:
Хруст в грудном отделе позвоночника, чаще всего между лопаток, проявляется совместно с болевым синдромом и позволяет предположить наличие воспалительного процесса. Параллельными симптомами выступают покашливание и выделение мокроты, также развивается отечность локального характера. Синдром несвязан с костными изменениями, только при резких поворотах возможен сдвиг реберной структуры.
Вернуться к оглавлениюРеберно-позвоночные соединения часто поражаются спондилоартрозом. Развивается патология у людей преклонного возраста и имеет дегенеративный тип. На первоначальных стадиях болевые проявления наблюдаются при разгибании и поворотах, однако в процессе прогрессирования не отступают даже в период покоя. Чаще всего развитие сопровождается неявной симптоматикой и лишь на поздних этапах возможна яркая клиническая картина, вплоть до нарушения двигательной активности.
Вернуться к оглавлениюВ процессе развития заболевание поражает крестцово-подвздошную зону. Однако костная структура груди тоже подвергается патологическому влиянию. Страдают в большинстве случаев мужчины молодого возраста. Отклонение можно определить когда:
Вернуться к оглавлениюХруст является предвестником развития серьезного патологического отклонения.
Фактором, вызывающим такое отклонение, становится нарушение в подвижности ребер при дыхании. Хрустнуть посередине спины может в момент вздоха, когда происходит расширение грудного отдела. Это вызвано солевыми накоплениями, которые блокируют подвижность соединений. Главными симптомами, сопровождающими отклонение, считаются:
Если проявляется хруст в шейном или грудном отделе, то клинического обследования будет недостаточно. Лечащий врач предложит пройти обширное исследование организма. Это необходимо для постановки точного диагноза, а также для определения сопутствующих отклонений. Сюда входят:
Если проявился хруст в костной структуре груди, неважно спереди или сзади, требуется обратиться за помощью к специалисту. В первую очередь врач проведет обследование, на основании которого сможет определить отклонение и факторы, спровоцировавшие его. Терапия начинается с назначения препаратов нестероидного типа для устранения воспалительного процесса, и занимает длительное время, в зависимости от стадии развития.
Существует много серьезных патологий, при которых щелкает в грудной клетке, поэтому не стоит недооценивать этот симптом. При первых проявлениях рекомендуется проконсультироваться с лечащим врачом, который сможет грамотно объяснить факторы их вызывающие. В процессе диагностики будет назначено лечение, направленное на устранение первопричины, и поддерживающая терапия для восстановления костной структуры организма.
Чаще всего хрустит грудная клетка из-за дистрофии и разрушения хрящевой ткани в месте присоединения ребер. Проявления патологии усугубляются с годами. Основная причина хруста ― отложение солей кальция в хрящах. Это происходит на фоне травм, ряда заболеваний и неправильного питания. В результате пациент теряет возможность нормально двигаться. Если при выгибании в грудине что-то хрустнуло, а место реберного крепления болит, нужно обязательно проконсультироваться с врачом и пройти обследование. Заболевания опорно-двигательного аппарата нужно начинать лечить как можно раньше.
Боль и хруст в груди свидетельствуют о патологических изменениях в хрящевой и костной ткани. Иногда причиной становятся болезни сердца и легких.
Зачастую нарушение развивается у пожилых людей на фоне возрастных изменений, остеохондроза и спондилеза. Распространенной причиной щелчков считается дефицит в организме витаминов, белков и углеводов, вызванный неправильным питанием. Это приводит к образованию остеофитов ― наростов на ребрах и позвонках, в частности, в шейном и грудном отделе позвоночника. Хрящевые сочленения обызвествляются. Из-за этого появляется хруст в грудной клетке и между лопаток.
Если хрящи не получают необходимого питания, они деформируются, изнашиваются. В образовавшихся трещинах откладываются соли кальция. Развиваются дегенеративно-дистрофические изменения. Основные причины хруста в грудной клетке:
Главный симптом патологии ― хруст или щелчки. Они сопровождаются болью. Чтобы избежать неприятных ощущений, пациент отказывается от физической активности, способной спровоцировать приступ. Порой человек не может глубоко вздохнуть. Во время врачебного осмотра рассматриваются следующие особенности хруста:
Редкая болезнь, диагностирующаяся у детей и молодых людей. Боли, сопровождающие патологию, могут распространяться по всей грудной клетке, и отдавать в шею и плечи. Основные симптомы нарушения:
Вернуться к оглавлениюОтечность хрящевой ткани связывают с чрезмерной физической нагрузкой и частыми простудными заболеваниями.
Щелчки в грудине являются проявлениями хронического анкилозирующего спондилоартрита. Патология имеет аутоиммунный характер и поражает не только хрящевую и костную ткань, но и сердце, почки, глаза. Чаще заболевание диагностируют у мужчин. Отмечаются такие симптомы:
Грудина может хрустеть на фоне подвывиха хрящей 8―10-го ребра. Эта область считается самой слабой частью груди. Патология проявляется при разгибании, и во время поворота туловища. Если хрящ сместится, повреждается межреберный нерв. Это провоцирует сильную боль, чувство онемения. Основные симптомы поражения грудной клетки:
Если у пациента щелкает в грудной клетке, это может быть проявлением скелетно-мышечной патологии не вертеброгенного характера, т. е. не имеющей отношения к состоянию позвоночника. Зачастую диагностируется у женщин. Помимо щелчков, отмечается боль в районе 2―5-го ребра. Спровоцировать болевой синдром может кашель, дыхание, движения. Особенность патологии ― наличие в мышечной ткани участков высокой чувствительности, которые болят при пальпации.
Вернуться к оглавлениюЗаболевание затрагивает реберно-позвоночные сочленения. Диагностируется у людей старше 50-ти лет, и отличается дегенеративным характером. В начале развития патологии провоцирующими факторами болей и хруста являются наклоны и повороты туловища. Постепенно неприятные ощущения начинают проявляться в состоянии покоя. Отмечается ощущение скованности и усталости в больной области, вплоть снижения или утраты подвижности грудного сегмента позвоночного столба.
Вернуться к оглавлениюЕсли у пациента хрустит в грудной клетке, для постановки диагноза назначают комплексное обследование. Чтобы отличить патологию от болезней внутренних органов проводится ЭКГ, гастроскопия. Чтобы выявить воспаление или нарушение обмена веществ, делают биохимию крови. Состояние костей и хрящей оценивают на основании результатов следующих методов:
Вернуться к оглавлениюСамостоятельно устранить хруст в груди невозможно. Чтобы не допустить прогрессирования болезни нужно как можно раньше обратиться к врачу, и пройти обследование.
Чем раньше будет начато лечение патологии, тем ниже риск развития сопутствующих заболеваний. Сильная деформация груди приводит к уменьшению жизненного объема легких, негативно сказывается на состоянии миокарда, снижает работоспособность человека. Терапия подбирается индивидуально на основании результатов обследования. Пациенту назначают нестероидные противовоспалительные препараты, а также средства для устранения болей и хруста.
Вернуться к оглавлениюПосле постановки диагноза и выявления причины нарушения, разрабатывается реабилитационный курс. Применяют кинезитерапию и ЛФК. В начале лечения все упражнения пациент должен выполнять под контролем лечащего врача, со временем разрешается проводить занятия дома. Для восстановления пораженных участков грудной клетки применяют рефлексотерапию. С помощью массажа и остеопатии укрепляется система мышц и связок, устраняются солевые отложения.
Вернуться к оглавлениюЧтобы ускорить выздоровление и восстановление хрящевой ткани, важно обеспечить организм необходимыми питательными веществами. Рекомендуется обогатить рацион белками животного и растительного происхождения. Важно употреблять в пищу свежие овощи и фрукты. Следует отказаться от кофе, алкоголя и соленых продуктов. На состояние хрящей влияет питьевой режим: ежедневно нужно выпивать не менее 2-х литров воды без газа.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 96.89% вопросов.
Оставайтесь с нами и будьте здоровы!
В большинстве случаев щелканье в груди обусловлено изменениями в хрящевых частях ребер. На фоне метаболических изменений в хрящевой ткани формируются микротрещины и надрывы, в которых откладываются соли кальция. Образовавшиеся остеофиты уменьшают амплитуду движений в реберно-грудинных и реберно-позвоночных сочленениях.
Если хруст в грудной клетке является следствием дегенеративных процессов, в качестве первоначальной причины можно назвать дисбаланс обмена веществ. Недостача в организме углеводных и белковых соединений приводит к накапливанию солей кальция в реберных сочленениях и патологическим краевым разрастаниям костей. При отсутствии надлежащей трофики здоровая костная ткань подвергается быстрому разрушению. В некоторых случаях ситуация усугубляется плохим кровоснабжением ткани суставов. Это и приводит к щелкающим звукам в реберной области.
Кроме того, болезненные образования в хрящах ребер могут появляться в результате повреждений при тупых травмах ребер без нарушения их целостности, физических нагрузках, чрезмерном напряжении мышц груди (причины, встречающиеся у молодых людей), а также болезнях, характеризующихся сильными респираторными реакциями, например при аллергическом кашле, в особенности, сопряженном с простудными заболеваниями.
Травмы и патологические процессы алиментарного типа вызывают воспаления хрящевой ткани асептического характера. Скапливающиеся в местах соединения костей соли и образование фиброзной ткани обуславливают деформацию реберных суставов. Вместе с кальцификацией происходит гиперплазия костей и замещение остеоцитов клетками соединительной ткани.
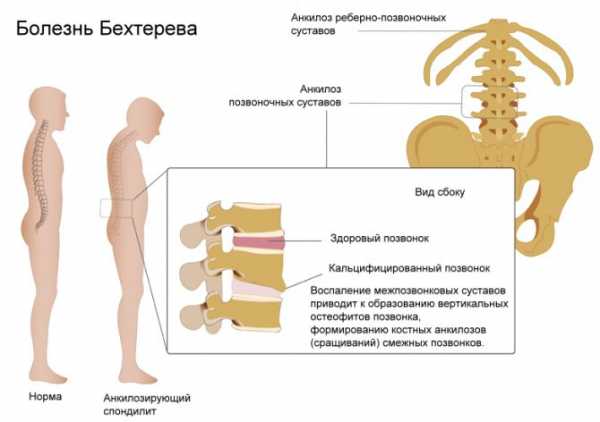
Болезнь Бехтерева — одна из причин хруста в грудном отделе
Дегенеративно-дистрофические поражения суставов могут проявиться еще в молодости, развиваются они на фоне малоподвижного образа жизни и искривления позвоночного столба.
На реберных суставах спереди и сзади грудной клетки со временем откладываются кальциевые образования. Они способствуют ограничению подвижности, болям и хрусту во время движения.
В пожилом возрасте хруст в грудной клетке появляется на фоне таких изменений в организме:
Возможно также отложение костных остеофитов в мышечно-суставном аппарате и в связках опорно-двигательной системы. Хруст возникает из-за нарушения подвижности ребер, во время совершения вдоха, так как нарушается межреберное пространство при таких действиях:
По мере того как болезнь развивается хруст будет ощущаться во время движения, при повороте корпуса или смене положения тела.
https://youtu.be/Yrt9hF1fP-A
Если щелкает и хрустит в грудной клетке посередине, то такие признаки патологии также сопровождаются постепенно увеличивающимися или острыми болями в районе патологии. В иных ситуациях в середине груди может хрустнуть при потягивании или растяжке при спортивных упражнениях. Спустя некоторое время воспалительные процессы, возникающие в пораженном суставе, дают о себе знать покраснением кожи и припухлостью в межреберной зоне. Интенсивность болевого синдрома возрастает при разгибании, наклонах, резких поворотах корпуса, кашле и чихании, нажатии на место поражения. Также пациенты могут чувствовать боль в шее, плече, под лопаткой.
Костные поражения, вызывая защемление нервов, провоцируют также и кардиалгический синдром, и невралгические состояния с болями в области сердца, чувством сжатия, давления, покалывания, жжения и т. д. Подобные ощущения препятствуют свободному дыханию, больным тяжело тянуться вверх, сгибаться и распрямляться.
Солевые отложения ограничивают подвижность грудного каркаса, чем также объясняется хруст в грудине посередине.
Чем раньше будет начато лечение патологии, тем ниже риск развития сопутствующих заболеваний. Сильная деформация груди приводит к уменьшению жизненного объема легких, негативно сказывается на состоянии миокарда, снижает работоспособность человека. Терапия подбирается индивидуально на основании результатов обследования. Пациенту назначают нестероидные противовоспалительные препараты, а также средства для устранения болей и хруста.
С помощью приемов остеопатии можно устранить проблему.
После постановки диагноза и выявления причины нарушения, разрабатывается реабилитационный курс. Применяют кинезитерапию и ЛФК. В начале лечения все упражнения пациент должен выполнять под контролем лечащего врача, со временем разрешается проводить занятия дома. Для восстановления пораженных участков грудной клетки применяют рефлексотерапию. С помощью массажа и остеопатии укрепляется система мышц и связок, устраняются солевые отложения.
Диагностика костных патологий производится различными методами. Констатировать наличие системных проблем в реберных сочленениях поможет врач-ревматолог. Нарушения, вызванные как метаболическим дисбалансом, так и внешним травмирующим воздействием, требуют детальной диагностики. В набор методов выявления заболеваний, имеющих вышеописанные признаки, входят:
В зависимости от результатов тех или иных диагностических исследований врач назначает соответствующее лечение.
Рентгенограмма грудной клетки
Для полного обследования врач может назначить рентген позвоночника.Если проявляется хруст в шейном или грудном отделе, то клинического обследования будет недостаточно. Лечащий врач предложит пройти обширное исследование организма. Это необходимо для постановки точного диагноза, а также для определения сопутствующих отклонений. Сюда входят:
Для полного обследования врач может назначить рентген позвоночника.
Если проявился хруст в костной структуре груди, неважно спереди или сзади, требуется обратиться за помощью к специалисту. В первую очередь врач проведет обследование, на основании которого сможет определить отклонение и факторы, спровоцировавшие его. Терапия начинается с назначения препаратов нестероидного типа для устранения воспалительного процесса, и занимает длительное время, в зависимости от стадии развития.
Существует много серьезных патологий, при которых щелкает в грудной клетке, поэтому не стоит недооценивать этот симптом. При первых проявлениях рекомендуется проконсультироваться с лечащим врачом, который сможет грамотно объяснить факторы их вызывающие. В процессе диагностики будет назначено лечение, направленное на устранение первопричины, и поддерживающая терапия для восстановления костной структуры организма.
Суставные поражения в ребрах лечат, в основном, консервативными способами. Прежде всего, для купирования острых болей применяются препараты анестезирующего действия. При необходимости производится обездвиживание руки со стороны пораженного ребра. Оздоровительный эффект приносит физиотерапия — облучение электромагнитными волнами высокой частоты, электрофорез, лазерная терапия, парафиновые аппликации и т. д.
Поборов болевые симптомы, переходят к восстановительному этапу. Он включает в себя занятия лечебной физкультурой, которая сможет укрепить мышцы и поспособствует улучшению кровоснабжения.
При отсутствии гиперкальциемии для укрепления костно-хрящевой структуры рекомендуется пополнить рацион продуктами, содержащими кальций (например, рыбой, злаками, молочными продуктами).
Важно, чтобы питание было сбалансированным, то есть кальцийсодержащая пища должна дополняться продуктами, богатыми витаминами. Также необходимо обеспечить организм достаточным количеством йода.
Если питание нерациональное, в нем не присутствует белок, то со временем происходят дистрофические изменения и обызвествление в суставной ткани. В результате активных движений начинается повреждение хрящевой ткани, в которой скапливаются кальциевые образования, приводящие к трещинам суставов.
Последствия, которые ожидают человека, ощущающего хруст в груди:
Повлиять на возникновение хруста в грудной клетке посередине может:
Все эти болезни прогрессируют, если не соблюдается режим ограничения статических вертикальных нагрузок.
При таком синдроме щелканье и хруст ощущаются при нарушении подвижности ребер при дыхании. Когда легкие наполняются воздухом, полость грудной клетки расширяется. Межреберные промежутки тоже расширяются. Когда откладываются соли кальция, в хрящевой ткани нарушается подвижность.
Врачи не могут точно назвать причину реберно-грудинного синдрома, но существует предположение, что развивается он на фоне дегенеративно-дистрофических заболеваний позвоночника. Чаще всего ими заболевают женщины после 40 лет.
Симптомы данного состояния следующие:
Чтобы узнать, почему хрустит ключица при вращении плечом или появляются симптомы посередине грудной клетки, пациенту необходимо пройти диагностику:
В комплексе эти способы обеспечивают выявление причин неприятного самочувствия и посторонних звуков в грудной клетке.
Спровоцировать это явление может поворот туловища.
Хруст в позвоночнике и 8—10 ребре могут развиваться из-за подвывиха хрящевого соединения. Нижняя часть грудной клетки самая уязвимая под влиянием механических факторов, например, повороты туловища, могут вызвать развитие синдрома. При этом проявляются такие симптомы:
Англизирующий спондилоартрит – хроническое заболевание с частыми рецидивами, избавиться от которого получается далеко не всегда. Почему именно оно развивается, до сих пор непонятно, но его причина – аутоиммунное поражение. Страдает не только костная система и хрящи, но и сердце, почки и глаза. Чаще диагностируется у мужчин.
Среди симптомов – боль, которая усиливается в положении лежа, появление сутулости, нарушение подвижности позвоночника, напряжённость мышц.
Лечение длительное и проводится в условиях стационара. Без лечения пациента ожидает скорая инвалидность.
Мануальная терапия является вспомогательным лечением в комплексе восстановительных мероприятий. В основном состоит она из кинезитерапии и ЛФК.
Первоначально все упражнения пациент выполняет под строгим контролем врача. Когда доктор увидит, что все выполняется правильно, то можно делать лечебную гимнастику в домашних условиях.
Чтобы восстановить пораженные отделы позвоночника, применяют рефлексотерапию. Массаж и остеопатия укрепят мышечные связки и устранят кальциевые отложения.
Чтобы ускорить процесс выздоровления и восстановить хрящевую ткань необходимо обеспечить организм питательными веществами. Важную роль играют растительные и животные белки. На втором месте по важности стоит растительная пища – свежие фрукты, овощи и зелень.
Есть особо вредные продукты, от употребления которых лучше отказаться или хотя бы сократить их прием. Это кофе, жареная и жирная пища, спиртные напитки и соленые блюда. Немаловажную роль для хрящевой ткани играет жидкость, воду стоит впивать до двух литров в день.
Отложение солей в суставах можно избежать, если выполнять следующие профилактические предписания:
Хруст в грудной клетке является значимым симптомом, который сигнализирует о неполадках в опорно-двигательном аппарате человека. Чаще всего хруст возникает при искривлении позвоночника, хондрозе, анкилозирующем спондилоартрите, межпозвоночной грыже. Эти заболевания будут прогрессировать, если не провести своевременного лечения.
Мариуш Задура
Больной с болью в груди - правила поведения в практике врача общей практики с особым акцентом на коронарную недостаточность
от отделения кардиологии Областной специализированной больницыСтефан Кардинала Вышиньски в Люблине
Заведующий отделением: Вальдемар Руминьски MD, PhD
Больные с болью, локализованной в грудной клетке (кл.) относятся к числу наиболее часто обращающихся пациентов в приемные отделения общей неотложной помощи в больницах, отделения неотложной помощи и амбулаторные приемы врачей общей практики (врачей).
В связи с эпидемиологической обстановкой в Польше, характеризующейся преобладанием сердечно-сосудистых заболеваний как причин смерти, а также избыточной смертностью мужчин среднего возраста, важность диагностики больных с болью в кл.п., нельзя переоценить. Слишком часто жизнь больного зависит от правильной оценки больного с данным симптомокомплексом врачом общей практики.
ПРИЧИНЫ Боли в груди
Диагностическая процедура лечащего врача должна быть направлена в первую очередь на исключение 90 018 непосредственно угрожающих жизни 90 019 пациентов причин болей при цл.п., к которым относятся:
1) ишемическая болезнь сердца (ИБС) в виде нестабильной стенокардии (№.d.b.) и инфаркт миокарда (z.s.),
2) острое расслоение аорты (о.р.а.),
3) острая эмболия легочных артерий (напр.
Дифференциация у больных с болью при хл.п. это может быть затруднено из-за многочисленных, часто встречающихся других причин, в том числе:
1) костно-стернальный синдром (синдром Титце и острый),
2) гастроэзофагеальный рефлюкс или диафрагмальная грыжа пищеводного отверстия диафрагмы,
3) язвенная болезнь желудка и двенадцатиперстной кишки,
4) пролапс митрального клапана,
5) психогенная боль, реже вызывающая боль в кл.р., но и вызывающие диагностические проблемы, такие как:
1) желчнокаменная болезнь,
2) острый перикардит или плеврит,
3) пневмоторакс,
4) спазм пищевода,
5) шейная или грудная дископатия,
6) гипервентиляция,
7) черепица.
Уголовно-процессуальный врач, диагностируя у больного болевой синдром при ЦЗ, должен, осознавая существование многочисленных причин данного недуга, упомянутых выше, ориентироваться на исключение первых трех. Если это невозможно в условиях его практики, пациент должен быть как можно скорее, в соответствии с принципами безопасной транспортировки, в кардиологическом отделении интенсивной терапии больницы.
Больной с болями в хл.п. следует подвергнуть канцелярии п.к. личный и медицинский осмотр, а также любые дополнительные тесты, если таковые имеются. Несомненно, однако, что в случае больного с болью в cl.p. самое главное оружие доктора, г.к. существует субъективное обследование, т. е. медицинское собеседование. Возможно, у многих, читающих это заявление, будет удивление - почему не ЭКГ? Получается, что правильно собранный, содержательный анамнез имеет большую диагностическую чувствительность и специфичность у больных ИБС. чем электрокардиограмма покоя. Наличие типичной коронарной боли, особенно у мужчин, в высокой степени позволяет диагностировать БК:
1) у 80% мужчин и 45% женщин до 45 лет.год
2) у 90-94% мужчин и у 67-94% женщин старше 45 лет
Для контраста:
1) только у 30% (!) больных с ЧНН с коронароангиографическими признаками выраженных атеросклеротических изменений в 3-х коронарных артериях, имеются изменения на ЭКГ покоя,
2. Чувствительность нагрузочного теста ЭКГ составляет в среднем 68% (только 40% при поражении 1-й коронарной артерии) - поэтому мы не проводим диагностические нагрузочные тесты у мужчин с типичными коронарными болями, диагностируя у них СН.нс на основе интервью.
Поэтому подход некоторых врачей, которые говорят: у меня нет ЭКГ - я не могу диагностировать ЧНН, и пациентам опасно направлять их на этот тест, неверен, с рекомендацией возвращаться после получения ЭКГ с описание, которое иногда означает задержку начала лечения на несколько дней (например, в выходные дни), иногда спасающее жизнь лечение.
Итак: давайте распознавать и лечить больных ишемической болезнью сердца на основании анамнеза!
Конечно, у этой палки тоже есть два конца.Многие пациенты диагностировали и лечили ИБС. (особенно это касается женщин) необоснованно, по причине неправильно собранного анамнеза. Представляется, однако, что социальные последствия этого явления меньше, чем недиагностирование болезни, хотя оно и связано с ощущением нездоровья и ненужным употреблением лекарств.
ПРЕДМЕТ ОБСЛЕДОВАНИЯ (ИНТЕРВЬЮ) У БОЛЬНЫХ С Болями в грудной клетке
Первый и самый важный шаг в сборе анамнеза у пациента с болью в классеп. заключается в том, чтобы определить, имеет ли она признаки типичной коронарной боли, которые включают:
1) локализация загрудинная,
2) возникновение под влиянием чрезмерной нагрузки на левый желудочек (т.е. усилия, напряжения, холода, ветра, приема пищи) при стабильной стенокардии (с.д.б.), а при нестабильной стенокардии и инфаркте миокарда - в покое,
3) выздоровление на подъязычных нитратах короткого действия через 1-максимум 6 минут (боли сохраняются при некоторых формах n.д.б. и я.с.).
Типичная коронарная боль соответствует всем 3 признакам и если возникает у мужчины - распознаем ИБС. Наличие 2 признаков оценивается как атипичная коронарная боль, и из одного указывает на низкую вероятность того, что это коронарная боль - этот вид боли называют некоронарной болью боль в кл.п. Всем больным с атипичными и некоронарными болями, а также женщинам с типичными болями, обусловленными разным течением СН.нс у этого пола они требуют дальнейшей диагностики.
Наиболее распространенная боль : жгучая, сжимающая, удушающая, мучительная с иррадиацией по верхних конечностей (особенно левой), плеч, шеи, нижней челюсти, межлопаточной области или брюшной полости.
У пациента с типичной коронарной болью в покое, особенно если она длится более 20 минут и не проходит или исчезает вскоре после приема нитратов s.l. мы имеем полное право подозревать.д.б. Отсутствие ишемических изменений на ЭКГ значения здесь не имеет. Пациент с вышеуказанным клиническим синдромом должен быть госпитализирован как можно скорее, хотя известно, что больные с НА без ишемии на ЭКГ прогноз лучше.
Дифференциация боли ишемическая болезнь сердца с болями в кл.п. возникающее в ходе острое расслоение аорты редко беспокоит клинициста, но ему также следует дать несколько замечаний. Боль по ходу о.р.а. встречается у большинства больных (75-90%) и чаще всего имеет следующие особенности:
1) внезапное начало (в отличие от инфаркта миокарда, при котором боль обычно нарастает),
2) это очень сильная боль - больные говорят, что никогда в жизни не испытывали подобных недомоганий,
3) характер боли оценивается как мучительный, рвущий, вызывающий страх смерти,
4) ее движение типично (у 70% больных), чаще всего по ходу прогрессирующей диссекции,
5) расположение указывает на возможное расположение диссекционных ворот - это может быть загрудино, межлопаточно, вокруг шеи, глотки, нижней челюсти или спины или брюшной полости.
Из-за драматического прогноза (смертность около 1-2% в час от начала симптомов) пациент с подозрением на о.р.а. его следует как можно быстрее доставить в ближайшую больницу с возможностью проведения эхокардиографии или компьютерной томографии средостения, а затем в кардиохирургический центр.
Острая тромбоэмболия легочной артерии также может вызывать боль при ХЛП, которая возникает у 66% пациентов с этим заболеванием, хотя доминирующим симптомом является сильная одышка в покое, о которой сообщают прибл.73% больных.
Боль в о.т.т. имеет следующие особенности:
1) плевральный характер,
2) могут располагаться в разных зонах кл.п. (в зависимости от места скопления),
3) усиливается при движениях кл.п.
Срочная госпитализация больного с подозрением на ЧМТ тоже нет сомнений.
Если после тщательного предварительного опроса мы не обнаружим симптомов, указывающих на один из 3 вышеуказанных клинических синдромов, мы можем приступить к дальнейшему обследованию с гораздо меньшим опасением за судьбу пациента.
Частая причина болей при хл.п. особенно популярен среди женщин , реберно-стернальный синдром , также называемый синдромом Титце и острым синдромом, который основан на воспалении реберного хряща или межреберных мышц или межреберной невралгии.
Эта боль имеет следующие характеристики:
1) характер поверхностной пристеночной боли кл.,
2) переменная продолжительность – обычно доходит до часов и дней,
3) различной локализации - чаще всего в области передней или боковой стенки кл.с.,
4) вызывается движением тела или давлением,
5) исчезает после приема обезболивающих.
Здесь, хотя и в абзаце, посвященном интервью, уместно призвать всех врачей п.к. для пальпации клеточной стенки, особенно у женщин. Пренебрежение этим простым элементом физического осмотра является очень распространенной причиной ненужного направления пациентов в отделения неотложной помощи, больницы и консультационные кардиологические клиники.
Гастроэзофагеальный рефлюкс или грыжа пищеводного отверстия диафрагмы — еще одна достаточно частая причина боли при кл.стр.
Отличительными признаками этих заболеваний являются:
1) загрудинная или медиальная эпигастральная локализация,
2) характер глубокой боли, иногда жгучей,
3) боль возникает при лежании натощак (чаще ночью) или при наклонах после обильной еды ,
4) Продолжительность от нескольких минут до примерно 1 часа,
5) облегчение дают подщелачивающие препараты и стояние, а также легкий прием пищи, если боль возникает натощак.
Боль в классеп. у больных с пролапсом митрального клапана , составляют:
1) поверхностная (реже глубокая) боль,
2) расположенные в прекардиальной области, с тенденцией к движению,
3) возникают спонтанно,
4) длятся от нескольких минут до 1 часа и разрешаются спонтанно.
Дифференциация боли у пациентов с спазмом пищевода часто бывает очень сложной из-за:
1) загрудинная локализация болей,
2) его жгучий или жгучий характер,
3) регресс после приема нитроглицерина под язык.
Хотя наличие болей при спазме пищевода после еды (особенно при приеме холодных жидкостей) позволяет заподозрить его некоронарное происхождение у этих больных, представляется более безопасным продолжение диагностики в условиях стационара.
В случае других причин боли в классе, упомянутых выше, помимо более типичного анамнеза этих заболеваний, большее значение имеет физикальное обследование.
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ ПАЦИЕНТА С Болями в грудной клетке
Начало исследования, после просмотра кл.п. на предмет правильности ее строения или подвижности, тщательная пальпация стенки кл. с надавливанием кончиками 1-2 пальцев, особенно в местах, обозначенных больным как болезненные. Такое обследование часто выявляет наличие реберно-стернального синдрома , конечно, не исключая окончательно других, иногда сосуществующих, причин болей.
В случае наличия в анамнезе какого-либо из вышеупомянутых заболеваний желудочно-кишечного тракта пальпация брюшной полости также может оказаться полезной, обнаруживая обычно локализованную болезненность в средней эпигастральной или эпигастральной области ( язва желудка или двенадцатиперстной кишки). болезнь - гл.v. ), либо в правой эпигастральной области ( желчнокаменная болезнь - лист смерти ). Следует также помнить, что симптомы при этих синдромах длительны (часы) и чаще всего связаны с принимаемой пищей: при СН. возникают натощак или после кислой пищи, а при желчнокаменной болезни после еды, особенно жирной. Обезболивание здесь также весьма характерно: после антацидов при ИБС и диастолических препаратов при ХВ.
Расположение болей в области шеи, плеч или грудного отдела позвоночника с болезненностью при пальпации в этих областях, сохранение этих недомоганий в покое и усиление при движениях достаточно четко указывает на основу шейной или грудной дископатии .
Нарезка кл. редко приводит к решению о причине болей, однако им не следует пренебрегать в связи с его особой ценностью в случае:
1) Пневмоторакс (пневмоторакс на пневмотораксе),
2) опухолевая инфильтрация с вовлечением плевры (угнетение выпячивания над зоной поражения), хотя данные анамнеза и клинической картины обычно достаточно четко исключают коронарную недостаточность.
Аускультация сердца и легких дает новую информацию, особенно в случае сопутствующих симптомов сердечной недостаточности, наличия порока сердца или заболеваний дыхательной системы, но для дифференциации причины болей при кл.п. может иметь значение в случае:
1) пролапс митрального клапана (часто присутствует систолический щелчок с немым поздним систолическим шумом регургитации),
2) плеврит или перикардит (в зоне поражения выслушивается трение),
3) острая аортальная недостаточность а.о. (симптом имеет второстепенное значение),
4) 90 018 острая легочная регургитация в 90 019 o.з.т.п. (здесь также клиническая картина и интервью имеют первостепенное значение).
ДОПОЛНИТЕЛЬНЫЕ ИСПЫТАНИЯ
При диагностике болей в кл. в условиях практики п.к. дополнительные исследования не имеют большого значения. Ни один из имеющихся основных лабораторных тестов не может однозначно исключить коронарную недостаточность как причину боли при кл.
В качестве отрицательного примера чрезмерного доверия к лабораторным исследованиям следует отметить, что врачи из приемных отделений больниц проводят однократное определение трансаминаз [АСПАТ (ГОТ), АЛАТ (ГПТ)] или креатинкиназы (КФК) и распознают (или не) неустойчивый d.б) или даже сердечный приступ. Это опасная для больных процедура, доказывающая отсутствие у этих врачей элементарных знаний.
Аналогичная ситуация применима и к уже упомянутому использованию ЭКГ покоя. Следует еще раз подчеркнуть, что отсутствие ишемии на ЭКГ при наличии типичных коронарных болей следует расценивать как ложноотрицательный результат и при дальнейшем ведении больного с болями в кл.п. основываться на данных истории болезни.ЛЕЧЕНИЕ ПАЦИЕНТА С КОРОНАРНОЙ НЕДОСТАТОЧНОСТЬЮ
Если у пациента диагностирована типичная или атипичная коронарная боль, мы можем диагностировать или заподозрить коронарную недостаточность ( n.т. ) . Если подозрение касается мужчины моложе 40 лет или после 40 лет при атипичных болях, или женщинам при типичных и атипичных недомоганиях - рекомендуется дальнейшая функциональная диагностика, которая в первую очередь включает проведение электрокардиографической нагрузочной пробы. Если это обследование не позволяет подтвердить или исключить диагноз, применяют другие методы диагностики, такие как: эхокардиография с добутамином, сцинтиграфия сердца или, наконец, коронароангиография.Дальнейшее лечение зависит от причины, формы и тяжести симптомов.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| |
Платный доступ ко всем ресурсам Медицинского читального зала |
Ссылки
1. Браунвальд Э.: Болезнь сердца. Учебник сердечно-сосудистой медицины 5 -е издание , Филадельфия, WBSaunders Company, 1997, 3-7, 17-18, 24, 1289-1292, 1299-1313, 1331-1332, 1193-1194, 1207-1208, 1263 - 1266, 1556, 1585. 2. Giec L.: Ишемическая болезнь сердца, Варшава PZWL, 1996, 85-90, 175-215, 261-283, 296-313. 3. Левин Х.Дж.: Трудные проблемы диагностики болей в груди, Am. Сердце. Дж., 1980, 100-108. 4. Польское кардиологическое общество: Стандарты лечения сердечно-сосудистых заболеваний, Варшава, Польская кардиология, том XLVI, Дополнение I, 1997, 5-33. 5. Стандарты лечения внутренних болезней, рекомендованные Министерством здравоохранения и социального обеспечения, Советом национальных консультантов и Национальным специалистом по внутренним болезням, Краков, Практическая медицина, Дополнение № 3/1997, 5-18.
Я молодой и очень стройный человек (25 лет, мужчина, 65 кг при росте 186 см). У меня было несколько ситуаций, которые, судя по имеющимся в Интернете описаниям, могут свидетельствовать об ишемической болезни сердца. Симптомами были сдавливающие боли в груди (но довольно слабые), затрудненное дыхание, повышенное потоотделение, обмороки и довольно сильный страх.Принимал профилактически 300 мг ацетилсалициловой кислоты. После облегчения моих симптомов (которые длились несколько минут) я пошла к врачу, который после проверки ЭКГ каждый раз констатировал, что все в порядке, к тому же вряд ли у человека моего возраста могут быть такие проблемы; так и не была найдена причина моих недугов. Тем не менее, я очень обеспокоен тем, что это случалось несколько раз, и я боюсь, что это может произойти снова с гораздо худшим успехом.Могут ли эти «инциденты» быть легкой формой сердечного приступа или другой ишемической болезни? Следует ли вызывать скорую помощь в случае очередного такого «приступа»? Я не хочу, чтобы со мной снова так обращались, когда «выяснится», что моя ЭКГ в норме, и я только «трачу» время скорой помощи.
Агнешка Тычиньска, доктор медицинских наук
Отделение и клиника кардиологии
Медицинский университет Белостока
Причины ваших недомоганий могут быть самыми разными и их нельзя недооценивать .Коронарные сердечные приступы могут возникать в молодом возрасте, но редко. Однако, есть ли у вас ишемическая болезнь сердца или нет, можно и нужно исключить, проведя ряд кардиологических обследований.
Потенциальными кардиологическими причинами, помимо ишемической болезни сердца, являются:
Межреберная невралгия, скорее всего, вызвана некардиальными причинами. Однако рассматривать эту концепцию следует только после исключения кардиологических причин.
В заключение, визит к опытному кардиологу и ряд специализированных кардиологических тестов, в дополнение к обычной ЭКГ покоя (эхокардиография, холтеровское мониторирование ЭКГ, нагрузочный тест), кажутся неизбежными.
.Дисфагия — дисфагия. Это может быть ощущение затруднения при глотании или попадании пищи и жидкости изо рта в желудок. Иногда это связано с ощущением остатков пищи за грудиной, ощущением складок в груди или непроходимостью пищевода.
Дисфагия или дисфагия — это субъективное ощущение затрудненного глотания или затрудненного прохождения пищи или жидкости изо рта в желудок.Это может ощущаться как невозможность сформировать откус пищи и продвинуть ее изо рта в глотку и пищевод (предпищеводная дисфагия) или ощущение укуса за грудиной, растяжение, раздавливание в груди, непроходимость в пищевод или ощущение застревания пищи при прохождении через пищевод (эзофагеальная дисфагия).
Одинофагия – болезненное глотание. Боль обычно ощущается за грудиной, когда кусок пищи проходит через пищевод. Этот термин также используется для описания боли в горле при глотании (орофарингеальная одинофагия).
Глотание представляет собой трехфазный акт с участием рта, горла и пищевода. Оральная фаза произвольна, тогда как глоточная и пищеводная фазы рефлекторны, а значит, не зависят от воли.
Дисфагия может быть вызвана заболеваниями нервной системы (нейрогенная дисфагия). Чаще всего возникает в результате цереброваскулярных заболеваний (ишемический инсульт, эмболия, внутримозговое кровотечение). Другие распространенные причины включают опухоли головного мозга, демиелинизирующие поражения и травматические поражения.
Одной из наиболее частых органических причин дисфагии является стриктура пищевода, вызванная раком пищевода или желудка, поэтому этот симптом нельзя недооценивать.
Одинофагия , т.е. боль при глотании может быть обусловлена:
При предпищеводной дисфагии возникает ощущение затруднения формирования пищевой заготовки и продвижения ее по направлению к глотке и начала акта глотания. Эти симптомы могут сопровождаться кашлем, выплевыванием пищи из носа и удушьем, что может привести к аспирации. На трудности с глотанием в эти фазы также могут указывать першение в горле, чихание, слезотечение и сухой кашель, возникающий во время еды.Преэзофагеальная дисфагия относится к нарушениям глотания как жидкости, так и твердой пищи.
При эзофагеальной дисфагии возникает ощущение непроходимости при глотании, стеснение или сдавливание грудной клетки, рвота, кашель, отхаркивание. При стриктурах пищевода нарушения обычно связаны с проглатыванием сначала твердой пищи, а по мере прогрессирования заболевания нарушается глотание жидкости и даже слюны.
Боль описывается как жгучая, жгучая, жалящая или спазматическая боль.Это может быть значительной интенсивностью и может привести к отказу от еды, что приведет к потере веса. Сокращение потребления жидкости, если прием жидкости также вызывает одинофагию, может вызвать обезвоживание.
Дисфагия и одинофагия являются тревожными симптомами, требующими быстрой диагностики для исключения опухолевого заболевания, особенно рака пищевода или кардиального отдела желудка, и поэтому их нельзя игнорировать.
Если дисфагия развивается внезапно, она, скорее всего, вызвана застреванием инородного тела в пищеводе (часть зубного моста, кость) или воспалением, вызванным лекарственными препаратами.В такой ситуации больной обычно правильно распознает причину.
Необходимо удалить инородное тело во время эндоскопической операции, повреждение препарата означает, что его прием необходимо прекратить. В первом случае следует немедленно обратиться к врачу, который, скорее всего, назначит рентгенологическое исследование пищевода и желудка. Металлические части (фрагменты зубных протезов) или хорошо обызвествленные (кости) будут видны на простом фото, другие инородные тела могут быть заметны только при осмотре с пероральным введением контрастного вещества.
После того, как инородное тело подтверждено и локализовано, предпринимается попытка удалить его с помощью эндоскопической хирургии, предпочтительно под анестезией.
Постепенно нарастающее затруднение глотания также должно побудить вас обратиться к врачу, который на основании беседы установит обстоятельства затруднения глотания, сопутствующие симптомы, осмотрит больного и предложит соответствующие анализы для выявления причины проблемы, а также как можно скорее. Базовым обследованием является эндоскопия верхних отделов желудочно-кишечного тракта, во время которой врач может внимательно осмотреть пищевод и при необходимости (опухоли) взять пробы.Он также может порекомендовать рентген пищевода после перорального введения контрастного вещества, манометрию пищевода или измерение рН пищевода. Другие специализированные тесты требуются редко.
Комок в горле является распространенной проблемой, которая приводит пациента в кабинет гастроэнтеролога. Это ощущение препятствия в горле, обычно в верхней области за грудиной. Пациенты обычно описывают его как першение или наличие инородного тела в горле, которое не мешает глотанию и обычно не связано с другими симптомами.Раньше это называлось «истерическим шаром» ( globus hystericus ), хотя симптомы «истерии» в этом случае встречаются довольно редко.
Прежде чем отнести этот беспокоящий симптом к психическому расстройству, следует тщательно исключить заболевания гортани и начального отдела пищевода. Если это не органично, это может свидетельствовать о личности с навязчивым поведением или депрессией.
Из наиболее распространенных причин дисфагии у детей включают:
Дисфагия у детей в некоторых ситуациях может быть опасной для жизни, вызывая сужение или закупорку просвета дыхательных путей. Опасные для жизни причины дисфагии у детей перечислены ниже:
В случае быстро нарастающей дисфагии у ребенка и ухудшения состояния рекомендуется немедленная консультация врача (скорая помощь, СОР).
Большинство случаев дисфагии, однако, не угрожают жизни, в случае инфекции их обычно можно лечить в поликлинике первичной медико-санитарной помощи и разрешить после лечения (симптоматическая, антибактериальная терапия). При травмах рта рекомендуется консультация врача. Повторяющиеся травмы полости рта требуют тщательного сбора анамнеза, поскольку они могут быть результатом сексуального насилия над ребенком.
Следует напомнить, что благодаря широкой вакцинации против полиомиелита, дифтерии, столбняка и H. influenza , надгортанника некоторые из вышеперечисленных причин опасной для жизни дисфагии в настоящее время встречаются крайне редко.
.
Мечевидный отросток — самая маленькая и самая нижняя кость грудины. Его нижняя граница также является местом нижней грудной границы. На его концах имеются мышечные прикрепления. Пальпаторно прощупывается твердый комок в ямке между ребрами.
Поскольку мечевидный отросток является подвижной частью скелета (залегает на стыке грудины и нижней части грудной клетки, перемещается при дыхании), он может сопровождаться различными недугами.Хотя они, как правило, несерьезны, они могут вызывать дискомфорт и боль.
Симптомы мечевидного отростка грудины:
При интенсивных физических нагрузках или травмах грудины может возникнуть мечевидная деформация. Изменения внешнего вида грудины также могут быть симптомом мечевидного аппендицита. Опухоль, разрастание или деформацию червеобразного отростка лечат хирургическим путем. Особенно, если изменение является источником боли и давления.
Чаще всего страдают работники физического труда и спортсмены, поднимающие тяжести. Симптомами, сопровождающими воспаление, являются: увеличение мечевидного отростка, покраснение кожи, утолщение костей, чувство давления, боль при изменении положения, например при растяжении.
Во время лечения вы принимаете противовоспалительные препараты. Ваш врач назначит дополнительные анализы, чтобы исключить заболевания пищеварительной системы (язва желудка или двенадцатиперстной кишки).
Боль в груди, одышка и давление на мечевидный отросток являются симптомами стенокардии. Это заболевание поражает систему кровообращения и связано с артериальной гипертензией у лиц с ожирением и у лиц старше 50 лет.
Если вдыхание воздуха сопровождается болью и чувством распирания в груди, обратитесь к врачу.Это состояние указывает на возникновение синдрома Титца, т.е. воспаления реберно-грудных суставов. Боль иррадиирует в руки и плечи. Чаще всего синдром Титца поражает женщин старше 40 лет. Обычно это вызвано тяжелыми физическими упражнениями или респираторной инфекцией. Больному назначают противовоспалительные препараты и лазеротерапию.
Наиболее частой причиной боли в мечевидном отростке является перегрузка из-за подъема тяжестей и интенсивных упражнений.Хотя мечевидные недуги не опасны для жизни, при появлении симптомов следует обратиться к врачу. Обычно проводятся анализы для исключения заболеваний пищеварительной и дыхательной систем, а также рентгенологические исследования. УЗИ мечевидного отростка. Лечение заключается в назначении больному противовоспалительных препаратов. В редких случаях проводится оперативное вмешательство для устранения деформации червеобразного отростка или устранения причины травмы.
Контент из медонета.pl предназначены для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Мечевидный отросток — третья, самая нижняя кость, образующая грудину человека.Его расположение делает его гораздо более уязвимым...
Моника ВасилонекАппендэктомия — хирургическая операция по удалению аппендикса.Это широко используемая процедура. Выполняется ...
Роль аппендикса, этого крохотного кусочка пищеварительного тракта, не совсем ясна, и без него человек вполне справляется.Однако...
Моника ВасилонекИшемическая болезнь сердца — хроническое заболевание, вызванное гипоксией клеток сердечной мышцы, приводящей к отказу. Первопричина...
Казимеж ЯницкийГде сердце? Какие причины могут быть у боли в груди слева? Можно ли чувствовать такие недуги в молодом возрасте? Является болезнью...
Лук. Павел Жмуда-ТшебятовскийПрепарат в форме таблеток для приема внутрь.Чаще всего применяется при стенокардии, стенокардии и артериальной гипертензии. Соответствующая доза препарата должна... 9000 6
Preductal MR — это препарат, используемый у пациентов, страдающих стабильной коронарной болезнью (также известной как стенокардия или стенокардия).Общие симптомы ... 9000 6
Сундук (лат.thorax) — часть туловища между шеей и брюшной полостью. Его основная функция заключается в защите внутренних органов, особенно сердца и ...
Стенокардия - заболевание, характеризующееся возникновением приступообразных болей в области сердца или грудины, возникающее вследствие непроходимости и...
Казимеж ЯницкийОстеопороз — это патологическое уменьшение костной массы, связанное с нормальным возрастом, полом и расой, приводящее к скелетным аномалиям.Это...
Тадеуш Недзвидски препарат. Ева Собашек-Жезник 1
медицина Шимон Фигурски 2
Витольд Блаж, доктор медицинских наук 2.3
Адрес для корреспонденции: Витольд Блаж, доктор медицинских наук, клиническое отделение новорожденных с отделением интенсивной терапии новорожденных, Областная больница №. ул. Ядвига Кроловей в Жешуве, ул. Львовская 60, 35-301 Жешув; электронная почта: [email protected]
Шумы в сердце встречаются у 50-90% детей, чаще всего в дошкольном периоде, при этом частота врожденных пороков сердца у населения Польши составляет менее 1%, при этом подавляющее большинство этих пороков выявляется внутриутробно и в неонатальном периоде .Поэтому невинный шум чаще всего диагностируется у пациентов, обращающихся в кардиологические диспансеры. 1 С другой стороны, наличие шума в сердце может свидетельствовать о наличии серьезного сердечно-сосудистого заболевания и игнорирование этого симптома опасно для здоровья и жизни ребенка. В ситуации, когда шум грубый, громкий (≥3 баллов по шкале Левина), голосистолический, диастолический, выслушиваемый преимущественно в области аорты и трикуспидального клапана, иррадиирующий, с сопутствующими нарушениями верхушки и тона, щелчками и тремором грудной клетки, ребенок должен быть осмотрен детским кардиологом.Важным элементом, определяющим направление, могут быть сведения из анамнеза (порок сердца, кардиомиопатия, случаи смерти в молодом возрасте в семье) и сопутствующие симптомы, такие как цианоз, ослабленный периферический пульс, дисморфия, анорексия и увеличение массы тела, учащенное дыхание, утомляемость, обморок, боль в груди и высокая родительская тревожность в сочетании с отягощенным семейным анамнезом. 2-4
Шум в сердце — акустический феномен, регистрируемый при аускультации сердца, обусловленный колебаниями, возникающими в результате турбулентного течения крови в системе кровообращения.Серии колебаний различаются по громкости, частоте, длительности, времени возникновения в сердечном цикле и локализации.
Наиболее распространенными шумами в группе бессимптомных пациентов являются невинные шумы, также известные как физиологические, нормальные, случайные или случайные шумы, которые не имеют существенного клинического значения. Они классифицируются как звонкие/музыкальные шумы низкой громкости (Levine ≤3), лучше всего слышимые вдоль левого края грудины, обычно систолические (в основном срединные систолические), никогда чисто диастолические, с переменной громкостью в зависимости от положения пациента, громче при состояниях гиперкинетического кровообращения (лихорадка, физическая нагрузка, гипертиреоз) и не иррадиирующих в другие части тела.
.Если у кого-либо наблюдается учащенное сердцебиение или боль в груди, ему следует обратиться к врачу. Это может быть симптомом пролапса митрального клапана или синдрома Барлоу.
Синдром Барлоу, также известный как синдром пролапса митрального или митрального клапана, представляет собой инверсию одной или двух створок клапана в левое предсердие.Это происходит во время сокращения сердца. Симптомы синдрома Барлоу настолько малозаметны, что больной обычно их не замечает. Скорее всего, она узнает об этом случайно, во время одного из визитов к врачу.
Характеризуется синдром Барлоу, и специалист должен отметить при аускультации больного, что он слышит две аномалии .Во-первых, интрасмодическая , представляющая собой так называемый щелчок, во-вторых, тахикардия , которая звучит как шум. Эти явления следуют одно за другим. Звуки, которые слышны при диагностике синдрома Барлоу, не являются незначительными. Первая вызвана тем, что створки проходят друг мимо друга и возвышаются над своим местом. Второе, с другой стороны, означает, что кровь течет обратно из левого желудочка в предсердие на той же стороне. Это действие стало возможным благодаря негерметичному клапану.
Ультразвуковое исследование должно развеять сомнения: подтвердить или опровергнуть наличие у больного синдрома Барлоу.
Причины синдрома Барлоу специалисты видят в недостатке карнитина в организме. Слишком низкий уровень магния также положительно влияет на развитие этого заболевания. Также может оказаться, что синдром Барлоу был вызван наследственным генетическим дефектом сердца.
Кроме того, пролапс створок клапана может быть вызван другими заболеваниями, например ишемической болезнью сердца, болезнью Грейвса и ревматическим заболеванием сердца.
Как я могу иметь более здоровое сердце? [9 фото]
Исследования показали, что у тех, кто не ел много насыщенных жиров, у тех, кто ел больше
посмотреть галереюСамое интересное, что специалисты спорят, лечить синдром Барлоу или нет. Те, кто считает, что не нужно, а только при легком варианте заболевания, призывают беречь себя. По их словам, здорового образа жизни, правильного питания, физических упражнений и сна достаточно, чтобы синдром Барлоу вообще не проявлял себя. Особое внимание они уделяют той роли, которую играет стресс – он очень изнуряет весь организм, особенно сердце, поэтому тем, у кого есть проблемы с пролапсом створок клапана, вообще не стоит нервничать.Тем не менее, желательно планировать некоторое время, чтобы расслабиться каждый день и позволить телу успокоиться. Соблюдение этих правил предотвратит ухудшение состояния пациента.
Несоблюдение этих правил и отсутствие лечения может быть опасным для жизни. Тогда при синдроме Барлоу может возникнуть опасная желудочковая тахикардия, а также фибрилляция желудочков. Крайне редкий симптом, чаще возникающий при воспалении сердечной мышцы.
Лечение синдрома Барлоу строго проводится при жалобах больного на частое сердцебиение, которое может сопровождаться головокружением.Затем используются соответствующие препараты для облегчения заболевания. Обратный отток крови, упомянутый ранее, довольно опасен. В этой ситуации явно необходима антибактериальная терапия для предотвращения бактериального эндокардита.
Воспользуйтесь медицинскими услугами без очередей. Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.