2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Почти каждому знакомо чувство нехватки воздуха при беге или подъеме по лестнице.
Но бывают случаи, когда одышка возникает при ходьбе лишь на несколько десятков метров или даже в состоянии покоя. Если в таких ситуациях стало тяжело дышать, значит, дело серьезное.
Дыхание – естественный процесс, поэтому мы его и не замечаем. Зато сразу чувствуем, если с нашим дыханием что-то не так. Особенно когда, ни с того ни с сего, начинаем задыхаться. Головной мозг получает соответствующий сигнал, – и наше дыхание учащается, причем данный процесс не может контролироваться сознанием. Изменились его частота и ритм, продолжительность вдоха или выдоха – словом, вы чувствуете, что явно дышится как-то не так. Это и есть одышка.
В большинстве случаев одышка связана с гипоксией – низким содержанием кислорода в организме или гипоксемией – низким содержанием кислорода в крови. Что и вызывает раздражение дыхательного центра в головном мозге. Итог – чувство нехватки воздуха, непроизвольно участившееся дыхание.
Чтобы определиться с причиной одышки, важно знать, как быстро она появилась. Она может возникнуть остро – в течение минут, часов, нескольких дней или постепенно – за несколько недель, месяцев или лет. Разберемся в основных причинах.
Физиологическая одышка появляется после того, как вы поднялись по лестнице или догоняли автобус. Включившиеся в работу мышцы изымают из крови кислород. Мозг пытается покрыть возникший кислородный дефицит, то есть заставляет нас дышать чаще. Такая одышка сама по себе не опасна, но если вы задыхаетесь даже после подъема на пару этажей, пора задуматься о своей физической форме. У физически активных и тренированных людей одышка возникает реже.
Что предпринять для избавления от такой одышки? Нужны регулярные аэробные занятия, которые приводят к учащению дыхательного ритма и биения сердца. Если нет времени на спортзал, подойдут и прогулки быстрым шагом. Спускайтесь и поднимайтесь по лестнице в пределах 3–4 этажей.
Как видим, одышка появляется по многим причинам, начиная с требующих лишь некоторого изменения образа жизни и заканчивая теми, при которых понадобится серьезное лечение. К счастью, многие состояния могут быть предотвращены или существенно облегчены своевременным лечением легочных и сердечно-сосудистых заболеваний.
гипоксией – при этом происходит снижение содержания кислорода в тканях;
гипоксемией – характеризуется падением уровня кислорода в крови.
Суть его действия – беспрепятственное проникновение кислорода в бронхолегочное дерево, предупреждение спадения стенок альвеол при дыхании, улучшение местного иммунитета, защита эпителия бронхов, профилактика гипоксии. Чем меньше сурфактанта, тем труднее человеку дышать.
Такое состояние расценивается, как маркер серьёзных заболеваний со стороны сердечно-сосудистой, центральной нервной и вегетативной системы, патологии лёгких, крови и некоторых других состояний (беременность, гормональный сбой, физическая нагрузка и т.д.).
В зависимости от частоты дыхания одышка диагностируется, как тахипноэ – более 20 дыхательных движений/минуту или как брадипноэ – менее 12 дыханий/минуту. Кроме того, различают одышку на вдохе – инспираторную и выдохе – экспираторную. Может быть смешанный вариант диспноэ.
Причинами затруднённого дыхания могут быть и патологические состояния: стресс, аллергия, гиподинамия, ожирение, грыжа, смена климата, перепад температур, курение, но суть происходящих изменений всегда связана с концентрацией сурфактанта во внутренней жировой оболочке альвеол.
Самая распространенная из причин, вызывающих затруднённое дыхание, приступы удушья – это сердечные патологии. Одышка в этом случае носит инспираторный характер, сопровождает сердечную недостаточность, усугубляется ночью в состоянии покоя, лёжа. Кроме нехватки воздуха пациента беспокоят давящие боли в грудной клетке, отёки конечностей, синюшность кожи, постоянное ощущение усталости, слабости.
Заболевания опорно-двигательного аппарата или ОДА (остеохондроз позвоночника, дорсалгии, грыжи).
Заболевания сердца (миокардит, ИБС, кардиомиопатии, пороки).
Заболевания бронхо-легочной системы.
Вегетативная дисфункция работы нервной системы или ВСД.
COVID.
Без воздуха люди могут прожить всего несколько минут. Поэтому при внезапном нарушении дыхания нужно как можно быстрее набирать 103 или 112. Иначе разовьётся острая дыхательная недостаточность, из-за которой начнут отмирать клетки мозга. На неё указывают следующие дополнительные признаки :
Нарушение дыхания может возникать постепенно, усиливаться при физической нагрузке или от волнения и часто имеет относительно безобидные причины. О них мы уже рассказывали.
Но иногда человек не может сделать нормальный вдох или выдох из-за опасных состояний, которые требуют помощи как можно быстрее.
Некоторые продукты, лекарства или химические вещества вызывают аллергию . Причём при первом контакте у человека не будет симптомов, а при повторном запускается сложный каскад иммунных реакций, из-за которых развивается стремительный отёк подкожной клетчатки. При лёгких формах аллергии появляется слезотечение, сыпь на теле или пятна крапивницы. Но в тяжёлых случаях развивается отёк Квинке или анафилактический шок. При этом отекают ткани гортани, поэтому внезапно нарушается дыхание, а голос становится осиплым.
Тяжёлая аллергия может привести к стремительной смерти. Поэтому нужно срочно вызвать скорую помощь. Принимать любые лекарства без консультации врача нельзя.
Когда состояние улучшится, врач-аллерголог назначит обследование. Необходимо найти вещество, которое вызывает такую реакцию.
У взрослых посторонние предметы в дыхательные пути попадают гораздо реже, чем у детей . Но иногда это происходит во время еды или при неосторожном обращении с мелкими деталями. Например, делая ремонт, некоторые любят держать гвозди губами, а при шитье — булавки. Из-за неловкого движения металлические предметы можно проглотить или они попадут в гортань.
Инородные тела, будь то пища или мелкие вещи, создают механическое препятствие для поступления воздуха. Иногда при проглатывании батареек развивается химический ожог слизистой оболочки. Поэтому в ответ на раздражение тканей дыхательных путей появляется отёк, сделать вдох или выдох трудно.
Если ребёнок или взрослый проглотил мелкий предмет, ему трудно дышать и он не может говорить, но находится в сознании, ему срочно нужна помощь. Освободить дыхательные пути можно используя приём Геймлиха . Действуйте так:
 Evolution and evolvability / Wikimedia Commons
Evolution and evolvability / Wikimedia CommonsУчтите: этот способ нельзя применять к детям до года и к беременным. Женщинам делают толчки в область грудной клетки, а младенца держат головой вниз и стучат по спине.
Даже если после первой помощи человек откашлялся или его вырвало, всё равно нужно вызвать скорую помощь.
Чувство стеснения в горле, нехватки воздуха может появляться при панической атаке. При этом есть некоторые из дополнительных симптомов:
Панические атаки не опасны для жизни, но не позволяют заниматься привычными делами или работать. Поэтому при появлении первых симптомов нужно вызвать скорую помощь, а после улучшения состояния обратиться к психотерапевту или психиатру.
После вдыхания горячего дыма или испарений от различных химических веществ могут появиться тяжёлые нарушения дыхания. Это состояние связано с химическим, а иногда и с термическим ожогом слизистой оболочки. Кашель, чувство нехватки воздуха, головокружение, спутанность сознания могут появиться через несколько минут или часов после контакта с раздражающим веществом.
Человеку нужно как можно быстрее вызвать скорую помощь. Врачи дадут ему подышать кислородом. Если отёк гортани усиливается, установят специальную трубку для улучшения вентиляции лёгких и назначат лекарства для уменьшения спазма бронхов.
Если нарушения дыхания развиваются постепенно в течение нескольких лет, возможно, что это папилломатоз гортани. Это доброкачественное разрастание на слизистой оболочке, которое вызывает вирус папилломы человека (ВПЧ) 6, 11, 16 и 18-го типа.
Проблемы с дыханием появляются не сразу. Сначала человек замечает, что голос у него становится осиплым, а дыхание шумным и свистящим. Затем присоединяется хронический кашель, боль при глотании, часто беспокоит пневмония или простудные заболевания. Иногда по ошибке врач может поставить диагноз «хронический ларингит» или «бронхит».
Если дышать становится тяжело, нужно обратиться к терапевту. Он проведёт обследование и при необходимости направит к пульмонологу. Специалист сделает бронхоскопию — осмотрит дыхательные пути с помощью гибкой трубки с видеокамерой. Это поможет подтвердить или опровергнуть папилломатоз гортани.
Чтобы избавиться от болезни, делают операцию. Иначе разрастания могут распространиться ниже, на трахею, полностью закроют просвет горла, и придётся снаружи вставлять жёсткую трубку. Это называется трахеостомией. Устройство останется в горле до тех пор, пока не появится возможность провести хирургическое лечение.
Если затруднение дыхания развивается в течение нескольких лет, при этом оно сопровождается болью в груди, кашлем с кровью, сильным похудением, возможно, что это рак лёгких или гортани . Болезнь чаще возникает у курящих людей, но иногда опухоль находят у тех, кто никогда не держал в руках сигареты.
При появлении перечисленных симптомов нужно записаться на приём к терапевту. Он отправит на рентгенологический снимок грудной клетки. Если подозрения подтвердятся, вам назначат лечение в зависимости от стадии и типа рака.
Пневмонию , или воспаление лёгких, провоцируют бактерии и вирусы, в том числе коронавирус. Симптомы у всех выражены по-разному — иногда это лёгкое недомогание или, наоборот, тяжёлое состояние, при котором нужна срочная помощь. Признаки пневмонии следующие:
При появлении симптомов пневмонии нужно вызвать на дом врача. Он назначит лечение, которое включает антибиотики, отхаркивающие препараты. Если состояние будет ухудшаться, пациента направят в больницу.
При сердечной недостаточности у человека возникает нарушение кровообращения, из-за которого в лёгких скапливается жидкость и появляется отёк. Это состояние приводит к развитию сердечной астмы. Для неё характерны:
Нарушение дыхания проявляется постепенно, в течение нескольких часов или дней.
При первых признаках патологии нужно вызвать скорую помощь. А пока врачи едут — усадить пострадавшего в удобную позу, расстегнуть тугую одежду. Если человек знает о своей болезни и носит с собой лекарства для экстренной помощи, нужно помочь ему найти их.
Это хроническое заболевание , при котором в лёгких в ответ на действие аллергена или другого раздражителя вырабатывается много слизи, сужающей просвет бронхов. Поэтому у человека появляется одышка — он делает вдох со свистом и тяжело выдыхает. При этом беспокоит кашель с большим количеством мокроты.
Болезнь протекает с периодами обострения, поэтому пациенты носят при себе ингалятор и другие лекарства. Но иногда приступ астмы очень сильный и не исчезает после использования нужных препаратов, а всё больше усиливается. Это состояние может привести к остановке дыхания и смерти.
Срочно вызывайте скорую помощь, если симптомы возникли впервые или у человека с диагностированной астмой приступ не уходит после приёма лекарств.
У людей, которые курят уже много лет, снижается эластичность лёгочной ткани, и она не может выполнять свою функцию. Так возникает хроническая обструктивная болезнь лёгких (ХОБЛ). У неё следующие симптомы:
Если появляются признаки ХОБЛ, нужно обратиться к терапевту. Он порекомендует бросить курить и назначит лекарства для расширения бронхов.
При варикозном расширении вен у человека могут образовываться тромбы. Если они отрываются, то способны попасть в лёгочную артерию и закупорить её просвет. При этом кровоток в лёгких прекращается и внезапно появляется нарушение дыхания, боль в груди и кашель. иногда выделяется мокрота с кровью. Это состояние может привести к смерти.
При появлении перечисленных симптомов нужно вызвать скорую помощь. После улучшения состояния врач-флеболог назначит лечение варикоза, чтобы предотвратить повторение лёгочной эмболии.
Повышенное давление в артериях лёгких и правой камере сердца называют лёгочной гипертензией . Это состояние развивается медленно, в течение нескольких лет. К нему приводят врождённые и приобретённые пороки сердца, ХОБЛ, лёгочная эмболия и некоторые болезни внутренних органов, например опухоли, которые сдавливают сосуды в груди, воспалительные патологии сосудов или сердца или почечные болезни.
Для лёгочной гипертензии характерна одышка, которая сначала появляется при физической нагрузке, а потом и без. Затем беспокоят боль в груди, головокружение, отёки на ногах, посинение губ и кожи, учащённый пульс.
При появлении симптомов нужно записаться к терапевту. Он назначит обследование, найдёт причину лёгочной гипертензии и подберёт лечение. Если же не обращать внимания на своё состояние, работа сердца нарушится и вы умрёте.
Читайте также 🧐
Инфицированным COVID-19 с хроническими заболеваниями необходимо обратить внимание на храп во время сна — он может свидетельствовать о наличии ночных остановок дыхания, сообщили «Газете.Ru» врачи. Во сне мышцы расслабляются, из-за чего пациенты перестают контролировать и так затрудненное дыхание — в итоге фиксируется апноэ. При тяжелом течении в лучшем случае они приводят к повреждению сердечно-сосудистой системы, в худшем — к смерти.
Пациенты с COVID-19, имеющие сопутствующие хронические заболевания, рискуют умереть во время сна из-за остановки дыхания. Об этом «Газете.Ru» сообщил завотделением медицины сна Первого МГМУ им. И.М. Сеченова и вице-президент Национального общества по сомнологии и медицине сна Михаил Полуэктов.
Остановка дыхания во сне, которую в медицинском сообществе называют апноэ, грозит больным коронавирусной инфекцией с избыточной массой тела и другими недомоганиями, затрудняющими дыхательную функцию — например хронической обструктивной болезнью легких (ХОБЛ), пояснил медик.
«Когда человек засыпает, у него мышцы расслабляются и затруднение дыхания становится более выраженным. В итоге во сне начинают возникать остановки дыхания и длительная нехватка кислорода. Обычно эти остановки дыхания не несут никакой опасности, потому что мозг всегда успевает получить сигнал о том, что не хватает воздуха, и пробудиться. Летальные исходы описаны только в случае тяжелых декомпенсированных состояний, когда очень много сопутствующих заболеваний», — рассказал врач.
Как правило, такие больные лечатся в стационаре, и благодаря системам мониторинга медики круглосуточно следят за тем, чтобы их состояние не ухудшилось. «Если мы говорим о пациентах с сопутствующей значимой патологией , то у них действительно могут возникать различные физиологические изменения, вплоть до остановки дыхания. Клиники хорошо оснащены, в них есть все, что необходимо по стандартам мониторинга. Обычные мониторные системы достаточно хорошо отслеживают состояние человека», — заявил заведующий Центром анестезиологии и реаниматологии Валерий Субботин радиостанции Sputnik.
Но даже те остановки дыхания, которые не способны привести к смерти, могут навредить организму. «Когда остановок дыхания много, они расшатывают сердечно-сосудистую систему, то есть каждый эпизод задержки дыхания — это мини-стресс для сердечно-сосудистой системы. Обычно так и происходит, если у человека есть задержки дыхания.
Получается, каждую ночь, когда человек спит, вместо того, чтобы восстанавливать сердечно-сосудистую систему, он наоборот ее расшатывает», — отметил Полуэктов.
Люди с ожирением рискуют столкнуться с апноэ из-за того, что лишний вес давит на легкие и бронхи во время сна, пояснил «Газете.Ru» врач анестезиолог-реаниматолог Сергей Симбирцев.
«Если днем это еще как-то контролируется, то ночью уже нет. Из-за отсутствия контроля при проблеме с бронхами и легкими, конечно, тоже будет тяжелее дышаться. Для коронавируса это тоже справедливо, так как он поражает легкие», — рассуждает медик.
Пациентам, которые подозревают у себя синдром обструктивного апноэ сна, прежде всего необходимо обратить внимание на наличие храпа. Если храп есть, то надо срочно идти к врачу, убежден Полуэктов. «Храп почти всегда сопровождает остановки дыхания», — подчеркнул медик.
Ни в коем случае нельзя решать проблему храпа употреблением снотворного, предупредил в беседе с «Газетой.Ru» заведующий отделением анестезиологии ГКБ имени А.К. Ерамишанцева Артем Луговой. Дело в том, что такие лекарства угнетают не только центральную нервную систему, но и дыхательный центр.
«Останавливается дыхание, падает в крови кислород, органы начинают голодать. Снотворные препараты должны приниматься не бесконтрольно. Кому-то они показаны, но опять же с назначенной врачом дозировкой и кратностью приема», — уточнил эксперт.
По мнению медиков, прежде чем принимать препараты или начинать лечение, необходимо пройти специальное исследование сна. «В ходе этого исследования пациенту дают прибор, записывающий показатели дыхания, с которым он спит. Аппарат фиксирует, есть ли у человека перерывы в дыхании на фоне храпа или нет», — объяснил Полуэктов.
Затем по совету врача можно прибегать к разным способом лечения или профилактики остановки дыхания — например, к смене позы сна. Так, пациентам с COVID-19 эксперты рекомендуют спать на животе.
«Так меньше сдавливаются легкие и лучше проходит воздух. Людям, у которых также есть хроническая сердечная недостаточность или синдром Пиквика (крайняя степень ожирения с затруднение дыхания — «Газета.Ru), рекомендуют приподнять изголовье кровати, чтобы было легче дышать», — заключил врач анестезиолог-реаниматолог Симбирцев.
Российский врач, иммунолог-аллерголог Владимир Болибок сообщил, что нужно настороженно относиться к таким симптомам коронавируса, как одышка. Особенно если она наблюдается в сочетании с тахикардией. Об этом сообщает «Лента.ру».
«Если человек без температуры имеет учащенный ритм сердца и одышку, то это говорит о том, что нужно бить тревогу, вызывать врача, делать КТ [компьютерную томографию] легких», — отметил Болибок.
Чтобы определить частоту дыхания, необходимо сесть и спокойно дышать. У здорового человека она должна составлять от 16 до 20 вдохов в минуту. «Если дыхание учащается, это говорит о том, что развивается дыхательная недостаточность», — пояснил врач. При этом он обратил внимание, что если у человека повышается температура, ему труднее дышать.
Эксперты оценили заявление о сроках заразности пациентов с коронавирусом
Ранее в ноябре вирусолог, профессор НИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи Анатолий Альтштейн назвал основные симптомы COVID-19: температура, кашель, боль в горле, потеря обоняния и вкуса. Позднее заместитель директора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Наталья Пшеничная сообщила, что еще одним признаком болезни может являться заложенность ушей. Она привела данные исследования в Турции, согласно которым из 172 пациентов с коронавирусной инфекцией 31 (18%) пожаловался на заложенность ушей.
Появление трудностей с дыханием, или одышка — довольно распространенный симптом, который может возникать у здоровых людей, например, после физической нагрузки. Однако если проблема появляется в покое, в положении лежа, она может быть вызвана рядом заболеваний, в том числе и серьезных. Почему тяжело дышать лежа? Причин тому может быть много.
Например, одышка может возникать при редкой наследственной патологии — болезни Помпе. Болезнь Помпе относится к так называемым болезням накопления. При этом заболевании из-за генной мутации возникает дефицит фермента кислой глюкозидазы, которая расщепляет гликоген. Он накапливается, и развивается прогрессирующая мышечная слабость.
Обычно сначала возникает слабость мышц ног, постепенно поражаются мышцы рук, мышцы, участвующие в процессе дыхания, что и приводит к появлению одышки1,2. Болезнь Помпе возникает редко и относится к орфанным заболеваниям. Гораздо чаще одышка в положении лежа обусловлена другими патологиями. Какие заболевания могут быть ее причиной и что делать в таких случаях?
Одышка лежа на спине, или ортопноэ, возникает из-за повышения давления в кровеносных сосудах легких. В положении лежа кровь течет от нижних конечностей к сердцу, а затем к легким. У здоровых людей это распределение крови не вызывает каких-либо затруднений. А вот при ряде заболеваний способность сердца выкачивать лишнюю кровь от сердца может снижаться. В результате кровь скапливается в малом круге кровообращения, проходящем через легкие3.
Повышение давления крови в легочной артерии может способствовать выделению жидкости в альвеолы и развитию отека легких. Это еще более затрудняет дыхание лежа3.
Ортопноэ — не заболевание, а симптом, возникающий только в горизонтальном положении. Приступ может развиваться ночью, когда человек просыпается из-за нехватки воздуха. Это явление называют ночной пароксизмальной (внезапной) одышкой. В положении сидя или полулежа дыхание, как правило, облегчается или полностью нормализуется3.
Одышка лежа может возникать при различных расстройствах, прежде всего при заболеваниях легких. Предрасполагающими факторами служат нарушения вентиляции и газообмена в легких и изменение их кровообращения4. Рассмотрим одни из самых распространенных причин.
Хроническая обструктивная болезнь легких (ХОБЛ) — распространенное заболевание, при котором развивается воспаление в дыхательных путях, нередко сопровождаемое инфекционным процессом. Из-за сужения или полной блокады дыхательных путей и потери эластической силы легких воздушный поток ограничивается. Появляется постоянная одышка, в том числе в горизонтальном положении, которая со временем становится все сильнее. Наряду с ней возникает хронический влажный кашель5.
Отек легких — состояние, возникающее при быстром перемещении плазмы из капилляров легких в альвеолы. Оно может развиваться на фоне заболеваний сердца — нарушении ритма, артериальной гипертензии, сердечной недостаточности и других патологий. При отеке легких появляется нехватка воздуха, ортопноэ, беспокойство, часто – кашель с кровавой мокротой, бледность. Больному необходима немедленная медицинская помощь6.
Ортопноэ может свидетельствовать и о ряде других заболеваний, в первую очередь — поражении сердца и сосудов. «Сердечная» одышка развивается на фоне нарушения оттока крови из легочного круга кровообращения и недостаточности левого желудочка вследствие поражения сердечной мышцы (миокарда), клапанов сердца и/или коронарных сосудов4.
Распространенной причиной ортопноэ является сердечная недостаточность. Это синдром, который развивается в результате различных заболеваний сердечно-сосудистой системы, связанных со снижением насосной функции сердца. При этом сердце не в состоянии перекачивать столько крови, сколько необходимо организму для правильной работы всех органов и систем. Кровь может накапливаться (застаиваться) в венах, легких и других тканях, и нагрузка на сердце становится еще выше7.
Сердечная недостаточность может протекать на протяжении многих лет бессимптомно. По мере того как заболевание прогрессирует, появляются признаки болезни. Самые распространенные — одышка, в том числе и в положении лежа, сердцебиение, быстрая утомляемость, дискомфорт в груди7.
Кроме того, ортопноэ может развиваться при3,8:
А вот остеохондроз может вызывать одышку при нагрузках и в вертикальном положении, что связано с поражением грудного отдела позвоночника9.
Если становится трудно дышать лежа, это тревожный симптом, и затягивать с консультацией врача нельзя. Чтобы вовремя диагностировать заболевание и начать лечение, важно как можно раньше обратиться к специалисту-пульмонологу, кардиологу или терапевту. Врач проводит обследование и при необходимости направляет к другим узким специалистам. На основании диагностических данных составляется схема лечения.
GZEA.PD.18.09.0435q
Чувство нехватки воздуха (диспноэ) — самый частый и наиболее тревожный для больных и их близких симптом БАС. Это переживание дискомфорта при дыхании складывается из различных ощущений, описываемых как скованность грудной клетки, потребность в глубоком вдохе, появление учащенного и/или поверхностного дыхания.
Диспноэ может возникать в виде приступов, начинающихся спонтанно или провоцируемых нагрузкой, поперхиванием, сильными эмоциями и может быть постоянным симптомом. Чувство нехватки воздуха существенно влияет на самочувствие: больные обычно сильно страдают как от самого ощущения нехватки воздуха, так и от страха, что они задохнутся — особенно, если в жизни больного был эпизод удушья.
Механизм возникновения диспноэ до конца не ясен. Одна из теорий утверждает, что оно вызывается несоответствием между тем, какую комплексную информацию получает головной мозг о газовом составе крови, работе дыхательных мышц, движениях грудной клетки и тем, что он «ожидает» получить. С другой стороны, в ряде исследований показано, что диспноэ не всегда напрямую связано с механизмами дыхательной недостаточности: оно может возникать при нормальных значениях кислорода и углекислого газа (например, у больного на ИВЛ) и, наоборот, его может не быть при длительной гипоксии и гиперкапнии, несмотря на объективно учащенное дыхание и усиленную работу мышц. Последнее говорит о том, что головной мозг человека способен приспосабливаться к проявлениям дыхательной недостаточности.
Важнейшую роль в развитии диспноэ играют эмоции.
Даже здоровые люди, когда испытывают панику, ощущают чувство нехватки воздуха.
У больных с дыхательной недостаточностью диспноэ и паника (или тревога) очень взаимосвязаны: диспноэ, особенно острое — удушье, провоцирует панику, паника в свою очередь усиливает диспноэ. Диспноэ выражено сильнее, когда возникает неожиданно, развивается быстро, в неподходящей ситуации или воспринимается больным как опасное для его жизни. Также диспноэ более выражено у больных, уже испытывавших его ранее.
При БАС существует три принципиальных подхода к устранению диспноэ:
Респираторная поддержка в виде неинвазивной вентиляции легких (НИВЛ) является эффективным способом смягчения симптомов дыхательной недостаточности, в том числе диспноэ.
Узнайте больше в материале «Неинвазивная вентиляция легких при БАС»
Лекарственная поддержка направлена на то, чтобы устранить или уменьшить субъективное переживание за счет воздействия на рецепторы, участвующие в механизме развития диспноэ.
Опиоиды. Самым эффективным препаратом для смягчения диспноэ является морфин — лекарство, в основном использующееся при сильной боли. Многие исследования показали, что морфин эффективно снимает диспноэ в более низких дозах, чем нужны обычно для обезболивания. Он может применяться длительно и при правильном использовании под наблюдением врача никогда не приводит к угнетению дыхания и более ранней смерти. В России морфин разрешен к использованию только при боли и кашле, что делает невозможным его получение для лечения диспноэ. Однако больные, которые используют его от боли, могут также получить пользу от его дополнительного эффекта — действия на чувство сильной нехватки воздуха.
Бензодиазепины. Во многих странах мира для устранения или предупреждения диспноэ с успехом используют препараты из группы бензодиазепинов — лоразепам, диазепам. Механизм их действия при чувстве нехватки воздуха до конца не ясен, но большая часть этого действия обусловлена противотревожным эффектом — тем же самым, благодаря которому они способны снимать панические атаки и приступы тревоги. Между тем их влияние на диспноэ было показано и в отсутствие паники или тревоги.
Самая распространенная в мире практика — использование лоразепама (в дозе от 0,5 до 2,5 мг, назначенной врачом) при возникновении диспноэ или удушья, в том числе при поперхивании пищей или слюной, а также профилактически перед мероприятиями, привычно вызывающими усиление диспноэ (прием пищи, отдых от неинвазивной вентиляции легких, гигиенические процедуры, прогулки, общение). Время действия лоразепама — 4−6 часов, обычно его принимают до 4−6 раз в сутки. В больших исследованиях было показано, что несмотря на способность бензодиазепинов уменьшать одышку (частоту дыхания), при назначении в правильных дозах они никогда не приводят к снижению содержания кислорода или повышению содержания углекислого газа. Также было доказано, что применение бензодиазепинов под контролем врача не приводит к преждевременной смерти от угнетения дыхания.
Среди побочных эффектов лоразепама — сонливость и головокружение. Чаще всего после нескольких приемов эти побочные эффекты проходят, если же нет, то обычно возможно путем уменьшения дозы устранить этот эффект, сохранив влияние на диспноэ.
Бензодиазепины относятся к тем препаратам, прием которых нельзя прекращать резко. Если они использовались более 5 дней, то снижение дозы или отмена должны проводиться постепенно — по 30% каждые 2−3 дня, по назначению врача. В России лоразепам и другие бензодиазепины продаются только по рецепту врача (например, невролога).
Лоразепам и морфин рекомендованы Европейской федерацией неврологов для устранения симптомов одышки при БАС, а также используются для лечения диспноэ при других заболеваниях, сопровождающихся дыхательной недостаточностью.
Узнайте больше в материале «Медикаментозные способы купирование одышки при БАС»
Кислород. Часто больным при жалобах на одышку рекомендуют использовать кислород, но при БАС его использование опасно и является медицинской ошибкой. При «классической» дыхательной недостаточности, с которой привыкли иметь дело врачи, страдает легочная ткань и процесс газообмена, тогда как при БАС легкие здоровы, а нехватка кислорода возникает из-за слабости мыщц. Развивающаяся дыхательная недостаточность при БАС имеет свои особенности, и поэтому использование кислорода может привести к коме и остановке дыхания.
Нелекарственная поддержка включает в себя множество физических и психологических методов, о которых не говорится подробно в данном материале. Помимо сложных, требующих специализированной помощи подходов таких, как эриксоновский гипноз или музыкальная терапия существуют простые методы, которые может использовать каждый. Например, доказано, что воздействие на рецепторы кожи лица способно сильно уменьшить ощущения нехватки воздуха — для этого можно использовать веер или вентилятор.
Все описанные подходы ни в коей мере не противоречат друг другу, а могут использоваться одновременно в соотношении, которое зависит от предпочтений больного и принятых им решений. Распространенной схемой является использование НИВЛ в ночное время, а лекарственной терапии и других методов — в течение дня. Комплексный контроль диспноэ придает больным и их близким уверенность и спокойствие, уменьшает страх удушья, за счет чего снижается и реальный риск его развития. В странах, где широко применяются лекарственные и нелекарственные методы лечения диспноэ, было выявлено, что 90% больных БАС уходят из жизни спокойно и без страданий, на фоне глубокого сна и затем комы. Многие из этих больных не получают препараты в последние часы жизни или получают в низких дозах, но за счет отсутствия тревоги, уверенности в том, что помощь доступна, а также развившегося привыкания к гипоксии они не испытывают удушья, столь пугающего всех больных БАС.
Если у вас есть вопросы или вам нужна поддержка, вы можете обратиться в Службу помощи людям с БАС.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].

Рис. pixabay.com
Понятие акклиматизации охватывает медленную адаптацию организма к климатическим изменениям: температуры и влажности воздуха, часового пояса и атмосферного давления в зависимости от высоты над уровнем моря, происходящее в течение первых дней-недель пребывания в новых условиях окружающей среды.
Акклиматизация состоит в основном из функциональных изменений, а иногда и изменений в строении организма человека. На больших высотах, превышающих 1800-2000 метров над уровнем моря. воздух разрежен, а атмосферное давление ниже, чем на уровне моря. Особенно важно снижение парциального давления кислорода — чем выше человек, тем труднее снабжать клетки необходимым для жизни кислородом, находящимся под все более низким давлением.
Акклиматизация к большой высоте в первую очередь включает адаптацию к более низкому парциальному давлению кислорода во вдыхаемом воздухе. Слишком быстрый подъем на высоте более 2500 м над уровнем моря почти всегда означает горную болезнь. Однако при наличии достаточного времени для адаптации большинство людей могут приспособиться к высоте 5000-5500 м, что эквивалентно подножию горы Эверест. Когда организм не получает достаточного количества кислорода, он вынужден приспосабливаться к этой ситуации.Человек начинает дышать быстрее и глубже. Производство эритроцитов увеличивается, но это требует времени. Постепенное, медленное увеличение роста не должно вызывать никаких проблем со здоровьем. С другой стороны, слишком быстрое восхождение грозит развитием заболеваний, связанных с высотой, в частности острой горной болезни ( острая горная болезнь - АГН) и высокогорного отека мозга .
Альпийский климат простирается выше 1800 метров над уровнем моря.р.м.. Подобный суровый высокогорный климат встречается во всех горах мира и в некоторых высокогорных районах (напр., Абиссинское нагорье, Тибетское нагорье). Широта мало влияет на условия в высокогорье.
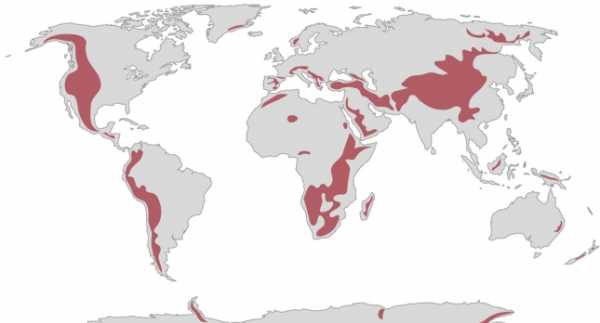
Рис. 1. альпийских района мира
Высокогорный климат характеризуется низким атмосферным давлением, понижающимся с высотой в среднем на 11,5 гПа на каждые 100 м высоты, интенсивной солнечной радиацией из-за более тонкого слоя атмосферы, проливными дождями или снегопадами, сильными ветрами и более низкая температура, которая понижается в среднем на 0,6 °С на каждые 100 м высоты.Для высокогорного климата характерны большие суточные колебания температуры со значительным понижением температуры ночью. Благодаря изменениям температуры и давления, пропорциональным высоте, система климата и растительности имеет многоярусный характер. От высоты 1800 м до высоты 2100 м над уровнем моря есть альпийские луга. Выше этой высоты нет условий для развития растений. С высоты 2100 м над уровнем моря до 3600 м над уровнем моря выше 3600 м над уровнем моря встречаются голые скалы, т. е. скалы. как правило, бывают вечные снега и морозы.
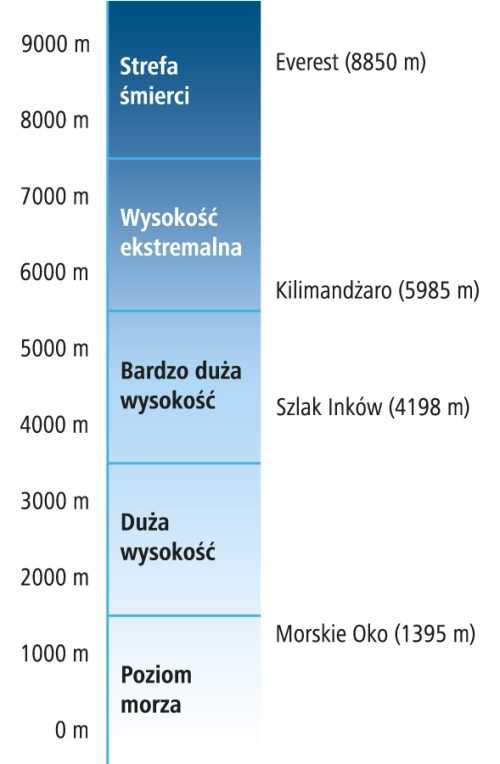
Рис. 2. Многоэтажная система высотных жилых помещений
Человек может нормально функционировать только в узком диапазоне парциального давления кислорода. В связи с постоянно происходящими жизненными процессами снабжение клеток кислородом должно продолжаться все время. Как слишком высокое, так и слишком низкое парциальное давление кислорода (рассчитываемое как произведение атмосферного давления и концентрации кислорода во вдыхаемом воздухе) смертельно опасны. Однако у организма есть механизмы адаптации к пониженному парциальному давлению кислорода на больших высотах. Важнейшие механизмы - учащение дыхания, повышение концентрации гемоглобина, основного белка-переносчика кислорода в крови, и сдвиг кривой диссоциации (донорство кислорода оксигенированным гемоглобином) в сторону более легкого соединения с кислородом в легких , что достигается за счет снижения концентрации 2,3-дифосфоглицерата (2,3-ДФГ) в эритроцитах.
Акклиматизация к большой высоте – это процесс медленной, постепенной адаптации организма к пониженному парциальному давлению кислорода. Разные люди акклиматизируются с разной скоростью, поэтому нет единого правила, применимого ко всем. Общие правила, помогающие в правильной акклиматизации, таковы: после превышения 3000 м над уровнем моря. высоты набирать постепенно, каждую последующую ночь ночуя на высоте не более 300 м над высотой предыдущей ночевки.Днем вы можете подняться высоко, а ночью опуститься ниже. Альпинисты называли это правилом: «высоко лезь — низко спи». Если после слишком высокого подъема нет возможности спуститься, следует сделать один день отдыха, чтобы организм успел акклиматизироваться.
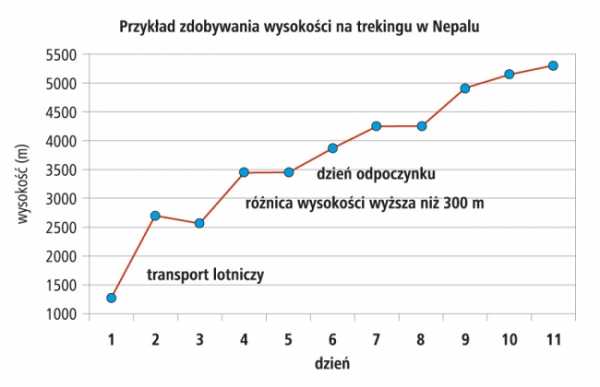
Рисунок 3. Пример восхождения на вершины Непала
Горная болезнь, также известная как высотная болезнь (AMS), может возникнуть при резком падении парциального давления кислорода без возможности адаптации.Затем организму не хватает кислорода и развиваются симптомы горной болезни. У особо чувствительных людей симптомы горной болезни могут появиться на высоте более двух тысяч метров, то есть в самых высоких частях польских Татр. В Альпах, где пики достигают 4000 метров, резкое увеличение высоты, например, по канатной дороге до высоты почти 4000 метров. вызывает у некоторых людей одышку и слабость — первые симптомы горной болезни. Аналогичное явление происходит в Андах и Тибете (железные и автомобильные дороги на высоте более 3900 м).Например, столица Боливии — Ла-Пас — расположена на высоте 3500 метров над уровнем моря. и поэтому некоторые путешественники чувствуют одышку после приземления в этом городе. Многие крупные города (Аддис-Абеба — 2400 м, Мексика — 2300 м, Куско — 3300 м, Лхаса в Тибете — 3600 м, Потоси в Боливии — 4090 м) и туристические маршруты (Непал, Грузия, Тибет) расположены на большой высоте. над уровнем моря (для сравнения, самый высокогорный город Польши — Закопане — 750-1126 м над уровнем моря). Местные жители приспособлены к жизни и физической работе в условиях пониженного парциального давления кислорода, а выходцы из более низких районов иногда плохо себя чувствуют и болеют.Скорость подъема важна. Быстрые изменения особенно опасны, например, прибытие в город, расположенный на высоте более 2500 м над уровнем моря. Аккуратное восхождение на высоту в течение нескольких дней позволяет постепенно адаптироваться.
Точные причины горной болезни неизвестны. Существенную роль играет развитие отека легких, также может иметь значение образование пузырьков азота в сосудах. Горная болезнь может быть легкой или тяжелой. Симптомы начинаются через 2-4 дня после достижения высоты над уровнем моря.При легкой форме горной болезни преобладают сонливость, отсутствие аппетита, головные боли, тошнота, чувство распирания в груди, может появиться понос. При тяжелой горной болезни эти легкие симптомы могут привести к серьезным нарушениям, таким как отек легких или отек головного мозга. Особенностью отека легких является кашель и выделение пенистой мокроты. Больной обычно встревожен, потлив, имеет выраженную одышку и цианоз. При развитии отека мозга возникают головные боли, нарушения равновесия, психические расстройства, сужение и постепенная потеря сознания, затем больной впадает в кому. Тяжелая горная болезнь может привести к летальному исходу. Лечение тяжелой горной болезни заключается в подаче кислорода и скорейшей транспортировке больного (автомобилем, на носилках) на высоту ниже не менее чем на 1000-1500 м. Затем отек легких обычно спадает. Отек головного мозга может длиться дольше, и сознание может вернуться только через неделю. Люди в разной степени подвержены горной болезни. Возраст и физическое состояние, по-видимому, мало влияют на восприимчивость к горной болезни.Заболевания крови, сердечно-сосудистые и респираторные заболевания повышают риск горной болезни и являются противопоказанием для похода в высокогорье. Профилактика горной болезни заключается в постепенной акклиматизации к дыханию разреженным воздухом с низким содержанием кислорода.
Высотный отек головного мозга (HACE ) представляет собой опасное для жизни состояние, связанное с увеличением объема головного мозга в узких пространствах черепа.К наиболее важным симптомам высокогорного отека головного мозга относятся: головная боль (очень часто встречается в условиях высокогорья, особенно у лиц, склонных к головным болям, и страдающих мигренью), нарушение равновесия и координации, изменение настроения.
Научитесь распознавать симптомы высотного отека мозга и инсульта, чтобы снизить риск высотной болезни.Перед походом в высокие горы нужно подготовить аптечку и морально подготовить себя к перепадам настроения («плохие дни»). Кроме того, следует избегать факторов, провоцирующих обезвоживание и истощение, в том числе алкоголя. При появлении симптомов горной болезни немедленно спуститесь на меньшую высоту и обратитесь за медицинской помощью.
.90,000 Одышка - Симптомы - mp.plОдышка — это субъективное ощущение нехватки воздуха, затрудненного дыхания или одышки.
Зависит от ряда сосуществующих физиологических, экологических, психологических и социальных факторов. У здоровых людей одышка может появляться при интенсивных физических нагрузках, а у больных возникает при небольших усилиях или в покое. Часто сопровождается тревогой.
Тяжесть одышки можно оценить с помощью различных шкал, напримерпо шкале Modified Medical Research Council (mMRC).
| Шкала mMRC | |
|---|---|
| 0 | одышка возникает только при больших физических нагрузках |
| 1 | одышка возникает при быстрой ходьбе по ровной местности или подъеме на небольшой холм |
| 2 | из-за одышки больной ходит медленнее сверстников или, идя в своем темпе по ровной местности, вынужден останавливаться, чтобы перевести дух |
| 3 | после ходьбы около 100 м или после нескольких минут ходьбы по ровной поверхности пациент должен остановиться, чтобы перевести дух |
| 4 | одышка мешает больному выйти из дома или возникает при одевании или раздевании |
Классификация одышки:
Одышка может вызывать большинство заболеваний легких, сердечных заболеваний и некоторых других заболеваний органов или отравлений.
Причины пароксизмальной одышки включают:
Причины хронической одышки включают:
Классификация одышки в зависимости от механизма ее образования (при многих заболеваниях одышка является следствием различных механизмов):
Одышка редко возникает без других симптомов заболевания легких.У больных бронхиальной астмой приступы удушья часто сопровождаются кашлем, иногда выслушиваются хрипы при дыхании, чувство стеснения в груди. Бронхит и пневмония обычно сопровождаются лихорадкой и кашлем с гнойной (желтой или зеленой) мокротой. Больные бронхоэктазами обычно отхаркивают много гнойного отделяемого. При многих интерстициальных заболеваниях легких одышка сопровождается сухим кашлем. Легочная эмболия проявляется быстрой одышкой, часто сопровождаемой болью в груди и кровохарканьем.Когда причиной внезапной одышки является сердечный приступ, больные обычно жалуются на сильную боль за грудиной или на передней поверхности грудной клетки, которая может иррадиировать в левую руку, левое плечо, между лопатками или в нижнюю челюсть.
Одышка в большинстве случаев требует медицинской помощи. Если одышка настолько сильная, что трудно говорить, или сопровождается болью в груди, кровохарканьем или выраженной слабостью, следует срочно вызвать скорую помощь.
.Недостаток сна может определять как недостаточное количество времени сна в сутки, так и неудовлетворительное его качество. Такие состояния сказываются не только на самочувствии, вызывая недосыпание и менее эффективное функционирование. Значение сна для организма гораздо шире. Он лежит в основе многочисленных физиологических процессов, влияющих на метаболический баланс, иммунитет, регенерацию клеток и работу нервной системы.По этой причине недостаток сна косвенно способствует разбалансировке процессов, происходящих в организме человека.
Примером вреда депривации сна может быть снижение регенеративной способности клеток. В результате этого организм медленнее восстанавливается в случае повреждения тканей, воспаления или инфекции. Любой может также увидеть влияние лишения сна на повседневную работу мозга — замедление ассоциаций, проблемы с концентрацией внимания и памятью и депрессивное настроение.
Во время конференции «Полька в Европе» доктор медицинских наук, доктор медицинских наук Михал Михалик отметил, что сон необходим для нормального функционирования, и все его нарушения повышают риск развития серьезных заболеваний.
Поддержка снавключает в себя: мелисса, овес, боярышник, лаванда, хмель. Готовую смесь этих трав вы найдете в ЗДОРОВОМ СНЕ - травяной чай, два пакетика которого нужно заварить и выпить перед сном. Если вы постоянно гуляете без сна, испытываете стресс и истощение, попробуйте RestMe Health Labs - при проблемах со сном, т.е. биологически активную добавку, регулирующую циркадный ритм и качество сна.
Дефицит сна может быть результатом образа жизни и переутомления. Профессионально активные люди, выполняющие много заказов, работающие на нескольких работах или работающие по медицинским специальностям, часто спят слишком мало. Кроме того, совмещение работы и личной жизни может потребовать сознательного жертвования сном ради обязанностей или развлечений. Ведение образа жизни с ограничением сна в течение длительного времени негативно сказывается на здоровье.Иногда отсутствие отдыха или некачественный сон также являются результатом не зависящих от нас факторов.
Наиболее распространенным нарушением сна является бессонница, представляющая собой общее ухудшение качества сна, проблемы с засыпанием, слишком раннее пробуждение, отсутствие непрерывности сна в течение ночи. К причинам бессонницы относятся:
Необходимо устранить негативные факторы, влияющие на нарушения сна. Дополнение может быть подходящим решением. Натуральные и веганские добавки для сна доступны на рынке Медонет. Хороший ночной сон поможет повысить эффективность и уровень энергии в течение дня. Попробуйте, например, сироп для сна Гербапол с мелиссой. Мы также рекомендуем Мелатонин - пищевую добавку YANGO.
Люди, страдающие недосыпанием, могут страдать от различных заболеваний, независимо от причин недосыпания или снижения качества сна.Даже единичные случаи недосыпа ночью или задержки сна более чем на сутки вызывают временные симптомы. К ним относятся:
Лишение сна не только затрудняет нормальное функционирование организма в краткосрочной перспективе, но и имеет долгосрочные последствия.В результате нарушений и недосыпания повышается риск развития многих хронических заболеваний. Уровень смертности пациентов, страдающих от хронических проблем со сном, также увеличивается. Эта взаимосвязь между сном и здоровьем тела является результатом многогранной связи с проблемами питания и психосоматическими заболеваниями.
Недостаток сна может вызвать различные недомогания и болезни, в том числе:
Недостаток сна увеличивает риск преждевременной смерти у тех, кто борется с этой проблемой, которая может быть вызвана сердечно-сосудистыми заболеваниями.
Звукозапись, которая поможет вам заснуть, — это безопасный способ помочь при нарушениях сна. Это полностью безопасный метод, не требующий применения фармакологических средств. Из рекомендуемых при бессоннице записей вы можете использовать приложение Mindy, которое предлагает саундтреки, которые помогут вам успокоиться и помочь вам заснуть.
Проблемы со сном легче обнаружить, когда они бодрствуют и пациент осознает, что не высыпается ночью. Менее очевидным может быть неадекватное качество сна в результате проблем с дыханием. Обструктивное апноэ сна особенно вредно для здоровья. Это состояние, при котором у пациента возникают повторяющиеся эпизоды нарушения потока воздуха через дыхательные пути в течение ночи.Это означает, что даже несколько раз в час он перестает дышать примерно на 10 секунд.
Как вспоминает доктор Михалик, примерно 7-8 процентов. храпящие люди страдают обструктивным апноэ сна. Больных ночью сопровождают такие дополнительные симптомы, как затрудненное засыпание, одышка сразу после пробуждения, повышенная потливость или сердцебиение. Следствием ночного апноэ также являются такие недомогания, как головные боли, ухудшение концентрации внимания, депрессия или пересыхание слизистой.
Проблемы с бессонницей не следует воспринимать легкомысленно, особенно если они сопровождаются вышеуказанными симптомами. Диагностика причин нарушений сна возможна благодаря ЛОР-обследованиям. Большинство структурных аномалий носа (например, искривленная перегородка носа) и глотки (гипертрофия миндалин или мягкого неба) можно успешно лечить, устраняя причину нарушения воздушного потока и, следовательно, бессонницы.
Источники : Конференция "Полька в Европе", PAP
Дополнительная библиография :
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Вам нужна консультация врача или электронный рецепт? Зайдите на сайт halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома .
90 120Сон - Деятельность, которая занимает около 1/3 всей вашей жизни. Что именно? Наличие сна настолько естественно для нас, что вряд ли он присутствует...
Медонет.plКаждый день наш разум подвергается стрессу и проблемам со сном.Это может заставить вас чувствовать себя подавленным и менее защищенным. Так же, как мы заботимся о своем здоровье...
Недостаток сна влияет не только на уровень вашей энергии.Хроническая бессонница может привести к серьезным последствиям для здоровья. Вы должны придерживаться ...
Сандра КобушевскаБессонница стала обычным явлением и одной из бед современности. Это еще одна болезнь цивилизации, которую уже называют эпидемией. За последние сто лет...
Ассоциация журналистов за здоровьеНарушение сна — серьезная проблема, от которой страдает все большая часть населения.Они влияют на повседневную деятельность, действительно снижают качество жизни и ...
Ученые говорят, что все мы видим сны, но не все помнят эти сны. Мы объясняем, почему это так, и есть много причин. Мы также советуем, что ...
Полезен ли сон для нашего здоровья? В целом да, хотя стоит знать, что здесь важны детали. Не только...
чрезвычайно важен для состояния системы кровообращенияВ Интернете уже несколько дней ходит видео, на котором президент США Джо Байден якобы засыпает во время очень важной встречи. Неужели Байден...
Беата МихаликПосле 40 лет мы начинаем спать все короче и короче, поэтому сон не так восстанавливает и не всегда дает интеллектуальную подпитку.Это эффект старения...
ПАПНе нужно никому напоминать о необходимости увлажнения организма. Даже незначительное обезвоживание негативно влияет на наше функционирование, это может быть даже ...
Беата МихаликКак человек, страдающий астмой в течение многих лет, я прекрасно знаю, что симптомы заболевания могут быть вызваны различными факторами, такими как сезонные изменения, аллергия, определенные физические нагрузки и, возможно, самое удивительное, сильные эмоции.
Многие люди сообщают об обострении астмы из-за сильных эмоций. Сильные эмоции могут повлиять на то, как мы дышим, что, в свою очередь, может усугубить симптомы астмы.
Основываясь на собственном опыте, я узнал, что следующие эмоции могут влиять на мою астму.
Недавно я наткнулся на мем, который гласит: «Если он может заставить вас смеяться так много, что в конце концов у него случится приступ астмы, вы можете быть уверены, что он будет правильным человеком на всю оставшуюся жизнь». Мне повезло (потому что мой партнер может рассмешить меня, а не потому, что у меня астма), и я точно знаю, каково это. Я всегда смеюсь дольше всех, когда происходит что-то смешное.Много раз я смеялся так сильно, что это переходило в кашель и хрипы. В моем случае это часто означает, что шутка была отличной!
Смех с друзьями — одно из моих любимых средств от стресса, которое я использую очень часто. В то же время смех также является хорошим индикатором того, насколько эффективно моя астма контролируется в любой момент времени. В дни, когда я слышу свист при дыхании, смех быстро превращается в протяжный пронзительный свист. Я научился жить со своим свистящим смехом - это часто повод для дополнительного смеха, потому что это действительно уникальный звук.Но это также сигнал о том, что моя астма не так хорошо контролируется, как должна быть, и что могут потребоваться дополнительные меры предосторожности.
Я всегда был чувствительным и эмоциональным человеком. Когда дело доходит до выражения моих эмоций, у меня есть сердце в руке, и я часто очень сильно отождествляю себя с различными ситуациями и людьми, с которыми они связаны.
Моя бабушка была одним из тех, с кем мне больше всего нравилось проводить время. Она была мудрой и интеллигентной женщиной с блестящим мышлением и прекрасным чувством юмора.Она была хорошей и заботливой, несмотря на то, что последние 10 лет страдала слабоумием. Даже когда она потеряла память и не могла говорить, все равно было очень приятно быть с ней. Я всегда чувствовал себя в безопасности, когда приходил к ней. Это было настоящее убежище от всех переживаемых мною переживаний и стрессов.
Когда пришло ее время, я понял, что теряю того, кого любил безусловной любовью.
Мы устроили для бабушки настоящее ирландское бдение: провели с ней всю ночь, и сотни гостей пришли к ней домой, чтобы выразить соболезнование и поделиться с нами своими воспоминаниями о Бриге.Каждый член семьи по очереди входил в ее комнату, чтобы попрощаться в последний раз. Когда подошла моя очередь, мне не хотелось выходить из комнаты. Мне было так тяжело с ней расставаться.
Я был настолько переполнен эмоциями, что не мог контролировать свое дыхание. Я задохнулся и поймал быстрые и короткие глотки воздуха. Я даже не заметила, что приближается приступ астмы. Когда я начал кашлять и не мог отдышаться, мама дала мне ингалятор для облегчения боли. Папа вывел меня из дома и все время был со мной, инструктируя меня дышать медленно и глубоко, пока я не почувствовала, что снова контролирую свое дыхание.Я не мог поверить, что от плача становится так трудно дышать. Это был еще один опыт, который позволил мне узнать больше о ситуациях, в которых я могу ожидать приступа астмы. Я еще раз убедился, что всегда стоит быть готовым.
Стресс и астма — очень неверная комбинация. В моем случае стресс может вызывать обострения астмы, а обострения астмы вызывают дополнительный стресс. У меня всегда была склонность к чрезмерному беспокойству и чрезмерным размышлениям обо всем.Когда у меня слишком много мыслей одновременно или когда я чувствую себя разбитым, все мое тело напрягается. Поэтому в стрессовых ситуациях я чувствую стеснение в груди, кашель и одышку.
Хотя я могу не обращать внимания на тугоподвижность плеч и продолжать делать то, что делаю, симптомы моей астмы требуют немедленных действий. Я должен остановиться и глубоко вдохнуть, потому что у меня нет другого выбора. Я использую ингалятор, когда это необходимо, и даю себе время на восстановление.
Однако я не всегда так реагировал на стеснение в груди и затрудненное дыхание. Когда несколько лет назад моя астма обострилась, я не был морально или эмоционально готов к приступам астмы.
Однажды я сидел дома поздно ночью, у меня была боль в груди и приступы кашля. Я чувствовал, что не могу набрать достаточно воздуха в легкие. Давление и боль в груди усиливались с каждым кашлем. Я принял свой ингалятор, но мои симптомы не исчезли.
Тут я запаниковал.
С каждым кашлем мое дыхание становилось все быстрее и быстрее. Я не думал, что у меня было достаточно времени между кашлями, чтобы задохнуться. У меня была гипервентиляция, мое сердце колотилось, и я был очень напуган. Я обратилась в больницу за неотложной помощью и только там, под наблюдением врачей, мне удалось успокоиться. Врач объяснил, что причиной приступа астмы в основном была паника.
Это воспоминание возвращается ко мне с каждым приступом астмы.Это помогает мне сохранять спокойствие и шаг за шагом предпринимать необходимые шаги. Уверенность в себе и позитивный настрой очень помогли мне справиться с симптомами астмы, которые возникают у меня время от времени.
ПО/ГТВ/20/0186
Если вы страдаете от сухости во рту , вы не исключение. На этот недуг жалуются многие, но правильная гигиена и последовательные действия заставят вас перестать ощущать дискомфорт во рту.
Сухость во рту развивается, когда слюнные железы не производят достаточного количества слюны. Сопровождается неприятным ощущением во рту. Помимо дискомфорта, увеличивается риск возникновения различных проблем с зубами, например.заболевания десен. Как объясняют исследователи из Варшавского медицинского университета , снижение количества слюны, например, в результате приема лекарств, может увеличить риск развития кариеса. Слюна защищает зубы от кислот, содержащихся в пище и напитках, а без этой защиты эмаль подвергается эрозии.
Сухость во рту может развиться в результате многих факторов: приема лекарств, дефицита питательных веществ, стресса и т. д. Ваш стоматолог поможет вам определить причину. Вот 10 простых способов облегчить ваши симптомы.
1. Питьевая вода
Обезвоживание может вызвать сухость во рту, поэтому убедитесь, что вы пьете достаточно жидкости. Обезвоживание не всегда является причиной этого недуга, но помните, что питьевая вода поможет очистить зубы и язык от бактерий в условиях пониженного слюноотделения.
2. Ешьте леденцы без сахара
Как исследователи из Медицинской академииК. Марцинковски в Познани , сосание леденцов без сахара стимулирует секрецию слюны. Избегайте сахаросодержащих продуктов, так как они способствуют разрушению зубов – кроме того, сухость во рту ухудшает течение болезни.
3. Жевательная резинка без сахара
Тебе не нравятся конфеты? Выберите жевательную резинку. По данным исследователей из Медицинского университета г. К. Марцинковски в Познани , жевательная резинка стимулирует слюноотделение. Однако помните, что жевательные резинки не должны содержать сахара.
4. Выбирайте продукты без кофеина
Кофеин сушит рот, поэтому он может усугубить симптомы сухости во рту. Это не означает, что вы должны избегать таких продуктов, как кофе, чай или газированные напитки — просто выбирайте версии без кофеина.
5. Дышите через нос
Дыхание через рот может пересушить рот. Поэтому, чтобы избежать обострения симптомов, попробуйте дышать через нос. Если у вас аллергия или насморк, обратитесь к врачу — устранение этих проблем поможет вам облегчить симптомы сухости во рту.
6. Используйте увлажнитель воздуха
Вдыхание сухого воздуха способствует сухости во рту. Чтобы повысить уровень влажности в помещении, используйте увлажнитель воздуха. Дыхание в более влажных условиях поможет облегчить ваши симптомы, особенно во время сна.
7. Бросить курить
Как поясняется на портале Medonet , курение может нарушать слюноотделение. Если вам, как и многим людям, трудно бросить курить, обратитесь за советом к своему стоматологу.
8. Прополоскать рот жидкостью, не содержащей спирта
Многие жидкости для полоскания рта содержат спирт, который из-за своих свойств может влиять на уровень гидратации полости рта. Используйте безалкогольные лосьоны — они борются с микробами и предотвращают сухую среду, в которой они могут размножаться.
9. Предметы, отпускаемые без рецепта
На рынке представлено множество продуктов для увлажнения полости рта: аэрозоли, жидкости для полоскания рта и зубные пасты, содержащие специальные ингредиенты.Спреи — удобный способ облегчить симптомы — их можно принимать где угодно, а эффект виден уже через секунду. Большинство заменителей слюны можно использовать по мере необходимости или по указанию врача.
10. Принимать витаминные добавки
Как поясняет портал Medonet , витамин С уменьшает сухость во рту, поскольку поддерживает выработку коллагена и оказывает увлажняющее действие. Газета добавляет, что витамины группы В укрепляют иммунитет организма.Спросите у врача о возможности приема препаратов с витаминами группы В, содержащих тиамин, никотиновую кислоту, рибофлавин и пиродксин.
Сухость во рту увеличивает риск возникновения проблем с зубами и деснами. Чистите зубы зубной пастой, содержащей фтор, чтобы предотвратить кариес. Ежедневная чистка зубной нитью полезна всем, но для тех, кто страдает от сухости во рту, она может быть полезной - она увеличивает риск развития заболеваний пародонта , а чистка зубной нитью заменяет естественную циркуляцию слюны в межзубных промежутках и вокруг линии десен.
Сухость во рту – это неприятное заболевание, имеющее множество причин. Ваш стоматолог расскажет вам, как с этим бороться — есть много простых домашних средств для облегчения симптомов.
.19 февраля 2020 г. | Статья 9000 3 Свечи накаливания
DENSO имеют длительный срок службы, но, как и все остальное, постепенно изнашиваются. Как узнать, что свечи накаливания нуждаются в замене? В этой статье мы рассмотрим шесть распространенных признаков того, что свеча накаливания может быть неисправна или повреждена.
Что-то не так: горит индикатор проверки двигателя.
Индикатор двигателя на приборной панели часто является первым признаком того, что что-то не так. Автомобиль следует как можно скорее доставить в мастерскую для надлежащей диагностики и обслуживания. Многие неисправности могут вызвать загорание сигнальной лампы двигателя — вот симптомы, указывающие на неисправность свечи накаливания.
1. Жесткий пуск
Затрудненный запуск двигателя является наиболее распространенным сигналом неисправности свечи накаливания.При низких температурах без исправно работающих свечей накаливания камера сгорания не может достичь температуры, необходимой для воспламенения и запуска двигателя. Если нет проблем с топливом или аккумулятором, проверьте свечи накаливания.
2. Пропуски зажигания
Процесс сгорания в дизельных двигателях требует высокой степени сжатия и впрыска топлива в нужное время и в нужном количестве - это когда дизельное топливо самовоспламеняется.Пропуски зажигания могут быть вызваны проблемами с качеством топлива, компрессией или впрыском.
Тепло в камеру сгорания поступает от давления сжатия и тепла от свечи накаливания. Для возникновения самовозгорания температура в камере сгорания должна быть не менее 232 °С. Если свечи накаливания повреждены, камера не достигнет необходимой температуры.
3. Неравномерный холостой ход
Если одна или несколько свечей накаливания загрязнены или повреждены, двигатель будет труднее запускаться из-за падения температуры, затем он будет работать неравномерно на холостом ходу и выпускать белые выхлопные газы из выхлопной трубы в течение нескольких минут после запуска.Если все свечи накаливания перегорели, проверьте момент впрыска топлива.
4. Повышенный расход топлива
Температура и качество топлива, как правило, оказывают наибольшее влияние на эффективность сгорания, а не на работу свечи накаливания. Однако в некоторых случаях свечи накаливания могут сыграть свою роль.
В зависимости от местного климата в зимние месяцы дизельное топливо можно смешивать со специальными присадками для снижения точки замерзания топлива.Такое топливо, скорее всего, даст меньше энергии, что приведет к увеличению расхода дизельного топлива. Рабочие температуры двигателя должны быть отрегулированы для обеспечения полного сгорания впрыскиваемого топлива. Свечи накаливания помогают обеспечить дополнительное тепло в камере сгорания.
Если требуемая температура не достигается из-за неисправных свечей накаливания, мощность двигателя будет ограничена, и двигателю придется работать больше, чтобы соответствовать требованиям. Это отрицательно скажется на топливной экономичности автомобиля.
Если у вашего автомобиля проявляются симптомы, отличные от перечисленных выше, но расход топлива по-прежнему выше, как можно скорее посетите мастерскую для надлежащей диагностики и обслуживания.
5. Белый дым
Белый дым обычно появляется, когда в камере недостаточно тепла для сжигания топлива. Несгоревшие частицы топлива выходят из выхлопной трубы в виде дыма; обычно сопровождается интенсивным запахом дизельного топлива. Однако в холодную погоду, пока двигатель не прогреется, белый дым из выхлопной трубы не является чем-то необычным.
Поврежденные свечи накаливания или неисправный модуль управления свечами накаливания могут привести к выбросу белых выхлопных газов при запуске двигателя. Есть также много других возможных причин чрезмерного количества белого дыма, включая низкие обороты двигателя, плохую компрессию или воздух в топливной системе. Если белый дым все еще идет после прогрева двигателя, возможно, в двигателе неисправна одна или несколько форсунок, время впрыска замедлено или изношен ТНВД.
6.Черный дым
Черный дым возникает из-за дисбаланса воздушно-топливной смеси - слишком много топлива и недостаточно воздуха. Это означает, что либо в смесь добавляется слишком много топлива, либо поступает недостаточно кислорода для ее сжигания. Поврежденные свечи накаливания могут помешать чувствительному процессу сгорания дизельного топлива, что, в свою очередь, может привести к появлению черного дыма из выхлопной трубы. Это предупреждающий знак о том, что что-то не так со свечами накаливания или другими жизненно важными частями, участвующими в процессе сгорания.
Свечи накаливания DENSO
DENSO уже давно является ведущим брендом в автомобильной промышленности. Сегодня, как крупнейший производитель автозапчастей, мы постоянно инвестируем в исследования и разработки, чтобы поддерживать лучших мировых производителей автомобилей в создании еще более экономичных и надежных автомобилей.
Программа свечей накаливания DENSO Aftermarket доступна на вторичном рынке. отличные пусковые характеристики и длительный повторный нагрев.Программа охватывает все современные технологии свечей накаливания, включая свечи с одним нагревательным элементом, с двумя нагревательными элементами, расширенным повторным нагревом, керамическим и быстрым предварительным нагревом.
Узнать больше
Назад к обзору .90 000 свойств, дефицит йода, диагностика. Факты и мифы о йодеЗачем нужен йод и зачем следить за уровнем этого элемента в организме? Каковы последствия дефицита йода и каковы симптомы избытка йода? Вот некоторые из самых популярных фактов и мифов о йоде.
По данным ВОЗ (Всемирной организации здравоохранения) , дефицит йода может затронуть более 2 миллиардов человек во всем мире, в том числе 300 миллионов детей . Йод является микроэлементом и выполняет множество важных функций в организме.Он в основном поглощается щитовидной железой, примерно на 75%.
Йод необходим для производства гормонов щитовидной железы - тироксина Т4 и трийодтиронина Т3, а также косвенно для правильного функционирования всего организма. Гормоны щитовидной железы соответствуют для синтеза белка, ферментативной активности, влияют на метаболизм. Кроме того, они необходимы для правильного развития и роста скелетной и нервной систем у младенцев и во время внутриутробного развития. Кроме того, подтвержден защитный эффект йода при воспалительных и неопластических процессах.
Многие из нас ограничивают потребление соли хотя бы из-за диетических тенденций, а чем меньше йодированной соли, тем меньше йода. С другой стороны, производители соли не всегда обогащают свой продукт достаточным количеством этого элемента. Следует также иметь в виду, что йод в соли нестабилен .В зависимости от используемого йодида и способа хранения йод может испаряться.
Этот элемент не хранится в организме , как например железо в виде ферритина. Йод должен поступать с пищей, а также он может всасываться из воздуха, особенно над океанами, через кожу и органы дыхания.
При недостатке йода в организме уровень ТТГ остается повышенным, что приводит к увеличению щитовидной железы. Затем область шеи опухает и увеличивается, и организм пытается захватить как можно больше йода, чтобы иметь возможность производить гормоны Т4 и Т3.
Наиболее важными последствиями дефицита йода являются нарушения правильного функционирования щитовидной железы и выработки ее гормонов. Последствия могут включать узлы щитовидной железы, зоб и гипотиреоз (увеличение веса, чувство холода, сухость кожи, усталость, нарушение концентрации).
Йод в питании беременных женщин имеет особое значение , важен для правильного развития плода и отвечает за хорошее функционирование матери и физиологическое развитие беременности . В связи с тем, что в первом триместре беременности организм матери является практически единственным источником тиреоидных гормонов для плода, важно наличие адекватного уровня йода для обеспечения достаточной выработки тиреоидных гормонов.
Кормящая мать также проявляет повышенную потребность в этом элементе , как для себя, так и для обеспечения правильной дозы йода с пищей своего малыша. 70% беременных женщин не знают, что дефицит йода может отрицательно сказаться на развитии их ребенка.
Для оптимального воздействия йода на органы нашего организма, в том числе на щитовидную железу, необходимы кофакторы, участвующие в его метаболизме.К ним относятся, среди прочего: жирные кислоты, железо, витамины С, А и D и селен. Особенно важен адекватный уровень селена . При поглощении йода выделяются свободные радикалы, т.е. реактивная перекись водорода. Избыток этих свободных радикалов приводит к окислительному повреждению щитовидной железы, и именно соответствующий уровень селена составляет защитный щит, нейтрализующий их негативное воздействие. Принимать селен следует только после определения уровня в крови и желательно под наблюдением врача, его избыток токсичен.
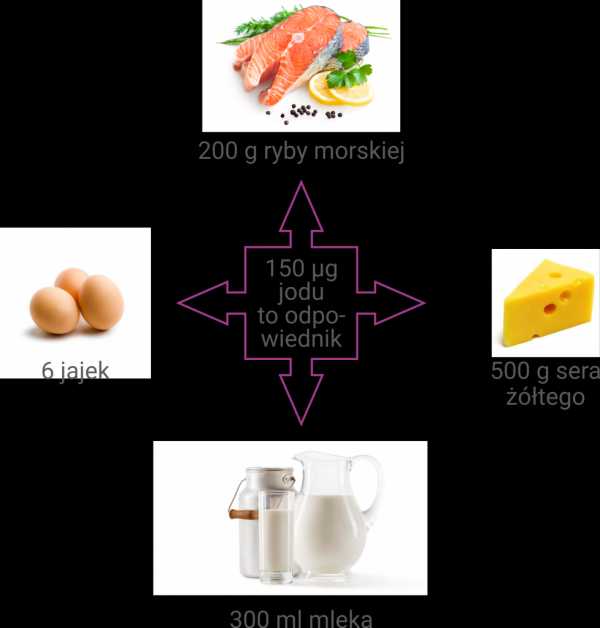
ВОЗ рекомендует потребление взрослым 150 мкг йода в день , а беременным и кормящим женщинам около 250 мкг йода в день . В Польше в 1997 году была введена национальная программа йодной профилактики, состоящая в обязательном йодировании поваренной соли, обязательном йодировании детских смесей и дополнительном докорме беременных и кормящих женщин.
Основными источниками йода в питании, за исключением поваренной соли, являются продукты животного происхождения, молочные продукты и яйца, в частности рыба, морепродукты и водоросли.Питьевая вода обеспечивает около 10% суточной потребности в йоде.
Диета, богатая этими ингредиентами, должна обеспечивать оптимальный уровень йода. Однако многие из нас ограничивают их по разным причинам, а рыба и ракообразные, содержащие больше всего йода, не так уж часто появляются на наших столах. Кроме того, несмотря на программу профилактики йодирования соли, около 8 миллионов поляков страдают заболеваниями щитовидной железы, вызванными дефицитом йода в питании! Эта проблема чаще всего затрагивает женщин, чье среднее потребление йода в Польше составляет всего 117 мкг/день.
Регулярное тестирование на йод может повысить осведомленность о дефиците йода. Наиболее надежным тестом, отражающим обеспеченность организма йодом, является — анализ 24-часового сбора мочи на йод . Это наиболее чувствительный метод, так как 90% поступившего йода выводится через почки .
Помните, что как дефицит йода, так и его избыток в организме могут иметь негативные последствия для здоровья, поэтому необходимо контролировать его уровень, а прием добавок должен проходить только под наблюдением врача.
1. Что приготовить:
Емкость 2-3 л с весами (можно получить в пункте сбора лабораторий ALAB после предварительного телефонного контакта). Стандартный контейнер для общего анализа мочи.
2. Ход испытаний:
Также приглашаем вас прослушать вебинар «Почему йод необходим для жизни?» Данута Мыл, доктор медицинских наук.
.