2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Инфарктом миокарда называется очаг некроза мышцы сердца, развивающийся на фоне остро возникшего нарушения кровообращения в коронарных артериях. Если в целом говорить о поражениях миокарда, инфаркт – наиболее частая патология. Данное состояние является прямым показанием к госпитализации больного в профильное отделение, поскольку без оказания квалифицированной медицинской помощи оно может привести к летальному исходу.
Учитывая опасность патологии, лучше ее предупредить, чем лечить. Именно поэтому при подозрении на ишемическую болезнь сердца (ИБС) и другие нарушения в работе сердца важно немедленно обратиться за помощью к специалисту, чтобы не допустить формирования такого заболевания, как инфаркт миокарда.
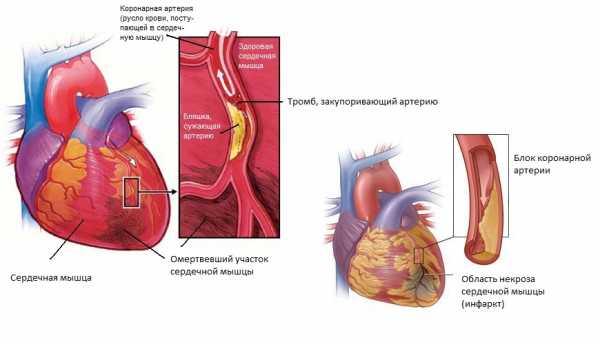 Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
На фоне избытка холестерина и липопротеинов происходит их отложение в просвете сосудов с формированием характерных бляшек. В случае закупорки коронарных артерий, происходит формирование инфаркта. Если говорить подробней, то выделяют три основных составляющих атеросклероза, из-за которых может сформироваться нарушения кровообращения в коронарных артериях, а именно:
Таким образом, атеросклероз – основная причина инфаркта миокарда, которая является достаточно опасным состоянием и должна в обязательном порядке подвергаться коррекции.
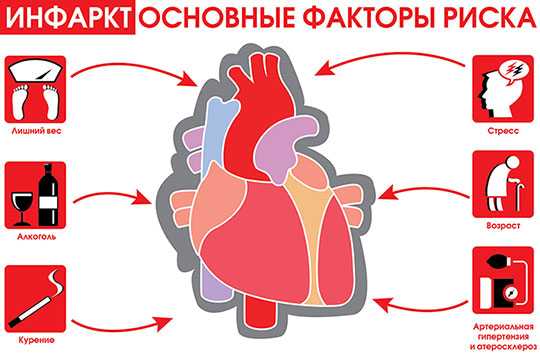
Риск возникновения такого заболевания, как инфаркт, значительно повышают следующие факторы:
Нарушения давления, проявляющиеся стойкой гипертензией, постоянный стресс также могут стать причиной инфаркта.
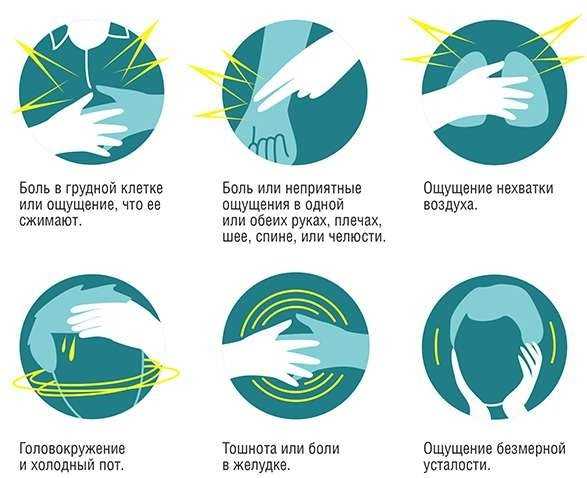
Симптомы инфаркта миокарда напрямую зависят от его стадии. В стадию повреждения больные могут не предъявлять жалоб, однако у некоторых отмечается нестабильная стенокардия.
В острую стадию наблюдаются следующие проявления:
В случае стертого течения, проявления полностью отсутствуют, а наличие проблемы можно заподозрить только при проведении ЭКГ. Именно поэтому так важно проходить профилактические обследования у специалистов.
Следует сказать об атипичных формах острого периода. В этом случае болевой синдром может локализоваться в области горла или пальцах руки. Очень часто такие проявления характерны для пожилых людей с сопутствующими сердечно-сосудистыми патологиями. Стоит отметить, что атипичное течение возможно исключительно в острую стадию. В дальнейшем клиника болезни инфаркта миокарда у большинства больных одинакова.
В подострый период, при инфаркте миокарда, происходит постепенное улучшение, проявления заболевания постепенно становятся легче, вплоть до своего полного исчезновения. В последующем происходит нормализация состояния. Какие-либо симптомы отсутствуют.

Понимая, что это такое – появление инфаркта миокарда, важно осознавать, что большую роль играет оказание первой помощи. Так, при подозрении на данное состояние важно выполнить следующие мероприятия:
Важно понимать, что болезнь, называемая инфарктом миокарда, является угрожающим жизни состоянием. И именно от правильности оказания первой помощи, а также скорости начала врачебных мероприятий зависит развитие осложнений и даже жизнь больного.
Инфаркты классифицируют согласно следующим признакам:
Также классификация инфаркта миокарда может основываться на стадиях, которых выделяют четыре: повреждения, острая, подострая, рубцевания.
В зависимости от размеров пораженного участка – мелко- и крупноочаговый инфаркт. Более благоприятно поражение меньшего участка, поскольку при этом не наблюдаются такие осложнения, как разрыв сердца или аневризма. Стоит отметить, что согласно проведенным исследованиям, для более чем 30% людей, перенесших мелкоочаговый инфаркт, свойственна трансформация очага в крупноочаговый.
По нарушениям на ЭКГ также отмечают два вида заболевания, в зависимости от того, есть патологический зубец Q или нет. В первом случае, вместо патологического зубца, может образовываться комплекс QS. Во втором случае – наблюдается формирование отрицательного зубца Т.
Если учитывать, насколько глубоко расположено поражение, выделяют следующие виды заболевания:
В зависимости от последствий, выделяют неосложненный и осложненный виды. Еще один важный момент, от которого зависит тип инфаркта – локализация боли. Существует типичный болевой синдром, локализующийся в области сердца или за грудиной. Помимо этого, отмечают атипичные формы. В этом случае боль может иррадиировать (отдавать) в лопатку, нижнюю челюсть, шейный отдел позвоночника, живот.
Развитие инфаркта миокарда обычно стремительное и его невозможно предсказать. Тем не менее специалисты выделяют ряд стадий, которые проходит заболевание:
Стадии при инфаркте миокарда играют очень большую роль в его диагностике, поскольку именно от них зависят изменения на электрокардиограмме.
В зависимости от характерных проявлений выделяют несколько вариантов, возможных при инфаркте миокарда, а именно:
Учитывая обилие вариантов, возможных при данном заболевании, его диагностика является крайне сложной задачей и чаще всего основывается на проведении ЭКГ-обследования.
При данном заболевании специалистами используется ряд диагностических методик:
 В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
ЭКГ – одна из наиболее информативных методик при диагностике данной патологии. При проведении данного обследования можно оценить следующие моменты:
В стадии повреждения наблюдается изменение сегмента ST, который может возникать в виде нескольких вариантов, а именно:
В острую стадию отмечается появление патологического зубца Q. Если имеет место трансмуральный вариант, формируется сегмент QS. При других вариантов наблюдается формирование сегмента QR.
Для подострой стадии характерна нормализация расположения сегмента ST, но при этом сохраняется патологический зубец Q, а также отрицательный T. В рубцовой стадии может отмечаться наличие зубца Q и формирование компенсаторной гипертрофии миокарда.
Для определения точного расположения патологического процесса важно оценить, на каких именно отведениях определяются изменения. В случае локализации поражения в передних отделах, признаки отмечаются в первом, втором и третьем грудных отведениях, а также в первом и втором стандартных. Возможно наличие изменений в отведении AVL.
Поражения боковой стенки практически никогда не встречаются самостоятельно и обычно являются продолжением повреждения с задней или передней стенок. В этом случае изменения регистрируются в третьем, четвертом и пятом грудных отведениях. Также признаки поражения должны присутствовать в первом и втором стандартных. При инфаркте задней стенки изменения наблюдаются в отведении AVF.
Для мелкоочагового инфаркта характерно лишь изменение зубца Т и сегмента ST. Патологические зубцы не выявляются. Крупноочаговый вариант затрагивает все отведения и при нем выявляются зубцы Q и R.
При проведении ЭКГ у врача могут возникнуть определенные сложности. Чаще всего это связано со следующими особенностями больного:
Помимо ЭКГ требуется ряд дополнительных исследований чтобы закончить определение. Инфаркт характеризуется повышением миоглобина в первые несколько часов заболевания. Также в первые 10 часов отмечается повышение такого фермента, как креатинфосфокиназ. В полную норму его содержание приходит лишь через 48 часов. После, для постановки правильного диагноза, необходимо оценить количество лактатдегидрогеназы.
Также стоит отметить, что при инфаркте миокарда происходит повышение тропонина-1 и тропонина-Т. В общем анализе крови выявляются следующие изменения:
На ЭхоКГ возможно выявление нарушения сократимости сердечных структур, а также истончение стенок желудочков. Проведение коронарографии целесообразно лишь при подозрении на окклюзионное поражение коронарных артерий.
Осложнения при данном заболевании можно разделить на три основные группы, которые можно увидеть в таблице.
| ВИД ОСЛОЖНЕНИЯ | ЭЛЕКТРИЧЕСКИЕ | РАССТРОЙСТВА КРОВООБРАЩЕНИЯ | РЕАКТИВНЫЕ |
|---|---|---|---|
| Основные проявления | Аритмии, блокады проводимости нервного импульса. | Нарушение насосной функции сердца, травмы сердца, электромеханическая диссоциация. | Перикардиты, тромбоэмболические состояния, стенокардия, синдром Дресслера (сочетанное осложнение, проявляющееся поражением суставов, легких, воспалением перикарда и плевры). |
Согласно времени возникновения, выделяют поздние и ранние осложнения. К поздним относятся следующие:
Помимо классических осложнений возможно возникновение язвенной болезни желудка и других острых патологий ЖКТ, нарушения психической деятельности и другие.
Первое, что нужно понять – для достижения максимального эффекта лечение должно быть начато как можно быстрее. Первоначально необходимо проведение реперфузионной терапии (тромболизис, пластика сосудов). Цели лечения следующие:
В любом случае терапия инфаркта миокарда должна быть комплексной и начаться как можно быстрее. При отсутствии адекватной медикаментозной терапии возможно не только раннее развитие осложнений, но и летальный исход.
В случае диагностированного поражения коронарных артерий может понадобиться хирургическое вмешательство. Применяются такие методы как баллонная ангиопластика, стентирование и шунтирование.
Учитывая причины инфаркта миокарда, можно легко понять, что при соблюдении профилактических мероприятий, риск развития заболевания сильно снижается. С целью профилактики, необходимо соблюдать следующие правила:
Таким образом, учитывая этиологию инфаркта миокарда, можно с уверенностью говорить о том, что профилактика играет большую роль. При соблюдении вышеуказанных рекомендаций риск развития заболевания, снижается в разы.
Последнее обновление 24 мая 2019 в 17:52
Ишемическая болезнь сердца (ИБС) или ишемическая болезнь сердца (ИБС) - это группа заболеваний, вызванная несоответствием между потреблением кислорода в миокарде и потребностью в кислороде, что вызывает ишемию миокарда. Почти во всех случаях это вызвано атеросклерозом в коронарных артериях.
Следующие состояния считаются заболеваниями коронарной артерии:
Ишемическая болезнь сердца, безусловно, самая распространенная причина этих состояний, но они не являются причиной только для них.Например, инфаркт миокарда может быть вызван коронарным спазмом или коронарной диссекцией, однако это редкие случаи.
Факторы риска развития ишемической болезни сердца такие же, как и при атеросклерозе.
Острый коронарный синдром ( ACS ) является общим термином для трех состояний: инфаркт миокарда с подъемом ST (STEMI), инфаркт миокарда без подъема ST (NSTEMI) и нестабильная стенокардия. Как следует из названия, это острые заболевания, вызванные патологией коронарных артерий.
Дифференциальный диагноз острого коронарного синдрома прост. Все они присутствуют с особой болью в груди под названием стенокардия . Стенокардия - давящий или удушающий тип боли в груди. Если уровень тропонина в крови повышается, возникает инфаркт. Инфаркт может возникать с или без подъема ST. Если была боль при стенокардии, но уровень тропонина в норме, случился эпизод нестабильной стенокардии.
Наиболее распространенной причиной ОКС является ишемическая болезнь сердца.
Острый инфаркт миокарда (ОИМ) обычно развивается после разрыва или разрывов атеросклеротической бляшки. Открытая внутренняя поверхность бляшки очень тромбогенная, что означает, что тромбоциты очень легко связываются с ней и образуют тромб. Растущий тромб может частично или полностью закупорить артерию, что вызывает ишемию поставляемой части миокарда.
Разрывная бляшка является наиболее распространенной причиной ОИМ, однако существуют и другие причины.Любое состояние, когда потребность миокарда в кислороде намного выше, чем в кислороде, может вызвать инфаркт, такой как анемия, гипертиреоз, коронарный спазм или коронарная эмболия.
Субэндокардиальная часть миокарда является наименее перфузированной частью миокарда. Это связано с тем, что запас коронарной артерии лежит на эпикарде, а это означает, что миокард субэндокарда находится дальше всего от кровоснабжения.
Если окклюзия будет завершена, некроз повлияет не только на субэндокард, но и на всю стенку, делая ишемию трансмуральной .Это вызывает инфаркты с повышенным ST (STEMIs).
Если коронарная артерия закупорена лишь частично (но более чем на 70%), ишемия будет возникать только в наименее перфузируемой части, субэндокардиальной части. Это то, что приводит к инфарктам без подъема сегмента ST (NSTEMI) и нестабильным ангинам.
Разница между нестабильной стенокардией и NSTEMI заключается в том, что при нестабильной стенокардии некроз отсутствует, только ишемия. Это связано с тем, что в случае нестабильной стенокардии окклюзия исчезнет до того, как ишемия успеет нанести необратимое повреждение миокарду.Требуется приблизительно 25-30 минут ишемии, чтобы вызвать инфаркт.
Диагностика инфаркта миокарда основывается на нескольких критериях. В дополнение к повышенным уровням тропонина в крови могут наблюдаться изменения ЭКГ, изменения в движении стенки сердца или обнаружение тромба в коронарных артериях с ангиограммой.
Риск развития острого коронарного синдрома увеличивается утром. Вероятно, это связано с тем, как симпатическая нервная система активируется утром, что может повысить кровяное давление и увеличить силы, способные разорвать зубной налет.Свертываемость также выше по утрам, что также может сыграть свою роль.
Стенокардия возникает примерно через 30 секунд после возникновения ишемии. Если через 25-30 минут коронарный кровоток не восстанавливается, начинается инфаркт миокарда. Инфаркт начинается в субэндокарде и движется как волновой фронт, распространяясь от субэндокарда к субэпикарду.
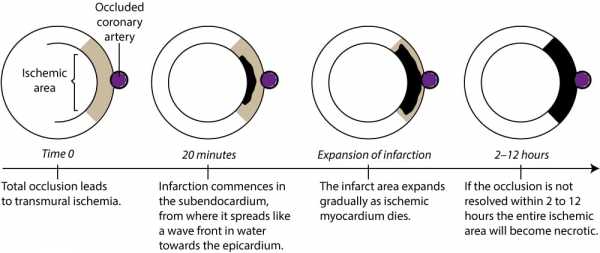
Поверхность поврежденных волокон миокарда является более (электрически) отрицательной, чем здоровые волокна.Это создает так называемый ток повреждения , который вызывает изменения ST на ЭКГ. Это также создает основу для электрических дисфункций, таких как повторный вход, аритмия и фибрилляция желудочков.
Миокард, пораженный ишемией, неправильно или вовсе не сжимается. Области вокруг пораженного миокарда могут частично компенсировать это.
Хотя мы можем доказать, что необратимое повреждение происходит после 25-30 минут ишемии, мы можем не видеть никаких гистологических признаков повреждения только через несколько часов после.
Через 45 минут будет некротизирована четверть стены, через 3 часа половина стены, через 6 часов три четверти и в течение 24 часов будет некротизирована вся стена.
Поврежденные клетки выделяют калий, вызывая локальную гиперкалиемию. Эта гиперкалиемия приводит к пиковой высокой T-волне на ЭКГ. Ферменты и компоненты миокарда также высвобождаются из поврежденных клеток, таких как креатинкиназа, тропонин Т, тропонин С и миоглобин. Наличие тропонинов в крови является диагностическим признаком острого инфаркта миокарда.
Острый инфаркт миокарда имеет много потенциально летальных осложнений:
Золотой стандарт для лечения острого коронарного синдрома - это процедура, называемая Чрескожное коронарное вмешательство ( PCI ).Это неинвазивная процедура, при которой баллонный катетер вводится в бедренную или лучевую артерию и направляется в коронарные артерии. Когда врач идентифицировал закупоренную артерию по ангиограмме, он может накачать баллон, чтобы расширить сосуд. Стенты могут быть помещены в артерию, чтобы держать ее открытой после процедуры.
Тромболитическая терапия может также проводиться для разрушения сгустка крови, который закупоривает коронарный сосуд.
Следующая страница:
20. Механизмы и последствия хронической ишемической болезни сердца
Ежегодно в мире происходит 32,4 миллиона инфарктов миокарда и инсультов. Пациенты с перенесенным инфарктом миокарда (ИМ) и инсультом относятся к группе наибольшего риска дальнейших коронарных и церебральных событий. Выжившие после ИМ подвергаются повышенному риску повторных инфарктов и имеют ежегодную смертность в 5% - в шесть раз выше, чем у людей того же возраста, у которых нет ишемической болезни сердца.Аналогичным образом, у пациентов, перенесших инсульт, сохраняется повышенный риск дальнейшего инсульта (около 7% в год).
Существуют значительные научные данные, свидетельствующие о том, что конкретные вмешательства позволят снизить риск развития сосудистых осложнений у пациентов с инфарктом миокарда и инсультом. Если эти вмешательства будут выполнены надлежащим образом, почти треть смертельных и нефатальных инфарктов миокарда и инсультов может быть предотвращена.
Исследование ВОЗ MONICA, отслеживающее тенденции развития ишемической болезни сердца в 38 группах населения в 21 стране в течение 10 лет.Данные этого исследования указывают на то, что вторичная профилактика и изменения в коронарной помощи тесно связаны со снижением конечных результатов коронарной терапии.
Несмотря на значительные преимущества и, как правило, низкие затраты на лечение, соответствующие меры по вторичной профилактике после ИМ применяются менее чем у половины пациентов, имеющих право на лечение, даже в странах с высоким уровнем дохода. Из-за несправедливых и недоступных систем здравоохранения, неэффективного использования ограниченных ресурсов и инвестирования ограниченных ресурсов в мероприятия, которые не являются экономически эффективными, охват вторичной профилактикой намного хуже в странах с низким и средним уровнем дохода.
Кроме того, такие состояния, как инфаркт миокарда или инсульт с рецидивирующими патологическими событиями, которые являются дорогостоящими для лечения, обеспечивают наибольший потенциал для экономии затрат. Результаты анализа экономической эффективности мер вторичной профилактики сердечно-сосудистых заболеваний показывают, что вышеуказанные меры вторичной профилактики являются высокоэкономичными по сравнению со многими другими рутинными медицинскими вмешательствами.
Доказательные вмешательства для вторичной профилактики включают использование аспирина, бета-блокаторов, ингибиторов ангиотензинпревращающего фермента; гиполипидемические препараты и другие антигипертензивные средства, а также изменение рискованного поведения, связанного с образом жизни.
Польза аспирина во вторичной профилактике инфаркта миокарда хорошо известна. У 791 пациента, перенесшего ИМ у антиагрегантов, низкие и средние дозы аспирина (75-325 мг / день) привели к снижению смертности на 12%, сокращению повторного инфаркта на 31% и нефатальному снижению на 42% инсульт. Один систематический обзор, сравнивающий антиагрегантное лечение с плацебо, предполагает, что через 6 месяцев 20 человек должны будут лечиться аспирином, а не плацебо, чтобы предотвратить одно дополнительное сосудистое событие.
Что касается сосудистых заболеваний головного мозга, рандомизированные контролируемые исследования (РКИ) показали, что регулярное применение длительного лечения против тромбоцитов (аспирин 75 мг) полезно, если нет явного противопоказания для профилактики сосудистых событий у людей с предшествующим (предполагаемым ишемическим) ) инсульт. Кровотечение является наиболее важным побочным эффектом аспирина. Тем не менее, среди людей с высоким риском сердечно-сосудистых заболеваний значительное абсолютное снижение серьезных сосудистых событий значительно перевешивает любой абсолютный риск.
Твердые данные систематических обзоров РКИ также подтверждают, что бета-блокаторы снижают частоту рецидивов ИМ, внезапной смерти и всех причин смертности после ИМ. Большинство доказательств доступно для пропранолола, тимолола и метопролола. В длительных исследованиях у пациентов с постмиокардиальным инфарктом число, необходимое для лечения в течение 2 лет, чтобы избежать смерти, составляет 42, что выгодно отличается от других методов лечения после ИМ. Серьезные побочные эффекты не характерны для бета-блокаторов.
Многие РКИ оценивали пациентов с ИАПФ, перенесших инфаркт миокарда с дисфункцией левого желудочка или без нее. Систематические обзоры показали, что ИАПФ снижают показатели смертности, госпитализации по поводу застойной сердечной недостаточности и рецидивирующего нефатального ИМ у людей, перенесших ИМ с дисфункцией левого желудочка. Кроме того, ИАПФ также эффективны для снижения ишемических событий после ИМ, риска рецидивирующего ИМ, нестабильной стенокардии и смерти от рецидивирующего ИМ.Поэтому может быть некоторое обоснование для их использования у всех пациентов после ИМ из-за их эффекта в уменьшении ишемических событий.
Систематические обзоры и большие РКИ также показали, что снижение уровня холестерина у людей с высоким риском ишемических коронарных событий существенно снижает риск смертности и заболеваемости сердечно-сосудистых заболеваний. В одном систематическом обзоре исследований первичной и вторичной профилактики сообщалось, что статины представляют собой единственный наиболее эффективный тип лечения для снижения смертельных и нефатальных инфарктов миокарда и сердечно-сосудистой смертности.Недостаточно данных о влиянии обычного снижения уровня холестерина у пациентов с предшествующим инсультом.
Однако данные крупных РКИ предполагают пользу от снижения уровня холестерина статинами у людей с предшествующим инсультом, у которых также имеется определенная история ишемической болезни сердца. У людей с диабетом имеющиеся данные указывают на то, что гликемический контроль влияет на частоту долгосрочных сосудистых осложнений.
Наблюдательные исследования и экстраполяция исследований первичной профилактики снижения артериального давления подтверждают снижение артериального давления у лиц с риском ишемического события.Без конкретных исследований, сравнивающих различные антигипертензивные препараты, имеющиеся данные являются наиболее убедительными для $ -блокаторов, хотя и не специально для людей с высоким кровяным давлением.
Кроме того, исследование защиты от периндоприла от периндоприла недавно предоставило доказательства преимуществ снижения артериального давления на риск рецидива инсульта у пациентов с цереброваскулярными заболеваниями в анамнезе в предыдущие 5 лет. В общей сложности 6105 пациентов были рандомизированы на один периндоприл, перидоприл плюс индапамид или плацебо.Снижение риска в группе периндоприла и комбинированной группе по сравнению с плацебо составило 28% и 43% соответственно.
Помимо этих фармакологических мер для вторичной профилактики имеются данные, свидетельствующие о том, что такие меры в отношении образа жизни, как прекращение курения, поощрение здорового питания и физических упражнений, также могут в значительной степени способствовать снижению смертности от сердечно-сосудистых заболеваний у людей с установленной ССЗ. Данные эпидемиологических исследований показывают, что люди с ишемической болезнью сердца, которые бросают курить, быстро снижают риск повторных коронарных событий или смерти.Наблюдательные исследования показали, что в случае выживших после инсульта избыточный риск развития инсульта у бывших курильщиков практически исчез через 2-4 года после прекращения курения.
Хотя роль только физических упражнений в снижении сердечно-сосудистых исходов неясна, систематические обзоры РКИ показали, что сердечная реабилитация, которая включает в себя физические упражнения, улучшает факторы риска коронарных сосудов и снижает риск серьезных сердечных событий у людей после ИМ.
Что касается диеты, РКИ обнаружили, что совет людям с ИМ есть больше рыбы, фруктов и овощей, хлеба, макаронных изделий, картофеля, оливкового масла и маргарина может дать существенное преимущество в выживании.
Большинство данных об эффективности и экономической эффективности вышеуказанных фармакологических и нефармакологических вмешательств получены из исследований, проведенных в развитых странах. Их эффективность и рентабельность в странах с низким и средним уровнем дохода еще предстоит оценить.
,
Инфаркт означает смерть (некроз) ткани от недостатка кровоснабжения. Многие люди сразу ассоциируют слово «инфаркт» с инфарктом миокарда, но оно может встречаться в любой ткани или органе организма, которые страдают от перебоев в его кровоснабжении, таких как, например, инфаркт мозга, инфаркт миокарда или легочный тракт.
Инфаркт миокарда, который является некрозом части сердечной мышцы, возникает, когда одна из коронарных артерий или их ветвь подвергаются обструкции, вызывающей недостаточный кровоток в определенной области сердца.
Прежде чем мы продолжим работу над текстом, вам необходимо понять другую концепцию: разницу между ишемией и инфарктом.
Ишемия является предварительным условием сердечного приступа, когда ткань получает меньше крови, чем необходимо, но недостаточно для перехода в некроз. Когда возникает ишемия, ткани, испытывающие нехватку крови, погибают, если кровоток не восстанавливается быстро.
Ишемическая ткань - это ткань, подверженная риску некротического поражения, а инфарктная ткань - это уже мертвая ткань, без шансов на выздоровление.
Хорошо поняв эти понятия, мы затем объясним, почему коронарная артерия может блокироваться, вызывая ишемию или инфаркт миокарда.
Жировые пластинки занимают пространство внутри сосуда, вызывая уменьшение кровотока.Это накопление жира в сосудах протекает бессимптомно до хорошо продвинутых стадий. Симптомы инфаркта начинают возникать, когда закупорено более 70-80% артерии. Это отсутствие симптомов до поздних стадий происходит по двум причинам:
Как правило, стенокардия - это боль в груди, которая возникает во время физических нагрузок или эмоционального стресса, в моменты, когда сердечная мышца требует большего кровоснабжения. Следовательно, стенокардия является симптомом, возникающим из-за ишемии - когда частично закупоренная коронарная артерия не может обеспечить этот дополнительный кровоток к сердцу. Другой характеристикой стенокардии является их улучшение после нескольких минут отдыха.Когда сердце замедляется, кровь становится менее востребованной и исчезает ишемия.
Инфаркт происходит, когда блокировка коронарной артерии завершена, когда приток крови к мышце равен нулю или настолько низок, что его не может быть достаточно даже для минимальной операции на сердце. Вопреки тому, что вы, возможно, думаете, инфаркт не происходит обычно для прогрессивного роста жировых бляшек, которые будут медленно закрывать артерию. Это может произойти в некоторых случаях, но инфаркт является, в большинстве случаев, внезапным событием, которое происходит после быстрой обструкции коронарной артерии сгустком.Здесь нам нужно объяснение.
Обратите внимание на картинку. Обычно жировые бляшки хорошо прилипают к стенке сосуда, медленно поднимаясь со временем. В конечном счете, однако, эти пластины могут получить травму из-за постоянного прохождения крови, что приведет к небольшой трещине. Это критическое время инфаркта, организм интерпретирует эту трещину в бляшке холестерина как трещину в стенке сосуда. Результатом этого неправильного толкования является активация факторов коагуляции, направляющихся в место повреждения, чтобы образовать сгусток и остановить предполагаемое повреждение разрыва стенки сосуда и вызвать кровотечение.Затем коронарная артерия, в которой ранее около 70% их света блокировалось жировой бляшкой в присутствии сгустка, имеет тенденцию быстро забивать пространство, 30% от которого все еще позволяет проход крови.
Степень тяжести инфаркта зависит от закупорки артерии и особенно от расширения области некроза сердечной мышцы. Массивный сердечный приступ поражает настолько большую часть сердца, что его становится недостаточно, чтобы перекачивать кровь в остальную часть тела. Другой возможностью является инсульт, который вызывает нестабильность электрической активности сердца, вызывая тяжелые нарушения сердечного ритма.
Зная, что инфаркт вызван накоплением жира в артериях и образованием сгустка на этой доске, мы можем использовать некоторые действия, чтобы предотвратить ишемическую болезнь сердца.Давайте немного поговорим о том, как можно попытаться снизить риск травмирования и атеросклероза жировых бляшек в сосудах.
Бросить курить : у курильщиков вероятность атеросклероза на 50% выше, чем у некурящих, в результате холестерин не только легче прилипает к стенкам артерий, но и растет быстрее.Курение также вызывает воспаление кровеносных сосудов, способствуя разрыву бляшек и сгустков. Наконец, никотин обладает сосудосуживающим эффектом, предотвращая расширение артерий, когда это необходимо для увеличения потока крови.
Контроль артериального давления : идеально пытаться поддерживать артериальное давление ниже 130/80 мм рт.ст. при снижении веса, контроле соли в рационе и при необходимости лекарств.
Контроль холестерина : Уровни ЛПВП (хороший холестерин) и / или ЛПНП (плохой холестерин) связаны с повышенным риском ишемической болезни сердца.Диета и контроль веса помогают, но часто необходимо использовать лекарства для снижения уровня холестерина до удовлетворительного уровня. Статины, основная группа препаратов для борьбы с дислипидемией, также, по-видимому, увеличивают стабильность жировой бляшки, снижая риск ее повреждения.
Контролируемая диета : диета с низким содержанием насыщенных жиров и высоким содержанием клетчатки, овощей и фруктов. Отдай предпочтение рыбе.
Регулярная физическая активность : 30 минут ходьбы в день достаточно для снижения риска ишемической болезни сердца.
Контроль диабета : Диабет является основным фактором риска сердечно-сосудистых заболеваний. Хороший контроль уровня глюкозы в крови связан со значительным снижением смертности.
Избегать ожирения : Люди с ожирением (ИМТ более 30 кг / м2) имеют в два раза больше шансов на развитие сердечно-сосудистых заболеваний, чем люди без избыточного веса. Ожирение также увеличивает риск гипертонии, дислипидемии (высокий уровень холестерина) и диабета, факторов риска ишемической болезни сердца, как указано выше.