2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Основным специалистом, который осуществляет лечение суставов, является ревматолог. Для того, чтобы уточнить диагноз, врач может назначить ревмопробы, исследование С-реактивного белка (СРБ), вирусологический анализ, иммунологические исследования, исследования синовиальной жидкости, анализ на антинуклеарные антитела, криоглобулины и др.
Если заболевание суставов носит затяжной и тяжелый характер, суставы сильно деформированы, боль не покидает даже в состоянии покоя, а лечение, назначенное ревматологом, не дает положительной динамики, может быть показана консультация у хирурга-травматолога.
Ортопед-травматолог занимается диагностикой и лечением заболеваний опорно-двигательного аппарата, к которым относятся различного рода травмы, врожденные и приобретенные заболевания костей, мышц, суставов, сухожилий и связок. Врач проводит дифференциальную диагностику заболеваний суставов и сухожилий, воспалительных поражений мягко-тканных структур, последствий и осложнений травм, различного рода новообразований.
Артроскопия позволяет выявить синовит, оценить состояние синовиальной оболочки, выявить наличие хондромных тел в суставе, рубцовых изменений и внутрисуставных спаек, экзостозов, оценить характер повреждения менисков, состояние связок и сухожилий.
Часто болезненность в суставах связана с различного рода неврологическими поражениями. В таких случаях провести правильную диагностику, установить диагноз и назначить адекватную терапию поможет врач-невропатолог. Причиной болезненных ощущений могут стать воспаления нерва, защемления в позвоночнике, травмы и другие проблемы, связанные с положением позвонков и вызывающие поражения суставов.
В компетенцию невролога входят функциональные боли в суставах, связанные с: интенсивным ростом организма ребенка в подростковый период, беременностью, тяжелыми физическими нагрузками. В таких случаях проблемы с суставами появляются при нормальном функционировании организма и часто проходят самостоятельно без специального лечения.
Нарушения синтеза гормонов, обмена веществ, лишний вес, регулярные стрессы также могут привести к поражениям суставов. Диагностикой и лечением таких патологий занимается эндокринолог.
Особое место в лечении патологий суставов занимает альтернативная медицина. Мануальный терапевт поможет восстановить функциональность опорно-двигательного аппарата и его структурных элементов при помощи контактного воздействия рук. Врач “ставит” на место позвонки, снимает рефлекторные спазмы мышц, боли в суставах, исправляет различные нарушения костно-мышечной системы.

Дата публикации: 07.10.2019
Колено (коленный сустав) является самым большим суставом нашего тела. В процессе жизнедеятельности колено подвергается значительным нагрузкам, поэтому неудивительно, что оно является довольно уязвимым местом. Проблемы с коленом могут возникать во время повышенной нагрузки, травмы, усиленных занятий спортом, а могут быть не связаны с самим суставом, а иметь другую, например, инфекционную природу или быть вызванными защемлением нерва поясничного отдела позвоночника.
Причины боли под коленом сзади довольно разнообразны. Они могут быть связаны с нарушениями различных структур колена: хряща, околосуставных сумок, сухожилий. Колено состоит из верхней и нижней кости, разделенных между собой двумя менисками (дисками). Внутри сустава поверхность костей покрывает суставный хрящ. Он несет функцию амортизации ударов и создает минимальное трение, обеспечивая скользящую гладкую поверхность для сгибания и разгибания колена. Также в колене присутствуют связки и сухожилья, которые могут растянуться или порваться.
Внезапная острая боль под коленом сзади возникает при повреждении подколенного сухожилия. Подколенное сухожилие состоит из 3-х мышц, расположенных на задней поверхности бедра. Это двуглавая мышца бедра, полусухожильная и полуперепончатая мышцы. Все три мышцы задействованы при сгибании колена. Повреждение одной из них называется растяжением. Если мышца была растянута слишком сильно, это может привести к растяжению, а иногда и к полному разрыву подколенного сухожилия. Если произошел полный разрыв сухожилия, появляется сильная боль под коленом сзади. В этом случае нужно подготовиться к длительному лечению. Могут потребоваться ортопедические наколенники для того, чтобы обеспечит
ь надежную фиксацию колена и ускорить заживление. Восстановительный процесс может протекать до нескольких месяцев. Кроме боли, при разрыве сухожилия будет наблюдаться слабость на задней стороне ноги, отек, гематомы в местах разрыва.
Такие травмы часто наблюдаются у спортсменов, деятельность которых связана с быстрым бегом с резким изменением направления движения. Особенно рискуют теннисисты, футболисты и баскетболисты. Хороший разогрев мышц перед тренировкой поможет предотвратить подобные травмы.
Любая тянущая боль под коленом сзади при сгибании – повод обратиться к врачу, так как спектр заболеваний с таким симптомом довольно широк, и самому в них разобраться довольно сложно.
Наиболее распространенными причинами такой боли могут быть:
Как видим, причин для подобных болей очень много, поэтому чем лечить боли под коленом сзади, напрямую зависит от правильного, своевременно поставленного диагноза. Нужно помнить, что проблема может быть связана не с самим суставом, а находится гораздо глубже. Врач проведет осмотр, выяснит характер и локализацию болей. В случае необходимости назначит дополнительные обследования. Они могут включать в себя рентген, МРТ, анализ крови и другие исследования.
Статья полезна для 757 из 929 пользователей
анжелика
01.02.2020, 19:11
чем я могу снять боль под коленом сзади
Добрый день! Чтобы устранить симптом, необходимо понять причину его появления. Рекомендуем обратиться к ортопеду, который подскажет, чем вызвана боль и что делать для ее устранения.
Саша Лепьошкин
16.02.2021 20:57
Боль под коленом
Еднак Василий Игоревич
07.10.2021 13:58
Добрый день. Если была травма, нужно сделать рентген, если на нем нет никаких изменений, то МРТ-диагностику. Если есть установлен диагноз - гонартроз, нужно учесть степень и возможные усложнения в виде боли. Если боль есть и в других суставах при активных движениях, можно думать о полиартрите разной етиологии, нужна консультация ревматолога. Если боль появляется во время приседания или ходьбе по ступенькам, это может быть проявлением кисты Бейкера. Если колено набрякшее, горячее, то есть воспалительный процесс. При любом из этих вариантов сначала нужна консультация врача травматолога с осмотром и диагностикой для постановления диагноза.
маргарита
09.10.2021 00:44
боль под коленом
Гаяне
08.11.2021 01:42
Что делать если судороги под коленом и тянет ??? (Ночью ) вот сейчас
06.12.2021 16:33
Добрый день. Причин может быть множественное количество. Перезагрузка, травма, воспалительный процесс мягких тканей или связочного аппарата сустава. Самостоятельно можно только пользоваться противовоспалительными мазями местного воздействия или облегчить нагрузку на сустав с помощью еластичного бинта либо еластичного наколенника. Но нужна консультация травматолога с осмотром и диагностикой. Возможно понадобится сделать рентген или МРТ-диагностику.
16.12.2021 12:00
Добрый день. Судороги могут быть следствием перегрузки физической, так же плохого кровоснабжения конечности (если есть сопутствующие симптомы - чувство холода, мурашки, отек). Учитывая чувство тянущих болей можно также думать о воспалении сидалещного нерва или наличия протрузии или грыжи в нижних отделах позвоночниках.
Lacoste
04.02.2020, 10:25
сыну 10 лет. вчера жаловался на боли в задней части колени. сегодня сходили к врачу, но перед тем как зайти к врачу сдали на ЭКГ. врач говорит что у сердце ритм маленько слабый. может ли это быть причиной боли в задней части колени?
Добрый день! Ответить на данный вопрос может лечащий врач ребенка.
Наталья
15.02.2020, 09:02
Здравствуйте! Подскажите может ли боль под коленом быть причиной повреждения мениска? Очень сильно болит под коленом особенно при подъеме и спуске. При этом несколько раз был слышен сильный хруст, и резкая боль с онемением колена. И к какому врачу обращаться?
Добрый день! Стоит обратиться к ортопеду-травматологу. Вы можете посетить консультацию специалиста в нашей сети (подробности вы найдете здесь /news/view/352/)
Елена
20.02.2020, 18:27
Здравствуйте! После перелома лодыжки нога долго была не подвижна, после этого стало болеть под коленом, особенно если сажусь на корточки. Уже прошло 3 года, боль то стихает, то возвращается. Какие мои действия и к какому врачу обращаться?
Добрый день! Рекомендуем обратиться к ортопеду.
Валентина
08.03.2020, 20:35
Здравствуйте,может ли боль под коленом быть из-за грыжи?только грыжа у меня с правой стороны,а болит левое нога.
Валентина, здравствуйте. Советуем Вам обратиться с данным вопросом к специалисту-ортопеду, который наочно проконсультирует Вас и порекомендует методы лечения. Будьте здоровы!
Николай 80 лет
08.04.2020, 15:03
Утром стало болеть под коленом правой ноги,так как буд-то накануне чем-то натрудил(я никакими физ.упражнениями не занимался),назавтра боль стала опускаться ниже и сильнее стала. К утру нога сильно набрякла. Делал компресс из гипертонического раствора-он убирает воспалительный процес,но если в первый день хорошо помогло,то сейчас уже это не помогаент. Нога стала сильно чесаться...
Ольга
22.01.2022 04:27
Срочно идите и сдавайте ровь на сахар,не сидите,пусть установят диагноз,не ждите беды
Бахруз
15.04.2020, 11:51
Здравствуйте. Мне 67 лет. У меня под коленом сзади левой ноги болят сухожилия Я совершаю молитву сидя на левой ноге. При первом приседании болят, а затем постепенно боль прекращается на весь день,с утра вновь повторяются. Почему возникают боли и как их можно устранить? Спасибо
Зравствуйте. Советуем Вам обратиться с данным вопросом к специалисту-ортопеду, который наочно проконсультирует Вас и порекомендует методы лечения. Будьте здоровы!
Здравствуйте, вылечили? у меня такая же проблема, болит сухожилии с задней стороны колена
Людмила петровна
07.12.2021 22:01
Тянущие боли под коленом
28.12.2021 12:08
Добрый день. Нужно проанализировать, тянутся ли боли из участков повыше, или появляются только в проблемной области. И болит только при нагрузке или в покое тоже. Может быть проблема неврологического характера (если откуда то или куда то отдает) или в самой области связочного апарата коленного сустава. Нужно в любом случае облегчить нагрузку, внезамисимости от характера и причины боли с помощью хотябы эластичного наколенника. Обратится к травматологу и неврологу для осмотра, выявления причины и назначения терапии. Из подходящих Вам вариантов наколенников могу порекомендовать: /item_n7478.htm; /item_n145.htm; /item_n323.htm;
катя
12.05.2020, 13:33
У меня боль под левым коленом что делать?
Добрый день, Катя. Рекомендуем Вам обратиться к Вашему лечащему врачу.
Игорь Лаевский
21.05.2020, 09:21
Добрый день, боль под колено сзади к вечеру боль переходит ниже колена спереди.2018 году делал операцию на колене что то вродебы чистки мениск, 2019 году делал укол в сустав колена, вроде было нормально прошло 6 месяцев боль возобновилась. Подскажите что в моем случае нужно делать
Добрый день. Рекомендуем Вам проконсультироваться с врачом-ортопедом или хирургом.
Дмитрий
01.06.2020, 18:24
Добрый день. Когда долго засиживаюсь и резко встаю, на левой ноге тянущая боль при выравнивании ноги в районе колена только сзади в левой части и приходится по чуть чуть разгибать, не могу резко встать и выпрямить как правую ногу. Мне 27 лет, подскажите что это такое? Спасибо
Добрый день, Дмитрий. Рекомендуем Вам обратиться к врачу-травматологу или хирургу. Они наиболее точно смогут определить причину Ваших болей.
ИННА
31.01.2022 11:17
Добрый день, Дмитрий! У меня точно такие же симптомы, что вы описали. Очень хотелось бы узнать что это, если Вы докопались до истины. Спасибо.
александра
28.07.2020, 09:39
мне 67лету меня очень болит задней чости колены в низу опухло вены или мышцы там есть незнаю что мне делать
Здравствуйте! Александра, мы вам рекомендуем обратится к травматологу и флебологу. Боли которые Вы описали, могут бить причиной венозной недостаточности, но коленный сустав нужно тоже осмотреть.
Татьяна
12.08.2020, 11:00
Подскажите пожалуйста спазмы под коленом сзади (В подколенной ямке )когда пытаещься потянуть носок .Особенно утром каждый день хватает когда пытаешься потянуть ногу носком.Если тянешь пяткой просто чуть болит как от натяжения.Ходить не больно
Здравствуйте! Причина боли может быть довольно разная. Как защемления нерва или изменения структуры сустава, травма и другое.
Прежде всего рекомендуем пройти МРТ обследования, дабы выяснить точную причину боли.
Зависимости от проблемы тогда можно рекомендовать лечение, бандажи коленные (эластичные, полужесткие,жесткие), хондроитины, витамины и прочее.
Марина
23.08.2020, 22:34
Здравствуйте! Подскажите, пожалуйста,была резкая боль под коленом, я под коленную ямку приложила холод минут на 15. Утром появились жгучие тянущие ноги на этой ногу. Боль не проходит уже два месяца. Возможно ли что я застудила под коленом нерв и это он так болит. И боль сильная при разгибании
Здравствуйте! Марина, дабы определится с диагнозом. Перед тем как появилась боль, у Вас были какие то нагрузки, которые могли спровоцировать боль?
Такую боль могут давать повреждение связок или коленного сустава.
Для более точного ответа нужен снимок и консультация у специалиста.
Людмила
30.08.2020, 20:52
Добрый вечер. Очень резкие, острые, сильные, внезапные сильные боли сзади,чуть выше колено, ощущаются как бы глубоко между сухожилиями. Боли возникли чуть больше месяца. В начале очень редко, нынче ощутила и во время сна. Что это может быть?
Здравствуйте! Людмила, такие боли могут быть по разным причинам. Еще важно знать после чего появился первый приступ, что могло спровоцировать.
это венозная недостаточность, спазмы, или что то другое.
Шахрияр
16.02.2021, 00:03
Здравствуйте. Моя бабушка упала на левую коленку, перелома нет и ушиба нет,но болит место сзади колена.трудно сгибать ногу и появляются боли. Также у бабушки варикоз. За раннее спасибо.
Еднак Василий Игоревич
07.10.2021 14:04
Добрый день. Для постановления диагноза нужно пройти рентген и МРТ-диагностику, и консультация травматолога для постановления диагноза по результатах обследования. Травма не обязательно может быть видна внешне. На счет варикоза нужно проконсультироваться с сосудистым хирургом. Спасибо за обращение.
Светлана
22.02.2021, 13:45
Здравствуйте. У меня сильно хруснуло в коленки, после чего начало болеть колено и от него появились стреляющие боли к бедру и в голень
Еднак Василий Игоревич
07.10.2021 13:43
Добрый день. Может быть невралгия. Чтобы знать точную причину нужно сделать рентген, если он не покажет каких либо изменений, тогда МРТ-диагностику. И консультацию травматолога. Спасибо за обращение.
олександр якович
27.02.2021, 09:44
в мене болів правий кульшовий суглоб міняти я його не хотів бо була 2-3 степінь але у вересні 2020 р після плаваня в річці я почув різку біль у лівому коліні заду всі ортопеди їх було 4 сказали треба міняти правий кульшовий суглоб і болі перестануть я поїхав в чернівці поміняв суглоб а біль в коліні чуть менша але болить тепер сказали робити мрт коліна масажист сказав мені що в мене зажатий лівий сідальний нерв будь ласа порадьте мені на що мені робити мрт на коліно чи нахребет буду дуже вдячний
Еднак Василий Игоревич
06.10.2021 16:06
Доброго дня. При артрозі кульшового суглобу навантаження автоматично розприділяється неправильно, тому що порушується його функція. Відповідно воно збільшується на іншій нозі, саме на колінний суглоб припадає більша частина навантаження. По цій причні він може "стиратись", та розвиватись артроз (гонартроз). При ендопротезування кульшового суглобу ситуація змінюється в кращу сторону, але по перше перенавантаження повністю не знімається (причиною може бути різниця у довжині кінцівок, що дуже характерно як наслідок для даної операції, оперована нога стає коротшою орієнтовно на 1-1,5 см), тому перенавантаження всеодно залишається. по друге якщо гонартроз уже розвинувся, навіть при 1-2 стадії, то дискомфорт нікуди не дінеться сам по собі. Потрібно робити корекцію довжини кінцівки за допомогою індивідуальних ортопедичних устілок з підп'яточником, працювати з фізіотерапевтом, щоб розробити суглоб та уникнути розвитку контрактури, також в обов'язковому порядку зняти запальний процес, якщо такий наявний, по назначеню травматолога. МРТ колінного суглобу в даному випадку це найбільш доцільна діагностика, тому що показує усі можливі патології м'яких тканин та степінь гонартрозу. Рентген показує тільки можливе пошкодження кісток (якщо не було конкретної травми, то він є недоцільним). На рахунок невропатії сідничного нерва, то він проявляється дещо інакше, для нього характерний тягнучий біль від ділянки сідниць до стопи, а не конкретно в коліні. По друге цей діагноз може поставити тільки невропаталог, у масажиста недостатньо кваліфікації для такої діагностики. На рахунок МРТ хребта, то воно є доцільним при наявності дискомфорту чи болів в хребті. Якщо Вам більше 50-ти років, то як профілактична діагностика, враховуючи наявну патологію з суглобами воно буде не зайве, щоб не пропустити розвиток остеохондрозу хребта, та уникнути його наслідків. Дякуємо за звернення.
Елена
28.02.2021, 14:48
Боль над коленом спереди и сзади. От чего может быть? Колено горячее.
Еднак Василий Игоревич
06.10.2021 15:33
Добрый день. Это может быть проявлением воспаления коленного сустава. Причин может быть очень много, например травма, бактериальная инфекция, аутоимунное заболевания. Если колено набрякло под чашечкой, то можно думать о синовиите (жидкость в суставе). Нужно незамедлительно обратится к ортопеду-травматологу, и снять воспалительный процесс. Спасибо за обращение.
Добрый день, у меня болит под каленкай в сзади когда садишься и встаёшь, а когда лежу она не болит а кагбудто нимеит.
Еднак Василий Игоревич
06.10.2021 15:12
Добрый день. Боль при приседании сзади под коленом может свидетельствовать о наличии кисты Бейкера. Также ухудшение чувствительности может быть следствием ухудшения кровоснабжения или компрессии нервных окончаний, что иннервируют нижнюю конечность. Нужно обследоватся у травматолога. В обследование входит пальпаторное обследование, проверка амплитуды движений активных и пассивных, при необходимости рентген, УЗИ коленного сустава, МРТ-диагностика. Лечение зависит от величины кисты. С внешних проявлений может быть "шишка" под коленом, которая чествуется при самостоятельной пальпации. Если есть подозрение на иную патологию, то диагностика аналогичная. Спасибо за обращение.
Гулназым
08.03.2021, 14:00
Здравствуйте! У меня уже третьи день очень сильно болит сзади колен. Кажется мыщцы. Отдает на икру. Правая нога. Ни сидеть, ни ходить нормально не могу, больно.
Еднак Василий Игоревич
06.10.2021 15:01
Добрый день. Причин может быть много. Во-первых нужно учесть была ли травма. Так же есть варианты проявлений реактивного полиартрита (если есть конъюнктивит, и спухают пальцы на руках, или за несколько недель до появлений боли были какие-то бактериальные инфекции (кишечные, или даже просто ангина), хламидиоз). Может быть первыми симптомами аутоимунных заболеваний суставов (болезнь Бехтерева, если есть дискомфорт или боли в области спины, или псориатического полиартрита, если есть псориаз на коже). Может быть просто результатом перенагрузки например на работе или на тренировках. Так же, если под коленями сзади есть небольшие "шишки", то это могут быть кисты Бейкера. Нужна консультация ортопеда-травматолога и диагностика (возможно: рентгет, МРТ, КТ, УЗИ коленных суставов). Спасибо за обращение.
Вера
05.07.2021, 18:03
Обязательно ли делать операцию при разрыве заднего рога мениска коленного сустава. И что будет если не оперировать
Мед-Магазин
01.10.2021 15:47
Добрый день. Если функция сустава не нарушена полностью, и не ограничивает физ активность в повседневном темпе, то операцию делать не обязательно, так как это не есть болезнь которая грозит Вашей жизни. Но, в любой момент ситуация может резко ухудшится, а со временем это точно произойдет, что скорее всего станет причиной ограничения функции конечности и ухудшения возможности физической активности. Следует слушать лечащего врача, если он видит прямые показания для операции, значит так и есть. Но решение всегда за Вами. Спасибо за обращение.
Елена
17.07.2021, 07:46
Здравствуйте! У меня сильные боли сзади, где колено, при сгибание. Ночью просыпаюсь от этих болей. Приходится спать в основном на животе, так нога успокаивается. Днем хожу и прихрамовыю. Пью обезбаливающими таблетки и натираю обезбаливающими мазями или гелями. К какому врачу обратиться за консультацией?
Мед-Магазин
01.10.2021 15:44
Добрый день. Данный болевой синдром может свидетельствовать о наличии травмы мягких тканей коленного сустава, либо наличии кисты Бейкера (боли появляются или усиливаются при глубоком приседании), так же о воспалительном процессе в месте дискомфорта. Нужна консультация врача травматолога с последующей диагностикой. Спасибо за обращение.
Галина
20.07.2021, 08:59
У меня по рентгену артроз 1 ст., коленного сустава, а сейчас сильно болит под коленом, с утра очень. Что делать не знаю
Мед-Магазин
01.10.2021 14:32
Добрый день. Артроз 1 ст. сам по себе не есть опасным заболеванием, это хронический деструктивный процесс в суставе, характеризирующийся постепенным уменьшением амплитуды движения в суставе. Опасность представляет стремительное ухудшение из-за несвоевременного лечения, перенагрузок. Если боль появилась без предшествующей травми сустава, и на рентгене не отмечается никаких новых патологий или подозрения на причину болевого синдрома, то могут быть повреждены мягкие ткани сустава, возможен воспалительный процес, который необходимо вовремя снять. Для диагностики необходимо сделать МРТ проблемного сустава, так как на рентгене видно только костную ткань. Так же обязательна повторная консультация травматолога для назначения лечения по результатах диагностики. Спасибо за обращение.
Владислав
28.07.2021, 22:18
Добрый вечер
Нашел интересную статью о здоровье ног, стало интересно могул ли передастся проблемы с ногами по наследству ?
Мед-Магазин
01.10.2021 12:51
Добрый день. Если у родителей есть деформации стоп, плоскостопия, то у ребенка может быть предрасположенность к данным деформациям (плоскостопия, вальгусная, варусная установка стоп и коленей или комбинации). Нужно следить с маленького возраста, данные проблемы диагностируют начиная с трехлетнего возраста. Профилактикой есть плановый осмотр у детского ортопеда и подбор ортопедической обуви при необходимости. Спасибо за обращение.
Светлана
09.08.2021, 15:55
Добрый день!Я не могу согнуть до конца правое колено,как будто мешает что-то и больновато ,иногда приходьбе боль возникает с внешней стороны чуть ниже колена ,пора бить тревогу?
Мед-Магазин
01.10.2021 11:21
Добрый день. Нужно обследовать коленный сустав в котором чествуете дискомфорт. Нужно учесть были ли травмы, когда в последний раз делали УЗИ, рентген или МРТ коленного сустава. Это может быть контрактура из-за запущенного гонартроза, киста Беккера (возникает на фоне воспалительных процессов в области коленного сустава), последствия травмы мениска. Для того что-бы постановить диагноз нужно пройти обследование начиная с пальпации области сустава врачом ортопедом, по его назначению сделать УЗИ коленного сустава, рентген, МРТ либо КТ-диагностику. Исключительно от результата обследования будет постановлен диагноз и назначено лечение. Спасибо за обращение.
Елена
02.09.2021, 12:22
Здравствуйте, доктор! У меня болит под коленом , внутренняя часть , там где впадина,только когда глубоко приседаю.До этого просто были боли на той же ноге сбоку в районе голени , хирург сказал начало тромбофлебита
Мед-Магазин
01.10.2021 10:35
Добрый день, Елена. Причин данного болевого синдрома может быть действительно много, как в области ортопедии так и во многих других напрявлениях медицины. Рекомендуется консультация ортопеда-травматолога (если была травма, либо есть подтвержденные проблемы с коленным суставом любой этиологии или подозрение возникновения кисты Бейкера). Но т.к. уже есть подозрение врача сосудистого хирурга либо флеболога на счет указанного диагноза, тогда нужно в обязательном порядке провести полное обследование назначенное лечащим врачем для подтверждения или исключения подозреваемого диагноза. Спасибо за обращение.
Муллоева Марифат
17.10.2021, 21:03
Здравствуйте. В апреле была проведена оперция удалили доброкачественную фиброму в мышце на левой ноге. 2 или 3 недели начала болеть под коленом. Тянущиеся боли иногда до паха. Нога постоянно болит. Работа на ногах. Целый день 12 часов провожу стоя. Болит прооперированная нога.
06.12.2021 16:52
Добрый день. Временное нарушение функции из-за слабости мышц после операции, работа на ногах, могут вместе привести к различным усложнениям. По словам, можно думать о воспалительном процессе связочного аппарата колена, либо возможна киста Бейкера если есть под кожей на ощупь как шарик твердый, нужна консультация травматолога ортопеда с полноценной диагностикой, скорее всего нужно будет сделать МРТ коленного сустава.
Ввладимир
01.11.2021, 13:12
Добрый день, меня зовут Владимир скажите ночью встал на ногу резкая боль под коленом сзади и теперь не могу полностью опереться на ногу только на носок и полностью выравнять ногу сильная боль, при полном сгибе тоже болит и тянет
16.12.2021 12:15
Добрый день. Есть разные варианты повреждения связочного аппарата коленного сустава, для определения точного нужно сделать МРТ диагностику и проконсультироваться у ортопеда наочно.
юра стрилец
01.11.2021, 14:06
Болит под коленом и тянит в низ по задней поверхности.Утром не могу встать очень резкая боль под коленом,а начинается с болей в левой ягодице.
16.12.2021 12:14
Добрый день. По словам похоже на воспаление седалищного нерва. Может пройти самостоятельно, но это будет очень долго и неприятно. Лучше обратится к неврологу, попринимать обезболивающие препараты, потом курс массажа.
Людмила
04.11.2021, 00:49
Здравствуйте! У МЕНЯ НАПУХЛА МЫШЦА ЗАДИ ЗА КОЛЕНОМ!За день до этого, целую неделю была на ногах, за день до этой проблемы была судорга обеих ног!К какому врачу можно обратиться? Заделать мрт,или кт? Заранее благодарю!
16.12.2021 12:06
Добрый день. Это может быть следствием слишком сильной и длительной нагрузки, если это не входить постоянный ритм жизни. Это характерно для профессиональных спортсменов после длительного перерыва, когда сразу дать большую нагрузку или для людей в недостаточно хорошей физ форме для интенсивных тренировок без хорошей разминки и разогрева мышц. Может быть повреждение связочного аппарата в месте крепления мышцы и спровоцирован воспалительный процесс. Нужно обратится к травматологу, самостоятельно делать мрт или кт диагностику не надо, не зная о целесообразности этой диагностики.
Валентина
08.11.2021, 21:19
Здравствуйте,я спортсменка .мне сделали операцию на мениске и сшивали его .после того я постоянно хромаю ,при каждом отбития ноги от земле (в беге)или прыжки с этой ноги .чувствую боль под коленом .кисты Бейкера не обнаружено .
16.12.2021 11:54
Добрый день. После операций на коленном суставе обязательна полноценная реабилитация для возобновления постепенного функции сустава, без неё давать сильные нагрузки на ногу не рекомендуется, можно только ухудшить состояние. Самостоятельно так нельзя заниматься реабилитацией, она должна быть подобрана специалистом физиотерапевтом индивидуально. Тем более в профессиональном спорте это исключительно важно.
у меня ощущение стягивания с обратной стороны колена
16.12.2021 11:04
Добрый день. Спазм мышц скорее всего, прощупайте сзади колена, нет ли на ощупь "шарика", может быть киста Бейкера, если нет, то мышцы могут спазмировать из-за перегрузки физической, стоячей работы. Нужен масаж и эластичный наколенник.
Рина
02.12.2021, 22:43
У сильно болит под колен,сказали что восполнения суставов,выписали мазь но не помогает ,не могу встать очень сильные боли что делать не знаю
16.12.2021 10:52
Добрый день. Проконсультируйтесь в другого врача (травматолога), ещё нужно выключить ревматологию (к ревматологу), скорее всего нужно будет зделать МРТ-диагностику колена. Если болит сзади и есть отёк или чуство шарика под коленом, то может быть киста Бейкера. - Повторна консультация травматолога, конс ревматолога, МРТ-диагностика за назначением, и возможно нужно будет здать кровь на ревмопробы. Мази дают эфект не сразу, лучше уже обезбаливающие препарати в таблетках или уколах, но прописать вам лечение не имею права.
Ирина
08.12.2021, 00:31
Здравствуйте, подскажите пожалуйста. Две недели назад упала резко на обе коленки . Вроде больше правая сильно болела под чашечкой верх большой кости . Но потом вроде полегче стало. Левая как оказалось позже начала болеть на чашечке . И вот когда дома болела 4 дня никуда не ходила , не болела нога. Сегодня вышла на улицу. Колено в области чашечки и при надавливании точечно в одном месте болит. В спокойном положении не болит. Опухоли вроде нет . Синяк еде заметный был
Колено до этого хрустело , у меня 5 этаж. Сумки тяжёлые тоскаю через один два дня наверх . И после падения на колени левая коленка ещё и стучать начала. Весом 90 кг упала так нехорошо на коленки. Что делать ? Ждать , может само пройдет . Финалгон есть дома. Может им помазать . ноги нормально если присаживаюсь полностью Но когда хожу активно , ныть начинает нога.в области колена и вверх немного по ноге отдает . Не хочется вроде сразу и в больницу бежать везде такая обстановка с этим коронавирусом. Может ли само пройти ? Что посоветуете доктор ? Спасибо за ответ .
28.12.2021 16:00
Здравствуйте. Само может пройти, но очень долго и полностью скорее всего не уйдет, будет постоянного проявлятся при нагрузках, тем более учитывая потребность в подъёме на 5 этаж. Мы не можем знать что именно было травмировано, нужно обследоваться, сделать ренген, проконсультироваться в травматолога. Облегчить состояние нужно, можна использовать финалгон, да, но от самой мази толку будет мало. Необходимо частично снять нагрузку с сустава с помощью бандажа на колено с фиксацией наколенника. Подходящие Вам варианты: /item_n7302.htm; /item_n6774.htm; /item_n11049.htm;
Виктор
08.12.2021, 09:00
Задать вопрос
Здравствуйте
у моей Жены не разгибоются ноги в коленых суставах из за очень сильных болях в сухожилиях. уже на протяжении 3-х месяцев
Из-за этого у нее появились ноющие боли в суставах. Ноги находятся примерно под угло в 50 градусов, нет возможности ходить. Без приема обезбаливающих появляются нервные боли в ступлях. Она не может самостоятельно двигать стопой, очень слабо получается двигать пальцами
ОЧЕНЬ НУЖНА ПОМОЩЬ
upload
Введите сообщение и нажмите Enter
28.12.2021 16:03
Здравствуйте. С такой проблемой нельзя сидеть дома и надеяться на "само пройдет". Нужно немедленно к травматологу, полное обследование. Может быть проблема в поражении связочного апарата коленных суставов (возможен и аутоимунный процесс), Боли в ступнях, нарушение функции и чувствительности (скорее всего) из-за зажатости сосудов и нервных окончаний спазмированными мышцами и постоянного положения ног в согнутом состоянии. Немедленно нужна консультация травматолога и полное обследование по его назначению. Потом вне зависимости от причины и лечения нужно будет проходить реабилитацию для полного восстановления функции суставов, для этого используют наколенники чтобы облегчить нагрузку, например: /item_n11049.htm; /item_n4850.htm; /item_n2531.htm;
Ляззат Сабыровна
18.12.2021, 15:11
Здравствуйте, колени не болят, но болит сзади под коленом правой ноги, саду ревмолгон, траксорутин, но помогает не надолго, помощь тянущая, что делать?
11.01.2022 10:33
Добрый день. В зависимости от того куда и откуда начинается тянущая боль. Если отдает с седалищной области сзади вниз по ноге, то можно думать о невралгии седалищного нерва, если боль возникает конкретно под коленом сзади, то либо травмирован связочный аппарат или мениск кол сустава, либо зажат нерв (в зависимости по какой стороне и куда отдает боль) либо наличие кисты Бейкера (доброкачественное образование в районе кол сустава сзади) что проявляется ещё и чувством "шарика" сзади колена. Для того чтобы вияснить причину и начать лечение нужно пройти осмотр травматолога и полноценную диагностику, рентген или МРТ сустава. В любом случае нужно разгрузить сустав с помощью эластичного бандажа или тейпирования. Например варианты для Вас: /item_n4850.htm; /item_n12137.htm; /item_n13004.htm; /item_n10685.htm; На счет тейпирования, лучше первый раз обратится к физиотерапевту или врачу ортопеду-травматологу для правильного наложения тейпов (можна сделать у нас по записи).
Ирина
04.01.2022, 21:40
Упала на ягодицы,сильна,боль сзади и спереди коленя,боль отдающая внизу стопы,нога не згинается в колени.Что может это быть,к каму врачу надо обратиться?
10.02.2022 12:15
Добрый день. К травматологу, сделать ренген, при необходимости МРТ колена. Диагноз поставят по результатам диагностики. После лечения травмы нужно будет пройти реабилитацию для возобновления функции травмированной конечности. Использовать наколенник в зависимости от лечения, может быть эластичный или полужесткий /item_n7302.htm; /item_n4850.htm;
Артем
29.01.2022, 01:27
Доброй нрчи. Доктор. Не с того сено начало опухать колено и появились боли в задней части колено и боли мышч задней части ног . Бывает чуть пройдет а потом сного болит . Что может быть и от чего. Не падал не бегал просто как ветром продуло и болит уже две недели мочи нет от боли
21.02.2022 10:29
Добрый день. Нужна консультация ортопеда и ревматолога. Однозначно нужно снять воспалительный процесс и боль. Пройти полное обследование, потому что причин может быть не мало. После лечения, или во время, нужно будет уменьшить нагрузку на колено при ходьбе. Для этого используют наколенники эластичные или полужесткие (это как врач скажет) /item_n4850.htm; /item_n7302.htm;
Анатомия
В коленном суставе между бедренной и большеберцовой костью есть мениски – хрящевые прослойки полулунной формы, которые увеличивают стабильность сустава, повышая площадь контакта.
И наружный (латеральный), и внутренний (медиальный) мениск условно делятся на три части: заднюю (задний рог), среднюю (тело) и переднюю (передний рог).
По форме внутренний (медиальный) мениск коленного сустава обычно напоминает букву «С», а наружный (латеральный) — правильную полуокружность. Оба мениска образованы волокнистым хрящом и прикрепляются спереди и сзади к большеберцовой кости. Медиальный мениск, кроме того, прикреплен по наружному краю к капсуле коленного сустава так называемой венечной связкой. Утолщение капсулы в области средней части тела мениска образовано большеберцовой коллатеральной связкой. Прикрепление медиального мениска и к капсуле, и к большеберцовой кости делает его менее подвижным по сравнению с латеральным мениском. Эта меньшая подвижность внутреннего мениска приводит к тому, что его разрывы бывают чаще, чем разрывы наружного мениска.
Латеральный мениск покрывает большую часть верхней латеральной суставной поверхности большеберцовой кости и в отличие от медиального мениска имеет форму почти правильной полуокружности. Вследствие более округлой формы латерального мениска передняя и задняя точки прикрепления его к большеберцовой кости лежат ближе одна к другой. Чуть кнутри от переднего рога латерального мениска находится место прикрепления передней крестообразной связки. Передняя и задняя мениско-бедренные связки, прикрепляющие задний рог латерального мениска к медиальному мыщелку бедренной кости, проходят спереди и сзади от задней крестообразной связки и называются также связкой Хамфри и связкой Врисберга соответственно.
Латеральные мениски, распространяющиеся на суставную поверхность больше, чем в норме, получили название дисковидных; они встречаются, согласно сообщениям, у 3,5—5% людей. Говоря простыми словами дисковидный латеральный мениск означает, что он шире, чем обычный наружный мениск коленного сустава. Среди дисковидных менисков можно выделить так называемые сплошные дисковидные (целиком покрывающие наружный мыщелок большеберцовой кости), полудисковидные и варианты Врисберга. У последних задний рог фиксирован к кости только связкой Врисберга.
Сплошной дисковидный наружный мениск коленного сустава
По задненаружной поверхности сустава, через щель между капсулой и латеральным мениском, в полость сустава проникает сухожилие подколенной мышцы. Оно прикреплено к мениску тонкими пучками, выполняющими, по-видимому, стабилизирующую функцию. К капсуле сустава латеральный мениск фиксирован гораздо слабее медиального и поэтому легче смещается.
Микроструктура мениска в норме представлена волокнами особого белка – коллагена. Эти волокна ориентированы преимущественно циркулярно, т.е. вдоль мениска. Меньшая часть коллагеновых волокон мениска ориентирована радиально, т.е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядочно», связывая между собой циркулярные и радиальные волокна.
а – радиальные волокна, б – циркулярные волокна (их больше всего), в – перфорантные, или «беспорядочные» волокна
Радиально волокна ориентированы главным образом у поверхности мениска; перекрещиваясь, они образуют сеть, обеспечивающую, как полагают, устойчивость поверхности мениска к силе сдвига. Циркулярные волокна составляют основную часть сердцевины менисков; такое расположение волокон обеспечивает распределение продольной нагрузки на коленный сустав. В пересчете на сухое вещество мениск состоит примерно на 60—70% из коллагена, на 8—13% — из белков внеклеточного матрикса и на 0,6% — из эластина. Коллаген в основном представлен I типом и в небольшом количестве II, III, V и VI типами.
У новорожденных вся ткань менисков пронизана кровеносными сосудами, но уже к 9-месячному возрасту из внутренней трети менисков сосуды полностью исчезают. У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с взрослением кровоснабжение мениска только ухудшается. Стоит отметить, что с возрастом кровоснабжение мениска ухудшается. С точки зрения кровоснабжения мениск делится на две зоны: красную и белую.
Поперечный срез мениска коленного сустава (на разрезе он имеет треугольную форму). Кровеносные сосуды заходят в толщу мениска снаружи. У детей они пронизывают весь мениск, но с возрастом кровеносных сосудов становится все меньше и у взрослых кровеносные сосуды есть только в 10-30% наружной части мениска, прилегающей к капсуле сустава. Первая зона – граница между капсулой сустава и мениском (красная-красная зона, или R-R). Вторая зона – граница между красной и белой зонами мениска (красная-белая зона или R-W зона). Третья зона – белая-белая (W-W), т.е. там, где нет кровеносных сосудов.
Сравнительно бедна сосудами и та часть латерального мениска, около которой в коленный сустав проникает сухожилие подколенной мышцы. К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жидкости.
Фотография кровеносных сосудов латерального мениска (в кровоток был введен контрастный препарат). Обратите внимание на отсутствие сосудов в том месте, где проходит сухожилие подколенной мышцы (рыжая стрелка).
Передний и задний рога мениска, как и его периферическая часть, содержат нервные волокна и рецепторы, которые, предположительно, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав.
Зачем нужны мениски?
В конце XIX века мениски считались «нефункционирующими остатками» мышц. Однако как только открылась важность функции, выполняемой менисками, их стали активно изучать.
Мениски выполняют разные функции: распределяют нагрузку, амортизируют толчки, уменьшают контактное напряжение, выполняют роль стабилизаторов, ограничивают амплитуду движений, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав. Главными среди этих функций считаются первые четыре — распределение нагрузки, амортизация толчков, распределение контактного напряжения и стабилизация.
При сгибании и разгибании ноги в колене на 90 градусов на мениски приходится примерно 85% и 50—70% нагрузки соответственно. После удаления всего медиального мениска площадь соприкосновения суставных поверхностей уменьшается на 50—70%, а напряжение на их стыке возрастает на 100%. Полное удаление латерального мениска уменьшает площадь соприкосновения суставных поверхностей на 40—50% и увеличивает контактное напряжение на 200— 300%. Эти изменения, вызванные менискэктомией (т.е. операцией, при которой мениск удаляется полностью), часто ведут к сужению суставной щели, образованию остеофитов (костных шипов, наростов) и превращению мыщелков бедренной кости из округлых в угловатые, что хорошо видно на рентгенограммах. Менискэктомия отражается и на функции суставных хрящей. Мениски на 50% эластичнее хряща и потому играют роль надежных амортизаторов при толчках. В отсутствие мениска вся нагрузка при ударах без амортизации, падает на хрящ. Наконец, медиальный мениск препятствует смещению большеберцовой кости вперед относительно бедренной кости при повреждении передней крестообразной связки. При сохранной передней крестообразной связке утрата медиального мениска мало сказывается на переднезаднем смещении большеберцовой кости при сгибании и разгибании ноги в колене. Но при повреждении передней крестообразной связки утрата медиального мениска более чем на 50% увеличивает смещение большеберцовой кости вперед при сгибании ноги в колене на 90°. Вообще, внутренние две трети менисков важны для увеличения площади соприкосновения суставных поверхностей и амортизации ударов, а наружная треть — для распределения нагрузки и стабилизации сустава.
Как часто бывают разрыв мениска коленного сустава?
Разрывы менисков встречаются с частотой 60—70 случаев на 100 000 населения в год. У мужчин разрывы менисков возникают в 2,5—4 раза чаще, причем в возрасте от 20 до 30 лет преобладают травматические разрывы, а в возрасте от 40 лет — разрывы вследствие хронических дегенеративных изменений в мениске. Бывает, что разрыв мениска происходит и в 80-90 летнем возрасте. В целом чаще повреждается внутренний (медиальный) мениск коленного сустава.
Фотографии, сделанные при артроскопии коленного сустава: в полость сустава через разрез длиной 1 сантиметр введена видеокамера (артроскоп), которая позволяет осмотреть сустав изнутри и увидеть все повреждения. Слева – нормальный мениск (нет разволокнения, упругий, ровный край, белый цвет), в центре – травматический разрыв мениска (края мениска ровные, мениск не разволокнен). Справа – дегенеративный разрыв мениска (края мениска разволокнены)
В молодом возрасте чаще возникают острые, травматические разрывы менисков. Может произойти изолированный разрыв мениска, однако возможны и сочетанные повреждения внутрисуставных структур, когда повреждается, например, связка и мениск одновременно. Одной из таких сочетанных травм является разрыв передней крестообразной связки, который примерно в каждом третьем случае сопровождается разрывом мениска. При этом приблизительно в четыре раза чаще рвется латеральный мениск, более подвижный, как и вся наружная половина коленного сустава. Медиальный мениск, становящийся ограничителем переднего смещения большеберцовой кости при повреждении передней крестообразной связки, чаще рвется при уже поврежденной ранее передней крестообразной связке. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах диафиза бедренной кости с сопутствующим выпотом в полость сустава.
Симптомы
Травматические разрывы. В молодом возрасте разрывы менисков происходят чаще в результате травмы. Как правило, разрыв происходит при кручении на одной ноге, т.е. при осевой нагрузке в сочетании с ротацией голени. Например, такая травма может произойти при беге, когда одна нога неожиданно встает на неровную поверхность, при приземлении на одну ногу с кручением корпуса, однако разрыв мениска может произойти и при другом механизме травмы.
Обычно сразу после разрыва появляется боль в суставе, колено отекает. Если разрыв мениска затрагивает красную зону, т.е. то место, где в мениске есть кровеносные сосуды, то возникнет гемартроз – скопление крови в суставе. Он проявляется выбуханием, отеком выше надколенника (коленной чашечки).
При разрыве мениска оторвавшаяся и болтающаяся часть мениска начинает мешать движениям в коленном суставе. Небольшие разрывы могут вызвать болезненные щелчки или ощущение затрудненного движения. При больших разрывах возможна блокада сустава вследствие того, что относительно большой размер разорванного и болтающегося фрагмента мениска перемещается к центру сустава и делает некоторые движения невозможными, т.е. сустав «заклинивает». При разрывах заднего рога мениска чаще ограничивается сгибание, при разрывах тела мениска и его переднего рога страдает разгибание в коленном суставе.
Боль при разрыве мениска может быть настолько сильной, что невозможно наступить на ногу, а иногда разрыв мениска проявляет себя только лишь болью при определенных движениях, например, при спуске с лестницы. При этом подъем по лестнице может быть совершенно безболезненным.
Стоит отметить, что блокада коленного сустава может быть вызвана не только разрывом мениска, но и другими причинами, например, разрывом передней крестообразной связк, свободным внутрисуставным телом, в том числе отшнуровавшимся фрагментом хряща при болезни Кёнига, синдромом «плики» коленного сустава, остеохондральными переломами, переломами мыщелков большеберцовой кости и многими другими причинами.
При остром разрыве в сочетании с повреждением передней крестообразной связки припухлость может развиться быстрее и быть более выраженной. Повреждения передней крестообразной связки часто сопровождаются разрывом латерального мениска. Это связано с тем, что при разрыве связки наружная часть большеберцовой кости вывихивается вперед и латеральный мениск ущемляется между бедренной и большеберцовой костями.
Хронические, или дегенеративные, разрывы чаще возникают у людей старше 40 лет; боль и припухлость при этом развиваются исподволь, и не всегда можно обнаружить их резкое усиление. Часто в анамнезе не удается обнаружить указаний на травму либо обнаруживается лишь очень незначительное воздействие, например сгибание ноги, приседание или даже разрыв может появиться просто при вставании с кресла. При этом тоже может возникнуть блокада сустава, однако дегенеративные разрывы чаще дают только боль. Стоит отметить, что при дегенеративном разрыве мениска часто поврежден и соседний хрящ, покрывающий бедренную или чаще большеберцовую кость.
Как и острые разрывы мениска, дегенеративные разрывы могут давать разнообразную выраженность симптомов: иногда от боли совершенно невозможно наступить на ногу или даже чуть-чуть подвигать ею, а иногда боль появляется только при спуске с лестницы, приседании.
Диагноз
Основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Выраженность боли зависит от места, в котором произошел разрыв мениска (тело, задний рог, передний рог мениска), размера разрыва, времени, прошедшего с момента травмы.
Еще раз отметим, что разрыв мениска может произойти и внезапно, без какой-либо травмы. Например, дегенеративный разрыв может произойти ночью, кода человек спит, и проявиться болью утром, при вставании с постели. Часто дегенеративные разрывы происходят и при вставании с низкого кресла.
На интенсивность боли влияет и индивидуальная чувствительность, и наличие сопутствующих заболеваний и травм коленного сустава (артроз коленного сустава, разрывы передней крестообразной связки, разрывы боковых связок коленного сустава, переломы мыщелков и другие состояния, которые сами по себе могут служить причиной болей в коленном суставе).
Итак, боль при разрыве мениска может быть разной: от слабой, появляющейся только изредка, до сильной, делающей движения в коленном суставе невозможными. Иногда от боли даже невозможно наступить на ногу.
Если боль появляется при спуске с лестницы, то скорее всего имеется разрыв заднего рога мениска. Если есть разрыв тела мениска, то боль усиливается при разгибании в коленном суставе.
Если коленный сустав «заклинило», т.е. возникла так называемая блокада сустава, то скорее всего есть разрыв мениска, а блокада обусловлена тем, что оторванная часть мениска как раз и заблокировала движения в суставе. Впрочем, блокада бывает не только при разрыве мениска. Например, сустав может «заклинить» и при разрывах передней крестообразной связки, ущемлении синовиальных складок (синдром «плики»), обострении артроза коленного сустава.
Диагноз разрыва мениска невозможно поставить самостоятельно – нужно обратиться к травматологу-ортопеду. Желательно, чтобы вы обратились к специалисту, непосредственно занимающемуся лечением пациентов с травмами и заболеваниями коленного сустава.
Сначала врач расспросит вас о том, как появилась боль, о возможных причинах ее появления. Затем приступает к осмотру. Врач тщательно осматривает не только коленный сустав, но и всю ногу. Сначала оцениваются амплитуда и болезненность движений в тазобедренном и коленном суставах, так как часть боль в тазобедренном суставе отдает в коленный сустав. Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Как правило, выпот, т.е. скопление жидкости в коленном суставе, проявляется видимым отеком над коленной чашечкой (надколенником). Жидкость в коленном суставе может быть кровью, в таком случае говорят о гемартрозе коленного сустава, что в дословном переводе с латыни означает «кровь в суставе». Гемартроз бывает при свежих разрывах менисков.
Если разрыв произошел давно, то в суставе тоже возможен выпот, но это уже не гемартроз, а синовит, т.е. избыточное скопление синовиальной жидкости, которая смазывает сустав и питает хрящ.
Отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
Разрыв мениска часто проявляется невозможностью полностью разогнуть или согнуть ногу в коленном суставе.
Как мы уже отмечали, основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Если врач подозревает разрыв мениска, то он старается как раз спровоцировать эту боль в определенном положении и при определенном движении. Как правило, врач нажимает пальцем в проекции суставной щели коленного сустава, т.е. чуть ниже и сбоку (снаружи и кнутри) от надколенника и сгибает и разгибает ногу в колене. Если при этом возникает боль, то скорее всего есть разрыв мениска. Существуют и другие специальные тесты, позволяющие диагностировать разрыв мениска.
Основные тесты, которые выполняет врач для диагностики разрыва менисков коленного сустава.
Врач должен выполнить не только эти тесты, но и другие, позволяющие заподозрить и диагностировать проблемы с крестообразными связками, надколенником и ряд других ситуаций.
В целом, если врач оценивает коленный сустав по совокупности тестов, а не по какому-либо одному из признаков, то разрыв внутреннего мениска можно диагностировать в 95% случаев, а наружного – в 88% случаев. Эти показатели очень высоки, и на самом деле часто грамотный травматолог может достаточно точно поставить диагноз разрыва мениска без каких-либо дополнительных методов обследования (рентгенография, магнитно-резонансная томография, УЗИ). Однако будет очень неприятно, если пациент попадет в те 5-12% случаев, когда разрыв мениска не диагностируется при том, что он есть, или диагностируется ошибочно, поэтому в нашей практике мы достаточно часто стараемся прибегать к дополнительным методам исследования, которые подтверждают или опровергают предположение врача.
Рентгенография. Рентгенографию коленного сустава можно считать обязательной при любой боли в коленном суставе. Иногда возникает желание выполнить сразу магнитно-резонансную томографию (МРТ), которая «больше покажет, чем рентген». Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Рентгенографию выполняют в следующих проекциях: 1) в прямой проекции в положении стоя, в том числе при сгибании ног в коленях на 45°(по Розенбергу), 2) в боковой проекции и 3) в осевой проекции. Задние поверхности мыщелков бедренных костей при артрозе коленного сустава обычно изнашиваются раньше, и при сгибании ног на 45° в положении стоя можно увидеть соответствующее сужение суставной щели. В любых других положениях эти изменения будут, скорее всего, незаметны, поэтому другие рентгенографические положения не имеют значения для обследования по поводу боли в коленном суставе. Если у больного с жалобами на боль в коленном суставе рентгенологически выявлено значительное сужение суставной щели, весьма вероятно обширное повреждение мениска и хряща, при котором бесполезна артроскопическая резекция мениска (неполная или парциальная менискэктомия), о которой мы поговорим ниже. Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
МРТ (магнитно-резонансная томография) существенно повысила точность диагностики разрывов менисков. Ее преимущества — возможность получить изображение мениска в нескольких плоскостях и отсутствие ионизирующего излучения. Кроме того, МРТ позволяет оценить состояние других суставных и околосуставных образований, что особенно важно, когда у врача есть серьезные сомнения в диагнозе, а также если имеются сопутствующие повреждения, затрудняющие выполнение диагностических тестов. К недостаткам МРТ относятся дороговизна и возможность неверной трактовки изменений с вытекающими дополнительными исследованиями. Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
По МРТ выделяют четыре степени изменений мениска (классификация по Stoller). Степень 0 — это нормальный мениск. Степень I — это появление в толще мениска очагового сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень II — появление в толще мениска линейного сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень III — сигнал повышенной интенсивности, достигающий поверхности мениска. Истинным разрывом мениска считаются только изменения III степени.
0 степень (норма), мениск без изменений.
I степень - шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска.
II степень – линейное повышение интенсивности сигнала, не связанное с поверхностью мениска.
III степень (разрыв) – повышение интенсивности сигнала, соприкасающееся с поверхностью мениска.
Магнитно-резонансная томография. Слева – нормальный неповрежденный мениск (синяя стрелка). Справа – разрыв заднего рога мениска (две синие стрелки)
Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%, особенно если дважды подряд (т.е. на двух соседних срезах) фиксируется сигнал повышенной интенсивности, захватывающий поверхность мениска. Для диагностики разрыва можно ориентироваться и на форму мениска. Обычно на снимках в сагиттальной плоскости мениск имеет форму бабочки. Любая другая форма может быть признаком разрыва. Признаком разрыва служит и симптом «двойная задняя крестообразная связка» (или «третья крестообразная связка»), когда в результате смещения мениск оказывается в межмыщелковой ямке бедренной кости и прилежит к задней крестообразной связке.
Разрыв мениска может обнаружиться при МРТ и в отсутствие у больного жалоб, причем частота таких случаев увеличивается с возрастом. Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
Какие бывают разрывы менисков коленного сустава?
Разрывы менисков можно классифицировать в зависимости от причины и от характера изменений, обнаруженных при обследовании (МРТ) или в ходе операции (артроскопии коленного сустава).
Как мы уже отмечали, разрывы могут быть травматическими (чрезмерная нагрузка на неизмененный мениск) и дегенеративными (нормальная нагрузка на измененный дегенеративными процессами мениск).
По месту, в котором произошел разрыв, выделяют разрывы заднего рога, тела и переднего рога мениска.
Так как мениск кровоснабжается неравномерно, в нем выделяют три зоны: периферическую (красную) — в области соединения мениска с капсулой, промежуточную (красно-белую) и центральную — белую, или бессосудистую, зону. Чем ближе к внутреннему краю мениска располагается разрыв, тем меньше сосудов проходит вблизи него и тем ниже вероятность его заживления.
По форме разрывы делят на продольные, горизонтальные, косые и радиальные (поперечные). Могут быть и комбинированные по форме разрывы. Кроме того, выделяют и особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»).
Классификация разрывов менисков по H. Shahriaree: I – продольный разрыв, II – горизонтальный разрыв, III – косой разрыв, IV – радиальный разрыв
Особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»)
Острые травматические разрывы, возникающие в молодом возрасте, идут вертикально в продольном или косом направлении; комбинированные и дегенеративные разрывы чаще возникают у пожилых людей. Вертикальные продольные разрывы, или разрывы в виде ручки лейки, бывают полные и неполные и обычно начинаются с заднего рога мениска. При длинных разрывах возможна значительная подвижность оторванной части, позволяющая ей смещаться в межмыщелковую ямку бедренной кости и блокировать коленный сустав. Это особенно характерно для разрывов медиального мениска, возможно, вследствие его меньшей подвижности, что увеличивает действующую на мениск силу сдвига. Косые разрывы обычно возникают на границе между средней и задней третью мениска. Чаще это небольшие разрывы, но их свободный край может попадать между суставными поверхностями и вызывать ощущение переката или щелчки. Комбинированные разрывы идут сразу в нескольких плоскостях, часто локализуются в заднем роге или около него и обычно возникают у пожилых людей с дегенеративными изменениями в менисках. Горизонтальные продольные разрывы нередко связаны с кистозным перерождением менисков. Эти разрывы обычно начинаются у внутреннего края мениска и направляются к месту соединения мениска с капсулой. Считается, что они возникают под действием силы сдвига и, когда связаны с кистозным перерождением мениска, образуются во внутреннем медиальном мениске и вызывают локальную припухлость (выбухание) по линии суставной щели.
Как лечить разрыв мениска коленного сустава?
Лечение разрывов менисков бывает консервативное (то есть безоперационное) и хирургическое (менискэктомия, т.е. удаление мениска, которая может быть полной или неполной (частичной)).
Особыми вариантами хирургического лечения разрывов менисков являются шов и трансплантация мениска, но эти методики не всегда возможны и порой дают не очень надежные результаты.
Консервативное (безоперационное) лечение разрывов менисков коленного сустава. Консервативное лечение обычно назначают при небольших разрывах заднего рога мениска или при небольших радиальных разрывах. Эти разрывы могут сопровождаться болью, но не приводят к ущемлению мениска между суставными поверхностями и не вызывают ни щелчков, ни ощущения переката. Такие разрывы обычно возникают в стабильных суставах.
Лечение состоит во временном снижении нагрузок. К сожалению, часто можно встретить ситуацию, когда в нашей стране по поводу разрыва мениска накладывают гипс, полностью исключающий движения в коленном суставе. Если в коленном суставе нет других повреждений (переломов, разрывов связок), а есть только разрыв мениска, то такое лечение в корне неправильно и его можно даже назвать калечащим. Дело в том, что крупные разрывы менисков все равно не срастутся, несмотря на гипс и полное обездвиживание коленного сустава. А мелкие разрывы менисков можно лечить более щадащими способами. Полное обездвиживание коленного сустава тяжелой гипсовой повязкой не только мучительно для человека (ведь невозможно нормально помытся, под гипсом могут возникнуть пролежни), но пагубно действует на сам коленный сустав. Дело в том, что полное обездвиживание может привести к контрактуре сустава, т.е. стойкому ограничению амплиитуды движений за счет того, что недвигающиеся хрящевые поверхности склеиваются, и, к сожалению, движения в колене после такого лечения не всегда удается восстановить. Вдвойне печально, когда лечение гипсовой повязкой применяется в тех случаях, когда разрыв достаточно большой, и после нескольких недель мучений в гипсе все равно приходится делать операцию. Поэтому так важно при травме коленного сустава сразу обратиться к специалисту, который хорошо знаком с лечением разрывов менисков и связок коленного сустава.
Если пациент занимается спортом, то при консервативном лечении нужно исключить ситуации, которые могут дополнительно травмировать сустав. Например, временно прекращают занатия такими видами спорта, где необходимы быстрые рывоки, особенно с поворотами и движения, при которых одна нога остается на месте, — они могут ухудшить состояние.
Кроме того, нужны упражнения, укрепляюшие четырехглавую мышцу бедра и заднюю группу мышц бедра. Дело в тоом, что сильные миышцы дополнительно стабилизируют коленный сустав, что снижает вероятность таких сдвигов бедренной и большеберцовой костей относительно друг друга, которые травмируют мениск.
Нередко консервативное лечение эффективнее у пожилых, так как у них причиной описанных симптомов чаще служит артроз, а не разрыв мениска. Небольшие (менее 10 мм) стабильные продольные разрывы, разрывы верхней или нижней поверхности, не проникающие на всю толщину мениска, а также небольшие (менее 3 мм) поперечные разрывы могут зажить самостоятельно либо вообще никак не проявляются.
В тех случаях, когда разрыв мениска сочетается с разрывом передней крестообразной связки, обычно сначала прибегают к консервативному лечению.
Хирургическое лечение разрывов менисков коленного сустава. Показаниями к артроскопической операции служат значительные размеры разрыва, вызывающие механические симптомы (боль, щелчки, блокады, ограничение движений), сохраняющийся выпот в суставе, а также случаи безуспешного консервативного лечения. Еще раз отметим, что сам факт существования возможности консервативного лечения не означает, что все разрывы менисков сначала следует лечить консервативно, а помто уже, если неудасться, то прибегать к "операции, как к крайней мере". Дело в том, что достаточно часто разрывы менисков имеют такой характер, что их надежнее и эффективнее сразу оперировать, а последовательное лечение ("сначала консервативное, а потом, если не поможет, то операция") может значительно осложнить восстановление и ухудшить результаты. Поэтому мы еще раз подчеркнем, что при разрыве мениска, да и вообще при любой травме коленного сустава, важно обратиться к специалисту.
При разрывах менисков трение и блокада, называемые механическими или двигательными симптомами (поскольку они возникают при движении и исчезают или значительно ослабевают в покое), могут быть помехой как в посведневной жизни, так и при занятиях спортом. Если симптомы возникают в повседневной жизни, то врачу без особого труда удасться обнаружить признаки разрыва на осмотре. Как правило обнаруживается выпот в полости сустава (синовит) и болезненность в проекции суставной щели. Возможны также ограничение движений в суставе и боль при провокационных пробах. Наконец, на основании анамнеза, физикального и рентгенологического исследований необходимо исключить другие причины боли в коленном суставе. Если имеются эти симптомы, то это значит, что разрыв мениска значим и нужно рассмотреть вопрос операции.
Важно знать, что при разрывах мениска не нужно долго оттягивать операцию и терпеть боль. Как мы уже отмечали, болтающийся лоскут мениска разрушает соседний хрящ, покрывающий бедренную и большеберцовую кости. Хрящ из гладкого и упругого становится размягченным, рыхлым, а в запущенных случаях болтающийся лоскут разорванного мениска стирает хрящ полностью до кости. Такое повреждение хряща называют хондромаляцией, которая имеет четыре степени: при первой степени хрящ размягчен, при второй - хрящ начинает разволокняться, при третьей - имеется "вмятина" на хряще, а при четвертой степени хрящ полностью отсутствует.
Фотография, сделанная в ходе артроскопии коленного сустава. Этот пациент терпел боль почти год, после чего накоенец обратился за помощью к травматологам. За это время болтающийся лоскут разорванного мениска полностью стер хрящ до кости (хондромаляция четвертой степени)
Удаление мениска, или менискэктомия (артротомическая через большой разрез длинной 5-7 сантиметров), вначале считалась безобидным вмешательством и полное удаление мениска выполнялось очень часто. Однако отдаленные результаты оказались неутешительными. Выздоровление либо заметное улучшение отмечалось у 75% мужчин и менее чем у 50% женщин. Жалобы исчезли менее чем у 50% мужчин и менее чем у 10% женщин. У молодых людей результаты операции были хуже, чем у пожилых. Кроме того, у 75% прооперированных развивался артрит (против 6% в контрольной группе того же возраста). Часто артроз появлялся спустя 15 лет или более после операции. Дегенеративные изменения быстрее развивались после латеральной менискэктомии. Когда, наконец, стала ясна роль менисков, изменилась оперативная техника и были созданы новые инструменты, позволяющие восстанавливать целость менисков или удалять только их часть. С конца 1980-х годов артротомическое полное удаление мениска признано неэффективной и вредной операцией, которой на смену пришла возможность артроскопической операции, позволяющей сохранить неповрежденную часть мениска. К сожалению, в нашей стране ввиду организационных причин артроскпия далеко не везде доступна, поэтому до сих пор встречаются хирурги, предлагающие своим пациентам полностью удалить разорванный мениск.
В наше время мениск не удаляют полностью, поскольку выяснилась его важная роль в коленном суставе, а выполняют частичную (парциальную) менискэктомию. Это означает, что удаляют не весь мениск, а только отрорвавшуюся часть, которая и так перестала выполнять свою функцию. В чем принцип частичной менискэктомии, т.е. частичного удаления мениска? Понять ответ на этот вопрос вам поможет видеоролик и иллюстрация, которые мы приведем ниже.
Принцип частичной менискэктомии (т.е. неполного удаления мениска) состоит не только в том, чтобы удалить отроравашуюся и болтающуюся часть мениска, но и в том, чтобы сделать внутренний край мениска вновь ровным.
Принцип частичного удаления мениска. Показаны различные варианты разрывов мениска. Удаляют часть мениска с его внутренней стороны таким образом, чтобы не только убрать болтающийся лоскут разорванного мениска, но и восстановить ровный внутренний край мениска.
В современном мире операцию частичного удаления разорванного мениска выполняют артроскопически, т.е. через два маленьких прокола. В один из проколов вводят артроскоп, который транслирует изображение к видеокамере. По сути артроскоп представляет собой оптическую систему. По артроскопу внутрь сустава вводится физиологический раствор (вода), который раздувает сустав и позволяет его осмотреть изнутри. Через второй прокол в полость коленного сустава вводятся различные специальные инструменты, которыми удаляют поврежденные части менисков, "реставрируют" хрящ и выполняют прочие манипуляции.
Артроскопия коленного сустава. А - Пациент лежит на операционном столе, нога в специальном держателе. Сзади - сама артроскопическая стойка, которая состоит из источника ксенонового света (по световоду ксеноном освещают сустав), видеообработчика (к которому присоединяют видеокамеру), помпы (нагнетает в сустав воду), монитора, вайпера (устройство для абляции хряща, синовиальной оболочки сустава), шейвера (устройство, которое "бреет"). Б - в коленный сустав через два прокола по одному сантиметру введены артроскоп (слева) и рабочий инструмент (кусачки, справа). В - Внешний вид артроскопических кусачек, зажимов.
Артроскопия коленного сустава
Если в ходе артроскопии будет обнаружено повреждения хряща (хондромаляция), то врач может порекомендовать вам после операции ввести в коленный сустав специальные препараты (Интраджект, Ферматрон, Гиалуром и др). Подробнее о том, какие препараты можно вводить в коленный сустав, а какие нельзя, вы можете узнать на нашем сайте в отдельной статье.
Помимо менискэктомии существуют методики восстановления мениска. К ним относятся шов мениска и трансплантация мениска. Решить, когда целесообразнее удалить часть мениска, а когда лучше восстановить мениск, трудно. Надо учитывать множество факторов, влияющих на исход операции. В целом считается, что если мениск поврежден настолько обширно, что в ходе артроскопической операции придется удалять почти весь мениск, то необходимо решить вопрос о возможности восстановления мениска.
Шов мениска может быть выполнен в тех случаях, когда с момента разрыва прошло немного времени. Необходимым условием для успешного срастания мениска после его сшивания является достаточное кровоснабжение мениска, т.е. разрыd должен располагаться в красной зоне или, как минимум, на границе красной и белой зон. В противном случае, если выполнить сшивание мениска, который разовался в белой зоне, шов рано или поздно станет вновь несостоятельным, произойдет "повторный разрыв" и опять потребуется операция. Шов мениска может быть выполнен артроскопически.
Принцип артроскопического шва мениска "изнутри-наружу". Существуют еще методики "снаружи-внутрь" и стпелирования мениска
Фотография, сделанная при артроскопии. Этап шва мениска
Трансплантация мениска. Сейчас имеется возможность и трансплантации (пересадки) мениска. Трансплантация мениска возможна и может быть целесообразной в том случае, когда мениск коленного сустава значительно поврежден и полностью перестает выполнять свои функции. К противопоказаниям относятся выраженные дегенеративные изменения суставного хряща, нестабильность коленного сустава и искривление ноги.
Для трансплантации используют и замороженные (донорские или трупные), и облученные мениски. По имеющимся сообщениям, наилучших результатов следует ожидать от использования донорских (свежезамороженных) менисков. Существуют и искусственные эндопротезы менисков.
Однако операции по трансплантации и эндопротезированию мениска сопряжены с целом рядом организационных, этических, практических и научных трудностей и убедительной доказательной базы этот метод не имеет. Более того, среди ученых, хирургов до сих пор нет единого мнения целесообразности
В целом стоит отметить, что трансплантация и эндопротезирование мениска выполняются крайне редко.
Вопросы, которые стоит обсудить с врачом
1. Есть ли у меня разрыв мениска?
2. Какой у меня разрыв мениска? Дегенеративный или травматический?
3. Каковы размеры разрыва мениска и где расположен разрыв?
4. Есть ли еще какие-нибудь повреждения, помимо разрыва мениска (цела ли передняя крестообразная связка, боковые связки, нет ли переломов и т.д.)?
5. Имеется ли повреждение хряща, покрывающего бедренную и большеберцовую кости?
6. Значимый ли у меня разрыв мениска? Нужно ли выполнять МРТ?
7. Можно ли лечить мой разрыв мениска без операции или стоит выполнить артроскпию?
8. Какова вероятность повреждения хряща и развития артроза, если я повременю с операцией?
9. Какова вероятность повреждения хряща и развития артроза, если я пойду на артроскопическую операцию?
10. Если артроскопия дает большие шансы на успех, чем безоперационный метод, и я соглашаюсь на операцию, то долго будет длится восстановление?
При написании статьи использовались материалы:
Aglietti Р et al: Arthroscopic meniscectomy for discoid lateral meniscus in children and adolescents: 10-year follow-up. Am J Knee Surg 1999; 12:83.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J OrthopRes 2000; 18:109.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J Orthop Res 2000;18:109.
Anderson К et al: Chondral injury following meniscal repair with a biodegradable implant. Arthroscopy 2000;16:749.
Anderson-Molina H et al: Arthroscopic partial and total meniscectomy: long-term follow-up study with matched controls. Arthroscopy 2002; 18:183.
Barber FA, Herbert MA: Load to failure testing of new meniscal repair devices. Arthroscopy 2004;20( 1 ):45.
Borden P et al: Biomechanical comparison of the FasT-Fix meniscal repair suture system with vertical mattress and meniscal arrows. Am J Sports Med 2003:31(3):374.
Chatain F et al: A comparative study of medial versus lateral arthroscopic partial meniscectomy on stable knees: 10 year minimum follow-up. Arthroscopy 2003;19(8):842.
Chatain F et al: The natural history of the knee following arthroscopic medial meniscectomy. Knee Surg, Sports Trauma, Arthrosc 2001 ;9( 1): 15.
Elkousy Н, Higgins LD: Zone-specific inside-out meniscal repair: technical limitations of repair of posterior horns of medial and lateral menisci. Am J Orthop 2005;34:29.
Eren ОТ: The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy 2003;19(8):850.
Fu FH et al (editors): Knee Surgery. Williams & Wilkins, 1998.
Fukushima К et al: Meniscus allograft transplantation using posterior peripheral suture technique: a preliminary follow-up study. J Orthop Sci 2004;9(3):235.
Garrick JG (editor): Orthopaedic Knowledge Update: Sports Medicine 3. American Academy of Orthopaedic Surgeons, 2004.
Greis PE et al: Meniscal injury: I. Basic science and evaluation. J Am Acad Orthop Surg 2002; 10:168.
Greis PEet al: Meniscal injury: II. Management. J Am Acad Orthop Surg 2002; 10:177.
Klimkiewicz J, Shaffer B: Meniscal surgery 2002 update. Arthroscopy 2002;18(suppl 2): 14.
Kocabey Y et al: The value of clinical examination versus MRI in the diagnosis of meniscal tears and anterior cruciate ligament rupture. Arthroscopy 2004;20:696.
Medvecky MJ, Noyes FR: Surgical approaches to the posteromedial and posterolateral aspects of the knee. J Am Acad Orthop Surg 2005; 13:121.
Miller MD et al: All-inside meniscal repair devices. Am J Sports Med 2004;32(4):858.
Miller MD et al: Pitfall associated with FasT-Fix meniscal repair. Arthroscopy 2002; 18(8):939.
Muellner Т et al: Open meniscal repair. Am J Sports Med 1999;27:16.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscal tears extending into the avascular zone in patients younger than twenty years of age. Am J Sports Med 2002;30(4):589.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscus tears extending into the avascular zone with or without anterior cruciate ligament reconstruction in patients 40 years of age and older. Arthroscopy 2000; 16:822.
Petsche T et al: Arthroscopic meniscus repair with bio-absorbable arrows. Arthroscopy 2002; 18:246.
Rath E et al: Meniscal allograft transplantation: two to eight-year results. Am J Sports Med 2001 ;29:410.
Rijk PC: Meniscal allograft transplantation—part I: background, results, graft selection and preservation, and surgical considerations. Arthroscopy 2004; 20(7):728.
Rodeo SA: Arthroscopic meniscal repair with use of the outside-in technique. J Bone Joint Surg A 2000; 82:127.
Sgaglione NA et al: Current concepts in meniscus surgery: resection to replacement. Arthroscopy 2003; 19(10; suppl 1):161.
Shaffer В et al: Preoperative sizing of meniscal allografts in meniscus transplantation. Am J Sport Med 2000;28:524.
Spindler KP et al: Prospective comparison of arthroscopic medial meniscal repair technique: inside-out versus entirely arthroscopic arrows. Am J Sports Med 2003;31:929.
Yiannakopoulos CK et al: A simplified arthroscopic outside-in meniscus repair technique. Arthroscopy 2004;20:183.
Zantop T et al: Initial fixation strength of flexible all-inside meniscus suture anchors in comparison to conventional suture technique and rigid anchors: biomechanical evaluation of new meniscus refixation systems. Am J Sports Med 2004;32(4):863.
Основных причин — три:
Реже причиной могут явиться аллергические реакции, инфекции, опухоли.
Независимо от причин появления данной проблемы, симптоматика всегда примерно одна и та же:
При острой боли и сильной бесформенной отечности рекомендуется обратиться к врачу немедленно.
Диагностикой причин выпота в коленном суставе занимаются врачи ортопеды-травматологи.
В центре неврологии и ортопедии «Алан Клиник» первичный приём ортопеда-травматолога длится 1 час, в течение которого доктор:
Пункция — это забор жидкости при помощи шприца. Может быть назначена как для лечения, так и для диагностики.
В центре неврологии и ортопедии пункция проходит в несколько этапов:
При необходимости пункция проводится под контролем УЗИ.
Противовоспалительные препараты, введенные в область колена, значительно улучшают состояние:
Также пункция помогает в постановке диагноза. Жидкость не просто откачивается, часть её берется на анализ.
Пункция даёт облегчение максимум на несколько дней. Она временно убирает симптомы, но не лечит заболевание. Болезнь продолжает развиваться и может перейти в более тяжёлую стадию.
Особенно опасны выпоты со скоплением гнойного экссудата. Они могут привести к заражению крови.
Другие формы выпота чреваты снижением или даже полной неподвижностью сустава. Чтобы сохранить полный объем движений в нижней конечности, необходимо устранение не только симптома, но и причины.
В центре неврологии и ортопедии «Алан Клиник» проводится комплексная безоперационная терапия.
1й этап: Снять боль, воспаление и отёчность тканей.
2й этап: Улучшить кровоснабжение, восстановить питание и регенерацию соединительных тканей (связки, сухожилия, мышцы, хрящи). Остановить или замедлить процессы разрушения сустава и межсуставных дисков.
3й этап: Разработать коленный сустав и закрепить эффект, полученный от лечения. Увеличить амплитуду движения сустава. Укрепить мышечно-сухожильный и связочный аппараты. Повысить устойчивость коленного сустава.
С каждым пациентом работает целая команда специалистов различных реабилитационных направлений. Чем выше степень сложности вашего заболевания, тем больше специалистов могут быть задействованы для работы с вами.
Лечебные залы Центра неврологии и ортопедии располагают более чем 20 методиками лечения. Все они успешно доказали свою безопасность и высокую эффективность при лечении заболеваний суставов у людей различного возраста, включая детей и подростков.
Для каждого пациента подбирается своя уникальная программа лечения, учитывающая особенности организма именно этого пациента.
Большое значение придаётся совместимости различных процедур. При назначении в один день нескольких лечебных манипуляций подбираются такие сочетания методик, которые наиболее эффективны именно в вашем случае.
Среди наших методик:
Выпот коленного сустава значительно снижает качество жизни, ограничивает в движении и может привести к тяжелым последствиям. Не доводите до обездвиживания и операций — обратитесь к врачу вовремя!
Запись на диагностику и лечениеАртрит считается «ранним», если диагноз установлен в течение 6 месяцев от первых симптомов заболевания. В ряде стран Европы имеются клиники «Раннего артрита».
Симптомами артрита являются: боль в суставе, припухлость сустава, скованность движений, местное повышение температуры мягких тканей около сустава. Возможны такие общие симптомы, как слабость, повышение температуры, похудание. Для своевременной постановки диагноза и назначения правильного лечения пациенту надо обратиться к врачу-специалисту – ревматологу.
К сожалению, из-за широкой рекламы нетрадиционных методов лечения пациенты часто обращаются к мануальным терапевтам, остеопатам, гомеопатам – и время бывает упущено. В частности, при лечении ревматоидного артрита первые 3-6 месяцев заболевания называют «окном возможности» - это то время, когда правильное лечение может привести к стойкой и длительной ремиссии.
Теперь поговорим о симптомах наиболее часто встречающихся ревматологических заболеваний.
Остеоартроз
Остеоартроз – это наиболее распространенное заболевание суставов, возникающее, как правило, у лиц старше 40-45 лет. Женщины болеют остеоартрозом почти в 2 раза чаще мужчин.
Наиболее клинически значимыми и инвалидизирующими формами остеоартроза являются коксартроз (артроз тазобедренного сустава) и гонартроз (артроз коленного сустава). При узелковом остеоартрозе имеется поражение межфаланговых суставов кистей (боль и деформация).
Основным клиническим симптомом при остеоартрозе является боль в пораженном суставе при нагрузке. При арнтрозе коленного или тазобедренного сустава у пациента возникают боли при ходьбе, при вставании со стула, при ходьбе по лестнице (особенно при спуске), при ношении тяжестей. Помимо болей, пациента беспокоит ограничение движений в суставе, хруст при движениях.
Иногда появляется припухлость (выпот) коленного сустава (припухлось может быть и сзади, под коленом). Это симптом воспаления сустава.
В случае выпота (синовита) характер боли меняется: появляется боль в покое, не связанная с нагрузкой.
Ревматоидный артрит
Ревматоидным артритом, как правило, заболевают женщины среднего возраста. Наиболее характерными симптомами являются симметричные (на правой и левой конечности) артриты (боль, припухлость) лучезапястных суставов, мелких суставов кистей и стоп. Боли в суставах беспокоят сильнее утром. Пациенту трудно утром сжать кисть в кулак, поднять руку (причесаться), наступить на ноги (из-за болей под «подушечками» пальцев ног). Боли в суставах сопровождаются характерным симптомом – «утренней скованностью».
Пациенты описывают утреннюю скованность, как чувство «отечности, тугоподвижности в суставах», «руки в тугих перчатках». Помимо суставного синдрома для ревматоидного артрита характерны такие общие симптомы, как слабость, похудание, снижение веса, нарушение сна, температура.
Необходимо знать, что ревматоидный артрит – это хроническое заболевание. В случае поздней диагностики и неправильного лечения ревматоидный артрит может привести к потере трудоспособности. Часто заболевание начинается постепенно, нередко с артрита одного сустава, затем «присоединяются» другие суставы.
Чтобы использовать «окно возможности» и своевременно начать лечение при стойком артрите (2 -3 недели), особенно при артрите мелких суставов, необходимо обратиться к ревматологу. Для подтверждения диагноза используют иммунологические тесты, рентгенографию, МРТ.
Спондилоартриты
Это группа заболеваний, куда входят анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит, спондилоартриты, связанные с воспалительными заболеваниями кишечника, реактивные артриты (связанные с урогенитальной или кишечной инфекцией), недифференцированный спондилоартрит.
Эту группу заболеваний объединяют общие гены и общие клинические симптомы. Спондилоартритом заболевают, как правило, лица молодого возраста (до 40 лет). Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
Для спондилоартрита характерно наличие несимметричного артрита, преимущественно суставов нижних конечностей. К сожалению, правильный диагноз нередко устанавливается через 8-10 лет от начала заболевания, особенно в том случае, когда у пациента есть боли в позвоночнике, но нет артрита.
Эти пациенты длительно наблюдаются у неврологов и мануальных терапевтов с диагнозом «остеохондроз». Для правильной постановки диагноза необходимо дополнительное обследование: МРТ крестцово-подвздошных суставов, рентгенография таза, исследование крови на наличие определенного гена.
Подагра
Мужчины болеют подагрой примерно в 20 раз чаще женщин. Подагра развивается преимущественно в течение пятого десятилетия жизни.
«Классическим» симптомом подагры является приступообразный артрит, как правило, сустава I (большого) пальца стопы. Артрит возникает остро, чаще ночью или рано утром, после обильного застолья, приема алкоголя, а также после небольшой травмы, физической нагрузки.
Подагрический артрит сопровождается сильнейшими болями (пациент не может наступить на ногу, от болей не спит ночью, боль усиливается даже при касании сустава одеялом). Помимо сильнейших болей, имеется выраженная припухлость сустава, покраснение кожи над суставом, движения в воспаленном суставе практически невозможны. Артрит может сопровождаться высокой температурой. Приступ подагры проходит через несколько дней (в начале заболевания – даже без лечения).
У большинства больных вторая «атака» подагры наблюдается через 6-12 месяцев. В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).
Подагра связана с нарушением обмена, повышением уровня мочевой кислоты. У большинства пациентов причиной заболевания является нарушение выведения мочевой кислоты почками. У больных подагрой, как правило, имеются и другие нарушения обмена: лишний вес, повышение артериального давления, повышение уровня холестерина, мочекаменная болезнь, ишемическая болезнь сердца. Это требует комплексного обследования и лечения.
Ревматическая полимиалгия
Заболевают лица старшего возраста (после 50 лет). На пике заболевания характерными являются боли и ограничение движений в трех анатомических областях: в плечевом поясе, тазовом поясе и шее. Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки.
При ревматической полимиалгии страдает общее состояние пациента, часто бывают такие симптомы, как повышение температуры, похудание, потеря аппетита, плохой сон, депрессивное состояние. Отмечается выраженное повышение СОЭ.
Пациентам, как правило, проводится тщательный онкопоиск. Если больной не обращается к ревматологу, то назначение правильного лечения «откладывается» на длительный срок. Необходимо отметить, что боли в суставах и артриты также являются симптомом более редких заболеваний ревматологического профиля – диффузных заболеваний соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит, болезнь Шегрена, болезнь Бехчета, системные васкулиты).
Имеется целая группа заболеваний внесуставных мягких тканей, так называемых, «периартритов» (тендиниты, тендовагиниты, бурситы, энтезопатии).
Изменения мягких тканей могут быть одним из проявлений системных заболеваний, но значительно чаще они возникают вследствие локальных перегрузок, микротравм, перенапряжения. Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.
Осложнением хронических заболеваний суставов может быть остеопороз. Для точной диагностики остеопороза требуется денситометрия.
Лечение остеопороза, связанного с заболеваниями суставов, также проводится ревматологом. И наконец, артриты могут быть симптомом других, не ревматологических, заболеваний.
Артриты встречаются при туберкулезе, саркоидозе, злокачественных новообразованиях, амилоидозе, эндокринных заболеваниях, болезнях системы крови и других патологиях.
В заключение хочется еще раз отметить, что диагностика заболеваний суставов проводится специалистом-ревматологом. Лечение суставной патологии должно быть комплексным и дифференцированным. При правильной своевременной постановке диагноза лечение будет более успешным.
В Многопрофильном профессорском медицинском центре «Сосудистая клиника на Патриарших» вы можете получить консультацию высококвалифицированного ревматолога с большим опытом работы в ведущей научной ревматологической организации СССР и России кандидата медицинских наук Губарь Елены Ефимовны. У нас также возможно провести любые виды лабораторных анализов, включая иммунологические, биохимические, общие, а также генетические тесты. В нашем собственном аптечном пункте имеются в продаже все необходимые для лечения заболеваний суставов препараты.Будем рады видеть вас с клинике.
В жизни мы часто сталкиваемся с болевыми ощущениями в коленных суставах. Они могут быть связаны с перенесенной травмой или же возникнуть «на ровном месте», когда кажется, что никаких неблагоприятных воздействий на сустав не было. Коленный сустав принимает на себя существенную нагрузку от веса человеческого тела, поэтому проблемы с суставом ограничивают нашу двигательную активность и заставляют обращаться к врачам.
В большинстве случаев при обращении к травматологу с жалобами на боли в области коленного сустава, врач назначит выполнение магнитно-резонансной томографии. МРТ позволяет оценить повреждения мягких тканей, включая связки, мениски, суставная капсула и прилежащие ткани.
Также МР-томография оказывается полезной для диагностики состояния суставного хряща и костей, образующих коленный сустав.
Магнитно-резонансная томография – это метод исследования, основанный на магнитном поле, он не подвергает пациента воздействию ионизирующего излучения, поэтому считается безвредным. Исследование выполняется в положении лежа на спине. Коленный сустав располагается внутри специальной радиочастотной катушки, после чего погружается в томограф. Обследование не требует специальной подготовки и может быть выполнено в любое время дня.
МРТ коленного сустава чаще всего не требует введения контрастных препаратов. Для исследования связок и менисков стандартная МРТ так же информативна, как и исследование с контрастированием. Однако, в редких случаях, когда речь идет об опухолевом поражении сустава, использование контрастного средства может дать дополнительную важную диагностическую информацию.
Выбор томографа с оптимальной напряженностью магнитного поля для исследования суставов является важным фактором получения правильного диагноза. Лучших результатов для исследования коленного сустава удается добиться на высокопольных томографах с напряженностью поля 1,5 Тесла и 3,0 Тесла.
Возможность диагностики разрывов и повреждений крестовидных и коллатеральных связок коленного сустава – большое преимущество МРТ. Травмы этих связок можно исследовать также с помощью УЗИ, однако его информативность уступает томографии. Рентгеновские методы исследования (КТ, рентгеновское исследование) хоть и информативны для выявления переломов костей, но для диагностики патологии связок оказываются бессильными.
Важной спортивной травмой является повреждение менисков. Наиболее часто разрывы менисков встречаются в футболе. При подозрении на патологию менисков не обойтись без МРТ коленного сустава. Латеральный и медиальный мениски одинаково хорошо видны во время исследования.
Кроме первичной травмы, МРТ используется в диагностике изменений после выполненных оперативных вмешательств, включая резекцию менисков и протезирование передней крестовидной связки.
Помимо связок, при МРТ коленного сустава исследуются изменения костей, образующих сустав. Деформация суставных поверхностей отложениями кальция – остеофитами – встречается при артрозе. Дефекты и повреждения суставного хряща, участки субхондрального склероза важны для постановки диагноза и определения тактики лечения. МР-исследование позволяет выявить отек и асептический некроз в костях и определить их выраженность. Отломки остеофитов или хондромные тела в полости сустава (в народе называемые «суставной мышью») могут доставлять существенные неудобства, однако при их своевременном выявлении при МРТ врач-травматолог сможет предложить лечение, направленное на устранение причины боли, а не просто обезболивающие препараты.
МРТ также является ведущим методом диагностики воспалительных заболеваний коленного сустава. Исследование отлично показывает патологическое скопление жидкости в полости сустава при бурсите, а также утолщение и разрастание синовиальной оболочки при синовите. Реже встречается воспалительное поражение костей, что также успешно выявляется с помощью МРТ.
Исследование коленного сустава – наиболее частая процедура среди МРТ суставов, выполняемых в Национальном медицинском исследовательском центре кардиологии. Врачи нашего центра имеют большой опыт выполнения таких исследований, начинающийся с самых первых томографических обследований в нашей стране.
Рис. 1. МРТ коленного сустава в норме.
Рис. 2. Разрыв медиального мениска.
Рис. 3. Разрыв передней крестовидной связки.
УЗИ может проводиться не только по показаниям, когда есть подозрение на патологию или она уже выявлена – исследование также может проводиться с профилактическими целями при отсутствии жалоб. Например, исследование коленного сустава показано профессиональным спортсменам , особенно гимнастам, бегунам, баскетболистам, лыжникам, бодибилдерам и т.п. Их род занятий может вызвать хроническую травматизцию сустава, когда дискомфорта не ощущается, но ткани постепенно деформируются. Если такое состояние не выявить вовремя, изменения могут стать серьезными и вызвать существенные ограничения подвижности.
Также диагностическая процедура может проводиться с целью контроля эффективности терапии. Эта методика позволяет отслеживать изменения после проведенной операции.
Как известно, данное обследование совершенно безвредно, а это значит, что на УЗИ могут быть направлены не только взрослые, но и дети.
Детям этот вид диагностики назначают в следующих случаях:
У данной медицинской процедуры существуют явные преимущества, которые заключаются в следующем:
Из минусов можно лишь отметить ограничение области осмотра, а также необходимость проведения исследования и интерпретации только опытными врачами.
Как таковых противопоказаний к проведению данной манипуляции не существует. Но все же в некоторых случаях проведение диагностики может быть недостаточно информативным. Например, это происходит при полной неподвижности сустава. Если кожный покров имеет серьезные повреждения, например, сильные ожоги или же ссадины, результаты также могут быть искажены, а процесс исследования может быть для пациента неприятным.
Также проведение УЗИ коленного сустава не рекомендуется людям, страдающим различными степенями ожирения. В таком случае специалисты предлагают отдать предпочтение иным методикам диагностики, например, магнитно-резонансной томографии или артроскопии.
Специальная подготовка к процедуре не требуется.
Как было сказано выше, коленный сустав имеет сложное строение. По этой причине диагностика проводится в нескольких проекциях:
Передняя позиция. Человек ложится на плоскую кушетку, вытянув ноги вперед. Врач водит датчиком по передней области коленного сустава. В таком положении удается рассмотреть надколенные связки, состояние суставной сумки и жировую клетчатку в этой области.
Боковая позиция или медиальная. Ультразвуковой датчик располагают на внутренней поверхности коленного сустава. Специалист исследует состояние мениска и боковые связки, также проводится оценка уровня жидкости в суставах.
Далее следует латеральная позиция. Для достоверности результатов исследования врач просит пациента согнуть конечность. В таком положении специалист рассматривает состояние фасции снизу, мениск с наружной стороны, сухожилия и капсулу сустава сбоку.
В последнюю очередь пациент должен лечь на живот, и специалист УЗ-диагностики исследует состояние сосудисто-нервного пучка. В это время датчик располагается в области подколенной ямки. Так проводится осмотр головки икроножных мышц, мениска с задней стороны, прилегающей мускулатуры и связок.
В ходе диагностической процедуры специалист обращает внимание на состояние коленного сустава, тканей и связок этой зоны. Если какие-либо патологические процессы отсутствуют, в заключении указывается следующее:
Ультразвуковое исследование коленного сустава осуществляется врачом ультразвуковой диагностики, он же расшифровывает данные для заключения. Интерпретация полученных результатов производится врачом, которым направил больного на диагностику. После исследования в некоторых случаях также выдаются снимки, которые необходимо приложить к медицинской карте пациента.
При помощи исследования можно выявить различные патологические процессы даже на ранней стадии. Рассмотрим, какие недуги можно обнаружить в ходе обследования:
Остеоартроз. В процессе этого заболевания хрящевая ткань истончается и теряет функциональность. Пациент при этом испытывает боль в области сустава. На начальных стадиях боль возникает только при физических нагрузках или сразу после них, в более запущенных случаях дискомфорт появляется даже в спокойном состоянии. На УЗИ данный недуг можно определить по истончению хрящевой ткани и наличию остеофитов.
Артрит. Согласно статистике, чаще всего жалобы на боль и дискомфорт в суставе вызваны именно артритом, или, иначе говоря, воспалением сустава. На УЗИ в этом случае будет заметно увеличение синовиальной сумки и наличие выпота. Заподозрить у себя артрит можно при регулярных болевых ощущениях и ограничении подвижности в суставе.
Супрапателлярный бурсит. Чаще всего возникает по причине случившейся травмы. На УЗИ при этом проявляются признаки воспаления надколенной сумки - пониженной эхогенность определенных зон.
Тендинит. Это воспаление сухожилий сустава. Из-за патологического процесса связка значительно утолщается. Ее эхогенность снижается. Если воспаление принимает хронический характер, могут проявляться участки кальцификации и фиброзные включения в волокнах связки.
Эта информация носит ориентировочный характер. Самостоятельно ставить себе диагноз по заключению врача УЗИ нельзя – этим должен заниматься врач, назначивший вам исследование.
Остеоартроз коленного сустава представляет собой хронический и прогрессирующий процесс нарушения нормальной структуры сустава, который включает дегенерацию хряща, подхрящевой кости, связок, суставной капсулы и других компонентов, составляющих коленный сустав.
Существует два основных типа остеоартрита коленного сустава; первичный и вторичный.Наиболее распространена первичная форма, возникающая в результате дегенеративных изменений, происходящих с возрастом, которые могут усугубляться факторами риска (ей посвящена дальнейшая часть настоящего исследования). Вторичная форма, с другой стороны, вызывается специфическим возбудителем, например, врожденными дефектами суставов, системными заболеваниями (например, ревматоидным артритом, подагрой и т. д.), воспалением, генетическими заболеваниями (например, гемофилией и т. д.), травмой (например, гемофилией). перелом с вовлечением поверхности сустава), суставной и др.).
Остеоартрит коленного сустава является одной из основных причин инвалидности в стареющем обществе, и заболеваемость им продолжает расти. Подсчитано, что в настоящее время им страдают около 250 миллионов человек в мире.
Предполагается, что в европейской популяции симптомы остеоартрита коленного сустава испытывают примерно 15% женщин и примерно 10% мужчин старше 60 лет. Интересно, что дегенеративные изменения при рентгенологических исследованиях коленного сустава наблюдают у большего процента больных (они могут длительное время не вызывать заметных для больного симптомов).
Важно отметить, что заболеваемость ОА коленного сустава увеличивается с возрастом, достигая своего пика в пожилом возрасте. Больше всего страдают общества в развитых странах с высоким доходом на душу населения и высокой распространенностью избыточного веса и ожирения. Кроме того, микротравмы сустава, вызванные тяжелым физическим трудом и интенсивными занятиями спортом, являются факторами риска, благоприятствующими развитию дегенеративных изменений (необходимо помнить, что правильно подобранная физическая нагрузка положительно влияет на функционирование суставов).Интересно, что в последнее время все больше внимания уделяется правильной оси конечностей (взаимному положению бедра и голени). Доказано, что их аномальное соотношение (врожденное и приобретенное) выливается в неравномерность нагрузки на сустав при повседневной деятельности и способствует формированию асимметричных дегенеративных изменений. Недавние исследования показывают, что некоторые вариации генов (так называемые полиморфизмы) также могут влиять на развитие дегенеративных заболеваний, но обычно они могут только усиливать или ослаблять основные причинные факторы, т.е.старение, аномальная масса тела, микротравмы и др.
Первичными симптомами ОА коленного сустава являются боль и ухудшение функции сустава (ограничение подвижности, тугоподвижность, ощущение трения внутри сустава, потеря стабильности и др.). Кроме того, в течении заболевания возможно искажение оси конечности (асимметричное прогрессирование дегенеративных изменений) и контуров самого коленного сустава (может возникнуть в результате скопления экссудатной жидкости в суставе и патологической деформации суставных элементов). можно наблюдать.
При появлении симптомов остеоартроза коленного сустава обратиться к семейному врачу (ПОЗ) или в специализированный ортопедо-травматологический диспансер. Врачу очень важно исключить другие причины недомогания в области колена, которые могут вызывать подобные симптомы (тромбоз глубоких вен, воспаление, аневризма подколенной артерии, раковый процесс и др.). При беседе с врачом особенно важно подробно описать другие недомогания (казалось бы, даже не связанные с коленным суставом), такие как похудание, ночная потливость, лихорадка, другие заболевания суставов и т. д.
Врач проводит подробный опрос (относительно, среди прочего, характера и течения симптомов и заболеваний, от которых пациент постоянно лечится) и медицинский осмотр (например,в смотрит на конечность, прикасается к области сустава, определяет объем движений и выполняет специальные маневры/пробы).
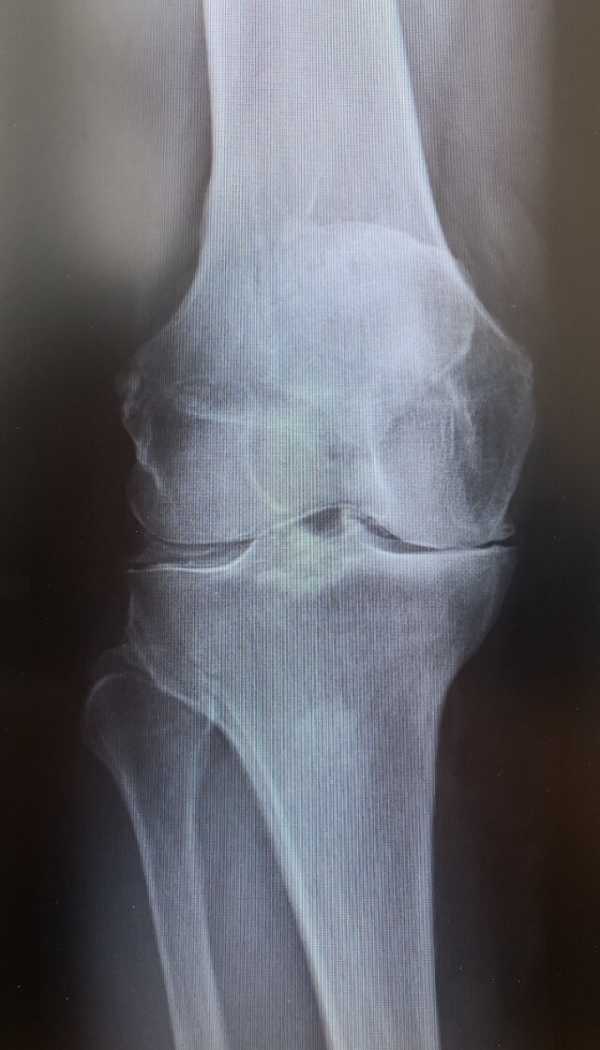
Основным методом диагностики остеоартроза коленного сустава является рентгенологическое исследование (рентген). Это позволяет оценить основные характеристики остеоартрита: сужение суставных поверхностей (пространство, в котором находятся хрящ и мениск в нормальном суставе), возникающее в результате «износа» хряща; остеофиты (патологические костные разрастания) и субхондральную склеротизацию (локальное увеличение плотности костной ткани), которые вызываются аномальными силами, действующими на сустав, и искажением анатомии сустава.Кроме того, врач может использовать УЗИ (УЗИ) и магнитно-резонансную томографию (МРТ) для оценки структур соединительной ткани (например, связок и сухожилий), но эти методы имеют ограниченное применение при наличии самого остеоартрита.
Кроме того, ваш врач может проводить анализы крови, когда это необходимо, чтобы исключить другие болезненные процессы.
По последним данным, основное внимание должно быть направлено на предотвращение возникновения дегенеративных изменений.Ключевое значение имеет раннее выявление и лечение патологий коленного сустава (например, лечение повреждений менисков, дефектов хрящей, связок, аномалий оси конечности и т. д.).
Пациентам с известным ОА коленного сустава может быть назначено консервативное (нехирургическое) или хирургическое лечение.
Лечение обычно начинается с безоперационных методов . Ключевое значение имеет информирование пациентов о причинах дегенеративного заболевания и способах замедления его прогрессирования.Следует подчеркнуть, что остеоартроз коленного сустава является прогрессирующим и необратимым процессом. Таким образом, у больного могут быть периоды облегчения симптомов, но патологические изменения в суставе не заживут. Общее состояние здоровья и образ жизни оказывают большое влияние на риск патологических изменений опорно-двигательного аппарата. Поддержание здоровой массы тела имеет ключевое значение – лишний вес и ожирение негативно сказываются на нагрузках, переносимых суставами. Снижение избыточной массы тела крайне важно как при консервативном, так и при хирургическом лечении остеоартроза коленных суставов (у лиц с ожирением повышен риск послеоперационных инфекций, нарушений заживления и др.)).
Нестероидные противовоспалительные препараты (как таблетки для приема внутрь, так и гели и мази для местного применения) играют ключевую роль в фармакологическом лечении остеоартрита коленного сустава.
Правильно подобранные и проводимые под наблюдением опытного физиотерапевта упражнения позволяют улучшить функцию коленного сустава и улучшить его функционирование. Важно отметить, что доказано, что после соответствующей подготовки пациент может проводить реабилитацию самостоятельно в домашних условиях с хорошими клиническими результатами.
Кроме того, при консервативном лечении используются методы физиотерапии (например, криотерапия, токи ЧЭНС, магнитное поле и др.). Следует подчеркнуть, что в литературе имеются противоречивые сообщения об эффективности этих методов лечения.
Для улучшения функции сустава также делают инъекции препаратов гиалуроновой кислоты и обогащенной тромбоцитами плазмы (PRP) в коленный сустав (инъекции). Вопрос об их эффективности является предметом многолетних споров среди ортопедов, ревматологов и спортивных врачей всего мира.Результаты клинических испытаний различаются между используемыми препаратами и научными центрами, проводящими исследования, - от положительных до отсутствия эффекта.
Применение внутрисуставных глюкокортикостероидов (блокада суставов) при лечении остеоартрита коленного сустава в последние годы значительно сократилось. Некоторые опубликованные исследования показывают их эффективность в уменьшении боли у отдельных пациентов, но следует помнить об их возможных негативных системных эффектах (например,повышение артериального давления, гликемии и др.). В то время как однократное или короткое введение глюкокортикостероидов внутрисуставно при лечении остеоартроза коленного сустава может обеспечить облегчение боли у некоторых пациентов, их длительное применение без тщательной и тщательной квалификации пациента вызывает сомнения.
Новые направления в лечении артроза коленных суставов включают использование стволовых клеток. Эти методы лечения являются предметом многих текущих клинических испытаний, которые подтвердят данные многообещающих ранних отчетов об их эффективности.Важно определить фактическую регенеративную способность используемых клеток. Использование методов биотехнологии в лечении остеоартроза (биоортопедии), безусловно, является перспективным направлением, которое будет динамично развиваться.
Существуют также пероральные препараты гликозаминогликанов и гиалуроновой кислоты. Опубликованные к настоящему времени результаты исследований эффектов их применения сообщают как о положительном эффекте (уменьшение болевых симптомов), так и об отсутствии клинического эффекта (они противоречивы).
Были опробованы ортезы для облегчения коленного сустава, но клинические испытания не показали клинической пользы для пациента.
Перспективным направлением является использование психотерапии (например, поведенчески-когнитивной терапии) в качестве дополнительного метода лечения больных остеоартрозом коленных суставов. До сих пор были опубликованы многообещающие результаты, и ожидается, что дальнейшие исследования подтвердят эффективность этого типа лечения и определят возможные варианты лечения.
В случаях, когда консервативное лечение неэффективно, а болевые симптомы и ограничение подвижности суставов значительно снижают качество жизни пациента, квалификация к операции считается . Основным хирургическим методом лечения остеоартроза коленного сустава является эндопротезирование. Наиболее популярной процедурой, выполняемой в Польше, является тотальное эндопротезирование коленного сустава (с эндопротезированием надколенника или без него), при котором вся суставная поверхность бедра и голени вырезается и заменяется эндопротезом (обычно из металлического сплава и полиэтиленовой вставки). .Чаще всего элементы протеза крепятся к кости с помощью костного цемента, но существуют и бесцементные имплантаты. Менее инвазивным типом эндопротезирования коленного сустава является гемиэндопротезирование (удаляется только один из отделов сустава и заменяется имплантатом). Однако только избранные пациенты могут претендовать на этот тип операции (например, выраженные дегенеративные изменения должны быть ограничены только одним суставным отделом, передняя крестообразная связка должна быть работоспособной и т. д.).). В особых случаях, когда дегенеративное заболевание ограничивается надколенниково-бедренным отделом, выполняют операцию частичного эндопротезирования этой области.
Следует помнить о необратимости этой процедуры и ее возможных осложнениях, т.е. послеоперационная инфекция, нарушения заживления ран, кровотечения и значительная кровопотеря, расшатывание имплантата и др. У подавляющего большинства пациентов, перенесших эндопротезирование, они не возникают, но все пациенты должны знать об их возникновении до операции и принимать взвешенное решение о проведении операции.
Следует подчеркнуть, что у лиц с ожирением (особенно страдающих неконтролируемым диабетом и метаболическим синдромом) оперативное лечение связано с более высокой частотой осложнений по сравнению с людьми с нормальной массой тела. Правильная подготовка к процедуре очень важна.
Патологические изменения, возникающие в коленном суставе при развитии остеоартроза, в большинстве своем необратимы и вернуться в состояние до заболевания невозможно.В случае консервативного лечения ключевое значение имеет замедление развития дегенеративных изменений и уменьшение симптомов, мешающих повседневному функционированию (особенно боли). При хирургическом лечении запущенных дегенеративных изменений коленного сустава с применением тотального эндопротезирования этого сустава иссекают поврежденные заболеванием компоненты сустава и на их место крепят эндопротез. Это в первую очередь для снятия боли и обеспечения правильного функционирования пациента.
Людям, страдающим остеоартрозом коленного сустава, не следует отказываться от физических упражнений. Доказано, что физические упражнения и активный образ жизни положительно влияют на функционирование и болевые симптомы коленного сустава. В первую очередь рекомендуется гимнастика с небольшой или нулевой нагрузкой на сустав и упражнения на растяжку. Следует учитывать и другие виды деятельности, т.е.велопрогулки и велотренажеры. Использование плавучести в воде (упражнения в бассейне) может оказать благотворное влияние, чтобы уменьшить нагрузку на суставы во время упражнений. Следует помнить не только об упражнениях и растяжке структур вокруг коленного сустава, но и об укреплении всех мышц, отвечающих за правильную осанку (с особым акцентом на мышцы пояса нижних конечностей). Упражнения на выносливость положительно влияют на работу всего организма и при правильном выполнении положительно влияют на течение дегенеративного заболевания коленного сустава.Очень важно не забывать правильно разминаться перед физическими нагрузками и избегать упражнений, сильно нагружающих суставы. Имеются высококачественные научные данные о положительном влиянии гимнастики тай-чи на симптомы остеоартрита коленного сустава.
Безусловно, пациентам, страдающим ОА коленного сустава, следует избегать любых действий, вызывающих симптомы (боль, скованность, снижение объема движений и т. д.). Не рекомендуется выполнять тяжелую физическую работу и долго находиться в одном положении.Также избегайте больших весов.
Пшемыслав Пенкала, MD, PhD
Выпускник медицинского факультета Ягеллонского университета Collegium Medicum. Преподаватель кафедры ортопедии, травматологии и реабилитации Краковской академии.Ежедневно работает в отделении травматологии, ортопедии и реабилитации (ординатор, ортопедия и травматология опорно-двигательного аппарата) Ортопедической и реабилитационной больницы в Кракове (бывший Краковский центр реабилитации и ортопедии - KCRiO).Остеоартроз развивается в результате поражения суставного хряща, задачей которого является смягчение движений в суставе и обеспечение плавного скольжения суставных поверхностей по отношению друг к другу. Со временем повреждаются и другие структуры – субхондральная кость, капсула сустава, связки, окружающие сустав, сухожилия и мышцы. Это приводит к боли, усиливающейся после периода покоя и длительного использования сустава, болезненности, тугоподвижности сустава (наиболее заметно утром и после иммобилизационного периода), ограничению подвижности сустава, ощущению подпрыгивания и увеличению или изменению контуров. сустава.Боли в суставах также возникают ночью, приводя к бессоннице. Остеоартроз приводит к ухудшению качества жизни и инвалидности. Чаще всего она локализуется в коленных, тазобедренных и плечевых суставах. Симптомы остеоартрита могут поражать один или несколько суставов одновременно.
Причины остеоартрита и непосредственный триггер остеоартрита обычно неизвестны, хотя существует несколько теорий, пытающихся объяснить основные причины остеоартрита.К причинам остеоартроза, помимо генетических факторов, относятся: детские заболевания, такие как дисплазия тазобедренных суставов, перенесенные травмы, а в группу повышенного риска входят люди пожилого возраста, поскольку с годами дегенеративные изменения нарастают. Эта проблема чаще затрагивает женщин, хотя мы не можем объяснить, почему это так, а также людей с ожирением и людей, избегающих регулярных физических нагрузок. Поэтому так важно поддерживать здоровый вес тела.
- Первичный артроз - (идиопатический неизвестной этиологии), при котором причина остеоартрита неизвестна.
- Вторичный артроз - форма, развивающаяся в результате четко выраженного врожденного или приобретенного нарушения структуры или функции суставных компонентов. Причины второй формы: повреждение капсульно-связочного аппарата и переломы, дефекты строения суставных поверхностей, воспалительные заболевания, стерильный некроз и юношеское отслоение головки бедренной кости.
Мы должны обратиться к врачу, когда боль в суставах или скованность ощущаются в течение длительного времени, и мы не можем с этим справиться. Чем раньше мы сообщим специалисту, тем короче будет период дискомфорта и боли. Современная медицина способна успешно лечить дегенерацию суставов, будь то дегенерация коленного или тазобедренного сустава.
При артрозе базовым обследованием является рентгенография в передне-задней и поперечной проекциях с возможными дополнительными проекциями в зависимости от пораженной области.Рентгенография дает необходимую информацию о строении сустава, симметричности суставной щели, субхондральной склеротизации, наличии или отсутствии остеофитов, что крайне важно при дифференциации ОА от РА, костных кист, жеод.
Мы используем ЯМР или артроскопию для визуализации ранних форм остеоартрита. Последнее не рассматривается как строго диагностическая процедура. Его всегда следует рассматривать в разряде операционных процедур, которые, помимо несомненного диагностического значения, имеют большой восстановительный потенциал.
Артрит начинается с медикаментозного лечения, которое включает обезболивание, противовоспалительное лечение и поддержание максимально возможного диапазона движений. К препаратам первого ряда относятся обезболивающие из группы парацетамола, которые способствуют уменьшению неприятных симптомов заболевания, а значит, повышению функциональных возможностей больного. Фармакологическое лечение, помимо обезболивающих, должно подкрепляться лечебной физкультурой в виде систематических физических нагрузок, позволяющих улучшить силу и гибкость мышц вокруг пораженных суставов.Это также дает вам возможность увеличить диапазон движений и уменьшить боль.
При выраженных изменениях при остеоартрозе часто приходится склоняться к внутрисуставным инъекциям препаратов гиалуроновой кислоты. В настоящее время доступные препараты регенеративной медицины в виде стволовых клеток дают возможность остановить болезненный процесс и улучшить состояние больного. Это примечательно, поскольку лечение до сих пор ограничивалось только паллиативным лечением и не оказывало никакого влияния на дегенеративный процесс.Доступная в нашей клинике терапия стволовыми клетками дает очень хорошие результаты в лечении остеоартрита.
В случаях, когда вышеуказанные методы лечения неэффективны, а изменения, связанные с дегенерацией сустава, очень выражены, эндопротезирование или имплантация искусственного сустава может быть окончательным лечением.
Основной целью процедуры является облегчение боли у пациента и улучшение функции сустава.Спектр хирургических методик, которые могут быть предложены, включает: периартикулярные остеотомии, синовэктомии, мозаики, хрящевые трансплантаты, эндопротезирование, артродез. Новыми методами являются трансплантация кости и хряща, аутологичная трансплантация хряща, культуры хондроцитов и тканевая инженерия. Наиболее часто выполняемая операция – эндопротезирование.
Остеоартроз очень часто поражает коленный сустав. В основном это женщины старше 50 лет.Обычно проявляется прогрессирующей сгибательной контрактурой и варусной деформацией. Особое место в лечении этой формы артроза занимала высокая остеотомия голени. Показан лицам молодого возраста, без сосудистой патологии, без ожирения, с локализацией недугов в одном отделе.
Эндопротезирование коленного сустава, заключающееся в частичной или полной замене дегенерированных элементов коленного сустава. В клинике «Рехаспорт» выполняются однокамерные эндопротезы — процедура, предполагающая замещение одного сегмента сустава, пораженного остеоартрозом.Процедура определенно менее инвазивна, чем тотальное эндопротезирование, но имеет ряд исключений, поэтому решение о ее проведении должно основываться на тщательном предоперационном обследовании. Преимуществом является более быстрое выздоровление и менее инвазивная процедура.
Наиболее частые пациенты, обращающиеся в клинику «Рехаспорт», страдают генерализованным дегенеративным заболеванием. Затем пациентам назначают двухкамерное эндопротезирование. В дополнение к анатомическим эндопротезам, которые максимально точно отражают биомеханику коленного сустава, у нас также есть возможность планирования процедуры с использованием персонализированных инструментов, подготовленных специально для оперируемого пациента.Затем на основе предоперационных тестов изготавливаются специальные блоки для разработки суставных концов бедренной и большеберцовой костей, благодаря чему мы уверены, что используемый имплантат наилучшим образом отражает анатомию оперируемого сустава. Узнайте больше об эндопротезировании коленного сустава.
Тазобедренный сустав является второй по распространенности локализацией остеоартрита. Проявляется преимущественно в ограничении внутренней ротации, а по мере прогрессирования заболевания - и в других областях.Однако наиболее частой причиной обращения к врачу является боль, которая вначале может иррадиировать в коленный сустав, что в случае неточного физикального обследования может задержать постановку окончательного диагноза. Аллопластика имеет очень высокий процент успеха.
Хирургическая процедура заключается в замещении тазобедренного сустава металлическими имплантатами. Квалификация для процедуры основана на подробном интервью, полученном от пациента. В клинике Rehasport имеется широкий выбор возможных имплантатов, которые максимально соответствуют ожиданиям пациента.Тесное сотрудничество с компаниями-производителями имплантатов обеспечивает полный доступ к новейшим и самым передовым технологиям, благодаря которым каждый пациент с показаниями к эндопротезированию тазобедренного сустава может пройти соответствующую квалификацию и пройти хирургическое лечение в «Рехаспорте». Узнайте больше об эндопротезировании тазобедренного сустава.
Все более совершенные хирургические методы, в том числе малоинвазивные и с применением имплантатов, подкрепленные многообещающими многолетними наблюдениями, дают право на широкий спектр показаний к эндопротезированию при остеоартрозе.Артрит лечат в Рехаспорте на всех стадиях заболевания.
Rehasport — ортопедическая клиника, качество обслуживания которой подтверждено сертификатом FIFA Medical Center of Excellence. Благодаря опыту специалистов и разработке уникальных методов лечения мы профессионально сопровождаем пациентов после травм, аварий, дегенеративных заболеваний, дефектов осанки и многих других. Тесное общение между врачом, физиотерапевтом и диагностической бригадой позволяет поставить точную диагностику и комплексное лечение.
Проверить список специалистов на выбранном объекте:
Познаньская больница в Познани Гданьск Конин
Теперь мы и в Варшаве!
Ортопед Варшава Физиотерапия Варшава Реабилитация Варшава 9000 5.
Остеоартроз колена
Остеоартрит — это прогрессирующее заболевание суставов, которое часто поражает коленный сустав. Движение, здоровое питание и медицинские устройства, такие как ортопедические стельки, могут помочь облегчить симптомы остеоартрита колена и замедлить прогрессирование заболевания.
Резюме
Остеоартрит – распространенное заболевание; по оценкам, более 12 миллионов человек в Германии страдают этим заболеванием суставов.В эту группу также входят молодые и спортивные люди.
Остеоартроз чаще всего развивается в колене. Диагноз может заставить пострадавших чувствовать себя неуверенно. Многие опасаются, что отныне они всегда будут испытывать боль в колене и что им придется принимать обезболивающие, чтобы иметь возможность передвигаться. Они задаются вопросом, как долго они смогут заниматься своим хобби или подниматься по лестнице и в какой момент они не смогут ничего делать без протеза колена. Нет ли другого выхода от боли, кроме медикаментозного, нет ли способа избежать или отсрочить операцию?
Вот оно! Остановить остеоартроз.В наше время есть много возможностей для активной жизни с дегенеративным заболеванием. Во многих случаях ортез может облегчить боль и восстановить качество жизни. При правильно подобранном ортезе хирургического вмешательства часто можно избежать. Узнайте все, что вам нужно знать об остеоартрозе коленного сустава, на этой странице. Вы также найдете советы и информацию, которые помогут вам жить с болезнью на своих условиях.
Если у вас остеоартрит, бандаж Ottobock может облегчить боль и снизить нагрузку на коленные суставы.
Статус
Остеоартроз — дегенеративное заболевание коленного сустава. Это неизлечимо и приводит к прогрессирующим изменениям в колене. На ранних стадиях вашего дегенеративного заболевания вы не чувствуете боли или ограничения движения или чувствуете их только время от времени. Если у вас прогрессирующий остеоартроз коленного сустава, боль и дискомфорт могут усилиться. У большинства людей остеоартрит развивается на протяжении всей жизни из-за износа суставов.Факторы риска, такие как ожирение, аномальное положение суставов, отсутствие физических упражнений, перегрузки и аномальные нагрузки на суставы в некоторых видах спорта или травмы, ускоряют износ суставов и могут также создавать условия для развития остеоартрита у молодых людей.
Поскольку это заболевание суставов, остеоартроз коленного сустава обычно начинается с признаков дегенерации и/или минимального повреждения суставного хряща.Со временем поверхность хряща становится шероховатой и неровной. Сустав больше не движется плавно. Зацепляется и глохнет. Повышенное трение приводит к болезненному воспалению в колене и перетеканию жидкости в капсулу сустава. В этом состоянии, также известном как активное дегенеративное заболевание, боль не прекращается. В далеко зашедшей стадии дегенеративного заболевания происходит дальнейшее повреждение хряща и повреждение всей суставной ткани. На костях образуются выступы (остеофиты) для стабилизации сустава, но они также вызывают анкилоз или анкилоз.Боль в колене становится все более распространенной и со временем усиливается.
Остеоартроз коленного сустава подразделяют на четыре степени:
Дегенерация дегенеративного заболевания
Суставной хрящ имеет невидимые признаки дегенерации. Он менее гибкий, чем здоровый хрящ, и плохо восстанавливается после стресса. Начальная боль в колене может возникать при большой нагрузке.
Обострение дегенеративного заболевания
Истончение хрящевой ткани. Поверхность хряща становится шероховатой и неровной. На костях образуются начальные клювы (остеофиты). Способность колена поддерживать вес снижается. На этой стадии остеоартрита прогрессирование заболевания можно эффективно замедлить с помощью физических упражнений, снижения веса и использования медицинских приспособлений, таких как ортопедические стельки.
Обострение дегенеративного заболевания
Частично исчез хрящ, поэтому кости местами начинают тереться друг о друга.На рентгенограммах видны четкие костные выступы и сужение суставной щели. На этой поздней стадии дегенеративное заболевание вызывает сильное ограничение движений и боль в колене.
Степень тяжести дегенеративного заболевания
Значительно сузилась суставная щель и почти полностью исчез суставной хрящ. Кости часто повреждаются. Сустав деформируется и часто воспаляется. На этом заключительном этапе наилучшим вариантом может быть операция по замене сустава, то есть протез коленного сустава.
Пациенты с остеоартрозом колена часто попадают в порочный круг:
Чтобы облегчить боль в колене, пострадавший выполняет меньше физических упражнений и часто принимает определенную позу, чтобы избежать дискомфорта . Однако ограничение движения обеспечивает лишь кратковременное облегчение боли. В долгосрочной перспективе отсутствие физических упражнений ускоряет износ хрящей и усиливает боль в колене. Все чаще пострадавший вместо упражнений дает отдых коленям — и порочный круг замыкается.
Кроме того, неестественная поза во избежание дискомфорта также создает чрезмерную нагрузку на другие суставы, такие как бедра, что может привести к необратимому повреждению.
Чем раньше будет диагностирован остеоартрит и предприняты профилактические меры, тем выше шансы справиться с болью в колене, сохранить гибкость сустава в течение длительного времени и замедлить прогрессирующие изменения в колене соединение.
При повторяющихся симптомах в колене пройти ортопедическое обследование:
Боль в колене после отдыха (стартовая боль)
Боль в колене после необычной нагрузки
жесткость колена
шлифование и хруст в коленном суставе
набухание и воспаление колено
диагностика и лечение
у вас снижена функциональность, обратитесь к ортопеду на осмотр.
При разговоре с врачом подробно опишите свои проблемы с коленом и подробно ответьте на вопросы. Помимо самого состояния колена, с болью в колене может быть связана и другая медицинская информация, например, остеоартрит других суставов, травмы, инфекции или хронические заболевания. Во время осмотра врач осмотрит колено и проверит его функции. Затем будет сделан рентген, чтобы увидеть, есть ли какие-либо видимые изменения в суставе.В некоторых случаях для постановки диагноза потребуются дополнительные исследования. В зависимости от случая это, например, анализы крови, анализы синовиальной жидкости и другие визуализирующие исследования.
Существует три основных метода лечения ОА коленного сустава: консервативная (неинвазивная) терапия, инвазивная щадящая терапия и инвазивная эндопротезирующая терапия коленного сустава. Термин «инвазивный» используется для обозначения любого лечения, при котором врач вносит изменения в коленный сустав.
Консервативные методы лечения ОА коленного сустава включают все неинвазивные процедуры. Консервативная терапия состоит из модулей.
Консервативная терапия для остеоартрита колена включает в себя следующие модули:
Ношение опоры и ортов
Специальные упражнения
Умеренные или мягкие спортивные
Умеренные или мягкие спортивные
Вес снижение веса при избыточном весе
Лечение высокой и низкой температурой при необходимости
Кремы и гели обезболивающие
Обезболивающие и противовоспалительные средства
В некоторых случаях для суставосохраняющей терапии при дегенеративных заболеваниях применяется также эндоскопический метод. Эта процедура известна как «артроскопия» (эндоскопия суставов).Однако, поскольку успех артроскопии ограничен, ее больше не рекомендуют в качестве единственного метода лечения ОА коленного сустава.
Инвазивная эндопротезирующая терапияЕсли консервативная или инвазивная щадящая терапия сустава больше не облегчает боль или не улучшает функцию коленного сустава, следует рассмотреть вопрос о эндопротезировании сустава. Во время этой хирургической процедуры естественный сустав полностью или частично заменяется протезом (коленным суставом/протезом).
Уменьшение боли
Ортезы для колена или голени и стопы, такие как Agilium Freestep, специально облегчают болезненные участки коленного сустава и могут обеспечить постоянное облегчение боли в колене.Это было подтверждено исследованиями. Во многих случаях ортопедические стельки могут помочь людям с ОА коленного сустава прекратить использование обезболивающих или уменьшить дозу лекарств. Побочные эффекты лекарств можно эффективно избежать или уменьшить. Ортезы колена или голени и стопы позволяют пациентам с ОА коленного сустава практически безболезненно передвигаться и заниматься спортом. Таким образом, они могут разорвать порочный круг боли, отсутствия физических упражнений и прогрессирующего ухудшения дегенеративного заболевания.
«Большинство моих пациентов очень довольны новым ортезом. Пока что более половины из них избежали хирургического вмешательства».
Др. Stinus
Узнайте об опыте пациентов с остеоартритом коленного сустава и узнайте об их новом пути с ортезами Ottobock.
Компания Ottobock разработала ортезы для решения различных проблем с коленями.Здесь вы найдете обзор ассортимента коленных ортезов Ottobock для лечения остеоартрита коленного сустава. Ответив на простые вопросы, Agilium Select поможет вам за несколько минут определить, какой ортез подходит для вашей проблемы с коленом и вашего образа жизни.
брошюра
Ваша пища должна состоять в основном из фруктов и овощей, салатов, растительных масел, орехов и семян. Рыба, такая как скумбрия, лосось и сельдь, богата питательными веществами и жирными кислотами Омега-3, которые подавляют воспаление. Так что, если хотите, мы рекомендуем вам есть здоровую рыбу два раза в неделю. Некоторые специи не только улучшают вкус пищи, но и полезны для суставов: куркума, мускатный орех, корица и кориандр обладают противовоспалительным и противоотечным действием.Чили и имбирь помогают облегчить боль. Мясо можно есть в умеренных количествах, но предпочтительнее птица. Говядину и свинину следует есть редко. Лучше избегать обработанных готовых блюд с большим количеством жира и сахара, а также алкоголя и никотина. Если у вас избыточный вес, похудение облегчит состояние ваших суставов, поможет уменьшить боль в коленях и заставит вас чувствовать себя легче и стройнее.
Регулярные физические упражнения необходимы для противодействия прогрессирующим изменениям, вызванным остеоартритом, поддержания функции колена и облегчения боли.Поэтому включайте больше упражнений в свою повседневную деятельность. Пользуйтесь лестницей вместо лифта, выполняйте мелкие поручения пешком или на велосипеде вместо вождения автомобиля и расслабьтесь на вечерней прогулке вместо того, чтобы сидеть перед телевизором. На работе вы можете делать короткие упражнения во время перерывов — вы обнаружите, что это не только хорошо для вашего колена, но и освежает ваш разум.
Christian Krone«Упражнения необходимы для пациентов с остеоартритом, потому что отсутствие мышечной активности просто делает сустав нестабильным, слабым и смещенным.Вот почему упражнения, тренировка мышц и компенсация смещения должны быть ключевыми факторами в профилактике остеоартрита».
Помимо ежедневных упражнений, регулярные занятия некоторыми видами спорта являются идеальным способом контроля дегенеративного заболевания. Например, плавание, аквааэробика, скандинавская ходьба, езда на велосипеде или длительные прогулки сохраняют подвижность коленей и предотвращают боль.Они также укрепляют мышцы ног и поддерживают общую подвижность и выносливость. Самое главное правило – постоянно двигаться без усталости. Это окажет положительное влияние на ваши коленные суставы, и вы в целом почувствуете себя лучше и подвижнее.
Однако лучше избегать занятий спортом, которые сильно нагружают коленный сустав из-за внезапных остановок, резких поворотов или высокого давления в определенных точках. Это относится к большинству видов спорта с мячом, боевых искусств и горных лыж.
Agilium Move
Держите колено в форме: смотрите видеоролики Agilium Move о специальных упражнениях на баланс, силу и выносливость при остеоартрозе коленного сустава.Наша программа Agilium Move специально разработана для пациентов с остеоартритом. Это поможет вам укрепить мышцы ног и области коленей, повысить стабильность коленных суставов и, таким образом, улучшить подвижность. Присоединяйтесь к Кристиану Нойройтеру, бывшему профессиональному лыжнику, и отправляйтесь в Agilium Move!
Примечание: Ваше здоровье важно для нас. Будьте осторожны, чтобы не перетренироваться. Если вы сомневаетесь, проконсультируйтесь с врачом или физиотерапевтом.
Бывший профессиональный лыжник Кристиан Нойройтер показывает, как конкретно тренировать четырехглавую мышцу и мышцы, контролирующие коленный сустав.Упражнения коленного сустава улучшают проприоцепцию (самосознание) колена. Это, в свою очередь, улучшит взаимодействие между динамическими мышцами и мышцами-стабилизаторами, используемыми в различных движениях.
Остеоартроз коленного сустава вызывает дисбаланс не только в хряще колена, но и в окружающей мышечной ткани. Сильные мышцы обеспечивают стабильность костных структур в суставе.Поэтому, если у вас остеоартроз коленного сустава, вам следует сосредоточиться на упражнениях для укрепления мышц бедра. Вы можете использовать силовые упражнения Agilium Move, чтобы активно стимулировать обменные процессы в суставе и, таким образом, поддерживать существующий хрящ.
Упражнение на выносливость Agilium Move направлено на то, чтобы заставить все ваше тело двигаться, не перегружая его. Как и в случае с плаванием или ездой на велосипеде, вы должны стараться двигаться как можно дольше.Это стимулирует доставку питательных веществ к суставам, что также помогает сохранить хрящ. Если вы регулярно лечите остеоартроз коленного сустава, вы постепенно сможете безболезненно ходить на все большие и большие расстояния.
Часто задаваемые вопросы
Остеоартроз – очень распространенное заболевание суставов: только в Германии от него страдает около 12 миллионов человек, из них около 60 процентов страдают остеоартрозом коленного сустава.Остеоартрит может быть вызван перенапряжением, неправильным расположением или травмированием одного или нескольких суставов. Чрезмерная или неадекватная механическая нагрузка разрушает хрящ в суставе, вызывая прогрессирующее повреждение сустава. Важно различать это первичное дегенеративное заболевание и вторичное дегенеративное заболевание, возникающее в результате других заболеваний, таких как артрит.
Остеоартроз — заболевание суставов, которое часто прогрессирует на протяжении всей жизни.Чтобы замедлить прогрессирование болезни, избегайте избыточного веса, алкоголя и никотина, старайтесь не перегружать пораженные суставы. Движение, специальные упражнения и здоровое питание должны быть частью повседневной жизни людей с ОА коленного сустава. Например, езда на велосипеде или плавание — общедоступные упражнения, которые не перегружают суставы. Кроме того, при ходьбе следует носить обувь на гибкой подошве или с мягкой стелькой.
Когда хрящ изнашивается, он не может регенерировать естественным путем.Это означает, что дегенеративное заболевание не может быть полностью излечено. Изнашивание суставов развивается постепенно и является необратимым. Однако замедлить прогрессирование заболевания можно, ведя здоровый образ жизни. Помните, что важно выполнять достаточно упражнений, и избегайте действий, которые могут повредить хрящи или вызвать чрезмерную нагрузку на суставы в течение длительного периода времени.
При лечении остеоартрита коленного сустава различают (I) консервативную (неинвазивную) терапию, (II) инвазивную щадящую терапию и (III) инвазивную замену сустава.
Все методы лечения суставов предназначены для того, чтобы избежать хирургического вмешательства и замены коленного сустава, а также уменьшить симптомы и боль. Варианты лечения включают физиотерапевтические средства и ортопедические приспособления. Ортезы могут значительно облегчить боль в колене. Люди, носящие ортопедические стельки, реже используют обезболивающие. Проконсультируйтесь с врачом, чтобы подобрать наилучшее лечение остеоартрита.
Ваш врач или компания, поставляющая медицинские товары, могут проконсультировать вас по выбору правильного ортеза.Ортезы Ottobock предлагают многие компании, в том числе медицинские магазины в Польше, торгующие медицинскими товарами. Вы также можете ознакомиться с нашими ортезами и стабилизаторами на нашем сайте. В разделе ортезы вы можете узнать больше о нашем предложении, отдельных моделях и о том, как именно наши продукты могут помочь вам, если у вас остеоартроз коленного сустава.
Стоит ли ожидать каких-либо побочных эффектов от ношения корсета?
Как и многие медицинские устройства, ортезы могут иметь незначительные побочные эффекты, например раздражение кожи.Чтобы избежать этого, обсудите использование ортеза со своим врачом и убедитесь, что изделие точно соответствует вашим потребностям. Помимо хорошей посадки, важную роль играет правильный уход за ортезом и правильное его использование. Это поможет свести к минимуму любые кожные реакции или подобные симптомы.
Брекеты могут уменьшить боль, вызванную остеоартритом, и улучшить подвижность.Ортезы также поддерживают и стабилизируют коленный сустав и уменьшают давление на суставной хрящ. Это приводит к значительному уменьшению боли, благодаря чему часто удается избежать применения обезболивающих и улучшить качество жизни.
Лечение симптомов остеоартрита основано на нескольких подходах: изменение диеты может обеспечить ваше тело полезными питательными веществами и помочь вам похудеть, если вы сильно страдаете ожирением.Целенаправленная тренировка укрепит мышцы, что поможет стабилизировать сустав. Ортез является полезным дополнением к этим двум мерам. Это помогает облегчить боль и может отсрочить необходимость хирургического вмешательства.
Брекеты могут помочь замедлить прогрессирование дегенеративного заболевания. Если состояние сустава ухудшилось до определенной степени, может потребоваться операция на колене для замены части или всего сустава эндопротезом (протезом коленного сустава).Эндопротез — это имплантат, который убирает симптомы дегенеративного заболевания, поэтому вам больше не нужен ортез. Ваш врач проинформирует вас о процедуре, рисках и побочных эффектах, связанных с таким вмешательством.
У Кристофа остеоартрит коленного сустава. «Agilium Freestep 3.0 позволяет мне делать многие вещи, которые я не мог делать раньше.Не могу представить и дня без ортеза».
Вместо операции Кристиан Нойройтер хотел изучить все другие возможные варианты лечения. Он нашел лучшее лечение для себя в ортезе Agilium Softfit.
После перелома большеберцовой кости у спортсменки Кадри был диагностирован остеоартроз сразу за коленной чашечкой. Это сильно ограничивало ее подвижность и вызывало сильную боль.Ортез Agilium Patella помог Кадри восстановить прежнюю физическую форму.
Если вы испытываете боль в колене и физически боретесь с ней, вам понадобится ортез, который дает вам максимальную свободу. Дирк, владелец компании, нашел подходящий ортез для облегчения боли — Agilium Reactive.
Продукты
Благодаря ассортименту продукции Agilium многие довольные пациенты смогли снова начать свою повседневную деятельность.Узнайте больше об индивидуальных ортезах и о том, как они помогают людям с ОА коленного сустава.
Следующие продукты являются примерами лечения. Существует множество различных факторов, которые определяют, действительно ли вам подходит ортез и сможете ли вы в полной мере воспользоваться его функциональностью. Ключевыми аспектами являются физическое состояние, физическая подготовка и детальное медицинское обследование. Ваш врач также решит, какое лечение наиболее подходит для вас.
.Коленный сустав является вторым наиболее уязвимым суставом человека. Неудивительно, что проблемы с коленями беспокоят как полных людей, не занимающихся спортом, так и тех, кто ведет активный образ жизни – рано или поздно боль в коленях может появиться у каждого. Как вылечить этот недуг? Когда необходима операция, а когда достаточно консервативного лечения? Мы описываем наиболее распространенные операции на колене.
Коленный сустав является самым большим суставом в организме человека и вторым наиболее нагруженным суставом после голеностопного сустава.Эти перегрузки в основном связаны с силой четырехглавой мышцы бедра, которая может оказывать давление на коленную чашечку до 300 кг. Коленный сустав имеет сгибательные и разгибательные движения, а также вращательные движения, которые возможны при согнутом колене.
В коленном суставе бедренная кость соединяется с большеберцовой костью. Важным ее элементом также является надколенник, который считается самой крупной ладьевидной костью в организме человека. К верхнему полюсу (основанию надколенника) прикрепляется сухожилие четырехглавой мышцы, а в его нижнем полюсе (вершине надколенника) начинается собственная связка надколенника, которая затем заканчивается дальнейшим прикреплением к бугристости большеберцовой кости - все это образует аппарат для разгибания колена.
Коленный сустав имеет два мениска , основной функцией которых является амортизация при движении, а также функция стабилизации колена. Кроме того, стабилизацию коленного сустава обеспечивают коллатеральные связки и передняя и задняя крестообразные связки . Важной частью сустава является суставной хрящ, который благодаря своей компактной структуре и гладкой поверхности обеспечивает плавность движений в суставе.
Хирургия коленного сустава - найти клинику
Сравните предложения, проверьте цены и прочитайте отзывы о 53 центрах хирургии коленного сустава:
Часто первым признаком того, что в коленном суставе не все в порядке, является боль в колене.Это очень часто является результатом травмы, но также может быть симптомом хронического заболевания. К наиболее частым травмам относятся:
заболевания включают:
Характерная боль в колене часто сопровождается отеком, быстро развивающимся после травмы, и ощущением тепла вокруг сустава. В зависимости от того, какие структуры были повреждены, также могут появиться такие симптомы, как ощущение нестабильности при нагрузке на конечность, невозможность согнуться или полностью разогнуться или утолщение в месте повреждения.
Хроническая боль в колене чаще всего связана с дегенеративными изменениями, которые, вопреки видимости, проявляются не только в пожилом возрасте.Они также могут быть результатом избыточного веса, подъема или бега в неподходящей обуви, которая недостаточно поглощает удары. Нередко в основе артроза коленного сустава лежат нарушения оси конечностей, например чрезмерная варусность или вальгусность конечностей. Основным симптомом остеоартроза являются хронические, нарастающие со временем боли, чувство скованности в суставах с прогрессирующим ограничением подвижности. Во время движения больной также может ощущать хруст в коленном суставе.
Ревматическое заболевание — еще одно заболевание, которое может включать боль в колене. Дополнительные симптомы включают отек, покраснение и утреннюю скованность в суставе. Боль в коленях также может появиться при бактериальной инфекции. Затем оно сопровождается: повышением температуры, усилением жара, отечностью и покраснением кожи.
Знаете ли вы, что: Боль в колене может быть одним из симптомов болезни Лайма, т. е. клещевого заболевания, поражающего, среди прочего,суставы. В такой ситуации данному недугу предшествуют кожные изменения, а именно так называемая мигрирующая эритема.
Каждому лечебному процессу должна предшествовать тщательная диагностика. В случае боли в колене все сводится к медицинскому опросу и физикальному осмотру, в ходе которых ортопед проверяет, в частности, подвижность суставов и проводит клинические тесты для коленного сустава. Если у специалиста есть сомнения в недомоганиях пациента, он обязательно направит его на рентгенологическое или ультразвуковое исследование.В некоторых случаях также назначают МРТ.
Характер лечения решается в зависимости от причины боли , а также ожиданий и общего состояния пациента. Иногда достаточно местного применения обезболивающих и противовоспалительных препаратов, в других случаях может потребоваться пероральное введение нестероидных противовоспалительных препаратов. Некоторым пациентам врач может порекомендовать реабилитацию или внутрисуставные инъекции.
Хирургическое лечение коленного сустава начинают, когда консервативное лечение не приносит удовлетворительных результатов и нет возможности для менее инвазивного устранения недуга.В настоящее время во многих случаях проводится артроскопия , представляющая собой процедуру с использованием специального устройства для эндоскопии сустава, являющегося разновидностью эндоскопа. Артроскоп, построенный из оптоволокна, является одновременно источником света и передатчиком изображения, которое получается благодаря размещенной внутри него камере. Благодаря этому хирург может постоянно наблюдать за коленным суставом изнутри на мониторе.
Артроскоп позволяет специалисту тщательно осмотреть сустав изнутри при соответствующем увеличении.Через второй портал хирург вводит инструменты, позволяющие ему выполнять необходимые восстановительные процедуры в области коленного сустава.
Перечень показаний к артроскопии коленного сустава включает, среди прочего:
Перед процедурой врач - квалифицирует пациента. здоровья и проверки того, что это позволяет проводить процедуру.Не менее важно объяснить пациенту, что именно будет включать в себя лечение и возможная операция. После визита пациент должен знать, как подготовиться к процедуре и как действовать после ее завершения.
Артроскопия коленного сустава может проводиться под спинномозговой анестезией (во время процедуры пациент находится в сознании) или под общей анестезией. Вид анестезии выбирается в зависимости от состояния здоровья пациента. Следующим шагом является небольшой надрез, через который вводится артроскоп.Затем сустав заполняется физиологическим раствором (только на время процедуры). Дополнительные хирургические инструменты, которые используются для разрезания, удаления и сшивания тканей, также могут быть введены через артроскоп. В конце процедуры разрез зашивают швом и закрепляют повязкой. Осложнения после артроскопии коленного сустава возникают крайне редко.
Полезно знать: Через несколько часов после артроскопии пациенты могут отправляться домой. Важно, чтобы в послеоперационном периоде он строго придерживался указаний врача.
Эндопротезирование коленного сустава – процедура, рекомендуемая в первую очередь при дегенеративных изменениях сустава. При сильной боли, прогрессировании ограничения подвижности и неэффективности других методов лечения стоит задуматься об имплантации эндопротеза. Имплантат подбирается индивидуально, в зависимости от характера и степени выраженности изменений в суставе. Эндопротез может заменить весь коленный сустав или быть ограничен одним коленным отделом в зависимости от показаний.Он изготовлен из биоинертных материалов, которые прикрепляются к кости с помощью специального цемента.
Операции на коленном суставе с эндопротезированием проводят под общей или спинальной анестезией. После разреза хирург иссекает суставные поверхности пораженного колена и заменяет их эндопротезом. В конце надевает швы. Обычно это занимает от 1 до 1,5 часов.
В связи с тем, что эта процедура гораздо более инвазивна, чем артроскопия , пациент должен оставаться в клинике в течение нескольких дней после ее завершения.Реабилитация начинается в первые 24 часа после процедуры, так как очень важным элементом лечения является ранняя мобилизация пациента. Кроме того, физиотерапевт объясняет, как правильно двигать суставом, и дает рекомендации по дальнейшей реабилитации.
Важно пройти реабилитацию после операции на колене. Правильно проведенная, она поможет избежать осложнений и поможет в достижении желаемого эффекта. Основой реабилитации является кинезиотерапия и мануальная терапия.Дополнительно можно использовать лечебную физкультуру, например, криотерапию.
После имплантации эндопротеза пациент должен находиться в вертикальном положении в течение первых 24 часов. Первоначально пациент может передвигаться с защитой локтевых костылей, что повышает его комфорт и безопасность при ходьбе.
Полное выздоровление может занять от месяца до года - все зависит от типа и объема процедуры, возраста пациента и его подхода к реабилитации. Соблюдая врачебные рекомендации, можно оптимизировать время восстановления.
Если боль в коленях возникает в результате переутомления (например, чрезвычайно интенсивных тренировок), следует ограничить физическую активность и несколько дней следить за своим телом. Если боль длится неделю или больше, обратитесь к врачу. В ожидании консультации можно использовать гели и мази, которые облегчат неприятные недомогания.
Определенно стоит сделать операцию на колене в учреждении, которое специализируется на этом типе хирургии. Опытный хирург и современная оснащенная клиника – залог правильно проведенной операции.
Цена операции на колено зависит от:в от характера выполняемой процедуры и степени прогрессирования изменений в суставе. За артроскопическую операцию передней крестообразной связки мы платим от 5000 злотых и выше, а за тотальное эндопротезирование коленного сустава - от 11000 до 20000 злотых. злотый.
Ожирение само по себе не является противопоказанием к имплантации протеза, но стоит помнить, что коленные суставы людей, борющихся с лишним весом и ожирением, более перегружены.Поэтому в такой ситуации стоит подумать о диетической консультации и изменить свой образ жизни. Потеря лишних килограммов, безусловно, продлит срок службы имплантированного протеза.
Если вы также планируете операцию на колене, не медлите больше – свяжитесь с нами. Наш консультант бесплатно представит вам полное предложение 53 клиник в Польше вместе с подробными ценами. Также это поможет в организации консультационного визита к выбранному специалисту на удобную дату.
Позвоните нам: 22 417 40 22 (работает Пн-Пт, 8:00 - 18:00) 90 182
90 184 Источники: 90 1851. Если пациент регулярно принимает лекарства, продолжайте принимать их в день операции. Исключением являются следующие препараты, снижающие свертываемость крови :
2. Документы и анализы взять с собой в больницу. Это: результаты лабораторных исследований, магнитно-резонансная томография, томография, рентгенограммы, результаты ЭКГ и УЗИ и справка о прививках.
3. Самыми необходимыми предметами во время пребывания в клинике являются: туалетные принадлежности, пижама, шлепанцы, гелевый компресс (например, 30х40см), который следует оставить персоналу для остывания перед процедурой.Это будет удобно на обратном пути домой. Помните! Вам понадобятся два локтевых костыля для , чтобы передвигаться после операции и покинуть больницу.
4. В день процедуры или вечером перед процедурой принять витамин С в дозе 1000 мг. Витамин С очень благотворно влияет на организм и является сильным антиоксидантом, т.е. удаляет свободные радикалы, образующиеся во время операции.
5. Перед процедурой следует позаботиться о ногтях на ногах и руках (обрезать и смыть лак). Во время операции анестезиолог контролирует уровень кислорода в крови с помощью датчика на ногтях. Оперируемая конечность должна быть подготовлена к процедуре в стерильных условиях, чего легче добиться без лака для ногтей.
6. Также стоит подготовить квартиру так, чтобы можно было легко и безопасно передвигаться на костылях (не опасаясь зацепиться за тросы или мебель), с возможностью подъема и удержания ноги прямо и обеспечения место для реабилитационных упражнений (желательно перед зеркалом), чтобы было видно, что упражнения выполняются правильно.
7. В больницу также следует приехать без украшений и макияжа , с ручной кладью и медицинскими документами.
.Надколенник представляет собой сесамовидную кость, похожую по форме на треугольник, основанием вверх. Она соединяется с большеберцовой костью через связку надколенника, при этом надколенник прилегает к дистальному концу бедренной кости за счет суставных поверхностей. Передняя часть коленной чашечки представляет собой гладкую поверхность, которую можно легко прощупать под кожей вокруг колена. В задней части надколенника имеются две суставные поверхности — латеральная и медиальная, и они соединяются с нижними мыщелками бедренной кости.Это создает пателлофеморальный сустав, который является одним из элементов коленного сустава.
Верхняя часть надколенника соединяется с сухожилием четырехглавой мышцы бедра. Нижняя часть надколенника имеет так называемую кончик, к которому прикрепляется связка надколенника. Связка надколенника, в свою очередь, соединяется с большеберцовой костью, точнее с небольшим выступом в ее верхней части, называемым большеберцовой бугристостью.
С обеих сторон надколенника имеются дополнительные волокнистые структуры, или тяжи надколенника, которые соединяются с большеберцовой костью.Вместе с сухожилием четырехглавой мышцы и связкой надколенника они способствуют ее стабилизации. Это позволяет коленной чашечке двигаться в определенной плоскости и предохраняется от чрезмерного смещения. Мембраны, образующие суставную капсулу, прикрепляются к суставным поверхностям надколенника. Синовиальная оболочка суставной капсулы образует многочисленные выпячивания, называемые синовиальными сумками. В области надколенника имеются над-, под- и преднадколенниковые сумки. Внутри синовиальной сумки происходит выработка синовиальной жидкости, т. е. вещества, заполняющего сустав и уменьшающего трение внутри него.
На задне-нижней стороне надколенника имеется так наз. подкожное жировое тело (жировое тело Хоффи), благодаря которому удается амортизировать удары и заполнять щели в коленном суставе. Коленная чашечка состоит в основном из костной ткани, которая появляется в надколеннике примерно к четырем годам, а окостенение надколенника занимает несколько лет (в среднем 3-6 лет). Раньше основным компонентом надколенника был хрящ, который никогда полностью не исчезал. Хрящевая ткань, благодаря своей гибкости, позволяет переносить высокие нагрузки на суставы.
Благодаря небольшому отверстию в надколеннике кровь (а значит, кислород и питательные вещества) поступает в кость. Хрящ, напротив, питается синовиальной жидкостью, и при его повреждении обычно невозможно полностью восстановить.
См. также: Колено на замену?
Основная функция наколенника – защита коленного сустава от травм.Поскольку это самая передняя часть сустава, она поглощает большое количество энергии в случае травмы, что, в свою очередь, делает коленную чашечку более восприимчивой к повреждениям.
Наколенник, однако, не только защищает другие структуры колена, но также поглощает и распределяет нагрузку на бедренную кость, особенно во время движения, такого как бег трусцой или прыжки.
Конечно, на этом роль коленной чашечки в двигательном аппарате не исчерпывается. Она соединяется с четырехглавой мышцей бедра, образуя общую часть — связку надколенника.В этом случае функция надколенника состоит в передаче силы мышц, а точнее его задача - разгибание коленного сустава. При сокращении четырехглавой мышцы надколенник поднимается вверх, что увеличивает угол воздействия на большеберцовую кость. В результате колено разгибается с меньшими усилиями.
Наша коленная чашечка может сместиться или сместиться, когда мы опустим ногу и внезапно изменим направление.Это также может произойти, когда что-то ударяет вашу ногу и перемещает ее в другом направлении.
Признаки вывиха надколенника включают:
Наше колено также может вывихнуться без травм, потому что есть проблема со структурой надколенника. Это называется нестабильностью надколенника. Чаще всего встречается у детей и подростков, хотя может встречаться и у взрослых. Структурные проблемы могут включать:
Независимо от причины, симптомы вывиха надколенника одинаковы.
Обычно при таком типе травмы пациенту надевают бандаж, чтобы он не мог двигать коленом. В течение 1-2 недель вы начнете физиотерапию для укрепления мышц бедра. Ожидается, что восстановление займет от 1 до 3 месяцев.
Если наколенник полностью выдвигается, врач сначала осторожно вдавит его на место.В некоторых случаях вам также может потребоваться хирургическое вмешательство для восстановления повреждения бедренной кости или хряща позади колена.
Если травма повторяется, вероятно, потребуется хирургическое вмешательство, чтобы подтянуть связки и помочь сохранить коленную чашечку на месте.
См. также: Обучение? Вот пять наиболее распространенных травм, которые могут случиться с вами, когда вы занимаетесь спортом
.Это происходит, когда коленная чашечка слегка смещается, но не вывихивается полностью.Это также своего рода нестабильность коленной чашечки.
Симптомы подвывиха надколенника включают:
Заболевания надколенника - перелом надколенника
Это серьезная травма, при которой мы ломаем коленную чашечку, обычно из-за:
Если мы сломаем коленную чашечку, симптомы могут включать:
Если осколки надколенника все еще находятся в одном ряду, врач будет использовать иммобилайзер, чтобы удерживать все на месте во время лечения.Иногда пострадавший может по-прежнему оказывать нагрузку на колено. В других случаях он может быть не в состоянии ходить в течение 6-8 недель.
При более серьезном переломе обычно требуется хирургическое вмешательство. Ваш врач может использовать винты, штифты или проволоку, чтобы удерживать фрагменты кости на месте. В обоих случаях вам потребуется физиотерапия, чтобы справиться с тугоподвижностью, восстановить диапазон движений и восстановить силу ног.
См. также: Диета после переломов костей
Связка надколенника начинается в мышцах бедра, охватывает коленную чашечку и соединяется с верхней частью большеберцовой кости.Если мы полностью сломаем сухожилие над коленной чашечкой (сухожилие четырехглавой мышцы) или ниже (сухожилие надколенника), мы не сможем выпрямить колено.
Также называемая тендинопатией надколенника или коленом прыгуна, это повреждение сухожилия надколенника. Это распространено среди людей, которые занимаются такими видами спорта, как баскетбол и волейбол.
Лечение обычно начинается с элементарного ухода за собой, такого как отдых и безрецептурные болеутоляющие средства.
Однако вам может потребоваться обратиться к своему физиотерапевту, который может:
Если эти методы лечения не принесут результата, ваш врач может обсудить с нами инъекцию кортизона для облегчения боли и отека. Недостатком этого лечения является то, что оно также может ослабить сухожилие и увеличить вероятность разрыва. Другой вариант — введение богатой тромбоцитами плазмы. Однако не доказано, работает ли этот метод лучше, чем физиотерапия или другие методы лечения.
Это бывает очень редко, но если ничего не помогает, вам может потребоваться операция по удалению поврежденной ткани и восстановлению сухожилия.
См. также: Количество травм головного мозга, вызванных игрой в баскетбол, растет
Этот общий термин описывает боль в передней части колена и вокруг надколенника. Это иногда называют «коленом любителя кино». Пателлофеморальный болевой синдром, обычно вызванный перетренировкой, может привести к боли, скованности или ощущению искривления в колене и нижней части бедра.Это часто встречается у спортсменов, особенно у женщин и молодых людей.
Если у нас пателлофеморальный болевой синдром, мы можем чувствовать боль, когда:
Мы также можем слышать, как хлопают наши колени, когда мы поднимаемся по лестнице или встаем после долгого сидения.
Пателлофеморальный болевой синдром может возникнуть из-за нагрузки на колени, например, при подъеме (слишком много шагов). Боль может начаться из-за того, что мы внезапно начали больше тренироваться, например, перейдя с 3 тренировок в неделю на 6. Это также может быть связано с тем, что мы сделали наши тренировки более интенсивными.
Другие факторы, которые могут вызвать пателлофеморальный болевой синдром:
Часто улучшается от безрецептурных обезболивающих и метода «РИС»:
Наш врач также может предложить физиотерапию:
В редких случаях может потребоваться операция по удалению поврежденного хряща, ослаблению сухожилий или выравниванию сухожилия надколенника и верхней части большеберцовой кости.
Пателлофеморальный болевой синдром также может быть следствием нарушения положения коленного сустава. Когда у нас есть смещение или проблема со смещенной коленной чашечкой, коленная чашечка может сместиться в одну сторону канавки блока, когда мы сгибаем колено.Это раздражает область, вызывая боль. Эти нарушения могут быть связаны с общими проблемами соосности между ногой и бедром. Слабые мышцы бедра также могут быть частью проблемы.
См. также: Упражнение для внутренней поверхности бедер
Повреждение хряща позади коленной чашечки называется хондромаляцией. Затем вы можете почувствовать тупую боль в этой области или под коленной чашечкой, которая усиливается, когда вы спускаетесь по лестнице.
Лечение начинается снова с заботы о себе:
Вы также можете обратиться за помощью к физиотерапевту по телефону:
Если эти процедуры не приносят желаемых результатов, может потребоваться операция по удалению поврежденного хряща и коррекции надколенника.
Бурса представляет собой небольшой мешок, наполненный жидкостью. Это облегчает трение между костями и мягкими тканями, такими как сухожилия. При препателлярном бурсите бурса на передней части колена раздражается и отекает из-за избыточной жидкости.Это оказывает давление на колено, что приводит к боли.
Если это происходит из-за травмы, обычно это проходит само по себе, если немного позаботиться о себе, а именно:
Если эти методы лечения не помогли, ваш врач может:
Если бурса инфицирована, вам также потребуется использовать антибиотики. Если они не работают, вам может потребоваться операция по удалению лишней жидкости.
Если у нас есть повторяющиеся проблемы с бурсой, ваш врач может предложить операцию по удалению бурсы.
Коленная чашечка подвергается множеству тестов для оценки опорно-двигательного аппарата и нервной системы пациента. К таким исследованиям относятся, например:
Невозможно избежать всех возможных травм коленной чашечки.Тем не менее, есть несколько простых шагов, которые вы можете предпринять, чтобы сохранить свои колени здоровыми:
Мы можем заметить, что некоторые люди с проблемами коленей оборачивают колени во время упражнений или в другое время. Обычно люди делают это, потому что им это нравится. Хотя это не повредит вашим коленям, это не поможет вам избежать травм. Если мы оборачиваем колени, не забывайте обматывать их слишком туго, так как это также может вызвать проблемы с коленями.
См. также: Ходьба — это способ сохранить здоровье
Контент с сайта медонец.pl предназначены для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайди к галодоктору.pl, где можно получить онлайн-помощь - быстро, безопасно и не выходя из дома .
Вывих надколенника означает смещение надколенника со своего постоянного места.Чаще всего смещается в сторону. Такая травма поражает детей значительно чаще, чем...
Занятия спортом сегодня очень популярны.Это связано с погоней за страстью, заботой о здоровье, но также и с возможностью получения травмы. Они разные по...
У 40-летнего жителя Вроцлава диагностирован рак надколенника. На помощь пришла бригада врачей отделения ортопедии и травматологии опорно-двигательного аппарата...
Хондромаляция надколенника — заболевание хряща, приводящее к его разрушению.Пателлярная патология чаще всего поражает коленный сустав и вызывает травмы, ...
Тадеуш НедзвидскиВозникают в результате: прямой травмы, чаще всего в виде многооскольчатых и открытых переломов, или в результате непрямой травмы, как так называемаяотрывные переломы.
О чем может свидетельствовать хруст в колене? Может ли хруст в колене быть следствием малоподвижного образа жизни? Может ли это быть симптомом более серьезных проблем с ...
Лук. Анна МитшкеКоленный сустав является самым крупным суставом в организме человека и вторым по нагрузке суставом в организме человека (после голеностопного сустава). Коленный сустав соединяет бедренную кость с...
Адриан ЮревичРентген коленного сустава – одно из самых популярных диагностических исследований, которое проводится при подозрении на повреждение коленного сустава.Вы можете сделать их ...
Татьяна НаклицкаяПожилые люди, как правило, страдают от проблем с суставами, а проблемы с суставами у молодых людей обычно вызваны перегрузкой. Проверьте, как правильно выбрать ...
Анна КржпитСтроение колена достаточно сложное.Это самый большой сустав в нашем теле, который позволяет нам двигаться. Кроме того, он несет на себе вес всего тела. Строительство ... 9000 5 Марта Павляк
Восстановление мениска как плацебо?
Финские ученые поставили под сомнение смысл выполнения одной из самых популярных операций на колене. Только в Соединенных Штатах ежегодно проводится 700 000 артроскопических операций по восстановлению мениска. Тем временем в New England Journal of Medicine появилась статья, авторы которой утверждают, что многим пациентам эта процедура не помогает, а обезболивание — лишь эффект плацебо.Профессор Дэвид Фелсон из Бостонского университета, не участвовавший в исследовании финской команды, вспоминает, что было много исследований, в том числе одно, в котором хирурги проверяли, не восстановилось ли что-нибудь во время артроскопии, и результат всех анализов был то же самое: ничего не исправлено.
Для последних исследований была отобрана группа пациентов в возрасте 35-65 лет с разрывом мениска и болью продолжительностью не менее 3 мес. Всем им была проведена артроскопия. У 70 больных удалена поврежденная часть мениска, а у 76 ничего не сделано.
Однако у обоих пациентов хирург использовал одни и те же инструменты и выполнял те же действия, что и во время операции. Пациентам не сообщали, было ли колено восстановлено или нет.После лечения - как настоящего, так и поддельного - состояние обеих групп улучшилось.
Кроме того, пациенты в группе без операции сообщили о почти таком же значительном уменьшении боли, как и те, кто перенес операцию. Среднее улучшение в обеих группах составило 20-30 баллов по 100-балльной шкале боли. Пациенты обеих групп были удовлетворены выполненными мероприятиями.
В группе, где проводилась настоящая процедура, удовлетворенность ее ходом выразили 77%, а в группе, где не было операции, удовлетворены 70%.89% лечившейся группы и 83% второй группы сообщили об уменьшении боли.
Почти все (93% из группы, прошедшей процедуру, и 96% из группы, не прошедшей процедуру) заявили, что были бы готовы пройти еще одну аналогичную процедуру.
Жду возмутительных голосов от ортопедов. Это наиболее часто выполняемая ортопедическая процедура, и я не думаю, что люди были бы рады, если бы кто-то показал, что процедура, которую они делают, не лучше, чем имитация процедуры.Но что я могу сделать. Таковы факты, говорит автор исследования, доктор Теппо Ярвинен из Центральной университетской больницы в Хельсинки. Ученые, однако, предостерегают от обобщения результатов.
Профессор Фелсон считает, что артроскопия мениска может быть полезна у пациентов с внезапным разрывом мениска. Однако, когда боль в колене развивается постепенно, лучшим вариантом являются физиотерапия и противовоспалительные препараты.
Источник:
Стрыла В., Погожала А.М., Буко Ю.: Дегенеративные изменения коленного сустава - реабилитация после эндопротезирования. [В:] Медицинская реабилитация. Коллективная работа под редакцией Стрылы В., Погожалы А.М., Медицинский университет им. Карола Марцинковы, Познань, 2012.
Имхофф А.Б., Бейтцель К., Стамер К.: Реабилитация в ортопедической хирургии. Спрингер, Берлин 2016.
Вильк К.Э., Броцман Б.С.: Ортопедическая реабилитация. Elsevier Urban & Partner, Вроцлав 2009, паб. 1.
Нордин М., Франкель В.Х.: Основы биомеханики опорно-двигательного аппарата.4-е издание. Вольтер Клювер, Липпинкотт Вильямс и Уилкинс 2012.

