2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
“Кажется, у нашего ребёнка аденоиды!”– с такими сомнениями чаще всего приходят родители с малышом на прием к оториноларингологу, начитавшись статей в интернете, или после разговора с «всезнающими» мамами в песочнице/садике/школе. В этой статье мы постараемся разобрать наиболее частые вопросы об аденоидных вегетациях и попробуем понять, настолько ли все страшно.
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин - поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.
Воспаление аденоидной ткани называется аденоидит. Течение его бывает острым, подострым и хроническим. Коснемся кратко основных симптомов, на которые стоит обращать внимание родителям:
1. Насморк, чаще всего он имеет затяжное течение.
2. Преимущественное дыхание через рот. Обусловлено затрудненным носовым дыханием. Степень затруднения напрямую зависит от степени гипертрофии аденоидной ткани. Часто появляется гнусавость. При длительном течении хронического аденоидита и дыхании через рот, возможно изменение лицевого скелета, что в дальнейшем проявляется стойким нарушением произношения речи.
3. Ночной храп, беспокойный сон.
4. Утренний кашель, обусловленный поперхиванием слизью, стекающей из носоглотки за ночь.
5. Снижение слуха, рецидивирующие отиты из-за механической обтурации слуховых труб аденоидными вегетациями. При этом гипертрофия может быть и 1-2 степени, при расположении аденоидов возле устьев слуховых труб, которые отвечают за вентиляцию среднего уха через слуховую трубу. Ребенок начинает постоянно переспрашивать или смотреть мультики слишком громко.
6. Быстрая утомляемость, апатия. Обусловлены постоянным кислородным голоданием головного мозга, особенно при хроническом аденоидите. Возможно отставание от сверстников в умственном и физическом развитии.
В обычном состоянии без дополнительных оптических приспособлений эту миндалину увидеть невозможно. Существует ряд исследований, которые помогают установить степень аденоидных вегетаций: пальцевое исследование, задняя риноскопия зеркалом, рентгенография носоглотки, эндоскопия носоглотки, трёхмерное рентгенологическое исследование или КТ носоглотки. Наиболее современными методами на сегодняшний день являются:
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.
«Если их удалить - они вырастут заново!»
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
Как обобщение, хочу сказать, что всем известная шутка про лечение насморка за 7 дней и за неделю с детьми не работает! Те, кто относятся к насморку ребенка как к «обычным соплям, которые и сами пройдут», сталкиваются чаще всего в дальнейшем с целой кипой осложнений. Поэтому, чем раньше вы обратитесь к ЛОР врачу и начнете грамотное лечение, тем выше вероятность, что проблема аденоидов обойдет вас стороной!
Запишитесь к детскому врачу-оториноларингологу по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму онлайн записи или обратитесь в регистратуру клиники "Семейный доктор".
Здоровья вам и вашим малышам!
Лечение аденоидов без операции в ЛОР клинике №1
Рейтинг статьи4.00 (Проголосовало: 4)
Очень часто родители детей дошкольного возраста сталкиваются с длительным, практически непрекращающимся насморком и заложенностью носа у своих детей. На фоне неоднократных курсов лечения различными каплями и таблетированными препаратами, появляется незначительное улучшение, меняется характер отделяемого, но насморк остается, иногда присоединяется регулярное покашливание или даже навязчивый кашель в положении лежа, обусловленный стеканием отделяемого по задней стенке глотки.
Наиболее частая причина длительного насморка у детей дошкольного возраста – это воспаление и гипертрофия (увеличение) аденоидов. У взрослых людей аденоидной ткани, как правило нет, носоглотка свободная, лимфоидные клетки после 10-12-летнего возраста перемещаются в межклеточное пространство слизистой оболочки носоглотки. А в возрасте 2-х-7-ми лет лимфоидная ткань аденоидов достигает своего максимального размера и даже у здоровых детей в этом возрасте аденоиды чаще всего достигают II-ой степени гипертрофии. При воспалении они еще больше увеличиваются, на поверхности аденоидов происходит обильное слизеобразование, что проявляется как насморком, так и стеканием слизи по задней стенке глотки. Очень часто присоединяется затруднение носового дыхания, храп по ночам.
Аденоиды – это скопление лимфоидной ткани (лимфатические узлы), расположенной поверхностно на слизистой оболочке носоглотки. Они включают в себя 3 вида лимфатических узлов: два тубарных (расположенных вокруг слуховых труб, по бокам носоглотки) и один центрально расположенный носоглоточный.
Аденоиды, как и любые лимфатические узлы, являются органом иммунной защиты и на их поверхности, многократно увеличенной благодаря лакунарному строению (аденоидная ткань вся «изрыта» «ходами» и «складочками»), находится большое количество факторов защиты: иммуноглобулины, антитела, которые призваны защитить дыхательную систему от встречи с чужеродными вирусами, бактериями и т.д.
Именно поэтому увеличение лимфоидных узлов никогда не бывает без причины (Если аденоиды увеличены, значит они усиленно работают и для чего-то нужны).
Cтепень увеличения аденоидов | Степень заполнения аденоидами носоглотки | Клинические симптомы | Возможные последствия и осложнения | Что делать |
|---|---|---|---|---|
Гипертрофия аденоидов I степени | Аденоидная ткань заполняет не более 1/3 пространства носоглотки | Клинических проявлений нет. Нос дышит свободно, слух хороший | Нет | Профилактические осмотры ЛОР врача с эндоскопией 1 раз в год, консультация ЛОР врача с эндоскопией после перенесенных инфекций ЛОР органов для контроля степени гипертрофии аденоидов. |
Гипертрофия аденоидов II степени | Аденоидная ткань заполняет 1/2 пространства носоглотки | Чаще всего в период ремиссии симптомов нет, в период обострений умеренное затруднение носового дыхания | В период обострения возможны экссудативные и острые средние отиты | Эндоскопический осмотр ЛОР врача и тимпанометрия не реже 1 раза в пол-года и после перенесенных инфекций ЛОР органов. Профилактические курсы физиотерапии ЛОР органов 1 раз в полгода. |
Гипертрофия аденоидов III степени | Аденоидная ткань заполняет все пространство носоглотки | Значительное затруднение или отсутствие носового дыхания, часто ребенок дышит ртом, храп по ночам, заложенность ушей, возможно снижение слуха | Экссудативный отит, кондуктивная тугоухость, адгезивный отит, гайморит, этмоидит, снижение обучаемости, памяти, внимания, задержка психоречевого развития, изменения лицевого скелета, прикуса, частые ангины | Безотлагательная консультация с эндоскопическим осмотром, тимпанометрией, лабораторной диагностикой и комплексное лечение в специализированном ЛОР центре. При уменьшении степени аденоидов наблюдение у ЛОР врача через 1, 3, 6 месяцев, затем в соответствии со степенью. При неэффективности аденотомия (удаление аденоидов). |
Основных причины три:
Кратковременная гипертрофия аденоидов на момент какой-либо острой инфекции необходима и неопасна. В этом случае после выздоровления аденоидная ткань сокращается до физиологической нормы.
Но если воспаление затягивается, аденоиды остаются увеличенными, то очень велик риск развития осложнений:
В первую очередь необходимо обратиться в специализированную ЛОР клинику или ЛОР кабинет для эндоскопического осмотра носоглотки с целью осмотра с помощью видеокамеры аденоидов, определение их размера, наличия воспаления, слизеобразования.
Там же с целью диагностики наличия или отсутствия вышеперечисленных осложнений при необходимости будет проведена тимпанометрия (исследование среднего уха) и ультразвуковое исследование придаточных пазух носа.
Для уточнения причины гипертрофии и воспаления аденоидов необходимо сдать как минимум: развернутый анализ крови, мазок из носа на цитологию для проведения дифференциальной диагностики бактериального и аллергического воспаления, а также кал на яйца глистов и соскоб на энтеробиоз.
При выявлении признаков аллергии, сначала проводится лечение у ЛОР врача до купирования обострения, и в период ремиссии проводится консультация у врача аллерголога-иммунолога и специфическое аллергологическое обследование.
При выявлении паразитарного поражения обязательно одновременное лечение у врача педиатра или гастроэнтеролога, иначе симптомы будут сохраняться несмотря на лечение у ЛОР врача.
Только медикаментозной терапии обычно недостаточно для лечения хронического воспаления аденоидных вегетаций. В современных ЛОР клиниках проводится широкий спектр процедурного и физиолечения:
ЛОР клиника номер 1 обладает огромными возможностями по консервативному лечению аденоидов без операции, нашими ЛОР врачами используются уникальные технологии и методики. С помощью сочетания индивидуально подобранных специалистом оториноларингологом методов лечения мы добиваемся значительного уменьшения в объеме аденоидов и снятия воспаления, а самое главное помогаем сохранить этот важный орган иммунной защиты, избежав аденотомии (удаления аденоидов).
Аденоидные вегетации (иначе, аденоиды) – это разрастание лимфоидной ткани, которая является основой носоглоточной миндалины. Они участвуют в защитных процессах организма, в частности являются щитом, который препятствует распространению инфекций в организме у детей.
Аденоиды являются препятствием для распространения инфекции, при попадании инфекции в организм они «берут удар на себя» и увеличиваются в объёме. Возвращение в прежнее состояние происходит достаточно медленно (от 1 до 3 недель). За этот период ребёнок может снова заболеть, поэтому аденоиды у часто болеющих детей так и остаются разросшимися, отечными.
Признаки аденоидных вегетаций можно условно разделить на местные и общие. Местные симптомы часто доставляют ребёнку и родителям немало хлопот, именно с такими жалобами чаще всего обращаются родители к врачу-оториноларингологу:
Общие симптомы аденоидов у детей часто не вызывают особых беспокойств у родителей, поскольку они не так заметны. Однако, они являются следствием нарушения носового дыхания и постоянного недостатка кислорода в организме: раздражительность, плаксивость, повышенная утомляемость, отставание в умственном и физическом развитии.
С древних пор знахари и целители всех мастей пытались лечить заложенность носа и насморк самыми различными способами. Отсутствие элементарных методов диагностики не позволяло в те времена установить точный диагноз, но некоторые рецепты действительно обладали чудодейственным эффектом и помогали надолго исцелить дитя от насморка и заложенности носа.
Так, например, считалось, что особым эффектом при лечении аденоидов обладал сок чистотела. Сегодня этот метод практически не используется, ведь растение ядовито, а какие родители станут травить своего ребенка, когда под рукой есть немало надёжных и безопасных препаратов?
Мёд, смешанный в равных пропорция с мякотью алоэ или с протёртым луком, также считался отличным средством против заложенности носа. Использовать этот раствор можно лишь в том случае, если у ребёнка нет аллергии на один из компонентов этой смеси. В Закарпатье до сих пор используют сок цветущей арники вместе с виноградным вином. По всей видимости, там ещё можно найти хорошее виноградное вино, которое не повредит детскому организму.
Впервые диагноз «Аденоиды» был поставлен врачом Мейером (Дания), именно он и предложил удалять вегетативные лимфоидные разрастания. Стоит отметить, что стойкий терапевтический эффект после хирургического вмешательства наблюдается достаточно быстро. «После удаления аденоидов ребенок подобен распускающемуся бутону розы», - говорили корифеи древней медицины.
И в самом деле, едва оправившись от операции малыш начинает демонстрировать потрясающие успехи: он быстро реабилитируется в учёбе, догоняет своих сверстников в физическом плане, даже аденоидный тип лица сглаживается и челюсть принимает обычные размеры. И всё было бы замечательно, если бы через некоторое время аденоиды не возвращались снова. До сих пор встаёт почти шекспировский вопрос у родителей: удалять или не удалять?
Сегодня лечение аденоидов успешно осуществляется двумя способами: консервативным и оперативным. Какой из них будет назначен малышу, зависит от симптоматики заболевания и от степени разрастания аденоидных вегетаций.
При аденоидных разрастаниях I и II степени чаще всего назначается лечение, направленное на повышение иммунитета маленького пациента:
Иногда совместно с ними назначаются антигистаминные препараты и назальные спреи, включающие в себя гормон и антибиотик. Хирургическое лечение аденоидов рекомендуется при аденоидных разрастаниях III и IV степени и в том случае, если заболевание прогрессирует, а консервативное лечение не даёт ощутимых результатов. Аденотомия (удаление разросшейся лимфоидной ткани носоглоточной миндалины) проводится под местным или общим обезболиванием чаще всего в условиях стационара.
В настоящее время методов лечения аденоидов у детей великое множество и все они по отдельности и в совокупности дают отличный результат. Очень важно, чтобы специалист установил точный диагноз и подобрал правильный курс лечения для конкретного ребёнка, учитывая его анамнез, психофизиологические особенности и аллергический статус.
В специализированной клинике ЛОР-болезней доктора Коренченко в Санкт-Петербурге используется уникальная методика лечения аденоидов и индивидуальный подход к каждому маленькому пациенту. Прежде чем назначить лечение, врач назначит тщательное обследование для установки диагноза и подбора методики лечения.
В настоящее время на ранних стадиях аденоидов мы с успехом используем антибактериальные препараты нового поколения, физиотерапевтические процедуры, промывание носовых синусов специальными антисептиками.
Несколько лет назад мы впервые стали использовать метод лазерной редукции в лечении аденоидов, результат оказался потрясающим. Миндалина в этом случае сохраняется, а аденоидные вегетации исчезают навсегда. Процедура не доставляет особых неприятностей пациенту и проводится под местным обезболиванием. Каждый пациент после операции бесплатно находится у нас на диспансерном учёте в течение года, в этот период мы несколько раз проводим осмотр, а при необходимости корректируем лечение.
Современные методы лечения аденоидов – это подарок для любящих родителей и их детей, они безболезненны, безвредны и очень эффективны. Не изобретайте велосипед и не пытайтесь запихивать в нос любимому чаду луковую кашицу. Обратитесь за помощью к специалисту, и пусть Ваши любимые носики дышат свободно!
Аденоиды… Страшное слово для многих родителей… С этим диагнозом связано множество мнений и споров среди специалистов, а что уж говорить про беспокойных мам… При этом, далеко не все знают, что это такое, а уж о том, как лечить детей с проблемой носового дыхания и вовсе бытуют самые разные взгляды. Кандидат медицинских наук, оториноларинголог «Евромед» Ирина Владимировна Подволоцкая отвечает сегодня на эти вопросы.
Аденоидами называется разрастание глоточной миндалины, расположенной в куполе носоглотки. Это одна из десяти структур лимфоидно-глоточного кольца Пирогова — Вальдейера. Разросшаяся или гиперплазированная миндалина носит название аденоиды. Это состояние наиболее часто встречается у детей 3–7 лет.
В зависимости от величины разросшейся миндалины, выделяют три степени ее гипертрофии.
степень – это четверть или треть носоглотки или сошника;
степень – это более половины носоглотки;
степень – это на три четверти и более закрыта носоглотка.
От первой к третьей степени усиливается затруднение носового дыхания, вызванное механическим препятствием в виде аденоидов. После каждого вновь перенесенного воспалительного процесса отечная глоточная миндалина, чаще всего, уже не полностью возвращается к исходной величине, и таким образом гипертрофия постепенно прогрессирует.
Вообще, аденоиды – это физиологическая норма детского возраста. Начиная примерно с трехлетнего возраста, у ребенка наступает период интенсивной наработки собственных, индивидуальных факторов иммунитета. Одновременно с этим функция полученных от матери факторов иммунного ответа заметно снижается. Примерно в это же время ребенка отдают в детский садик, где он начинает активно контактировать с другими детьми, то есть выходит из своей привычной микросреды, когда обменивался всей микрофлорой только с родителями. Плюс – вирусные инфекции, плюс вакцинация (в этом возрасте как раз начинается ревакцинация по календарю прививок) – это серьезная встряска для детского иммунитета.
Обмен микрофлорой у детей происходит через дыхательные пути, то есть через полость носа. Полость носа сообщается с носоглоткой, таки образом, глоточная миндалина находится как раз на пути вдыхаемого воздуха и, соответственно принимает на себя антигенную нагрузку. Чем ее больше, чем чаще ребенок переносит респираторные заболевания, тем больше приходится работать этой миндалине. Следствием ее активной работы является ее разрастание, или, другими словами, гипертрофия, которая, таким образом, оказывается абсолютно физиологически обоснованным моментом.
Показаниями к удалению аденоидов является появление серьезных проблем со здоровьем ребенка – когда от лимфоидной ткани становится больше вреда, чем пользы. Абсолютное показание к удалению аденоидов: стойкое затруднение носового дыхания, сопровождающаяся храпом во сне, синдромом обструктивного апноэ сна (остановкой дыхания во сне).
Отсутствие нормального носового дыхания приводит к гипоксии — состоянию хронического недостатка кислорода, следствием этого могут быть: быстрая утомляемость ребенка, нарушение когнитивных функций головного мозга, задержка психоэмоционального, а порой и физического развития, нарушение анатомического формирования лицевого скелета и прикуса, готическое нёбо, в отдельных случаях даже развитие энуреза является следствием выраженной гипертрофии глоточной миндалины.
Существуют и относительные показания к удалению аденоидов. Это рецидивы отитов у ребенка, развитие тугоухости, рецидивы синусита, неэффективность лечения хронического аденоидита (воспаление увеличенной миндалины) в течение полугода. Разросшаяся аденоидная ткань создает постоянно существующее препятствие движению воздушного потока, что является причиной недостаточной вентиляции околоносовых пазух и полостей среднего уха, это приводит к вышеперечисленным проблемам.
Если ткань глоточной миндалины не создает помех нормальному носовому дыханию, то аденоиды удалять не надо. Во-первых, в пубертатном возрасте (после 12 лет) начинается склерозирование лимфоидной ткани, она начинает уплотняться и постепенно перерастает в фиброзную – это, в основном, соединительная ткань, во-вторых растет череп и по отношению к нему они нивелируются.
Операция по удалению аденоидов проводится под наркозом (общей анестезией), что обеспечивает, с одной стороны, максимальное качественное выполнение хирургического вмешательства, с другой стороны, — сводит практически на нет стрессовую реакцию ребенка, обеспечивая комфортную переносимость операции. В клинике используются современные препараты с минимумом побочных эффектов.
На сегодняшний день золотым стандартом является эндоскопическое удаление аденоидов, то есть удаление под контролем эндоскопа: с помощью специальных инструментов, под видеоконтролем на мониторе. Это обеспечивает качественное удаление аденоидной ткани, позволяет обеспечить полноценный гемостаз (остановить кровотечение) в ходе операции. При необходимости может использоваться классическая методика или коблационная аденотомия (хладоплазменная). Конкретную методику выбирает врач в зависимости от клинической ситуации.
После операции ребенок проводит на сутки в стационаре под наблюдением врача. Вместе с ребенком остается кто-то из родителей.
Конечно, как говорится, самой лучшей остается та операция, которая не сделана. Что же можно сделать для профилактики развития аденоидов у ребенка?
К прогрессирующей гипертрофии миндалин, как мы уже говорили, чаще всего, приводят рецидивирующие воспалительные процессы. Кроме понятия «аденоиды», есть понятие «аденоидит», описывающее воспаление глоточной миндалины, и вот здесь есть целый ряд схем системного и местного лечения, позволяющих эффективно пресечь воспалительный процесс. Безусловно, системное лечение должно подбираться индивидуально и только лечащим врачом. Большое значение при этом принадлежит схемам местного лечения, составляющие которых должны подбираться с учетом механизмов развития болезни.
Первым этапом необходимо снять отек слизистой оболочки полости носа, который возникает как реакция на воспалительный процесс в носоглотке. С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
При любой причине, вызвавшей затруднение носового дыхания у ребенка, задачами родителей и врача являются, с одной стороны, — как можно более раннее выявление характера процесса, с другой стороны, — своевременное и кропотливое проведение всех лечебных манипуляций. В том случае, если заболевание требует хирургических методов коррекции, необходимы взвешенное решение и выбор методики операции, которые могут качественно и одновременно щадяще восстановить нормальное носовое дыхание вашего малыша.
ДИАГНОЗ: «АДЕНОИДЫ».
Один из наиболее известных диагнозов – «аденоиды». Трудно не утонуть в море информации, разобраться в специальных вопросах и принять правильное решение. При этом часто именно не правильная позиция родителей приводит к нарушению тактики лечения и, соответственно, снижению его эффективности.
Современные родители – люди просвещенные, о многих заболеваниях детского возраста и слышали и читали. Однако знать название болезни далеко не то же самое, что понимать ее суть.
ТРИ СТЕПЕНИ ПРОБЛЕМЫ:
Аденоиды (аденоидные вегетации) – это патологическая гипертрофия третьей (носоглоточной) миндалины.
Причины гипертрофии аденоидной ткани глоточной миндалины связанны с особенностями организма ребенка – конституцией , аллергизацией и частыми инфекционными болезнями.
Различают три степени гипертрофии глоточной миндалины.
1 степень – аденоиды уменьшают дыхательный просвет незначительно и практически не влияют на дыхание.
2 степень – аденоиды прикрывают верхние две трети дыхательного просвета и умеренно затрудняют носовое дыхание.
3 степень – аденоиды прикрывают полностью или почти полностью дыхательный просвет, носовое дыхание при этом сильно затруднено или отсутствует.
ВНЕШНИЕ И ВНУТРЕННИЕ ИЗМЕНЕНИЯ:
Аденоиды закрывая глоточные отверстия евстахиевых (слуховых)труб и нарушая нормальную вентиляцию среднего уха, могут вызвать понижение слуха. Искажается речь, голос становится гнусавым. Дети раннего возраста с трудом овладевают речью. Лицо ребенка приобретает особое выражение, получившее название «аденоидное лицо», или внешний «аденоидизм»: открытый рот, отвисшая нижняя челюсть, сглаженные носогубные складки, вытекающая из углов рта слюна.
Постоянное дыхание через рот приводит к деформации черепа. Иногда отмечают неправильное расположение зубов. Это ведет к неправильному прикусу, иногда – к искривлению носовой перегородки.
Помимо увеличения аденоидов, отрицательное воздействие на организм ребенка может оказывать длительный воспалительный процесс в носоглотке – хронический аденоидит.
ВСЕ СВЯЗАНО:
У детей с аденоидами и аденоидитом отмечается затекание слизи
из носоглотки а ротоглотку, что приводит к упорному кашлю.
Воспалительный процесс распространяется в полость носа, формируя ринит, синусит с обильными выделениями из носа. Затруднение носового дыхания и ограничение подвижности мягкого неба вызывают нарушение речевой функции. Речь у них глухая, отрывистая, с оттенком гнусавости.
Затруднение носового дыхания приводит к дыханию ртом, недостаточному увлажнению, согреванию и очищению вдыхаемого воздуха, постоянному охлаждению полости рта, глотки и нижних дыхательных путей.
Вдыхаемая при ротовом дыхании масса микробов и пылевых частиц оседает на слизистой оболочке гортани, трахеи, что ведет к простудным заболеваниям, частым ангинам, фарингитам, болезням бронхов и легочной ткани.
Существует тесная связь между хроническим аденоидитом и синуситом. В случае первичного острого гнойного синусита патологический секрет транспортируется из пазух непосредственно на глоточную миндалину, которая не может не ответить на эту агрессию воспалением. В итоге синусит приводит к развитию сначала острого, а затем хронического аденоидита.
Нередко осложнение острого аденоидита – евстахиит, отит.
Аденоидные вегетации (разрастания) становятся источниками бактериальной обсемененности и грибковой аллергизации. У 25% детей с аденоидами выявляется аллергический ринит.
КОНСЕРВАТИВНАЯ ТЕРАПИЯ
Лечение аденоидита начинается с консервативной терапии.
Перед применением местных противовоспалительных препаратов необходимо очистить полость носа и носоглотки от патологического содержимого. Для этого применяется отсасывание содержимого, промывание полости носа и носоглотки стерильными солевыми растворами (АкваМарис, Маример).
При густом слизистом отделяемомприменяют разжижающие препараты (Ринофлуимуцил, Ацетилцистеин). Растительным препаратом разжижающим густую слизь в носоглотке и укрепляющим слизистую оболочку, является Синупрет. Он позволяет снять воспаление и отек, повышает защитные силы слизистой носа, помогает бороться с инфекцией.
После очищения полости носа и носоглотки применяют препараты для местной антибактериальной терапии (Изофра, Полидекса). Порядок применения для каждого ребенка определяет только врач.
Перспективным направлением лечения хронических аденоидитов является использование специальных бактериальных
препаратов – иммунокорректоров со свойствами вакцин (ИРС – 19).
Из физиотерапии назначается кварцевое облучение носа и глотки, лазеротерапия, а при обострениях – общая антибактериальная терапия
И антигистаминные (противоаллергические) препараты.
Курсы лечения целесообразно повторять осенью и весной.
В осеннее – зимний период необходимо проводить специфическую противовирусную профилактику – вакцинацию, местное применение противовирусных мазей (Виферон, флореналиевая и оксолиновая мази) и противовирусных препаратов (Анаферон детский).
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
При отсутствии эффекта от консервативной терапии показано хирургическое лечение – аденотомия.
В качестве профилактики развития хронического аденоидита и увеличение аденоидов можно предложить общие мероприятия: закаливание, сбалансированное питание. Даже при начальных симптомах простудных заболеваний не следует посещать детские учреждения.
М.В. Муратов, кандидат медицинских наук
ДГКБ № 5 имени Н.Ф. Филатова
М.В. Муратова, кандидат медицинских наук,
СЗГМУ имени И.И. Мечникова, Санкт-Петербург
Журнал «Для заботливых родителей № 4 2012 года
Часто задаваемый вопрос родителями – при какой степени увеличения аденоидов возможно лечение, а при какой необходимо удаление? При 1 и 2 степени лечение возможно и необходимо, а при отсутствии длительного (до 6 месяцев) эффекта от лечения и наличии 3 степени гипертрофии с наличием вышеуказанных жалоб и признаков – требуется оперативное лечение аденоидов. Снижение слуха, подтвержденное объективными методами, является абсолютным показанием к аденотомии.
Прошу обратить внимание родителей!
Консервативное лечение аденоидитов возможно при любой степени гипертрофии. Но добиться длительного выздоровления при 2-3 степени в этом случае очень сложно. Существуют методики и схемы с использованием гомеопатических препаратов при лечении аденоидов. Думаю, что в некоторых случаях они оправданы и эффективны, но только обращаться нужно к проверенным специалистам в этой области и по рекомендации родителей успешно решивших эту проблему.
Обязательное исследование перед проведением операции у детей – тональная аудиометрия, а у маленьких детей – импедансометрия. Цель которой – выявление у ребенка нарушения слуха, причиной которого могут служить аденоиды.
При наличии у ребенка гипертрофии аденоидов 2-3 степени наиболее эффективным способом лечения является оперативный метод — удаление аденоидов (аденотомия). Данный метод позволяет удалить разросшиеся вегетации как анатомическое образование, являющееся причиной всех вышеуказанных жалоб.
Конечно же, оперативное лечение проводится при наличии показаний, которые включают жалобы, осложнения, данные методов обследования (передняя и задняя риноскопия, рентгенологическое обследование, риноскопический осмотр носоглотки, тональная аудиометрия, импедансометрия), а также при неэффективности консервативных методов лечения.
Продолжение читайте во второй части статьи Что такое аденоиды? Аденоидные вегетации? Аденоидит? Рассказывает лор врач
Аденоидит – это воспаление аденоидов, лимфоидной ткани глоточной миндалины, которая является частью иммунной системы человека. При контакте с инфекцией или аллергеном эта ткань воспаляется и отекает, частично или полностью перекрывая носовые дыхательные пути. Острая форма заболевания проявляется, как правило, в том, что отделяемое слизистой стекает по задней стенке глотки. Иными словами, насморк у ребенка есть, но высморкаться ему трудно, потому что очаг воспаления расположен довольно глубоко. Поскольку слизь раздражает глотку, появляется кашель, особенно в горизонтальном положении, а если слизи много, он может быть очень сильным, иногда даже до рвоты. Нередко на фоне такой инфекции развиваются отиты. Остальные симптомы в принципе не отличаются от стандартной ОРВИ.
Если терапия не была начата быстро или оказалась неэффективной, и болезнь растянулась на 2-3 недели, диагностируют подострую форму.
Если же острое воспаление повторяется больше 4 раз в год, можно говорить о хронической форме. Гипертрофия лимфоидной ткани мешает малышу дышать носом, поэтому такие дети храпят или дышат ртом и, вследствие последнего, чаще простужаются: нос сам по себе является первичным фильтром, и воздух в нем более теплый и влажный по сравнению с дыханием через рот.
Поскольку в дошкольном возрасте ребенок постоянно сталкивается с новыми возбудителями инфекций, а иммунная система у него еще только формируется, эта болезнь довольно часто встречается у детей старше 3 лет, чаще всего – в группе от 3 до 7 лет (частота встречаемости около 7%). К группе повышенного риска относятся пациенты, чьи родители в детстве тоже страдали от этой патологии, пациенты с аллергией или перенесшие тяжелую инфекцию (цитомегаловирус, герпес).
Поскольку симптомы этого заболевания схожи с несколькими другими (нос может быть постоянно заложен из-за аллергии, постоянный кашель в положении лежа может развиться из-за ГЭРБ), точный диагноз может выставить только детский оториноларинголог на основании осмотра, ощупывания лимфоузлов и, если речь идет о гипертрофии аденоидной ткани, данных рентгенографии, направление на которую он выдаст вам на приеме.
Выделяют 3 степени этой патологии в зависимости от степени перекрытия дыхания через нос: 1 степень – перекрыто не более трети носовых дыхательных путей. В этом случае днем малыш, как правило, дышит нормально. Проблема проявляется только ночью, в горизонтальном положении, и то необязательно, поэтому на этой стадии диагноз удается поставить не всегда. 2 степень – перекрывается половина или более носовых дыхательных путей. На этой стадии проблема уже очевидна.
3 степень – носовые пути перекрыты полностью, ребенок дышит ртом.
Важно еще раз отметить, что гипертрофия аденоидной ткани (разрастание) и хронический аденоидит (воспаление) – это не одно и то же. Воспаление часто сопровождается хронической бактериальной инфекцией, например, золотистым стафилококком, пневмококком, гемофильной палочкой. Поэтому для его диагностики может потребоваться дополнительный анализ (мазок) на бактериальный возбудитель.
Лечение острой стадии болезни по своему принципу похоже на лечение любого другого воспаления ЛОР-органов: очаги инфекции нужно санировать, воспаление и отек нужно снять, при наличии бактериального осложнения – применить антибиотики, а сам процесс выздоровления нужно сделать максимально комфортным и щадящим для маленького пациента. Необходима также системная терапия сопутствующих осложнений (например, отита), если они проявятся. Когда острый аденоидит позади, но он уже не первый, или речь идет о хронической форме болезни, неминуемо встанет вопрос, нужна ли в данном случае операция или предпочтительно консервативное лечение.
Вопреки распространенному мнению, что одни ЛОР-врачи «просто любят всё удалять», а другие – нет, рекомендации отоларинголога по этому вопросу будут зависеть только от состояния вашего ребенка, в первую очередь – от степени тяжести заболевания и его влияния на общее состояние здоровья малыша, в том числе на его слух и речь. Иногда перекрытые носовые дыхательные пути могут вызывать апноэ (остановку дыхания во сне) – это тоже важное показание к удалению. Еще один фактор, который стоит учитывать, – вероятность рецидива уже после операции, которая тем выше, чем младше пациент.
В периоды, когда острой стадии у ребенка нет, детские ЛОР-врачи обычно рекомендуют физиотерапевтические процедуры – галотерапию, электрофорез, который сочетают с введением лекарств, иногда лазерную терапию. Прогноз при консервативном лечении благоприятный для подавляющей доли детей с гипертрофией тканей. Однако уже имеющийся хронический аденоидит – это существенное отягчающее обстоятельство. Если после терапии ситуация не улучшается, операция все же предпочтительна.
Аденэктомию в настоящее время проводят в плановом порядке, под общей анестезией, с эндоскопическим контролем, что позволяет точно удалить все, что препятствует нормальному дыханию, без остатка. Реабилитация занимает до двух недель. В это время маленькому пациенту необходим покой, а в первые дни после оперативного вмешательства – небольшие ограничения по питанию. Самое сложное в период восстановления – не допускать, чтобы ребенок шмыгал носом, чтобы не спровоцировать кровотечение: очевидно, что объяснить это тем проще, чем старше малыш. Кроме того, необходима дыхательная гимнастика, чтобы восстановить дыхание носом. И, конечно, реабилитация должна проходить под контролем грамотного детского оториноларинголога – тогда она будет максимально быстрой и комфортной.
Увеличение глоточной миндалины (рис. 1) и небных миндалин (рис. 2 и 3) в первые годы жизни является выражением высокой иммунологической активности глоточной лимфатической ткани, лежащей на стыке пищеварительного и дыхательного путей . Каждая инфекция верхних дыхательных путей сопровождается реактивным увеличением лимфоидной ткани, а длительное раздражение вызывает временное или постоянное увеличение ее размеров.
Наиболее частыми причинами гипертрофии являются рецидивирующие вирусные и бактериальные инфекции верхних дыхательных путей, в основном инфекция Haemophilus influenzae и изменения в составе флоры, колонизирующей верхние отделы глотки. Важными факторами являются также аллергический ринит, гастроэзофагеальная рефлюксная болезнь и воздействие табачного дыма (см. Защита от табачного дыма). Гипертрофия в основном связана с симптомами обструкции (ухудшение проходимости глотки) в результате механического сужения верхней (носоглотки) и средней части глотки.
Гипертрофия глотки, присутствующая в носоглотке после рождения, может встречаться у самых маленьких детей, но чаще поражает возрастную группу 3–7 лет.
Мы считаем гипертрофию аденоидов значительной, если они занимают более 60% объема носоглотки. Затем он вызывает симптомы, возникающие в результате:
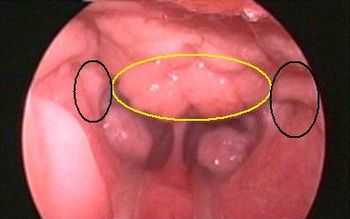 Рис. 1. Носоглотка - расположение глоточной миндалины (желтый), расположение устьев евстахиевой трубы (черный)
Рис. 1. Носоглотка - расположение глоточной миндалины (желтый), расположение устьев евстахиевой трубы (черный) 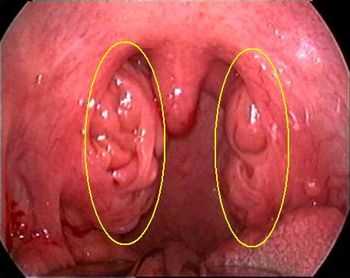 Рис.2. Средняя часть глотки - расположение небных миндалин
Рис.2. Средняя часть глотки - расположение небных миндалин 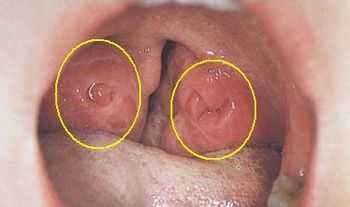 Рис. 3. Ротовая часть глотки: небные миндалины с выраженной гипертрофией
Рис. 3. Ротовая часть глотки: небные миндалины с выраженной гипертрофией Гипертрофия миндалин оценивается от 1 до 4 в зависимости от того, насколько пространство между небными дужками заполнено тканью миндалин. Иногда отмечается асимметричное увеличение небных миндалин (одна значительно больше другой), чаще после перенесенной ранее тонзиллэктомии (тонзиллэктомии).Обычно возникает в результате рецидивирующего воспаления. Показаниями к срочной диагностике в таких случаях являются: быстрое увеличение миндалин в предшествующие недели, их аномальный вид, сопутствующее увеличение лимфатических узлов на шее, увеличение печени и селезенки (гепатоспленомегалия), похудание, лихорадка, не связанная с к инфекциям, ночным потам и онкологическим заболеваниям в анамнезе. Затем мы удаляем миндалины для гистопатологической оценки.
Гипертрофия лимфатической системы, влияющая на проходимость дыхательных путей, является основным фактором риска нарушения дыхания во время сна (SDB), возникающего примерно в11% детского населения, чаще всего в возрастном диапазоне 3–7 лет. Он варьируется от самопроизвольного храпа до более опасного синдрома сопротивления верхних дыхательных путей (UARS) и синдрома апноэ во сне (OSAS).
Апноэ во сне встречается только у 2% детей. Его симптомы:
Апноэ во сне также может вызвать проблемы с сердечно-сосудистой системой. Помимо гипертрофии аденоидов и неба, к факторам риска этого синдрома относятся ожирение, гастроэзофагеальная рефлюксная болезнь, черепно-лицевые синдромы, неврологические нервно-мышечные заболевания и синдром Дауна.
Наиболее часто гипертрофия аденоидов поражает детей дошкольного возраста. Сообщаемые недуги: хроническая заложенность носа при дыхании ртом, хроническая ринорея, храп, гнусавость речи, т. н.аденоидное лицо (длинный, открытый рот, неправильный прикус — рис. 4), рецидивирующие инфекции верхних дыхательных путей и рецидивирующий острый средний отит, экссудативный средний отит, хронический синусит, поведенческие расстройства и трудности в учебе, недостаточная масса тела.
Гипертрофия небных миндалин: невнятная речь (т.н.клецка), иногда затрудненное глотание, храп, также при синдроме ночного апноэ, частые инфекции верхних дыхательных путей.
Посетите своего педиатра, семейного врача или ЛОР-специалиста.
Для постановки окончательного диагноза требуется консультация ЛОРа.На основании наличия вышеуказанных симптомов и физикального осмотра ЛОР, включая эндоскопию носа - переднюю риноскопию (обычно задержка слизи, отек носовых раковин) и заднюю риноскопию с зеркалом (сложно выполнить у детей).Метод пальпации носоглотки не рекомендуется из-за его брутальности и малой диагностической ценности. В настоящее время часто проводят эндоскопическую оценку носовых полостей (преимущественно с применением гибкого эндоскопа - фиброскопа или жесткой оптики, у детей старшего возраста), позволяющую количественно оценить поверхность задних ноздрей, затененную глоточной миндалиной. Уменьшение площади на 2/3 является клинически значимым. Акустическая ринометрия, доступная в специализированных центрах, представляет собой неинвазивный метод оценки, который можно проводить в любой возрастной группе.
Рентгенодиагностика: Рентгенография черепа сбоку не рекомендуется для повседневной диагностики из-за сложности ее выполнения у детей младшего возраста и отсутствия конкретной безопасной дозы облучения для этой возрастной группы. Компьютерную томографию и магнитно-резонансную томографию применяют при диагностических трудностях и необходимости дифференцировать с другими поражениями носоглотки, в том числе раковыми.
Полисомнография является стандартом диагностики синдрома апноэ во сне.
Гипертрофия глотки часто встречается в детском возрасте и обычно проходит спонтанно. В случаях умеренной гипертрофии и легких симптомов вмешательство не требуется. До принятия решения о хирургическом лечении в настоящее время предпринимается попытка консервативного лечения с применением:
Хирургическое лечение:
Аденоидэктомия с тонзиллэктомией является хирургическим методом выбора при СОАС, приводящим к улучшению поведения и когнитивных функций, параметров качества жизни, массы тела и роста примерно в 90% случаев.
Уменьшить воздействие инфекций верхних дыхательных путей и воздействия табачного дыма.
.Третий миндаль естественен для детей, но его разрастание может привести к затруднению дыхания. Лечение основано на антибактериальной терапии и укреплении иммунитета. При отсутствии результатов необходимо посетить отоларинголога, который может направить на удаление миндалины.
Тема миндалин, особенности иссечения так называемой третья миндалина постоянно фигурирует на конференциях, в медицинских и логопедических статьях, на встречах с логопедом.Стоит узнать о них немного больше, и прежде всего, что делать с третьей миндалиной и в каких ситуациях принимать решение о ее удалении.
в организме человека, а точнее во рту, есть миндалины, расположенные в разных позициях:
Каждый из них представляет собой небольшое скопление эллипсовидной лимфоидной ткани, а их размеры составляют примерно 2 × 1 сантиметр. Миндалины являются постоянной частью лимфатической системы , которая также включает лимфатические узлы, лимфоидные органы и лимфоциты. Основная роль лимфатической системы заключается в защите организма от инфекций. Миндалины, помимо своего активного участия в поддержании здоровья человека, входят в состав окологлоточного лимфатического кольца , которое предназначено для защиты от вирусов, бактерий и других вредных факторов, способных вызывать инфекции и заболевания.В само кольцо входят:
Таким образом, миндалины, особенно небные и глоточные, , составляют первый защитный барьер для бактерий, вирусов и грибков, пытающихся проникнуть в организм.
Найти небные миндалины несложно.Просто посмотрите в зеркало, широко откройте рот и высуньте язык изо рта. В ее глубине, по бокам, за небными дужками невооруженным глазом видны небные миндалины. Аденоиды глотки располагаются на задней стенке носоглотки. Вы не можете увидеть ее напрямую, а только наблюдать во время эндоскопического исследования , которое включает в себя введение в нос небольшой камеры, позволяющей детально рассмотреть третью миндалину и ее размер.Стоит отметить, что это самое естественное явление в нашем организме.
Мы уже знаем, что роль миндалин заключается в защите организма от инфекций. Также стоит знать, что в миндалинах происходит процесс размножения иммунных клеток, необходимых для борьбы с болезнью. Нередко замечают, что миндалины увеличены (бывают ситуации «целующихся миндалин», которые даже соприкасаются друг с другом, оставляя очень мало места для свободного дыхания), что является следствием частых инфекций и инфекций, а кроме того, в третьей (глоточной) миндалине - для размножения бактерий и ее избыточного роста.Чаще всего это состояние возникает у детей в возрасте 3-10 лет. Наверняка каждый из нас хоть раз слышал, как у врача открываются рты и начинают громко говорить «а-а-а». Таким образом врач оценил состояние наших миндалин. Если они большие и красные, в вашем организме что-то происходит. По состоянию миндалин можно легко диагностировать ангину (на миндалинах образуются гнойные пробки).
T Миндаль полностью натуральный для детей .В возрасте от 2 до 5 лет он подвергается гипертрофии, так как лимфатическая система работает очень интенсивно, и ребенок начинает контактировать со все большим количеством микробов (он ходит в детский сад, садик и т. совершенно нормально и в некотором роде естественно, как и само присутствие третьего миндаля. Однако со временем он должен начать уменьшаться и исчезать. Если третья миндалина обнаружена у взрослого, это стойкое состояние.
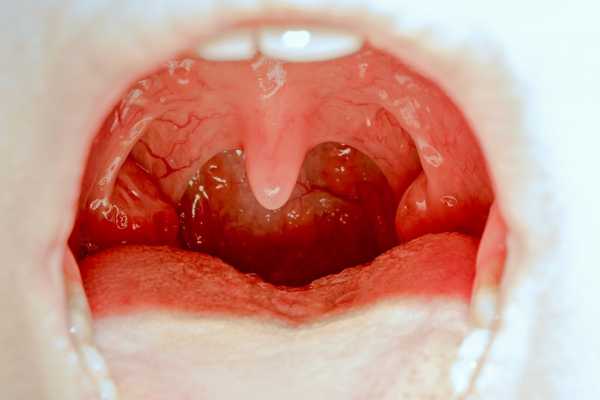
Существует ряд симптомов, которые могут указывать на то, что с миндалинами что-то не так.К ним относятся:
При длительном сохранении этих симптомов стоит посетить отоларинголога для осмотра.
Многие врачи описывают детей с диагнозом увеличенная третья миндалина как «неуклюжих». Ребенок постоянно дышит ртом, который не закрывается, у него постоянно течет насморк из-за того, что он не может хорошо высморкаться, он тяжело дышит, горло постоянно мешает, он кашляет и кряхтит.Таких детей профессионально называют «аденоидами» (по латинскому термину, обозначающему третью миндалину).
Увеличенные миндалины, свидетельствующие о воспалении в организме, лечат по-разному. Обычно врачи назначают антибиотики, а также препараты для поддержки иммунитета ребенка. Бывает, однако, что консервативное лечение не приносит ожидаемых результатов. В таких ситуациях маленького пациента направляют к отоларингологу, который решит, нужна ли операция на миндалинах.При оценке третьей миндалины, а также дыхания, процедура фиброскопия носа и носоглотки . Он заключается во введении в нос гибкого эндоскопа, заканчивающегося камерой. Обследование обычно проводится под наркозом. После осмотра и оценки состояния миндалин врач узнает, возможно ли хирургическое лечение, т.н. аденоидэктомия (удаление только третьей миндалины) или тонзиллотомия (редукция небных миндалин).
Лечение пероральными препаратами намного проще, чем решение об удалении или уменьшении миндалин. На протяжении многих лет возникало множество мифов о самой третьей миндалине, а также о том, что будет при ее вырезании. Многие до сих пор считают, что обрезанные или сморщенные миндалины отрастают снова и иммунитет ребенка ослабевает навсегда. Также ходят слухи, что процедура была крайне болезненной для ребенка.В первую очередь стоит принять поправку к циркулирующей, неподтвержденной информации. Каждое лечение рассматривается индивидуально применительно к конкретному случаю. Также следует помнить, что каждый из нас чувствует себя после процедур по-разному, кто-то вообще не чувствует разницы, а кто-то ощущает дискомфорт в течение нескольких дней. Стоит отметить, что в крайне редких случаях требуется повторная коррекция миндалин (чаще всего повторная операция проводится у детей с рефлюксом).
Задаваясь вопросом, лучше ли резать третью миндалину или нет, стоит тщательно проанализировать здоровье ребенка с командой специалистов, которые смогут установить причину частых заболеваний и других нарушений, с которыми приходится сталкиваться ребенку иметь дело с.Решение о проведении операции должно быть тщательно взвешенным и, прежде всего, должно быть основание для ее проведения.
Источники:
Небные и глоточные миндалины являются компонентами лимфоидной ткани, входящей в состав иммунной системы. Их физиологическая роль заключается в защите от вдыхаемых антигенов (например, аллергенов, микроорганизмов). Эти структуры играют важную роль как во врожденном, так и в приобретенном иммунном ответе 1 , защищая ребенка от атаки патогенов и способствуя развитию иммунной памяти.
Почему у моего ребенка увеличены миндалины?
У детей дошкольного возраста и в начале школьного возраста увеличение миндалин в большинстве случаев не свидетельствует о проблемах со здоровьем.В первые годы жизни эти структуры участвуют в защите организма от патогенов, т.е. место образования антител. В результате в детском возрасте их размеры больше, а у взрослых с развитой иммунной системой они обычно полностью исчезают 2 . Проблема с миндалинами у ребенка появляется только в результате рецидивирующих вирусных или бактериальных инфекций, вызывающих стойкое увеличение этих структур. В этом случае они становятся резервуаром бактерий, могут препятствовать дыханию и глотанию, способствуют повторяющимся проблемам с верхними дыхательными путями.
Симптомы разрастания миндалин
Разрастание миндалин не обязательно является источником проблем со здоровьем - все зависит от размеров этих структур. Слишком большие миндалины могут затруднить носовое дыхание, вызвать хроническое воспаление околоносовых пазух и заболевания верхних дыхательных путей. Иногда они также являются причиной речи «через нос» или храпа. Разрастание миндалин у ребенка может лежать в основе неправильного прикуса и вызывать удлинение лица (т.н.аденоидная форма). Иногда проблемы с миндалинами сопровождаются неприятным запахом изо рта и мучительным кашлем 3 .
Осложнения разрастания миндалин
Постоянное увеличение этих структур может привести к серьезным проблемам со здоровьем у самых маленьких. К ним относятся хронический отит и даже частичная потеря слуха, хронический синусит и потеря веса или его недостаточная прибавка. В некоторых случаях негабаритные миндалины вызывают апноэ во сне, источник гипоксии во время сна.Это состояние вызывает хроническую усталость, трудности с концентрацией внимания, а иногда и поведенческие расстройства, такие как гиперактивность или агрессия у ребенка 4 .
Методы лечения небных миндалин
Избыточный рост миндалин — распространенное состояние, сопровождающее детский возраст, и во многих случаях оно проходит спонтанно. Однако если размеры этих структур затрудняют дыхание и вызывают другие осложнения, требуется лечение. Прежде чем ЛОР-врач примет решение об удалении разросшихся структур, он обычно принимает решение о консервативном лечении с применением назальных глюкокортикостероидов или иммуностимуляторов.Однако, если такое лечение не приносит ожидаемых результатов, врач обычно рекомендует тонзиллэктомию 5 . Во многих случаях это единственный способ избавиться от проблем с дыханием, рецидивирующих инфекций верхних дыхательных путей или апноэ во сне.
Если у вашего ребенка есть симптомы, которые могут указывать на увеличение миндалин, немедленно обратитесь к ЛОР-врачу. Это состояние значительно снижает комфортность жизни ребенка и оказывает негативное влияние на его развитие, поэтому крайне важно быстро начать лечение.
Заболевания миндалин у детей чаще всего представляют собой острое или хроническое воспаление или гипертрофию органа. Основными причинами являются бактериальная или вирусная инфекция. Наиболее распространенными симптомами являются боль в горле и увеличение лимфатических узлов. В зависимости от заболевания применяют соответствующее фармакологическое лечение, тонзиллэктомию или тонзиллотомию. К заболеваниям миндалин нельзя относиться легкомысленно, так как они могут привести к серьезным осложнениям.
Небные миндалины состоят из лимфоидной ткани и лежат на границе рта и глотки. Они принадлежат иммунной системе.
Их задачей является распознавание и борьба с попадающими в организм микробами - бактериями, вирусами, грибками, а также поллютантами, аллергенами и другими вредоносными возбудителями, а также передача информации об этих факторах другим звеньям иммунной системы.
Наиболее распространенными заболеваниями миндалин у детей являются гипертрофия и тонзиллит.
Острый тонзиллит , также известный как ангина, проявляется покраснением и отеком миндалин и появлением на их поверхности белого налета.
Другие сопутствующие симптомы:
Причиной тонзиллита является бактериальная или вирусная инфекция. Стенокардию нельзя воспринимать легкомысленно, так как при отсутствии лечения она может привести к серьезным осложнениям, в том числе паратонзиллярный абсцесс.
Паратонзиллярный абсцесс — скопление гноя между миндалиной и ее капсулой. Симптомы абсцесса включают сильную одностороннюю боль, отдающую в ухо, тризм и резкое повышение температуры тела.
Хронический тонзиллит характеризуется более легкими симптомами и отсутствием лихорадки.Жидкое или густое гнойное содержимое, так наз. песчанистые, заметные на поверхности миндалин в виде белых или желто-белых налетов, сохраняющихся длительное время.
Миндалины обычно увеличены, ткани вокруг миндалин красные. Опасен, когда возникает в результате заражения бактерией стрептококка Steptococcus pyogenes . В результате могут быть повреждены различные органы.
Болезнь миндалин может вызвать проблемы со сном, такие как храп и синдром апноэ во сне.Еще одним симптомом имеющихся заболеваний миндалин является неприятный запах изо рта, известный как неприятный запах изо рта. Это результат остатков пищи, клеток эпителия и бактерий, остающихся в глубоких и узких частях миндалин.
Острый тонзиллит лечится довольно легко. Когда воспаление вызвано вирусной инфекцией, рекомендуется принимать обезболивающие или домашние средства, такие как полоскание горла соленой водой. В этом случае проводится только симптоматическое лечение.
Ангина, вызванная бактериальной инфекцией, лечится приемом антибиотиков. При возникновении перитонзиллярного абсцесса требуется хирургическое вмешательство ЛОР-врача, заключающееся во вскрытии абсцесса и опорожнении пространства от гнойного содержимого.
В случае частых рецидивов ангины или перитонзиллярного абсцесса показана тонзиллэктомия - тонзиллэктомия .
При подозрении на стрептококковую инфекцию проводят тест на АСО, т.е.антистрептолизиновый тест, при котором проверяют уровень антител против стрептолизина О. Повышение уровня свидетельствует о тонзиллите, вызванном стрептококковой инфекцией. Это состояние является показанием к тонзиллэктомии.
При возникновении увеличения миндалин у детей без воспалительных явлений проводят другую процедуру - тонзиллотомию. Он заключается в уменьшении миндалин.
.Все больше детей в Польше страдают от гипертрофии миндалин. К сожалению, существует множество вредных мифов о том, что они собой представляют, что они нам дают и когда их следует устранять. Мы их свергаем - в интервью Dr Hab. Лидия Завадска-Глос, опытный детский отоларинголог.
Фото М.Кмечиньски / PAPНедавно друг сказал мне, что тонзиллэктомия может быть опасна для здоровья и даже жизни пациента.Действительно ли есть чего бояться?
Начнем с того, что тонзиллэктомия или тримминг является базовой операцией в детской ЛОР, успешно выполняемой практически в каждом детском ЛОР-отделении больницы в Польше, в объеме не менее нескольких процедур в день. Мне неизвестны какие-либо конкретные цифры осложнений, связанных с этими процедурами, но известно, что осложнения могут возникнуть при любой медицинской процедуре при лечении любого заболевания.Наиболее частым осложнением операций на миндалинах является усиление кровотечения, возникающее во время или после операции (может сохраняться в течение нескольких дней). Повышенная кровоточивость чаще всего обусловлена невыявленными нарушениями свертываемости крови у больных. Поэтому перед такими процедурами им следует сдать очень тщательные анализы крови, в том числе и на свертываемость. Летальные осложнения встречаются редко. Хочу еще раз подчеркнуть, что это обычная процедура, которую ежедневно проводят в каждой районной больнице детские ЛОР-врачи.Ежемесячно в нашей больнице проводится около 80 операций на миндалинах.
Часто встречаются родители, которые по разным соображениям не соглашаются на операцию своим детям?
Бывают такие ситуации, потому что это святое право родителей. Я, конечно, понимаю, что у них могут быть разные страхи и сомнения, например, по поводу анестезии, по поводу процедуры или самого пребывания в больнице. Роль врача заключается в том, чтобы разъяснить родителям все сложные вопросы и постараться развеять их сомнения.
Постараемся в этом разговоре развеять как можно больше сомнений, связанных как с ролью миндалин в организме человека, так и с их удалением. Для начала хотелось бы спросить: люди рождаются с миндалинами или мы их выращиваем?
Да, каждый ребенок рождается с миндалинами, которые потом увеличиваются, а потом инволюционируют, постепенно уменьшаются, а потом исчезают.
Так сколько всего этих миндалин?
Имеются две небные миндалины, так называемые третьи (глоточные) миндалины, а также язычная миндалина, лимфатические узлы на задней стенке глотки и две трубчатые миндалины.Таким образом, мы можем сказать, чтобы упростить вещи, что всего их шесть. Вместе миндалины образуют важную систему, которая защищает организм от инфекционных агентов (например, бактерий или вирусов) и аллергенов.
Вы сказали, что миндалины постепенно исчезают. Подскажите пожалуйста в каком возрасте?
Так называемый третья миндалина (глоточная). Небные миндалины исчезают у подростков, поэтому у взрослого уже не должно быть проблем с их увеличением, они уже должны быть иммунологически неактивны у взрослых.Самое позднее, даже к 40 годам, язычная миндалина исчезает, выполнив свою иммунную функцию.
Расскажите мне немного больше об иммунной функции миндалин. Как они защищают детей от инфекций и аллергенов?
В первые годы жизни эти конструкции служат, в том числе, для продукции антител (Т- и В-лимфоцитов) и образования так называемых иммунная память. Так они укрепляют наш иммунитет. Позже, когда мы обретаем эту память, миндалины становятся не нужны и поэтому исчезают.Именно потому, что в раннем детстве мы так интенсивно учимся реагировать на различные инфекционно-аллергические факторы, дети часто болеют, по крайней мере, намного чаще, чем взрослые. Таким образом, подвергаясь различным инфекциям, мы тренируем нашу иммунную систему и активно формируем упомянутую иммунную память. Добавим, что мы можем поддерживать его и пассивным путем, посредством прививок. Поэтому вполне разумно определить инфекционные болезни детства или детские инфекционные болезни.В связи с тем, что эта иммунная память формируется в детстве, во взрослом возрасте мы болеем от обычных инфекций спорадически. Таким образом, миндалины являются важной частью иммунной системы, как и лимфатические узлы, уплотнения в кишечнике, костный мозг, селезенка и тимус (у маленьких детей).
Поскольку миндалины так важны, почему так много детей удаляют их?
Чаще всего удаляют глоточную (третью) и боковую (небную) миндалины.Но помимо тотального удаления миндалин (тонзиллэктомия) практикуется и второй метод, то есть вырезание (уменьшение) миндалин, или тонзиллотомия. Конечно, эти процедуры не проводятся без видимой причины. Существуют строгие рекомендации по выполнению каждого из них. Речь идет о конкретных клинических симптомах, которые составляют основу квалификации удаления той или иной миндалины или миндалин.
Подскажите пожалуйста, что может свидетельствовать о необходимости удаления миндалин? На какие симптомы следует обратить особое внимание родителям?
Их довольно много.Начнем с проблем с дыханием. Это наиболее распространенная заложенность носа. Ребенок не может дышать через нос. Чтобы дышать, ему приходится открывать рот (помогать себе дышать через открытый рот), потому что так называемая постоянный насморк, выделения, которые больной не может высморкать. Увеличенная миндалина препятствует поступлению воздуха. Причем, когда насморк остается в носу длительное время и отсутствует адекватная вентиляция пазух носа, он вторичный, нередко у детей развивается гайморит.То же самое может быть верно и для уха. Из-за отсутствия хорошей вентиляции в ушах может развиться хроническое воспаление. Но это еще не конец. Когда больной непрерывно дышит открытым ртом, это также неблагоприятно сказывается на развитии нижней челюсти и жевательного аппарата. Если такая ситуация продолжается достаточно долго, у пациента может развиться неправильный прикус. Это лишь некоторые из возможных проблем с дыханием, связанных с увеличенной миндалиной.
Я слышал, что увеличенные миндалины также могут вызывать храп.
Это правда. Затруднения дыхания также могут быть настолько сильными, что у больного можно даже наблюдать апноэ во время сна, т.е. остановку дыхания на определенный период времени. К сожалению, это может привести к хронической гипоксии в организме и вызвать нарушения концентрации внимания и, как следствие, снижение способности к обучению. Апноэ в долгосрочной перспективе связано с риском гиперактивности и подверженности центральной нервной системы гипоксии, а также с гипертонией и сердечными аритмиями.
Что еще может свидетельствовать об увеличенных миндалинах?
Еще одна проблема – трудности с проглатыванием пищи, особенно твердой, большими кусками. Бывает, когда небные миндалины настолько велики, что заполняют своим объемом почти всю среднюю глотку. Отсюда, среди прочего, дети, питающиеся едоками, со сниженной массой тела развиваются хуже. Нарушение слуха может быть еще одним симптомом, указывающим на необходимость хирургического вмешательства. Часто это является следствием чрезмерно увеличенных глоточных и трубных миндалин.В этом случае часто бывает жидкость в ушах, что вызывает снижение слуха, ухудшение восприятия сигналов из окружающей среды и проблемы ребенка в детском саду или школе. Такой ребенок кажется непослушным, своенравным и грубым, что часто принимают за симптомы СДВГ. Но такой ребенок не слушается команд, потому что плохо слышит и имеет проблемы с вниманием. Это можно определить с помощью тестов на слух. Другое дело дефекты речи. Небные миндалины, когда они слишком велики, обездвиживают небные дужки, делая речь невнятной, как бы «лапшой».Заложенный нос (из-за разросшегося аденоида) также может искажать речь. Говоря о возможных симптомах, стоит добавить, что разросшиеся миндалины не болят, вопреки тому, что думают многие родители.
Правда ли, что увеличенные миндалины иногда можно прощупать из-за неприятного запаха изо рта?
Действительно, неприятный запах изо рта иногда может быть результатом хронического воспаления миндалин, которое обычно развивается в результате разрастания миндалин, бактериальной инвазии или скопления остатков пищи и отслоившегося эпителия в криптах миндалин.Все это может вызвать неприятный запах изо рта.
А почему увеличиваются миндалины? Каковы основные причины их гипертрофии?
Во-первых, необходимо различать две совершенно разные ситуации: периодическое увеличение миндалин и перманентную гипертрофию миндалин. Ларинголог здесь, чтобы выяснить, есть ли у ребенка стойкая гипертрофия миндалин, которую следует лечить хирургическим путем, или это просто временная ситуация, которая возникает, когда у ребенка начинается инфекция, например.вирусные (при мононуклеозе, гриппе или простуде) или бактериальные (например, при ангине). Тогда миндалины физиологически увеличиваются, потому что они интенсивно работают, вырабатывая антитела, выстраивая иммунитет. После того, как инфекция пройдет, миндалины должны вернуться к своему нормальному размеру. Такое периодическое увеличение миндалин, конечно, не является показанием к операции. Только когда миндалины растут и остаются такими, когда ничто не может их уменьшить, и появляются клинические симптомы, которые не исчезают, пациент подходит для процедуры.
Но почему у одних миндалины постоянно увеличены, а у других нет? Что это определяет?
Часто это проблема, унаследованная от родителей. Но есть много возможных причин увеличенной миндалины. Например, слишком частые инфекции горла, а также аллергия могут быть фактором риска. Даже гастроэзофагеальная рефлюксная болезнь может способствовать гипертрофии глоточной миндалины (так называемой третьей).
Так что в какой-то мере можно попытаться предотвратить этот неприятный недуг.Подскажите, пожалуйста, как родители могут снизить риск гипертрофии аденоидов у своих детей?
Прежде всего, защищая детей от слишком частых инфекций (например, благодаря прививкам), а также с помощью правильно подобранной диеты (во многих случаях необходимо ограничить или исключить раздражающие и аллергенные продукты, такие как, например, молоко, лактоза, шоколад, орехи). Поэтому важна широко понимаемая профилактика. В обоснованных случаях стоит проверить ребенка на аллергию, чтобы эффективно исключить аллергены.У детей-аллергиков гораздо чаще возникают проблемы с миндалинами, чем у других.
В случае прививок Вы имели в виду только обязательные прививки?
Не только это, но и другие рекомендуемые прививки. Они могут помочь, в том числе необязательные прививки от гриппа или пневмококка.
Удалены ли миндалины всех типов, упомянутых выше ?
Чаще всего удаляют глоточную и небную миндалины. Все зависит от конкретного случая и результатов исследований специалиста.
А бывает ли так, что родители без видимой причины настаивают на удалении у ребенка миндалины или миндалины? Под влиянием моды, информации в СМИ или совета друзей?
К сожалению, такое случается довольно часто. Обеспокоенные родители приходят к врачу и говорят: Доктор, у нашего ребенка третья миндалина! Его необходимо удалить. Откуда берутся такие встревоженные родители? Когда я спрашиваю их, оказывается, что один из них недавно разговаривал с каким-то другим родителем в песочнице, а другой родитель сказал, что его ребенку недавно удалили третью миндалину.Тогда родитель думает, что у их ребенка тоже есть третья миндалина и ее надо удалить. Об этом стоит рассказать и довести до сведения родителей, что не каждую миндалину нужно удалять, и что в возрасте 4-6 лет для ребенка нормально иметь третью миндалину. Без такой осведомленности многие родители делают ребенку ненужные обследования (например, фиброскопию или рентген) и впадают в панику, когда у них обнаруживается третья миндалина. И это ни в коем случае не трагедия. Если такая миндалина имеет свой физиологический, правильный размер, не слишком велика и не вызывает каких-либо клинических симптомов, беспокоиться о ее наличии действительно нет смысла.
Безусловно, причиной многих таких ненужных тревог является неточная или даже ложная информация, найденная родителями в Интернете. Истинный?
Да. Родители все чаще приходят к врачу со знаниями от друзей или интернета, которые нам нужно выправить. Поэтому было бы хорошо, если бы в Интернете были сертифицированные веб-сайты, на которых люди, ищущие надежные медицинские знания, могли бы их найти. Родителям следует быть более осторожными и обращать внимание на то, исходят ли заявления и информация, которые они читают в Интернете или в прессе, из надежных источников.К сожалению, сегодня в Интернете появляется все больше ложной информации. Люди пишут там что-то, часто просто для того, чтобы быть там, чтобы привлечь внимание. Часто хотят только повысить кликабельность, но бывают и разного рода мошенники и шарлатаны. В результате больные потом приходят к врачу с такой информацией, что осмысленно к ним относиться действительно сложно. Например, один из родителей беспокоился, что если сыну удалить миндалины, то впоследствии у него будут проблемы с потенцией.В конце концов, это полная ерунда, но для многих родителей это источник большого и ненужного беспокойства.
На интернет-форумах часто ведутся бурные дискуссии о миндалинах. Однако и там можно найти содержательную и достоверную информацию. Отговариваете ли вы родителей от использования таких источников знаний?
Я считаю, что люди должны обмениваться опытом, но при этом нужно соблюдать здоровую дистанцию. Ведь такие форумы пишут в основном люди, не имеющие отношения к медицине.Таким образом, взгляды и советы, представленные там, чаще всего являются их личной интерпретацией результатов исследований или чтения, но они также могут служить некоторым маркетинговым целям. Нельзя полагаться на что-то подобное и принимать важные решения, например, об обследовании ребенка в частной клинике, а тем более о проведении лечения или удалении миндалин.
Вернемся ненадолго к огромным миндалинам. Существуют ли альтернативные методы лечения вместо хирургического вмешательства?
ЛОР всегда сначала рассматривают первоначальную проблему (коренную причину увеличенной миндалины).Если это, например, ребенок-аллергик, то следят, чтобы он уже правильно питался и принимал противоаллергические препараты. В случае ребенка, который часто болеет инфекциями, мы проверяем, какие прививки получил ребенок, и, если на то есть причины, рекомендуем дополнить их, например, прививкой от пневмококка. Такие действия могут помочь решить проблему. Но как только у ребенка разрастается перманентное разрастание миндалин, эффективной альтернативы хирургическому вмешательству практически не существует.
Правда ли, что у некоторых детей удаленные миндалины вырастают снова?
Действительно, они могут вырасти снова, особенно в группе детей младшего возраста, прооперированных в возрасте около 3 лет или раньше. Это связано с физиологией миндалин. Они просто тогда самые активные, они интенсивно работают. Стоит добавить, что эти дети младшего возраста обычно подходят для процедуры из-за апноэ, которые особенно опасны для их здоровья. Чаще всего миндаль мы не удаляем полностью, а только обрезаем.Позднее высокая антигенная стимуляция может снова привести к их увеличению. Так бывают случаи, когда больному проводят повторную процедуру, через 2-3 года. Тогда иммунная функция значительно ниже, поэтому также отсутствует риск их повторного роста.
Перечислите наиболее важные преимущества тонзиллэктомии доб.
Их много, все зависит от конкретного случая. Как правило, благодаря процедуре снижается частота инфекций, уменьшается храп и апноэ, восстанавливается слух ребенка, повышается комфортность жизни ребенка, снижается риск возникновения вторичных воспалительных изменений (в пределах придаточных пазух носа или уха). уменьшенный.Родители, которые колеблются отдать своего ребенка на процедуру, также должны знать, что благодаря процедуре можно избежать многих неприятных последствий, которые могут проявиться лишь со временем. Без хирургического вмешательства многие симптомы могут ухудшиться и могут возникнуть серьезные осложнения. Например, если ваш ребенок долго дышит через открытый рот, может потребоваться дальнейшее ортодонтическое лечение. Длительная потеря слуха может привести к вторичным изменениям в барабанной полости, спайкам между слуховыми косточками и, как следствие, к стойкой или глубокой потере слуха, что существенно отразится на качестве повседневной жизни.Также могут возникнуть хронические воспаления уха, которые потребуют не только удаления миндалин, но и операции самого уха. Кроме того, хроническое воспаление миндалин также может увеличить риск эндокардита или воспаления почек. Итак, как только выяснится, что есть проблема с миндалинами, ребенок должен находиться под постоянным наблюдением ЛОР-врача, к которому можно обратиться на основании направления от педиатра.
Напоследок хотелось бы спросить вас о распространенности проблем с миндалинами в нашем обществе.С точки зрения последних лет, стало ли в Польше больше или меньше людей, страдающих от гипертрофии миндалин?
К сожалению, разрастание миндалин становится все более распространенным явлением. Однако беспокоит не только тот факт, что это растущая проблема, но и то, что она возникает во все более молодом возрасте. На мой взгляд, этому способствует множество факторов, связанных с текущим состоянием нашей окружающей среды и образа жизни, в том числе плохое качество воздуха и неправильное питание (нездоровая пища, продукты переработки, много химии в пище).
Беседовал Виктор Щепаняк (Zdrowie.pap.pl)
Доктор хаб. Лидия Завадска-Глос, отоларинголог
Выпускник Медицинской академии в Варшаве. Специализируется в области отоларингологии и детской отоларингологии. Он возглавляет Клинику детской отоларингологии в Независимой общественной детской клинической больнице Варшавского медицинского университета. Его продукция включает 122 научных статьи и 6 глав для различных учебников.Читает лекции для студентов Варшавского медицинского университета. Область ее научных интересов включает: диагностику и лечение гиперплазии миндалин, лечение пороков развития и приобретенной патологии гортани, а также ринохирургию у детей.
.Многие родители обеспокоены тем, что их ребенку удалят третью миндалину. Некоторые люди считают, что чем позже это будет сделано, тем меньше шансов, что он снова отрастет.
Третий миндаль — не что иное, как глоточный миндаль. Это группа лимфатической ткани, расположенная в верхней части глотки, позади так называемой язык. Его невозможно увидеть без специальных инструментов.В норме он увеличивается в размерах с 6-8 недель после рождения, увеличивается до 8-летнего возраста, а затем постепенно исчезает.
- Это похоже на внешнее воздействие на иммунную систему, - говорит отоларинголог, доктор Михал Вонтрубски. Он объясняет, что до 5 лет все вирусы, бактерии и аллергены, вдыхаемые ребенком, сталкиваются с третьей миндалиной. Это запоминает внешний вид злоумышленника и передает информацию другим элементам иммунной системы, которая таким образом учится распознавать патогенные организмы.
Вы чувствуете, что вас что-то уносит? Не тратьте время на простуду!
Иногда третий миндаль под сильным воздействием вирусов, бактерий и аллергенов чрезмерно разрастается. - Разрастание этого органа может произойти, если ребенка из очень стерильной среды поместить в среду, наполненную вирусами и бактериями. Такая среда — это ясли и детский сад, где каждый малыш вносит свой вклад в популяцию патогенных организмов, — объясняет доктор Вонтробски.Он также добавляет, что бывает, что дети рождаются с заросшей третьей миндалиной.
Его чрезмерный рост вызывает с одной стороны - сужение или закрытие отверстий в спинке носа, что делает невозможным дыхание через нос, а с другой - слипание устьев евстахиевых труб, что вызывает проблемы со слухом и рецидивирующее воспаление ушей.
У ребенка с заложенным носом продолжительный насморк.Он дышит ртом и ходит с открытым ртом, что заставляет его принимать так называемые неуклюжее выражение лица. Ортодонты предупреждают, что это приводит к нарушению прикуса.
Кроме того, малыш со слишком большой третью миндалину храпит и потеет по ночам. У здорового ребенка во время сна всасываемый через нос воздух охлаждает средний мозг, а увеличенная миндалина препятствует этому. Разрастание третьей миндалины также может стать причиной очень опасного апноэ, во время которого мозг и сердце периодически подвергаются ишемии.Ребенок может жаловаться на головные боли, хуже учится в школе, ему труднее запоминать изучаемый материал. Также опасны повторяющиеся ушные инфекции, которые даже приводят к глухоте.
Если мы подозреваем, что у нашего ребенка большая третья миндалина, мы должны обратиться к ЛОР-врачу. Врач, благодаря специальным инструментам с зеркалом или камерой, может легко увидеть невидимый невооруженным глазом орган.
- Возможно медикаментозное лечение для поддержки иммунной системы или противовоспалительное лечение. Однако если нарост большой, миндалину необходимо удалить, — говорит ЛОР-врач. Он поясняет, что при заложенности носа, рецидивировании воспаления уха и возникновении апноэ во время сна такое лечение необходимо.
Некоторые врачи считают, что удаление разросшейся миндалины бессмысленно, так как она может вырасти снова. Однако ЛОР развивается очень быстро.В некоторых клиниках ее удаляют под контролем камеры, вводимой через нос. Пациент находится под наркозом. Врач может точно видеть операционное поле. Она лишь укорачивает миндалину, а благодаря электрокоагуляции сосуды закрываются, что препятствует повторному росту.
Вся процедура занимает от 15 до 20 минут. - Через три часа после пробуждения от наркоза ребенок идет домой и играет, не помня, что с ним произошло, - говорит доктор Вонтробски.
В частной клинике такая процедура стоит от 2,5 тыс.до 3,5 тыс. злотых. злотый.
Как обследуют горло, ухо и нос? - читать дальше
Свойства миндаля известны давно.Они используются не только на кухне как дополнение, но и могут быть важным элементом диеты для похудения...
Магдалена ВавщакУвеличенные миндалины могут быть чрезвычайно неприятным заболеванием, особенно если их не лечить.Увеличенная миндалина крайне затрудняет носовое дыхание...
Миндаль обыкновенный, произрастающий в Центральной Азии, представляет собой кустарник или дерево высотой до 10 м, принадлежащее к семейству розовых.Миндаль... 9000 3
Употребление в пищу миндаля может снизить резистентность к инсулину и снизить уровень т. н.плохой холестерин у людей с преддиабетом – исследования показывают… 9000 3
Стремительное распространение коронавируса COVID-19 и введение в стране ряда ограничений привели к тому, что медицинским учреждениям также пришлось провести реорганизацию...
Татьяна Наклицкая | Онет.Детство – это период, когда иммунная система еще только развивается.Здесь столько детских, заразных и незаразных болезней, что здесь не поедешь...
Юстина Дерень | Онет.Отит – очень распространенное ЛОР-заболевание в детском возрасте.Чаще всего отит возникает у детей до 6 лет и чем старше ребенок...
Моника ВасилонекБольшинство из нас правильно связывает вышеприведенный термин с ЛОР – областью медицины, которая носит хирургический характер и исследует внутренние органы...
Глоточная миндалина, также известная как третья, вместе с небными миндалинами образует глоточное лимфатическое кольцо, т.е. барьер, защищающий организм от ...
Иммунодефициты – это нарушения иммунной системы, характеризующиеся снижением или отсутствием защиты от микробов, т.е...
депутат«Диагноз гипертрофии третьей миндалины – это не только проверка того, здоров этот орган или болен, но и интервью, которое покажет тяжелое состояние наши пациенты.имея дело с данным пациентом »- мы беседуем с доктором Магдаленой Лапенис, ЛОР-врачом, о проблемах, связанных с гипертрофией третьей миндалины и операцией по ее удалению.
Глоточная миндалина находится «на кончике носа» и в здоровом состоянии не «беспокоит» и даже необходима в первые годы жизни.С другой стороны, если миндалина больна, она становится большой «фабрикой снегирей» и дает симптомы, связанные с заложенностью носа и насморком, выделениями в горло, которые ребенок откашливается и даже может ими подавиться. Заложенность носа заставляет ребенка открывать рот днем и/или ночью, чтобы правильно дышать и снабжать развивающийся организм нужным количеством воздуха. Следствием постоянного дыхания ртом являются частые инфекции горла, так как непрогретый и нечистый воздух поступает прямо в горло, а не через нос и в горло.Еще одним последствием дыхания через открытый рот может стать нарушение прикуса, требующее профессионального длительного лечения.
Да, этих симптомов больше, и мы не всегда можем связать их с миндалиной. Постоянно наполняющий насморк также часто попадает в евстахиеву трубу, способствуя образованию жидкости в ушах, отчего слух ребенка постепенно ухудшается. Ребенок с худшим слухом меньше развивается, менее охотно участвует в общественной жизни, избегает других, так как не понимает их разговоров и поэтому не может полноценно в них участвовать.Конечно, потеря слуха влияет на барьер изучения новых слов, изучения языков и общения с другими людьми. Заложенный нос способствует нарушению дыхания во сне, храпу и даже апноэ во сне. Тогда сон, столь необходимый молодому организму, не является так называемым ценный сон. Ночью, когда обычно необходимо упорядочить знания за день, сохранить важную информацию, отбросить менее важную, молодому организму приходится «бороться за дыхание». Ребенок сонлив и раздражителен, неохотно играет, знакомится с окружающими, плохо переносит физические нагрузки, плачет.Заложенный нос вызывает ухудшение обоняния и, следовательно, более слабый вкус, в связи с чем малыш ест не с удовольствием, а вынужденно, лишь бы были силы.

Мы можем легко диагностировать аллергию. Достаточно ввести противоаллергический препарат и симптомы исчезнут.То же самое относится и к другим заболеваниям ... лекарства от высокого кровяного давления помогают снизить кровяное давление, но не снижают уровень глюкозы. Аллергические симптомы довольно распространены: чихание, насморк, заложенность носа, зуд в глазах и носу. При аллергии и проблемах с больной третьей миндалиной много общих симптомов, но при аллергии симптомы полностью исчезают после приема 1-2 доз препарата. Если они не спадают, то стоит проверить миндалины.
Конечно, потому что секрет из больной третьей миндалины, то есть из носа в горло, задерживается постоянно в разной степени и в носу, и в горле.Это отличная среда для размножения бактерий, вызывающих воспаление. За неприятный запах изо рта ответственны острые и хронические воспаления верхних дыхательных путей.
Если принять во внимание то, что я сказал до сих пор, то очевидно, что удаление больного органа принесет только положительные результаты... а потом, после процедуры, ребенок снова, когда он здоров, не имеет никаких симптомов.. , потому что это и есть здоровье .
Каждая процедура сопряжена с риском как анестезии, так и удаления самого больного органа. Вот почему так важно сотрудничать с анестезиологом и оперирующим врачом, чтобы исключить все проблемы, которые могут повлиять на процедуру до операции. Место после удаления миндалины коагулируют, чтобы закрыть кровеносные сосуды. Конечно, полное заживление происходит только через несколько дней, когда с раны отпадает струп и образуется рубец.Поэтому успех лечения оценивают только при контрольном посещении.
Больной орган всегда выглядит иначе, чем здоровый. Диагностика – это не только проверка того, здоров ли орган или болен (в данном случае третья миндалина), но, конечно же, и интервью, которое покажет тяжелое состояние данного пациента.
Тогда я говорю таким родителям, что больной орган не нужен организму и является лишь причиной неприятных симптомов.Для развития человека необходим только здоровый физиологический орган. Точно так же, как прямые ноги позволяют нам бегать, больные ноги иногда даже не могут удерживать тело в вертикальном положении.
Больной орган полностью иссекается. Здоровый, но слишком большой, он уменьшен в размерах. Его часто применяют для уменьшения миндалин, увеличенных вследствие их раздражения, выделениями из третьей миндалины, т.е. из носа.
Лечение обычно занимает 10 дней. В это время ребенок должен оставаться дома под присмотром взрослых. Следует избегать сильных физических нагрузок, так как из раны может возникнуть кровотечение. Процедура связана с травмой - если рана не может спокойно зажить, струп отвалится слишком рано, а под ним есть незажившие ткани, которые могут кровоточить, то придется ждать, пока струп снова сформируется... то есть, мы продлеваем процесс исцеления по своей вине.
Третью операцию по удалению миндалин чаще всего проводят детям. Однако если больную третью миндалину не удалить у ребенка, это вызовет хронический гайморит в подростковом/взрослом возрасте. В этот момент не только удаляется третья миндалина, но и проводится большая операция на носовых пазухах. Это показывает масштаб проблемы — небольшая проблема, относительно простое решение, но долгосрочная проблема, большая проблема и более сложное решение.
 Доктор Магдалена Лапенис.
Доктор Магдалена Лапенис.