2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Фиброзно-кистозные изменения (в прошлом — мастопатия) — это наиболее распространенная группа заболеваний груди. Они встречаются у 30-45% здоровых женщин и у 60% пациенток с гинекологическими проблемами. В группе повышенного риска — женщины в возрасте 40-50 лет.
Фиброзно-кистозная болезнь имеет множество проявлений: масталгия, мастодиния, мазоплазия, болезнь Минца, фиброаденоматоз. Онкология молочной железы развивается в 3-5 раз чаще на фоне доброкачественных заболеваний груди и в 30-40 раз чаще при некоторых формах фиброзно-кистозных изменений узлового типа.
| Избыточная масса тела или резкое похудение | Прием гормональных лекарств или противозачаточных препаратов |
| Сильное нервное потрясение, хроническая усталость | Нарушения в работе щитовидной железы, яичников или надпочечников |
| Нерегулярная половая жизнь | Поздняя первая беременность и роды (после 30 лет) |
| Отказ от грудного вскармливания | Инфекции |
| Аборт | Переохлаждение или травмы груди |
| Курение | Наследственная предрасположенность |
Процесс развития «благоприятной» основы для заболевания выглядит так:
1/4. Система нейрогуморальной регуляции, которая помогает организму функционировать в соответствии с условиями окружающей среды, дает сбой.
2/4. В организме происходят гормональные расстройства, что в итоге вызывает изменение секреции половых и гонадотропных гормонов.
3/4. Гормональный дисбаланс приводит к нарушению функций и структуры яичников. Это ведет за собой нарушение менструального цикла и воспаление придатков.
4/4. Молочная железа реагирует на сбой в организме, ведь она зависит от гормонов и находится в постоянном чередовании роста клеток и обратного развития соответственно фазе менструального цикла.
Окончательный диагноз «фиброзно-кистозное изменение» женщине может поставить только маммолог. Поэтому важно провести эффективную первичную диагностику. На осмотре врач соберет анамнез, прощупает молочные железы и лимфатические узлы в подмышечной зоне, проведет необходимое в каждом конкретном случае клиническое обследование. Он может назначить УЗИ, маммографию, исследование гормональной панели или биопсию. Магнитно-резонансная маммография используется реже из-за сложности проведения и неоднозначности результатов.
При постановке диагноза может потребоваться дополнительный осмотр эндокринолога и гинеколога. В нашем Специализированном маммологическом центре есть возможность получить консультацию нужных специалистов за один визит.
Спасибо!
Мы получили заявку и свяжемся
с вами в течение 20 минут.
Согласно принятой классификации, различают две основные группы:
Клинические признаки болезни:
Фото 1. Регулярные осмотры маммолога — самый верный способ избежать озлокачествления новообразования в груди
Фиброзно-кистозные изменения ткани груди или, как часто говорят пациентки, фиброзно-кистозная мастопатия у женщин, встречаются чаще всего. К лечению новообразования мы относимся консервативно, ведь оно должно строго соответствовать причине его возникновения. Если дискомфорт возникает во второй фазе менструального цикла, возможно назначение мочегонных препаратов. Седативные или успокоительные средства выписываем только при доказанной связи текущего состояния нервной системы с перенесенными стрессами или ее лабильностью.
Часто в схеме коррекции возможно применение витаминов А и Е, комплексов с микроэлементами и антиоксидантами. При наличии в организме гиперэстрогенизации, которая наступает на фоне патологии печени, применяются гепатопротекторы. При клинически доказанной гиперпролактинемии необходим прием препаратов, подавляющих секрецию пролактина.
Для качественной нормализации гормонального баланса мы назначаем дополнительную консультацию с эндокринологом, так как предпочитаем следовать его рекомендациям, чтобы не навредить.
Важно помнить, что фиброзно-кистозные изменения в груди — серьезное заболевание, некоторые проявления которого относят к предраковым состояниям. Эта патология не развивается за 1 день, но может привести впоследствии к большим проблемам.
Чтобы избежать риска развития недуга, придерживайтесь принципов здорового образа жизни, избегайте стрессовых ситуаций, нормализуйте и сбалансируйте питание, добавьте физическую активность в повседневную жизнь. Следует снизить употребление чая и кофе, отказаться от курения, включить в рацион больше овощей и фруктов. Обязательно нужно ежемесячно проводить самоосмотр и раз в год приходить на профилактическое обследование к маммологу.
Лечить болезни молочных желез нужно в специалистов. В Специализированном маммологическом центре работают узкопрофильные врачи высшей категории с опытом от 10 лет. Это те люди, кто лечит фиброзно-кистозные изменения ежедневно, поэтому они точно знают все тонкости недуга.
Если хотите записаться на лечение мастопатии в Киеве, но живете в другом городе — звоните и мы порекомендуем где бы вы смогли разместится. С ценами нашей клиники ознакомьтесь в соответствующем разделе сайта.
Мастопатию, в последнее время начали называть «болезнью цивилизации» и не беспочвенно. Это болезнь молодых репродуктивных женщин, в возрасте 25-45 лет. Более 60% женщин в этом возрастном промежутке страдают мастопатией.
В самом заболевании нет ничего фатального, понятие мастопатия - это дисгормональные доброкачественные изменения: гиперплазия, пролиферация долек, протоков, соединительной ткани, атрофия, фиброз, образование кист.
Заболевание проявляется в виде болей и отеков молочных желез, появлением уплотнений узловатых или диффузных, выделениями из соска, не связанных с кормлением малыша. Самое опасное, это то, что на фоне доброкачественных заболеваний молочных желез в 3-5 раз чаще возникает рак молочной желез. Это объясняется тем, доброкачественные заболевания и рак молочных желез имеют много общего в этиологических факторах и патогенетических механизмах, а также имеют практически идентичные факторы риска.
На сегодняшний день не выявлено ни одного специфического фактора риска развития РМЖ и мастопатии, поскольку это мультифакторные заболевания, связанные с нарушением гормонального фона, с генетическими особенностями, так и с влиянием окружающей среды. Молочная железа является органом-мишенью, не «она» виновата, что страдает. Мастопатия это следствие «сбоев» работы в других органах и системах организма.
У женщины вероятнее всего будет мастопатия если:
В плане диагностики мастопатии и других болезней молочной железы до 40 лет обязательно необходимо проводить ежегодный осмотр у маммолога с проведением УЗИ молочных желез, а после 40 с проведением маммографии. С диагнозом мастопатия необходимо наблюдаться, а иногда и проходить курсы лечения у маммолога.
В Семейном Медицинском Центре имеется полный спект услуг для диагностики и лечения заболеваний молочных желез
Консультации специалиста, врача онколога-маммолога Бубновой П.Е.
Диагностика экспертного уровня:
Врачом онкологом-маммологом, хирургом, к.м.н. Корнеевым К. В. проводится пункция молочной железы, а также хирургическое лечение.
Специалистами-онкологами проводится химиотерапия при лечении рака молочной железы
Мастопатия - это заболевание молочной железы. Страдает мастопатией по статистике от 30 до 60% женщин фертильного возраста. А после достижения 40-летнего возраста это заболевание можно встретить половины женщин. Доказанный факт, что онкологические образования впоследствии встречаются до 5-ти раз чаще именно у женщин, страдающих мастопатией.
Главной причиной образования мастопатии является нарушение гормонального фона, в частности неправильного функционирования эстрогенов – это женские гормоны.
По каким же причинам в организме женщины не поддерживается нормальный, здоровый баланс эстрогенов? Это и неправильный образ жизни, курение и алкоголь, излишний вес, сидячий образ жизни, недостаточные физические нагрузки, аборты, гормональные контрацептивы… Все эти факторы приводят к тому, что организм женщины начинает работать неправильно, в молочных железах могут возникать гиперпластические процессы.
Первыми симптомами являются болевые ощущения в груди, возникающие за несколько дней до начала менструации. Молочные железы как будто набухают, и даже горят. Обычно эти ощущения проходят с началом критических дней. Эти симптомы можно объединить таким названием, как мастодиния. Именно при таких симптомах нужно принимать меры и сразу обращаться к врачу, если же этого не сделать, то со временем боль в груди начинает усиливаться, и возникает не только на фоне месячных. Боли могут чувствоваться и в подмышечных впадинах, и в плечах, и в руках. Это признаки того, что в молочной железе уже начался процесс образования доброкачественного разрастания (уплотнения). Вот это уже и есть мастопатия.
Виды мастопатии
Структурность узлов можно разделить на фиброзные, железистые, кистозные или смешанную форму.
В каких случаях нужно сразу бить тревогу и бежать к врачу?
Врач назначит обследование, чтобы выявить причину изменений и поставит правильный диагноз.
К профилактическим мерам для предотвращения мастопатии можно отнести здоровый образ жизни, постоянный контроль над работой щитовидной и поджелудочной железы, иммунитета, воспалений и инфекций половых путей, предохранение от нежелательных беременностей с целью избежания абортов, не допускать травм молочных желез. Правильное питание тоже очень важно, нужно стараться избегать большого количества сладкого, острой и жирной пищи.
Тем женщинам, у которых мамы или бабушки перенесли заболевания груди – нужно особенно тщательно следить за своим здоровьем, регулярно проводить самообследование, не реже одного раза в год проводить УЗИ молочных желез и, конечно же, регулярно посещать врачей, в частности гинеколога, который направит к маммологу, если на то вдруг будут показания.
Соблюдение этих нехитрых правил поможет каждой женщине и девушке оставаться здоровыми и не пропустить болезнь, если она вдруг возникла, на самом раннем этапе.
Возможно, многие женщины, прочитав эту статью, начнут внимательнее относиться к своему здоровью, чтобы продлить как можно дольше молодость и красоту.
Руководитель отделения амбулаторной онкологии и маммологии
Жукова
Елена Николаевна
Стаж 13 лет
Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO, Американского общества исследования меланомы –SMR
Записаться на приемМастопатия молочных желез являет собой новообразования в молочной железе женщины, проявления которой наблюдаются в виде патологического разрастания её тканей.
Красивая женская грудь – предмет волнующей гордости представительниц прекрасного пола. Однако внешняя безупречность может сопровождаться внутренними проблемами, если не выполнять своевременную диагностику, незначительные проблемы молочной железы перерастают в угрожающие новообразования. Поэтому врачи-маммологи повторяют, что женщина должна обращать внимание на любые симптомы и признаки патологий. И не нужно дожидаться, когда эти проблемы и патологические состояния станут невыносимо болезненными. Одной из распространенных патологий молочной железы является мастопатия. Более чем 60% женщин в разном возрасте сталкиваются с данным диагнозом.
Заболевание встречаться может в любом возрасте, но наиболее подвержены женщины в возрасте 25-50 лет. Болезнь является распространенной, ей страдает около 70-80% всех женщин. Важно знать о причинах возникновения мастопатии и о том, как от нее уберечься, какие современные методы лечения и диагностики доступны.
Мастопатия молочных желез – это патологическое гормонозависимое состояние груди женщины, сопровождающееся значительным увеличением тканей желез. Молочные железы непосредственно зависят от процессов в матке, яичниках и прочих репродуктивных органах, оказывающих прямое влияние на половые органы женщины. Наиболее влиятельны яичники, которые вырабатывают эстрогены, прогестероны и андрогены – женские гормоны.
Любая проблема в функционировании яичников приводит к гормональному дисбалансу, отражающемуся на репродуктивной системе, проявления которого и признаки патологий можно наблюдать в виде патологических разрастаний тканей – эндометрия матки, яичников, железистой ткани груди. Такие разрастания выступают проявлениями мастопатии молочных желез и женщин.
Гормональный сбой в функционировании яичников – одна из причин мастопатии. Она может проявляться как признак недостаточно стабильного функционирования печени, почек (надпочечников), гипофиза.
Данные гормональные сбои – результат радикальных перемен образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое снижение количества беременностей и детей, проведение абортов, сокращение периода вскармливания младенцев – все это причины мастопатии. Современные женщины предохраняется от беременностей оральными контрацептивами, которые могут усугубить заболевание при самостоятельном назначении, снижая репродуктивную функцию и освобождая от работы репродуктивные органы.
Мастопатия принадлежит к болезням, которые распространены и хорошо поддаются лечению и контролю. Однако при отсутствии соответствующего лечения могут приводить к серьезным проблемам со здоровьем. Поэтому своевременному выявлению, профилактике и лечению мастопатии необходимо уделить соответствующее внимание.
Мастопатия на начальной стадии проявляется в виде болезненных ощущений в груди перед менструацией, значительным увеличением молочных желез, чувством тяжести и дискомфорта в грудных железах женщины. К более поздним симптомам мастопатии относятся:
У вас появились симптомы мастопатии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Главной причиной мастопатии считаются сбои в гормональной системе женщины. Бережное отношение к своему здоровью позволит существенно снизить риск заболевания. Причинами возникновения мастопатии являются:
Женщинам, которые входят в группу риска, рекомендуется более часто обследоваться у врача маммолога. На ранних стадиях мастопатия эффективно лечится медикаментами, часто происходит полное устранение симптомов заболевания.
Проявиться болезнь может в любом возрасте. Первое время она может протекать без симптомов или отличаться острой клинической картиной. Независимо от интенсивности проявлений обращаться к врачу нужно при первых признаках мастопатии. Лечение заболевания на начальном этапе дает хорошие шансы. Потому целесообразно не заниматься самолечением, а обращаться за квалифицированной помощью к врачу.
В процессе диагностики мастопатии врач маммолог проводит осмотр и тщательную пальпацию тканей молочных желез женщины и лимфатических узлов. Из диагностических методов используются:
К инвазивным методам диагностики мастопатии молочных желез у женщин принадлежат пункция или биопсия. Важным диагностическим критерием, который учитывается врачом при постановке диагноза, является определение гормонального статуса женщины. После проведения комплексной диагностики разными методами осуществляется постановка четкого диагноза и подбор схемы лечения.
Окончательный диагноз мастопатия женщине ставится только врачом-маммологом. Однако при узловой или фиброзно-кистозной мастопатии женщине будет очевидно наличие заболевания уже до того, как диагноз прописывается в медкарте. В ходе диагностики и пальпации обследование проводится в положении стоя с поднятыми руками, затем – лежа на кушетке. Принимается во внимание внешний вид груди, признаки асимметричности, увеличения одной груди у женщины, расположение и состояние сосков, специфика выделений из них, цвет ареолы, состояние прилежащих к молочным железам органов.
Если врачу недостаточно внешней диагностики, он назначает методы УЗИ или рентгенографии. Последняя имеет название маммография и уступает по точности более современному УЗИ, которое позволят разглядеть мелкие, в 1-2 мм, новообразования. УЗИ исследование безвредно для организма пациентки и может проводиться не единожды без угрозы для здоровья, не имеет ограничений по возрасту и текущей стадии заболевания. Маммография противопоказана для пациенток младше 35 лет, кормящих и беременных женщин.
Если данные первичные диагностические меры дали положительный результат и обнаружены патологические изменения в тканях груди, врач назначает пункцию узлового или фиброзного образования, анализы на цитологию. Это исследование позволяет поставить окончательный диагноз с указанием степени заболевания и способов лечения.
Мастопатия молочных желез требует профессионального комплексного подхода, по этой причине лечение должно проводиться в профильной клинике. Для пациентов, которых интересует вопрос, какой врач лечит мастопатию молочных желез у женщин, ответ однозначен – это врач-маммолог. Узкий специалист проводит обследования, в зависимости от стадии заболевания назначает эффективные методы лечения или оперативное вмешательство на запущенных стадиях мастопатии молочных желез.
Узкопрофильные специалисты клиники АО «Медицина» лечат непосредственно причину болезни и помогают побороть заболевание на начальных стадиях или облегчить протекание патологии на более поздних стадиях.
Чтобы пройти обследование, диагностику и сдать анализы, необходимо записаться на прием в клинику, где можно выбрать опытного врача, который поможет эффективно справиться с мастопатией молочных желез.
Клиника предлагает проведение исследований и диагностики на высокоточном оборудовании, позволяющем выполнять цветное картирование, 3D-моделирование тканей и сосудов, где врач может детально рассмотреть патологию и определить ее стадию, поставить четкий диагноз и назначить эффективный метод лечения. Благодаря высокоточному цветному изображению, врач получает четкую картину мастопатии молочных желез.
Доктора с многолетним стажем помогают справиться с причинами, симптомами и проявлениями мастопатии молочных желез, независимо от того, насколько запущено и как протекает заболевание.
Мастопатия молочных желез – заболевание, которое при отсутствии лечения развивается, перетекает в злокачественные образования, без лечения не проходит. После тщательного обследования врач определяет методику и стратегию лечения. Лечение мастопатии нацелено на стабилизацию работы эндокринной системы пациентки, также используется иммунотерапия или медикаментозные средства для прямого влияния на новообразования.
Используется два метода лечения мастопатии – консервативный и оперативное вмешательство. Консервативный метод включает медикаментозную терапию гормональными средствами и витаминами, а хирургический метод предусматривает оперативное лечение путем удаления доброкачественных образований в молочной железе женщины. При медикаментозном лечении мастопатии используются следующие препараты – Норколут, Утрожестан, Мастодинон, которые доказали свою результативность.
Для лечения заболевания используются гормональные и прочие методы. Эффективность методик определяется индивидуальными особенностями протекания заболевания и другими факторами. Лечение мастопатии в первую очередь нацелено на ликвидацию причин гормонального сбоя у женщины. В отдельных случаях может понадобиться стабилизация функционирования нервной системы, почек, печени. При терапии острых и сложных стадий узловой мастопатии часто используются операции и сопутствующее медикаментозное лечение.
В лечении мастопатии молочных желез немаловажную роль играет коррекция гормонального баланса пациентки. При выборе метода лечения мастопатии зависимо от стадии заболевания, необходим осмотр гинекологом и эндокринологом. Эти врачи комплексно проводят глубокую диагностику эндокринной системы и подбирают медикаменты для лечения выявленных патологических состояний.
При острой мастопатии и постоянных болезненных ощущениях применяются медикаменты, снижающие воздействие гормонов на молочную железу женщины. Для стабилизации цикла критических дней подходят оральные противозачаточные таблетки, которые подбирают на основании тщательной диагностики гормонального состояния. Для лечения патологических состояний щитовидной железы назначают лекарственные средства, обеспечивающие стабилизацию выработки тиреогормонов. Комплексы витаминов и микроэлементов улучшают работу печени и обменные процессы.
Также назначаются средства прогестерона, они оказывают влияние прямо на ткань железы, уменьшая пролиферацию ткани и эпителиальных клеток, снимая отечность, и гомеопатические препараты. При подозрении на злокачественное новообразование выполняется оперативное удаление узла, в остальных ситуациях назначают стандартное медикаментозное лечение мастопатии молочных желез.
В большинстве случае мастопатия не перерастает в осложнения, злокачественные образования. При грамотной постановке диагноза и правильно подобранному методу лечения гормонального состояния, однако гормональные патологии могут вызывать рецидивы болезни.
Благодаря грамотно подобранной комплексной методике лечения мастопатии, обычно можно избавиться от заболевания за месяц. После избавления от недуга женщина обязана несколько раз в год посещать врача для профилактического осмотра. Эффективность лечения достигается только при полноценном лечении под контролем опытного врача. При фиброзно-кистозной форме мастопатии женщине следует исключить факторы риска, такие как посещение бани, физиопроцедуры, загар в солярии и на природе.
Профилактикой мастопатии молочных желез является регулярное самообследование, которое нужно проводить раз в месяц. Самоощупывание молочных желез требуется проводить в положении стоя и лежа, также немаловажно осматривать состояние сосков и проверять, нет ли из них выделений. Регулярные профилактические посещения гинеколога и маммолога также рекомендуются для профилактики возникновения и развития мастопатии. Контроль гормонального фона, грамотное подобранное питание, диета и регулярные физические нагрузки являются показаниями при мастопатии.
Перечень причин, способствующих возникновению и развитию мастопатии, вызывает сложности в назначении однозначной схемы профилактики. Следует избегать: стресса и депрессий (в качестве профилактического мероприятия рекомендован прием лечебных успокаивающих медикаментов – валериана, пустырник), создание уютной и спокойной обстановки, положительное мышление. Также показаниями при мастопатии молочных желез являются:
Пациенткам, страдающим мастопатией на разных стадиях, необходимо снизить количество кофе и крепкого чая, избавиться от курения, добавить в рацион фрукты, овощи, продукты с высоким включением клетчатки и витаминов.
Женщинам любого возраста, которые используют противозачаточные средства, необходимо отказаться от курения. Также эффективным в ходе профилактики заболеваний молочной железы станет ограничение употребления алкоголя. Немаловажным нюансом для здоровья женщины становится постоянная сексуальная жизнь и физические нагрузки в умеренном темпе.
Цены на лечение в клинике АО «Медицина» указаны на официальном сайте для ознакомления. Чтобы уточнить стоимость лечения, необходимо записаться на первичную консультацию, после которой будет осуществлена диагностика, на основе которой врач выявит особенности и стадию патологии, назначит лечение при помощи современных препаратов или операционного вмешательства.
Цена лечения в медицинской клинике зависит от диагностических и лечебных методик, однако в каждом конкретном случае мастопатии назначаются максимально эффективные меры по лечению. При запущенных стадиях лечить нарушение дорого, но с помощью оперативного вмешательства с дальнейшим лечением в стационаре можно решить усугубившиеся проявления. Клиника предлагает исключительно инновационные технологии, детальный анализ и комфортные условия пребывания.
АО «Медицина» (клиника академика Ройтберга) является многопрофильным медцентром, где предлагается комплекс услуг, включая проведение операций опытными хирургами и лечение в стационаре.
Лечение мастопатии молочных желез у женщин в клинике АО «Медицина» имеет такие преимущества:
Доктора проводят тщательный анализ состояния здоровья пациента, выявляют причины, приведшие к возникновению мастопатии молочных желез, назначают эффективные методики в стационарных условиях и прием современных медикаментов, которые стабилизируют состояние пациента.
Фибро-кистозная мастопатия — это доброкачественное заболевание молочной железы, которое характеризуется нарушением гистологической структуры органа и возникновением уплотнений. Заболевание встречается достаточно часто у женщин репродуктивного возраста, чаще всего заболевание возникает в 30-50 лет. Возраст большинства пациенток, обращающихся к врачу с подозрением на кистозную болезнь, составляет 40-45 лет.
Молочные железы являются важной частью женской репродуктивной системы, ведь благодаря этим органам в организме женщины возможен процесс лактации, то есть продукции молока для питания новорожденного ребенка.
Чтобы точнее понять, от чего возникает заболевание молочной железы, необходимо знать, что этот орган состоит из эпителиальной, соединительной и жировой ткани. Когда их соотношение нарушено, возникает уплотнение в молочной железе. Гормональный дисбаланс, который характеризуется дефицитом прогестерона при избытке эстрогена — один из значимых факторов возникновения мастопатии.
Как лечить фиброзно-кистозную мастопатию, принимает решение специалист на основании показаний и личных характеристик пациента. Так как мастопатия может возникать по многим причинам, характер лечения может быть очень разным.
Негормональное лечение мастопатии включает:
Гормональное лечение включает применение препаратов, направленных на восстановление баланса гормонов в организме женщины. Чаще всего врачи прописывают прогестаген, который устраняет избыточный эстроген. Также используют антиэстрогены, андрогены и другие. Для введения в организм гормонов используют как инъекции, так и специальные гели для местного применения.
Важно понимать, что лечение фибро-кистозной мастопатии является строго индивидуальным процессом и его определяет грамотный специалист на основе проведенных исследований и особенностей организма женщины. Не стоит заниматься самолечением и следовать советам других людей, ведь речь идет о здоровье репродуктивной системы организма.
Чтоб минимизировать риск возникновения мастопатии, важно следить за своим здоровьем, регулярно проходить осмотр у гинеколога и маммолога и руководствоваться простыми правилами:
Причины
К причинам развития этого заболевания можно отнести не только гормональный дисбаланс, но и различного рода нарушения менструального цикла и ранее наступление менопаузы, аборты, нарушения эндокринной системы и заболевания печени. Нередко мастопатии подвержены женщины с наследственной предрасположенностью. Врачи отмечают, что причиной возникновения данного заболевания может стать отсутствие регулярной половой жизни, родов и вскармливания младенца, а также уплотнения могут возникнуть на фоне сильного стресса и при эмоциональных потрясениях.
Риск возникновения заболеваний молочной железы — таких, как кистозная болезнь, или, как ее иногда называют, болезнь Реклю, — увеличивается при наличии некоторых гинекологических заболеваний, ведь все органы репродуктивной системы женщины тесно взаимосвязаны. Вот почему так важно регулярно наблюдаться у врача-гинеколога, а также проходить обследования при планировании беременности.
В разных случаях возможно появление уплотнений в одной или обеих молочных железах, в зависимости от ситуации врач диагностирует одностороннюю или двустороннюю фибро-кистозную мастопатию.
Симптомы
Тревожными сигналами и поводом для обращения к специалисту могут стать такие симптомы, как боль в груди, увеличение молочной железы и появление пальпируемых уплотнений. Как правило, эти симптомы появляются и исчезают в зависимости от дней менструального цикла, то есть носят циклический характер. Отечность молочной железы и прозрачные выделения из сосков — также признаки возникновения нездоровых процессов, при которых нужно обратиться к специалисту. В зависимости от прогресса заболевания могут возникать кровянистые выделения из сосков. Реже, но, тем не менее, встречается увеличение лимфатических узлов в подмышках. При возникновении вышеперечисленных симптомов специалисты советуют провести обследование и показаться специалисту.
Диагностика
В целях профилактики врачи советуют женщинам, начиная с раннего возраста, регулярно осматривать молочные железы на предмет видимых и пальпируемых изменений. Осмотр молочной железы рекомендуют делать в дни цикла после завершения менструации.
Для раннего распознания мастопатии, специалисты рекомендуют регулярно проходить обследования в клинике. В диагностических центрах Медскан исследования проводятся с применением цифрового маммографа Giotto — высокотехнологичного, современного аппарата последнего поколения. Диагностика с его помощью позволяет врачу увидеть наиболее достоверную информацию о состоянии органа. С помощью маммографа получаются цифровые рентгеновские изображения, которые позволяют выявить малейшие изменения и патологию на самых ранних этапах развития.
Содержание
Доброкачественные заболевания молочной железы - одна из самых частых патологий встречающаяся у женщин детородного возраста. Их опасность в том, что под воздействием провокационных факторов новообразования могут малигнизироваться. Поэтому важно проводить тщательное обследование молочных желез и при возникновении первых симптомов болезни обращаться к врачу.
Мастопатия - болезнь молочной железы невоспалительного генеза. Характеризуется изменением соотношения в структуре железы эпителиальной и соединительной тканей. Это приводит к формированию кистозных и фиброзных образований. Данная патология распространена у женщин репродуктивного возраста. Чаще всего это заболевание протекает на фоне других гинекологических болезней. Опасность мастопатии заключается в том, что эта патология относится к предопухолевым заболеваниям, на фоне которых может сформироваться рак молочной железы. У категории больных мастопатией, риск развития злокачественных новообразований выше в 3-5 раз, чем в общей популяции людей.
Существуют определенные факторы риска развития этой патологии, к ним относят:
Развитие болезни имеет такие этиологические факторы:
Клинические признаки патологии, женщины могут обнаружить самостоятельно. Симптомы, которые должны насторожить:
Для мастопатии характерно усиление клинической симптоматики в предменструальном периоде. Также важно, что признаки заболевания не исчезают после окончания менструаций.
При данной симптоматике важно сразу обратиться к врачу. Он проведет осмотр места поражения, назначит обследование и лечение.
Существует несколько типов патологии, которые разнятся по клиническим признакам.
Обычно возникает у девочек пубертатного периода. Может быть единичной и множественной, до 8-12 штук. В зависимости от соотношения компонентов опухоли могут иметь различную консистенцию от мягкой до каменистой плотности.
В тканях молочной железы определяется плотно-эластичное или эластичное новообразование с уплощением в горизонтальной плоскости. Во время менструации становится рельефнее, плотнее и болезненно. Может пальпаторно не определяться из-за жидкостного компонента
Обычно больные не предъявляют жалоб и патология обнаруживается случайно во время профилактического осмотра. Основным симптомом является боль разной локализации и степени, имеет циклический характер. Часто иррадиирует в руку, подмышку, сосок. Также характерны серозные, гнойные выделения из сосков.
Данную патологию часто могут обнаружить случайно, во время профилактического осмотра. Потому важно ежегодно посещать гинеколога и после 40 лет маммолога.
Для достижения оптимального эффекта от терапии важно скорректировать основную нейроэндокринную проблему. К негормональной медикаментозной терапии относят:
Также проводят коррекцию гормонального дисбаланса с помощью препаратов эстрогенов, пролактина, прогестерона, ингибиторы гонадотропной функции гипофиза.
Также широко используется хирургическая коррекция. Используется энуклеация или секторальная резекция.
Основным и самым грозным осложнением патологии является развитие рака молочной железы. Чаще всего злокачественное образование формируется при фиброзной и очаговой мастопатии. При диффузной форме злокачественность происходит реже.
Во время беременности избавиться от мастопатии можно быстрее. В этот период изменяется гормональный фон, уровень эстрогенов становится меньше, а прогестерона больше. Новообразования рассасываются быстрее. Также во время лактации кисты и узлы быстро исчезают.
Профилактика развития патологии включает в себя большой спектр вопросов. К ним относят и правильное питание, ведения активного образа жизни, занятия спортом, отказ от вредных привычек. К первичной профилактике относят:
Важно следить за состоянием молочных желез и при возникновении первых симптомов сразу обращаться за медицинской помощью.
Мастопатия - распространенное неинфекционные заболевание. Может возникать у женщин различных возрастов. Основные причины формирования - гормональный дисбаланс, нейроэндокринные нарушения. Новообразование молочной железы формируется длительное время и долго может клинически не проявляться. Для лечения используется медикаментозная и хирургическая коррекция.
Основные методы диагностики мастопатии – маммография и УЗИ. Реже применяют МРТ – это исследование самое чувствительное, но его цена выше. К тому же, во многих клиниках нет оборудования для проведения МРТ и врачей, которые умеют интерпретировать полученные данные.
Маммография (рентген) – используется для скрининга рака и выявления мастопатии после 40 лет. Метод недорогой, поэтому имеет широкое распространение. Но у него есть недостатки: 15% случаев мастопатии остаются невыявленными, в 10% случаях устанавливается ошибочный диагноз. К тому же, рентгенологическое исследование ассоциировано с лучевой нагрузкой на организм – облучается не только молочная железа, но и легкие, сердце, органы средостения. У женщин до 40 лет точность исследования ещё ниже, а до 30 лет оно минимально информативно.
УЗИ – основной метод диагностики мастопатии у женщин до 40 лет, с развитым железистым компонентом груди, а также у беременных и кормящих. В клинике СОЮЗ применяется не только стандартный В-режим, но и более информативное дуплексное или триплексное сканирование с использованием дополнительных режимов:
допплеровское картирование;
энергетическое допплеровское картирование;
ультразвуковая эластография (компрессионная и сдвиговой волной).
Современные варианты УЗИ позволяют провести дифференциальную диагностику между диффузными и очаговыми изменениями, кистозными и плотными образованиями.
МРТ с контрастированием – самое чувствительное, но недостаточно специфичное исследование. Оно применяется как уточняющий метод. Особую ценность МРТ имеет в диагностике мастопатии у молодых женщин, при установленных имплантах груди, наличии выделений из сосков, высокой плотности молочной железы.
Биопсия – при мастопатии требуется редко. Помогает исключить злокачественные опухоли и определить показания к лечению мастопатия. Самое точное исследование – cоrе-биопсия (введение в опухоль толстой иглы, внутри которой после извлечения остается столбик ткани).
Бактерия Staphylococcus aureus, или золотистый стафилококк, обычно вызывает развитие послеродового мастита.Staphylococcus aureus – грамположительная бактерия, встречающаяся в носоглотке и на коже человека. В послеродовом периоде мастит возникает в результате переноса золотистого стафилококка из носоглоточной полости ребенка на кожу вокруг соска матери.
Развитие послеродового мастита обычно происходит в ранний период лактации, обычно в течение 2-3 недель грудного вскармливания ребенка.В этот период новоиспеченная мама только начинает учиться прикладывать ребенка к груди, она еще совершает ошибки, которые могут привести к развитию послеродового мастита.
Существует два пути развития послеродового мастита. Причиной его образования может быть восходящая инфекция золотистым стафилококком, возникающая в результате травм и разрывов соска.Кроме того, развитие послеродового мастита может произойти и в результате застоя молока в груди – ребенок может не опорожнить грудь полностью, а свежеиспеченная мама, не подозревая о возможных последствиях, может не сцедить остатки молока. молоко в бутылочку, что в свою очередь вызывает застой молока в молочной железе.
Первым симптомом послеродового мастита является болезненность молочных желез, а также покраснение кожи на молочных железах.По мере развития мастита вся грудь краснеет и становится более болезненной, появляется припухлость, иногда значительных размеров. В более запущенных случаях также увеличиваются подмышечные лимфатические узлы. Также может быть лихорадка, иногда очень высокая, достигающая даже 40°С, обычно сопровождающаяся сильно выраженным ознобом. Сильно выраженные симптомы говорят о том, что в груди развился абсцесс в результате воспаления.
Если кормящая женщина начинает испытывать болезненность груди и замечает покраснение кожи и припухлость на груди, она должна немедленно обратиться к акушерке. Акушерка осмотрит молочные железы, на основании этого оценит, насколько далеко зашло воспаление в железе, и решит, что делать дальше. Если воспаление не слишком сильное, акушерка, вероятно, порекомендует согревать грудь теплыми компрессами и, возможно, теплым душем.Также будет целесообразно чаще прикладывать ребенка к груди, чтобы грудь больше и быстрее опорожнялась. Иногда эффективными оказываются «бабушкины методы» — компрессы из замороженных капустных листьев. Если после осмотра груди акушерка обнаружит, что воспаление более развито, она порекомендует посещение гинеколога. Затем ваш врач решит, какое лечение является подходящим. В зависимости от степени воспаления будет показано лечение антибиотиками, нестероидными противовоспалительными препаратами или препаратами, подавляющими лактацию.Если в железе есть какие-либо абсцессы, может потребоваться их хирургическое опорожнение.
Помните, при абсцессе соска нельзя прикладывать ребенка к груди!
В первую очередь кормящая женщина должна обратить внимание на то, не была ли механически повреждена соска после кормления ребенка.Если женщина заметит на ней ссадины или трещины, это будет признаком того, что ей нужно начать использовать ухаживающие за кожей мази, которые заживят пораженный участок. Кроме того, если трещины и ранки большие и глубокие, стоит на один-два дня отучить ребенка от груди и сцеживать молоко молокоотсосом – так ранки быстрее заживут и риск заражения снизится. сведен к минимуму.
Непослеродовой мастит встречается очень редко, составляя лишь около 5% всех случаев мастита.
Болезненность молочных желез возникает главным образом при непослеродовом мастите. Дополнительным симптомом является втяжение соска, часто связанное с выделениями из соска. При прикосновении можно нащупать воспаленную опухоль или абсцесс в груди.
Соответствующая антибиотикотерапия используется для лечения непослеродового мастита, а при развитии абсцесса может потребоваться хирургическое вмешательство.
Помните, что длительное, несмотря на правильное лечение, воспаление соска является абсолютным показанием для дальнейшей диагностики в плане возможного наличия рака молочной железы!
Еще один вид мастита — неонатальный мастит.Он вызывает инфицирование набухших молочных желез у новорожденного в результате действия гормонов матери во время беременности. Встречается относительно редко и более характерно для недоношенных детей и девочек. В ситуации, когда возникает данный вид воспаления, необходимо внутривенно вводить ребенку антибиотики в условиях стационара.
.Внезапно вы заметили покрасневшую и опухшую часть груди. Грудь болезненна как во время кормления, так и между кормлениями. Вы заметили, что ребенок сосет меньше времени, чем раньше, или вообще не хочет сосать. Вы чувствуете себя так, как будто у вас грипп: у вас озноб, боли в мышцах, головные боли, вы устали, у вас жар. Вы боитесь, что это серьезное заболевание, и не знаете, сможете ли вы прокормиться.

Рис.iStock.com
Воспаление может поражать молочную железу частично или полностью и обычно является системным, но не всегда бактериальным, но не всегда симптоматическим. Может возникнуть на любом этапе лактации, но чаще всего между 2-й и 6-й неделями после родов. Зимой чаще, чем в летние месяцы.
Чаще всего развивается односторонне в верхненаружном квадранте молочной железы (рис. 1), достоверных различий между правой и левой молочными железами не обнаружено. Причиной развития воспаления является неправильное ведение в период лактации и неправильная техника кормления.Но причиной также могут быть все факторы, предрасполагающие к закупорке молочного протока, перечисленные в разделе «Непроходимость молочного или выводного протоков», а также неполноценное питание, анемия, истощение, стресс, нарушения иммунитета, повреждение сосков или наличие в анамнезе воспаление молочной железы. Чаще всего он развивается как осложнение невылеченной или плохо вылеченной обструкции молочных протоков (например, при интенсивном массаже).
Воспаление диагностируют при проникновении частиц пищи в ткани молочной железы в результате дальнейшего переполнения молочных протоков и альвеол в результате повреждения эпителия млечных протоков.Это вызывает защитную реакцию в организме в виде локального воспаления. Когда частицы пищи попадают в кровеносные сосуды, все тело реагирует гриппоподобными симптомами. Дальнейшей стадией болезни будет размножение бактерий в оставшейся пище. Повреждение сосков облегчает проникновение микроорганизмов с кожи в железу.
 Рис. 1. Воспаление молочной железы в верхненаружном квадранте.
Рис. 1. Воспаление молочной железы в верхненаружном квадранте.  Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
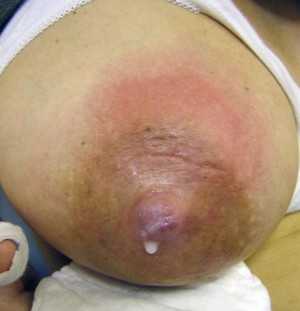
Рис.3. Абсцесс молочной железы, расположенный вблизи ареолы; короткое четырехдневное интервью.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
Наиболее распространенными бактериями являются золотистый стафилококк ( Staphylococcus aureus ), устойчивый к пенициллину MSSA (наиболее распространенный), иногда устойчивый к метициллину золотистый стафилококк MRSA, кожный стафилококк ( S. epidermidis ), MSCNS, толстой кишки и редко дрожжи толстой кишки.Показания к рутинной культуре питания отсутствуют. Этими показаниями являются только: воспаление, которое не поддается лечению, рецидивирующие воспаления и тяжелые или атипичные внутрибольничные инфекции.
Наиболее важным лечебным действием является частое опорожнение груди . Лучший способ сделать это – правильно сосать ребенка. Если ваш ребенок не сосет грудь, вы должны опорожнить грудь с помощью молокоотсоса в том же ритме. Пища безопасна для ребенка (бактерии покрыты антителами, неактивны в пище).
Начните кормить больной грудью, но если у вас есть проблемы с потоком молока, начните со здоровой груди и переключитесь на больную грудь, когда поток молока начнется. Кормите часто, каждые 2 часа, особенно если вы на грудном вскармливании. Кормите правильно и в течение длительного времени (см. Как правильно прикладывать ребенка к груди?).
Меняйте положение для кормления таким образом, чтобы подбородок или нос ребенка при сосании были обращены к пораженному участку (рис. 2).
После кормления облегчение принесут холодные компрессы на больную часть груди (влажные компрессы, лед, гелевые компрессы).Носите подходящий бюстгальтер без давления между кормлениями.
Чтобы улучшить свое состояние, вам следует увеличить потребление жидкости, хорошо питаться, отдыхать в постели и просить близких о помощи по дому.
Воспаление молочной железы — это состояние, при котором вводятся лекарства , . Наиболее распространены нестероидные противовоспалительные препараты, обезболивающие, а по показаниям - антибиотик на 10-14 дней. Наиболее часто используются пероральные изоксазолилпенициллины, амоксициллин с клавулановой кислотой, цефалоспорины 1-го и 2-го поколения или макролиды.Противопоказаний для грудного вскармливания ребенка в связи с приемом этих препаратов нет.
Антибиотик не всегда нужен. Если у вас здоровые соски груди, вы исправляете то, что можете в ходе процедуры, применяете все вышеперечисленные рекомендации и чувствуете себя значительно лучше в течение 24 часов, вы сможете обойтись без антибиотиков. Однако, если ваше состояние не улучшается, а даже ухудшается, грудь болит все сильнее, температура не спадает или у вас с самого начала были синяки на сосках – не откладывайте визит к врачу.Стоит поискать еще и советника по лактации - все устроишь комплексно. Не бойтесь антибиотика. Если есть показания, берите. Своевременное и правильное применение лечения снижает риск осложнений.
Практики, давно забытые в медицинской литературе и сохранившиеся до сих пор, приводят к серьезным осложнениям. Зная, что они вредны, никогда не используйте их! Не массируйте, не разминайте грудь! Не используйте горячие компрессы!
Если вы хотите продолжать грудное вскармливание, не принимайте бромокриптин или другие препараты, подавляющие лактацию.
Не отлучайте ребенка от груди сейчас! На это будет время позже.
Наиболее частым осложнением мастита является его рецидив . Им страдают около 20% матерей. Он обусловлен неправильным или несвоевременным лечением первичного воспаления: неспособностью распознать заболевание и несвоевременным началом лечения, неполным излечением мастита (слишком коротким, продолжительностью менее 10 дней или плохо подобранной антибактериальной терапией), стойким поражением сосков и другие.Причин рецидива очень много. Чтобы устранить причину и разорвать цикл повторяющихся инфекций, стоит обратиться в клинику лактации (см. Список клиник лактации).
Вторым по частоте, а иногда и сопутствующим осложнением является снижение уровня лактации .
Серьезным осложнением, которого боится каждая мама, является развитие абсцесса молочной железы (рис. 3). Его типичными симптомами являются сильная локальная боль, высокая температура, типичное поражение молочной железы и четко определенный резервуар жидкости, видимый на УЗИ.
Это происходит без паники. В настоящее время методы лечения не столь радикальны, как раньше. Как с диагностической, так и с лечебной целью при небольших изменениях (до 3 см в диаметре) проводят аспирацию содержимого абсцесса под контролем УЗИ. Иногда его нужно повторить. Рецидивов заболевания нет, косметический эффект отличный. Только очень обширные, многокамерные абсцессы требуют дренирования через хирургический дренаж. Если повязка обеспечивает доступ к соску, вы можете кормить или сцеживать молоко.Еда безопасна для ребенка. Однако если в нем есть гной или кровь, это означает, что проток мог быть поврежден, и кормление не рекомендуется. Лекарства вводят как при мастите (см. выше), антибиотик подбирают по антибиотикограмме. Такое лечение позволяет в большинстве случаев сохранить лактацию.
Воспаление молочных желез длится 3-4 дня, пик симптомов приходится на 2-й день заболевания. Если с самого начала действовать правильно, лихорадка и общие симптомы исчезают через 24-36 часов, покраснение и болезненность исчезают через 2 часа.–3. день. Использование адекватной антибактериальной терапии значительно снижает риск осложнений.
.90 000 Воспаление молочных желез – симптомы, причины и профилактика 90 001 Боль, которую испытывает большинство женщин при грудном вскармливании, обычно вызвана одним из двух состояний: застоем пищи или воспалением груди. Эти условия могут возникнуть, но обычно они проходят очень быстро, даже в течение двух дней. Есть несколько факторов, которые напрямую влияют на воспаление: травмы груди, неправильное питание и снижение иммунитета.Тем не менее, это не противопоказание, которое предполагает отлучение ребенка от груди — как раз наоборот. Тот факт, что вашего малыша кормят чаще, может помочь решить проблему быстрее. Это связано с тем, что избыток пищи вызывает воспаление.
Многие женщины, у которых развивается воспаление молочной железы, могут распознать проблему самостоятельно. Чаще всего это дискомфорт во время кормления (но не только), видимое покраснение, боль или припухлость.Бывает, однако, что у женщины появляется субфебрильная температура и организм ослабевает. Поэтому, если мы замечаем гриппоподобные симптомы, стоит проверить, не воспаление ли это молочной железы. Однако недомогание должно пройти быстро, если соблюдаются основные методы лечения. Во многих случаях мастита можно избежать очень простым способом. Достаточно просто обратить внимание на несколько важных факторов, с которыми лучше не контактировать.В первую очередь рекомендуется выбирать одежду, которая не будет раздражать соски. Одежда должна быть удобной и подходить по размеру. Благодаря этому отсутствуют ссадины, которые могут привести к надоедливому раздражению. Гигиена также играет важную роль. Воспаление молочных желез с меньшей вероятностью возникнет, если после кормления поддерживать чистоту кожи. Что еще может снизить риск? Изменение образа жизни. Хорошо отдохнувший организм гораздо сильнее, поэтому ему легче бороться с различными видами инфекций.Поэтому рекомендуется, чтобы молодая мама нашла время для сна. Это не всегда легко, но нужно помнить, что важны не только потребности ребенка, но и наши. Недостаток сна влияет на наше самочувствие так же негативно, как и слишком сильный стресс. Нагрудники, безусловно, облегчают жизнь многим мамам, но следует помнить одно правило – их необходимо регулярно менять, иначе они негативно отразятся на нашем здоровье. Что еще стоит вспомнить? Когда мы кормим нашего малыша, мы должны убедиться, что он правильно закрывает сосок.Вы также можете менять свое положение во время этого упражнения, но лежать на животе не рекомендуется. Если возникнет воспаление молочной железы – симптомы будут очень характерными, поэтому легко понять, в чем проблема. Медлить с действиями не стоит, так как осложнения такого состояния могут быть очень опасны. В начале лучше всего попробовать домашние средства, очень похожие на те, которые используются в случае так называемого пищевой застой. Что делать, чтобы снять воспаление молочной железы? Один из самых простых способов уменьшить воспаление — сделать легкий массаж с использованием масла.Однако следует выбирать продукты, безопасные для употребления во время кормления. Роль такого массажа очень проста – он помогает разблокировать молочные протоки. Здесь используются круговые движения, которые выполняются снаружи по направлению к соску. Это самый простой способ избавиться от проблемы – пока она еще не переросла в запущенную форму и не требует усиленного лечения. Рекомендуется прикладывать к груди теплые компрессы. Их наносят перед кормлением примерно на 20 минут. Они помогают улучшить кровообращение и поток молока.Такое обертывание мы приготовим за один миг – это может быть даже теплая бутылка, обернутая тканью. По истечении указанного времени стоит приложить ребенка к груди или убрать излишки пищи, а после окончания кормления снова приложить компресс, но уже в холодном варианте. Иногда также целесообразно прикладывать к груди капустные листья. Если домашние средства не помогают и боль усиливается – необходимо обратиться к специалисту. Непрекращающиеся симптомы нельзя недооценивать, так как это может быть даже опасно для нашего здоровья.
.
Мы хотели изучить эффективность лечения для предотвращения развития воспаления ткани молочной железы (мастита) у кормящих женщин.
В чем проблема?
Мастит является частым осложнением грудного вскармливания. Это вызывает сильную боль и страдания у женщин, что может помешать некоторым матерям кормить грудью. Развитию мастита способствуют несколько факторов, таких как закупорка протоков, слишком много молока в груди, трещины на сосках и неправильное положение ребенка во время кормления.Воспаление молочной железы может возникать в одной или обеих грудях и связано с рядом симптомов, включая боль в груди, покраснение и отек, а также гриппоподобные симптомы. Симптомы могут длиться от двух-трех дней до нескольких недель и дольше.
Почему это так важно?
Следует оценить методы лечения для предотвращения мастита, чтобы максимизировать результаты и продолжительность грудного вскармливания. Грудное вскармливание имеет значительные преимущества для здоровья как младенцев, так и их матерей, и органы здравоохранения и Всемирная организация здравоохранения рекомендуют кормить новорожденных только грудным молоком до шестимесячного возраста.Нам необходимо обеспечить, чтобы матери, врачи и акушерки знали наилучшие способы профилактики мастита, чтобы женщины могли эффективно кормить грудью так долго, как они этого хотят.
Какие доказательства мы нашли?
Мы провели поиск данных рандомизированных контролируемых испытаний, проведенных в октябре 2019 г., и выявили 10 испытаний (включая 3034 кормящих женщин). В большинстве из них сообщалось о количестве женщин с диагнозом мастит, но практически не сообщалось о побочных эффектах, болях в груди, кормлении грудью, повреждении сосков, абсцессе груди или рецидиве мастита.Часть исследований финансировалась промышленностью.
Три исследования (1038 женщин) сравнивали пробиотики с плацебо. Результаты самого крупного из этих исследований (включая 639 женщин) в настоящее время недоступны из-за соглашения между поставщиком пробиотиков и участниками исследования. Пробиотики по сравнению с плацебо могут снизить риск развития мастита (доказательства низкого качества). Неясно, снижает ли использование пробиотиков риск боли в груди или повреждения соска, поскольку качество доказательств очень низкое.
Риск развития мастита может быть одинаковым при применении антибиотиков и стандартного лечения или плацебо (доказательства низкого качества). Риск развития мастита может быть одинаковым при применении антибиотиков и мазей с фузидиевой кислотой, антибиотиков и мазей с мупироцином, мазей с фузидиевой кислотой или мазей с мупироцином и рекомендаций по грудному вскармливанию, фузидиевой кислоты и мупироцина, одного сеанса специализированного обучения грудному вскармливанию и стандартного ухода, употребления сухих завтраков, которые стимулируют выработку белка (естественно образующегося в организме — прим.), называемые антисекреторным фактором и стандартными хлопьями, но мы не уверены в этих результатах, потому что они получены в исследованиях с небольшим числом участников, где качество доказательств низкое.
Акупунктурный массаж, вероятно, снижает риск развития мастита и боли в молочных железах по сравнению со стандартной терапией (доказательства среднего качества).
Низкочастотный массаж груди и низкочастотная пульс-терапия могут снизить риск развития мастита (доказательства низкого качества) по сравнению со стандартной терапией.
Что это значит?
Акупунктурный массаж может помочь предотвратить мастит и боль в груди. Пробиотики могут быть более эффективными, чем плацебо и массаж груди, а лечение низкочастотными импульсами может быть лучше, чем стандартное лечение. Однако в целом мы не можем быть уверены, какие методы профилактики мастита наиболее эффективны, поскольку качество доказательств низкое из-за риска систематической ошибки, небольшого числа женщин в исследованиях и больших различий между методами лечения, которые затрудняют содержательные сравнения. . . .Мы также не уверены в фактической эффективности пробиотиков, поскольку нам известно по крайней мере об одном пробиотическом исследовании, результаты которого не являются общедоступными.
.90 000 Грудничок — причины, симптомы, лечение 90 001Воспаление молочной железы возникает у большинства кормящих матерей в послеродовом периоде, чаще всего через 2-3 недели после родов, но может возникнуть на любом этапе лактации. Это воспаление тканей молочной железы, болезненное, красное, может привести к набуханию молочных желез и увеличению лимфатических узлов.
# Причины воспаления молочной железы
# Симптомы мастита
# Лечение мастита
# Осложнения мастита
# Как снизить риск заболевания
Послеродовой мастит, на долю которого приходится примерно 95% случаев мастита, может иметь две причины:
разрыв в области соска, приводящий к инфицированию.Обычно вызывается неправильным (проистекающим из неопытности молодой мамы) прикладыванием к груди во время кормления, из-за чего малыш травмирует сосок (подробнее об этой проблеме можно прочитать в статье: «11 симптомов того, что ребенок схватывает грудь» грудь неправильно").
Неадекватное опорожнение молочных желез, называемое застойным воспалением. Молоко, оставшееся в канальцах, закупоривает их, что приводит к воспалению.
Воспаление молочных желез иногда путают с гиперемией.Неудивительно, поскольку они следуют аналогичному курсу. Застой, однако, обычно является причиной и может перерасти в воспаление молочной железы. Симптомы очень похожи, но при воспалении они гораздо тяжелее.
проблемы затрагивают только одну грудь
грудь очень болезненная, набухшая, горячая, красная (могут появиться красные пятна и полосы на коже)
имеется лихорадка выше 38,5 градусов Цельсия (при застое температура ниже или нормальная)
могут возникнуть озноб и общие симптомы гриппа (мышечные боли, головные боли, ощущение разбитости, подавленное настроение)
ослабить
появляетсяПодмышечная лимфаденопатия
начинаются проблемы с кормлением и откачкой
молоко может быть более густым, а также содержать слизь, гной и даже кровь
Помните! Воспаление груди не повод отказываться от грудного вскармливания.Наоборот, ваше выздоровление пройдет быстрее благодаря правильному прикладыванию к груди.
Если у вас есть симптомы воспаления молочной железы, лучше лечь спать и немного отдохнуть. Держите ребенка рядом с собой и кормите его еще чаще, чем раньше. Не забывайте пить много, есть легко и полезно. Избегать стрессов.
Лечение легкого мастита:
Регулярно опорожняйте обе груди.Не переполняйте ни один из них.
Перед кормлением нежно больную грудь можно согреть теплым душем или компрессом.
После кормления можно приложить прохладный компресс, чтобы облегчить боль и уменьшить отек груди
Избегайте нижнего белья. Не позволяйте ничему давить на вашу грудь.
Убедитесь, что ребенок правильно приложен к груди и что грудь опорожнена до конца
Подача в разных положениях.Ребенок наиболее эффективно опорожняет грудь со стороны подбородка и носа, поэтому стоит воспользоваться этим и расположить его таким образом, чтобы подбородок или нос оказались именно там, где поражено воспаление.
Начать кормить больной грудью. Не позволяйте ребенку слишком быстро засыпать у груди, так как очень важно, чтобы пища не создавала застоя.
Делайте компрессы из листьев капусты. Они обладают противовоспалительным действием и уменьшат отек.
Пейте травяные чаи.Симптомы воспаления снимут ромашка и мелисса
Для облегчения лихорадки и боли можно использовать парацетамол или ибупрофен.
Попросите помощи и поддержки на дому. В это время вы должны иметь возможность отдыхать и заниматься только кормлением малыша и собственным выздоровлением.
Если температура поднимется через 24 часа, а другие симптомы не исчезнут, обратитесь к врачу. Вам может понадобиться антибактериальная терапия. Особенно когда, кроме воспаления груди, повреждается сосок.Это увеличивает риск размножения бактерий и грибков. Также посетите врача, если ваше состояние резко ухудшилось.
Никогда не используйте антибиотики самостоятельно. Вы кормите, поэтому врач подберет препарат и его дозу так, чтобы не навредить малышу. Антибиотикотерапия не является поводом для прекращения кормления.
Воспаление молочной железы обычно длится 2-6 дней. Однако если врач назначил антибиотик, следует пройти весь курс терапии (от 7 до 14 дней), чтобы не спровоцировать рецидивов.Врач также порекомендует пробиотик для вас и вашего ребенка.
Если не лечить или не лечить воспаление молочной железы (неправильно подобранные или слишком рано отмененные препараты) могут иметь очень неприятные последствия, такие как рецидивы или образование абсцесса. Тогда женщине приходится временно прекратить грудное вскармливание до полного излечения и пройти курс антибактериальной терапии. Абсцессы удаляют хирургическим путем, поэтому не стоит недооценивать симптомы воспаления.
Вы сведете к минимуму риск этого заболевания, правильно прикладывая ребенка к груди и тщательно опорожняя грудь во время кормления.Важно не пропускать кормления, носить хорошо сидящее белье, не сдавливающее грудь, спать в удобной позе. Если ваш малыш слишком рано заснул у груди или вы не можете его кормить в данный момент, сцедите молоко, чтобы не вызвать застоя.
Союзником этого заболевания также являются стрессы, неправильное питание, общая усталость. Ослабленный организм является легкой мишенью для бактерий, так как не может справиться с ними самостоятельно. Берегите себя и не недооценивайте тревожные симптомы и тогда вы и ваш малыш долгое время будете наслаждаться кормлением.
. Мэриленд Магдалена Неринг-Гугульска 1
Мэриленд Моника Жуковска-Рубик 1.2
Адрес для корреспонденции: Магдалена Неринг-Гугульская, доктор медицинских наук, Научный центр лактации, ул. Herbaciana 2, 04-824 Варшава; электронная почта: [email protected]
Магдалена Неринг-Гугульска, доктор медицинских наук
препарат. Моника Жуковска-Рубик 9000 9
Воспаление молочной железы возникает в среднем у 10% кормящих матерей, чаще всего в первые недели после родов.Правильное и частое прикладывание ребенка к груди является как профилактической, так и лечебной мерой. Этиопатогенез имеет два пути: механический и инфекционный. Ключевую роль играет неправильная техника сосания ребенка. Диагноз ставится на основании опроса и осмотра молочных желез, иногда указывается культура питания. Терапевтические решения принимаются на основании интенсивности симптомов и клинического состояния матери. Важнейшим лечебным действием является обеспечение частого поступления пищи через молочную железу.В случае неэффективного сосания ребенка рекомендуется сцедить молоко.
Меры профилактики включают: телесный контакт после родов, правильное и частое грудное вскармливание (не менее 8 раз в день), мытье рук матерями и персоналом. Недавние сообщения предполагают использование лактобацилл, выделенных из молока здоровых женщин, для улучшения баланса микробиоты молочных протоков в качестве профилактики и лечения, но это требует дальнейших исследований.
Противовоспалительное лечение применяется во всех случаях мастита.Таргетная антибактериальная терапия, направленная на стафилококк, требуется лишь в отдельных случаях, преимущественно при повреждении сосков. Отсутствие улучшения является показанием к сбору молока на посев и лечению по антибиотикограмме. В случаях, осложненных абсцессом молочной железы, требуется аспирация содержимого или хирургическое дренирование. Ингибирование лактации зарезервировано для крайне тяжелых случаев, которые не поддаются лечению. Женщинам и медицинским работникам следует рекомендовать не повреждать железы с помощью интенсивного массажа.Это одна из самых серьезных причин осложнений от воспалений молочной железы, которые лечат в Польше. Задача врача – применить терапию, которая быстро уменьшит симптомы, предотвратит осложнения и защитит лактацию. Желательно сотрудничество с клиникой лактации. Все врачи должны уметь распознавать и правильно лечить мастит, поскольку преждевременное прекращение грудного вскармливания связано с повышенным риском для здоровья как матери, так и ребенка.
Воспаление молочной железы с вовлечением одной или нескольких долей железы чаще всего связано с лактацией.Типичная картина — локализованное воспаление ткани железы с выраженной спонтанной болью. Воспаление часто сопровождается общими симптомами (температура >38,5°С, головная боль, мышечные боли, сонливость, повышенная утомляемость, тошнота, рвота, озноб) различной степени выраженности. В некоторых случаях возникает бактериальная инфекция.
Таблица 1. Заболеваемость маститом в разных исследуемых группах 3-11
Частота воспаления молочной железы в литературе колеблется от 1,4% 1 до 33% 2 .Расхождение обусловлено методологическими ошибками в отношении критериев диагностики, подбора исследуемой группы и сроков наблюдения. Заболеваемость – это количество новых случаев, зарегистрированных в течение года, на 100 000 (или 10 000) жителей. Исследования часто определяют подвергающееся воздействию население, например, кормящие женщины, больничные пациенты и т. д. Диагноз должен быть подтвержден и зафиксирован в медицинской документации. Наиболее цитируемое в литературе исследование Риордана-Николса было проведено среди 180 кормящих матерей, участниц конференции ILCA/LLLI, которым ретроспективно был задан вопрос о возникновении воспаления молочной железы за последние 5 лет.Недаром результат составил 33%. 2 В 2013 году Квист повторил эту методику, также получив процент 33%. 3 С точки зрения правил статистического подсчета заболеваемости ни один из этих результатов не должен приниматься во внимание, как признается сама исследовательница. 3 Когда она провела обследование в соответствии с эпидемиологическими принципами, она получила результат 6% в группе, подвергшейся воздействию. 4 Аналогичные результаты в несколько процентов были получены и другими исследователями, перечисленными в таблице 1. 5-11 Стаффорд и др. Обнаружено 6,7 случаев воспаления на 10 000 родов в одной больнице (0,067%). 7
В среднем по полученным результатам заболеваемость маститом среди кормящих грудью составила 10%.
В Польше нет таких исследований. В опросе, проведенном фондом Nutricia, где состояние болезни оценивали матери, а не медицинский персонал, выявлена заболеваемость в 8%. 12 Анализ статистики клиники лактации в одной из варшавских больниц, где диагноз был поставлен врачами-консультантами по лактации, показал частоту воспалений молочных желез на уровне 9,47% (группа кормящих матерей с проблемами лактации ). 13 Эпидемиологические исследования однозначно показывают, что заболеваемость этим воспалением наиболее высока в первые недели после родов, хотя заболевание может проявиться на любом этапе лактации. Показано, что 53% воспалений возникали у матерей в первые 4 нед после родов, 74-95% - в первые 12 нед. 14 Пик заболеваемости приходится на 2-3-ю неделю послеродового периода. 15 Интересно наблюдение периодичности - воспаление молочной железы чаще встречается в январе-феврале в северном полушарии и в июле-августе в южном полушарии. 16
Этиопатогенез мастита имеет два пути: механический и инфекционный. В обоих случаях ключевую роль играет неправильная техника сосания груди ребенком.
Рисунок 1. Секреторные эпителиальные клетки молочной железы (лактоциты) в период лактации, соединительнотканные связи между клетками играют роль в патогенезе воспаления молочной железы.Рис. Дж. Гугулски
Рис. 2. Циркуляция иммунных факторов между молоком и стромой железы в ходе защитной реакции на внедрение молочного антигена. Рис. Дж. Гугулски
В результате недостаточного опорожнения груди молоко остается в молочных протоках, что вызывает их значительное переполнение, растяжение, прижатие скапливающегося молока к стенкам протоков и молочных пузырьков, приводящее вначале к уплощению секреторного эпителия, а затем к ее разрыв и стойкое повреждение соединительнотканных связей между клетками (рис.1). Через созданные таким образом промежутки между клетками молоко поступает в стромальные ткани железы. Интрузия антигена инициирует защитную реакцию ткани, управляемую воспалительными цитокинами, обнаруженными в грудном молоке (включая интерлейкин 8). Медиаторы воспалительной (защитной) реакции поступают к строме железы через кровь и лимфу. Между молоком и кровеносными и лимфатическими сосудами железы происходит интенсивная циркуляция иммунных факторов (рис. 2). В лабораторных условиях наблюдают увеличение количества лейкоцитов, интерлейкина 8, иммуноглобулинов класса А, свободных жирных кислот и щелочной фосфатазы в молоке. 14,16,17 Клинически проявляется сильной болью, отеком, покраснением и повышением температуры железы. Процесс протекает в строме железы, но постепенно распространяется по всему организму, где цитокины генерируют клинические гриппоподобные симптомы (рис. 2). Надавливание молока на стенки млечных протоков и альвеол замедляет ток крови и лимфы в стромальных сосудах, что с одной стороны замедляет генерализацию воспалительного процесса, а с другой - ослабляет защитную реакцию железы. . Кроме того, он ослабляет рефлекс оттока молока из груди в результате затруднения достижения окситоцином мышечных клеток, окружающих альвеолы и молочные протоки.
.Содержимое:
Опыливание растений очень хлопотно для аллергиков. Март — один из самых тяжелых месяцев для таких людей, так как это пыль самых аллергенных растений, что, в свою очередь, мешает наслаждаться весной. Проверьте, что является самым пыльным в марте. Вот основные знания о пыли.
При очень тяжелых симптомах существует риск образования абсцесса в груди . Если это произойдет, новорожденный не сможет сосать эту грудь.
Молокоотсос - очень полезный гаджет во время кормления. У нас вы можете купить его по хорошей цене: