2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Лечение заболеваний позвоночника не обязательно должно быть только хирургическим. В тех случаях, когда такие методы, как лечебная блокада, как введение лекарственных препаратов через капельницы, через инъекции, как проведение физиотерапии, иглорефлексотерапии, лечение с помощью мануальных методов, остеопатии не дает хорошего клинического эффекта и жалобы и страдание у пациента сохраняются, тогда врач-нейрохирург должен рассмотреть вопрос, можно ли снять причину боли пациента с помощью хирургии.
То есть, если там есть зажатие, медицинским языком говоря, компрессия, сжатие нервных структур какой-либо частью позвоночника разросшейся, либо выпавшей грыжей, либо разрастанием связок, суставов позвоночника, в тех случаях, при отсутствии достаточного эффекта от консервативного лечения, рассматривается вопрос о хирургии.
Если у пациента в течение одного месяца с помощью консервативного лечения его болевой синдром, либо изменение каких-то нарушений чувствительности, двигательное нарушение не удалось убрать, и эти симптомы сохраняются, это говорит о том, что консервативного лечения недостаточно для решения вопроса. В таком случае как раз подбирается метод хирургического лечения, который будет направлен на устранение причины страданий пациента. Есть такие случаи, когда не надо ждать один месяц. Если у человека развилась слабость, допустим, в мышцах ноги, если нарушения в функциях тазовых органов, конечно, это случаи уже более серьезные, они идут сразу по усложненному пути, здесь нужна консультация нейрохирурга быстро. И если там есть серьезное сдавление нервных структур, то операция выполняется в ускоренном порядке без ожидания каких-то временных диапазонов.
Выбор операции индивидуален. Есть два типа операций. Первый тип операции – это пункционные методики. Те методики, которые не предполагают разреза кожи пациента. Второй тип – это хирургические операции открытого типа, когда из небольшого разреза от 3 до 4,5 см происходит удаление грыжи диска либо декомпрессия нервных структур, которая вызывает главные жалобы пациента.
Из пункционных методик существует 3 их типа. Первая – наиболее с большой историей - это лазерная вапоризация грыжи диска, второй тип – это холодноплазменная нуклеопластика, и третья, последняя – наиболее предпочтительный тип – это гидродискэктомия. Это методика, которая с помощью тонкой струи воды может измельчать грыжу диска и засасывать ее с этой же водой через аспиратор. Таким образом, через иголочку происходит настоящее удаление грыжи диска. Операция делается под местной анестезией, но, если это необходимо, пациенту можно предложить легкое наркозное пособие, после которого он быстро просыпается и, в целом, в этот же день может уйти домой.
Лазерная вапоризация диска представляет собой воздействие лазерным лучом на ткань грыжи диска, и под
воздействием лазерного луча энергия лазера превращается из световой в тепловую, нагревает грыжу, испаряется жидкость, сокращается ткань, и таким образом уменьшается ее объем, уменьшается давление на нервные структуры.
Холодноплазменная нуклеопластика делает похожие вещи, только она делает это с помощью плазмы. Таким образом, также происходит уменьшение грыжевого выпячивания. Здесь очень важно сделать правильный выбор операции индивидуально для каждого пациента.
И, наконец, если говорить об открытых операциях, которые выполняются также строго по показаниям, когда пациенту невозможно другими способами решить его вопрос – микрохирургическое удаление: какие у него есть преимущества. До сих пор это самая частая операция, которая делается при грыжах дисков. Почему это происходит? Потому что, сделав небольшой разрез в тканях организма, хирург, нейрохирург получает доступ к спинопозвоночному каналу, при этом он достаточно изящно проходит инструментом туда, при этом не рассекаются мышцы, не дестабилизируется позвоночник, то есть, своего, скажем, неблагоприятного воздействия со стороны манипуляций хирурга, оно очень минимально. Мы никаким образом позвоночник не ухудшаем. Но какие преимущества получает нейрохирург? Перове: под увеличением видны все структуры, мы видим твердую мозговую оболочку, мы видим сам нерв, мы видим грыжи, мы видим сосуды, крупные вены порой бывают у эпидурального пространства, особенно у женщин. И это позволяет микроинструментом выполнить микрохирургическое удаление грыжи с сохранением всех структур. Более того, сделать это полноценно, под контролем зрения, в условиях увеличения. Иногда мы используем эндоскопическую ассистенцию, если есть в этом необходимость. И вот такая тщательно сделанная операция с промыванием полости диска, чтобы вымыть оттуда те фрагменты пульпозного ядра, которые могли бы стать в последующем причиной рецидива грыжи диска. Она позволяет достигнуть очень качественного, точного хирургического эффекта во время операции.
Основываясь на опыте более 400 операций выполненных, конечно, мы всегда выбираем индивидуальный подход к пациенту. Это очень важный момент. Имея в структуре своей помощи в клинике разные типы операций, как пункционные так и открытые, мы можем выбрать для пациента наиболее подходящий для него вариант. Второе – мы можем также обсудить с пациентом и выбрать наиболее удобный график выполнения операций. То есть не надо человеку записываться за месяц, потом ему скажут «Приходи в понедельник и ни в коем случае не во вторник». Может быть, он скажет, что его жизненные обстоятельства требуют сделать операцию в субботу, чтобы в понедельник уже решать какие-то важные вопросы. Такой вариант тоже рассматривается, и, конечно, мы всегда стараемся идти навстречу пациенту.
И, наконец, третье – пациент госпитализируется, как правило, в день операции в стационар. Если он хочет, он может лечь вечером накануне, но выписка происходит быстро, по мере улучшения своего самочувствия, в среднем это обычно составляет 2 койко-дня после операции. То есть, через 2 дня большинство пациентов выписываются домой. Уходя сами от нас, без тех болей, с которыми они пришли в клинику.
Дата публикации: 01.04.16
По месту локализации выделяют 4 вида заболевания:
Остеохондроз любого отдела позвоночника лечится в клинике в удобное для Вас время, в комфортных условиях, под контролем грамотных специалистов.
Запись к неврологуПризнаки болезни отличаются и зависят от ее локализации.
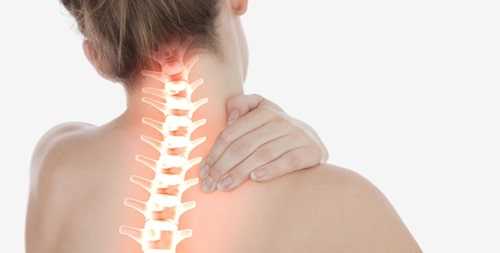
Опасность шейного остеохондроза в том, что происходит постепенное защемление позвоночной артерии, а это ухудшает кровоснабжение головного мозга.
Данный вид встречается реже. Диагностика грудного остеохондроза затруднена, потому что локализация боли довольно обширная и часто указывает на другие органы, например, сердце или легкие. Поэтому, чтобы точно знать, что лечить, обратитесь к неврологу в «Алан Клиник» Ижевск. По результатам обследования узнаете достоверный диагноз и вовремя начнете лечение.
Заболевание лечится только сочетанием консервативных методов. Это медикаментозные средства и различные виды внешнего воздействия на позвоночный столб: ЛФК, кинезиотерапия, физиотерапия, массаж и т.д. Только такой комплекс мер даст необходимый результат. Самолечение не допустимо.Только врач подберет подходящие именно Вам медикаменты и необходимые процедуры.
Эффективное лечение остеохондроза позвоночника в мед. центре возможно благодаря применению таких методов:
Врачи отделения неврологии и ортопедии нашей клиники по окончании основного курса лечения составят индивидуальную программу по поддержанию здоровья позвоночника. Кроме этого, Вас пригласят на бесплатный профилактический осмотр через 1, 3 и 6 месяцев после завершения лечения.
Остеохондроз позвоночника распространенное заболевание к которому необходимо относиться серьезно. Использование только обезболивающих мазей или кремов, таблеток снимет острую боль, и такие действия не решают проблему в целом. Боль- сигнал неблагополучия в позвоночнике, и необходимо сразу среагировать на предупреждение, чтобы избежать осложнений и негативных последствий.
Это может быть:
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом).
Анатомический комплекс, состоящий из одного сегмента, двух смежных позвонков с соответствующими суставами и связочным аппаратом на данном уровне , называется позвоночно-двигательным сегментом.
Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника — опорно-двигательная, амортизационная, защитная.
Позвоночник можно сравнить с останкинской телебашней , которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы.
В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы.
Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Проявления остеохондроза будут зависеть от локализации и выраженности поражения в позвоночно-двигательном сегменте. На начальном этапе пациенты жалуются на тупые, ноющие боли в спине, дискомфорт, небольшое ограничение движений в позвоночнике, периодическое онемение в руках или ногах, головную боль, утомляемость.
При выраженном повреждении межпозвоночного диска возникает сильная боль, стойкое онемение и/или слабость в руке или ноге (зависит от уровня повреждения). Эти признаки могут свидетельствовать об разрушение межпозвоночного диска и наличии грыжи, при этом необходимо срочно обратится к врачу и начать лечение.
В самых тяжелых случаях болевой синдром может быть чрезвычайно сильным, возможно расстройство функции тазовых органов, выраженная слабость и онемение в руке или ноге. При наличие этих признаков необходима срочная госпитализация в стационар, для решения вопроса оперативного лечения.
При шейном остеохондрозе боль возникает в области шеи, может отдавать в плечо, руку или голову, появляется онемение или слабость в руке, головная боль, головокружение.
При остеохондрозе грудного отдела позвоночника боль возникает в грудной клетке, отдает в грудину или лопатку, усиливается при дыхании и движении, иногда возникает чувство нехватки воздуха. Пациенты часто путают такое состояние с болями в сердце.
При поражение пояснично-крестцового отдела позвоночника боль локализуется в пояснице, усиливается при движении, отдает в ногу или промежность, может возникнуть онемение или слабость в ноге.
Необходимо помнить, что наш организм — это единое целое, и разделение остеохондроза на шейный, грудной, поясничный условно. Как правило заболевание развивается во всем позвоночнике, но проявляется в том отделе, который испытывает наибольшую нагрузку.
К кому обращаться, методы обследования остеохондроза
Как правило, с болями в позвоночнике пациенты обращаются к врачу-неврологу, который на основании жалоб и неврологического осмотра может поставить предварительный диагноз, назначить дополнительные методы обследования (рентген позвоночника, МРТ, КТ, общий анализ мочи, общий анализ крови) и разработать схему лечения.
Лечение должно быть комплексным, направленным на:
В острый период, при сильном болевом синдроме назначается медикаментозное лечение: нестероидные противовоспалительные средства, миорелаксанты, витамины группы В, хондропротекторы, проводится локальная инъекционная терапия (блокады).
Также в острый период помогает снять болевой синдром иглорефлексотерапия, обезболивающая физиотерапия.
Затем подключается массаж, мануальная терапия, ударно-волновая терапия.
Лечебная физкультура – это основной метод консервативного лечения заболеваний опорно-двигательного аппарата. ЛФК направлена на формирование, коррекцию и укрепление мышечного корсета; увеличение объема движений в позвоночнике и суставах; выработку двигательного стереотипа и правильной осанки; уменьшение нагрузки на позвоночник.
При регулярных занятиях лечебной физкультурой, суставной гимнастикой, йогой или плаванием улучшается кровоснабжение и питание тканей, нормализуется обмен веществ, увеличивается межпозвоночное пространство, что приводит к выздоровлению.
Прислушайтесь к своему организму, если обнаружите симптомы проявления остеохондроза или Ваш образ жизни предполагает длительное сидение за компьютером, вождением автомобиля, недостаточной физической активностью, обратитесь за помощью к специалисту, не дожидаясь обострений.
Пройти диагностику, получить точную информацию о состоянии вашего позвоночника, а также пройти лечение вы можете, записавшись к специалисту клиники «ЗВЕЗДА» по телефону контакт-центра: +7 (843) 291-00-19 или записаться на сайте.
«Мы молоды настолько, насколько гибок наш позвоночник»
Джозеф Пилатес
«Позвоночник – ключ к здоровью»
Поль Брегг
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника - опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек - существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Проявления остеохондроза будут зависеть от локализации и выраженности поражения в позвоночно-двигательном сегменте. На начальном этапе пациенты жалуются на тупые, ноющие боли в спине, дискомфорт, небольшое ограничение движений в позвоночнике, периодическое онемение в руках или ногах, головную боль, утомляемость. Начав лечение и поменяв образ жизни в этот период, результат не заставит себя долго ждать и выздоровление наступит быстро.
При выраженном повреждении межпозвоночного диска возникает сильная боль, стойкое онемение и/или слабость в руке или ноге (зависит от уровня повреждения). Эти признаки могут свидетельствовать об разрушение межпозвоночного диска и наличии грыжи, при этом необходимо срочно обратится к врачу и начать лечение.
В самых тяжелых случаях болевой синдром может быть чрезвычайно сильным, возможно расстройство функции тазовых органов, выраженная слабость и онемение в руке или ноге. При наличие этих признаков необходима срочная госпитализация в стационар, для решения вопроса оперативного лечения.
При шейном остеохондрозе боль возникает в области шеи, может отдавать в плечо, руку или голову, появляется онемение или слабость в руке, головная боль, головокружение.
При остеохондрозе грудного отдела позвоночника боль возникает в грудной клетке, отдает в грудину или лопатку, усиливается при дыхании и движении, иногда возникает чувство нехватки воздуха. Пациенты часто путают такое состояние с болями в сердце.
При поражение пояснично-крестцового отдела позвоночника боль локализуется в пояснице, усиливается при движении, отдает в ногу или промежность, может возникнуть онемение или слабость в ноге.
Необходимо помнить, что наш организм - это единое целое, и разделение остеохондроза на шейный, грудной, поясничный условно. Как правило заболевание развивается во всем позвоночнике, но проявляется в том отделе, который испытывает наибольшую нагрузку.
Как правило, с болями в позвоночнике пациенты обращаются к врачу-неврологу, который на основании жалоб и неврологического осмотра может поставить предварительный диагноз, назначить дополнительные методы обследования (рентген позвоночника, МРТ, КТ, общий анализ мочи, общий анализ крови) и разработать схему лечения.
Лечение должно быть комплексным, направленным на:
В острый период, при сильном болевом синдроме назначается медикаментозное лечение: нестероидные противовоспалительные средства, миорелаксанты, витамины группы В, хондропротекторы, или делается блокада.
Затем подключается массаж, мануальная терапия, физиотерапия, иглорефлексотерапия, вытяжение позвоночника.
Лечебная физкультура – это основной метод консервативного лечения заболеваний опорно-двигательного аппарата. ЛФК направлена на формирование, коррекцию и укрепление мышечного корсета; увеличение объема движений в позвоночнике и суставах; выработку двигательного стереотипа и правильной осанки; уменьшение нагрузки на позвоночник.
При регулярных занятиях лечебной физкультурой, суставной гимнастикой, йогой или плаванием улучшается кровоснабжение и питание тканей, нормализуется обмен веществ, увеличивается межпозвоночное пространство, что приводит к выздоровлению.
Прислушайтесь к своему организму, если обнаружите симптомы проявления остеохондроза или Ваш образ жизни предполагает длительное сидение за компьютером, вождением автомобиля, недостаточной физической активностью, обратитесь за помощью к специалисту, не дожидаясь обострений.
Пройти диагностику, получить точную информацию о состоянии вашего позвоночника, а также пройти лечение вы можете, записавшись к специаличту клиники «Семейный доктор» по телефону контакт-центра в Москве +7 (495) 775 75 66.
Остеохондроз позвоночника - дегенеративный процесс в межпозвонковых дисках, по-другому называют "болезнью цивилизации". Он связан с прямохождением, создающим повышенную нагрузку на позвоночник и межпозвоночные диски. Положение усугубляется малоактивным образом жизни, в результате чего остеохондроз в разных формах встречается у многих взрослых людей и является одной из основных причин болей в спине.
После соответствующих диагностических мероприятий назначается лечение остеохондроза. Оно может быть оперативным или консервативным.
Выбор конкретного метода лечения во многом зависит от тяжести болезни, внутренних ресурсов организма. Следует учитывать и противопоказания к проведению хирургической операции. В сложных случаях лечение о целесообразности оперативного вмешательства принимается консилиумом врачей. При консервативном лечении остеохондроза требуется комплексный подход.
В современных российских реалиях консервативное лечение и реабилитация после оперативного вмешательства чаще всего сводится к двум вещам: приёму соответствующих медикаментов и проведению аппаратных процедур.
При этом происходит недооценивание собственных ресурсов организма больного. Пациент не принимает активного участия в лечении остеохондроза. Вследствие такого подхода "пассивное" лечение и реабилитация больного нередко занимают длительное время. А в некоторых случаях они и вовсе оказываются безуспешными.
При правильном подходе консервативная терапия и послеоперационная реабилитация должны включать в себя разнообразные методики:
При умелом сочетании разнообразных терапевтических методик медикаментозную терапию можно отодвинуть на задний план. В таком случае к приёму разнообразных лекарственных средств прибегают при обострении остеохондроза.
Выполнение лечебной гимнастики может сочетаться с занятием с психологом. Специалист помогает больному поверить в собственные силы. В результате пациент принимает активное участие в своём послеоперационном восстановлении.
Показано и посещение сеансов гидромассажа, мануальной терапии. Подобные процедуры способствуют улучшению кровообращения, снятию болевых ощущений.
При правильно подобранном рационе питания клетки насыщаются питательными микроэлементами и витаминами. Это позволяет снизить вероятность появления неблагоприятных осложнений остеохондроза.
Остеохондроз — комплекс дистрофических нарушений в межпозвоночном диске, в результате чего утрачивается его прежняя эластичность и упругость, наблюдаются процессы оссификации хрящевой ткани. Заболевание чаще диагностируется в наиболее уязвимых местах позвоночного столба и классифицируется по отделам: шейный, грудной и поясничный остеохондроз.
Причины
К развитию остеохондроза позвоночника приводит целый ряд причин, которые сочетаясь вместе, оказывают эффект взаимного усиления. Необходимо помнить, что остеохондроз является полиэтиологическим заболеванием, тем не менее, выделяется некая группа причин, оказывающих наиболее достоверное влияние:
1) Нарушения обмена веществ, несбалансированное питание
2) Генетическая предрасположенность
3) Избыточный вес
4) Плоскостопие
5) Плохая экология
6) Тяжелые физические нагрузки
7) Курение и прием алкоголя
8) Стрессовые ситуации
Разумеется, столь обширный перечень причин, приводящих к остеохондрозу крайне сложно свести к минимуму, но стараться пациентам необходимо. Часто в сознании больных бытует мнение, что остеохондроз позвоночника — заболевание, исключительно свидетельствующее о старости, характерное для лиц пенсионного возраста. Однако, как показывают последние научные работы, первые симптомы могут появиться даже еще в несовершеннолетнем возрасте. Остеохондроз часто является причиной выхода на больничный лист и трудоспособного населения, нередко приводит к инвалидизации.
Часто остеохондроз приводят к тяжелым осложнениям, помимо общего ухудшения состояния здоровья. Грыжи и протрузии — частые предвестники болезни.
Симптомы
Симптомы остеохондроза позвоночника вариабельны и сильно зависят от уровня поражения позвоночного столба, т. е. отдела, где и локализуется патологический процесс. Однако, болевой синдром сопутствует всегда. Итак, разберем все по порядку.
Шейный остеохондроз
Заболевание характеризуется избирательным повреждением шейного отдела позвоночника. Анатомически насчитывается 7 шейных позвонков и соответственно, столько же межпозвоночных промежутков, которые могут подвергаться окостенению. Шейный остеохондроз опасен осложнениями в виде формирования грыж, так как нервные проводники в этом месте направляются к жизненно важным органам и системам, участвуют в иннервации дыхательной мускулатуры и верхней конечности. Их повреждение приводит к тяжелым последствиям. При шейном остеохондрозе боль может локализоваться непосредственно в шее, отдавать в висок, в руку вплоть до кисти. Лечение шейного остеохондроза как правило консервативное, хирургические операции на этой области крайне сложны и проводятся по строгим показаниям.
Грудной остеохондроз
Заболевание характеризуется изолированным или сочетанным поражением грудного отдела позвоночника. Всего насчитывается 12 грудных позвонков, т. е. область поражения может быть крайне обширной, захватывать чуть ли не все его протяжение. Грудной остеохондроз опасен так называемыми маскировочными симптомами появления болей. В частности, боль, сильная и пекущая, может указывать не только на остеохондроз, но и на острый инфаркт миокарда, требующий безотлагательного лечения. Врачу предстоит разобраться в очень непростой клинической ситуации. Грудной остеохондроз также опасен грыжей межпозвоночного диска, что вызывает бурную клинику. Боль помимо грудной полости также может отдавать в руку, иметь опоясывающий характер с различной интенсивностью. Лечение грудного остеохондроза также в большинстве случаев консервативное. Оперативное вмешательство имеет место быть при развитии осложнений, не поддающихся лечению медикаментозно неинвазивно.
Поясничный остеохондроз
Заболевание характеризуется высокой частотой распространения и также сочетанным или изолированным поражением данного отдела позвоночника. Анатомические особенности строения позволяют применять хирургическое лечение поясничного остеохондроза, с учетом современных методик такие операции малотравматичны, но требуют определенных показаний. Боль при поясничном остеохондрозе локализована от уровня нижнего этажа брюшной полости и вплоть до нижней конечности. Часто пациенты при запущенных тяжелых формах не могут ходить, любые движения в ногах вызывают сильные боли, которые не купируются медикаментозно. Лечение поясничного остеохондроза часто проводится комплексом мер, в числе которых ЛФК, массаж и физиопроцедуры.
Когда дело касается лечения позвоночника врачи всегда стараются помочь консервативным путем, так как хирургическое вмешательство в данном случае предствляет собой сложную операцию, реабилитация после которой достаточна длительна.
Консервативный метод
Задачи:
Первостепенной задачей лечения остеохондроза является купирование болевого синдрома с помощью препаратов из группы нестероидных противовоспалительных средств. Все они, к сожалению, не лишены большого количества побочных реакций на органы кроветворения и ЖКТ. Поэтому использовать их рекомендуется только под контролем врача и отсутствия противопоказаний.
Применение хондропротекторов в большинстве случаев по последним данным не приносит должного терапевтического эффекта, поскольку у организма старше 25 лет просто не существует возможности функциональной транспортировки данных питательных веществ в структуру межпозвоночного диска. Более того, часто в зоне поражения нарушается микроциркуляции, что делает такое лечение остеохондроза едва ли подходящим и обременительным.
Устранение патологии локального обмена веществ (транспортировки питательных веществ) — это весьма перспективный и эффективный способ восстановить здоровье межпозвоночного хряща. Достичь такого результата помогает физиотерапия, мануальная терапия, массаж, рефлексотерапия, лечебная физкультура и акупунктура, в том числе и фармакопунктура с использованием гомеопатических препаратов, стимулирующих восстановление хрящевой ткани естественным образом.
В случае необходимости может применяться тракционная терапия, направленная на вытяжение позвоночного столба. В результате этой процедуры происходит увеличение межпозвонкового пространства, начинаются регенеративные (восстановительные) процессы в фиброзном кольце. В качестве вспомогательных методов применяется массаж для снятия напряжения в мышечных волокнах.
Хирургический метод
Показания для хирургического лечения остеохондроза позвоночника.
Абсолютным показанием для оперативного лечения остеохондроза является стеноз (сужение) позвоночного канала, вызванный грыжей или протрузией (выбуханием) диска, и сопровождающийся компрессией (сжатием) сосудисто-нервных пучков и спинного мозга.
Лечение остеохондроза шейного позвоночника хирургическими методами показано при выраженной нестабильности позвоночно-двигательного сегмента, которая приводит к значительным смещениям позвонков вдоль горизонтальной оси (спондилолистез).
Грыжа межпозвонкового диска также является показанием для оперативного вмешательства. В данном случае нет каких-либо единых стандартов, согласно которым можно или не нужно проводить операцию. Вопросы решаются индивидуально с врачом, методика оперативного вмешательства также является уделом индивидуального выбора. Лечение остеохондроза последними методиками, так популярными на слуху, не всегда эффективно и носит некий обманчивый характер, об этом также необходимо помнить.
Болезнь может поражать разные отделы позвоночника и протекает в несколько стадий. От этих двух факторов зависит, какие симптомы проявятся у конкретного человека.
Стадия 1
Из-за высокой или неравномерной нагрузки на спину прежде всего страдает межпозвонковый диск. В его центральной части – пульпозном ядре – происходит обезвоживание ткани. Высота диска уменьшается, он начинает хуже амортизировать, хуже сглаживает нагрузки. Часть диска, окружающая пульпозное ядро (фиброзная часть), травмируется, на ней появляются трещины.
В этот период симптомы отсутствуют или проявляются только от действия сильных триггеров. От долгого нахождения в одной позе или активного движения (резкий поворот, наклон) может возникать дискомфорт в спине.
Стадия 2
Высота дисков продолжает уменьшаться. Связки позвоночника начинают «провисать», что вызывает избыточную подвижность позвонков относительно друг друга. Мышцы напрягаются, чтобы компенсировать это.
Возникают симптомы:
Стадия 3
Трещины в фиброзном кольце увеличиваются, через них может выходить часть ткани пульпозного ядра (это называется протрузией межпозвонковых дисков). Избыточная подвижность позвонков вызывает травмы и воспаление окружающих тканей. Из-за уменьшения расстояния между позвонками сдавливаются нервные корешки, которые идут от спинного мозга к органам и тканям. Развивается артроз суставов, соединяющих позвонки.
Симптомы на этой стадии усугубляются. Возникают:
Стадия 4
Патология передается на тела позвонков. На них начинают расти костные выросты – остеофиты. Эти костные образования вызывают травмы, воспаление окружающих тканей, дополнительно сдавливают нервные корешки, уменьшают подвижность позвоночника.
К перечисленным выше симптомам присоединяются выраженные ограничения подвижности позвоночника. Все симптомы, как правило, усиливаются, из-за сдавливания корешков могут развиваться парезы (частичные параличи) конечностей.
90 000 Что такое остеохондроз? Причины, симптомы, лечениеОстеохондроз относится к эндохондрозному заболеванию, возникающему в результате локальной ишемии гиалинового хряща в метафизах растущей кости. Остеохондроз влияет на функциональность данной кости и определяет характер работы сустава, в котором активно участвует поврежденная кость.
Симптомы остеохондроза зависят от локализации пораженных костей и прогрессирования дегенеративных изменений.Наиболее распространенной формой заболевания является остеохондроз поясничного и шейного отделов позвоночника и остеохондроз коленного сустава. Заболевание требует комплексного лечения, включающего комплексную физическую реабилитацию, лечебную физкультуру, фармакотерапию и оперативные вмешательства.
Остеохондроз, или остеохондроз, относится к нарушению эндохондральной оссификации, основанному на локальной ишемии, вызванной нарушением васкуляризации гиалинового хряща в метафизах растущей кости.В связи с тем, что заболевание развивается на гибкой и постоянно развивающейся костной системе, его еще называют ювенильным остеохондрозом. Суть остеохондроза заключается в отмирании ишемизированной и истощенной хрящевой ткани, которая не минерализуется, а окостеневает и вследствие механических факторов, например работы сустава и нагрузки веса тела, обычно отделяется от кости, на которой образовалась вследствие к плохой выносливости по отношению к раздражителю. Наиболее частой формой заболевания является:
Юношеский остеохондроз требует комплексного лечения, но прогноз благоприятный, несмотря на беспокоящие симптомы и нарушение функции данной кости.
В зависимости от формы заболевания причины дегенеративно-дистрофического остеохондроза могут быть различными.
Остеохондроз позвоночника может развиться в результате нарушения натяжения структур, стабилизирующих позвоночник, и постепенной утраты амортизирующих свойств межпозвонковых дисков.При остеохондрозе фиброзные кольца теряют свою эластичность, расслаиваются и растрескиваются, межпозвонковая щель сглаживается, а соседние позвонки могут тереться друг о друга, крошиться или запускать процессы образования, например, остеофитов. В зависимости от отдела позвоночника остеохондроз поясничного отдела позвоночника и остеохондроз шейных позвонков проявляются типичными друг для друга симптомами. Факторами риска остеохондроза позвоночника в основном являются неправильное распределение нагрузки на позвоночник, т.е.в том числе:
Ювенильный остеохондроз коленного сустава обычно возникает в результате отрывного перелома бугристости большеберцовой кости, т.е. от перегрузки.
Симптомы остеохондроза следует дифференцировать в зависимости от пораженной области тела. Ювенильный остеохондроз позвоночника независимо от отдела характеризуется локальными болями при статических и динамических нагрузках и чувством скованности, нарастающим в покое с тенденцией к облегчению после разминки, снижением подвижности позвоночника и деформациями позвонков.При грыже диска появляются дополнительные неврологические симптомы, такие как парестезии, обычно иррадиирующие по ходу периферических нервов конечностей. Остеохондроз шейного отдела также проявляется мигренозными головными болями и болями в шее, шумом в ушах, головокружением, холодными руками, онемением языка, обмороками. Симптомы остеохондроза особенно усиливаются при поворотах головы и скручивании туловища. С другой стороны, при остеохондрозе поясничного отдела позвоночника дополнительно наблюдаются боли в ягодицах и бедрах, а также трудности при ходьбе.Остеохондроз коленного сустава характеризуется отечностью и болью в верхней части голени, усиливающейся при динамической двигательной активности и стоянии на коленях.
Лечение остеохондроза коленного сустава направлено на минимизацию физической активности, например, с помощью ортопедических корсетов. Кроме того, рекомендуются охлаждающие процедуры, такие как компрессы и массаж льдом. После стихания острой фазы лечение дополняется растяжкой и укреплением мышц бедра и голени.
Остеохондроз позвоночника в лечебный процесс включают:
Хотя остеохондроз часто поражает пациентов независимо от пола и возраста, это заболевание до сих пор не является широко известным и до конца не узнаваемым среди населения. Остеохондроз поражает костную систему, но он существенно отличается от остеопороза – что такое остеохондроз, в чем он проявляется и как лечить его недуги? Вот все, что вам нужно знать об этом заболевании скелета.
Что такое остеохондроз? Вопреки видимости, хотя название этого заболевания и похоже на всем известный остеопороз – на самом деле, эти два заболевания имеют не так уж много общего. Остеопороз известен как заболевание, связанное со снижением костной массы по отношению к возрастным и гендерным нормам, что в последующем приводит к серьезным нарушениям костной системы.
Остеохондроз — это прежде всего гораздо менее известное заболевание и представляет собой не что иное, как аномалии эндохондральной оссификации, вызванные локальной ишемией гиалинового хряща в эпифизах растущей кости .
Уже известно, что остеохондроз поражает костную систему совсем молодых людей, вне зависимости от пола и расы. Не зря его часто называют « ювенильный остеохондроз ». Заболеванию подвержены многие пациенты – от остеохондроза могут страдать даже дети в подростковом возрасте, и именно они составляют самый большой процент общества, страдающего нарушениями окостенения.
Остеохондроз – заболевание, тесно связанное с костной системой в организме человека – это означает, что зоной риска поражения является практически весь костный скелет. В настоящее время в медицине различают три вида остеохондроза , которые мы различаем в зависимости от места его возникновения:
Стоит помнить, что разновидности остеохондроза могут иметь совершенно разные симптомы, что обусловлено разнообразием мест возникновения заболевания и тяжестью течения заболевания.
 Источник: Freepik.com
Источник: Freepik.com Если разновидности хондроза позвоночника можно кратко охарактеризовать как нарушение окостенения позвоночника, то ситуация с коленным и пателлофеморальным суставом выглядит несколько иначе. Кость и остеонекроз в области коленного сустава связаны с так называемой «хондромаляцией».
Хотя позвоночник является опорой всего организма человека и является одним из важнейших элементов, колени также нуждаются в большом внимании и наблюдении при развитии хондроза. Почему? Ответ прост: остеохондроз вызывает гибель хрящей, которые вместо минерализации проходят процесс окостенения. К сожалению, в результате работы суставов и нагрузки на кости массой тела, очень часто он отделяется от костей. Колени являются местом, особенно подверженным интенсивному процессу развития болезни – вес тела в значительной степени приходится на коленный сустав.
Хондроз коленного сустава тесно связан с хондромаляцией, или размягчением хряща надколенника и потерей естественного коллагена , что может привести к значительному повреждению суставов. Размягчение надколенника может быть вызвано многими факторами – как биохимическими, так и биомеханическими. К ним относятся, среди прочего:
Размах симптомов костного некроза следует рассматривать во многих аспектах – он обусловлен локализацией остеохондроза. В зависимости от локализации болезни стоит обратить внимание и на другие факторы болезни.
При хондрозе позвоночника одним из наиболее частых и узнаваемых симптомов является, конечно же, скелетная боль.Вначале боль появляется только при динамическом усилии, но со временем может проявляться резкой болью даже в состоянии покоя. Дополнительным симптомом могут быть деформации позвонков и снижение комфорта при поворотах головы и поворотах туловища. Симптомы также проявляются в поясничной области, а боль может распространяться на ягодицы и бедра, лишая возможности двигаться.
Остеохондроз коленного сустава вызывает нестерпимую боль из-за поражения пателлофеморального сустава, особенно в верхней части голени и вокруг колена – у больного непременно будет заметна припухлость.
Юношеский остеохондроз хлопотно, но, к счастью, его можно предотвратить - ведь болезнь чаще всего поражает еще развивающуюся костную систему. Благодаря его гибкости удается облегчить заболевание и избежать его дальнейшего развития.
Процесс лечения хондроза охватывает в основном три направления - физическую реабилитацию, фармакотерапию и лечебную физкультуру. В первую очередь рекомендуется массаж и мануальная терапия.Важным элементом регенерации является также ограничение физических усилий до минимума – тогда пациент использует специализированные ортопедические ортезы или выполняет только рекомендованные при остеохондрозе упражнения для мышц кора.
.
| наименование: | Реабилитационная процедура при остеохондрозе позвоночника - клинический случай. |
| альтернативное название: | Реабилитационные мероприятия при остеохондрозе позвоночника - клинический случай. |
| автор: | Фрончек Барбара |
| рецензент: | Кулеса-Мровецка Малгожата, Жизнавска Иоанна |
| советник: | Кулеса-Мровецка Малгожата |
| дата подачи : | 2017-06-30 |
| язык: | польский |
| реферат на польском языке: | Введение: в данном исследовании на примере пятнадцатилетнего мальчика обсуждается редко обсуждаемая в литературе тема ювенильного остеохондроза позвоночника.В этой части собрана вся теоретическая информация, полезная для понимания специфики заболевания, и представлены результаты исследований на сегодняшний день и методы лечения этого заболевания.. Материалы и методы: в этой главе собраны последние результаты исследований и информация, которая была используется для постановки диагноза.Описано также несколько дополнительных тестов, которые проводились для подтверждения описанных симптомов и для функциональной оценки состояния пациента.Результаты: эффективность реабилитации оценена положительно и, кроме того, предложен авторский алгоритм реабилитации для получения Максимально возможный эффект в работе с больным, улучшение его функционирования в быту.Улучшение качества жизни.Выводы: признанным в настоящее время методом реабилитации больных остеохондрозом позвоночника является консервативное лечение, задачей которого должно быть разгрузку позвоночника.Указано, что необходимы дальнейшие исследования для получения более широких знаний об этой нозологической единице. |
| резюме на английском языке: | Введение: В статье приведен пример пятнадцатилетнего мальчика, проанализированного для обсуждения процесса реабилитации ювенильного остеохондроза позвоночника, который редко упоминается в литературе. В этом разделе представлена вся теоретическая информация, полезная для понимания специфики заболевания, а также отображаются текущие результаты исследований и методы лечения.Цель исследования: Комплексная оценка состояния больного мальчика 15 лет с остеохондрозом грудного отдела позвоночника, анализ сопутствующих жалоб и ранее примененных реабилитационных мероприятий Материал и методы: В данном разделе представлены текущие результаты обследования и информация, которая была используется для постановки диагноза. В статье также описываются несколько дополнительных тестов, которые были проведены для подтверждения сообщаемых симптомов и объявления функциональной оценки пациента. наилучшие возможные результаты работы, проводимой с пациентом, для улучшения его функционирования в повседневной жизнедеятельности, а также ее качества.Вывод: признанным в настоящее время способом оздоровления больных остеохондрозом позвоночника является консервативное лечение, задачей которого является купирование болевого синдрома. Вывод из тематического исследования заключается в необходимости дальнейших исследований, чтобы лучше понять это заболевание и реабилитационные процедуры. |
| ключевых слов на польском языке: | остеохондроз, грудной отдел позвоночника, нарушения окостенения, реабилитация |
| ключевых слов на английском языке: | остеохондроз, грудной отдел позвоночника, нарушения окостенения, реабилитация |
| принадлежность: | Факультет медицинских наук |
| тип: | лицензия работа |
| подробное описание | Артрит позвоночника представляет собой первичную инфекцию межпозвонковых дисков с вторичной инфекцией прилегающих концевых пластинок и тел позвонков. Встречается относительно редко с частотой 2,4:100 000 и в три раза чаще встречается у мужчин. Инфекционный процесс, обычно ползучий, приводит к разрушению тел позвонков и образованию абсцессов, которые могут вызвать неврологический дефицит.Клинические симптомы, особенно на ранних стадиях, встречаются редко. Пациенты страдают: неспецифические боли в спине и лихорадка встречаются только в 50% случаев Используемые в настоящее время маркеры, включая количество лейкоцитов, скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ), также неспецифичны. По этой причине между первыми симптомами может пройти несколько недель, и окончательный диагноз возбудителя спондилодисцита имеет важное значение для эффективной антибактериальной терапии. Инфекции позвоночника, как правило, монобактериальные, часто гемопоэтические по происхождению.Таким образом, культура крови может быть использована для выявления возбудителей. В случае отрицательного результата посева крови возбудители могут быть идентифицированы с помощью инвазивных методов, таких как перкутанная биопсия или тонкоигольная аспирационная биопсия под контролем КТ. Несмотря на биопсию, возбудитель может быть идентифицирован только у двух из трех пациентов. Неудачи в идентификации возбудителей в основном связаны с предшествующей системной антибактериальной терапией. Как следствие, диагноз часто основывается на: методах медицинской визуализации (КТ, МРТ, ПЭТ, рентген, сцинтиграфия скелета).Недостатком этих методов является то, что должны быть структурные изменения позвоночника, чтобы он стал видимым. Лечение распространенного спондилодисцита включает удаление некротических тканей, стабилизацию пораженных тел позвонков и одновременную антибактериальную терапию. До настоящего времени не было опубликовано ни одного рандомизированного исследования длительности лечения антибиотиками.Текущие рекомендации составляют от 6 до 12 недель.Для оценки ответа на лечение используются только клиническое улучшение и СРБ. Средняя продолжительность пребывания в больнице составляет примерно 49 дней.Цель состоит в том, чтобы создать неинвазивный метод, который будет различать инфекционные агенты и неинфекционные заболевания, чтобы улучшить диагностику спондилодисцита.С этой целью будут собраны и проанализированы образцы крови и тканей у пациентов со спондилитом и эрозивным остеохондрозом. для их уровней цитокинов и suPAR. Эрозия остеохондроза неинфекционная, дегенеративно-дистрофическое заболевание позвоночника с аналогичным хирургическим лечением является оптимальной референтной группой. Однако эрозивный остеохондроз включает в себя особые виды, называемые модическим типом I-III.Поскольку модальный тип I связан с иммунным ответом, вызванным повторными травмами позвоночника, этот модальный тип будет исключен из исследования. Цитокины являются мессенджерами, присутствующими в крови и во всех тканях, которые регулируют ответ иммунной системы.Это исследование направлено на оценку того, способствуют ли профили цитокинов и suPAR различению инфекционного и неинфекционного спондилита, и можно ли это проверить, охарактеризовав клетки, которые производят цитокины, исследователи хотят проанализировать ответ на терапию, измеряя цитокины и профили suPAR.Рутинный забор крови будет проводиться непосредственно перед процедурой, а также во время стационарного лечения на 4-й и 10-й день. Дополнительный забор крови будет выполнен через 6 недель и 3 месяца в течение периода наблюдения.Все время в тесте будут использоваться сыворотка и плазма для определения концентрации и экспрессии цитокинов и suPAR клеток, продуцирующих цитокины. Некротическая ткань, которая будет удалена во время операции, будет подвергнута как микробиологическому, так и патологическому анализу. Части этой ткани также будут использоваться для определения цитокинов.Дополнительные образцы крови будут взяты при повторном поступлении пациента в отделение ортопедической хирургии и травматологии для лечения и лечения реинфекции. В это исследование будет включено минимум 15 пациентов на группу - контрольную группу (эрозивный модальный остеохондроз II-III типа) и спондилит. Обе группы должны быть однородными по половому и возрастному составу. В этом исследовании у пациентов не будет никаких дополнительных болей или осложнений.Все образцы будут собираться примерно в течение одного года и храниться при температуре -80 ° C.Впоследствии образцы крови и тканей будут проанализированы на наличие потенциального маркера suPAR с помощью ELISA и цитокинов с использованием мультиплексного теста. Кроме того, результаты будут связаны с интервью для выявления потенциальных корреляций. Конкретные корреляции могут указывать на диагноз и, возможно, на прогностическую ценность измеренных цитокинов и suPAR.. |
|---|
Остеохондроз – результат дегенеративных изменений связок сегментов позвоночника. Развитию болезни способствуют:
Люди, которые проводят весь день сидя, например, водители или офисные работники, подвергаются наибольшему риску. Симптомы остеохондроза грудного отдела позвоночника и методы лечения будут рассмотрены ниже.
Симптомы грудного остеохондроза менее выражены, чем при шейном и поясничном остеохондрозе, особенно в дебюте заболевания. Первые заметные симптомы наблюдаются только при 2 стадии остеохондроза грудного отдела позвоночника. Симптомами заболевания могут быть следующие:
Кроме того, заболевание характеризуется общей слабостью и снижением работоспособности.
Для лечения остеохондроза грудного отдела позвоночника применяют следующие препараты:
Эффективное использование таких препаратов, как:
При обострении остеохондроза грудного отдела позвоночника лечение лучше проводить в стационарных условиях. Медицинские работники успешно используют боль для облегчения боли. Новокаиновый замок.
Для усиления регенерации поврежденных хрящевых тканей назначают некоторые препараты Глюкозамин, Хондроитина сульфат и препараты для нормализации обменных процессов в тканях.
Медикаментозная терапия дополняется приемом витаминно-минеральных комплексов, содержащих витамины группы В.
При симптомах остеохондроза в грудном отделе позвоночника, когда нарушается сон, для лечения применяют седативные и успокаивающие средства.
Нетрадиционное лечение остеохондрозаСуществует два способа лечения остеохондроза грудного отдела позвоночника народными средствами.
Первый метод является патогенным. Включает:
Второй метод симптоматический, основанный на использовании природных веществ, преимущественно фитопрепаратов.
Таким образом, настой готовят для внутреннего приема.
Рецепт настоя
Состав:
Кулинария
Листья залить кипятком. После того как настой сусла остынет, в него добавляют водку и выдерживают на медленном огне 15 минут.
Чай из листьев и плодов земляники также поможет уменьшить симптомы болезни. Лечебный напиток рекомендуется пить несколько раз в день по стакану приема.
Подходящие согревающие компрессы из тертого сырого картофеля и меда для наружного применения. Оба ингредиента берутся в одинаковых пропорциях. Готовый компресс накладывают на больное место и фиксируют. Это средство также обладает некоторым противовоспалительным действием.
Информация! Идеально подходит для обезболивания и принятия ванн при растяжении мышц.При этом париться можно до 5 минут. Посещать баню необходимо 10 дней.
.Использование собственных мощностей по регенерации
Терапия санакином включает введение сыворотки, содержащей противовоспалительные белки (ИЛ-1РА), непосредственно в очаг воспаления. Замечательное действие белка IL-1RA основано на блокировании рецепторов провоспалительного цитокина, ответственного за индукцию воспалительного процесса, вызывающую болевую реакцию и деградацию хряща.
Санакин нейтрализует цитокин ИЛ-1, подавляя воспалительный процесс и его симптомы, в том числе боль, предотвращая разрушение суставного хряща. Для полного лечения Санакином требуется от 3 до 5 инъекций, количество которых определяется врачом в зависимости от локализации воспаления и выраженности болевого синдрома.
Схема действия сыворотки, содержащей противовоспалительные белки IL-1RA
Наш организм контролирует воспаление с помощью специальных семиохимических веществ (белков).Эти вещества накапливаются в соответствующих сигнальных точках водоема и передают свое сообщение: >> вызывают воспаление << или. >> остановить воспаление <<. При артрозе в данном суставе нарушается баланс между противовоспалительными и воспалительными семиохимическими веществами.

Артроз всех суставов I - III степени (по Келлгрену)
- Гонартроз
- Коксартроз
- Артроз плечевого сустава
- Артроз голеностопного сустава
- Артроз суставов кистей и спины
Дегенеративные изменения позвоночника
- артроз поясничных суставов
- остеохондроз
- спондилоартроз
Повреждение межпозвонковых дисков
- протрузия межпозвонкового диска
- протрузия межпозвонкового диска с раздражением нервного корешка
Энтезопатия
- Ахиллодиния
- Локоть теннисиста
- Локоть игрока в гольф
Разрыв мышечных волокон или пучков
Морбус Бехтерева
Артрит

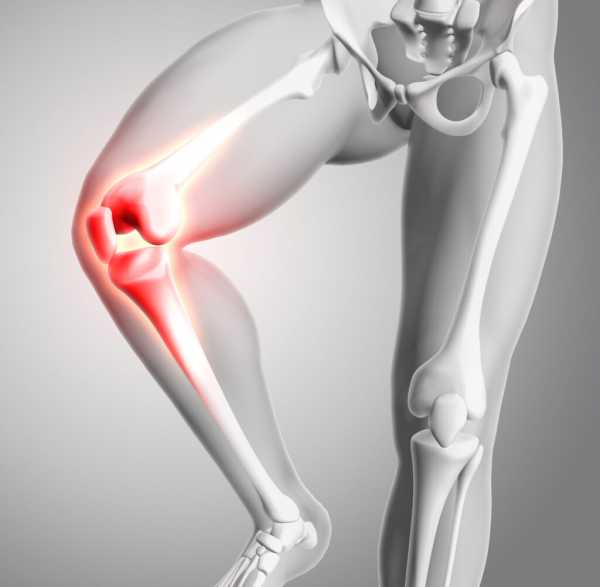
Как самый большой сустав человеческого тела, коленный сустав, наряду со связками, менисками и сухожилиями, обеспечивает широкий диапазон движений. Из-за постоянной нагрузки и прогрессирующего возраста колено изнашивается постепенно. Более 30 процентов людей старше 50 лет регулярно страдают от болей в коленях.
Боль в колене может иметь самую разную природу. Иногда это происходит внезапно и распознается в связи с перенапряжением, падением или несчастным случаем. Другие симптомы, такие как отек и кровоподтеки, также распространены. Наши специалисты во время видеоконсультаций поставят правильный диагноз и предложат эффективные методы терапии.
В зависимости от генеза причины болей в коленях можно разделить на несколько групп:
Гонартроз или остеоартрит коленного сустава вызывается износом и повреждением коленного сустава. С возрастом изнашиваются хрящи суставов и мениски в коленях. Когда кости полностью изнашиваются, они без какой-либо защиты трутся друг о друга и вызывают сильную боль.
Как работа, так и занятия спортом могут привести к перегрузке коленного сустава. Возможные последствия:
Боль при травме возникает внезапно и разной интенсивности. Причинами являются падения, спортивные травмы или удары. К наиболее частым травмам колена относятся:
Воспаление как причина болей в колене – это прежде всего ревматические процессы, подагра или аутоиммунные заболевания, такие как:
Анатомия надколенника часто вызывает тендинит или бурсит. Если слизистая оболочка задней части надколенника скользит по суставному хрящу во время движений слизистой оболочки, это вызывает повреждение хряща и боль. У подрастающих детей может появиться болезненный остеохондроз. Это замедленное формирование кости из хрящевых слоев.
Боль в колене также может быть симптомом других заболеваний, например.например:
В зависимости от причины боль возникает в разных местах в покое или при определенных движениях колена.Кроме того, боль проявляется по-разному, как показано в таблице ниже:
90 123 90 124 90 125 90 126 Причины 90 127 90 126 обстоятельств 90 127 90 126 Местоположение 90 127 90 126 Тип боли 90 127 90 134 90 125 90 136 Повреждение хрящаДругие симптомы заболеваний и травм колена:
Сначала в рамках сбора анамнеза (анамнеза) врач расспрашивает о типе и локализации боли. Им нужна информация о предыдущих травмах или особых нагрузках на колени. Информация о существующих заболеваниях, таких как артрит, ревматизм и нарушение обмена веществ, также полезна для диагностики.
Во время осмотра врач проверяет подвижность коленного сустава, пальпирует связки и определяет чувствительность к боли.
Для исключения воспаления и основных заболеваний в качестве причины используются следующие анализы:
также обычно необходимы.В зависимости от исходного диагноза доступны следующие процедуры:
При подозрении на доброкачественное или злокачественное новообразование достоверность в этих случаях дает только биопсия (забор ткани).
Артроскопия (эндоскопия суставов) используется для точной оценки повреждения коленного сустава. Во время этого минимально инвазивного исследования возможны следующие корректировки:
Иммобилизация и укрепление коленного сустава помогает устранить многие причины болей в коленях. Для этой цели можно использовать следующие виды лечения:
Обезболивающие в виде таблеток, гелей и мазей помогают снять боль непосредственно в коленях. Против воспаления врачи также назначают антибиотики. Прямые инъекции кортизона используются в тяжелых случаях для борьбы с воспалением и болью. Лечение ревматических причин болей в коленях проводится с помощью специальных препаратов.
Если ваше колено серьезно повреждено из-за остеоартрита или травмы, вам может потребоваться операция по имплантации частичного или полного протеза колена.
Если боль в колене возникает сразу после аварии или в связи со спортивной травмой, необходимо немедленно обратиться к врачу. Если симптомы развиваются медленно, своевременная диагностика может предотвратить возможное ухудшение симптомов. Визит к врачу целесообразен, если боль сохраняется в течение нескольких недель.
Необходимость оформления больничного листа зависит от характера выполняемой работы и диагноза.Больничный лист обычно назначают после травмы и в случае сильных болей.
Если боль не вызвана острой травмой или воспалением, физические упражнения — полезный способ улучшить состояние. Согревание суставов полезно при остеоартрите и ревматических заболеваниях. При наличии воспаления полезно охлаждение суставов.
Мы используем файлы cookie на этом веб-сайте, чтобы предоставить вам возможности, наиболее соответствующие вашим потребностям.Нажимая «Я принимаю», вы соглашаетесь со всеми файлами cookie.
Согласие на управление
.