2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Легкая лихорадка после вакцинации — нормальное явление. А вот температура выше 40 градусов, сохраняющаяся больше двух дней, редко является побочным эффектом от прививки — чаще всего она сигнализирует о том, что пациент подхватил коронавирус за некоторое время до или вскоре после вакцинации, рассказали «Газете.Ru» врачи. В таком случае они советуют обратиться к врачу и сделать ПЦР-тест.
Сохраняющаяся больше двух дней высокая температура после прививки может сигнализировать о том, что человек заразился коронавирусом до или во время вакцинации. Об этом «Газете.Ru» сообщила главный гериатр Минздрава России Ольга Ткачева.
«Нужно помнить, что, когда мы вводим вакцину, длительная температурная реакция может быть как на прививку, но это встречается редко, так и быть совпадением — то есть температура может быть вызвана другой инфекцией, в том числе и коронавирусной.
В момент введения вакцины нет еще антител, а через несколько дней после укола может быть проявление COVID-19, когда инкубационный период закончится. Но отмечу, что сама прививка не может стать причиной коронавирусной инфекции», — сказала Ткачева.
Заслуженный врач России, ведущий научный редактор сервиса Vrachu.ru Михаил Каган советует пройти ПЦР-тестирование в случае длительной температурной реакции. «Вы и члены вашей семьи должны оставаться дома до получения результатов», — призвал он.
Вместе с тем медики отмечают: высокая температура, сохраняющаяся не дольше одного-двух дней, является нормой. «Также может быть слабость, неприятные ощущения в месте инъекции — это свидетельствует о воспалительной реакции организма в ответ на введение вакцины», — пояснила Ткачева.
«Легкая лихорадка в ответ на вакцину — это нормально. Это означает, что вакцина действует, и ваш организм вырабатывает антитела для борьбы с инфекцией. Легкая лихорадка обычно развивается в течение 24 часов после введения вакцины и может длиться от двух до трех дней. Медицинская помощь не требуется при незначительных температурных реакциях, возникающих после вакцинации», — отметил Каган.
При небольшой температуре он советует не укрываться теплым одеялом и пить много воды.
Если же после вакцинации температура тела поднялась выше 38,5 градусов, необходимо выпить парацетамол или ибупрофен. «Эти лекарства могут помочь уменьшить жар и улучшить самочувствие. Никогда не занимайтесь самолечением, а принимайте только дозировку, рекомендованную врачом», — подчеркнул Каган.
К врачу следует обратиться, только если температура выше 40 градусов и лихорадка сохраняются более двух дней, а также при заметной аллергической реакции. «Также если наряду с лихорадкой появились следующие симптомы: затрудненное дыхание, крапивница, быстрое сердцебиение и судороги», — добавил медик.
Ранее Министр здравоохранения России Михаил Мурашко заявил, что если после вакцинации температура держится более 24-36 часов, то необходимо обратиться к врачу. «В целом переносимость хорошая у всех вакцин. Но каждый человек индивидуален», — сказал глава ведомства в эфире телеканала «Россия 1».
Нередко после процедуры вакцинации от коронавируса пациенты жалуются на повышение температуры тела. Но повода для паники нет. Это нормальное явление, которое может имееть место в организме после введения любой вакцины.
Высокая температура тела после прививки, содержащей небольшое содержание биоматериала шипа вируса SARS-CoV-2 – это иммунный ответ организма.
Повышение температуры после введения вакцины – это один из механизмов борьбы с инфекцией, так организм реагирует на биоматериал вируса. Получив информацию об инородном веществе, которым является антиген, организм начинает активную борьбу с ним, в ходе которой и укрепляется иммунитет. Вероятность повышения температуры после вакцинации и количество часов или дней, на которые она изменится, зависит от индивидуальных особенностей организма.
Как правило, повышенная температура после введения вакцины появляется через 5-8 часов после прививки и проходит в течение суток. Случаи, когда температура после прививки никак не меняется, тоже довольно часты.
Температуру после прививки ждать не обязательно – она может не подняться, вместо этого нужно просто быть готовыми, что она может измениться. Такой «побочный» эффект вакцинации не опасен, он отмечен в инструкциях всех российских вакцин:
Реакция на прививку в виде увеличения температуры тела может возникнуть как после первого компонента, так и после второго, если вакцина двухкомпонентная.
Если у вас повысилась температура не выше 38°С градусов, не спешите принимать жаропонижающие средства. Некоторые специалисты считают, что таким образом удастся сформировать более сильный иммунитет к новой коронавирусной инфекции.
Когда цифры на градуснике превышают отметку в 38°С, увеличивается нагрузка на организм. Особенно опасно такое состояние для лиц, страдающих сердечно-сосудистыми заболеваниями. Поэтому, при возникновении такой ситуации у пациента с указанной проблемой, по возможности, воспользуйтесь консультацией врача.
Пациенты, которых тревожила температура продолжительное время после прививки от коронавируса, делятся в соцсетях предпочтениями по приёму лекарств, как правило, в пользу ибупрофена или парацетамола – нестероидные жаропонижающие безрецептурные средства. Но на подобные советы ориентироваться не рекомендуется, индивидуально в ситуации может разобраться только специалист, наблюдающий вас.
Обратиться в «скорую» можно на любом этапе осложнения, связанного с повышением температуры. Но медики из-за высокой нагрузки рекомендовали делать это, когда есть медицинские показания или стремительное ухудшение: как правило, это температура тела выше 38,5°С в сочетании с затруднением дыхания и болями в груди.
Высокая температура после прививки более двух дней – это отклонение от нормы. Если она превышает 38,5°С, как говорилось выше, требуется консультация врача.
Повышение температуры может сопровождаться рядом симптомов:
общим недомоганием,
ознобом,
плохим аппетитом.
При повышении температуры после прививки нужно, по возможности:
Больше отдыхать,
Отказаться от физической активности,
Пить не менее 30мл воды на 1кг веса в сутки.
Соблюдение питьевого режима позволяет быстрее выводить токсины из организма, поддерживать важные обменные и химические процессы. Облегчить состояние без лекарств помогут ежедневные растирания.
Существуют безопасные эффективные вакцины, которые обеспечивают сильную защиту от тяжелого течения заболевания, госпитализации и смерти в случае заражения COVID-19. От COVID-19 вакцинированы миллиарды людей. Вакцинация — один из самых важных способов защитить себя от COVID-19, помочь положить конец пандемии и остановить появление новых штаммов.
Вакцинируйтесь всеми рекомендованными вашим органом здравоохранения дозами вакцины от COVID-19, как только подойдет ваша очередь, в том числе бустерной дозой, если это рекомендовано.
Даже после вакцинации можно заразиться COVID-19 и передать инфекцию другим, поэтому продолжайте делать все возможное, чтобы защитить свое здоровье и здоровье других. Продолжайте соблюдать безопасную дистанцию от других людей, избегать больших скоплений людей, носить плотно прилегающую к лицу маску, закрывающую рот и нос, тщательно проветривать помещения, регулярно мыть руки и прикрывать рот и нос при кашле и чихании. Если вы заболеете COVID-19 после вакцинации, у вас скорее всего будут легкие симптомы или вообще не будет симптомов, чем если бы вы не были вакцинировались.
По оценке ВОЗ, на 8 апреля 2022 г. обязательным критериям безопасности и эффективности отвечали следующие вакцины против COVID-19:
Чтобы подробнее узнать о том, как ВОЗ оценивает качество, безопасность и эффективность вакцин против COVID-19, ознакомьтесь с информацией о порядке внесения в Реестр средств для использования в чрезвычайных ситуациях в разделе «Вопросы и ответы». Регулирующие органы ряда стран также провели оценку других вакцин против COVID-19 для внутреннего использования.
Вакцинируйтесь любой доступной вам вакциной, даже если вы уже переболели COVID-19. Важно пройти вакцинацию без промедления, как только подойдет ваша очередь. Признано безопасным и эффективным комбинировать различные вакцины против COVID-19.
Применяемые в настоящее время вакцины против COVID-19 обеспечивают сильную защиту от развития тяжелого течения заболевания и смерти при заражении штаммами COVID-19 омикрон и дельта. Полная вакцинация также поможет снизить вероятность появления новых штаммов.
Для получения дополнительной информации о бустерных дозах и комбинировании различных вакцин предлагаем ознакомиться с вопросами и ответами по вакцинам против COVID-19 и по безопасности вакцин против COVID-19.
КОМУ СЛЕДУЕТ ВАКЦИНИРОВАТЬСЯ
Вакцины против COVID-19, внесенные в Реестр средств для использования в чрезвычайных ситуациях ВОЗ, безопасны для большинства лиц в возрасте 18 лет и старше, в том числе уже страдающих различными заболеваниями, включая аутоиммунные расстройства. К таким заболеваниям также относятся: гипертония, диабет, астма, заболевания органов дыхания, печени и почек, а также хронические инфекции на этапе стабильного и контролируемого течения.
Если вы беременны, хотите забеременеть в будущем или в настоящее время кормите грудью, вакцинация важна для защиты вас и вашей нынешней или будущей семьи. На сегодняшний день многие женщины во всем мире прошли вакцинацию против COVID-19 во время беременности или грудного вскармливания, и никаких проблем, связанных с безопасностью вакцинации для беременных и их детей, выявлено не было. В действительности вакцинация во время беременности помогает защитить вашего ребенка; это также касается вакцинации во время грудного вскармливания. Менструация в день вакцинации не является препятствием для введения вакцины.
Лица с ослабленным иммунитетом должны в приоритетном порядке получить бустерную дозу через 1-3 месяца после вакцинации против COVID-19. У людей с ослабленной иммунной системой после введения одной или двух доз вакцины не всегда вырабатывается достаточный иммунитет против COVID-19, поэтому им может требоваться еще одна доза вакцины. Бустерную дозу должны также получить все, кому она рекомендована.
Поступает все больше данных о том, что вакцинация против COVID-19 безопасна для детей. Для получения информации о том, какие рекомендации приняты по каждой вакцине для различных возрастных групп, предлагаем ознакомиться с вопросами и ответами по вакцинам против COVID-19 или посетить информационные страницы по соответствующим вакцинам.
Лицам в возрасте 60 лет и более, привитым вакцинами Sinovac и Sinopharm, по прошествии 3 - 6 месяцев должна быть предложена третья доза вакцины. Было установлено, что у людей старше 60 лет после двух доз вакцины иммунитет формируется слабее, чем у более молодых людей. Получение третьей дозы может помочь обеспечить более высокий иммунитет. Рекомендуется также получить бустерную дозу, когда подойдет ваша очередь.
КОМУ НЕ СЛЕДУЕТ ВАКЦИНИРОВАТЬСЯ
Для большинства людей вакцины против COVID-19 безопасны.
Однако в следующих случаях вакцинироваться не следует:
Вакцинация безопасна для лиц, которые принимают препараты для разжижения крови, но об этом следует сообщить работнику, который будет ставить прививку.
ЧЕГО СЛЕДУЕТ ОЖИДАТЬ ПОСЛЕ ВАКЦИНАЦИИ
После вакцинации против COVID-19 некоторые люди испытают легкие побочные эффекты. Обычные побочные эффекты вакцинации против COVID-19 включают повышение температуры тела, боли в голове или теле, боль в руке. Эти симптомы обычно проходят в течение одного-двух дней. Справиться с побочными эффектами помогают отдых, обильное питье (безалкогольные напитки) и при необходимости прием лекарств для снятия боли и снижения температуры. Мы не рекомендуем принимать обезболивающие препараты перед вакцинацией, так как неизвестно, как они могут повлиять на эффективность вакцины.
Если вы обеспокоены какими-либо побочными эффектами, которые вы испытываете, обратитесь к лечащему врачу. Более серьезные или длительные побочные эффекты вакцин против COVID-19 встречаются крайне редко. Если после вакцинации у вас возникли затрудненное дыхание, боль в груди, спутанность сознания, потеря речи или способности двигаться, немедленно обратитесь в свое медицинское учреждение. Для выявления редких неблагоприятных явлений и принятия надлежащих мер ведется непрерывный мониторинг использования вакцин.
Организму требуется несколько недель для выработки максимального иммунитета после введения дозы вакцины против COVID‑19 — вы не будете защищены немедленно. Точных данных о продолжительности иммунитета, приобретенного после вакцинации против COVID-19, пока нет, но у большинства привитых защита от серьезных форм заболевания или смерти в результате инфекции остается на высоком уровне по меньшей мере в течение 6 месяцев.
По мере того как ВОЗ получает все больше информации о вакцинах против COVID-19, мы будем соответствующим образом обновлять наши рекомендации и информацию на этой странице.
Вы хотите задать другие вопросы по поводу вакцинации против COVID-19? Ознакомьтесь с ответами на наиболее часто задаваемые вопросы в разделе «Вопросы и ответы» ниже.
Меню раздела
Акции
Контакты
Записаться на прием
Оставьте свои контактные данные чтобы записаться на прием
Заявка отправлена
Наши специалисты свяжутся с вами в ближайшее время
Последние новости
Запись на прием
Заявка отправлена
Наши специалисты свяжутся с вами, в ближайшее время
Запись на прием по телефону
Многоканальный
Online
Заявка отправлена
Заявка отправлена. Наш специалист свяжется с вами в ближайшее время.
Центральная клиническая больница Российской академии наук Контакты:Адрес: Литовский бульвар, дом 1а Москва,
Адрес: ул. Фотиевой, д. 10 Москва,
Телефон:+7 (495) 400-47-33, Электронная почта: [email protected]Спасибо за обращение
Заявка отправлена. Наш специалист свяжется с вами в ближайшее время
Скорая помощь для детей: 8 (812) 327-13-13 Подробнее
Высокая температура – это самая частая причина родительского беспокойства по поводу здоровья детей. Нередко именно измерение температуры тела помогает определить, что происходит с ребенком – у него просто плохое настроение или малыш все-таки заболел.
Где, чем и как следует измерять температуру?
Температура тела может измеряться в самых разных местах – в подмышечной впадине, в прямой кишке, во рту, в наружном слуховом проходе (кстати, это не теоретические рассуждения – в разных странах температура измеряется по разному). В России принято измерять температуру под мышкой – именно так и следует делать, поскольку для каждого варианта измерения температуры есть свои нормальные цифры, а ваш российский врач привык ориентироваться на подмышечную температуру. В свою очередь, находясь в другой стране, есть смысл сообщить доктору, что температура измерялась именно под мышкой.
Сегодня наряду с привычными ртутными термометрами широкое распространение получили термометры электронные. Если Вы человек не очень аккуратный, лучше пользоваться именно таким термометром – один разбитый ртутный термометр проблем не создаст, но если Вы привыкли бить их регулярно, уровень паров ртути в Вашей квартире может достигнуть цифр, опасных для здоровья. Многие жалуются на некорректную работу электронного термометра – есть несколько хитростей, которые помогут справиться с этой проблемой. Во первых, купив электронный термометр, следует его проверить, измерив свою температуру одновременно электронным и ртутным термометром – допустимая разница не должна превышать 0,2 º. Во вторых, особенно при измерении температуры у детей, звук зуммера следует проигнорировать и подержать термометр еще минуту – результат будет надежней.
Несколько слов о так называемых ушных инфракрасных термометрах: к их несомненным достоинствам следует отнести быстроту измерения – всего две секунды. Однако при этом Вы в лучшем случае получаете температуру барабанной перепонки – достаточно для отслеживания динамики температуры, но может не удовлетворить Вашего врача, т.к. разница между ушной и подмышечной температурой не является постоянной величиной и точный пересчет невозможен. В худшем (и весьма частом) случае слуховой проход бывает заполнен серой – при этом цифры на дисплее Вашего термометра будут иметь весьма отдаленное отношение к температуре тела ребенка. То же самое можно сказать и о дистанционных инфракрасных термометрах для измерения температуры лба – их точность также далека от идеала.
Из «продвинутых» новинок можно обратить внимание на т.н. «умный детский термометр Xiaomi – c обзором этого модного устройства можно ознакомиться здесь https://news.rambler.ru/other/38877929-obzor-detskogo-termometra-xiaomi-vse-zhivy/
отзывы реальных пользователей об удобстве и точности – неплохие. Купить этот девайс сегодня нетрудно, но все продаваемое – «серые» поставки, поскольку обязательной сертификации в соответствии с российскими требованиями этот прибор сегодня не имеет.
Таким образом, наиболее точным все-таки является старый добрый ртутный термометр. Пользоваться им умеют все, однако, хотелось бы остановиться на нескольких моментах. Во-первых, если ребенок вспотел, следует сначала просушить подмышку. Во-вторых, поставив термометр, следует убедиться, что его кончик находится именно под мышкой, а не торчит снаружи. В третьих, держать термометр под мышкой следует не менее пяти минут. Иногда эти пять минут могут стать тяжелым испытанием для родительской психики – некоторым детям процедура термометрии категорически не нравится. В этом случае можно воспользоваться старым бабушкиным способом – поставить термометр не спереди назад, а сзади наперед. При этом ребенок не видит торчащего градусника и нередко ведет себя спокойнее.
Известен способ измерения температуры, не требующий термометра вообще – многие родители (и, особенно, бабушки) нередко утверждают, что способны определить температуру ребенка с точностью до десятых, прикоснувшись к нему рукой или губами. Пользоваться этим способом категорически не советую – дело не только в том, что такие утверждения, мягко говоря, несколько преувеличены. К сожалению, этот способ дает максимальные ошибки именно тогда, когда знание точной температуры тела особенно необходимо — при так называемой «бледной» лихорадке (подробнее об этом неприятном состоянии мы поговорим позже).
Формально таковой считается температура выше 37º. Однако, у здоровых детей любого возраста после беспокойства, физической нагрузки или просто после еды температура может повышаться до 37,5 и даже до 38º. Здоровые дети первого месяца жизни также не отличаются точностью в регуляции собственной температуры, а у недоношенных детей и детей с неврологическими проблемами нестабильность температуры может наблюдаться и в более старшем возрасте. В перечисленных случаях температура, измеренная через час, обычно оказывается нормальной.
Еще одно состояние, способное приводить к повышению температуры у здорового ребенка – это прорезывание зубов (или, иначе, дентация). При этом состоянии температура может повышаться до 38 и более градусов и держаться более суток. Однако, родителям не следует самостоятельно решать вопрос, связано ли длительное повышение температуры именно с прорезыванием зубов. В этом случае ребенка следует показать врачу – ведь зубы у ребенка режутся практически непрерывно с 4х месяцев до 2х лет, и, расценивая любое повышение температуры как дентацию, вы можете пропустить начало серьезного заболевания, единственным видимым для Вас (но не для врача) симптомом которого была повышенная температура.
Общее перегревание организма также может приводить к повышению температуры, при этом через несколько часов пребывания в комфортных условиях температура становится нормальной и более не повышается.
Нередко температура повышается после профилактических прививок. Несмотря на то, что умеренное повышение температуры после некоторых прививок считается нормальной вакцинальной реакцией, в этом случае лучше показать ребенка врачу.
Температура тела у больного ребенка обычно бывает повышенной.Обращая Ваше внимание на эту общеизвестную истину, я просто хочу подчеркнуть, что если повышенная температура у «здорового» ребенка – повод для серьезного беспокойства и обращения к врачу, то повышенная температура (или, иначе, лихорадка) у ребенка больного, осмотренного врачом и получающего лечение – это вполне нормальная ситуация, с которой родители обычно способны справиться сами (естественно, используя врачебные назначения). Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Однако, с высокой температурой действительно могут быть связаны определенные медицинские проблемы. Первая (и самая частая) из них – плохое самочувствие температурящего ребенка. Действительно, хотя дети обычно переносят повышенную температуру легче, чем взрослые, длительная лихорадка способна ухудшить настроение, сон и аппетит малыша. Другая проблема — это высокая температура у детей с рвотой или поносом: у таких детей главной опасностью является риск обезвоживания, а на фоне высокой температуры значительно возрастают потери жидкости, связанные с дыханием (жидкость тратится на увлажнение выдыхаемого воздуха). Третья проблема (относительно редкая) — это проблема фебрильных судорог (т.е. судорог связанных с высокой температурой).
Действительно, у некоторых детей на фоне высокой температуры может развиться судорожный приступ. Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Является ли степень повышения температуры абсолютным критерием тяжести состояния ребенка?
Безусловно, нет – обычное неосложненное ОРВИ может сопровождаться температурой выше 39º, в то же время многие тяжелые и опасные заболевания могут протекать с умеренно повышенной или даже нормальной температурой.
Нужно ли бороться с высокой температурой? Если да, как это следует делать?
Ответ на эти вопросы зависит не только от конкретных цифр температуры, но и от особенностей Вашего ребенка, от характера заболевания, вызвавшего повышение температуры и многих других факторов, известных только вам и вашему педиатру
(автор данной статьи с вашим ребенком незнаком). В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
Однако, вы можете оказаться в ситуации, когда экстренная консультация врача невозможна. Для этого не обязательно отправляться на необитаемый остров – достаточно оказаться в купе поезда дальнего следования или на садовом участке с отключенным мобильником. Кроме того, знание рациональных принципов снижения температуры поможет Вам правильно скомплектовать домашнюю аптечку: врачебные рекомендации, высказанные устно или записанные на бумаге, самостоятельным жаропонижающим эффектом не обладают, а до ближайшей дежурной аптеки еще нужно добраться.
В большинстве случаев температура менее 38º не представляет опасности, не отражается на самочувствии ребенка и в снижении не нуждается. Желание родителей добиться нормальной температуры у больного ребенка совершенно неоправданно – дело даже не в том, что при этом отключается один из естественных факторов сопротивляемости организма, просто ненужное применение жаропонижающих препаратов нежелательно, т.к. абсолютно безопасных и безвредных лекарств не существует.
Температуру выше 38º следует снижать, если ребенок ее плохо переносит (нередко он так и делает). Температура выше 39º безусловно нуждается в снижении, при этом жаропонижающие препараты Вам все таки применять придется, соответственно, мне придется рассказать о них подробнее.
При взгляде на аптечную полку с надписью «жаропонижающие» Вы будете удивлены количеством флаконов и коробочек с разными названиями. На самом деле это разнообразие кажущееся – дело в том, что имя на упаковке является торговым названием и не отражает состав препарата. Так, например, ПАНАДОЛ, ЭФФЕРАЛГАН, ТАЙЛЕНОЛ, КАЛПОЛ, ДАЛЕРОН, ПАРАМОША, ЦЕФЕКОН Д (все эти препараты встречаются в наших аптеках) – это обычный парацетамол. Находясь за границей, вы можете встретить тот же парацетамол под названиями ДОЛИПРАН, АЛВЕДОН, ПАРАМОЛ и другими (кстати, не стоит рассчитывать, что тамошний врач все подробно объяснит — во многих странах это просто не принято). Разобраться в этой путанице Вам поможет только хорошее зрение – дело в том, что на каждой упаковке обязательно есть написанное мелкими буковками международное название препарата: для парацетамола это и будет «paracetamol», «acetomiphen» или «acetominophen». На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
Применение парацетамола в обычных дозах безвредно для большинства детей, однако, если Ваш ребенок страдает хроническим заболеванием печени, перенес гепатит или затяжную желтуху новорожденных, без консультации с врачом этот препарат применять не стоит. Аллергические реакции на парацетамол встречаются редко, значительно чаще ребенок реагирует на красители и улучшающие вкус вещества, входящие в состав препаратов парацетамола для детей. Поэтому, если у ребенка появилась сыпь после приема Панадола, есть смысл попробовать Эффералган или Тайленол – возможно, все будет в порядке.
НУРОФЕН ДЛЯ ДЕТЕЙ – жаропонижающий препарат на основе ибупрофена (за границей ищите на упаковке слово «ibuprofen»). По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся. Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
Ацетилсалициловая кислота (АСПИРИН) – одно из самых старых жаропонижающих средств. Однако, сегодня этот препарат запрещен к применению до 15 лет – возрастные особенности обмена веществ обуславливают более высокую токсичность этого препарата именно для детей. Особенно опасно применение аспирина у детей первых двух лет жизни, а также страдающих бронхиальной астмой или склонных к носовым кровотечениям.
АНАЛЬГИН (международное название — метамизол) – весьма эффективный жаропонижающий препарат. Особенностью этого препарата является быстрое наступление жаропонижающего эффекта (особенно – при внутримышечном применении), однако длительность этого эффекта невысока. Во многих странах этот препарат не разрешен к применению — при длительном и частом приеме анальгин способен нарушать кроветворение, приводя к снижению числа лейкоцитов. В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин. Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Большинство из них выпускаются в удобных для ребенка формах – сиропах с фруктовым вкусом. Однако, если Ваш ребенок страдает пищевой аллергией, возможно, лучше отделить, растолочь в порошок и с небольшим количеством воды дать ребенку часть таблетки – таким образом Вы избежите риска аллергических реакций на красители и вкусовые добавки. Не следует забывать, что у ребенка кроме рта есть еще и другие физиологические отверстия, пригодные для введения лекарств – имеется в виду применение ректальных свечей. Большинство жаропонижающих препаратов выпускаются в свечах различной дозировки. Если же в наличии имеются только свечи со слишком большой дозой препарата, с ними поступают так же, как с таблетками — нужную часть свечи (естественно, переднюю, заостренную) отделяют ножом и вводят в задний проход, не забыв предварительно смазать детским кремом или задний проход, или саму свечу. Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Парацетамол рекомендуется принимать не более четырех раз в день, однако, при необходимости, интервал между приемами можно сокращать до четырех часов. Анальгин и ибупрофен (нурофен) чаще трех раз в день принимать не следует.
Как рассчитать дозу жаропонижающего препарата? Вот этого самим делать не стоит, болезнь ребенка – не лучшее время для математических упражнений, следует заранее посоветоваться с лечащим врачом. Разумеется, в каждой упаковке жаропонижающего препарата есть вкладыш-листовка с указаниями по его дозированию, но эти указания не учитывают особенности Вашего ребенка. Кстати, в этих листовках нередко встречается указание, окончательно дезориентирующее родителей: «не рекомендован прием препарата свыше трех дней» — можете это указание смело игнорировать. Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
В этом случае Вашему ребенку помогут обтирания водой комнатной температуры. Большим куском ваты, смоченным в смеси, следует (как кистью) смочить всю кожу ребенка от шеи до пяток, при этом промежность желательно прикрыть, а подмышечные и паховые области (места расположения крупных сосудов) следует обработать несколько раз. После обтирания ребенка необходимо оставить открытым на 1-2 минуты, после чего можно аккуратно промокнуть. Правильно проведенное обтирание действует быстро и эффективно, однако этот эффект довольно кратковременен. Это не страшно, т.к. обтирания можно проводить как угодно часто. А вот на фоне сильного озноба, бледности, холодных стоп (признаков бледной лихорадки) обтираться не стоит, сначала нужно перевести бледную лихорадку в розовую, о чем несколько позже.
Дело в том, что повышенная температура (лихорадка) у детей может протекать в двух вариантах: лихорадка розовая и лихорадка бледная. При розовой лихорадке у ребенка кожные покровы выглядят ярче, чем у здорового, на ощупь они горячие, в том числе на кистях и стопах, у детей старше года розовая лихорадка обычно сопровождается усилением потоотделения. При розовой лихорадке нет нарушений теплоотдачи, поэтому прием жаропонижающих обычно бывает эффективным.
При бледной лихорадке горячими обычно остаются только голова и естественные складки, особенно холодными могут быть стопы или кисти. Кожные покровы бледные или мраморные (т.е. с неравномерной окраской). Озноб, «гусиная кожа» также являются признаками бледной лихорадки. Причины этого состояния – спазм кожных сосудов, следствия – нарушение теплоотдачи, невозможность определить температуру «на ощупь», отсутствие ответа на обычные жаропонижающие препараты и обтирания.
Бледная лихорадка – состояние весьма неприятное: спазм сосудов не ограничивается кожей, при этом нарушается кровообращение в тканях, нарастают патологические изменения обмена веществ, нарушается кислотно-щелочное равновесие. Поэтому первоочередной задачей при бледной лихорадке является ликвидация сосудистого спазма, т.е. перевод бледной лихорадки в розовую. Этого можно добиться применением сосудорасширяющих препаратов – таблеток НО-ШПЫ или свечей ПАПАВЕРИНА (кстати, НО-ШПУ Вы за границей тоже не найдете, берите с собой). Отвратительно горький вкус НО-ШПЫ Вы можете замаскировать, давая ее в одной ложке с жаропонижающим сиропом. Дополнительным мероприятием по ликвидации сосудистого спазма является согревание стоп. Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
В этом случае следуйте очень простому правилу – лучше дать сосудорасширяющие препараты, когда в них нет необходимости (эти препараты в возрастных дозах практически безвредны), чем пропустить их прием, когда они нужны. Кстати, лихорадку выше 39º всегда следует считать бледной (без нарушений теплоотдачи температура до таких цифр просто не поднимется).
Все перечисленные рекомендации можно представить в виде краткой схемы, которую удобно переписать и положить в детскую аптечку.
1. Температура ниже 38º — в снижении не нуждается.
2. Температура 38 — 39º
2.1 РОЗОВАЯ ЛИХОРАДКА
Признаки: розовая кожа, теплые стопы, озноба нет.
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН
2.2 БЛЕДНАЯ ЛИХОРАДКА
Признаки: бледная или мраморная кожа, холодные стопы, озноб или «гусиная кожа».
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН+ НО-ШПА или ПАПАВЕРИН
3. Температура выше 39º
Препараты:
ПАРАЦЕТАМОЛ или НУРОФЕН + НО-ШПА или ПАПАВЕРИН + АНАЛЬГИН
Примечание: данная схема не может применяться, если:
1. Ребенок младше трех месяцев.
2. Ребенок страдает тяжелым хроническим заболеванием.
3. У ребенка в прошлом отмечены необычные реакции на один из рекомендованных препаратов.
4. Имеются противопоказания к применению одного из рекомендованных препаратов.
5. Лечащим врачом предписан другой порядок применения лекарств.
В этом случае Вам все-таки придется вызвать неотложную помощь. Экстренный осмотр врача в этой ситуации является абсолютно необходимым – возможно, пора что-то изменить в схеме лечения.
В заключение хотелось бы привести примерный список жаропонижающих препаратов для Вашей домашней аптечки. Комплектовать аптечку следует заранее – дети нередко заболевают в самый неподходящий момент, когда бежать в аптеку некогда и некому.
1. Любой сироп с ПАРАЦЕТАМОЛОМ или НУРОФЕН ДЛЯ ДЕТЕЙ.
2. Свечи с ПАРАЦЕТАМОЛОМ или ИБУПРОФЕНОМ в рекомендованной лечащим врачом дозе.
3. Таблетки НО-ШПА 40мг.
4. Свечи ПАПАВЕРИН 20мг.
5. Таблетки АНАЛЬГИН 500мг.
6. Телефон неотложной помощи.
Кантер М.И.
Врач педиатр высшей категории
Рекомендации для родителей по вакцинации детей (что делать до, в момент и после прививки) | Лужская межрайонная больница
Инструкция по вакцине от COVID-19
Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой вирусом SARS-CoV-2 – «Гам-КОВИД-Вак»
Показания к вакцинации
Профилактика новой коронавирусной инфекции (COVID-19) у взрослых старше 18 лет
Временные противопоказания к вакцинации
- острые инфекционные и неинфекционные заболевания,
- обострение хронических заболеваний
Вакцинацию проводят через 2-4 недели после выздоровления от острой инфекции или начала ремиссии. При нетяжелых ОРВИ, острых инфекционных заболеваниях ЖКТ- вакцинацию допускается проведение вакцинации после нормализации температуры
Ситуации, не включенные в инструкцию к вакцине, которые необходимо учитывать, как временные противопоказания:
- контакт с больным Covid-19 или с подозрением на это заболевание менее, чем за 14 дней до прививки (вакцинацию проводят после 14 дней от момента контакта)
- предшествующая плановая вакцинация (против гриппа, пневмококковой инфекции и т.д), прививка от коронавирусной инфекции проводится через 1 мес. .
- при перенесении острой инфекции между 1 и 2 введением вакцины, второй компонент следует ввести с соблюдением интервала 21 день или, как можно быстрее, после выздоровления от острой инфекции
Постоянные противопоказания к вакцинации
Противопоказания на настоящий момент (в связи с отсутствием данных об эффективности и безопасности)
- беременность и период грудного вскармливания;
- возраст до 18 лет
Вакцинация людей с иммунодефицитными заболеваниями, и заболеваниями при которых проводится иммуносупрессивная терапия (онкологические, аутоиммунные)
Безопасность и эффективность вакцины у этих групп людей не изучалась, в связи с чем, вопрос о вакцинации (польза/риск) должен решаться комиссионно.
Общие сведения о вакцинации для привитых.
Вакцина на основе не размножающегося вектора аденовируса, при введении в организм привитого у 7-10% привитых возможно развитие общих и местных реакций в 1-2 дни после прививки полностью проходящих к 3 дню.
Общие реакции: гриппоподобный синдром (повышение температуры, головная боль, миалгии, сонливость), в единичных случаях отмечались тошнота, нарушение стула, снижение остроты зрения, ощущения запахов. Появляющиеся симптомы не требуют терапии, при температуре выше 38,0оС – назначение НПВС
Местные реакции: боль в месте введения вакцины, гиперемия, отек, уплотнение. При выраженном болевом синдроме можно принять НПВС (парацетамол), местно мази (троксевазин, фенистил-гель).
Перед прививкой проводится осмотр, термометрия, уточнение анамнеза, в том числе, эпид.анамнеза (наличие острых больных в окружении). При вакцинации пациентов с хроническими заболеваниями оценить состояние ремиссии. После вакцинации привитой должен находится под наблюдением медиков не менее 20-30 минут. При вакцинации людей с хронической патологией проведение патронажа по телефону на 1 и 3 дни после прививки.
% PDF-1.6 % 1 0 том > / ОПГ [5 0 R 6 0 R 338 0 R 339 0 R] >> / Страниц 3 0 R / Тип / Каталог >> эндообъект 2 0 том > поток приложение / pdf
После вакцинации довольно часто возникает лихорадка. Обычно он не представляет для нас угрозы, однако стоит знать правила поведения при его возникновении. Когда стоит обратиться к жаропонижающему препарату и подойдет ли нам каждый из них?
Вакцинная лихорадка очень распространенный симптом , но не всегда встречается у всех.На это явление в значительной степени влияет полученная вакцина типа и типа . Возникновение лихорадки является индивидуальным делом, и нет фиксированного правила, по которому появляется вакцина. Поэтому стоит знать, как вести себя в случае лихорадки.
Поствакцинальная лихорадка является результатом ответов иммунной системы человека на антиген, введенный во время вакцинации.Антигены нацелены на иммунный ответ , который приводит к продукции антител, а также к клеткам памяти . Благодаря этому наш организм после повторного контакта с антигеном быстро распознает его и запускает процесс нейтрализации . Повышенная температура тела обычно возникает в течение первых 24 часов после вакцинации и может держаться до 2-3 дней . В живых вакцинах, таких как вакцины против кори, эпидемического паротита и краснухи, вакцинная лихорадка может развиться до на срок до 2 недель после вакцинации .
Если прививочная лихорадка длится до 3 дней и также не очень высока, нам не нужно слишком беспокоиться о своем здоровье . Такая лихорадка не представляет опасности для здоровья и считается естественной реакцией организма на введенный антиген. Если лихорадка держится более 3 дней и является высокой, обратитесь к врачу . Чаще всего мы имеем дело с легкой формой лихорадки, которая проходит сама по себе, без необходимости врачебной консультации.Однако следует учитывать продолжительность симптома, потому что лихорадка, которая длится слишком долго, оказывает негативное влияние на наше здоровье . Встречаются случаи аллергических реакций или одновременного заражения другим возбудителем, что может вызвать длительную, высокую и опасную лихорадку. Поэтому в основу положено наблюдение за температурой и длительностью вакцинной лихорадки .
Хотя умеренная лихорадка, которая не длится слишком долго, не представляет опасности для здоровья, мы должны заботиться о своем теле в период лихорадки. следует давать больше жидкости для предотвращения обезвоживания. Простые домашние средства, такие как прохладные компрессы (влажная марля или полотенце) , также полезны.
Мы должны лечить лихорадку, когда температура тела превышает 38,5°C . Самый безопасный выбор – парацетамол . Этот препарат снижает лихорадку, но не оказывает противовоспалительного действия, что является существенным фактором - противовоспалительное действие препарата после вакцинации не рекомендуется.По этой причине мы не должны принимать ибупрофен или другие НПВП (нестероидные противовоспалительные препараты) .
Поствакцинальная лихорадка при COVID-19 является распространенным симптомом. При необходимости приема препарата принцип точно такой же, как и для других вакцин – используем парацетамол . Ибупрофен и другие НПВП из-за их противовоспалительного действия могут снижать эффективность вакцинации.Если температура тела не падает даже после приема лекарств, возможно, вам следует обратиться к врачу.
Исследования показали, что лихорадка является одним из наиболее частых симптомов вакцинации против COVID-19 . Лихорадка была зарегистрирована у 14,2% пациентов после вакцинации препаратом марки Pfizer. Было обнаружено, что вакцина Moderna вызывает лихорадку у 15,5%, а AstraZeneca - у 33,6% пациентов. Гораздо большее число случаев лихорадки, зарегистрированных после вакцинации препаратом «АстраЗенека», напрямую связано с типом вакцины.Организм реагирует не только на белок S, но и на весь вектор - инактивированный аденовирус шимпанзе. Это приводит к гораздо более высокому проценту людей, испытывающих лихорадку после этого препарата. Несмотря на относительно частый симптом поствакцинальной лихорадки польза от вакцинации любым из доступных препаратов намного превышает риск осложнений .
.90 000 Национальная программа иммунизации против COVID-19Я беременна. Могу ли я сделать прививку? Какой триместр лучше?
Беременные женщины, скорее всего, будут вакцинированы против COVID-19 i определенно стоит рассмотреть. Беременность сама по себе является тяжелым состоянием риска течения коронавирусной инфекции. Кроме того, при вакцинации во время беременности женщина передает антитела к своему будущему ребенку, которые она получает таким образом иммунитет первых месяцев жизни.
Вакцины против SARS-CoV-2 во время клинических испытаний не тестировались на беременных и кормящих женщин и детей. Это совершенно нормально управление - на начальной стадии новые препараты не тестируются на этих определенные группы людей.
Тем не менее, исследователи имеют в своем распоряжении постоянно расширяющуюся базу данных выводов и доказательств. безопасность от обсервационных исследований. Такое исследование ничего другие, такие как надзор и наблюдение за пациентами, вакцинированными против COVID-19, которые были беременны или забеременели вскоре после вакцинации на момент вакцинации.Только для Февраль 2021 года, и только в Соединенных Штатах их более 35 000. пациентки женского пола. Наблюдения показывают, что вакцины не вызывают повышенного риска отсутствие осложнений со стороны матери или ребенка (т. е. беременных вакцинированные имеют тот же риск, что и непривитые беременные женщины).
Теперь доступно больше данных, подтверждающих безопасность мРНК-вакцин (Pfizer - Comirnaty или Moderna), поэтому они являются первым выбором для беременных. Но все вакцины от COVID «мертвые» — и «мертвые» вакцины используются годами и ни разу не были связаны с негативными последствиями.Они принадлежат например прививки от гриппа, вирусного гепатита (которые новорожденные они получают в первые сутки жизни) или столбняк.
Если вакцинация может быть запланирована, предпочтение отдается второму и третьему триместрам. В случае сомнения - хорошо проконсультироваться с лечащим акушером/врачом беременность. Окончательное решение всегда остается за пациенткой – беременность является показанием, но не насильно, для прививки.
(данный пункт основан на позиции Польского общества Акушерство и гинекология от 26.04.2021 - читать в свободном доступе)
.Моему сыну сделали прививку по стандартной схеме вакцинации. Лихорадка держится со дня вакцинации до настоящего времени (3-й день закончился). Такая реакция впервые. Это нормально?

Рис.
Целью вакцинации является индукция иммунного ответа. Благодаря вакцинации иммунная система учится распознавать бактерии и вирусы на основе информации, содержащейся в вакцине, и в случае попадания действительно - опасных микроорганизмов подготавливается должным образом.Лихорадка является одной из наиболее распространенных реакций на вакцину и возникает в результате стимуляции иммунной системы. Лихорадку можно ожидать у 1-6% детей после вакцинации против гепатита В; 2–10% детей после вакцинации против Haemophilus influenzae гр. В, у 5-15% детей после вакцинации против кори, эпидемического паротита, краснухи и до 50% детей, привитых от дифтерии, столбняка и коклюша цельноклеточной вакциной АКДС (значительно реже бесклеточной вакциной АКДС).
Повышенная температура тела обычно появляется в течение 24 часов после вакцинации и спонтанно проходит в течение 2-3 дней . Исключение составляют прививки живыми вакцинами против ветряной оспы, кори, эпидемического паротита и краснухи. В их случае лихорадка может быть связана с вакцинацией, если она появилась в течение 1-2 недель после вакцинации, также в этом случае лихорадка должна исчезнуть в течение 2-3 дней. Лихорадка, вызванная вакцинацией, не опасна для вашего ребенка и не повлияет на его развитие.В случае ее возникновения можно применять жаропонижающие препараты (парацетамол и/или ибупрофен) в дозе, соответствующей возрасту и массе ребенка.
Однако стоит помнить, что вакцинация может совпадать с развивающейся инфекцией. Лихорадка, продолжающаяся более 3 дней, должна побудить вас искать причину, кроме вакцинации, наиболее распространенными из них являются инфекции дыхательных путей (вспомните о гриппе в зимнее время года), средний отит или инфекции мочевыводящих путей.Ребенок с длительной лихорадкой (более 3-х дней) должен быть повторно осмотрен врачом, при этом факт вакцинации не должен усыплять бдительность родителей или врача, чтобы не упустить из виду ее истинную причину, являющуюся инфекция.
Вакцина Covid-19 Johnson & Johnson - эффективность, дозировка, побочные эффекты. Кто может получить вакцину Johnson & Johnson? Достаточно ли одной дозы?
Вакцина COVID-19 Johnson & Johnson предназначена для активной иммунизации взрослых в возрасте 18 лет и старше с целью профилактики заболевания COVID-19, вызванного вирусом SARS-CoV-2.Вакцину следует использовать в соответствии с официальными рекомендациями.
Вакцина 18 лет и старше - вакцина против COVID-19 Janssen вводится в виде однократной дозы 0,5 мл только внутримышечно.
Безопасность и эффективность вакцины Janssen против COVID-19 у детей и подростков (младше 18 лет) еще не установлены.
Коррекции дозы для пожилых пациентов ≥65 лет не требуется.
Повышенная чувствительность к действующему веществу или любому из вспомогательных веществ.
Гиперчувствительность и анафилаксия
Сообщалось о случаях анафилаксии. В случае анафилактической реакции после вакцинации всегда должны быть доступны надлежащее лечение и мониторинг.
После вакцинации рекомендуется тщательное наблюдение за пациентом в течение не менее 15 минут.
90 021 Реакции, связанные с тревогой 90 022 9000 3
Реакции тревоги, включая вазовагальные (обморочные) реакции, гипервентиляцию или реакции, связанные со стрессом, могут возникать в связи с вакцинацией как психогенный ответ на травму от укола иглой. Важно принять надлежащие меры предосторожности, чтобы избежать травм от обморока.
Сопутствующее заболевание
Вакцинация должна быть отложена у лиц, страдающих острой тяжелой лихорадкой или острой инфекцией.Однако наличие легкой инфекции и/или легкой лихорадки не должно откладывать вакцинацию.
Тромбоцитопения и нарушения свертывания крови
Очень редко сообщалось о сочетании тромбоза и тромбоцитопении, в некоторых случаях с кровотечением
, после вакцинации против COVID-19 Johnson & Johnson.Это включает тяжелые случаи венозного тромбоза, в том числе в необычных местах, таких как: тромбоз церебрального венозного синуса, тромбоз висцеральной вены, а также артериальный тромбоз
, сосуществующий с тромбоцитопенией. Описан летальный случай. Эти случаи возникали в первые три недели после вакцинации и в основном встречались у женщин моложе 60 лет.
Медицинские работники должны искать признаки и симптомы тромбоэмболии и/или тромбоцитопении.Вакцинированные лица должны быть проинструктированы о необходимости немедленно обратиться к врачу, если после вакцинации у них появятся такие симптомы, как одышка, боль в груди, отек ног или постоянная боль в животе. Кроме того, любой человек, у которого после вакцинации развиваются неврологические симптомы, в том числе сильная или постоянная головная боль или нечеткость зрения, или появляются синяки на коже (экхимозы) вне места инъекции через несколько дней после вакцинации, должен немедленно обратиться к врачу.Тромбоз в сочетании с тромбоцитопенией требует особого клинического лечения. Медицинские работники должны обращаться к соответствующим рекомендациям и/или консультироваться со специалистами (например, гематологами, специалистами по свертыванию крови) для диагностики и лечения этого состояния.
Риск кровотечения при внутримышечной инъекции
Как и любую внутримышечную инъекцию, вакцину следует вводить с осторожностью людям, получающим антикоагулянтную терапию или страдающим
тромбоцитопенией или другими нарушениями свертываемости крови (такими как гемофилия), поскольку у этих людей при внутримышечном введении могут возникнуть кровотечения или кровоподтеки.
С ослабленным иммунитетом
Эффективность, безопасность и иммуногенность вакцины не оценивались у субъектов с ослабленным иммунитетом, включая субъектов, получающих иммунодепрессанты.
Вакцина против COVID-19 Вакцина Janssen может быть менее эффективной у лиц с ослабленным иммунитетом.
Продолжительность защиты
Продолжительность защиты от вакцины неизвестна, так как она все еще устанавливается в ходе текущих клинических испытаний.
Ограничения эффективности вакцины
Защита начинается примерно через 14 дней после вакцинации. Как и в случае со всеми вакцинами, вакцинация вакциной против COVID-19 Janssen может не защитить всех привитых людей.
Вакцина Johnson & Johnson от COVID-19 изучалась на взрослых в возрасте 18 лет и старше. Эффективность вакцины Johnson & Johnson против COVID-19 была одинаковой у пожилых (≥65 лет) и молодых (18–64 лет) субъектов.
Опыт применения вакцины Johnson & Johnson против коронавируса у беременных ограничен. Исследования вакцины на животных не выявили прямого или косвенного вредного воздействия на беременность, эмбриофетальное развитие, роды или постнатальное развитие.
Введение вакцины Янссен против COVID-19 во время беременности следует рассматривать только в том случае, если потенциальная польза оправдывает любой потенциальный риск для матери и плода.
Неизвестно, выделяется ли вакцина Янссен против COVID-19 с грудным молоком.
Исследования на животных не выявили прямой или косвенной репродуктивной токсичности.
Вакцина против COVID-19 Janssen не влияет или оказывает незначительное влияние на способность управлять автомобилем и работать с механизмами.Однако некоторые побочные эффекты
могут временно повлиять на вашу способность управлять автомобилем или работать с механизмами.
Вакцина Janssen не тестировалась на генотоксичность или канцерогенность в отношении COVID-19. Ожидается, что компоненты вакцины не будут потенциально генотоксичными или канцерогенными.
Безопасность препарата Johnson & Johnson COVID-19 оценивалась в ходе продолжающегося исследования фазы 3 (COV3001).Вакцину против COVID-19 Janssen получили в общей сложности 21 895 взрослых в возрасте 18 лет и старше. Средний возраст участников исследования составил 52 года (от 18 до 100 лет). Анализ безопасности был выполнен после достижения медианы наблюдения в течение 2 месяцев после вакцинации. Более длительное, > 2 месяцев, наблюдение за безопасностью доступно для 11 948 взрослых, получивших вакцину COVID-19 Vaccine Janssen.
В исследовании COV3001 наиболее частой местной побочной реакцией была боль в месте инъекции (48,6%).Наиболее частыми системными побочными реакциями были головная боль (38,9%), утомляемость (38,2%), миалгия (33,2%) и тошнота (14,2%). Лихорадка (определяемая как температура тела ≥38,0°С) наблюдалась у 9% участников. Большинство нежелательных явлений возникало в течение 1-2 дней после вакцинации и было легким или умеренным по интенсивности и кратковременным (1-2 дня).
Реактогенность, как правило, была слабее и реже отмечалась у пожилых людей (763 субъекта в возрасте ≥65 лет). Профиль безопасности на исходном уровне был одинаковым среди участников с предыдущими симптомами инфекции SARS-CoV-2, а также среди участников без таких симптомов; в общей сложности 2151 серопозитивный взрослый на исходном уровне получил вакцину против COVID-19 Janssen (9,8%).
Таблица побочных реакций
Побочные реакции в исследовании COV3001 перечислены ниже по классу систем органов MedDRA (SOC). Категории частоты определяются следующим образом:
90 119 90 120 очень часто (≥1/10) 90 121 90 120 часто (≥ 1/100 до <1/10) 90 121 90 120 нечасто (≥1/1000 до <1/100) 90 121 90 120 редко (≥1/10 000 до <1/1 000) 90 121 90 120 очень редко (<1/10 000) 90 121В каждой частотной группе нежелательные реакции ранжируются по степени серьезности.
Этот лекарственный препарат был зарегистрирован в соответствии с процедурой «условного одобрения». Это означает, что ожидаются дополнительные доказательства преимуществ лекарственного средства
. Европейское агентство по лекарственным средствам будет пересматривать новую информацию об этом лекарственном средстве не реже одного раза в год, и настоящий SmPC будет обновляться по мере необходимости.
Неклинические данные не указывают на особую опасность для человека, основанные на стандартном исследовании токсичности повторных доз и исследовании местной переносимости, а также данные о токсичности для репродуктивной системы и развития.
Источник: Управление регистрации лекарственных средств, изделий медицинского назначения и биоцидных средств
.Врачи призывают к дисциплине и изменению социального поведения: от каждого из нас зависит, сколько людей заболеет и сколько умрет. Эпидемия в Китае замедляется через три месяца, возможно, мы угаснем быстрее, если будем ответственными
Рис.
Если вы стоите перед дилеммой, следует ли вам быть более или менее осторожным, это означает, что вам следует быть более осторожным.Многие наблюдения над вирусной эпидемией и самой ее природой делаются на лету. Это означает, что некоторые — казалось бы, категоричные мнения — приходится проверять на постоянной основе. До сих пор чаще всего последовательные рекомендации призывали к большей осторожности и осторожности. Так что давайте держаться на безопасном расстоянии от всего.
Коронавирус SARS-Cov-2 вызывает гриппоподобное заболевание под названием COVID-19, которое у некоторых людей (около 20 процентов) может привести к серьезным легочным осложнениям, примерно в 1-3 процентах случаев. - До смерти. Заболевание обычно проявляется через пять дней после заражения и продолжается до 2 недель у 80% больных. люди. Обычно дети болеют легко. Пожилые люди со многими хроническими заболеваниями подвергаются наибольшему риску развития тяжелых заболеваний, и мы все должны позаботиться о том, чтобы не заразить их. Врач принимает решение о методе лечения. Лечение является чисто симптоматическим, которое включает лечение симптомов заболевания, таких как лихорадка или проблемы с дыханием.В научной литературе описаны случаи успешного лечения пациентов, инфицированных коронавирусом, ранее известными препаратами.
По наблюдениям, заражение коронавирусом от больного человека возможно только через дыхательные пути и, возможно, также через конъюнктиву. Наиболее распространенная инфекция возникает, когда больной человек кашляет, и мы вдыхаем брызги мельчайших капелек его слюны. Чтобы снизить риск заражения, избегайте тесного контакта, рукопожатия и т. д.Поскольку очень трудно избежать прикосновения к предметам (возможно, содержащим вирусы), обязательно избегайте прикосновения ко рту. Мытье рук водой с мылом также считается важным методом профилактики.
Однако в связи с тем, что значительное количество заражений происходит от людей без внешних симптомов заболевания, все чаще формулируются мнения о том, что легче контролировать его, чтобы не заразить других (особенно людей из группы риска), чем чтобы не заразиться самим.
Просто невыявленные случаи, многие из которых, вероятно, не имели серьезных симптомов, во многом стали причиной быстрого распространения вспышки COVID-19 в Китае. Об этом говорится в новом исследовании ученых из Школы общественного здравоохранения имени Мейлмана Колумбийского университета. Выводы основаны на компьютеризированной модели эпидемии и показывают, что 90 025 целых 86 процентов. случаев не выявлено. При этом незарегистрированные инфекции были источником инфекции в 79%. задокументированные случаи.Эти результаты объясняют быстрое географическое распространение SARS-CoV2 и указывают на то, что сдерживание этого вируса будет особенно сложным.
Повышение осведомленности об эпидемии, более широкое использование средств индивидуальной защиты и ограничения на поездки помогли снизить общую тяжесть инфекции в Китае и, вероятно, окажут влияние и в других странах мира. Однако неясно, будет ли этого сокращения достаточно, чтобы полностью сдержать распространение вируса. По некоторым мнениям, подавляющее большинство людей вступит в контакт с вирусом, но подавляющее число пройдет инфекцию незаметно.
В большинстве исследований, таких как рекомендации Всемирной организации здравоохранения, Главного санитарного врача и других государственных учреждений рекомендуется соблюдать дистанцию в 1 метр от другого человека, указывая, что это должно быть достаточное расстояние.
В то же время существуют мнения, не являющиеся абсолютными рекомендациями, но указывающие на наличие множества других факторов, способствующих передаче вируса.В таких случаях соблюдение дистанции в 1 метр не гарантирует безопасность. В частности, указан риск, возникающий в закрытых помещениях и возникающий в результате использования кондиционера.
13 марта 2020 года Управлением по регистрации лекарственных средств, изделий медицинского назначения и биоцидных средств (УРПЛ) выдано положительное решение о внесении изменений в регистрационное удостоверение препарата, содержащего хлорохин .Однако данных об эффективности хлорохина у пациентов с COVID-19 за пределами Китайской Народной Республики пока нет. Производитель обеспечил поставку препарата для нужд Минздрава и Агентства материальных резервов. Согласно заявлению производителя, хлорохин будет распределяться среди пациентов с COVID-19 в соответствии с указаниями министра здравоохранения. Еще до решения Росреестра, после получения одобрения комитета по биоэтике, хлорохин в сочетании с лопинавиром и ритонавиром применяли у пациентов с тяжелым течением COVID-19 в Областной специализированной больнице.Громковского во Вроцлаве.
Во вторник, 17 марта, Всемирная организация здравоохранения сообщила, что в случае подозрения на коронавирусную инфекцию не рекомендует применять ибупрофен без консультации с врачом. Это результат споров, которые ведутся между специалистами уже некоторое время. По словам представителей швейцарских служб здравоохранения, при высокой температуре лучше принимать лекарство на основе парацетамола.Тем не менее, любой, кто проходит длительное лечение ибупрофеном, должен продолжать его, а при появлении кашля или высокой температуры, то есть симптомов острой респираторной инфекции, обратиться к врачу.
Совершенно необходимо помнить, что передозировка парацетамола может привести к поражению печени.
Антибиотики эффективны против бактерий, но не против вирусов.Поэтому антибиотики не следует использовать в качестве профилактической или лечебной меры. Люди, госпитализированные с коронавирусом, могут получать антибиотики, если у них развивается бактериальная инфекция, вторичная по отношению к вирусной инфекции. Так они помогают бороться с бактериями, но вирус должен быть побежден организмом больного.

Как защитить себя и других: при кашле или чихании прикрывать рот локтем, а не рукой, одноразовый носовой платок выбросить, не класть его на стол или парту, мыть руки
В настоящее время нет научных доказательств передачи вируса SARS-CoV-2 от матери к плоду.Имеющиеся исследования среди новорожденных, рожденных от матерей с COVID-19, показывают, что ни один из новорожденных не дал положительного результата на вирус, вызывающий COVID-19. Кроме того, вирус не был обнаружен в образцах амниотической жидкости или в грудном молоке. Тем не менее следует помнить, что любая угроза здоровью и жизни беременной женщины – это также угроза здоровью и жизни ее будущего ребенка. Даже если вирус не передается плоду или новорожденному ребенку, ухудшение состояния здоровья матери, вызванное заболеванием, может поставить под угрозу жизнь и здоровье ее будущего ребенка.Поэтому при появлении тревожных симптомов, особенно у беременной женщины, рекомендуется обратиться за медицинской помощью.
Наблюдения последних дней, проведенные, в том числе, в США, показали, что помимо пожилых людей подвержены воздействию коронавируса и относительно молодые люди. Одна из причин — очень высокая популярность электронных сигарет. Предупреждения в данном случае не поступало, но некоторые исследовательские центры обращают внимание на вредность электронных сигарет.По словам специалистов Кливлендской клиники в США, недавние наблюдения показали, что альдегиды и другие компоненты, содержащиеся в испаряющихся жидкостях, могут нарушать иммунную функцию клеток дыхательных путей и легких. Между тем именно легкие являются воротами для вируса в наш организм.
У детей, инфицированных коронавирусом, заболевание обычно протекает в легкой форме. У пожилых людей наоборот: старше 80 лет — 15%.у больных возникают тяжелые осложнения. Риск серьезных осложнений еще больше, когда у пожилых людей есть какие-либо хронические заболевания: диабет, высокое кровяное давление, сердечная недостаточность, хронические заболевания легких, рак или тяжелые операции. Поэтому особенно пожилым людям следует избегать любых ненужных контактов с другими людьми, свиданий и встреч, чтобы случайно не заразиться. Им безопасно дома и на прогулке на свежем воздухе, на встрече с самыми близкими людьми, знающими, что они здоровы.Стоит попросить родных, соседей или друзей по телефону сделать необходимые покупки и доставить их на дом. Также стоит подумать о посещении массовой трансляции по телевидению.
Думать, что мы заболели, считается что должны быть соблюдены три условия:
Однако следует подчеркнуть, что в наблюдениях были подтверждены случаи заболевания с менее выраженными симптомами или без симптомов. Такие люди были источником заражения для окружающих.
Лицо, подозревающее у себя коронавирусную инфекцию, не должно обращаться в поликлинику или отделение неотложной помощи больницы.Согласно действующим (могут измениться) указаниям Главного санитарного врача, врач в поликлинике или в ОЗД не имеет права даже осматривать такого человека. Он должен изолировать больного и заказать специальный транспорт, чтобы доставить его в одну из инфекционных больниц. Лучше всего позвонить в клинику и обратиться к врачу. Врач имеет право давать консультации по телефону и оформлять электронный отпуск на срок до 14 дней .
Во время этого освобождения необходимо принимать противогриппозное лечение (отдых, жаропонижающие препараты, обильное питье).Необходимо самонаблюдение и измерение температуры два раза в день. При возникновении одышки и затрудненного дыхания необходимо позвонить по круглосуточному номеру 112, где дежурят люди для организации необходимой помощи.
Вы также можете получить консультацию, позвонив по круглосуточному информационному номеру NFZ: 800 190 590, в Окружную санитарно-эпидемиологическую станцию в Вейхерово, тел. телефон (+48) 697 611 090 или Воеводская санитарно-эпидемиологическая станция в Гданьске, номер телефона (+48) 605 602 195.
Люди, которые живут или работают в тесном контакте с заболевшим, должны быть помещены в карантин на 14 дней.Для этого необходимо позвонить в санэпидемстанцию (телефоны указаны выше) для извещения о контакте с заболевшим и получения решения о карантине, что приравнивается к больничному листу. Во время карантина следует оставаться дома, попросить соседей или друзей по телефону доставить необходимые покупки до вашей двери. Мы уже знаем, что болезнь чаще всего появляется через пять дней после заражения, но есть люди с более длительным инкубационным периодом — поэтому карантин длится 14 дней. Из китайской и итальянской статистики мы знаем, что семья и родственники заболевшего, живущие вместе, заражаются примерно в 10 процентах случаев.при соблюдении простейших правил защиты от заражения (описано выше).

Хирургическая маска (или маска, состоящая из нескольких слоев ткани) защищает от передачи коронавируса при ее использовании больным человеком, кашляющим. Мелкие капли, содержащие вирус, не распыляются в воздухе, а оседают на маске. Маска также снижает риск заражения для людей, ухаживающих за больными в закрытых помещениях, когда необходим тесный контакт.
Следует помнить, что во многих случаях заражение вирусом протекает бессимптомно или слабосимптомно. Таким образом, профилактическое ношение маски может предотвратить заражение другого человека, особенно в тех случаях, когда инфицированный не подозревает о собственном заболевании. В большей степени это относится к местам, где нельзя избежать близкого контакта.
Ограничьтесь только действительно необходимыми поездками на общественном транспорте (автобусы, трамваи, поезда).По возможности - обеспечить частое проветривание транспортных средств. По возможности держитесь на расстоянии более 1 метра от других людей. Маска для лица снижает риск случайного заражения во время поездок. Люди, которые больны, с подозрением на заболевание или во время карантина, вообще не должны пользоваться общественным транспортом.
Очень важно соблюдать правила личной гигиены.
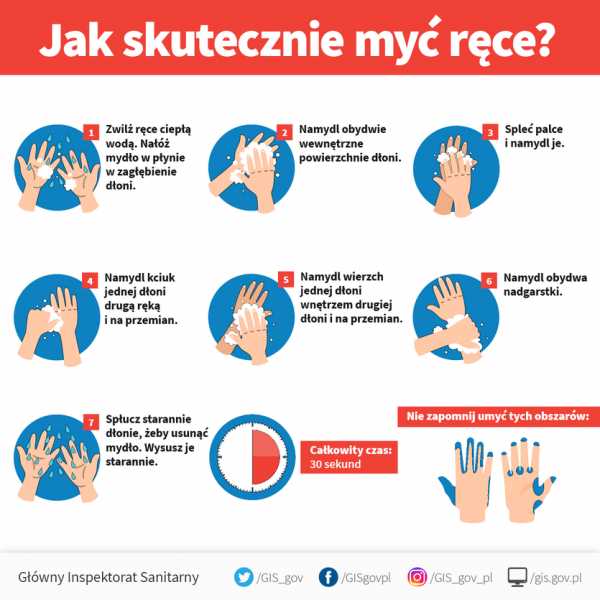
Инструкция: как эффективно мыть руки в век короновируса. Стирка должна занять мин. 30 секунд. За это время тщательно вымойте все пальцы, уделяя внимание области вокруг ногтей и суставам пальцев, уделяя особое внимание большому пальцу.
Посещений врача следует избегать без крайней необходимости.Простудные заболевания не требуют обращения в поликлинику, их можно лечить самостоятельно в домашних условиях (постельный режим, жаропонижающие препараты, обильное питье). Отпуск до 14 дней можно получить по телефону (телепортация с семейным врачом в вашей поликлинике). Вы также должны отложить профилактические или контрольные визиты к врачу. Правила, установленные на время эпидемии, допускают возможность консультирования по телефону. Звонить в поликлинику стоит, если нам просто нужно продлить рецепт на лекарства, которые мы принимаем на постоянной основе.Такой рецепт можно забрать, не дожидаясь в приемной врача.

Избегайте путешествий и движения, если у вас кашель, лихорадка и затрудненное дыхание
В социальных сетях мы находим много ложной информации, публикуемой по незнанию или ради развлечения, чтобы напугать других.Чтобы предотвратить необоснованную панику, Всемирная организация здравоохранения (ВОЗ) составила список самых распространенных мифов, ошибок и сомнений относительно нового коронавируса и его эпидемии.
ИСТИНА. Мобильный телефон — один из самых трогательных предметов современности. Мы прикасаемся к телефону грязными руками, оставляя на его поверхности болезнетворные микроорганизмы. Поэтому регулярно дезинфицируйте свой телефон, т.е.протирая дезинфицирующей тканью каждый раз, когда вы возвращаетесь домой, и не используйте ее во время еды.
ЛОЖЬ Животные не заражают птиц, насекомых, домашних или сельскохозяйственных животных коронавирусом.
ЛОЖЬ В настоящее время недостаточно научных доказательств того, что выздоровевший человек может снова заболеть.
ИСТИНА. Статистика показывает, что среди тяжелобольных больше мужчин. Ученые выясняют, почему это происходит.
ИСТИНА. Коронавирус склонен к липидным растворителям, а это означает, что тщательное мытье рук с обычным мылом или моющим средством в течение 30 секунд имеет решающее значение для сдерживания распространения коронавируса.Тип мыла не имеет значения, само мыло безопасно.
ИСТИНА. Около 3,4 процента подтвержденных случаев COVID-19 закончились летальным исходом по сравнению с менее чем 1 процентом случаев гриппа. При этом COVID-19 не так широко распространен, как грипп.
ЛОЖЬ Прежде чем они будут доставлены в Польшу, вирус погибнет.Время его пребывания на поверхности зависит от влажности и температуры воздуха, вирус погибнет до того, как достигнет Польши.
ИСТИНА. Наиболее распространенными симптомами болезни COVID-19, вызванной коронавирусом SARS-CoV-2, являются: лихорадка, утомительный кашель, одышка и затрудненное дыхание. Иногда бывают и мышечные боли. В более тяжелых случаях развиваются тяжелая пневмония, острый респираторный дистресс-синдром, сепсис и септический шок, которые могут привести к смерти больного.
ЛОЖЬ Случаи COVID-19 наблюдаются во всех возрастных группах. Но наиболее уязвимыми к тяжелому заболеванию и летальному исходу являются люди пожилого возраста, с ослабленным иммунитетом и сопровождающиеся другими заболеваниями, особенно хроническими.
ЛОЖЬ Хотя ученые предполагают, что вирус SARS-CoV-2 может проявлять сезонность, аналогичную вирусу гриппа, научных доказательств влияния температуры и других факторов окружающей среды на коронавирус недостаточно.
ИСТИНА. В настоящее время нет научных доказательств заражения коронавирусом пищевого происхождения. Но не забывайте соблюдать правила гигиены. К вам относятся те же правила, которым вы должны следовать, чтобы не заразиться бактериями.
ЛОЖЬ Это ложная информация, такой "тест" ничего не обнаруживает. Целью диагностики коронавируса являются передовые технологические тесты, проводимые в специализированных лабораториях.
Актуальную и достоверную информацию, рекомендации и инструкции о том, как действовать в различных ситуациях, связанных с коронавирусом, можно найти на веб-сайте Главного санитарного врача или на веб-сайте Воеводской санитарно-эпидемиологической станции в Гданьске.
Существуют разные мнения о ношении или не ношении масок для защиты от заражения COVID-19 с начала пандемии. На сайте Минздрава есть информация, что здоровым людям не рекомендуется носить маски для лица для предотвращения распространения SARS-Cov-2
«Ношение маски, закрывающей рот и нос, может помочь уменьшить распространение некоторых респираторных заболеваний.Однако использование только маски не гарантирует сдерживания инфекции и должно сочетаться с применением других профилактических мер, включая гигиену рук и защиту при кашле или чихании (см. выше), недопущение тесного контакта с другими людьми (при расстояние не менее 1 метра). Всемирная организация здравоохранения советует рационально использовать маски».
MZ рекомендует использовать маски только тогда, когда у нас есть респираторные симптомы (кашель или чихание), подозрение на инфекцию SARS-Cov-2 с легкими симптомами или уход за человеком с подозрением на инфекцию SARS-Cov-2.
Тем временем врач из Гданьска Магдалена Ласиньска-Ковара организовала онлайн-петицию в Министерство здравоохранения с требованием изменить порядок ношения масок. Он призывает поляков закрывать рты и носы в любой форме.
Ввиду повсеместной нехватки профессиональных масок - давайте использовать собственную изобретательность и маски ручной работы, оставив профессиональное оборудование наиболее незащищенным работникам здравоохранения. В то же время врач предупреждает, что закрытие лица не освобождает от рекомендации не прикасаться к нему и особенно от тщательного и частого мытья рук.
Петиция требует внесения поправок в рекомендации, в том числе, в частности, инфографика, размещенная на сайте Минздрава, которая, по мнению врачей, свидетельствует об устаревшей процедуре в свете последних исследований и наблюдений. Однако самое главное - выдвинуть тезис о том, что всех надо убедить превентивно прикрывать рот везде вне места жительства. Это призыв к радикальному изменению отношения к маскам.
Петиция гласит:
Граждан следует поощрять к снижению передачи вируса путем обязательного прикрытия рта и носа в общественных местах.Это следующий шаг в предотвращении массовой волны смертей, которая в настоящее время имеет место в Италии. Период бессимптомной передачи вируса длится не менее одной недели после заражения. Следует брать пример с правительства Чехии. Следует воспользоваться опытом и советами китайских специалистов и врачей, которые первыми взяли под контроль распространение болезни. Только радикальные действия могут помочь уменьшить последствия пандемии.
.В эпидемии COVID-19 дети составляют группу со значительно более низкой заболеваемостью, чем взрослые, и в случае заражения она обычно протекает бессимптомно или в легкой форме. Однако оказывается, что в этой возрастной группе может возникнуть новый и нетипичный симптомокомплекс после COVID-19 у детей, называемый PIMS, который может привести к серьезным осложнениям. Если весной это было редкое заболевание, то в настоящее время каждые несколько дней в детские стационары попадают дети с атипичными симптомами, у которых диагностирован синдром ПИМС.
читайте также: Удалила клеща, в коже остался кусочек. Что теперь?Весной в мире наблюдалась определенная зависимость. Через несколько недель после пика инфицирования SARS-CoV-2 в той или иной стране среди детей наблюдалась волна случаев с симптомами тяжелого воспалительного заболевания, похожего на болезнь Кавасаки (подробнее об этом ниже). Люди начали на это смотреть, и теперь мы знаем, что это PIMS.
Причиной является иммунная реакция (нашей иммунной системы) на COVID-19 на 2-4 недели раньше.Важно отметить, что это также происходит бессимптомно после заражения.
PIMS встречается у детей всех возрастов (0-18 лет). Чаще болеют дети школьного возраста, медиана составляет около 9 лет.
Начальные симптомы несерьезны, но у некоторых пациентов в ходе ПИМС могут развиться кардиальные осложнения, шок и/или полиорганная недостаточность.
Название происходит от слов P aediatric I nflammatory M ultisystem S yndrome T эмпорально связанный с S ARS-CoV-2.Мы называем это PIMS для краткости, и его часто переводят как мультисистемный воспалительный синдром после развития COVID-19.
Название MIS-C - M ультисистемный I воспалительный S синдром в C дет.
Картина заболевания может широко варьироваться от легкой до тяжелой. Вот симптомы, которые должны обеспокоить любого родителя:
Основной симптом для диагностики (, если нет лихорадки, а не PIMS ). Обычно он длится более 4-5 дней, и его трудно купировать жаропонижающими препаратами.
Кровяные белки. Главное - никаких выделений. Скорее гнойные выделения укажут на другую причину инфекции.
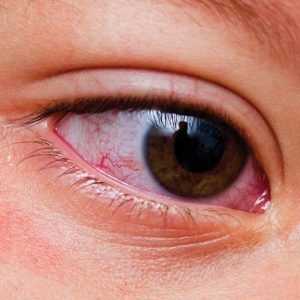
Они выглядят «облизанными на морозе» или «укушенными» коричневыми струпьями.Сначала они могут быть просто более красными, чем обычно.
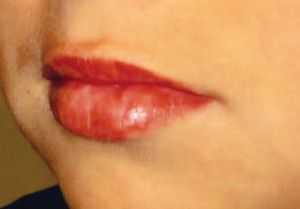
Ярко-красный, с отчетливыми язычными сосочками, похожими на крошечные «ямки» на поверхности клубники.
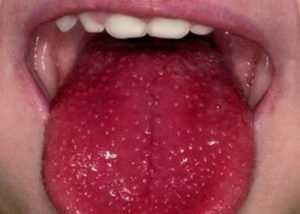
Отек (припухлость), покраснение и/или сыпь.
Примерно через 1-2 недели после появления симптомов у вас также может появиться багровое или бостонское шелушение кожи.
Чаще всего одностороннее.

Мы называем его полиморфным, что означает, что он может иметь разнообразный вид - пятнистый (чаще всего), комковатый, гирляндообразной формы с округлыми поражениями типа "стреляющих мишеней", мелкий или разлитой.
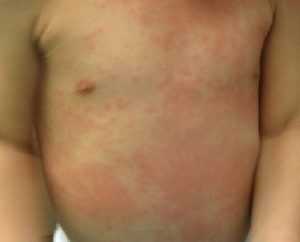
ВНИМАНИЕ!!
ПИМС часто может начинаться только с абдоминальных симптомов – боли, диареи, рвоты.
Тогда это может свидетельствовать о вирусном гастроэнтерите (например, ротавирусном) или аппендиците. Отдельные кожные и слизистые симптомы присоединяются в последующие дни.
Ваш ребенок может выглядеть усталым, вялым, неохотно вставать с кровати или даже не иметь сил, чтобы самостоятельно сходить в туалет.
могут влиять различные системы (поэтому мы называем его мультисистемным воспалительным синдромом). В таблице вы найдете симптомы, на которые следует обратить внимание.
[идентификатор таблицы = 14/]
Обязательно ознакомьтесь со статьей Как распознать одышку - описание и видео.
Стоит помнить, что отдельные недомогания могут свидетельствовать о различных причинах, но только совокупность нескольких симптомов (включая обязательную лихорадку) должна обратить наше внимание на ПИМС.
Это означает, что, например, сыпь, диарея или конъюнктивит сами по себе недостаточно для диагностики PIMS.
К сожалению, нет окончательного теста, который мог бы подтвердить или исключить это заболевание.Однако нам известен набор характерных нарушений в лабораторных исследованиях (а также их изменения во времени), которые помогут в диагностике. К ним относятся: значительное повышение различных маркеров воспаления, снижение концентрации лимфоцитов в морфологии, ионные и белковые нарушения, а также высокая концентрация маркеров поражения сердца.
Определенно нет. Поскольку ПИМС — это не инфекционное (инфекционное) заболевание, а реакция организма на инфекцию несколькими неделями ранее, результат ПЦР или антигена на вирус SARS-CoV-2 уже может быть отрицательным.Однако примерно в 30% диагнозов этот результат все же положительный (что не обязательно означает, что такой больной все еще заразен для окружающей среды, о чем я писал здесь и здесь).
В случае отрицательного результата ПЦР/теста на антиген мы проверяем концентрацию антител классов IgM и IgG, которые могут подтвердить перенесенную инфекцию. Простое задокументированное воздействие COVID-19 (например, карантин для больного, «положительного» члена семьи) в течение последних 4–8 недель также считается соблюдаемым критерием для постановки диагноза.
Болезнь Кавасаки — острое системное заболевание неизвестной этиологии, вызывающее воспаление стенок кровеносных сосудов.
Оба заболевания имеют комплекс общих симптомов. Вышеупомянутые состояния кожи и слизистых оболочек (рот, язык, конъюнктива, изменения на руках и ногах, узлы, сыпь) типичны для болезни Кавасаки и могут присутствовать или не присутствовать при ПИМС.Результаты лабораторных исследований аналогичны, как и лечение и возможные осложнения в виде аневризм коронарных артерий. Различие заключается в возрастной группе (при Кавасаки в основном дети до 5 лет, при ПИМС 0-18 лет) и течении заболевания, которое при ПИМС обычно связано с полиорганной недостаточностью.
В то время как взрослый или ребенок с легкими симптомами COVID-19 можно лечить дома под наблюдением врача общей практики, ЛЮБОЙ подозреваемый PIMS должен быть направлен в больницу по двум причинам.
Во-первых, к сожалению, при этом синдроме самочувствие ребенка может резко ухудшаться (обычно примерно на 5-й/6-й день после появления симптомов), ему потребуется помощь специалиста, возможно, даже в отделении интенсивной терапии.
Во-вторых, этот синдром связан с потенциальными осложнениями, такими как коронарные аневризмы. Они могут появиться как в острой фазе заболевания (в начале), так и через несколько недель. Поэтому такой пациент должен находиться под наблюдением специалистов.
Поскольку это заболевание может иметь симптомы со стороны различных органов, конечно, многие недуги будут пересекаться с другими заболеваниями, например:
К обоим заболеваниям могут относиться: боль в животе (включая симптомы так называемого «острого живота», т.е. очень интенсивные боли), лихорадка, высокие маркеры воспаления, диарея,….Однако если врач дополнительно обнаружит кожные и слизистые симптомы (конъюнктива, язык, губы, сыпь) и/или характерные результаты лабораторных исследований, не характерные для аппендицита, - это будет значимым признаком. К сожалению, УЗИ брюшной полости может не решить, с какой проблемой мы имеем дело.
Лихорадка, боль в горле, увеличение лимфатических узлов, сыпь — они могут легко напоминать детские вирусные и бактериальные инфекции.В то же время в случае более тяжелого течения с симптомами, характерными для шока (например, очень низкое артериальное давление, высокая частота сердечных сокращений, учащенное дыхание, одышка), поставить правильный диагноз может быть сложно. Полезны результаты анализов, бактериальных культур и общее состояние здоровья пациента. Какой бы ни была причина, ваш ребенок будет лечиться в больнице, где о нем позаботятся врачи.
Существуют и другие состояния с симптомами, сходными с PIMS, например:лейкемия, здесь также будут полезны дополнительные лабораторные исследования и полное представление о пациенте.
Специализированные препараты, назначаемые только в стационаре: иммуноглобулины, внутривенные глюкокортикостероиды, биологические препараты. Стоит отметить, что обычно улучшение состояния ребенка наступает очень быстро после введения этих препаратов. Важно начать лечение как можно раньше, чтобы снизить риск осложнений.
Абсолютно нет.С этим воспалительным заболеванием могут столкнуться как люди, переболевшие COVID симптоматически, так и совершенно бессимптомно (что еще чаще встречается у пациентов нашего отделения).
В принципе, ПИМС — это не инфекционное заболевание, а реакция иммунной системы после заражения COVID. Однако примерно у 30% детей с этим синдромом ПЦР-тесты на SARS-CoV-2 дают положительный результат. Если с момента заражения прошло немного времени, например 2 недели, теоретически такой человек может стать заразным.Однако мы просто заразимся коронавирусом, а не самим PIMS.
Мы точно этого не знаем. Некоторые источники говорят о заболеваемости примерно 1:1000, т.е. из 1000 детей, инфицированных SARS-CoV-2, у одного через несколько недель разовьется ПИМС.
Течение заболевания не обязательно должно быть тяжелым, но у некоторых детей это заболевание протекает очень тяжело, с поражением многих органов, что связано с риском.У нас нет убедительных данных о смертности при этом заболевании, в некоторых отчетах говорится о 1,5-2% летальных исходов. Хорошая новость заключается в том, что ранняя диагностика и лечение (в основном иммуноглобулинами) могут быть очень эффективными для улучшения здоровья ребенка и предотвращения осложнений.
Как при болезни Кавасаки, так и при PIMS нас беспокоит развитие коронарных аневризм. Это может произойти как в острой фазе заболевания, так и через несколько недель после купирования острых симптомов ПИМС.
Первые случаи новой, «странной» болезни не наблюдались до апреля 2020 года. Первоначально казалось, что это повышенная заболеваемость болезнью Кавасаки. Однако когда все больше и больше детей нуждались в лечении в отделении интенсивной терапии, а через несколько недель после волны инфекций SARS-CoV-2 в той или иной стране резко возросла заболеваемость, врачам стало все более ясно, что мы имеем дело с новым заболеванием.
В Польше еще не все слышали о ПИМС, некоторые врачи еще не сталкивались с таким случаем.Это связано с тем, что волна этого заболевания появилась в нашей стране только с октября, с нарастанием в ноябре. Однако, учитывая текущую статистику высокой заболеваемости COVID, мы все же ожидаем многочисленных новых случаев ПИМС в ближайшие месяцы. В крупных детских больницах страны новые подозрения и подтвержденные случаи появляются даже каждые несколько дней.
На самом деле весь педиатрический мир только узнает об этой болезни, которая существует всего несколько месяцев.Мы собираем данные, читаем отчеты со всего мира и наблюдаем за эффектами лечения наших пациентов. Также существует специальная база данных пациентов с PIMS в Польше, поэтому, если у вашего пациента или вашего ребенка было это заболевание, пожалуйста, сообщите мне об этом.
Итак, если у вашего ребенка без видимой причины поднялась температура, и вы заметили хотя бы некоторые из симптомов, представленных на рисунке ниже, или «абдоминальные» симптомы, такие как диарея или рвота, – ребенка необходимо осмотреть у врача.
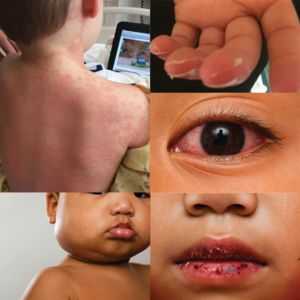
Вот что такое медицина. Переменчивый, удивительный, непредсказуемый. Мало кто из нас ожидал вспышки пандемии, а также появления нового заболевания – ПИМС. Врачи в настоящее время пытаются узнать ее как можно лучше, но крайне важно, чтобы родители знали ее характерные симптомы и знали, когда необходимо обратиться к врачу.
Вам также может понравиться:
Каковы симптомы болезни Лайма?
Непереносимость лактозы и аллергия на молочный белок
Профилактическая дегельминтизация детей