2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Попадание в гайморовы пазухи патогенных микроорганизмов вирусного или бактериального происхождения — наиболее частая причина возникновения заболевания. Наибольшее количество случаев заболевания гайморитом фиксируется в осенне-зимний период, когда организм человека ослаблен и не может противостоять провоцирующим заболевание бактериям.
Кроме того, гайморит вызывается другими причинами:
Скопление большого количества слизи, которое привело к гаймориту, может быть спровоцировано частым длительным использованием сосудосуживающих препаратов для устранения симптомов при насморке.
Для гайморита характерны явные признаки заболевания, которые усиливаются в вечернее время суток и ослаблены утром. К симптомам, которые вызывает гайморит, относят:
На фоне основных симптомов при гайморите человек может ощущать озноб, происходит заметная потеря работоспособности. Болевые ощущения распространяются на область лба, глазницы, десна. При хронической форме гайморита симптомы могут быть скрытыми: температура тела может не повышаться, а болезненные ощущения появляются только периодически.
Боли при гайморите по мере развития заболевания ощущаются особенно остро, даже при незначительных поворотах головы. При игнорировании явных первичных признаков гайморита и прогрессировании заболевания наблюдается полная или частичная потеря обоняния, тон голоса меняется, появляются отеки и припухлости в области глаз, носа, щек. Со временем количество образованного гноя при гайморите увеличивается, что вызывает неприятный гнойный запах из носа, ротовой полости, формируется неприятное послевкусие.
При симптомах заболевания гайморитом пациенту следует обращаться к лору, который сможет качественно провести осмотр носовой полости для дальнейшего эффективного лечения. На данной стадии отмечаются покраснение, отечность, определяется локализация болезненных областей. Более глубокое обследование носовой полости и выявление возможных особенностей строения носа проводится с использованием эндоскопической техники.
Данные осмотра чаще всего не позволяют в точности установить правильный диагноз и назначить лечение, поэтому для подтверждения диагноза используют рентгенологические снимки. Снимок выполняют в различных проекциях, что позволяет провести точную оценку состояния гайморовых пазух. При остром гайморите на снимке будут заметны места скопления слизи и гноя.
В зависимости от степени развития патологии, методы лечения гайморита различаются. При отсутствии большого скопления гнойных масс лечение будет консервативным и направленным на подавление симптомов гайморита и устранении инфекции, которая вызвала гайморит.
Лечить заболевание чаще всего рекомендуется стандартными методами:
Назначенная лечащим врачом терапия при гайморите должна быть пройдена полным курсом. Не рекомендуется останавливать прием лекарственных препаратов при ослаблении симптомов гайморита или полном их устранении. При большом скоплении гноя лечить гайморит сложнее, поскольку действие антибиотика будет подавляться.
Симптомы на острой стадии заболевания характеризуется активным образованием гноя, скопление которого может привести к неблагоприятным последствиям. В этом случае, а также при невозможности устранения признаков заболевания с помощью медикаментов, пациенту может быть назначен более радикальный метод лечения — пункция. Прокол осуществляется по нижнему краю носового прохода. После удаления гнойного содержимого слизь отправляют в лабораторию.
Основной целью исследования слизи является определение конкретного возбудителя заболевания. Такой метод позволяет подобрать подходящий для конкретного случая антибиотик и назначить максимально эффективное лечение гайморита. После пункции полость носа промывают антисептическим раствором. В случае необходимости нескольких прокалываний в место прокола вставляется катетер, через который будут проводиться повторные манипуляции для полноценного лечения.
В качестве профилактики рекомендуется своевременно обращаться за помощью к врачу, не игнорировать первичные признаки гайморита и выполнять все рекомендации относительно лечения. Также следует придерживаться правил здорового образа жизни, направленных на поддержание защитных сил организма.
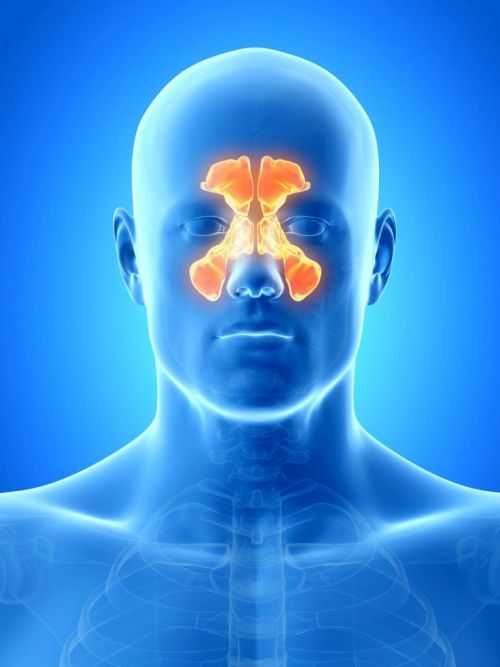
Гайморит – это распространенное среди людей заболевание, во время которого происходит воспаление слизистой оболочки гайморовой пазухи. Она также известна в медицине как верхнечелюстная. К верхнечелюстным пазухам относятся околоносовые придаточные пазухи, которые сами по себе внутри человеческого организма выглядят как воздухоносные полости. Без этих полостей организм человека не может нормально функционировать, поскольку их основная задача – выравнивать атмосферное и внутричерепное давление, выполнять резонаторные функции, кондиционировать воздух. В итоге все гайморовы пазухи попадают в полость носа, обволакиваются оболочкой из слизи, которая относится к костному скелету. Воспаление гайморовых пазух носа приводит к очень серьезным последствиям. Вот почему проведение лечения острого гайморита имеет крайне важное значение.
Очень часто гайморит начинает развиваться после повторного продолжительного насморка или долгосрочной простуды, которая в первый раз была вылечена не до конца без присмотра доктора. Важно отметить, что насморк и простуда – это не единственные факторы, из-за которых начинает развиваться заболевание. Гайморит может заявить о себе из-за запущенных зубов, в особенности верхних, но об основных причинах заболевания позже. Постоянно заложенный нос, слизь, гной, температура – это явные признаки заболевания, на которые не стоит закрывать глаза и нужно обращаться к доктору.
Если закрыть глаза на все признаки, то гайморит из легкой стадии может перейти в гнойную. Тогда человек может начать страдать не только из-за гайморита, но и из-за ряда других болезней. Стоит опасаться острого гайморита, поскольку в процессе этого заболевания тонкая слизистая оболочка начинает очень сильно воспаляться. В итоге она заслоняет гайморовы пазухи, что приводит к осложнениям. Помимо пазухи, в таком случае страдают еще и рядом расположенные кровеносные сосуды.
Гаймориту подвергаются люди абсолютно разных возрастов. В этом случае пол человека абсолютно не важен. Если ссылаться на общедоступную статистику, то чаще всего из-за гайморита начинают страдать осенью и зимой, иногда обострение может начаться ранней весной. В наши дни лечение такого гайморита возможно, причем очень даже успешно. Важно обратиться к правильному специалисту.
Симптомы и признаки возникновения гайморита у человека могут быть разными, но есть несколько общих признаков, на которые действительно стоит обратить внимание. Итак, очень распространенный признак гайморита, как у взрослого, так и у ребенка – сильная боль в области носа и около него, которая с каждым часом или днем становится все больше. Важно отметить гайморит вызывает симптомы больше вечером, чем утром, потом у человека начинается сильнейшая головная боль, которая дополняется еще и неприятными ощущениями в носу. Врачи отмечают, что иногда он возникает только с одной стороны носа.
Еще один признак – это гнусавый голос больного человека, происходит из-за заложенности носа, дыхание через пазухи носа затрудняется. Иногда отмечается, что на ранней стадии отекает то первая пазуха, то вторая. Явный симптом развития болезни – это наличие насморка. Если наблюдаются гнойные, слизистые выделения из носа при гайморите, то стоит обратить на это внимание. Бывают случаи, когда нос очень сильно заложен, и желтая, зеленая, прозрачная слизь не выделяется.
Очень часто при лечении данного гайморита бывает повышенная температура тела, которая иногда доходит до 38 градусов и даже выше. С гайморитом необходимо бороться, иначе он может стать хроническим, а высокая температура тела подкосит все здоровье организма. Вдобавок ко всему больной может испытывать сильное утомление, слабость, у него может быть отсутствие аппетита. Наличие такого симптома, как бессонница, тоже может акцентировать внимание на проблемах с носом. Намного сложнее протекает гайморит у взрослых, особенно это заметно при гнойном гайморите.
Перечень симптомов гайморита:
Что касается температуры во время гайморита, то таким образом себя проявляет заболевание в основном на начальной стадии. Именно так организм человека пытается реагировать на инфекцию, которая в него попала. Поскольку происходит полнейшая интоксикация с другими симптомами, если не начать проводить лечение гайморита. На разных стадиях гайморита бывает не только заложенность носа, но и часто изменяющаяся температура. Сильный жар очень часто случается, когда пазухи заложены. Если же болезнь стала хронической, то такого явления, как высокая температура тела, может и не быть, потому что проблема кроется в другом и все проявляется через другие симптомы.
Вообще есть довольно большой список симптомов, о которых должен рассказать врач, если будет проводиться лечение гайморита. Все зависит от возраста человека, его образа жизни, особенностей организма, иммунитета и параллельного развития ряда иных заболеваний. Поэтому заложенный долгое время нос – это не повод думать, что начался гайморит, все зависит от состояния пазух.
Если заболевание начинает активно прогрессировать, то у пациентов врачи наблюдают такие признаки:
У вас появились симптомы гайморита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60По общим признакам, которые выделяют профессиональные врачи, самостоятельно невозможно эффективно определить гайморит, поскольку для подтверждения всех догадок необходимо полное прохождение диагностики. Существует диагностика как для взрослых, так и для детей. Она характеризуется и ориентирована на определение серьезных заболеваний и поиск удачного метода лечения. Для начала в медицинском центре проводится риноскопия. Также специалист должен взять мазки, сделать рентген, чтобы понять, насколько поражены пазухи. Только после того, как врачи клиники проведут полное обследование, сделают диагностику, обсуждается цена и метод, которым будет проводиться лечение гайморита.
Во время диагностики специалисты сначала осматривают все возможные визуальные факторы, связанные с заболеванием. Осмотру подлежит лицо, поскольку проблемы пазухи могут отображаться через асимметричность щек. Если же врач замечает, что глазные яблоки слегка выпячены, то это причина, чтобы продолжить обследование и начать эффективное лечение гайморита. Если врачом было выявлено, что ощущается боль в области пазух, есть насморк и гайморит, подвижность мягких тканей ограничена, то это тоже является причиной, чтобы задуматься о лечении.
Еще один эффективный метод – это аускультативная диагностика. Специалист прослушивает нос на наличие гноя, потому что он является хорошим проводником звука. Для этого врач использует специальное приспособление – камертон, его необходимо установить ровно посреди темени или в носовых пазухах. Кроме этого, уже в гайморовых пазухах устанавливается фонендоскоп, который как раз и позволяет все прослушивать.
Тот факт, нужно ли лечение гайморита, позволяет определить и такая диагностика, как риноскопия. При помощи специальных оптических средств врач осматривает носовые полости. Стоит отметить, что этот метод многие считают одним из самых точных. Но классическим методом обследования в больнице, одним из самых эффективных, считается рентген. Это надежный способ, после которого чаще всего врачом и устанавливается диагноз и подбирается способ, чтобы быстро вылечить гайморит. Таким образом, врач при помощи рентгена находит области затемнения гайморовых пазух.
Если у пациента постоянный насморк, то как диагностика может использоваться еще и контрастное исследование, которое очень эффективно во время гнойного гайморита. Человека, страдающего возможным гайморитом, иногда направляют на электротентгенографию, которая считается одним из самых современных и инновационных методов, позволяющих поставить точный диагноз и назначить лечение гайморита взрослых.
Важно отметить, что любое наличие дискомфорта пазух должно настораживать, потому что иногда все протекает незаметно, когда начинается гайморит и бывает позднее обращение в больницу, методы лечения не помогают. Лучше сразу же сдавать анализы, проверяться на возникновение осложнений при гнойном гайморите и пытаться вылечиться. Тем более что стоимость лечения гайморита очень даже подъемная для жителей Москвы и всей страны. Конечно, лучше не знать, что это такое – острый гайморит, чем характеризуются его признаки. Поэтому клиника предлагает эффективное лечение и советует лишний раз провериться на наличие проблем пазух.
В большинстве случаев основной причиной забивания пазух носа считается инфекция, которая может попасть в полость пазух через кровь или даже обычное дыхание. В основном носовое дыхание может нарушаться из-за того, что носовая перегородка человека была искривлена или он страдал от ринита, если речь идет о детях, то выделяют такие причины, как аденоиды или аллергическая реакция. Даже из-за низкого иммунитета вполне может начаться болезнь, после чего следует долгое лечение гайморита.
Профессионалы выделяют причины различного характера, так как страдать может любая часть организма. Также может быть возникновение гайморита из-за стафилококка, который на самом деле очень длительный период времени проживает в человеческом носу и никак не дает о себе знать. Без специального обследования человек даже не догадается о том, что ежедневно он переносит в себе бактерию. Но если же бактерия проявит свою активность, то в пазухе может начаться гнойный гайморит, который при обычном насморке никак не заявляет о себе.
Причины, по которым развивается болезнь:
Вылечить гайморит позволяют инновационные решения и подходы к лечению. Достаточно пройти один качественный эффективный курс лечения, чтобы забыть о проблеме на долгие годы или даже навсегда. Больница предлагает профессиональное лечение для взрослых, лечение разного гайморита.
О том, как лечить болезнь подробно и индивидуально, может рассказать только доктор во время личного приема, поэтому лечение гайморита подбирается для каждого больного. К лечению гайморита стоит относиться серьезно как доктору, так и пациенту. В современном мире рекомендуются и используются различные принципы лечения, важно найти основную причину всех проблем и проверить ее.
Основная цель, которую ставит перед собой любой доктор при лечении симптомов гайморита – снять отек. Есть много способов лечения гайморита взрослых, но первое, что делает каждый специалист, – выводит слизь, расположенную с пазухой. Такой способ считается очень эффективным. Он дает возможность действовать дальше. В первую очередь необходимо всеми эффективными попытками уничтожить бактерию или инфекцию, из-за которой в принципе и началось лечение гайморита.
Очень часто используется антибактериальная терапия, которая уничтожает все вирусы, а для того, чтобы снять отек, эффективны специальные сосудосуживающие препараты. Иногда доктора решают промывать носовые ходы, чтобы лечение гайморита продвигалось быстрее. Такие меры тоже довольно эффективные. В таком случае доктора рекомендуют применять солевые растворы, антисептики. Важная часть лечения любого гайморита – избавление от гноя, после чего пациент обязательно должен посещать физиотерапевтические процедуры для полного восстановления.
Если все попытки при лечении гайморита тщетны, то клиника имеет право на основе своих показаний проводить хирургическое вмешательство. Этот способ точно поможет навсегда избавиться от болезни, но только в случае, если у пациента нет никаких противопоказаний и лечение гайморита согласовано со всеми специалистами.
Существуют различные виды и стадии гайморитов, о которых даже не подозревают люди, когда страдают насморком, потому что во время болезни нос забит. Все доктора говорят об однотогенном, хроническом, аллергическом, полипозном, гнойном, двустороннем, остром и катаральном гайморитах. Во всех этих случаях при помощи определенного подходящего метода лечащим врачом диагностируется тип гайморита, с которым необходимо бороться. Наиболее часто доктора диагностируют гнойный, острый, двусторонний гайморит.
Многие люди, которые не разбираются в тонкостях заболевания, но, к сожалению, должны пройти срочное лечение гайморита, знают, какой врач лечит данный недуг. Если говорить подробнее о врачах, которые работают в клинике, то непосредственно лечением гайморита занимается ЛОР. Он специализируется на изучении и лечении не только носа, но еще и ушей, горла, а также на профилактике всех возможных в данной области патологий. Изучению и лечению гайморита посвящена целая наука – отоларингология, которая имеет большое значение в лечении пациентов.
ЛОР-врач имеет несколько специализаций, поскольку он должен уметь проводить амбулаторную диагностику, лечить острый и хронический ринит, давать профессиональное показание и т.д. В современном мире ЛОР пользуется как проверенными традиционными способами медикаментозного и хирургического лечения гайморита, так и новейшими разработками. ЛОР лечит полости носа, применяя высокие технологии, поэтому ему можно доверить собственное здоровье. Полный список врачей и стоимость их услуг можно найти в отделении одной из клиник, поскольку у каждого специалиста свои цены в зависимости от стадии болезни и способа ее лечения.
На первых порах можно предотвратить гайморит, если придерживаться некоторых правил и методов лечения:
На любой стадии гайморита противопоказаны такие действия:
Чтобы навсегда избавиться от гайморита, а не просто излечить его на время, нужно записаться в клинику на первичный прием. Там профессиональный ЛОР выслушает все жалобы потенциального будущего пациента, проанализировав все аспекты и изучив первичные симптомы, доктор должен будет провести небольшую диагностику. Так уже на первом сеансе он сможет выявить, действительно ли человек страдает от гайморита или все это ложные симптомы и проблема совсем в другом. Цена первичного приема небольшая. Ознакомиться с ней можно в полном списке цен за услуги клиники. Если гайморит был выявлен, диагностика и все анализы это подтвердили, то в дальнейшем с пациентом оговариваются все аспекты лечения, начиная со списка исследований, которые рекомендуется пройти и заканчивая определением способа лечения заболевания. Вылечиться за один день невозможно, потому что для этого нужен комплексный подход, чтобы индивидуально подобрать метод, препараты, на которые нет аллергической реакции, процедуры и план восстановления.
АО «Медицина» (клиника академика Ройтберга) – это профессиональная частная клиника, которая заслуженно считается одним из лучших медицинских центров. Клиника ежегодно находит новые подходы к лечению. Качество обследований и лечения соответствуют медицинским стандартам. Кроме того, большим преимуществом клиники является то, что у каждого пациента будет свой персональный врач-куратор, который будет следить за всем лечением и согласовывать каждое решение с профильными специалистами. Чтобы не было никаких вопросов или проблем, клиника ведет учет всей истории болезни каждого клиента, поэтому любой из них может лично отслеживать ход лечения. Клиника АО «Медицина» гарантирует отсутствие очередей, приятную атмосферу и обслуживание на очень высоком уровне.
Воспаление верхнечелюстных пазух носа сразу дает о себе знать. Любой человек может сравнить описание заболевания со своими ощущениями и на этом основании «поставить себе диагноз». Но назначить адекватное лечение может только врач. Для этого нужны соответствующее образование, опыт и диагностическая аппаратура.
Гайморит – это воспаление верхнечелюстных пазух носа. Обычно он развивается как осложнение насморка. Наиболее характерные признаки:
При воспалении гайморовых пазух человек быстро утомляется, ему сложно сконцентрировать внимание, ослабевает память. Работать при гайморите очень сложно, поэтому лучше взять больничный.
Гайморит может быть острым и хроническим.
Заболевание чаще возникает в холодное время года у людей с ослабленным иммунитетом, но это не единственная причина. Воспаление гайморовой пазухи может развиться из-за:
Лечение гайморита будет эффективным, если пациент вовремя обратится к ЛОРу, специалист проведет диагностику и назначит лечение. Обследование включает ряд процедур:
Рентген позволяет обнаружить скопление слизи в пазухах и отек слизистой оболочки пазух носа. При гайморите на снимке будет видно затемнение, так как слизь и отек тканей в полостях не пропускает рентгеновские лучи.
КТ придаточных пазух необходима для выявления полипов, кист и анатомических изменений. Исследование безболезненно и длится не более 5 минут.
Если при наклоне головы вниз, вы чувствуете тяжесть, и неприятные ощущения стихают спустя какое-то время после того, как вы подняли голову, обратитесь к ЛОРу. Самолечение народными средствами, случайно выбранными антибиотиками и каплями для носа становится причиной серьезных осложнений. Гайморит может перейти в хроническую форму и стать причиной более тяжелых заболеваний: отита, менингита, абсцесса мозга, флегмоны орбиты (воспаления тканей вокруг глазного яблока).
В зависимости от состояния пациента и варианта течения заболевания, врач назначает терапию и подбирает антибактериальные, противоотечные и противовоспалительные препараты. Лечение может быть консервативным и хирургическим.
При легком гайморите помимо медикаментозного лечения по показаниям делают промывание носовой полости по Проэтцу, или «кукушку». Лежащему на спине пациенту вводят в нос специальный раствор. Он проходит через полость носа, пазухи носа, после чего его откачивают вакуумным насосом. «Кукушка» проводится курсом от 2 до 10 процедур.
При среднетяжелом и тяжелом течении заболевания назначаются антибиотики в виде таблеток, раствора для инъекций или ингаляций.
При тяжелом гнойном гайморите или отсутствии эффекта от консервативной терапии, применяется прокол ― пункция. Это позволяет быстро удалить гной из пазухи, очистить ее и обработать противовоспалительным препаратом. Иногда требуется проведение нескольких подобных манипуляций. Пункции делают под местной анестезией.
Когда гайморит не поддается лечению или находится в запущенной стадии, проводится хирургическая операция под общим наркозом. Период полного восстановления после операции может занимать до двух недель.
Для того, чтобы избежать гайморита следует:
Если вы обнаружили у себя первые симптомы гайморита и ищите квалифицированного специалиста, который поставит диагноз и поможет вам справиться с недугом, позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Сотрудники медицинского центра «Адмиралтейские верфи» ответят на ваши вопросы и проведут все необходимые обследования в течение одного рабочего дня. Давайте заботиться о вашем здоровье вместе!
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Гайморит приносит ребенку значительный дискомфорт и сильно нарушает привычный образ жизни. Возникают такие симптомы, как заложенность носа, боль в области переносицы, гнойные выделения из носовых ходов. Несвоевременное лечение патологии может привести к серьезным осложнениям – менингиту, абсцессу мозга, воспалению тройничного нерва и т.д. Именно поэтому родители должны проконсультировать ребенка с квалифицированным ЛОР-врачом еще при первых проявлениях гайморита.
Другим характерным для гайморита проявлением является нарушение носового дыхания. Заложенность носа может сменяться временным облегчением дыхания, иногда заложенность одной ноздри сменяется заложенностью другой, например, при смене положения головы.
Насморк при гайморите представляет собой выделение из носовых ходов слизи и/или гноя желто-зеленого цвета. При сильной отечности слизистой носа гнойные выделения не имеют возможности оттока, от чего насморк становится маловыраженным. Такая особенность течения может усложнить процесс диагностики заболевания.
Другие проявления гайморита:
В норме здоровый детский организм способен самостоятельно побороть инфекцию, развивающуюся в пазухах носа. Однако при определенных факторах силы иммунной защиты ребенка снижаются, и организм становится неспособен противостоять возбудителям.
Факторы, провоцирующие снижение иммунитета и проникновение микроорганизмов в гайморовы пазухи носа:
На первичном приеме врач внимательно выслушивает жалобы пациента и его родителей, уточняет особенности течения заболевания – длительность неприятных симптомов, степень выраженности, наличие сопутствующих воспалительных процессов в организме. Врач также уточняет, не болеет ли в близком окружении ребенка никто заболеваниями верхних дыхательных путей.
После беседы специалист переходит к осмотру пациента: визуально определяет наличие припухлости в области щек, проводит пальпацию гайморовых пазух и выявляет факт болевого синдрома при надавливании. Для обнаружения симптомов воспаления (отека, гнойных выделений) врач проводит риноскопию – инструментальное исследование полостей носа при помощи специального инструмента – риноскопа. После постановки предварительного диагноза ребенок направляется на рентгенологическое исследование с целью подтверждения первичного заключения.
Раньше для диагностики и лечения широко применялась пункция гайморовой пазухи. В настоящее этот инвазивный метод, который вызывает страх у ребенка, применяется крайне редко.
В сложных случаях, не поддающихся консервативному лечению, может понадобиться проведение хирургического вмешательства – гайморотомии. В ходе операции хирург аккуратно прокалывает гайморовы пазухи с последующим удалением гноя и введением антисептических средств.
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Онлайн консультацияЛаборатория
Вы можете пройти комплексное обследование всех основных систем организма
Выбрать анализыПервый тревожный «звоночек» — насморк не прошел за 7−10 дней. Значит, начинается воспаление в пазухах. У младенцев развивается этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта – эта носовая пазуха расположена в глубине черепа у основания носа). В более старшем возрасте почти треть случаев – этмоидит плюс гайморит.
Чаще всего у детей бывает так называемый катаральный – воспаляется слизистая гайморовых пазух без образования гноя. Его симптомы – обильные водянистые выделения из носа, боль в переносице, отек нижних век, припухлость в уголках глаз, вялость и др. Начинать лечение надо незамедлительно, чтоб не допустить осложнений (чем младше ребенок, тем выше их вероятность) – может начаться гнойный процесс, перейти на костные ткани (у детей они тонкие) и вызвать воспаление надкостницы верхней челюсти, глазницы…
При переходе катарального гайморита в гнойный появляются зеленоватые мутные выделения из носа. У подростков и взрослых процесс может идти вяло – иммунные клетки сопротивляются активнее. Из носа не льет, но он постоянно заложен. А когда нет выхода слизи – условия для быстрого размножения бактерий идеальные: воспаление набирает силу: мучает сильная головная боль, нередко держится температура 37 или чуть выше.
Чем дольше продолжается болезнь, тем больше меняется слизистая: ее структура и функции — она набухает, разрастается, плохо защищает от инфекции, реснички полости носа теряют способность передвигать слизь. Такие изменения могут стать необратимыми и привести к хроническому гаймориту.
Да, если заболевание не запущено. Пока нет гноя, действуют три главных правила лечения гайморита у детей. Снять отек – для этого используют сосудосуживающие капли и антигистаминные средства; обеспечить эвакуацию слизи – несколько раз в день проводят промывания полости носа; подавить инфекцию – применяют спреи и капли в нос. Иногда нужны средства, разжижающие слизь. Когда острый процесс стихнет, проводят курс физиотерапии (электро или фонофорез, лазерное, ультразвуковое воздействие).
Если началось гнойное воспаление, к этой схеме лечения антибиотики добавляют обязательно – без них воспаление не остановить. Иногда необходимо откачивание гноя через пазухи – врач очищает их либо через катетер, либо используя специальный электроотсос и после процедуры вводит антибактериальный препарат. Ну, а когда болезнь сильно запущена, делают прокол пазухи, промывают ее антисептиками, вводят антибиотики плюс назначают их прием внутрь.
У детей гайморит чаще всего возникает из-за неправильного лечения банального насморка. Но есть и другие причины – если у ребенка появились проблемы с носом, обязательно надо проверить состояние аденоидов, нет ли анатомических патологий (искривление носовой перегородки и др.). Гайморит, а также любой затянувшийся насморк (на медицинском языке синусит) – нередкая причина развития отита у детей.
К сожалению, это нередкая история. При подозрении, что после «простуды» к вирусной инфекции присоединилась бактериальная, педиатры нередко назначают детям антибиотик, чтобы избежать осложнений. В итоге инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед», но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
Если отит и гайморит «работают дуэтом», обязательно назначается лечение антибиотиками, чтобы подавить инфекцию. Важно быстрее снять отечность в носу и слуховой трубе – назначают сосудосуживающие капли в нос, противоаллергические и противовоспалительные спреи. Врач проводит сеансы продувания слуховой трубы, промывания носа и другие процедуры, используется физиотерапия.
Но это «общие моменты» лечения, конкретную схему врач подбирает в зависимости от течения заболевания, эффективности проводимой терапии, возраста ребенка. Детям младше двух лет может быть рекомендовано лечение в стационаре.
Если у Вас остались вопросы, Вы можете задать их врачу-педиатру или ЛОР-врачу онлайн в приложении Доктис.
Автор статьи: Алексей Владимирович Кошелев
Гайморит — это воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи. Заболевание может быть односторонним или двусторонним, острым и хроническим и сопровождаться поражением других придаточных пазух носа (синусит).
Если на фоне насморка и заложенности носа:
заложенность носа усиливается
присоединяется чувство распирания или тяжести в области лица
появляется головная боль, которая усиливаться при наклоне головы вниз.
отделяемое из носа становится желто-зеленого цвета, и приобретает зловонный запах
ощущение невозможности сосредоточения, ухудшение общего самочувствия, слабость, недомогание, повышение температуры.
Гайморит (синусит) – это не то заболевание, которое проходит само собой. Не забывайте, околоносовые пазухи находятся в непосредственной близости к головному мозгу, глазницам, следовательно и осложнения могут быть крайне серьезными, с самыми непредсказуемыми и молниеносными последствиями:
Внутриглазничные осложнения (флегмона орбиты, абсцесс орбиты)
Внутричерепные осложнения (менингит, энцефалит, абсцесс головного мозга)
Лечение гайморита (синусита) подразумевает под собой, индивидуальный подход и комплексное лечение. Начинается с эндоскопического осмотра, как наиболее эффективного способа постановки диагноза. Далее доктором назначаются медицинские препараты, а так же индивидуально подбирает пациенту курс лечебных манипуляций и аппаратного лечения в зависимости от характера заболевания, анатомических особенностей полости носа и околоносовых пазух. В нашей клинике успешно применяются беспункционные методы лечения, такие как вакуум перемещение по Проэтцу, синус катетер ЯМИК, баллонная синусопластика. После проведенного лечения пациент обследуется в отношении последствий перенесенного заболевания с прогнозом вероятности рецидива, а так же выбором тактики дальнейшего лечения (при хроническом синусите).
Анатомические и патофизиологические особенности и многообразие выполняемых функций слизистой оболочкой околоносовых требуют от врача соблюдения максимально щадящих принципов лечения, направленных на сохранение функций слизистой оболочки. Отличием оперативного лечения в нашей клинике является возможность лечения эндоскопическими методами.
Основной принцип эндоскопической синусотомии состоит в устранении блока соустий околоносовых пазух и восстановлении физиологического дренирования и вентиляции пазух, что отличает ее от радикальных операций (гайморотомия, фронтотомия). Эндоскопическая синусотомия проводится с помощью эндоскопической оптики, шейвера, внутри полости носа (без наружных разрезови формирования дополнительных отверстий).
В нашей клиники выполняются сложные операции на основной (клиновидной) пазухе с использованием навигациооной системы, данная методика позволяет устранить очаг воспаления пазухи наиболее близко расположенной к головоному мозгу.
Данные методы лечения сокращают реабилитационный период, позволяет отпустить пациента домой уже на следующий день после операции.
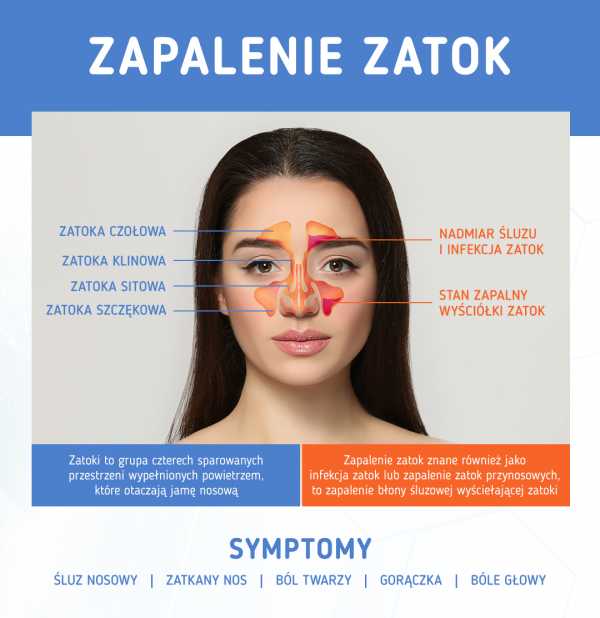
90 000 Синусит - причины, симптомы, лечение 90 001Синусит — это проблема, которая может коснуться любого — взрослых и детей. Незначительная инфекция или простуда могут вызвать закупорку пазух, вызывая сильный дискомфорт и характерную боль. Наиболее распространенными причинами воспаления носовых пазух являются вирусы, бактерии и грибки, кариес и невылеченная простуда. Синусит часто связан с пропущенным диагнозом и неадекватным лечением, что может привести к хронической проблеме, сопровождающейся неприятными недомоганиями.Итак, каковы симптомы синусита и как их распознать? Как и чем лечить больные пазухи? Как долго длится синусит?
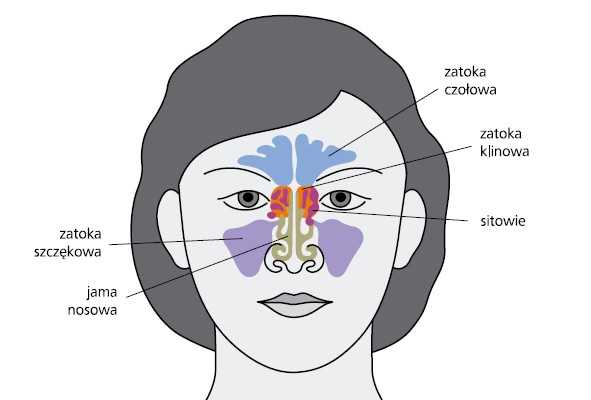
Придаточные пазухи представляют собой заполненные воздухом полости в голове, носу и глазах, которые соединяются с полостью носа. Околоносовыми пазухами называются околоносовые пазухи: лобные пазухи, верхнечелюстные пазухи, которые являются самыми крупными из всех пазух, решетчатые пазухи и клиновидные пазухи, расположенные около уха.Внутренняя часть пазух выстлана слизистой оболочкой, которая является продолжением слизистой оболочки полости носа. В физиологических условиях внутри пазух не должно быть бактерий, они стерильны. Надлежащее функционирование реснитчатого эпителия пазух обеспечивает систематический перенос секрета в полость носа, тем самым защищая пазухи от микроорганизмов из горла или носа.
Синусит представляет собой заболевание слизистой оболочки, выстилающей околоносовые пазухи и нос, поражающее одну или несколько околоносовых пазух.В зависимости от длительности и изменений на слизистой оболочке различают следующие виды синуситов:
• острый синусит, который после выздоровления не оставляет после себя слизистой оболочки, начинается внезапно, симптомы обычно длятся не дольше 4 недель,
• рецидивирующие острые синуситы, носят рецидивирующий характер, не менее 4 эпизодов острого синусита в год, длится в среднем 7 дней, при правильном лечении не приводят к стойким изменениям, обычно является переходной стадией, приводящей к хроническому синуситу,
• подострый синусит, инфекция длится в этом случае от 4 до 12 недель, а после разрешения не переходит в хронический процесс,
• хронический синусит, в этом случае воспаление не устраняется консервативным лечением, обычно это является результатом неправильного лечения или отсутствия лечения при остром воспалении и длительности воспаления более 12 недель.
Заражение обычно происходит непосредственно через слизистую оболочку носовой полости, но также возможно через кровь или одонтогенно. Синусит, проявляющийся ринитом, с хроническим насморком и закупоркой носовых пазух, может возникнуть в результате простуды, инфекции верхних дыхательных путей, гриппа или сезонной аллергии. Кроме того, причинами гайморита могут быть сухой, загрязнённый воздух, полипы и анатомические дефекты (напр.искривление носовой перегородки, травматические изменения носа и придаточных пазух). Первичным механизмом, приводящим к синуситу, является нарушение отделяемого из пазух, которое может быть следствием повреждения реснитчатого эпителия, наличия обструкции синусового отверстия в полость носа или курения (в этом случае имеет место токсическое нарушение реснитчатого эпителия). Эта ситуация приводит к накоплению слизи, что способствует размножению бактерий и бактериальных суперинфекций.Гайморит также может быть следствием перехода воспалительного процесса из соседних, чаще всего гайморовых пазух. Острый синусит чаще всего вызывается пневмококками и гемофильной палочкой, тогда как хронический синусит чаще всего вызывается стафилококками, пневмококками и оральными анаэробными бактериями.
Симптомом больных придаточных пазух носа является ухудшение самочувствия после нескольких дней острого ринита.Характерным симптомом является насморк и появление желтых или зеленоватых выделений из носа или стекающих по задней стенке глотки. Выделения из носа становятся все гуще и гуще, вызывая заложенность носа, затрудняя дыхание и вынуждая дышать через рот. Другим типичным симптомом является лихорадка (около 38°С), головная боль, усиливающаяся при наклонах, изменении давления или надавливании на область пазух. Имеются и другие жалобы, такие как головная боль, ощущения повышенного давления или давления, а также боль, болезненность и припухлость щек, лба и носа при прикосновении или даже при дыхании.Забитые пазухи снижают обоняние и вкус. Важно отметить, что эти симптомы усиливаются во время повышенной активности и уменьшаются или исчезают спонтанно ближе к вечеру. Следует подчеркнуть, что симптомы гайморита различаются в зависимости от того, какие пазухи (или пазухи) поражены воспалительным процессом:
• гайморит, связан с ощущением давления или давления в области пазух, которое может иррадиировать в зубов, ушей или лобной области, кроме того, может быть отек щек, боль в верхней челюсти, зубная боль и гнойные выделения из носа,
• решетчатый синусит, связанный с болью, локализованной у основания носа или сзади глаза,
• воспаление лобных пазух, приводящее к боли в области лба,
• синусит, при котором боль иррадиирует в тело головы.
Синусит часто сопровождается неприятным запахом изо рта, кашлем, утомляемостью и насморком. Симптомы болезни носовых пазух могут длиться от одной недели в случае вирусного синусита до двенадцати недель в случае хронического синусита, обычно вызванного аллергической реакцией.
По статистике осложнения гайморита возникают один раз на пятьдесят случаев. Обычно они возникают как следствие хронического синусита, но могут появиться и после острого синусита.Осложнения включают:
• отек век,
• обострение бронхиальной астмы,
• отит,
• воспаление костей черепа,
• внутричерепные осложнения, которые могут привести, среди прочего, к энцефалиту, абсцессам головного мозга, мозговым оболочкам,
• орбитальные осложнения, вызывающие заболевания глаз, в т.ч. орбитальный абсцесс и нарушения зрения,
• тромбоз кавернозного синуса.
Диагноз синусита ставится на основании правильно составленного анамнеза и физикального осмотра носовых полостей врачом.Обычно проводят также лабораторные исследования, в общем анализе крови появляется лейкоцитоз и можно определить СОЭ, которая при воспалении достигает более высокого значения. Состояние пазух лучше всего иллюстрируется компьютерной томографией или магнитно-резонансной томографией, на которых видны изменения в виде потери аэрации пазух, жидкости в пазухах, полипов слизистой оболочки и возможных осложнений. Рентгеновские лучи (рентгеновские лучи) также могут быть полезны при остром синусите. Иногда проводят пункцию пазухи для точной идентификации возбудителя, эвакуации гноя или введения лекарственного средства в пазуху.Во время процедуры берется жидкость для микробиологического исследования, а также можно оценить емкость пазухи. В случае хронического синусита иногда проводят эндоскопию носа. В некоторых случаях также проводятся тесты на аллергию, чтобы найти аллерген, ответственный за воспаление.
5.00 1
0 0
0 0
0 0
5.00 1
0 0
0 0
0 0
0 0
0 0
0 0
0 0
0 0
5.00 1
0 0
0 0
При синусите лечением первой линии являются противовоспалительные препараты, жаропонижающие средства (например, ибупрофен), обезболивающие (например,парацетамол, нестероидные противовоспалительные препараты) и промывание носа физиологическим раствором или раствором морской воды. Начало фармакологического лечения хронического гайморита предполагает посещение ЛОР-врача, который при правильной постановке диагноза назначает соответствующий антибиотик. Антибиотикотерапия обычно длится не менее 3 нед. Важно не забывать о защитных препаратах при лечении антибиотиками. Дополнение пробиотиками, пребиотиками или синбиотиками предотвратит стерилизацию полезной бактериальной флоры организма и укрепит иммунную систему.Кроме того, проводится и симптоматическое лечение, направленное на устранение неприятных недомоганий, борьбу с воспалением и отеком слизистой оболочки носовых пазух. Лечение также включает этапы, позволяющие удалить секрет, оставшийся в пазухах. Назальные капли, спреи и ирригаторы также используются для разжижения выделений и очистки носовых пазух. При диагностировании аллергической инфекции в лечение включают также антигистаминные препараты и глюкокортикостероиды.
Синусит сопровождается неприятными недомоганиями, которые можно облегчить с помощью домашних средств. Полоскания и орошения – часто используемые процедуры, которые можно проводить дома, стоит использовать специальные наборы, которые есть в аптеках. С помощью устройства, напоминающего лейку, в нос закачивается физиологический раствор, который очищает нос и пазухи от застоявшихся выделений. Важным элементом домашнего лечения также являются ингаляции с применением изотонического раствора морской соли с добавлением напр.эвкалиптовые или мятные капли, которые облегчат боль и избавят от необходимости в обезболивающих препаратах. Стоит использовать теплые компрессы на лицо, так как они уменьшают болевые ощущения. Важно пить много воды, так как увлажнение слизистой оболочки носовых пазух помогает разжижать и избавляться от слизи. Избегайте напитков, содержащих кофеин или алкоголь, поскольку они способствуют обезвоживанию организма. Более того, кажущиеся обыденными действия могут принести облегчение, жвачка или вдыхание эфирных масел (мяты, эвкалипта или чайного дерева) способствуют открытию носа.
Многие люди, особенно в осенне-зимний период, страдают от болей в носовых пазухах без насморка. Эта ситуация может быть вызвана внезапным изменением температуры между внутренней и наружной температурой. Следует также отметить, что некоторые люди от природы предрасположены к заболеваниям носовых пазух из-за анатомических дефектов. Насморк считается неотъемлемой частью гайморита, но кроме выделений из носа воспаление сопровождается и другими симптомами, указывающими на наличие проблемы.Поэтому необходимо выполнить тесты, чтобы определить ваше общее состояние здоровья, так как боль в пазухах может быть не из-за синусита, а, например, из-за новообразований или полипов в пазухах.
Хронический синусит можно диагностировать, когда воспалительный процесс, несмотря на правильное лечение, длится 8-12 недель. Заболевание может появиться как у взрослых, так и у детей. Как правило, хронический синусит поражает верхнечелюстные пазухи и решетчатые ячейки, реже лобные пазухи.Это состояние может иметь различные причины, но чаще всего оно возникает в результате воспаления носа и придаточных пазух носа, которое носит длительный характер (длится более двенадцати недель). Заболевание проявляется выделениями из носа: слизистыми, гнойными, смешанными или водянистыми, что является препятствием для свободного дыхания. Хронический синусит характеризуется чередованием периодов обострения и ремиссии заболевания. Кроме того, заболевание может также сопровождаться другими недугами, такими как аллергия, бронхит или ларингит.Лечение хронического гайморита предполагает прием антибиотиков (антибиотикотерапия должна длиться не менее 3 недель). При этом требуется симптоматическое лечение, заключающееся в борьбе с отеком слизистой и выведении выделений из носовых пазух. Использование назальных капель, спреев или полосканий помогает разжижать выделения. Следует подчеркнуть, что хронический синусит – это заболевание, которое может привести к появлению стойких изменений в слизистой оболочке пазухи. Лекарства и антибиотикотерапия при хроническом синусите могут быть неэффективны.В такой ситуации необходимо проведение хирургического лечения, которому предшествует визуализирующая диагностика (компьютерная томография) с целью анализа хода и расположения пазух и определения объема вмешательства.
Хирургическое лечение заключается в удалении пораженных и пораженных тканей, а также в создании проходного сообщения между пазухами и полостью носа.
В заключение, точный диагноз чрезвычайно важен при лечении хронического синусита, так как простой синусит, который не лечится должным образом или вообще не лечится, может привести к хроническому синуситу.Поэтому, если вы испытываете какие-либо характерные симптомы, вам следует обратиться к врачу или фармацевту за информацией о том, какое лекарство лучше всего подходит для ваших симптомов.
Библиография:
Кржеский А., Янчевский Г. Болезни носа и околоносовых пазух, Под ред. Elsevier Urban & Partner, Вроцлав 2003
Кржески А., Громек И., Параназальный синусит, Wyd. Виа Медика, Гданьск 2008 9000 3 .90 000 заболеваний и симптомов придаточных пазух носа — MML
Повторяющийся насморк, боль, усиливающаяся при движении головы, ощущение тесноты вокруг щек и лба — распространенные симптомы синусита. Ежегодно этим заболеванием страдает каждый десятый поляк. Заболевание не следует воспринимать легкомысленно, потому что, если его не лечить, оно может привести к серьезным заболеваниям важных органов головы, таких как мозг или глаза.
Пазухи – это пространства (полости), расположенные вокруг носа и лба.Если они здоровы, то наполнены воздухом. Синусы работают, чтобы произвести тонкий секрет слизи, необходимый для увлажнения и очистки воздуха, которым мы дышим. Примерно на половине длины носа располагаются решетчатые пазухи, над ним - лобные пазухи, чуть выше челюсти - верхнечелюстные пазухи, а в задней части полости носа - клиновидные пазухи. Вместе они составляют очень важную часть нашей дыхательной системы и называются околоносовыми пазухами.
Проблемы с носовыми пазухами появляются и ухудшаются в зависимости от сезона.Однако чаще всего это относится к осени и зиме, когда мы подвергаемся воздействию резкого морозного воздуха снаружи и сухого воздуха в домах и офисах. Высокая разница температур и низкая влажность воздуха делают слизистую оболочку носа и придаточных пазух сухой. Это, в свою очередь, способствует развитию катара, т. е. восприимчивости слизистой оболочки к проникновению в ее недра различных видов загрязнений и патогенных микроорганизмов, т. е. бактерий и вирусов.
 Функции присоединения
Функции присоединения Воздух, который вы вдыхаете через нос, попадает во все ваши носовые пазухи.Здесь она согревается, увлажняется и очищается. Независимо от температуры и влажности воздуха, вдыхаемый в носовые пазухи, он нагревается примерно до 34°С и сильно увлажняется. В результате воздух не раздражает слизистую оболочку дыхательных путей, проходя дальше в глотку и легкие. Нос и пазухи также являются одним из иммунных барьеров для вирусов, бактерий и аллергенов.
Тембр голоса зависит от верхнечелюстных пазух, так как они действуют как звуковой ящик. Если у нас свободный нос, пазухи очищаются более чем на 10 000.литров воздуха в сутки, что равно вдоху взрослого человека.
Надлежащая вентиляция является необходимым условием для правильного функционирования пазух. Это также защита от возникновения заболеваний носовых пазух. Пазухи и нос соединены отверстиями, называемыми синусовыми отверстиями, и когда их проходимость ограничена, например, отеком слизистой оболочки носа, воздух поступает в пазухи в ограниченном объеме, что, следовательно, вызывает недостаточную вентиляцию. Попавший в них воздух плохо очищается, а это благоприятствует размножению микробов.Закупоренное отверстие также замедляет отток слизи, которая становится отличной питательной средой для бактерий и вирусов и быстро превращается в гнойные выделения. Насморк становится более густым, очищать нос становится все труднее, что усиливает чувство распирания и головную боль, являющиеся основными симптомами гайморита. Воспалительный процесс, протекающий в носовых пазухах, обычно имеет бактериальное или вирусное происхождение, но может развиться и после контакта с аллергенами. Люди с заложенным носом (т.е.из-за искривления носовой перегородки, гипертрофии носовых раковин или полипов) или страдающих вазомоторным катаром, то есть такими, при которых слизистая оболочка носа и придаточных пазух не функционирует должным образом.
Головная и мышечная боль, першение в горле, заложенность носа, повышенная температура — общие симптомы, которые мы связываем с сезонной инфекцией. Однако стоит проявить бдительность, так как первые симптомы гайморита очень часто схожи.Особенно, когда эти недуги повторяются каждый год или несколько раз в год.
Симптомы синусита (лобного, верхнечелюстного, решетчатого или клиновидного) различаются в зависимости от того, где развился синус. Одним из основных симптомов синусита является боль. Чтобы немного упростить задачу, можно предположить, что если мы почувствуем боль:
Другие симптомы синусита:

Воспаление слизистой оболочки носовых пазух всегда затрагивает как полость носа, так и околоносовые пазухи.При использовании в качестве критерия длительности заболевания можно выделить:
Невылеченное или неправильно вылеченное острое воспаление переходит в хроническое. Может случиться так, что фармакологическое лечение острого гайморита окажется неэффективным, а само воспаление станет хроническим процессом.Причиной этого обычно являются аномалии анатомии полостей носа и отверстий придаточных пазух, которые еще больше затрудняют отхождение секрета из носовых пазух.
Хронические воспалительные процессы в придаточных пазухах нередко приводят к гипертрофическим изменениям слизистой оболочки и образованию так называемых кисты, то есть шаровидные образования, окруженные мешком и наполненные жидкостью, расположенные внутри пазухи. Возможны и другие осложнения воспаления околоносовых пазух, такие как менингит, эпидуральный, субдуральный и мозговой абсцесс, тромбофлебит.Встречаются также осложнения, связанные с глазницами, например, воспалительный отек век, воспаление мягких тканей орбиты, поднадкостничный абсцесс или орбитальный абсцесс. Стоит помнить, когда у нас появляются классические симптомы гайморита.
Синусит в настоящее время входит в десятку наиболее распространенных заболеваний. Медицинская статистика подтверждает, что каждый третий поляк хотя бы раз в жизни болел острым гайморитом. По оценкам экспертов, 7 из 10 головных болей, которые считаются мигренозными головными болями (и лечатся как таковые), на самом деле являются симптомами заболеваний носовых пазух.
Синусит может развиться независимо от возраста и пола. Для вирусов, бактерий или грибков не имеет значения, кто мы. Если они проникают в носовые пазухи, то находят там прекрасные условия для размножения, а вот те, у кого заложен нос, рискуют заболеть болезнью с риском выше среднего.
носовые раковины
Иногда эти дефекты могут быть врожденными, например генетические заболевания, вызывающие нарушение подвижности ресничек респираторного эпителия. Обычно они появляются в детстве.
Причиной заложенности носа может быть также механическая травма, например, удар по носу, перенесенные заболевания, например, гранулематоз Вегенера, туберкулез, опухоли носа, нарушения иммунитета и даже загрязнение воздуха.
 Мир аллергиков
Мир аллергиков Аллергия, особенно ингаляционная форма, является еще одной причиной воспаления носа и околоносовых пазух.Если аллерген вступает в контакт с каждым вдохом и выдохом, ситуация ухудшается, так как отекшая слизистая оболочка носа блокирует свободный поток воздуха в носовые пазухи. У больного появляются симптомы их воспаления. Аллергенами, опасными для носа и носовых пазух, являются не только пыльца трав и деревьев, но и клещи, грибки, плесень, сравнительно часто кошачья шерсть и химические соединения, выделяющиеся с мебели, искусственных ковров или красок на стенах.
Симптомы гайморита усиливаются в холодное время года.Это связано не только с большими перепадами температур, которые мы ощущаем, но и с плохой влажностью воздуха, которым мы дышим. В осенне-зимний период снижается наш естественный иммунитет, что может быть связано с диетой с низким содержанием витаминов, менее частыми прогулками на свежем воздухе и распространенными вирусными инфекциями. Последним часто пренебрегают. Вместо того, чтобы остаться дома на несколько дней, когда у нас простуда, мы идем на работу и не только распространяем микробы, но и каждая вирусная инфекция способствует развитию острого гайморита.
Вирусный, бактериальный, грибковый или аллергический синусит:
— проблемы, требующие неотложного лечения. Может поражать верхнечелюстную, лобную, клиновидную и решетчатую пазухи.
Синусит развивается всякий раз, когда нарушается вентиляция пазух, т. е. когда воздух не может попасть в пазухи. Основные симптомы: боль в носовых пазухах, головная боль, потеря обоняния, выделения из глотки и вниз по горлу, неприятный запах изо рта и носа.
Опоясывающий лишай в пазухах может развиваться после неудачного лечения корней, после случайного введения в пазухи стоматологических материалов, таких как имплантаты или материалы, используемые при лечении корневых каналов.
Полипы пазухи: возникают из-за разрастания слизистой оболочки.
Это нераковые воспалительные поражения, которые по мере своего увеличения блокируют устья пазух или верхних дыхательных путей.
Чтобы носовые пазухи хорошо вентилировались, необходимо удалить полипы.
Кисты пазухи: очень часто встречаются у людей с хроническими инфекциями.Они возникают из-за аномального скопления слизи в пазухах. Если отверстие пазухи закупорено, избыточное накопление слизи и снижение содержания кислорода в пазухе вызывают аномальное ремоделирование слизистой оболочки, выстилающей полости пазухи, что может привести к образованию сферической структуры. Значительную роль играют бактерии или грибки, размножающиеся в слизи.
Опухоли придаточных пазух встречаются редко (0,5-1% всех раковых заболеваний), но вызывают большие изменения челюсти, глазниц и даже глаз.Чтобы быть излечимым, рак пазухи должен быть диагностирован на ранней стадии развития, что требует современной диагностики, в том числе компьютерная томография, НБИ эндоскопическое исследование (выявление ранних опухолевых изменений в верхних дыхательных путях), что у нас при ММЛ.
Придаточные пазухи носа представляют собой воздушные полости, расположенные внутри костей черепа. У человека 4 пары носовых пазух:
Каждая пазуха соединяется с носовой полостью, так что выделяемые ими выделения могут эвакуироваться, а воздух извне поступает внутрь и вентилирует внутреннюю часть пазух.Это обеспечивает отсутствие бактерий внутри околоносовых пазух в физиологическом состоянии.
При инфекциях носовых пазух воспаление и отек поражают слизистую оболочку носовых пазух. Это вызывает закупорку рото-протокового комплекса (т. е. открытие пазух в полость носа) и невозможность эвакуации секрета из пазух, что способствует его накоплению. В последнее время чаще используется понятие синусит и ринит ( риносинусит ), поскольку инфекция слизистой оболочки в одном месте быстро распространяется, охватывая всю носовую полость.
По продолжительности различают острый, подострый и хронический синусит. Острый синусит имеет быстрое начало и длится не более 4 недель. В случае подострого состояния период заболевания длится от 4 до 8 недель, а если он превышает 8 недель или часто рецидивирует, то его называют хроническим параназальным синуситом.
Причиной любого типа синусита, как и большинства инфекций верхних дыхательных путей, может быть вирус, батарейка, грибок или аллергия.Наиболее распространенными причинами острого синусита являются вирусы, такие как риновирусы, коронавирусы, аденовирусы и вирус гриппа. Бактериальная колонизация (тремя наиболее распространенными являются Streptococcus pneumoniae , Haemofilus influenzae и Moraxella catarrhalis ) обычно возникает в результате суперинфекции при вирусной инфекции или аллергической реакции. Грибковый гайморит может возникнуть у людей с ослабленным иммунитетом (после трансплантации, при заболеваниях костного мозга, СПИДе) или при сахарном диабете.
В настоящее время причиной все чаще становится нераспознанная или плохо контролируемая аллергия. Иногда синусит может быть вызван хроническим раздражением слизистой оболочки физическими агентами (например, сигаретным дымом) или инфекцией корневого зуба. Также значительное искривление носовой перегородки может способствовать частым воспалениям придаточных пазух носа, особенно односторонних пазух.
Симптомы острого синусита включают затрудненное дыхание через нос, головные и лицевые боли у основания носа и по обеим сторонам носа, которые усиливаются при наклоне головы.Кроме того, выделения из носа могут стекать по задней стенке глотки, вызывая кашель. Также может быть отек мягких тканей вокруг глаз и нарушение обоняния. При воспалении гайморовых пазух, особенно со стороны лунки, у больного могут возникать зубная боль и неприятный запах изо рта. Инфекция часто сопровождается лихорадкой. Хронический синусит характеризуется очень похожими симптомами, хотя и несколько меньшей интенсивности.
Диагноз параназального синусита ставится врачом на основании тщательного сбора анамнеза, ЛОР-обследования и дополнительных исследований.
Сначала врач касается на ощупь лица и шеи пациента, чтобы выявить болезненность. ЛОР-обследование включает переднюю риноскопию (осмотр полости носа через зеркало с использованием налобного фонаря), при которой проверяют наличие выделений, полипов и оценивают слизистую оболочку на наличие признаков воспаления. Во время осмотра также можно оценить состояние носовой перегородки. При необходимости для лучшей видимости можно использовать гибкий или жесткий эндоскоп, благодаря которому также можно заглянуть в носовые пазухи.Визуализирующие тесты часто необходимы для полной оценки заболевания. В прошлом рентген был очень популярен, но в настоящее время он потерял свое значение из-за широкой доступности компьютерной томографии (КТ). Он позволяет получить точную картину всех пазух, рото-протокового комплекса, полости носа и всех окружающих тканей. Благодаря КТ можно определить объем патологических изменений, спланировать лечение (в том числе оперативное) и даже установить вероятную причину заболевания. Магнитно-резонансная томография имеет аналогичное применение, хотя из-за своей цены и меньшей доступности она не так популярна, как компьютерная томография.При остром синусите иногда собирают биологический материал (например, выделения из носовых пазух или смывы) и отправляют в микробиологическую лабораторию для посева. Если ваш врач подозревает аллергический фон синусита, может помочь тестирование на аллергию.
Больной острым параназальным синуситом может попробовать лечиться домашними средствами на ранних стадиях заболевания, так как при вирусных заболеваниях лечение симптоматическое.Рекомендуется делать несколько ингаляций в день (достаточно над миской с горячей водой), пить много жидкости, делать компрессы из горячего полотенца и увлажнять слизистую оболочку носа, например, физиологическим раствором. Вы можете купить в аптеке набор для полоскания носовых пазух, который также может улучшить ваше состояние.
На начальной стадии синусита вас может лечить врач общей практики. Рекомендуется использовать противовоспалительные и обезболивающие препараты из группы нестероидных противовоспалительных средств (напр.ибупрофен). Дополнительно показаны препараты с противоотечным действием на слизистую оболочку носа и придаточных пазух. Их можно принимать внутрь и в виде назальных капель. Необходимо помнить, что такие капли нельзя использовать более 5-7 дней, так как это может сделать слизистую зависимой от их действия и ее отек может рецидивировать.
Терапию антибиотиками следует рассматривать в случае инфекции с высокой температурой (> 39 ° C), значительным отеком периорбитальных тканей или длительностью более двух недель.Терапия обычно длится 10-14 дней. Даже если симптомы проходят раньше, лечение должно быть завершено для защиты от хронического синусита. Если через 7 дней улучшения не наступит, врач рассмотрит вопрос о замене антибиотика.
Противогрибковые препараты могут быть использованы, если синусит является грибковым, хотя это важное показание к хирургическому вмешательству.
В случаях подозрения на аллергический фон и/или у пациентов с хроническим воспалением рекомендуется применение назальных кортикостероидов.
Рецидивирующий хронический синусит, включая микоз синуса, является показанием к хирургическому вмешательству. В настоящее время наиболее часто применяемым методом является эндоскопическая интраназальная микрохирургия с применением камеры, источника света и хирургических микроинструментов.
Возможно полное излечение синусита. Осложнения острого синусита встречаются редко, наиболее частым осложнением является хронический синусит.Бывает, что заболевание провоцирует астматический приступ или сопровождается отитом. Инфекция может распространиться на близлежащие ткани, такие как глазница, кости и области вокруг мозга, вызывая менингит. Это может вызвать воспаление периорбитальных тканей и кожи над глазницей, что может повлиять на качество вашего зрения. Существует также риск менингита и тромбоза окружающих венозных оттоков.
Синусит – заболевание, поражающее людей всех возрастов и в разное время года.Вы можете снизить риск синусита, избегая людей с инфекциями верхних дыхательных путей и чрезмерного воздействия различных видов дыма (сигарет) и различных видов загрязнения воздуха. Важно лечить различные виды аллергии, особенно ингаляционные, и иметь соответствующий уровень влажности воздуха в помещениях, где мы ежедневно находимся. Это имеет большое значение в те месяцы, когда мы используем отопление помещений.
.90 000 Хронический синусит и острый синусит - как лечить? Воспаление придаточных пазух носа – одно из наиболее частых заболеваний в осенне-зимний период года. Заложенность носа, зеленый насморк, боль в лице, потеря обоняния — наиболее распространенные симптомы заболеваний носовых пазух. Как распознать и эффективно лечить гайморит и всегда ли необходим антибиотик? Ответы на эти вопросы в статье ниже.Придаточные пазухи носа представляют собой воздухоносные полости, выстланные слизистой оболочкой.Они расположены внутри черепа и соединяются с полостью носа. Вопрос о функциях бухт окончательно не решен. Наиболее вероятной дыхательной функцией, по-видимому, является увлажнение и нагревание вдыхаемого воздуха и выравнивание разницы давлений, возникающей при дыхании. Другие вероятные роли пазух включают обонятельные, защитные, тепловые или фонетические.
У человека можно выделить следующие гнедые:
Пазухи начинают развиваться внутриутробно. Решетчатые пазухи и частично верхнечелюстные пазухи наиболее развиты у новорожденных, и их дальнейшее развитие совпадает с периодом прорезывания постоянных зубов. Лобные и верхнечелюстные пазухи аэрируются примерно в возрасте 6 лет, достигая своего окончательного размера после полового созревания. У детей раннего возраста (до 5 лет) наиболее часто встречается синусит и гайморит.
Физиологически околоносовые пазухи не содержат микробной флоры.Поскольку каждая пазуха соединяется с полостью носа, это позволяет выделять выделения из эпителия пазухи и регулярно вентилировать полости пазухи. При отечности слизистой наружные отверстия закупориваются и скапливается отделяемое, являющееся прекрасной питательной средой для патогенных микроорганизмов.
Наиболее частыми возбудителями, вызывающими острый синусит, являются вирусы, такие как риновирусы (до 50% случаев), коронавирусы, аденовирусы и вирус гриппа. бактериальный синусит обычно возникает в результате бактериальной суперинфекции в ходе вирусной инфекции (преимущественно инфекции Streptococcus pneumoniae , Haemofilus influenza e и Moraxella catarrhalis ). Грибковый синусит встречается редко, в основном у людей с ослабленным иммунитетом (например, после трансплантации органов или у больных СПИДом) или у больных диабетом.
Авторы руководства EPOS 2020 (European Position Paper on Rhinosinusitis and Nasal Polyps) с учетом этиологии острых параназальных синуситов (ОКС) предложили деление на вирусные синуситы, характеризующиеся легким течением и быстрым временем выздоровления (до 10 дней) и поствирусный синусит с ухудшением или рецидивом симптомов через 5 дней, продолжительность их персистенции также больше (более 10 дней, даже до 12 недель).
Бактериальный синусит, обычно называемый гнойным синуситом, составляет небольшую долю синуситов и в большинстве случаев проходит без применения антибиотиков.
Хронический синусит — это воспаление носа и придаточных пазух в течение более 12 недель с умеренными симптомами.
Кроме того, хронический синусит можно разделить на первичный (с эндоскопическими полипами носа или без них) и вторичный хронический синусит - он встречается значительно реже и связан с одонтогенными изменениями, например. одонтогенный верхнечелюстной синусит , синусит, связанный с развивающейся опухолью внутри пазухи или системными заболеваниями, например, при кистозном фиброзе.
Симптомами вирусного синусита являются выделение секрета и ощущение заложенности носа. синусит без сопутствующего ринита наблюдается редко. Пациенты также могут жаловаться на кашель и ощущение першения в горле, связанное с истечением секрета по задней стенке горла.Выделения из носа вначале прозрачные и водянистые, с течением болезни имеют тенденцию к сгущению, а также могут содержать гной (густой, пигментированный и тусклый). Может быть отек век и болезненность при надавливании в области пораженной пазухи.
Закупорка носовых пазух вызывает боль, усиливающуюся при наклоне головы. Синусит может сопровождаться потерей или ухудшением обоняния. При гайморите, особенно из лунки, у больного могут возникать зубная боль и неприятный запах изо рта.Сфеноидит может вызвать боль в спине, иррадиирующую в верхнюю часть черепа. Симптомы лобного синусита сопровождаются болезненностью, болями в придаточных пазухах (болями в глазничной области). К локализации решетчатого синусита относятся боли в височной области, в области глазницы, в области сосцевидного отростка.
Синусит часто сопровождается субфебрилитетом или лихорадкой. Также характерен зеленый насморк или желтые выделения из носа . Следует отметить, что по цвету выделений из носа и лихорадке вирусную и бактериальную этиологию не дифференцируют.
Острое воспаление обычно проходит самостоятельно. Улучшение обычно наступает в течение 48 часов, а заживление завершается через 7-10 дней. Ухудшение состояния через 5 дней болезни или сохранение симптомов более 10 дней может свидетельствовать о бактериальной суперинфекции (встречается лишь в 0,5-2% случаев). Бактериальный синусит разрешается спонтанно примерно в 2/3 случаев в течение 14 дней.
Диагноз синусит ставится врачом на основании тщательного сбора анамнеза, ЛОР-обследования и, при необходимости, дополнительных исследований.
Диагноз острого синусита требует наличия 2 или более из следующих симптомов: заложенность носа, выделения из носа (передний или задний насморк), боль в пазухах, чувство рассеянности и нарушение обоняния. ЛОР-обследование заключается в эндоскопии носа (она же передняя риноскопия). Врач оценивает слизистую оболочку на наличие признаков воспаления или полипов. Также оценивается состояние носовой перегородки.
Визуализирующим тестом выбора является бесконтрастная компьютерная томография, не рекомендуется при остром гайморите, но при хроническом гайморите является основой диагноза (выявляет потерю аэрации пазухи, синусовую жидкость, утолщение или полипы слизистой оболочки, воспаление -способствующие анатомическим изменениям).Магнитно-резонансная томография проводится значительно реже, она помогает дифференцировать воспалительные и опухолевые заболевания, а также грибковые инфекции. При необходимости ее можно проводить у беременных.
Читайте также Как подготовиться к КТ придаточных пазух носа.
В настоящее время не рекомендуется проводить рентгенографию придаточных пазух носа, а также противопоказаны рутинные микробиологические исследования. Тесты СОЭ и СРБ могут помочь принять решение о начале лечения антибиотиками.Низкие значения снижают, а большие увеличивают вероятность бактериального заражения. Если, с другой стороны, ваш врач подозревает аллергическую подоплеку гайморита, могут помочь тесты на аллергию.
В большинстве случаев острый синусит протекает в легкой форме, поэтому независимо от возраста пациента рекомендуется только симптоматическое лечение и настороженность.
Что мы можем использовать при синусите, чтобы успокоить неприятные боли в носовых пазухах и прочистить забитые носовые пазухи?
Хронический синусит чаще всего проводится под наблюдением ЛОР-врача.Немедикаментозное лечение включает регулярное промывание носа 0,9% раствором NaCl. Фармакологическое лечение включает использование назальных стероидов и возможное биологическое лечение. При отсутствии улучшения при консервативном лечении можно рассмотреть возможность эндоскопической хирургии околоносовых пазух (FESS).
Также узнайте, как использовать морскую воду для носа.
У беременных с острым синуситом рекомендуется тщательное наблюдение ( выжидательная тактика ), вдыхание теплого влажного воздуха, парацетамол.Рекомендации по антибиотикотерапии синусита при беременности отличаются от рекомендаций для взрослых, фторхинолоны и тетрациклины не следует применять беременным женщинам. Пенициллины являются одними из самых безопасных и наиболее изученных антибиотиков.
Домашние средства от гайморита включают ингаляции с эфирными маслами. Среди прочего рекомендуется гвоздичное или тимьяновое масло с антибактериальными и противовоспалительными свойствами, а также эвкалиптовое масло, помогающее открывать носовые пазухи, эффективно разжижая выделения.
Еще один способ, который стоит попробовать – это готовые БАДы, содержащие бромелайн – вещество, получаемое из ананаса, известное своей способностью разжижать слизь и обладающее антибактериальными и противовоспалительными свойствами. К другим препаратам, положительно влияющим на работу носовых пазух, относятся экстракты трав горечавки, хрена, вербены, бузины и примулы. Они бывают в виде капель или таблеток.
Хотя острый синусит является очень распространенным и обычно легким заболеванием, он может привести к серьезным осложнениям.К счастью, они затрагивают лишь небольшую группу пациентов. Наиболее частыми наблюдениями являются глазнично-лицевых осложнений синусита (60-80%): воспаление тканей орбиты, орбитальный абсцесс, который может привести к повреждению зрения. 20-40% составляют внутричерепные осложнения: менингит, абсцесс головного мозга. Тромбоз кавернозного синуса, хотя и редко, но связан с высокой смертностью, несмотря на применение антибиотиков. Симптомы внутричерепных осложнений включают:: сильная головная боль, очаговая неврологическая симптоматика, кома.
Симптомами экстрапептального осложнения являются: экзофтальм, ограничение его подвижности, значительный отек и гиперемия конъюнктивы глаза, снижение остроты зрения, отсутствие реакции зрачка на свет.
При появлении любого из вышеперечисленных симптомов необходимо срочно обратиться к врачу.
Заложенность носа, густые желтые или зеленые выделения, лихорадка, слабость - вот некоторые симптомы острого гайморита. Это заболевание в начальной стадии можно лечить домашними средствами. Однако в большинстве случаев требуется помощь специалиста – целенаправленное ЛОР-лечение.
Околоносовые пазухи - воздушные полости, расположенные с обеих сторон в непосредственной близости от полостей носа.Имеется четыре четных околоносовых пазухи. К ним относятся:
В эмбриональном развитии они образуются в виде инвагинаций слизистой оболочки носа по направлению к соседним костям. Они также получили свои имена от этих костей.
Внутренняя часть придаточных пазух носа выстлана слизистой оболочкой, которая является продолжением слизистой оболочки полости носа. Поэтому воспалительный процесс с вовлечением слизистой оболочки придаточных пазух нельзя лечить отдельно от инфекции в носовых полостях и наоборот.Это всегда процесс, с разной степенью выраженности вовлекающий как носовые полости, так и околоносовые пазухи.
Синусит является очень распространенным диагнозом в практике как семейных врачей, так и отоларингологов. Подсчитано, что ежегодно острым гнойным синуситом страдает 10-15% европейского общества. В Германии ежегодно регистрируется более 6 миллионов случаев острого гнойного синусита. В США это число достигает 20 миллионов. Это также одно из наиболее распространенных заболеваний, требующих антибактериальной терапии.Во Франции около 7% всех антибиотиков назначают для лечения синусита. В США для лечения синуситов назначают 7-12% всех антибактериальных препаратов. Кроме того, острый и хронический синусит входит в число 10 болезненных состояний, которые увеличивают стоимость рабочей силы в Соединенных Штатах.
В европейских сообществах примерно 80% случаев острого синусита (ОКС) вызваны инфекцией S. pneumoniae, H. influenzae, M. catarrhalis, S. aureus.
Воспаление затрагивает слизистую оболочку лобных и верхнечелюстных пазух, как показано на рисунке ниже. Отсюда характерная для этого заболевания головная боль, усиливающаяся при наклоне, а нередко и зубная боль, не обусловленная наличием полостей.
Поверхность слизистой оболочки пазух выстлана многорядным реснитчатым эпителием (моментальный, респираторный). Есть также многочисленные бокаловидные клетки, которые производят слизь. В физиологических условиях постоянно образующиеся в пазухах слизистые выделения удаляются из них мукоцилиарным транспортом и переносятся в полости носа через естественные отверстия пазух. С точки зрения анатомии боковой стенки носа наиболее важным местом является так называемаяостиомеатальный комплекс, в котором под медиальной носовой раковиной находится устье лобной, верхнечелюстной пазухи и передние решетчатые клетки. В физиологических условиях среда придаточных пазух носа стерильна. Ситуация меняется при нарушении механизма транспорта секрета.
Первопричиной почти каждого острого синусита является наличие секрета, вызванного затруднением его дренирования в полость носа. Постулируется, что чаще всего нарушена подвижность ресничек, а также снижено общее количество реснитчатых клеток в эпителии.
Острый риносинусит имеет многочисленные системные и местные симптомы. Системные симптомы включают лихорадку, недомогание, утомляемость и слабость. Локально выделяют основные симптомы, наиболее характерные для воспаления придаточных пазух носа, и дополнительные симптомы.
Main symptoms:
должны быть обнаружены не менее 2 основных симптомов или 1 основной симптом и не менее 2 дополнительных, либо должно быть подтверждено наличие гнойного отделяемого в полости носа.
Симптоматическое лечение возможно в начальной стадии гайморита.Чаще всего мы имеем дело с инфекцией вирусного происхождения. Домашние средства от залива включают ингаляции, облегчающие дренирование остаточных выделений. Просто налейте в чашу горячую воду и вдыхайте образующийся пар в течение нескольких минут 3-4 раза в день. Похожий эффект имеют компрессы из горячих полотенец.
Также очень важно увлажнение слизистой оболочки , например физиологическим раствором, а также обильное питье. Боли в пазухах также облегчат полоскания препаратами для самостоятельного орошения, доступными в аптеке.
Ваш лечащий врач может посоветовать вам принимать нестероидные противовоспалительные препараты для облегчения боли в пазухах, а также противозастойные капли в нос и пазухи. Однако их нельзя использовать более 7 дней.
Синусит — очень распространенный диагноз в практике как семейных врачей, так и отоларингологов. Подсчитано, что ежегодно острым гнойным синуситом страдает 10-15% европейского общества.В Германии ежегодно регистрируется более 6 миллионов случаев острого гнойного синусита. В США это число достигает 20 миллионов. Это также одно из наиболее распространенных заболеваний, требующих антибактериальной терапии. Во Франции около 7% всех антибиотиков назначают для лечения синусита. В США для лечения синуситов назначают 7-12% всех антибактериальных препаратов. Кроме того, острый и хронический синусит входит в число 10 болезненных состояний, которые увеличивают стоимость рабочей силы в Соединенных Штатах.
Антибиотики для носовых пазух используются, когда домашняя терапия не дает результатов. При сохранении симптомов инфекции более 14 дней, высокой температуре (более 39°С) или значительном отеке тканей орбиты ЛОР-врач может принять решение о назначении антибиотика. Лечение длится от 10 до 14 дней – его нельзя прекращать раньше, даже если симптомы гайморита полностью исчезли.
Если через 7 дней вы не почувствуете себя лучше, сообщите об этом своему врачу – возможно, вам придется сменить антибиотик.
Острый синусит не всегда имеет вирусное или бактериальное происхождение. При подозрении на аллергический фон врач может принять решение о применении глюкокортикостероидов в виде назальных капель. Гораздо реже острый синусит имеет грибковую этиологию – в этом случае больному назначают противогрибковые препараты или принимается решение о хирургическом вмешательстве.
Лечение синусита, особенно рецидивирующего или хронического, может потребовать более точной диагностики с помощью эндоскопа.Часто заболевание вызывается аномалиями носа и придаточных пазух, например, искривлением носовой перегородки, наличием полипов или гипертрофией носовых раковин. Эндоскопическая внутренняя микрохирургия носа — это современная передовая форма лечения, в которой используются камеры, источники света и хирургические микроинструменты. Эта форма терапии является наименее инвазивной и позволяет пациенту быстро восстановиться.
.
Незадолго до инфекционного сезона четыре медицинских общества разработали и выпустили рекомендации по лечению острого параназального синусита. Документ предназначен для врачей общей практики. Мы обсуждаем идею публикации таких рекомендаций с доктором хаб. п. медик Агнешка Масталерз-Мигас, которая участвовала в их разработке.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Острый параназальный синусит (ОКС) является одной из наиболее частых причин обращения пациентов к врачам первичной медико-санитарной помощи, особенно в инфекционный сезон.До сих пор не разработано сокращенных, четких руководств по этому вопросу для врачей. Конечно, есть рекомендации EPOS, но это всеобъемлющий документ с большим количеством специализированной информации, которая не требуется на уровне элемента. Руководства 4-х обществ разработаны таким образом, чтобы ими могли пользоваться врачи первичной медико-санитарной помощи.
Диагноз АКМ в подавляющем большинстве случаев должен быть основан на клиническом обследовании и анамнезе.Передняя нососкопия очень важна. Это очень простое, экономящее время обследование, которое, к сожалению, врачи обычно не проводят, что было показано в ходе опроса. Важно смотреть на слизистую оболочку и выделения в носовой полости, потому что это вносит большой вклад в диагностику. На этом основании, например, можно заподозрить бактериальный синусит или заметить анатомический дефект, искривление перегородки, наличие полипа.
Компьютерная томография придаточных пазух носа является специализированным обследованием, поэтому врач общей практики все равно не может ее назначить, но, кроме этого, при остром, неосложненном гайморите она не нужна. Нам также давно известно, что рентгенологическое исследование придаточных пазух носа практически не способствует диагностике вирусного ОЗЗП, как и микробиологическое исследование мазка из носа. Мы являемся переносчиками многих бактерий. Положительный результат посева мазка из носа не подтверждает, что причиной ОКС является конкретный возбудитель, и пациенту обычно требуется лечение антибиотиками при положительном результате теста.Среди лабораторных исследований имеет смысл определить маркеры воспаления: СРБ и СОЭ, поскольку при повышенных значениях этих показателей можно заподозрить развитие бактериальной инфекции. Визуализирующая диагностика рекомендуется только на этапе специализированной помощи, например, в случае невылеченных состояний или подозрений на фон, отличный от инфекционного.
Острый вирусный ринит и синусит, встречающийся чаще всего, называется простудой.У больного классические симптомы: насморк, отек слизистой (затруднение дыхания через нос), потеря обоняния, общее недомогание, головная боль при наклоне вперед. У большинства людей через несколько дней, обычно примерно через неделю, эти симптомы исчезают, при этом у некоторых больных заложенность носа, выделения из носовой полости сохраняются дольше. Через 10-14 дней после начала инфекции больной возвращается к врачу с информацией о том, что болезнь не излечена и что ему не становится хуже, но симптомы сохраняются.И это тот момент, когда врачи излишне вводят антибиотикотерапию. Это так называемый вирусный синусит, когда уже нет инфекции, но продолжается воспаление, из-за чего возникают такие симптомы, как заложенность носа и гиперпродукция секрета. Чтобы диагностировать бактериальный синусит, должны быть соблюдены определенные критерии. Встречается редко, поражает около 2 процентов. больных ОЗЗП.
Прежде всего ухудшение пока еще легкого течения болезни.У вас поднимается температура выше 38 градусов С, может появиться сильная головная или лицевая боль, которая усиливается при наклоне. Односторонняя локализация симптомов характерна для бактериального гайморита. Наблюдается изменение цвета выделений из носа. Показатели воспаления повышены - СРБ, СОЭ. Для постановки диагноза острого бактериального синусита должны присутствовать по крайней мере три из этих симптомов, и только это состояние требует антибактериальной терапии.
Лечение острого вирусного воспаления преимущественно симптоматическое.Пациенты часто занимаются самолечением, имея на выбор широкий спектр препаратов. Самое главное – промыть нос солевым раствором. Могут быть назначены парацетамол или нестероидные противовоспалительные препараты (НПВП) в сочетании с псевдоэфедрином, препараты растительного происхождения с секретолитическим действием. Временное облегчение приносят альфа-адреномиметики, облегчающие симптомы. Назальный стероид следует использовать в случае затяжного состояния, т.е. при остром поствирусном синусите. В основном речь идет о противовоспалительном эффекте и уменьшении заложенности носа, поскольку он способствует задержке секрета и может привести к бактериальной суперинфекции.Поскольку стероидофобия встречается довольно часто, стоит сообщить больному, что назальный стероид не снижает иммунитет, депонируется только на слизистой оболочке и незначительное количество всасывается в системный кровоток. Также важно сообщить, как следует вводить лекарство, чтобы оно было эффективным. Лечение длится 14-28 дней в зависимости от стойкости симптомов.
Для аллергического ринита характерны персистирующие или персистирующие симптомы, ухудшающиеся при воздействии аллергенов.Большое значение имеет опрос и осмотр – эндоскопия носа, позволяющая оценить его слизистую оболочку. При аллергическом рините она имеет другой цвет (синюшно-синий), чем при остром инфекционном рините, когда она налита кровью и краснеет. При подозрении на аллергический ринит пациенту может быть назначен назальный стероид или комбинированная терапия на уровне поз. Направляем Вас в аллергологический диспансер для проведения специализированной диагностики, подтверждения неясного диагноза и в случаях, когда не удалось получить терапевтический эффект.
Из практики могу сказать, что действительно бывает. Люди, которые заболели один раз, более склонны к рецидивам.
Антибиотикотерапия должна быть начата в случае бактериального синусита.Очень важно промывать пазухи физиологическим раствором. Для облегчения болей, иногда очень сильных, применяют НПВП в сочетании с деконгестантами, например псевдоэфедрином.
Осложнения возникают очень редко, и данных для их оценки недостаточно. Те, что есть в нашем распоряжении, из отдельных стран, показывают, что осложнения ОКС возникают менее чем у процента пациентов.Но конечно, даже если что-то случается очень редко, не стоит терять бдительность. Наиболее распространены орбитальные осложнения. Что должно беспокоить врача, так это односторонний экзофтальм, нарушение зрения, отек и покраснение век, боль в глазном яблоке. В таком случае больного следует срочно направить в стационар, поскольку диагностика и лечение осложнений ОЗЗП проходят только в условиях стационара.
Например, когда инфекция не лечится, несмотря на антибиотики первого и второго ряда.Когда мы подозреваем, что первопричина заболевания другая, что у больного была инфекция, но это была маска, например, какого-то пролиферативного поражения. Ларингологи могут провести, например, эндоскопическое исследование или направить пациента на компьютерную томографию. Когда пациенту требуется углубленная диагностика или верификация диагноза, он должен находиться под наблюдением специалиста.
О ком идет речьДоктор хаб. доктор медицинских наук Агнешка Масталерж-Мигас, заведующая кафедрой семейной медицины Вроцлавского медицинского университета.Много лет занимается развитием семейной медицины; в течение 2 лет вице-президент правления Польского общества семейной медицины, ответственный за обучение и сотрудничество с другими обществами. Он практикующий семейный врач.
.90 000 Синусит - причины, симптомы, лечение, осложнения 90 001Придаточные пазухи носа представляют собой воздушные полости, сообщающиеся с полостью носа через естественные отверстия в его боковой стенке. Пазухи играют роль в обеспечении термической и механической защиты глазниц и головного мозга, а также в повышении прочности черепно-лицевых костей. Синусы также участвуют в производстве голоса, а также в проведении и получении звуков. Дыхательную функцию пазух нельзя игнорировать – они увлажняют, согревают и очищают вдыхаемый воздух.Различают лобную, верхнечелюстную и клиновидную пазухи, а также переднюю и заднюю решетчатые ячейки.
Синусит — заболевание слизистой оболочки одной или нескольких придаточных пазух носа, всегда сопровождающееся ринитом. Различают три вида синусита:
Посмотреть ответы на вопросы людей, которые сталкивались с этой проблемой:
Все ответы врачей
Наиболее частой причиной синусита у взрослых являются вирусы. Инфекции пазух происходят чаще всего непосредственно через слизистую оболочку полости носа, но реже через кровь или одонтогенный путь.Вирусы обычно вызывают легкий синусит . Однако это может привести к бактериальной суперинфекции. При инфекциях носовых пазух бактериального происхождения преобладают стрептококки, гемофильная палочка, Moraxella catarrhalis и стафилококки. Инфекции носовых пазух другими патогенами, такими как грибковые инфекции, поражают пациентов с глубокими иммунными нарушениями. Синусит может поражать только верхнечелюстные пазухи и быть вызван инфекцией зубов и надкостницы. Однако чаще она покрывает всю околоносовую пазуху.
Как развивается синусит? Инфекции носа и околоносовых пазух – одно из самых частых заболеваний, с которыми ЛОР-врач сталкивается в своей повседневной работе. Чаще всего воспалительные изменения поражают одновременно несколько пазух, что зависит от близости их естественных устьев. Вместе с вдыхаемым воздухом в полость носа и околоносовые пазухи попадают примеси и микроорганизмы. Нормальный синус имеет эффективный механизм самоочищения с участием клеток, продуцирующих слизь, и ресничек в слизистой оболочке синуса.Реснички обладают способностью перемещать слизь и загрязнения только в одном направлении - к естественному устью пазухи и далее к задней стенке носа.
Нарушение этого механизма приводит к воспалению придаточных пазух. Факторами, предрасполагающими к гаймориту, являются: искривление перегородки носа, раковин, неправильное строение рото-канального комплекса. Различают генетически детерминированные синуситы, при которых нарушается движение ресничек, а также факторы окружающей среды, которые могут обусловить нарушение функции ресничек: высокая температура, низкая влажность, изменение рН, табачный дым, травмы, гормональные нарушения.
Рентгенологическая картина больного параназальным синуситом
Стрелка указывает на наличие гноя или припухлости.
посмотреть галереюСимптомы синусита различаются в зависимости от того, какие околоносовые пазухи воспалены. Воспаление внутри пазух вызывает их отек, ограничивая их проходимость и вызывая головную боль или чувство давления в определенных областях и боль в пазухах. Боль в пазухах усиливается при надавливании на это место.
Характерными симптомами гайморита являются также ринит (насморк), лихорадка около 38°С, головная боль, которая усиливается при наклонах, изменении давления, давлении на область пазух. Кроме того, при гайморите симптомом также являются гнойные выделения из носа или стекающие по задней стенке глотки, которые становятся гуще и обычно принимают характерный зеленоватый цвет.С этим связан еще один симптом синусита – заложенность носа и дыхание через рот. Симптомы, часто связанные с синуситом, включают запах изо рта, кашель и «через нос».
Симптомы синусита сохраняются в течение:
Основанием для диагноза синусит является правильно собранный опрос больного и физикальное обследование врачом. При лабораторных исследованиях в анализе крови отмечается лейкоцитоз, также возможно определение СОЭ, которая достигает более высокого значения. Тест, который лучше всего иллюстрирует состояние носовых пазух, — компьютерная томография. Он выделяет такие изменения, как потеря аэрации пазухи, синусовая жидкость, полипы слизистой оболочки и возможные осложнения.
Сегодня от рентгенографии пазух отказываются, так как она дает мало информации по сравнению с томографией. Они могут быть полезны только при остром синусите . Для того чтобы точно определить возбудителя, эвакуировать гной или ввести в пазуху лекарственное средство, проводят пункцию пазухи. Цель состоит в том, чтобы собрать жидкость для микробиологического исследования, оценки емкости пазух и введения лекарств.
Пациент находится в сидячем положении. Ему делают местную анестезию нижнего носового хода.Затем пункционной иглой под контролем глаза прокалывают медиальную стенку пазухи в нижнем носовом ходу и аспирируют содержимое пазухи. В последующем внутрь пазухи вводят подогретый до комнатной температуры 0,9% раствор. NaCl и промывают. Также можно использовать дезинфицирующее средство. Процедура заканчивается введением в просвет пазухи антибиотика, стероида или вещества, разжижающего отделяемое.
Синусит — довольно распространенное детское заболевание, примерно 90% котороговызванные вирусами. Диагностические трудности возникают из-за разнообразия симптомов в зависимости от возрастной группы. Наибольшую трудность представляет диагностика синуситов у новорожденных и детей раннего возраста. Школьники жалуются на растекание по глазнице, слизисто-гнойные выделения в носоглотку, заложенность носа. Острый синусит сопровождается повышенной температурой, нередко выше 38°С. У молодых людей наиболее распространенными симптомами являются продолжительная инфекция, кашель, затрудненное дыхание через нос, неприятный запах изо рта.Однако у младенцев синусит следует заподозрить, когда ребенок беспокоен, не имеет аппетита или не набирает вес.
Симптомом, указывающим на синусит, может быть отек века или смещение глаза в сторону. Это связано с анатомической близостью клеток в давле и глазнице, а также с недостаточным развитием стенки между ними у младенцев. Наиболее распространенным диагностическим обследованием у детей является компьютерная томография, которой предшествуют опрос и ЛОР-обследование.
Методом выбора при бактериальном синусите является антибактериальная терапия (14-21 день), деконгестанты вокруг отверстия, болеутоляющие, жаропонижающие, антигистаминные препараты и смазывание. Хирургическое лечение применяют в крайнем случае при безуспешности консервативного лечения воспаления или возникновении костной деструкции. Каждый острый синусит у детей с тяжелым течением с риском осложнений является показанием к госпитализации.
В определении хронического гайморита сказано, что диагностировать такое заболевание можно, когда воспалительный процесс продолжается 8-12 недель, несмотря на правильное лечение. Хронический синусит встречается как у детей, так и у взрослых. Чаще всего хронический синусит поражает верхнечелюстные пазухи и решетчатые ячейки, реже лобные пазухи.
Хронический синусит проявляется слизистыми, гнойными, смешанными или водянистыми выделениями из носа, затруднением дыхания из-за остаточных выделений, выделением секрета по задней стенке глотки, вызывающим хрипение, кашель и боль в горле, головными болями вокруг носа, глаз глазниц или лба и, наконец, нарушение обоняния.В некоторых случаях хронический синусит проявляется полипами пазухи, которые со временем могут заполнить носовые полости.
Хронический синусит развивается чаще всего у лиц со сниженным иммунитетом, плохим зубным рядом, а также у неадекватно леченных лиц в острой фазе заболевания. Также имеет значение вид болезнетворных бактерий и анатомия отверстия пазухи. Чтобы диагностировать хронический синусит, следует провести тест визуализации, обычно компьютерную томографию, и тщательно обследовать пациента.Нередко выполняют пункцию пораженной пазухи .
Лечение хронического синусита в большинстве случаев заключается в хирургическом расширении естественного отверстия и удалении пораженной слизистой оболочки пазухи. Также могут использоваться антибиотики, деконгестанты, назальные кортикостероиды и препараты для истончения придаточных пазух и носа. В тех случаях, когда воспалительный процесс является следствием плохого состояния зубов (что обычно бывает при хроническом гайморите), необходимо удаление гнилых зубов.
Лечение придаточных пазух носа может быть консервативным или оперативным двумя способами. Консервативное лечение пазух направлено на борьбу с инфекцией, уменьшение отека тканей и восстановление носовых отверстий. Лучшим домашним средством от синусита является промывание носовых пазух. орошение. В аптеках он может легко купить наборы для промывания носовых пазух. Промывая носовые пазухи, мы очищаем нос и пазухи от остатков выделений и других загрязнений.Для промывания носовых пазух можно использовать физиологический раствор или морскую воду.
Бактериальная инфекция носовых пазух лечится антибиотиками. Если эти препараты не приносят желаемых результатов, то причину такого состояния можно увидеть в слишком коротких сроках лечения, недостаточной дозе антибиотика, некачественном подборе препарата или отсутствии адъювантной терапии. Иногда неэффективность антибактериальной терапии может быть признаком тревожных симптомов, отличных от бактерий, например продолжающейся вирусной инфекции.К сожалению, антибиотики неэффективны против вирусной инфекции.
Дополнительное лечение придаточных пазух носа включает введение деконгестантов в придаточные пазухи и слизистую оболочку носа. Они применяются местно или принимаются в целом. Наиболее часто используемыми препаратами являются эфедрин или псевдоэфедрин в сочетании с антигистаминными препаратами.
Синусит (учебная презентация) [12 фото]
Воспаление придаточных пазух носа Синусит — воспаление, вызывающее боль в области лба, глаз и челюсти,
посмотреть галереюХирургическое лечение пазух направлено на восстановление проходимости носа, дренирование и адекватную вентиляцию пораженных пазух.Показаниями к оперативному лечению являются хронические синуситы, некоторые доброкачественные опухоли и инородные тела пазух. Классический метод операции – экстраназальное вскрытие верхнечелюстной пазухи по методу Колдуэлла-Люка. Особое значение имеет введение в хирургические методики функциональной эндоскопической хирургии придаточных пазух носа. Он заключается во вскрытии носа (удалении полипов), вскрытии и расширении естественных отверстий верхнечелюстной, лобной, клиновидной и кавернозной пазух, удалении измененной слизистой оболочки изнутри пазухи.Для процедуры необходим набор эндоскопов и специализированных инструментов. Решение о хирургическом лечении придаточных пазух носа требует тщательной лучевой диагностики. Компьютерная томография дает диагностически ценное изображение.
Когда заболевание пазухи прогрессирует до хронического синусита, обычной процедурой является пункция пазухи. Пункция пазухи используется, когда другие методы борьбы с хроническим синуситом не дали результата.Предпосылка проста. Целью пункции пазух является прокалывание и удаление остаточной жидкости из пазух. Таким способом мы не только очищаем больные пазухи от остаточных выделений, но и получаем образец, который позволит определить, являются ли больные пазухи бактериальными, вирусными или грибковыми.
Грибковый синусит , вопреки видимости, довольно распространенное заболевание. Поражает одну или несколько придаточных пазух носа. Возникает у людей, длительно лечащихся антибиотиками, местной терапией стероидами, препаратами, снижающими иммунитет, у онкологических больных после химиотерапии или лучевой терапии.Грибковый синусит также встречается у диабетиков и ВИЧ-положительных людей. Наиболее частыми инфекциями у больных являются Candida, Aspergillus, Mucor, Rhizopus.
Симптомы, появляющиеся при развитии синусита, сходны с классическим бактериальным синуситом или синуситом с полипами. Течение заболевания может варьировать от легкого и ограниченного до электризующего. Первоначальный диагноз предполагает рентгенологическое изображение пазух, а подтверждение дает результат микологического или гистологического исследования, в котором обнаруживаются гифы.Лечение требует хирургического вмешательства, заключающегося в очистке просвета пазухи от грибковых масс и удалении полипов из носа. Это сопровождается пероральной терапией противогрибковыми препаратами.
Стоит осознавать, что осложнения могут возникнуть из-за отсутствия лечения или неправильного лечения гайморита. Им благоприятствует неадекватная антибактериальная терапия, снижающая иммунитет больного и повышающая резистентность бактерий. 90 027 осложнений синусита включают: внутричерепные осложнения, воспаление костного мозга черепа, орбитальные и глазные осложнения.Внутричерепные осложнения включают: верхний сагиттальный тромб, тромб кавернозного синуса, менингит, интратекальный абсцесс и эпидуральный абсцесс. Орбитальные и глазные осложнения, напротив, включают: ретробульбарный неврит зрительного нерва, флегмону орбиты, субпериостальный абсцесс орбиты, воспаление мягких тканей орбиты и воспалительный отек век.
Осложнения гайморита лечат радикальной обработкой пораженной пазухи. После устранения осложнений пациент получает внутривенные химиотерапевтические препараты широкого спектра действия.Для ранней диагностики осложнений гайморита важно знать симптомы и течение наиболее опасных из них. Первой будет флегмона глазницы, развивающаяся в результате перехода гнойного процесса непосредственно из пазухи в глазницу или как неблагоприятный исход воспалительного процесса, протекающего в мягких тканях глазницы.
Больной в тяжелом состоянии, с высокой температурой, отеком и гематомой глазного яблока и конъюнктивы век. Возможны также экзофтальм, обездвиживающий глазное яблоко и опущение век.Очень опасно воспаление внутренней части глазного яблока и зрительного нерва, что может привести к слепоте. По соседству также находятся глазодвигательный, блоковый, отводящий и тройничный нервы, которые могут быть парализованы со всеми симптомами. Лечение только хирургическое и заключается во вскрытии пазухи и дренировании гнойного отделяемого. Поддерживается применением антибиотиков и антикоагулянтов.
Очень серьезным осложнением синусита является тромбоз кавернозного синуса головного мозга.Это воспаление может возникать как при остром, так и при хроническом обострении синусита. Наиболее часто воспаляются решетчатая, клиновидная и лобная пазухи, т. е. те, которые анатомически граничат с основанием черепа, хотя при гайморите возможно развитие тромбофлебита.
Факторами, предрасполагающими к развитию данного внутричерепного осложнения, являются сниженный иммунитет больного, высокая вирулентность бактерий (свойство бактерий, вызывающих патогенный процесс) и наличие врожденных или приобретенных дефектов костей на основании черепа, которая также является одной из стенок пазух.В основе тромбоза кавернозного синуса лежит развитие орбитального тромбофлебита.
Проявляется лихорадкой, ознобом, светобоязнью, лицевой гипералгезией (ощущение незначительных раздражителей, таких как прикосновение, тепло, холод, гораздо сильнее, включая боль) и головными болями. В течение нескольких часов воспаление распространяется с током крови по всему телу, что приводит к сепсису. Сопровождается параличом зрительного, блокового, глазодвигательного, тройничного и отводящего нервов.Наблюдается отек конъюнктивы, иммобилизация глазного яблока, ухудшение остроты зрения, вплоть до слепоты. Очень характерны синяки на коже лба, придающие коже мраморный вид.
Симптомы поражения центральной нервной системы, т.н. менингеальные симптомы, такие как ригидность затылочных мышц. Лечение следует начинать очень быстро, и оно должно охватывать широкий спектр, начиная от антибиотикотерапии, лечения отека мозга и заканчивая хирургической обработкой пазух носа и удалением воспаленной слизистой оболочки.Несмотря на такое широкое действие и все еще разрабатываемое лекарство , летальность при тромбозе кавернозного синуса по-прежнему очень высока и составляет около 30%.
Не ждите приема у врача. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.