2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Офтальмоскопия — диагностическая проверка глазного дна. С ее помощью можно получить данные о состоянии сетчатки, кровеносных сосудов, диска зрительного нерва, макулы. Такой метод исследования необходим при различных глазных заболеваниях, а также при подборе контактной оптики. Часто используют для этого обратную офтальмоскопию.
Данное исследование позволяет получить наиболее достоверные результаты о состоянии глазного дна. Медики рекомендуют проходить такие проверки регулярно, особенно при наличии нарушений зрения. Также офтальмоскопия нужна в профилактических целях всем людям после 40 лет. Именно в этом возрасте в организме начинают происходить первые возрастные изменения. Затрагивают они и зрительные органы. Возрастные заболевания могут активно развиваться, даже если зрение кажется еще идеальным. Многие из них никак не проявляют себя на начальных стадиях, а только в критическом состоянии. Например, симптомы глаукомы часто обнаруживаются уже при сильном повышении внутриглазного давления, когда нужно принимать экстренные меры. Профилактические проверки органов зрения помогают вовремя выявить различные патологии.
Офтальмоскопия также является необходимой процедурой для исследования глазного дна у некоторых категорий граждан или в определенных ситуациях. Ее назначают:
Выбор конкретной методики — прямой или обратной офтальмоскопии — зависит от поставленной цели. Прямая офтальмоскопия позволяет осуществить детальный осмотр глазного дна при узком и широком зрачке. Более оперативное обследование проводится методом офтальмоскопии в обратном виде (при большой срочности, например, после травмы глаз).
Никакой специальной подготовки к проведению данной процедуры не требуется. Однако предварительно пациенту вводят капли, расширяющие зрачок, например, 1% раствор «Тропикамида». Через 15-20 минут наступает мидриаз, зрачок расширяется до 1,5 мм, и тогда можно приступать к офтальмоскопии.
Пациент занимает положение напротив врача, который направляет в его глаз световой луч. При этом он смотрит в офтальмоскоп, постепенно приближая его к исследуемому зрительному органу. Как только промежуток между прибором и поверхностью глаз достигает примерно 3-4 см, глазное дно становится четко различимо. В офтальмоскопе установлены линзы разной оптической силы, с помощью которых можно четко рассмотреть диск зрительного нерва, макулу, сосуды, периферию, а также определить патологии хрусталика и стекловидного тела.
Данный способ помогает обеспечить довольно большое увеличение рассматриваемых участков — в 14-16 раз. Площадь наблюдаемой области глазного дна при этом ограничена, и даже в лучших приборах она не превышает 10 градусов.
Обратный способ используется в ситуациях, когда нужно проверить глазные структуры на наличие следующих нарушений: патологии периферических участков сетчатки и дистрофические процессы на ней; ретинопатия у недоношенных младенцев. Применение непрямых офтальмоскопов позволяет осуществить качественный осмотр глазного дна. Методика эффективна при выявлении зрительных патологий на начальной степени развития. Так, использование непрямого аппарата помогает определить катаракту еще на стадии созревания.
Перед процедурой обратной офтальмоскопии также закапывают мидриатики для расширения зрачка. Это могут быть препараты «Атропин», «Ирифрин», «Тропикамид», «Цикломед», «Мидрум» и другие. После того как наступит мидриаз, врач приступает к обследованию.
Процедура проходит в затемненном помещении. Слева от пациента размещается лампа таким образом, что человек оказывается в тени. Врач располагается напротив него на расстоянии примерно 50 см. Затем при помощи офтальмоскопа он направляет в глаз пациенту луч света и подносит двояковыпуклую лупу.
При исследовании врач использует набор специальных линз, позволяющих создать наиболее объемное и четкое изображение всего глазного дна или же его конкретного отдела, которое необходимо рассмотреть детальнее.
Используя асферические линзы от +20 до +30 диоптрий специалист рассматривает через расширенный зрачок глазное дно. При этом то, что на самом деле располагается внизу, отображается вверху — именно поэтому процедура называется «обратной». Данный метод нашел наиболее широкое применение в витреоретинальной хирургии.
В обратных офтальмоскопах в качестве источника света установлены LED или XHL-лампы. При этой методике используются специальные линзы с силой увеличения до +30 диоптрий. Чем меньше сила линзы, тем больше увеличение, однако поле обзора при этом уменьшается. Последние модели приборов оборудованы видеокамерой. Это позволяет транслировать видимое изображение глазного дна сразу на монитор. Таким образом, обратный офтальмоскоп можно использовать в качестве наглядного пособия для коллег или студентов-медиков.
В пример можно привести бинокулярный непрямой офтальмоскоп с видеокамерой с высоким разрешением Neitz IO-a TV. Она позволяет детально рассмотреть на экране изображение сетчатки глаза, что важно для максимально точной диагностики нарушений в глазных структурах. Прибор быстро монтируется в единую систему, им довольно легко управлять. Однако он имеет довольно высокую стоимость, поэтому такие аппараты приобретают только крупные медицинские центры.
Оптимальным в плане соотношения цены и качества является обратный офтальмоскоп OMEGA 500 от немецкого производителя Heine. С его помощью можно получать стереоскопические изображения очень высокого качества, причем при узком и широком зрачке. «Омега 500» имеет уровень освещенности, в два раза превышающий освещение в аналогичных моделях. Имеется также возможность точно настраивать световой пучок.
Несомненно, данная процедура имеет большие преимущества при определении состояния глазного дна как при текущих заболеваниях, так и в профилактических целях. Она дает следующие плюсы:
К преимуществам обратных офтальмоскопов относится также отсутствие прямого контакта с тканями глаз. Риск возможного инфицирования при обследовании существенно снижен и практически равен нулю.
А вот минусом данной методики можно назвать недостаточное увеличение по сравнению со способом прямой офтальмоскопии — при обратном методе это возможно всего в пять раз, тогда как прямая офтальмоскопия дает 15-кратное увеличение. Еще одним неудобством является получение перевернутого изображения. В целом же непрямая офтальмоскопия позволяет оперативно обнаружить имеющиеся глазные патологии.
Несмотря на эффективность и распространенность данной процедуры, имеются и противопоказания к ее проведению. Так, диагностика нецелесообразна при повышенной светочувствительности, обильном слезотечении, воспалительных заболеваниях органов зрения и прочих патологиях, при которых рассмотреть глазное дно становится невозможным. Также запретом является невозможность медикаментозного расширения зрачка (миоз).
Кроме того, следует с осторожностью отнестись к использованию капель, расширяющих зрачок. Так, «Атропин» не рекомендован при наличии заболеваний сердечно-сосудистой системы. Некоторые из средств недопустимы для беременных женщин, они могут привести к гиперемии и отеку век, светобоязни, раздражению конъюнктивы. Мидриатики запрещено капать при наличии глаукомы, так как они могут спровоцировать резкий скачок внутриглазного давления. Кроме того, может возникнуть аллергическая реакция на какие-либо компоненты препарата. Специалист должен внимательно изучить анамнез, прежде чем назначать офтальмоскопию с широким зрачком. В случае противопоказаний он назначит исследование без использования расширяющих зрачок капель, или же подберет безопасное лекарство.
Стоимость офтальмоскопии напрямую зависит от выбранного метода и от того, какие результаты необходимо получить специалисту. Вы можете пройти ее в комплексе с другими процедурами: визометрией, биомикроскопией, авторефрактометрией, пневмотонометрией или же сделать отдельно.
Узнать все о проведении офтальмоскопии в Москве и записаться на консультацию в Центре Контактной Коррекции Зрения можно по телефонам +7 (495) 587 95 95, +7 (800) 100 95 96. Мы работаем без выходных с 9.00 до 21.00 по адресу: ст. м. Тверская, Малый Палашевский пер., д. 6. Врачи ведут прием до 20.00 часов.
Большой медицинский словарь. 2000.
офтальмоскопия ОБРАТНАЯ — см. Офтальмоскопия в обратном виде … Большой медицинский словарь
ОФТАЛЬМОСКОПИЯ — Офтальмоскоп простой (зеркальный). Офтальмоскоп простой (зеркальный). офтальмоскопия (от греч. ophthalmós глаз и skopéō смотрю), метод исследования глазного дна животных с помощью специального прибора офтальмоскопа. При О.… … Ветеринарный энциклопедический словарь
Офтальмоскопия — Эта статья слишком короткая. Пожалуйста … Википедия
ОФТАЛЬМОСКОП — ОФТАЛЬМОСКОП,ИЯ. Офтальмоскопия представляет собой метод исследования, дающий возможность осмотреть глазное дно. Производится она при помощи глазного зеркала (офтальмоскопа) и двояковыпуклых чечевиц с преломляющей силой от 10 до 20 D или же… … Большая медицинская энциклопедия
Глазное дно — I Глазное дно (fundus oculi) видимая при офтальмоскопии внутренняя поверхность глазного яблока, включающая диск зрительного нерва, сетчатку с сосудами и сосудистую оболочку. Исследования Г. д. проводят методом офтальмоскопии (осмотр под… … Медицинская энциклопедия
Офтальмоскопи́я — (Офтальмо + греч. skopeō рассматривать, исследовать) метод изучения состояния сетчатки, сосудистой оболочки глаза и диска зрительного нерва, основанный на осмотре глазного дна. Офтальмоскопия безрефлексная О., осуществляемая в условиях… … Медицинская энциклопедия
ГЛАЗНОЕ ДНО — ГЛАЗНОЕ ДНО, термин, употребляющийся в клинике для наименования тех частей глаза, к рые мояшо рассмотреть при офталь москопировании, т. е. гл. обр. сетчатки, начала зрительного нерва и сосудистой оболочки. Г. д. единственное место в человеческом… … Большая медицинская энциклопедия
| |||||
| ✎ New thread | Private message | Name | Date | |||
| 1 | 29 | Verrechnung von offenen Posten | xenyz | 31.03.2022 | 14:35 |
| 1 | 24 | ИЕД. справка | HolSwd | 31.03.2022 | 20:35 |
| 3 | 43 | Einzugskalander | xenyz | 31.03.2022 | 12:22 |
| 5 | 78 | системотехник | Anjaanja | 25.03.2022 | 19:32 |
| 4 | 69 | Entwicklungsbericht zum Hilfeplan | Bogdanna | 29.03.2022 | 17:19 |
| 3 | 61 | основная школа Казахстан | vot-vot | 29.03.2022 | 0:15 |
| 6 | 96 | tragbar | Bogdanna | 28.03.2022 | 22:43 |
| 2 | 56 | на основании заявления о расторжении брака по взаимному согласию супругов | vot-vot | 27.03.2022 | 20:23 |
| 4 | 56 | Verhandlungsvermerk | Bogdanna | 28.03.2022 | 21:28 |
| 79 | OFF: объявление о работе с русского на немецкий, литературный перевод, ЛитРПГ | Рина Грант | 28.03.2022 | 15:54 | |
| 2 | 46 | теоретический лицей | Dany | 27.03.2022 | 17:46 |
| 16 | 106 | Военно-промышленный комплекс США | alex nowak | 25.03.2022 | 19:10 |
| 8 | 111 | Hilfe bei Schwangerschaft und Mutterschaft Geburtsurkunde | HolSwd | 24.03.2022 | 19:03 |
| 1 | 75 | Falls multitran.com nicht lädt... | Brücke | 25.03.2022 | 11:55 |
| 5 | 75 | Германские языки и литературы перевод включительно | vot-vot | 24.03.2022 | 15:14 |
| 4 | 94 | майка предмет одежды | drifting_along | 23.03.2022 | 12:27 |
| 3 | 56 | вертiгiнозный синдром | Svetlana R. | 23.03.2022 | 10:38 |
| 2 | 45 | рак кожи поясничного участка IV-IV | vot-vot | 22.03.2022 | 13:52 |
| 3 | 142 | Kriegsreste | Mgorelik | 18.03.2022 | 23:36 |
| 9 | 85 | Fußmaß Akkordeon | Mueller | 18.03.2022 | 23:50 |
| 82 | Должности | @eduard@ | 18.03.2022 | 14:43 | |
| 11 | 174 | Amtliche Beglaubigung und öffentliche Beglaubigung | Mme Kalashnikoff | 16.03.2022 | 15:28 |
| 8 | 106 | гостиничное и ресторанное дело | Anjaanja | 16.03.2022 | 16:02 |
| 2 | 91 | "Гимназия Сафина" | Anjaanja | 15.03.2022 | 2:42 |
| 12 | 183 | потребительски | wolfson | 15.03.2022 | 12:40 |
| 5 | 114 | без оформления первого экземпляра квитанции. | vot-vot | 14.03.2022 | 20:12 |
| 560 | 9319 | Ошибки в немецком словаре | 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 all | Bursch | 21.12.2020 | 20:12 |
Офтальмоскопия - метод исследования сетчатки, зрительного нерва и сосудистой оболочки в лучах света, отраженного от глазного дна. В клинике используют два метода офтальмоскопии - в обратном и в прямом виде. Офтальмоскопию удобнее проводить при широком зрачке.
Зрачок не расширяют при подозрении на глаукому, чтобы не вызвать приступ повышения внутриглазного давления, а также при атрофии сфинктера зрачка, так как в этом случае зрачок навсегда останется широким.
Предназначена для быстрого осмотра всех отделов глазного дна. Ее проводят в затемненном помещении - смотровой комнате. Источник света устанавливают слева и несколько сзади от пациента. Окулист располагается напротив пациента, держа в правой руке офтальмоскоп, приставленный к его правому глазу, и посылает световой пучок в исследуемый глаз. Офтальмологическую линзу силой +13,0 или +20,0 дптр, которую врач держит большим и указательным пальцами левой руки, он устанавливает перед исследуемым глазом на расстоянии, равном фокусному расстоянию линзы, - соответственно 7-8 или 5 см. Второй глаз пациента при этом остается открытым и смотрит в направлении мимо правого глаза врача. Лучи, отраженные от глазного дна пациента, попадают на линзу, преломляются на ее поверхности и образуют со стороны врача перед линзой, на ее фокусном расстоянии (соответственно 7-8 или 5 см), висящее в воздухе действительное, но увеличенное в 4-6 раз и перевернутое изображение исследуемых участков глазного дна. Все, что кажется лежащим вверху, на самом деле соответствует нижней части исследуемого участка, а то, что находится снаружи, соответствует внутренним участкам глазного дна.
В последние годы при офтальмоскопии используют асферические линзы, что позволяет получить практически равномерное и высокоосвещенное изображение по всему полю обзора. При этом размеры изображения зависят от оптической силы используемой линзы и рефракции исследуемого глаза: чем больше сила линзы, тем больше увеличение и меньше видимый участок глазного дна, а увеличение в случае использования одной и той же силы линзы при исследовании гиперметропического глаза будет больше, чем при исследовании миопического глаза (вследствие различной длины глазного яблока).
Позволяет непосредственно рассмотреть детали глазного дна, выявленные при офтальмоскопии в обратном виде. Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло. Исследование выполняют с помощью моно- или бинокулярных электрических офтальмоскопов различных моделей и конструкций, позволяющих видеть глазное дно в прямом виде увеличенным в 13-16 раз. При этом врач придвигается как можно ближе к глазу пациента и осматривает глазное дно через зрачок (лучше на фоне медикаментозного мидриаза): правым глазом правый глаз пациента, а левым - левый.
При любом способе офтальмоскопии осмотр глазного дна проводят в определенной последовательности: сначала осматривают диск зрительного нерва, далее - область желтого пятна (макулярную область), а затем - периферические отделы сетчатки.
При осмотре диска зрительного нерва в обратном виде пациент должен смотреть мимо правого уха врача, если исследуют правый глаз, и на левое ухо исследователя, если осматривают левый глаз. В норме диск зрительного нерва круглой или немного овальной формы, желтовато-розового цвета с четкими границами на уровне сетчатки. Из-за интенсивного кровоснабжения внутренняя половина диска зрительного нерва имеет более насыщенную окраску. В центре диска имеется углубление (физиологическая экскавация), это место перегиба волокон зрительного нерва от сетчатки к решетчатой пластинке.
Через центральную часть диска входит центральная артерия сетчатки и выходит центральная вена сетчатки. Центральная артерия сетчатки в области диска зрительного нерва делится на две ветви - верхнюю и нижнюю, каждая из которых в свою очередь делится на височную и носовую. Вены полностью повторяют ход артерий. Соотношение диаметра артерий и вен в соответствующих стволах 2:3. Вены всегда шире и темнее артерий. При офтальмоскопии вокруг артерии виден световой рефлекс.
Кнаружи от зрительного нерва, на расстоянии двух диаметров диска от него, располагается желтое пятно, или макулярная область (анатомическая область центрального зрения). Врач видит его при исследовании, когда пациент смотрит прямо в офтальмоскоп. Желтое пятно имеет вид горизонтально расположенного овала, немного более темного, чем сетчатка. У молодых людей этот участок сетчатки окаймлен световой полоской - макулярным рефлексом. Центральной ямке желтого пятна, имеющей еще более темную окраску, соответствует фовеальный рефлекс. Картина глазного дна у разных людей различается цветом и рисунком, что определяется насыщенностью эпителия сетчатки пигментом и содержанием меланина в сосудистой оболочке. При прямой офтальмоскопии отсутствуют световые блики отражений от сетчатки, что облегчает исследование. В головке офтальмоскопа имеется набор оптических линз, позволяющих четко фокусировать изображение.
Читайте также: Конфокальная сканирующая лазерная офтальмоскопия
Методика разработана профессором А. М. Водовозовым в 60-80-е годы. Исследование осуществляют с помощью специального электрического офтальмоскопа, в который помещены светофильтры, позволяющие осматривать глазное дно в пурпурном, синем, желтом, зеленом и оранжевом свете. Офтальмохромоскопия похожа на офтальмоскопию в прямом виде, она значительно расширяет возможности врача при установлении диагноза, позволяет увидеть самые начальные изменения в глазу, не различаемые при обычном освещении. Например, в бескрасном свете хорошо видна центральная область сетчатки, а в желто-зеленом четко вырисовываются мелкие кровоизлияния.
|
МЦ Династия на Репищева
ул. Репищева, д. 13 |
ул. Репищева, д. 13 | ||||||
|
|||||||
|
Клиника Доктора Пеля
7-я линия Васильевского Острова, д. 16-18 |
7-я линия Васильевского Острова, д. 16-18 | ||||||
|
|||||||
|
МЦ Династия на Ленина
ул. Ленина, д. 5 |
ул. Ленина, д. 5 | ||||||
|
|||||||
|
ДМЦ Гайде на Лиговском проспекте
Лиговский пр-т, д. 108А |
Лиговский пр-т, д. 108А | ||||||
|
|||||||
|
МЦ Гайде на Херсонской 2
ул. Херсонская, д. 2 |
ул. Херсонская, д. 2 | ||||||
|
|||||||
|
ГлазЦентр на набережной Обводного канала
наб. Обводного канала, д. 108 |
наб. Обводного канала, д. 108 | ||||||
|
|||||||
|
Медика на Бадаева
ул. Бадаева, д. 6, корп. 1 |
ул. Бадаева, д. 6, корп. 1 | ||||||
|
|||||||
|
Аква-Доктор на Богатырском проспекте
Богатырский пр-т, д. 26, корп. 1 |
Богатырский пр-т, д. 26, корп. 1 | ||||||
|
|||||||
|
МЦ Династия во Всеволожске
г. Всеволожск (Ленинградская область), Октябрьский пр-т, д. 96А |
г. Всеволожск (Ленинградская область), Октябрьский пр-т, д. 96А | ||||||
|
|||||||
|
СМТ на Московском проспекте
пр-т Московский, д. 22 |
пр-т Московский, д. 22 | ||||||
показать еще 1 цену |
|||||||
|
СМТ на Римского-Корсакова
пр-т Римского-Корсакова, д. 87 |
пр-т Римского-Корсакова, д. 87 | ||||||
показать еще 1 цену |
|||||||
|
Американская медицинская клиника
наб. реки Мойки, д. 78 |
наб. реки Мойки, д. 78 | ||||||
|
|||||||
|
МСЧ №157 на Варшавской
ул. Варшавская, д. 100 |
ул. Варшавская, д. 100 | ||||||
|
|||||||
|
Аранна Меди на Краснопутиловской
ул. Краснопутиловская, д. 66, корп. 2 |
ул. Краснопутиловская, д. 66, корп. 2 | ||||||
|
|||||||
|
Дункан на Серебристом бульваре
Серебристый б-р, д. 21 |
Серебристый б-р, д. 21 | ||||||
|
|||||||
|
Онни на проспекте Просвещения
пр-т Просвещения, д. 33, корп. 2 |
пр-т Просвещения, д. 33, корп. 2 | ||||||
|
|||||||
|
КДЦ для детей на Олеко Дундича
ул. Олеко Дундича, д. 36, корп. 2 |
ул. Олеко Дундича, д. 36, корп. 2 | ||||||
|
|||||||
|
МЦ Гайде на Херсонской 4
ул. Херсонская, д. 4 |
ул. Херсонская, д. 4 | ||||||
|
|||||||
|
Детский МЦ M+Clinic в Кудрово
д. Кудрово (Ленинградская область), ул. Ленинградская, д. 5, корп. 2 |
д. Кудрово (Ленинградская область), ул. Ленинградская, д. 5, корп. 2 | ||||||
|
|||||||
|
Клиника СПб ГПМУ на Литовской
ул. Литовская, д. 2 |
ул. Литовская, д. 2 | ||||||
|
|||||||
|
КДЦ им. Г.И. Турнера на Лахтинской
ул. Лахтинская, д. 12, лит. А |
ул. Лахтинская, д. 12, лит. А | ||||||
|
|||||||
|
НИИ детских инфекций на Профессора Попова
ул. Профессора Попова, д. 9 |
ул. Профессора Попова, д. 9 | ||||||
|
|||||||
|
Детская поликлиника №35 на Ленинском проспекте
Ленинский пр-т, д. 168, корп. 2 |
Ленинский пр-т, д. 168, корп. 2 | ||||||
показать еще 1 цену |
|||||||
|
Детская поликлиника №35 в Детском переулке
Детский пер., д. 3 |
Детский пер., д. 3 | ||||||
показать еще 1 цену |
|||||||
|
Детская поликлиника №47 на Костюшко
ул. Костюшко, д. 4 |
ул. Костюшко, д. 4 | ||||||
показать еще 1 цену |
|||||||
I
Глазно́е дно́ (fundus oculi)
видимая при офтальмоскопии внутренняя поверхность глазного яблока, включающая диск зрительного нерва, сетчатку с сосудами и сосудистую оболочку.
Исследования Г. д. проводят методом офтальмоскопии (осмотр под увеличением определенного участка внутренней поверхности глазного яблока, освещенного пучком световых лучей). Для этих целей применяют специальные приборы — офтальмоскопы. В зависимости от оптической схемы прибора изображение может быть перевернутым (офтальмоскопия в обратном виде) или прямым (офтальмоскопия в прямом виде). Офтальмоскопия в обратном виде используется для общего осмотра Г. д. и проводится с помощью зеркального офтальмоскопа, состоящего из вогнутого зеркала с отверстием в центре и лупы. Для более тщательного исследования осуществляют офтальмоскопию в прямом виде с применением электрического офтальмоскопа, создающего увеличение в 8—16 раз. Наряду с ручными выпускают и стационарные офтальмоскопы со значительным увеличением и большим полем зрения. Не видимые при обычном освещении детали Г. д. можно выявить при исследовании в цвете (красном, бескрасном, желтом, желто-зеленом, синем и пурпурном) — офтальмохромоскопии.
Глазное дно при офтальмологическом исследовании с обычным источником света (рис. 1) имеет красный цвет. Интенсивность окраски зависит в основном от количества ретинального (в сетчатке) и хориоидального (в сосудистой оболочке) пигмента. На красном фоне Г. д. выделяются диск зрительного нерва, желтое пятно и сосуды сетчатки. Диск зрительного нерва располагается кнутри от центральной части сетчатки и имеет вид четко очерченного бледно-розового круга или овала диаметром около 1,5 мм. В самом центре диска в месте выхода центральных сосудов почти всегда отмечается углубление — так называемая сосудистая воронка; в височной половине диска иногда имеется чашеобразное углубление (физиологическая экскавация), которое в отличие от патологического углубления занимает лишь часть диска.
Из центра диска зрительного нерва или немного кнутри от него выходит центральная артерия сетчатки (ветвь глазной артерии) в сопровождении расположенной кнаружи от нее одноименной вены. Артерия и вена делятся на две главные ветви, идущие вверх и вниз. Нередко разделение центральной артерии сетчатки происходит еще в стволе зрительного нерва за глазным яблоком, в этом случае верхняя и нижняя ветви ее проявляются на Г. д. раздельно. Верхние и нижние артерии и вены на диске или недалеко от него разветвляются на более мелкие. Артериальные и венозные сосуды сетчатки отличаются друг от друга: артериальные сосуды — более тонкие (соотношение калибра артериол и венул сетчатки равно 2:3) и более светлые, менее извитые. Дополнительным методом исследования, с помощью которого определяют состояние сосудов глазного дна, является флюоресцентная ангиография. Чрезвычайно важное значение при осмотре Г. д. имеет область желтого пятна с центральной ямкой, расположенного кнаружи от височной границы диска зрительного нерва. Желтое пятно выделяется более темной окраской и имеет форму горизонтально расположенного овала. В центре желтого пятна просматривается темное круглое пятнышко — ямочка.
Изменения Г. д. (диска зрительного нерва сетчатки или сосудистой оболочки глаза) могут быть обусловлены патологическими процессами, происходящими в самом глазу, поражениями зрительного нерва, они также возникают при других заболеваниях, например гипертонической болезни, сахарном диабете, болезнях крови, поражениях головного мозга (рис. 2—20). К изменениям глазного дна относятся Застойный сосок и ишемический отек. Побледнение диска — признак атрофии зрительного нерва. В области диска может располагаться опухоль, а также могут наблюдаться изменения, свидетельствующие о пороках развития зрительного нерва.
Патологические изменения в сетчатке, в основе которых лежат воспалительные (см. Ретинит), циркуляторно-обменные (см. Ретинопатии), дистрофические процессы, циркуляторные расстройства и пороки развития (см. Глаз), характеризуются появлением в ней диффузных помутнений или ограниченных белых очагов, кровоизлияний и диспигментаций, изменением сосудов.
Изменения сосудистой оболочки являются следствием воспалительных, дистрофических, склеротических процессов, новообразований и аномалий развития. Воспалительные процессы сосудистой оболочки в большинстве случаев носят очаговый характер (см. Хориоидит). В результате вовлечения в процесс пигментного эпителия и внутренних слоев сетчатки в области патологических изменений появляются скопление глыбок пигмента и очаг помутнения сетчатки.
Библиогр.: Волков В.В., Горбань А.И. и Джалиашвили О.А. Клиническое исследование глаза с помощью приборов, Л., 1971; Многотомное руководство по глазным болезням, под ред. В.Н. Архангельского, т. 1, кн. 2, с. 16; М., 1962; Шульпина Н.Б. Биомикроскопия глаза, М., 1974, библиогр.Рис. 5. Глазное дно в норме и при патологии. Непроходимость ветви центральной вены сетчатки: стрелкой указано кровоизлияние.Рис. 18. Глазное дно в норме и при патологии. Диссеминированный туберкулезный хориоретинит: стрелкой указан один из хориоретинальных очагов.Рис. 20. Глазное дно в норме и при патологии. Врожденный сифилитический хориоретинит: на глазном дне видны пигментированные и непигментированные очажки (картина «соли с перцем»).Рис. 16. Глазное дно в норме и при патологии. Ретинопатия при анемии: на бледном общем фоне глазного дна видны очаговые кровоизлияния в сетчатке, в области желтого пятна обширное преретинальное кровоизлияние.Рис. 4. Глазное дно в норме и при патологии. Первичная атрофия зрительного нерва: диск зрительного нерва бледный, почти белого цвета, границы четкие, артериальные сосуды узкие.Рис. 12. Глазное дно в норме и при патологии. Кольцевидная дистрофия сетчатки: стрелкой указана фигура кольца.Рис. 17. Глазное дно в норме и при патологии. Ревматический ретиноваскулит: сосуды сетчатки в области диска зрительного нерва и около него окружены своеобразными муфтами, представляющими собой участки помутневшей (отечной) сетчатки.Рис. 1. Глазное дно в норме и при патологии. Глазное дно правого глаза в норме: 1 — диск зрительного нерва; 2 — воронка зрительного нерва с центральными сосудами сетчатки; 3 — нижняя носовая артериола; 4 — нижняя носовая венула; 5 — нижняя височная венула; 6 — нижняя височная артериола; 7 — желтое пятно с центральной ямкой; 8 — верхняя височная артериола; 9 — верхняя височная венула; 10 — верхняя носовая артериола; 11 — верхняя носовая венула.Рис. 13. Глазное дно в норме и при патологии. Диабетическая ангиоретинопатия: артерии сетчатки сужены, вены расширены, сосуды неравномерного калибра; вокруг желтого пятна микроаневризмы и мелкие очаговые кровоизлияния; много новообразованных сосудов.Рис. 14. Глазное дно в норме и при патологии. Диабетическая ангиоретинопатия: стрелками указаны микроаневризмы.Рис. 2. Глазное дно в норме и при патологии. Застойный сосок: диск зрительного нерва отечен, с нечеткими границами, венозные сосуды резко расширены, полнокровны, у верхнего края диска стрелкой указано кровоизлияние.Рис. 11. Глазное дно в норме и при патологии. Изменения сосудов сетчатки при гипертонической болезни: стрелкой указана вена, которая в месте перекреста с артерией становится невидимой (как бы разрывается) вследствие ее смещения в глубь сетчатки (симптом Салюса — Гунна третьей степени).Рис. 7. Глазное дно в норме и при патологии. Гипертоническая ангиопатия сетчатки: вокруг желтого пятна видны штопорообразно извитые венозные сосуды (симптом Гвиста).Рис. 10. Глазное дно в норме и при патологии. Изменения сосудов сетчатки при гипертонической болезни: стрелками указано сужение и дугообразное смещение вены в месте перекреста ее с артерией (симптом Салюса — Гунна второй степени).Рис. 6. Глазное дно в норме и при патологии. Непроходимость центральной артерии сетчатки: стрелками указаны суженные артерии, в центральной части глазного дна сетчатка отечна, сероватого цвета, в центральной ямке виден участок красного цвета — «вишневая косточка».Рис. 3. Глазное дно в норме и при патологии. Неврит зрительного нерва: диск зрительного нерва гиперемирован, границы его плохо контурируются.Рис. 15. Глазное дно в норме и при патологии. Прогрессирующая диабетическая ретинопатия: стрелкой указан соединительнотканный тяж.Рис. 19. Глазное дно в норме и при патологии. Токсоплазмозный врожденный хориоретинит: стрелками указаны хориоретинальные атрофические очаги, окруженные пигментом.Рис. 8. Глазное дно в норме и при патологии. Гипертоническая ретинопатия: артерии сетчатки резко сужены, вены расширены, извитые, по ходу сосудов очаговые кровоизлияния и плазморрагии; сетчатка вокруг диска зрительного нерва отечна.Рис. 9. Глазное дно в норме и при патологии. Изменения сосудов сетчатки при гипертонической болезни: стрелками указано сужение вены в месте ее перекреста с артерией (симптом Салюса — Гунна первой степени).
II
Глазно́е дно (fundus oculi)
видимая при офтальмоскопии задняя часть внутренней поверхности глазного яблока, включающая в себя диск зрительного нерва с сосудами сетчатки, сетчатку и сосудистую оболочку.
Глазно́е дно альбиноти́ческое (f. o. albinoticus) — Г. д. бледно-розовой окраски, наблюдаемое у альбиносов из-за малого количества пигмента в эпителии сетчатки и в сосудистой оболочке.
Глазно́е дно парке́тное (f. o. tabulatus) — Г. д. неравномерно-красного цвета, на котором видны полосы, образуемые сосудами, и более темные участки между ними, что обусловлено незначительным количеством ретинального пигмента и большим количеством пигмента сосудистой оболочки (вариант нормы).
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг
Зеркало офтальмологическое (офтальмоскоп; рис. 1) содержит источник света, который врач, проводящий исследование, направляет на отдельные структуры глазного дна, и систему линз, позволяющую корректировать возможные дефекты зрения обследуемого и обследуемого человека, и таким образом получить четкое изображение глазного дна. Просвет зеркала последовательно фокусируется на структурах стекловидного тела, диске зрительного нерва, кровеносных сосудах, периферической части сетчатки и, наконец, макуле.Эта последовательность обеспечивает осмотр всего глазного дна, и в то же время в самом конце проводится наиболее обременительная часть осмотра, т. е. осмотр макулы, вызывающей неприятные блики. В зеркало также встроены соответствующие фильтры, благодаря которым можно уменьшить интенсивность света, что облегчает обследование людей, чувствительных к этому раздражителю, и цветовые фильтры. Бескрасный (зеленый) фильтр позволяет легче увидеть определенные структуры (например, нервные волокна сетчатки или крошечные сосуды сетчатки).Синий кобальтовый фильтр используется в опытах с флуоресцеином для возбуждения его свечения (флуоресценции). Во время осмотра врач подносит зеркало очень близко к глазу, но никогда не прикасается к нему. Полученное изображение глазного дна сильно увеличено и прямо (иначе не перевернуто, см. ниже). Преимуществом аппарата является его небольшой размер, поэтому его можно перемещать и использовать также у постели больного или на операционном столе. Недостатком прямой колоноскопии является то, что врач осматривает одним глазом, а значит, видит не пространственно (стереоскопически), а только в двух измерениях.


Промежуточное смотровое стекло (например, смотровое стекло Фисона) представляет собой устройство, содержащее источник света, прикрепленный к типу шлема, который экзаменатор надевает на голову. Зеркало имеет соответствующие линзы, через которые смотрит исследователь, и фильтры (см. выше). Исследуемый сидит или лежит.Во время осмотра врач стоит на определенном расстоянии и подносит к глазу специальную линзу (например, линзу Фолька; рис. 2), но не касается ею глазного яблока. Полученное изображение глазного дна увеличивается и переворачивается (т. е. врач видит глазное дно таким образом, что правая и левая стороны изображения, а также верхняя и нижняя стороны инвертированы). Преимуществом аппарата является возможность его портативности и использования также у постели больного или на операционном столе. Это также облегчает обследование детей под общим наркозом.Другим его преимуществом является способность видеть внутреннюю часть глаза в пространственном (стереоскопическом) виде. Иногда может потребоваться инвагинация склеры (также известная как инвагинация), чтобы хорошо видеть периферическую часть сетчатки. Затем на обезболиваемую поверхность глаза или через веки помещают специальное устройство и мягко сдавливают стенки глаза, что абсолютно безопасно для пациента.
 Рис. 2. Тест линзы Фолька (источник: National Eye Intitute, National Institutes of Health )
Рис. 2. Тест линзы Фолька (источник: National Eye Intitute, National Institutes of Health ) Для непрямого наблюдения можно также использовать щелевую лампу.С помощью специальных линз (например, линзы Фолька) глазное дно можно осмотреть с большим увеличением. Затем полученное изображение инвертируется (см. выше). Преимуществом непрямого визирования в щелевой лампе является возможность пространственного (стереоскопического) обзора внутренней части глаза и использование не только рассеянного света, но и светового промежутка (узкий световой пучок) для лучшего наблюдения деталей. Благодаря возможности регулировки высоты и ширины светового луча (высота луча может быть считана на камере в миллиметрах), также выполняются различные измерения (например,размер диска зрительного нерва). Недостатком является невозможность носить с собой щелевую лампу. Пациент должен сидеть перед лампой и держать голову и подбородок на опорах, поэтому это исследование нельзя проводить у постели больного или на операционном столе. Невозможно протестировать маленьких и не сотрудничающих детей. Благодаря тому, что щелевая лампа оснащена камерой, можно также производить фотодокументацию глазного дна.
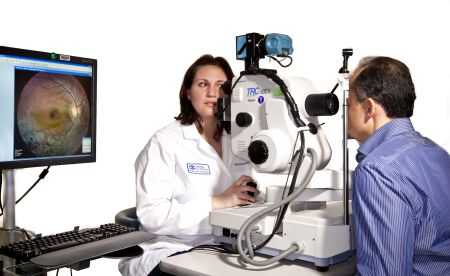 Рис. 3. Фотографирование глазного дна (источник: National Eye Intitute, National Institutes of Health )
Рис. 3. Фотографирование глазного дна (источник: National Eye Intitute, National Institutes of Health ) При офтальмологическом осмотре зрачок чаще всего расширен.В зависимости от применяемого препарата вызывает затуманивание зрения и чувствительность к свету, обычно исчезающие через несколько часов, очень редко через несколько дней, поэтому на обследование стоит взять с собой солнцезащитные очки. Пока зрачок не сузится, нельзя садиться за руль и работать с механизмами. Во время осмотра следует спокойно смотреть далеко вперед или смотреть прямо вперед другим, неисследованным глазом. При непрямой колостоме в щелевой лампе голову и подбородок следует поддерживать на ее опорах в течение всего исследования.Нельзя менять положение головы, так как даже незначительное движение головы делает изображение размытым.
Эндоскопия глазного дна является частью планового осмотра глаз. Показаниями являются заболевания или подозрение на заболевания стекловидного тела, сетчатки, цилиарного тела и сосудистой оболочки, склер и зрительного нерва.
Сильный свет от зеркала или щелевой лампы может вызвать неприятную, но исчезающую нечеткость зрения через несколько минут и ухудшение способности узнавать детали (известное какоткрытие). Если есть необходимость проникнуть (или вторгнуться) в стенку глаза, вы можете испытывать дискомфорт и / или покраснение глаза, но это безопасная для глаз процедура.
Тест полностью безопасен и может повторяться много раз, поскольку глаз освещается нормальным видимым светом, который не вреден для него. К врачу следует обратиться после осмотра с необходимостью проникновения в склеру, если наблюдается очень сильное покраснение глаза, покраснение, длящееся более суток, или гнойные выделения из глаза.
.В этой категории вы найдете профессиональное ветеринарное оборудование - непрямые офтальмоскопы, которые, как и прямые офтальмоскопы, используются для получения качественного стереоскопического изображения глазного дна через каждый зрачок, независимо от его размера. (с нижним пределом 1–2 мм). Непрямые офтальмоскопы идеально подходят в качестве оборудования для ветеринарного кабинета или клиники. Современные технологии освещения уменьшают роговичные отражения и делают изображение ярким, четким и четким, что позволяет ветеринару точно провести осмотр и поставить правильный диагноз.
Читать далее
является одним из наиболее важных ветеринарных диагностических инструментов в области точной оптики. Это устройство позволяет ветеринару исследовать задний сегмент глаза, уделяя особое внимание сетчатке и диску зрительного нерва. Сетчатка имеет очень сложное строение, поэтому очень важна точность при проведении обследования – именно поэтому врачу необходим непрямой офтальмоскоп, который позволит осмотреть сетчатку целиком, в отличие от прямого офтальмоскопа, позволяющего осматривать отдельные участки. этого органа.
Доступные в нашем предложении окуляры представляют собой тип непрямого офтальмоскопа, с помощью которого ветеринарный врач может эффективно проводить непрямое исследование глазного дна в обратном изображении - непрямой офтальмоскоп установлен на специальной рамке. Современные технологии позволяют уменьшить роговичные рефлексы, а благодаря запатентованной синхронизированной регулировке параллакса и конвергенции ветеринар может точно настроить освещение для каждого типа зрачка.
Наш магазин предлагает только качественные приборы от известного производителя, лидера среди офтальмологической оптики в мире. Многие модели оснащены инновационными функциями, которые делают использование оборудования еще более удобным и точным. Благодаря многоуровневой системе освещения непрямые офтальмоскопы достигают отличных параметров. Мы предлагаем беспроводные устройства с высоким разрешением.
Отзывы о ветеринарном оборудовании, представленном в нашем интернет-магазине, подтверждают, что мы предлагаем высочайшее качество по привлекательной цене.На непрямые офтальмоскопы, как и на другие приборы из нашего предложения, распространяется гарантийное и послегарантийное обслуживание. Предлагаем Вам ознакомиться с нашим предложением.
.Глаукома — это заболевание, при котором происходит нарушение оттока жидкости из глаза, вызывающее повышение давления жидкости в глазу. Это способствует сужению поля зрения, снижению остроты зрения и поражению зрительного нерва.
— это группа хронических заболеваний глаз, вызываемых многими причинами. Клинически проявляется невропатией (аномальной структурой) зрительного нерва, характеризующейся краевой депрессией диска зрительного нерва и дефектами полей зрения (постепенная потеря периферического зрения, т.пятнистое зрение).
Глаз можно представить как особый тип фотокамеры, фиксирующей изображение на его дне. Дно выстлано сетчаткой, состоящей из нескольких слоев светочувствительных клеток, функцию которых можно сравнить с пленочной пленкой. Зрительный нерв отвечает за получение электрических импульсов, генерируемых сетчаткой, и передачу их в головной мозг, в основном вокруг затылка.Там импульсы распознаются как зрительные впечатления. Только в мозгу мы можем «видеть» то, что зарегистрировала сетчатка.
Глаукома часто вызывается повышением внутриглазного давления (повышенным внутриглазным давлением). В некоторых случаях глаукома может возникать при нормальном внутриглазном давлении. Считается, что этот тип глаукомы вызывается нарушением регуляции притока крови к зрительному нерву, что приводит к ишемии и дисфункции.
Давление внутри глаза, т.н. внутриглазное давление (ВГД). Это работает аналогично давлению воздуха в надутом воздушном шаре. Нормальное внутриглазное давление должно быть в пределах от 10 до 21 мм рт. ст. (миллиметры ртутного столба — единица измерения давления). Когда давление слишком низкое, глаз не сохраняет свою правильную сферическую форму.И наоборот, слишком высоко глаз становится слишком «жестким». Зрительный нерв, как наиболее деликатный элемент зрительной системы, очень подвержен повреждениям, вызванным слишком высоким внутриглазным давлением, которое повреждает нервные волокна, из которых состоит зрительный нерв, нарушая тем самым его способность передавать электрические импульсы (подробнее в разделе «Процесс зрения и роль зрительного нерва в этом процессе)»).
Передняя часть глаза заполнена прозрачной жидкостью, называемой водянистой влагой, которая снабжает питательными веществами структуры передней части глаза (роговицу, хрусталик).Жидкость постоянно вырабатывается цилиарным телом, окружающим хрусталик глаза. Затем водянистая влага течет через зрачок и покидает глаз через микроскопические каналы, известные как трабекулярная сеть. Эти каналы расположены в так называемой угол фильтрата. Угол — это место, где роговица встречается со склерой перед радужной оболочкой — структурой, придающей глазу его «цвет». Из трабекулярной сети водянистая жидкость поступает по шлеммовым каналам в венозную систему и далее во всю кровеносную систему. Водянистую влагу не следует путать со слезами, вырабатываемыми слезной железой вне глазного яблока.
Большинство людей имеют широкий угол восприятия, например, широкий угол (часто присутствует) в 45 градусов и узкий угол в 25 или меньше.
Чтобы объяснить процесс образования и удаления жидкости из глаза, используйте пример слива воды из раковины. Дренажем в данной ситуации выступает бочкообразная сетка. Когда слив заблокирован, например, пробкой, вода начинает собираться, потому что, как упоминалось ранее, постоянно образуется жидкость на водной основе. Увеличение воды в раковине, т. е. в нашей ситуации увеличение жидкости в глазу вызывает повышение внутриглазного давления.Это недопустимая ситуация. Увеличение количества воды в раковине также может быть вызвано тем, что из крана течет слишком много воды. Тогда через дренаж может пройти недостаточное количество жидкости, и вода скапливается. Такая ситуация может иметь место, когда наше тело вырабатывает слишком много водянистой влаги, даже при правильной трабекулярной сети.O Правильно, наш «слив» в глазу не должен быть заблокирован какой-либо «пробкой», чтобы водянистая жидкость могла безопасно уйти наш глаз.
Когда отток жидкости блокируется, это называется закрытоугольной глаукомой.Когда вырабатывается слишком много жидкости, это известно как открытоугольная глаукома.
Глаукома является одной из основных причин необратимой потери зрения в мире. Подсчитано, что в мире насчитывается почти 6 миллионов человек с бинокулярной слепотой, вызванной этим заболеванием, и почти 60 миллионов страдают от глаукомы.
Подсчитано, что 200 000 человек в Польше страдают глаукомой, и почти 600 000 подвержены риску ее развития.
а) Первичная глаукома
- Открытоугольная глаукома
- Закрытоугольная глаукома
б) Врожденная глаукома - может возникать при таких нарушениях развития, как: аниридия (отсутствие радужки), синдром Марфана, Стерджа-Вебера, нейрофиброматоз 1 типа
в ) Вторичная глаукома
г) Полная глаукома - конечным результатом неконтролируемой глаукомы является твердый, слепой и часто болезненный глаз.
Ювенильная открытоугольная глаукома характеризуется открытоугольной глаукомой, дефектами полей зрения и изменениями внешнего вида диска зрительного нерва, началом заболевания в возрасте от 10 до 35 лет.
Первичная открытоугольная глаукома характеризуется открытоугольной глаукомой, дефектами поля зрения и изменениями внешнего вида зрительного нерва и встречается примерно у 1-2% людей старше 40 лет, в возрасте от трех до четырех лет. раза чаще у черной расы.Заболеваемость глаукомой увеличивается с возрастом. Можно выделить два подтипа: первичноугольная глаукома с высоким внутриглазным давлением (JPOK) и глаукома нормального давления (JNC)
Первичная угловая глаукома с высоким внутриглазным давлением (JPOK) характеризуется повышенным внутриглазным давлением без применения вызывающих его препаратов и частым возникновением после 35 лет.
Глаукома нормального давления (JNC) — это тип глаукомы с нормальным внутриглазным давлением.Подобно первичной угловой глаукоме с высоким внутриглазным давлением (JPOK), она также часто возникает после 35 лет. Кроме того, имеются характерные для глаукомы изменения, такие как дефекты полей зрения и изменения зрительного нерва.
Глазная гипертензия — это состояние повышенного внутриглазного давления с нормальным полем зрения, внешним видом диска зрительного нерва и правильной толщиной слоя нервных волокон сетчатки. Кроме того, имеется открытый угол перколяции.
Глаукома при течении псевдоэксфолиативного синдрома - при течении эксфолиативного синдрома в трабекулярной сети возможно накопление эксфолиативного (эксфолиативного) материала, что может привести к ее повреждению, уменьшению оттока водянистой влаги, повышению внутриглазного давления и глаукоме. Наиболее часто наблюдаемый тип глаукомы после 60 лет, бинокулярный и асимметричный.
Пигментная глаукома возникает в результате отложения красителя на трабекулярной сети.Когда так наз. обратная блокада зрачка, т.е. повышение внутриглазного давления в передней камере по сравнению с задней камерой глаза, приводит к вогнутому положению радужной оболочки. Это увеличивает площадь контакта между задней поверхностью радужной оболочки и волокнами ресничного края. Этот тип характеризуется преобладанием в возрасте от 30 до 50 лет у близоруких мужчин, преимущественно европеоидной расы.
Вторичная открытоугольная глаукома, индуцированная хрусталиком — это состояние с повышенным внутриглазным давлением и часто красными болезненными глазами с сопутствующим воспалением.Причиной этого типа глаукомы является нарушение оттока водянистой влаги через трабекулярную сеть белков хрусталика и/или воспалительные клетки, вызванные белками хрусталика, например, после удаления катаракты на другом глазу.
Глаукома, связанная с внутриглазным кровоизлиянием - в результате кровоизлияния эритроциты накапливаются в трабекулярной сети, препятствуя оттоку водянистой влаги. Глаз обычно красный и болезненный. Нередко заболевание рецидивирует.
Воспалительная глаукома - воспаление вызывает отек трабекулярной сетки и ее закупорку. Вторичное воспаление может привести к рубцеванию и неоваскуляризации (образованию новых кровеносных сосудов) слезного угла, что приводит к закрытоугольной глаукоме. Причиной трабекулярно-ретикуляционного отека является передний или промежуточный увеит при течении:
Глаз красный, болезненный. Отмечается светобоязнь с возможным снижением остроты зрения.
Глаукома, вызванная внутриглазными опухолями - опухоли глазного яблока могут нарушать отток водянистой влаги в результате давления или распространяться на трабекулярную сеть. Возможно развитие вторичной закрытоугольной глаукомы.
Посттравматическая глаукома - травма глаза может привести к воспалению и рубцеванию трабекулярной сети.Также эритроциты или их остатки, оказавшиеся внутри глазного яблока вследствие разрыва сосудов, могут привести к закупорке трабекулярной сетки и уменьшить отток водянистой влаги. Повышение внутриглазного давления может наблюдаться сразу после травмы, а иногда даже спустя месяцы или годы после нее.
Задняя глаукома - Постоянное применение кортикостероидов (местных, интравитреальных или общих) может привести к изменениям в трабекулярной сети, которые нарушают отток водянистой влаги.
Глаукома, вызванная повышением давления в эпидуральных венах - наиболее важными причинами повышения давления в эпидуральных венах являются:
Повышенное давление в эпидуральных венах снижает отток водянистой влаги через трабекулярную сеть.Это связано с меньшей разницей давлений между стекловидным телом глаза и эпидуральными венами, что делает отток неэффективным.
Острое закрытие угла фильтрации - при этом подтипе внутриглазное давление быстро повышается из-за внезапной закупорки трабекулярной сети периферической частью радужной оболочки. Симптомы:
После эпизода острого закрытия угла может образоваться глаукомфлекен, то есть помутнение на передней поверхности хрусталика.
Подострое или перемежающееся закрытие угла - Симптомы сходны с описанным выше подтипом, но гораздо слабее по своей природе. Симптомы могут исчезнуть спонтанно.Зрачок широкий, реагирует на свет.
Хроническое закрытие угла характеризуется медленным образованием спаек между радужкой и роговицей в трабекулярной сети, что приводит к постепенному смещению радужки кпереди и сдавлению трабекулярной сети. Этот подтип обычно свободен от боли или других симптомов.
Вторичная закрытоугольная глаукома — существует множество подтипов, которые выходят за рамки данного исследования.Следует подчеркнуть состояния, при которых может появиться этот тип глаукомы, в том числе:
Пациенты с открытоугольной глаукомой и хронической закрытоугольной глаукомой обычно не имеют системных симптомов, свидетельствующих о продолжающемся заболевании.Выпадение поля зрения происходит поздно, в запущенных случаях. Редко можно наблюдать дымку и ореол (свечение) вокруг огней, в основном по утрам.
При офтальмологическом обследовании глаукома характеризуется повышенным внутриглазным давлением, невропатией (аномалиями) зрительного нерва и ограниченным полем зрения, известным как глаукома . На последней стадии болезни возникает пятнистое зрение , т.е. взгляд в замочную скважину.Это связано со значительным уменьшением поля зрения. Глаз практически слеп, он регистрирует только изображение, идущее с височной (внешней) стороны. Последняя стадия — полная слепота глаз.
Развитие глаукомы занимает много лет, в течение которых больной может не подозревать о существовании и постоянном ограничении периферического поля зрения. При бинокулярном взгляде оба поля зрения перекрываются и дополняют дефекты друг друга.
Напротив, течение острой открытоугольной глаукомы очень агрессивное.Он начинается с внезапной боли в глазах, головной боли, тошноты, рвоты и нечеткости зрения. Иногда тошнота и рвота бывают настолько сильными, что глазные причины не принимаются во внимание. Покраснение белков глаза, расширение зрачков, отсутствие их реакции на свет также может наблюдаться при закрытоугольной глаукоме. Кроме того, роговица может казаться тусклой. Офтальмологическое исследование выявляет снижение остроты зрения, отек роговицы, очень высокое внутриглазное давление и закрытый слезоотводящий угол.

Основанием для диагноза глаукомы является констатация:
• специфические для глаукомы изменения внешнего вида диска зрительного нерва,
• типичные периферические дефекты поля зрения.
Анализы, которые может проводить ваш врач для диагностики и мониторинга развития глаукомы:
Тонометрия (измерение внутриглазного давления) - Существует несколько типов тонометров, основанных на разных физических принципах, поэтому результаты измерений могут отличаться.
Тонометр Шиотца - самый старый, наименее точный и в настоящее время неиспользуемый тип. Измерение проводилось путем размещения прибора на глазу лежащего пациента.
Тонометр компьютерный Air-puff - измеряет давление с помощью потока воздуха, без контакта прибора с глазом пациента. Результаты могут быть завышены из-за рефлекторного сокращения век исследуемого глаза. Таким образом, этот тип не используется у людей с подозрением или диагностированной глаукомой. Этот тонометр был разработан для скрининга.
Аппланационный тонометр Goldmann в настоящее время признан во всем мире «золотым стандартом» точности измерения внутриглазного давления. На результаты теста может влиять индивидуальная разница в толщине уплощенной роговицы при измерении кончиком тонометра. Для исключения этой ошибки в пахиметрическом тесте определяют его толщину. Этот метод используется в нашем центре.
Динамическая контурная тонометрия Паскаля – это современный метод, позволяющий исследовать внутриглазное давление, результат которого не нарушается индивидуальными различиями в толщине роговицы.
Тонометрия Райхерта (Ocular Response Analyzer, ORA) – один из самых современных методов измерения внутриглазного давления и так называемый гистерезис роговицы, т. е. ее эластичность.
Тонометр I-care - очень современный и точный метод измерения, не требующий анестезии, что делает его идеальным для взрослых и детей. Этот метод используется в нашем центре.
Другие типы тонометров: портативные аппланационные тонометры и псевдотонометры Perkins и Tono-Pen (можно использовать вместе с мягкими контактными линзами, если поверхность роговицы неровная).Этот метод используется в нашем центре.
Внутриглазное давление может колебаться в пределах 3-5 мм рт.ст. в течение дня. Обычно самые высокие значения бывают в ранние утренние часы. У людей с глаукомой эти суточные различия могут быть намного больше.
Пахиметрия используется для измерения толщины роговицы глаза. Он используется для проверки измерения внутриглазного давления по методу Гольдмана.
Центральная толщина роговицы (ТЦР) - средняя толщина роговицы в ее центре составляет примерно 542 мкм (стандарт 537-554 нм). При этом внутриглазное давление по методу Гольдмана не требует коррекции. Когда роговица толще, превышает 600 мкм, это вызывает завышение измерения на 2-3 мм рт.ст. Это значение следует вычесть из результата, полученного по методу Гольдмана. Роговица тоньше 500 мкм приводит к занижению измерения и должна быть скорректирована добавлением 2-3 мм рт.ст.
Показано, что тонкая роговица увеличивает риск развития глаукомы, прогрессирования заболевания и перехода глазной гипертензии (состояние повышенного внутриглазного давления) в глаукому.
Методика исследования: после анестезии глаза каплями кончик пахиметра осторожно помещают на роговицу и измеряют ее толщину.
Предположительно, толщина центральной части роговицы связана со строением и биомеханическими свойствами решетчатой пластинки и толщиной нервных волокон сетчатки.
Этот метод используется в нашем центре.
При исследовании угла гониоскопии пути оттока водянистой влаги оцениваются при большом увеличении и освещении с использованием микроскопа, называемого щелевой лампой.Этот метод используется для дифференциации открытоугольной глаукомы - трабекулярная сеть (путь оттока водянистой влаги) видна, тогда как при закрытоугольной глаукоме она невидима.
Гониоскопия также полезна для дифференциации подтипов открытоугольной глаукомы. Может быть первичный тип (без видимой причины) или вторичный тип, то есть причина, видимая при гониоскопии (например, пигментная глаукома или отек ресничек).
При гониоскопии можно определить причину закрытого угла слезоточивости и, таким образом, дифференцировать причину на первичную, обусловленную аномалиями строения глаза, и вторичную, обусловленную патологическими процессами, отличными от глаукомы, напримервоспаление.
К сожалению, во многих случаях гониоскопия не дает точной информации о состоянии трабекулярной сетки глаза пациента. Для уточнения диагноза используются методы визуализации.
Этот метод используется в нашем центре.
Правильный диск зрительного нерва имеет овальную или круглую форму, а в его центральной части имеется физиологическая сосудистая полость (именно здесь проходят кровеносные сосуды через стенку глазного яблока) и нервно-ретинальное кольцо (полоска ткани, расположенная между границы полости и диска).При течении глаукомы в ее пределах отмечаются характерные изменения, такие как: расширение полости и побледнение диска в его окрестностях.
Еще одним свидетельством продолжающейся глаукомы может быть атрофия нервных клеток сетчатки, предшествующая появлению поражения диска зрительного нерва.
В ходе пробы оценивают размер физиологической полости, где отношение диаметра полости к диаметру диска, т.н. соотношение c/d (чашка/диск). Соотношение c/d определяется генетически и тесно связано с размером диска зрительного нерва.Соотношение c/d в обоих глазах должно быть 0,1-0,4 и только в 2% случаев c/d выше 0,7, что следует считать подозрительным. Миопические глаза чаще имеют большие диски зрительного нерва и ямочку. Напротив, при дальнозоркости глаза часто имеют небольшие мишени, которые могут «маскировать» раннюю глаукому на долгое время. Нейро-ретинальное кольцо оценивают по его толщине, симметрии и цвету. Неправильное правило применимо к большинству нормальных глаз, т.е. кольцо наиболее толстое в нижнем секторе, немного тоньше в верхнем секторе, затем в носовом секторе и самое тонкое в височном секторе.Правило не показывает также порядок секторов, в которых рецепторы повреждаются при течении глаукомы.
Для оценки глазного дна и, следовательно, диска зрительного нерва используются: офтальмоскоп, бескрасные фундус-камеры, оптическая когерентная томография (ОКТ), сканирующий лазерный поляриметр и сканирующая лазерная томография.
Изменения, которые могут свидетельствовать о глаукоме при исследовании зрительного нерва:
Оптическая когерентная томография (ОКТ) – технологически продвинутый метод, позволяющий получить поперечные сечения и размеры структур глазного яблока. В методе используются световые волны с длиной волны 820 нм. Интерферометр ОКТ измеряет задержку между передачей светового луча и его отражением от структур глаза и обратно в камеру. На основе этой задержки создается изображение структур глазного яблока. Аналогичный принцип работы есть и в УЗИ, но заключается он в посылке ультразвуковых волн.Скорость света примерно в миллион раз выше скорости звука, что делает ОКТ в 10 раз более точным, чем стандартное ультразвуковое исследование. ОКТ имеет точность 10 мкм, для сравнения, толщина человеческого волоса составляет 2000 мкм. Во время ОКТ-исследования отсутствует контакт с поверхностью глаза и не требуется расширение зрачка. ОКТ, посылающая световые волны длиной 1310 нм (инфракрасный диапазон), используется в диагностике переднего отрезка глаза, т.е. роговицы, портфеля, внутриглазных тел и хрусталика.
Конфокальная сканирующая лазерная офтальмоскопияHeidelberg Retinal Tomograph, HRT) – метод, сочетающий в себе технику лазерного сканирования (лазерные волны длиной 670 нм позволяют создавать пространственное изображение исследуемой структуры) с конфокальной методикой. Конфокальная методика позволяет устранить блики, получить высокий контраст и высокое разрешение, чего нет в световой микроскопии. Конфокальная микроскопия используется для создания трехмерных изображений исследуемых структур. Тест HRT измеряет следующие структуры диска зрительного нерва:
ЗГТ характеризуется высокой чувствительностью (84%) и специфичностью (95%) при ранней глаукоме. Эти значения выше, чем при офтальмоскопии.
Сканирующая лазерная поляриметрия (GDx) — Этот метод является ценным тестом для оценки состояния сетчатки. Он использует лазерный свет GaAIAs с длиной волны 780 нм, который измеряет толщину слоя нервных волокон сетчатки (RNFL) в зависимости от толщины задержки прохождения расщепленного поляризующего света.Измерение является неинвазивным и не требует расширения зрачка.
Этот метод используется в нашем центре.
Периметрия (исследование полей зрения) - регулярность исследования полей зрения важна для диагностики и наблюдения за глаукомой. Изменения поля зрения не характерны для глаукомы, но для глаукомы характерна специфическая картина развития заболевания, которая может подтолкнуть к постановке диагноза. Наряду с изменениями в диске зрительного нерва можно поставить весьма вероятный диагноз.Постепенное выпадение поля зрения приводит к телескопическому зрению (периферическое выпадение поля зрения), вплоть до полной слепоты. Ограничения поля зрения возникают в результате повреждения нервных волокон диска зрительного нерва.
Методами исследования поля зрения при глаукоме являются: стандартная автоматическая периметрия, автоматическая коротковолновая периметрия, двухчастотная периметрия, периметрия Гольдмана, анализатор поля зрения Фридмана и кампиметрия.
В основном используются автоматические периметры, в которых используются импульсы света на белом фоне.Пациент должен нажать кнопку, чтобы подтвердить, что он наблюдал световой импульс. На основании этих данных прибор графически определяет поле зрения.
Этот метод используется в нашем центре.
Ниже приведена частота посещений офтальмолога, рекомендованная Американской академией офтальмологии в 2012 г. для раннего выявления глаукомы.
| Возраст в годах 90 433 | Рекомендация по частоте посещений Американской академии офтальмологии (с изменениями) * |
|---|---|
| 20-29 | • Люди с семейным анамнезом глаукомы должны проходить офтальмологическое обследование на глаукому каждые 3-5 лет. • Другие люди должны пройти хотя бы одно исследование | в течение этого периода.
| 30-39 | • Люди с семейным анамнезом глаукомы должны проходить офтальмологическое обследование на глаукому каждые 2-4 года. • Другие лица должны пройти как минимум 2 обследования в этот период. |
| 40-64 | • Каждый в этом возрасте должен проходить обследование каждые 2-4 года. |
| Старше 65 лет 90 441 | • Каждый человек в этом возрасте должен проходить обследование каждые 2-2 года. |
* Приведенные выше рекомендации предназначены для людей, у которых нет глазных симптомов. При любых проблемах со зрением следует немедленно обратиться к офтальмологу.
| Группа пациентов 90 433 | Рекомендации по частоте посещений согласно Польскому обществу офтальмологов 2013 г. (с изменениями) * |
|---|---|
| Z глазная гипертензия , если не принято решение о начале лечения глаукомы | Один раз в год |
| С диагнозом глаукома , после начала лечения глаукомы | Ежемесячно или по назначению врача-офтальмолога |
* Указанные выше частоты являются ориентировочными.Если лечащий врач-офтальмолог рекомендует иную частоту посещений, обязательно нужно ей следовать. Слишком редкие визиты могут привести к прогрессированию глаукоматозных изменений, когда у пациента еще не наблюдается ухудшения зрения или других симптомов.
Общее правило
Основной целью лечения является предотвращение или уменьшение повреждения зрительного нерва и потери зрения.Достижение этих предположений сводится к нормализации внутриглазного давления, определяемого индивидуально для каждого случая (так называемые целевые давления). Глаз каждого пациента лечится индивидуально, для чего подбирается наилучшая терапия. Существует множество взаимосвязей между методом лечения и типом глаукомы, которые нельзя обсуждать в данном исследовании. Следует учитывать, что офтальмолог подберет лучший метод лечения для состояния пациента.
Все чаще в научной литературе нормализация кровообращения в диске зрительного нерва упоминается как второй вариант лечения глаукомы в дополнение к регулированию внутриглазного давления.Часто при течении глаукомы необходима консультация кардиолога, ведь важно поддерживать правильное артериальное давление.
Лечение глаукомы можно разделить на:
а) Нехирургическое:
б) Лечение:
Препараты против глаукомы включают:
– это группа препаратов, назначаемых для лечения открытоугольной глаукомы. Лекарства помогают увеличить отток водянистой влаги из глаза и снизить внутриглазное давление. Представителями аналогов простагландинов являются монопрост, латанопрост, травопрост, биматопрост и тафлупрост. Они используются один раз в день, потому что они работают более 24 часов. Возможные побочные эффекты включают покраснение и жжение в глазах, потемнение радужной оболочки, изменение пигментации (цвета) кожи век и нечеткость зрения.
— старейший препарат против глаукомы, изобретенный около 200 лет назад. Применяется только по особым показаниям - кратковременно во время острого приступа закрытоугольной глаукомы (в настоящее время очень редко), временно перед лазерными операциями, редко, кратковременно при первичной закрытоугольной глаукоме. Препарат оказывает кратковременное действие (около 6-8 часов), что требует его частого, 3-4 раза в сутки применения. Это может быть неудобно для пациента, а пропуск любой дозы вреден для глаза, так как любое повышение давления повреждает глаз.Побочными эффектами пилокарпина являются: миоз, ухудшение зрения (особенно в сумерках), при длительном применении вызывает зарастание трансбуматических путей оттока водянистой влаги (что может привести к парадоксальному повышению внутриглазного давления).
уменьшают выработку водянистой влаги в глазу и тем самым снижают внутриглазное давление. Представителями этой группы препаратов являются: тимолол, метипранолол, картеолол и бетаксолол. Возможные побочные эффекты включают одышку, кашель, снижение частоты сердечных сокращений, низкое кровяное давление, импотенцию и утомляемость.Препарат вводят каждые 12 часов, но вечернюю дозу следует принимать не менее чем за 2 часа до сна.
Препараты этой группы, такие как дорзоламид, бринзоламид и перорально вводимый ацетазоламид, снижают внутриглазное давление за счет снижения продукции водянистой влаги и увеличения ее оттока. Они действуют слабее, чем бета-блокаторы. Возможные побочные эффекты очень распространены: ощущение жжения или покалывания в глазах. Часто: головная боль, слезотечение, конъюнктивит, воспаление или раздражение век, зуд в глазах, нарушение зрения, тошнота, горечь во рту, утомляемость.
(агонисты α2-миметических рецепторов) – например, бримонидин снижают внутриглазное давление за счет снижения продукции водянистой влаги и улучшения ее оттока. Часто используется в терапии ингибиторами карбоангидразы. Побочные эффекты включают покраснение конъюнктивы, жжение, зуд и слезотечение, нарушения зрения, светобоязнь, аллергические реакции, утомляемость и сонливость, головную боль и головокружение, нарушение вкуса, сухость во рту и тошноту.
применяют при острых приступах глаукомы. Они вызывают быстрое уменьшение количества жидкости в стекловидном теле глаза по механизму повышения осмолярности крови. Представителями этой группы являются маннит и глицерин.
Лазерная иридотомия – использует сфокусированный лазерный луч для создания отверстия на периферической части радужной оболочки.Это снижает внутриглазное давление. Показание – закрытоугольная глаукома. В этой процедуре можно использовать аргоновый и Nd-YAG лазеры. Лазерная иридотомия всегда выполняется на оба глаза. Это позволяет водянистой влаге течь непосредственно из задней камеры глаза в переднюю камеру, минуя зрачок. Иридотомия также может быть выполнена хирургическим путем.
Лазерная трабекулопластика - используется при открытоугольной глаукоме в качестве первого метода терапии или следующего, когда процедура позволяет открыть трабекулярную сеть и облегчает отток водянистой влаги.Процедура не излечивает глаукому полностью, уменьшает количество капель, используемых для нормализации внутриглазного давления, и позволяет лучше контролировать внутриглазное давление. Ход: после закапывания глаза обезболивающими каплями лазерный луч отражается под определенным углом от специальной контактной линзы, после чего очищается отверстие в трабекулярной сети. Лазерную трабекулопластику чаще всего проводят дважды, с интервалом в несколько недель или месяцев. К сожалению, эффективность лечения оценивается примерно в 2 года, после чего отверстия снова забиваются.Существует несколько видов лазерной трабекулопластики:
1. аргоновая лазерная трабекулопластика (АЛТ),
2. селективная лазерная трабекулопластика (СЛТ), т.е. Nd: YAG лазер (неодимовый зубчатый лазер),
3. МДЛТ (микроимпульсная диодная лазерная трабекулопластика),
4. ЭЛТ (эксимерлазерная трабекулотомия).
Возможные осложнения:
1. повышение внутриглазного давления - у 1/3 больных,
2. воспалительная реакция,
3. неудача иридотомии: неполная, закупорка красителем, слишком маленький диаметр,
4.двоение в глазах, остаточные изображения,
5. кровотечение из радужной оболочки,
6. помутнение хрусталика,
7. повреждение роговицы,
8. другие редкие: злокачественная глаукома, ожог сетчатки, увеит, вызванный белками хрусталика.
Циклофотокоагуляция - процедура, предполагающая разрушение цилиарного тела с помощью лазера. Разрушение цилиарного тела, отвечающего за выработку водянистой влаги, приводит к торможению ее выработки и, таким образом, к снижению внутриглазного давления.Этот метод предназначен только для пациентов с рефрактерной глаукомой с прогнозируемой значительной потерей зрения. Процедура выполняется, когда другие методы не дали результата. Циклофотокоагуляция – это процедура разрушения организма «извне». Более поздним альтернативным методом («изнутри») является эндоскопическая циклофотокоагуляция (ЭКФ). При этом используется эндоскоп, который вводится в глазное яблоко через склеру, а разрушение происходит путем замораживания цилиарного тела специальным газом.Осложнения:
1. Ожоги конъюнктивы,
2. Кровь в передней камере,
3. Воспалительная реакция,
4. Слабая боль,
5. Повышение внутриглазного давления,
6. Нарушения остроты зрения,
7. Редко: кровоизлияние кровью в стекловидное тело, отслойка сосудистой оболочки.
Этот метод используется в нашем центре.
Перфорация:
1. Трабекулэктомия – операция, заключающаяся в удалении фрагмента, закупоренного в трабекулярной сети, создании отверстия и нового дренажного пути для удаления водянистой жидкости.Завершающим элементом новой дренажной системы является небольшой пакетик, приготовленный на конъюнктиве. Этот мешок называется фильтрующим пузырьком, он похож на кисту. Он выступает над поверхностью конъюнктивы в верхней части глазного яблока, чуть ниже нижнего края верхнего века.
2. Визоканалостомия — еще одна хирургическая процедура, которая может быть выполнена для снижения внутриглазного давления. Он заключается в удалении небольшого участка склеры, чтобы оставить только тонкую мембрану, через которую может свободно течь водянистая жидкость.Визоканалостомия — менее инвазивная процедура, чем трабекулэктомия и микрошунты, но и менее эффективная.
3. Иридотомия – хирургическое создание небольшого отверстия в стенке радужной оболочки, позволяющее снизить внутриглазное давление за счет уменьшения давления радужной оболочки на систему оттока внутриглазной жидкости – трабекулярную сеть и ее восстановление. Это позволяет водянистой влаге течь непосредственно из задней камеры глаза в переднюю камеру, минуя зрачок.
4. Иридэктомия (корэктомия) - заключается в хирургическом удалении фрагмента радужной оболочки. Виды операции: А) базальная иридэктомия - удаление радужной оболочки от периферии к ее основанию; Б) маргинальная иридэктомия - удаление периферического фрагмента радужки; в) зональная иридэктомия - удаление клиновидного фрагмента радужной оболочки, простирающегося от края зрачка до основания радужной оболочки, формируя зрачок в форме замочной скважины.
5. Микрошунт - создание искусственного пути оттока водянистой влаги.Они представляют собой микроскопические пластиковые или металлические трубки с прикрепленным к их концу резервуаром, который помещают под конъюнктиву глаза. Это включает Клапаны Ахмеда. Трубки, выходящие из этого резервуара, входят внутрь глазного яблока. Водная жидкость, протекающая по этому новому пути, скапливается в резервуаре, образуя фильтрующий пузырек под конъюнктивой. Этот метод является альтернативой трабекулетомии в некоторых случаях глаукомы.
6. Микрошунт Ex-PRESS фирмы Alcon. Современный метод создания искусственного пути оттока воды.Принцип действия аналогичен микрошунту, но в конце нет резервуара - водянистая жидкость дренируется в субконъюнктивальное пространство.
Неперфорирующий:
1. Интрасклеральный имплантат SK-GEL - гелевый имплантат вводится между слоями склеры после предварительного удаления склеры, прилегающей к шлеммову каналу, вместе с его наружной стенкой. Имплантат предотвращает зарастание канала, благодаря чему водянистая жидкость эффективно удаляется из глаза, нормализуя внутриглазное давление.Показания: открытоугольная глаукома с повышением внутриглазного давления, нечувствительная к препарату.
Все микроциркуляторные процедуры, как перфорационные, так и неперфорационные, предоставляет наш центр.
Лечение глаукомы в большинстве случаев дает желаемый эффект - снижает внутриглазное давление, но, как и при любой процедуре, могут возникнуть осложнения. К ним относятся:
Первичную открытоугольную глаукому нельзя предотвратить. Болезнь имеет множество сложных причин, в том числе генетические, что делает невозможным ее излечение при современном уровне знаний.
Отсутствие лечебного эффекта чаще всего вызвано:
Хирургия глаукомы
Лазерная иридотомия (ИРТ)
450,00 зл.
Лазерное создание отверстия в радужной оболочке для снижения внутриглазного давления. Цена за 1 глаз.
Факотрабекулэктомия
4500,00 злотых
Комбинация хирургического лечения глаукомы (трабекулэктомия) с одновременной экстракцией катаракты.В стоимость входит имплантация монофокальной асферической интраокулярной линзы. Если вы имплантировали другие линзы, цена может измениться. Окончательная цена будет объявлена во время квалификационного визита.
Непроникающая трабекулэктомия
4300,00 зл.
Трабекулэктомия
3 500,00 зл.
Операция с экспресс-мини-шунтом
Имплантация имплантата4500,00 злотых
Установка имплантата iStent для снижения внутриглазного давления.Цена за 1 глаз. Может сочетаться с хирургией катаракты.
.Настройки файлов cookie
Здесь вы можете определить свои предпочтения в отношении использования нами файлов cookie.Требуется для работы страницы
Эти файлы cookie необходимы для работы нашего веб-сайта, поэтому вы не можете их отключить.
Функциональный
Эти файлы позволяют использовать другие функции сайта (кроме необходимых для его работы).Включив их, вы получите доступ ко всем функциям веб-сайта.
Аналитический
Эти файлы позволяют нам анализировать наш интернет-магазин, что может способствовать его лучшему функционированию и адаптации к потребностям Пользователей.
Поставщики аналитического программного обеспечения
Эти файлы используются поставщиком программного обеспечения, под которым работает наш магазин.Они не объединяются с другими данными, введенными вами в магазине. Целью сбора этих файлов является выполнение анализа, который будет способствовать разработке программного обеспечения. Вы можете прочитать больше об этом в политике использования файлов cookie Shoper.
Маркетинг
Благодаря этим файлам мы можем проводить маркетинговые мероприятия.
.Заболевания сетчатки глаза являются наиболее частой причиной слепоты после катаракты и глаукомы. Как и в случае с другими заболеваниями, здесь также большое значение имеет профилактика болезней глаз. Основным обследованием, позволяющим выявить изменения в сетчатке глаза, является исследование глазного дна. Что это такое и когда это делать?
Офтальмоскопия — это короткое, полностью безболезненное и неинвазивное исследование глазного дна, проводимое с помощью офтальмологического зеркала, называемого офтальмоскопом.Никакой подготовки не должно предшествовать. Перед его началом зрачки расширяют специальными каплями. Свет, падающий из зеркала, проникает в зрачок и позволяет исследовать заднюю часть глаза, то есть сетчатку, диск зрительного нерва и кровеносные сосуды.
Благодаря систематическим тестам мы можем обнаружить:
Частота тестирования зависит от группы риска.Людям старше 50 лет и людям, страдающим сахарным диабетом и гипертонией, следует проходить обследование не реже одного раза в год. У здоровых людей тест следует проводить не реже одного раза в 5 лет. Кроме того, пациентам с головной болью часто рекомендуется осмотр глазного дна.
В статье представлены медицинские вопросы, связанные с функционированием органа зрения, но она не может заменить консультацию врача-специалиста. Для этого обратитесь к врачу-специалисту.Позаботьтесь о своем зрении, читая наши советы и... периодически проверяя свое зрение.
. Руководство по эксплуатации Карманный офтальмоскоп Keeler Jazz Ultra
Регламент (ЕС) 2017/745 и ISO 13485 Системы менеджмента качества для медицинских устройств. Классификация:
CE: класс I
FDA: класс II
Информация, содержащаяся в данном руководстве, не может быть воспроизведена полностью или частично без предварительного письменного согласия производителя.В рамках нашей политики непрерывного совершенствования продукции производитель оставляет за собой право вносить изменения в спецификации и другую информацию, содержащуюся в этом документе, без предварительного уведомления.
Это руководство также доступно на веб-сайтах Keeler UK и Keeler USA.
Copyright © Keeler Limited, 2021. Опубликовано в Великобритании, 2021.
Эти устройства предназначены для использования только специально обученными и уполномоченными медицинскими работниками.
ПРЕДОСТЕРЕЖЕНИЕ: Федеральный закон запрещает продажу данного устройства только врачом или практикующим врачом или по его заказу.
Использование по назначению
Отоскопы Keeler Jazz Ultra предназначены для исследования состояния наружного слухового прохода, барабанной перепонки и среднего уха. Отоскопия может помочь обнаружить заболевания уха, включая, помимо прочего, боль в ухе, инфекцию уха, потерю слуха, звон в ушах, воспаление и наличие инородных тел.
Офтальмоскопы Keeler Jazz Ultra предназначены для исследования заднего сегмента глаза, называемого глазным дном, в качестве вспомогательного средства при скрининге и диагностике патологий сетчатки, включая, помимо прочего, такие состояния, как катаракта, отек диска зрительного нерва, диабетическая ретинопатия, гипертоническая ретинопатия , отслоение сетчатки.При высокой мощности и увеличении его также можно использовать для исследования переднего сегмента глаза, включающего веки, роговицу, склеру, конъюнктиву, радужную оболочку, водянистые хрусталики и переднюю часть стекловидного тела.
ОСТОРОЖНО: Свет, излучаемый этим прибором, потенциально опасен.
Чем дольше время воздействия, тем выше риск повреждения глаз. Воздействие света от этого прибора при работе с максимальной интенсивностью превысит нормы безопасности через 21 минуту.
Несмотря на то, что для диагностических инструментов не было выявлено серьезных опасностей, связанных с оптическим излучением, мы рекомендуем свести к минимуму интенсивность света, попадающего на сетчатку пациента, для данного диагноза. Наибольшему риску подвержены дети, люди с афакией и люди с заболеваниями глаз. Повышенный риск также может возникнуть, если сетчатка подвергается воздействию того же или подобного устройства с источником видимого света в течение 24 часов. Это особенно верно, если сетчатка ранее фотографировалась со вспышкой.
Компания Keeler Ltd по запросу предоставит пользователю график, показывающий относительную спектральную мощность прибора.
Обратите внимание, что правильная и безопасная работа наших приборов гарантируется только в том случае, если и сами приборы, и их принадлежности произведены исключительно компанией Keeler Ltd. Использование других принадлежностей может привести к увеличению электромагнитного излучения или снижению электромагнитной устойчивости прибора. оборудования и может привести к неправильной работе.
Соблюдайте следующие меры предосторожности, чтобы обеспечить безопасное обращение с приборами.
ПРЕДУПРЕЖДЕНИЯ
ОСТОРОЖНО
Нет никаких ограничений на группу пациентов, с которыми можно использовать это устройство, за исключением случаев, указанных в противопоказания приведены ниже.
Из-за высокого уровня освещенности офтальмоскоп может вызывать некоторый дискомфорт у пациентов со светобоязнью.
Расширители зрачков, используемые в офтальмоскопии, могут вызывать временные симптомы нечеткости зрения и светобоязни.Побочные реакции на расширяющие глазные капли встречаются редко.
Существует очень мало рисков, связанных с отоскопией. Некоторые пациенты могут сообщать о легком дискомфорте во время процедуры, особенно при введении зеркала в опухший и воспаленный слуховой проход. Если пластиковый конец отоскопа не заменить или не очистить должным образом, инфекция может распространиться из одного уха в другое.
Перед очисткой прибора убедитесь, что он выключен.
Для этого прибора используйте только ручную очистку без погружения, как описано. Не автоклавируйте и не погружайте в чистящие жидкости. Всегда отключайте питание от источника перед очисткой.
Многоразовое пластиковое смотровое стекло портится под воздействием ультрафиолетового света, сухого тепла или гамма-излучения.Эти методы стерилизации не должны использоваться.
Одноразовые смотровые очки - используйте только один раз и безопасно утилизируйте.
Перезаряжаемые рукоятки Keeler устанавливаются на офтальмоскоп Keeler Jazz Ultra и отоскоп Jazz Ultra.
Открутите головку Jazz Ultra от держателя против часовой стрелки.Вставьте одну имеющуюся в продаже щелочную батарею AA 1,5 В (стандарт IEC LR6) в корпус наконечника положительной стороной к верхней части наконечника.
Рукоятка оснащена выключателем.
В верхнем положении устройство включено, в нижнем положении устройство выключено.
Открутите головку Jazz Ultra от держателя против часовой стрелки.
Снимите существующее кольцо и замените его новым кольцом выбранного цвета. Закрутите головки инструментов по часовой стрелке.
Поместите выбранное зеркало на хромированный металлический конус отоскопа. Вращайте смотровое стекло по часовой стрелке, пока не почувствуете сопротивление. Размер смотрового стекла указан на внешней поверхности.
Чтобы ввести в ухо внешние инструменты (например, щипцы), поверните увеличительное стекло (увеличение прибл.2,5x) на головке отоскопа против часовой стрелки. Установите защитную линзу в обратном направлении.
Снимите головку инструмента с держателя батареи. Светодиод расположен в нижней части головки прибора. Снимите светодиод с головки прибора, используя большой и указательный пальцы или подходящий инструмент. Плотно вставьте новый светодиод.
Предупреждение:
Доступны следующие корректирующие линзы: диоптрии от 0 до +20 и от 0 до -20. Показания будут отображаться на подсвечиваемой панели. Значения «плюс» отображаются черными числами, а «минусы» — красными числами.
Следующие апертуры и/или фильтры можно выбрать с помощью колесика апертур и фильтров:
Снимите головку прибора с держателя батареи. Светодиод расположен в нижней части головки прибора.Большим и указательным пальцами снимите светодиод с головки прибора. Вставьте новый светодиод так, чтобы штифт на светодиоде находился в углублении/прорези на основании прибора.
Предупреждение: Светодиод может быть горячим.
Инструменты Jazz Ultra и их аксессуары не требуют специального обслуживания. Если по какой-либо причине прибор необходимо проверить, верните его поставщику или авторизованному дилеру в вашем регионе.
Детали, обслуживаемые пользователем, отсутствуют – все техническое и сервисное обслуживание могут выполнять только авторизованные представители Keeler.
На ваше изделие Keeler распространяется 3-летняя гарантия, и оно будет заменено или отремонтировано бесплатно при соблюдении следующих условий:
Производитель снимает с себя всякую ответственность и не дает никаких гарантий, если прибор каким-либо образом поврежден или плановое техническое обслуживание пропускается или выполняется не в соответствии с инструкциями производителя.
В этом приборе нет деталей, обслуживаемых пользователем. Любое обслуживание или ремонт должны выполняться только компанией Keeler Ltd.или соответствующим образом обученным и авторизованным дистрибьюторам. Руководства по обслуживанию будут доступны в авторизованных сервисных центрах Keeler и обученном обслуживающем персонале Keeler.
Отоскоп и офтальмоскоп Keeler Jazz Ultra, а также связанные с ними системы электропитания являются медицинскими электрическими приборами. Эти приборы требуют особого внимания в отношении электромагнитной совместимости (ЭМС). В этой главе описывается пригодность этих приборов с точки зрения электромагнитной совместимости.При установке или использовании этих инструментов внимательно прочитайте и следуйте тому, что здесь описано.
Портативные или мобильные радиочастотные устройства связи могут неблагоприятно воздействовать на эти приборы, вызывая их неисправность.
Указания и декларация производителя – электромагнитное излучение
Инструменты Keeler Jazz Ultra предназначены для использования в электромагнитной среде, указанной ниже.Клиент или пользователь должны убедиться, что они используются в такой среде.
| 6 | |||
| Test | Соответствие | Электромагнитная среда - Руководство | |
| RF Выбросы CISPR 11 | Группа 1 | Джаз Отоскоп / офтальмоскоп использует только свои функции внутренней энергии. Поэтому его радиоизлучение очень низкое и вряд ли создаст помехи находящемуся рядом электронному оборудованию. | |
| Класс B | |||
| Гармонические излучения IEC 61000-3-2 | Н/Д | Отоскоп/офтальмоскоп Jazz Ultra подходит для использования в любых условиях, включая домашние помещения и помещения, непосредственно связанные с общественными зданиями. для жилых целей. | |
| Полное время колебаний / мерцание выбросы IEC 61000-3-3 | Не применимо |
Руководящие и производителя Декларация - Ультраэлектромагнитный иммунитет
Отоскоп / офтальмоскоп предназначен для использования в электромагнитном поле окружающей среды, указанном ниже.Покупатель или пользователь отоскопа/офтальмоскопа Jazz Ultra должен убедиться, что он используется в таких условиях.
| 6 | ||||||
| Тест на иммунитет | IEC 60601 Уровень тестирования | Выполнение Уровень | Электромагнитный Проводящая среда . IEC 61000-4-2 | Контакт ± 8 кВ ± 15 кВ воздух | Контакт ± 8 кВ ± 15 кВ воздух | Полы должны быть деревянными, бетонными или из керамической плитки.Если полы покрыты синтетическим материалом, относительная влажность должна быть не менее 30%. |
| Быстрые электрические переходные процессы / взрыв. IEC 61000-4-4 | ± 2 кВ для линий электропередач ± 1 кВ для входных/выходных линий | Неприменимо | Качество электропитания должно соответствовать типичному профессиональному медицинскому учреждению. | |||
| Испытание на помехоустойчивость | IEC 60601 Уровень испытаний | Уровень соответствия | Электромагнитная среда — Руководство | |||
| Возникновение. IEC 61000-4-5 | ± 1 кВ между линиями ± 2 кВ между линиями и землей | Не применимо объект среда . | ||||
| Полные провалы напряжения, кратковременные перерывы и колебания напряжения на линиях электроснабжения. МЭК 61000-4-11 | UT = 0 % 0,5 цикла (0, 45, 90, 135, 180, 225, 270, 315°) UT = 0 %; 1 цикл UT = 70%; 25/30 циклов (@ 0°) UT = 0%; 250/300 циклов | Неприменимо | Качество электропитания должно быть типичным для профессионального медицинского учреждения. | |||
| Магнитное поле промышленной частоты (50/60 Гц). IEC 61000-4-8 | 30 А/м | 30 А/м | Магнитные поля частоты сети должны быть на уровне, характерном для типичного места в типичном профессиональном медицинском учреждении. |
Примечание: UT по объему. сетевого напряжения до подачи тестового уровня.
| Immunity Test | IEC 60601 IEC 60601 Выполнение
| Уровень 9029 9029 9029 9029 Окружающая среда Портативные и мобильные средства связи Оборудование для связи не следует использовать любой части отоскопа/офтальмоскопа Jazz Ultra, включая кабели | , чем рекомендованное расстояние, рассчитанное по уравнению, соответствующему частоте передатчика. | |
| Проведен RF IEC 61000-4-6 | 6 VRMS 150 кГц до 80 МГц | Не применимо | Рекомендуемое расстояние отделения D = 1.2 √ P | |
| IEC 61000-4-3 | 10 В / м 80 МГц до 2,7 ГГц | 10 В / м | 10 В / м | D = 1.2 √ P 80 МГц до 800 МГц D = 2.3 √ P 800 МГц до 2,7 ГГц |
| Иммунитет тест | IEC 60601 Уровень испытаний | Уровень соответствия | Электромагнитная среда - проводимость | |
| расстояние в метрах (м). Напряженность поля от стационарных РЧ-передатчиков, определенная в ходе исследования электромагнитного поля¹, должна быть меньше уровня соответствия для каждого частотного диапазона². Помехи могут возникать вблизи оборудования, отмеченного этим символом. |
Примечание 1: При 80 МГц и 800 МГц применяется более высокий частотный диапазон.
Примечание 2: Эти рекомендации могут применяться не во всех ситуациях.На распространение электромагнитного поля влияет поглощение и отражение от конструкций, предметов и людей
90 150Рекомендуемые разделительные расстояния между портативным и мобильным оборудованием радиосвязи и диагностическими приборами Keeler.
Отоскоп/офтальмоскоп Jazz Ultra предназначен для использования в электромагнитной среде, в которой контролируются излучаемые радиочастотные помехи. Покупатель или пользователь отоскопа/офтальмоскопа Jazz Ultra может помочь предотвратить электромагнитные помехи, соблюдая минимальное расстояние между портативным и мобильным оборудованием РЧ-связи (передатчиками) и отоскопом/офтальмоскопом Jazz Ultra, как рекомендовано ниже, в соответствии с максимальной выходной мощностью отоскопа/офтальмоскопа. оборудование связи.
| Номинальная максимальная выходная мощность передатчика (W) | Разделение Расстояние в соответствии с частотой до передатчик (M) | | 80 МГц до 800 МГц D = 1.2√ P | 800 МГц до 2,7 ГГц | D = 2.3√ P 0,01 | 0,12 | 0,12 | 0.23 | 0,1 | 0,1 | 0.38 | 0.38 | 0,73 | | 9 | | 9 | 99 | | 9 | | 10 | 3 | 9 | 3 | 3 9 | 100 | 12 | 12 | 23.3 |
Для передатчиков с максимальной выходной мощностью, не указанной выше, рекомендуемое расстояние в метрах (м) можно определить с помощью уравнения, применимого к частоте передатчика, где p — номинальная максимальная выходная мощность передатчика. передатчика в ваттах (Вт) согласно данным производителя передатчика.
Примечание 1: При 80 МГц и 800 МГц применяется более высокий частотный диапазон.
Примечание 2: Эти рекомендации могут применяться не во всех ситуациях. На распространение электромагнитных волн влияет поглощение и отражение от конструкций, предметов и людей.
| Размеры | Отоскоп: 12 см x 3 см x 7,5 см (В x Г x Ш) (включая рукоятку и зеркало) Офтальмоскоп: 13 см x см x D x 3х глубина x w) (включая гахну) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Вес | Отоскоп: 68гм (вкл. Ханде без батареи) Офтальмоскоп: 59 Гм (вкл. Хандл без батареи) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| отверстия 92996 Маленький круг | , полукруга|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Диоптрии: | От 0 до +20 и от 0 до -20 (см. стр. 9) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Соответствует по | Электрическая (медицинская) безопасность BS EN 60601-1 Электромагнитная совместимость EN 60601-1-2 Офтальмологические инструменты. Основные требования и методы испытаний ISO 15004-1 Опасность оптического излучения ISO 15004-2 | 9 1 1 1 Условия окружающей среды:
Упаковка и утилизация ИнформацияУтилизация старого электрического и электронного оборудования Этот символ на продукте или его упаковке II инструкции означают, что данное изделие нельзя утилизировать как бытовые отходы. Чтобы уменьшить воздействие WEEE (отходов электрического и электронного оборудования) на окружающую среду и свести к минимуму количество электрических и электронных отходов, направляемых на свалки, мы рекомендуем вам перерабатывать и повторно использовать это оборудование в конце его жизненного цикла. Если вам нужна дополнительная информация о повторном использовании и переработке собранных материалов, обратитесь в отдел соответствия B2B по телефону 01691 676124 (+44 1691 676124). (только для Великобритании). О любом серьезном инциденте, связанном с продуктом, необходимо сообщать производителю и компетентному органу государства-члена. Контакт China Office Офис в Индии Vision, SL, винил, 131
90 980 Документы/ресурсы 90 981 Связанные руководства/ресурсы.90 000 Видов тестов на коронавирус COVID19Доступно несколько типов тестов для обнаружения вируса SARS-CoV-2 и диагностики заболевания COVID-19. Но что является наиболее эффективным, а что бесполезным для нас, чтобы узнать, заражены ли мы в настоящее время? Предлагаем вам прочитать наш путеводитель по всем доступным типам тестов на коронавирус, который развеет любые сомнения.Молекулярный тестМолекулярные тесты, т.е. тесты, проводимые методом МАНК (амплификация нуклеиновых кислот), — это тест, позволяющий обнаружить генетический материал данного вируса, в данном случае — РНК коронавируса SARS-CoV-2.В настоящее время при подозрении на COVID-19 проводятся два типа молекулярных тестов. В обоих случаях у больного берут образец материала из носа или горла (так называемая носоглотка) — он может содержать очень небольшое количество вируса. Определяет, заражен ли человек в данный момент.
ОТ-ПЦР-тестОТ-ПЦР (полимеразная цепная реакция с обратной транскрипцией). Этот вид исследования можно пройти бесплатно по направлению врача. Метод ПЦР - полимеразная цепная реакция - используется не только в клинической диагностике, но и в исследованиях генома, криминалистике, палеонтологии и идентификации пропавших без вести. Это процесс расщепления нитей РНК, различные стадии которого происходят при различных температурах. Это делает этот метод довольно сложным и трудоемким. Это единственный тест, рекомендованный Всемирной организацией здравоохранения (ВОЗ) для правильного выявления инфекции SARS-CoV-2.Это также рекомендовано Минздравом.
Тест RT-LAMPRT-LAMP (изотермическая амплификация, опосредованная петлей обратной транскрипции) представляет собой метод дублирования цепей РНК при постоянной температуре. Обнаруженные фрагменты последовательности РНК, специфичной для вируса, сравнивают с последовательностью базы данных, чтобы определить, инфицирован ли испытуемый. Это называется скрининг-тест, который является более дешевой, быстрой и менее сложной альтернативой тесту ОТ-ПЦР благодаря постоянной температуре и отсутствию необходимости разделения цепей РНК, как в случае ОТ-ПЦР. Обнаруживает только одну последовательность РНК коронавируса. ОТ-ПЦР обнаруживает два, так что это так называемый полный тест и золотой стандарт. Отрицательный результат скринингового теста требует подтверждения с помощью ОТ-ПЦР.
Тест на антигенЭтот тест обнаруживает в образце, взятом из носа или горла пациента, характерные для этого коронавируса белки, которые вырабатываются во время его репликации. Его рекомендуется использовать только в начальной стадии заболевания - первые 5-7 дней - потому что тогда происходит интенсивное размножение вируса.Он используется для первоначальной диагностики, а его результат — положительный и отрицательный — Всемирная организация здравоохранения (ВОЗ) и Польское общество эпидемиологов и врачей-инфекционистов рекомендуют подтверждать генетическим тестом ОТ-ПЦР. Его преимущество в скорости – результаты можно получить уже через 10-30 минут, а не минимум через 1 день, как в случае с молекулярными тестами. Тест выглядит как тест на беременность — на тестовой пластине появляются одна или две черточки, указывающие на положительный или отрицательный результат.
ИммуноанализНе используется для определения текущей инфекции SARS-CoV-2 и подтверждает наличие заболевания COVID-19. Выявляет в нашей крови антитела к ОРВИ - IgM и/или IgG. Первые вырабатываются организмом в больших количествах, их концентрация снижается по мере развития болезни. Антитела IgG вырабатываются на поздних стадиях инфекции. Если в нашей крови присутствуют только они, это означает, что мы заразились COVID-19 несколько недель назад, а если у нас есть оба типа антител, мы заразились в последние несколько недель. Он быстрее и дешевле генетических тестов, но также имеет гораздо меньшую чувствительность и рекомендуется не для диагностических целей, а скорее для контроля и исследований — например, для диагностики реконвалесцентов и сбора у них плазмы.
Какой тест на COVID самый эффективный?Всемирная организация здравоохранения (ВОЗ) рекомендует провести лабораторный тест с использованием метода МАНК, то есть генного теста ОТ-ПЦР, чтобы правильно идентифицировать инфекцию SARS-CoV-2.То же самое рекомендуют Министерство здравоохранения и Польское общество эпидемиологов и врачей-инфекционистов. ВОЗ также разрешает использование тестов на антигены для диагностики заболеваний при отсутствии доступа к тестам ОТ-ПЦР. Однако, по возможности, результат такого теста должен быть подтвержден молекулярным тестом. Тестирование на антитела, с другой стороны, используется не для диагностики, а для определения наличия у испытуемого COVID-19 и антител, а также в исследовательских целях. . | |||||||||||||||||||||||||||||||||||||||||||||||||||||