2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Биохимические реакции в организме человека происходят в больших объемах постоянно. Это динамическое явление, потому показатели конкретных веществ и соединений не одинаковы в разные моменты времени.
Тем не менее, за счет работы группы систем, уровни всегда находятся в пределах определенных границ, нормы. Отклонения зачастую провоцируют цепную реакцию, нарушения работы органов и систем, что в конечном итоге заканчивается опасными осложнениями.
Повышение мочевины в крови происходит на фоне патологий печени, опорно-двигательного аппарата, сердца, инфекционно-воспалительных процессов, массы прочих проблем. По своей сути названное вещество является продуктом распада белков, который активно происходит в печени.
Чем их больше поступает в кровеносное русло, тем выше концентрация мочевины. В этом контексте и нужно рассматривать конкретную ситуацию.
Отклонение, как правило, само по себе не несет опасности, но указывает на развитие грозных патологических процессов. Потому изменения нужно рассматривать как специфические маркеры тех или иных расстройств. Каких — можно говорить после проведенной диагностики.
Нормы мочевины по возрастам подробно описаны в этой статье. В основе становления аномальных процессов лежит группа патогенетических факторов. Если говорить об основных:
Едва ли не ключевой момент, когда речь заходит об относительно здоровом человеке. Имеет место потребление неадекватного количества животного белка. В частности мяса, в меньшей мере рыбы, птицы.
Также нужно иметь в виду, что существенного повышения концентрации мочевины в этом случае ждать не приходится. Как бы много мяса человек не потреблял, сработают компенсаторные механизмы. Показатели будут по верхней границе нормы или чуть более таковой.
Именно тут наблюдается распад белков, их утилизация. Как только крупнейшая железа человеческого организма начинает работать со сбоями, не важно насколько выраженными, естественные биохимические реакции замедляются.
А затем, по мере декомпенсации расстройства, наступает критическое повышение, которое сопровождается специфическими печеночными симптомами.
Необходимо обнаружить процесс как можно раньше, чтобы вовремя среагировать.
Создает ложную ситуацию. Как только жидкой соединительной ткани становится недостаточно, например, в результате обезвоживания, поноса, перенесенных повреждений, концентрация мочевины в анализе растет.
На самом же деле общий объем вещества остается прежним. Речь идет о повышении количества на единицу крови, поскольку ее становится меньше. Это нужно иметь в виду при исследовании.
Несмотря на то, что образуется соединение в печени, элиминация происходит посредством мочеотделительного тракта. Любые нарушения работы этих структур сказывается на количестве рассматриваемого вещества, даже если наблюдается адекватный синтез мочевины.
Вопрос сложный. Поскольку без нормализации работы структур мочеотделительного тракта невозможно добиться восстановления биохимии организма.
Повышенная мочевина в анализе крови обнаруживается после перенесенных травм, повреждений, ожогов, операций, неотложных состояний по типу инфаркта. Поскольку наблюдается массивное отмирание клеток, которые состоят, в том числе из белков и утилизируются организмом в печени.
Завышенные значения после таких явлений считаются нормой, обычно не требуют специфической коррекции. Только в контексте устранения основного состояния, которое и вызывает к жизни проблему.
Есть и куда менее распространенные механизмы становления патологического процесса. К ним, например, можно отнести генетически обусловленные расстройства.
Они трудно поддаются терапии, если это вообще допустимо. Отличаются разной степенью опасности. Вопрос определения природы нарушения и путей устранения такового — сфера ведения специалистов по гематологии и смежным профилям.
Субъективные факторы встречаются наиболее часто. В том числе у пациентов здоровых (как ни парадоксально звучит такое сочетание). В данном случае определяется группа специфических моментов.
Как правило, с ними люди могут справиться самостоятельно, не требуется ни участие специалистов, ни медицинская помощь. Кроме редких ситуаций.
Вызывает кратковременные биохимические изменения. При высокой концентрации этанола начинается процесс распада нервных тканей, который выходят в кровеносное русло и метаболизируются печенью.
Эти некротизированные структуры распадаются до мочевины, которая затем элиминируется с уриной. На весь процесс требуется не более суток. Плюс-минус.
Если проверить кровь в этот момент, уровни будут неадекватно высокими. Но в подобной ситуации речь идет о варианте нормы. Все вернется в приемлемые рамки самостоятельно.
Алиментарный фактор в деле развития патологических процессов основной, когда ситуация наблюдается у здорового человека.
При поступлении большого количества подобной пищи, не миновать роста уровня мочевины. Организм, однако, способен своими силами корректировать и стабилизировать объемы. Потому критических нарушений не наблюдается. К тому же расстройство быстро сходит на нет само.
Внимание:Лечение требуется только при патологиях почек, выделительного тракта. В такой ситуации потребление большого количества мяса может быть опасно.
Субъективные причины повышения мочевины наименее угрожающие среди всех описываемых, поскольку они редко требуют медицинского вмешательства.
Подобные расстройства встречаются крайне часто, составляют тройку условных лидеров. Разнородны по характеру.
Не всегда пациент вообще понимает, что с ним что-то не так. Поскольку концентрация мочевины растет задолго до развития первых симптомов. Хотя и не всегда.
Есть здесь и положительный момент: исследование показателя дает представление о ранних стадиях патологий, даже когда клиники еще нет.
Среди конкретных состояний:
Для них типично вялое начало, скудная симптоматика обуславливает позднее обращение к врачам. Мочевина начинает повышаться практически сразу, после того как окончен период инкубации.
Встречаются алкогольные разновидности, также лекарственные формы, обусловленные неправильным или длительным приемом некоторых гепатотоксичных препаратов. Подход дифференцированный. Зависит от ситуации.
Избыток мочевины присутствует не всегда, только на ранних стадиях гепатита, пока орган еще функционирует нормально.
В компенсированной фазе мочевина растет, как только печень перестает работать достаточно активно, напротив — падает. Поскольку орган уже не может перерабатывать прежнее количество вещества. Закономерность простая.
Внимание:Расстройства со стороны печени способны провоцировать как рост, так и снижение уровня мочевины, в зависимости от фазы и типа основного диагноза. Это вносит путаницу в вопросы обследования.
Заболевания выделительного тракта также встречаются часто. И здесь причины развития патологических изменений в большей мере механические. Конечный продукт распада белков попросту не выводится в достаточных объемах, даже при адекватном синтезе.
Конкретных состояний несколько:
При малой степени дисфункции это не так заметно. Мочевина в крови повышена, но симптоматика пока отсутствует или скудная. Что становится ложным индикатором стабильного состояния.
В типичных случаях нужно подозревать патологии рассматриваемого профиля сразу же. Чтобы не упустить момент и перестраховаться.
Связь между изменением биохимического показателя и перенесенного поражения очевидна, потому можно сделать выводы сразу же. Причина высокого уровня мочевины — отмирание клеток, которые нужно утилизировать.
Поскольку они состоят из белковых соединений, переработка происходит в печени. В конечном итоге это и заканчивается ростом показателя.
Травмы могут быть самыми разными:
Особняком стоят случаи участия в механизме врачей. Речь идет об операциях и травматичных диагностических манипуляциях.
Чем более опасна процедура, тем выше количество травмированных тканей и, соответственно, концентрация названного вещества будет сравнительно большой.
В контексте ситуации, если мочевина повышена — это значит, что повреждение оказалось серьезным, однако специализированная коррекция не требуется. Все приходит в норму самостоятельно, без медицинских мер.
Патологические процессы, ассоциированные с гормональным фоном, также могут стать причиной, почему мочевина в крови повышена.
Все они требуют срочного лечения, поскольку без такового провоцируют грозные осложнения. Вплоть до инвалидности.
В норме продукты распада белков при гестации снижаются, порой доходят до минимума. Но рост значений кроется в нарушениях развития плода, дисфункциях печени или почек у матери. Это наиболее частые источники проблемы.
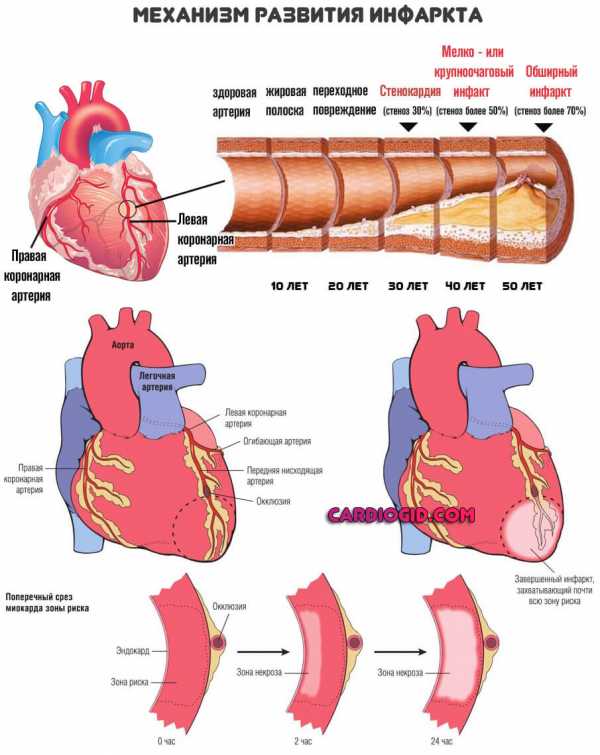
Например, инфаркт. Состояние острого отмирания клеток мышечного слоя органа. Сопровождается кратковременным, но существенным ростом показателя. Поскольку признаки достаточно яркие, уровень соединения не имеет большого значения.
Клинические проявления зависят от конкретного патологического процесса. Как таковое, повышение мочевины никак не дает знать о себе. Его можно обнаружить только посредством лабораторной оценки. В остальном, нужно отталкиваться от прочих проявлений.
На фоне заболеваний печени присутствуют такие признаки:
Если говорить о заболеваниях почек, типичны такие симптомы:
Вариантов куда больше. Все зависит от первичного диагноза и степени выраженности, декомпенсации такового.
Отклонения, спровоцированные естественными факторами, например, неправильным питанием, не дают знать о себе. Если только параллельно не подключается какое-либо аномальное состояние. Соответственно, и лечение как таковое не требуется.
То же самое касается физиологичных колебаний после обильного приема спиртного, некоторых других состояний, физической нагрузки (она также может провоцировать временные отклонения).
Все вопросы рассматриваются в процессе диагностики.
Общего и биохимического анализов крови недостаточно. Это лишь малая толика тех мер, которые требуются для установления истинных причин роста мочевины. Без них невозможно сказать ничего конкретного.
Расширенный перечень может выглядеть следующим образом:
Диагностика проводится группой специалистов. В зависимости от причины нарушение биохимического процесса.
Снизить мочевину можно только посредством коррекции основной патологии. Смысла в изолированной стабилизации нет, да и возможности повлиять только на химический компонент нет. Необходим дифференциальный подход.
Заболевания печени:
Нарушения работы почек:
Инфаркт:
Травмы требуют поддерживающей терапии. То же самое касается врачебных действий. Это уже вопросы реабилитации.
Алиментарный фактор корректируется простым изменением рациона.
Перспективы зависят от конкретного патологического процесса. В основном числе случаев они благоприятны. Негативные (условно или абсолютно) при циррозе печени, критической почечной недостаточности и некоторых генетических аномалиях.
Среди опасных осложнений: кровотечения, нарушения работы выделительного тракта, интоксикация организма, инвалидность, гибель как закономерный итог.
Повышение мочевины может быть естественным или аномальным. Второй случай встречается чаще. Необходимо как можно быстрее разобраться в ситуации и провести лечение. Это практически гарантия положительного исхода.
Уровень мочевины в крови измеряется с помощью BUN или теста на содержание азота мочевины в крови. Обычно 7 - 20 мг / дл считается нормальным уровнем; любое значение выше или ниже означает, что в организме имеется некоторая степень аномалии, и ее необходимо исследовать и регулировать соответствующим образом.
С другой стороны, нормальные диапазоны также имеют тенденцию к изменению в зависимости от возраста и контрольного диапазона, используемого вашей лабораторией. Обсудите с врачом, чтобы объяснить результаты вашего теста.Высокий уровень мочевины в крови является показателем того, что уровень азотных продуктов в крови высок. Это происходит из-за того, что почки не могут отфильтровывать отходы так, как следовало бы, и, следовательно, в крови высокий уровень мочевины и азота, и это токсично для организма.
Симптомы включают в себя: дезориентация, усталость и вялость, бледность кожи, сухость во рту, повышенная жажда, снижение выделения мочи, учащенное сердцебиение, отек и потеря сознания.
Анализ содержания азота мочевины в крови показывает, насколько хорошо функционируют почки и печень.Он измеряет количество азота мочевины в крови.
Анализ содержания азота мочевины в крови показывает, выше ли уровень азота мочевины в крови, чем обычно; Это может означать, что почки или печень могут работать неправильно.
Обычно нормальные уровни попадают в следующие диапазоны:
В случае повышения уровня мочевины, это может означать, что есть:
Тем не менее, подтверждение и обсуждение с вашим лечащим врачом очень важно, чтобы понять причину, а также последствия.
В целом высокий уровень мочевины означает, что почки не функционируют оптимально. Вероятные причины включают в себя:
Вам необходимо поговорить со своим врачом о возможной причине в отношении вас и о том, какие факторы могут способствовать почечной недостаточности и какие шаги жизненно важны для их контроля.
Лечение чрезмерного мочевины в крови
Тест на содержание азота мочевины в крови (BUN) измеряет количество азота в крови, которое поступает из отходов мочевины. Мочевина образуется, когда белок расщепляется в организме. Мочевина вырабатывается в печени и выводится из организма с мочой.
Тест BUN проводится, чтобы увидеть, насколько хорошо работают ваши почки. Если ваши почки не могут нормально выводить мочевину из крови, уровень БУН повышается. Сердечная недостаточность, обезвоживание или диета с высоким содержанием белка также может повысить уровень БУН.Болезнь или повреждение печени могут снизить уровень БУН. Низкий уровень БУЛОЧКИ может обычно происходить во втором или третьем триместре беременности.
Тест BUN может проводиться с помощью теста на креатинин в крови. Уровень креатинина в крови также говорит о том, насколько хорошо работают ваши почки - высокий уровень креатинина может означать, что ваши почки не работают должным образом. Тесты на содержание азота мочевины в крови (BUN) и креатинина могут использоваться вместе для определения соотношения BUN / креатинин (BUN: креатинин).Отношение БУН к креатинину может помочь вашему врачу проверить наличие проблем, таких как обезвоживание, которые могут вызвать ненормальный уровень БУН и уровня креатинина.
Тест на содержание азота мочевины в крови (BUN) проводится для:
Не ешьте много мяса или другого белка в течение 24 часов перед тестом на содержание азота мочевины в крови (BUN).
Медицинский работник забирает кровь:
Образец крови взят из вены на руке.Резинка обернута вокруг вашей руки. Это может чувствовать себя напряженным. Вы можете вообще ничего не чувствовать от иглы, или вы можете почувствовать быстрое жало или ущипнуть.
Существует очень небольшая вероятность возникновения проблемы из-за взятия пробы крови из вены.
Тест на содержание азота мочевины в крови (BUN) измеряет количество азота в крови, которое поступает из отходов мочевины.
Перечисленные здесь нормальные значения, называемые эталонным диапазоном, являются лишь руководством. Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон нормальных значений. Ваш лабораторный отчет должен содержать диапазон, используемый вашей лабораторией.Кроме того, ваш врач оценит ваши результаты на основе вашего здоровья и других факторов. Это означает, что значение, которое выходит за рамки перечисленных здесь нормальных значений, все еще может быть нормальным для вас или вашей лаборатории.
| Взрослые: | 6–25, при этом наилучшим значением является 15,5. |
Причины, по которым вы не сможете пройти тест или почему результаты могут быть бесполезными, включают:
Цитирования
- Pagana KD, Pagana TJ (2010). Мосби Руководство по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Mosby Elsevier.
Прочие работы Консультации
- Chernecky CC, Berger BJ (2008).Лабораторные тесты и диагностические процедуры, 5-е изд. Сент-Луис: Сондерс.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Pagana KD, Pagana TJ (2010). Руководство по диагностическим и лабораторным испытаниям Мосби, 4-е изд. Сент-Луис: Mosby Elsevier.
Текущий на: 11 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, доктор медицины - внутренняя медицина
Адам Хусни, доктор медицины - семейная медицина
Кэтлин Ромито, доктор медицины - семейная медицина
Кэролайн С. Роудс, доктор медицины - внутренняя медицина
По состоянию на 11 августа 2019 года
Автор: Healthwise Staff
Медицинский обзор: E. Грегори Томпсон, MD - Внутренняя медицина и Adam Husney, MD - Семейная медицина и Kathleen Romito, MD - Семейная медицина и Caroline S. Rhoads, MD - Внутренняя медицина,
Pagana KD, Pagana TJ (2010). Мосби Руководство по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Mosby Elsevier.
Обоснование использования измерения креатинина или мочевины для оценки почечной функции состоит в том, что уровни в плазме / сыворотке обоих отражают скорость клубочковой фильтрации (СКФ), параметр, который определяет функцию почек для клинициста. Независимо от причины, заболевание почек связано со снижением СКФ, а тяжесть заболевания почек тесно, но обратно коррелирует с СКФ.
Нормальная СКФ (~ 125 мл / мин) является предполагаемым свидетельством здорового функционирования почек. Когда СКФ (то есть функция почек) снижается, экскреция мочевины с мочевиной и креатинином также снижается, и концентрация в крови увеличивается.
Для того, чтобы концентрация эндогенно производимого вещества в крови наиболее точно отражала СКФ в состоянии здоровья и при заболевании, это вещество должно обладать следующими свойствами:
Как концентрация мочевины в плазме, так и концентрация креатинина в плазме являются несовершенными показателями СКФ; ни один аналит полностью не отвечает вышеуказанным критериям (см. таблицу I ниже), и у обоих нет чувствительности, чтобы обнаружить минимальное изменение СКФ.
Как правило, СКФ должна быть снижена на ~ 50% до того, как концентрация мочевины или креатинина в плазме поднимется выше верхних пределов их соответствующего контрольного диапазона [2]. Однако по сравнению с мочевиной креатинин более точно отвечает указанным выше критериям и по этой причине является предпочтительным тестом для оценки функции почек [3], [4].
Повышенный креатинин в плазме почти всегда является следствием снижения СКФ и, следовательно, имеет почечную причину. Хотя снижение СКФ (то есть почечная недостаточность) также связано с повышенной концентрацией мочевины в плазме, существуют другие не почечные состояния, которые могут привести к увеличению мочевины в плазме [1].Таким образом, интерпретация повышенного уровня мочевины в плазме часто сопровождается одновременным измерением креатинина и вычислением соотношения мочевина: креатинин для установления почечной или не почечной причины.
В США и некоторых других странах концентрация мочевины выражается в виде содержания азота в мочевине (MW 28) и указывается в виде азота мочевины в крови (BUN) в единицах, отличных от SI (мг / дл). Во всех других частях мира результаты по мочевине выражены как целая молекула мочевины (MW 60) и представлены как мочевина в единицах СИ (ммоль / л).Эти два разных способа сообщения результатов мочевины дают два совершенно разных значения для отношения.
Отношение не-SI (BCR) составляет BUN (мг / дл) / креатинин плазмы (мг / дл). Эталонный диапазон составляет около 8-15 [5], и наиболее часто используемое значение отсечки для определения увеличения BCR составляет 20.
Отношение SI (UCR) представляет собой мочевину в плазме (ммоль / л) / (креатинин плазмы (мкмоль / л), деленный на 1000). Коэффициент 1000 необходим для преобразования результата креатинина из мкмоль / л в ммоль / л, единицу измерения мочевины.Эталонный диапазон UCR намного выше, чем для BCR (порядка 40-100) из-за разницы между мочевиной и азотом мочевины, и менее четко определен, чем для BCR, возможно, из-за того, что это соотношение используется реже.
Решение этой интерпретирующей проблемы состоит в том, чтобы преобразовать результаты SI для мочевины и креатинина в результаты не-SI перед вычислением соотношения. Это позволяет рассчитывать наиболее часто используемые и лучше упоминаемые BCR.
Например:
Пациент А имеет:
плазменная мочевина 5.0 ммоль / л
креатинин плазмы 75 мкмоль / л
UCR для этого пациента составляет 5,0 / (75/1000) = 66
Чтобы рассчитать BCR для этого пациента, мы должны сначала преобразовать ммоль / л мочевины в мг / дл BUN и мкмоль / л креатинина в мг / дл креатинина.
Чтобы перевести мочевину ммоль / л в БУН мг / дл - разделите на 0,357
Чтобы перевести креатинин мкмоль / л в креатинин мг / дл - разделите на 88,4
Так для пациента А:
БУН 5,0 / 0,357 = 14 мг / дл
Креатинин 75/88.4 = 0,85 мг / дл
А BCR составляет 14 / 0,85 = 16
Все числовые значения для отношения мочевина: креатинин в этой статье будут BCR, а не значения UCR, если не указано иное.
Увеличение BCR / UCR может представлять, теоретически, по крайней мере, одним из трех способов:
Основные причины увеличения BCR / UCR перечислены в Таблице II ниже под этими тремя заголовками.Снижение BCR / UCR [6] встречается реже и обычно имеет меньшее клиническое значение. Это особенность очень редких наследственных нарушений цикла мочевины и прогрессирующих заболеваний печени. Оба, как правило, связаны со сниженной концентрацией мочевины в плазме, но с нормальным креатинином в плазме. Повышенное содержание креатинина в плазме (из-за веществ, которые влияют на оценку креатинина) может привести к снижению BCR / UCR.
| Критерии вещества для его концентрация в плазме для наиболее точного отражения СКФ | Мочевина | Креатинин |
| Выводится только почками | Не совсем - небольшое количество | Да, почки, как правило, |
| Свободно фильтруется в клубочках | да | да |
| Не реабсорбируется и не секретируется клетками почечных канальцев | Переменное количество мочевины | Креатинин не реабсорбируется. Практически весь отфильтрованный креатинин появляется в моче. Однако небольшое количество секретируется проксимальными канальцами . |
| Концентрация в крови , на которую не влияют факторы , кроме СКФ, т. Е. не должен подвергаться воздействию диеты, а - с постоянной скоростью | Ряд факторов, не связанных с почками
| продукции креатинина и, следовательно, концентрация креатинина в плазме постоянна, поэтому , пока мышечная масса остается без изменений.Плазменные уровни зависят от этнической принадлежности и пола , и временно повышаются на при употреблении приготовленного мяса . |
| Плазменная мочевина повышенная / Плазменный креатинин нормальный
|
| Плазменная мочевина в норме / Плазменный креатинин уменьшен Уменьшена мышечная масса |
| Плазменная мочевина непропорционально выше, чем повышенная
|
Желудочно-кишечные кровотечения представляют собой не почечную причину увеличения мочевины в плазме. При отсутствии сопутствующей почечной недостаточности больные с кровотечением из ЖКТ имеют нормальный креатинин в плазме и, следовательно, повышенный уровень BCR / UCR.
Было предложено два механизма, чтобы объяснить увеличение мочевины и, как следствие, увеличение BCR / UCR, связанное с кровотечением из желудочно-кишечного тракта.Первый из них предполагает увеличение выработки мочевины вследствие переваривания крови и повышенного поглощения производных аминокислот; кровь в кишечнике фактически является «белковой пищей».
Второй механизм относится к гиповолемии и снижению почечной перфузии, связанной с любой значительной кровопотерей. Часть адаптивного ответа на гиповолемию и снижение почечной перфузии включает повышенную реабсорбцию мочевины мочевины и, как следствие, снижение экскреции мочевины с повышением концентрации мочевины в плазме.Поскольку на так называемую преренальную азотемию СКФ не влияет (первоначально, по крайней мере), креатинин плазмы остается в пределах нормы.
Измерение уровня мочевины в плазме и подсчет BCR / UCR оказались клинически полезными для локализации места кровотечения желудочно-кишечного тракта. В частности, это помогает различать верхнее и нижнее желудочно-кишечное кровотечение. Анатомическим участком, который используется для определения границы между верхним и нижним желудочно-кишечным трактом, является соединение двенадцатиперстной кишки и тощей кишки, где прикреплена связка Трейца.
Ряд исследований [7], [8], [9], [10], [11], [12] показали, что BCR / UCR значительно выше среди пациентов с кровотечением из верхней части желудочно-кишечного тракта, чем среди пациентов с ниже кровотечения GI. Наиболее широко рекомендуемое пороговое значение BCR для различения верхнего и нижнего кровотечения желудочно-кишечного тракта составляет 30 [13]. (Эквивалентное значение для UCR, конечно, выше, 90-100) [7], [9].
Значение BCR больше 30 идентифицирует верхнее кровотечение GI со специфичностью около 95-99% и чувствительностью около 50% [13].
Таким образом, действительно редко встречается кровотечение в месте ниже соединения двенадцатиперстной кишки и тощей кишки с BCR> 30.
Предполагаемая причина более низкого BCR / UCR среди пациентов с более низким кровотечением из желудочно-кишечного тракта заключается в том, что нарушающая кровь, чаще всего, будет ниже места в тонкой кишке, где происходит большая поглощение аминокислот; механизм «высокобелковой муки» увеличения производства мочевины не может работать.
Совершенно независимо от своей роли в локализации места кровотечения желудочно-кишечного тракта, измерение мочевины играет роль в определении тяжести кровотечения.В 1980 году Pumphrey и Beck [14] продемонстрировали положительную корреляцию между предполагаемой кровопотерей и концентрацией мочевины в плазме у 57 пациентов с кровоизлиянием в верхнем отделе желудочно-кишечного тракта.
Подтверждение того, что концентрация мочевины в плазме является потенциальным маркером существенной кровопотери среди пациентов с верхним кровотечением из желудочно-кишечного тракта, привело к включению концентрации мочевины в плазме в хорошо проверенную в настоящее время систему баллов Глазго-Блатчфорда [15], [16], [17].
Эта простая система оценки, основанная на пульсе пациента, артериальном давлении, концентрации мочевины в плазме и концентрации гемоглобина, используется для первоначальной оценки пациентов с верхним кровотечением из желудочно-кишечного тракта с целью выявления лиц с высоким риском (нуждающихся в срочном переливании / эндоскопии) и лиц с низким риском (которые могут быть безопасно выписаны без дальнейшего обследования / лечения).
Хроническая болезнь почек (ХБП) определяется снижением СКФ, что, в свою очередь, связано с повышением концентрации креатинина и мочевины в плазме. По мере прогрессирования ХБП уровни в плазме крови повышаются в тандеме, так что BCR / UCR обычно остается в пределах нормы при ХБП. Хотя снижение СКФ также является определяющим признаком острого повреждения почек (ОПП), уровни креатинина и мочевины в плазме не обязательно повышаются в тандеме, а BCR / UCR иногда повышается.
Это позволило рассчитать BCR / UCR в ранней оценке пациентов, страдающих ОПП. Чтобы понять это применение BCR / UCR, необходимо кратко рассмотреть причины возникновения ОПП.
Причины возникновения ОПП подразделяются на три категории: преренальный (снижение почечной перфузии, часто из-за гиповолемии), собственный почечный (повреждение самой почки - клубочковой или трубчатый), постренальный (обструкция потока мочи) [18].
Преренальные причины (гиповолемия из-за сильной рвоты, кровопотери, осмотического диуреза и т. Д.или снижение почечного кровотока из-за, например, кардиоренального синдрома, связанного с сердечной недостаточностью, сепсисом), составляет 70% случаев ОПП. Независимо от точной причины, преренальное ОПП существует, несмотря на предположительно нормально функционирующую почку.
Именно гемодинамическая нестабильность объясняет снижение СКФ в преренальной ОПП. Частью реакции на гемодинамическую нестабильность, которая лежит в основе преренального ОПП, является повышенная реабсорбция мочевины мочевины [19], и это способствует повышению уровня мочевины в плазме, обусловленной снижением СКФ.Поскольку креатинин не реабсорбируется, а увеличивается только в результате снижения СКФ, концентрация мочевины в плазме имеет тенденцию возрастать пропорционально увеличению концентрации креатинина в плазме у пациентов с преренальным ОПП, и это приводит к увеличению BCR / UCR.
Это позволило давно установить роль BCR / UCR в содействии различению ОПП, вызванной преренальными механизмами (ассоциированными с BCR> 20), от ОПП, обусловленными внутренними почечными или постренальными механизмами (ассоциированными с BCR
Различие важно, потому что преренальное ОПП часто легко обратимо при ранней реанимации и связано с более низкой смертностью, чем при внутреннем или постренальном ОПП.Таким образом, считается, что увеличение BCR (> 20) является хорошим прогностическим показателем
у пациентов с ОПП.
Недавнее исследование [21], [22] ставит под сомнение обоснованность этого традиционного использования BCR / UCR. Эти исследования предполагают, что высокий BCR может быть связан с плохим прогнозом и, следовательно, не обязательно свидетельствует только о преренальной ОПП. Авторы одного из этих исследований [22] предупреждают, что BCR / UCR не следует использовать для различения преренального ОПП от других форм ОПП, по крайней мере, у критически больных.
Достоверность этой точки зрения подтверждается наблюдением, что для критически больных пациентов с нормальным креатинином в сыворотке концентрация мочевины в плазме независимо связана со смертностью [23].
Сердце и функция почек тесно связаны в здоровье и болезни. Патологически эта связь проявляется как кардиоренальный синдром [24]. Около 60% пациентов с сердечной недостаточностью (СН) имеют некоторую степень почечной дисфункции, которая увеличивает как заболеваемость, так и смертность от сердечной недостаточности [24].
Идентификация пациентов с сердечной недостаточностью при самом высоком риске смерти включает оценку функции почек, и ряд недавних исследований [25], [26], [27] предполагают, что расчет BCR / UCR пациента имеет важное прогностическое значение.
Эта роль обусловлена наблюдением, что сывороточная / плазменная мочевина является более мощным предиктором выживаемости среди жертв сердечной недостаточности с почечной дисфункцией, чем обычные измерения функции почек (креатинин плазмы и расчетная СКФ) [28].
Итак, эти исследования показывают, что для пациентов с сердечной недостаточностью, чем выше BCR / UCR, тем выше риск ухудшения почечной дисфункции и смерти.BCR / UCR в нормальных пределах является благоприятным прогностическим признаком для этих пациентов.
Измерение сывороточной / плазменной мочевины имеет значение при ранней (неотложной помощи) оценке пациентов с острым панкреатитом. В частности, это помогает отличить тех, у кого острый панкреатит может протекать относительно доброкачественным самоограничивающимся течением от приблизительно 20% пациентов, у которых развивается тяжелый острый панкреатит, быстро развивающееся состояние, угрожающее жизни, которое может привести к подавляющей инфекции, сепсису и полиорганной недостаточности ,
Эти пациенты нуждаются в немедленном переводе в реанимацию для оптимального ухода и наилучших шансов на выживание.
Представление о том, что повышение уровня плазменной / сывороточной мочевины при поступлении и / или рост плазменной / сывороточной мочевины в течение первых 24 часов является плохим прогностическим признаком и свидетельствует о тяжелом остром панкреатите, ценилось в течение многих лет [29], [30]. Недавнее подтверждающее исследование подтвердило это клиническое применение измерения мочевины [31]. Авторы этого исследования получили результаты исследования BUN (мочевины) в плазме при поступлении и через 24 часа у 1043 пациентов с острым панкреатитом.
Самая высокая смертность (15-20%) была очевидна у лиц с повышенной мочевиной,> 20 мг / дл (7,1 ммоль / л) при поступлении без снижения по меньшей мере на 5 мг / дл (1,7 ммоль / л) в течение 24 часов. часы, которые следовали Было обнаружено, что снижение более чем на 5 мг / дл значительно снижает риск смерти для лиц с повышенной мочевиной при поступлении (смертность всего 0-3,2%).
Самая низкая смертность (0-1%) была обнаружена у людей с нормальной мочевиной, 2 мг / дл (0,7 ммоль / л) через 24 часа. Увеличение более 2 мг / дл (0.Было обнаружено, что 7 ммоль / л) в течение 24 часов после поступления увеличивает смертность (6-11%) для людей с нормальной мочевиной при поступлении.
Измерение концентрации мочевины в плазме / сыворотке имеет давно установленную роль в мониторинге адекватности / дозы прерывистого гемодиализа, поддерживающей жизнь заместительной почечной терапии для пациентов с терминальной стадией почечной недостаточности. Концентрации мочевины в плазме до и после диализа используются для расчета коэффициента уменьшения мочевины (URR):
URR = [1 - мочевина после диализа) / преддиализная мочевина] × 100
URR> 65%, как считается, указывают на адекватный диализ [32].
Альтернативный параметр, Kt / V, основанный на кинетическом моделировании мочевины, также используется для определения адекватности / дозы прерывистого гемодиализа. Расчет Kt / V также требует ввода концентраций мочевины в плазме до и после диализа.
K = общий клиренс мочевины для диализа (мл / мин)
t = время диализа (мин)
V = общее количество воды в организме (л).
Значение Kt / V> 1,2 указывает на адекватный диализ [32].
Мочевина в сыворотке / плазме не рекомендуется для рутинной оценки функции почек, поскольку она является менее специфическим маркером скорости клубочковой фильтрации (СКФ), чем креатинин в плазме, предпочтительный анализ крови для оценки и мониторинга функции почек.Измерение мочевины, однако, имеет определенную клиническую ценность, особенно при измерении в сочетании с креатинином в плазме.
Измерение только мочевины доказало свою ценность при оценке пациентов с острым панкреатитом и мониторинге эффективности гемодиализа.
,