2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Синонимы русские
Общий анализ кала.
Синонимы английские
Koprogramma, Stool analysis.
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
Исключить приём слабительных препаратов, введение ректальных свечей, масел, ограничить приём медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сдачи кала.
Общая информация об исследовании
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Кал – конечный продукт переваривания пищи в желудочно-кишечном тракте под воздействием пищеварительных ферментов, желчи, желудочного сока и жизнедеятельности кишечных бактерий.
По составу кал представляет собой воду, содержание которой в норме составляет 70-80 %, и сухой остаток. В свою очередь, сухой остаток на 50 % состоит из живых бактерий и на 50 % – из остатков переваренной пищи. Даже в пределах нормы состав кала в значительной степени непостоянен. Во многом он зависит от питания и употребления жидкости. Еще в большей степени состав кала варьируется при различных заболеваниях. Количество тех или иных компонентов в стуле изменяется при патологии или нарушении функции органов пищеварения, хотя отклонения в работе других систем организма также могут существенно влиять на деятельность желудочно-кишечного тракта, а значит, и на состав кала. Характер изменений при различных видах заболеваний чрезвычайно разнообразен. Можно выделить следующие группы нарушений состава фекалий:
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения
| Показатель | Референсные значения |
| Консистенция | Плотная, оформленная, твёрдая, мягкая |
| Форма | Оформленный, цилиндрический |
| Запах | Каловый, кисловатый |
| Цвет | Светло-коричневый, коричневый, тёмно-коричневый, жёлтый, жёлто-зелёный, оливковый |
|
Реакция | Нейтральная, слабокислотная |
| Кровь | Нет |
| Слизь | Отсутствует, небольшое количество |
| Остатки непереваренной пищи | Отсутствуют |
| Мышечные волокна изменённые | Большое, умеренное, небольшое количество, отсутствуют |
| Мышечные волокна неизменённые | Отсутствуют |
| Детрит | Отсутствует, небольшое, умеренное, большое количество |
| Растительная клетчатка переваримая | Отсутствует, небольшое количество |
| Жир нейтральный | Отсутствует |
| Жирные кислоты | Отсутствуют, небольшое количество |
| Мыла | Отсутствуют, небольшое количество |
| Крахмал внутриклеточный | Отсутствует |
| Крахмал внеклеточный |
Отсутствуют |
| Эритроциты | 0 — 1 |
| Кристаллы | Нет, холестерин, активуголь |
| Йодофильная флора | Отсутствует |
| Клостридии | Отсутствует, небольшое количество |
| Дрожжеподобные грибы | Отсутствуют |
Консистенция/форма
Консистенция стула определяется процентным содержанием в нём воды. Нормальным принято считать содержание воды в кале 75 %. В этом случае стул имеет умеренно плотную консистенцию и цилиндрическую форму, т. е. кал оформленный. Употребление повышенного объёма растительной пищи, содержащей много клетчатки, приводит к усилению перистальтики кишечника, при этом кал становится кашицеобразным. Более жидкая консистенция, водянистая, связана с повышением содержания воды до 85 % и более.
Жидкий кашицеобразный кал называется диареей. Во многих случаях разжижение кала сопровождается увеличением его количества и частоты дефекаций в течение суток. По механизму развития диарею делят на вызываемую веществами, нарушающими всасывание воды из кишечника (осмотическую), возникающую в результате повышенной секреции жидкости из стенки кишечника (секреторную), являющуюся результатом усиления перистальтики кишечника (моторную) и смешанную.
Осмотическая диарея часто возникает в результате нарушения расщепления и усвоения элементов пищи (жиров, белков, углеводов). Изредка это может происходить при употреблении некоторых неусвояемых осмотически активных веществ (сульфата магния, солёной воды). Секреторная диарея является признаком воспаления кишечной стенки инфекционного и другого происхождения. Моторная диарея может вызываться некоторыми лекарственными веществами и нарушением функции нервной системы. Часто развитие того или иного заболевания связано с вовлечением как минимум двух механизмов возникновения диареи, такую диарею называют смешанной.
Твердый стул возникает при замедлении продвижения каловых масс по толстому кишечнику, что сопровождается их избыточным обезвоживанием (содержание воды в кале менее 50-60 %).
Запах
Обычный нерезкий запах кала связан с образованием летучих веществ, которые синтезируются в результате бактериальной ферментации белковых элементов пищи (индола, скатола, фенола, крезолов и др). Усиление этого запаха происходит при избыточном употреблении белковых продуктов или при недостаточном употреблении растительной пищи.
Резкий зловонный запах кала обусловлен усилением гнилостных процессов в кишечнике. Кислый запах возникает при усиленном брожении пищи, что может быть связано с ухудшением ферментативного расщепления углеводов или их усвоения, а также с инфекционными процессами.
Цвет
Нормальный цвет кала обусловлен присутствием в нем стеркобилина, конечного продукта обмена билирубина, который выделяется в кишечник с желчью. В свою очередь, билирубин является продуктом распада гемоглобина – основного функционального вещества красных клеток крови (гемоглобина). Таким образом, присутствие стеркобилина в кале – результат, с одной стороны, функционирования печени, а с другой – постоянного процесса обновления клеточного состава крови. Цвет кала в норме изменяется в зависимости от состава пищи. Более тёмный кал связан с употреблением мясной пищи, молочно-растительное питание приводит к осветлению стула.
Обесцвеченый кал (ахоличный) – признак отсутствия стеркобилина в стуле, к которому может приводить то, что желчь не попадает в кишечник из-за блокады желчевыводящих путей или резкого нарушения желчевыделительной функции печени.
Очень тёмный кал иногда является признаком повышения концентрации стеркобилина в стуле. В некоторых случаях это наблюдается при чрезмерном распаде эритроцитов, что вызывает усиленное выведение продуктов метаболизма гемоглобина.
Красный цвет кала может быть обусловлен кровотечением из нижних отделов кишечника.
Чёрный цвет – признак кровотечения из верхних отделов желудочно-кишечного тракта. В этом случае чёрная окраска стула – следствие окисления гемоглобина крови соляной кислотой желудочного сока.
Реакция
Реакция отражает кислотно-щелочные свойства стула. Кислая или щелочная реакция в кале обусловлена активизацией деятельности тех или других типов бактерий, что происходит при нарушении ферментации пищи. В норме реакция является нейтральной или слабощелочной. Щелочные свойства усиливаются при ухудшении ферментативного расщепления белков, что ускоряет их бактериальное разложение и приводит к образованию аммиака, имеющего щелочную реакцию.
Кислая реакция вызвана активизацией бактериального разложения углеводов в кишечнике (брожения).
Кровь
Кровь в кале появляется при кровотечении в желудочно-кишечном тракте.
Слизь
Слизь является продуктом выделения клеток, выстилающих внутреннюю поверхность кишечника (кишечного эпителия). Функция слизи заключается в защите клеток кишечника от повреждения. В норме в кале может присутствовать немного слизи. При воспалительных процессах в кишечнике усиливается продукция слизи и, соответственно, увеличивается её количество в кале.
Детрит
Детрит – это мелкие частицы переваренной пищи и разрушенных бактериальных клеток. Бактериальные клетки могут быть разрушены в результате воспаления.
Остатки непереваренной пищи
Остатки пищи в стуле могут появляться при недостаточной продукции желудочного сока и/или пищеварительных ферментов, а также при ускорении перистальтики кишечника.
Мышечные волокна изменённые
Измененные мышечные волокна – продукт переваривания мясной пищи. Увеличение содержания в кале слабоизменённых мышечных волокон происходит при ухудшении условий расщепления белка. Это может быть вызвано недостаточной продукцией желудочного сока, пищеварительных ферментов.
Мышечные волокна неизменённые
Неизменённые мышечные волокна – это элементы непереваренной мясной пищи. Их наличие в стуле является признаком нарушения расщепления белка (из-за нарушения секреторной функции желудка, поджелудочной железы или кишечника) либо ускоренного продвижения пищи по желудочно-кишечному тракту.
Растительная клетчатка переваримая
Переваримая растительная клетчатка – клетки мякоти плодов и другой растительной пищи. Она появляется в кале при нарушениях условий пищеварения: секреторной недостаточности желудка, усилении гнилостных процессов в кишечнике, недостаточном выделении желчи, нарушении пищеварения в тонком кишечнике.
Жир нейтральный
Нейтральный жир – это жировые компоненты пищи, которые не подверглись расщеплению и усвоению и поэтому выводятся из кишечника в неизменном виде. Для нормального расщепления жира необходимы ферменты поджелудочной железы и достаточное количество желчи, функция которой заключается в разделении жировой массы на мелкокапельный раствор (эмульсию) и многократном увеличении площади соприкосновения жировых частиц с молекулами специфических ферментов – липаз. Таким образом, появление нейтрального жира в кале является признаком недостаточности функции поджелудочной железы, печени или нарушения выделения желчи в просвет кишечника.
У детей небольшое количество жира в кале может являться нормой. Это связано с тем, что органы пищеварения у них ещё недостаточно развиты и поэтому не всегда справляются с нагрузкой по усвоению взрослой пищи.
Жирные кислоты
Жирные кислоты – продукты расщепления жиров пищеварительными ферментами – липазами. Появление жирных кислот в стуле является признаком нарушения их усвоения в кишечнике. Это может быть вызвано нарушением всасывательной функции кишечной стенки (в результате воспалительного процесса) и/или усилением перистальтики.
Мыла
Мыла – это видоизменённые остатки неусвоенных жиров. В норме в процессе пищеварения усваивается 90-98 % жиров, оставшаяся часть может связываться с солями кальция и магния, которые содержатся в питьевой воде, и образовывать нерастворимые частицы. Повышение количества мыл в стуле является признаком нарушения расщепления жиров в результате недостатка пищеварительных ферментов и желчи.
Крахмал внутриклеточный
Внутриклеточный крахмал – это крахмал, заключённый внутри оболочек растительных клеток. Он не должен определяться в кале, так как при нормальном пищеварении тонкие клеточные оболочки разрушаются пищеварительными ферментами, после чего их содержимое расщепляется и усваивается. Появление внутриклеточного крахмала в кале – признак нарушения пищеварения в желудке в результате уменьшения секреции желудочного сока, нарушения пищеварения в кишечнике в случае усиления гнилостных или бродильных процессов.
Крахмал внеклеточный
Внеклеточный крахмал – непереваренные зёрна крахмала из разрушенных растительных клеток. В норме крахмал полностью расщепляется пищеварительными ферментами и усваивается за время прохождения пищи по желудочно-кишечному тракту, так что в кале не присутствует. Появление его в стуле указывает на недостаточную активность специфических ферментов, которые ответственны за его расщепление (амилаза) или слишком быстрое продвижение пищи по кишечнику.
Лейкоциты
Лейкоциты – это клетки крови, которые защищают организм от инфекций. Они накапливаются в тканях тела и его полостях, там, где возникает воспалительный процесс. Большое количество лейкоцитов в кале свидетельствует о воспалении в различных отделах кишечника, вызванном развитием инфекции или другими причинами.
Эритроциты
Эритроциты – красные клетки крови. Число эритроцитов в кале может повышаться в результате кровотечения из стенки толстого кишечника или прямой кишки.
Кристаллы
Кристаллы образуются из различных химических веществ, которые появляются в кале в результате нарушения пищеварения или различных заболеваний. К ним относятся:
Йодофильная флора
Йодофильной флорой называется совокупность различных видов бактерий, которые вызывают бродильные процессы в кишечнике. При лабораторном исследовании они могут окрашиваться раствором йода. Появление йодофильной флоры в стуле является признаком бродильной диспепсии.
Клостридии
Клостридии – разновидность бактерий, которые могут вызывать в кишечнике гниение. Увеличение числа клостридий в стуле указывает на усиление гниения в кишечнике белковых веществ вследствие недостаточной ферментации пищи в желудке или кишечнике.
Эпителий
Эпителий – это клетки внутренней оболочки кишечной стенки. Появление большого числа эпителиальных клеток в стуле является признаком воспалительного процесса кишечной стенки.
Дрожжеподобные грибы
Дрожжеподобные грибы – разновидность инфекции, которая развивается в кишечнике при недостаточной активности нормальных кишечных бактерий, препятствующих её возникновению. Их активное размножение в кишечнике может быть результатом гибели нормальных кишечных бактерий из-за лечения антибиотиками или некоторыми другими лекарственными средствами. Кроме того, появление грибковой инфекции в кишечнике иногда является признаком резкого снижения иммунитета.
Также рекомендуется
Кто назначает исследование?
Врач общей практики, терапевт, гастроэнтеролог, хирург, педиатр, неонатолог, инфекционист.
Литература
Единичные лейкоциты в кале у ребенка на грудном вскармливании являются нормой
Пищеварительный тракт у грудничка еще незрелый. В нем полностью не сформировался биоценоз из полезных микроорганизмов, которые защищают от других бактерий. Стенки кишечника богаты сосудами с высокой проницаемостью, поэтому кровяные клетки могут переходить на поверхность слизистой оболочки для выполнения иммунных функций. Но, несмотря на это, в анализе их количество не должно превышать 1-2 клеток в поле зрения.
Немного больше лейкоцитов обнаруживают у детей, которые находятся полностью на естественном вскармливании. Когда начинается введение прикорма или переход на искусственные смеси, число лейкоцитов в кале у ребенка постепенно уменьшается или они исчезают полностью. Одновременно с иммунными клетками может обнаруживаться слизь, но лишь в незначительном количестве.
Насторожить молодую маму должны не только повышенные лейкоциты, но также изменения в состоянии или поведении грудничка:
На характере стула ребенка сказывается питание матери. Если женщина за сутки до сдачи анализа ела аллергенные продукты, копчености, жареную и жирную пищу, много сладкого, это приведет к скоплению иммунных клеток в кишечнике и их появлению в кале.
Причиной появления большого количества белых клеток в кале маленького ребенка могут быть различные заболевания пищеварительного тракта инфекционной и неинфекционной природы. Такое явление наблюдается в следующих ситуациях:
В норме и при патологии лейкоциты выполняют защитную функцию
Для каждого из этих состояний характерны дополнительные симптомы и изменения в копрограмме. Дисбактериоз сопровождается нарушением соотношения микроорганизмов. В кале могут появиться дрожжевые грибы, а также цилиндрический эпителий, кишечная палочка, кокки. Указанные микробы объединяются под названием йодофильная флора. Дисбактериоз не является самостоятельным заболеванием, это признак и следствие других состояний. У детей он может быть связан с нарушением выработки ферментов поджелудочной железы, большим количеством пищи с простыми углеводами и крахмалом.
Дисбактериоз кишечника требует выявления причины нарушения состава микрофлоры и ее устранения.
Для аллергической реакции также характерно большое количество лейкоцитов в кале. Изменяется их состав, в основном обнаруживаются эозинофилы, клетки, участвующие в поглощении чужеродных белков. Аллергия часто связана с употреблением определенных продуктов. Иногда же имеет место пищевая непереносимость из-за ферментативной недостаточности. Ее отличие от аллергического процесса – зависимость от объема съеденного, тогда как аллергия развивается даже при употреблении незначительного количества причинного продукта.
Опасность для детского здоровья представляют инфекционные причины. Микробы вырабатывают токсины, которые нарушают проницаемость кишечной стенки, происходит усиленная потеря жидкости. Обезвоживание для ребенка очень опасно и может привести к тяжелым нарушениям дыхания, работы сердца и сосудов.
Кишечные инфекции могут сопровождаться повышением температуры, ухудшением общего состояния, интоксикацией. Дети до года должны госпитализироваться в инфекционное отделение.
Причиной лейкоцитов в кале может быть неправильное питание
Копрограмма помогает вовремя заметить отклонения, но для назначения терапии лишь ее результатов недостаточно. При подборе лечебных методов врач также ориентируется на клинические симптомы. Если грудничок набирает вес, его состояние нормальное, то незначительное увеличение лейкоцитов не рассматривается как признак патологии. У ребенка после года отклонения в анализах кала требуют более углубленной диагностики и лечения. При кишечных инфекциях назначают сорбенты, которые помогают удалить из пищеварительного тракта патогенные микроорганизмы и их токсины, в некоторых случаях используются антибиотики. Также рекомендовны пробиотики, восстанавливающие состав микрофлоры.
Лейкоциты могут быть показателем тяжелых аутоиммунных процессов. Поэтому при отклонении от нормы необходимо тщательное обследование. Самолечение и народные методы в этой ситуации могут лишь ухудшить состояние и прогноз. Поэтому нужны осмотр и консультация врача.
Читайте также: крахмал в кале у ребенка
Когда ребенок появляется на свет, родителям очень важно уделить должное внимание его здоровью. Для этого сдаются анализы, только они могут показать, как чувствует себя малыш. Лейкоциты в кале у грудного ребенка являются одним из самых важных показателей. Их количество может рассказать, сильный ли у новорожденного иммунитет и готов ли организм бороться с инфекциями, которые проникают из внешней среды.
Анализ каловых масс детально проводится в специальных лабораториях. Оценивается система пищеварения, есть ли какие-то врожденные патологии у ребенка. Их очень важно выявить с первых дней жизни, чтобы понять, как с этим бороться.
Анализ на лейкоциты в кале у грудного ребенка называется копрологией. Общий анализ носит название копрограмма. Он помогает диагностировать следующие недуги:
В первые дни жизни ребенка родители внимательно должны следить за состоянием его кала. Если обнаружен один из перечисленных ниже симптомов, необходимо сразу обратиться за медицинской помощью, это тревожный сигнал:
Почему превышаются лейкоциты в кале у грудного ребенка? Причины могут быть самыми разными. Выявить истинную можно только после проведения анализа. Это может быть врожденная патология или семейные болезни. Возможно, что женщина неправильно питалась в период вынашивая ребенка, употребляла спиртные напитки.
Все перечисленные симптомы указывают на то, что у новорожденного слабый иммунитет. Причиной могут быть лейкоциты в кале у грудного ребенка или другая проблема. Рекомендуется обратиться к врачу и сдать все анализы.
Повышенные лейкоциты в кале у грудного ребенка говорят о возможности наличия некоторых заболеваний:
Если анализ кала показал, что количество лейкоцитов значительно превышает норму, то это указывает на нарушение работы микрофлоры. Тянуть в таком случае не стоит, необходимо обратиться к опытному специалисту. Норма лейкоцитов в кале указана в таблице.
| Возраст | Лейкоциты (единиц) |
| Новорожденный | 10-14 |
| Один месяц | 12 |
| Полгода | 9-11 |
| 12 месяцев | 10 |
| От 2 до 6 лет | 8-10 |
| От 7 до 12 лет | 8-10 |
| От 13 до 16 лет | 6-8 |
Если отклонение от нормы небольшое и ребенок отлично себя чувствует, хорошо ест и спит, то переживать не стоит. Возможно, что причин для паники нет. Однако, чтобы удостовериться, все равно пройдите обследование и сдайте необходимые анализы, в том числе и кал.
Понизить уровень лейкоцитов в кале можно при помощи правильного питания. Это очень важно для новорожденного. Что говорит про лейкоциты в кале у грудного ребенка Комаровский? Это детский врач, который за плечами имеет большой стаж. Первое, что он советует кормящей матери: она всегда должна помнить, что ребенок зависит от нее. В период грудного вскармливания в организм малыша поступают витамины и минералы, которые употребляет мать.
Хорошее грудное молоко способствует лучшему развитию ребенка, укрепляет иммунитет, позволяя ему бороться с бактериями. Правильное питание матери является залогом хорошего самочувствия новорожденного.
Не рекомендуется употреблять в больших количествах продукты, которые сильно слабят или крепят. В первые месяцы жизни ребенка необходимо быть крайне осторожной с фруктами и овощами. Чрезмерное употребление может привести к возникновению аллергической реакции.
В первые месяцы жизни новорожденного необходимо постоянно сдавать анализы. Анализ кала до 12 месяцев необходимо сделать как минимум 3 раза, чтобы постоянно следить за микрофлорой кишечника. Первый раз это делается в первый месяц жизни, второй раз - в 6 месяцев, третий раз - в год.
Данный анализ необходим для того, чтобы определить, если ли лейкоциты в кале у грудного ребенка. Если вовремя их не выявить, то это может негативно сказаться на общем состоянии здоровья малыша.
Теперь немного о том, как и когда правильно собирать кал. Делать это можно не только утром, но и после обеда. Самое главное – это положить его в герметичную баночку. Многие мамы допускают ошибку, когда складывают детский кал в спичечные коробки или банки из-под еды. Так делать нельзя по той причине, что консистенция смешивается с посторонними элементами и анализ не будет точным.
В аптеках продаются специальные баночки для анализа. Они стерильные, в комплекте идет специальная ложечка, при помощи которой собрать кал будет намного проще. Собирают его с поверхности пеленки или с подгузника, куда опорожнился ребенок. Причем снимать необходимо только верхний слой. Если у ребенка понос, то опорожнения можно аккуратно слить в баночку.
Все родители хотят, чтобы их ребенок был здоров и никогда не болел. Конечно, мама и папа не в силах защитить свое чадо от всех бед, но могут позаботиться о его здоровье. С рождения не забывайте о том, что врачей нужно периодически посещать, сдавайте анализы и всегда будете в курсе состояния здоровья своего ребенка.
Исследования каловых масс — копрограмма, очень информативный анализ, позволяющий оценить работу пищеварительного тракта и всего организма в целом. Что значит, если в кале найдены лейкоциты, а также правильный алгоритм подготовки к сдаче этого анализа рассмотрен в нашей информации.
Лейкоциты представляют собой особые клетки крови, главная функция которых — борьба с инфекцией.
Наличие лейкоцитов в собранном материале может указывать на развитие воспалительного процесса в органах ЖКТ. У детей первого года жизни незначительное количество является нормой, а превышение нормального показателя у женщин часто свидетельствует о недостаточной подготовке к сдаче анализов.
Нормой содержания лейкоцитов в кале у взрослых является их полное отсутствие. У грудничков и детей на искусственном вскармливании допускается единичное содержание, поэтому этот показатель не является патологией.
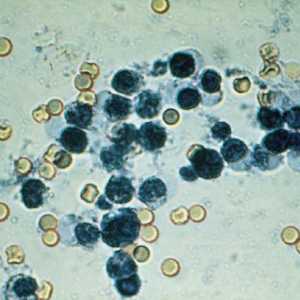 Появлению лейкоцитов в крови предшествует воспалительный процесс в пищеварительной системе. Обычно сдачу копрограммы прописывают тем пациентам, у которых наблюдаются дополнительные проблемы в работе пищеварительной системы, а также при подозрении на возможные патологии.
Появлению лейкоцитов в крови предшествует воспалительный процесс в пищеварительной системе. Обычно сдачу копрограммы прописывают тем пациентам, у которых наблюдаются дополнительные проблемы в работе пищеварительной системы, а также при подозрении на возможные патологии. Это могут быть следующие заболевания:
Очень важно точно описать все сопутствующие симптомы недомогания. Лейкоциты в кале также можно назвать одним из проявлений кишечных инфекций. На точность диагностики в полной мере влияет правильная подготовка перед сдачей анализа.
Важно правильно собрать материал для исследования. На точность результатов могут повлиять нестерильный контейнер для кала, недостаточная гигиена, а также прием некоторых препаратов.
Какие медикаменты могут привести к ошибочным данным анализа:
Прием всех лекарственных средств необходимо прекратить за три дня перед сдачей анализа. При невозможности, стоит предупредить врача о типе лекарства, которое вы принимаете, чтобы можно было правильно оценить результаты обследования.
Нельзя собирать материал, полученный при помощи клизмы, опорожнение кишечника должно происходить естественным путем.
Кроме того, существуют следующие правила для сбора кала:
В некоторых случаях ценность имеет информация о возможных поездках за границу, особенно в южные экзотические страны. При случайном заражении паразитами, грибком или вирусом, данные анализа могут быть искажены, а нетипичное происхождение инфекции создаст трудности в точной диагностике.
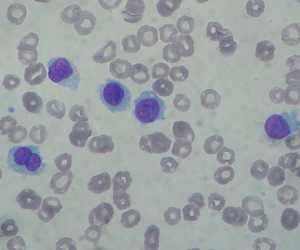 При выявлении в кале лейкоцитов, необходима консультация специалиста по поводу дальнейших обследований.
При выявлении в кале лейкоцитов, необходима консультация специалиста по поводу дальнейших обследований. Обычно вместе с копрограммой пациент сдает общий и биохимический анализ крови и мочи. Это поможет составить полную картину и обнаружить локализацию воспалительного процесса.
Тактика медикаментозной терапии будет зависеть от окончательного диагноза. Лейкоциты в кале — не самостоятельное заболевание, а всего лишь симптом, который указывает на возможную патологию.
Чтобы на полученные данные не повлияла возможная ошибка при сборе материала, следует сделать копрограмму еще раз, тщательно подготовившись к сдаче материала.
Также понадобится пройти следующие обследования: инструментальные исследования полости желудка, двенадцатиперстной кишки и кишечника, УЗИ органов ЖКТ.
В расшифровке копрограммы исследуются дополнительные параметры, например, наличие нейтрофилов и лейкоцитов свидетельствует об инфекции бактериального характера. Если же наряду с лейкоцитами выявлены эозинофилы, речь идет об аллергии или глистной инвазии.
Само по себе наличие лейкоцитов не может стать точной информацией для постановки диагноза, а вот вкупе с другими показателями поможет точно определить причину недомогания.
Лейкоциты в кале не являются нормой и указывают на возможный воспалительный процесс в организме, в частотности в органах ЖКТ. При выявлении этого показателя, необходимо исключить возможные погрешности при сдаче анализа, а также пройти дополнительные исследования, помогающие найти причину таких показателей.
Каждая мама знает, как важно для ребенка после рождения оставаться здоровым. Иммунная система малыша еще не окрепла, в результате чего в организм проникают инфекции и вирусы. Для того чтобы контролировать состояние его здоровья, сдают анализы. Одним из важных значений является уровень лейкоцитов в кале. Их число указывает на наличие или отсутствие инфекционного заболевания.
Количество лейкоцитов у грудничков не должно быть больше 8-10. Превышение нормальных показателей говорит о том, что состояние микрофлоры нарушено. В случае, когда анализ каловых масс показал, что число лейкоцитов превышает норму, необходимо обратиться к детскому гастроэнтерологу. Зачастую увеличение кровяных клеток происходит в результате продолжительной диареи.
Но не во всех случаях превышение нормальных показателей является признаком развития заболевания. Если малыша ничего не беспокоит, отсутствуют боли в животе и диарея, волноваться не стоит. Причиной обращения к специалисту становятся аллергия в виде высыпания на коже, недостаточный набор веса, кишечные колики и ухудшение самочувствия малыша.
В течение одного дня количество лейкоцитов постоянно меняется. Их уровень содержания устанавливается качеством пищи, наличием стрессов и физическими нагрузками.
В первые недели жизни ребенка изменяется консистенция и частота стула. Меконин (первый кал новорожденного) формируется на протяжении всего времени внутриутробного развития. Он стерильный, липкий, имеет оливковый цвет, а так же содержит клетки слизистой кишечника и околоплодные воды. После этого формируется переходный стул, который отличается зеленовато-коричневым цветом. Спустя две недели формируется грудничковый стул. У маленьких детей частота стула не менее одного раза в сутки.
Одной из главных причин повышенного уровня клеток в каловых массах у новорожденного является продолжительная диарея. Организм ребенка при этом теряет большое количество жидкости, что негативно отражается на работоспособности систем и органов.
Важно! Особое внимание следует обратить, когда в кале присутствует слизь, так как ее наличие является признаком фолликулярного энтерита.
Также увеличение числа белых кровяных телец может быть признаком следующих патологий:
В некоторых случаях изменение кровяных клеток в кале у малыша может быть спровоцировано неправильным питанием. Для того чтобы малыш был здоров, нужно тщательно следить за рационом.
Но превышенное содержание лейкоцитов отмечается и у здоровых детей. Основным показателем наличия нарушений или заболеваний являются колики, аллергические реакции и недобор массы тела.
Когда малыш чувствует себя хорошо, отсутствуют боли в животе и недомогания, то зеленоватый цвет кала не должен пугать маму.
Важно! При ухудшении самочувствия малыша нужно обратиться за помощью в лечебное учреждение. Самостоятельное лечение с помощью лекарственных средств может привести к серьезным последствиям и категорически противопоказано.
Причинами высокого содержания белых кровяных телец в каловых массах у новорожденного являются:
Женщине во время грудного вскармливания не рекомендовано употреблять продукты, которые могут вызвать аллергическую реакцию. К ним относятся: шоколад, овощи, яйца, цитрусовые, ягоды.
Также стоит отказаться от газированных напитков, жаренных и острых блюд. Вещества, содержащиеся в данных продуктах, проникают в грудное молоко и попадают в организм крохи, провоцируя изменение уровня лейкоцитов.
Превышение нормы содержания полезных клеток провоцируется недостатком ферментов, незрелостью желудочно-кишечного тракта или приемом определенных групп лекарственных средств.
Вес является важным показателем у грудных детей. В случаях, когда по данным лабораторных исследований было установлено высокое содержание белых телец в каловых массах, но новорожденный хорошо набирает вес и развивается, то не стоит беспокоиться. Но когда ребенок медленно прибавляет в весе, его беспокоят колики, дискомфорт во время опорожнения кишечника, то высокое содержание лейкоцитов говорит о наличии проблем в работе ЖКТ.
Чаще всего белые тельца в кале обнаруживаются у детей, которые находятся на грудном вскармливании. Но после введения прикорма, когда созревает ферментная система, уровень лейкоцитов постепенно снижается.
Наличие в каловых массах белых кровяных телец относится к специфическим значениям, по которым устанавливается точный диагноз. Превышение нормы может свидетельствовать о развитии воспаления. В данном случае для установления причины назначаются дополнительные методы диагностики. Кроме этого, важно учитывать состояние малыша, нарушения аппетита, наличие болезненных ощущений в животе.
С помощью лабораторного исследования кала на наличие лейкоцитов можно выявить различные патологии. К ним относятся:
Для проведения экспресс-анализа в домашних условиях используются специальные тест-полоски. С их помощью можно снять подозрения на наличие какого-либо заболевания или проследить развитие воспалительного процесса. Кроме этого, тест-полоски позволяют проводить анализ в любое время, благодаря чему устанавливается, когда содержание лейкоцитов уменьшается или увеличивается. Экспресс-анализ позволяет выявить pH реакцию, билирубин и уробилиноген.
Диета перед копрограммой
Когда питание малыша нарушено, данные анализа могут быть неточными. Именно по этой причине рекомендовано соблюдать диету перед сдачей анализа. Существует их два типа:
Важно! Неточные результаты анализа могут быть при приеме лекарственных средств.
При превышении нормы кровяных клеток в кале у грудничка, в случае, когда он хорошо себя чувствует, врач может рекомендовать:
У детей незначительное превышение нормальных показателей может быть спровоцировано временным нарушением микрофлоры и не во всех случаях требует лечения.
В случае, когда консистенция и цвет кала у ребенка изменились, необходимо обратиться к врачу. Продолжительная диарея может стать причиной обезвоживания организма, что представляет опасность для здоровья и жизни малыша.
Заниматься самолечением категорически запрещено. Определить самостоятельно тип заболевания без проведения диагностики невозможно, и неправильно подобранные лекарственные средства могут нанести больший вред здоровью.
Важно! Здоровье малыша зависит от мамы и ее действий при возникновении подозрений на какое-либо заболевание.
При грудном вскармливании женщине необходимо придерживаться особого рациона питания, так как состояние желудка ребенка напрямую зависит от того, что кушает мама.
Увеличению бифидобактерий, которые отвечают за усваивание питательных веществ и содержат антитела, препятствующие размножению вирусов, способствует качественное грудное молоко.
Повышенное содержание лейкоцитов в кале у новорожденного не всегда может быть причиной развития заболеваний или наличия нарушений пищеварения. Важно обращать внимание на состояние ребенка, и при возникновении дискомфорта, болевых ощущений в области живота следует обращаться к врачу.
Кроме лабораторного исследования кала для установления причин увеличения уровня белых кровяных телец в каловых массах назначаются другие методы диагностики. На основе данных комплекса исследований устанавливается диагноз и назначается курс терапии. Использование различных народных средств или лекарственных препаратов без назначения врача приводит к серьезным последствиям.
Ваш врач, скорее всего, сможет диагностировать неспецифический язвенный колит только после исключения других заболеваний, вызывающих подобные симптомы, в том числе болезни Крона, ишемического колита, синдрома раздраженного кишечника (СРК), дивертикулита и рака толстой кишки. Чтобы подтвердить или опровергнуть диагноз неспецифического язвенного колита, Вам придется пройти несколько исследований:
Анализы крови. Ваш врач может предложить сделать общий анализ крови для выявления анемии (состояния, при котором в крови не достаточно эритроцитов, клеток приносящих кислород в ткани) или для обнаружения признаков инфекции. Тест; на наличие р - антинейтрофильных цитоплазматических антител иногда может помочь определить, какой тип воспалительных заболеваний кишечника у Вас есть. Но не все люди с болезнью Крона или неспецифическим язвенным колитом имеют повышенное содержание этих антител.
При неспецифическом язвенном колите могут выявляться такие неспецифические симптомы:
Анализ кала. Присутствие лейкоцитов в кале указывает на наличие воспалительного заболевания кишечника, возможно, неспецифического язвенного колита. Кальпротектин – это белок, вырабатывающийся в лейкоцитах, его концентрация в кале прямо пропорциональна числу лейкоцитов в кишечнике. Таким образом, определение количества кальпротектина в кале – исследование, позволяющее диагностировать воспалительные заболевания кишечника. Анализ кала также поможет исключить другие причины нарушения работы кишечника, такие как бактерии, вирусы и паразиты. Ваш врач может также назначить посев кала для исключения инфицирования кишечника бактериями, которые часто выявляются у людей с неспецифическим язвенным колитом.
Колоноскопия. Колоноскопия - диагностическое исследование позволяющее врачу изучить слизистую толстой кишки с помощью тонкой, гибкой, трубки с освещением и встроенной видеокамерой. Во время процедуры, врач может также взять небольшие кусочки ткани (биопсию) для исследования в последующем под микроскопом, которое поможет подтвердить диагноз.
Ректороманоскопия. Во время ректороманоскопии доктор изучает сигмовидную кишку (последний отдел ободочной кишки) с помощью специального прибора ректоскопа.
Рентген толстого кишечника с контрастированием. Это исследование, как правило, проводится в тех случаях, когда колоноскопию провести невозможно. Перед рентгенологическим исследованием пациенту ставят клизму с контрастным веществом, содержащим барий. Иногда, также в кишку дополнительно вводится воздух. Барий оседает на стенках кишечника, создавая силуэт прямой и толстой кишки, изображение его можно увидеть на рентгеновских снимках.
Обзорная рентгенография брюшной полости. При наличии у пациента симптомов, позволяющих заподозрить токсический мегаколон или перфорацию кишечника может быть показано проведение рентгенологического исследования.
Компьютерная томография (КТ). В некоторых случаях врач может назначить Вам проведение компьютерной томографии брюшной полости, специального рентгенологического исследования, которое обеспечивает более точное изображение, чем обычные рентгеновские снимки.
Анализ каловых масс детально проводится в специальных лабораториях. Оценивается система пищеварения, есть ли какие-то врожденные патологии у ребенка. Их очень важно выявить с первых дней жизни, чтобы понять, как с этим бороться.
Анализ на лейкоциты в кале у грудного ребенка называется копрологией. Общий анализ носит название копрограмма. Он помогает диагностировать следующие недуги:
Если мать сомневается в состоянии кишечника своего ребёнка, она может приобрести специальные тесты для исследования копрограммы. Копрограмму делают в любое время суток, и далее с помощью таких экспресс-тестов определяют наличие или отсутствие лейкоцитов, уровень билирубина, белка, наличие крови и реакцию pH.
Некоторые тест-полоски не определяют наличие лейкоцитов в кале, поэтому лучше приобретать полифункциональные по типу «ОктаФан». Перед анализом подготавливают каловую эмульсию, разбавляя кал физраствором или дистиллированной водой до слегка жидковатой консистенции. После тщательного перемешивания на уголок реагентного поля наносят кал и следят за реакцией теста. Конечный цвет реагентной зоны сравнивают с цветом, указанным на шкале контейнера.
Тестовыми полосками анализируется копрограмма ребенка на:
В первые дни жизни ребенка родители внимательно должны следить за состоянием его кала. Если обнаружен один из перечисленных ниже симптомов, необходимо сразу обратиться за медицинской помощью, это тревожный сигнал:
Почему превышаются лейкоциты в кале у грудного ребенка? Причины могут быть самыми разными. Выявить истинную можно только после проведения анализа. Это может быть врожденная патология или семейные болезни. Возможно, что женщина неправильно питалась в период вынашивая ребенка, употребляла спиртные напитки.

Все перечисленные симптомы указывают на то, что у новорожденного слабый иммунитет. Причиной могут быть лейкоциты в кале у грудного ребенка или другая проблема. Рекомендуется обратиться к врачу и сдать все анализы.
Копрограмма – комплексное исследование проб кала, позволяющее выявить воспалительные процессы и прочие заболевания.
Состоит из нескольких этапов:
Повышенные лейкоциты в кале у грудного ребенка говорят о возможности наличия некоторых заболеваний:
После того как выявлены причины увеличения лейкоцитов, врач назначает лечение.
Если вовремя отследить заболевание и начать лечение, то норма показателей анализа кала восстановится.
Сдавая анализы регулярно, можно держать состояние и здоровье ребенка под контролем. Анализ кала у грудничка сдается как минимум три раза. Необходимо прислушиваться ко всем рекомендациям врача и правильно вводить прикормы.
Если анализ кала показал, что количество лейкоцитов значительно превышает норму, то это указывает на нарушение работы микрофлоры. Тянуть в таком случае не стоит, необходимо обратиться к опытному специалисту. Норма лейкоцитов в кале указана в таблице.
| Возраст | Лейкоциты (единиц) |
| Новорожденный | 10-14 |
| Один месяц | 12 |
| Полгода | 9-11 |
| 12 месяцев | 10 |
| От 2 до 6 лет | 8-10 |
| От 7 до 12 лет | 8-10 |
| От 13 до 16 лет | 6-8 |
Если отклонение от нормы небольшое и ребенок отлично себя чувствует, хорошо ест и спит, то переживать не стоит. Возможно, что причин для паники нет. Однако, чтобы удостовериться, все равно пройдите обследование и сдайте необходимые анализы, в том числе и кал.
Понизить уровень лейкоцитов в кале можно при помощи правильного питания. Это очень важно для новорожденного. Что говорит про лейкоциты в кале у грудного ребенка Комаровский? Это детский врач, который за плечами имеет большой стаж. Первое, что он советует кормящей матери: она всегда должна помнить, что ребенок зависит от нее. В период грудного вскармливания в организм малыша поступают витамины и минералы, которые употребляет мать.
Хорошее грудное молоко способствует лучшему развитию ребенка, укрепляет иммунитет, позволяя ему бороться с бактериями. Правильное питание матери является залогом хорошего самочувствия новорожденного.
Не рекомендуется употреблять в больших количествах продукты, которые сильно слабят или крепят. В первые месяцы жизни ребенка необходимо быть крайне осторожной с фруктами и овощами. Чрезмерное употребление может привести к возникновению аллергической реакции.
Не всегда у ребенка повышается уровень лейкоцитов в связи с инфекцией. Иногда это происходит при:
В первые месяцы жизни новорожденного необходимо постоянно сдавать анализы. Анализ кала до 12 месяцев необходимо сделать как минимум 3 раза, чтобы постоянно следить за микрофлорой кишечника. Первый раз это делается в первый месяц жизни, второй раз — в 6 месяцев, третий раз — в год.
Данный анализ необходим для того, чтобы определить, если ли лейкоциты в кале у грудного ребенка. Если вовремя их не выявить, то это может негативно сказаться на общем состоянии здоровья малыша.
Теперь немного о том, как и когда правильно собирать кал. Делать это можно не только утром, но и после обеда. Самое главное – это положить его в герметичную баночку. Многие мамы допускают ошибку, когда складывают детский кал в спичечные коробки или банки из-под еды. Так делать нельзя по той причине, что консистенция смешивается с посторонними элементами и анализ не будет точным.
В аптеках продаются специальные баночки для анализа. Они стерильные, в комплекте идет специальная ложечка, при помощи которой собрать кал будет намного проще. Собирают его с поверхности пеленки или с подгузника, куда опорожнился ребенок. Причем снимать необходимо только верхний слой. Если у ребенка понос, то опорожнения можно аккуратно слить в баночку.
Все родители хотят, чтобы их ребенок был здоров и никогда не болел. Конечно, мама и папа не в силах защитить свое чадо от всех бед, но могут позаботиться о его здоровье. С рождения не забывайте о том, что врачей нужно периодически посещать, сдавайте анализы и всегда будете в курсе состояния здоровья своего ребенка.
Иногда лейкоциты в кале у детей возникают после длительного лечения антибиотиками или другими лекарствами. В данном случае проблема устраняется после исключения или замены препарата. Превышается норма и в случае затяжной диареи. Причём этот фактор наблюдается не только у младенцев, но и у детей старше 8 лет. Родители могут не слишком волноваться о здоровье детей, если они:
А вот возникновение противоположных признаков – повод для серьёзного беспокойства.
При запоре у детей тоже отмечается повышенное содержание лейкоцитов в копрограмме. Об этом же состоянии внутренних узлов вен кишечника сигнализируют эритроциты в кале. Данных кровяных телец, главная функция которых – перенос кислорода по организму, много в кале быть не должно. Их обилие в копрограмме свидетельствует о кровотечении в кишечнике или анальной трещине. Также эти тельца появляются в копрограмме ввиду неправильного забора анализа или помещения материала в нестерильный контейнер.
Допустимая норма для детей от 2 до 12 лет – от 8 до 10 9 /л, у новорожденного этих телец в кале (так же, как эритроцитов и гемоглобина в крови) больше, чем у детей постарше. Конечно, норма может быть слегка превышена в том случае, если кроха недавно переболел, неправильно питается или нервничает. Стресс у ребенка происходит из-за прорезывания зубов, испуга, накалённой обстановки в семье, трудностях в школе и т. д. При прорезывании зубов родители нередко замечают изменения в кале, повышенную раздражительность малыша и слюнотечение. Но чаще всего много лейкоцитов в испражнениях — сигнал о заболеваниях.
Присутствие крови в стуле означает, что у вас кровотечение где-то в пищеварительном тракте.Это очень важный симптом. Причины кровотечения могут быть незначительными (как в случае единичного кровоизлияния) или гораздо более серьезными (например, рак). Источник кровотечения может находиться в любом месте пищеварительного тракта. Также важна такая информация, как цвет крови, количество крови и сопутствующие симптомы.
Кровь в кале в зависимости от того, как она выглядит, может свидетельствовать о различных патологиях.Упрощенно можно предположить, что чем светлее кровь, тем ближе кровотечение к анусу. Следовательно, живая красная кровь является симптомом ректального кровотечения или кровоточащих узелков, т.е. геморрой. С другой стороны, кровотечение из верхних отделов пищеварительного тракта вызывает дегтеобразный, почти черный стул.
Также может быть диарея. К верхнему отделу желудочно-кишечного тракта относятся, в частности, пищевод, желудок и часть двенадцатиперстной кишки. Чем выше место кровотечения, тем сильнее фекалии будут смешиваться с кровью.Поэтому при кровотечении из желудка, например, стул будет равномерно темным, а при кровотечении из конца толстой кишки в стуле может быть замечена свежая кровь. Изменение цвета крови на черный вызвано кислотой в желудке. Поэтому возникает при кровотечениях из пищевода и желудка.
Существует множество факторов, повышающих риск желудочно-кишечного кровотечения.Кровь в стуле может появляться несколько чаще во время беременности.
Во время беременности женский организм быстро меняется. Сердечно-сосудистые изменения могут, например, усугубить существующий или спровоцировать новый геморрой. В сочетании со склонностью к запорам возникает повышенный риск кровотечения. Тошнота и рвота довольно распространены во время беременности, особенно в первом триместре. Обычно они не слишком серьезны и не представляют проблемы. Сильная рвота может повредить пищевод, что может привести к появлению крови в кале в виде дегтеобразного стула.
У людей, страдающих геморроем, дискомфорт может усиливаться при подъеме тяжестей. Упражнения, вызывающие повышение давления в брюшной полости, неблагоприятно влияют на геморрой и могут способствовать появлению крови в стуле.
Диарея с примесью крови и слизи в стуле является симптомом, типичным для инфекции бактерией Clostridium difficile . Это осложнение может возникнуть при приеме антибиотиков, и риск увеличивается при одновременном приеме нескольких антибиотиков с ингибиторами протонной помпы.Диарея C. difficile может предшествовать заболеванию, называемому псевдомембранозным энтеритом.
Присутствие крови в кале также может свидетельствовать о желудочно-кишечном кровотечении после приема алкоголя. Проблема в основном в хроническом переедании. Рвота, вызванная отравлением алкоголем, иногда вызывает упомянутое ранее поражение пищевода, так наз. Синдром Мэллори-Вейса.
С другой стороны, варикозное расширение вен пищевода является частым осложнением у пациентов с алкогольным циррозом печени.Они являются источником потенциального кровотечения. Кровь в стуле человека с циррозом печени может указывать на кровотечение, которое может быть опасным для жизни.
Наиболее частой причиной появления крови в кале в виде дегтеобразного стула является кровотечение из верхних отделов желудочно-кишечного тракта. Источником кровотечения может быть язва желудка или двенадцатиперстной кишки или варикозное расширение вен пищевода. Несколько менее распространенной причиной является, например, геморрагический гастрит, вызванный чрезмерным применением болеутоляющих средств.Причиной кровотечения также может быть рак желудка или пищевода.
Присутствие ярко-красной крови в стуле является обычной причиной кровотечения из нижних отделов ЖКТ. Кровотечение обычно менее сильное, что не означает, что его можно недооценивать.
Медленная и продолжительная кровопотеря приводит к нарастанию анемии. Часто источником кровотечения является просто варикоз прямой кишки. С другой стороны, рак толстой кишки или дивертикулы могут быть серьезным источником кровотечения.Кровавый понос также является одним из симптомов воспалительных заболеваний кишечника, таких как язвенный колит и болезнь Крона.
Помните, что цвет стула зависит от того, что вы едите. Некоторые продукты, такие как свекла, черника и вишня, могут изменить цвет вашего стула, чтобы он стал похож на кровь. Если обесцвечивание стула произошло единожды после употребления такого продукта и вы не испытываете никаких других симптомов, не пугайтесь.
Кровь в стуле может быть не видна невооруженным глазом.Если подозревается желудочно-кишечное кровотечение, ваш врач может проверить ваш стул на наличие крови. Это называется анализ кала на скрытую кровь .
Причиной появления скрытой крови в стуле является слишком малое количество крови или чрезмерное смешивание крови и стула.
Исследуемый материал - фекалии, собранные в специальный контейнер для кала. Это также скрининг на рак толстой кишки. Людям старше 50 лет рекомендуется проводить тест каждые 2 года.возраст.
Недостатком теста является его низкая специфичность. Употребление в пищу определенных продуктов, таких как мясо, хрен, редька, цветная капуста и брокколи, может вызвать ложноположительный результат анализа кала на скрытую кровь. И наоборот, у пациентов, принимающих витамин С, может быть ложноотрицательный анализ кала на скрытую кровь.
Необходимо воздержаться от употребления этих продуктов в течение мин. за 3 дня до теста. С другой стороны, более точные тесты бесполезны для выявления скрытой крови в кале, вызванной кровотечением в желудке или пищеводе.По этим причинам данное исследование в некоторых случаях не рекомендуется, особенно у несотрудничающих пациентов.
Следует также помнить, что первичным тестом при подозрении на рак толстой кишки является колоноскопия, и его нельзя заменить анализом кала на скрытую кровь.
Кровь в кале, видимая невооруженным глазом или обнаруженная в анализе на скрытую кровь, должна побудить к дальнейшей диагностике.Если вы заметили кровь в стуле, обратитесь к своему терапевту, который решит, что делать дальше и к какому врачу обратиться. Вам может потребоваться гастроскопия или колоноскопия, а также визуализирующие исследования, такие как компьютерная томография брюшной полости.
В настоящее время в большинстве случаев язвенная болезнь лечится препаратами из группы ингибиторов протонной помпы. В свою очередь, воспалительные заболевания кишечника требуют лечения в гастроэнтерологической клинике.
Большая часть заболеваний, вызывающих кровь в стуле, требует хирургического вмешательства. К ним относятся раковые заболевания желудочно-кишечного тракта, колоректальные дивертикулы, язвы двенадцатиперстной кишки или желудка, при которых фармакологическое лечение неэффективно.
При наличии крови в кале вследствие геморроя может потребоваться хирургическое лечение в проктологической клинике. Правильная диета важна и при наличии крови в кале из-за геморроя и дивертикулов толстой кишки.Это обеспечит правильный ритм дефекации. Рекомендуется потреблять много клетчатки и жидкости.
.WBC — это показатель, который можно найти в результатах анализа крови. Название этого параметра происходит от английского языка, где WBC обозначает лейкоцитов , т.е. лейкоцитов. Следовательно, лейкоциты — это именно количество лейкоцитов или лейкоцитов в единице крови.
Основная роль лейкоцитов в организме человека заключается в участии в иммунных реакциях.Лейкоциты участвуют в процессе борьбы с болезнетворными микроорганизмами, которым удается проникнуть в организм – они распознают возбудителей, захватывают их и уничтожают. В анализе крови количество лейкоцитов определяют по показателю лейкоцитов, информируя переводчика об общем состоянии иммунной системы. Однако этот параметр не дает полного представления о состоянии здоровья пациента и должен анализироваться по отношению к результатам других тестов.
В контексте иммунитета, кроме лейкоцитов, обращают внимание также на количество отдельных видов лейкоцитов и их процентное содержание в общем числе лейкоцитов.Последующие стадии реакции иммунной системы требуют, чтобы лейкоциты выполняли очень специфические функции. Таким образом, отдельные группы лейкоцитов соответствующим образом специализируются и выполняют определенные задачи. Среди лейкоцитов можно выделить:
Типы лейкоцитов также можно уточнить в результатах анализа крови - здесь пригодится мазок периферической крови. Индекс лейкоцитов остается общим источником информации о количестве иммунных клеток, но для более точной диагностики врачу может понадобиться информация о количестве различных типов лейкоцитов и процентная формула лейкоцитов.
Нормальное количество лейкоцитов зависит от возраста. Для взрослых стандарт лейкоцитов обычно находится в диапазоне 4000–10 000/мкл , хотя этот диапазон может немного варьироваться от лаборатории к лаборатории. Отклонения от нормы не всегда свидетельствуют о проблемах со здоровьем, так как на результаты могут повлиять такие состояния, как стресс, инфекции и беременность. Также обратите внимание, что к детям применяются разные стандарты.
WBC у детей отличается от такового у взрослых, причем норма зависит от возраста.В случае новорожденных правильный результат находится между 9 000 и 30 000/мкл, тогда как годовалый ребенок должен получить лейкоциты 6–20 000/мкл. У детей старшего возраста норма постепенно сужается, поэтому у детей 4–6 лет она должна достигать 5–15,5 тыс/мкл, а норма для ребенка 10 лет составляет 4,5–13,5 тыс/мкл.
Интерпретация результатов анализа крови, включая тесты на лейкоциты, должна выполняться врачом. Для полной оценки состояния здоровья пациента необходимо сопоставить лейкоциты с другими результатами, а также с симптомами, о которых сообщил пациент.
У беременных естественно увеличивается показатель лейкоцитов, поэтому следовать стандартным нормам для взрослых в такой ситуации не совсем надежно. У беременных число лейкоцитов периферической крови может повышаться до 15 000/мкл, что особенно заметно в третьем триместре беременности. Поскольку изменения количества лейкоцитов также могут быть признаком инфекции или других заболеваний, проконсультируйтесь с врачом, если у вас есть тревожный результат лейкоцитов, особенно если у вас есть симптомы.
Подробнее: Что свидетельствует о повышенных лейкоцитах при беременности?
Повышенный уровень лейкоцитов, то есть увеличение выработки организмом лейкоцитов, является состоянием, известным как лейкоцитоз. Он может иметь физиологическую основу, а потому появиться в результате физической нагрузки, полноценного приема пищи или стресса. Тогда это не тревожный признак, а нормальная реакция организма.Это также относится к увеличению количества лейкоцитов во время беременности и естественной высокой концентрации лейкоцитов у новорожденных.
Другие вероятные причины повышенного уровня лейкоцитов могут быть вызваны такими заболеваниями, как инфекции, вызванные вирусами, бактериями, паразитами и грибками, а также перегревом или холодом, ожогами или реакцией организма на боль. Высокий уровень лейкоцитов иногда связан с серьезными заболеваниями, включая сердечные приступы, хронические воспалительные заболевания и рак, включая лейкемию.
Лейкоциты также увеличиваются при приеме некоторых лекарств, в том числе аспирина, гепарина и хинидина, поэтому при интерпретации результатов анализов врачом следует сообщить ему о недавнем или продолжающемся приеме лекарств.
О снижении уровня лейкоцитов в крови свидетельствует слишком низкий показатель лейкоцитов - это состояние именуют лейкопенией.Если у больного наблюдается снижение лейкоцитов ниже нормы, это может быть информация о только что начавшейся инфекции, неправильном питании, сильном стрессе, а также о длительном приеме лекарственных препаратов, в том числе общедоступных обезболивающих.
Снижение количества лейкоцитов также происходит при некоторых заболеваниях, в том числе при заболеваниях печени и селезенки, СПИДе, сепсисе, аутоиммунных заболеваниях, анемии, дефиците витамина B12, поражении костного мозга и лейкемии.К редким причинам лейкопении относятся такие заболевания, как туберкулез и малярия. Уровни лейкоцитов также могут снижаться у людей, получающих лучевую или химиотерапию.
Проверка: Как читать результаты морфологии?
Измерение индекса лейкоцитов следует проводить профилактически, т.е. в рамках ежегодного анализа крови. Пациента также могут побудить воспользоваться услугами лаборатории конкретные проблемы со здоровьем, включая рецидивирующие инфекции или снижение иммунитета.Показанием к исследованию лейкоцитов также является подозрение и диагностика воспалительных, аутоиммунных, системных заболеваний и новообразований.
WBC также является параметром, полезным для выявления аллергии, а также для мониторинга течения заболевания и терапевтического лечения. Если морфология выполняется без рекомендации врача, рекомендуется ознакомиться с результатами, чтобы получить интерпретацию результатов. Такой анализ основывается не только на цифрах, но и на симптомах пациента и возможном анамнезе болезни.
Читайте также:
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей.Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Вам нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
90 100О чем свидетельствует низкий уровень лейкоцитов при беременности? Могут ли низкие лейкоциты при беременности означать предрасположенность к простудным заболеваниям? Имеются ли в виду низкие лейкоциты...
Лук. Анна МитшкеО чем свидетельствуют высокие лейкоциты? Что может повлиять на высокий балл этого показателя? Стоит ли отказываться от интенсивных тренировок в случае высоких лейкоцитов?..
Лук. Павел Жмуда-ТшебятовскийЧто такое лейкоциты? Как интерпретируются результаты? О чем свидетельствует высокий уровень лейкоцитов при беременности? Могут ли высокие лейкоциты быть угрозой для беременности? На...
Лук. Павел Жмуда-ТшебятовскийЧто такое лейкоциты? В какой момент уровень лейкоцитов указывает на заболевание? О чем свидетельствует чрезмерно низкий уровень лейкоцитов в анализе крови? К вопросу...
Лук. Павел Жмуда-ТшебятовскийЛейкоциты в моче беременных – явный сигнал о воспалении урогенитального тракта.Возможные причины появления лейкоцитов в моче при беременности очень...
Моника ВасилонекЛейкоциты, или лейкоциты, являются важной частью крови и защищают организм от бактерий, вирусов и грибков.Лейкоциты обнаруживаются в моче в порядке ...
AccessproЯвляется ли снижение лейкоцитов крови признаком иммуносупрессии?
Лук.Шимон ФорнагельЛейкоциты — белые кровяные тельца. В плазме крови имеется несколько типов клеток, относящихся к системе лейкоцитов, различающихся по внешнему виду и функциям...
Марлена КостыньскаНа что указывает повышенный RDW-SD в общем анализе крови? Какую роль RDW-SD играет в организме? Как следует анализировать результаты морфологии? На этот вопрос...
Лук. Анна МитшкеКаким бы ни было ваше генеалогическое древо, вы можете жить как король.Пока вы заботитесь о своем здоровье. Базовый исследовательский пакет поможет вам в этом.
Халина Пилонис | Онет.Синдром раздраженного кишечника (СРК) представляет собой хроническое заболевание тонкого и толстого кишечника. К его основным симптомам относятся боли в животе и нарушения ритма дефекации по причинам, отличным от органических или биохимических.
Заболевание протекает в легкой форме и его последствия не представляют угрозы для жизни пациента, хотя симптомы сохраняются и могут влиять на качество жизни. Причины СРК до конца не известны, следует учитывать психологические факторы, висцеральную гиперчувствительность, моторику и секреторные нарушения кишечника, предшествующие желудочно-кишечные инфекции. Лечение в основном основано на введении соответствующей диеты, устранении стрессов, психологической поддержке или приеме лекарственных препаратов.
Воспалительные заболевания кишечника (ВЗК), проявляющиеся рецидивирующим воспалением кишечника.Среди них болезнь Крона и язвенный колит.
Поздняя диагностика или отсутствие лечения или неэффективное лечение ВЗК приводят к опасным для жизни необратимым осложнениям . Могут быть: абсцессы вокруг кишечника, стриктуры, кишечная непроходимость и перфорация, наружные и внутренние кишечные свищи, острое вздутие толстой кишки, колоректальный рак, кишечное кровотечение, дефицит белка, истощение из-за мальабсорбции, отек, ожирение печени, камни в желчном пузыре и воспаление. желчевыводящих путей, остеопороз, мочекаменная болезнь, артрит, ирит, узловатая эритема, венозная тромбоэмболия.
СРК и ВЗК на начальных стадиях могут проявляться очень похоже: дискомфорт или боли в животе, повышенное газообразование, метеоризм, изменение консистенции стула, нарушение дефекации - диарея или запор.
СРК и ВЗК имеют принципиально разные последствия, поэтому их дифференциация представляет серьезную диагностическую проблему.
Колоноскопия — высоко ценимый, надежный и популярный метод диагностики, используемый у людей с кишечными заболеваниями.
Это инвазивное исследование, включающее введение зеркала эндоскопа в толстую кишку пациента, часто в сочетании с забором образца слизистой оболочки кишечника для гистопатологической оценки.
Многие считают колоноскопию неприятной и постыдной процедурой. Если она не выполняется под общей анестезией, она также может быть связана с дискомфортом или незначительной болью. Колоноскопия требует голодания и тщательной очистки кишечника перед исследованием.Для этого применяют специальную малошлаковую диету и специальные слабительные средства.
Колоноскопия позволяет проводить раннюю диагностику предраковых состояний или рака и имеет очень низкий уровень осложнений. Хотя это считается неприятным и неудобным, это очень ценный тест, который нельзя заменить неинвазивными лабораторными тестами.
Однако в некоторых случаях необходимости в колоноскопии можно избежать или отсрочить, выполнив лабораторный тест под названием: фекальный кальпротектин .K фекальный алпротектин не заменяет колоноскопию, и если врач считает, что эндоскопическое исследование необходимо, не следует искать альтернативные решения.
НОВИНКА - КАЛЬПРОТЕКТИН в фекалиях
Кальпротектин представляет собой белок, вырабатываемый в цитоплазме нейтрофилов (разновидность лейкоцитов). Они первыми появляются на месте воспаления, проникая в просвет кишечника.При стимуляции они выделяют кальпротектин в жидкости организма и стул.
Концентрация кальпротектина в кале является мерой количества нейтрофилов, вовлеченных в воспалительный процесс, и, таким образом, является показателем интенсивности воспалительного процесса в кишечнике .
Уровень кальпротектина в кале значительно выше при воспалительных заболеваниях и раке кишечника, чем при синдроме раздраженного кишечника, поэтому является очень полезным маркером в постановке дальнейшего диагноза, например, может быть показанием к эндоскопии кишечника
Тест на кальпротектин рекомендован NICE ( National Institute for Health and Care Excellence ) у людей с первым проявлением симптомов со стороны нижних отделов желудочно-кишечного тракта.
Использование кальпротектина в качестве исследования первой линии может позволить решить, что делать дальше . Однако не забывайте всегда следовать рекомендациям своего врача. Тест на кальпротектин может быть очень ценным вспомогательным тестом, но в некоторых случаях (например, при наличии тревожных симптомов) могут использоваться другие тесты, например.Колоноскопия может оказаться неизбежной.
КАЛЬПРОТЕКТИН менее 50 мкг/г (мкг кальпротектина на грамм стула)
Результат в пределах нормы исключает воспалительный процесс в кишечнике. Синдром раздраженного кишечника, вероятно, является причиной симптомов.
Ваш врач может отказаться от инвазивного тестирования, если ваши симптомы типичны и не вызывают серьезного беспокойства.
CALPROTECTIN от 50 до 250 мкг/г
Должны быть диагностированы причины воспаления (бактериальные и паразитарные инфекции, пищевая непереносимость, побочные эффекты лекарств) и повторен тест на кальпротектин. Результат может показать, в частности, при циррозе печени, микроскопическом колите, целиакии, гастрите или пищевой аллергии.
КАЛЬПРОТЕКТИН более 250 мкг/г
Повышение концентрации свидетельствует об активном воспалительном процессе и требует быстрого расширения диагностики (колоноскопия, рентгеноконтрастные исследования, дополнительные лабораторные исследования).mЭтот результат показывает, среди прочего, при воспалительных заболеваниях кишечника, желудочно-кишечных инфекциях или колоректальном раке.
Цена теста зависит от лаборатории. Обычно это около 100-130 злотых.
.Лейкоциты играют важную роль как у детей, так и у взрослых. Лейкоциты, то есть лейкоциты или лейкоциты, представляют собой клетки, уничтожающие враждебные микроорганизмы, такие как бактерии, вирусы и грибки. Количество лейкоцитов у детей должно быть в пределах от 4000 до 10800 клеток на миллилитр крови. Высокий уровень лейкоцитов, обнаруженный в анализе крови, обычно означает, что ваш организм защищается от инфекции.
Лейкоциты также являются лейкоцитами. Они отвечают за защиту организма от враждебных микроорганизмов двумя способами: путем выработки антител, токсичных для чужеродных микроорганизмов, и путем прямого боя, то есть поглощения враждебных клеток. Они работают несколько по-разному в зависимости от типа.
Лейкоциты подразделяются на:
Количество лейкоцитов в крови определяется при проведении обычных анализов крови. Однако другой тест, называемый мазком крови, даст более точные результаты. Благодаря мазку крови под микроскопом можно точно увидеть, сколько лейкоцитов, как они устроены и как функционируют. Такой тест также позволяет узнать, какая инфекция поразила ребенка – вирусная или бактериальная. Большое количество гранулоцитов чаще всего свидетельствует о бактериальной инфекции, тогда как повышенный уровень лимфоцитов свидетельствует о вирусной инфекции.Это позволяет принять решение о правильном лечении инфекции. С другой стороны, эозинофилы с их повышенным количеством предполагают аллергическую реакцию у ребенка или какую-то паразитарную инфекцию. Полное отсутствие эозинофилов наблюдается редко, что означает тяжелую бактериальную инфекцию. Также можно заметить, например, атипичные лимфоциты, которые являются свидетельством инфекционного мононуклеоза у ребенка.
Дети с повышенным уровнем лейкоцитов, скорее всего, страдают инфекцией.Лейкоцитов должно быть больше, чтобы эффективнее бороться с микробами, атакующими детский организм. Их количество уменьшится и вернется к нормальному уровню через несколько недель после заживления. Затем результаты теста также должны вернуться к норме.
Повышенное количество лейкоцитов не обязательно является инфекцией. Это означает, что если у ребенка есть лихорадка, диарея, рвота, кашель, насморк или другие симптомы инфекции - будь то дыхательные пути (они, безусловно, наиболее распространены у детей) или пищеварительная система (например, ротавирусная диарея, особенно часто поражает детей младшего возраста).
Еще одной причиной повышенного уровня лейкоцитов у детей может быть реакция на препараты, недавно введенные ребенку. Наиболее часто реакцию организма вызывают кортикостероиды. Уровень лейкоцитов также повышается при ожогах и заболеваниях иммунной системы.
Повышенный уровень лейкоцитов, но аномальная структура и функция могут указывать на лейкемию. Этот тип рака особенно часто встречается у детей. Не обязательно начинать проявлять симптомы сразу после нападения на организм, поэтому стоит делать ребенку анализ крови хотя бы раз в год.
.Сначала выполняются анализы крови:
Результат морфологии, который показывает высокий уровень тромбоцитов , может указывать на продолжительное воспаление в нашем организме.Морфология также может показать анемию , которая в сочетании с низким уровнем железа указывает на хроническую или тяжелую форму ЯК. Повышенные уровни СРБ и OB наблюдаются при проктите и быстром течении заболевания, так называемом острый бросок. Однако повышенные уровни лейкоцитов, СРБ и СОЭ могут быть и при кишечных инфекциях, поэтому в этом случае необходимо расширение диагностики .
При диагностике ЯК также проводится фекальный кальпротектиновый тест , который позволяет точно определить, воспалена ли толстая кишка .Тест на фекальный кальпротектин является полезным инструментом в руках врача , с помощью которого он может безболезненно и быстро определить, есть ли у пациента подозрение на воспалительное заболевание кишечника.
Щелкните здесь, чтобы узнать больше о тесте на фекальный кальпротектин.
НАЖМИТЕ и найдите ближайшую лабораторию фекального кальпротектина
В связи с тем, что ЯК может иметь и аутоиммунный фон , очень важным диагностическим элементом является выполнение теста на аутоантитела .Аутоантитела, обнаруживаемые при ЯК, в основном представляют собой антитела против цитоплазмы гранулоцитов pANCA и против бокаловидных клеток кишечника GAb . Антитела к PANCA присутствуют у 90 021, 60–80% из 90 022 пациентов, а GAb — у 90 021 30% .
Щелкните здесь, чтобы узнать, где можно пройти тестирование на аутоантитела при язвенном колите.
Тест, который является лучшим методом подтверждения заболевания при подозрении на ЯК, — это колоноскопия в сочетании с забором фрагмента слизистой оболочки кишечника для гистопатологической оценки.Во время осмотра врач может осмотреть толстую кишку, определить локализацию воспалительных очагов и оценить интенсивность воспаления . Однако колоноскопию не следует проводить пациентам с острым рецидивом. Это может привести к таким осложнениям, как перфорация (разрыв) хрупкой стенки кишечника через зеркало эндоскопа.
Подготовлено на основе:
1. Руководство ECCO-EFCCA для пациентов с язвенным колитом
2. Мицуяма К., Нива М., Takedatsu H. et al., Маркеры антител в диагностике воспалительного заболевания кишечника . Всемирный журнал гастроэнтерологии 2016; 22 (3): 1304–1310.
НАУЧНЫЙ СОВЕТ ОТДЕЛА: Малгожата Велопольска, д.м.н. (председатель) ZPZOZ, Отвоцк, д-р хаб. доктор медицинских наук Анна Клюковска Заведующий кафедрой педиатрии, гематологии и онкологии Варшавского медицинского университета, доктор хаб. доктор медицинских наук Артур Мазур Клиническое педиатрическое отделение с отделением детской неврологии, Областная больница № 2, Жешув, д-р хаб. доктор медицины Ева Топоровска-Ковальска Кафедра аллергологии, гастроэнтерологии и детского питания Лодзинского медицинского университета
Анна Плочек, Беата Гембора-Ковальска, Ева Топоровска-Ковальска
Адрес для корреспонденции: др н.врач Анна Плочек, отделение аллергологии, гастроэнтерологии и детского питания, УСК №4, ул. Спорна 36/50, 91-738 Лодзь 9000 3
Диплом педиатра 2014. 18 (1): 63-67
варикоз пищевода, кровавая рвота, мелена
В приемное отделение скорой медицинской помощи (БСМП) больницы обратились родители с 3-летним мальчиком с подозрением на кровотечение из верхних отделов желудочно-кишечного тракта. Со слов воспитателей, за 2 дня до поступления в стационар у ребенка дважды был дегтеобразный стул, трижды рвота кофейной гущей.Также из анамнеза известно, что мальчика лечили нестероидными противовоспалительными препаратами (ибупрофен) от боли в горле в течение 3 дней. Кроме того, как сообщили родители, он случайно проглотил небольшое количество аспирина (раствор препарата был приготовлен для одного из родителей).
При поступлении в приемное отделение мальчик в сознании, общее состояние средней тяжести, стабильное. Кожные покровы бледные, аускультативно ЧСС ровная, учащена до 120 уд/мин, дыханий 30/мин, сатурация 98%.Живот мальчика мягкий, без патологического сопротивления и перитонеальных симптомов, с перистальтикой, болезненностью в эпигастральной и околопупочной областях.
Лабораторные исследования показали анемизацию ( Ht 24% , Hb 8,2 г/дл) и усиление лейкоцитоза (лейкоциты 17000/мкл). По полученным результатам анализов дважды определяли группу крови и заказывали концентрат эритроцитов (эритроцитов).
После хирургической консультации было принято решение о госпитализации мальчика в хирургическое отделение.
8-летняя девочка обратилась в HED врачом первичного звена с жалобами на жидкий стул до пяти раз в день в течение месяца. Из анамнеза известно, что ребенок в течение 4 недель был ослаблен, ухудшился аппетит, похудела примерно на 3 кг, у девочки появились сильные боли внизу живота перед дефекацией. Кроме того, начиная с 3-х дней каждый стул имел яркую красную кровь.
На приемном отделении девочка находилась в достаточно хорошем общем состоянии, стабильна, в полном логическом и словесном контакте.Кожные покровы бледные, гипотрофированные, ЧСС учащена до 100 уд/мин. Живот мягкий, с перистальтикой, без перитонеальных симптомов и патологического сопротивления, болезненность внизу живота.
Хирургическая консультация проведена в приемном отделении, признаков острого живота и перианальных поражений не обнаружено.
Лабораторные исследования показали анемию (Ht 29,5%, Hb 9,6 г/дл) и повышение маркеров воспаления (лейкоциты 16000/мкл, тромбоциты 605000/мкл , СРБ 15 мг/л).
Девочка направлена в гастроэнтерологическое отделение для диагностики причин желудочно-кишечного кровотечения.
Кровотечение из желудочно-кишечного тракта у ребенка является тревожным клиническим симптомом, который при массивности может угрожать жизни. Относительно небольшой объем циркулирующей крови (70-80 мл/кг массы тела) делает детей очень чувствительными к кровопотере, что может привести к быстрому развитию гиповолемического шока.Причиной кровотечения может быть патология желудочно-кишечного тракта или системное заболевание. Правильная оценка тяжести кровотечения, проведенного в ОНП или в приемном покое (ИБ), и прогнозирование его течения имеют важное значение для тактики дальнейшего ведения, в том числе решения о госпитализации ребенка, интенсивности наблюдения за его клиническим состоянием, выбор консервативного лечения или, возможно, показаний к эндоскопическому исследованию или хирургическому вмешательству.
Таблица 1.Причины кровотечения из верхних отделов желудочно-кишечного тракта у детей 9000 3
Таблица 2. Причины кровотечений из нижних отделов желудочно-кишечного тракта
Желудочно-кишечные кровотечения классифицируют по локализации на кровотечения из верхних и нижних отделов желудочно-кишечного тракта. Кровотечение из верхнего сегмента возникает, когда его источник находится в пищеводе, желудке и двенадцатиперстной кишке проксимальнее связки Трейца. Если источник кровотечения расположен дистальнее связки Трейца, диагностируют кровотечение из нижних отделов желудочно-кишечного тракта.Наиболее частые причины кровотечений из верхних и нижних отделов желудочно-кишечного тракта представлены в таблицах 1 и 2 с учетом различной этиологии в зависимости от возраста ребенка.
.90 000 Морфология крови - подготовка, результаты, показания - Исследования и процедуры 9000 1Кровь представляет собой взвесь эритроцитов (эритроцитов), лейкоцитов (лейкоцитов) и тромбоцитов в плазме. Морфология крови — популярный, очень часто выполняемый тест, заключающийся в их количественном и качественном анализе.
Кровь по 5 мл берут из вены в специальные пробирки, содержащие ЭДТА (вещество, препятствующее свертыванию собранной крови).
Следует помнить, что любые отклонения в показателях крови необходимо верифицировать повторением теста – нередки лабораторные ошибки.
Морфологию часто проводят профилактически без подозрения на заболевание.Тест в основном используется при диагностике анемии (малокровия) и инфекций. Это также позволяет провести общую оценку управления водой в организме (например, выявить обезвоживание).
Для проведения анализа крови берется небольшое количество крови, поэтому на состояние пациента это никак не влияет. По этой причине противопоказаний к его выполнению нет.
Норма: женщины 3,5–5,2х106/мкл, мужчины 4,2–5,4х106/мкл
Этот тест говорит нам о содержании эритроцитов в 1 мкл крови.Эритроциты – клетки крови дисковидной, двояковогнутой формы, играющие очень важную роль – транспорт жизненно важного кислорода от легких ко всем тканям нашего организма, а также транспорт углекислого газа от тканей к легким для его выделения в атмосферный воздух. Для их производства, происходящего в костном мозге, необходим ряд микро- и макроэлементов, наиболее важными из которых являются железо, витамин В 12 и фолиевая кислота. Время жизни одного эритроцита составляет 120 дней - по истечении этого срока эритроцит разрушается в ретикулоэндотелиальной системе, расположенной в селезенке и печени.
Норма: женщины 37–47%, мужчины 40–54%
Гематокрит показывает объем цельной крови как объем самих красных кровяных телец (эритроцитов). В современных автоматических анализаторах гематокрит рассчитывается на основе количества и объема эритроцитов; в традиционных методах гематокрит измеряют непосредственно путем центрифугирования пробирки с кровью - эритроциты, имеющие большую плотность, чем плазма, в которой они взвешены, мигрируют на дно пробирки.После центрифугирования вы можете прочитать результат с помощью мерного стакана.
Причины повышения и понижения гематокрита те же, что и для количества эритроцитов
Норма: женщины 12–16 г/л, мужчины 14–18 г/л дд
Гемоглобин – белок, содержащийся в эритроците, функция которого заключается в транспортировке молекул кислорода из легких в периферические ткани. Именно гемоглобин придает красный цвет эритроциту. Приведенный выше тест показывает количество граммов гемоглобина в 1 литре периферической крови.Это лучший тест для диагностики анемии. При принятии решения о переливании крови врач использует результат этого теста.
Причины повышения и понижения гемоглобина те же, что и количества эритроцитов.
Показатели эритроцитов говорят о структуре эритроцитов. Часто у здоровых людей наблюдаются незначительные отклонения от нормы.
Стандарт: 27–31 стр.
Стандарт: 32–36 г/дл
Показатели MCH и MCHC позволяют оценить количество гемоглобина, содержащегося в одном эритроците.
Повышение этих показателей наблюдается очень редко, в том числе и при наследственном сфероцитозе. При этом заболевании эритроцит приобретает шаровидную форму вместо дисковидной, а увеличение МСГ и МСНС обусловлено частичной дегидратацией эритроцитов, а значит и концентрации в них гемоглобина.
Снижение этих показателей является более частой ситуацией. Чаще всего снижение MCH и MCHC обусловлено:
Стандарт: 82–92 эт.
Норма: 11,5–14,5%
Показатель RDW показывает, насколько объем отдельных эритроцитов отличается от среднего значения (MCV). Увеличение разброса объемного распределения эритроцитов происходит при дефиците железа (микроцитарная анемия) и витамина В12 и фолиевой кислоты (макроцитарная анемия), а также после переливания крови.
Норма: 0,5–1,5% от числа эритроцитов, 20–100 х 103/мкл
Ретикулоциты – незрелые, молодые формы эритроцитов.
Норма: 4000–10 000/мкл
Лейкоциты — клетки крови, являющиеся частью иммунной системы. Они участвуют в борьбе с патогенами, такими как вирусы и бактерии. Продолжительность их жизни колеблется от нескольких дней до 20 лет.
Общий
Редкий:
Норма: 150 000–400 000/мкл
Тромбоциты, или тромбоциты, участвуют в свертывании крови.В месте кровотечения он и белок, называемый фибрином, образуют сетку, предотвращающую чрезмерную кровопотерю. Предполагается, что 50 000/мкл является достаточным значением, обеспечивающим эффективное функционирование системы свертывания крови. Снижение количества тромбоцитов является распространенным явлением, часто связанным со слишком длительным периодом времени от взятия крови до анализа. Однако это может быть связано с дефицитом витамина В12 и фолиевой кислоты, поражением места их образования, т. е. костного мозга, или с синдромами редких заболеваний, приводящих к их чрезмерной деструкции.
