2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Помимо травматических деформаций боль плечевого сустава появляется из-за нарушений метаболизма метаболизма: Кальциноз предплечья и наслоения солей кальция в сухожилии надостной мышцы или воспаление суставной капсулы (синдром "замороженного плеча") могут и без внешнего воздействия привести к сильным болям и дискомфорту в плече. Вследствие частых повторений стрессовых ситуаций, проблемы обмена веществ не всегда можно отличить от перенагрузки плечевого сустава. Такие действия, как например поднятие рук над головой во время работы либо занятия спортом могут вызвать воспаление синовиальной сумки (бурсит) плеча или воспаления сухожильного влагалища. Как и в других суставах, износ суставного хряща (артроз) может стать причиной хронических болей и контрактуры плечевого сустава. Для каждого источника болевых ощущений в плече существует консервативное лечение. В сложных случаях рекомендуется хирургическое лечение. Опытные специалисты-ортопеды клиники Gelenk Klinik в Германии проведут квалифицированное обследование, после которого предложат пациенту лечение в зависимости от поставленного диагноза.
Чаще всего на боль в плече после травм и силовых нагрузок жалуются спортсмены: Перерастяжения, деформации и падения вызывают травматические боли в плече.
Ушибы в области плеча возникают после падения, ударов и столкновений, вследствие чего происходит сдавление мягких тканей, мышц и сухожилий плечевого сустава. Причины ушиба плеча как правило очевидны, так как человек сознательно испытал травму.
После ушиба плеча ситуация может усложниться по причине уже существовавших ранее дефектов сухожилий (напр. вращательной манжеты и сухожилия двуглавой мышцы). Удар плечевого сустава может привести к дегенеративным частичным разрывам поврежденных ранее сухожилий.
Ушиб плечевого сустава почти сразу вызывает сильную боль. Данный факт является причиной неоднократного подкожного кровоизлияния и появления гематом. Важным аспектом обследования является своевременное исключение либо подтверждение дегенеративных изменений в сухожилиях и костях при помощи таких визуализационных методик как рентген, УЗИ и магнитно-резонансная томография.
Симптомы ушиба плечевого сустава без последствий пропадают в течение нескольких дней или максимум двух недель. Если жалобы продолжаются дольше, чем обычно, необходимо провести дополнительное обследование на присутствие структурных мутаций в области плеча. Лечение данной травмы проводится при помощи иммобилизации, специальных фиксирующих повязок и снятия нагрузки.
Расширение связок в плече – это феномен, при котором по разным причинам длина связок становится больше нормы. Очень часто данная патология появляется вследствие чрезмерных нагрузок либо после силовых спортивных тренировок, а иногда это происходит после падения на вытянутую руку. Растяжение связок плечевого сустава - это довольно болезненная травма, ограничивающая подвижность плеча, после которой необходимо держать руку в щадящем положении и не перенагружать. В самых сложных случаях у больных диагностируется еще и воспаление мягких тканей плечевого сустава, сопровождающееся подкожным кровоизлиянием (гематома).
Как правило, причины растяжения связок плеча очевидны, так как пациенты переживают травму, находясь при полном сознании и сразу ощущают типичные боли. С целью исключения структурных повреждений мышц, сухожилий и костных структур, в дополнение к клиническому исследованию рекомендуется проведение визуализационного исследования при помощи УЗИ, рентгена и МРТ..
Данное заболевание опасно быстрым переходом от простого растяжения к таким серьёзным патологиям плеча, как например, разрыв вращательной манжеты и сухожилия двуглавой мышцы, а также SLAP – синдром плечевого сустава (повреждение верхней части суставной губы лопатки)..
Процесс заживления данного недуга протекает довольно быстро и просто: Боль в плече проходит через 2-4 недели. Если плечо болит дольше указанного срока, высококвалифицированные ортопеды медицинского центра Gelenk Klinik в г. Фрайбург проведут дополнительную диагностику на наличие возможных структурных деформаций и назначат подходящее лечение.
Bone Bruise - это сдавливание или ушиб надкостницы плечевого сустава с повреждением хрящевой поверхности и накоплением избыточной жидкости (отёки) в нижележащих костных структурах.
Боли в плече, вызванные этим заболеванием длятся очень долго и проходят довольно медленно. Нередко Bone Bruise плечевой кости появляется в сочетании с растяжением связок плечевого сустава или ушибом плеча. Достаточно часто после травматических ситуаций предполагаются лишь поверхностные повреждения мягких тканей. Процесс выздоровления пациентов, страдающих этой болезнью может продолжаться несколько месяцев. Типичное для Bone Bruise скопление излишней жидкости может быть установлено только при проведении визуализационного диагностического обследования МРТ. .
Лечение ушиба надкостницы "Bone Bruise" будет наиболее эффективным если Вы наберетесь терпения, прекратите на какое-то время занятия спортом и ограничить физические нагрузки. Хирургическое лечение после ушиба кости при помощи артроскопии плечевого сустава необходимо только при сопутствующих повреждениях сухожилий или хрящевой ткани. Нестероидные болеутоляющие препараты способствуют смягчению боли в плече после травмы костей.
При вывихе плеча головка плечевой кости выскальзывает из суставной впадины. Как правило, причиной этому служат внешние факторы или аварии. Данная травма нередко сопровождается повреждением суставной губы (labrum) или капсульно-связочного аппарата.
После вывиха плечевого сустава рука и плечо теряют свои исходные функции. Пока пациент не обратится к специалисту, который вправит вывих, рука будет оставаться неподвижной и сильно болеть.
Резкие интенсивные боли, характерные для вывиха плеча, а также неподвижность в руке способствуют быстрой постановке диагноза. Более сложной является диагностика сопутствующих травм в плече: Например, разрыва суставной губы и капсульно-связочного аппарата.
Наиболее точно распознать вывих удается при помощи рентгенологического исследования. УЗИ и КТ помогают установить сопровождающие травматические нарушения суставной губы и других мягких тканей.
Смещение головки плечевой кости лечится при помощи простого вправления вывиха. Врачи рекомендуют сделать данную процедуру сразу после травмы, а именно спустя несколько минут. Ситуация усложняется при дополнительных повреждениях мягких тканей: Лечение подобных осложнений возможно только при проведении артроскопии плеча.
В медицинской терминологии плечевой сустав так же называют акромиально-ключичное сочленение, которое соединяет акромион с грудинным концом ключицы (Clavicula). Причиной разрыва связок акромиально-ключичного сочленения плечевого сустава являются зачастую падения во время катания на лыжах и езды на велосипеде. Как правило, пострадавший падает с высоты прямо на плечо так, что большая часть удара приходится на плечо. Характерным явлением подобного ушиба являются сильные боли плечевого сустава, ограниченная подвижность в плече, а также гематомы. Во время обследования опытный специалист сразу замечает выступ ключицы плечевого сустава и назначает пациенту подходящее лечение.
После четкой визуальной диагностики врачи проводят рентген плечевого сустава, который окончательно подтверждает диагноз. Иногда рентгеновские снимки делают под нагрузкой. Для получения информации о изменениях функциональности плечевого сустава, на поврежденной руке фиксируют тяжести.
При разрыве связок акромиально-ключичного сочленения в нашем медицинском центре в основном предлагают консервативное лечение стабилизирующими повязками. Хирургическое лечение проводится лишь в тяжелых случаях, например, если руки и плечи пациента ежедневно подвержены тяжелым нагрузкам. При помощи специальных фиксаторов и винтов хирург снова соединяет отделившиеся фрагменты. Так же, работоспособность плеча помогают восстановить методы пересадки сухожилий.
Перелом головки плечевой кости - это довольно частое явление. Как правило этот вид перелома встречается после падений, ударов или аварий. Особенно часто данная травма возникает если человек упал на вытянутую руку, например, во время верховой езды, катания на лыжах или же после падения с велосипеда..
Вследствие перелома плечевой кости пациенты постоянно чувствуют сильные боли и не больше не могут пошевелить плечом как раньше. При помощи рентгенологического исследования устанавливается категория перелома и положение отделившихся фрагментов. Компьютерная томография (КТ) предоставляет трехмерное изображение плечевого сустава и позволяет распознать более тяжелые переломы.
Если после травмы костные фрагменты остаются в стабильном положении и не смещаются относительно друг друга хирургическое лечение проводить не обязательно. В данном случае более эффективным и щадящим способом является обездвиживание плечевого сустава плечевым бандажом в течение нескольких недель. При переломе плечевой кости со смещением либо с повреждением суставных поверхностей требуется оперативное лечение, во время которого хирург стабилизирует костные фрагменты при помощи специальных пластин и винтов. Таким образом отделенные фрагменты заживают в нужном положении, после чего образуется ровная суставная поверхность. Помимо полного восстановления функций плечевого сустава каждый опытный врач старается сделать все возможное, чтобы избежать артроз плечевого сустава (омартроз).
По причине высокой подвижности плечевого сустава суставной капсуле отделена очень важная функция. Она не только участвует в обмене веществ суставного хряща, но и способствует стабилизации плеча при помощи гленохумеральных связок. Растяжение либо ушиб может повлечь за собой травмы и даже разрывы этих связок.
Данная патология нередко сопровождается другими деформациями в плече: Иногда у пациентов наблюдается вывих плечевого сустава.
Сначала лечение разрыва суставной капсулы, то есть отрыва гленоидальных связок от плечевой кости, проводят при помощи обездвиживания плечевого сустава. Кроме того, необходимо снизить физические нагрузки и по возможности держать сустав в щадящем положении. Если травмы оказываются более серьёзными и консервативное лечение не приносит желаемых результатов, требуется оперативное лечение, а именно артроскопия плечевого сустава.
У физически активны людей, профессиональных спортсменов, а также рабочих воспалительные процессы плечевого сустава вследствие перенагрузки и одностороннего перенапряжения наблюдаются чаще чем у других. Прежде всего поднятие руки над головой, как например это делают маляры или монтажники, вызывает сильные боли вследствие чрезмерной напряженности плеча, мягких тканей и сухожилий. Дегенеративные изменения у пациентов более зрелого возраста также являются причиной воспалений мягких тканей и сухожилий.
Нарушения метаболизма могут вызвать кальциноз вращательной манжеты и кальциоз предплечья (Tendinosis calcarea) образованию отложений кальция в сухожилии надостной мышцы. В некоторых случаях данный факт может остаться безболезненным. Однако чаще всего отложения солей кальция вызывает стреляющие боли и нарушают подвижность плечевого сустава. Как правило осадки кальция, которые являются причиной болевого синдрома в плече, рассасываются в течение примерно трех лет. Проблемы при поднятии руки над головой, а также сильная болевая симптоматика ночью ограничивают пациента в движениях. В таком случае необходимо незамедлительно обратиться к врачу и начать лечение болезни.
Точная диагностика кальциноза предплечья возможна при помощи рентгена. Если пациент не ощущает дискомфорта в плече, операцию делать необязательно. В таком случае лечение заболевания можно провести консервативно..
Успешное лечение симптомов кальциноза плечевого сустава зачастую проводят консервативно. Экстракорпоральная ударно-волновая терапия может ускорить процесс распада выше названной патологии. Кальциноз предплечья основан на нарушении обмена веществ, что приводит к некрозу теноцитов (сухожильные клетки) и их замене на осадки кальция. Биологическая регуляционная терапия на основе клеточных технологий способствует активации метаболизма и быстрому рассасыванию кальковых отложений. Хирургическое лечение данного заболевания проводится лишь в тех случаях, когда консервативное лечение осталось безуспешным.
Бурсит плечевого сустава является болезненным воспалением синовиальных сумок. Слизистые сумки (лат. bursa=сумка) - это наполненные жидкостью соединительные ткани, выполняющие функцию амортизатора и служащие смазкой между перенапряженными сухожилиями и мышцами. Синовиальные сумки находятся между мягкими тканями организма и костями, а именно в месте перемещения сухожилия через расположенную рядом мышцу или кость. Таким образом происходит устранение либо смягчение процесса трения. Чаще всего бурсит затрагивает слизистую сумку плеча под акромионом, так как данный отросток ключицы наиболее подвержен нагрузкам. Ревматизм и другие воспалительные процессы также могут стать причиной деформации бурсы. Порой бурсит приводит к отечности и перенагреаванию плечевого сустава. Так как синовиальные сумки находятся в глубине плечевого сустава, внешние симптомы заболевания отсутствуют вовсе. При бурсите у пациента отмечаются заметные нарушения подвижности плеча, в особенности процесса поднятия руки над головой.
Острое и болезненное воспаление плеча уменьшается посредством охлаждающих компрессов. При это, пациенту рекомендуется учесть предписания врача и снизить нагрузки на плечо. Лечение воспалительных процессов в слизистой сумке плечевого сустава можно провести помощи нестероидных противовоспалительных препаратов. Кроме того, существуют таблетки, которые помогают избавиться от боли. Хирургическое лечение, а именно артроскопия воспаленной синовиальной сумки проводится в редких случаях. Как правило ткани слизистой сумки плечевого сустава восстанавливаются в течение короткого времени снова.
Адгезивный капсулит (синдром «замороженного плеча») является причиной ограничения подвижности плечевого сустава путем сокращения суставной капсулы. Сначала клиническая картина заболевания прогрессирует довольно медленно. В течение нескольких недель или месяцев пациенту стает все сложнее двигать рукой. После этого начинаются резкие колющие боли ночью, которые мешают спать. Привычные занятия спортом и повседневные движения даются все тяжелее и тяжелее. Причиной данной патологии могут послужить как ушибы, так и удары плеча, после которых пациенту настоятельно рекомендуется на долгое время отказаться от тренировок и держать плечо в щадящем положении. Нарушения метаболизма, например, диабет, также способствуют появлению синдрома «замороженного плеча». Стоит отметить, что данная болезнь иногда проходит сама по себе. Несмотря на это, при продолжительности болевого синдрома и ограниченной мобильности более трех лет Вам необходимо обратиться к врачу и срочно начать лечение недуга.
В большинстве случаев лечение данного синдрома происходит при помощи физиотерапевтических процедур (напр. охлаждающие компрессы). Особенно успешным является биологическое регуляционное лечение на основе клеточных технологий. Реактивация метаболизма плечевого сустава значительно сокращает продолжительность чувства онемения в плече.
Медикаментозное лечение также помогает побороть недуг. Так называемое поэтапное обезболивание кортизоном укорачивает продолжительность боли и чувства онемения в плече.
Нестероидные противовоспалительные препараты смягчают симптомы заболевания, однако не сокращают длительность синдрома. Если консервативное лечение остается безуспешным, специалисты по ортопедии медицинского центра Gelenk Klinik в г. Фрайбург проводят хирургическую мобилизацию плечевого сустава под наркозом. В это же время хирург может провести артроскопическое лечение плеча.
Ревматизм плечевого сустава начинается с тупой и глухой боли в плече. На прогрессирующей стадии ревматический артрит разрушает хрящевую поверхность плечевого сустава и приводит к артрозу. Данное заболевание также поражает вращательную манжету плечевого сустава. Ревматизм имеет множество причин, которые на сегодняшний день еще не были исследованы до конца.
При ревматическом воспалении плечевого сустава на первом плане находится регулярное наблюдение патологии и боли. Как правило контролировать болезнь помогают различные противоревматические препараты. Вследствие воспаления и разрушения суставных структур может понадобится и хирургическое лечение. В нашем медицинском центре пациенту предлагаются несколько методик, например, артроскопическое удаление воспаленных синовиальных оболочек и слизистых сумок либо эндопротезирование плечевого сустава.
Кроме чрезмерной физической нагрузки причиной боли в плече безусловно является и возрастной фактор: Чем старше пациент, тем чаще у него наблюдаются износ костных структур, хрящей и сухожилий вращательной манжеты. В тоже время износ сложного по строению плечевого сустава лечиться при помощи физиотерапевтических процедур. Так как в одном движении могут быть задействованы множество мышц и сухожилий, заболевание может перейти и на соседние структуры плеча, которые тоже могут потерять свои исходные функции. В данном случает помогает физиотерапевтическое лечение. Поэтому, консервативное лечение дегенеративных изменений в плече является наиболее успешным.
Артроз плечевого сустава (омартроз) -это состояние плеча после износа и истирания хрящевых поверхностей. Медики отмечают несколько причин омартроза плеча: Чрезмерные физические нагрузки, нарушение биомеханики плечевого сустава путем нарушений структуры сухожилий, генетическая слабость суставного хряща, воспаления, повреждения суставной поверхности вследствие переломов и многое другое. Сначала деформации хряща проявляются ввиду тупой и глубокой боли. Артроз взывает очень дискомфорт в плече, особенно утром после пробуждения и начала ходьбы. По мере развития заболевания пациент не может двигать рукой как раньше.
Как и в случаях поражения других суставов, подтвердить диагноз "Артроз плечевого сустава " может рентгенологическое обследование: Степень сужения суставной щели определяет стадию износа суставной поверхности.
Лечение артроза в плече проводится по нескольким методикам, которые также используются для стабилизации других суставов. Другими словами, лечение этого заболевания подразумевает не только медикаментозное облегчение боли и улучшение функциональности сустава физиотерапией, но и хирургическое суставосохраняющее лечение. К последнему относится пересадка хрящевых клеток при помощи как аутогенных, так и полученных в лаборатории хрящевых клеток. В случае полного износа плечевого сустава единственным выходом является эндопротезирование. Этот хирургический метод избавляет пациента от болей и восстанавливает подвижность в плече. Стоит отметить, что эндопротезирование плеча проводится намного реже чем, например, эндопротезирование нижних конечностей).
Определение "импиджмент" (англ.: to impinge= защемить или ударить) описывает ненамеренное столкновение двух костных структур. Во время импиджмент синдрома sплечевого сустава головка плечевой кости сталкивается с костными структурами акромиального отростка ключицы.При этом наблюдается постоянное сдавливание сухожилий, проходящих через эту субакромиальную полость (область под акромионом). Так, данная патология затрагивает сухожилие надостной мышцы, охватывающее головку плечевой кости сверху и длинное сухожилие бицепса. Этот факт приводит к дегенеративному износу сухожилий вращательной манжеты. Даже после самой незначительной травмы, например, падения на локоть, ослабленное сухожилие может полностью разорваться и потерять свою начальную функцию.
У пациентов более зрелого возраста причиной разрыва надостной мышцы является дегенеративный износ плечевого сустава, а у молодых людей - травматические воздействия.
Если сухожилие надостной мышцы перестает работать частично либо полностью, головка плечевой кости продвигается в направлении акромиона. Рентгенологическое обследование определяет ее точное положение. Состояние вращательной манжеты показывает УЗИ.
Для импиджмент-синдрома плечевого сустава характерен Painful Arc - угол от 60 до 120° в котором рука отведена по отношению к продольной оси тела. © Gelenk-KlinikНа прогрессирующей стадии дегенерации вращательной манжеты, артроскопическое лечение уже не помогает. В данном случае представляется возможность центрирования головки плечевой кости при помощи имплантации биодеградируемого баллона на срок то одного года до двух лет. Имплантат InSpace™ помещается под акромион во время артроскопической операции плечевого сустава. Во время процедуры балоновидный имплантат наполняют раствором поваренной соли для того, чтобы он оставался эластичным и стабильным.
Биодеградируемый имплантат InSpace™ может заменить поврежденную вращательную манжету плеча и выполнять функцию фиксатора, способствуя центрированию головки плечевой кости. После этого боль в плече проходит, а другие мышцы ротаторной манжеты могут перенять часть функций сухожилия надостной мышцы. © Orthospace ltd, Israel, Exactech, GermanyБицепс - это мышца, находящаяся с передней стороны плеча, которая отвечает за процесс сгибания руки. Двуглавую мышцу плечевого сустава образуют длинная и короткая головки. Первая начинается с суставного бугорка (выступа) на лопатке. Короткая головка проходит через внутреннюю область плечевой кости и вместе с длинной головкой создает толстое сухожилие бицепса, входящее в лучевую кость предплечья. Проксимальная часть двуглавой мышцы плеча соединяется с верхним краем суставной впадины. Эта часть - сухожилие длинной головки двуглавой мышцы плеча - подвержена травматическим повреждениям и воспалительным процессам. Другая, с медицинской точки зрения почти незаметная часть бицепса срастается с коракоидом лопатки (клювовидный отросток лопатки).
Чрезмерные нагрузки и постоянное напряжение плечевого сустава вызывают болезненные воспаления, разрушения плечевых структур и даже разрыв двуглавой мышцы плеча. . Более вероятным воспаление сухожилия длинной головки двуглавой мышцы плеча становится при импиджмент-синдроме плечевого сустава, то есть при сужении пространства под акромиальным отросток ключицы.
Боль бицепса становится особенно заметной при разгибании руки вверх: Действия, требующие поднятия руки над головой, например, монтажные работы, покраска потолка, а также плавание кролем ускоряют процесс дегенерации.
Таким образом, другие заболевания плечевого сустава могут распространиться на двуглавую мышцу плеча.
При падении на локоть повреждается бицепс, находящийся под акромионом. При частичном либо полном разрыве длинного бицепсовогосухожилия пациенты ощущают сильные боли и не могут двигать рукой как раньше. Тотальный разрыв приводит к оседанию мышечного брюшка - выступа между между местом крепления сухожилия и локтевым сгибом. Существовавшие ранее травмы увеличивают вероятность разрыва двуглавой мышцы плеча.
Многофакторность является причиной того, что разрывы или повреждения в плече могут наступить в любом возрасте. У более молодых пациентов разрыв сухожилия двуглавой мышцы плеча возникает после травматических повреждений и перенагрузок. У пожилых пациентов данный недуг появляется на фоне дегенеративных дефектов, существующих ранее.
Воспаления или частичные разрывы двуглавой мышцы плеча вызывают продолжительные жалобы. Последние требуют некоторого времени, чтобы определиться с методом терапии. В таком случае врачам необходимо решить будет ли целесообразным консервативное лечение и сможет ли оно восстановить прежние функции мышцы. Другим вариантом может быть хирургическое лечение с рефиксацией бицепса для возобновления его работоспособности. Болевой синдром, а также потеря силы указывают на необходимость проведения операции. Так как после хирургического вмешательства пациенту понадобиться длительная реабилитация врачам необходимо хорошо взвесить все за и против.
При разрыве двуглавой мышцы плечевого сустава врачи прибегают к такой методике как тенотомия бицепса. При необходимости проводится тенодез двуглавой мышцы плеча.
Плечевой сустав принимает непосредственное участие в работе мускулатуры туловища, спины груди, а также затылочной мускулатуры. Поэтому травмы в данной области негативно влияют на здоровье плеча. Очень часто симптомы, воспринимающиеся нами как боль в плече, появляются не в области самого плеча, а в других структурах плечевого сустава. Данные травматические повреждения вызывают сужение и напряжение мышечных структур, а также ущемление нервов. Именно поэтому эта боль отдает в плечо..
Чаще всего боли плечевого сустава возникают вследствие напряжений и затвердений мышц плеча и шеи. В медицине отмечают несколько причин данных повреждений. Стресс, например, приводит к скованности мускулатуры. Вследствие недостатка подвижности и сидячей работы укорачиваются мышцы в отдельных областях плечевого сустава: Спина округляется, лопатка вытягивается, а туловище прогибается вперед. В дополнение укорачивается грудинная мускулатура и сужается пространство под акромионом, что приводит к дегенерации и воспалению сухожилий плечевого сустава.
Физиотерапевтическое лечение и специальные упражнения, направленные на восстановление шейной мускулатуры, а также мышц плеча, спины и груди помогают избавится от боли, возникшей из-за неправильной осанки и недоставка движений.
Боль в плече не всегда наступает вследствие нарушений функций плечевого сустава: Сужение нервов после грыжи межпозвоночного диска диска или стеноз спинного мозга в области шейного отдела позвоночника также влияют на состояние плеча и вызывают сужения и потерю силы в мышцах. Иногда определить причину боли плечевого сустава довольно сложно. Поэтому специализированные клиники рекомендуют нейрохирургическую дифференциальную диагностику, во время которой проводится клиническое визуализацонное обследование шейного отдела позвоночника. Диагноз Грыжа межпозвоночного диска помогает поставить магнитно-резонансная томография (МРТ).
Межпозвоночная грыжа шейного отдела позвоночника, то есть выступ амортизирующего межпозвоночного диска из позвоночного канала или стеноз спинного мозга лечатся при помощи физиотерапии. Если данное лечение окажется безуспешным врачи проводя хирургическое лечение, а именно оперативное освобождение нервов. Во время этой операции опытный хирург удаляет грыжу из позвоночного канала. Подобная методика способствует удалению сужения в точке выхода нерва из спинного мозга. На последних стадиях заболевания помочь может только эндопротезирование.
Боль плечевого сустава иногда объясняется нарушениями подвижности лопатки, а именно лопаточной дискинезией. Неитенсивность движений лопатки имеет множество причин. Так, данная болезнь может появиться вследствие импиджмент-синдрома, травм вращательной манжеты либо из-за нестабильности плечевого сустава. Кроме того, существуют и общие факторы, приводящие к лопаточной дискинезии: Если туловище пациента сильно наклонено вперед, лопатка тянется кверху. Сокращение грудинной мускулатуры (дельтовидная мышца) способствует хронизации данного факта. По этой причине дифференциальная диагностика лопаточной дискинезии является непростой процедурой. Важно знать, что лопатка играет решающую роль при передаче энергии между рукой и туловищем.
При первом подозрении на лопаточную дискинезию необходимо провести дифференциальное обследование боли плечевого сустава. В таком случае необходимо обследовать все: Мышцы, сухожилия, невралгию, костные структуры, а также взаимодействие мышц туловища, плечевого сустава и шеи. В большинстве случаев проводится физиотерапевтическое лечение либо биологическое регуляционное лечение на основе клеточных технологий.
Растяжение - одна из наиболее частых спортивных травм. При растяжении происходит чрезмерное растяжение суставной капсулы или околосуставных структур (связки, мышцы, сухожилия) в результате резких или нефизиологических движений. Растяжение часто сопровождается кровотечением, отеком и микроразрывами названных структур.
При растяжениях лечение может не потребоваться. Через некоторое время боль проходит без каких-либо последствий для.
В некоторых случаях, особенно при часто повторяющихся растяжениях, боль может приобрести хронический характер, а сустав может стать нестабильным.
При многочисленных микроразрывах связок и отсутствии надлежащего лечения последние перестают стабилизировать сустав в должной мере. В результате сустав подвергается чрезмерному износу, и развивается артроз. После получения травм, даже кажущихся незначительными, рекомендуется обратиться к врачу, чтобы получить надлежащее лечение и не допустить развития хронической нестабильности.
Растяжение происходит при превышении суставов физиологической амплитуды движения. Обычно это происходит в результате резкого внешнего воздействия. При этом часть стабилизирующих сустав структур разрывается на микроскопическом уровне.
При растяжении типичны следующие жалобы:
При появлении указанных симптомов следует обратиться к врачу для исключения серьезного повреждения структур опорно-двигательного аппарата.

Люди, имеющие слабые связки предрасположены к растяжению. Также данный вид травмы чаще происходит при полой стопе, замедлении времени мышечной реакции и слабости мышц.
Растяжение типично для резких движений. Очень часто растяжения происходят во время игры в баскетбол, футбол и беге по неровной поверхности. Связки большого пальца повреждаются при игре в гандбол, волейбол и при занятиях лыжными видами спорта.
При нестабильности сустава вероятность его растяжения многократно увеличивается.
Стабилизировать сустав помогут бандажи и другие ортопедические приспособления. Например, для стабилизации голеностопного сустава используются следующие изделия, а для стабилизации лучезапястного сустава можно использовать изделия семейства Manumed.
Полезный совет. При занятиях спортом всегда используйте соответствующую обувь хорошего качества. Этот совет применим и к повседневной деятельности.
Покой
Холод
Компрессия
Возвышенное положение
Покой. При растяжении конечность следует обездвижить (иммобилизовать). Нагружать травмированную область нельзя.
Холод. Охлаждение следует применить как можно быстрее. Это поможет уменьшить отек и боль.
Компрессия. Компрессионные бандажи отлично сочетаются с холодовым воздействием в острой фазе. Также компрессионный бандаж способствует ускоренной регенерации. В зависимости от тяжести травмы, врач может рекомендовать использование бандажа или шины.
Возвышенное положение. Чтобы быстрее устранить отечность, поврежденный сегмент следует держать в возвышенном положении относительно тела (на подушке, валике и т.п.).
Важная информация
План реабилитации следует согласовать с Вашим лечащим врачом.

Исходное положение
Упражнение
Режим выполнения

Исходное положение
Упражнение
Режим выполнения
Примечание: Упражнение можно выполнять при условии, что выпад вперед не причиняет дискомфорт или боль

Исходное положение
Упражнение
Режим выполнения

Инвентарь
Исходное положение
Упражнение
Режим выполнения
Примечание: упражнение можно выполнять при условии, что подъем колена не причиняет дискомфорт или боль

Исходное положение
Упражнение
Режим выполнения
Примечание: Выполняйте данное упражнение при условии, что Вы можете выполнить упражнение "Подъем колена на мягкой поверхности" без каких-либо затруднений

Исходное положение:
Режим выполнения:

Оборудование:
Исходное положение:
Упражнение:
Режим выполнения:
Примечание: выполняйте данное упражнение только при условии, что Вы можете выполнить упражнение "Упор стопой" без каких-либо затруднений
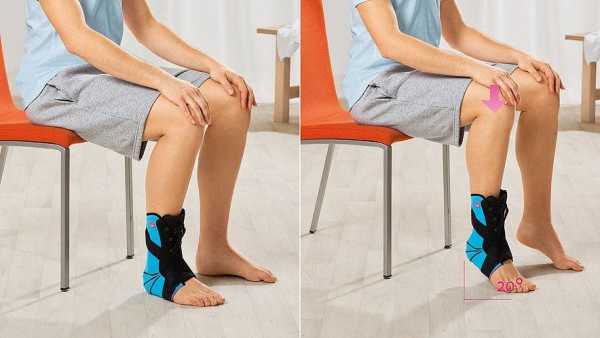
Исходное положение:
Упражнение:
Режим выполнения:

Исходное положение:
Упражнение:
Режим выполнения:
Примечание: Выполняйте данное упражнение только при условии, что Вы можете выполнить упражнение "Подъем пятки (сидя)" без каких-либо затруднений

Оборудование:
Исходное положение:
Упражнение:
Режим выполнения:
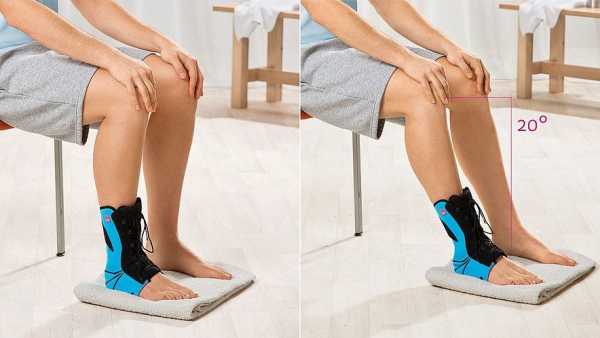
Исходное положение:
Упражнение:
Режим выполнения:
Ортез M.step служит для стабилизации голеностопного сустава. Ортез можно использовать практически в любой обуви. При занятиях спортом ортез можно использовать и как средство профилактики растяжений связок голеностопного сустава.
Узнать больше об ортезе M.step.
м. Авиамоторная
ОРТЕКА Авиамоторная 14
111024, г. Москва, ул. Авиамоторная, д. 14
м. Алтуфьево
ОРТЕКА Алтуфьево
127349, г. Москва, ул. Лескова, дом 2
м. Смоленская
ОРТЕКА на Арбате
119002, г. Москва ул. Денежный переулок, д. 30
м. Аэропорт
ОРТЕКА Аэропорт
125319, г. Москва ул. Черняховского, д. 4
м. Бабушкинская
ОРТЕКА Бабушкинская
129281, г. Москва ул. Менжинского, д. 38, корпус 1, стр. 2
м. Беляево
ОРТЕКА Беляево
117437, г. Москва, ул. Профсоюзная, д. 104, корп. 47
м. Братиславская
ОРТЕКА Братиславская
109451, г. Москва, ул. Братиславская, д. 13/1
м. ВДНХ
ОРТЕКА ВДНХ
129164, г. Москва, ул. Кибальчича, д. 2. корп. 1
м. Варшавская
ОРТЕКА Варшавская
117556, г. Москва, Варшавское шоссе, д. 87
м. Водный стадион
ОРТЕКА Водный стадион
125212, г. Москва, Головинское шоссе, 5, корп.1
Выездной Семейный ортопед Москва 1
125239, г. Москва, Проезд Черепановых, д.8
м. Добрынинская
ОРТЕКА Добрынинская
115093, г. Москва, ул. Люсиновская, д. 2, корп. 1
м. Домодедовская
ОРТЕКА Домодедовская
115551, г. Москва ул. Каширское шоссе, владение 106А
м. Кантемировская
ОРТЕКА Кантемировская
115477, г. Москва, Пролетарский проспект, д.25
м. Каширская
ОРТЕКА Каширская
115522, г. Москва, Каширское шоссе, д. 26Г
м. Коломенская
ОРТЕКА Коломенская
115470, г. Москва, ул. Новинки, д. 1
м. Красные ворота
ОРТЕКА Красные Ворота г Москва Хоромный тупик д 2/6
107078, г. Москва, Хоромный тупик, д 2/6
м. Крылатское
ОРТЕКА Крылатское
121609, г. Москва, Осенний б-р, дом № 10, корпус 1, м. Крылатское
м. Кузьминки
ОРТЕКА Кузьминки
109443, г. Москва Волгоградский проспект, д. 84, корп. 1
м. Лермонтовский проспект
ОРТЕКА Лермонтовский проспект
109145, г. Москва, Лермонтовский проспект, 10 к1
м. Алексеевская
ОРТЕКА МОСКВА Алексеевская Мира 97
129085, г. Москва, пр-кт Мира, д 97
м. Бауманская
ОРТЕКА МОСКВА Бауманская Ладожская д 8
105005, г. Москва, ул Ладожская, д 8
м. Бульвар Дмитрия Донского
ОРТЕКА МОСКВА Бульвар Дмитрия Донского Дмитрия Донского 6
117628, г. Москва, б-р Дмитрия Донского, д 6
м. Перово
ОРТЕКА МОСКВА Перово
111397, г. Москва, ул Владимирская 2-я, д 45
м. ЦСКА
ОРТЕКА МОСКВА ТЦ Авиапарк
125252, г.Москва, Ходынский бульвар , д.4
м. Ленинский проспект
ОРТЕКА МОСКВА ТЦ Дисконт-центр Орджоникидзе 11
115419, г. Москва, ул. Орджоникидзе, д. 11
м. Киевская
ОРТЕКА МОСКВА ТЦ Европейский
121059, г. Москва, пл Киевского Вокзала, д 2
м. Фрунзенская
ОРТЕКА МОСКВА Фрунзенская Комсомольский 25
119146, г. Москва, Комсомольский пр-кт, д 25 к 1
ОРТЕКА МСК при ГКБ им. Боткина
125284, г. Москва, 1-й Боткинский проезд, д 2/6
м. Академическая
ОРТЕКА МСК Академическая
117036, г. Москва, ул. Дмитрия Ульянова, д. 24, стр. 1
м. Новопеределкино
ОРТЕКА МСК Новопеределкино Боровское 36
119634, г. Москва, Боровское шоссе, д 36
м. Проспект Мира
ОРТЕКА МСК Проспект Мира Мира 45
129110, г. Москва, пр-кт Мира, д 45
м. Селигерская
ОРТЕКА МСК Селигерская Коровинское 1А
127486, г Москва, Коровинское шоссе, д 1А
ОРТЕКА МСК Строгино Маршала Катукова 11
123181, г. Москва, ул Маршала Катукова, д 11 к 1 стр 3
м. Сходненская
ОРТЕКА МСК Сходненская Химкинский 23
125363, г. Москва, Химкинский б-р, д 23
ОРТЕКА МСК ТЦ Афимолл
123112, г. Москва, Пресненская наб. д.2
ОРТЕКА МСК ТЦ Европолис Ростокино
129226, г.Москва, проспект Мира, д.211 к.2
м. Щёлковская
ОРТЕКА МСК Щелковская Уральская 1
107241, г. Москва, ул. Уральская, д. 1
ОРТЕКА МСК Щукинская Маршала Василевского 15
123182, г. Москва, ул Маршала Василевского, д 15
м. Марксистская
ОРТЕКА Марксистская
109147, г. Москва, ул. Марксистская, дом 1, корпус 1
м. Маяковская
ОРТЕКА Маяковская
125047, г. Москва, ул. 3-я Тверская- Ямская, д. 15/14
м. Медведково
ОРТЕКА Медведково
127224, г. Москва, ул. Грекова, д.10
м. Менделеевская
ОРТЕКА Менделеевская
127030, г. Москва, ул. Новослободская, д. 33
м. Войковская
ОРТЕКА Метрополис
125171, г. Москва, Ленинградское шоссе, д.16 А, стр 4
м. Митино
ОРТЕКА Митино
125222, г. Москва, ул. Дубравная, д. 35
м. Раменки
ОРТЕКА Мичуринский
119192, г. Москва, Мичуринский проспект, д. 20
м. Молодежная
ОРТЕКА Молодежная
121552, г. Москва ул. Ярцевская, д. 32
м. Молодежная
ОРТЕКА Молодежная 2
121351, г. Москва, ул. Ярцевская, д.22 стр.1
м. Бабушкинская
ОРТЕКА Москва Бабушкинская Енисейская 17
129327, г. Москва, ул. Енисейская , д. 17, корпус 1
ОРТЕКА Москва Жулебино Авиаконструктора Миля 8
109431, г. Москва, ул Авиаконструктора Миля, д 8 к 1
м. Сокольники
ОРТЕКА Москва Сокольники
107014, г. Москва, ул. Стромынка, д.1
м. Саларьево
ОРТЕКА Москва ТЦ Саларис
108811, г. Москва, поселение Московский, Киевское шоссе , 23-й км, д.1
м. Улица Академика Янгеля
ОРТЕКА Москва Улица Академика Янгеля
117534, г. Москва ул. Академика Янгеля , д. 2
м. Новогиреево
ОРТЕКА Новогиреево
111558, г. Москва, Зеленый проспект, д. 79А
м. Новокосино
ОРТЕКА Новокосино
111672, г. Москва, ул. Новокосинская, д. 35
м. Новокузнецкая
ОРТЕКА Новокузнецкая
119017, г. Москва, ул. Пятницкая, д. 31/2 стр. 5
м. Октябрьская
ОРТЕКА Октябрьская
119049, г. Москва, Крымский Вал, д.6
м. Октябрьское поле
ОРТЕКА Октябрьское поле
123060, г. Москва, ул. Народного Ополчения, д. 45
м. Отрадное
ОРТЕКА Отрадное
127273, г. Москва, улица Декабристов, д. 22
м. Первомайская
ОРТЕКА Первомайская
105077, г. Москва, Первомайская улица, 77
м. Преображенская площадь
ОРТЕКА Преображенская площадь
107061, г. Москва, ул. Большая Черкизовская д. 5 корп. 1
м. Улица 1905 года
ОРТЕКА Пресненский Вал
123022, г. Москва, ул. Пресненский вал, д. 4, стр. 29
м. Проспект Вернадского
ОРТЕКА Проспект Вернадского
119454, г. Москва, ул. Удальцова, д.71 к.3
м. Профсоюзная
ОРТЕКА Профсоюзная
117218, г. Москва, ул. Профсоюзная, д. 15
м. Рязанский проспект
ОРТЕКА Рязанский проспект
109377, г. Москва Рязанский проспект д.40/2
м. Семёновская
ОРТЕКА Семеновская
105318, г. Москва, улица Щербаковская, д. 3
м. Улица Скобелевская
ОРТЕКА Скобелевская
117042, г. Москва, ул. Скобелевская, 4
м. Славянский бульвар
ОРТЕКА Славянский бульвар
121352, г. Москва, Славянский б-р, д 5 к 1
м. Сокол
ОРТЕКА Сокол 2
125315, г. Москва, Ленинградский проспект, д. 74, корп. 1
м. Сокол
ОРТЕКА Сокол 3
125057, г. Москва, Ленинградский проспект, д.75, корп.1А
м. Таганская
ОРТЕКА Таганская
125047, г. Москва ул. Большие Каменщики, д. 3, стр. 3
м. Охотный ряд
ОРТЕКА Тверская
125009, г. Москва, ул. Тверская, д.9
м. Тёплый Стан
ОРТЕКА Теплый стан
117574, г. Москва, Новоясеневский проспект, д1к2
м. Тимирязевская
ОРТЕКА Тимирязевская
127322, г. Москва, ул. Яблочкова, д.16
м. Университет
ОРТЕКА Университет
119311, г. Москва, Ломоносовский проспект, д. 23
м. Филевский Парк
ОРТЕКА Филевский парк
121096, г. Москва, ул. Минская, д.14, к.1
м. Цветной бульвар
ОРТЕКА Цветной бульвар
127051, г. Москва, ул. Садово-Самотечная, д. 24/27
м. Южная
ОРТЕКА Южная
117587, г. Москва, ул.Сумская, 2/12
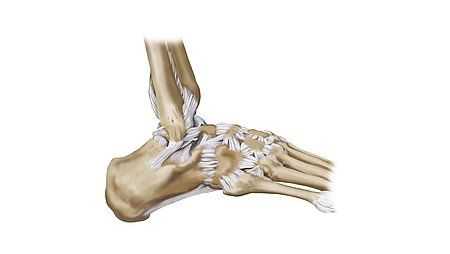
Плечевой сустав – один из наиболее подвижных суставов в теле человека. Строение данного сустава дает возможность осуществлять в большом диапазоне различные движения верхними конечностями: вращательные, сгибательные, отводящие, разгибательные и приводящие действия.
Вращательная манжета плеча – передняя наружная часть капсулы плечевого сустава. Она объединяет в себе сухожилия надостной, подостной, малой круглой мышц. Несмотря на различие выполняемых ими функций, такое анатомически близкое место фиксации мышц позволило травматологам идентифицировать их в общую группу (вращательную манжету плеча).
Повреждением вращательной манжеты можно считать разрыв одного или группы сухожилий, входящих в ее состав. Чаще всего это вызвано травмой, вывихом или предшествовавшим хроническим воспалительным процессом.
Как уже было сказано выше, самой частой причиной повреждения вращательной манжеты является травма. Чаще всего разрывы возникают у лиц преклонного возраста, однако у молодых людей разрыв тоже может произойти вследствие серьезных повреждений, таких, как перелом части плечевой кости или вывихи.
Довольно распространенная причина повреждения вращательной манжеты – постоянная травматизация сухожилий, имеющая хронический характер. В основном, это относится к людям, профессиональная деятельность которых связана с тяжелым физическим трудом. Напряжение и сильная нагрузка на суставы, сопровождающиеся многократными двигательными операциями, приводит к хроническому воспалению и боли.
Самопроизвольному разрыву или повреждению сухожилий, как правило, предшествует период дегенеративно-дистрофических изменений. Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.
Еще одной причиной может являться индивидуальная анатомия. Иногда недостаточное пространство между головкой плечевой кости и кончиком лопаточной кости приводит к постоянному трению и травмированию сухожилий вращательной манжеты. Помимо этого, анатомически обусловленным является крючкообразная форма акромиального отростка и наличие на кончике лопаточной кости добавочной кости, повреждающей сухожилия.
Разрыв всегда сопровождается резким приступом боли, локализованной в области плечевого сустава и вокруг него. Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Место, где локализован центр боли, напрямую зависит от места нахождения поврежденного сухожилия. Самым частым в клинической практике является разрыв сухожилия надостной мышцы. Диагностировать такой случай можно, попросив пациента отвести руку в бок. Если мы имеем дело именно с таким повреждением, больной не сможет выполнить данное задание. Если же, отведение руки возможно, но ощущается ярко-выраженная боль, вероятнее всего, что сухожилие порвано не полностью, а лишь сильно повреждено.
Для того, чтобы поставить верный диагноз врач проводит комплекс мер по установлению клинической картины.
Первым методом является опрос больного: врачу необходимо установить обстоятельства, при которых появилась боль, установить, как давно пациент испытывал неприятные ощущения в данной области и расспросить о характере профессиональной деятельности.
Затем необходим тщательный осмотр с применением специфических тестов. Таким образом определяется уровень, степень выраженности болевого синдрома, степень слабости двигательных функция и состояние прилегающих мышц. Обычно, полный разрыв имеет ряд ярко-выраженных симптомов, поэтому диагностировать его удается без труда.
Ниже приведено несколько диагностических тестов, помогающих врачу разобраться с характером повреждений плечевого сустава.
Рука пассивно и активно отводится от начального положения вдоль туловища.
Оценка. Боль, появляющаяся при отведении между 70° и 120°, является симптомом повреждения сухожилия надостной мышцы, которое подвергается компрессии между большим бугорком плечевой кости и акромиальным отростком в этой фазе движения («подакромиальный импиджмент»).
Пациент стоит с опущенными и расслабленными руками. Врач охватывает дистальную треть каждого предплечья пациента своими руками. Пациент пытается развести руки, в то время как врач оказывает сопротивление.
Оценка. Отведение руки осуществляют надостная и дельтовидная мышцы. Боль и особенно слабость в процессе отведения и девиации руки убедительно подтверждают разрыв ротаторной манжеты.
Эксцентричное расположение головки плеча в виде ее верхнего смещения при разрыве ротаторной манжеты возникает из-за дисбаланса мышц, окружающих плечевой сустав. Частичные разрывы, которые могут быть функционально компенсированы, в меньшей степени нарушают функцию при одинаковой выраженности болевых ощущений. Для полных разрывов неизменно характерны слабость и потеря функции.
Этот тест может выполняться в положении пациента стоя или сидя. При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации. Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
Оценка. Если этот тест вызывает значительную боль и пациент не может самостоятельно удерживать отведенную на 90° руку против силы тяжести, это называется положительным симптомом падающей руки. Верхние порции ротаторной манжеты (надостной) оцениваются преимущественно в положении внутренней ротации (первый палец смотрит вниз), а состояние передней порции манжеты — в положении наружной ротации.
Тест падающей руки (симптом падающего флажка, шахматных часов)
Пациент сидит, врач пассивно отводит разогнутую руку пациента приблизительно на 120°. Пациента просят самостоятельно удерживать руку в таком положении, а затем постепенно ее опустить.
Оценка. Невозможность удержания руки в этой позиции с или без боли, или резкое падение руки подтверждают повреждение ротаторной манжеты. Наиболее частой причиной является дефект надостной мышцы. При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
Тест отведения в наружной ротации на разрыв сухожилия подостной мышцы
Рука пациента устанавливается в положении отведения 90° и сгибания 30°. В этом положении исключается действие дельтовидной мышцы как наружного ротатора. Затем пациенту предлагают начать наружную ротацию, чему препятствует врач.
Оценка. Уменьшение активной наружной ротации в отведенном положении руки характерно для клинически значимого повреждения сухожилия подостной мышцы.
Далее в обязательном порядке пациент получает направление на рентген. С помощью рентгенографического исследования врач получает картину, типичную для того или иного случая. К сожалению, именно разрыв не определяется четко, на него могут указать лишь ряд косвенных признаков. Самым информативным методом диагностики на сегодняшний день является магнитно-резонансная томография. С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
Самым первым действием врача станут меры по облегчению боли: обычно, это противовоспалительные обезболивающие препараты и мази. Рекомендуется полный покой травмированной руки и фиксация с помощью наложения повязки или отводящей шины. Убрать отек поможет наложение холода, например пакета со льдом.
Полный разрыв манжеты не сможет срастись самостоятельно, а потому требуется незамедлительное оперативное вмешательство, дабы не утратить двигательную функцию сустава. В данном случае важно произвести операцию как можно раньше, потому как застарелая травма приводит к укорачиванию мышцы и невозможности растягивания ее до исходной длины. В таких случаях весьма сложно вернуть сухожилие на место и потребует от хирурга немало усилий. Оптимальный период исполнения операции – несколько месяцев с момента разрыва.
В процессе хирургического вмешательства поврежденное сухожилие натягивают, прикрепляя его к месту исходного положения, а также подшивают, если это необходимо. Все безжизненные ткани, подвергшиеся дегенерации удаляют, чтобы сухожилие лучше приросло к месту искусственного присоединения. Для прикрепления сухожилия в основном используются якорные фиксаторы. Якорь вкручивается в тот участок кости, куда впоследствии будет подсоединены мягкие ткани. Нити, прикрепленные к якорю, пропускают через вращательную манжету и подтягиваются к кости с помощью узловых швов. Таким образом, швы удерживают ткани до полного срастания мест разрыва. Операция по восстановлению функций вращательной манжеты можно назвать довольно сложной, и она выполняется путем разреза.
Артроскопия – наиболее прогрессивный метод оперативного лечения разрыва вращательной манжеты. Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру – артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Операция, проведенная таким способом наиболее предпочтительна, так как заживление происходит гораздо быстрее, а окружающие сустав ткани практически не повреждаются в ходе вмешательства. После хирургического вмешательства руку пациента обездвиживают на несколько недель путем наложения шины. Это обезопасит от возможности повторного разрыва и даст тканям срастись после операции.
Реабилитацию после данной травмы нельзя назвать быстрой: как правило, она может занимать от 3 до 6 месяцев. Нагрузка на поврежденный сустав должна быть точно дозирована, дабы не нарушить процесс срастания.
В качестве реабилитации показаны специальные упражнения и восстановительная гимнастика. Разрабатывать сустав следует начинания с пассивных движений. Активные упражнения могут быть разрешены не ранее, чем через 6 недель после операции. Назначается физиолечение с целью снятия отечности тканей и боли после операции.
Дети очень подвижны и эмоциональны. Их трудно удержать на одном месте, они постоянно находятся в движении, особенно на прогулках. Как результат, частые травмы, переломы и растяжения. Чаще всего у детей возникает повреждения связок коленного сустава и голеностопа. По внешним признакам определить характер такой травмы невозможно, поэтому ребенка необходимо показать травматологу или хирургу.
В момент растяжения связок ребенок испытывает сильную боль. Это происходит из-за того, что связки, которые укрепляют суставы, имеют большое количество кровеносных сосудом и нервных волокон. Родителям не нужно паниковать, несмотря на сильный крик и плач малыша. Если плач не прекращается и появляется отек тканей, необходимо обратиться к врачу. Дети могут получить не только травму конечностей, но и разрыв со смещением позвонков, растяжение связки шеи. Могут появиться следующие симптомы:
При растяжении связок голени или стопы ребенок не может передвигаться из-за сильной боли. При растяжении связок шеи дети не могут пошевелить головой, жалуются на головную боль и онемение пальцев рук.
В месте растяжения возникает припухлость, отек возникает сразу или нарастает постепенно.
Спустя несколько часов после травмы возникает гематома. Синяк может возникнуть и через сутки.
В области гематомы кожа становится горячей, у ребенка наблюдается общее недомогание.
Когда связка полностью разрывается, наблюдается чрезмерная подвижность сустава, если происходит растяжение, малыш старается не наступать на травмированный сустав, щадя его.
При подозрении на растяжение связок родители должны обеспечить ребенку полный покой. На гематому необходимо наложить что-то холодное. Это может быть грелка со льдом, обернутая полотенцем. Держать холод можно не более 15 минут. Сустав можно перебинтовать не туго эластичным бинтом. После того, как ребенок успокоится, необходимо обратиться к врачу.
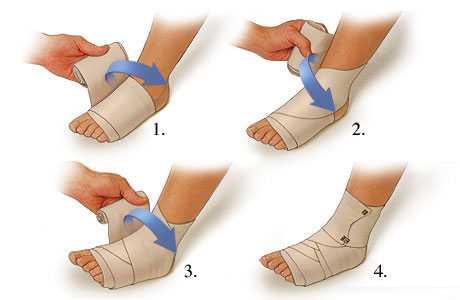
Терапия обычно длится около десяти дней. Сначала используют обезболивающие мази, гели, противовоспалительные препараты. При сложном растяжении или разрыве связок врач может предложить госпитализацию ребенка. Как только отек спадет, и уйдет болезненность будут назначены специальные упражнения, которые необходимо будет выполнять под присмотром специалиста по лечебной физкультуре.
Сложно избежать падений и травм в детском возрасте. Но снизить риск их возникновения под силу каждому родителю. Необходимо рассказать ребенку о том, как вести себя при активных играх на детской площадке. А чтобы укрепить связочный аппарат, ребенку показаны умеренные физические нагрузки.
Повреждение локтевой коллатеральной связки в виде растяжения или разрыва представляет собой повреждение одной из связок на внутренней стороне локтя. Локтевая коллатеральная связка является структурой, которая помогает сохранить нормальное взаимодействие плечевой кости и локтевой кости (одной из костей предплечья). Эта связка травмируется во время метания (определенные виды спорта) или после дислокации локтя или хирургического вмешательства.
Повреждение может быть как внезапный разрыв или происходит постепенное растяжение связки при повторных травмах. Эта связка редко подвергается повреждению в результате повседневной деятельности. Связка предотвращает скручивание локтя вовнутрь. При разрыве связки, как правило, самостоятельное заживление не происходит, или в результате регенерации происходит удлинение связки.
Растяжения делятся на три степени. При первой степени растяжения связки, связка не удлиненная, но болезненная. При второй степени растяжения связки, связка растягивается, но все еще функционирует. При третьей степени растяжения связка порвана и не работает.
Сила, которая превышает прочность локтевой связки, вызывает травму связки. Эта травма обычно является результатом повторных бросков или бросков с усилием. Травма связки может произойти в результате вывиха или хирургического вмешательства.
Большинство травм происходит в КЛС при метании предметов над головой, особенно у игроков бейсбола. Как правило, травма связана с повторяющимися перегрузками, что в итоге значительно ослабляет связку и в конечном итоге приводит к ее разрыву. Другие факторы риска включают:
Боль над медиальной стороне локтя, болезненность непосредственно над локтевой коллатеральной связкой и специальные функциональные тесты, которые воспроизводят нагрузку на связку, могут быть полезны для диагностики повреждения этой связки. Специальные физические тесты включают в себя вальгусный стресс тест, при котором сила прикладывается к локтю, и проверяется диапазон движения. Это может быть наиболее чувствительный функциональный тест.
МРТ является лучшим методом визуализации мягких тканей локтевого сустава. Особенно хорошо визуализируются небольшие разрывы на нижней (глубокой части) связки при использовании контраста (вводимого в локоть) так, как без контраста такие повреждения не могут быть замечены.
Легкая травма может излечиться самостоятельно.
Консервативное лечение показано большинству пациентов, которым удается вернуться к своей привычной деятельности. Консервативное лечение включает: использование НПВС (ибупрофен аспирин) анальгетики, холодные компрессы на зону травмы, ограничение нагрузки на локоть, ношение шины, физиотерапия. Оперативное лечение, как правило, требуется лишь небольшому числу пациентов с полным разрывом связки или тем, у кого есть стойкий болевой синдром, нарушения функции руки или угроза разрыва связки. Чаще всего, такими пациентами являются игроки бейсбола.
Операция "Томми Джона".
Пациентам с острым разрывом связки, при неэффективности консервативного лечения и тем, кто хочет продолжать заниматься бейсболом, требуется хирургическая реконструкция (восстановление связок, с использованием других тканей). Эта операция известна, как операция "Томми Джона" и, названа по имени игрока, чья карьера была удачно спасена, когда связка была реконструированная д-ром Франком Джобом.
Реконструкция связки может быть выполнена с использованием различных трансплантатов мягких тканей, полученных от пациента, но чаще всего осуществляется с помощью сухожилий мышцы palmaris предплечья. Объясняется это тем, что это сухожилие обеспечивает биомеханические характеристики, которые являются аналогичными родной связки, а так как нет никаких последствий от ее отсутствия, она является идеальной заменой связки. Некоторые пациенты не имеют изначально сухожилие мышцы palmaris и, следовательно, требуются альтернативные трансплантаты для реконструкции, такие как сухожилия разгибателей ног.
Возможные осложнения консервативного лечения включают в себя:
Возможные осложнения оперативного лечения включают в себя:
Осложнения, характерные для хирургического лечения этого заболевания:
Повреждение локтевой коллатеральной связки обычно не заживают в полной мере при использовании консервативных методов лечения. А для возвращения в спорт требуется часто оперативное лечение. Возвращение в спорт после травмы, без хирургического вмешательства, может занять от трех до шести месяцев и может занять от девяти до 18 месяцев после операции.
Реабилитация (ЛФК) позволяет увеличить мышечную силу и выносливость. Упражнения необходимо подбирать с врачом ЛФК.
Обезболивающие таблетки при растяжении мышц и связок дают быстрый и долгосрочный эффект. В большинстве случаев используются нестероидные противовоспалительные средства, но также могут применяться спазмолитики, миорелаксанты, комбинированные лекарства и даже наркотические анестетики.
Безопасными и эффективными средствами для снятия боли при растяжении мышц принято считать мази, кремы и гели. Они наносятся непосредственно на болезненный участок и оказывают локальное действие. Такие средства, в отличие от пероральных, могут использоваться длительное время.
Все обезболивающие при растяжении мышц по характеру действия можно разделить на виды:
Снять боль при ушибах и растяжениях помогают нестероидные мази, имеющие противовоспалительное действие. Активный компонент проникает в очаг боли, снимает отечность и жар.
Отметим самые популярные:
Обезболивающая мазь при растяжении может устранять неприятный симптом за счет раздражения рецепторов кожи охлаждающим или согревающим действием. Такие медикаменты имеют минимум противопоказаний, так как их основой обычно являются растительные вещества.
Охлаждающий эффект дают кремы и гели:
 Согревающим действием обладают:
Согревающим действием обладают:

Если обезболивающая мазь при растяжении не помогает, то пациенту назначаются препараты на основе стероидных гормонов. Они дают быстрый результат – снимают болевой синдром, устраняют воспаление, ликвидируют отечность и нормализуют кровообращение в пораженном участке. К таким препаратам относятся: Гидрокортизон, Преднизолон.
Использовать медикаменты необходимо в строгом соответствии с инструкцией или согласно назначению врача.
 Комбинированные обезболивающие при растяжении связок позволяют получить комплексный эффект. К популярным средствам относятся:
Комбинированные обезболивающие при растяжении связок позволяют получить комплексный эффект. К популярным средствам относятся:
 мазь «Гепариновая» – улучшает кровоснабжение тканей, предотвращает образование гематом и тромбов, в силу чего устраняет отечность и боль;
мазь «Гепариновая» – улучшает кровоснабжение тканей, предотвращает образование гематом и тромбов, в силу чего устраняет отечность и боль;Если в течение 2-4 суток использования наружного средства после повреждения связок не отмечается улучшение, то необходимо проконсультироваться с доктором. Не исключено, что во время ушиба тканей была травмирована кость или сустав. В таком случае одним кремом или гелем не обойтись.
Спастичность мышц – это не индивидуальное заболевание, а симптом, сопровождающий другие заболевания. Это часто затрагивает людей, борющихся с различными степенями инвалидности, которые должны пользоваться помощью реабилитационных ходунков или использовать инвалидное кресло. Подробнее о спастичности мышц вы можете прочитать в сегодняшней статье.
Спастичность мышц — это состояние, при котором мышцы сильно напрягаются.Это связано с поражением центральной нервной системы. Недуг чаще всего поражает мышцы рук и ног, но может нарушать и работу внутренних органов, например, кишечника или гортани.
Мышечная спастичность — частый симптом таких заболеваний, как детский церебральный паралич, осложнение после инсульта или травмы спинного мозга. Может возникать при менингите, рассеянном склерозе, опухолях головного мозга и других нейродегенеративных заболеваниях.
Пациент тщательно опрашивается и осматривается для диагностики мышечной спастичности.В зависимости от первопричины спастичности может также потребоваться компьютерная томография или магнитно-резонансная томография.
Для оценки тяжести симптомов используют шкалу Эшворта или Тардье.
Основным признаком заболевания является чрезмерное напряжение мышц с одновременным ослаблением мышц-антагонистов. Также могут возникать мышечные парезы, параличи, усиление глубоких рефлексов или непроизвольные сокращения.
Спастичность мышц может различаться по интенсивности. Небольшая интенсивность не вызывает дискомфорта в повседневном функционировании, однако при более высокой интенсивности заболевания выполнение основных видов деятельности может стать проблемой.
Безусловно, основой лечения является адекватная терапия основного заболевания. Правильно направленное лечение может уменьшить мышечную спастичность. Кроме того, пациентам рекомендуется реабилитация и применение препаратов, снижающих мышечное напряжение.В некоторых случаях хирургическое вмешательство может быть эффективным.
Важным элементом лечения мышечной спастичности является физиотерапия, которая предназначена для расслабления чрезмерно напряженных мышц и укрепления чрезмерно расслабленных. С этой целью у больных применяют специальные реабилитационные упражнения, рекомендуются различные физиотерапевтические процедуры, такие как, например, электростимуляция токами низкой частоты.
Ригидность мышц — это состояние повышенного мышечного тонуса, которое приводит к непрерывным непроизвольным сокращениям многих независимых групп мышц. Мышечный спазм, в свою очередь, обычно затрагивает один участок тела и представляет собой временный болезненный спазм отдельной мышцы или группы мышц, который спонтанно разрешается максимум через несколько минут и обычно не имеет серьезных последствий.Механизм развития мышечной ригидности и мышечных спазмов сложен и до конца не изучен.
Мышечные судороги могут возникать у здоровых людей после напряженной физической нагрузки или физической нагрузки, провоцируются случайным движением или сокращением укороченной мышцы и разрешаются спонтанно или через некоторое время при растяжении мышц и массаже. Спазм также может вызвать травму костей или суставов и является защитной реакцией организма на раздражение мышц вокруг перелома.Мышечный спазм может также возникать при повреждении нерва, иннервирующего данную мышцу, и в этом случае спазм также может возникать в период заживления. Частые мышечные судороги могут возникать при таких состояниях, как дефицит электролитов (например, низкий уровень калия или магния в крови, который может быть связан с рвотой, диареей или чрезмерным потоотделением), нарушения кальция, гормональные нарушения (например, гипотиреоз), диабет, почечная недостаточность и у беременных. женщины.
Мышечная скованность и мышечные спазмы также могут возникать при различных состояниях, таких как рассеянный склероз, столбняк и ряд редких заболеваний и синдромов, таких как нейромиотония (синдром Айзекса), синдром ригидного человека ), синдром Шварца-Джампеля, метаболические миопатии или отравление стрихнином.
Людям с повторяющимися мышечными спазмами или ригидностью следует обратиться к лечащему врачу.Болезненные мышечные спазмы могут быть первым проявлением системных заболеваний, таких как гипотиреоз или диабет, которые, будучи обнаружены на ранней стадии, поддаются лечению с помощью соответствующего лечения. С другой стороны, если судороги сопровождаются ригидностью мышц или другими тревожными симптомами, такими как: парезы, мышечная слабость и боль или тремор, необходимо срочно обратиться к терапевту или в отделение неотложной помощи.
Ситуация, требующая немедленной медицинской помощи, — это сильный мышечный спазм в результате отравления столбняком или стрихнином (крысиным ядом или зараженными наркотическими веществами).В этих случаях спазмы и ригидность мышц сопровождаются судорогами и респираторным дистресс-синдромом — потенциально опасным состоянием, требующим вызова службы скорой помощи.
Сначала врач проведет тщательный опрос и неврологическое обследование. Во время беседы врач захочет узнать, в какое время суток судороги появляются чаще всего или какие действия вызывают их.Врач также может спросить пациента, когда у него появились мышечные судороги и скованность, и были ли в анамнезе подобные жалобы у его или ее ближайших родственников.
В случае спазмов и ригидности мышц необходимо полное неврологическое обследование, но с особым акцентом на оценку мышечного напряжения и глубоких рефлексов, которые врач исследует, постукивая по различным точкам на теле пациента неврологическим молоточком. Оценка мышечной силы и походки пациента также может быть полезной.Тест мышечного тонуса основан на пассивных движениях конечности больного врачом при максимальном расслаблении со стороны обследуемого. Если пациент недостаточно расслаблен (пытается самостоятельно двигать конечностью) во время обследования, оценка становится недостоверной, поэтому очень важно четко следовать указаниям врача во время обследования.
Врач также может направить больного на электромиографическое исследование (ЭМГ), в ходе которого с помощью соответствующего оборудования проводится тщательная оценка электрической активности мышц.В некоторых случаях также необходимы анализы крови на калий, магний, кальций и мышечные ферменты, такие как креатинкиназа. При подозрении на врожденное заболевание мышц пациента могут направить на биопсию мышцы для микроскопического исследования ее структуры.
.Мышечная слабость – это ощущение потери нормальной мышечной силы. В зависимости от степени тяжести мышечную слабость можно назвать парезом, который представляет собой частичную потерю мышечной силы, или параличом, при котором наблюдается полная потеря мышечной силы. В обоих случаях нарушается сократительная способность мышцы или группы мышц, что проявляется затруднениями при выполнении определенных движений или быстрой утомляемостью даже при обычной физической нагрузке.
Потеря мышечной силы может быть первым симптомом тяжелых неврологических расстройств, а также проявлением системных заболеваний, таких как гипотиреоз. В зависимости от фактора, вызвавшего мышечную слабость, механизм ее формирования различен и не всегда симптомы обусловлены повреждением самой мышцы. В некоторых случаях мышечную слабость ошибочно относят к общим симптомам, таким как хроническая усталость или снижение физической работоспособности у спортсменов.Очень важно различать эти термины, поскольку при диагностике учитываются только те симптомы мышечной слабости, которые явно мешают пациенту нормально функционировать и выполнять физические упражнения на среднем уровне. Ухудшение мышечной работоспособности у лиц, занимающихся спортом, не является неврологическим расстройством по типу снижения мышечной силы. Точно так же у пациентов, у которых появляются такие симптомы, как общая усталость в повседневной жизни, системные заболевания, которые могут привести к общей слабости, такие как, например.анемия, заболевание щитовидной железы или даже депрессия.
Потеря мышечной силы, описанная пациентом и подтвержденная тщательным неврологическим обследованием, всегда является симптомом болезни. Мышечная слабость принимает форму генерализованного пареза или поражает только определенные группы мышц.
Генерализованный парез может указывать на аномалии в различных структурах нервной системы.Наиболее частыми причинами общей потери мышечной силы являются полинейропатии (заболевания периферических нервов, например, синдром Гийена-Барре), заболевания нервно-мышечного синапса (например, миастения) и заболевания мышц (например, полимиозит).
Алкоголизм, авитаминоз, электролитные нарушения, интоксикация лекарствами или токсическими веществами, столбняк, ботулизм или трихинеллез также могут привести к генерализованному парезу.
Мышечная слабость также может поражать отдельные группы мышц.Так бывает, например, при поражении плечевого сплетения, корешковом синдроме, связанном с дегенеративными изменениями в позвоночнике, а также при параличе отдельных нервов (например, срединного или локтевого).
Если парез или паралич поражает верхние и нижние конечности на одной стороне, это называется гемипарез (или гемиплегия), а параплегия — ослабление мышечной силы в обеих нижних конечностях. Наиболее частой причиной гемипареза является инсульт, но он также может быть вызван другими серьезными заболеваниями, такими какопухоли.
Лечение мышечной слабости двояко и зависит, среди прочего, от продолжительности пареза и его тяжести. Если парез возникает внезапно и поражает верхние и нижние конечности на одной стороне тела, сопровождается нарушениями речи, опущением уголка рта или нарушением сознания, следует немедленно вызвать скорую помощь в связи с подозрением на инсульт. В этом случае очень важны быстрые действия!
Тщательное наблюдение за симптомами, связанными с парезом, также важно, и если у вас разовьются нарушения зрения, такие как диплопия или опущение век, связанные с мышечной слабостью и повышенной утомляемостью, вам следует немедленно обратиться к врачу, так как такие симптомы могут свидетельствовать о миастении.
Если парез появился некоторое время назад и медленно прогрессирует, врачебное вмешательство не столь срочно, как в случае инсульта или миастении, но затягивать с визитом к врачу не следует. Заболевания нервов и мышц в ряде случаев могут быть наследственными, поэтому крайне важно своевременно установить правильный диагноз и провести диагностику у других членов семьи больного.
Сначала врач проведет тщательный опрос и неврологическое обследование.Во время беседы врач непременно захочет узнать, с какими видами деятельности в быту больной испытывает наибольшие трудности (ходьба по лестнице? вставание со стула?) и при каких обстоятельствах мышечная слабость наибольшая (в утренние или вечерние часы ?). Врач может также спросить, когда пациент испытывает мышечную слабость и были ли подобные жалобы у его ближайших родственников.
В случае мышечной слабости требуется полное неврологическое обследование, но с особым вниманием к таким элементам, как оценка рефлексов, которую врач исследует с помощью неврологического молоточка, и оценка мышечной силы.
Часто для постановки правильного диагноза необходимы мышечный тест (ЭМГ) и тест нервной проводимости (ЭНГ), чтобы сделать вывод о возможной основной причине мышечной слабости. Также могут быть полезны базовые анализы крови, включая измерение уровня калия и мышечных ферментов, таких как креатинкиназа (КФК). Визуализирующие исследования головы, такие как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), особенно важны при подозрении на инсульт.
.Опорно-двигательный аппарат состоит из: скелетной, суставной и мышечной систем. Из-за сложного строения и плотного соединения всех элементов часто возникают дефекты и повреждения опорно-двигательного аппарата.
Внезапные и тяжелые травмы силой, превышающей возможности костей и мягких тканей, вызывают специфические повреждения опорно-двигательного аппарата. Наиболее распространенными являются переломы костей, вывихи суставов (включая повреждение суставных капсул и связок), разрывы сухожилий или мышц.Незначительные травмы, а также микротравмы могут приводить к медленным и часто незаметным повреждениям опорно-двигательного аппарата, что может закончиться переломом костей или разрывом сухожилий, связок и т. д. Первым тревожным признаком является боль, которая может свидетельствовать о перегрузке или механическом повреждении. .
Наиболее распространенными причинами мышечных травм являются перетренированность, аномальное или недостаточное растяжение мышц, неготовность мышц к физической нагрузке и внезапные и неконтролируемые движения.Результатом могут быть повреждения мышц, связанные с их:
Повреждение мышц чаще всего происходит, когда мышцы подвергаются резкому и перенапряжению мышц и в то же время они ослаблены и утомлены. Этот тип повреждения чаще всего локализуется на задней поверхности бедра, т.е. вокруг подколенного сухожилия. Этим травмам больше всего подвержены люди, которые ведут малоподвижный образ жизни и внезапно начинают интенсивную физическую активность.
В свою очередь, повреждение мышц от чрезмерного использования является результатом многократного напряжения мышц в течение длительного периода времени.Чаще всего поражаются мышцы спины и паха, также этому виду поражения будут подвержены ноги и руки.
Повреждения мышц чаще всего проявляются характерной точечной болью. Часто также отмечается ограничение движений, отек или гематомы. Все зависит от степени повреждения.
Любые мышечные травмы должны быть диагностированы врачом, который назначит специальные анализы. Чаще всего люди, которые борются с мышечными травмами, должны воспользоваться профессиональными физиотерапевтическими и реабилитационными процедурами.
При повреждении мышц рекомендуется лечебная физкультура, использующая воздействие естественных физических факторов, таких как вода, свет, электричество или низкая температура. Физиотерапия будет стимулировать биологические процессы в тканях и уменьшать боль, отек и воспаление. Особенно рекомендуется высокоэнергетический лазер, так как он ускоряет регенерацию поврежденных мышечных волокон. В физиотерапии применяют также бальнеологические массажи, например поперечный массаж мягких тканей, а также мануальную терапию, особенно приемы фасциотерапии.В некоторых случаях также рекомендуется кинезиотейпирование, которое предполагает наклеивание специальных тейпов вокруг области повреждения мышц. Метод кинезиотейпирования направлен на стабилизацию и разгрузку поврежденной мышцы, создает условия для более быстрой регенерации мышечных волокон.
Важным элементом реабилитации также будут изометрические упражнения, упражнения на растяжку, укрепление и сопротивление. Для их выполнения больные используют мячи, ленты, батуты и т. д. Благодаря правильно подобранным упражнениям у больного улучшается гибкость мышц, укрепляются их и улучшается кровообращение.
.Снижение мышечного тонуса, или мышечная гипотония, возникает у ребенка, если его мышцы «слишком рыхлые». У детей со сниженным мышечным тонусом часто наблюдается задержка подвижности, ослабление мышц или проблемы с координацией, что может быть результатом целого ряда неврологических заболеваний и расстройств. Повышенное мышечное напряжение, или мышечный гипертонус, также беспокоит родителей.
Снижение мышечного тонуса чаще всего встречается у младенцев и детей и может быть вызвано многими заболеваниями, включая:
Ребенок с синдромом Дауна (фото)
У пациентов с синдромом Дауна снижена когнитивная способность, которая колеблется от легкой до умеренной
посмотреть галереюСнижение мышечного тонуса также может быть связано с синдромом Аспергера.
Мышечная гипотензия также может быть следствием отравления ртутью в детстве или аутоиммунных заболеваний.
Родители часто замечают, что дети более покладистые и вялые, чем их сверстники. Это связано с тем, что мышцы, которые обычно удерживают скелет от скольжения, не выполняют свою работу должным образом.
В результате дети легко выскальзывают из рук родителей и не могут держать связки в напряжении. Характерной для гипотонии является также способность детей со сниженным мышечным тонусом растягивать связки выше нормы.
Движения головы неконтролируемые, и маленькие дети часто испытывают трудности с приемом пищи. Обычно они учатся говорить позже.
Другими заметными симптомами заболевания являются боль или парестезия.
Осложнения мышечной слабости включают атрофию мышц и контрактуры.
Когда педиатр подозревает у ребенка низкий мышечный тонус, он направляет его к неврологу. Врач выполняет различные тесты - сенсорные и двигательные тесты, баланс и рефлексы.
Ваш врач может также назначить анализы крови, спинномозговые пункции, анализы мочи и визуализирующие исследования, такие как рентген, компьютерная томография и магнитно-резонансная томография.
У детей раннего возраста, у которых родничок еще не окостенел, проводят транссудальное УЗИ.
Тесты могут также включать электромиографию (ЭМГ), которая представляет собой тесты на электрическую активность мышц, а также тест нервной проводимости. Последний может быть заказан для измерения способности нервов посылать электрические сигналы.
Дети с гипотонией часто имеют другой диагноз, который следует учитывать. Мышцы можно укрепить с помощью упражнений. Однако этого может быть недостаточно.
Низкий мышечный тонус лечится очень специализированными физиотерапевтическими процедурами.Чем раньше начато лечение, тем лучше для больного.
У младенцев до трехмесячного возраста от природы повышен мышечный тонус. Дискомфорт усиливается, когда ребенок плачет, когда ребенок испытывает стресс, а когда ребенку холодно - тогда напрягает все тело. Это состояние часто путают с неврологическим расстройством.
Однако в некоторых случаях избыточный мышечный тонус может быть вызван
Симптомами повышения мышечного тонуса являются:
Диагноз аналогичен диагнозу низкого мышечного тонуса.
Повышенное мышечное напряжение можно компенсировать физиотерапией. Его следует начинать как можно раньше, чтобы дать ребенку возможность правильно развиваться и предотвратить мышечные спазмы. Есть две процедуры:
Оба метода можно комбинировать друг с другом и выбирать из них наиболее эффективные элементы.Вопреки видимому, больше всего будут зависеть от родителей. Профессионалы только дают советы, как ухаживать за ребенком 24 часа в сутки. И именно забота мамы и папы имеет решающее значение.
При желании и целеустремленности, при действенной помощи специалистов ребенок способен быстро преодолеть свои проблемы с мышечным напряжением. Если все пойдет хорошо, ваш малыш быстро наверстает упущенное, садится, ползает, встает и свободно ходит. Он просто будет правильно развиваться.
Воспользуйтесь медицинскими услугами без очередей. Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.90 000 триггерных точек — симптомы, карта, терапияТриггерные точки (триггерные точки) представляют собой болезненные комки, бугорки или тяжи в мышцах, показанные на карте. Они являются частой причиной скованности и боли в области шеи, спины и лопаток. Они также могут вызывать головную боль напряжения. Терапия триггерных точек состоит из массажа фасций и инъекций, которые нейтрализуют триггерные точки, устраняют ацидоз и растягивают склеенные фасции.
Основным симптомом триггерных точек является миофасциальная боль , которую больные описывают как глубокую, жгучую, иногда затуманивающую электрическую и пульсирующую.Бывает, что боль в мышце сопровождается ощущением покалывания или зудом кожи. В некоторых случаях боль проецируется (дается, передается), т. е. ощущается в другом месте, чем ее причина. Эта боль иногда иррадиирует или «выстреливает» в другие области тела. Отсюда и название, так как нажатие на спусковой крючок огнестрельного оружия вызывает выстрел, нажатие на спусковую точку освобождает боль, которая иррадиирует в другие части тела. Однако в большинстве случаев боль возникает преимущественно в области пальпируемого утолщения мышцы, например под лопаткой.При надавливании на триггерную точку отмечается значительное усиление боли, которую больные описывают как «сердитую». Характер боли напоминает в некоторой степени симптомы, связанные с так называемым болезненность мышц, возникающая после физических нагрузок. Часто триггерные точки располагаются в ягодичных мышцах и могут иррадиировать оттуда в нижнюю конечность. Боль усиливается после упражнений, особенно длительных упражнений, требующих либо сохранения одного и того же положения тела в течение длительного времени, либо повторения одних и тех же действий в течение длительного периода времени.Боль часто уменьшается под влиянием алкоголя, но возвращается с большей силой после прекращения его действия. Особенно усиливается после окончания приема алкоголя, когда также появляется дрожание рук, потливость, ощущение сердцебиения и беспокойства. Сильный оргазм может временно уменьшить или даже полностью остановить боль. Теплая ванна или душ также могут принести некоторое облегчение на некоторое время. Переедание часто усугубляет симптомы.
Боль начинается безобидно, чаще всего с легкой ноющей боли, которая сначала может приходить и уходить.Затем боль становится более частой и, наконец, постоянной. Интенсивность боли также увеличивается со временем. Миофасциальные триггерные точки появляются в новых местах, а недуги распространяются на другие части тела. Боль сопровождается скованностью и мышечной слабостью. Мышцы твердые на ощупь, в них можно почувствовать болезненные шишки, полосы или шишки. Течение безуспешно леченного заболевания хроническое, отчаявшиеся больные прибегают к различным методам лечения, вплоть до многократных нейрохирургических операций или методов нетрадиционной медицины.Мне известен случай, когда женщина, доведенная до крайности, вставила себе простую швейную иглу в триггерную точку на ягодице. Игла застряла так глубоко, что ее пришлось удалить хирургическим путем. Длительная боль лишает радости жизни, и больные могут потерять надежду на улучшение. Триггерные точки могут привести к так называемой мышечной броне, которая на ощупь напоминает жесткую броню, чаще всего расположенную на спине. Тугоподвижность и боль могут способствовать возникновению контрактур и снижению физической активности.Иногда, как симптом триггерных точек, миофасциальная боль возникает только на одной стороне тела.
Любая мышца может вызывать триггерную точку. Карта триггерных точек поможет вам найти их, но помните, что каждый пациент индивидуален. Эти точки образуют определенные линии, известные как миофасциальные цепочки. Наиболее распространенные местоположения триггерных точек перечислены ниже.
Болезненный отек шеи чаще всего возникает у людей, которые долго работают за письменным столом с наклоненной вперед головой.Триггерные точки можно обнаружить по всей задней части шеи, включая затылок, вызывая головную боль в спине, которая может иррадиировать в виски, лоб и глаза. Припухлость в области шеи и затылка может быть следствием заболевания шейного отдела позвоночника, например, его дископатии и связанной с этим травмы шейного отдела плеча.
Триггерные точки могут быть очень болезненными и ограничивать движения в плечевом суставе. Они часто находятся в задней части дельтовидной мышцы.
Предплечье может быть местом расположения триггерных точек. Они вызывают чрезмерное напряжение и скованность в мышцах предплечья. Это может привести к болезненному теннисному синдрому или синдрому локтя игрока в гольф.
Триггерные точки на спине чаще всего расположены вокруг верхней части спины. Особенно беспокоят боли под лопаткой, чаще левой. Болезни могут возникать и между лопатками. Как правило, триггерные точки в верхней части спины располагаются вокруг лопаток, особенно в трапециевидных мышцах, мышцах, поднимающих лопатку, и в верхней части широчайших мышц спины.Разгибательная мышца спины часто присоединяется к напряжению и тугоподвижности этих мышц, вызывая болезненную припухлость спины в области позвоночника. Интенсивность боли заключается в том, что трудно найти положение тела, в котором можно уступить. Возникают у людей, которые длительное время сидят за письменным столом, не упираясь верхней частью спины в стул и не упираясь предплечьями в подлокотники. Они также относительно часто встречаются у людей, которые длительное время работают руками в положении стоя. Они часто сосуществуют со сколиозом (искривлением позвоночника) или с выступающей лопаткой.
Триггерные точки в нижней части спины могут быть очень неприятными, чаще всего вызывая сильную боль при сгибании и скручивании позвоночника. Они могут быть большими, и вы можете время от времени ощущать их как припухлости или припухлости в нижней части спины.
Боль в ягодицах может быть вызвана триггерными точками. Наиболее частая локализация триггерных точек — заднелатеральная часть ягодицы, т. е. средняя ягодичная мышца. Болезненные припухлости в ягодице также могут быть в грушевидной мышце. Эта миофасциальная боль часто возникает при ишиасе.
Триггерные точки часто располагаются на боковой стороне бедра в четырехглавой мышце, часто ниже или впереди подвздошно-большеберцового пучка. Они могут сопровождать радикулит или заболевания тазобедренного сустава.
Болезненная опухоль на голени может быть триггерной точкой.Такая боль в икроножной мышце может быть следствием длительной судороги или хронического ишиаса. Чаще всего их обнаруживают в средней большеберцовой и трехглавой мышцах голени.
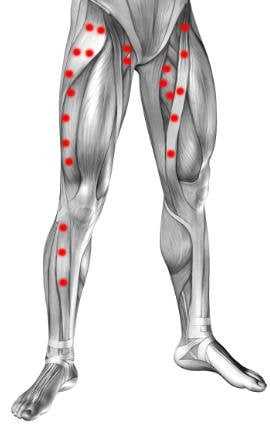
Болезненная опухоль в паху не обязательно является триггерной точкой, это также может быть лимфатический узел, особенно когда он выглядит как опухоль. Миофасциальные боли и триггерные точки в паху часто сопровождают дегенерацию тазобедренного сустава.
Чаще всего триггерные точки располагаются на висках, но их можно найти и в других мышцах головы.Боль может иррадиировать в лицо и зубы. Иногда он имитирует зубную боль и может привести к ненужному удалению зуба стоматологом. Эти точки могут быть источником головной боли напряжения и мигрени.
Нижнечелюстные триггерные точки часто располагаются в мышцах, смыкающих зубы, из которых рубец является наиболее сильным. Располагается на лицевой стороне между щекой и нижней челюстью. Триггерные точки в жевательных мышцах возникают у людей, которые часто скрипят зубами или скрипят зубами во сне (бруксизм).Может сопровождаться дегенерацией и болью в височно-нижнечелюстном суставе.
Триггерные точки шеи чаще всего располагаются в грудино-ключично-сосцевидной мышце и в мышцах, расположенных по бокам и под нижней челюстью. Они чаще встречаются у людей, чья работа требует постоянного поворота головы в одну сторону, как в случае с автомалярами. В области шеи находится множество жизненно важных структур, таких как крупные сосуды, трахеи и нервы, поэтому терапию триггерных точек в этой области должны проводить только люди с большим опытом и доскональными знаниями анатомии.
Триггерные точки подмышечной впадины чаще всего встречаются в передней зубчатой мышце. Затем возникает значительная боль, когда вы чихаете или глубоко дышите. Они чаще встречаются у людей с выступающей лопаткой. Важно помнить, что болезненная припухлость в подмышечной впадине или шишка может быть, например, лимфоузлом, поэтому следует обратиться к соответствующему специалисту для диагностики и лечения.
Триггерные точки могут находиться в мышцах грудной клетки.В малой грудной мышце они часто сопровождаются болями под лопаткой. Сообщалось о триггерных точках в большой грудной мышце в связи с аритмией, нерегулярным сердцебиением, таким как мерцательная аритмия. Лечение таких триггерных точек разрешило аритмию.
Триггерные мышцы в мышцах живота чаще всего появляются у людей с чрезмерным кифозом и тугоподвижностью в грудном отделе позвоночника. Обычно они встречаются в косых мышцах, но могут появляться и в прямых мышцах.В некоторых случаях они вызывают боль в области паха.
Этот механизм является предметом многих теорий. Наиболее доказана теория патологического спазма и ацидоза. В настоящее время теория FDM также приобрела большую популярность.
Теория, к которой я больше всего склоняюсь, состоит в том, что триггерная точка является результатом патологического сокращения мышц. Это сокращение не всей мышцы, а только ее мелких волокон.Когда сокращаются целые мышцы, например, при сокращении голени, в сухожилиях создается напряжение, и таким образом запускается механизм, расслабляющий мышцу. Когда сокращаются только мелкие волокна, сухожилия не напрягаются, и поэтому сокращение продолжается длительное время. Длительное сокращение этих волокон приводит к ишемии и гипоксии и, как следствие, к накоплению в триггерной точке таких метаболитов, как молочная кислота, что вызывает жгучую боль, подобную так называемой болезненность, возникающая после интенсивных физических нагрузок.Со временем наблюдается повышенная чувствительность данного участка мышцы, которая становится намного чувствительнее к давлению и даже легче сокращается. Создается самоходный каскад, работающий в механизме т.н. порочный круг. Со временем вокруг исходной триггерной точки может образовываться все больше и больше точек, называемых сателлитными. Это может быть связано с продолжающимся ацидозом, так как у лабораторных животных введение раствора кислоты в мышцы вызывает хроническую хроническую боль в мышцах.
Теория FDM утверждает, что основной причиной болей в триггерных точках являются нарушения в фасции, мембране, окружающей мышцы. Среди прочего, ее складчатость, сморщивание и неправильное расположение волокон могут вызывать боль.
Распознавание триггерных точек требует большого опыта. Боль часто указывается, т. е. пациенты сообщают о боли в другом месте, а не в месте ее источника, что может затруднить диагностику.Бывает, что пациенты годами проходят многие виды терапии, прежде чем кто-то поставит правильный диагноз и применит правильное лечение триггерных точек. Интервью играет важную роль в исследовании, но наиболее важным является тактильный тест, проводимый кем-то, кто знает, как находить триггерные точки. В некоторых случаях врач также может назначить дополнительные анализы.
Не только триггерные точки ответственны за шишки или шишки в мышцах. Некоторые из них могут быть симптомом серьезных заболеваний, поэтому диагностику следует доверить специалисту.Специальные курсы учат находить триггерные точки на теле , но только большой опыт, терпение и врожденный талант позволяют найти их точно. Инъекции разведенного анестетика в триггерные точки позволяют мышцам расслабиться и более точно локализовать уплотнения в мышцах, особенно глубокие.
Чтобы эффективно лечить триггерные точки, их нужно отключить, то есть заставить мышцы, которые их создают, перестать сокращаться.Терапия триггерных точек в менее тяжелых случаях основана на фасциальном массаже и аналогичных методах, используемых физиотерапевтами. К ним относятся растяжка и спрей, постизометрическая релаксация и давление на триггерные точки. Инъекции в триггерные точки, проводимые врачом, обеспечивают высокую эффективность, быстрый эффект и большую комфортность терапии. Всегда старайтесь сначала лечить первопричины боли, такие как радикулит.
Одним из методов миофасциальной терапии является глубокий массаж фасций триггерных точек, однако, чтобы быть эффективным, он должен быть очень интенсивным, что требует применения значительной силы.По этой причине эффективный массаж может быть очень болезненным, и некоторые пациенты не могут его выдержать. Если триггерные точки расположены глубоко, например, в заднелатеральной области ягодиц, даже опытный физиотерапевт, умеющий массировать триггерные точки, может быть не в состоянии добраться до них. Кроме того, при развитии генерализованной мышечной ригидности и панциря одной физиотерапии часто бывает недостаточно.
Качественный ручной электрический массажер или вибромассажный мяч могут оказать большую помощь в терапии.После должного обучения у специалиста такие устройства можно использовать в домашних условиях. С помощью вибрации энергия передается глубоко в мышцы, что часто помогает при миофасциальных болях. Аналогичное применение имеет вибрационный каток.
Согласно теории FDM, триггерные точки и боль вызываются сморщиванием и слипанием фасции, окружающей мышечной оболочки. Его можно сравнить со сдутым резиновым шариком.Поверхность такого воздушного шара сморщивается и склеивается.

Инъекции разглаживают фасцию, наполняя мышцы изнутри. При введении жидкости внутрь мышцы ее мышечная фасция становится более гладкой и разглаживается, как и поверхность надутого баллона. Именно поэтому инъекции в триггерные точки более эффективны, чем фасциальный массаж. Кроме того, уколы обладают и другими лечебными эффектами:
Сухие иглы включают в себя прокалывание мышцы только иглой, без введения жидкости. Поэтому лечение сухими иглами не разглаживает фасцию, не вымывает вредные метаболиты и не нейтрализует ацидоз.
Если массаж фасций и другие формы физиотерапии не работают или пациент хочет, чтобы лечение было менее болезненным, более комфортным и давало более быстрые и надежные результаты, врач выполнит инъекции в триггерную точку с разведенным анестетиком, а также называется блокадой триггерных точек.Чтобы добраться до труднодоступных мышц, некоторые инъекции делаются под ультразвуковым сканированием, которое показывает мышцы и контролирует положение иглы. Инъекции триггерных точек – очень эффективный метод терапии. Боль, сопровождающая инъекции, очень непродолжительна, потому что обезболивающее вводится в точку боли. Пациенты часто чувствуют облегчение и успокоение после процедуры инъекции в триггерную точку. Это амбулаторная процедура, после которой пациент отправляется домой. В день инъекции нельзя садиться за руль.В течение нескольких дней инъецированные мышцы могут болеть. В тяжелых случаях иногда требуется серия из 3 инъекций, в других достаточно одного сеанса.
Хорошо снимает триггерные точки!
Опубликовано Alek Zbrożek 18 февраля 2019 г.
Лечение инъекциями ботокса предназначено для ослабления сверхактивных мышц и предназначено для особых случаев. Эта форма терапии используется, среди прочего, при бруксизме, чтобы ослабить мышцы, вызывающие скрежетание зубами во время сна.
Во-первых, устраните, насколько это возможно, причины триггерных точек. Без него триггерные точки могут вернуться быстро. Иногда достаточно улучшить эргономику работы и осанку. Для этого выполняются специальные упражнения, укрепляющие и растягивающие соответствующие мышцы. Но сначала вылечите болезненные триггерные точки, так как интенсивное растяжение и упражнения на воспаленные мышцы могут усилить боль. В случае возникновения триггерных точек, вызванных дископатией или дегенерацией суставов позвоночника, сначала необходимо вылечить позвоночник, что чаще всего достигается с помощью современного безоперационного лечения.Для предотвращения рецидива можно использовать триггерную терапию в домашних условиях, используя специальное оборудование или теннисный мяч.
 Ударно-волновая терапия - теннисный локоть
Ударно-волновая терапия - теннисный локоть Теннисный локоть — очень докучливое заболевание, которое мешает пациентам заниматься их обычной повседневной деятельностью. Узнайте, что такое теннисный локоть, каковы симптомы заболевания, причины и как его вылечить??
Теннисный локоть — это разговорное название тендопатии мышц-разгибателей запястья. О чем это? Это заболевание мышц-разгибателей запястья в месте их проксимального прикрепления к латеральному надмыщелку плечевой кости. Это состояние в основном связано с мышечной перегрузкой.
Теннисный локоть — это профессиональное заболевание, с которым борются многие люди. У кого чаще? Это заболевание, несмотря на свое название, поражает в основном не теннисистов, а офисных работников, механиков и портних.
Невоспалительные дегенеративные изменения в прикреплении разгибателей запястья считаются основной причиной образования теннисного локтя. Эти изменения возникают в результате длительной мышечной перегрузки, которая, в свою очередь, вызывается повторяющимися движениями запястья или пронацией/супинацией предплечья.
Действия, приводящие к микроповреждениям, включают, например, печатание или завинчивание шурупов.
Характерным симптомом теннисного локтя является боль, локализующаяся в области латерального надмыщелка плечевой кости – в месте прикрепления мышцы. Боль также может иррадиировать вдоль пораженных мышц в предплечье или запястье.
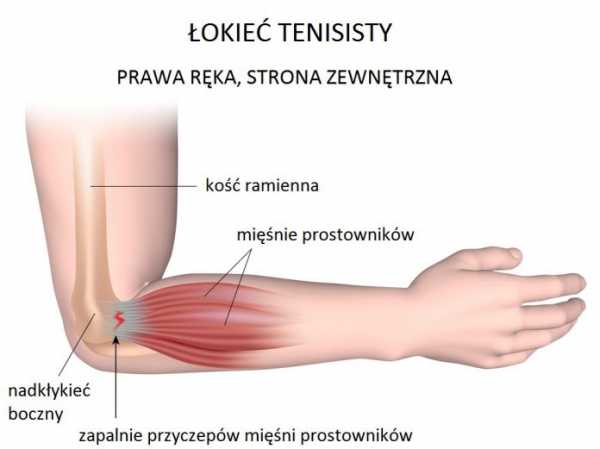
По мере развития болезни даже самые простые повседневные действия, такие как поднятие стакана или нажатие на ручку двери, становятся затрудненными.Боль возникает, когда запястье задействовано.
Мы также считаем теннисным локтем следующие симптомы:
Если у нас есть симптомы, указывающие на теннисный локоть, необходимо обратиться к специалисту.Это состояние, которое не исчезнет само по себе. Врач или физиотерапевт может диагностировать теннисный локоть, выполняя простые тесты, не требующие специального оборудования.
Диагноз «теннисный локоть» ставится на основании опроса пациента и физического осмотра. Он заключается в выполнении функциональных тестов, сравнении обеих конечностей или проверке степени боли. Для подтверждения диагноза врач-ортопед может направить вас на УЗИ.
Как вылечить теннисный локоть? Комплексная физиотерапия должна включать кинезиотерапию, мануальную терапию, тейпирование, массаж и лечебную физкультуру. Терапию следует проводить не только в месте боли, но и в пределах тканей, которые могут прямо или косвенно повышать тонус покоя мышц передней группы предплечья и тем самым затруднять или делать невозможным их расслабление.
Сроки и методы лечения теннисного локтя зависят от характера и размера поражения сухожилия. В начальной фазе можно использовать пакеты со льдом, но стоит использовать и другие методы лечения теннисного локтя.
К основным методам лечения теннисного локтя относятся ортез и кинезиотейпирование , а также упражнения на растяжку и укрепление.Другим чрезвычайно важным аспектом является также лечебная физкультура.
Физиотерапевтические процедуры при теннисном локте:
Еще один метод реабилитации при теннисном локте массаж в исполнении физиотерапевта. Расслабляющий массаж и достаточный отдых значительно уменьшают воспринимаемую боль.
Одним из доступных способов лечения теннисного локтя является ударная волна. Ударно-волновая терапия значительно ускоряет процесс регенерации, стимулирует обмен веществ и увеличивает выработку коллагена. Кроме того, ударная волна обладает расслабляющим эффектом. Все эти факторы помогают уменьшить воспаление и боль.
Узнайте больше об ударной волне: Что такое ударная волна?
Посмотрите, как физиотерапевт проводит тест на сопротивление мышцам-разгибателям запястья. В видео также показано, как работает ударная волна Impactis M+ при лечении травмы теннисного локтя.
90 150
В зависимости от лечебной процедуры терапия включает от 4 до 8 последовательных процедур.Однако интервал между процедурами должен составлять от 5 до 10 дней и постепенно увеличиваться с каждой процедурой.
К сожалению, иногда изменения настолько выражены, что консервативное лечение не дает результатов и требуется хирургическое вмешательство. Процедура включает разрезание прикрепления мышцы-разгибателя. После проведения такой операции руку следует обездвижить на срок около 3 недель, а затем пройти реабилитационный процесс.
.