2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Онкология это целый воспалительный процесс, энергия которого охватывает весь человеческий организм и не дает всем органам и процессам работать так, как нужно. Развитие онкологических болезней переросло в естественный процесс, так как многие современные факторы, воздействуя на организм, ослабляют его, и тем самым он становится уязвимым для атак и захватывания опасными вирусами. Онкологические болезни –одна из основных причин смерти и инвалидности. Почти во всех странах нашей планеты отмечен рост заболеваемости раком. По статистике каждый год около семи миллионов человек подвергаются заболеваниям злокачественных опухолей, и около пяти миллионов людей умирают. Различают два вида опухолей: доброкачественные и злокачественные. Доброкачественная опухоль не причиняет никого вреда человеку, она развивается, отодвигая окружающие ее ткани. А вот злокачественные внедряются в эти ткани и, далее следует процесс разрушения.
Рак – заболевание, которое чаще всех остальных встречается в онкологии. Это происходит тогда, когда эпителиальных клеток и тканей в человеческом организме становится больше всего, поэтому, активно начинают развиваться раковые клетки. Есть 4 стадии рака. Неизлечимые это третья и последняя стадия. Что касается четвертой, тот уже все запущено, в организме появляются метастазы и начинается распад опухоли, эту стадию называют терминальной. На этой стадии человеку остается жить примерно несколько месяцев, бывает даже 1 и 2 года. Есть несколько общих аспектов, которые указывают на наличие онкологического заболевания: резкая потеря веса, повышенная утомляемость, боль в месте поражения, высокая температура (частый признак, который проявляется на последней стадии).
Диагностика опухолей бывает поздняя, своевременная и ранняя. Конечно же, такой опасный недуг обнаружить на ранней стадии можно считать настоящим везением, так как обычно, люди запускают болезнь, не обращая внимания на появление симптомов, и обычно уже приходят к врачу с запущенной формой. Целых 98% составляет вероятность выживания человека после лечения рака, это притом, что опухоль была обнаружена на ранней стадии. Конечно же, не стоит забывать и об образе жизни, вредные привычки отрицательно сказываются на здоровье, лучше лишний раз обратиться за консультацией онколога (консультацией детского онколога), чем потом мучиться и бороться с запущенной формой болезни.
Также, стоит опасаться и детской онкологии. Сегодня даже кусок некачественного продукта, например: рыбы и мяса (так как это белок), могут вызвать опасные и необратимые процессы в организме. Поэтому, нужно не только с трепетом относиться к пище, которую употребляют и взрослые и дети, но и обследоваться у врача или подробнее проконсультироваться с онкологом-хирургом.
Такое заболевание, как рак молочной железы является одним из самых распространенных злокачественных опухолей. Наибольшее опасение вызывает активное метастазирование и агрессивный рост. По статистике ежегодно выявляется около одного миллиона случаев заболеваний раком молочной железы, а умирает от него почти полумиллиона женщин по всему миру. Рак молочной железы очень слабо себя проявляет, поэтому не всегда удается его выявить на ранней стадии. Но при пальпации ткани железы можно обнаружить небольшое, но плотное образование. Еще симптомом может служить высокая температура тела и красный окрас кожи молочной железы. Исходя из данных симптомов, следует немедленно проконсультироваться у онколога-маммолога. Данный врач занимается диагностикой и лечением различных болезней молочных желез. После обследования он сможет со 100% точностью установить наличие или отсутствие рака.
Онко-гинеколог это врач, который занимается профилактикой, диагностикой и лечением онкологических болезней женской половой системы. Как уже было описано выше, опухоли могут быть двух видов: доброкачественные и злокачественные. Так, к злокачественным опухолям женской половой сферы относятся: рак тела матки, рак яичников, рак молочной железы, рак шейки матки. Естественно, каждая болезнь протекает по-разному, но для всех них характерен общий спектр симптомов: кровянистые выделения, боли в спине, руках, отек ног, высокая температура. При появлении подозрительных жалоб следует проконсультироваться у онко-гинеколога. И чем раньше Вы это сделаете, тем выше вероятность успешного лечения.
Онкоурология – это область медицины, которая занимается лечением онкологических заболеваний почек, мочеточников, мужских половых органов и мочевого пузыря. Самостоятельно обнаружить раковую болезнь в области урологии на ранней стадии бывает сложно, так симптомы почти не проявляются. Именно по этой причине пациенты не обращаются за помощью. И как обычно бывает симптомы таких опасных болезней, как: рак почек, рак простаты, рак мочевого пузыря и др., начинают ярко проявляться на последних стадиях, когда в организме появляются метастазы. Но это уже крайне запущенная форма, которую вылечить почти невозможно. Во избежание подобных проблем, специалисты настоятельно советуют всем приходить на консультацию к онкологу-урологу, даже если нет никаких подозрений и симптомов.
Кожаные образования не могут быть абсолютно безопасными, любой внешний или внутренний фактор может превратить их в злокачественную опухоль. К тому же, и доброкачественные опухоли могут повести себя непредсказуемо, поэтому, если у Вас появилась бородавка или родинка, которая подозрительно быстро растет, обратитесь за консультацией онколога-дерматолога.
Получить подробную информацию можно в часы работы Медицинского центра по телефонам: +7 (484) 395-62-02 и +7 (902) 394-71-12
Врачи могут проводить мероприятия, направленные на профилактику синдрома лизиса опухоли и лечение развивающихся метаболических нарушений. С целью профилактики у детей с высоким риском применяются инфузионная терапия для поддержания баланса жидкостей и различные лекарственные препараты. Некоторым пациентам перед началом агрессивной терапии на короткое время может быть назначена менее интенсивная химиотерапия, чтобы лизис опухоли происходил медленнее. Это позволяет упростить его лечение, помочь организму поддерживать химический баланс и предотвратить повреждение почек. Ведение синдрома лизиса опухоли включает контроль результатов анализов крови, лечение конкретных метаболических нарушений и поддержку работы почек.
Необходимо тщательно отслеживать состояние пациентов с высоким риском развития синдрома лизиса опухоли, особенно на первой неделе лечения. Своевременная медицинская помощь может снизить токсическое воздействие на организм.
Мониторинг синдрома лизиса опухоли должен включать следующее:
План наблюдения зависит от того, относится ли пациент к группе высокого, промежуточного или низкого риска.
Как правило, инфузионная терапия с введением жидкости начинается с момента постановки диагноза и продолжается в течение всего курса химиотерапии. Адекватное восполнение потери жидкости имеет большое значение для профилактики дисбаланса химических веществ в крови и поддержания работы почек. Пациенты со сниженным суточным объемом мочи подлежат тщательному наблюдению. Некоторым пациентам может потребоваться назначение мочегонных лекарственных препаратов (диуретиков) или даже диализ, чтобы фильтровать кровь до восстановления надлежащей работы почек.
К лекарственным препаратам для лечения повышенного уровня мочевой кислоты (гиперурикемии) при синдроме лизиса опухоли у детей относятся аллопуринол и расбуриказа.
Аллопуринол предотвращает образование мочевой кислоты. Как правило, пациенты принимают аллопуринол за 2–3 дня до начала химиотерапии и продолжают прием в течение 10–14 дней. Этот лекарственный препарат в основном используется для профилактики.
Расбуриказа разрушает мочевую кислоту и снижает ее концентрацию в крови. Препарат действует быстро, как правило, в течение 4 часов. Расбуриказа может использоваться для профилактики и лечения высоких концентраций мочевой кислоты. Однако этот препарат противопоказан пациентам с дефицитом Г6ФДГ. Кроме того, расбуриказа дороже аллопуринола и доступна не везде.
Для снижения концентрации фосфатов в крови могут назначаться определенные лекарственные препараты. Эти т. н. фосфат-связывающие препараты соединяются с фосфатной группой и препятствуют ее всасыванию из пищеварительного тракта. Примерами таких лекарственных препаратов служат лантан и гидроксид алюминия (Амфожель®).
Электролитный дисбаланс (повышение уровней калия и фосфатов и снижение уровня кальция) зачастую может устраняться путем поддержания работы почек. Однако эти нарушения могут представлять непосредственную угрозу для пациента и требовать специфического лечения. Важнейшее значение имеет адекватное восполнение потери жидкости. Во время лечения синдрома лизиса опухоли следует исключить некоторые электролиты из растворов для инфузионной терапии.
Наиболее частым осложнением синдрома лизиса опухоли является повреждение почек. Повышенная концентрация мочевой кислоты приводит к образованию кристаллов в почечных канальцах — небольших структурах почек, которые фильтруют кровь. Каждый этап лечения — восполнение потери жидкости, назначение диуретиков, профилактический прием аллопуринола или расбуриказы — направлен на защиту почек. Однако даже при оказании надлежащей медицинской помощи работа почек может быть нарушена. Пациентам может потребоваться диализ, чтобы фильтровать кровь до тех пор, пока почки не восстановятся. У большинства пациентов функция почек со временем медленно восстанавливается. Однако у некоторых синдром лизиса опухоли может привести к необратимому повреждению почек, даже несмотря на профилактические мероприятия.
Синдром лизиса опухоли встречается редко. Тем не менее, он может стать причиной серьезных заболеваний. Пациенты из группы риска подлежат тщательному наблюдению для устранения метаболических нарушений. Важно соблюдать рекомендации по питьевому режиму, диете и приему лекарственных препаратов. Ваш лечащий врач может подробно рассказать о синдроме лизиса опухоли и сообщить, относится ли ваш ребенок к группе риска. Всегда сообщайте врачам о каких-либо проблемах со здоровьем и об изменениях симптомов во время или после лечения.
Процесс сопровождается метастазированием и может протекать в 4 стадии. Данная патология требует ранней постановки диагноза, так как это повышает шансы на эффективное лечение. Немного чаще болеют пациенты мужского пола. Риск болезни повышается после возраста 45 лет, а возрастная группа 70-75 лет подвергается самой высокой опасности в плане данной патологии.
Нет единственной причины, которая сопряжена с возникновением онкологического процесса в прямой кишке. Ученые выделяют два основных фактора риска: особенности питания и наследственная склонность. Также, на возникновение рака прямой кишки влияют другие причины. Рассмотрим их подробнее.
От вредного воздействия канцерогенных веществ слизистую кишечника защищают продукты, богатые клетчаткой, с низким содержанием насыщенных жиров и трансжиров. Полезными также являются продукты, которые содержат кальций, витамин D и С.
Наследственная склонность к заболеванию доказана целым рядом исследований, в которых ученые изучали семейный анамнез пациентов с различными формами колоректального рака. Особенно прослеживается связь генетических мутаций с формированием полипоза и наследственного неполипозного рака.
На молекулярном уровне эта связь объясняется мутациями в комплексе генов. Наиболее часто поражаются гены MLh2и MSh3. Это важно для того, чтобы, в случае обнаружения данной мутации у пациента, проверку прошла вся семья. Если человек входит в группу риска, лучше время от времени проходить скрининг с целью обнаружения процесса на ранних стадиях.
Причины рака действуют на организм комплексно, особенно возрастает риск заболевания при действии нескольких факторов или при их длительном влиянии на организм.
Стоит обратить внимание на полипы, так как рак прямой кишки часто формируется на месте их возникновения. Это первоначально доброкачественное новообразование, которое может приобрести злокачественный характер со временем.
Как и в случае других онкологических процессов, коварство рака прямой кишки заключается в том, что ранние стадии протекают бессимптомно. А ведь на данном этапе возможно полное выздоровление, так как опухоль еще не проросла в мышечный слой кишечной стенки и не распространяет метастазы.
Многие пациенты недооценивают некоторые симптомы такого рода и не решаются поговорить о них с врачом. И зря, ведь это отражает функционирование организма. Опытный специалист всегда деликатно уточнит наличие тех или иных симптомов и не пропустит ключевые признаки болезни.
На той стадии, которая не сопровождается симптомами, единственным методом диагностики является профилактическая колоноскопия. Это стоит помнить пациентам старше 45-50 лет, а также тем, кто входит в группу риска.
Стадийность заболевания зависит от распространения опухоли относительно стенок кишечника. Это влияет на симптоматику и прогноз по выздоровлению.
Для классификации стадии процесса используется система TNM. Обозначение T говорит о размерах опухоли и её отношении к окружающим тканям. N - это регионарные лимфоузлы, в которые распространяется процесс. M - это обозначение метастазов, их количество и распространение. Это общепринятая классификация, которая используется во всем мире.
Рассмотрим подробнее эти состояния.
Опухоль из прямой кишки может перфорировать стенку и расти в ткани мочеточников, мочевого пузыря, женских половых органов, простаты. Это приводит к нарушению их работы и появлению соответствующих симптомов.
Непроходимость кишечника чаще всего возникает, если опухоль расположена над ампулой кишки или в аноректальном отделе. В зависимости от стадии процесса, развивается полная или частичная непроходимость кишечника.
Кровотечение чаще всего наблюдается при распаде опухоли. Это осложнение характерно для экзофитного роста новообразования. Если в зоне распада опухоли проходят кровеносные сосуды, они также разрушаются и происходит потеря крови. Это приводит к анемии у пациента. Кровотечение открывается в задний проход, наблюдается выделение алой или темной крови. Большая кровопотеря отражается в слабости, головокружении. Человек становится бледным, беспокоит шум в ушах, учащается пульс и дыхание, возможны потери сознания.
Прорастание опухоли в мочевой пузырь сопровождается изменениями мочи. Она становится мутной, могут появляться каловые примеси, возникает воспалительный процесс в тканях органа. Пациента беспокоит боль, жжение, ощущение неполного опорожнения мочевого пузыря. Характерным симптомом является вытекание мочи из заднего прохода.
У женщин может наблюдаться формирование кишечно-влагалищных свищей. Из влагалища выделяются газы, каловые массы, выделения слизистого характера с мутным цветом и неприятным запахом.
Важно отметить, что все эти осложнения сопровождают поздние стадии патологии.
Особое место в диагностике рака прямой кишки занимает скрининг. Это раннее выявление рака на тех стадиях, когда болезнь не беспокоит пациента. Скрининговые методы:
Обратите внимание, что пальцевым методом можно своевременно обнаружить около 70% карцином. А около 4-5% условно здорового населения дает положительный результат на гемокульт-тест, который реагирует на периодические кровотечения рака прямой кишки.
Из эндоскопических методов используется колоноскопия. Этот метод позволяет диагностировать не только рак, но и предраковые состояния.
Подтверждение диагноза возможно только после проведения биопсии. Для этого на анализ берется фрагмент опухолевой ткани, который направляется на гистологический анализ.
Также, назначается ряд исследований, которые определяют распространенность опухолевого роста:
На основе точной диагностики возможно назначение эффективного лечения. Лечащему врачу важно знать локализацию, распространение опухоли, наличие метастазов и их местоположение.
Среди современных методов лечения рака выделяют хирургический метод, химиотерапию и лучевую терапию. Также, на современном этапе применяются биологические и иммунные препараты.
Конкретный вид и последовательность лечения определяется на основе клинических, гистологических, инструментальных исследований. Лечение рака должно быть комплексным. Оно подразумевает поддержку организма во время химиотерапии и лучевого воздействия, качественное послеоперационное лечение.
Чаще всего, локализация опухоли затрудняет сохранение естественного заднего прохода и требует формирования колостомы. Современные хирурги максимально ориентированы на сохранение функциональности органа, поэтому могут сформировать профилактическую колостому, которая снижает риск инфекционных осложнений и воспалительных процессов в области швов. При благоприятном прогнозе колостома закрывается в течение нескольких месяцев после оперативного вмешательства.
Комбинированные оперативные вмешательства требуются, если в процесс вовлечено несколько органов. Отдаленные метастазы требуют поочередного удаления.
Даже самое качественное лечение не исключает того, что в организме останутся раковые клетки. Они настолько малы, что их сложно определить с помощью диагностики. Тем не менее, они таят в себе опасность и могут обернуться рецидивом.
Чем раньше диагностировать рецидив, тем легче он поддается лечению. Поэтому, даже после операции и курса терапии, пациенту следует проходить диагностику. После рака прямой кишки могут вновь возникать полипы, которые, со временем озлокачествляются. Важно диагностировать этот процесс и провести лечение до того, как процесс станет неконтролируемым.
Первые два года после лечения - время наибольшего риска в плане рецидивирования болезни. Мониторинг новых случаев болезни должен быть особенно интенсивным в это время.
Желательно проходить осмотр у врача каждые полгода в течение первых 2 лет и раз в год в течение 3-го, 4-го и 5-го года после операции. Согласно исследованиям, после 5 лет от момента лечения резко снижается риск рецидивирования.
В консультацию входит физикальный осмотр, анализ на измерение опухолевого маркера, колоноскопия, рентген грудной клетки, КТ, УЗИ.
Профилактика рака прямой кишки включает в себя следующие меры:
Для жителей России доступно бесплатное лечение в нашей клинике. Созданы все условия для качественной диагностики состояния пациента, его лечения и восстановления.
Чтобы попасть в клинику на лечение колоректального рака необходимо записаться на прием к врачу. После проведенных методов диагностики и определения степени и стадии заболевания врач назначает комбинацию методов лечения.
Тошнота, рвота и диарея являются одними из наиболее часто встречающихся осложнений химиотерапии. До 70 % пациентов, получающих химиолучевую терапию, испытывают значимую потерю веса.
Хотя многие пациенты не испытывают осложнений во время первых курсов химио-лучевого лечения, риск их появления в дальнейшем возрастает. Нарушение питания может служить причиной изменения схемы терапии, влиять на результаты лечения, снижать качество жизни. Очень важно использование лечебного питания для пациентов, которым планируется проведение длительных курсов лечения. Начинать поддерживающую питательную терапию необходимо, не дожидаясь возникновения мукозитов, энтеритов или других осложнений, а заранее, за 7–10 дней до начала курса химио-лучевой терапии. Своевременное начало может помочь избежать тяжелых осложнений и провести лечение по более радикальной программе, главным образом, за счет снижения частоты осложнений со стороны желудочно-кишечного тракта.
Побочные эффекты лучевой терапии в первую очередь зависят от того, на какую область тела она направлена. Все пациенты, проходящие курс лучевой терапии, могут испытывать слабость и потерю аппетита.
Наиболее выраженные симптомы возникают при лучевой терапии опухолей головы и шеи. Если в зону облучения попадает область рта и глотки, у пациентов могут возникать серьезные повреждения слизистых оболочек, изменения вкуса и обоняния, отвращение к пище. При лучевом повреждении пищевода возникают нарушения глотания, тошнота, рвота, которые также значительно ограничивают возможность нормального питания. При облучении области живота и таза имеется риск повреждения кишечника, что приводит к развитию диареи, нарушению пищеварения, тошноте, рвоте.
Побочные эффекты химиотерапии определяются видом используемых препаратов и конкретной схемой лечения. Наиболее часто встречаются тошнота, рвота, отвращение к пище и диарея. Особенно мучительны для пациентов возникающие в результате лечения стоматиты, мукозиты, эзофагиты.
Еще одним опасным общим для химио- и лучевой терапии осложнением является подавление иммунитета (нейтропения, лейкопения). При наличии таких осложнений крайне важно следить за подготовкой, обработкой и сроком годности употребляемых продуктов, поскольку малейшее бактериальное обсеменение грозит развитием тяжелых инфекций. Именно поэтому строго рекомендован прием продуктов, выпускаемых в стерильной или обработанной в специальных условиях упаковке.
Лечение нутритивных осложнений химио- и лучевой терапии складывается из трех основных компонентов:
Согласно статистическим данным ВОЗ, ежегодно во всем мире диагностируется более миллиона новых случаев развития злокачественных опухолей молочных желез. В России этот показатель достигает 50 тысяч. Смертность от данной патологии составляет около 50% всех заболевших. Снижению этого показателя препятствует отсутствие во многих странах организованного профилактического скрининга населения для раннего выявления злокачественных новообразований молочных желез.
Анализ методики скрининга населения показывает, что смертность среди женщин, принявших участие в профилактической программе, на 30-50 процентов ниже, чем в группах, где профилактика рака молочной железы не проводилась.
Динамическое снижение показателей смертности от злокачественных образований молочных желез отмечается в тех странах, где проводятся профилактические мероприятия (обучение женщин самоисследованию молочных желез, врачебное обследование) на общенациональном уровне. Во многих регионах России до сих пор имеет место рост заболеваемости и смертности от рака молочных желез в связи с недостаточностью охвата населения профилактическими мерами.
В настоящее время рак молочной железы подразделяется более чем на 30 форм. Наиболее распространены узловые раки (уницентрический и мультицентрический) и диффузный рак (включает отечно-инфильтративную и маститоподобную формы). К редким формам можно отнести болезнь Педжета и рак грудных желез у мужчин.
Рак молочной железы – злокачественное новообразование молочной железы.
Локальные проявления:
— изменение формы молочной железы,
— втягивание соска,
— морщинистость кожи,
— выделения из соска (часто кровянистые),
— прощупывание уплотнений, узелков,
— увеличение надключичных или подмышечных лимфоузлов.
Наиболее эффективно хирургическое лечение в сочетании с лучевой или химиотерапией на ранних стадиях. На поздних стадиях отмечается метастазирование опухоли в различные органы. Прогноз лечения во многом зависит от распространенности процесса и гистологической структуры опухоли.
Причины и предрасполагающие факторы рака молочной железы
Возникновению и развитию рака молочной железы способствуют определенные факторы:
— в подавляющем большинстве рак молочной железы встречается у женщин, возникновение злокачественных образований у мужчин встречается в 100 раз реже;
— чаще всего рак молочных желез развивается у женщин после 35 лет;
— повышает вероятность возникновения злокачественной патологии молочной железы осложненный гинекологический анамнез: нарушения менструального цикла,
гиперпластические и воспалительные патологии половых органов, бесплодие, расстройства лактации;
— рак молочной железы обнаруживает определенную генетическую зависимость: имеющие место у близких родственников злокачественные образования, молочно-яичниковый синдром, раково-ассоциированные генодерматозы, сочетание рака молочной железы с саркомой, злокачественными опухолями легких, гортани, надпочечников;
— эндокринные и метаболические расстройства: ожирение, метаболический синдром, сахарный диабет, хроническая артериальная гипертензия, атеросклероз, патологии печени, поджелудочной железы, иммунодефицит.
— неспецифические канцерогенные факторы: курение, химические яды, высококалорийная несбалансированная диета, богатая углеводами и бедная белками, ионизирующая радиация, работа в несоответствии с биоритмами.
Необходимо помнить, что имеющие место факторы повышенного канцерогенного риска не обязательно приведут к развитию злокачественной опухоли молочной железы.
Классификация по стадиям
Рак молочной железы классифицируется по стадиям развития.
На I стадии опухоль не превышает 2 сантиметров в диаметре, не затрагивает окружающую железу клетчатку, метастазов нет.
IIа стадия характеризуется опухолью 2-5 см, не проросшей в клетчатку, либо опухолью меньших размеров, но затронувшую окружающие ткани (подкожную клетчатку, иногда кожу: синдром морщинистости). Метастазы на этой стадии также отсутствуют. Опухоль приобретает 2-5 см в диаметре. Не прорастает в окружающую подкожную жировую клетчатку и кожу молочной железы.
Другая разновидность – опухоль того же или меньшего размера, прорастающая подкожную жировую клетчатку и спаянная с кожей (вызывает симптомы морщинистости). Регионарные метастазы здесь отсутствуют.
На IIб стадии появляются метастазы в регионарных лимфоузлах в подмышечной впадине. Нередко отмечают метастазирование во внутригрудные парастернальные лимфоузлы.
Опухоль IIIа стадии имеет в диаметре более, чем 5 сантиметров, либо прорастает в располагающийся под молочной железой мышечный слой. Характерен симптом «лимонной корки», отечность, втяжение соска, иногда изъязвления на коже железы и выделения из соска. Регионарные метастазы отсутствуют.
IIIб стадия характеризуется множественными метастазами подмышечных лимфоузлов или одиночными надключичными (либо метастазы в парастернальных и подключичных узлах).
IV стадия — терминальная. Рак поражает всю молочную железу, прорастает в окружающие ткани, дессиминирует на кожу, проявляется обширными изъязвлениями. Так же к четвертой стадии относятся опухоли любых размеров, метастазировавшие в другие органы (а также во вторую молочную железу и лимфоузлы противоположной стороны), образования, крепко фиксированные к грудной клетке.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы никак себя не проявляет, при пальпации можно обнаружить плотное образование в ткани железы. Чаще всего это образование женщина замечает при самообследовании, либо оно выявляется при маммографии, УЗИ молочных желез, другими диагностическими методами в ходе профилактических мероприятий. Без соответствующего лечения опухоль прогрессирует, увеличивается, прорастает в подкожную клетчатку, кожу, в мышцы грудной клетки. Метастазы поражают регионарные лимфатические узлы. С током крови раковые клетки попадают в другие органы и ткани. Рак молочной железы наиболее часто распространяет метастазы в легкие, печень и головной мозг. Некротический распад опухоли, злокачественное поражение других органов ведет к смерти.
Диагностика рака молочной железы
Биопсия молочной железы. Одним из важнейших методов раннего выявления рака молочных желез является регулярное и тщательное самообследование женщин. Самообследование женщинам, входящим в группу риска по раку молочной железы, а также всем женщинам старше 35-40 лет, желательно производить каждый месяц. Первый этап – осмотр груди перед зеркалом. Выявляют деформации, заметное увеличение одной груди по сравнению с другой. Определение симптома «лимонной корки» (втяжения кожи) является показанием к немедленному обращению к маммологу.
После осмотра производят тщательное ощупывание, отмечая консистенцию железы, дискомфорт и болезненность. Надавливают на соски для выявления патологических выделений.
В диагностике рака молочной железы осмотр и пальпация позволяют обнаружить в ткани железы новообразование. Инструментальные методы диагностики (маммография, ультразвуковое исследование с доплерографией, дуктография, термография, МРТ молочной железы) позволяют детально исследовать опухоль и сделать выводы о её размере, форме, степени поражения железы и окружающих тканей. Биопсия молочной железы и последующее цитологическое исследование тканей опухоли показывает наличие злокачественного роста. Среди новейших методик обследования молочных желез также можно отметить радиоизотопное исследование, сцинтиомаммографию, СВЧ-РТС.
Осложнения рака молочной железы
Рак молочной железы склонен к быстрому метастазированию в регионарные лимфоузлы: подмышечные, подключичные, парастернальные. Далее с током лимфы раковые клетки распространяются по надключичным, лопаточным, медиастинальным и шейным узлам.
Также может поражаться лимфосистема противоположной стороны, и рак может перейти на вторую грудь. Гематогенным путем метастазы разносятся в легкие, печень, кости, головной мозг.
Лечение рака молочной железы
Рак молочной железы – одно из наиболее поддающихся лечению плотных злокачественных новообразований. Небольшие опухоли, локализованные в тканях
железы, удаляют, и, зачастую, случаев рецидивирования неметастазировавшего удаленного рака не отмечают.
Лечение рака молочной железы – хирургическое. Выбор операции зависит от размера опухоли, степени пораженности окружающих тканей и лимфоузлов. Долгое время практически всем женщинам с выявленной злокачественной опухолью молочной железы производилась радикальная мастэктомия (полное удаление железы, расположенных рядом лимфатических узлов и мышц грудной клетки, располагающихся под ней). Сейчас все чаще производят модифицированный аналог операции, когда грудные мышцы сохраняют (если они не затронуты злокачественным процессом).
В случаях ранних стадия заболевания и небольших размеров опухоли в настоящее время производят частичную мастэктомию: удалению подвергается только участок железы, пораженный опухолью с небольшим количеством окружающих тканей. Частичная мастэктомия обычно сочетается с радиолучевой терапией и показывает вполне сопоставимые с радикальной операцией результаты излечения.
Удаление лимфатических узлов способствует снижению вероятности рецидивирования заболевания. После удаления их исследуют на присутствие раковых клеток. Если в удаленных во время операции лимфатических узлах обнаружены метастазы, женщины проходят курс лучевой терапии. Помимо прочего пациенткам с высоким риском попадания злокачественных клеток в кровоток назначается химиотерапевтическое лечение.
После оперативного удаления злокачественной опухоли молочной железы женщины находятся на учете у маммолога-онколога, регулярно наблюдаются и обследуются для выявления рецидива или метастазов в другие органы. Чаще всего метастазы выявляются в первые 3-5 лет, затем риск развития новой опухоли уменьшается.
В настоящее время существует способ выявления рецепторов к эстрогену в клетках рака молочных желез. Они выявляются примерно у двух третей больных. В таких случаях есть возможность остановить развитие опухоли, изменив гормональный статус женщины.
Профилактика рака молочной железы
Самой надежной мерой профилактики рака молочной железы является регулярное обследование женщин маммологом, контроль за состоянием половой системы, ежемесячное самообследование. Всем женщинам старше 35 лет необходимо сделать маммографию.
Своевременное выявление патологий половых органов, нарушений гормонального баланса, обменных заболеваний, избегание действия канцерогенных факторов способствуют снижению риска возникновения рака молочных желез.
Статью подготовил: зам. глав. врача по поликлинической работе Старчиков М.В.
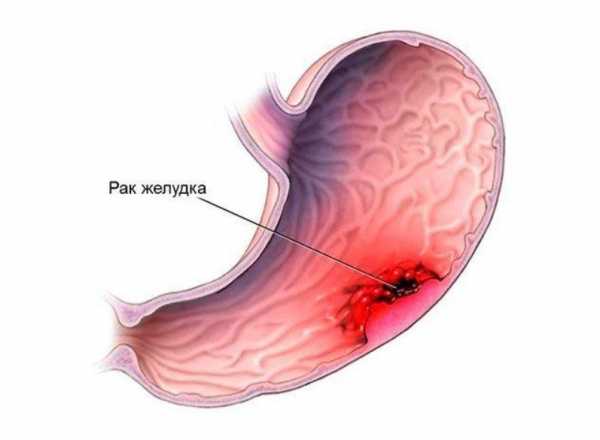
Рак желудка – онкологическое заболевание, связанное с перерождением клеток слизистой оболочки и развитием злокачественного новообразования. Патология выявляется в разных отделах органа, поражает сначала эпителий, а затем прорастает в ткань желудка и соседние органы. Продолжительность жизни пациента с опухолью составляет 10-15 лет, и зависит от того, как быстро развивается рак желудка. Опухоль чаще выявляется у мужчин старшей возрастной группы и у людей из группы риска.
Как было доказано исследованиями, злокачественные клетки не развиваются в здоровых тканях, заболеванию предшествует предраковое состояние или так называемые «малые признаки»
Еще один тревожный признак – меняется цвет языка, при раке желудка появляется серый налет, а поверхность становится глянцевой, избыточно гладкой. Могут также появиться белесые пятна, уплотнения, бугорки.
В дальнейшем при распространении злокачественного процесса отмечаются первые признаки рака желудка:
Выраженность признаков зависит от размеров опухоли, распространения процесса и стадии заболевания.
Поздние симптомы рака желудка:
Когда прогрессирует рак желудка, симптомы болезни дополняются признаками осложнений:
На данной стадии поставить диагноз не составляет сложностей, но возможны только паллиативные методы лечения.
Чтобы своевременно начать лечение заболевания и улучшить прогноз, необходимо знать пять первых признаков рака, к которым относятся:
Если наблюдаются данные признаки – это повод для обращения к врачу.
Диагностика заболевания включает сбор анамнеза (общий осмотр и сбор жалоб без дополнительных процедур), а также обязательную диагностику.
Диагностические мероприятий включают:
Для уточнения диагноза назначают лабораторные анализы:
Внутрижелудочное УЗИ является наиболее информативным в плане диагностики и позволяет принять решение, касающееся оперативного вмешательства.
Наиболее распространенная форма желудка – поражение слизистой оболочки, реже встречаются другие виды:
В зависимости от локализации онкозаболевание делится на такие виды:
Наиболее агрессивными являются аденокарцинома и диффузно-инфильтративный рак. Болезнь выявляют как у мужчин, так и у женщин, чаще после 60 лет. При составлении прогноза важно учесть также то, в какой стадии рак желудка: сколько живут пациенты, демонстрирует таблица
| 1 стадия | Выздоравливает 70% | После 5 лет минимум рецидивов |
| 2 стадия | Выздоравливает 50 % | Живут 5 лет и более |
| 3 стадия | Выздоравливают 38% | Срок жизни от 2 до 5 лет |
| 4 стадия | Выздоравливает не более 1,4% | Живут до 2 лет |
Для подбора методов лечения данного онкозаболевания учитывают стадию – степень поражения органа и распространения раковых клеток в организме.
Рак желудка - стадии
Классификация рака по системе TNM включает такие нюансы: N0 – нет метастазов в лимфоузлах, N1 N2 N3 N3a N3b имеются метастазы – номер соответствует количеству пораженных лимфоузлов, M0 – нет удаленных метастазов, М1 – есть удаленные метастазы.
Предрасполагающими факторами, увеличивающими риск заболевания являются:
Последние исследования доказывают, что бактерии Helicobacter pylori могут выступать возбудителями язвы желудка и дальнейшего ее перерождения в злокачественную опухоль. В зоне риска в одинаковой степени находятся мужчины и женщины.
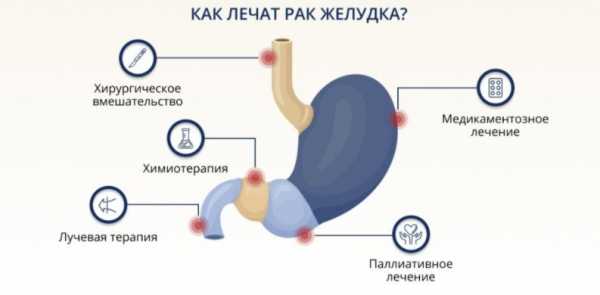
Хирургическая операция остается единственным действенным способом борьбы с опухолью желудка. Исключение составляют неоперабельные формы рака и случаи прорастания новообразования в крупные сосуды. После проведения диагностики в зависимости от стадии и формы онкозаболевания выполняют:
Оперативное вмешательство дополняют лучевой терапией и химиотерапией, которые могут проводиться до и после операции. Лечение рака желудка и прогноз зависят от масштаба операции, побочным эффектом является значительное нарушение функций пищеварения.
Специфических методов профилактики онкозаболеваний желудка нет, но риск возникновения рака можно существенно снизить благодаря следующим мероприятиям:
Облегчить общее состояние и ускорить выздоровление поможет правильная диета при раке желудка:
После резекции желудка меню составляют отварные и приготовленные на пару овощи. Супы на воде, протертые каши, отвар сухофруктов, минеральная вода без газа.
Вопросы врачу:
Может ли язва желудка быть причиной появления рака?
Да. Возможно перерождение язвы в аденокарциному. Требуется обязательное лечение и врачебный контроль.
Как часто люди вылечиваются в 3-й стадии рака?
Прогноз зависит от масштабов поражения других органов. При эффективном лечении около 38% больных достигают ремиссии.
Сколько длится ремиссия?
В ранних стадиях болезни прогноз благоприятный. Если пациент живет более 5 лет, риск выявления новых очагов болезни сводится к минимуму.
Возможны ли очаги раковых клеток в других местах? Если да, то каких?
Вторичные опухоли возникают при прорастании в соседние органы и лимфоузлы, а в 3-4 стадии – в отдаленных органах.
Какие заболевания сопутствуют раку желудка?
Повышают риск новообразований язва, гастрит, гастроэзофагит, полипы желудка.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 94.86% вопросов.
Оставайтесь с нами и будьте здоровы!
90 000 Опухоли десен 90 001Опухоли десен и различные виды отеков являются обычными изменениями в полости рта человека. Опухоли десны включают четыре нозологических единицы: пиогенную гранулему, периферическую гигантоклеточную гранулему, периферическую фиброму и парулис (десневой абсцесс). Опухоли десны часто обнаруживаются самим больным при помощи языка, а иногда их диагностируют в результате болевых симптомов.Новые припухлости (например, на языке) не следует игнорировать, так как они могут быть началом рака. Опухоли чаще всего располагаются вокруг десны. Периферическая гигантоклеточная гранулема чаще всего возникает между резцами и первыми молярами, а абсцесс — в пределах пародонтального кармана. Лечение образований заключается в их хирургическом иссечении. В случае абсцесса показаны разрез и дренирование, а также общее введение антибиотиков. Прогноз хороший.
Наиболее распространенными причинами опухолей десен являются:
1. Гранулоцеле и фиброзные эпигломы - это шаровидные опухоли различной консистенции.В одно время они мягкие и гибкие, а в другое время твердые. Их цвет лишь немного отличается от цвета десны, они не причиняют боли. Грануляционные и фиброзные опухоли десны располагаются только на слизистой десны, минуя более глубокие ткани (кости). Иногда большие опухоли сдавливают кость и вызывают ее атрофию, вызывая смещение соседних зубов.
2. Гигантоклеточные эпиглиды - имеют мягкую консистенцию и не очень правильную форму.Гигантоклеточные опухоли названы в честь гигантских клеток, видимых при микроскопическом исследовании. Эти типы опухолей способны кровоточить даже при незначительных травмах, поскольку они очень хорошо васкуляризированы. Более того, они часто рецидивируют и связаны с высоким риском перерождения в злокачественное новообразование.
3. Врожденные эпигломы - возникают у новорожденных, а их развитие начинается на этапе внутриутробной жизни, в животе матери. Причины врожденных опухолей неизвестны, только у девочек наблюдалась более высокая частота поражений, чем у мальчиков.Врожденная опухоль обычно располагается в передней части альвеолярного отростка или передней части твердого неба. В диаметре может достигать нескольких сантиметров.
4. Эпифизы гестации - другое название этого поражения - сосудистая эпиладома или пиогенная гранулема. В организме беременных женщин происходит множество изменений, которые призваны адаптировать их организм к течению беременности. Нарушение гормонального баланса в сочетании с неправильной гигиеной полости рта или травмами способствует формированию опухолей беременных (примерно в 5% случаев).беременные женщины). Сосудистые эпилаты обычно появляются в первом триместре беременности и спонтанно разрешаются в третьем триместре или после родов. Поражения имеют форму интенсивного красного нароста, который обычно не вызывает боли. Опухоли обычно располагаются на межзубных сосочках, иногда на десневом крае (значительно реже). Иногда опухоль может кровоточить из-за незначительной травмы.
5.Трещиноватые эпилиды – образуются в результате механического раздражения слизистой оболочки полости рта или у людей с неправильно подобранными зубными протезами. В начале нарушается целостность слизистой оболочки и заживающая ткань подвергается постоянной травме. Это приводит к чрезмерному разрастанию фиброзной ткани, которая первоначально выглядит как одна складка, которая расширяется при длительном использовании плохо подогнанного протеза. Затем складка становится твердой и окружает края протеза. Жалоб на боль нет.
6. Гемангиомы - это около 30 процентов. все опухоли локализуются в полости рта. Мы можем видеть их чаще у девочек. Большинство поражений развиваются на шее и голове и характеризуются высокой метаболической активностью эндотелиальных клеток. Большинство гемангиом появляются и диагностируются в первые недели жизни ребенка. Первые симптомы могут остаться незамеченными: появляются плоские или блеклые планы, которые резко увеличиваются, особенно в неонатальном периоде.Подсчитано, что только 30 процентов. опухоли исчезают к концу третьего года жизни. В ряде случаев процесс инволюции продолжается до 16 лет
7. Фибромы - представляют собой твердые узелки розового цвета с гладкой поверхностью. Фибромы обычно располагаются на слизистой оболочке щек и на границе твердого и мягкого неба. Реже высыпания наблюдаются на языке и губах. Наиболее частой причиной образования фибром является механическое раздражение и прием некоторых препаратов против эпилепсии.
В диагностике опухолей десны важное значение имеет локализация поражения, если оно симметрично с обеих сторон - не вызывает беспокойства. Черный цвет поражения может означать меланому, а фиолетовый - саркому или гемангиому. Абсцессы очень чувствительны к давлению. Для того чтобы определить, связана ли опухоль десны с состоянием соседних зубов, необходимо определить их жизнеспособность и состояние пародонта.
Лечение опухолей десен в первую очередь заключается в их хирургическом удалении вместе с краем здоровой ткани. Операция обычно проводится под местной анестезией, а после процедуры удаленные ткани отправляются на гистопатологическое исследование. В случае гигантоклеточной опухоли удаляют кость в области поражения кости. Опухоли у беременных обычно рассасываются самопроизвольно в третьем триместре беременности, поэтому в этом случае нет необходимости в хирургическом вмешательстве.Исключение составляют случаи, когда опухоли вызывают нарушение прикуса и затрудняют жизнь и глотание. Тогда операцию проводят даже во время беременности (лучший период – второй триместр беременности).
Своевременная диагностика и соответствующее лечение дают хороший прогноз. Однако следует помнить, что опухоли десны любят возвращаться, особенно если первоначальное поражение не было полностью удалено.Каждое резецированное образование следует направлять на гистопатологическое исследование, чтобы исключить трансформацию опухоли в новообразование. Во рту человека может быть множество поражений похожего вида. Поэтому очень важно дифференцировать опухоли десен от других заболеваний, например,
Хорошая гигиена полости рта очень важна для профилактики заболеваний!
Лит.: [1] Болезни губ и слизистой оболочки полости рта. [В:] Браун-Фалько О., Плевиг Г., Вольф Х.Х., Бургдорф В.Х.К.: Дерматология, изд. половина. Глински В., Вольска Х., Wydawnictwo Czelej, Люблин 2004, 1106.
Источник: А. Кашуба, З. Адамски: "Дерматологический лексикон"; 1-е издание, Издательство Челей
90 100Здоровые зубы и десны способствуют здоровью всего организма.Поэтому, если пренебрегать правильной гигиеной, вы рискуете развить не только воспаления полости...
Они должны быть твердыми и светло-розовыми. Они становятся опухшими, очень красными и могут кровоточить, когда воспаляются. Подсчитано, что проблем с деснами нет...
Болезни зубов и десен не знают возраста.Они могут появиться как у пожилых, так и у самых молодых пациентов. Одно можно сказать точно - требуют немедленного...
Пародонтит, или хроническое заболевание пародонта, может поражать до 70 процентов. Поляки. Это второе по распространенности заболевание полости рта в ...
, после кариеса.Бободент – это специальный гель, который используется для минимизации болезненных симптомов гингивита, а также выраженных признаков прорезывания так называемого гингивита. "зубы...
Татьяна НаклицкаяИз многих различных заболеваний полости рта опухание десен является одним из наиболее распространенных.Хотя это условие, которое обычно не ...
Афта, образовавшаяся на десне, представляет собой эрозию небольшого размера, с которой сталкивались многие из нас.Этот недуг хлопотный, болезненный и не очень комфортный. Афтозный ...
Моника ВасилонекГингивит — это состояние, которое может быть вызвано несколькими факторами, так как гингивит вызывается плохой гигиеной полости рта, но также ...
Опухшие десны, кровь во время чистки зубов могут быть признаком серьезного заболевания зубов, поэтому эти симптомы не следует воспринимать легкомысленно.Причины этого...
Мужчины с хроническим пародонтитом в три раза чаще имеют проблемы с эрекцией.А это уже под сорок. Микроповреждения десны также способствуют ...
© Borgis - Nowa Stomatologia 2/2010, стр. 74-77
* Ева Красуска-Славиньская 1 , Анна Косиоровска-Беднарчик 1 , Дорота Ольчак-Ковальчик 2
Доброкачественные опухоли и патологические изменения полости рта с риском неопластической трансформации у детей. Часть первая - клиническая картина
Легкие опухоли и патологические изменения в ротовой ямке с опасностью перерождения в рак.Часть первая - клиническое изображение
1 Отделение патологии полости рта «Детский мемориальный медицинский центр», Варшава
Заведующий отделением: Ева Красуска-Славиньска
2 Отделение детской стоматологии, Институт стоматологии Варшавского медицинского университета
Заведующий отделением: Дорота Ольчак-Ковальчик
Резюме
Рак полости рта у детей встречается гораздо реже, чем у взрослых. Но для них характерна высокая фракция увеличения, что может быть причиной значительного прогрессирования заболевания на момент постановки диагноза и ухудшения прогноза.Очень важным элементом стоматологической помощи детям является регулярная оценка состояния здоровья ротовой ямки с учетом возможности ранних признаков ракового процесса или изменений, которым грозит раковое перерождение. Это позволит сделать ранний прогноз и начать лечение.
Целью данной работы является описание легких и предраковых изменений, частых в ротовой полости у детей, а также состояний организма с предрасположенностью к развитию рака.
На основании специальной литературы представлены эпидемиологические данные о развитии легких изменений (ангионевротические, эпулисы, фибромы), а также предраковых изменений (папилломы, лейкоплакия, красный плоский лишай) у детей, их локализация в ротовой ямке и клиническая картина.Нами описана предрасположенность к развитию рака у больных, находящихся на длительном иммуносупрессивном лечении.
ВВЕДЕНИЕ
> Частота новообразований в полости рта у детей значительно ниже, чем у взрослых, и не превышает 5% всех новообразований (1). Большинство из них развиваются на слизистой оболочке (около 70%), особенно на языке, 25% — в костях челюсти и в зубных тканях. Около 5% поражаются слюнные железы (1). Обычно это доброкачественные опухоли. Соотношение доброкачественных и злокачественных новообразований у детей составляет 10:1 (1).
> Наиболее частыми новообразованиями у людей в возрасте развития являются: папилломы и доброкачественные гемангиомы и лимфангиомы (27% всех новообразований), а также фибромы (1). Злокачественные лимфомы, саркомы или новообразования эпителиального происхождения наблюдаются значительно реже. Заболеваемость раком полости рта у детей оценивается примерно в 1% всех случаев рака полости рта. Чаще всего они развиваются на основе преднеопластических высыпаний (1, 2).
> Согласно действующей классификации «из Любляны», существуют доброкачественные изменения, а также состояния и изменения, несущие высокий риск неопластической трансформации, а также рак in situ (3).Эта классификация имеет большое клиническое значение и позволяет быстро принимать решения о лечении до появления выраженных клинических симптомов (4).
> Целью исследования является обсуждение доброкачественных и предраковых образований, часто встречающихся в полости рта у детей, системных состояний с риском развития опухолевого заболевания и принципов диагностических процедур.
Доброкачественные образования в полости рта у детей
> Распространенными доброкачественными опухолями детского возраста являются гемангиомы, эпилиды и фибромы.
> Гемангиомы составляют примерно 27% всех раковых заболеваний полости рта (1). Они чаще наблюдаются у девочек, чем у мальчиков, в соотношении 1:6 соответственно. Около 70-80% всех гемангиом развиваются вокруг головы и шеи (5). Для них характерна высокая метаболическая активность эндотелиальных клеток, тучных клеток, фибробластов и макрофагов в период пролиферации, проявляющаяся изменением размеров, формы и окраски. Другой характерной чертой является неизбежная фаза инволюции, во время которой опухоль постепенно исчезает.
> Большинство гемангиом (около 70% случаев) появляются и замечаются в первые недели жизни ребенка. Они редко выявляются при рождении в виде продромального симптома (около 20% случаев) или в зрелой форме (около 10% случаев) (5). Первые симптомы могут быть незаметными. Часто они представляют собой плоские, розовые или блеклые пятна. Их особенностью является быстрый рост в неонатальном периоде (так называемая пролиферативная фаза), который значительно опережает рост ребенка. Затем очаг становится приподнятым, его поверхность бугристая и неровная, ярко-малинового или светло-алого цвета.Цвет становится темнее в течение первого года жизни. Пролиферативная фаза гемангиомы длится около 6-12 месяцев. По истечении этого срока рост опухоли становится пропорциональным росту ребенка, что свидетельствует о начале фазы инволюции. К сожалению, начало и скорость инволюции нельзя предсказать. По статистике только 30% опухолей исчезают к концу третьего года жизни. В ряде случаев процесс инволюции продолжается до 16 лет (5). В фазе инволюции опухоль размягчается, ее поверхность становится бледной и матовой.Лишь 40% гемангиом исчезают практически, не оставляя заметного следа.
> Эпуломы также являются частыми изменениями во рту у детей. В 1960-х годах их классифицировали как доброкачественные новообразования, а затем классифицировали как опухолевидные поражения на основании гистопатологической картины. В настоящее время эпохлеомы считаются более воспалительными, чем раковыми. Наиболее частая их локализация – область премоляров и передних зубов. Обычно они развиваются в период постоянной смены молочных зубов.Существуют различные классификации эпиглом, но в Польше наиболее распространено клиническое и гистопатологическое деление, различающее:
> - грануляционный эпителий - образования мягкой консистенции ярко-красного цвета, склонные к кровоточивости при незначительной травме, которые могут быстро развиваться, достигая больших размеров.
> - фиброзные эпигломы - опухоли, происходящие из поверхностных волокон пародонта, с широким основанием, покрытые розовой слизистой оболочкой, медленно растущие, но могут смещать соседние зубы.
> - гигантоклеточные эпилиды - опухоли, образованные из слизистой, сросшейся с надкостницей или из трехзубых связок, с гладкой поверхностью и широким основанием, покрытые синевато-красной слизистой оболочкой, отличающиеся быстрым ростом.
> - эпителиальные ангиогенные гранулемы - быстрорастущие экзофитные изменения на ножке, склонные к кровотечению, в основном вследствие травмы (6).
> Из-за склонности к рецидивам предпочтительным методом лечения является радикальное хирургическое удаление.В литературе также были сообщения о злокачественных заболеваниях (7, 8).
> Фибромы представляют собой твердые розовые узелки с гладкой поверхностью мезенхимального происхождения. Чаще всего их обнаруживают на слизистой оболочке щек и на границе твердого и мягкого неба, реже на языке или губах. Обычно они возникают в результате хронического раздражения. Они также могут быть результатом действия противоэпилептических препаратов (7, 9).
Предраковые поражения и состояния
> Предраковые поражения — это хронические заболевания слизистой оболочки, при которых может развиться рак.Предраковые состояния — более широкое понятие. Согласно определению Всемирной организации здравоохранения (ВОЗ), это системные заболевания со значительно более высоким риском развития рака (9).
> Предраковые поражения полости рта включают лейкоплакию, эритроплакию, красный плоский лишай, папилломатозные поражения, подслизистый фиброз и солнцезащитный хейлит. С другой стороны, преднеопластическими состояниями являются синдром Пламмера-Винсона и хроническая фармакологическая иммуносупрессия (3).
> У лиц развивающегося возраста чаще всего встречаются папилломатозные изменения, реже лейкоплакия, красный плоский лишай и изменения, связанные с иммуносупрессивным лечением.
> По данным мировой литературы, папилломы являются наиболее частым поражением слизистой оболочки полости рта у пациентов в период развития (10). Папилломы – опухоли эпителиального происхождения вирусной этиологии. Для папилломавируса характерен эпителиотропизм, связанный со способностью к репликации только в ядрах клеток дифференцирующегося плоского эпителия (10, 11).В полости рта заражение вирусом папилломы человека (ВПЧ) может протекать бессимптомно или иметь форму:
> 1. плоскоклеточный папиллярный - мягкие папиллярные поражения на узком или широком основании,
> 2. локальная гиперплазия эпителия - многочисленные бугристые возвышения слизистой на широком основании (генетически детерминированные),
> 3. остроконечные кондиломы - доброкачественные образования, редко протекающие с акантозной и папиллярной гиперплазией,
> 4.обыкновенные бородавки - бледно-розовые, круглые или овальные папулы, широкое основание без признаков воспаления,
> 5. папилломы гортани - наиболее часто встречающиеся доброкачественные новообразования гортани у детей, у которых первым клиническим симптомом является осиплость голоса,
> 6. эпителиально-папиллярная дисплазия - акантотическая и папиллярная гиперплазия эпителия,
> 7. кератоакантома - доброкачественная опухоль, чаще локализующаяся на красной части нижней губы,
> 8.белая губчатая родинка, так называемая мягкая лейкоплакия.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
У меня есть код доступа
90 026 19 90 027
злотых я выбираюполученный код необходимо ввести на странице статьи, на которую он был погашен
49 90 027
злотых я выбираю119
зл. я выбираюСсылки
1. Adamowicz-Klepalska B, Balcerska A: Роль стоматолога в лечении детей, больных раком. Хибицкая А., Савиц-Бирковска К. Детская онкология и гематология. ПЗВЛ Варшава 2008; 1116-1120. 2. Кничальска-Карван З.: Физиология и патология слизистой оболочки полости рта. Люблин, Челей 2002; 62-63, 81-82, 94-95. 3. Коралевская Е., Конопка Т.: Описательная эпидемиология предраковых поражений слизистой оболочки полости рта. е-Дентико 2008; 1, 17: 8-21. 4. Сенько Е., Курнатовска А.: Лечение лейкоплакии слизистой оболочки полости рта на основе нового гистопатологического деления эпителиальной гиперплазии.Онкол Пол 2006; 9, 2: 37-40. 5. Wyrzykowski D, Bukowski M, Jaśkiewicz J: Сосудистые опухоли и врожденные сосудистые мальформации. Cancer Surg (электронный паб 10) 2005 г .; (1): 1-25. 6. Droździk A et al .: Лечение локализованной гиперплазии десен - собственные наблюдения. Стом Тайм 2008; 61, 8: 564-570. 7. Зелинска-Казмерска Б., Речик Ю., Перчиньска-Партика В кн.: Опухоли лицевой части черепа. Шпрингер-Нодзак М.: Стоматология раннего возраста. ПЗВЛ Варшава 2003; 661-667. 8. Niedzielska I: Супериома - воспалительная или неопластическая опухоль. Пол Мерк Лек 2008; XXIV: 140-149. 9. Jesionek-Kupicka D: Опухоли полости рта и среднего горла. Jezierski A: Онкология для стоматологов. PZWL, Варшава, 2006 г.; 77-81. 10. Франсиско Уэандерли Гарсия де Паула и Слива, Александра Муссолино де Кейрос: Папиллома полости рта у детей. Бразильский научный журнал, 2006 г.; Том 5, № 16 1-3, стр: 938-940. 11. Ciechowicz K et al.: Гистопатологический и ПЦР-анализ слизистой оболочки полости рта у пациентов после аллогенной трансплантации почки с активной инфекцией вирусом папилломы человека.Нова Стом 2002; 1: 37-40. 12. Hattowska H: Опухоли полости рта. Варшава, Санмедиа, 1994; 67-69. 13. Pertkiewicz B et al .: Лейкоплакия слизистой оболочки полости рта в клинико-эпидемиологическом аспекте - тематическое исследование. Дент Мед 2004; 41,4: 635-641. 14. Stawicka-Wychowańska R, Górska R: Участие онкогенных вирусов ВПЧ в этиопатогенезе лейкоплакии полости рта - на основе литературы. Нова Стом 2002; 3: 140-142. 15. Спейт П., Фарттинг П., Буко Дж. Патология рака полости рта и предраковое течение.Патологоанатом-диагност 1996; 3: 165-176. 16. Сенько Е: Лейкоплакия - предраковое состояние слизистой оболочки полости рта. Онкол Пол 1999; 2, 4: 1505-6732. Тематическое исследование. Дент Мед Пробл 2004; 41,4: 635-641. 17. Wnukiewicz J: Цитомегаловирус в лейкоплакии слизистой оболочки полости рта - диагностические последствия. Дент Мед Пробл 2004; 41,4: 643-646. 18. Minaza ID et al .: Поражение полости рта у бразильских ВИЧ-инфицированных детей, проходящих ВААРТ. Международный журнал детской отоларингологии 2006 г.; 70: 1089-109618. 19. Верницка М., Мазурек-Мохнол М., Турек-Украсинска К.: Красный плоский лишай у ребенка - клинический случай. Дент Мед Prob 2004; 41,4: 773-77. 20. Ganowicz E et al .: Гистопатологическая и иммунологическая картина при красном плоском лишае in situ в зависимости от течения заболевания. Дент Мед Prob 2008; 45, 3: 248-254. 21. Pilar Luis-Montoya, Domingez-Soto L, Vega-Memije E: Красный плоский лишай у 24 детей с обзором литературы. Детская дерматология 2005; Т. 22, № 4: 295-298. 22. Общество G: Chronoc болезнь «трансплантат против хозяина». Клинические признаки и системы классификации. Журнал гематологии 2004; 79: 216-220. 23. Olczak-Kowalczyk D et al.: Изменения в ротовой полости у пациентов после трансплантации васкуляризированных органов в зависимости от используемого типа иммуносупрессии - экспериментальные исследования. Стом Тайм 2006; LIX 11: 759-768. 24. Olczak-Kowalczyk D: Оценка здоровья полости рта у пациентов в возрасте развития после трансплантации почки или печени.Варшава, 2008 г. Хабилитационная диссертация. 25. Napora M et al .: Влияние иммуносупрессивного лечения на частоту и тип поражений слизистой оболочки полости рта у пациентов после трансплантации печени и почек. Стом Ко 2007; т. 14, 6: 18-23. 26. Козак I и др.: Острая и хроническая РТПХ (болезнь трансплантата против хозяина). Описание кейсов. Стом Ко 2003; т. 10, 5: 40-43.
.Дата обновления: 8 февраля 2022 г.
Дентин – доброкачественная опухоль, проявляющаяся искривлением альвеолярного отростка и ретенцией постоянного зуба. Обычно встречается у детей в возрасте около 14 лет. Узнайте о причинах, симптомах и методах лечения одонтомы.
Одонтома, или одонтома, — доброкачественная опухоль. Является результатом нарушения развития, в результате которого образуется опухоль, состоящая из тканей, в норме составляющих зачаток зуба (эмаль, дентин, пульпа), но перемешанных в хаотичном порядке.Зубы редкие, а поскольку они бессимптомны и растут медленно, чаще всего их выявляют случайно на рентгенограммах.
Они обычно располагаются внутри кости нижней и верхней челюсти, но иногда они также обнаруживаются в мягких тканях, таких как десна. В 50% случаев они способствуют остановке прорезывания постоянных зубов и выявляются у детей в возрасте около четырнадцати лет.
Существует несколько разновидностей, в том числе:
Причины одонтомы до конца не изучены. Считается, что они возникают из-за нарушений развития, и наиболее частым стимулом для их роста является:
В результате происходит неконтролируемое развитие клеток зачатка зуба, что приводит к образованию медленно растущей опухоли.Недавние научные исследования подчеркивают роль генетического фактора, поскольку в клетках одонтомы наблюдается чрезмерная экспрессия генов, регулирующих развитие зубов. Скорость роста одонтом происходит во время прорезывания первых постоянных зубов и касается детей в возрасте от 6 до 11 лет, а также во время прорезывания зубов мудрости.
Поскольку факторы риска образования одонтомы все еще обсуждаются учеными, трудно предложить простые способы предотвращения этого заболевания.Среди причин развития опухолей упоминаются генетические факторы, травмы и инфекции. Хотя мы не имеем никакого влияния на наследственность, а детей, у которых чаще всего развиваются одонтомы, нелегко защитить от всех травм, образования инфекций в полости рта можно избежать. Существует тенденция пренебрегать молочными зубами, потому что они «все равно выпадут». С точки зрения профилактики кариеса и неправильного прикуса это большая ошибка.
Кроме того, инфекции, развивающиеся вблизи разрушенных молочных зубов, могут способствовать образованию одонтом, лечение которых:
обычно развивается без каких-либо побочных эффектов. Однако бывает, что когда они вырастают до значительных размеров, то могут вызывать:
Слизистая оболочка, покрывающая кость с находящейся в ней одонтомой, остается без изменений.
Дентоны обычно развиваются бессимптомно и выявляются случайно на рентгенограммах, сделанных по другим причинам. Бывает и так, что врач направляет пациента на рентген в связи с отсутствием прорезывания постоянного зуба. Для диагностики одонтомы обычно достаточно панорамного рентгена , хотя изредка необходимо сделать дополнительный снимок прикуса, который позволит узнать точное расположение опухоли по отношению к соседним зубам.
Диагноз ставится на основании рентгенологических картин и клинического обследования в 80% случаев подтверждается гистопатологическим исследованием опухолевых тканей. Однако иногда начальные стадии одонтомы путают с кистами.
Лечение одонтом состоит из хирургической энуклеации вместе с окружающей капсулой. Процедуру проводят под местной анестезией, а опухоль отправляют на гистопатологическое исследование.Тщательное удаление опухоли и ее капсулы обычно обеспечивает отсутствие рецидива. Процедуру нельзя откладывать, так как поражение может стать злокачественным. Кроме того, быстрое иссечение позволит исправить эрозию постоянных зубов, прилегающих к опухоли.
Поскольку одонтомы обычно поражают детей и молодых людей, рекомендуется проводить энуклеацию опухоли до достижения ими совершеннолетия. Если опухоль не сместила зачаток постоянного зуба, велика вероятность того, что он прорежется сам по себе. К сожалению, иногда, несмотря на удаление одонтомы или даже на создание отверстия в кости над оставшимся зубом, она не прорезывается.В таких случаях необходимо ортодонтическое лечение. Он основан на применении гибкого экстрактора , прикрепленного к ретинированному зубу и одновременно к несъемному или съемному ортодонтическому аппарату.
Иногда т.н. стимулирующие зубные протезы , которые должны способствовать прорезыванию ретенированного зуба. Однако такое лечение является длительным и не всегда эффективным.
В очень запущенных случаях, когда ортодонтического лечения недостаточно, может потребоваться замена отсутствующего зуба имплантатом, так как большие опухоли способствуют значительной потере костной массы.Чтобы можно было использовать имплантаты, дефект необходимо восполнить костным трансплантатом или костными заменителями.
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
, пожалуйста, посетите наш портал снова!
Дата обновления: 27 декабря 2021 г.
Цементобластома – доброкачественная опухоль корня зуба, наиболее часто встречающаяся у молодых людей. Часто не вызывает боли и выявляется случайно. У пациента очень хороший прогноз.
Цементобластома , или остеома , относительно редко встречающаяся доброкачественная опухоль, возникающая из тканей корней зубов - цемента.Цементобластома чаще всего встречается у молодых людей в возрасте до 25 лет. С точки зрения тканей, которые его строят, выделяют четыре типа:
Обычно развивается в альвеолярных отростках, чаще на нижней, чем на верхней челюсти, в области премоляров и моляров.Очень редко встречается в передних отделах или вблизи молочных зубов. Опухоль растет медленно, около 0,5 см в год, и длительное время не дает никаких симптомов, поэтому ее часто выявляют случайно на рентгенограммах, сделанных по другим причинам. Бывает и так, что зуб, в области которого он развивается, вызывает боль. Более крупные остеомы могут вызывать растяжение костей, смещение и резорбцию зубов и невралгию, если они сдавливают нервы.
К факторам, способствующим образованию остеом, относятся:
Остеомы, особенно крупные, имеют очень характерное рентгенографическое изображение. Типичная рентгенограмма остеомы состоит из:
Обычно для постановки диагноза достаточно обычной рентгенограммы (например, пантомографии). Однако в некоторых случаях может потребоваться расширение диагноза до компьютерной томографии .
Лечение цементоблатомы основано на хирургических процедурах . Существует три маршрута в зависимости от размера опухоли:
Цементобластома является поражением с очень хорошим прогнозом , хотя относительно часто, до 37% случаев, возникают рецидивы.Тенденция к рецидивам особенно характерна для молодых людей с большими остеомами. Риск рецидива цементобластомы также увеличивается, когда остается зуб с опухолью в его корне.
Читайте также:
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
снова посетите наш портал!
Эта опухоль обязана своим названием датскому врачу Йенсу Пиндбергеру, который первым описал эту форму болезни. Это было в 1955 году. Эту опухоль также называют эпителиальной кальцифицированной одонтогенной опухолью. Его относят к доброкачественным новообразованиям.
Эта опухоль классифицируется как редкое одонтогенное новообразование, поскольку на ее долю приходится всего 3% все одонтогенные опухоли. Обычно его получают из глазуровочного аппарата.
Средний возраст начала заболевания — 36,9 года, но опухоль может появиться как у молодых, так и у пожилых людей. Встречается с одинаковой частотой у мужчин и женщин, но мужчины заболевают в более молодом возрасте (около 30 лет), чем женщины (около 40 лет).
Какие симптомы?
Симптомом заболевания обычно является асимметрия лица, заключающаяся в увеличении или выпячивании щеки. Также отмечаются нарушения чувствительности на стороне развивающейся опухоли и незначительная болезненность.
В зависимости от расположения опухоли различают внутрикостную форму (95% случаев) и внекостную форму (5% случаев), которую также называют периферической формой опухоли. Обычно это развивается в передней части челюсти. Ученые утверждают, что внутрикостная форма опухоли развивается из эпителия эмалеобразующего органа несгибаемого зуба, поскольку более при этой форме рака у пациентов имеется ретинированный премоляр или моляр на нижней челюсти.Опухоли, расположенные внутри костей, развиваются медленно и не проявляют никаких симптомов. Лицо теряет свою асимметрию очень медленно. Периферическая форма опухоли, как полагают специалисты, происходит из остатков зубной пластинки или из базальных клеток ротового эпителия. Периферические опухоли распространяются в виде заложенности носа, головных болей, носового кровотечения и нарушения чувствительности нерва под глазницей.
Сложный диагноз
После рентгена или компьютерной томографии изображение кости выглядит как соты.Однако аналогичная рентгенологическая картина может появиться и при других новообразованиях, расположенных в полости рта. Поэтому необходим тщательный анализ полученных результатов и гистопатологическое исследование собранных образцов.
Внутрикостные опухоли могут напоминать одонтогенную кисту, эманему, гигантоклеточную гранулему, оссифицирующую фиброму, миксому и амеломатозную фиброму. С другой стороны, периферические опухоли можно спутать с фиброзной гиперплазией десен, гигантоклеточной гранулемой, эпителиомой, а также с метастазами рака почки или слизисто-эпидермальной карциномы.
Развитие опухоли
Специалисты выделяют три стадии развития опухоли Пиндборга. По мере роста опухоль выглядит как киста, образовавшаяся на десне. На второй стадии развития на фото будут видны единичные обызвествления. В-третьих, множественные обызвествления, образующие упомянутые ранее соты. Это связано с тем, что огромные многоугольные эпителиальные клетки встроены в материал эмали, который образуется в результате внутриклеточной дегенерации.Вещество эмали имеет много минералов, поэтому легко образует обызвествленные очаги. Профессионально они называются Liese/span data-scayt_word=guzagang ring. Именно это отличает опухоль Пиндборга от других онкологических заболеваний этой области человеческого тела. Характерная опухоль Пиндборга состоит из гигантских полигональных эпителиальных клеток, разделенных тяжами соединительной ткани. Клетки Лангерганса, пигментированные, яркие, также могут быть обнаружены в опухоли. Наличие последних может свидетельствовать о большей агрессивности опухоли.
Лечение
На сегодняшний день не разработано фармакологического лечения опухоли Пиндборга. Хирургическое удаление опухоли является единственным эффективным методом лечения. Тип и объем процедуры зависят от стадии заболевания. Небольшая опухоль может отделяться от верхней или нижней челюсти. Более крупные образования удаляют краевой или сегментарной резекцией нижней или верхней челюсти.
Поскольку опухоль имеет высокую склонность к рецидивам (это относится к 10-15%случаях) пациент должен находиться под строгим контролем стоматологической клиники не менее пяти лет.
Очень часто за одну операцию удаляют не только опухоль, но и реконструкцию верхней или нижней челюсти. Кость, необходимая для завершения фрагмента верхней или нижней челюсти, может быть взята из подвздошной пластины пациента. Только после того, как раны заживут, можно подумать о восстановлении зубов.
Текст: Анна Ярош
Источник: www.medonet.pl
(фиброма ) относится к доброкачественным новообразованиям полости рта — это опухоли, состоящие из явно неактивной одонтогенной эпителиальной ткани. Заболевание очень редкое. Фибромоподобные изменения являются результатом длительного воздействия раздражителей, что вызывает фиброзную гиперплазию.
Фибромы представляют собой четко ограниченные поражения - они имеют ножку или могут оставаться нествольными. Состояние проявляется в виде опухоли с неизмененным эпителием на ее гладкой поверхности.
Важно! Заболевание появляется в возрасте от 20 до 40 лет. Женщины болеют чаще. Лечение заключается в хирургическом вмешательстве.
Заболевание относится к доброкачественным опухолям соединительнотканного происхождения, поражающим полость рта. Фиброма состоит из фиброцитов, фибропластов, коллагеновых волокон и сосудов – все это окружено соединительнотканной сумкой. Изменения — это тяжело. Ее поверхность часто покрыта язвенными ранами – вызванными механическими повреждениями, возникшими в результате случайного пережевывания фибромы.
Важно! Субстратом для развития одонтогенной фибромы является эктомезенхимальная ткань волокон периодонта, зубной сосочек или зубной мешочек.
Обычно фиброма имеет вид малоэпителиальной опухоли (случаи малоэпителиальной опухоли редки).
Развитие одонтогенной фибромы происходит очень медленно.
Важно! В 50% случаев опухоль располагается в области резцов и клыков верхней и нижней челюсти. Поражение может быть от нескольких миллиметров до 2 см в диаметре (иногда встречаются более крупные фибромы).
Обнаруженные фибромы в полости рта в большинстве случаев являются посттравматическими изменениями - не требуют немедленного удаления.
Рекомендуемая терапия – оперативное вмешательство, заключающееся в энуклеации опухоли и выскабливании костного субстрата.В исключительных случаях рассматривается резекция костного фрагмента.
Важно! Фибромы, расположенные на участках, постоянно подвергающихся раздражению, или опухоли, покрытые эрозиями и окруженные воспаленной слизистой оболочкой, следует удалять как можно быстрее.
Каждое иссеченное образование подвергается гистопатологическому исследованию - для верификации клинического диагноза. Этот вид обследования необходим, так как позволяет отличить фиброму в клинических условиях от других доброкачественных или злокачественных опухолей, которые могут сходным образом появиться в полости рта.
Терапия приносит ожидаемый эффект (рецидивы 2 - 13%). Однако необходимы регулярные осмотры у специалиста, так как фиброма может рецидивировать через несколько лет.
Более половины заболевших выживают после рака ротовой полости через 5 лет. Если заболевание диагностировано достаточно рано, есть хорошие шансы на выздоровление.
Во время регулярных посещений стоматологи проверят вас на ранние признаки рака ротовой полости, но важно самостоятельно распознать предупреждающие признаки, чтобы вы могли немедленно сообщить о них своему стоматологу.
Признаки и симптомы
Рак полости рта может появиться в любой части рта: на губах, языке и горле, а также в слюнных железах, глотке, гортани и придаточных пазухах.Поскольку раннее выявление является ключом к преодолению этого состояния, вам следует немедленно обратиться к врачу, если какой-либо из следующих симптомов сохраняется более 2 недель:
язвы, припухлости, припухлости или утолщения во рту или вокруг рта или горла,
красные или белые поражения во рту или губах,
ощущение комка или предмета, застрявшего в горле,
опухоль, из-за которой неудобно носить протез,
онемение, боль или болезненность в любом месте рта, включая язык
боль в любом ухе, но без потери слуха
трудности с движением челюсти или языка или проблемы с жеванием, глотанием или речью,
расшатанные зубы без видимой стоматологической причины,
Длительная боль в горле или охриплость.
Откуда это
Хотя точная причина рака полости рта неизвестна, некоторые факторы образа жизни повышают риск развития рака полости рта. Табачные изделия всех видов — сигареты, сигары, трубки, а также бездымный табак — повышают риск развития рака ротовой полости. 90 процентов людей с раком полости рта употребляют табачные изделия. Частое употребление алкоголя также увеличивает риск рака ротовой полости. Риск еще выше как у курильщиков, так и у алкоголиков.
Помимо табака и алкоголя, на риск также влияют возраст и привычки в еде. Большинство случаев рака ротовой полости возникает у людей в возрасте 40 лет и может быть связано с диетой с низким содержанием фруктов и овощей. Имейте в виду, что интенсивное и длительное пребывание на солнце может вызвать рак губ. В последнее время наблюдается больше случаев рака ротовой полости, связанного с вирусом папилломы человека, передающимся половым путем (ВПЧ 16).
Скрининг и лечение рака полости рта
Проверка на рак ротовой полости у стоматолога проводится быстро и безболезненно.Они имеют решающее значение для выявления заболевания на ранних стадиях. Во время обычных осмотров зубов и десен стоматолог также визуально проверяет рот и лицо, чтобы увидеть, не распространилось ли заболевание за пределы рта. Он также может пальпировать область шеи и челюсти, а также верхнюю и нижнюю часть языка. Такие тесты следует проводить каждые шесть месяцев.
При подозрении на рак стоматолог порекомендует сделать биопсию пораженного участка. При наличии подтверждающего диагноза может потребоваться хирургическое вмешательство для лечения заболевания с последующей лучевой терапией и химиотерапией.
Лучший вариант для вас
В первую очередь предотвратить это! Ежедневно соблюдайте правила гигиены полости рта, чтобы предотвратить кариес и заболевания десен: регулярно чистите зубы фторсодержащей зубной пастой, ежедневно пользуйтесь зубной нитью в межзубных промежутках, ограничьте употребление сладкого. Помните, что правильный образ жизни, такой как курение, употребление алкоголя и пребывание на солнце, может значительно снизить риск развития рака ротовой полости.
Если вы знаете, на что обращать внимание, и регулярно посещаете стоматолога, ранние признаки рака ротовой полости можно распознать и лечить до того, как они станут серьезной проблемой.