2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Основные симптомы рака поджелудочной железы можно разделить на три группы: обтурация, компрессия, интоксикация.
Обтурация (закупорка) связана с увеличением размера опухоли, которая перекрывает панкреатический проток, общий желчный проток, двенадцатиперстную кишку и сдавливает селезеночную вену. Именно это становится причиной развития желчной гипертензии и, как следствие механической желтухи, печеночно-почечной и печеночной недостаточности.
Компрессия развивается по причине сдавливания опухолью нервных стволов.
Интоксикация возникает из-за отравления организма «продуктами жизнедеятельности» раковых клеток.
В связи с этим, основные симптомы рак поджелудочной железы:
К другим признакам, которые могут говорить о наличии рака поджелудочной железы, можно отнести развитие сахарного диабета, увеличение селезенки, увеличение желчного пузыря
Существует такой вид рака поджелудочной железы, как нейроэндокринная опухоль, яркими проявлениями которой являются приливы крови к лицу, спазмы бронхов, язвы кишечника, фиброзы.
Хронический панкреатит – возникающее на регулярной основе воспаление поджелудочной железы. В результате появляются необратимые деструктивные изменения в клетках паренхимы поджелудочной железы. Протекает иногда бессимптомно, клиническая картина бывает сходной с рядом других заболеваний – дискинезией желчевыводящих путей, язвенной болезнью желудка, гастритом.
К развитию хронического панкреатита приводят систематическое употребление алкоголя, некоторых лекарственных средств (антибиотики, гормональные препараты). Провоцирующими факторами становятся также хронические болезни – патологии сосудов, желчнокаменная болезнь, язвенная болезнь желудка или двенадцатиперстной кишки, инфекционные заболевания, вирусные гепатиты.
Характерный признак начавшейся острой фазы панкреатита – выраженная боль в подреберье слева. Иногда неприятные ощущения иррадиируют в область между лопаток, плечо, поясницу. Обострение провоцируют:
Обострение хронического панкреатита опасно последствиями. При отсутствии помощи могут развиваются патологические состояния – гнойные образования на пораженной ткани органа, некроз клеток, внутренние кровотечения, перитонит брюшной полости.
Хронический панкреатит часто характеризуют нечеткие клинические проявления, указывающие на другие болезни желудочно-кишечного тракта. Это затрудняет диагностику панкреатита.
Базисными признаками становится тупая тянущая боль в эпигастрии, тошнота, рвота, диарея, повышение температуры, общая слабость. Как правило, рвота не приносит облегчения. Появляется налет на языке белого цвета, привкус горечи во рту. Часто снижается вес, больной теряет аппетит.
Достоверными диагностическими мероприятиями для подтверждения хронического панкреатита будут:
При диагностировании острого панкреатита показа экстренная госпитализация.
Для лечения хронического панкреатита в ремиссии основным методом будет назначение щадящей диеты. Рекомендации по диете – 5-разовое питание небольшими порциями, предпочтительна белковая пища. Исключаются жареные и жирные продукты, газированные напитки, кофе, алкоголь. Из способов приготовления предпочтение отдается отварным и запеченным блюдам.
Из медикаментозных препаратов для купирования обострения хронического панкреатита используют анальгетики и спазмолитики, антисекреторные средства и антибиотики.
Своевременное обращение за помощью к специалистам помогает избежать тяжелых осложнений панкреатита. Методы исследования позволяют точно установить диагноз и начать лечение вовремя.
Читайте также
Онлайн запись на прием / консультацию
Заполните форму и мы вам перезвоним
Почему рак поджелудочной железы настолько смертоносен, как не пропустить его первые симптомы и кто сильнее остальных рискует от него пострадать, рассказывает «Газета.Ru».
Рак поджелудочной железы поражает сам орган или его протоки. Он занимает шестое место по распространенности среди онкологических заболеваний среди взрослого населения, и заболеваемость им ежегодно растет. Так, в России с 2005 по 2015 год число случаев рака поджелудочной железы увеличилось среди мужчин на 9,39%, а среди женщин — на 14,95%. Прирост смертности составил 5,6% среди мужчин, среди женщин –- 7,61%.
Уровни заболеваемости и смертности при раке поджелудочной железы практически одинаковы — болезнь не дает о себе знать до тех пор, пока лечение становится практически невозможным.
Без своевременной диагностики справиться с раком поджелудочной железы не помогут никакие деньги — болезнь погубила много богатых и знаменитых людей, таких как основатель компании Apple Стив Джобс и «королева соула» Арета Франклин.
Средний возраст заболевших мужчин — 64,6 года, женщин — 70,3 года. У мужчин рак поджелудочной железы встречается чаще и занимает в структуре общей онкологической заболеваемости девятое место, у женщин — десятое.
Обычно опухоль поражает головку железы (50-60% случаев), тело (10%), хвост (5-8% случаев). Также наблюдается полное поражение поджелудочной железы — 20-35% случаев. Опухоль представляет собой плотный бугристый узел без четких границ, на разрезе — белый или светло-желтый.
Среди факторов риска развития рака поджелудочной железы — злоупотребление алкоголем, курение, обилие жирной и острой пищи, сахарный диабет, цирроз печени. К предраковым заболеваниям относятся аденома поджелудочной железы, хронический панкреатит, киста поджелудочной железы.
Особое место занимает наследственный хронический панкреатит, который, впрочем, встречается не чаще, чем у 2% больных всеми формами панкреатита. Наследственный хронический панкреатит в 50 раз увеличивает относительный риск развития рака поджелудочной железы. Как сообщают специалисты Союза онкологов России, считается, что у 40 % больных наследственным хроническим панкреатитом разовьется рак поджелудочной железы.
Кроме того, вероятность развития рака поджелудочной железы на 59% выше у тех пациентов, у которых в ротовой полости присутствует микроорганизм Porphyromonas gingivalis. Также риск заболевания в два раза выше, если у пациента будет обнаружен Aggregatibacter actinomycetemcomitans.
В развитии рака поджелудочной железы играет роль ген PKD1, контролирующий рост и метастазирование опухоли.
Лишний вес в подростковом возрасте повышает риск развития рака поджелудочной железы в будущем вчетверо у женщин и в 3,7 раза у мужчин.
Индекс массы тела на верхней границе нормы повышает риск развития рака примерно в полтора раза.
На раннем этапе рак поджелудочной железы проявляет симптомы, схожие с признаками многих других заболеваний. Среди них: запор – 13%, слабость – 23%, общее недомогание и вздутие живота – 31%. Развитие диабета часто маскирует эту болезнь. Иногда у человека подозревают язву желудка или заболевание желчного пузыря. Более определенные симптомы рака поджелудочной железы различают в зависимости от места опухоли в поджелудочной железе.
Главные симптомы рака поджелудочной железы — боль и желтуха. Их отмечают у 90% больных. Желтуха — это признак поражения поджелудочной железы злокачественной опухолью. Как правило, желтуху сопровождают светлый кал, темная моча, зуд.
Рак поджелудочной железы коварен — зачастую первые симптомы появляются только на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию протоков и интоксикации организма продуктами распада опухоли.
Для выявления опухоли используются УЗИ и компьютерная томография. Эти методы позволяют визуализировать не только распространенность первичной опухолевой массы, но и оценить наличие метастазов и сопутствующих патологий. Для уточнения диагноза используется биопсия опухоли.
При лечении рака поджелудочной железы хирургическое вмешательство имеет смысл лишь при отсутствии метастаз.
Также используется радиотерапия и химиотерапия. Прогноз неблагоприятный — даже после операции продолжительность жизни пациентов обычно не превышает двух лет.
Сегодня медицина не позволяет эффективно лечить рак поджелудочной железы на поздних стадиях, поэтому терапия является в основном симптоматической.
Примерно в 35% случаев рак поджелудочной железы выявляется на третьей стадии, когда метастазы еще не проросли в соседние органы, но уже затронули кровеносные сосуды, делая операцию невозможной. В таких случаях врачи обычно отказывают пациентам в операции, отводя им еще 12-18 месяцев жизни.
Онколог Марк Трути из американской клиники Мэйо и его коллеги выяснили, что грамотное сочетание химотерапии, радиотерапии и хирургии способно продлить жизнь пациента до пяти лет после постановки диагноза. Комбинацию этих методов они опробовали на 194 пациентах клиники, существенно повысив их выживаемость.
Врачи проводили химиотерапию до тех пор, пока уровень опухолевого маркера СА-19-9 не опускался до нормальных значений, и с помощью позитронно-эмиссионной томографии оценивали состояние опухоли. КТ позволяет определить лишь границы опухоли, поясняют специалисты, в то время как ПЭТ — установить, погибла она или нет. Если ткани опухоли оказывались омертвевшими, врачи приступали к радиотерапии, а затем удаляли опухоль хирургически.
89% пациентов прожили в несколько раз больше, чем им отводили в других клиниках.
Шансы значительно повышались при увеличении числа циклов химиотерапии (от шести циклов и более). Однако метод будет эффективен не для всех, предупреждают врачи — некоторые пациенты невосприимчивы к химиотерапии, а некоторые реагируют на нее настолько плохо, что лечение приходится прекратить.
Специалисты из Института биологических исследований Солка придумали, как победить рак поджелудочной железы даже на четвертой стадии. Звездчатые клетки поджелудочной железы при раке начинают вырабатывать белки, которые создают вокруг опухоли защитную оболочку. Также они вырабатывают сигнальный белок LIF, который стимулирует рост опухоли.
Эксперименты на мышах показали, что, если заблокировать работу LIF, опухоль растет гораздо медленнее, а химиотерапия действует на нее эффективнее. Ранее было установлено, что уничтожение звездчатых клеток улучшает прогноз при раке поджелудочной железы. Работа непосредственно с белком, который они вырабатывают, позволяет сохранить клетки.
Кроме того, LIF может стать более эффективным маркером рака поджелудочной железы, чем используемый сейчас СА-19-9, отмечают исследователи. Он точнее отражает и рост опухоли, и реакцию ее клеток на химиотерапию.
В отличие от женщин у мужчин чаще всего встречается рак поджелудочной железы, симптомы которого делятся на группы:
Образование опухоли может локально влиять на определенные участки или же поражать соседние ткани сквозь ткани желудка. В группе повышенного риска находятся люди пожилого возраста после 60 лет.
Не существует точных причин, которые приводят к образованию раковой опухоли. Увеличением риска заболевания могут стать:
Кроме того, на развитие болезни также зачастую влияют аденома, киста и хронический панкреатит. Это те заболевания, которые могут способствовать началу рака поджелудочной железы.
Раковые опухоли прорастают сквозь ткани и нервные окончания. И первое, что может заменить человек — это крайне сильная боль под ребрами или в верхней половине живота. Часто неприятные ощущения встречаются в межлопаточной области и позвоночнике.
У пациентов также может встречаться:
В редких случаях можно встретить больных, которые страдают от приливов крови к лицу, бронхиальных спазмов и язвы кишечника.
Не стоит затягивать с решением проблем, которые могут привести к негативным последствиям. В случае первых тревожных симптомов следует провести диагностику заболевания. Современная медицина с помощью лабораторных анализов и исследований поможет обнаружить заболевание на ранних стадиях. Это поможет начать экстренное лечение до момента усугубления рака поджелудочной железы.
Даниил Давыдов
медицинский журналист
Профиль автораЗа последние 30 лет люди стали болеть панкреатитом в два раза чаще — причем число новых случаев постепенно растет.
Болеют обычно молодые трудоспособные люди, преимущественно мужчины 35—50 лет. При этом знать, что такое панкреатит и откуда он берется, важно всем, ведь риск заболеть есть почти у каждого вне зависимости от пола — особенно если этот человек регулярно пьет даже небольшое количество алкоголя.
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Панкреатит — воспаление поджелудочной железы. Лечением этой болезни занимаются гастроэнтерологи — врачи, специализирующиеся на заболеваниях пищеварительной системы. Но в ситуациях, когда панкреатит тяжелый, может потребоваться помощь хирурга, чтобы спасти человеку жизнь.
Что такое панкреатит — клиника Майо
Зачем нужна поджелудочная железа — клиника Джона Хопкинса
Чтобы понять, что такое панкреатит, нужно сказать пару слов о том, зачем нужна поджелудочная железа. Задача этого органа — помогать нам усваивать пищу и получать из нее энергию.
Поджелудочная железа делает это двумя способами:
Зачем нужен инсулин — медицинский справочник Medscape
Зачем нужен глюкагон — клиника Майо
Поджелудочная железа находится в верхней левой части живота рядом с желудкомВоспаление поджелудочной железы может быть острым или хроническим. От формы панкреатита зависят методы его лечения и прогноз, то есть результат, на который может рассчитывать пациент.
Каким бывает панкреатит — медицинский справочник MedlinePlus
Острый панкреатит. Болезнь развивается внезапно. Прогноз зависит от степени тяжести. При правильном своевременном лечении в больнице легкий панкреатит проходит в течение 5—10 дней. При тяжелом панкреатите нарушается кровоснабжение железы, и ее ткань начинает отмирать. Из-за этого развивается заражение крови, или сепсис, так что в результате могут пострадать другие органы. В этом случае лечение может занять несколько месяцев.
Хронический панкреатит. Болезнь развивается постепенно. В результате воспаления живые клетки поджелудочной железы замещаются рубцовой тканью, так что орган повреждается необратимо. Вылечить хронический панкреатит раз и навсегда нельзя, можно только замедлить его развитие при помощи лекарств.
Причины. В США в 40—70% случаев острого панкреатита виноваты камни в желчном пузыре. В нашей стране на камни приходится около 35% всех случаев болезни. При этом панкреатит развивается далеко не у всех людей с камнями в желчном пузыре — это происходит только у 3—7% таких пациентов.
Причины острого панкреатита — международный справочник для врачей Uptodate
Желчный пузырь — мышечный мешок, в котором накапливается вырабатываемая печенью желчь. Когда мы едим, желчный пузырь сокращается и вытесняет желчь в проток желчного пузыря — тонкую трубку, которая соединяется с главным протоком поджелудочной железы. По общему протоку желчь из желчного пузыря и пищеварительные ферменты из поджелудочной железы поступают в 12-перстную кишку, где участвуют в переваривании жиров.
Желчный проток соединяется с протоком поджелудочной железы и впадает в 12-перстную кишкуЕсли в желчном пузыре образуются камни, они выходят в проток, общий для желчного пузыря и поджелудочной железы. Некоторым людям везет, и камни уходят в кишечник, не повреждая проток. В этой ситуации боль проходит так же резко, как и началась, и в дальнейшем человек чувствует себя хорошо. Но у некоторых людей из-за движения желчных камней развивается панкреатит.
Хотя никто пока не знает наверняка, как именно желчные камни вызывают воспаление поджелудочной железы, у ученых есть две версии. Согласно первому предположению, когда камень проходит через проток, то вытесняет желчь в проток поджелудочной железы — это называется рефлюкс желчи. Желчь попадает в поджелудочную железу и повреждает ее клетки.
Согласно второй версии, желчные камни царапают стенки протока, вызывая отек, из-за которого он временно закрывается, либо совсем перекрывают его. Из-за этого ферменты поджелудочной железы перестают поступать в кишечник. В норме эти вещества «включаются», только когда поступают в 12-перстную кишку. Но если ферменты задерживаются в протоке, то могут досрочно активироваться и начать переваривать те же самые клетки, которые их создают.
Камни, которые выходят из желчного пузыря, перекрывают не только желчный, но и главный проток поджелудочной железы. В этой ситуации пищеварительные ферменты могут активироваться досрочно и повредить клетки поджелудочной железыВторая частая причина острого панкреатита — многолетнее злоупотребление алкоголем. В США употребление спиртного провоцирует 25—35% случаев острого панкреатита, а в нашей стране на него приходится до 55% всех случаев. При этом острый панкреатит случается менее чем у 10% людей с алкогольной зависимостью.
Спиртные напитки увеличивают синтез пищеварительных ферментов, избыток которых может повредить поджелудочную железу. Правда, ученым и врачам до сих пор непонятно, почему острый панкреатит возникает только после многих лет злоупотребления алкоголем, а не у людей, которые обычно пьют умеренно, но однажды сильно превысили свою норму.
Почему алкоголь провоцирует острый панкреатит — Uptodate
Возможно, поджелудочная железа имеет достаточный запас прочности, чтобы противостоять разовому отравлению, но со временем ее возможности исчерпываются: она просто «сдается» и разрешает собственным ферментам себя переваривать.
Оставшиеся случаи острого панкреатита приходятся на травмы, операции и повреждения, связанные с химиотерапевтическими препаратами, с болезнями вроде вирусного гепатита, сосудистой недостаточности и иногда — с тяжелой аллергией, и с врожденными генетическими нарушениями, из-за которых пищеварительные ферменты активируются не в кишечнике, а еще до того, как выходят из поджелудочной железы.
Симптомы. Главный симптом — неожиданно появившаяся сильная тупая боль в верхней части живота. Эта боль быстро усиливается и примерно в половине случаев распространяется вдоль спины и ниже левой лопатки. Безрецептурные обезболивающие обычно не помогают, а если человек поест или выпьет воды, боль усиливается.
Симптомы острого панкреатита — Национальная служба здравоохранения Англии, NHS
Некоторым людям с острым панкреатитом становится легче, если они наклоняются или подтягивают ноги к груди, то есть скручиваются в клубок. А вот если человек лежит на спине, боль часто усиливается.
Если острый панкреатит спровоцировали желчные камни, то боль, как правило, возникает сразу после обильного обеда. А в случае алкогольного острого панкреатита боль возникает через 6—12 часов после того, как человек употребил большое количество спиртных напитков. Такое бывает, например, после новогоднего застолья.
У людей с острым панкреатитом часто бывает температура до 38 °С и выше, их тошнит и нередко рвет, возникает понос. У некоторых людей развивается желтуха, то есть белки глаз и кожа принимают желтоватый оттенок.
Желтый оттенок кожи связан с билирубином — ядовитым веществом желто-оранжевого цвета, которое образуется при разрушении гемоглобина. Билирубин в норме обеззараживает печень, а затем «складирует» его в желчном пузыре, где он смешивается с желчью.
Что такое билирубин — MedlinePlus
Когда проток, по которому желчь поступает в кишечник, сужается, или если его перекрывает камень, билирубин накапливается в крови и окрашивает кожу и склеры.
Если у вас или у человека рядом возникли симптомы, похожие на панкреатит, немедленно вызовите скорую помощь. Сильная боль в животе — грозный симптом, который может говорить о многих опасных для жизни заболеваниях. Уточнять диагноз и назначать лечение должен врач в условиях больницы.
Диагностика. Согласно российским клиническим рекомендациям, осматривая пациента в больнице, врач будет ориентироваться на симптомы болезни: учтет, принимал ли человек алкоголь и ел ли жирную острую пищу накануне, отметит острую боль в верхней части живота и рвоту.
Острый панкреатит — российские клинические рекомендацииPDF, 680 КБ
Чтобы уточнить диагноз, врач назначит:
Дальнейшее лечение будет зависеть от того, как себя чувствует пациент.
Вне зависимости от причины, которая вызвала болезнь, выделяют три степени тяжести острого панкреатита:
Легким панкреатит считается, если пациенту становится лучше в течение первых суток болезни. Например, это может случиться с человеком, желчные камни которого успешно вышли из протока в кишечник, но повредили стенки протока, из-за чего возник отек, который временно перекрыл выход панкреатическим ферментам.
Таким пациентам нельзя есть в течение суток. Все это время им продолжают восполнять потерю жидкости через капельницу, а если у человека есть гастрит или язва, дают препараты, которые замедляют образование соляной кислоты в желудке.
В дальнейшем пациентам с легким острым панкреатитом достаточно поддерживающего лечения. Оно включает в том числе питание при помощи жидких смесей, которые нужно пить через трубочку или очень маленькими глотками. Примерно за неделю такого лечения поджелудочная железа восстанавливается сама у 60—70% пациентов.
При умеренно тяжелом и тяжелом остром панкреатите в течение суток состояние пациента ухудшается. Если это происходит, пациента переводят в реанимацию. Чтобы понять, насколько пострадала поджелудочная железа, таким людям назначают компьютерную томографию, или КТ. Если у пациента есть противопоказания к КТ, назначают магнитно-резонансную томографию — МРТ — поджелудочной железы.
КТ и МРТ лучше, чем УЗИ, помогают выявить участки некроза. Но начинать с них обследование смысла нет, ведь повреждения поджелудочной железы развиваются постепенно, и в первые сутки их просто не видно.
Дальнейшее лечение зависит от причины, из-за которой ухудшилось состояние пациента. Например, если к воспалению железы присоединилась инфекция, пациенту назначают антибиотики. А если проблема связана с тем, что желчный камень перекрыл проток, нужна срочная эндоскопическая хирургическая операция, чтобы извлечь камень и освободить желчный проток. Такая процедура называется эндоскопической ретроградной холангиопанкреатографией, или ЭРХПГ.
Большинство людей с острым панкреатитом вызывают государственную скорую помощь, услуги которой бесплатны. Вызвать скорую можно:
Станция скорой и неотложной медицинской помощи им. А. С. Пучкова в Москве
Памятка для граждан о гарантиях бесплатного оказания медицинской помощиPDF, 2,53 МБ
Правила и сроки госпитализацииPDF, 157 КБ
Острая боль в животе — показание для экстренной госпитализации, поэтому скорая помощь отвезет пациента в государственный стационар. Медицинскую помощь там оказывают бесплатно.
При этом человек с сильной болью в животе может вызвать платную скорую помощь — в Москве цена вызова начинается от 5000 Р. Платная скорая может госпитализировать пациента и в государственный стационар, и в частную клинику, например в ту, услуги которой входят в программу страхования по полису ДМС.
Но в госпитализации по ДМС есть нюансы: например, иногда запись в клинику возможна только после согласования со страховой компанией.
В этой ситуации, чтобы лечь в больницу, надо сначала позвонить в страховую компанию и объяснить ситуацию, после чего представитель компании определит, какие услуги вам нужны и куда за ними обращаться.
Затем страховая компания отправит в клинику гарантийное письмо — обязательство о том, что она оплатит услуги, перечисленные в нем. Это занимает в среднем 10—15 минут. Есть и другие нюансы — они описаны в статье «Как грамотно пользоваться корпоративным ДМС».
Госпитализироваться в частную клинику по платной скорой можно и без полиса ДМС. В этой ситуации с выбором стационара в платной клинике могут помочь сотрудники скорой помощи. Но лучше еще до приезда скорой представлять, куда именно вы планируете госпитализироваться.
Важно, чтобы в выбранной частной больнице было отделение реанимации и гастроэнтеролог. Эта информация должна быть на сайте в разделе «Прайс-лист», но надежнее позвонить в клинику и уточнить, принимает ли она на лечение пациентов с острой болью в животе. Цены суточного пребывания в отделении интенсивной терапии и лечения в разных клиниках заметно разнятся — это тоже нужно заранее уточнить в клинике.
Если вы планируете госпитализироваться в частную клинику, нужно учесть, что стоимость диагностики тоже включат в лечение. Средняя цена УЗИ брюшной полости в Москве — 2200 Р, но в частной клинике эта услуга может обойтись дороже.
| Исследование | KDL | Helix |
|---|---|---|
| Анализ крови на панкреатическую амилазу | 625 Р | 605 Р |
| Анализ крови на липазу | 665 Р | 650 Р |
Анализ крови на панкреатическую амилазу
Анализ крови на липазу
Цены на анализы в частной клинике тоже могут отличаться от средних по рынку.
Как жить после выздоровления. После легкого острого панкреатита многие люди восстанавливаются самостоятельно. Но пациенты с умеренно тяжелым и тяжелым острым панкреатитом, особенно те, кто перенес операцию и провел много времени в реанимации, часто нуждаются в реабилитации.
У людей, которые долго лежали в отделении интенсивной терапии, часто развивается ПИТ-синдром, или синдром последствий интенсивной терапии. Такие люди сталкиваются с бессонницей, страдают от болей, им трудно глотать, говорить, ходить и самостоятельно себя обслуживать.
Что такое ПИТ-синдром — Общество медицины неотложных состояний
Чтобы вернуться к нормальной жизни, выздоравливающим в реанимации пациентам нужна консультация и помощь мультидисциплинарной реабилитационной бригады. В нее входят врач-реабилитолог, специалист по восстановлению бытовых навыков — эргофизиолог, клинический психолог и медицинская сестра.
Междисциплинарная команда в медицинской реабилитации. Принципы работыPDF, 2,26 МБ
Проконсультироваться со специалистами мультидисциплинарной реабилитационной бригады и получить лечение можно в государственном или частном реабилитационном центре. Обратиться туда нужно сразу после выписки: чем раньше начнется реабилитация, тем выше шанс восстановиться. О том, как получить реабилитацию, мы подробно писали в статье «Как выбрать реабилитационный центр».
Профилактика острого панкреатита. Единственный способ избежать заболевания, связанного с желчными камнями, — своевременно вылечить желчнокаменную болезнь.
Заподозрить это заболевание можно, если через некоторое время после еды возникает острая, мучительная боль, которая проходит так же резко, как и началась. Если подобное возникало хотя бы раз, важно как можно скорее обследоваться у гастроэнтеролога и получить необходимую помощь.
Некоторым людям может потребоваться плановая операция на желчном пузыре. Сделать ее можно в частной клинике за деньги или бесплатно по полису ОМС. О том, как получить помощь, мы подробно рассказывали в статье «Как сделать в Москве операцию по полису ОМС».
Избежать острого панкреатита, связанного с алкоголем, можно, если совсем отказаться от спиртных напитков или максимально сократить их употребление.
Госпитализация в частную клинику на 10 дней
От 100 000 Р
Вызов платной скорой помощи
От 5000 Р
УЗИ брюшной полости
От 2000 Р
Анализы крови на амилазу и липазу
От 1300 Р
Всего
От 108 300 Р
Причины. В США примерно половина случаев хронического панкреатита связана с регулярным употреблением алкоголя. Согласно российской статистике, распространенность хронического панкреатита составляет 27,4—50 случаев на 100 000 человек. В нашей стране 60—70% всех случаев хронического панкреатита возникает у людей, которые в течение 10—15 лет ежедневно употребляли по маленькой порции спиртного. То есть заболевание может возникнуть у людей, которые регулярно употребляют алкоголь в небольших дозах, пьют умеренно.
Причины хронического панкреатита — Uptodate
Еще один фактор, который увеличивает риск развития хронического панкреатита у людей, употребляющих алкоголь, — курение. Как именно алкоголь и табак вредят поджелудочной железе, пока до конца непонятно. Ученые и врачи предполагают, что этиловый спирт и никотин могут как повреждать клетки поджелудочной железы напрямую, так и, например, активировать гены, «включающие» звездчатые клетки поджелудочной железы.
В норме эти клетки отвечают за образование рубцов на поврежденном органе. Но если они активируются без повода, то вызывают фиброз — образование ненужных рубцов, которые занимают место здоровых клеток.
Что такое звездчатые клетки поджелудочной железы — журнал «Вызовы в физиологии»
Кроме того, риск развития хронического панкреатита увеличивается у людей с высоким уровнем триглицеридов в крови, сахарным диабетом и хронической почечной недостаточностью. Другие причины — например, воздействие медикаментов и ядов, врожденные генетические нарушения, аутоиммунные заболевания и травмы панкреатических протоков, которые приводят к их сужению, — встречаются реже.
Симптомы. Главный симптом хронического панкреатита — повторяющиеся жгучие или стреляющие боли в середине или в левой части живота, которые могут отдавать в спину и облегчаются при наклоне вперед. Во время приступа многих людей тошнит и рвет. То есть первый приступ хронического панкреатита иногда напоминает начало острого панкреатита.
Симптомы хронического панкреатита — NHS
Иногда боль возникает через некоторое время после еды, но так происходит не всегда — она может появляться без повода. Боль приходит и уходит, при этом эпизоды могут длиться от нескольких часов до десяти дней. Зачастую от приступа к приступу боли часто становятся все сильнее и сильнее. Со временем неприятные ощущения перестают проходить полностью, так что легкая или умеренная боль сохраняется все время между приступами.
Если не менять образ жизни и не лечить хронический панкреатит, через несколько лет после появления первых симптомов человек утрачивает способность усваивать жирную, а иногда и мясную пищу. Так происходит потому, что поврежденная поджелудочная железа уже не может вырабатывать достаточно пищеварительных ферментов для расщепления жиров и некоторых белков.
Такие люди сильно худеют и утрачивают аппетит. Если болезнь развивается из-за сужения общего протока, в крови людей начинает накапливаться билирубин, так что в итоге у них желтеют белки глаз и кожа. Такие люди чувствуют сильную слабость, им постоянно хочется пить, их часто тошнит и рвет, а фекалии становятся такими жирными, что их трудно смыть со стенок унитаза.
Хронический панкреатит — изнуряющая болезнь, буквально высасывающая радость жизни. Если у вас несколько раз в месяц сильно болит живот, особенно если приступы сопровождаются рвотой, важно как можно скорее обратиться к гастроэнтерологу.
Диагностика. Согласно российским клиническим рекомендациям, врач должен оценить внешний вид пациента, учесть жалобы на приступы боли в животе и осмотреть его. Как правило, пациенты с хроническим панкреатитом жалуются на боль, если врач надавливает пальцами на верхнюю часть живота. Средняя цена приема гастроэнтеролога в Москве — 2816 Р.
Хронический панкреатит — российские клинические рекомендации, PDF
Чтобы уточнить диагноз, врач назначит анализы кала и ультразвуковое исследование брюшной полости.
Анализы кала — это общий анализ кала, или копрограмма, и биохимическое исследование на панкреатическую эластазу 1.
Копрограмма — исследование физических и химических свойств кала. Гастроэнтерологу важно понимать, есть ли в кале жир и мышечные волокна. Нормально работающая поджелудочная железа выделяет ферменты, расщепляющие жир и мышцы. В норме в кале их нет, а если они все-таки появляются, врач вправе заподозрить проблемы с пищеварительной системой.
Разобраться, в чем именно проблема, поможет биохимический анализ кала на эластазу 1. Это панкреатический фермент, необходимый для переваривания белковой пищи, который обычно выделяется вместе с калом. Если концентрация эластазы в кале низкая, велика вероятность, что поджелудочная железа не справляется со своими обязанностями.
Как правило, копрограмму можно сдать бесплатно по полису ОМС. Биохимический анализ кала назначают реже, поэтому в государственной лаборатории может не быть нужных реактивов. В этой ситуации вам могут дать направление в другую поликлинику, но иногда проще сдать анализ в частной лаборатории за деньги.
Копрологическая эластаза
Ультразвуковое исследование брюшной полости. Это самый первый метод, к которому прибегают врачи, чтобы разобраться, с чем связаны боли в животе.
При этом УЗИ-исследование не в состоянии выявить болезнь на ранних стадиях. Так что если врач заподозрит, что у пациента начал развиваться хронический панкреатит, он может направить его на эндоскопическую ультрасонографию, или ЭСПБЗ, или КТ брюшной полости с внутривенным контрастированием на основе йода.
Если пациенту нельзя делать контраст с йодом, исследование можно заменить на магнитно-резонансную холангиопанкреатографию, или МРХПГ. В качестве контрастного вещества при МРХПГ используют гадолиний — йода такой контраст не содержит и аллергии почти никогда не вызывает. Эти методики позволяют поставить более точный диагноз.
О том, можно ли сделать УЗИ, КТ или ЭСПБЗ по полису ОМС в вашем регионе, должно быть написано в территориальной программе госгарантий.
В большинстве регионов по ОМС доступно как минимум УЗИ брюшной полости. Если есть направление от врача, провести вам исследование обязаны за 14 дней с момента обращения.
Что делать? 14.02.19Заставляют платить в поликлинике
Сделать исследование без очереди можно в частной клинике за деньги. Средняя цена на УЗИ брюшной полости в Москве — 2200 Р, средняя цена обзорной КТ брюшной полости — 6322 Р, цена на МРХПГ начинается от 5600 Р, а цена на ЭСПБЗ — от 6000 Р.
Если боль не проходит или у человека развиваются осложнения — например, на поджелудочной железе появляются гноящиеся кисты, — пациенту может потребоваться хирургическое вмешательство.
Устранение факторов риска хронического панкреатита. Людям с хроническим панкреатитом независимо от его причины рекомендуется полностью отказаться от алкоголя и бросить курить.
Благодаря этому у многих людей реже случаются приступы боли, а сама она становится не такой сильной. Кроме того, на бросивших пить и курить людей лучше действуют обезболивающие препараты, а у некоторых замедляется развитие болезни, то есть замедляются темпы разрушения поджелудочной железы.
Как правило, людям, которые пытаются бросить пить, требуется помощь специализирующегося на алкогольной зависимости психиатра-нарколога. Средняя цена одного приема у нарколога в Москве — 3848 Р.
О том, как преодолеть зависимость от никотина, мы писали в статье «Сколько стоит бросить курить».
Обезболивание. Обезболивающие препараты в каждом конкретном случае должен подбирать врач. Некоторым людям помогают нестероидные противовоспалительные средства, или НПВС, например таблетки ибупрофена или анальгетики, то есть обезболивающие, например таблетки парацетамола. Принимать парацетамол можно не более трех месяцев и строго под контролем лечащего врача.
Если НПВС и анальгетики не помогают, врач может назначить опиоидный анальгетик. Некоторым людям могут быть полезны антидепрессанты. Эти препараты не только облегчают симптомы депрессии, которая часто развивается у людей, страдающих от тяжелых заболеваний, но и уменьшают чувствительность нервов, проходящих в животе, то есть работают как дополнительное обезболивающее.
Сообщество 23.11.21Что такое депрессия?
Заместительная ферментная терапия. Если у пациента с хроническим панкреатитом активность поджелудочной железы снизилась больше чем на 90%, этот орган перестает вырабатывать достаточно пищеварительных ферментов, чтобы нормально усваивать еду.
В этой ситуации амилазу, липазу и протеазу приходится принимать отдельно в виде кишечнорастворимых капсул. Растворяющиеся в желудке таблетки не подходят, потому что соляная кислота деактивирует ферменты. В нашей стране пациентам назначают кишечнорастворимые капсулы панкреатина, которые нужно принимать во время и после еды. Дозировку препарата должен подбирать врач.
Одна консультация у нарколога
От 4000 Р
Бросить курить
От 3000 Р
Прием гастроэнтеролога
От 3000 Р
Анализы кала
От 3000 Р
УЗИ брюшной полости
От 2000 Р
Обезболивающие препараты
От 200 Р
Всего
От 15 200 Р
Екатерина Ратегова
терапевт и гастроэнтеролог клиники Docmed
И в нашей стране, и за рубежом клинические рекомендации по лечению хронического панкреатита почти не различаются. Если диагноз поставлен верно, то назначения американского и русского гастроэнтеролога будут похожими.
Из частых ошибок я встречала назначение строгой ограничительной диеты, приводящей пациента к невротизации и дальнейшему похудению, назначение неадекватной ферментной терапии, когда дозы недостаточны для коррекции ферментной недостаточности поджелудочной железы, а также неадекватное обезболивание.
Иногда сталкиваюсь с тем, что диагноз поставлен без достаточного обследования и поэтому неточен. При этом пациент убежден в том, что у него есть болезнь, соблюдает жесткую диету и принимает символические дозы ферментов, которые ему не нужны.
Хронический панкреатит встречается не так уж часто: в России регистрируют не более 50 случаев на 100 тысяч населения. Поэтому иногда случается, что человека годами лечат от этой болезни, хотя на самом деле он страдает от язвенной болезни, гастрита или других желудочно-кишечных заболеваний.
Лапароскопическая резекция поджелудочной железы с использ. роботизированного комплекса
759 р. 30 к.
1225 р. 84 к.
1225 р. 84 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия + продленная паравертебральная блокада)
737 р. 05 к.
861 р. 76 к.
861 р. 76 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия + продленная эпидуральная блокада)
578 р. 27 к.
702 р. 98 к.
702 р. 98 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия)
400 р. 28 к.
509 р. 41 к.
509 р. 41 к.
Лапароскопическая резекция поджелудочной железы
448 р. 56 к.
685 р. 41 к.
685 р. 41 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия + продленная паравертебральная блокада)
737 р. 05 к.
861 р. 76 к.
861 р. 76 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия + продленная эпидуральная блокада)
578 р. 27 к.
702 р. 98 к.
702 р. 98 к.
Анестезиологическое пособие (сбалансированная общая эндотрахеальная анестезия)
400 р. 28 к.
509 р. 41 к.
509 р. 41 к.
Лапароскопическая резекция поджелудочной железы (кисты п/ж) с формированием панкреатикоцистоеюноанастомоза
465 р. 41 к.
702 р. 26 к.
702 р. 26 к.
Анестезиолог пособие (ОЭА + продленная паравертебральная блокада)
720 р. 74 к.
845 р. 45 к.
845 р. 45 к.
Анестезиолог пособие (ОЭА + продленная эпидуральная блокада)
561 р. 97 к.
686 р. 68 к.
686 р. 68 к.
Анестезиологическое пособие (общая эндотрахеальная анестезия)
389 р. 21 к.
498 р. 34 к.
498 р. 34 к.
Лапароскопическая резекция поджелудочной железы (кисты п/ж) с формированием панкреатикоцистоеюноанастомоза (с использ. роботизированного комплекса)
776 р. 15 к.
1242 р. 69 к.
1242 р. 69 к.
Анестезиолог пособие (ОЭА + продленная паравертебральная блокада)
720 р. 74 к.
845 р. 45 к.
845 р. 45 к.
Анестезиолог пособие (ОЭА + продленная эпидуральная блокада)
561 р. 97 к.
686 р. 68 к.
686 р. 68 к.
Анестезиологическое пособие (общая эндотрахеальная анестезия)
389 р. 21 к.
498 р. 34 к.
498 р. 34 к.
Диагностическая лапароскопия
98 р.
162 р. 98 к.
162 р. 98 к.
Анестезиологическое пособие ЭТА
180 р. 44 к.
208 р. 61 к.
208 р. 61 к.
Поджелудочная железа является ключевым секреторным органом как пищеварительной, так и эндокринной систем. Сок поджелудочной железы содержит смесь различных ферментов, которые помогают пищеварению и всасыванию липидов, белков и углеводов, присутствующих в пище. Ключевые гормоны, вырабатываемые поджелудочной железой: инсулин, глюкагон, полипептид поджелудочной железы и соматостатин. Эти гормоны играют важную роль в регуляции уровня глюкозы в крови и клеточного метаболизма.
Поджелудочная железа расположена позади желудка в верхней средней и верхней левой областях брюшной полости. Эти брюшные квадранты также называют эпигастриум (верхний средний квадрант) и левое подреберье (верхний левый квадрант). В этом брюшном пространстве С-образная петля двенадцатиперстной кишки обвивается вокруг поджелудочной железы.
Поджелудочная железа находится в забрюшинном пространстве на уровне поясничных позвонков L1 и L2, где она пересекает транспилорическую плоскость (также известную как плоскость Аддисона). Из-за этого ее забрюшинного расположения боль в поджелудочной железе исходит из глубины верхней части брюшной полости. Боль в поджелудочной железе может также распространяться на левое плечо и область спины.
Боль от соседних органов
Поскольку поджелудочная железа окружена другими органами брюшной полости, боль в поджелудочной железе часто принимают за боль, исходящую от таких органов, как желудок, двенадцатиперстная кишка, почки, селезенка, печень и толстая кишка. Иногда боль в поджелудочной железе можно даже спутать с болью в груди. Следовательно, важно отличать боль в поджелудочной железе от болей, возникающих в других окружающих органах.
Некоторые из распространенных видов боли в животе, которые могут быть перепутаны с болью поджелудочной железы:
Боль из-за гастрита
Гастрит — воспаление желудка, которое вызывает жгучую или грызущую боль в верхнем левом квадранте живота. Боль из-за гастрита обычно усиливается с голодом и в процессе еды. Подобная боль вызвана язвенной болезнью желудка и двенадцатиперстной кишки.
Боль в брюшной стенке
В отличие от глубокой боли в поджелудочной железе, боль в брюшной стенке ощущается более поверхностно. Однако болезненность в эпигастральной области также может присутствовать на ранней стадии острой боли в поджелудочной железе.
Боль из-за камней в желчном пузыре
Боль, вызванная желчными камнями, обычно носит эпизодический характер. Приступ желчнокаменной боли может длиться до двух часов. Боль продолжительностью более двух часов часто указывает на воспаление желчного пузыря (холецистит) или инфекцию желчных протоков (холангит). Боль из-за камней в желчном пузыре усиливается при употреблении жирной пищи. Боль из-за проблем с поджелудочной железой, кстати тоже усугубляется из-за жирной диеты.
Боль, вызванная инфарктом миокарда
Инфаркт миокарда является техническим термином для обозначения сердечного приступа. Боль, вызванная инфарктом миокарда, может распространяться на эпигастральную область. Поскольку в этой области также возникает боль в поджелудочной железе, часто используется электрокардиограмма (обычно сокращенно называемая ЭКГ), чтобы отличить панкреатит от сердечного приступа.
Боль, вызванная перфорацией брюшного органа
Боль, вызванная перфорацией брюшного органа, аналогична боли в поджелудочной железе. Перфорация брюшного органа приводит к выходу содержимого органа и воздуха в брюшную полость (состояние, называемое пневмоперитонеумом). Однако, в отличие от боли в поджелудочной железе, боль из-за перфорированного органа брюшной полости сопровождается вздутием живота и признаками перитонита.
Почему болит поджелудочная железа?
Точный характер боли в поджелудочной железе зависит от причины. Боль бывает постоянной или периодической. Ее интенсивность варьируется от легкого дискомфорта до мучительной боли в верхней части живота, она обычно усиливается после еды. Ниже приведены некоторые признаки и симптомы боли в поджелудочной железе, появляющиеся по разным причинам:
Боль из-за острого панкреатита
Острое воспаление поджелудочной железы является одной из наиболее распространенных причин боли в поджелудочной железе. Боль, вызванная острым панкреатитом, имеет внезапное начало и длится более 24 часов. Сама боль нередко сильная и постоянная. Основное расположение боли — в эпигастрии и левом подреберье. Тем не менее, она может также распространяться в области спины и левого плеча.
Чрезмерное употребление алкоголя — частая причина острого панкреатита. Помимо боли, острый панкреатит зачастую характеризуется тошнотой, рвотой, учащенным сердцебиением (тахикардией), желтухой. Чрезмерная боль также приводит к потливости, головокружению и обморокам. Исходя из этих характеристик, можно ошибочно принять симптомы за сердечный приступ.
Боль при остром панкреатите обычно усиливается в положении лежа или при стоянии прямо. Свернувшись калачиком или наклонившись вперед, вы облегчаете боль.
Боль из-за хронического панкреатита
Хронический панкреатит характеризуется болью, которая обычно носит рецидивирующий характер. На более поздних стадиях боль часто становится постоянной. Тем не менее, некоторые пациенты с хроническим панкреатитом вообще не проявляют никаких болевых симптомов. Помимо боли, люди, страдающие хроническим панкреатитом, имеют жирный стул (стеаторея), желтуху, диарею, дефицит питательных веществ и непреднамеренную потерю веса.
Боль из-за рака поджелудочной железы
Признаки и симптомы рака поджелудочной железы похожи на симптомы панкреатита. Головка поджелудочной железы является наиболее поражаемой частью при раке поджелудочной железы. Окружающие органы также затрагиваются. Некоторые из общих признаков и симптомов рака поджелудочной железы: боль, непреднамеренная потеря веса, механическая желтуха, отсутствие аппетита и истощение организма (кахексия).
Хронический панкреатит — серьезное хроническое заболевание поджелудочной железы, которое приводит к постепенному нарушению функции поджелудочной железы, секреции панкреатических ферментов и инсулина. Основной причиной хронического панкреатита является злоупотребление алкоголем. У большинства пациентов абдоминальная боль локализуется в верхней части живота, может иррадиировать в спину, присутствовать или усиливаться через 15–30 минут после еды
Хронический панкреатит (ХП) — длительно текущий хронический воспалительный процесс в ткани поджелудочной железы, приводящий к необратимым морфологическим изменениям в поджелудочной железе.Этот процесс сопровождается болями в животе и прогрессирующей недостаточностью экзокринной и эндокринной функции поджелудочной железы. В ранней стадии заболевания изменения в поджелудочной железе видны только при гистологическом исследовании (исследовании препарата под микроскопом). В запущенных случаях панкреатический фиброз протекает с кальцинозом, атрофией паренхимы и расширением панкреатических протоков.
Наиболее частой причиной хронического панкреатита (примерно 60–85% случаев) является злоупотребление алкоголем.Алкоголь способствует как заболеванию, так и прогрессированию болезни. Тип алкоголя не имеет значения, риск возрастает логарифмически с количеством выпитого алкоголя, но комплаентность явно повышается при употреблении не менее 4 единиц алкоголя (1 единица = 10 г этанола, т. е. около 250 мл пива, 100 мл вина, 30 мл водки) в день или запойное пьянство (определяется как 5 и более единиц алкоголя мужчиной и не менее 4 единиц алкоголя женщиной в течение 2 часов). Люди, которые умеренно пьют (две единицы алкоголя в день для мужчин и одна для женщин, где 1 единица равна ок.25 мл водки), разработан ПЗТ. С другой стороны, лишь у 5-10% алкоголиков развивается ДЦП, а это означает, что кроме злоупотребления алкоголем, в развитии заболевания также определяется генетическая предрасположенность.
Другими факторами являются:
Кроме того, хронический панкреатит может иметь генетический или аутоиммунный фон, может быть связан с пороками развития поджелудочной железы или изменениями, хронически препятствующими оттоку панкреатического сока (посттравматическими, поствоспалительными, раковыми), а также может возникать как следствие рецидивирующего острого панкреатита.
Частота хронического панкреатита точно неизвестна, возможно, из-за трудностей диагностики заболевания на ранней стадии.Подсчитано, что ХП встречается у 0,04–5% населения. В Польше ежегодная заболеваемость оценивается в 5-10/100 000. Алкогольный ХП чаще встречается у мужчин, обычно на 4-м или 5-м десятилетии жизни. Заболеваемость идиопатическим ХП (без видимой причины) одинакова у представителей обоих полов, при этом первые симптомы появляются в возрасте 10–20 лет (раннее начало) или 50–60 лет (позднее начало). Аутоиммунный ХП чаще встречается у мужчин, обычно в возрасте от 45 до 75 лет. Наследственные формы обычно появляются до 20 лет (сред.10 лет.
Хронический панкреатит может протекать по-разному и иметь долгосрочные осложнения в зависимости от основной причины. Рецидивирующие эпизоды острого панкреатита обычно возникают на ранних стадиях заболевания, а симптомы экзокринной и эндокринной недостаточности поджелудочной железы развиваются с течением времени (от лет до десятилетий).
Боль в животе является основным симптомом у большинства пациентов с ХП. Боль часто очень сильная, возникает периодически - чаще всего в мезогастрии (средняя часть живота), с едой или без нее (чаще возникает или усиливается через 15-30 минут после еды), обычно длится много часов, может быть ослепляющей или излучать в спину.Приступы боли могут начаться за много лет до постановки диагноза. В некоторых случаях боль ощущается упорно. У большинства больных боли исчезают или уменьшаются по интенсивности в течение 5–25 лет от начала заболевания. При алкогольном ХП тяжесть боли может быть уменьшена воздержанием.
В связи с усилением болей во время еды больные часто ограничивают потребление пищи, что в совокупности с сопутствующими расстройствами пищеварения (и связанными с ними нарушениями всасывания) и снижением аппетита (которому также способствует алкоголизм) способствует гипотрофии.В запущенных случаях отмечается значительная потеря веса и даже кахексия.
Кроме того, отмечаются симптомы, обусловленные внешнесекреторной недостаточностью поджелудочной железы: вздутие живота и диспепсические явления («расстройство желудка» - метеоризм, отрыжка, дискомфорт в животе), жировой понос («жирный» стул, трудно смываемый в унитаз), особенно после больших прием пищи, жирность и симптомы дефицита жирорастворимых витаминов (преимущественно витамина D - снижение плотности костной ткани - остеопороз или остеопения).
Распространены нарушения углеводного обмена, такие как нарушение толерантности к глюкозе или диабет. Явный сахарный диабет встречается у 10–35% больных ХП, особенно часто в запущенных стадиях.
В связи с большим функциональным резервом поджелудочной железы классические симптомы панкреатической недостаточности, жировая диарея и диабет развиваются только после многолетнего ХП, когда >90% поджелудочной железы разрушено.
В большинстве случаев стандартное физикальное обследование не помогает установить диагноз ХП из-за отсутствия специфических для заболевания симптомов.
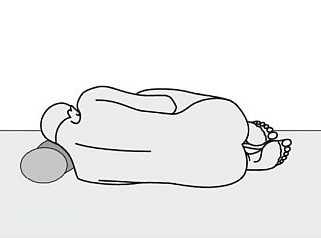
Во время приступа боли пациенты могут принимать положения, уменьшающие восприятие боли (положение на левом боку, положение на корточках с прижатыми коленями к груди). Иногда при физикальном осмотре брюшной полости вы можете почувствовать болезненное сопротивление или массу опухоли в верхней части живота, что предполагает наличие псевдокисты или воспалительной опухоли.Пациенты с запущенным заболеванием могут иметь признаки тяжелой недостаточности питания.
В среднем от появления первых симптомов до постановки диагноза ХП проходит около 5 лет.
Если у вас постоянная боль в животе, потеря веса или рецидивирующая жировая диарея, обратитесь к врачу общей практики для диагностики.
На ранних стадиях заболевания достоверная диагностика ДЦП затруднена или даже невозможна.Чем запущеннее течение заболевания, тем легче врачу диагностировать ДЦП.
Врач сначала соберет анамнез, а затем осмотрит пациента. Данные анамнеза могут привести к подозрению на хронический панкреатит, но для диагностики необходимы дальнейшие исследования. Врач обычно назначает анализы крови – определение амилазы, липазы и глюкозы, а также уровня витамина D. Визуализирующие исследования используют УЗИ брюшной полости или ЭУЗИ, а также магнитно-резонансную томографию и компьютерную томографию.
Кроме того, ваш врач может назначить функциональные тесты, которые включают:
Диагноз ХП возможен на основании: анамнеза, характерных изменений визуализационных тестов поджелудочной железы или симптомов экстрасекреторной недостаточности поджелудочной железы (например, хроническая жировая диарея, диабет). Диагностика на ранней стадии затруднена, поскольку визуализирующие исследования (за исключением ЭУЗИ) обычно не выявляют каких-либо отклонений. Иногда диагноз становится возможным только после длительного наблюдения.
В некоторых случаях может быть трудно дифференцировать воспалительную и неопластическую этиологию опухоли поджелудочной железы.
На сегодняшний день специфического лечения хронического панкреатита не существует. Главной целью лечения является улучшение качества жизни пациента. С этой целью применяют симптоматическое лечение: обезболивание, восполнение недостаточности ферментов поджелудочной железы, компенсацию нарушений углеводного обмена, профилактику гипотрофии, лечение осложнений. Этиотропная терапия возможна только при аутоиммунном панкреатите.
Необходимо соблюдать запрет на его потребление и курение.На практике это трудноосуществимо, так как большинство больных страдают алкогольной зависимостью, поэтому применение этого метода профилактики требует предварительного эффективного лечения наркомании.
Ограничение диеты может дополнительно помочь контролировать неприятные симптомы (боль в животе, диарея). Пациенты с хорошим нутритивным статусом должны соблюдать принципы правильного питания. Диета у истощенных больных должна быть высококалорийной. Желательно есть 5–6 раз в день небольшими порциями и проконсультироваться с диетологом.Не следует ограничивать потребление жиров, а подобрать дозу ферментов поджелудочной железы, которая предотвратит жировую диарею. Если тяжелая жировая диарея сохраняется, несмотря на адекватное лечение ферментами поджелудочной железы, потребление жиров можно уменьшить. Пациентам, принимающим ферменты поджелудочной железы, следует избегать продуктов с высоким содержанием клетчатки, которая может подавлять их активность. Большинству пациентов с ХП не требуются пероральные пищевые добавки.
Дефицит витамина D восполняется.При наличии остеопороза или остеопении также необходимо лечение.
Важной частью лечения является обезболивание, адаптированное к пациенту.
Кроме того, у некоторых пациентов с внешнесекреторной недостаточностью поджелудочной железы применяют ферменты поджелудочной железы. Прием липазы имеет первостепенное значение.
У пациентов с нарушением углеводного обмена (нарушение толерантности к глюкозе натощак, сахарный диабет), кроме изменения образа жизни (приверженность здоровому образу жизни, ограничение потребления продуктов с высоким гликемическим индексом, физическая активность, воздержание от алкоголя и курения) прием метформина или инсулин.
У части больных, у которых боль обусловлена наличием стриктур или бляшки в протоке поджелудочной железы, применяют эндоскопическое лечение (удаление бляшки, установка стента).
Хирургическое лечение, заключающееся в частичном или полном удалении поджелудочной железы, применяется у больных с персистирующей персистирующей болью, резистентной к консервативному и эндоскопическому лечению.
Скорость развития поражений зависит от генетической предрасположенности, воздействия алкоголя и курения.Прогноз зависит от многих факторов. Около 50% больных живут 20–25 лет. В среднем от острого панкреатита и его осложнений умирают 15-20% больных. Большинство оставшихся смертей связано с причинами, связанными с хроническим алкоголизмом. Лишь 13% больных ХП умирают по причинам, непосредственно связанным с заболеванием. Прогноз при алкогольном ХП определенно хуже. Рак поджелудочной железы присутствует примерно у 4% пациентов.
Лечение болезни может быть пожизненным лечением.Частой причиной госпитализации являются вначале эпизоды усиления болей, а в дальнейшем такие осложнения, как: симптоматические псевдокисты, абсцессы, свищи, асцит, стеноз панкреатического и/или желчного протоков, стеноз двенадцатиперстной кишки или тромбоз селезеночной вены. Воздержание от алкоголя и курения может облегчить и замедлить течение болезни.
Лучший из известных сегодня способов избежать развития хронического панкреатита — бросить пить и курить.
Поджелудочная железа отвечает за чрезвычайно важную и необходимую деятельность, и недуги, вызванные ее заболеваниями, влияют на работу всего организма. Но достаточно ли мы знаем о поджелудочной железе, чтобы правильно ухаживать за ней?
Какова роль поджелудочной железы в нашем организме?
Поджелудочная железа играет очень важную роль – она вырабатывает гормоны (в том числе инсулин и глюкагон, отвечающие за правильный уровень глюкозы в крови) и вырабатывает панкреатический сок, содержащий ферменты, участвующие в переваривании пищи.В этом отношении он отвечает за правильный обмен веществ в организме, участвуя в расщеплении белков, жиров и сахаров, кроме того, он участвует в нейтрализации содержимого желудочного сока и поддерживает поддержание надлежащего кислотно-щелочного баланса. тело. Принимая все это во внимание, о поджелудочной железе непременно нужно заботиться — ее заболевания могут нарушить работу всего организма и привести к очень серьезным осложнениям, угрожающим не только нашему здоровью, но и жизни, — говорит проф.Павел Лампе, заведующий отделением и клиникой желудочно-кишечной хирургии Центральной клинической больницы Силезского медицинского университета в Катовицах.
Какие наиболее распространенные заболевания поджелудочной железы?
Наиболее распространенные заболевания поджелудочной железы включают сахарный диабет, острый панкреатит и рак поджелудочной железы. Основной причиной острого панкреатита является желчнокаменная болезнь, которая заключается в наличии отложений в желчном пузыре и желчных протоках, называемых камнями. Если они блокируют отверстие панкреатического протока, пищеварительный сок, вырабатываемый поджелудочной железой, не может попасть в двенадцатиперстную кишку и вызывает острое воспаление.К развитию заболевания также могут привести злоупотребление алкоголем и неправильная, жирная диета, а также, например, заражение паротитом и цитомегаловирусами.
К основным факторам, повышающим риск рака поджелудочной железы, относятся: курение, ожирение, малоподвижный образ жизни и низкая физическая активность, - подчеркивает проф. Павел Лампе. Генетическая предрасположенность также играет крайне важную роль в развитии рака поджелудочной железы – доказано, что риск этого заболевания значительно выше в семьях, где этим раком заболели трое и более человек.Риск рака поджелудочной железы повышается также при наличии сахарного диабета – особенно это касается лиц старше 50 лет, поэтому такие пациенты должны находиться под особым наблюдением, включая соответствующие анализы, определяющие возможное выявление этого рака.
Заболевания поджелудочной железы длительное время не распознаются. Почему это происходит?
Несмотря на несомненный прогресс в диагностике и лечении заболеваний поджелудочной железы, они до сих пор представляют значительную проблему современной медицины.Симптомы заболеваний поджелудочной железы не очень характерны и могут встречаться при многих других заболеваниях, поэтому часто долгое время остаются нераспознанными. Симптомы ухудшения функции поджелудочной железы развиваются незаметно, и это потому, что они часто кажутся нам тривиальными — расстройство желудка, диарея, небольшая потеря массы тела могут, в конце концов, свидетельствовать об обычном желудочном недомогании. Все это приводит к тому, что больной слишком поздно обращается к врачу.
Какие симптомы должны привлечь наше внимание?
Больные часто жалуются на боли в животе разной степени выраженности.Также типична жировая диарея, возникающая в результате нарушения переваривания пищи и потери веса. Если заболевание поражает так называемую головки поджелудочной железы, вы можете заметить пожелтение кожи и белков глаз, называемое желтухой. При нарушении гормональной функции поджелудочной железы возникает сахарный диабет, — подчеркивает проф. Павел Лампе. При остром воспалении боли могут быть очень сильными, может быть высокая температура, вздутие живота и рвота. Болезнь может быть даже смертельной.
Клинические проявления рака поджелудочной железы зависят от локализации опухоли.Если опухоль расположена в так называемой головки поджелудочной железы, наиболее частым первым симптомом является желтуха, вызванная давлением или инфильтрацией растущей опухоли на структуры, называемые внепеченочными желчными протоками. На более поздних стадиях заболевания могут возникать боли в животе и потеря веса, анорексия, тошнота и иногда рвота. Желтуха с кожным зудом обычно усиливается, и больной длительное время не чувствует боли. Иногда рак головки поджелудочной железы сопровождается симптомами острого панкреатита с отклонениями в лабораторных анализах крови, но обычно не является первым симптомом заболевания.В ходе прогрессирующего опухолевого заболевания может возникнуть кровотечение в верхних отделах желудочно-кишечного тракта, например, проявляющееся кровавой рвотой или черным стулом. Давление опухоли на двенадцатиперстную кишку может вызвать ее непроходимость, что приводит к упорной, периодической рвоте пищей.
Как подчеркивает проф. Paweł Lampe из отделения хирургии желудочно-кишечного тракта Медицинского университета Силезии в Катовицах, опухоли, расположенные в т.н. тело и хвост поджелудочной железы клинически выявляются значительно позже, что во многом способствует худшему прогнозу на момент постановки диагноза.Их значительно больше, что зачастую исключает возможность оперативного лечения. Ведущим симптомом в этом случае являются опоясывающие боли в животе и спине, похудание.
Как узнать, что мы больны?
Диагноз заболевания поджелудочной железы основывается главным образом на анализе крови и мочи, а также на УЗИ органов брюшной полости. Так что если врач назначит нам такие анализы, не откладывайте, они наверняка могут способствовать более ранней диагностике патологического процесса в поджелудочной железе.Однако часто необходимо проведение компьютерной томографии, магнитно-резонансной томографии, специализированных эндоскопических исследований и биопсии, — подчеркивает проф. Павел Лампе.
Статистические данные говорят, что 10% больных умирают от тяжелых осложнений острого панкреатита. Как выглядит процесс лечения?
Острый панкреатит может привести ко многим серьезным заболеваниям, а в случае тяжелых осложнений связан со значительной смертностью. Поэтому больные всегда должны лечиться в стационаре.Терапия заключается в применении соответствующей диеты (здесь особенно важно адекватное поступление жидкости), назначении обезболивающих, антибиотиков (в случае инфекции пораженной поджелудочной железы), препаратов, угнетающих секрецию желудочного сока, инсулина ( при сахарном диабете). Иногда необходимо хирургическое вмешательство для удаления некротических и инфицированных тканей поджелудочной железы или желчного пузыря или камней из желчных протоков, — говорит проф. Павел Лампе.
Так ли страшен рак поджелудочной железы, как говорит статистика?
Рак поджелудочной железы по праву называют «тихим убийцей».Обычно его обнаруживают слишком поздно, что делает лечение практически невозможным. Это ужасно, но 90% больных не доживают до 5 лет вне зависимости от метода лечения. Рак поджелудочной железы — это рак с особенно неблагоприятным прогнозом, при этом средняя 5-летняя выживаемость является самой низкой среди всех видов рака желудочно-кишечного тракта. Эффективное лечение рака поджелудочной железы зависит в первую очередь от диагностики опухолевого заболевания на самой ранней стадии.
Ранняя диагностика – ключ к спасению жизней?
Конечно, как и в случае со многими другими заболеваниями, — подчеркивает проф.Павел Лампе. Раннее выявление новообразования и точная оценка стадии клинического развития позволяют принять решение о выборе правильного метода терапии. Лечение рака поджелудочной железы предполагает хирургическое иссечение опухоли, причем вид и объем процедуры зависят от локализации неопластического очага и стадии процесса. Кроме того, назначают химиотерапию, симптоматическое лечение (т. е. применение препаратов для облегчения симптомов заболевания) и лечение в целом для укрепления и поддержки нарушенной гормональной функции поджелудочной железы.В мире и в Польше также существует много других новых методов хирургического лечения рака поджелудочной железы, например, с использованием роботов, или инновационных технологий, которые создают возможности для лечения пациентов с далеко зашедшими, нерезектабельными новообразованиями поджелудочной железы - такой метод, для например, NanoKnife, - говорит проф. Павел Лампе. Эти и другие методы лечения рака поджелудочной железы будут обсуждаться и представлены врачами, являющимися бесспорными авторитетами в мире хирургии поджелудочной железы, на Международных днях поджелудочной железы, организованных нашей клиникой в июне.
Кто чаще всего заболевает раком поджелудочной железы?
Рак поджелудочной железы относительно редко встречается у молодых людей в возрасте до 30 лет. Пик заболеваемости приходится на возраст от 50 до 60 лет. С другой стороны, женщины болеют чаще, чем мужчины, и ежегодное число заболевших в мире составляет около 200 000, — говорит проф. Лампе. Однако мы не знаем непосредственных причин этого заболевания. Как я уже сказал, известно, что риск развития рака поджелудочной железы повышается при курении, ожирении, малой физической активности, также доказана роль генетических факторов.
Подводя итог, следует подчеркнуть, что симптомы заболеваний поджелудочной железы различаются в зависимости от характера заболевания, а причины их возникновения до конца не известны. Можем ли мы что-нибудь сделать, чтобы не заболеть в таком случае?
Как и все болезни, их лучше предотвратить, чем лечить. Так что давайте позаботимся о поджелудочной железе – ограничим употребление алкоголя, бросим курить, позаботимся о здоровом питании и соответствующей дозе физических упражнений. Обычные тесты также помогут вам быстро диагностировать проблемы с поджелудочной железой.Мы можем многое узнать о состоянии поджелудочной железы, исследуя уровни амилазы, глюкозы (в крови или моче) и лейкоцитов (в крови). Время от времени также стоит просить у лечащего врача направление на УЗИ брюшной полости. Эта, казалось бы, простая профилактика может спасти нам жизнь, — подчеркивает проф. Павел Лампе.
проф. Paweł Lampe
Заведующий отделением и клиникой желудочно-кишечной хирургии Центральной клинической больницы Силезского медицинского университета в Катовице
© Borgis - Postępy Nauk Medicznych 11/2008, стр. 733-735
* Ежи Секлюцкий, Наталья Кшесняк
Болезни поджелудочной железы у пожилых пациентов
Заболевания поджелудочной железы у пожилых
Клиника общей хирургии и желудочно-кишечного тракта Медицинского центра последипломного образования
Заведующий клиникой: проф. доктор хаб. врач Кшиштоф Белецкий **
Abstract
Диагностика и лечение заболеваний поджелудочной железы у пожилых пациентов является актуальной проблемой для клиницистов.Заболевания поджелудочной железы этой группы являются одной из частых причин госпитализации в хирургические отделения в экстренном хирургическом режиме. Картина заболевания при остром панкреатите вначале часто малосимптомна, а выраженность симптомов неадекватна стадии патологического процесса. С другой стороны, воспаление органа поджелудочной железы быстро приводит к гемодинамическим нарушениям и нарушению гемостаза за счет снижения компенсаторных возможностей у пожилых больных, что может непосредственно угрожать жизни и здоровью больных.Воспалительные изменения часто перекрываются с хроническими ретроградными изменениями в поджелудочной железе. Лечение заболеваний поджелудочной железы существенно не отличается от методов, применяемых в группе более молодых пациентов, с учетом специфики, связанной с возрастом и сопутствующими заболеваниями.
Резюме
Диагностика и лечение заболеваний поджелудочной железы у пожилых людей остаются сложной задачей для врачей. Поджелудочная железа и острые заболевания относятся к причинам экстренной госпитализации в хирургическое отделение.Клиническая картина обычно спутанная, бессимптомная и неадекватная состоянию тяжести заболевания. К тому же панкреатит быстро приводит к гемодинамической нестабильности и гемостазной депривации, что определяет тяжелую, неотложную ситуацию. Воспаление и регрессивные изменения поджелудочной железы у пожилых людей встречаются часто. Методы лечения заболеваний поджелудочной железы аналогичны применяемым в группе более молодых больных, но с необходимостью учета возрастных процессов и сопутствующих заболеваний.
Дифференциация заболеваний поджелудочной железы у пожилых пациентов обычно представляет собой сложную диагностическую проблему. Пожилые пациенты (после 80 лет) — группа больных, требующая особого внимания со стороны клиницистов. Большинство острых абдоминальных состояний у этих пациентов имеют слабосимптомное течение. Из-за хронических недугов, связанных с нарушениями в желудочно-кишечном тракте, картина заболевания редко бывает четкой. Часто бывает трудно установить начало симптомов, о которых сообщают пациенты, и боль часто маскируется наличием других сопутствующих заболеваний и сниженным болевым порогом у пожилых людей (1).
Дифференциация заболеваний поджелудочной железы должна учитывать как старческие изменения в поджелудочной железе, в том числе органный фиброз и нерегулярность панкреатических протоков, так и заболевания окружающих органов. Также часто наблюдается внешнесекреторная дисфункция, сопровождающая морфологические изменения. Следует также помнить, что пищеварительная эффективность всего желудочно-кишечного тракта снижается и что часто возникают нарушения питания (в том числе недоедание у пожилых людей).
Анализируя причины болей в животе у пожилых людей, Фушо сообщает, что панкреатиты составляют 6% острых абдоминальных заболеваний и стоят на пятом месте по частоте их возникновения (после холецистита - 25%, кишечной непроходимости 20%, острой аппендицит 15%, гастрит и язвенная болезнь - 8%) (2).
При остром панкреатите клинические симптомы не всегда соответствуют тяжести воспаления.В 10 % случаев боли нет, а у 20 % пациентов наблюдаются легкие симптомы (3, 4).
Некротизирующий панкреатит чаще встречается у пожилых людей. По данным Rothrock, смертность в пожилой группе больных острым панкреатитом составляет 20-25% по сравнению со смертностью во всем населении, которая составляет примерно 8% (4). В исследовании Paajanenh и соавт. летальность, связанная с течением острого панкреатита, в возрастной группе 61–79 лет составила 17%, а в группе старше 80 лет — 41% (4).
Наиболее часто острый панкреатит у пожилых людей вызывается желчнокаменной болезнью, по оценкам, она вызывает это заболевание в 65-75% случаев (6). Другими причинами являются алкоголь и хроническое употребление лекарств. По этой причине лечение желчнокаменной болезни с помощью ЭРХПГ с литотрипсией, которая является ограниченно-инвазивной процедурой, особенно полезно для этой группы пациентов (6).
Помимо типичных клинических симптомов, таких как боль в эпигастрии, тошнота и рвота, у пожилых людей обезвоживание протекает легче, что часто является основной причиной госпитализации.При диагностических пробах наблюдают повышение уровня ферментов поджелудочной железы в сыворотке крови, в том числе амилазы и липазы. Однако представляется, что уровень липазы является более чувствительным диагностическим маркером этого заболевания, поскольку повышенный уровень амилазы также может быть связан с наличием других болезненных процессов, таких как ишемия кишечника, язва желудка или перфорация толстой кишки (7, 8). ).
Течение острого панкреатита зависит от его клинической картины. Прогноз острого панкреатита, обусловленного желчнокаменной болезнью, хуже по сравнению с другими его причинами, поэтому эта этиология, являющаяся ведущей у лиц пожилого возраста, скорее благоприятствует более тяжелому клиническому течению.При молниеносном панкреатите в этой возрастной группе почти в 100% случаев заболевание заканчивается летальным исходом.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| |
Платный доступ ко всем ресурсам Медицинского читального зала |
Ссылки
1.TownSend CM: Учебник хирургии Sabiston. Биологические основы современной хирургической практики. Эльсельвир, Сандерс, 2004 г., 17-е издание.
2. Funsho Fagbohun C, Toy EC, Baker B: Оценка острой боли в животе у пожилых пациентов. Обновление Prim Care Ob/Gyns 1999; 6: 181-5.
3. Сансон Т.Г., О и острый Киф К.П.: Оценка боли в животе у пожилых людей. Emerg Med Clin North Am 1996, 14: 615-27.
4. Paajanen H и др. .: Острый панкреатит у пациентов старше 80 лет.Евр Дж. Сург 1996; 162: 471-5.
5. Rothrock SG, Greenfield R, Falk JL: Острые абдоминальные неотложные состояния у пожилых людей: клиническая оценка и лечение. Часть II - Диагностика и лечение общих состояний. Emerg Med Reports 1992, 13: 185-92.
6. Росс С.О., Форсмарк С.Э.: Панкреатические и желчевыводящие расстройства у пожилых людей. Gastroenterol Clin North Am 2001; 30: 531-45.
7. Хендриксон М., Напарст Т.Р.: Неотложная хирургическая помощь на брюшной полости у пожилых людей. Emerg Med Clin North Am 2003; 21: 937-69.
8. Vissers Rj, Abu-Laban RB, McHugh DF: Амилаза и липаза в отделении неотложной помощи при оценке острого панкреатита. J Emerg Med 1999, 17: 1027-37.
9. Takao S, Aikou T: Преимущества панкреатодуоденэктомии у пожилых людей. Diges Surg 1998; 15: 568. 16-й Всемирный Конгресс Collegium Internationale Chirurgiae Digestivae.
10. Brozetti S: Хирургическое лечение рака головки поджелудочной железы у пожилых пациентов. Arch Surg 2006; 141: 137-42.
11. Хо В., Хеслин М.Дж.: Влияние объема больницы и опыта на внутрибольничную смертность при панкреатодуоденальной резекции.Энн Сург, 2003 г.; 237: 509-514.
12. Su CH и др..: Факторы, влияющие на заболеваемость, смертность и выживаемость после панкреатодуоденэктомии по поводу рака ампулы Фатера. Гепатогастроэнтерология 1999; 46: 1973-9.
13. Мускари Ф. и др.: Радованович А. Хирургия 2005. 139: 591-8.
14. Бакстер Дж. Дж., Урбах Д. Р.: Неправильная классификация объема больниц при анализе результатов хирургического объема у лиц в возрасте 65 лет и старше: потенциальные ограничения даты Medicare. Доказательная хирургия 2003; 1: 49-55.
15. Gouma DJ и др..: Частота осложнений и смертности после панкреатодуоденэктомии: факторы риска и влияние объема больницы. Энн Сург 2000; 232: 786-95.
16. Bottger TC, Engelmann R, Junginger T: Является ли возраст фактором риска для обширных операций на поджелудочной железе? Анализ 300 резекций. Гепатогастроэнтерология 1999, 46: 2589-98.
17. Adam U и др.: Факторы риска осложнений после резекции головки поджелудочной железы. Ам Дж. Сург, 2004 г .; 187: 201-8.
18. Belcom JH IV et al.: Десятилетний опыт проведения 733 резекций поджелудочной железы: изменение показаний, пожилые пациенты и сокращение продолжительности госпитализации. Arch Surg 2001; 136: 391-8.
19. Sarr MG: Доза сильнодействующего аналога соматостатина вапреотида не снижает панкреатические специфические осложнения после плановой панкреатэктомии: проспективное, многоцентровое, двойное слепое, рандомизированное, плацебо-контролируемое исследование. J Am Coll Surg 2003; 196: 556-64.
.90 000 Хронический панкреатит - что может быть причиной?Хронический панкреатит (ХП) характеризуется длительным воспалением поджелудочной железы, приводящим к необратимому поражению органов. Продолжающийся воспалительный процесс вызывает изменения паренхимы поджелудочной железы в виде атрофии, фиброза, расширения панкреатических протоков. Поражение органов приводит к нарушению экзокринной и эндокринной функций.
Наиболее частыми причинами (80%) хронического панкреатита являются чрезмерное употребление алкоголя и курение , особенно среди мужчин.У женщин преобладают идиопатические факторы (неясного генеза).
У большинства больных ДЦП смешанного генеза – имеется более одной причины заболевания. Причины различают:
Наиболее частым симптомом, хотя и не типичным для ХП, является боль в животе . Обычно он располагается в эпигастрии (верхний средний квадрант живота, между реберными дугами). Боли обычно появляются после еды , наиболее интенсивны через 15-30 мин после еды и продолжаются от нескольких часов до нескольких дней. Имеет характер повторяющегося , может частично разрешаться, когда сидит или наклоняется вперед.Он может иррадиировать в позвоночник и возникать вместе с метеоризмом , тошнотой и рвотой. Боль может быть разной интенсивности и продолжительности в зависимости от фазы заболевания. На ранних стадиях может быть дискретным , увеличиваясь по мере продолжительности воспаления.
Эпизоды боли могут сопровождаться периодической преходящей желтухой . Это вызвано механическим давлением пораженной поджелудочной железы на протоки поджелудочной железы в головке поджелудочной железы.
У пациентов может развиться жировая диарея , т. е. жидкий стул маслянистой, жирной консистенции, затрудняющий полоскание, с неприятным запахом. Этот симптом обусловлен нарушением всасывания жиров из желудочно-кишечного тракта, вызванным нарушением внешнесекреторной функции поджелудочной железы - снижением активности липазы, расщепляющей триглицериды. У пациентов может быть дефицит жирорастворимых витаминов (A, D, E, K) и витамина B12, но обычно без клинических симптомов.
В далеко зашедшей стадии заболевания в результате поражения паренхимы поджелудочной железы и утраты эндокринной функции (выделение инсулина и глюкагона ) может развиться вторичный диабет , классифицируемый как сахарный диабет 3С. Диабет, связанный с ХП, обычно является инсулинозависимым, но отличается от диабета 1 типа более высоким риском гипогликемии .
Основные обязательные рекомендации по лечению ХП:
Вышеуказанные действия, дополненные заменой фермента поджелудочной железы , способствуют облегчению боли. Дополнительно применяют анальгетики и спазмолитики . . Витамины A, D, E, K и B12 также дополняются.
При беспокоящих недугах, не исчезающих после симптоматического и дополнительного лечения, возможно инвазивное лечение - эндоскопическое или хирургическое . Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) позволяет выявить расширение места сужения панкреатического протока или удалить конкременты.Прогрессирующий рефрактерный ХП после неудачного эндоскопического лечения может потребовать хирургического удаления поджелудочной железы (панкреатэктомии).
Лечение хронического панкреатита может быть пожизненным с разной степенью успеха. Наилучшей профилактической мерой для предотвращения развития ДЦП является полный отказ от употребления алкоголя и курения.
Читайте также:
Острый панкреатит - причины, симптомы, лечение
Ссылки:
Рак поджелудочной железы — заболевание, встречающееся относительно редко — на его долю приходится немногим более 2 процентов. случаев диагностированных новообразований. Первые симптомы рака поджелудочной железы малозаметны – обычно это метеоризм и боль в животе. Только на поздних стадиях рак вызывает настоящий хаос в организме. Это новообразование с неблагоприятным прогнозом, возможна только 15-20% выживаемость. больной.
Ежегодно рак поджелудочной железы диагностируется более чем у 200 000 человек.люди. около 52 процентов больные - мужчины. Рак поджелудочной железы находится на 5-м месте среди опухолевых заболеваний, которые чаще всего заканчиваются летальным исходом. Наибольшее количество случаев заболевания приходится на развитые страны: США, страны Европы (преимущественно Центральную и Северную), Австралию и Аргентину.
Высокая смертность при раке поджелудочной железы связана с тем, что симптомы появляются очень поздно, чаще всего при метастазировании. Затем больные жалуются на сильную боль в животе, потерю веса, желтуху и потерю аппетита.
Ранние симптомы рака поджелудочной железы могут быть вообще незаметны - это заболевание, которое развивается «молча». Кроме того, первые симптомы рака поджелудочной железы сходны до степени смешения со многими другими заболеваниями, поэтому их сложно связать с этим конкретным органом.
Каковы симптомы рака поджелудочной железы? Характерным симптомом этого вида рака является чрезвычайно сильная и иррадиирующая боль в спине. Где он появляется? В их средней части. Поскольку многие пациенты считают, что их симптомы вызваны проблемами с позвоночником, для диагностики фактического заболевания требуется много времени. У многих пациентов рак поджелудочной железы диагностируется только на поздней стадии.
Другие начальные симптомы рака поджелудочной железы:
При раке поджелудочной железы начальные симптомы являются решающими, и диагностика на ранней стадии дает больше шансов на выживание.
Каковы симптомы распространенного рака поджелудочной железы? Хотя первые симптомы не очень заметны, на этой стадии рак наносит настоящий ущерб организму. У пациента может развиться желтуха (симптом, наиболее частый при раке головки поджелудочной железы) и анемия. Больной очень слаб и имеет перепады настроения, похожие на депрессивные расстройства.Также бывает непереносимость глюкозы или внезапно приобретённый диабет. Изменения кожи, возникающие при раке поджелудочной железы, являются следствием тромбофлебита. У больного может быть лихорадка и возможны запоры, которые чередуются с упорным поносом.
Степень прогрессирования заболевания определяется лабораторными и визуализирующими исследованиями. Иногда опухоль прощупывается при пальпации (под пупком или в непосредственной близости от него). Рак поджелудочной железы может распространиться на другие органы.
Как долго живет рак поджелудочной железы? Этот тип рака имеет плохой прогноз в большинстве диагностированных случаев. Несмотря на динамичное развитие медицины, эффективных методов борьбы с этим онкологическим заболеванием до сих пор не существует.
Большинство пациентов умирают примерно через 18 месяцев после постановки диагноза. Даже операция по резекции опухоли не может остановить рост этой опухоли. Только 15-20 процентов имеют шанс выжить через пять лет после постановки диагноза.больной.
Хирургическое лечение рака поджелудочной железы дает тем больше шансов на пятилетнюю выживаемость, чем больший объем опухоли удаляется. Тем не менее, более 60 процентов. пациентов имеют опухоль поджелудочной железы, которая непригодна для хирургического вмешательства.
При неоперабельном раке поджелудочной железы прогноз крайне плохой - больной выживает через несколько месяцев после того, как услышал диагноз. Врачи применяют паллиативную помощь таким пациентам. Речь идет только о минимизации симптомов опухоли.
Статистика показывает, что тотальная хирургия дает пациенту около 12-20 месяцев жизни, при этом 20 процентов. из них в ближайшие 5 лет. Этот плохой прогноз связан с двумя факторами. Во-первых, рак поджелудочной железы растет медленно и становится симптоматическим, когда уже слишком поздно для эффективного лечения. Во-вторых, этот тип рака дает многочисленные, хотя и небольшие, метастазы в близлежащие ткани и лимфатические узлы. При раке поджелудочной железы прогноз после химиотерапии несколько улучшается.
Что вызывает рак поджелудочной железы? Эксперты считают, что они до сих пор неизвестны. Однако существуют факторы, которые могут способствовать развитию рака поджелудочной железы, в том числе:
Чтобы предотвратить это заболевание, регулярно проходите диагностические тесты и не недооценивайте такие симптомы, как потеря веса, желтуха, боль в животе или спине.
«Предполагается, что большинство случаев, связанных с раком поджелудочной железы (90%), не связаны с какими-либо факторами риска, но для остальных случаев такие факторы выявлены. Они увеличивают риск рака, но не являются необходимыми или достаточными, чтобы вызвать рак. Фактор риска сам по себе не является причиной заболевания. У некоторых людей с факторами риска никогда не разовьется рак поджелудочной железы, в то время как у других без каких-либо факторов риска он разовьется», — говорится в экспертном руководстве по раку поджелудочной железы для пациентов и их семей, опубликованном Противораковым фондом в сотрудничестве с Европейским обществом медицинской онкологии
Если ваш родственник болеет, вы также подвержены повышенному риску развития заболевания. Кроме того, некоторые генетические мутации связаны с возникновением рака поджелудочной железы, и это мутации в генах KRAS и CDKN2. Важно знать, что генетические синдромы, такие как синдром Пейтца-Егерса или FAMMM, повышают риск развития рака. Подсчитано, что только от 5 до 10 процентов. случаи рака поджелудочной железы могут быть наследственными.
Риск развития рака поджелудочной железы увеличивается с возрастом. Рак поджелудочной железы чаще всего диагностируется в возрасте от 60 до 80 лет. Почти половина больных старше 75 лет, и только 13 процентов.находится в возрасте до 60 лет. Заболеваемость в мире сильно различается. Подсчитано, что он является крупнейшим в высокоразвитых странах. Рак поджелудочной железы является четвертой по значимости причиной смерти от рака в Европе и США.
Ожирение является фактором, повышающим риск развития рака поджелудочной железы. Подсчитано, что избыточная масса тела (ИМТ 25-30 кг/м2) увеличивает риск в 1,3 раза, а при ожирении (ИМТ ≥30 кг/м2) в 1,7 раза.В некоторых популяциях до 25%. Рак поджелудочной железы возникает из-за избыточного веса и ожирения. Ожирение также связано с повышенным риском смерти от рака поджелудочной железы.
Стимуляторы, такие как алкоголь и сигареты, повышают риск рака поджелудочной железы. Алкоголь является основным триггером хронического панкреатита, который является значительным фактором риска развития рака. Вполне вероятно, что алкоголь играет роль в развитии рака у лиц, длительно пьющих (> 30-40 г чистого этанола в день).Чрезмерное употребление алкоголя часто связано с курением, влияние которого немаловажно. Было обнаружено, что 25 процентов пациентов были или были длительными курильщиками. Курение опасно, особенно для людей с генетической предрасположенностью. Риск возрастает пропорционально количеству выкуриваемых сигарет. После отказа от курения риск постепенно снижается.
Воспалительный панкреатит характеризуется прогрессирующими необратимыми изменениями паренхимы и протоков поджелудочной железы, приводящими к нарушению экзокринной и эндокринной функции этого органа.Длительное воздействие увеличивает риск рака поджелудочной железы.
Пациентам из группы высокого риска рекомендуется проведение профилактических расширенных диагностических исследований , таких как эндоскопическая ультрасонография, позволяющая выявить небольшие изменения в тканях поджелудочной железы, и магнитно-резонансная томография. . Рак поджелудочной железы можно заподозрить на основании его симптомов, но он может быть следствием многих других заболеваний.
Лечение зависит от симптомов, появляющихся при раке поджелудочной железы, которые определяют тяжесть заболевания. Одним из методов лечения рака поджелудочной железы является удаление расположенной на ней опухоли. Хирург обычно удаляет всю опухоль вместе с краем неопухолевой ткани. На первых этапах он выполняет так называемую Операция Уиппла, которая включает резекцию опухоли поджелудочной железы вместе с разрезом тонкой кишки, желудка и желчных протоков.Вырезанные фрагменты тестируются. На втором этапе врач накладывает анастомоз, то есть соединение двух петель кишки.
Стоит отметить, что резекция, т.е. полное удаление опухоли, возможно только тогда, когда опухоль не инфильтрирует и ограничивается только поджелудочной железой. К сожалению, очень часто лапароскопические исследования показывают, что опухоль дает мало метастазов в печень и брюшную полость - тогда операция невозможна.
Данные виды операций выполняются в специализированных медицинских подразделениях .Это позволяет избежать возможных побочных эффектов. После перенесенной операции пациенту следует перейти на адъювантное лечение. Чтобы лучше оценить, имеет ли рак поджелудочной железы хороший прогноз после операции, исследуют стадию его прогрессирования. Для этого используется шкала TNM, в которой буква Т обозначает размер опухоли, буква Н - наличие метастазов рака в лимфатические узлы, а буква М - метастазы в другие органы тела.
После операции по поводу рака поджелудочной железы также используется химиотерапия.Он включает в себя включение гемцитабина и фторурацила во весь процесс. Было показано, что их использование снижает риск возобновления опухоли. Пациентам, дополнительно страдающим желтухой, необходимо имплантировать протез непосредственно в желчевыводящие пути с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Сильные обезболивающие, такие как морфин, также назначаются для уменьшения боли. Иногда нервы перерезаются в поджелудочной железе.
В течение многих лет подчеркивалась важность профилактики рака. Отказ от курения и здоровый образ жизни являются ключевыми профилактическими мерами. Ежедневный рацион должен быть богат витаминами, минералами и должен быть низкокалорийным, обезжиренным и малообработанным. Большое значение имеет добавка витаминов А и Е. Не менее важна клетчатка, и ее ежедневное потребление снижает риск развития не только рака поджелудочной железы, но и колоректального рака.
Для эффективной профилактики рака поджелудочной железы следует также сократить потребление крепких напитков.После 50 лет следует проводить регулярные профилактические осмотры, в том числе УЗИ. Даже если симптомы еще не прощупываются, этот тип обследования может предупредить врача о том, что происходит что-то тревожное.
Люди с генетическим отягощением, т. е. лица с семейным анамнезом этого вида рака, особенно уязвимы к раку поджелудочной железы. Поэтому во время беседы врач расспрашивает больного не только о симптомах рака поджелудочной железы, но и о семейных заболеваниях в анамнезе.Медицинские исследования сосредотачиваются на массе тела, лимфаденопатии, асците и периферических отеках. Назначают лабораторные исследования на наличие желтухи, определение показателей свертывания крови, оценку функции печени - концентрацию билирубина и активность щелочной фосфатазы. Обычно используемым тестом для выявления рака поджелудочной железы является оценка присутствия онкомаркеров CA19-9. Также важны: лучевая диагностика, магнитно-резонансная томография и ультразвуковые исследования.
Ссылки:
Содержимое включено на веб-сайте носят исключительно информационный характер и не являются медицинской консультацией. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу.
.Злокачественные новообразования поджелудочной железы составляют 3% всех злокачественных новообразований человека. Наиболее распространенным раком поджелудочной железы является протоковая аденокарцинома, цистаденокарцинома и лобулярно-клеточная карцинома.
Гораздо реже встречаются: онкоцитарная карцинома, светлоклеточная карцинома, перстневидно-клеточная карцинома, муцинозная карцинома, плоскоклеточная карцинома, а также саркомы, лимфомы и панкреатобластома, которая является наиболее частым раком поджелудочной железы у детей.
Новообразования, которые могут быть как доброкачественными, так и злокачественными, представляют собой эндокринные опухоли поджелудочной железы, происходящие из клеток островков поджелудочной железы.
Рак поджелудочной железы относится к злокачественным новообразованиям, набирающим популярность. Рост заболеваемости зафиксирован аж в 25 странах Европы, хотя можно предположить, что, по крайней мере отчасти, он является результатом более точной диагностики. В настоящее время ежегодно регистрируется от 8 до 10 новых случаев рака поджелудочной железы из 100.000 жителей в промышленно развитых странах. В США этот рак вызывает 1/4 смертей от рака, а в Италии около 1/6.
Географически рак поджелудочной железы чаще встречается у населения промышленно развитых стран. В Европе он гораздо чаще встречается в скандинавских странах, чем в Средиземноморье. В Польше в 2017 году было диагностировано 1738 новых случаев рака у мужчин и 1770 у женщин. По смертности он занимает 5-е место у женщин и 6-е место у мужчин соответственно среди всех онкологических заболеваний.От этого погибло 4864 человека (мужчин - 2409; женщин - 2455).
Этиология рака поджелудочной железы неизвестна, но известно, что многие факторы способствуют развитию этого заболевания.
Заболеваемость раком поджелудочной железы увеличивается с возрастом. Большинство случаев (80%) наблюдается в возрасте от 60 до 80 лет. Выявлена более высокая частота заболевания у мужчин, чем у женщин, при этом у мужчин опухоль чаще локализуется в головке поджелудочной железы, а у женщин - в теле и хвосте поджелудочной железы.
Считается, что некоторые заболевания могут быть связаны с риском развития рака поджелудочной железы, хотя доказательств такой связи нет. К заболеваниям, повышающим риск развития заболевания, относятся сахарный диабет, хронический панкреатит и кислотная недостаточность желудочного сока в результате оперативного лечения язвенной болезни.
Положительная корреляция между курением и заболеваемостью раком поджелудочной железы была подтверждена в нескольких проспективных исследованиях.Считается, что нитрозамины, содержащиеся в табачном дыме, канцерогенны для поджелудочной железы. Риск развития заболевания увеличивается с увеличением количества выкуриваемых сигарет и снижается после прекращения курения.
Потребление алкоголя не увеличивает риск развития рака поджелудочной железы, и есть даже сообщения о защитном эффекте умеренного употребления алкогольных напитков, особенно вина. В связи с неоднозначными мнениями о влиянии употребления кофе на заболеваемость раком поджелудочной железы считается, что при наличии такой связи вклад этого фактора в патогенез невелик.
Доказано, что избыточное потребление мяса, а также углеводов и животных жиров, содержащих насыщенные жирные кислоты, является фактором риска. К элементам питания, защищающим от рака поджелудочной железы, относятся продукты с высоким содержанием клетчатки, витамина С и других антиоксидантов, а также полиненасыщенных жирных кислот (содержится в рыбе и натуральных растительных маслах).
Экспериментальные исследования на животных показывают наличие химических канцерогенов в патогенезе рака поджелудочной железы.Исследования влияния производственной среды также позволили установить взаимосвязь между профессией и риском развития рака поджелудочной железы у работников мясной и химической промышленности, подвергшихся воздействию пестицидов, хлористого метилена, этила, дихлорида этила, хлоргидрина, этилена и пропилена, бета нафтиламин, бензидин и ДДТ.
Клиническая картина рака поджелудочной железы зависит от его локализации, размеров, инвазивности и степени инвазии в соседние органы.Общими симптомами рака поджелудочной железы являются боль в животе, желтуха и потеря веса. Другие включают тошноту и рвоту, диарею и/или запор, лихорадку, анемию, панкреатит, диабет, тромбоз (мигрирующий тромбофлебит), увеличение желчного пузыря, асцит и пальпируемую эпигастральную опухоль.
Заболевание в ранней стадии, особенно при опухолях тела и хвоста, развивается бессимптомно (бессимптомно). Более чем в 20% случаев к моменту постановки диагноза рака поджелудочной железы процесс болезни уже далеко зашел, инфильтрирует большую часть органа или даже выходит за его пределы.
Гистологический тип опухоли также влияет на ее симптомы. Более 75% случаев рака исходят из клеток протоков поджелудочной железы, что характерно для симптомов. Однако редкие новообразования, такие как: ацинарно-клеточная карцинома, которая часто вызывает раннее кровотечение и вследствие секреции ее клетками амилазы некроз подкожной жировой ткани, а также нейроэндокринные, кистозные и лимфомные опухоли, могут проявляться менее типичными симптомами, затрудняет диагностику.
Следующие визуализирующие тесты могут быть полезны при диагностике рака поджелудочной железы:
- Рентген желудка и двенадцатиперстной кишки
- УЗИ брюшной полости
- Цветная допплерография (рак поджелудочной железы плохо васкуляризирован, в отличие от эндокринные опухоли)
- эндоскопическое УЗИ - EUS
- УЗИ воротной вены - IPEUS (внутрипортальная эндоваскулярная ультрасонография)
- УЗИ через панкреатический проток - IDUS (Intraductal Ultrasonography)
- эндоскопическая ретроградная панкреатохолангиография - EPCW
- чрескожная аспирационная цитологическая тонкоигольная биопсия (BAC)
- лапароскопия с биопсией и лапароскопическим УЗИ
- компьютерная томография
- МРТ МРТ
Рак поджелудочной железы, как и другие злокачественные новообразования, считается генетически детерминированным заболеванием.Хотя молекулярная биология рака поджелудочной железы до сих пор малоизвестна, было выявлено несколько факторов, играющих роль в патогенезе этого заболевания. Более того, эти факторы начинают играть роль в диагностике и оценке стадии заболевания, а также в прогнозе.
Рак поджелудочной железы является приобретенным заболеванием, вызванным генной мутацией. Гены, участвующие в развитии этого рака, можно разделить на 3 группы: гены-супрессоры, онкогены и гены-мутаторы. Рак поджелудочной железы вызывается мутацией во всех трех типах генов.
Функция генов-супрессоров заключается в ограничении пролиферации клеток. Потеря этих свойств в результате мутаций или делеций вызывает генетическую нестабильность и повышенный неконтролируемый рост клеток. В формировании рака поджелудочной железы участвуют как минимум 4 гена-супрессора:
- ген р16 на хромосоме 9р инактивирован примерно в 95% случаев Рт. В 40% случаев рака ген инактивируется в результате процесса, называемого «гомозиготной делецией», при котором теряются оба аллеля гена.В следующих 40% ген p16 инактивируется в результате потери одного аллеля (процесс, называемый «гетерозиготной потерей») в сочетании с генной мутацией другого аллеля. Еще в 10-15% случаев рака поджелудочной железы p16 инактивируется гиперметилированием нуклеотидов в промоторе гена.
- p53 является вторым наиболее часто инактивируемым геном-супрессором при раке поджелудочной железы. Ген p53 расположен на хромосоме 17p и инактивирован в 50-70% случаев рака поджелудочной железы. Почти при всех видах рака этот ген становится неактивным из-за потери одного аллеля в сочетании с внутригенной мутацией другого.Ген р53, как и р16, играет важную роль в регуляции клеточного цикла. Более того, продукты гена р53 могут индуцировать апоптоз.
- ген DPC4 на хромосоме 18q инактивирован примерно в 50% случаев Рт. 30% этого происходит из-за гомозиготной делеции и 20% из-за гетерозиготной потери в сочетании с внутригенной мутацией во втором аллеле. Инактивация этого гена, по-видимому, относительно специфична для рака поджелудочной железы.
- Четвертый ген-супрессор - BRCA2. Его инактивация происходит только в 7% случаев рака поджелудочной железы.Это наследственная мутация.
Онкогены — это гены, которые при активации путем мутации или амплификации обладают способностью стимулировать гены-мутаторы для исправления ошибок, которые могут возникнуть во время репликации ДНК. Потеря этой функции замедляет скорость восстановления мутаций в генах.
K-ras является наиболее часто активируемым онкогеном при раке поджелудочной железы. Он принадлежит к семейству онкогенов ras, которое состоит из генов H-ras, K-ras и N-ras. Активация происходит после мутаций в кодоне 12, 13 или 61 гена K-ras.Он встречается более чем в 90% случаев рака поджелудочной железы и чаще всего поражает кодон 12. Расположение мутации в одном кодоне облегчает ее идентификацию. Молекулярные тесты опухолевой ткани показывают, что наиболее распространены мутации: от GGT (Gly) до GTT (Val), CGT (Arg), GAT (Asp).
Гены-мутаторы — последняя группа, участвующая в формировании рака поджелудочной железы, при котором утрачиваются репарационные функции.
Высокая частота мутаций кодона 12 гена K-ras при раке поджелудочной железы создает потенциал для молекулярного тестирования не только опухолевой ткани, но и крови, панкреатического сока и стула.Исследования указывают на диагностическую важность онкогена K-ras в ранней диагностике этого рака.
Рак поджелудочной железы, прод. - лечение, классификация и прогноз »
.Поджелудочная железа является чрезвычайно важным органом, выполняющим как внутренние, так и внешнесекреторные функции. Эндокринные функции зависят от выработки гормонов, главным образом инсулина и глюкагона, которые, попадая в кровоток, регулируют работу многих тканей и органов. Экзокринная функция заключается в выработке панкреатического сока, который содержит пищеварительные ферменты, участвующие в переваривании белков, жиров и сахаров.
Заболевания поджелудочной железы:
Поджелудочная железа расположена в верхней части живота на уровне первого или второго поясничных позвонков. Он расположен позади желудка, более или менее в середине эпигастральной области.
Поджелудочная железа имеет форму уплощенной груши с более широкой частью немного правее позвоночника.Поджелудочная железа имеет длину около 12-20 см и у взрослого человека весит от 70 до 100 граммов. Анатомически он делится на четыре части – головку, шею, туловище и хвост. Головка прилежит к двенадцатиперстной кишке, хвост поджелудочной железы достигает полости селезенки. Панкреатический сок отводится через панкреатический проток в двенадцатиперстную кишку в районе фатерова соска. Поджелудочная железа состоит из различных типов клеток в зависимости от функции.
Одной из двух основных функций поджелудочной железы является выработка пищеварительных ферментов.Эти ферменты вырабатываются в неактивной форме и выделяются в двенадцатиперстную кишку, где после активации принимают участие в переваривании питательных веществ. Поджелудочная железа отвечает за доставку в просвет пищеварительного тракта, среди прочего:
Второй чрезвычайно важной функцией поджелудочной железы является выработка гормонов.Гормоны представляют собой соединения, которые взаимодействуют с различными тканями организма посредством сложных механизмов обратной связи. Гормоны вырабатываются эндокринными клетками поджелудочной железы, сосредоточенными в островках поджелудочной железы. Поджелудочная железа вырабатывает, среди прочего следующие гормоны:
Наиболее распространенным острым заболеванием поджелудочной железы является острый панкреатит или острый панкреатит. Основными причинами этого заболевания являются злоупотребление алкоголем и желчнокаменная болезнь. При желчнокаменной болезни могут блокироваться секреторные протоки как желчного пузыря, так и поджелудочной железы. Затем развивается острое состояние, требующее неотложного медицинского вмешательства в связи с активацией панкреатических проферментов и, как следствие, повреждением поджелудочной железы и окружающих тканей.При любых тревожных симптомах следует проконсультироваться с врачом.
Новообразования поджелудочной железы являются одним из наименее перспективных онкологических заболеваний. Рак поджелудочной железы является злокачественным новообразованием, а это значит, что он может метастазировать в другие органы, образуя там вторичные опухолевые клетки. Очень часто симптомы этого заболевания неспецифичны, и окончательный диагноз ставится, когда заболевание находится на очень поздней стадии с ограниченными возможностями лечения.По этой причине следует регулярно проходить профилактические осмотры и незамедлительно обращаться к врачу при любых тревожных симптомах.
Основные симптомы острого панкреатита:
Лабораторные тесты в основном измеряют активность амилазы и липазы.Тест на амилазу проводят в моче и сыворотке. Важной информацией является оценка динамики изменения активности ферментов во времени.
Другие исследования ПИН включают:
Симптомы хронического панкреатита CP:
Лабораторными исследованиями, полезными для диагностики ХП, являются активность эластазы в кале, в периоды обострения заболевания отмечается также повышение активности амилазы и липазы в сыворотке крови и амилазы в моче.Однако часто активность этих ферментов остается нормальной в течение длительного времени, несмотря на запущенные поражения поджелудочной железы.
Симптомы могут включать боль в животе или дискомфорт. Иногда они сопровождаются тошнотой, рвотой, потерей аппетита и похуданием. Лабораторные тесты используются для определения активности амилазы, липазы, СРБ, билирубина и ЩФ.
В начальной стадии заболевания могут возникать неспецифические симптомы, такие как метеоризм, тошнота, похудание, диарея, потеря аппетита, дискомфорт в животе.Позже могут возникнуть желтуха, диабет, тромбоз и желудочно-кишечное кровотечение.
При лабораторных исследованиях наблюдается следующее:
Факторы развития рака поджелудочной железы включают:
Рак поджелудочной железы - причины, симптомы, исследования
90 162
Диабет – это заболевание, тесно связанное с поджелудочной железой.
Сахарный диабет.Каковы симптомы диабета?
Причины заболеваний поджелудочной железы
Заболевания поджелудочной железы имеют различную этиологию. К факторам, которые могут способствовать развитию заболеваний поджелудочной железы, относятся:
- злоупотребление алкоголем
- лекарства
- вирусные инфекции (ЦМВ, ВИЧ, эпидемический паротит)
- болезни желчного пузыря и желчевыводящих путей
- аутоиммунные заболевания
- генетическая предрасположенность
- абдоминальные травмы и операции
- курение
Исследование поджелудочной железы
Консультация: Медицинская бригада Synevo
Артикул:
.