2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Гипертонус матки во время вынашивания малыша – это частое явление. Данное состояние провоцируется различными нарушениями у матери. При этом женщина испытывает неприятные тянущие ощущения, боли и дискомфорт в области живота и поясницы. Тема сегодняшней статьи – как безопасно снять тонус матки при беременности в домашних условиях.
Периодически повышение тонуса гладкой мускулатуры матки наблюдается у всех мамочек. Оно может возникать при физических нагрузках, волнении или употреблении в пищу чего-то остренького. Мышечное напряжение при этом проходит самостоятельно и не несет угрозы для малыша. Если же повышенный тонус сохраняется на протяжении длительного периода, следует обязательно искать причину такого состояния. Объясняется это тем, что гипертонус нередко вызывает выкидыш, особенно на ранних сроках беременности и другие пороки развития у плода.

Во втором и третьем триместре напряжение мышц матки может спровоцировать преждевременные роды. Стенки детородного органа при их сокращении сжимают околоплодный пузырь, в котором находится ребенок. Из-за этого через плаценту не проходит необходимое количество кислорода и других важных питательных веществ. Дефицит этих компонентов может привести к задержке развития или гибели эмбриона. В связи с этим мамочке очень важно контролировать свое состояние и при развитии тревожных симптомов немедленно обращаться к врачу.

Многие женщины сталкиваются с рассматриваемой проблемой и даже не подозревают, что речь идет о повышенном тонусе. Так что же представляет собой это состояние? К симптомам можно отнести:
Некоторые пациентки сравнивают такие боли с болями при менструации.

При появлении подобных признаков беременной не стоит ждать, что все пройдет самостоятельно. Об этом необходимо обязательно сообщить лечащему врачу.
При появлении гипертонуса важно выяснить характер его происхождения. Если состояние вызвано патологическими причинами, то есть различными заболеваниями у матери, лечение должно проводиться исключительно в стационаре под тщательным медицинским контролем. При отсутствии серьезных заболеваний можно воспользоваться некоторыми советами в домашних условиях.
Специальная лечебная гимнастика является отличным методом укрепления и расслабления мышц детородного органа. Выполнять любые упражнения можно только после предварительной консультации со специалистом.

Для снятия тонуса подойдут такие упражнения:
Лечебная гимнастика считается отличным методом борьбы с повышенным тонусом матки.

Физкультура хорошо расслабляет мышцы, улучшает циркуляцию крови в области органов малого таза и нормализует общее самочувствие. Гимнастика позволяет укрепить мышцы детородного органа, что очень важно для облегчения родового процесса и предотвращения различных осложнений у матери.
В первом триместре выполнять лечебную физкультуру нежелательно. Это можно делать только по разрешению гинеколога.
Избавиться от гипертонуса во время беременности помогает специальная диета. Врачи рекомендуют исключить из рациона продукты, которые могут спровоцировать мышечное напряжение и употреблять в пищу больше блюд с содержанием магния.

В таблице можно найти рекомендуемые и запрещенные блюда.
| Продукты, расслабляющие матку | Блюда, повышающие мышечное напряжение |
| Хлеб из отрубей, галетное печенье, сухие бисквиты, несдобную выпечку. | Жаренные, соленые, копченые блюда с использованием животных жиров. |
| Каши на воде или молоке (гречневая, овсяная, рисовая, пшеничная). | Редис, редька, белокочанная капуста, лук, чеснок в свежем виде, так как они повышают тонус. |
| Супы и вторые блюда на основе бобовых. | Жирные сорта рыбы и мяса. |
| Овощи – сладкий перец, огурцы, спаржа, брокколи. | Консервы, копченые колбасные изделия. |
| Сухофрукты, орехи в умеренных количествах. | Острые соусы, кетчупы, приправы, маринады. |
| Нежирные сорта мяса в отварном, тушеном или запеченном виде (курица, индейка, телятина, кролик). | Пища быстрого приготовления. |
| Очищенная вода, некрепкий зеленый чай, натуральные соки, компоты. | Крепкий черный чай, кофе, газированные сладкие напитки, алкоголь. |
| Молочные и кисломолочные продукты с небольшим содержанием жира (молоко, йогурт, кефир, сливки). | Молочная продукция с высокой жирностью (сметана, творог, сыр, цельное молоко). |
Кушать специалисты рекомендуют небольшими порциями. Лучше делать это через каждые 2.5-3 часа.
Если самостоятельно составить диету не получается, необходимо обратиться за помощью к специалисту.
Приспособление в виде бандажа позволяет снизить тонус матки путем поддержания живота. Врачи рекомендуют носить его приблизительно с 17-20 недели, что зависит от размеров животика. После 30 недели от этого устройства необходимо отказаться. Связано это с тем, что живот растет и пояс может помешать нормальному развитию плода.

Чтобы убрать гипертонус пояс необходимо подобрать правильно. Это должен делать доктор, учитывая индивидуальные особенности беременной. При этом важно купить качественное изделие из натуральной и гипоаллергенной ткани. Бандаж не должен стеснять движения женщины. Различают несколько видов таких приспособлений:
При различных патологиях у матери или ребенка использовать бандаж нельзя. Это может только ухудшить ситуацию.
Ослабить напряжение мышц матки помогают некоторые натуральные продукты. Их можно использовать дома без вреда для здоровья мамы и малыша.

Чаще всего используются отвары трав и настойки, снижающие гипертонус. Рассмотрим несколько рецептов:
Перед применением любых народных лекарств в домашних условиях необходимо предварительно проконсультироваться с врачом. Некоторые натуральные продукты вызывают аллергию и их употребление может самым негативным образом сказаться на здоровье малыша.

Мнение эксперта
Ксения Дунаева
Эксперт по работе с пользователями и модератор комментариев. Высшее медицинское образование и наличие более 5 лет реальной практики.
Спросить у КсенииНародная медицина является лишь вспомогательным методом лечения при повышенном маточном тонусе у женщины во время беременности. Такую терапию нельзя использовать в качестве самостоятельного лечения. Врач должен назначить соответствующие медикаментозные средства.
Доказано, что получить расслабление можно, вдыхая различные эфирные масла. Этот способ помогает вывести матку из тонуса, улучшить настроение женщины и даже нормализовать сон. Масло можно просто вдыхать или добавить его в ванную во время купания. Лежать в ванной можно не более 15 минут при температуре воды 37-38 °C.

Для этого можно использовать такие продукты:
Кроме этого, можно также использовать ароматы таких лекарственных трав, как мелиса, герань, ромашка, валериана. Не стоит переусердствовать, запах должен едва ощущаться в воздухе.
Любые лекарственные средства должны подбираться врачом. Такая терапия используется, как правило, если проблема спровоцирована какими-либо заболеваниями у женщины. Постоянные болезненные ощущения приносят сильный дискомфорт мамочке и могут стать прочной преждевременных родов. В связи с этим лечить гипертонус необходимо своевременно и правильно.

Используемые препараты:
Каждое лекарство обладает своими показаниями и противопоказаниями. Использовать их следует в четком соответствии с назначенной врачом дозировкой. При нарушении правил приема могут возникнуть тяжелые осложнения. Гормональные препараты используются лишь в крайних случаях, так как они обладают массой побочных эффектов.
Информация о медикаментозных средствах предоставлена сугубо с ознакомительной целью и не может быть расценена в качестве призыва к самолечению.
Для борьбы с проблемой очень важно понимать, что во время вынашивания крохи необходим эмоциональный покой. Женщине нужно постараться свести к минимуму стрессы и переживания, ведь беременность – это именно тот период, когда мамочка должна подумать о себе и здоровье нерожденного крохи.

Проводите больше времени с друзьями и семьей, исключите конфликты дома и на работе, относитесь к различным проблемам проще. Это поможет сохранить хорошее настроение и исключить развитие тех или иных проблем.
Для снижения риска развития патологии мамочке во время беременности следует придерживаться некоторых правил. К ним относят:
При появлении любых тревожных симптомов важно своевременно обращаться к врачу. Ранняя диагностика того или иного состояния помогает справиться с проблемой без вреда для здоровья.
Во время беременности мамочка сталкивается со многими проблемами, одна из которых повышенный маточный тонус. Такое состояние в большей или меньшей степени проявляется у всех женщин, что является абсолютной физиологической нормой. Несмотря на это, о гипертонусе необходимо обязательно сообщить лечащему врачу для предупреждения различных осложнений.
Можно ли бороться с проблемой в домашних условиях и как это делать? Больше информации на эту тему можно найти в данном видеоролике.
На ранних сроках беременности могут наблюдаться легкие судороги или спазмы в матке. Вы также можете чувствовать боль во влагалище, нижней части живота, области таза или спины. Это может быть похоже на судороги менструального периода.
Эти незначительные боли могут быть вызваны различными факторами, такими как имплантация, запор или газ, или расширение матки и растяжение связок, чтобы освободить место для вашего ребенка.
Если боль слабая и проходит сама по себе, то, вероятно, беспокоиться не о чем.Но о любой боли наряду с пятнами или сильным кровотечением следует сообщать своему врачу.
Обратитесь за неотложной помощью, если вы испытываете острую или хроническую боль наряду со слабостью, тошнотой, высокой температурой или ознобом или головокружением.
Продолжайте читать, чтобы узнать больше о причинах боли в матке на ранних сроках беременности и когда обращаться за помощью.
В первые недели беременности вы, скорее всего, не заметите, как растет или расширяется ваша матка. Но к 12-й неделе ваша матка растягивается и становится примерно размером с грейпфрут.Если вы беременны двойней или множественной массой, вы можете почувствовать, что ваша матка растягивается раньше.
Симптомы растяжения матки могут включать припухлости, боли или легкий дискомфорт в области матки или нижней части живота. Это нормальная часть беременности и признак того, что все идет нормально.
Следите за пятнами или болезненными спазмами. Сообщите об этих симптомах своему врачу.
Газ и запор распространены в течение первого триместра беременности. Уровень гормонов в организме увеличивается во время беременности, что может замедлить пищеварение и расслабить мышцы кишечника.В результате вы можете почувствовать дополнительное давление в матке.
Симптомы также включают твердый, сухой стул или меньше дефекации, чем обычно.
Некоторые женщины также испытывают вздутие живота или газ в первом триместре. Это считается нормальной частью беременности.
Пейте по крайней мере 10 чашек воды в день, чтобы облегчить газовую боль и вздутие живота.
При запорах ешьте много продуктов, богатых клетчаткой. Вы также можете поговорить со своим врачом о приеме безопасного для беременности смягчителя стула.
Выкидыш - это потеря беременности до 20 недель.
Возможные симптомы включают:
Сообщите врачу, если у вас возникли выкидыш симптомы. После того, как выкидыш начался, лечения для спасения беременности не существует, но в некоторых случаях требуется лечение или операция.
Внематочная беременность наступает, когда оплодотворенная яйцеклетка прикрепляется в месте, отличном от внутренней части матки, обычно в маточных трубах. Вы можете почувствовать острую, колотую или хроническую боль на одной или обеих сторонах матки или живота.
Другие симптомы включают в себя:
Внематочная беременность является неотложной медицинской ситуацией.Немедленно обратитесь за неотложной медицинской помощью, если вы считаете, что у вас внематочная беременность.
Боль в круглой связке обычно начинается во втором триместре, поэтому вряд ли она является причиной боли на ранних сроках беременности. Круглые связки расположены в малом тазу и удерживают матку на месте. Когда твой живот растет, они растягиваются.
При болях в круглой связке у вас может возникнуть ощущение спазма на правой стороне живота или на правом бедре. Тем не менее, некоторые беременные женщины испытывают боль в круглой связке с обеих сторон.
Боль должна длиться всего несколько секунд или минут, хотя она может вернуться, когда вы смеетесь или делаете определенные движения, такие как стоя или наклонившись.
Если вы продолжаете испытывать боль в круглой связке, может быть полезно попробовать легкие растяжки, пренатальную йогу или пренатальный массаж. Всегда проверяйте с врачом, прежде чем пытаться эти процедуры, хотя.
Лечение болей в матке зависит от ваших симптомов. Слабая боль в матке, которая проходит через несколько минут или часов, скорее всего, не о чем беспокоиться.
Вы можете лечить легкий дискомфорт матки в домашних условиях, принимая теплый (не горячий) душ или ванну, отдыхая и выпивая много воды и других жидкостей. Расскажите своему врачу о своих симптомах, поскольку они могут порекомендовать другую форму лечения, безопасную для вашей беременности.
Острая, колющая или хроническая боль наряду с такими симптомами, как кровотечение, одышка, лихорадка или озноб, вероятно, требует неотложной медицинской помощи.
Сообщите медицинскому персоналу, что вы беременны, и сразу же сообщайте о любых симптомах, таких как головокружение, тошнота или обморок.Медицинский персонал оценит ваши симптомы и может провести УЗИ.
Обратитесь за помощью, если вы испытываете острую или хроническую боль в матке вместе с другими симптомами, такими как:
Если боль проходит сама по себе, скорее всего, нет Это не повод для беспокойства, но вы все равно должны сообщить своему врачу.
Вы также должны сообщить своему врачу о любой легкой боли в матке во время беременности.Они могут решить, нужно ли вас видеть сразу или вы можете подождать до следующей запланированной дородовой встречи.
Кроме того, сообщите своему врачу, если вы испытываете боль в матке вместе с пятнами или кровотечением. Это могут быть симптомы выкидыша. Ваш врач может оценить ваши симптомы и определить следующие шаги.
Легкая боль в матке на ранних сроках беременности не всегда означает, что с беременностью что-то не так. Однако о боли, сопровождающейся пятнами или кровотечением, следует сообщать своему врачу.Это могут быть признаки того, что начинается выкидыш.
Ваш врач может оценить ваши симптомы в любой момент вашей беременности, чтобы определить, нужна ли вам медицинская помощь.
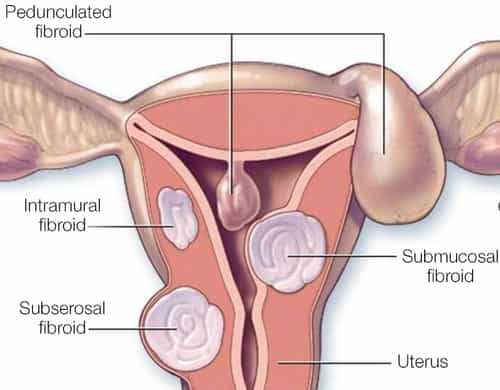
Миома матки - это незлокачественные новообразования, которые растут в мышечной ткани матки. Около 20-50% женщин, пораженных миомой матки, имеют детородный возраст.
В то время как пациенты с миомой матки могут забеременеть и иметь естественные роды, ряд научных исследований рекомендовал, чтобы размер и расположение миомы матки в матке могли повредить фертильность и вызвать проблемы с беременностью, которые могут возникнуть из-за развития миомы матки.
Миома во время беременности может привести к ряду проблем.
Миома матки и проблемы с беременностью включают:
 Миомэктомия (операция по удалению миомы) необходима, если ваши миомы действительно большие, у вас их много или они расположены глубоко внутри.Вы получите общий наркоз, поэтому вы не будете бодрствовать во время процедуры. Хирург сделает разрез в нижней части живота, чтобы удалить миомы. Затем она снова сшьет ваши маточные мышцы.
Миомэктомия (операция по удалению миомы) необходима, если ваши миомы действительно большие, у вас их много или они расположены глубоко внутри.Вы получите общий наркоз, поэтому вы не будете бодрствовать во время процедуры. Хирург сделает разрез в нижней части живота, чтобы удалить миомы. Затем она снова сшьет ваши маточные мышцы. Обычно миома матки не удаляется во время беременности из-за повышенного риска кровоизлияния. Возможно, что между 12-22 неделями кровоснабжение миомы может прекратиться, что приведет к ее покраснению и смерти, это называется «красной дегенерацией».
Когда это происходит, это вызывает крайние дискомфорт в животе и сокращения, которые могут привести к преждевременным родам или, возможно, к выкидышу.
Несмотря на различные осложнения, многие пациенты с миомой матки, которые беременеют, имеют типичные беременности и успешные роды.
Если вы уже находитесь в порочной ловушке таких симптомов, как сильное менструальное кровотечение, боль и трудности в развитии, вы можете попросить своего врача рассказать вам о различных методах лечения миомы.
Последний звонок будет принят вашим поставщиком медицинских услуг, чтобы выяснить серьезность этого заболевания.Основные виды миомы матки во время лечения беременности:
1. Препараты для балансировки гормонов
Можно рекомендовать препараты, которые выделяют гормональный агент гонадотропин. Этот гормон действует как контрнаступление против уровня эстрогена, снижая выработку и, следовательно, ограничивая возможность роста большего количества миомы.
2. Миомэктомия
Это хирургическая процедура, которая используется для устранения миомы во время операции. На протяжении всего этого лечения операция проводится с помощью лапароскопии или гистероскопии.
3.Резекция эндометрия или абляция
Резекция или абляция эндометрия - это нехирургический процесс. Это лечение в основном используется для лечения подслизистых миом, которые растут во внутренней оболочке матки.
4.Миолизис
Миолиз - это процедура, которая проводится с помощью операции на замочной скважине с использованием лапароскопа или гистероскопа.
5. Эмболизация маточных артерий (ОАЭ)
Эта процедура выполняется опытным рентгенологом, который будет использовать сканирование магнитно-резонансной томографии (МРТ), чтобы определить местоположение миомы.
В большинстве случаев миома - это не что иное, как боль в животе. Поэтому нет необходимости подчеркивать, если симптомы не вызывают слишком много проблем во время вашей беременности.
Можно ли удалить миому во время беременности? Что говорят другие:
¤ Исключительно редко их удаляют во время беременности.Это действительно не должно быть сделано, так как угрозы для вас и ребенка неэффективны.
¤ Недавно я узнал, что моя миома растет. Это фиброзная дна, которая поглощает большую часть левой части моей матки, а ребенок справа. Это имеет def. Я вырос на 8 недель, когда мне сделали УЗИ, и я мог ясно видеть ребенка. Вчера документору пришлось искать его, потому что миома фактически выросла. Сначала я ерзал, но потом увидел ребенка и сердцебиение. Я спросил, нужно ли мне удалить его, и мне сообщили, что ребенок сейчас занимает первостепенное значение.Таким образом, миома остается такой же болезненной, как и она. Пока ребенок здоров, я счастлив и нарисую его. Я надеюсь, что ребенок переходит на срок, и у меня есть альтернатива для вагинальных родов.
¤ Просто чтобы все знали, в конце все прошло хорошо. Хотя миома оставалась расти, и у меня также было 3 других ребенка, мне никогда не нужно было их устранять. Аналогично, Доктора (у меня было две точки зрения, и обе были одинаковыми) сказали, что не будет никаких шансов, что я смогу родить естественным путем из-за расположения миомы, и осталось проверить это вплоть до моих 32 недель, а затем и вот, мне исполняется 35 недель, и они говорят, что ах ребенок вывел их из метода, который вы будете рожать естественным образом ... это была отличная новость, но чрезвычайно пугающий просмотр, так как я не был готов психологически, но все было хорошо воплощено в жизнь великолепным ребенком Малыш на моей 36-й неделе, натуральный медикаментозный препарат woop woop! так что для всех вас, у которых есть подобные проблемы, не слишком напрягайтесь, в итоге все может получиться нормально.
Содержание:
Хотя матка невидима, а иногда и не признается, она играет довольно важную роль в вашей жизни. Это где ваш малыш растет и получает необходимую защиту и питание, пока он не готов выйти в мир. И для вас становится важным узнать как можно больше об аномалиях матки и о том, как они могут помешать вашим перспективам материнства.Это потому, что понимание различных типов аномалий матки поможет вам понять вашу ситуацию и принять обоснованное медицинское решение, если это возможно.
Как ни странно, аномалии матки не редкость. Следовательно, очень важно, чтобы вы поняли несколько вещей об этих аномалиях.
Патологии матки не проявляют много признаков или симптомов. Помните, что ваша матка играет роль только тогда, когда вы беременны или пытаетесь забеременеть.Следовательно, до этого времени вы можете не осознавать, что у вас есть патология матки. Конечно, вы можете испытывать боль или нарушения в менструальном периоде до того, как аномалия выявляется, но вы будете игнорировать эти случаи как нормальный менструальный дискомфорт и продолжать жизнь. Вы никогда не будете ассоциировать боль и нерегулярность с аномалиями матки.
Многие патологии матки могут даже не вызывать осложнений при беременности. Например, миома - одна из самых распространенных проблем с маткой.При многих беременностях миома не наносит вреда растущему плоду и не создает неразрешимых осложнений во время беременности.
Определенные нарушения матки могут привести к выкидышам или преждевременным родам. Врач может анализировать эти нарушения только тогда, когда вы пытаетесь активно забеременеть или забеременели. Это является причиной профилактических мер, и меры предосторожности редко становятся решениями для маточных заболеваний.
Некоторые аномалии матки представляют собой состояния, которые требуют медицинского вмешательства, чтобы повысить ваши шансы на здоровую, неосложненную беременность.
[Читать: причины и риски преждевременных родов]
Врожденные аномалии матки встречаются редко, но они встречаются. Менее 5% женщин имеют врожденные аномалии матки [1]. Врожденное состояние обычно присутствует при рождении. Итак, если у вас есть врожденная аномалия матки, это означает, что вы родились с дефектом. Обычно ваша матка развивается в то время, как вы растете в утробе матери в виде двух срезов. Эти две части сливаются до рождения.
Интересными врожденными аномалиями матки являются аномалии протоков Мюллера. Между 6-й и 11-й неделями беременности мюллеровы протоки сливаются, образуя маточные трубы, матку, проксимальные две трети влагалища, шейку матки у плода женского пола [2]. Иногда это слияние происходит неправильно, что приводит к дефектам внутренних репродуктивных органов. Обычно эти нарушения связаны с работой яичников или наружных половых органов. В большинстве случаев аномалии проявляются с наступлением половой зрелости.До полового созревания аномалии внутренних репродуктивных органов не видны и не заметны. Обычно гинекологи диагностируют проблему после того, как молодая женщина обращается к ним за нарушениями менструального цикла.
Будет ли дефект матки вызывать проблемы, связанные с беременностью, или нет, зависит в первую очередь от типа аномалии. В большинстве случаев женщины с аномалиями матки могут забеременеть естественным путем, и они даже не осознают, что у них дефектная матка.Эти отклонения могут, однако, определить, будет ли беременность продолжаться в течение всего срока или у женщины произойдет выкидыш.
Помните, что матка - это еще одно название вашего чрева. Таким образом, само собой разумеется, что любой дефект матки окажет глубокое влияние на вашу беременность. Тем не менее, есть также несколько состояний матки, которые могут не оказать существенного влияния, и если у вас есть одно из этих состояний, вы все равно сможете родить здорового ребенка с медицинским вмешательством или без него.Это говорит о том, что у беременных чаще возникают проблемы в случае аномалий матки, или из-за дефектов могут усугубиться следующие проблемы:
Большинство состояний матки могут привести к преждевременным родам. Преждевременные роды - это когда роды происходят слишком рано, до 37 недель беременности. Преждевременные роды представляют опасность для здоровья новорожденного, поскольку его иммунитет не полностью развит, чтобы выжить вне матки. Кроме того, у некоторых детей развитие легких может быть неполным.Если у вас есть недоношенный ребенок из-за дефекта, связанного с маткой, он будет нуждаться в специализированном уходе за новорожденным, пока неонатолог не сочтет это необходимым.
Врожденный дефект у детей является еще одним распространенным результатом патологий матки. Это может привести к различным видам дефектов, которые могут вызвать проблемы в общем здоровье или развитии ребенка. Иногда эти дефекты могут быть связаны с физическим или психологическим развитием будущего ребенка.
Аномалии матки могут привести к медленному развитию вашего ребенка в утробе матери, а также после родов.Некоторые из наиболее распространенных проблем развития у детей возникают, когда у женщины есть дефект матки. Из-за ненормальной матки ваш ребенок может не получить питания, необходимого для оптимального роста.
Аномалии матки могут привести к тому, что ребенок попадет в положение таза внутри матки. Это положение, когда низ или ступни вашего ребенка обращены вниз, а не к голове. Такие беременности не оказывают существенного влияния на жизнеспособность плода, но могут потребовать планового кесарева сечения.Кроме того, иногда такие беременности могут не достигать полного срока.
Выкидыш является наиболее распространенным результатом аномалий матки. Большинство женщин с патологией матки сталкиваются с одним или несколькими выкидышами. На самом деле, часто после выкидыша некоторые из этих маточных аномалий становятся значительно заметными, поскольку они могут не иметь каких-либо симптомов до беременности и последующего выкидыша [3].
[Читать: причины и симптомы выкидыша]
Аномалии протоков Мюллера являются врожденными аномалиями.Следовательно, если у вас есть, по всей вероятности, вы родились с дефектом. Как указывалось ранее, эти дефекты затрагивают матку, влагалище, шейку матки и маточные трубы, и, следовательно, вам может быть трудно забеременеть и иметь здоровую и нормальную беременность. Чтобы понять, что вызывает эти осложнения, важно сначала иметь представление о нормальном развитии мюллеровых путей у зародыша.
Когда человеческий эмбрион развивается в плод, он образует два тракта рядом.Эти тракты известны как вульфианские (мезонефрические) и мюллеровы (парамезонефрические). Вольфианские (мезонефрические) протоки образуют простату, семенные пузырьки и семявыносящий проток, если это мужской зародыш. Этот тракт сохраняется у женского эмбриона, но либо остается нефункциональным, либо теряется из-за недостатка тестостерона, мужского гормона.
Примерно на 8-10 неделе беременности мужской эмбрион также выделяет антимюллеровый гормон (АМГ), который ингибирует развитие мюллерова (парамезонефрического) тракта.Точно так же, как у эмбриона женского пола может быть нефункциональный тракт Вольфи, так и у плода мужского пола может быть проток мюллера в нефункциональном состоянии, или он превращается в не функционирующий гомолог матки.
У эмбриона женского пола производство AMH отсутствует. Мюллеровы протоки развиваются в нормальную женскую репродуктивную систему, и, как правило, тракт Вольфиана растворяется Однако, если тракт Вольфиана сохраняется достаточно долго, чтобы сформировать своего рода матрицу в женском эмбрионе, у плода женского пола будут развиваться осложнения, связанные с маткой или почками.
В случае нормального развития женских репродуктивных органов часть мюллерового протока срастается и образует маточно-вагинальное зачаток, Y-образную трубку. Также известный как UVP, хвостовая часть трубки формирует верхнюю часть влагалища, шейки матки и дна матки, в то время как головная часть формирует маточные трубы. Когда есть незначительные или серьезные нарушения в этом процессе, маточные аномалии имеют тенденцию развиваться. Это обычно происходит, когда мюллеровы протоки не сливаются полностью.
Обычно слияние протоков Мюллера происходит плавно и симметрично. Это может быть не всегда так из-за экологических и генетических причин, и это приводит к различным аномалиям матки. Проблема здесь заключается в том, что большинство этих аномалий не показывают никаких признаков или симптомов, пока женщина не попытается зачать ребенка. Это причина, почему существует много споров по их классификации.
Хотя не существует универсальной классификации аномалий протоков Мюллера, наиболее широко принятой классификацией является Американское общество по фертильности.Эта классификация выглядит следующим образом:
[Читать: Эффект двуногой матки на беременность]
Эта категория аномалий матки охватывает агенез различных частей матки, шейки матки и фаллопиевы трубы. Большинство женщин, которые страдают от агенеза 1 категории или крайней гипоплазии, могут страдать от серьезных проблем, связанных с фертильностью, но все же могут иметь относительно нормальные гормональные циклы. У некоторых женщин с этим агенезом или гипоплазией имеется заболевание, называемое детской маткой.Это состояние возникает из-за проблем гипопитуитаризма и связано с мюллеровым протоком. Следовательно, врачи могут лечить с помощью гонадотропинов и менотропинов, которые помогают стимулировать овуляцию.
Agenesis происходит, когда влагалище не формируется должным образом или слишком короткое. Кроме того, матка может быть довольно маленькой или полностью отсутствующей. Состояние становится проблемой, когда женщина проходит через половое созревание, но не начинает менструальный цикл. Женщины с этим редким заболеванием могут иметь детей только через суррогатное материнство.
Аномалия матки 2 категории имеет дело с unicornis матки и может быть с или без зачатка. Если эта аномалия без зазора, это, скорее всего, результат полной дегенерации или разрушения мюллеровых протоков. С другой стороны, при наличии зачатка матка способна поддерживать беременность, но только в течение примерно 20 недель. После этой стадии матка имеет тенденцию разрываться. Врачи могут порекомендовать гемистерэктомию, чтобы предотвратить это.
Как правило, единорог матки является довольно редким состоянием, ограниченным примерно 5% от общего количества аномалий матки. Это условие, однако, видит максимальные потери беременности. У большинства женщин с матерью единорога также есть почечный дефект. Единорог матки в два раза меньше нормальной матки. Состояние также известно как матка с одним рогом из-за ее формы.
Аномалии матки категории 3 встречаются примерно у 1 из 2000 женщин.Опять же, это редкое заболевание, и оно происходит из-за дублирования мюллерового тракта. Целесообразно помнить, что реальное дублирование с двумя отдельными влагалищами, шейками и маточным дном является редким заболеванием. Как правило, это состояние возникает как расслоение мюллеровых протоков сверху вниз. У женщин с таким типом аномалии матки почечная недостаточность также почти всегда есть.
Редкие, а также наиболее проблематичные, маточные бугорки могут привести к выкидышам и тазовым предлежаниям.Поскольку есть вторая матка, есть большая вероятность того, что мать родит близнецов, если она забеременеет с этой аномалией. Если это произойдет и беременность будет жизнеспособной, близнецы будут полностью отделены друг от друга, развиваясь индивидуально в разных полушариях. Эти близнецы могут рождаться часами, днями или даже неделями.
Категория 4 bicornis является более распространенным дефектом матки. Подобно аномалиям категории 2 и категории 3, эта патология матки также является следствием того, что мюллеровый проток неправильно срастается, образуя единую матку.Эта аномалия далее классифицируется как биколлис - две шейки, или одноколла - одна шейка матки.
Несмотря на то, что это маточная аномалия, двухъярусная матка не создает проблем, связанных с фертильностью. У женщин с этой аномалией, однако, обычно бывают малые ягодицы. Кроме того, существует повышенный риск выкидыша у женщин, которые забеременели с помощью двухъярусной матки.
Аномалия матки категории 5, septate uterus, является результатом правильного слияния мюллеровых протоков, но с ошибочным резорепцией.Внутренняя перегородка, разделяющая два мюллеровых тракта, не растворяется ни частично, ни полностью. В этой перегородке по средней линии отсутствует белок Bcl-2, который защищает другие части матки. Независимо от того, существует ли перегородка частично или полностью, перегородочная матка представляет собой максимум проблем, связанных с беременностью, причем полностью отделенная матка показывает около 90% потерь беременности. Однако лечение возможно путем простого эндоскопического лизиса перегородки.
Известный как arcuatus матка или arcuate uterus, этот тип аномалии матки, как правило, не о чем беспокоиться.На самом деле дугообразная матка - это просто небольшое изменение нормальной матки. Матка имеет легкий сердцевидный вид, и это происходит, когда мюллеровы пути не сливаются или имеют дисфункциональную перегородку, но в небольшой степени.
Т-образная матка у детей женского пола является результатом того, что мать потребляет диэтилстилбестрол (ДЭС), чтобы избавиться от риска выкидыша. Исследования показывают, что примерно у 69% женского потомства женщин, которые употребляли DES во время беременности, развивались аномальные полости матки, имеющие Т-образную форму с расширенной кукурузой или без нее.Матка в этих случаях имеет тенденцию быть гипопластичной и склонной к некомпетентности шейки матки. Это приводит к среднесрочной потере плода. Эти девочки также подвержены другим гистологическим нарушениям и более склонны к раку шейки матки или влагалища в раннем возрасте.
Только около 34% беременностей с маткой DES проходят в срок, и около 38% беременностей заканчиваются выкидышем. Внематочная беременность также часто встречается в матке DES [4].
Врожденные аномалии матки присутствуют при рождении, но они редко проявляют какие-либо признаки или симптомы.Некоторые женщины могут испытывать боль во время менструального периода, но это не всегда свидетельствует о врожденном дефекте матки. Большинство из этих нарушений выходят на первый план только после периодической потери беременности или бесплодия.
[Читать: Бесплодие у женщин]
Миома матки - это распространенная патология матки. Это доброкачественные новообразования мышечной ткани на внутренних стенках матки. Доброкачественные означает незлокачественные и, как правило, безвредны.В отличие от мюллеровых аномалий, которые присутствуют при рождении, миомы возникают позже в жизни.
В большинстве случаев эти наросты относительно невелики и могут не вызывать осложнений беременности или каких-либо других осложнений. Однако, если у вас большие миомы, то у вас может быть риск развития некоторых осложнений, а именно:
При наличии миомы матки могут быть определенные признаки и симптомы, которые могут возникнуть.Следите за следующим:
Лечение миомы обычно включает предоставление вам обезболивающих средств, чтобы помочь вам. Вы облегчаете боль в животе или спине.Однако, если ваши миомы достаточно велики, чтобы создать проблемы с беременностью, ваш врач может порекомендовать хирургическое удаление миомы с помощью миомэктомии.
[Читать: Миома матки во время беременности]
Также известный как синдром Ашермана, рубцы на матке - это рубцы или рубцовые ткани, которые выстилают стенки матки. Эти рубцовые ткани повреждают слизистую оболочку матки. Они развиваются из-за инфекции в матке или хирургической процедуры, такой как расширение и выскабливание (D & C).
Рубцы на матке могут проявлять или не проявлять симптомы, но могут приводить к проблемам, связанным с беременностью, таким как бесплодие, повторные выкидыши и преждевременные роды. Хорошей новостью является то, что это одна патология матки, которую может лечить врач. Это связано с тем, что рубцы на матке приобретаются, а не врожденные. Гистероскопия может помочь удалить рубцовую ткань из матки и обеспечить вам удовольствие от материнства.
Большинство аномалий матки не показывают значимых признаков или симптомов.Только когда женщина с этими нарушениями пытается забеременеть или страдает от осложнений беременности, врачи диагностируют их. Следующие процедуры помогают в диагностике аномалий матки:
УЗИ влагалища - это внутреннее УЗИ, которое использует звуковые волны для захвата изображений вашего влагалища и других частей матки. Для точной диагностики дефектов матки крайне необходимо ультразвуковое исследование влагалища, так как УЗИ брюшной полости над животом не будет четко указывать на состояние вашей матки.
[Читать: УЗИ во время беременности]
Этот тест требует введения красителя в шейку матки. После этого врач сделает рентген. Это позволяет диагностирующему врачу оценить вашу матку, шейку матки и маточные трубы. Врач выполняет этот тест, только если вы не беременны.
В этом тесте используется большое количество магнитных и радиоволн для оценки состояния матки.Многие врачи считают, что МРТ является наиболее точным способом выявления большинства аномалий матки. Опять же, ваш врач проведет МРТ, только если вы не беременны.
Если регулярное УЗИ не дает четких изображений вашей матки или результаты неубедительны, врач может предложить соногистерограмму. Для этого теста сонографер введет соленую воду в вашу матку через шейку матки. После этого он будет использовать ультразвук, чтобы получить изображения вашей матки.Врачи проводят этот тест только на женщинах, которые не беременны.
[Читать: трансвагинальное сканирование во время беременности]
К сожалению, хирургических процедур для лечения врожденных аномалий матки не существует. Тем не менее, протокол лечения часто зависит от репродуктивной истории женщины. Было бы неправильно утверждать, что в большинстве случаев лечение зависит от конкретного случая.
Среди различных типов врожденных аномалий матки септатную матку все еще можно лечить хирургическим путем, но нет никаких хирургических вариантов для других дефектов, в том числе двуполостных, однорогих и маточных маток.
Лечение врожденных аномалий матки не всегда возможно. Хотя есть некоторые варианты лечения, они не относятся ко всем типам патологии матки. В некоторых случаях методы лечения могут представлять дополнительный риск. Например, если врачу необходимо удалить перегородку хирургическим путем в случае перегородки матки, это может повлиять на слизистую оболочку матки, что также может оказать негативное влияние на фертильность женщины.
Следовательно, если есть лечение для вашей аномалии матки, взвесить риски и преимущества, прежде чем выбрать его.Поговорите со своим врачом, а также используйте Интернет для обучения, чтобы вы могли принять обоснованное решение.