2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
В медицине кровотечения пищеварительного тракта называют желудочно-кишечными. Их особенность — в выделении крови в просвет ЖКТ. Если же она поступает в брюшную полость из пищеварительных органов, то такие кровотечения классифицируют как полостные. Мы расскажем о том, что может стать причиной проблемы, на какие симптомы обратить внимание и как оказать первую помощь.
Проблема в повреждении стенок сосудов, в которых образуются надрывы. В абсолютном большинстве случаев это следствие или осложнение различных заболеваний. В итоге кровь поступает в просвет пищеварительного тракта. Наиболее опасны разрывы крупных сосудов — вен, артерий. В таких случаях кровопотери могут составлять более 1 литра, что может привести к летальному исходу (общий объем крови в организме взрослого мужчины — около 5 литров).
Кровотечение может быть легкой, средней и тяжелой степени. Его характер может быть:
Сама проблема может быть стабильной/нестабильной, рецидивирующей. Кровоточить могут сосуды слизистой, подслизистого и межмышечного сплетения, а также расположенные вне органов ЖКТ.
Истечение может длиться как несколько часов, так и суток. В медицине различают:
Медицине известно около 200 причин кровотечения пищеварительного тракта. При первых же симптомах следует обратиться за профессиональной помощью врача и ни в коем случае не заниматься самолечением, так как это лишь усугубит состояние.
Наиболее частая причина. При язве нарушается целостность слизистой оболочки органа, а основное отличие болезни — глубокое поражение тканей. Болезнь протекает хронически — с ремиссией и обострениями. На слизистой желудка, пищевода или 12-перстной кишки образуются участки воспаления, у которых снижается защитная функция (выделение слизи). Постепенно ткани слизистой, в том числе стенки сосудов истончаются, что и приводит к их разрыву.
Современные препараты для лечения язвы:
Проблема может возникать в пищеводе или желудке из-за повышенного давления в воротной вене. Чаще всего первопричиной становится цирроз печени. Разрыв крупного сосуда при варикозе максимально опасен, так как в этот момент происходит обильное истечение крови. По статистике, в 40% случаев оно останавливается самопроизвольно. А активность кровотечения зависит от степени поражения печени.
От варикозного расширения вен в пищеварительном тракте эффективны такие препараты:
При данном заболевании слизистая толстой кишки выпячивается, образуя дивертикулы. Причины их образования медицине до конца не ясны, в основном, их связывают с повышенным внутрипросветным давлением. В основном, патология характерна для взрослых пациентов от 50 лет. При остром течении болезни и разрыве внутристеночных кровеносных сосудов в области дивертикул возникают кишечные кровотечения.
Возникают в тонком и толстом кишечнике, представляют собой доброкачественные новообразования, которые растут в просвет кишки. Чаще всего кровяное истечение носит незначительный и хронический характер. Опасность заключается в возможном перерождении в злокачественные опухоли.
Это образование венозных узлов вокруг прямой кишки в области анального отверстия. Основные причины — тромбоз или воспаление тканей. Болезнь может быть острой или хронической, а ее распространенные причины — в малоподвижном образе жизни, чрезмерных физических нагрузках, ожирении. Кровотечения (цвет может быть алым или темным) незначительные и возникают чаще всего после опорожнения кишечника.
Более редко в качестве причины истечений крови в верхнем отделе ЖКТ встречаются эзофагит, острая геморрагическая гастропатия, эрозивный дуоденит, синдром Мэллори-Вейса. В нижнем отделе кровотечения могут вызывать опухоли, сосудистые мальформации, различные воспаления.
От геморроя помогут:
В основном, заболевания, которые приводят к кровяным истечениям, наблюдаются у взрослых. Причем, по статистике, у мужчин в 2 раза чаще, чем у женщин, диагностируют проблемы с органами желудочно-кишечного тракта — желудком, 12-перстной кишкой. Как мы уже отметили выше, первое место по количеству заболеваний удерживают язвенные патологии. Возрастной пик заболеваний — 40-45 лет.
Однако проблема встречается не только у взрослых. Диагноз, связанный с язвенными поражениями органов ЖКТ, зачастую ставят подросткам, которые бесконтрольно потребляют вредную пищу и напитки. Нередки и случаи образования кишечных полипов.
Желудочные и кишечные кровотечения все чаще обнаруживают даже у новорожденных детей. В основном, к ним приводит заворот кишок. У 3-летних детей истечение может быть вызвано образованием диафрагмальной грыжи, а также аномалиями в развитии органов нижнего отдела ЖКТ.
За появлением тревожных симптомов следует особенно следить пациентам с диагнозами, которые мы перечислили выше. Если вы принимаете лекарства для печени и ЖКТ (Эссенциале и др.), внимательно следите за своим самочувствием. Если вас насторожили изменения, о которых речь пойдет ниже, обратитесь к врачу. Впрочем знать эти признаки полезно каждому человеку, так как многие болезни нижних и верхних отделов ЖКТ развиваются без явных болезненных ощущений. Зачастую первым их проявлением могут быть именно симптомы кровотечения.
Это главный признак любого длительного кровотечения. Слабость постепенно нарастает, у пациента бледнеет кожа, он ощущает холодный пот, гул в ушах, дрожание конечностей. Ослабленное состояние может длиться несколько минут, после чего проходит и периодически возвращается. Если кровь истекает активно, возможен обморок или полуобморочное состояние и даже шоковое состояние.
Этот признак сопровождает сильные потери крови — более 0,5 литра. Если рвотные массы имеют цвет темной вишни, вероятнее всего она истекает из вены, расположенной рядом с пищеводом. Если в рвоте четко заметна неизмененная кровь, скорее всего, нарушена целостность артерии в пищеводе. Если же пациента рвет так называемой «кофейной гущей» бурого цвета, проблема кроется в желудочных сосудах. Точно определить характер, место и интенсивность кровопотери может только врач.
Кровяные следы в каловых массах могут появиться через несколько часов или спустя 1-2 суток после нарушения целостности сосудов. При значительных проблемах с желудком или 12-перстной кишкой, а также кровопотере в объеме более 0,5 литра можно наблюдать мелену — жидкий стул, который цветом и консистенцией напоминает деготь. Если же кровопотеря меньшего объема, что часто бывает, например, при кишечных кровотечениях, то стул остается оформленным, однако цвет его темнеет.
Обращаем внимание, что потемнение стула может произойти из-за употребления в пищу продуктов, которые содержат темные красящие вещества, например, ягод черники, вишни. Темный стул — это не абсолютный признак наличия крови в каловых массах и проблем в верхнем или нижнем отделе ЖКТ. Диагноз может поставить только квалифицированный специалист.
Врач осматривает пациента, оценивая его внешнее состояние, оттенок кожного покрова, слизистых. Затем измеряет артериальное давление — зачастую оно сниженное.
В условиях клиники пациент проходит общий анализ крови. По нему можно быстро получить представление об уровне гемоглобина, объеме других кровяных клеток. Дополнительно диагноз ставят по биохимическому анализу, однако его обычно назначают спустя несколько суток после начала кровопотери, так как химический состав крови при этом меняется лишь со временем.
Основная же диагностика касается обнаружения самой причины нарушения целостности сосудов. Для этого врачи используют следующие аппаратные обследования.
При появлении первых тревожных признаков обязательно вызовите скорую помощь, так как кровотечение может не остановиться самостоятельно.
Пока прибудут врачи, уложите пациента в горизонтальное положение и приподнимите ему ноги. По возможности на живот нужно положить лед. Самостоятельно назначать или принимать какие-либо лекарственные препараты в этот момент врачи категорически не рекомендуют, так как они могут усилить кровотечение.
Строго воспрещается употреблять воду! Если вам или пациенту все же нужно принять таблетку, измельчите ее и проглотите порошок вместе с кубиками льда. В любом случае не назначайте препараты самостоятельно. Дождитесь приезда «скорой» — врачи окажут специализированную помощь. Будьте здоровы!
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Этиология заболеваний желудка чрезвычайно многообразна. Известно множество причин, вызывающих патологию гастродуоденальной зоны. К наиболее частым этиологическим факторам, приводящим к тем или иным повреждениям желудка, относят: инфекцию Helicobacter pylori, прием нестероидных противовоспалительных средств и кортикостероидов, стресс, злоупотребление алкоголем, химические и физические гастродуоденальные травмы, ДВСсиндром, ожоги (язвы Курлинга), почечную и печеночную недостаточность (гепатогенные язвы), сахарный диабет (кома, ульцерогенное действие инсулина), заболевания нейроэндокринной системы, синдром Золлингера — Эллисона, гиперпаратиреоз, онкологические заболевания, в том числе опухоли желудка, и т.д. [4, 5].
Однако в последние годы все больше привлекает к себе внимание повышение частоты заболеваний желудка на фоне его сосудистой патологии; у больных с заболеваниями сердечнососудистой системы (ишемической болезнью сердца) и цереброваскулярными заболеваниями [7–11, 33, 39], аномалиями развития и патологией сосудов, кровоснабжающих желудок, сосудистыми опухолями желудка; в результате развития портальной гипертензии; на фоне васкулитов.
Нарушение проходимости непарных висцеральных артерий является одной из возможных причин язвенных поражений желудка и двенадцатиперстной кишки. По некоторым данным [37], их обнаружили у 18 % больных со стенозом чревного ствола и у 50 % больных с поражением ВБА, а по другим [21, 22, 29] — более чем у 30 % больных хронической ишемической болезнью органов пищеварения атеросклеротического генеза выявили язвенные поражения желудка и ДПК. Исходя из этого, было предположено, что язвенная болезнь у пациентов после 60 лет — наиболее частое проявление хронической ишемии желудка, реже — двенадцатиперстной кишки.
Считается, что прогрессирующая атрофия слизистой оболочки желудка и двенадцатиперстной кишки, а также язвообразование являются следствием хронического нарушения кровоснабжения гастродуоденальной зоны у этой категории пациентов. Известно, что слизистая тела и дна желудка поражается реже, чем слизистая антрального отдела, что связано с особенностями васкуляризации и чувствительности к гипоксии [18]. Характерными клиническими особенностями ишемических эрозивноязвенных поражений гастродуоденальной зоны являются отсутствие сезонности обострений и анамнеза заболевания, атипичная клиническая картина, наличие сопутствующих сердечнососудистых заболеваний, рецидивы, большие размеры язвенного дефекта, недостаточная эффективность противоязвенной терапии, манифестация заболевания в виде кровотечения [18].
Выделяют интра и экстравазальные причины, приводящие к хронической ишемической болезни органов пищеварения. К первой группе причин относят заболевания артерий (атеросклероз, неспецифический аортоартериит, аномалия развития сосудов, ангиопатии и др.). Вторую группу составляют экстравазальные причины: сдавление чревного ствола и брыжеечных артерий медиальной ножкой и серповидной связкой диафрагмы, опухолями, нервными ганглиями солнечного сплетения, периартериальными фиброзными тканями [1, 12, 29, 34, 40]. Интравазальные поражения встречаются чаще (62–90%), чем экстравазальные (10–38 %) [39, 43].
Несмотря на то что в клинической практике синдром хронической абдоминальной ишемии диагностируется редко, по данным вскрытий, патологию непарных висцеральных артерий находят у 19–70 % умерших. При аутопсии умерших от атеросклеротического поражения других сосудистых бассейнов (ишемической болезни сердца, церебрального и облитерирующего атеросклероза) поражение брюшного отдела аорты и ее ветвей обнаружено в 75,5 % случаев. При целенаправленном ангиографическом исследовании больных с облитерирующим атеросклерозом поражение непарных висцеральных артерий обнаружено у 56–75 % из них.
Патогенез острых эрозивных гастропатий у больных сердечнососудистыми заболеваниями недостаточно ясен [4, 5, 25, 26]. Установлено, что чаще всего ишемические эрозивноязвенные поражения желудка и двенадцатиперстной кишки встречаются при ишемической болезни сердца в сочетании с дислипидемией. Расстройства микроциркуляции в артериях стенки желудка и двенадцатиперстной кишки у больных с ишемической болезнью сердца и дислипидемией развиваются в результате нарушений реологических свойств и свертывающей системы крови даже при отсутствии гемодинамически значимых ограничений висцерального кровотока по магистральным артериям.
В результате выраженного стенозирующего атеросклероза артерий желудка и двенадцатиперстной кишки при хронической сердечной недостаточности у больных с ишемической болезнью сердца, по данным морфологических исследований, выявлены хроническое венозное полнокровие, атрофия, склероз и гиалиноз стенок артериол и мелких артерий, образуются кавернозные структуры из резко расширенных вен и венул в подслизистом слое, редукция капиллярного русла, множественные поверхностные мелкие очаги кровоизлияний, ишемического и геморрагического некроза, приводящие к формированию острых эрозий и язв [4, 5, 25, 26]. Чередование очагов острого венозного полнокровия и малокровия, распространенный тромбоз микроциркуляторного русла, обширные множественные кровоизлияния и сливные поверхностные очаги некроза слизистой оболочки наблюдаются при кардиогенном шоке [4, 5, 25, 26].
Трофические язвы, развившиеся у больных с декомпенсацией кровообращения, чаще локализуются в желудке, бывают множественными, нередко наблюдаются гигантские язвы диаметром более 3 см. Пенетрация и перфорация язв встречаются редко, характерны кровотечения. Образование язв в желудке и двенадцатиперстной кишке у больных гипертонической болезнью проявляется поражением сосудов слизистой оболочки по типу гипертонической микроангиопатии.
Установлено, что характерной особенностью ишемии желудка и двенадцатиперстной кишки является крайне редкое развитие некроза всех слоев их стенок вследствие достаточно развитой системы сосудистых анастомозов этих органов, а также множественных источников кровоснабжения [4, 5, 25, 26].
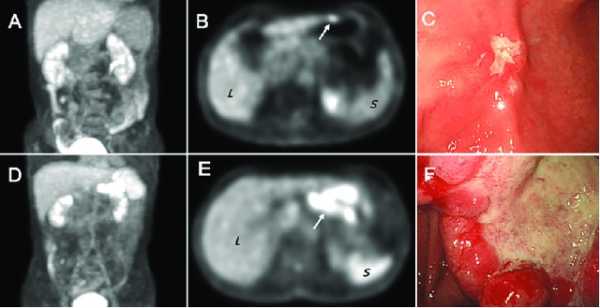
Особый интерес представляют сосудистые аномалии желудка. Ненаследственные сосудистые аномалии желудка могут быть связаны с системными заболеваниями, но могут быть и первичными. Встречаются как единичные, так и множественные поражения сосудов. Одна из редко диагностируемых сосудистых аномалий желудка — аномалия Дьелафуа. Используют разные названия этого заболевания: «кирзоидная аневризма», «артерия желудка с персистирующим просветом», «аномалия подслизистой артерии», «аневризма желудочной артерии», «артериосклероз желудка». К сожалению, данная аномалия выявляется достаточно редко, что в большей степени связано с неосведомленностью врачей о ее существовании, трудной выявляемостью и нечастой ее встречаемостью [16].
Этиология и патогенез болезни Дьелафуа до конца не ясны. Необычно извитая артерия подслизистого слоя желудка резко расширена, но признаков васкулита, атеросклероза или сформированной аневризмы обнаружить, как правило, не удается [16, 35]. Чаще заболевание начинается без всяких предвестников признаками профузного желудочнокишечного кровотечения. Признаки диспепсии и болевой синдром возникают относительно редко. Несмотря на то что источник кровотечения чаще располагается на малой кривизне желудка, в литературе есть данные о поражении пищевода, тонкой и толстой кишки, желчного пузыря и даже анальной области [14, 16, 27, 41, 44, 46].
Неимоверная тяжесть кровотечения на почве солитарного изъязвления Дьелафуа обусловлена тем, что в подслизистом слое кардиального отдела желудка проходят крупные артерии, которые оплетены мышечными волокнами, фиксируются ими и препятствуют их сокращению. Слизистая оболочка желудка в этом месте почти не изменена, на дне эрозии видны фибриноидный некроз, умеренная лимфо, грануло и плазмоцитарная инфильтрация стенки желудка. Консервативная терапия при эрозиях Дьелафуа, как правило, неэффективна.
С целью уточнения диагноза эффективна ангиография [14, 16, 24]. При эндоскопии, в ряде случаев, видна эрозированная артерия, выступающая в просвет желудка в виде небольшого сосочка с центральным обесцвеченным участком среди нормально окрашенной слизистой оболочки. Наиболее информативным методом диагностики данной патологии считают эндоскопическую допплеровскую ультрасонографию, позволяющую изучить архитектонику сосудов стенки желудка, выявить множественные аневризмы сосудов и предположить радикальность операции [16, 32]. При гистологическом исследовании обнаруживается широкий извитый артериальный сосуд с сохраненной мышечной оболочкой без признаков воспалительного процесса, васкулита, формирования аневризмы и выраженного атеросклероза. Язва в слизистой оболочке без воспалительной реакции, типичной для пептической язвы, фиброз отсутствует [16].
К другим ненаследственным первичным сосудистым аномалиям желудка, не связанным с системными заболеваниями, при дифференциальной диагностике следует относить гемангиомы и гамартомы внутренних органов. Наиболее часто они локализуются в печени, тем не менее могут встречаться в желудочнокишечном тракте, нервной системе и костномышечной системе. Солитарные и множественные капиллярные и кавернозные гемангиомы желудка часто сопровождаются обызвествлениями и расширениями сосудов, также могут пролабировать в просвет желудка в виде полипов [16, 28, 30].
Одно из редко встречающихся наследственных заболеваний этого типа — синдром голубых эластичных (резиновых) пузырчатых невусов — описано G. Gascoyen в 1860 г., а M.W. Bean в 1958 г. предложил термин. Это редкое сосудистое семейное заболевание, связанное с нарушением ангиогенеза, проявляющееся множественными голубыми невусами в виде эластичных пузырчатых бляшек, поражающими кожу и внутренние органы [16].
Антральная сосудистая эктазия желудка (линейная сосудистая эктазия антрального отдела желудка) как нозологическая форма установлена в 1984 году [16, 31]. Эндоскопически продольные складки конвергируют к привратнику, видны небольшие красные участки, слизистая оболочка антрального отдела имеет полосатый вид, по типу арбузной корки, и часто обозначается как «арбузный желудок» [31, 45]. По данным гистологии обычно обнаруживаются расширение и тромбоз капилляров собственной пластинки в сочетании с реактивной фиброзномышечной гиперплазией [16].
Портальная гипертензивная гастропатия связана с наличием портальной гипертензии вследствие цирроза печени, которая наиболее часто развивается при наличии варикозных вен в пищеводе и/или желудке и является второй причиной гастроинтестинальных кровотечений у больных циррозом печени. Считается, что патогенез портальной гипертензивной гастропатии связан с дилатацией и эктазией сосудов слизистой оболочки, микроциркуляторными нарушениями подслизистой оболочки, с открытием артериовенозных шунтов, снижающих эффективный кровоток в слизистой, а также с уменьшением слоя слизи на поверхности слизистой оболочки желудка. Все это приводит к функциональным, а затем и структурным изменениям в желудке. Застойная гастропатия с телеангиэктазами может быть связана с портальной гипертензией при циррозе печени, однако телеангиэктазия желудка может быть следствием лучевой терапии, ангиогемофилии Виллебранда, первичного билиарного цирроза независимо от застойной портальной гипертензии [16, 20].
При системных васкулитах поражаются все органы. Из органов пищеварительной системы чаще всего поражается тонкая и толстая кишка. Поражение желудочнокишечного тракта при системных васкулитах проявляется абдоминальным синдромом. Характерные для васкулита изменения в виде иммунного воспаления и некроза стенки кровеносных сосудов нередко с вторичным тромбозом приводят к ишемии органов брюшной полости, в частности кишечника, с развитием инфарктов, сосудистых язв, что и определяет содержание абдоминального синдрома. Наиболее часто поражение системы пищеварения наблюдается при узелковом периартериите, аллергическом гранулематозе, гранулематозе Вегенера, геморрагическом васкулите (болезнь Шенлейна — Геноха). Наиболее частый вариант поражения желудочнокишечного тракта при синдроме Чарга — Стросса — эозинофильный гастроэнтерит, характеризующийся абдоминальными болями (до 60 % случаев), диареей (до 33 % случаев), желудочнокишечным кровотечением (до 20 % больных) и колитом. Эозинофильный гастроэнтерит может предшествовать васкулитной фазе заболевания или развиваться одновременно с другими ее признаками [38].
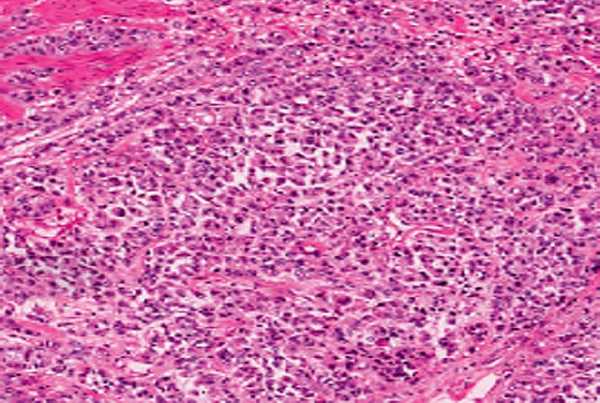
Злокачественные лимфомы составляют 1,5–3,5 % от всех злокачественных опухолей желудка, среди которых все варианты лимфосарком и лимфогранулематоз. Среди поражений органов желудочнокишечного тракта наиболее часто наблюдается поражение желудка. Оно может быть единственной локализацией опухоли или проявлением более широкого распространения заболевания. Макроскопически имеет вид единичного или множественных образований, локального или диффузного утолщения слизистой оболочки, нередко имеются одиночные или множественные плоские изъязвления. Микроскопическая картина не отличается от таковой при поражении лимфатических узлов. По данным биопсии желудка, могут возникнуть трудности в дифференциальной диагностике лимфосаркомы и недифференцированного рака. В пользу лимфосаркомы свидетельствуют диффузный характер расположения опухолевых клеток, отсутствие тенденции к формированию тканевых структур, отсутствие слизеобразования, грубого фиброзирования стромы, вторичный характер поражения слизистой оболочки, отсутствие выраженной дисплазии в сохранившихся эпителиальных структурах. Однако в некоторых случаях окончательно верифицировать диагноз не представляется возможным [30].
Достаточно трудной бывает дифференциальная диагностика лимфосаркомы и лимфоидной гиперплазии (псевдолимфоматозного поражения) желудка. Лимфоидная гиперплазия чаще возникает в зоне хронической язвы, однако может наблюдаться и диффузное утолщение слизистой оболочки с узловатыми разрастаниями, проникающими в подслизистый слой и глубже, возможно образование полиповидных утолщений слизистой оболочки. По данным биопсии, для лимфоидной гиперплазии характерны отсутствие атипии клеток, наличие среди инфильтрата центров размножения, признаков фиброзирования стромы, узловатый характер роста при распространении в подслизистый и мышечный слои [30].
Bibliography1. Абулов М.Х., Мурашко В.В. Клинические варианты хронической абдоминальной ишемии при мезентериальном атеросклерозе // Тер. архив. — 1986. — № 11. — С. 119122.
2. Верткин А.Л., Зайратьянц О.В., Вовк Е.И. Поражение желудка и двенадцатиперстной кишки у больных с острым коронарным синдромом // Лечащий врач. — 2005. — 1. — 6670.
3. Верткин А.Л., Зайратьянц О.В., Вовк Е.И. Окончательный диагноз. — М.: ГЭОТАРМедиа, 2008.
4. Зайратьянц О.В., Колобов С.В., Хохлова Е.Е., Попутчикова Е.А. Острые эрозивноязвенные гастродуоденальные поражения у терапевтических и неврологических больных // Сб. науч. работ конференции памяти Ю.Л. Перова / Под ред. акад. РАН и РАМН В.А. Ткачука. — М.: Издво МГУ, 2009. — С. 3543.
5. Зайратьянц О.В., Колобов С.В., Полянко Н.И., Хохлова Е.Е. Острые эрозивноязвенные кровотечения у больных терапевтического и неврологического профиля // Сб. тез. докл. VIII Московской ассамблеи «Здоровье столицы». — М., 2009. — С. 256257.
6. Звенигородская Л.А., Самсонова Н.Г., Парфенов А.И., Хомерики С.Г. Клиникофункциональные и морфологические изменения толстой кишки у больных с хронической абдоминальной ишемией // Трудный пациент. — 2007. — Т. 5, № 15–16. — С. 3235.
7. Колобов С.В., Зайратьянц О.В., Попутчикова Е.А. Морфологические особенности острых эрозий и язв желудка у больных инфарктом миокарда при лечении препаратом «Лосек» // Морфологические ведомости. — 2002. — 3(4). — 802.
8. Колобов С.В., Верткин А.Л., Зайратьянц О.В., Попутчикова Е.А., Мишутченко О.П., Хохлова Е.Е. Острые эрозивноязвенные поражения верхних отделов желудочнокишечного тракта у больных инфарктом миокарда // Сб. трудов II съезда Российского общества патологоанатомов. — М., 2006. — Т. 1. — С. 7071.
9. Колобов С.В., Зайратьянц О.В., Вовк Е.И., Попутчикова Е.А., Мишутченко О.П., Хохлова Е.Е. Острые эрозивноязвенные поражения верхних отделов желудочнокишечного тракта // Сб. трудов «Актуальные вопросы морфогенеза в норме и патологии». — М.: НИИ морфологии человека РАМН, 2006. — С. 1718.
10. Колобов С.В., Зайратьянц О.В., Хохлова Е.Е. Эрозивноязвенные поражения желудка и двенадцатиперстной кишки и желудочнокишечные кровотечения у больных инфарктом миокарда // Сб. тез. докл. VII Московской ассамблеи «Здоровье столицы». — М., 2008. — С. 305306.
11. Колобов С.В., Зайратьянц О.В., Лоранская И.Д., Симонова Н.И., Попутчикова Е.А. Эрозивноязвенные поражения верхних отделов желудочнокишечного тракта у больных острым инфарктом миокарда // Неотложная терапия. — 2002. — 3(4). — 637.
12. Коломойская М.Б., Дикштейн Е.А., Михайличенко В.А. и др. Ишемическая болезнь кишок. — К., 1986.
13. Королев М.П., Волерт Т.А. Лечебная тактика при синдроме Дьелафуа // Научнопрактическая ежегодная конференция Ассоциации хирургов СанктПетербурга. — СПб., 2001. — С. 104107.
14. Королев М.П., Ореховская С.В., Филиппов А.В. Диагностика и лечение синдрома Дьелафуа // Вестн. хирургии. — 1999. — № 6. — С. 2627.
15. Косолапенков А.Ю., Грященко О.В., Кудба Н.Н. К вопросу о болезни Дьелафуа // Хирургия на пороге XXI века. — Астрахань, 2000. — С. 7376.
16. Кузьмин И.В., Булычева И.В., Забазный Н.П., Ленский Б.С., Кацкова А.Н. Болезнь Дьелафуа: особенности собственного наблюдения и обзор литературы // Нов. хир. архив. — 2002. — № 6.
17. Кузьминов А.М. Ангиодисплазии кишечника: Дис… дра мед. наук. — М., 1997.
18. Лазебник Л.Б., Звенигородская Л.А. Хроническая ишемическая болезнь органов пищеварения. — М.: Анахарсис, 2003. — 136 с.
19. Петухов В.А. Дислипопротеидемия и ее коррекция при облитерирующем атеросклерозе: Дис... дра мед. наук. — М., 1995.
20. Подымова С.Д. Болезни печени: Руководство для врачей. — 4е изд., перераб. и доп. — М.: ОАО «Издательство «Медицина», 2005. — С. 94.
21. Покровский А.В., Казанчян П.О., Гринберг А.А. и др. Функциональноморфологическое состояние желудочнокишечного тракта в условиях хронических циркуляторных расстройств // Тер. архив. — 1983. — 2. — С. 9396.
22. Поташов Л.В., Князев М.Д., Игнашов А.М. Ишемическая болезнь органов пищеварения. — Л., 1985.
23. Самсонова Н.Г. Хроническая ишемическая болезнь органов пищеварения: варианты клинического течения, диагностика, лечение: Дис… канд. мед. наук. — М., 2000.
24. Федоров В.Д., Кубышкин В.А., Скуба Н.Д. и др. Рецидивирующие профузные кровотечения при ангиодисплазии желудка // Хирургия. — 1999. — № 9. — С. 48.
25. Хохлова Е.Е., Колобов С.В., Зайратьянц О.В., Зайратьянц Г.О. Острые эрозивноязвенные гастродуоденальные поражения и кровотечения у больных терапевтического и неврологического профиля // Сб. трудов III съезда Российского общества патологоанатомов. — Самара: СамГМУ, 2009. — С. 325.
26. Ярема И.В., Колобов С.В., Зайратьянц О.В., Хохлова Е.Е., Попутчикова Е.А. Острые эрозивноязвенные гастродуоденальные поражения у больных ишемической болезнью сердца, цереброваскулярными болезнями и хроническими обструктивными болезнями легких // Хирург. — 2009. — 12. — 513.
27. Blecker D., Bansal M., Zimmerman R.L. et al. Dieulafoy’s lesion of the small bowel causing massive gastrointestinal bleeding: two case reports and literature review // Am. J. Gastroenterol. — 2001. — Vol. 96, № 3. — P. 902905.
28. Bongiovi J.J., Duffi J.L. Gastric hemangioma associated with upper gastrointestinal bleeding // Arch. Surg. — 1967. — Vol. 95. — P. 9398.
29. Croft R.J., Menon G.P., Marston A. Does intestinal angina exist? A critical study of obstructed visceral arteries // Br. J. Surg. — 1981. — V. 68. — Р. 316318.
30. Gentry R.W., Dockerty M.B., Claggett O.T. Collective review: vascular malformations and vascular tumors of the gastrointestinal tract // Int. Abstr. Surg. — 1949. — Vol. 88. — P. 281323.
31. Jabbari M., Cherry R., Lough J.O. et al. Gastric antral vascular ectasia: the watermelon stomach // Gastroenterol. — 1984. — Vol. 87. — P. 11651170.
32. Jaspersen D. Dieulafoy’s disease controlled by Doppler ultrasound endoscopic treatment // Gut. — 1993. — Vol. 34. — P. 857858.
33. Kantorova I., Svoboda P., Scheer P. et al. Stress ulcer prophylaxis in critically ill patients: a randomized controlled trial // Hepatogastroenterology. — 2004. — 51(57). — 75761.
34. Mikkelsen W.P., Berce C.J. Intestinal angina // Surg. Clin. North Amer. — 1965. — V. 2. — Р. 13211328.
35. Mortensen N.J.M.C., Mountford R.A., Davies J.D., Jeans W.D. Dieulafoy desaase: a distinctive arteriovenous malformation causing massive gastric haemorrage // Br. J. Surg. — 1983. — Vol. 70. — P. 7678.
36. Nikolaidis N., Zezos P., Giouleme O. et al. Endoscopic band ligation of Dieulafoylike lesions in the upper gastrointestinal tract // Endoscopy. — 2001. — Vol. 33, № 9. — P. 754760.
37. Olbert F., Dittel E., Hagmuller G. Clinicoradiological findings in stenosis or occlusion of the celiac and superior mesenteric arteries // Angiology. — 1973. — V. 24. — P. 338344.
38. Pagnoux C., Mahr A., Cohen P., Guillevin L. Presentation and outcome of gastrointestinal involvement in systemic necrotizing vasculitides: analysis of 62 patients with polyarteritis nodosa, microscopic polyangiitis, Wegener granulomatosis, ChurgStrauss syndrome, or rheumatoid arthritisassociated vasculitis // Medicine (Baltimore). — 2005. — Vol. 84, № 2. — P. 11528. — PMID: 15758841.
39. Peterson W.L. The role of acid in upper gastrointestinal haemorrhage due to ulcer and stressrelated mucosal damage // Aliment. Pharmacol. Ther. — 1995. — 13 (Suppl. 1). — 436.
40. Plonka A.J., Tolloczko T., Lipski M. et al. Atherosclerotic narrowings of the mesenteric circulation // Vac. Surg. — 1989. — V. 92. — Р. 202205.
41. Scheider D.M., Barthel J.S., King P.D., Beale G.D. Dieulafoylike lesion of the distal esophagus // Am. J. Gastroenterol. — 1994. — Vol. 89, № 11. — P. 20802081.
42. Steinberg K.P. Stressrelated mucosal disease in the critically ill patient: risk factors and strategies to prevent stressrelated bleeding in the intensive care unit // Crit. Care Med. — 2002. — 30(6). — Suppl. 3624.
43. Quandalle P., Chambon J.P., Wolffle D. et al. Diagnostic et traitement chirurgical de langor abdominal par stenose atheromateuse des arteres digestives // J. Chir. (Paris). — 1989. — V. 126, № 12. — Р. 643649.
44. Veldhuyzen van Zanten S.J.O., Bartelsman J.F.W.M., Schipper M.E.I. et al. Recurrent massive haematemesis from Dielafoy vascular malformations — a review of 101 cases // Gut. — 1986. — Vol. 27. — 213222.
45. Vesoulis Z., Naik N., Maseelall P. Histopathologic changes are not specific for the diagnosis of gastric antral vascular ectasia syndrome // Am. J. Clin. Pathol. — 1998. — Vol. 109. — P. 558564.
46. Yarze J.C., Schupp S.L., Fritz H.P., Lusignan D.N. Hemorrhage related to an anal dieulafoylike lesion // Am. J. Gastroenterol. — 2000. — Vol. 95, № 6. — P. 15931594.
|
Для того чтобы говорить о заболеваниях сердечно-сосудистой системы необходимо представлять её строение. Кровеносная система делится на артериальную и венозную. По артериальной системе кровь течёт от сердца, по венозной — притекает к сердцу. Различают большой и малый круг кровообращения. Большой круг включает в себя аорту (восходящая и нисходящая, дуга аорты, грудной и брюшной отдел), по которой течёт кровь от левых отделов сердца. От аорты кровь попадает в сонные артерии, кровоснабжающие головной мозг, подключичные артерии, кровоснабжающие руки, почечные артерии, артерии желудка, кишечника, печени, селезёнки, поджелудочной железы, органов малого таза, подвздошные и бедренные артерии, кровоснабжающие ноги. От внутренних органов кровь оттекает по венам, которые впадают в верхнюю полую вену (собирает кровь от верхней половины туловища) и нижнюю полую вену (собирает кровь от нижней половины туловища). Полые вены впадают в правое сердце. Малый круг кровообращения включает в себя лёгочную артерию (по которой, тем не менее, течёт венозная кровь). По лёгочной артерии кровь поступает в лёгкие, где обогащается кислородом и становиться артериальной. По лёгочным венам (четыре) артериальная кровь поступает в левое сердце. Перекачивает кровь сердце — полый мышечный орган, состоящий из четырёх отделов. Это правое предсердие и правый желудочек, составляющие правое сердце и левое предсердие и левый желудочек, составляющие левое сердце. Богатая кислородом кровь, поступающая из лёгких по лёгочным венам попадает в левое предсердие, из него — в левый желудочек и далее в аорту. Венозная кровь по верхней и нижней полой венам попадает в правое предсердие, оттуда в правый желудочек и далее по лёгочной артерии в лёгкие, где обогащается кислородом и снова поступает в левое предсердие. Различают перикард, миокард и эндокард. Сердце расположено в сердечной сумке — перикарде. Сердечная мышца — миокард состоит из нескольких слоёв мышечных волокон, в желудочках их больше чем в предсердиях. Эти волокна, сокращаясь, проталкивают кровь из предсердий в желудочки и из желудочков в сосуды. Внутренние полости сердца и клапаны выстилает эндокард.
Клапанный аппарат сердца.Между левым предсердием и левым желудочком находится митральный (двухстворчатый) клапан, между правым предсердием и правым желудочком — трикуспидальный (трёхстворчатый). Аортальныё клапан находится между левым желудочком и аортой, клапан лёгочной артерии — между лёгочной артерией и правым желудочком. Работа сердца.Из левого и правого предсердия кровь поступает в левый и правый желудочек, при этом митральный и трикуспидальный клапан открыты, аортальный и клапан лёгочной артерии закрыты. Эта фаза в работе сердца называется диастолой. Затем митральный и трикуспидальный клапаны закрываются, желудочки сокращаются и через открывшиеся аортальный и клапан лёгочной артерии кровь, соответственно, устремляется в аорту и лёгочную артерию. Эта фаза называется систолой, систола короче диастолы. Проводящая система сердца.Можно сказать, что сердце работает автономно — само генерирует электрический импульс, который распространяется по сердечной мышце, заставляя её сокращаться. Импульс должен вырабатываться с определённой частотой — в норме около 50-80 импульсов в минуту. В проводящей системе сердца различаю т синусовый узел (находится в правом предсердии), от него идут нервные волокна к атрио-вентрикулярному (предсердно-желудочковому) узлу (расположен в межжелудочковой перегородке — стенке между правым и левым желудочками). От атрио-вентрикулярного узла нервные волокна идут крупными пучками (правая и левая ножка Гиса), делящимися в стенках желудочков на более мелкие (волокна Пуркинье). Электрический импульс генерируется в синусовом узле и по проводящей системе распространяется в толще миокарда (сердечная мышца). Кровоснабжение сердца.Как и все органы сердце должно получать кислород. Доставка кислорода осуществляется по артериям, которые называются коронарными. Коронарные артерии (правая и левая) отходят от самого начала восходящей аорты (в месте отхождения аорты от левого желудочка). Ствол левой коронарной артерии делиться на нисходящую артерию (она же передняя межжелудочковая) и огибающую. Эти артерии отдают веточки — артерия тупого края, диагональные и др. Иногда от ствола отходит так называемая срединная артерия. Ветви левой коронарной артерии кровоснабжают переднюю стенку левого желудочка, большую часть межжелудочковой перегородки, боковую стенку левого желудочка, левое предсердие. Правая коронарная артерия кровоснабжает часть правого желудочка и заднюю стенку левого желудочка. Теперь, когда Вы стали специалистом в области анатомии сердечно-сосудистой системы, перейдём к её заболеваниям. | Вступить в РМОАГ |
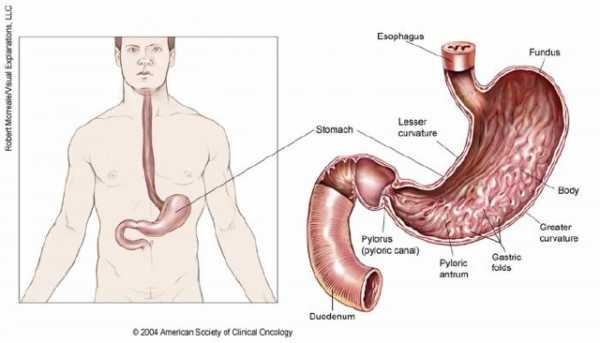
Желудок находится в верхней части брюшной полости. Он играет важнейшую роль в пищеварении. После проглатывания пища проходит вниз по мышечной трубке (пищевод), соединяющей горло с желудком. При попадании в желудок пища смешивается – вырабатывается желудочный сок, способствующий ее измельчению. Затем пищевой комок перемещается в тонкий кишечник для дальнейшего переваривания.
Рак желудка начинается, когда здоровые клетки ткани изменяются и неконтролируемо растут. Следует различать раковую и доброкачественную опухоли. Раковая (злокачественная) может разрастаться, захватывая соседние органы и системы. Доброкачественная – растёт, но не переходит на другие ткани.
Основная форма онкопроцесса желудка – аденокарцинома. Это означает, что новообразование развилось в железистой ткани, выстилающей внутреннюю часть желудка. Другие виды раковых опухолей включают в себя лимфому, карциному желудка и нейроэндокринную опухоль, но они возникают редко.
Стадия определяет расположение опухоли, ее распространенность, а также ее влияние на организм в целом. Врачам может потребоваться информация, основанная на образцах ткани, полученных при операции, поэтому определение стадии обычно продолжается до проведения всех анализов. Эта информация помогает врачу определить, какое лечение является оптимальным, спрогнозировать возможность выздоровления.
Система классификации аденосаркомы (наиболее распространённый рак желудка) TNM:
Для определения стадии рака каждого пациента результаты объединяются. Выделяют 5 стадий: стадия 0 (ноль), которая представляет собой неинвазивную протоковую карциному in situ (ПКИС), и стадии с I по IV (с 1 по 4).
Разберем подробно каждый элемент системы TNM для рака желудка:
Опухоль (T)
В системе TNM буква T плюс буква или цифра (от 0 до 4) используются для описания того, насколько далеко опухоль проросла. Размер образования измеряется в сантиметрах (см).
Стадии также делятся на более мелкие подгруппы, помогающие еще подробнее охарактеризовать опухоль.
TX: Новообразование не оценивается.
T0 (T плюс ноль): Данных об опухоли нет.
Tis: Эта стадия описывает карциному in situ. Рак обнаружен только в клетках на поверхности внутреннего слоя, называемого эпителием. Процесс не затрагивает другие слои желудка.
T1: Опухоль проросла в собственную пластинку, мышечный и подслизистый слои (внутренний слой стенки).
T1a: Опухоль проросла в собственную пластинку или мышечную оболочку.
T1b: Опухоль проросла в подслизистый слой.
T2: Опухоль проросла в мышечный слой желудка.
T3: Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Она не задевает слизистую или серозную оболочку брюшины.
T4: Опухоль проросла сквозь все слои мышечной ткани в соединительную ткань за пределами желудка. Опухоль также проросла в слизистую, серозную оболочку или органы, окружающие желудок.
T4a: Новообразование распространилась на серозный слой.
T4b: Новообразование проросло в органы, окружающие желудок.
Лимфатические узлы (N)
N в системе TNM означает лимфатические узлы. Это маленькие органы в форме фасолины, помогают противостоять инфекциям. Лимфоузлы в брюшной полости называются регионарными, а в других органах – отдаленными лимфоузлами. Общий прогноз для пациентов с онкологией основан на том, сколько регионарных лимфоузлов имеют патологические признаки.
NX: Регионарные лимфатические узлы не могут быть оценены
N0 (N плюс ноль): Рак не распространился в регионарные лимфатические узлы.
N1: Процесс находится в 1-2 регионарных лимфатических узла.
N2: В 3-6 регионарных лимфоузлах.
N3: В 7 и более лимфоузлах.
N3a: В 7- 15 регионарных лимфатических узлов.
N3b: В 16 и более регионарных лимфатических узлов.
Mетастазы (M)
Буква M в системе TNM означает разрастание опухоли в другие (часто соседние) органы. Это называют отдаленными метастазами.
MX: Не могут быть оценены.
M0 (M плюс ноль): Онкопроцесс не распространился на другие отделы организма.
M1: Раковая опухоль захватила другие органы.
Врачи устанавливают стадию рака, комбинируя классификации T, N и M.
Стадия 0: Также называется карцинома in situ. Опухоль расположена только на поверхности эпителия, не прорастая в другие слои желудка. Это считается онкопроцессом на начальной стадии (Tis, N0, M0).
Стадия IA: Рак пророс во внутренние слои стенки желудка, не распространяясь на лимфоузлы и другие органы (T1, N0, M0).
Стадия IB: Рак желудка относится к стадии IB при выполнении одного из 2 условий:
Стадия IIA: Рак желудка относится к стадии IIA при выполнении одного из условий:
Стадия IIB: Рак желудка относится к стадии IIB при выполнении одного из следующих условий:
Стадия IIIA: Рак желудка относится к стадии IIIA при выполнении одного из следующих условий:
Стадия IIIB: Рак желудка относится к стадии IIIB при выполнении одного из следующих условий:
Стадия IIIC: Рак желудка относится к стадии IIIC при выполнении одного из следующих условий:
Стадия IV: IV стадия рака желудка описывает рак любого размера, который распространился в отдаленные части тела, помимо области вокруг желудка (любые T, любые N, M1).
Рецидив рака – это возвращение онкологии после лечения. Локальный (регионарный) рецидив повторно проявляется в том же месте. Могут образовываться и отдаленные метастазы. В случае рецидива потребуется снова сдать все анализы для определения его степени.
В Японии существует другой метод определения стадии рака желудка, основанный на расположении вокруг желудка лимфатических узлов, содержащих раковые клетки. Хирургическое вмешательство при раке желудка можно характеризовать с использованием японской системы. Тип операции определяется тем, какие лимфоузлы удалены помимо желудка. D0: Лимфоузлы не удалены
D1: Удалены лимфоузлы, ближайшие к желудку.
D2: Удалены лимфоузлы в более широкой области.
Информация о стадии рака поможет врачу порекомендовать специальный план лечения.

Онкология не обнаруживается на ранней стадии, так как не вызывает никаких специфических симптомов. Ниже приведены симптомы рака желудка.
К симптомокомплексу распространенного рака относятся:
Важно помнить, что жалобы также могут быть вызваны многими другими заболеваниями, в частности, желудочным вирусом или язвой.
«Стандарт оказания медицинской помощи» означает лучшие из известных методов лечения. В качестве онкопомощи рекомендуются также клинические исследования. Они помогают проверять новый подход к лечению. Врачи хотят узнать, является ли это лечение безопасным, эффективным и, возможно, более приемлемым, чем стандартное. Клинические исследования могут проверять лекарственную новинку, комбинацию проверенных методик или вариации дозировок стандартных препаратов или других методов лечения. Клинические исследования являются вариантом онкопомощи на каждой стадии процесса. Ваш врач может помочь вам рассмотреть все варианты терапии.
Междисциплинарная команда составляет общий план лечения. При раке желудка в такие команды могут входить следующие врачи:
Лечение рака желудка состоит из хирургического вмешательства, радиотерапии, химиотерапии, таргетной терапии или иммунотерапии. Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные негативные реакции организма, личные предпочтения, наличие хронической патологии. Для лечения онкологии чаще всего рекомендуется комбинация разных методик. Лечение опухоли может усложняться в связи с тем, что ее часто обнаруживают только на последних стадиях.
Уделите время изучению всех вариантов лечения и обязательно задайте вопросы обо всем, что непонятно. Обсудите с врачом цель каждого вида терапии и что вам следует ожидать во время лечения. Такие беседы называются «совместным принятием решения».
Это устранение новообразования прилегающей здоровой ткани с помощью оперативного вмешательства. Вид операции зависит от стадии онкопроцесса.
При раке на очень ранней стадии (T1a) некоторые врачи могут порекомендовать нехирургическое лечение, называемое эндоскопической резекцией слизистой оболочки. При начальных стадиях (стадии 0 или I), когда рак еще находится только в желудке, хирургическое вмешательство используется для иссечения части желудка, содержащей рак, и соседних лимфоузлов. Это называется субтотальной или частичной гастрэктомией. При частичной гастрэктомии хирург сшивает небольшую часть желудка с пищеводом или тонким кишечником.
Если рак пророс в наружную стенку желудка с разрастанием в лимфатические узлы или без, можно использовать хирургическое вмешательство плюс химиотерапию или химиотерапию с радиотерапией. Хирург может выполнить субтотальную гастрэктомию или полную гастрэктомию, то есть, удаление всего желудка. При тотальной гастрэктомии хирург соединяет пищевод непосредственно с тонким кишечником.
Гастрэктомия является обширным хирургическим вмешательством, влекущим за собой неприятные последствия. После этой операции пациенту разрешается съедать только небольшое количество пищи за один раз. Распространенный побочный эффект – группа симптомов, называемых «демпинг-синдром», включающих судороги, тошноту, диарею и головокружение после еды. Это происходит, когда пища слишком быстро попадает в тонкий кишечник. Врач может предложить способы избежать симптомокомплекс и назначить лекарства для контроля над ними. Симптомы обычно уменьшаются или исчезают через несколько месяцев, но у некоторых людей они появляются постоянно. Пациентам, у которых был удален весь желудок, могут потребоваться регулярные инъекции витамина B12, так как они больше не в состоянии получать его через желудок.
Регионарные лимфоузлы часто удаляются во время операции, потому что на них может распространиться рак. Это называется лимфаденэктомия.
Это применение высокоэнергетического рентгеновского излучения или других частиц для разрушения раковых клеток. Схема терапии состоит из нескольких процедур, проводимых в течение определенного временного отрезка. Пациентам с раком желудка назначается дистанционная радиотерапия, когда излучение исходит из аппарата вне тела. Лучевая терапия может назначаться перед хирургическим вмешательством для уменьшения опухоли или после операции для уничтожения оставшихся раковых клеток.
Побочные эффекты от лучевой терапии проявляются усталостью, легкими кожными реакциями, расстройством желудка и жидким стулом. Большинство побочных эффектов исчезают вскоре после окончания лечения, но возможны и долгосрочные последствия.
Системная терапия – это введение в кровоток лекарства для уничтожения клеток злокачественной опухоли.
Обычные способы системного лечения включают установку внутривенного (ВВ) катетера в вену с помощью иглы или проглатывание (пероральный прием) таблетированной формы лекарства.
При раке желудка применяются следующие виды системной терапии:
В зависимости от ряда факторов пациенту рекомендуют как 1 вид системной терапии, так и комбинацию нескольких видов одновременно. Они также могут быть частью плана лечения, включающего хирургическую и/или радиотерапию.
Важно также сообщить врачу, принимаете ли вы другие препараты или пищевые добавки. Растительные препараты, пищевые добавки и другие лекарства взаимодействуют с противораковыми препаратами.
Химиотерапия – это применение препаратов, разрушающих опухолевые клетки, не позволяя им расти и делиться.
Режим (или схема) химиотерапии обычно состоит из нескольких циклов процедур. Проводятся они в течение некоторого временного отрезка. Одновременно пациент может получать 1 препарат или комбинацию разных препаратов.
Целью химиотерапии является разрушение раковых клеток, оставшихся после хирургического вмешательства, замедление роста клеток опухоли или снижение симптомов, связанных с раком. Ее также могут комбинировать с радиотерапией. Побочные эффекты химиотерапии зависят от индивидуальных особенностей организма, лекарственной дозировки. Могут наблюдаться утомляемость, выраженная слабость, риск инфицирования, диспепсию, облысение, снижение аппетита.
Таргетная терапия – это лечение, направленное на специфические гены, белки или тканевую среду рака, способствующую росту и выживанию рака. Таргетная терапия блокирует рост и распространение раковых клеток, одновременно ограничивая повреждение здоровых.
Не все опухоли имеют одинаковые мишени. Чтобы разработать наиболее действенное лечение, врач проводит анализы для определения генов, белков и других факторов вашей опухоли.
При лечении рака желудка применяется следующая таргетная терапия:
Иммунотерапия
Биологическая терапия (другое название) предназначена для повышения естественной защиты от рака. В ней используются вещества, вырабатываемые организмом или произведенные в лаборатории для улучшения, направления или восстановления функции иммунной системы.
Разные виды иммунотерапии могут вызывать разные негативные реакции. К общим побочным эффектам относятся кожные реакции, гриппоподобные симптомы, диарея и изменение веса.
Рак и его лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия. Управление всеми этими эффектами называется паллиативной, или поддерживающей терапией. Это важная часть вашего лечения, не менее важная, чем терапия, направленная на замедление, остановку или устранения рака.
Паллиативная помощь направлена на улучшение самочувствия во время лечения путем контроля симптомов и поддержки немедицинских потребностей пациентов и их семей. Любой человек, независимо от возраста, типа и стадии рака, может получать такую помощь. Она является наиболее эффективной, если ее начать сразу же после диагностики болезни.
Паллиативное лечение очень разнообразно и часто включает медикаментозное лечение, изменение в питании, методы релаксации, эмоциональную и духовную поддержку и другие методы лечения (химиотерапия, хирургическое вмешательство или радиотерапия).
Если опухоль распространяется в другую часть тела, за пределы органа, в котором она возникла, врачи называют это метастатическим раком. У специалистов существуют разные взгляды на оптимальный стандартный план лечения. В качества варианта лечения можно также рассмотреть клинические исследования.
Целью лечения на этой стадии обычно является продление жизни пациента и устранение симптомов, так как метастатический рак желудка считается инкурабельным. Любое лечение, включая химиотерапию или лучевую терапию, считается паллиативным. Основным видом онкопомощи является химиотерапия. Важно отметить, что исследования показали, что применение паллиативной химиотерапии может улучшить и качество, и продолжительность жизни.
Это состояние, при котором в организме невозможно обнаружить рак, и его симптомы также отсутствуют.
Ремиссия бывает временной или постоянной. Эта неопределенность вызывает у многих беспокойство по поводу возможного возвращения рака. Во многих случаях ремиссия бывает временной, поэтому важно обсудить с врачом вероятность возвращения онкопроцесса. Понимание риска рецидива и возможностей лечения поможет вам чувствовать себя более подготовленными.

Если рак возвращается после первичного лечения, он называется рецидивирующим. Может повторно проявиться в том же месте (местный), рядом (регионарный) или в другом месте (отдаленный). После проведения анализов вам следует обсудить с врачом дальнейшую онкопомощь. План лечения часто включает вышеописанные виды лечения, такие как хирургическое лечение, химиотерапия и лучевая терапия, но они могут использоваться в других сочетаниях или с другой интенсивностью. Иногда, если размер рецидивирующей опухоли невелик или ее распространение ограничено, то есть, при локализованном рецидиве, вам может быть предложено хирургическое лечение.
Рак не всегда возможно вылечить. Если заболевание нельзя вылечить или контролировать, заболевание называется прогрессирующим или терминальным.
Подобный диагноз – большой стресс, и многим очень трудно обсуждать прогрессирующий рак. Важно открыто и честно разговаривать с командой медицинской помощи, объясняя свои чувства, предпочтения и страхи. Медицинская команда обладает специальными навыками, опытом и знаниями для поддержки пациентов, их семей и всегда готова прийти на помощь.
Это все то, что увеличивает вероятность развития рака у человека. И хотя факторы риска зачастую влияют на развитие заболевания, большинство из них непосредственно не вызывают онкологию. Знание своих факторов риска и обсуждение их с врачом может помочь вам сделать более осознанный выбор образа жизни и медицинского обслуживания.
Следующие факторы повышают риск развития рака:
Лечение людей, у которых диагностирован рак, не заканчивается после завершения активной терапии. Ваши врачи будут продолжать проверять, не произошел ли рецидив рака, контролировать все возможные побочные эффекты и общее состояние здоровья. Это называется последующим наблюдением. Оно включает в себя регулярные медицинские осмотры и медицинские анализы. Врачи стремятся отслеживать выздоровление в последующие месяцы и годы.
Целью последующего наблюдения является контроль рецидива. Болезнь рецидивирует из-за того, что в организме могут остаться небольшие области необнаруженных раковых клеток. Со временем эти клетки могут увеличиваться до тех пор, пока они не появятся в результатах анализов или не вызовут признаки и симптомы. Во время последующего наблюдения врач, знакомый с вашей историей болезни, может предоставить вам персональную информацию о риске рецидива. Ваш врач задаст конкретные вопросы о здоровье. Некоторым может потребоваться сдать анализы крови или пройти визуальную диагностику в рамках регулярного последующего наблюдения, но рекомендации по последующему наблюдению зависят от нескольких факторов, включая тип и стадию первоначально диагностированного рака и вид проведенного лечения.
Люди, пережившие лечение, часто удивляются, что некоторые побочные эффекты могут сохраняться после периода лечения. Это долгосрочные побочные эффекты. Другие побочные эффекты, называемые отложенными, могут развиться спустя месяцы или даже годы. К долгосрочным и отсроченным последствиям могут относиться физические и эмоциональные изменения.
Язвенная болезнь желудка и 12-перстной кишки - это локальное поражение слизистой оболочки органа.
В желудке действует ряд агрессивных факторов, как бы стремящихся разрушить слизистую оболочку.
Первый естественный фактор – это кислотная среда желудочного сока. Против него у организма есть защитные приемы – активное образование секрета слизистой оболочки, регенерация клеток желудка и кишечника, ряд активных веществ.
Баланс этой системы может быть нарушен другими искусственными факторами - стрессами, неправильным питанием, курением и употреблением алкоголя, заражением бактерией Helicobacter Pylori, забросом желчи и т.д. В этом случае появляется риск гастрита и образования язвенной болезни.
Сама по себе язва причиняет болезненные ощущения, снижение аппетита, изжогу, отрыжку. То есть наносит вред скорее психологический. Однако, язвенная болезнь без своевременного лечения – прямая дорога для опасных осложнений.
Серьезным осложнением язвы является ее прободение. В этом случае повреждается не только слизистая, но и более глубокие оболочки вплоть до образования сквозной перфорации или «отверстия», через которое содержимое желудка\кишечника начинает попадать в брюшную полость. Такая патология устраняется только хирургическим путем.
Еще одно опасное осложнение – кровотечение. Тот случай, когда на пути язвенного поражения встречается сосуд. Его стенка подвергается разрушению. Как правило, это поддается медикаментозному лечению. В сложных случаях применяется оперативная коагуляция (спайка) и ли даже ушивание сосуда.
Кроме того, язва грозит злокачественным образованием, распространением поражения на соседние органы, а также деформацией выходных отделов желудка, что в свою очередь может навредить пищеварению.
Тем не менее, язва не образуется спонтанно – нужно быть внимательным к своему питанию, состоянию здоровья и вовремя проходить обследования, в том числе – фиброгастроскопию.
Cердечно-сосудистая система - одна из важнейших систем организма, обеспечивающих его жизнедеятельность. Сердечно-сосудистая система обеспечивает циркуляцию крови в организме человека. Кровь с кислородом, гормонами и питательными веществами по сосудам разносится по всему организму. По пути она делится указанными соединениями со всеми органами и тканями. Затем забирает все, что осталось от обмена веществ для дальнейшей утилизации.
Кровь циркулирует в организме благодаря сердцу. Оно ритмически сокращается как насос, перекачивая кровь по кровеносным сосудам и обеспечивая все органы и ткани кислородом и питательными веществами. Сердце - живой мотор, неутомимый труженик, за одну минуту сердце перекачивает по телу около 5 литров крови, за час – 300 литров, за сутки набегает 7 000 литров.
Кровь, протекающую по сердечно-сосудистой системе, можно сравнить со спортсменом, который бегает на разные дистанции. Когда она проходит через малый (легочный) круг кровообращения – это спринт. А большой круг – это уже марафон. Эти круги англичанин Вильям Гарвей описал еще в 1628 году. Во время большого круга кровь разносится по всему телу, не забывая обеспечивать его кислородом и забирать углекислый газ. Во время этого «забега» артериальная кровь становится венозной.
Малый круг кровообращения отвечает за поступление крови в легкие, там кровь отдает углекислый газ и обогащается кислородом. Кровь из малого круга кровообращения возвращается в левое предсердие. Большой круг кровообращения, начинающийся в левом желудочке, обеспечивает транспорт крови по всему телу. Кровь, насыщенная кислородом, перекачивается левым желудочком в аорту и ее многочисленные ветви – различные артерии. Затем она поступает в капиллярные сосуды органов и тканей, где кислород из крови обменивается на углекислый газ. Большой круг кровообращения заканчивается небольшими венами, которые сливаются в две крупные вены (полые вены) и возвращают кровь в правое предсердие. По верхней полой вене происходит отток крови от головы, шеи и верхних конечностей, а по нижней полой вене – от туловища и нижних конечностей.
Кровеносные сосуды - эластичные трубчатые образования в теле человека, по которым силой ритмически сокращающегося сердца или пульсирующего сосуда осуществляется перемещение крови по организму. По артериям кровь бежит от сердца к органам, по венам возвращается к сердцу, а самые мелкие сосуды - капилляры – приносят кровь к тканям.
Без питательных веществ и кислорода не может обойтись ни одна клетка. Доставку их осуществляют артерии. Именно они разносят богатую кислородом кровь по всему телу. При дыхании кислород попадает в легкие. где дальше начинается доставка кислорода по всему организму. Сначала к сердцу, потом по большому кругу кровообращения ко всем частям тела. Там кровь меняет кислород на углекислый газ и затем возвращается в сердце. Сердце перекачивает ее обратно в легкие, которые забирают углекислый газ и отдают кислород, и так бесконечно. А еще есть легочные артерии малого круга кровообращения, они находятся в легких и по ним кровь, бедная кислородом и богатая углекислым газом поступает в легкие, где и происходит газообмен. Затем эта кровь по легочным венам возвращается в сердце.
Кровь с углекислым газом и продуктами обмена веществ из капилляров попадает сначала в вены, а по ним движется к сердцу. Клапаны, которые есть почти у всех вен, делают движение крови односторонним.
Еще в малом круге кровообращения есть так называемые легочные вены. По ним кровь, богатая кислородом течет от легких к сердцу.
Источники:
SARU.ENO.19.06.1021
| МРТ | КТ | УЗИ | |||||
| Голова | Цена | Ночная | |||||
| Головной мозг | 2 600 | 2 080 | 2 500 | ||||
| Артерии головного мозга | 2 700 | 2 160 | |||||
| Вены головного мозга | 2 700 | 2 160 | |||||
| Головной мозг с сосудами (артерии и вены) | 4 800 | 4 800 | |||||
| Сосуды головного мозга | 2 500* | 1 300 | |||||
| Сосуды головного мозга и шеи | 2 200 | ||||||
| Гипофиз | 2 500 | 2 000 | |||||
| Глазные орбиты и зрительный нерв | 2 500 | 2 000 | 2 500 | ||||
| Придаточные пазухи носа (синусы) | 2 500 | 2 000 | 2 500 | ||||
| Кости одной области головы (височные, лицевая, основание и свод черепа) | 2 500 | ||||||
| Нейросонография (дети до 1 года) | 1 200 | ||||||
| Шея | Цена | Ночная | КТ | УЗИ | |||
| Шейный отдел позвоночника | 2 600 | 2 080 | 2 500 | ||||
| Краниовертебральный переход | 2 600 | 2 080 | |||||
| Шейный отдел позвоночника и краниовертебральный переход | 3 900 | 3 120 | |||||
| Брахиоцефальные артерии (артерии шеи) | 2 700 | 2 160 | 2 500* | ||||
| Дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока | 1 600 | ||||||
| Мягкие ткани и лимфоузлы шеи, слюнные железы | 3 700 | 2 500 | 1 500 | ||||
| Гортань | 2 500 | ||||||
| Щитовидная железа с лимфатическими узлами | 900 | ||||||
| Слюнные железы | 600 | ||||||
| Лимфоузлы шейные | 800 | ||||||
| Грудная клетка | Цена | Ночная | КТ | УЗИ | |||
| Грудной отдел позвоночника | 2 600 | 2 080 | 2 500 | ||||
| Мягкие ткани спины на уровне грудного отдела позвоночника | 3 700 | 2 500 | 700 | ||||
| Мягкие ткани и лимфоузлы грудной клетки | 800 | ||||||
| Сердце | 1 500 | ||||||
| Грудной отдел аорты | 2 500* | ||||||
| Легкие и органы средостения | 2 900 | ||||||
| Легкие и органы средостения, грудной отдел позвоночника | 3 700 | ||||||
| Тромбоэмболия легочной артерии (ТЭЛА) | 2 500* | ||||||
| Молочные железы с лимфоузлами | 900 | ||||||
| Вилочковая железа | 600 | ||||||
| Плевральная полость | 650 | ||||||
| Брюшная полость | Цена | Ночная | КТ | УЗИ | |||
| Пояснично-крестцовый отдел позвоночника | 2 600 | 2 080 | 2 500 | ||||
| Мягкие ткани спины на уровне поясничного отдела позвоночника | 3 700 | 2 500 | 700 | ||||
| Брюшная полость (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 400 | 2 720 | 1 300 | ||||
| Желчевыводящие протоки (холангиография) доп.исследование***** | 1 100 | 880 | |||||
| Брюшная полость и лимфоузлы брюшной полости | 1 700 | ||||||
| Печень и желчный пузырь | 700 | ||||||
| Поджелудочная железа | 600 | ||||||
| Селезенка | 600 | ||||||
| Забрюшинное пространство (почки и надпочечники) | 3 300 | 2 640 | 1 000 | ||||
| Почки (определение камней в почках) | 2 500 | ||||||
| Мочевыводящие пути (урография) доп. исследование***** | 700 | 560 | |||||
| Артерии почек | 1 000 | ||||||
| Сосуды почек | 1 200 | ||||||
| Печень, почки, надпочечники | 1 300 | ||||||
| Брюшная полость и забрюшинное пространство |
4 100 |
4 100 |
2 500* | 1 600 | |||
| Мягкие ткани передней брюшной стенки | 3 700 | 700 | |||||
| Мягкие ткани и лимфоузлы брюшной полости | 900 | ||||||
| Лимфоузлы забрюшинные | 800 | ||||||
| Брюшной отдел аорты и ее ветвей | 2 500* | 1 400 | |||||
| Нижняя полая вена и подвздошные вены | 1 500 | ||||||
| Малый таз | Цена | Ночная | КТ | УЗИ | |||
| Крестцово-копчиковый отдел позвоночника | 2 600 | 2 080 | 1 500 | ||||
| Пояснично-крестцовый и крестцово-копчиковый отделы позвоночника | 3 300 | 2 640 | |||||
| Кости таза | 2 500 | ||||||
| Матка и придатки, мочевой пузырь | 3 600 | 2 880 | 2 500* | ||||
| Мочевая система (почки, мочеточники, мочевой пузырь) | 3 000* | ||||||
| Матка и придатки, шейка матки (абдоминально) | 900 | ||||||
| Матка и придатки, шейка матки (трансвагинально) | 1 100 | ||||||
| Матка и придатки, шейка матки (абдоминально и трансвагинально) | 1 500 | ||||||
| Цервикометрия | 400 | ||||||
| Исследование фолликулогенеза (за 1 иссл.) | 550 | ||||||
| Предстательная железа, мочевой пузырь | 3 600 | 2 880 | 2 500* | 900 | |||
| Предстательная железа (трансабдоминально) | 800 | ||||||
| Предстательная железа трансректально (ТРУЗИ) и мочевой пузырь с определением остаточной мочи | 1 300 | ||||||
| Мочевой пузырь | 400 | ||||||
| Мочевой пузырь с определением остаточной мочи | 650 | ||||||
| Мошонка | 900 | ||||||
| Мягкие ткани тазового пояса | 3 700 | 2 500 | 700 | ||||
| Мягкие ткани и лимфоузлы малого таза | 800 | ||||||
| Лимфоузлы паховые | 700 | ||||||
| Исследование плода в I триместре беременности | 1 100 | ||||||
| Исследование плода во II триместре беременности | 1 300 | ||||||
| Исследование плода в III триместре беременности | 1 300 | ||||||
| Исследование второго плода в I,II,III триместрах беременности (доп. иссл.)***** | 600 | ||||||
| Доплерометрическое исследование сосудов плода | 700 | ||||||
| Верхние конечности | Цена | Ночная | КТ | УЗИ | |||
| Плечевой сустав | 3 600 | 2 880 | 2 500 | 1 000 | |||
| Плечевой сустав (2 сустава) | 1 800 | ||||||
| Плечо | 3 700 | 2 500 | 1 000 | ||||
| Мягкие ткани плечевого пояса | 3 700 | 2 500 | 700 | ||||
| Локтевой сустав | 3 600 | 2 880 | 2 500 | 1 000 | |||
| Предплечье | 3 700 | 2 500 | 900 | ||||
| Кисть | 3 800 | 3 040 | 2 500 | ||||
| Лучезапястный сустав | 3 600 | 2 880 | 2 500 | 1 000 | |||
| Кости одной области (плечо, предплечье) | 2 500 | ||||||
| Артерии верхней конечности | 1 200 | ||||||
| Артерии верхних конечностей (2 руки) | 2 000 | ||||||
| Вены верхней конечности | 1 200 | ||||||
| Вены верхних конечностей (2 руки) | 2 000 | ||||||
| Лимфоузлы подмышечные | 700 | ||||||
| Нижние конечности | Цена | Ночная | КТ | УЗИ | |||
| Тазобедренный сустав (1 сустав) | 1 100 | ||||||
| Тазобедренные суставы | 3 600 | 2 880 | 2 500 | 1 800 | |||
| Крестцово-подвздошные сочленения | 2 800 | 2 240 | |||||
| Бедро | 3 700 | 2 960 | 2 500 | 700 | |||
| Коленный сустав | 3 600 | 2 880 | 2 500 | 1 000 | |||
| Голень (мягкие ткани голени) | 3 700 | 2 500 | 700 | ||||
| Стопа | 3 800 | 3 040 | 2 500 | 900 | |||
| Голеностопный сустав | 3 600 | 2 880 | 2 500 | 1 000 | |||
| Кости одной области (таз, бедро, голень, стопа) | 2 500 | ||||||
| Артерии нижней конечности | 1 200 | ||||||
| Артерии нижних конечностей (2 ноги) | 2 000 | ||||||
| Артерии нижних конечностей и брюшного отдела аорты | 4 200* | ||||||
| Вены нижней конечности | 1 200 | ||||||
| Вены нижних конечностей (2 ноги) | 2 000 | ||||||
| Комплексные исследования МРТ | Цена | Ночная | |||||
| Комплекс "Брюшная полость" (брюшная полость и забрюшинное пространство) |
4 100 |
||||||
| Комплекс "Головной мозг" (головной мозг, артерии и вены головного мозга) |
4 800 | ||||||
| Комплекс "Позвоночник" (шейный, грудной, пояснично-крестцовый и крестцово-копчиковый отделы позвоночника) |
5 900 | ||||||
| Комплексное исследование головного мозга и шеи (головной мозг, артерии и вены головного мозга, шейный отдел позвоночника и артерии шеи) |
7 800 | 6 300 | |||||
| Комплексное исследование головного мозга и позвоночника (головной мозг, артерии и вены головного мозга, артерии шеи, шейный, грудной, пояснично-крестцовый и крестцово-копчиковый отделы позвоночника) |
12 000 | 7 800 | |||||
| Комплексное исследование организма (головной мозг, артерии и вены головного мозга, артерии шеи, шейный, грудной, пояснично-крестцовый и крестцово-копчиковый отделы позвоночника, брюшная полость и забрюшинное пространство, органы малого таза) |
17 900 | ||||||
| Комплексные исследования КТ | Цена | ||||||
| Комплекс на 2 любых отдела позвоночника*** | 3 700 | ||||||
| Комплекс на 2 парных сустава*** | 3 700 | ||||||
| Комплекс на 2 исследования в области головы (головной мозг и шейный отдел позвоночника; головной мозг и придаточные пазухи носа; головной мозг и глазные орбиты, зрительный нерв) |
3 700 | ||||||
| Комплексное исследование "VIP" (легкие и органы средостения, брюшная полость и забрюшинное пространство, органы малого таза, мочевая система и болюсное контрастирование) |
9 900 | ||||||
| Дополнительно | МРТ | КТ | УЗИ | ||||
| Контрастирование | 2 700 | ||||||
| Динамическое контрастирование | 3 500 | ||||||
| Болюсное контрастирование | 3 900 | ||||||
| Архивирование данных на CD-носитель | 400 | ||||||
| Заключение Соболевского Бориса Михайловича, к.м.н. | 1 000 | ||||||
| Печать снимков на пленке, 1 лист | 300 | 300 | |||||
| Консультации врачей | Цена | ||||||
| Консультация невролога, врач высшей категории Красичева Л.Ю. | 2 000 | ||||||
| Консультация невролога, ведущий специалист | 1 000 | ||||||
| Консультация невролога | 900 | ||||||
| Консультация гастроэнтеролога | 1 400 | ||||||
| Повторная консультация невролога, врач высшей категории Красичева Л.Ю. | 2 000 | ||||||
| Повторная консультация невролога, ведущий специалист | 1 000 | ||||||
| Повторная консультация невролога (в течении 1 месяца) | 800 | ||||||
| Скидки | МРТ | ||||||
| Пенсионерам, инвалидам, ветеранам Великой отечественной войны** | -10% | ||||||
| Медицинским работникам, детям медицинских работников до 18-ти** | -10% | ||||||
| Ночная скидка (с 23.00 до 07.00)**** | -20% | ||||||
| Скидки на комплексные исследования | до -60% | ||||||
Взаимосвязь заболеваний: флебеказии пищевода и эритематозного экссудативного гастрита? Опасны ли эти заболевания?
лекарство врач Магдалена Пшибыльска-Фелусь
Клиническое отделение отделения гастроэнтерологии и гепатологии
Университетская клиника в Кракове
Флебэктазия — это расширение венозных сосудов, в данном случае сосудов пищевода.Такие изменения могут быть изолированными, не связанными с патологией, но могут требовать наблюдения.
Расширение вен пищевода возникает при нарушении оттока крови в портальной системе (сосудистой системе, собирающей кровь от органов брюшной полости), например, при портальной гипертензии или других сердечно-сосудистых заболеваниях. Значительно расширенные вены пищевода называются варикозным расширением вен пищевода и требуют лечения и систематического наблюдения.
Изменения, описываемые при эндоскопии, систематизированы в соответствии с международными классификациями и основаны на макроскопическом описании; одним из видов изменений являются эритематозно-экссудативные изменения.Приведенное выше описание предполагает воспалительную реакцию, но на основании одних только воспалительных поражений невозможно указать конкретную причину их возникновения.
Запрошенные изменения могут быть связаны или не связаны друг с другом.
Для установления полного диагноза, соответствующего лечения и оценки возможных осложнений необходимо сочетание клинической оценки (анамнез болезни, физикальное обследование пациента), результатов дополнительных обследований (включая эндоскопические исследования) и ответа на лечение.
Лечащий врач, назначивший эндоскопическое исследование, определит полную процедуру в зависимости от клинического состояния и результатов анализов.
Grzywińska U., Dobrowolska-Zachwieja A., Linke K.: Гастрит - классификация, этиология, клинические симптомы. Новины Лекарские 2007; 76,5: 426-429
.Желудок (лат. ventriculus , желудком , гр. gaster ) - орган, входящий в состав пищеварительного тракта, основная роль которого заключается в переваривании белков, содержащихся в пище, причем переваривание сахаров даже угнетается из-за низкого pH желудка. Желудок выделяет желудочный сок, содержащий пищеварительные ферменты: * сычужный фермент - снижает содержание белка в молоке (присутствует только у грудных детей), * пепсиноген - в присутствии HCl трансформируется в пепсин, отвечающий за переваривание белков.Желудок выделяет соляную кислоту, которая активирует пищеварительные ферменты и убивает микробы. У позвоночных это расширенный отдел между пищеводом и кишечником. Желудок жвачных имеет особое строение; таким же сложным и специализированным является желудок ленивцев.
Местоположение
У человека желудок расположен в брюшной полости от 11-го грудного позвонка (Th21), где находится кардия желудка, до 3-го или 4-го.поясничный позвонок (L3-L4).Строительство
Желудок представляет собой крючковидный мышечный мешок, он соединяется с пищеводом через кардию желудка ( кардия ), а с двенадцатиперстной кишкой (двенадцатиперстная кишка) соединяется привратником ( привратника ), отверстием, окруженным сильная круговая мышца, которая расширяется и сужается в зависимости от разницы рН между средами.= Размер =
Размеры желудка вариабельны и зависят от его наполнения, напряжения стенок и положения тела.Длина живота: 25–30 см.= Анатомический отдел =
В макроскопическом строении желудка можно выделить следующие элементы: * кардия желудка (лат. cardia ventriculi ) * дно ( дно желудочков ) * тело желудка ( corpus ventriculi ) ** меньшая кривизна ( малая кривизна ) ** большая кривизна ( большая кривизна ) * преантральная часть ( pars prepylorica ) * привратника ( привратника желудочка ).= Гистологическая структура =
Стенка желудка состоит из следующих слоев (внутри): * слизистая оболочка * мышечная оболочка (мышечная ткань) * серозная. Желудочная мышца состоит из трех слоев мышц; (снаружи) продольные, круговые и косые. Стоит отметить, что в разных отделах желудка существуют разные слои: * продольный слой - по нижней и высшей кривизне * круговой слой - в пилорическом отделе * косой слой - в области глазного дна.= Клетки желудка =
Внутренний слой, выстилающий внутреннюю часть желудка составляет слизистая оболочка. В слизистой оболочке имеются железы, содержащие следующие типы клеток: * подкладка - высвобождает соляную кислоту и фактор Касла, связывая витамин В12 * основной - секретирующий фермент пепсин, а точнее пепсиноген (неактивный предшественник, который под действием соляной кислоты превращается в активный пепсин) переваривающий белок * слизистая - выделяющая слизь, которая защищает париетальные, основные и другие клетки слизистой оболочки от пищеварительного действия соляной кислоты * стволовые - из них формируются все клетки эпителия слизистой оболочки * эндокринные – выделяют серотонин * Клетки APUD - G-клетки, секретирующие гастрин.В слизистой оболочке желудка различают следующие виды желез: *собственные желудочные железы – их большое количество (ок. 100 на 1 мм²), в области дна и тела * железистые железы - в железистой части желудка выделяют нейтральную слизь и небольшое количество лизоцима * пилорические железы - находятся в пилорическом отделе желудка. Из-за того, что слизистая оболочка желудка выделяет соляную кислоту, рН желудочного содержимого может достигать даже 4. Пища, скапливающаяся в желудке, переваривается желудочным соком.Снаружи желудок покрыт серозной оболочкой.Функции
* измельчает пищу; * стерилизует продукты; * переваривает белки, а желудочная липаза инициирует переваривание жиров; * в желудке сахара перевариваются амилазой слюны - до тех пор, пока рН пищи не снизится до значения, при котором фермент дезактивируется Диапазон активности амилазы - рН 4-11 (оптимум 7). Физиология органов пищеварения, С. Контурек. Варшава 1985. PZWL. Страница 101 470 (ISBN 83-200-0897-2).Иннервация
В желудке различают симпатические и парасимпатические волокна. Парасимпатические волокна входят в желудок через блуждающий нерв (называемый стволами блуждающего нерва). Стволы блуждающего нерва лежат на дне пищевода и входят в желудок, образуя желудочные сплетения на передней и задней стенках. В стенке желудка формируются три вегетативных сплетения: * submucosa plexus - в подслизистой клетчатке * сплетение мышечного слоя - между слоями мышечной оболочки * субсерозное сплетение - под брюшинойВаскуляризация
Правильно Желудок васкуляризируется артериями, отходящими от чревного ствола.Helicobacter pylori представляет собой грамотрицательную спиралевидную бактерию, классифицируемую как палочковидная. Обитает на поверхности эпителиальных клеток в слизистой оболочке предантрального отдела желудка (пилорус-лат. pylorus). Особенности строения клетки - спиралевидная форма, наличие закрутки гарантируют ее способность к движению, кроме того, она обладает способностью выживать в кислой среде желудка благодаря выработке специфического фермента - уреазы, катализирующего разложение мочевины с образованием щелочных ионов аммония, нейтрализующих сильнокислый рН желудочного сока.Часто встречается инфекция верхних отделов желудочно-кишечного тракта бактерией Helicobacter pylori (H. pylori). По данным Всемирной организации здравоохранения (ВОЗ), более 50 % населения земного шара — до 70 % в развивающихся странах и 30 % в развитых — являются носителями этого микроорганизма. В некоторых из них последствия инфекции могут быть очень серьезными. Известно, что инфекция H. pylori примерно в 80% случаев связана с язвенной болезнью желудка и в 90% случаев с язвенной болезнью двенадцатиперстной кишки.
Проглатывание является наиболее распространенным путем распространения инфекции.Чаще всего это происходит в раннем детстве (мать заражает ребенка), до 10 лет. С тех пор он может сохраняться на протяжении всей жизни, у многих носителей не проявляя клинических симптомов, а у некоторых приводя к спонтанному разрешению инфекции.
Заражение также происходит при непосредственном контакте со слюной хозяина – питье из общих бутылочек, прием пищи из одной тарелки, использование одного набора столовых приборов или прием пищи грязными руками. Контакт с небольшим количеством слюны, например, при поцелуе, не должен передавать инфекцию.
В просвете желудка Helicobacter pylori проникает в слизистый слой антрального отдела и плотно прилегает к поверхности эпителиальных клеток слизистой оболочки. Он вырабатывает фермент уреазу, который расщепляет мочевину до основного аммиака, нейтрализуя кислоту желудочного сока. Более высокий рН среды создает более благоприятные условия для существования и развития бактерий, которые быстро размножаются, мигрируют и заселяют последующие участки слизистой оболочки желудка.
Местно продолжающееся воспаление и некроз эпителиальных клеток приводит к образованию пептических язв, со временем приводящих к симптоматической клинической картине заболевания.Некоторые исследователи определяют язву желудка как инфекционное заболевание, при котором бактерия является основным патогенным фактором.
После попадания в желудок бактерии вызывают острую фазу воспаления с повреждением слизистого эпителия (за счет продукции аммиака, протеаз, цитотоксина А и некоторых фосфолипаз). Клетки теряют свои функции: снижается продукция слизи и секреция соляной кислоты (так называемая гипохлоргидрия).С помощью эффективных иммунных механизмов с инфекцией можно бороться и излечивать, но хроническая фаза инфекции встречается чаще.
Существует сильная связь между инфекцией H. pylori и возникновением язвы двенадцатиперстной кишки. Эффективная эрадикация* микроорганизма позволит вылечить заболевание и предотвратить его рецидив. В зависимости от инфицирования этой бактерией может быть несколько механизмов, лежащих в основе образования язвы двенадцатиперстной кишки:
Одним из основных морфологических типов рака желудка является рак кишечного типа.На его развитие влияет хроническая инфекция H. pylori. Выделены два механизма, с помощью которых H. pylori может способствовать развитию рака.
Один из них основан на выработке свободных кислородных радикалов, которые способствуют злокачественной трансформации за счет изменений в клетке-хозяине и увеличения скорости мутаций. Более того, было высказано предположение, что H. pylori вызывает воспаление и локальное повышение уровней TNF-α, интерлейкина 6 и других провоспалительных цитокинов, которые вызывают дальнейшие мутации, изменяющие структуру и функцию эпителиальных клеток желудка.
Патогенез развития MALT (ассоциированной со слизистой оболочкой лимфатической ткани) в желудке при инфицировании Helicobacter pylori, скорее всего, связан с хронической стимуляцией иммунной системы. Исследования показывают, что большинство пациентов с диагнозом MALT-лимфома активно инфицированы этой бактерией.
Не все виды бактерий повышают риск развития рака, но риск выше, если в бактериальном геноме присутствует ген vacA.Если MALT-лимфома была подтверждена гистопатологически и в то же время на основании имеющихся тестов была обнаружена активная инфекция H. pylori, следует искать эффективную эрадикацию бактерий, поскольку, если она является причиной развития лимфомы, часто имеет место его регресс.
В дополнение к упомянутым выше, инфекция Helicobacter pylori была связана в многочисленных исследованиях с другими заболеваниями, в том числе за пределами желудочно-кишечного тракта.Обращено внимание на влияние H. pylori на течение бронхиальной астмы, хронической обструктивной болезни легких, ишемической болезни сердца и недостаточности мозгового кровообращения.
Кроме того, возможно влияние бактерий на течение аутоиммунных заболеваний, в том числе болезни Рейно, синдрома Шегрена, IgA-зависимого васкулита, аутоиммунных гематологических заболеваний - тромбоцитопении и аутоиммунного тиреоидита.
С другой стороны, было доказано, что H.pylori значительно снижает риск возникновения подтипа аденокарциномы дистального отдела пищевода по типу пищевода Барретта, но не влияет на развитие и течение плоскоклеточного рака в этой локализации. Это должно быть связано с изменением рН среды и уменьшением кислотного рефлюкса в нижний отдел пищевода, патология которого во многом обусловливает развитие новообразования.
В Польше инфекция H.pylori поражает 84% взрослых и 32% в возрасте до 18 лет. Симптомы инфекции обнаруживаются примерно у 1/5 из них. Показания для лечения инфекции Helicobacter Pylori включают:
Перед началом эрадикационной терапии необходимо получить некоторое подтверждение инфекции*.Диагностику в зависимости от необходимости эндоскопии можно разделить на инвазивную и неинвазивную. Перед обследованием пациента следует тщательно проинструктировать о деталях подготовки к нему, чтобы результаты были максимально достоверными.
Гастроскопия – инвазивное исследование, заключающееся в тщательном осмотре внутренней стенки желудка вместе с луковицей двенадцатиперстной кишки и ее нисходящей части, также возможен забор биоптата из подозреваемых раковых или воспалительных образований.Материал исследуют на наличие уреазы, косвенно доказывающей инфицирование H. pylori, гистопатологическую или микробиологическую оценку - после культивирования на специальных средах, в случае отрицательного травматического теста.
Срезы берут из различных отделов стенки желудка - как больных, так и здоровых, преимущественно из антрального отдела, где чаще всего обитают колонии Helicobacter Pylori.
Травматический тест является относительно простым и быстрым, с очень высокой специфичностью и чувствительностью.Материал из секционной биопсии помещают в раствор мочевины. Бактерии - если они присутствуют в препарате, в результате секреции специфического фермента - уреазы, расщепляют мочевину до основного аммиака - повышение рН изменяет окраску испытуемого раствора. Результат теста получают примерно через 15 минут. Большинство врачей считают его более чувствительным, чем гистопатологические исследования.
При подозрении на инфекцию H. pylori можно проверить на наличие антител IgG против бактерий в сыворотке крови.Он неспецифичен, и следует принимать во внимание возможные ложноотрицательные результаты. Оценка выявления антител IgA в крови представляется более специфичной, а исследование обоих классов иммуноглобулинов повышает диагностическую ценность теста. Уровень антител остается высоким даже после успешной эрадикации — даже примерно до 6 мес — поэтому его нельзя использовать для оценки его эффективности.
Эрадикационное лечение можно начинать только при некотором подтверждении инфекции, поскольку оно может быть связано с возникновением многочисленных побочных эффектов.Согласно последним рекомендациям, лечение первой линии основано на использовании трех лекарственных препаратов: ингибитора протонной помпы и двух из трех антибиотиков: амоксициллина, кларитромицина или метронидазола. Курс лечения 7 дней, все препараты принимают внутрь 2 раза в день. При отсутствии симптомов непереносимости рекомендуется продлить курс лечения антибиотиками до 10 и даже 14 дней.
Если в учреждении имеется высокий процент штаммов, устойчивых к кларитромицину, два других из трех приемлемых антибиотиков выбираются для первой схемы эрадикации, или последовательная терапия считается первой линией лечения.
После двух неудач эрадикационного лечения следует провести тест на лекарственную устойчивость - антибиотикограмму и предпринять дальнейшие попытки фармакологического лечения на основании лабораторных данных о чувствительности Helicobacter Pylori к антибиотикам.
Проверка эффективности эрадикации не требуется у большинства пациентов, поскольку обычно применяемые схемы эрадикации эффективны – положительное мнение о результатах лечения обычно основано на клиническом улучшении. Исключением из этого правила являются больные, перенесшие кровотечение из язвы - в этом случае эндоскопический контроль и оценка эффективности эрадикации абсолютно необходимы.Альтернативой инвазивной эндоскопии может быть неинвазивный дыхательный тест, проводимый через 4-6 недель после завершения антибактериальной терапии.
* Эрадикация - полный контроль над заболеванием, в данном случае - инфекцией H. pylori
Кабинет:
лук. врач Паулина Цихон
Консультация:
доктор хаб. врач Томаш Ястржебски
Гастроэзофагеальные варикозы относятся к коллатералям, соединяющим портальный и большой круг кровообращения. Это тяжи расширенных вен в подслизистой оболочке; они возникают в результате повышения давления в портальной системе и венечной вене желудка, кровоснабжающей пищеводные вены. Варикозное расширение вен обычно развивается в нижней 1/3 пищевода, но иногда обнаруживается только в середине или на всем протяжении пищевода. Они кровоснабжаются из перифагеальных венозных сосудов по венам, пронизывающим мышечную оболочку пищевода.Перифагеальные вены являются важным сосудистым мостом между воротной веной и непарной веной, которая значительно расширена у пациентов с портальной гипертензией из-за высокого кровотока. Кровь в варикозно расширенных венах пищевода течет в головном направлении. Варикозное расширение вен может появиться и в т.н. эктопические участки, например, в двенадцатиперстной кишке, вокруг яичника или печени.
Наиболее частой причиной развития варикозно расширенных вен пищевода является цирроз печени, другие включают:
Крупные варикозно расширенные вены связаны со значительным риском кровотечения. Кровотечение из варикозно расширенных вен пищевода связано с 10-20% смертностью. Риск смерти при кровотечении из варикозно расширенных вен значительно ниже у больных с надпеченочной портальной гипертензией (здоровая печень), чем у больных циррозом. Следует помнить, что у 10-30% больных циррозом варикозно расширенные вен пищевода не являются причиной кровотечения из верхних отделов желудочно-кишечного тракта.
В Европе варикозное расширение вен пищевода и желудка в подавляющем большинстве случаев является симптомом цирроза печени.В некоторых странах южного полушария наиболее частой причиной варикозного расширения вен пищевода является портальная гипертензия, вызванная инфекцией Schistosoma mansoni , яйца которой блокируют мелкие воротные вены. Кровотечение из варикозно расширенных вен пищевода и желудка является, наряду с гепатоцеллюлярной карциномой, наиболее частой причиной смерти больных от цирроза печени.
Варикоз пищевода не является постоянным симптомом портальной гипертензии.При поперечном эндоскопическом исследовании их обнаруживают примерно у 50% больных циррозом печени. Вероятность их возникновения зависит от стадии цирроза и составляет:
Васкулит — это состояние, при котором воспаление происходит в стенке сосуда или вокруг нее, вызывая временное или постоянное нарушение кровотока в сосуде и повреждение органа из-за ишемии.
В повседневной практике используется упрощенная классификация васкулитов. Имеются воспаления:
Частота поражения желудочно-кишечного тракта при различных васкулитах представлена в таблице 1.
Основной причиной желудочно-кишечных симптомов является воспаление мезентериальных сосудов, вызывающее ишемию органа.
Брыжеечная ишемия протекает быстро и вызывает острую сильную боль в животе.Острая ишемия иногда приводит к инфаркту кишечника с некрозом, перфорацией и перитонитом.
Основным симптомом острой мезентериальной ишемии является внезапное появление сильной боли в животе. Встречается у 97% больных. Другие симптомы:
Гастроэнтерит следует заподозрить у любого пациента с сильной болью в животе, возможно вызванной мезентериальной ишемией (или инфарктом кишечника), если не обнаружено другого источника эмболического материала.
Хроническая мезентериальная ишемия вследствие васкулита может привести к:
Желудочно-кишечные симптомы у больных с хронической мезентериальной ишемией на фоне васкулита:
Хроническая мезентериальная ишемия может вызвать острые осложнения, такие как:
Язвы – дефекты слизистой оболочки, сопровождающиеся воспалительным инфильтратом и некрозом .Это повреждение более глубокое, чем, например, эрозия желудка. Язвы могут возникать во всех органах, выстланных слизистой оболочкой, включая желудок и двенадцатиперстную кишку. Непосредственно под слизистой оболочкой находится тонкая мышечная пластинка и подслизистая основа, содержащая кровеносные сосуды. Дефект слизистой оболочки подвергает нижние слои желудка и двенадцатиперстной кишки действию соляной кислоты и пепсина . Это создает риск перфорации, т. е. разрыва язвы, и кровотечения.
В прошлом язвенная болезнь требовала неотложных хирургических вмешательств. С момента появления препаратов, снижающих секрецию кислоты и уничтожающих бактерии Helicobacter pylori , большинство язв желудка можно успешно лечить с помощью лекарств.
Подавляющее большинство пептических язв вызывается бактерией Helicobacter pylori . Еще одной распространенной причиной язвы желудка является чрезмерное использование нестероидных противовоспалительных обезболивающих (НПВП). Безрецептурные лекарства также могут быть опасны. Риск развития язвенной болезни повышается при одновременном применении НПВП и стероидов.
Менее распространенными причинами язвы желудка и двенадцатиперстной кишки являются болезнь Крона, состояние после обширной травмы или лечения в отделении интенсивной терапии, синдром Золлингера-Эллисона, лучевая или химиотерапия.Курение само по себе вряд ли вызовет язву желудка, но курильщики более чувствительны к другим факторам риска.
Язвы желудка и двенадцатиперстной кишки у беременных встречаются очень редко. Вероятно, в основном за счет снижения секреции соляной кислоты в желудок. Скорее, частые симптомы расстройства желудка и изжоги при беременности обусловлены повышением давления в брюшной полости.Слизистая оболочка желудка имеет естественную защитную слизь.Секреция соляной кислоты, с другой стороны, регулируется вегетативной нервной системой и действием гормонов, таких как гастрин и соматостатин. Однако в двенадцатиперстной кишке желудочный сок частично нейтрализуется соком поджелудочной железы и желчью.
Заражение бактерией Helicobacter pylori , которая является известным фактором риска язвенной болезни и рака желудка , очень широко распространена в нашем обществе. Ему подвержены в основном люди с низким социально-экономическим статусом. Эта бактерия вызывает хроническое воспаление слизистой оболочки желудка. Это приводит к исчезновению защитного слоя слизи и увеличению секреции соляной кислоты . Кроме того, слишком много кислоты недостаточно нейтрализуется в двенадцатиперстной кишке.
С другой стороны, одним из побочных эффектов нестероидных противовоспалительных препаратов является нарушение кровообращения в желудке, что также вызывает повреждение слизистой оболочки.
Симптомом язвенной болезни желудка и двенадцатиперстной кишки является характерная боль. Возникает в основном натощак, через несколько часов после еды. Симптомы появляются в определенное время, часто утром или ночью. Также отмечается усиление симптомов язвенной болезни осенью и весной . Место, где болит язва желудка или двенадцатиперстной кишки, находится в верхней части живота, то есть в области непосредственно под нижним краем грудины.
Язвенная болезнь тяжелая, жгучая, но не препятствует полностью нормальному функционированию , как это бывает при желчной колике.Облегчение достигается приемом антацидов или приемом пищи.
При язве желудка и двенадцатиперстной кишки могут возникать и другие симптомы: чувство переполнения, дискомфорт в верхних отделах живота, тошнота и нежелание есть. При наличии кровотечения в язве возможны признаки кровотечения из верхних отделов желудочно-кишечного тракта в виде пыльной рвоты или дегтеобразного стула . Очень тревожным признаком язвы является также резкая потеря веса .
Разорвавшаяся язва желудка проявляется очень сильной колющей болью в животе, которую пациенты часто сравнивают с колющим ножом. Это состояние, требующее срочного хирургического вмешательства.
Что делать при язве? Прежде всего, обратитесь к врачу, если вы заметили симптомы, упомянутые выше. Основанием для диагностики язвенной болезни является панэндоскопия .Это исследование позволяет точно локализовать язву, провести уреазный тест на наличие Helicobacter pylori и взять образцы для гистопатологического исследования. Помимо уреазного теста, проводимого после эндоскопии, существуют и другие способы обнаружения этой бактерии. Можно провести анализ кала или серологический анализ крови. Однако анализ крови может исключить только бактериальное заражение.
Эти тесты могут только подтвердить или исключить инфекцию.Однако экспресс-тестов для выявления язвы желудка или двенадцатиперстной кишки не существует. Раньше для диагностики язвенной болезни использовали рентген брюшной полости.
Перед постановкой диагноза язвы желудка или двенадцатиперстной кишки необходимо также исключить другие причины болей в животе, такие как проблемы с печенью, поджелудочной железой или мочеиспусканием. Эндоскопическая диагностика при подозрении на язвенную болезнь рекомендуется в основном в неотложных состояниях, например при прободении язвы.У пациенток в хорошем общем состоянии инвазивная диагностика обычно проводится после окончания беременности.
Поскольку в большинстве случаев язвенная болезнь связана с инфекцией бактерией Helicobacter pylori , обычно необходима эрадикация. Используются различные схемы противомикробной терапии. Это занимает 10-14 дней, в зависимости от метода. Применимы трех- или четырехсторонние комбинации.Они всегда состоят из ингибитора протонной помпы (ИПП), двух или трех антибиотиков (обычно амоксициллина, метронидазола, кларитромицина, доксициклина). Некоторые схемы также включают цитрат висмута. ИПП, такие как эзомепразол, пантопразол или омепразол, применяют дольше, иногда хронически, до заживления язвы желудка или двенадцатиперстной кишки.
Существует также другая группа препаратов, снижающих секрецию кислоты, называемых блокаторы гистаминовых Н3-рецепторов.Однако считается, что они менее эффективны и имеют больше побочных эффектов.
При неэффективности медикаментозного лечения язвы желудка или двенадцатиперстной кишки требуется хирургическое лечение. Проводятся различные виды лечения. Одним из них является ваготомия , представляющая собой рассечение блуждающего нерва, снабжающего желудок. Это относительно безопасный метод, но имеет самый высокий риск рецидива. Также используются различные виды резекции желудка .Эти методы лечения более обременительны для пациента, но и более эффективны.
Язвенная болезнь желудка и двенадцатиперстной кишки может иметь различные осложнения. Одной из наиболее распространенных является перфорация , которая представляет собой прободение язвы. Чаще всего это осложнение возникает у пациентов, продолжающих употреблять НПВП и курить, несмотря на язвенную болезнь. Это состояние, требующее срочного хирургического вмешательства.
Другим осложнением является кровотечение из язвы желудка или двенадцатиперстной кишки .Проявляется рвотой кровью, похожей на кофейную гущу, или наличием крови в кале в виде дегтеобразного стула. Это серьезное осложнение с летальностью до 10% в случае массивного кровотечения. Можно попытаться выполнить эндоскопическое кровотечение. Дополнительно применяют ИПП и антигеморрагические препараты. Если панэндоскопия недоступна или безуспешна, требуется срочная операция.
У некоторых людей, страдающих язвами, также развивается осложнение, называемое стенозом привратника .Это часть желудка, которая соединяется с двенадцатиперстной кишкой. Сужение этого отдела желудочно-кишечного тракта препятствует дальнейшему продвижению желудочного содержимого, что проявляется обильной рвотой. Со временем могут развиться алкалемия и гипокалиемия. Это состояние требует хирургической пластики привратника и луковицы двенадцатиперстной кишки.
Вопреки более ранним предположениям, язва желудка в анамнезе не является предраковым состоянием рака желудка . Однако следует помнить, что заражение H.pylori является одним из основных факторов риска развития этого вида рака. Это еще одна причина, указывающая на необходимость искоренения любой инфекции.
Диетические рекомендации включают отказ от продуктов, которые усугубляют симптомы. Следует ограничить потребление кофе, алкоголя и курение. Также рекомендуется по возможности избегать нестероидных противовоспалительных препаратов, особенно в сочетании со стероидами. Парацетамол — болеутоляющее, относительно безопасное для желудка. Тем не менее, он имеет другие побочные эффекты и не следует злоупотреблять.
При язвенной болезни рекомендуется специальная диета при язвенной болезни . Он предусматривает сокращение жирной, жареной и трудноперевариваемой пищи. Противопоказано есть жареную пищу, жирное мясо, орехи, овощи с капустой и луком, незрелые фрукты. Однако разрешены легкоусвояемые продукты, в том числе белый хлеб, постное мясо и молочные продукты, салаты, корнеплоды.Блюда следует готовить путем варки в воде, на пару или запекания без добавления жира.
Что использовать при язвах? Препараты растительного происхождения не имеют доказанной эффективности при лечении язвы желудка и двенадцатиперстной кишки. Фармакологическая терапия в большой доле случаев позволяет избежать серьезных осложнений и оперативного лечения. Язвенная болезнь не лечится домашними средствами .
Следует помнить, что естественные методы лечения язвы желудка не могут использоваться в качестве альтернативы назначенным фармакологическим методам лечения. Тем не менее, некоторые травяных средств и травяных средств от язв могут облегчить дискомфорт. Такие растения, как китайский зеленый чай, имбирь и куркума, могут уменьшить боль.
Домашние средства от боли при язве желудка или двенадцатиперстной кишки, такие как питье раствора пищевой соды, также не рекомендуются.Однако существуют антациды на основе солей кальция и магния. Они также безопасны во время беременности.Чтобы снизить риск развития язвы, не злоупотребляйте обезболивающими. У пациентов, которым требуется постоянная терапия НПВП, в первую очередь следует исключить и, возможно, ликвидировать бактерии Helicobacter pylori . При хроническом применении анальгетиков также целесообразно профилактически применять ИПП.
При необходимости длительного приема ацетилсалициловой кислоты при язве желудка , например, по кардиологическим показаниям, можно использовать форму, покрытую оболочкой. Такие препараты выделяют препарат только в двенадцатиперстной кишке, поэтому они не так вредны для желудка. Отказ от курения также снижает риск развития язвы желудка или двенадцатиперстной кишки.
.Заболевания пищеварительной системы кошек могут быть результатом пищевого отравления, например, вызванного испорченной пищей или проглатыванием раздражающего или токсического продукта. Причиной также может быть аллергия, пищевая непереносимость или гастроэзофагеальная рефлюксная болезнь. Существуют также проблемы, причины которых трудно диагностировать.
Если вы заметили у своего пушистого кота следующие симптомы, не стоит недооценивать проблему, так как жизнь кошки часто зависит от своевременного лечения.
Наиболее распространенные симптомы желудочно-кишечных заболеваний у кошек:
| Симптомы | Причины | Рекомендации |
| Острая и хроническая диарея | Причин диареи может быть много: серьезные заболевания, а также неправильное питание. | Источник диареи лучше всего оценит ветеринар, который в дополнение к фармакологическому лечению порекомендует соответствующую диету. |
| Хронический запор | К причинам запоров относятся: стресс, нежелание ходить в лоток, воспаление - колит, повреждение ануса и промежности, механические причины, такие как комки шерсти, дегенеративные заболевания (напр.нервы), обезвоживание, рак, травмы (например, переломы таза). | При хронических запорах рекомендуется давать пищу с наивысшей усвояемостью и правильным составом пищевых волокон. Такие растворы помогают предотвратить образование волосяных комков в желудке и кишечнике (так называемое декомпрессионное питание с высоким содержанием клетчатки).
|
Осмотр начинают с оценки состояния полости рта, зубов и десен и путем осторожной пальпации проверяют содержимое брюшной полости на наличие, например, инородных тел.Дополнительно могут проводиться лабораторные исследования крови и кала, а также рентгенологическое и ультразвуковое исследования органов брюшной полости. К более современным методам визуализации относится эндоскопия, которая позволяет быстро оценить отдельные участки пищеварительного тракта. С помощью специального оборудования из желудочно-кишечного тракта собирают фрагменты слизистой и при необходимости удаляют инородные тела из желудка и кишечника.
Желудочно-кишечные заболевания – это различные расстройства, которые приводят к проблемам с пищеварением, всасыванием или транспортировкой пищи через желудок и кишечник.Поэтому правильное функционирование пищеварительной системы необходимо для правильного развития вашей кошки и поддержания ее жизнедеятельности. Вот некоторые из наиболее распространенных желудочно-кишечных заболеваний у кошек:
| Болезни органов пищеварения | Характеристики и симптомы |
| Острый гастроэнтерит | Общее воспаление пищеварительного тракта, обычно вызванное употреблением испорченных продуктов или ядовитых веществ.Характерными симптомами являются рвота и диарея. |
| Экзокринная недостаточность поджелудочной железы | Нарушение пищеварения и образование большого количества жидкого стула, сопровождающееся повышенным аппетитом при похудении. |
| Мальабсорбция | Обычно возникает при воспалении тонкой кишки, когда всасывание питательных веществ ограничено.Симптомы в этом случае включают хроническую или рецидивирующую диарею, потерю веса и потерю аппетита. |
| Колит | Вызывает диарею, болезненность и учащение дефекации с примесью крови и слизи. |
Гастрит кошек, включающий как острый, так и хронический гастрит, может быть очень опасен для их здоровья.
Характерные заболевания желудка у кошек описаны ниже.
Острый гастрит — воспалительный процесс, поражающий поверхностные и глубокие слои стенки органа. Проявляется секреторными и двигательными нарушениями.
Вторичный гастрит развивается при заболеваниях почек, печени и сердца. Из-за негативного влияния патогенных факторов слизистая становится гиперемированной.Количество выделяемого желудочного сока резко уменьшается и даже полностью исчезает. Уменьшение или торможение движений желудка способствуют усиленному разложению бактерий, а также выработке токсических веществ, которые дополнительно раздражают стенки органов.
Первые симптомы болезни малоспецифичны - кошка подавлена, отсутствует аппетит. Однако рвота возникает довольно быстро. В начале заболевания жажда сохраняется и даже усиливается, однако после питья воды рвотные рефлексы усиливаются.На более позднем этапе исчезает жажда, что увеличивает риск обезвоживания. Если гастрит неосложненный, лихорадка бывает редко, но субфебрильная температура встречается чаще. Диагноз ставится на основании анамнеза и клинических симптомов.
Начало лечения начинается с одно-двухдневного строгого голодания, исключающего даже питье воды. Жидкость в это время следует восполнять 0 подкожными вливаниями.9% NaCl или 5% глюкозы и 10% NaCl вводят внутривенно.
На следующих стадиях следует давать питьевую воду с пепсином и соляной кислотой. Если рвоту не удается контролировать, используйте противорвотные препараты. Вернуться к обычному питанию рекомендуется через 3-4 дня, но пищу следует давать небольшими порциями, систематически увеличивая отдельные порции.
Наш корм позаботится о пищеварительном тракте вашей кошки
Хронический гастрит имеет те же причины, что и острый гастрит.Основным клиническим симптомом является рвота, которая не имеет острого характера и возникает преимущественно утром натощак. Когда состояние более тяжелое и тяжелое, рвота может возникнуть и после еды. Вы также можете заметить изменения в своем аппетите. Кошки теряют вес и имеют бледные слизистые оболочки. Хронический гастрит может длиться от нескольких месяцев до даже нескольких лет и способствует систематическому разрушению организма.
Лечение данного недуга основано на комбинированном применении лекарственных средств и применении соответствующей диеты.
Фармакологическое лечение в основном ограничивается обострением или началом заболевания.
Гастроэнтерит — заболевание, поражающее одновременно две области пищеварительного тракта. Основным этиологическим фактором гастроэнтерита являются вирусные и бактериальные инфекции. Не исключено, что дефицит витаминов является фактором, способствующим развитию гастроэнтерита. Действие патогенных факторов вызывает поражение слизистой оболочки или изменение ее функции.Кровеносные сосуды также могут быть повреждены и обнажены. В местах экхимозов образуются язвы. Поскольку перистальтика кишечника замедляется, содержимое кишечника является идеальной средой для размножения болезнетворных бактерий.
Клинические симптомы проявляются сильной рвотой, к которой быстро присоединяется диарея, часто геморрагического характера. В начальной фазе температура тела повышается до 39,5 - 41°С. Затем температура падает – часто ниже нормы.Кишечник плотный, болезненный, загазован и наполнен жидкостью. Также можно наблюдать сильную защитную мышечную реакцию при пальпации брюшной полости. Быстро наступает обезвоживание, вызванное сильной рвотой и диареей. Слизистые оболочки бледнеют, становятся сухими, кожа не столь эластична, при этом глазные яблоки спадаются. Продолжающаяся рвота и диарея вызывают водно-электролитные нарушения, что приводит к гипонатриемии и оптимальной гипокалиемии. Кошка становится все более вялой, апатичной, мало проявляет физической активности, чаще всего встает только для того, чтобы вырвать.Моча сдается все реже. Если состояние обезвоживания не корригировать на постоянной основе, могут развиться почечная недостаточность и преренальная уремия, а в последней стадии заболевания - олиговолемический шок.
Эффекты лечения зависят от времени его начала, т.к. очень быстро возникают необратимые дегенеративные изменения в печени, сердце и почках. Независимо от причины заболевания терапия в основном основана на восполнении водно-электролитных потерь и коррекции метаболического ацидоза.При гастроэнтерите для борьбы с рвотой применяют антибактериальные и противодиарейные препараты. При значительных желудочно-кишечных кровотечениях требуются антигеморрагические препараты и даже переливания крови.
В результате заворота желудка кардия и выходное отверстие желудка закрываются и возникает венозный застой. Следствием таких изменений является возникновение мучительных спазмов желудка и давящих болей брюшной полости.Закрытие желудочных отверстий вызывает образование гнилостных и бродильных газов, в результате чего желудок значительно расширяется. Возникают одышка из-за ограничения движений диафрагмы и нарушений кровообращения.
Быстрая боль в животе с сильным беспокойством является преобладающим симптомом. Увеличение объема брюшных покровов быстро нарастает. Вы можете услышать всплеск, когда положение животного резко изменится.
В течение болезни могут отмечаться слюнотечение и попытки рвоты.Частота сердечных сокращений значительно увеличивается, она едва уловима, мала или нитевидна.
В случае заворота желудка комбинированная терапия должна включать немедленную операцию и устранение симптомов шока.
Клинические симптомы инородного тела в желудке сходны с таковыми при остром или хроническом гастрите. Если инородное тело небольшого размера или овальной формы, оно может оставаться в области желудка и вызывать периодическую рвоту, потерю аппетита, медленную потерю веса и обезвоживание.Если инородное тело имеет большие размеры или имеет острые концы, то клиническая симптоматика чаще всего выражена резко – появляется сильная рвота и болевые симптомы в подреберной области с левой стороны.
Характерной особенностью клинических исследований для данного случая является то, что при пальпации через брюшную стенку выявляется так наз. признаки желудочно-кишечной непроходимости, даже при наличии инородного тела в желудке.Эти симптомы характеризуются наличием жидкого содержимого в кишечнике и его газообразованием. Также можно прощупать связочный отдел кишечника, иногда увеличены мезентериальные узлы. Во многих случаях диагностика не представляет затруднений, поскольку информацию о проглатывании инородного тела предоставляет лицо, осуществляющее уход, во время беседы с ветеринаром.
Осложнения из-за инородного тела в желудке включают перитонит из-за перфорации стенки органа.В такой ситуации клиническое состояние кошки очень тяжелое и может скрывать основную причину заболевания. Еще одним осложнением может стать полная непроходимость желудочно-кишечного тракта, если инородное тело переместится в дальнейшие его отделы.
При установлении наличия инородного тела в желудке тактика ведения во многом зависит от времени между приемом внутрь и постановкой диагноза. На начальном этапе можно попробовать консервативное лечение, вызывая рвоту.В случае, если длительная рвота не дает желаемых результатов, единственным подходящим способом действий является хирургическое вмешательство.
Кошкам с проблемами пищеварения обычно рекомендуется симптоматическая или специфическая диетотерапия. Симптоматическая диетотерапия характеризуется употреблением мягких, легкоусвояемых продуктов. При этом специфическую терапию следует проводить на основе элиминационной или гипоаллергенной диеты, с резко ограниченным содержанием жира, богатой клетчаткой.
Этот нежный, легко усваиваемый корм рекомендуется кошкам, страдающим острым гастроэнтеритом. Можно приготовить еду самостоятельно, но лучше и удобнее давать готовую еду. Корм для кошек с чувствительным желудочно-кишечным трактом должен содержать меньше жира и отобранные источники белка, облегчающие пищеварение. Животное на такой диете следует кормить часто, небольшими порциями, пока диарея не стихнет.После того, как негативные симптомы пройдут, можно начинать возвращаться к прежнему питанию.
При подозрении на пищевую аллергию следует соблюдать соответствующую гипоаллергенную и элиминационную диету. Корм для кошек можно приготовить самостоятельно, а можно составить специальный рацион на основе готовых продуктов, например, корм для кошек с чувствительным пищеварительным трактом. При заболеваниях толстой кишки (реже тонкой) у кошки важнейшей задачей является пополнение рациона клетчаткой.Он плохо переваривается и метаболизируется бактериями, что, в свою очередь, отражается на объеме стула и перистальтике кишечника.
Кормовые болезни кошек – это заболевания различной этиологии, поэтому самое главное – определить причины недугов, зачастую опасных для здоровья и жизни вашего питомца. Симптомы таких заболеваний обычно очень тяжелые и часто требуют быстрой реакции с вашей стороны. Помощь на первых стадиях болезни может избавить животное от тяжелых осложнений.Лечение заболеваний желудочно-кишечного тракта у кошек чаще всего основано на приеме антибактериальных, противодиарейных и противорвотных препаратов. Важным элементом терапии также является специальная диета – элиминационная или гипоаллергенная.
.