2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
сточник: Справочник дерматовенеролога, ЛА «Научная книга»
Кожа (лат. cutis) — сложный орган, являющийся наружным покровом тела человека, выполняющий защитные и физиологические функции.
Кожа покрывает все тело человека, а ее площадь равна 1,5…2 м2в зависимости от возраста, роста и пола. Вес ее без гиподермы равен 4…6 % от общего веса человека, с гиподермой — 16…18 %; в зависимости от толщины подкожной жировой клетчатки (на ягодицах и животе) этот слой может составлять более 10 см. Толщина дермы разная — от 0,5 до 5 мм и зависит от места расположения. На спине, плечах и разгибательной поверхности бедер дерма наиболее толстая, на ладонях и ступнях — от 30 мкм до 1,5 мм. В области рта, носа, заднего прохода, мочеиспускательного канала и влагалища кожа переходит непосредственно в слизистые оболочки. Цвет кожи зависит от характера расположения поверхностных сосудов и наличия пигмента меланина.
Поверхность кожи неровная, на ее поверхности виден рисунок. Поверхностные бороздки, пересекаясь, образуют кожные поля в виде ромбов и треугольников. Эти поля особенно хорошо видны на тыльной поверхности кистей.
На ладонной и подошвенной поверхности пальцев бороздки расположены параллельно. Расположение бороздок (sulci cutis) и гребешков (cristae cutis) на подушечках пальцев рук человека строго индивидуально.
В коже различают три отдела:
1) эпидермис (надкожица) — epidermis;
2) дерма (собственно кожа) — cutis propria, corium;
3) гиподерма (подкожная жировая клетчатка) — subcutis.
Кожа состоит из слоев различного эмбрионального происхождения. Эпидерма происходит из наружного зародышевого листа — эктодермы, дерма и гиподерма — из среднего зародышевого листка — мезодермы. Эпидермис является эпителиальной тканью, дерма и гиподерма в основном представляют собой соединительную ткань.
Эпидермис — наружный слой кожи, состоящий из кератиноцитов, или эпидермальных клеток. Под эпидермисом располагается дерма, в состав которой входят коллаген и придатки кожи (волосяные фолликулы, сальные железы, апокринные и эккринные железы). В дерме также находится большое количество кровеносных и лимфатических сосудов и нервов. Под дермой располагается гиподерма, состоящая из жировой ткани, крупных кровеносных сосудов и нервов; кроме того, в гиподерме находятся основания волосяных фолликулов и потовые железы.
Клетки в эпидермисе. Кроме кератиноцитов, в эпидермисе встречаются три вида других клеток. Наиболее распространенная клетка — меланоцит (дендрическая клетка, располагающаяся в базальном слое). На один меланоцит приходится приблизительно 36 кератиноцитов. Функция меланоцита — синтез и секреция меланинсодержащих органелл (меланосом). Меланоциты передают меланосомы кератиноцитам. Следующая по частоте клетка — клетка Лангерганса, которая имеет костномозговое происхождение, обладает антигенпрезентирующей функцией и осуществляет иммунный надзор. Эти дендрические клетки располагаются преимущественно в шиповатом слое. Они впервые были описаны студентом-медиком Паулем Лангергансом в 1868 г. В небольшом количестве в эпидермисе встречаются клетки Меркеля. Они часто контактируют с нервными окончаниями, однако полностью их функция не установлена. Клетки Меркеля содержат электронноплотные тельца, встречающиеся также в клетках эндокринных желез.
Строение зоны базальной мембраны (ЗБМ). Зона базальной мембраны при световой микроскопии и окраске гематоксилин-эозином в норме не видна; при окраске по Шиффу она выявляется в виде гомогенной ленты толщиной 0,5…1,0 мкм. Ультраструктурные и иммунологические исследования позволили установить, что ЗБМ представляет собой сложную структуру, предназначенную для соединения базального слоя с дермой. Верхняя часть ЗБМ состоит из цитоплазматических тонофиламентов базальных клеток, которые соединяются с полудесмосомами. Полудесмосомы связаны с lamina lucida и lamina densa якорными филаментами. Нижняя часть ЗБМ соединена с дермой якорными филаментами, проходящими через ее коллагеновые волокна. Значение этих структур в поддержании целостности кожи продемонстрировано при буллезном эпидермолизе — наследственном заболевании, при котором они не образуются или исчезают.
Структура эпидермиса и его функции. Наиболее важные функции эпидермиса — защита от факторов окружающей среды (барьерная функция), предупреждение обезвоживания и иммунный надзор. Роговой слой играет наиболее важную роль в защите от токсинов и обезвоживания. Многие токсины представляют собой неполярные соединения, которые способны относительно легко проходить через богатые липидами межклеточные пространства рогового слоя, однако извитые границы между клетками в роговом и нижерасположенных слоях являются надежным барьером от них. Ультрафиолетовое излучение (другой фактор окружающей среды, повреждающий живые клетки) эффективно отражается роговым слоем и поглощается меланосомами. Меланосомы концентрируются над ядрами кератиноцитов в виде зонтика, защищая как ядерную ДНК, так и дерму. В нормальном эпидермисе содержание воды уменьшается: от 70…75 % в глубоких слоях до 10…15 % в основании рогового слоя. Предупреждение обезвоживания — исключительно важная функция эпидермиса, поскольку его значительное повреждение (например, при токсическом эпидермальном некролизе) приводит к гибели организма.
Иммунный надзор против чужеродных антигенов связан с функцией клеток Лангерганса, расположенных между кератиноцитами. Клетки Лангерганса поглощают внешний антиген и готовят его для представления Т-лимфоцитам в лимфатических узлах. Воспалительные клетки (нейтрофилы, эозинофилы, лимфоциты) также способны взаимодействовать и разрушать микроорганизмы в эпидермисе.
В эпидермисе кератиноциты связаны друг с другом десмосомальным комплексом, включающим в себя десмосомы и цитоплазматические тонофиламенты, состоящие из цитокератинов. В зернистом слое тонофиламенты образованы в основном кератинами 1 и 10. Врожденные дефекты этих кератинов вызывают ослабление связей между кератиноцитами, что приводит к врожденной буллезной ихтиозиформной эритродермии (эпидермолитический гиперкератоз). Дефекты кератинов типа 5 и 14 в базальном слое являются причиной развития простого врожденного эпидермолиза. При пузырчатке аутоантитела, образующиеся против десмосомальных белков, повреждают десмосомы.
Структурные компоненты базальной мембраны могут отсутствовать или уменьшаться в количестве при врожденных заболеваниях. В верхней части зоны базальной мембраны, в lamina lucida, полудесмосомы связывают базальные кератиноциты и базальную мембрану. При буллезном пемфигоиде (приобретенном буллезном дерматозе) образуются антитела против полудесмосом, что приводит к повреждению последних и образованию полости между клетками и базальной мембраной. При линеарном IgA-буллезном дерматозе антитела против якорных филаментов в lamina lucida ослабляют эти структуры и вызывают появление пузырей.
Эпидермис — наиболее биологически активный из всех слоев, так как состоит из разных клеток с различными функциями. Эпидермис образует весь внешний покров кожи человека и защищает организм от вредных воздействий окружающей среды; именно здесь образуются новые клетки.
Эпидермис состоит из пяти слоев:
1) самый глубокий — зародышевый, базальный, или ростковый, слой — stratum basale, stratum germinativum;
2) шиповидный слой — stratum spijsum;
3) зернистый, или кератогиалиновый, слой — stratum granuljsum;
4) элеидиновый, или блестящий, слой — stratum lucidum;
5) поверхностный, или роговой, слой — stratum corneum.
Базальный, или зародышевый, слой снизу граничит с дермой и состоит из одного ряда палисадообразно расположенных на базальной мембране цилиндрических клеток, имеющих овальные крупные ядра.
Протоплазма клеток содержит сульфгидрильные группы и рибонуклеиновую кислоту (РНК). Это слой клеток называется основным, или ростковым, так как именно в нем происходит постоянный рост всех лежащих выше слоев эпидермиса.
Клетки базального слоя постоянно делятся, в результате чего на поверхности кожи происходит постоянное обновление ороговевающих и отмирающих клеток новыми молодыми клетками. Молодые клетки отодвигают к поверхности кожи старые клетки. В старых клетках происходят биохимические изменения, приводящие к их ороговению. Меняется их форма, они становятся ромбовидными, кубическими, плоскими. Ороговевшие, безъядерные пластины постепенно отслаиваются с поверхности кожи — физиологическое шелушение. Оно происходит у человека на протяжении всей жизни.
В эпидерме нет кровеносных сосудов. Питание клеток осуществляется за счет циркулирующей между неплотно прилегающими друг к другу клетками лимфы. От нижнего полюса клеток базального слоя отходят протоплазматические отростки, соединяющие эпидермис с сосочковым слоем собственно кожи.
Кроме того, что базальный слой отвечает за рождение новых клеток, он еще содержит меланоциты (melanocytus), способные вырабатывать пигмент меланин — вещество темно-коричневого цвета. Меланин не содержит железа. Зерна меланина расположены над верхним полюсом ядра и по его бокам. Количество зерен меланина разное у людей разных рас и у одного человека на различных участках кожи. Степень накопления меланина находится в прямой зависимости от степени пигментированности кожи. У блондинов количество пигмента незначительно, и он откладывается только в клетках базального слоя; у брюнетов содержание пигмента больше. У жителей тропических стран пигмент имеется не только в базальном, но и в шиповидном слое. Единственные люди на земле, не имеющие меланоцитов вообще, — альбиносы.
Пигмент меланин защищает организм от вредного воздействия лучистой энергии. Меланоциты начинают действовать, когда кожа открыта попаданию прямых солнечных лучей, вырабатывая все больше и больше меланина и пытаясь таким образом защитить кожу. Именно меланин придает коже загорелый вид после пребывания на солнце. Он поглощает ультрафиолетовые лучи солнца, но не полностью, поэтому солнце хотя и в меньшей мере, но вредит клеткам кожи, что приводит к преждевременному старению и даже раку.
Шиповидный слой — это средний и самый толстый клеточный слой эпидермиса, который располагается над базальным слоем и состоит обычно из 3…6 (на отдельных участках — до 15) рядов клеток кубической формы, приобретающих в верхних рядах ромбовидную форму.
Эти клетки соединены отходящими от них протоплазматическими мостиками, состоящими из нитей фибрина.
Между клетками имеются межклеточные канальца, наполненные лимфой.
В этом слое обычно не наблюдается деления клеток, и отсутствуют зерна пигмента.
Зернистый, или кератогиалиновый, слой состоит из 1…3, а на ладонях и подошвах из 5…7 рядов уплощенных клеток, имеющих форму ромба, вытянутых параллельно поверхности кожи, с овальными ядрами. В протоплазме клеток много зерен особого белкового вещества — кератогиалина, который содержит мукополисахариды, РНК, ДНК (дезоксирибонуклеиновая кислота) и представляет собой первую стадию начинающегося здесь процесса ороговения клеток. В связи с этим кожа имеет телесный цвет и матовый оттенок. В слизистых оболочках этот слой, как и роговой, отсутствует, сосуды здесь располагаются более поверхностно, а слизистая оболочка имеет бледно-красный цвет. Три последующих слоя эпидермиса — базальный, шиповидный и зернистый — объединяют под названием мальпигиева слоя.
Элеидиновый (блестящий, прозрачный) слой расположен над зернистым, отделяя его от рогового слоя. Находится не на всех участках кожного покрова, а только там, где толщина эпидермиса значительна (ладони и подошвы), и полностью отсутствует на лице. Состоит из 1…3 рядов плоских клеток, большая часть которых не содержит ядер. В протоплазме клеток находятся элеидин (сильно преломляющее свет вещество, относящееся к альбуминам), гликоген и капли жира.
Элеидин представляет собой дальнейшую стадию ороговения клеток эпидермиса.
Поверхностный, или роговой, слой состоит из 5…6 рядов сплющенных, совершенно утративших свою форму клеток. На ладонях и подошвах этих рядов бывает до 10…15. Этот слой наиболее развит там, где кожа подвергается значительному механическому воздействию. Клетки рогового слоя лишены ядер и состоят из кератина.
Между стенками клеток имеется большое количество других веществ — жиров, жирных кислот, холестерина, оставшихся от живых клеток, а также аминокислот, сахаров и других водорастворимых веществ, оставшихся после кератинизации, ороговения.
С поверхности рогового слоя клетки удаляются путем шелушения, таким образом, постоянно поддерживается приблизительно одинаковая толщина слоя. По мере того как новые клетки движутся к этому слою, с поверхности удаляется соответствующее количество клеток.
Примерный химический состав рогового и блестящего слоев:
1) роговое вещество — 50…70 %;
2) водорастворимые вещества (липиды) — 2…20 %;
3) вода — 15 %.
Содержание различных компонентов меняется следующим образом: чем глубже расположен слой, тем больше в нем воды и водорастворимых веществ; чем выше расположен слой, тем больше в нем содержится рогового вещества.
Быстрота полного обновления эпидермиса различна на разных участках тела: на локте на это затрачивается 10 дней, на подошве — 1 месяц.
Плотная часть рогового слоя вместе с блестящим слоем образует мощное препятствие для прохождения через кожу жидкостей и растворенных в ней веществ. Этого барьера нет только в тонкой коже вокруг глаз.
В эпидермисе находится большое количество нервных окончаний. Граница между эпидермисом и дермой — это неровная волнистая линия, так как эпидерма внедряется в дерму в виде закругленных на конце тяжей, между которыми находятся выпячивания соединительнотканного слоя кожи — дермы, называемые сосочками.
Дерма — соединительнотканный отдел кожи. Состоит из коллагеновых, эластических и аргирофильных волокон, кровеносных и лимфатических сосудов, мышц, нервов и клеточных элементов. В дерме находятся два не очень четко разграниченных слоя:
1) cосочковый — pars papillaris;
2) cетчатый — pars reticularis.
Этот слой выполняет поддерживающую функцию и придает коже эластичность, форму и упругость.
Сосочковый слой состоит из конусообразных выступов — сосочков, размеры которых на различных участках кожи разные. В области грудных сосков и на пальцах они бывают высотой 200 мкм, на лице — 30 мкм, на волосистой части головы — совсем маленькие. На 1 мм2 находится от 200 до 400 сосочков, расположенных рядами, со строго индивидуальным рисунком (используется в судебной практике при дактилоскопии).
Коллагеновые волокна дермы расположены в виде переплетающихся между собой пучков, расположенных параллельно поверхности кожи. В сосочковом слое коллагеновые волокна проходят вертикально, проникают в сосочки и окружают волосяные фолликулы.
В сетчатом слое коллагеновые волокна расположены параллельно, переплетаются между собой и образуют характерный и своеобразный сетчатый рисунок, в петлях которого располагаются сосуды, нервы и железы.
По мере приближения к сосочковому слою волокна становятся все более тонкими.
Эластичные волокна переплетаются так же, как и коллагеновые, образуют сеть, имея с ними одинаковое направление. В сетчатом слое они более толстые, чем в сосочковом, дают ответвления к сосочкам и окружают сосуды.
Строение дермы. Дерма делится на две значительно различающиеся части — сосочковую и ретикулярную. Поверхностная сосочковая дерма представляет собой относительно тонкую зону, располагающуюся под эпидермисом. При световой микроскопии видно, что она состоит из нежных волокон и большого количества сосудов. Волосяные фолликулы окружены перифолликулярной дермой, соприкасающейся с сосочковой дермой, сходной с ней морфологически. Сосочковую и перифолликулярную дерму называют адвентиционной дермой, однако последний термин употребляется редко. Основную массу дермы составляет ретикулярная часть. В ней меньше сосудов, чем в сосочковой дерме, но много толстых, четко очерченных коллагеновых волокон.
Компоненты дермы. Дерма состоит из коллагена (70…80 %), эластина (1…3 %) и протеогликанов. Коллаген придает дерме упругость, эластин — эластичность, протеогликаны удерживают воду. В основном в дерме имеются коллагены I и III типов, образующие коллагеновые пучки, которые располагаются преимущественно горизонтально. Эластические волокна вкраплены между коллагеновыми.
Окситалановые волокна (мелкие эластические волокна) обнаруживаются в сосочковой дерме и ориентированы перпендикулярно поверхности кожи.
Протеогликаны (преимущественно гиалуроновая кислота) формируют основное аморфное вещество вокруг эластических и коллагеновых волокон.
Самая «главная» клетка дермы — фибробласт, в котором и происходит синтез коллагена, эластина и протеогликанов.
Функции дермы:
1) терморегуляция посредством изменения величины кровотока в сосудах дермы и потоотделения эккринными потовыми железами;
2) механическая защита подлежащих структур, обусловленная наличием коллагена и гиалуроновой кислоты;
3) обеспечение кожной чувствительности, так как иннервация кожи в основном локализована в дерме.
Структурный компонент дермы, поражаемый при врожденных и аутоиммунных дерматозах, — это коллаген. При буллезной системной красной волчанке и приобретенном буллезном эпидермолизе выявляются антитела против VII типа коллагена, входящего в состав якорных филаментов дермы, которые прикрепляют к ней базальную мембрану. Повреждение данного типа коллагена приводит к образованию пузыря под базальной мембраной; на месте пузыря формируется рубец. Если же полости располагаются над базальной мембраной, рубцов не остается.
При врожденном буллезном эпидермолизе выявляется отсутствие VII типа коллагена и якорных филаментов (или уменьшение их количества), что приводит к формированию выраженных рубцов. Наиболее тяжелая форма этого дерматоза — рецессивный дистрофический буллезный эпидермолиз, который характеризуется деформацией кистей и стоп, появлением грубых рубцов в верхних дыхательных путях и желудочно-кишечном тракте и ранней смертью.
При синдроме Элерса…Данлоса отмечаются патологические изменения I и III типов коллагена. Кожные проявления синдрома включают гиперрастяжимость кожи, легкость образования пузырей, слабую тенденцию к заживлению, что сопровождается образованием обширных рубцов.
Иннервация кожи. Кожа очень богата различными воспринимающими нервными окончаниями. Чувствительные нервные волокна, идущие от кожных рецепторов, входят в состав черепных и спинномозговых нервов. Крупные нервные стволы, поступающие в дерму из подкожной клетчатки, образуют сплетения: глубокое — на границе с подкожной клетчаткой и поверхностное — у основания сосочков. Расположение нервов кожи повторяет сосудистую сеть: крупные миелинизированные кожные ветви мышечно-кожных нервов подкожной клетчатки образуют глубокое нервное сплетение ретикулярной дермы, из которого нервные волокна, поднимаясь вверх, формируют поверхностное подсосочковое сплетение. Нервы этих сплетений иннервируют кожу, а свободные нервные окончания являются чувствительными рецепторами.
Они располагаются в сосочковой дерме в виде отдельных волокон, окруженных шванновскими клетками, и передают ощущения прикосновения, боли, температуры, зуда, механического воздействия. Кроме того, в коже присутствуют два типа механорецепторов — тельца Мейсснера и тельца Паччини, реагирующие на давление и вибрацию.
Количество данных рецепторов увеличено по сравнению с другими участками тела в области сосков, губ, головки полового члена, кончиков пальцев.
Потеря кожной чувствительности. Важность кожной иннервации наилучшим образом иллюстрируют заболевания, при которых разрушаются кожные нервы. Самое типичное заболевание — болезнь Гансена (лепра), при которой поражение и разрушение нервов приводит к обезображивающим деформациям конечностей, поскольку больные в течение многих лет получают «незамеченные» травмы.
Роль сосудов дермы в регуляции температуры тела. Температура тела частично определяется величиной кожного кровотока. Понижение температуры связано с увеличением кровотока в сосудистой сети верхней части сосочковой дермы, что приводит к выделению тепла. Сосудистая сеть дермы состоит из поверхностного и глубокого сплетения артериол и венул, связанных коммуникативными сосудами. Кровоток в поверхностной сети регулируется тонусом гладких мышц восходящих артериол. Он может быть уменьшен при повышении их тонуса и путем шунтирования из артериол в венозные каналы глубокой сети через гломусные тельца (артериолы, окруженные несколькими слоями мышечных клеток). При понижении температуры уменьшается кровоток в сосочковой дерме, кровь шунтируется от поверхностных сплетений и, соответственно, уменьшается теплоотдача. Дерма имеет две горизонтально расположенные сети кровеносных сосудов — поверхностную и глубокую, расположенную на границе дермы с гиподермой.
Артерии входят в дерму из подкожной клетчатки перпендикулярно ее поверхности, разветвляются на более мелкие сосуды и образуют глубокую сосудистую сеть, снабжающую кровью волосяные мешочки и потовые железы. От глубокой сосудистой сети кровеносные сосуды идут перпендикулярно вверх в сосочковый слой дермы, где они вновь разветвляются на более мелкие сосуды, идущие параллельно поверхности кожи и образующие поверхностную сосудистую сеть. В каждом сосочке есть капилляр в виде шпилькообразной петли, поднимающейся к вершине сосочка.
Поверхностная сосудистая сеть снабжает кровью сальные железы, выводные протоки потовых желез, верхнюю часть волосяных фолликулов.
Венозная сосудистая сеть состоит из четырех сплетений, идущих параллельно артериальной сети.
В дерме имеются две горизонтально расположенные сети лимфатических сосудов — поверхностная и глубокая. От поверхностной сети отходят в сосочки дермы слепые выросты (синусы).
От глубокой сети берут начало лимфатические сосуды, образующие, постепенно укрупняясь и переплетаясь друг с другом, сплетения на границе с подкожной клетчаткой. Кровеносная система кожи очень хорошо развита и может вмещать до 1/6 общего количества крови. Кровеносные сосуды кожи обладают способностью расширяться и суживаться рефлекторно под влиянием раздражения нервных окончаний или в результате психических реакций — радости, страха, гнева и т.д.
Как уже отмечалось, дерма отвечает за эластичность, прочность и податливость кожи при растяжении. Эластин дает коже способность легко и быстро возвращаться к прежней форме, поэтому она не обвисает после растяжения. Коллаген отвечает за силу и упругость и вместе с эластином удерживает кожу от чрезмерного растяжения и обвисания. У новорожденных и детей в волокнистой соединительной ткани в аморфном веществе содержится много воды, связанной гликозаминогликанами, поэтому коллагеновые волокна способны набухать и накапливать влагу. С возрастом и под воздействием вредного влияния окружающей среды они становятся все более хрупкими. Содержание гликозаминогликанов в аморфном веществе уменьшается, а также уменьшается содержание воды. Коллагеновые волокна разрабатываются и образуют толстые грубые пучки. Эластиновые волокна тоже в значительной степени разрушаются, из-за чего кожа теряет упругость, становится неэластичной и дряблой. Взаимосвязь дермы и эпидермиса становится все более и более слабой, что в конечном итоге приводит к недостаточному поступлению в верхнюю кожу кислорода и питательных веществ. В пожилом возрасте эластичные волокна перерождаются, что приводит к дряблости и морщинистости кожи.
В коже имеется мышечная ткань. Она представлена поперечнополосатыми мышцами в коже лица, обусловливающими мимику, гладкими мышцами, располагающимися слоями в грудном соске, анальном сфинктере, в крайней плоти и пучками в мышцах, поднимающих волос. Мышцы, поднимающие волос, одним своим концом прикреплены к волосяному фолликулу под углом в 45°, а другим — к сосочковому слою. Эти мышцы могут рефлекторно сокращаться, например, под воздействием холода (волос выпрямляется и появляется шероховатая, так называемая гусиная кожа). Частое сокращение и нормальный тонус мышц в значительной мере способствуют опорожнению сальных желез. Если кожа вялая, то такое опорожнение затруднено, что, в свою очередь, ведет к скоплению отделяемого в устьях сальных желез.
Клеточные элементы дермы состоят из клеток соединительной ткани. К ним относятся фибробласты и тучные клетки Эрлиха неправильной формы с отростками и базофильной зернистостью протоплазмы, которые располагаются в небольшом количестве около кровеносных сосудов.
В собственно коже имеются и пигментные клетки, и лимфоциты.
Толщина дермы составляет от 0,5 до 4 мм.
Величина рН кожи колеблется в диапазоне от 5 до 6. Поверхность кожи имеет слабо кислотный характер. рН рогового слоя определяется действием находящихся в этой области водорастворимых веществ: аминокислот, карбамида, молочной кислоты, углеводородов и полипептидов. Каждое из этих веществ в отдельности и вместе с другими образует сильную буферную систему.
Тонкая пленка, покрывающая поверхность кожи, называется гидролипидной мантией, или кислотной мантией кожи. Она состоит из жира сальных желез, пота и составных частей вязких субстанций, которые связывают слущенные клетки. Она слегка кисловата по сравнению со щелочной средой, поэтому и называется кислотной. Ее физиологическая функция до конца не изучена. Одни исследователи выражают мнение, что она представляет собой лишь тонкий слой скопившихся на коже остаточных веществ, не выполняющий никакой физиологической функции, а являющийся лишь хорошей средой для развития бактерий и кожных грибков, но есть и другое мнение, что именно в этой среде и погибают и грибы, и бактерии.
Межклеточное вещество (матрикс) составляет основную часть дермы. Оно некристаллическое (аморфное). Важными компонентами матрикса являются различные мукополисахариды и мукопротеины в виде коллоидных растворов. Важнейшим мукополисахаридом кожи является гиалуроновая кислота. Она связывает воду и образует гель. Другая функция геля — защитная, предохраняющая организм от распространения в нем болезнетворных бактерий, проникающих через эпидермис.
Вода составляет около 70…80 % от общей массы кожи. Она довольно равномерно распространяется по клеткам и межклеточному веществу. Важную роль в регулировании осмотического давления в тканях играют электролиты Na+ и К+. В коже содержатся различные электролиты, важнейшими ионами которых являются ионы натрия, калия и хлора. Клетки принимают в себя калий, в то время как натрий скапливается в межклеточной жидкости. С помощью точного и устойчивого количества электролитов сохраняется равномерное осмотическое давление между клеткой и окружающей ее жидкостью и, таким образом, одинаковое количество воды в тканях. Это жидкостное напряжение (тургор) обеспечивает коже вместе с волокнами соединительной ткани упругость и эластичность.
Гиподерма, или подкожная жировая клетчатка. Дерма переходит в подкожную жировую клетчатку, при этом четкой границы перехода нет. Подкожная жировая клетчатка развита неодинаково на различных участках тела. Наиболее развита гиподерма в области живота и ягодиц, особенно у женщин. Подкожно-жировая клетчатка состоит из пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть. В ячейках сети находится жировая ткань в виде жировых долек, состоящих из скопления крупных жировых клеток. В центре клетки находится жир, окруженный протоплазмой в виде узкого ободка по краю клетки. В расширенной части ободка протоплазмы лежит овальное сплющенное ядро.
В гиподерме находятся кровеносные и лимфатические сосуды, нервные стволы и специфические нервные аппараты, потовые железы и корни волос.
Подкожно-жировой слой, являясь плохим проводником тепла, предохраняет кожу от охлаждения, кроме того, он придает телу округлые формы. Толщина его зависит от возраста, пола, питания и образа жизни. Он обладает не только теплоизоляционными свойствами, но и обеспечивает организм энергией.
Строение подкожной клетчатки. Подкожная клетчатка состоит из жировых долек, разделенных фиброзными перегородками. В состав последних входят коллаген, кровеносные и лимфатические сосуды, нервы. Подкожная клетчатка сохраняет тепло, поглощает энергию механических воздействий (удары), а также является энергетическим резервом организма.
Потовые железы (glandulae sudoriferae) — это простые трубчатые железы. Различают эккринные и апокринные железы, состоящие из тела и выводного протока. Тело потовой железы заложено в подкожной клетчатке и имеет вид клубочка, от которого отходит выводной проток, пронизывающий толщу кожи и открывающийся на ее поверхности. Потовые железы располагаются по всей поверхности кожи, за исключением красной каймы губ, головки полового члена, внутреннего листка крайней плоти, внутренней поверхности больших и малых половых губ и клитора. Много потовых желез на ладонях и подошвах. Общее количество потовых желез — от 2 до 5 млн.
Эккринные потовые железы выделяют пот, не изменяя при этом своей структуры. Апокринные железы при выделении пота теряют часть протоплазмы железистой клетки. Эти железы в 2…3 раза больше эккринных, а их выводные протоки открываются в устья волосяных фолликулов. Они располагаются в подмышечных впадинах, в области половых органов, заднего прохода, промежности, вокруг сосков и в наружном слуховом проходе. Функционировать начинают в период полового созревания и тесно связаны с функцией половых желез. Апокринные железы выделяют пот со своеобразным запахом, свойственным каждому человеку.
Сальные железы (glandulae sebaceae) — альвеолярные железы. Они расположены в дерме по всему кожному покрову, особенно много их на лице, волосистой части головы, в межлопаточной области и грудине. Железы отсутствуют на ладонях и подошвах. Большая часть выводных протоков сальных желез открывается в волосяной фолликул, а выводные протоки желез, находящихся на внутреннем листке крайней плоти, малых половых губ, клиторе, крыльях носа, на границе крайней каймы губ, открываются непосредственно на поверхности кожи. Каждый волос окружен 6…8 сальными железами. Сальные железы происходят из эктодермального зародышевого листка. Основной слой сальных желез состоит из клеток, схожих с базальными клетками эпидермиса. Они постоянно размножаются, поэтому состав клеток регулярно обновляется. В результате жирового перерождения самих клеток образуется секрет сальных желез, выделяющийся через выводной проток в воронку фолликула. Основная функция кожного сала — это смазка поверхности кожи и волос, оно придает им мягкость и предохраняет волосы от ломкости, а кожу от сухости.
Функция сальных желез. Сальные железы, являясь частью пилосебационного комплекса, относятся к голокриновым железам. Они производят кожное сало, в состав которого входят эфиры воска и холестерина, сквален и триглицериды. Сало выделяется через выводной проток в волосяной фолликул и далее покрывает кожу, выполняя, по-видимому, защитную функцию. Кроме того, оно обладает антигрибковыми свойствами. Сальные железы имеются на всей поверхности тела, за исключением ладоней и подошв.
Эккринные железы развиваются из эпидермиса и не являются частью пилосебационного комплекса. Функция эккринных потовых желез — терморегуляция за счет выделения пота, в состав которого входят в основном вода и электролиты (испарение сопровождается охлаждением организма). Выводные протоки желез проходят через дерму, эпидермис и открываются непосредственно на поверхности кожи. Эккринные железы располагаются по всему кожному покрову, за исключением губ, ногтевого ложа и головки полового члена. Эккринные потовые железы встречаются только у приматов и лошадей. Апокринные железы развиваются из того же зачатка, что и волосяные фолликулы и сальные железы. Выводной проток открывается в волосяной фолликул над сальной железой. Их функция связана с выделением запаха. Железы локализуются в основном в подмышечных областях и промежности. Установлено, что их активность зависит от половых гормонов. Кстати, молочные железы и железы, продуцирующие ушную серу, — это модифицированные потовые железы. Многослойный плоский эпителий имеет разную толщину на разных участках кожи (0,1…0,2 мм). На ладонях и подошвах он значительно толще, чем на лице.
Волосы бывают длинные, щетинистые и пушковые. Длинные волосы растут на голове, лице (борода и усы), в подмышечных впадинах и на половых органах. Щетинистые волосы — это волосы, растущие на слизистой оболочке носа и в наружном слуховом проходе, волосы бровей и ресниц. Пушковые волосы растут почти по всей поверхности тела. Волос состоит из стержня и корня.
Стержень — это свободная часть волоса, выступающая над поверхностью кожи, корень — часть, погруженная в кожу. Нижняя часть корня расщепляется, образуя утолщение — луковицу. Она подковообразно обхватывает сосочек волоса, представляющий собой соединительнотканный выступ, напоминающий сосочек кожи. Здесь находятся кровеносные сосуды, обеспечивающие питание волос.
Корневая часть расположена в волосяном мешочке, который открывается на поверхности кожи углублением — воронкой. Стержень волоса состоит из кутикулы (оболочки), коркового вещества, содержащего пигмент, и мозгового вещества.
Волосяной фолликул состоит из эпителиальной и соединительнотканной частей. В седых волосах отсутствует пигмент, а в корковом веществе образуются пузырьки воздуха. Волосы отсутствуют на ладонях, подошвах, ногтевых фалангах пальцев рук и ног, красной кайме губ, сосках, головке полового члена, внутреннем листке крайней плоти, малых половых губах и внутренней поверхности больших половых губ. Продолжительность жизни волос составляет от 50 дней и нескольких месяцев до 2…3 лет. На месте выпавших волос появляются новые в результате размножения клеток фолликула.
На волосистой части головы имеется от 90 тыс. до 700 тыс. волос.
Ногти — это плотные роговые четырехугольные пластинки, задняя и боковые поверхности которых погружены в складки кожи. В ногтевой пластинке различают:
1) тело ногтя;
2) передний свободный край;
3) задний скрытый край;
4) два боковых края.
Ногтевая пластинка расположена на ногтевом ложе. Белое полулуние из-за зернистого слоя эпидермиса на проксимальном конце называется луночкой ногтя. Задняя часть пластинки — это корень ногтя, который является его растущей частью. Ноготь на руках растет со скоростью 1 мм в неделю, а на ногах — 0,25 мм. Если ноготь удалить полностью, то в течение 3-4 месяцев он отрастет полностью. Потовые и сальные железы, волосы и ногти называют придатками кожи.
Опубликовано: 25 02 2009
 Кожа – самый большой орган человеческого тела. Кожей покрыто 100% нашего тела. Кожа выполняет множество важнейших функций. Она поддерживает температуру тела, защищает его от повреждений. При помощи кожи мы воспринимаем внешние воздействия и еще многое-многое другое.
Кожа – самый большой орган человеческого тела. Кожей покрыто 100% нашего тела. Кожа выполняет множество важнейших функций. Она поддерживает температуру тела, защищает его от повреждений. При помощи кожи мы воспринимаем внешние воздействия и еще многое-многое другое.
Кожа состоит из двух основных слоев.
Внешний слой называется эпидермисом. Ниже лежит слой собственно кожи, известный под названием “дерма”.
Эпидермис является видимой частью кожи. Он представляет собой первую линию обороны, защищая наше тело от внешних воздействий, таких как:
Слои кожи тесно связаны между собой, в них находятся волосяные мешочки и сальные железы. Сальные железы соединены с волосяными мешочками, они вырабатывают жировой секрет, который тонким слоем смазывает волосы и кожу головы. Этот слой предохраняет волосы и кожу головы от потери влаги.
Непосредственно под эпидермисом находится значительно более толстый слой, образующий дерму. Дерма придает коже прочность и эластичность и выполняет две важные функции, а именно: поставляет в эпидермис питательные вещества и регулирует температуру. Дерма включает: кровеносные сосуды, нервные окончания, потовые железы и выпрямляющие мышцы.
Кровеносные сосуды поставляют кислород и питательные вещества и способствуют поддержанию постоянной температуры тела.
Нервные окончания воспринимают тепло, холод, боль и давление. Потовые железы и выпрямляющие мышцы способствуют теплорегуляции тела.
Цикл обновления клеток кожи головы
Эпидермис делится на несколько слоев. В них происходит процесс обновления клеток.
Этот процесс начинается в самом нижнем слое эпидермиса, который называется базальным. Здесь основные клетки эпидермиса постоянно обновляются путем деления. Новые клетки кожи выталкивают старые клетки на поверхность через остальные слои эпидермиса.
На своем пути наверх клетки теряют влагу и ороговевают. Обезвоженные мертвые клетки выходят на поверхность нашей кожи в виде рогового слоя. Свой путь до поверхности кожи клетки преодолевают приблизительно за 28 дней. В конце 28-дневного пути старые обезвоженные клетки в течение некоторого времени отдыхают и по существу являются поверхностью нашей кожи. Таким образом, то, что мы видим на поверхности волосистой части головы, – это ороговевшие клетки кожи. На здоровой коже головы и тела они остаются в течение некоторого времени, а затем отшелушиваются. Этот процесс остается незаметным невооруженному глазу, хотя и происходит непрерывно. Таким образом, наша кожа находится в процессе непрерывного обновления: слой старых клеток разрыхляется, клетки отшелушиваются и заменяются новыми.
Нередко процесс обновления клеток подвержен патологическим изменениям, что приводит к резкому повышению процессов кератинизации и снижает продолжительность цикла развития клеток менее 28 дней. Новые клетки в базальном слое эпидермиса проходят путь через слои эпидермиса к роговому слою быстрее, чем в норме, но у них не хватает времени для того, чтобы созреть и завершить естественное развитие. В результате клетки не высыхают полностью, а остаются липкими и склеиваются вместе, отшелушиваясь в виде заметных белых хлопьев.
Насколько часто встречается перхоть
По статистике каждый третий житель планеты старше 12 лет имеет перхоть или другие проявления себореи . Впрочем, статистические данные очень разнятся. Так, некоторые европейские дерматологи считают, что перхотью страдают 40% населения
перхоть редко встречается у детей;
может начаться в переходном возрасте;
она одинаково интенсивно распространена у мужчин и женщин от 20 до 40 лет;
она заметно уменьшается после 50 лет.
Жирная или сухая?
Если сальная железа в избытке вырабатывает кожное сало, то речь идет о жирной себорее. Кожное сало способно создавать на коже головы жирный липкий слой, от которого могут отделяться маленькие желтоватые кусочки. Волосы лоснятся, слипаются между собой и имеют неопрятный вид. Но может быть и сухая себорея, когда функция сальных желез понижена, и сухая кожа будет отшелушиваться. Волосы торчат в разные стороны, плохо расчесываются. Очень важно определить, какая именно у тебя перхоть – от этого зависит выбор лечебного шампуня.
Причины возникновения перхоти
В течение долгих лет выделялись несколько причин, вызывающих перхоть: микроорганизмы, нарушение работы сальных желез, стрессы, диеты, климат и гормональные изменения.
У каждого на коже головы — миллионы микроорганизмов. Эти микроорганизмы естественно присутствуют на нашем теле и называются естественной флорой. В целом, они безвредны и даже защищают кожу. Одним из них является дрожжевой грибок Malassezia Furfur, всегда присутствующий на коже головы, как нормальной, так и с перхотью. Результаты исследований говорят нам о том, что на коже головы с перхотью увеличивается число микробов Malassezia Furfur.
У детей перхоть встречается очень редко. Она обычно возникает при достижении половой зрелости и проходит в пожилом возрасте. При достижении половой зрелости изменяется выделение кожного сала. У подростков появляются прыщи, так как вырабатывается больше кожного сала, тогда как у пожилых людей кожа становится суше из-за недостатка кожного сала. Гормональные изменения, которые увеличивают выработку кожного сала (или даже рацион с большим содержанием жира), могут способствовать возникновению перхоти.
Также повлиять на обменные процессы могут неправильное питание, в частности, если в твоем рационе слишком много жирного и сладкого, а еще курение, недостаток витаминов, переутомление, стрессы. Большую роль играют проблемы с кишечником: как правило, от них страдают 80-90 процентов людей с перхотью. Как ни странно, появление перхоти может быть вызвано использованием шампуня от перхоти – если он неправильно подобран.
Как лечить перхоть
Кроме шампуни, существует еще немало средств против зловредных чешуек. Но прежде чем рассказать о них, напомним: бороться с перхотью как таковой бессмысленно. Ведь причина перхоти – в организме, его и надо лечить. То есть нормализовывать обмен веществ с помощью специальной диеты (если дело в кишечнике), особого режима (если виноваты нервы) и гормональных препаратов.
Обычные шампуни с перхотью не справятся, тут нужны специальные средства – они продаются в аптеках. Кроме того, если вы решили бороться с перхотью всерьез, начните с визита к врачу. Он поможет правильно определить, какой у вас тип перхоти (для этого используется видеодиагностика – врач рассматривает кожу головы под большим увеличением, и она одновременно проецируется на экран монитора).
Итак, шампуни против перхоти делятся на:
противогрибковые шампуни,
отшелушивающие шампуни – они действуют как своеобразный - скраб для кожи головы,
шампуни с растительными экстрактами, например дегтем – он отлично удаляет избыток жира с кожи головы и замедляет размножение грибка.
Хорошо зарекомендовала себя криотерапия – массаж жидким азотом. Сильный холод активизирует обменные процессы в клетках кожи головы и одновременно избавляет от избыточных клеточных наслоений – кожа как бы обновляется.
Массаж себе вы можете сделать и сами. Это совсем несложно: каждый вечер 10-15 минут массируйте кожу головы подушечками пальцев в различных направлениях. Массаж хорошо начать с расчесывания массажной щеткой – так ты сразу усилишь кровообращение в коже.
Существуют также множество видов различных кремов и лосьонов от перхоти – их нужно регулярно втирать в кожу головы.
Не пренебрегайте и народными средствами. При сухой перхоти наши мамы и бабушки пользовались смесью облепихи с оливковым маслом в соотношении 1:3 – его нагревают полчаса на водяной бане и втирают на ночь в кожу головы. Если у тебя жирная перхоть, попробуй мыть голову теплым настоем пижмы. Чтобы приготовить его, нагрей 100 г цветков в водяной бане в течение 10 минут в 3 литрах воды.
Перхоть или более серьезное поражение кожи головы?
Существуют и иные проблемы с кожей головы, и, хотя они встречаются относительно редко, надо быть готовым и к этому. Когда вы замечаете белые хлопья и красную, воспаленную, частично болезненную, кровоточащую и/или сильно зудящую кожу головы, следует обратиться к врачу-дерматологу. Избегайте любых химических процедур), если нарушена целостность кожи. Белые хлопья могут только напоминать перхоть, но являются проявлением другого кожного заболевания. Эти заболевания кожи головы не проходят без лечения, и косметические шампуни от перхоти здесь не помогают.
Несколько примеров дерматологических заболеваний, которые могут быть похожими на перхоть: дерматит, себорейная экзема, псориаз и микроспорея.
Примеры дерматологических заболеваний
|
|
|
|
| Мискроспорея | Псориаз | Дерматит |
| Дерматит | Воспаление кожи головы, проявляющееся шелушением, краснотой. Появление зуда может быть признаком начальной стадии дерматита. |
| Себорейная экзема | Сопровождается раздражением и иногда покраснением кожи головы, лица, волосистых частей тела, кожных складок и участков за ушами. Она может усиливаться при стрессах и болезнях, вспыхивать и снова затухать. Себорейный дерматит усиливается в среднем возрасте и часто встречается у пожилых людей, особенно у мужчин. |
| Псориаз | Незаразное кожное заболевание, которое может возникать на коленях, локтях, коже головы или по всему телу. В серьезных случаях кожа головы начинает зудеть, краснеет и покрывается серебристыми чешуйками, пораженные части обычно четко очерчены. При этом может наблюдаться выпадение волос. Заболевание может усиливаться при стрессах и механическом раздражении, вспыхивать и снова затухать. |
| Мискроспорея | Грибковая инфекция, которая проявляется как розовые, шелушащиеся участки кожи. |
← Предыдущая статья Следующая статья →
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
‹
›
В отличие от других органов, которые работают в теплом и влажном уюте внутренней среды организма, кожа расположена на границе внешней и внутренней среды. А значит, одна часть ее обращена внутрь организма (и пользуется всеми преимуществами этого расположения), а другая — испытывает все превратности существования во внешнем мире. При этом коже приходится решать две главные задачи — защитить от воздействия внешней среды себя (в том числе ту часть, которая обращена внутрь организма), а заодно прикрыть, словно щитом, все остальные органы. Помимо этого на кожу возложено много других функций, которые она умудряется выполнять: контролировать испарение влаги из тела, сохранять тепло и предотвращать перегрев, осязать, участвовать в передаче “электрических токов любви”, выдерживать удары и растяжения, выводить из организма часть вредных веществ и т.д. Казалось бы, ожидать от такого рабочего органа красоты все равно что требовать, чтобы многодетная мать, занятая на двух работах, выглядела как фотомодель. Однако кожа весьма часто (по крайней мере, у молодых созданий) умудряется быть красивой, привлекая взоры и воспламеняя сердца. Как же она справляется со своими задачами?
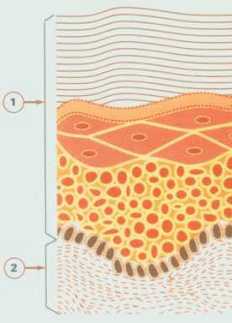
Существование на границе двух миров: уютного, теплого и спокойного внутреннего мира организма и постоянно меняющегося, жесткого и недружелюбного мира внешней среды — возможно благодаря тому, что кожа, словно торт наполеон, состоит из нескольких слоев. Самый верхний слой образован мертвыми клетками, которые обновляются по мере изнашивания. Заметим, что именно этот слой — его называют роговым — и является главной точкой воздействия для косметических средств. Большинство косметических средств не могут проникнуть дальше рогового слоя, и, по мнению некоторых законодателей в области косметологии, они и не должны этого делать. Однако ограниченность ареала действия роговым слоем вовсе не умаляет роли косметических средств. Прежде всего, потому, что, когда мы смотрим на кожу, мы видим именно роговой слой, и от него во многом зависит внешний вид кожи. А, кроме того, именно роговой слой отвечает за барьерные свойства кожи. Удаление или повреждение рогового слоя резко повышает степень проницаемости кожи для раздражающих веществ, микроорганизмов и воды.
Роговой слой настолько важен, что над его созданием работает особый слой кожи — эпидермис (во многих учебниках роговой слой рассматривают как часть эпидермиса, но в косметологии все иначе: здесь эпидермис и роговой слой — два разных мира). Эпидермис состоит преимущественно из одного типа клеток, кератиноцитов, находящихся на разных стадиях созревания, однако в нем встречаются и другие клетки (меланоциты, клетки Лангерганса, лимфоциты и пр.). Эпидермис взрослого человека имеет площадь примерно 1,5—2 м2 и весит порядка 0,5 кг.
Самые юные кератиноциты сидят рядком на особой структуре, чем-то напоминающей волокнистый коврик, которую называют базальной мембраной. От того, насколько интенсивно делятся клетки, сидящие на мембране, зависит скорость обновления кожи. Здесь же находятся клетки, производящие пигмент (меланоциты), а немного выше располагаются отростчатые клетки, отвечающие за распознавание чужеродных веществ и микроорганизмов и выполняющие много других важных функций, — клетки Лангерганса. По мере взросления кератиноциты отрываются от мембраны и продвигаются вверх к поверхности кожи. Причем этот процесс организован так хорошо, что клетки двигаются вверх единым пластом, “плечо к плечу”. По мере продвижения вверх кератиноциты накапливают белок (кератогиалин). В конце концов белка становится так много, что клетка превращается сначала в мешок, заполненный гранулами, а затем в жесткую пластинку, мало напоминающую живую клетку. Из таких пластинок (роговых чешуек) и состоит роговой слой. Чешуйки плотно прилегают друг к другу, соединяясь специальными выростами на оболочке. Именно поэтому через неповрежденный роговой слой не могут проникнуть крупные белковые молекулы, а проникновение других молекул сопряжено со значительными трудностями.
Под эпидермисом расположена дерма, в которой находятся кровеносные и лимфатические сосуды, питающие кожу. Эпидермис же лишен сосудов и полностью зависит от дермы. Границей эпидермиса и дермы (а заодно границей внешней и внутренней частей кожи) является базальная мембрана, тот самый “волокнистый коврик”, на котором живут юные клетки эпидермиса.
Дерма имеет важнейшее значение для внешнего вида кожи. Прежде всего, в ней находятся волокна, которые отвечают за эластичность и упругость кожи — коллаген и эластин. Если молодую кожу растянуть (причем это требует значительных усилий), то она возвратится в то же состояние, в котором была до растяжения. По мере изнашивания волокон растянуть кожу становится все легче, а возвращение к прежнему состоянию происходит все медленнее. В дерме также находятся вещества, которые, словно губка, удерживают в ней влагу. Можно сказать, что дерма — это водно-пружинный матрац для эпидермиса. Состояние дермы, ее упругость и устойчивость к механическим нагрузкам определяются как состоянием “пружин” — волокон коллагена и эластина, так и качеством водного геля, образованного особыми молекулами — гликозаминогликанами. Если “матрац” не в порядке — ослабли пружины или гель не держит влагу, — кожа начинает обвисать под действием силы тяжести, смещаться и растягиваться во время сна, смеха и плача, сморщиваться и терять упругость. В молодой коже и упругие волокна, и водосберегающий гель постоянно обновляются. С возрастом обновление идет все медленнее, накапливаются поврежденные волокна, а количество геля неуклонно уменьшается.
Таким образом, хотя дерма и не видна снаружи, от того, в каком состоянии находятся ее структуры, зависит, будет ли кожа упругой или вялой, гладкой или морщинистой. Даже цвет кожи зависит от состояния дермы, так как кровеносные сосуды дермы обеспечивают кожу розовым светом юности, который меркнет в старости, а при уменьшении толщины дермы кожа приобретает нездоровый желтоватый цвет.
Под дермой располагается подкожная жировая клетчатка. В норме она окутывает тело, словно мягкое одеяло, предохраняя внутренние органы от ударов и сотрясений, сберегая тепло. Хотя жировая ткань находится еще дальше от поверхности кожи, чем дерма, она не менее важна с эстетической точки зрения. Не слишком толстая, но достаточно развитая жировая клетчатка придает формам округлость, а коже свежесть и гладкость. Любые нарушения качества жировой ткани — накопление избытка жира или, напротив, исхудание, отечность, воспаление и др. — катастрофическим образом сказываются на внешности.
Все, о чем мы только что говорили, — это общий план строения кожи, без мелких деталей. Однако некоторые структуры кожи заслуживают того, чтобы о них рассказать подробнее. Прежде всего, это — железы.
Если провести по коже пальцем, то можно в большей или меньшей мере почувствовать жирную пленку, которая покрывает кожу. У некоторых людей она практически неощутима, зато у других весьма обильна. В жаркую погоду или при физических упражнениях на коже выступает влага и жирность кожи усиливается. Таким образом, не нужно быть биологом, чтобы заметить, что наша кожа постоянно что-то выделяет. Происходит это в результате деятельности двух главных типов кожных желез — сальных и потовых.
Устройство сальной железы можно представить себе, если мысленно надавить пальцем на кожу и сделать в ней углубление, достигающее дермы. Тогда стенки получившейся ямки будут выстланы эпидермисом. Стенка сальной железы действительно напоминает эпидермис. В ней есть зародышевый слой, в котором происходит непрерывное размножение клеток, а самый верхний слой, так же как в эпидермисе, является местом гибели клеток. Только происходит это все не на поверхности кожи, а в протоке сальной железы. По мере продвижения навстречу своей гибели клетка сальной железы накапливает жировой секрет, который состоит из твердых тугоплавких жиров. Когда клетка разрушается, ее содержимое выплескивается в просвет сальной железы. Таким образом, секрет сальных желез состоит из кожного сала и разрушенных клеток сальной железы. И разумеется, сальные железы тоже влияют на внешний вид кожи. Если они функционируют умеренно, лишь слегка смазывая верхний слой, то кожа выглядит гладкой и имеет здоровый блеск. При избытке кожного сала кожа приобретает жирный блеск, выглядит нечистой, а расширенные протоки сальных желез придают ей вид апельсиновой кожуры. Недостаток кожного сала приводит к тому, что роговые чешуйки не лежат ровно, а топорщатся. Такая кожа выглядит сухой, тусклой и шершавой. Большинство сальных желез расположены у основания волосяных фолликулов и являются его важной частью.
Что касается потовых желез, то они иногда доставляют так много хлопот женщинам, что многие желают, чтобы их вообще не было. Ох уж этот пот, портящий одежду и издающий неприятный запах, ох уж эти подтеки на тщательно положенном макияже в жаркую погоду! Тем не менее на потовые железы возложены важные задачи — терморегуляция (некоторые альтернативы потовым железам, известные в животном мире, такие, как влажный высунутый язык, большие розовые уши или кожистые выросты на различных частях тела, выглядят гораздо менее удобными) и отчасти выведение некоторых продуктов обмена веществ. Под микроскопом потовые железы выглядят как трубочки, свернутые в клубочки в глубине дермы и тянущиеся через всю кожу до самой ее поверхности.
В коже есть потовые железы двух типов — обычные, выделяющие практически лишенную запаха чуть подсоленную жидкость, и апокриновые, которые развиваются в период половой зрелости и несут главную ответственность за запах пота. Апокриновые железы располагаются лишь в подмышечных впадинах, немного на лбу и в области гениталий. В подмышечных впадинах их секрет смешивается с секретом пота, что способствует усилению запаха, особенно если в потовых железах поселяются бактерии. В этом есть своя положительная сторона — не нужно намазывать дезодорантом все тело, достаточно лишь обработать область подмышек. Казалось бы, уж потовые-то железы несильно влияют на внешний вид кожи. Однако влияют, да еще как! Именно пот составляет основную часть так называемой кислотной мантии кожи — невидимого покрытия, защищающего кожу от бактерий.
Поверхность нормальной кожи имеет кислую реакцию, и ее рН (мера кислотности) составляет 5,5 (нейтральный рН равен 7,0, а рН крови — 7,4). Практически все живые клетки (в том числе большая часть бактериальных) очень чувствительны к изменениям рН, и даже небольшое закисление для них губительно. Только кожа, покрытая слоем погибших ороговевших клеток, может себе позволить облечься в кислотную мантию. Кислотная мантия кожи образована смесью кожного сала и пота, в которую добавлены органические кислоты — молочная, лимонная и другие. Эти кислоты образуются в результате биохимических процессов, протекающих в эпидермисе. Кислотная мантия кожи является первым звеном защиты от микроорганизмов, так как большинство микробов не любят кислую среду. И все-таки есть бактерии, которые постоянно живут на коже, например Staphylococcus epidermidis, лактобактерии. Они предпочитают жить именно в кислой среде и даже сами вырабатывают кислоты, внося свой вклад в формирование кислотной мантии кожи. Бактерии Staphylococcus epidermidis не только не приносят вреда коже, но даже выделяют токсины, которые обладают антибиотикоподобным действием и угнетают жизнедеятельность патогенной микрофлоры. Частое умывание с щелочным мылом может разрушить кислотную мантию. Тогда “хорошие”, кислотолюбивые, бактерии окажутся в непривычных условиях, а “плохие”, кислоточувствительные, бактерии получат преимущество. К счастью, кислотная мантия здоровой кожи достаточно быстро восстанавливается.
Кислотность кожи нарушается при некоторых кожных заболеваниях. Например, при грибковых заболеваниях рН возрастает до 6 (слабокислая реакция), при экземе — до 6,5 (почти нейтральная реакция), при угревой болезни — до 7 (нейтральная). Надо отметить, что на уровне базального слоя эпидермиса, где располагаются зародышевые клетки, рН кожи становится равным рН крови — 7,4.
В заключение поговорим немного о нервах, сосудах и мышцах кожи, так как многие косметические проблемы возникают именно по вине этих структур.
Мышцы кожи (мимические мышцы) устроены весьма необычно. В отличие от прочих скелетных мышц, которые прикрепляются к сухожилиям и костям, мышцы лица крепятся к самой коже. Это означает, что, двигаясь, они неминуемо растягивают кожу. В юности кожа может противопоставить растяжению сложную сеть коллагеновых волокон, однако с возрастом волокна все хуже справляются со своими задачами, и тогда в местах наиболее активных движений мышц появляются морщины — вертикальные складки на переносице и горизонтальные морщины лба, носогубные складки и морщинки вокруг глаз. Однако это не означает, что без мышц мы были бы моложе и красивее. Движение мимических мышц создает выражение лица, которое во многом отражает характер человека. Мышцы также поддерживают лицо в тонусе — без них веки бы опустились, уголки губ обвисли, а лицо потеряло бы всю индивидуальность и стало бы напоминать маску. Так как мышцам лица нужно работать сообща, они соединены фиброзной оболочкой, содержащей нервы и сосуды (можно сказать, что кожа имеет фиброзно-мышечную подкладку).
Сосудистая система кожи очень сложна. Но несколько слов о ней сказать необходимо, так как многие косметические средства и процедуры нацелены на “стимуляцию кровообращения”, “тонизирование и укрепление сосудов кожи” и т.д. Ряд косметических недостатков имеет сосудистое происхождение, например сосудистые звездочки, застойные пятна после воспалений, “красный нос” и т.д.
Артерии образуют под кожей сеть, от которой отходят веточки, ведущие в кожу. Непосредственно на границе дермы и гиподермы (жировой прослойки) они снова соединяются и образуют вторую сеть. От нее отходят сосуды, питающие волосяные фолликулы и потовые железы. Вся кожа пронизана очень мелкими сосудами, которые опять-таки часто соединяются друг с другом, образуя сети в каждом слое дермы. Одни сети служат целям питания, другие же работают как теплообменные структуры. Особенности движения крови по всем этим кровяным лабиринтам с многочисленными переходами между ветвями еще плохо изучены, однако есть мнение, что кожа склонна к кислородному голоданию из-за того, что кровь может переходить из артериальных сосудов в венозные, минуя участки, где она должна отдавать кислород клеткам. Возможно, косметическое действие массажа отчасти объясняется тем, что массаж активизирует движение крови, заставляя ее пробегать все сосуды, “не срезая углы”, что предотвращает кислородное голодание кожи. От интенсивности кровообращения также зависит скорость заживления ран. Там, где кровообращение по каким-то причинам нарушено, на месте ран могут образовываться долго незаживающие язвы. На основании этого можно сделать вывод, что и скорость обновления кожи (процесса, весьма сходного с процессом заживления ран) будет зависеть от кровообращения. С кровеносной системой тесно связана лимфатическая система, сосуды которой также образуют в коже сети и замысловатые сплетения.
Интересный вопрос — может ли кожа выводить из организма вредные вещества? В зарубежной литературе иногда можно встретить утверждения, что кожа, в отличие от почек и печени, не является выделительным органом и не стоит ожидать, что через нее будут выходить “токсины” или “шлаки”. Однако есть данные (книга “Кожа”. — М.: Медицина, 1982 / Под ред. А. М. Чернуха, Е. П. Фролова), что кожа может задерживать и связывать токсичные метаболиты, защищая другие органы от их повреждающего действия, а также выводить многие продукты обмена веществ из организма. Благодаря разветвленной сосудистой сети кожа также участвует в газообмене, выделяя углекислоту и поглощая кислород (кожа обеспечивает 2% газообмена организма).
Нервы кожи отвечают за осязание, болевую и температурную чувствительность, а также управляют мимическими мышцами и сосудами. Кроме того, нервная система кожи принимает непосредственное участие в развитии воспаления, а также может вызвать воспаление самостоятельно. Воспаление, возникшее по вине нервов кожи, называют нейрогенным воспалением, и оно нередко отвечает за возникновение побочных реакций на косметику. Важное косметическое значение имеют и нервы, управляющие мимическими мышцами, так как именно по их вине возникают мимические морщины. Один из способов борьбы с морщинами — “отключить” мимические нервы от мышц (например, с помощью инъекций ботулотоксина).
Таким образом, хотя истоки красоты находятся в глубинах кожи, нередко там же берут начало и заболевания кожи, разрушающие ее красоту. Соответственно многие проблемы кожи решаются лишь при воздействии на ее глубокие слои. Тем не менее улучшить состояние кожи можно, не вторгаясь в ее глубины, а действуя исключительно на ее поверхность. С помощью поверхностных средств можно защищать кожу от вредных факторов, укреплять ее защитные структуры и даже доставлять необходимые вещества. Воздействие на глубокие слои тоже возможно, однако оно является весьма рискованным и порой приносит больше вреда, чем пользы. Навредить могут, конечно, и поверхностные средства, но риск здесь гораздо меньше, чем при глубоком воздействии.
Поэтому залог успеха косметологии — понимание того, что происходит в глубине кожи, какие процессы являются причиной тех или иных внешних изменений и какая методика позволит вернуть, сохранить и приумножить красоту, не нанося ущерба коже.
Подробности для любознательных
НУЖНО ЛИ УЧИТЫВАТЬ ТИП КОЖИ?
Знаете ли вы свой тип кожи? Наверное, большинство женщин, не задумываясь, ответят на этот вопрос, сказав: сухая, жирная, комбинированная или нормальная. И выбирая крем, они обязательно посмотрят, для какого типа кожи он предназначен, будучи совершенно уверены, что это поможет сделать правильный выбор.
Деление кожи на типы так долго было основой выбора режима ухода за ней, что стало казаться незыблемым законом, аксиомой косметологии. И нелегко привыкнуть к мысли, что эта “нить Ариадны” больше не ведет к выходу из лабиринта косметических головоломок. Между тем это так. Современная стратегия ухода больше не опирается на традиционную классификацию типов кожи, которую большинство западных специалистов считают далекой от реальности. И тем не менее давайте ее вспомним, а заодно обсудим, в чем ее несовершенство.
Сухая кожа. Под сухой кожей обычно понимают тонкую, чувствительную кожу: ее “стягивает” после умывания, она не блестит, на ней почти не видны поры и редко бывают угри и прыщи. Анатомически — это тонкая, обычно слабопигментированная кожа с небольшим количеством сальных желез и тонкой подкожной жировой прослойкой. Размер сальных желез сухой кожи, как правило, меньше, чем жирной. Раннее увядание сухой кожи предопределено ее небольшой толщиной (подушка, на которой покоится эпидермис, очень тонка) и малым количеством пигмента, не обеспечивающим должную защиту от УФ-излучения.
Жирная кожа. Это толстая, пористая кожа, которая выделяет много кожного сала. На ней часто появляются угри и прыщи, она быстро приобретает “нечистый” вид. Анатомически — это кожа на толстой “подкладке”, содержащая большое количество крупных сальных желез. С возрастом жирная кожа может превратиться в нормальную, к тому же на ней поздно появляются морщины.
Нормальная кожа.Кожа средней толщины, с малозаметными порами, сальные железы которой работают ровно настолько активно, чтобы обеспечивать оптимальное смазывание поверхности кожи. Нормальная кожа не возражает против умывания, хорошо переносит большинство косметических средств и радует владельца своей неприхотливостью.
Комбинированная кожа. Сочетание разных типов кожи. Например, жирная кожа на лбу, носу и подбородке, но сухая на щеках. Или пятна сухой кожи среди жирной либо нормальной кожи. Или нормальные лоб и щеки, но лоснящийся нос. Обычно, когда не могут разобраться, к какому типу отнести данную кожу, ее называют комбинированной.
Обезвоженная кожа. Термин, придуманный для определения кожи любого типа с нарушенным водным балансом. Признаками обезвоженности являются шелушение, повышенная чувствительность, вялый вид кожи, шероховатость, появление сухих пятен.
Чем плоха эта классификация? Прежде всего, тем, что, ориентируясь на нее, можно накупить совершенно ненужных или даже вредных для кожи продуктов. Например, она не учитывает такую важную характеристику кожи, как особенности процесса ее обновления. Допустим, у вас сухая кожа, у которой замедлено слущивание роговых чешуек. Если согласно классификации кожи по типу начать щедро смазывать такую кожу жирным кремом, то крем, склеивая роговые чешуйки, будет мешать им отделяться от поверхности кожи. Увеличение слоя изношенных поврежденных роговых чешуек, которым давно пора на покой, приведет к ухудшению цвета кожи и даже появлению прыщей и угрей. Напротив, если мы примем за аксиому, что жирную кожу нужно кормить только обезжиренными кремами, мы можем поставить ее перед дефицитом важных жиров, необходимых для обеспечения водосберегающего барьера кожи. В итоге при всей своей жирности кожа станет обезвоженной. А если теперь начать смазывать ее спиртовыми растворами, то можно сделать ее такой же чувствительной и раздраженной, какой должна была бы быть сухая кожа.
Ситуация осложняется тем, что кожа может меняться. Многие женщины замечают, что их кожа летом выглядит жирной и лоснящейся, а зимой становится сухой и тонкой. Иногда на нормальной коже появляются участки сухой, шелушащейся кожи. И почти всегда кожа становится более сухой с годами.
Что же на самом деле нужно учитывать, выбирая режим ухода за кожей? Прежде всего, количество меланина — пигмента кожи. Чем темнее кожа, тем лучше она защищена от повреждающего действия солнечных лучей, а чем она светлее, тем более тщательная защита ей нужна. Затем нужно учитывать конкретную проблему, которая стоит между вами и вашей красотой. Если у вас угри, то вам нужен один режим ухода, а если у вас склонность к раздражению и аллергии, то другой. Если вы видите, что кожа приобретает тусклый, нечистый вид, то вам нужно применять отшелушивающие средства независимо от типа кожи. Точно также, если вы заметили признаки обезвоживания, нужно позаботиться об увлажнении кожи, даже если она выделяет много кожного сала.
Так что же — тип кожи совсем не важен? Нет, его полезно определять хотя бы приблизительно. Главным образом потому, что он отражает толщину кожи и количество сальных желез. Если у вас тонкая кожа, вам нужно раньше озаботиться профилактикой старения, внимательнее относиться к выбору косметики, учитывая риск раздражения кожи. А если кожа жирная, то это говорит о том, что все факторы, усиливающие отделение кожного сала, будут проявлять в ней свое действие особенно сильно. Ну а если у вас нормальная кожа, то вам нужно лишь следить за тем, чтобы не нарушить ее гармонию необдуманными действиями.
ЭКОЛОГИЯ КОЖИ
“Дайте мне точку опоры, и я переверну Землю!” — когда-то воскликнул Архимед. И ведь перевернул бы, если бы сумел, так как его занимала лишь техническая осуществимость данного маневра, но не его целесообразность или безопасность. К сожалению, в наши умы с детства внедрен комплекс человека — завоевателя и преобразователя, человека — властелина природы. Преобразовывать (и использовать) сначала, изучать и размышлять потом, когда приходит время “собирать камни” и расхлебывать последствия, — вот лозунг, под которым происходит развитие современной цивилизации. Сходная ситуация наблюдается в косметологии. Сначала создаются методы и средства, так или иначе изменяющие кожу: это разрушение рогового слоя или даже эпидермиса, расслабление мышц, заполнение морщин всевозможными гелями, отсасывание жира, встраивание в кожу золотых нитей, иммуностимуляция, нагрев и охлаждение, пропускание электрических токов, изменение гормонального баланса, вкалывание различных субстанций и т.д. Потом ученые садятся и начинают думать, что же происходит в коже при всех этих манипуляциях и к каким отдаленным последствиям это может привести. Обычно происходит это уже после того, как метод внедрен в косметическую практику и миллионы людей пробуют его, в буквальном смысле слова, на своей шкуре. Многие методы или средства вообще не удостаиваются внимания ученых в первую очередь потому, что косметологические процедуры не являются методами лечения или профилактики каких-либо заболеваний. Поэтому если одни воздействия, применяемые в современной косметологии, изучены довольно подробно, то про другие почти ничего не известно — неясен механизм действия, неизвестно, к каким последствиям приводит их применение. К сожалению, далеко не все потребители косметической продукции и услуг и даже не все косметологи понимают, что результат необдуманного вмешательства в такую сложную живую систему, как кожа, может быть так же трагичен и трудно предсказуем, как результат необдуманных преобразований экологических сообществ, будь то осушение болот, поворот рек вспять или уничтожение хищников.
10.Июн.2020
Косметологи рекомендуют проводить правильный уход за кожей лица в подростковом возрасте всем без исключения мальчикам и девочкам, даже если у них нет косметических проблем. Распознать наступление переходного возраста у подростков можно по высыпаниям на лице. С этим явлением знакомы многие девочки и мальчики 12-17 лет. Именно с этого периода нужно начинать активный уход по типу кожи.Чаще всего подростковая кожа является проблемной и склонна к жирности и акне. Высыпания на лице ни в коем случае запускать нельзя! Иначе подросток к концу полового созревания может подойти со шрамами, пигментными пятнами или серьёзным инфекционным поражением кожи. Своевременно подобранный правильный уход поможет сохранить красоту кожи, а также избежать возникновения комплексов, связанных с внешним видом.
1. Что такое акне (угри)?
Акне (утри, угревая сыпь, угревая болезнь) - воспалительное заболевание сальных желез. Как правило, акне представлены воспалительными элементами (в народе называемыми прыщами), часто болезненными, а также не воспалительными комедонами, представляющими собой безболезненные чёрные и белые точки.
2. Почему появляются акнекомедоны?
В коже расположены сальные железы, вырабатывающие вещество, называемое кожным салом. От этих желез отходят выводные протоки, по которым кожное сало попадает в волосяной фолликул, а затем на поверхность кожи. Если сальные железы вырабатывают слишком много кожного сала, развивается себорея (кожа становится жирной и начинает лосниться). В некоторых случаях, отток кожного сала наружу затрудняется в результате сужения устья волосяного фолликула, когда происходит слишком активная продукция роговых чешуек, в результате образуется пробка, закупоривающая проток. Когда кожное сало и чешуйки кожи скапливаются в закупоренном протоке, под кожей и образуются комедоны. В скопившемся в канале кожном сале откладываются пигменты, а при соприкосновении с воздухом в результате окисления образуются липоперикиси, что приводит к образованию «чёрной точки» или открытого комедона.
3. Почему появляются акне (угри)?
В волосяном фолликуле на фоне избыточной продукции и нарушенного оттока кожного сала начинают размножаться бактерии — Propionibacteriuniacnes. Эти бактерии живут в коже практически всех людей, однако при избыточном размножении могут вызывать местное воспаление, что приводит к образованию гнойничков - воспалительных элементов красного цвета, представляющих собой заполненные гноем пузырьки или плотные подкожные узелки.
4. Где чаще всего встречаются угри?
Угри появляются только в тех местах, где наиболее развиты сальные железы, т.е. на лице, на верхней части спины и в меньшей степени на верхней части груди.
5. Можно ли заразиться угревой болезнью?
Нет. Угревая болезнь никогда не передаётся ни при каком контакте с человеком, страдающим акне.
6. В чём причины появления угрей?
Одним из важных факторов является наследственность. Другим, не менее важным фактором, является изменение гормонального баланса в организме. Радикальные гормональные изменения в период полового созревания ведут к тому, что организм как у мальчиков, так и у девочек начинает вырабатывать мужские половые гормоны, называемые андрогенами. Андрогены влияют на активность сальных желез кожи и усиливают размножение клеток кожи, формирующих роговые пробки в устьях фолликулов. Повышенная восприимчивость рецепторов клеток сальных желез к андрогенам приводит к увеличению активности этих желез. Индивидуальные особенности чувствительности гормональных рецепторов кожи приводят к тому, что у одних подростков угри возникают, а у других нет. Таким образом, угревую болезнь нельзя рассматривать как чисто гормональное заболевание, поскольку не всегда высокий уровень андрогенов ассоциирован с угревой сыпью.
7. Существуют ли другие факторы риска?
Появление угрей может вызвать и чрезмерное употребление некоторых лекарственных препаратов (например, витаминов группы В, препаратов, содержащих йод). Стресс (тревога, тоска, депрессия) часто приводит к ухудшению течения угревой болезни, что связано с повышением салопродукции под влиянием импульсов вегетативной нервной системы, усиливающихся при стрессе. У девушек усугубление проявлений угревой болезни может наблюдаться за несколько дней до начала менструации.
8. Играет ли питание какую - либо роль в возникновении угрей?
В ряде клинических исследований продемонстрирована роль некоторых продуктов питания (продукты из цельного молока и сладости) в ухудшении течения акне. Взаимосвязь угревой болезни с курением и употреблением алкоголя в настоящий момент достоверно не доказана, однако, у отдельных пациентов с акне эти вредные привычки отчетливо коррелируют с ухудшением течения болезни.
9. Играет ли какую - либо роль в возникновении угрей сексуальная активность?
Нет. Наличие или отсутствие сексуальных контактов, а также их частота не влияет на появление или исчезновение акне.
10. Как относиться к косметическим средствам?
Большинство косметических средств являются очень жирными и обычно усугубляют угревую сыпь. Косметические продукты на основе ланолина и вазелина (особо жирные) противопоказаны при акне. Все жирные кремы усугубляют развитие прыщей, потому что закупоривают поры, и таким образом ещё больше нарушают отток кожного сала. Наиболее
комедогенны (т.е. обладают наибольшей способностью вызывать угри) средства, имеющие в составе вещества, названия которых содержат изопропил, изистеарил, а также кокосовое и миндальное масло, лаурилсульфат, олеиновую кислоту.
11. С какого возраста появляется угревая сыпь?
У девочек она появляется в среднем в 10 - 11 лет, у мальчиков - обычно в 12 - 13 лет. Достаточно часто угри исчезают к 20 -25 годам, но у некоторых людей, без лечения, они сохраняются почти всю жизнь.
12. Может ли угревая сыпь возникнуть после 25 – летнего возраста?
В настоящее время отмечается всё больше случаев поздней угревой болезни, связанной, в частности, с применением определённых лекарственных препаратов либо некоторых косметических средств, а также эндокринными нарушениями.
13. Какие советы в области гигиены можно дать людям с угревой сыпью?
Не выдавливайте угри самостоятельно, это может привести к замедлению процесса заживления и рубцеванию. Попадание инфекции в ранку после выдавливания может привести к усугублению воспалительного процесса и распространению
инфекции на соседние участки кожи. Люди, страдающие угревой болезнью, должны умываться тёплой водой, с
использованием специальных косметических средств. Частое мытьё кожи с мылом не избавляет от акне, а часто усугубляет течение болезни за счёт компенсаторного усиления продукции кожного сала (чем активнее смываем, тем больше выделяется). В случае, если появляется ощущение сухости и стянутости кожи, желательно использовать специальные
увлажняющие средства для проблемной кожи. Кожу не следует энергично тереть, в расчёте удалить, таким образом, чёрные точки. Обязательно следует удалять макияж на ночь. Людям, страдающим акне, рекомендуется избегать чрезмерного пребывания на ветре и холоде.
14. Нужно ли бороться с угревой сыпью немедленно, и если да, то почему?
Борьбу с угревой сыпью следует начинать своевременно, чтобы предотвратить образование рубцов и пигментации. Чем позднее начинается лечение, тем больше вероятность образования рубцов, которые потом сложно будет удалить.
15. Можно ли, страдая угрями, находиться на солнце?
Воздействие солнечных лучей при акнедискутабельно - у многих пациентов ультрафиолет приводит к улучшению состояния кожи, однако у некоторых он может спровоцировать ухудшение. Однако и для всех действует правило -необходимо защищать свою кожу с помощью специальных солнцезащитных средств, с пометкой «некомедогенно»
16. Какие методы лечения используются при угревой сыпи?
При угревой сыпи используется три метода лечения: наружные средства, лекарства, применяемые внутрь, а также физические методы (лазеротерапия, криотерапия, УФО...). Метод лечения определяется врачом - дерматологом, который назначает лекарство, соответствующее типу угрей и серьёзности заболевания. Бывает так, что пациенту приходится сочетать одновременно несколько способов лечения. Какой бы метод ни применялся, эффект от лечения чаще становится заметным только через несколько недель.
Дарья Хасанова,
врач-дерматовенеролог БУ «Няганская городская детская поликлиника»
Чрезмерное выделение пота (лат. гипергидроз ) может возникать на отдельных участках тела (преимущественно руки, подмышки, стопы), но может быть и генерализованным (тогда поражается вся кожа). Это нарушение иногда связывают с эндокринными заболеваниями (гипертиреоз, сахарный диабет), заболеваниями нервной системы и периферических нервов, а также с гематологическими заболеваниями (болезнь Ходжкина), и тогда говорят о вторичном гипергидрозе.Однако чаще всего это зависит от склонности человека и связано со стрессом, беспокойством или другими эмоциями. Потливость только носа, называемая красным носом, в основном встречается у детей. Существует также т.н. чрезмерная вкусовая потливость , локализующаяся на лбу, носу или шее и связанная с употреблением сильно приправленных продуктов.
Чрезмерная потливость является обычным явлением, особенно у молодых людей (обычно начинается в период полового созревания).Семейная встречаемость (аутосомно-доминантное наследование) связана только с потливостью носа. Остальные случаи не наследуются, если только они не связаны с другим заболеванием с возможной генетической основой (например, диабетом 1 типа).
Типичная локализация повышенной потливости – в области, богатой потовыми железами, например, в подмышечных впадинах, на руках и ногах, а также в области верхней губы. При заболеваниях нервной системы или периферических нервов может наблюдаться повышенная потливость одной половины тела при снижении потоотделения в противоположной области.Носовое потоотделение, которое наблюдается только у детей, может быть связано с наличием мелких пузырьков на эритематозной поверхности. Повышенное потоотделение может способствовать развитию вторичных бактериальных, грибковых и грибковых инфекций и обострению существующих кожных заболеваний.
Типичная повышенная потливость, ограниченная областью кистей и/или стоп, не требует срочной консультации дерматолога. Если у вас внезапно развилась генерализованная потливость, связанная с другими симптомами (такими как потеря веса, увеличение лимфатических узлов), вы должны обратиться к врачу для проведения дополнительных анализов.Однако при односторонних нарушениях потоотделения может потребоваться консультация невролога.
Диагноз гипергидроза основывается прежде всего на данных, полученных при сборе анамнеза и обследовании больного. Как правило, никаких дополнительных тестов не требуется. Если чрезмерное потоотделение связано с заболеваниями других органов (щитовидная железа, нервная система, сахарный диабет), рекомендуется консультация, возможно обследование и лечение у конкретных специалистов в зависимости от диагноза.
При ограниченных формах первичной (а значит, не связанной с каким-либо заболеванием) повышенной потливости в первую очередь рекомендуются препараты для местного применения, содержащие хлорид алюминия или другие металлы. Эти препараты можно использовать в виде дезодорантов, гелей или кремов. Их действие связано с закупоркой устьев секреторных протоков потовых желез. Положительные эффекты наблюдались и после введения ботулотоксина, угнетающего секрецию ацетилхолина.Этот метод широко применяется при повышенной потливости подмышечных впадин (требует повторных процедур каждые 6–12 мес). Он также используется в руках и ногах, но инъекции болезненны. Другими возможными методами лечения являются ионтофорез воды и все реже используемая симпатэктомия.
Стоит добавить, что симпатэктомия, выполненная по поводу повышенной потливости ладоней и подошв, может вызвать повышенную (компенсаторную) потливость других частей тела. Симптоматический гипергидроз, т.е. сопутствующий эндокринным, неврологическим и гематологическим заболеваниям, является вторичным симптомом и такой больной требует наблюдения конкретных специалистов.
Повышенная потливость часто является хроническим заболеванием и требует длительного приема различных препаратов. Ботулотоксин не дает постоянного эффекта и его инъекции необходимо повторять (с разной частотой в зависимости от площади).
Не существует известных методов предотвращения чрезмерного потоотделения.
.Выделение пота выполняет терморегуляторную функцию, обеспечивая при этом достаточное увлажнение кожи. Пот в сочетании с секретом сальных желез (кожным салом) создает внешний слой, защищающий кожу от неблагоприятного воздействия факторов окружающей среды.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Потовые железы кожи (glandulae sudoriferae) отвечают за выработку и секрецию пота.Существует два типа потовых желез: эккриновые и апокринные.
Эккринные потовые железы представляют собой одиночные клубочковые трубчатые железы. Секреторная часть расположена глубоко на границе нижних слоев кожи и подкожной клетчатки, выводной проток изогнуто впадает в эпидермис и выходит непосредственно на поверхность кожи. Эккриновые железы имеются по всему телу, кроме кожи ушей и каймы кожи и слизистых оболочек. Кожа подмышек, рук, подошв ног, носа и лба особенно богата этими железами.Общее количество потовых желез около 2-3 миллионов, а их средняя плотность 200 на см2.
Потовые железы иннервируются постганглионарными симпатическими волокнами. Синаптический медиатор, отвечающий за функцию эккринных желез, — ацетилхолин. Основная функция эккриновых желез — выделение пота для поддержания влажности кожи и создания поверхностной мантии кожи за счет постоянного незаметного потоотделения (perspiratio insensibilis). Температурным пределом, который рефлекторно (гипоталамически контролируемая терморегуляция) увеличивает потоотделение, является температура окружающей среды выше 31°С.Тогда мы говорим о терморегуляторном потоотделении.
Апокринные потовые железы крупнее эккринных, и их выводной проток открывается вблизи сальной железы на верхушку волосяного фолликула. Они не участвуют в терморегуляции. Они начинают свою активность в пубертатном периоде и зависят от андрогенов. Апокриновым потовым железам отводится роль рудиментарных, атавистических органов. Функция, которую они играют в организме человека, до конца не изучена.
Наиболее частая дисфункция эккринных потовых желез — повышенная потливость, т. е. гипергидроз.Этот термин означает выделение пота сверх количества, необходимого для физиологических нужд.
Первичная повышенная потливость
Гипергидроз может быть первичным, т.е. идиопатическим, конституциональным. Из-за измененного порога возбудимости потовых желез и/или неправильной вегетативной регуляции даже слабые раздражители вызывают повышенное потоотделение. Первичная повышенная потливость проявляется чаще всего в локализованной форме, затем поражает область подмышек, кистей и подошв ног, иногда также лица (преимущественно вокруг кончика носа) или шеи.Этот характер в первую очередь связан с эмоциональными факторами, такими как боль или тревога.
Эмоциональный гипергидроз встречается у обоих полов, часто в семьях. Обычно он начинается в детстве или подростковом возрасте и во многих случаях имеет тенденцию спонтанно разрешаться после 25 лет. Следствием повышенного потоотделения может быть мацерация эпидермиса, что в свою очередь способствует развитию вторичной бактериальной и грибковой инфекции. Больные с эмоциональным гипергидрозом чаще астеничны, имеют признаки вегетативной гиперчувствительности.
Чрезмерная потливость подмышечной впадины является проблемой для пациентов. Повышенное потоотделение здесь чаще всего носит непрерывный характер. Эккринный пот смешивается в области подмышечных впадин с потом, выделяемым апокриновыми железами, высокая концентрация которого находится в этой области. Первоначально как эккринный, так и апокринный пот не имеют запаха. Неприятный запах является результатом появления на коже продуктов метаболизма бактерий-сапрофитов, а пот является для них отличным питанием.
Чрезмерное потоотделение рук делает их красными или синими и холодными.Повышенное потоотделение носит в основном приступообразный характер. При тяжелой форме потливость поражает также тыльные поверхности кистей и обычно переходит с периферических отделов на проксимальные. Профессиональная работа, выполняемая с постоянным использованием рук, усугубляет заболевание. У парикмахеров гипергидроз рук может считаться профессиональным заболеванием.
Чрезмерная потливость стоп может сопровождаться или не сопровождаться гипергидрозом рук. Стимулируется окклюзионной, резиновой и пластмассовой обувью.Кожа стоп у больных гипергидрозом приобретает синюшную окраску, роговой слой становится распушенным и мацерированным. Может развиться роговица, т.е. поверхностная бактериальная инфекция рогового слоя, характеризующаяся небольшими кратерообразными углублениями, болезненными при надавливании. Вероятным этиологическим фактором данного дерматоза являются сапрофитные бактерии на коже человека. Часто вокруг подошв появляется очень неприятный запах пота. Этот тип расстройства называется злокачественным потоотделением (бромгидрозом).Они чаще всего связаны, как и при гипергидрозе подмышек, с бактериальными метаболитами, которые разрушают мацерированный роговой слой, иногда в зависимости от диетических факторов или лекарств.
Описана также редкая форма сниженного гипергидроза - локализованный односторонний гипергидроз (ЛГГ). Это расстройство может быть идиопатическим. Иногда это связано с неврологическими факторами, такими как инфаркт головного мозга, травмы спинного мозга, периферические невропатии или с опухолями средостения.Площадь гипергидроза при ЛГП невелика, а дерматоз чаще локализуется на предплечье или лбу.
Локализованная, четко очерченная область чрезмерного потоотделения может представлять собой родимое пятно пота. Гистологически обнаруживают значительное скопление эккринных потовых желез.
Интенсивное лечение
Идиопатическая повышенная потливость чрезвычайно обременительна для больных, оказывает деструктивное влияние на их социальную активность, нередко делает невозможным труд.Она всегда требует интенсивного лечения, важным элементом которого во многих случаях должна быть психотерапия.
Лечение легкой повышенной потливости может быть консервативным, в то время как в рефрактерных случаях, при очень выраженной усиленной потливости, необходимо лечение ботулотоксином или хирургическое вмешательство. Внимание пациента необходимо обратить на строгое соблюдение гигиены. Больному следует избегать ношения одежды из синтетических материалов и резиновой обуви.
У многих больных хорошие результаты дает применение порошков (готовых к употреблению препаратов, порошков: Педипур, Стоппот), суспензий и растворов (Антидрал, Дезорол), содержащих вяжущие соединения, временно коагулирующие потовые железы.Применяются соли алюминия (в основном 20% хлористого алюминия), формалин (5-10%), таннин (2%) и борная кислота (10-30%).
Применение антиперспирантов и дезодорантов эффективно при повышенной потливости подмышечной области. Антиперспиранты предназначены для подавления секреции пота путем блокирования протоков, ведущих к потовым железам. Пробка образуется в результате нейтрализации кислых солей алюминия (гидрохлорид алюминия и цирконий-алюминиевые соли — основные активные соединения антиперспирантов) потом.Следует помнить, что полный эффект антиперспирантов раскрывается только на десятый день их применения. После прекращения применения потоотделение постепенно возвращается к исходным значениям, так как в результате физиологического процесса отшелушивания эпидермиса из них снимается пробка, блокирующая протоки эккриновых желез.
Дезодоранты нейтрализуют запах пота, не влияя на его количество. Основными ингредиентами дезодорантов являются антибактериальные вещества. В настоящее время большинство доступных препаратов-антиперспирантов сочетают в себе эффекты антиперспирантов и дезодорантов.
В некоторых случаях повышенной потливости положительный терапевтический эффект достигается после серии процедур ионофореза. Системно вводимые антихолинергические препараты, такие как атропин сульфурикум и беллапан, эффективны. Следует помнить, что они могут вызывать побочные эффекты, такие как сухость слизистых оболочек, нечеткость зрения, повышение глазного давления, задержка мочи. Иногда потоотделение уменьшается после введения Беллергота, который помимо тропановых алкалоидов содержит фенобарбитал.Терапевтическую эффективность, особенно при эмоциональном гипергидрозе, демонстрируют и противотревожные препараты, особенно те, которые дополнительно обладают холинолитическим действием, например гидроксизин (Атаракс).
В последние годы локальные формы гипергидроза лечили инъекциями ботулотоксина. Его вырабатывают бактерии Clostridium botulinum. В терапии в основном используется ботулотоксин типа А. Механизм его действия заключается в блокировании высвобождения ацетилхолина из нервных окончаний.Используются два препарата Ботокс и Диспорт. При повышенной потливости подмышечной области рекомендуется введение 200 ЕД Ботокса (в доступной литературе описана эффективность доз от 36 до 200 ЕД Ботокса и 400 ЕД Диспенса) в подмышечную впадину, внутрикожно в 16- 32 инъекции за один лечебный сеанс. При подошвенном и ладонном гипергидрозе эффективны дозы от 35 до 100 ЕД ботокса и 120 ЕД диспергирования. 30 единиц ботокса вводят в LUH для подавления гипергидроза. Правильно выполненная процедура безопасна; при мышечном параличе и летальном исходе человеку весом 70 кг пришлось бы единовременно получить 3000 ЕД.Ботокс.
Единственным побочным эффектом является легкая боль при введении препарата. Примерно через 6 мес после лечения возникают рецидивы, требующие повторной терапии.
В очень тяжелых случаях повышенной потливости в области подмышек, резистентной к консервативному лечению, применяют хирургическое иссечение потовых желез или липосакцию этой области. Еще одним методом хирургического лечения тяжелых форм повышенной потливости рук и подмышек является верхнегрудная симпатэктомия.Аналогично при повышенной потливости ног выполняют поясничную симпатэктомию. Это эффективные методы лечения, но они сопряжены с высоким риском осложнений, таких как синдром Горнера, повреждение плечевого сплетения или пневмоторакс. Иногда после симпатэктомии возникает компенсаторный гипергидроз в других частях тела.
Повышенная вторичная потливость
Чаще всего генерализованная (hyperhydrosis generalisata). Он может быть вызван многими внутренними факторами и часто является вегетативным симптомом других заболеваний.Сопровождает эндокринные нарушения: гипертиреоз, тиреотоксикоз, сахарный диабет, ожирение, климакс. Чрезмерная потливость возникает при различных неврологических заболеваниях, особенно при поражении симпатической передачи, например синдроме запястного канала, и при повреждениях спинного мозга (зуд, гемиплегия, сирингомиелия). Может быть неспецифическим симптомом ряда хронических инфекционных, воспалительных и опухолевых заболеваний, в том числе малярии, туберкулеза, ВИЧ-инфекции, ревматических заболеваний, лимфом.
Гипергидроз характерен для лихорадочных заболеваний и субфебрильной температуры. Возникает при состояниях, при которых происходит выброс катехоламинов: шок, феохромоцитома, гипогликемия, абстинентный синдром. Так называемое холодный пот – повышенное потоотделение, сопровождающееся спазмом сосудов.
Чрезмерное потоотделение также может быть вызвано внешними факторами. Это характерно для тропического климата, особенно в период акклиматизации. Возникает при отравлении различными химическими соединениями, напр.средства защиты растений. При некоторых дерматологических заболеваниях, связанных с аномальным кератозом, таких как различные виды кератоза на кистях и стопах, встречаются локальные формы гипергидроза.
Потливость на ограниченном участке волосистой части головы, лица (преимущественно вокруг кончика носа, лба) и шеи является распространенной физиологической реакцией на употребление горячей и острой пищи. Термин «патологическая вкусовая потливость» используется для описания повышенной потливости, возникающей в результате нарушений со стороны центральной нервной системы, вегетативной нервной системы при диабете или как осложнение после шейной или грудной симпатэктомии.Аналогичные нарушения возникают при синдроме Фрея (ушно-височный синдром), представляющем собой специфическую форму патологической вкусовой потливости. Этот синдром был впервые описан польским неврологом Люцианом Фреем. Он характеризуется гиперемией головы и шеи и обильным потоотделением в этих областях в ответ на вкусовые раздражители. Нарушения являются следствием хирургического вмешательства на околоушных железах или повреждения околоушных желез воспалением или травмой, что приводит к патологической повторной регенерации парасимпатических волокон.Рефлекторная дуга во время жевания или вкусовой стимуляции вызывает выделение слюны вместо слюны.
Лечение гипергидроза должно быть этиотропной терапией.
Потница и потливость
Следствием повышенного потоотделения может быть потливость, которую мы чаще всего наблюдаем у новорожденных и грудных детей. Потница возникает в результате повышенного потоотделения и одновременного затруднения оттока пота. Они возникают в первую очередь в результате перегревания тела или неправильного ухода (использование оливкового масла после купания), возникают при лихорадочных заболеваниях, а также в местах солнечных ожогов.Патофизиологические изменения заключаются в образовании кератиновой пробки, закупоривающей потовые железы. Это приводит к расширению протока, затем к разрыву его стенки и выходу пота в окружающие ткани.
Потница (miliaria cristallina) возникает в результате закупорки потовых желез роговым слоем. Они появляются на неизмененной коже. Это крошечные пузырьки с прозрачной жидкостью. Их сравнивают с каплями росы.Высыпания многочисленные, их можно обнаружить на волосистой части головы, шее, туловище, в сгибательных зонах.
Наиболее распространенной формой потницы является красная потница (miliaria rubra), при которой происходит закрытие выводного протока в нижних слоях эпидермиса. Красная потница отличается от обычной тепловой сыпи своей воспалительной природой. Это красные шишки, часто с пузырьком наверху. Высыпания окружены воспалительной каймой. Они склонны концентрироваться. Они располагаются симметрично, преимущественно на туловище и в сгибательных зонах.Они сопровождаются зудом, покалыванием и жжением.
Глубокий калий (miliaria profunda) — очень редкий сорт, происходит как следствие рецидивного красного кали.
Экзема возникает в результате разрыва дренажного протока потовой железы на границе дермы и эпидермиса или ниже верхней части дермы. Это твердые, невоспалительные, беловатые образования размером до 3 мм. Они располагаются на туловище и конечностях.
Лечение потницы в основном заключается в устранении факторов, вызывающих повышенное потоотделение.Пациенту следует рекомендовать носить легкую, воздушную одежду. Важно ограничить нанесение косметических масел на кожу ребенка, особенно после купания. Рекомендуется протирать пораженные участки кожи 1%. с салициловым спиртом, применение присыпок с борной кислотой (5-10%), жидких присыпок с ментолом (1%).
Потница (дисгидроз) — хроническое полиэтиологическое заболевание, связанное с повышенной потливостью рук и ног. Очаги локализуются в основном на кистях и подошвах.Особенно часто симметрично на боковых поверхностях пальцев (преимущественно пальцы с 3-го по 5-й). Это глубокие внутриэпидермальные везикулы с плотной крышкой. Высыпания вначале мелкие, затем значительно увеличиваются, часто сливаясь друг с другом. Они сопровождаются зудом. При гистологическом исследовании выявляют губчатое состояние в эпидермисе, а последние гистологические анализы показывают вторичное вовлечение в болезненный процесс эккринных потовых желез, поэтому дерматозы чаще всего включают в группу экзем.
При лечении потливости применяем подсушивающие, дезинфицирующие и противовоспалительные препараты в виде спреев, кремов, лосьонов с кортикостероидами и антибиотиками.
Читайте также:]
Повышенная потливость
.Пожалуйста, ознакомьтесь с информацией об обработке персональных данных на Сайте.
Нажимая на кнопку «Перейти на сайт» или закрывая это окно кнопкой «x», вы даете согласие на обработку ваших персональных данных, как описано ниже. Поэтому мы просим вас прочитать эту информацию и сделать осознанный выбор, прежде чем вы зайдете на Веб-сайт.
На что ты согласен?
На этом веб-сайте мы используем файлы cookie (так называемые «файлы cookie») для статистических целей, чтобы обеспечить безопасность на Веб-сайте, улучшение наших услуг, запоминание тех, которые вы выбираете настройки, чтобы упростить использование веб-сайта. Используя наш веб-сайт, без изменения настроек веб-браузера для автоматической обработки файлов cookies, вы даете согласие на их хранение в памяти вашего устройства для указанных целей ниже.В этом случае этот веб-сайт установит файлы cookie, как только он загрузится. Помните, что вы можете самостоятельно управлять файлами cookie и отозвать свое согласие на их использование в любое время. хранения на вашем устройстве. Дополнительная информация о файлах cookie и правилах обработки персональные данные и их объем можно найти в нашей Политике конфиденциальности.
Мы используем предоставленный инструмент Smartlook для сохранения путей взаимодействия с нашим Веб-сайтом. через Smartlook Lidicka 2030/20, 602 00 Брно, Чехия.Это средство, которое спасает активности пользователей на нашем веб-сайте и позволяет им воспроизводить свое поведение во время сеанса. благодаря записи. Собранные ими данные анализируются нашими программистами с целью повышения качества предоставляемых нами услуг, адаптируя Веб-сайт к потребностям Пользователей, в том числе проверка ошибок и устранение технических неполадок. Они собираются с помощью инструмента Smartlook. информация об активности Пользователей на нашем Веб-сайте, т. е. дата и время посещений, открытых подстраницы и количество кликов.
Вы не хотите, чтобы Smartlook записывала вас, помните, что вы можете отказаться от мониторинга, ранее выраженное в любое время отозвать на сайте https://www.smartlook.com/opt-out или https://medicalprogress.pl/polityka-prywatnosci. Вы можете дать согласие на мониторинг вашей активности на веб-сайте со стороны Smartlook, отказаться от его выражения и отозвать свое согласие, вы также можете в Настройки.
Что вы получаете?
Лучшее качество страницы. Мы показываем вам более качественный контент, и благодаря собранным данным мы можем постоянно его улучшать.
С нами ваши данные в безопасности. Вы можете отозвать свое согласие на обработку данных в любое время. Вы можете прочитать больше в Политике конфиденциальности.
Кто является контролером ваших персональных данных и каких данных касается их обработка?
Администратором ваших персональных данных в связи с использованием Сайта являемся мы, т.е.Медицинский Прогресс Роберта Вебера со штаб-квартирой во Вроцлаве по адресу: Аллея Кастанова 3а-5, 53-125 Вроцлав (Медикал Прогресс).
Для обработки могут использоваться, в частности, следующие данные: ваш IP-адрес, тип браузеры, тип операционной системы, дата и время использования Сайта, количество подключений, открытых Подстраницы веб-сайта, количество кликов, а также другая информация об использовании страниц. веб-сайты Сайта, полученные на основе файлов cookie и приложения Smartlook.Более информацию об объеме обрабатываемых данных можно найти в нашей Политике конфиденциальности.
Какова цель обработки ваших данных?
Мы будем обрабатывать ваши данные, полученные на нашем Веб-сайте, с помощью файлов cookie с целью: предоставление возможности использования Веб-сайта, улучшение качества предоставляемых нами услуг и их адаптация к потребностям Пользователей, сбор информации о том, как использовать Веб-сайт, персонализация пользовательского интерфейса, проверка ошибок и решение технических проблем, обеспечение безопасности, т.е.для обнаружения мошенничества при аутентификации в Веб-сайт, а также для статистических целей прямой маркетинг собственных продуктов или услуг и отстаивать наши требования и защищать наши права [узнать больше] (основа: наш законный интерес).
Мы будем обрабатывать данные, полученные на нашем Веб-сайте, с помощью приложения Smartlook с целью улучшение качества предоставляемых услуг, адаптация Сайта к потребностям Пользователей, проверка ошибок и решение технических проблем [узнать больше] (основание: ваше согласие).
Вы можете управлять своим согласием, включая его отзыв, на странице https://www.smartlook.com/opt-out. или https://medicalprogress.pl/polityka-prywatnosci. Подробности о согласии и его отзыве, а также об отказе от согласия можно найти в Настройках.
Для некоторых наших сервисов основанием для обработки ваших персональных данных может быть согласие, о котором вы всегда будете проинформированы.
Подробную информацию о принципах обработки нами персональных данных физических лиц, использующих Сайт, можно найти в Политике конфиденциальности.
Каковы ваши права в отношении обработки персональных данных?
Вы имеете право доступа к своим данным и право требовать их исправления, удаления, передавать или ограничивать их обработку.
В той мере, в какой основанием для обработки ваших персональных данных является правовая предпосылка законные интересы администратора, вы имеете право возражать против обработка ваших персональных данных. В частности, вы имеете право возражать против обработка данных в целях прямого маркетинга.
В той мере, в какой основанием для обработки ваших персональных данных является согласие, вы имеете право отозвать согласие.Отзыв согласия не влияет на законность обработки, которая осуществлялась на основании согласия до его отзыва.
Вы также имеете право подать жалобу в надзорный орган, занимающийся вопросами безопасности. персональных данных, который является председателем Управления по защите персональных данных.
Дополнительная информация о правах, связанных с обработкой ваших персональных данных на Сайте можно найти в Политике конфиденциальности.
К кому можно обратиться для получения дополнительной информации об обработке персональных данных компанией «Медикал Прогресс»?
Если у вас есть вопросы, связанные с обработкой ваших персональных данных на Сайте, вы можете свяжитесь с нами по электронной почте по следующему адресу: [email protected].
.Причиной появления потовых высыпаний на лице и теле у детей и взрослых в основном является перегрев тела или повышенная потливость, а также неправильный уход за кожей. Из-за повышенной выработки пота потовые железы закупориваются, жидкость не может «выйти» и остается под верхним слоем эпидермиса. У новорожденных и детей ясельного возраста ситуация еще более сложная, так как их потовые железы еще не полностью развиты, из-за чего потница чаще возникает у младенцев.
Как выглядит потница? В зависимости от причины и появления прыщей выделяют два вида потницы:
Если мы уже знаем, как распознать потницу, стоит также узнать, что ее вызывает. Существует несколько факторов, способствующих появлению потницы, и они обычно совпадают. Некоторые из них возникают периодически (например, высокая температура и влажность летом), а некоторые хронически (например, гормональные изменения при течении различных заболеваний). Наиболее распространенными из них являются:
Наиболее частым симптомом, сопровождающим появление потницы у младенцев и взрослых, является стойкий зуд. Также может быть покраснение и раздражение пораженного участка. Это безболезненная сыпь, но у большинства людей она вызывает дискомфорт и неприятные ощущения на коже.
Лечение потницы в основном заключается в устранении фактора, приведшего к их образованию. Изменения должны исчезнуть, когда организм больше не подвергается воздействию раздражителя. Обычно достаточно обеспечить коже доступ воздуха и подавить чрезмерное потоотделение, но когда потница не проходит самопроизвольно через несколько дней, не следует относиться к ней легкомысленно. Нас также может беспокоить цикличность возникновения потницы или ее необычное появление. Даже когда мы соблюдаем правила личной гигиены и носим соответствующую одежду, стоит посетить педиатра или дерматолога, который назначит антибиотик при воспалении или назначит специальные анализы, ведь повышенное потоотделение может быть симптомом более серьезных заболеваний.
Очень часто достаточно соблюдать несколько основных правил, чтобы не появилась потница на лице или теле. Вот несколько примеров того, как обеспечить хорошую профилактику их возникновения:
Каковы наилучшие способы лечения потницы у детей и взрослых? Лечение этих поражений кожи, как уже было сказано, должно начинаться с поиска и устранения причины, вызвавшей их. В лечении могут помочь:
Стоит попробовать каждый из вышеперечисленных методов лечения потницы у новорожденного или у взрослых, потому что каждый из них может принести большее или меньшее облегчение нам или нашему ребенку. Лечение обычно длится несколько дней, при этом не остается следов потливости. Каждый день полезно помнить о профилактике, которая очень эффективна в предотвращении повторного появления сыпи!
.90 000 Наиболее распространенные кожные заболевания у детей 90 001 09.02.2019У младенцев очень нежная кожа. Он в несколько раз тоньше и чувствительнее нашего. Он имеет меньше потовых желез, плохо васкуляризирован и быстро теряет влагу, что также имеет тенденцию к высыханию. Все это делает кожу малыша очень восприимчивой к недугам и мелким инфекциям.
ТЕНЬ
Это общее название себорейного дерматита и в то же время одно из самых распространенных заболеваний в младенческом возрасте, так как им страдают почти 2/3 детей.
ПЛАТЕЖИ
Эта проблема в первую очередь затрагивает младенцев с нежной кожей и еще не полностью развитыми потовыми железами.
НИКЕЛЬ Дерматит
В среднем 50% детей сталкиваются с ним на первом году жизни. Чаще всего это происходит между 7 и 12 годами.месяц жизни.
АЗС
Считается, что источником атопического дерматита является младенческий возраст, поскольку 50% случаев возникают в возрасте около 6 месяцев, а у 70-80% детей симптомы проявляются в возрасте до 12 месяцев. К сожалению, атопический дерматит имеет хроническое течение и возможности полного излечения нет.Можно только облегчить симптомы.
ДРУГИЕ ОБЛАСТИ
Чрезмерная потливость – крайне неприятная проблема, часто отнимающая радость жизни. Чтобы справиться с этим, нам нужно понять причины чрезмерного потоотделения и объяснить разницу между типами потовых желез в нашей коже.
Организм может справиться с избыточным теплом разными способами.Его главное оружие — излучение тепла с поверхности кожи. Однако его часто бывает недостаточно, поэтому кожа снабжена потовыми железами, выделяющими на поверхность кожи частицы воды и другие вещества . Как кожа узнает, когда их активировать?
Информация о повышении температуры тела поступает в центр терморегуляции, расположенный в гипоталамусе. Затем информация от гипоталамуса по симпатическим нервам достигает потовых желез. Они стимулируются, благодаря чему увеличивается влажность нашей кожи .Причиной повышенной симпатической импульсации (стимуляции потовых желез) могут быть и сильные эмоциональные раздражители, возбуждающие нашу лимбическую систему.
В нашем организме есть два основных типа потовых желез, а именно:
Существует много эффективных вариантов лечения, но когда антиперспиранты и другие медицинские средства не дают наилучших результатов, вам нужно выбрать что-то более эффективное.
Инъекции ботокса — хорошо известный и проверенный метод лечения и заполнения морщин. Но что именно делают инъекции ботокса? Ботокс представляет собой полностью очищенный препарат белка, известного как ботулинический токсин, полученный из бактерий Clostridium Botulinum. При лечении мимических морщин вещество блокирует часть сигнала, поступающего к мышце нервными клетками , благодаря чему работа мышцы оптимально ограничивается, чтобы она не повреждала кожу своей чрезмерной работой и не углубить мимические морщины, сохраняя при этом способность лица выражать эмоции.
Схему действия Ботокса на синапсы мимических мышц можно перенести на синапсы потовых желез и доходящие до них вегетативные нейроны.В результате торможения импульсации от симпатических (стимулирующих) нервов потовые железы перестают реагировать на изменение температуры или сильные эмоции, благодаря чему решается проблема повышенной потливости рук и под мышками . Продолжительность лечения до 10 месяцев, после чего создаются новые нервные связи и курс лечения необходимо повторить.
Перед процедурой врач проводит беседу с пациентом с целью выбора оптимальной формы лечения.Если нет противопоказаний, можно приступать к процедуре.
№С помощью очень тонкой иглы врач вводит под кожу небольшие и индивидуально подобранные количества раствора ботулотоксина с интервалом около 1 см, равномерно распределяя препарат. Перед пункцией кожу обезболивают кремом с лидокаином.
Эффекты лечения видны через несколько дней , когда пациенты сообщают о полном устранении проблемы потливости.
Со временем формируются новые нервные связи, а это значит, что процедуру следует повторять раз в 10 месяцев в среднем , в зависимости от индивидуальных потребностей и курса лечения.
Доктор Лукаш Белза
. Син.: сирингоцистаденома папиллиферум, невус сирингоцистаденоматозный папиллиферус.
По умолчанию и Epid.: Мягкий мусор, скорее всего, происходит из клеток апокринных потовых желез. Это вторая по распространенности опухоль после трихобластомы, которая развивается в сальном невусе.
Клин.: опухоль с папиллярной поверхностью, безволосая, может иметь центрально расположенный сочащийся свищ. Чаще всего локализуется на волосистой части головы, на лице (виски, щеки), руках, в паху и под мышками. Обычно он появляется при рождении или в раннем детстве.
Гист.: Гиперкератотический эпидермис, покрытый коркой. В потовых железах имеются кистозно-расширенные пространства. Они содержат ворсинчатые выросты и выстланы двумя слоями наружных (кубических) и внутренних (цилиндрических) клеток.Слой внутренних клеток выделяет пот при разрушении клеток. Дерма инфильтрирована лимфоцитами и плазматическими клетками.
DR: Базально-клеточная карцинома, обыкновенная бородавка, себорейная бородавка.
Год: Хорошо.
Лечение: Хирургическое.
Lit.: [1] Braun-Falco O., Plewig G., Wolff H.H., Burgdorf W.H.C.: Dermatology, eds. половина. Глински В., Вольска Х., Wydawnictwo Czelej, Люблин, 2004.[2] McKce P.H., Calonje E., Granter S.R.: Патология кожи. Эд. 3., Эльсвир Мосби, 2003.
.Источник: А. Кашуба, З. Адамски: "Дерматологический лексикон"; 1-е издание, Издательство Челей 9000 4
Син.: светлоклеточная гидраденома, эккринальная акроспирома, узелковая кистозная потовая аденома, светлоклеточная миоэпителиома. По опр.: Доброкачественная опухоль, происходящая из ...
Син.: эккринная спираденома, эккринная спираденома. По определению: это доброкачественная опухоль эккринных потовых желез.
Син.: Аденома соска молочной железы. Опр.: Незлокачественное новообразование железистого эпителия, возникающее при врастании в просвет канальцев аденомы сосочковых образований...
Американские ученые обнаружили, что раны заживают благодаря использованию клеток, выделяемых потовыми железами.Результаты исследования опубликованы на сайте ...
Гнойное воспаление потовых желез в подмышечной впадине вызывают стафилококки, которые проникают в потовые железы, поражая их и окружающие ткани...
Мариан БарчиньскиСеборейный дерматит, или ПсА, к сожалению, довольно распространенное заболевание.Эта проблема может касаться до 10 процентов. люди с проблемами кожи. При себорее... 9000 4 Марта Павляк
Витилиго – это кожное заболевание, при котором на коже больного человека появляется обесцвечивание. Пораженные участки кожи со временем увеличиваются. Это состояние...
Адриан ЮревичОпоясывающий лишай является распространенным заболеванием кожи или органов, которое дает о себе знать неприятными симптомами, часто зудом и кожными поражениями.Грибковая инфекция может стать ... 9000 4 Марлена Костыньска
Согласно недавнему постановлению Европейской комиссии, все магазины и аптеки обязаны изъять из продажи многие популярные шампуни...
Сандра КобушевскаЗуд считается одним из самых неприятных заболеваний, которые могут препятствовать нормальному функционированию.Часто ощущая этот стойкий симптом... 9000 4 Ханна Турлевич-Подбельская