2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Внутреннее ухо — один из трех отделов органа слуха и равновесия. Является наиболее сложным отделом органов слуха, из-за своей замысловатой формы называется лабиринтом.
Костный лабиринт состоит из:
У стоящего человека улитка находится впереди, а полукружные каналы сзади, между ними расположена полость неправильной формы — преддверие. Внутри костного лабиринта находится перепончатый лабиринт, который имеет точно такие же три части, но меньших размеров, а между стенками обоих лабиринтов находится небольшая щель, заполненная прозрачной жидкостью — перилимфой.
Каждая часть внутреннего уха выполняет определенную функцию. Например, улитка является органом слуха: звуковые колебания, которые из наружного слухового прохода через среднее ухо попадают во внутренний слуховой проход, в виде вибрации передаются жидкости, заполняющей улитку. Внутри улитки находится основная мембрана (нижняя перепончатая стенка), на которой расположен кортиев орган — скопление разнообразных опорных клеток и особых сенсорно-эпителиальных волосковых клеток, [2] которые через колебания перилимфы воспринимают слуховые раздражения в диапазоне 16-20000 колебаний в секунду, преобразуют их и передают на нервные окончания VIII пары черепномозговых нервов — преддверно-улиткового нерва; дальше нервный импульс поступает в корковый слуховой центр головного мозга.
Преддверие и полукружные каналы — органы чувства равновесия и положения тела в пространстве. Полукружные каналы расположены в трёх взаимно перпендикулярных плоскостях и заполнены полупрозрачной студенистой жидкостью; внутри каналов находятся чувствительные волоски, погруженные в жидкость, и при малейшем перемещении тела или головы в пространстве жидкость в этих каналах смещается, надавливая на волоски и порождая импульсы в окончаниях вестибулярного нерва — в мозг мгновенно поступает информация об изменении положения тела. Работа вестибулярного аппарата позволяет человеку точно ориентироваться в пространстве при самых сложных движениях — например, прыгнув в воду с трамплина и при этом несколько раз перевернувшись в воздухе, в воде ныряльщик мгновенно узнаёт, где находится верх, а где — низ.
Внутреннее ухо
Височная кость
Внутреннее ухо
Нарушения слуха и расстройства функции вестибулярного аппарата сильно ухудшают качество жизни пациента, а в ряде случаев приводят к инвалидности больного. Около 5% населения земного шара страдают от заболеваний данного типа [1].
В лечение всех вышеуказанных заболеваний всегда включена медикаментозная терапия, важным аспектом которой служит направленный транспорт лекарственных препаратов к очагу патологического процесса. Лекарственные средства, вводимые энтерально и парентерально, имеют ряд существенных недостатков. Для достижения необходимого эффекта вводят большие концентрации лекарственных веществ, при этом препараты доставляются нецеленаправленно, что приводит к их иррациональному расходу и побочным эффектам со стороны организма пациента [2—4].
Наиболее изученным типом барьера по технологии низкоинвазивной инфузии медицинских препаратов является кожа. Низкоинвазивная инфузия медицинских препаратов реализуется по трем каналам [5, 6]: через фолликулы, ассоциируемые с сальными железами, выводные протоки потовых желез и межклеточные щели в роговом слое между этими каналами. Через фолликулы и потовые протоки эффективно проходят липофильные вещества с маленькой молекулярной массой (менее 600 Д) и размером менее 3 мкм [7]. Через межклеточные каналы может проходить лишь около 0,1% от общего потока транспортируемого вещества, однако этот канал очень важен для ионов и больших полярных молекул. Основным механизмом проникновения веществ через кожу является диффузия [5, 8], скорость которой описывается уравнением Фика и зависит от массы вещества, его концентрации, площади и толщины мембраны, температуры и природы растворенных веществ [9].
Для увеличения скорости проникновения лекарств используют различные методы: химические [10], липосомальные [11], подразумевающие использование гелеобразных нано- и микросфер с препаратом [12], использование ультразвука [13—15], микроигл [16] или электрического поля [17—19]. Иногда применяют комбинацию разных методов [20—22]. Их действие основано на двух основных аспектах: 1) изменение среды в химическом или физическом плане, что позволяет проникнуть в роговой слой, и 2) применение движущей силы, которая вызывает транспортировку через эпидермис [23].
Химические усилители способствуют проникновению препарата через барьер путем повышения растворимости препарата и разрушения липидной структуры [24]. Липосомы представляют собой носители лекарственного препарата. Механизм их проникновения предполагает локальное изменение химического состава рогового слоя [25]. Такой подход может быть применим на коже, но невозможен на мембране других барьеров. Ультразвук высокой [13] или низкой частоты вызывает кавитацию, которая создает существенное физическое разрушение микроструктуры рогового слоя и оказывает движущую силу, обусловленную давлением [26]. Способ доставки лекарств с помощью ультразвука называют фонофорезом. Аппараты, использующие фонофорез, снабжены инструментами, проводящими ультразвук, выполненными, как правило, из металла, поэтому являются негибкими, обладают большой толщиной и сложны в модификации. Микроиглы, применяемые для усиления проникновения препаратов через роговой слой, протыкают слой, физически создавая микроканалы для транспорта веществ, при этом не затрагивая нервы в более глубоких слоях эпидермиса [16]. При таком подходе необратимо разрушается биологический барьер, поэтому применение его для ряда других биобарьеров, включая мембрану внутреннего уха, очень опасно. При перфорации мембраны возможно возникновение ряда осложнений, связанных с нарушением давления внутри лабиринта и контаминацией перилимфы и эндолимфы, что может привести к потере слуха.
Трансбарьерное введение препаратов эффективно реализуется при приложении электрического поля [27]. В этом случае возможны 2 механизма действия поля. Один из них реализуется при использовании постоянного тока низкого напряжения и называется ионофорез [18], когда заряженные ионы препарата двигаются через барьер благодаря электрофоретической движущей силе. При высоком импульсном напряжении реализуется так называемая электропорация [3], вызывающая физические изменения в структуре барьера, при которой перестраивается структура липидов барьера, «создаются поры» — каналы для проникновения частиц препарата. При ионофорезе «движение» заряженных молекул происходит посредством протекания постоянного электрического тока невысокой плотности (~0,5 мА/см2 в случае кожи человека) через электрод с препаратом, контактирующий с биологической мембраной, и заземленный электрод, также расположенный на теле [28].
Три механизма усиливают молекулярный транспорт: 1) электрическое отталкивание от управляющего электрода заряженных молекул, 2) увеличение проницаемости барьера вследствие протекания электрического тока и 3) механизм электроосмоса, оказывающий влияние на незаряженные молекулы и большие полярные пептиды. Эффективность транспорта зависит от полярности, валентности и подвижности заряженных частиц, компонентного состава, параметров системы электропитания [8] и конфигурации электродной системы.
Известно, что электропорация возможна в метаболически неактивных системах: синтетических липидных мембранах [29], тенях (мембранах) эритроцитов [30] в живых клетках и тканях [31]. Чаще всего электропорация используется в биологии для трансфекции генов при транспорте молекул ДНК [32], хотя молекулы разного размера и состава могут быть перенесены через мембраны посредством этого механизма [33, 34].
При электропорации за счет действия коротких электрических импульсов создаются переходные водные нано-, микроканалы в липидных бислойных мембранах [35]. Проницаемость и электропроводность липидных бислоев могут быть быстро изменены и восстановлены за счет большой амплитуды импульсов напряжения при короткой длительности воздействия. Электропоративный эффект наблюдается, когда разница потенциалов на мембране достигает значения нескольких сотен милливольт при длительности импульсов от 10 мкс до 100 мс. Благодаря электропорации сопротивление мембраны может изменяться на порядок за микросекунды [36]. При приложении импульса напряжения мембрана сначала заряжается при сохранении своей структуры, а после изменяет свое сопротивление с возможностью восстановления первоначальной структуры или без нее, что напрямую зависит от параметров импульсов, геометрии и состава мембраны. Вещества переносятся через созданные электропорацией микроканалы посредством ионной диффузии и электрического осмоса. Для веществ с маленькой молекулярной массой меньше 1000 Д (или 1000 а.е.м.=1,66–10–21 г) транспортировка может быть достигнута за счет обычной диффузии в связи с достаточно длительным временем существования мембраны в измененном «проницаемом» состоянии (от микросекунд до секунд) [3]. Диффузия макромолекул при выключении импульса реализуется медленно. Этот механизм крайне важен для барьеров, не имеющих естественных ионных каналов.
Все описанные методы широко используются при транспорте препаратов через кожный биологический барьер. Однако в литературе недостаточно информации по преодолению других биологических барьеров, включая мембраны во внутреннем ухе.
Местная доставка лекарств во внутреннее ухо человека впервые была использована для лечения болезни Меньера местными анестетиками [37] и антибиотиками [38] более полувека назад, а в дальнейшем стали широко использоваться глюкокортикоиды, которые доставлялись внекохлеарно (с наружной стороны улитки) к нише круглого окна [39].
Внутреннее ухо человека отделено от наружного слухового прохода несколькими барьерами: барабанной перепонкой, которая является препятствием для проникновения в среднее ухо, круглым и овальным окном, ведущими в лабиринт. Поглощение лекарственного препарата от среднего уха до перилимфы во внутреннем ухе может произойти через ряд структур, в том числе: круглое окно, овальное окно и костную капсулу улитки.
Был проведен ряд экспериментальных работ, в которых при заполнении среднего уха морских свинок раствором препаратов наибольшая концентрация лекарственного препарата отмечалась в апикальных (верхних) участках улитки [40], что может происходить только при проникновении вещества через костную капсулу, которая очень тонка у этих млекопитающих. В литературе мы не встретили сообщений о переносе веществ через отическую капсулу у человека, при этом стоит отметить, что костная капсула у человека значительно толще [41].
Основным каналом при транспорте веществ является круглое окно, которое ведет в барабанную лестницу. Через овальное окно также возможно поступление препарата через лестницу преддверия, однако его количество остается неопределенным и, вероятно, зависит от размера и заряда лекарственного средства, но считается небольшим по сравнению с тем, которое поступает через круглое окно [41, 42]. Мембрана круглого окна человека и ряда млекопитающих (обезьян, кошек и грызунов) состоит из 3 основных слоев: внешнего слоя плотно упакованных эпителиальных клеток, обращенного к полости среднего уха; среднего слоя — соединительной ткани (фибробластов, фиброцитов, коллагена, эластина, капилляров и нервов) и внутреннего слоя в виде сот, обращенного к перилимфе в барабанной лестнице [43]. Проницаемость круглого окна сильно зависит от вводимого препарата и увеличивается при введении анестетиков [44], эндотоксинов [45], гистамина [46], при воздействии осмотических возмущений и в присутствии бензилового спирта в растворе [47]. В литературе достаточно мало информации о трансмембранных процессах переноса и усвоения вещества во внутреннем ухе. В основном эта информация ограничивается данными о пассивной диффузии и ускоренной диффузии с помощью веществ-носителей, и последующего фагоцитоза [41].
Интратимпанальное введение. На сегодняшний день существует несколько методов доставки препаратов во внутреннее ухо [41]. Основной метод доставки основан на введении препаратов интратимпанально через среднее ухо. Этот метод достаточно широко используется во многих странах мира [20, 48—51]. Это могут быть как однократные инъекции, так и многочисленные, в течение одного дня или недели, которые производят с помощью тимпанопункции или через шунт. Как показывают исследования, концентрация препаратов в перилимфе и их градиент вдоль улитки напрямую зависят от времени нахождения вещества в среднем ухе. Однако значительная часть вещества проходит и в другие участки уха, что представляет собой существенную проблему [52]. Кроме того, в зависимости от цели фармакотерапии препарат нужно доставлять в различные отделы улитки, поэтому для разных препаратов требуется разное время воздействия.
Интратимпанальное введение активно используют для введения различных препаратов при болезни Меньера, внезапной идиопатической сенсоневральной тугоухости, при ушном шуме, а также в качестве отопротектора при химиотерапии [53].
Недостатками данного метода являются плохое проникновение действующего вещества посредством диффузии через мембрану круглого окна, а следовательно, низкая биодоступность, а также быстрый «уход» препарата через слуховую трубу; в редких случаях может формироваться стойкая перфорация. К преимуществам данного метода относят минимальную инвазивность и широкую распространенность [54], наряду с этим при интратимпанальном введении можно избежать высокой токсичности системных стероидов.
Наряду с вышеуказанными методами интратимпанального введения были разработаны специальные микрокатетеры, позволяющие вводить препарат непосредственно на мембрану круглого окна. Первым такой катетер разработал H. Silverstone — Silverstone MicroWick, имеющий диаметр 1 мм и длину 9 мм, проводимый через тимпаностомическую трубку. Данное устройство позволяет пациентам самостоятельно дозированно вводить препарат при болезни Меньера, сенсоневральной тугоухости [53]. Недостатками данного катетера можно считать риск формирования стойкой перфорации, инфекции среднего уха и холестеатомы [54].
Также были предложены катетеры, которые подводились к мембране круглого окна через искусственно созданный канал под барабанной перепонкой — IntraEar Round Window µ-CathTM и E-CathTM. Данные катетеры также использовались для введения гентамицина при болезни Меньера и стероидов при сенсоневральной тугоухости [55, 56].
Поиски в области оптимизации доставки лекарственных средств в терапии внутреннего уха также включают в себя разработку лекарств, которые высвобождаются в течение определенного периода времени. Типы препаратов с замедленным высвобождением включают липосомы, биоразлагаемые микросферы с лекарственным препаратом и полимерные конъюгаты, включая гели [57]. Выделение лекарственного средства из систем-носителей может приводиться в действие только градиентом концентрации (например, в рассасываемой желатиновой губке, пропитанной раствором лекарственного средства) или поддерживаться постепенным разрушением носителя либо спонтанно, либо вызванным физическими и химическими триггерами (например, температурой или рН), с последующим высвобождением лекарственного средства [41].
Внутрилабиринтная доставка. Препарат также может быть доставлен непосредственно внутрь лабиринта посредством вливания, что более предпочтительно, поскольку таким образом препарат достигает своей мишени более точно. Если при интратимпанальном введении в нишу круглого окна препарата его концентрация достигает единиц процентов, то при введении непосредственно во внутреннее ухо концентрация близка к 100% [58]. 100% биодоступность, однако, может быть не достигнута из-за утечек либо на месте нанесения, либо в местах истечения жидкости, таких как кохлеарный акведук. Тем не менее доступность лекарственного средства внутри внутреннего уха может быть существенно увеличена путем непосредственного введения лекарственного средства через круглое окно, полукружные каналы, через отическую капсулу и эндолимфатический мешок [59]. Распространение препарата зависит также от скорости и места инъекции. Однако данный метод является высокоинвазивным и несет большой риск контаминации жидкостей внутреннего уха и нарушению внутрикохлеарного давления.
Способом поддержания нужной концентрации препарата могут быть также кохлеарные имплантаты [41, 60]. Разрабатываются стратегии доставки лекарств во внутреннее ухо в сочетании с кохлеарными имплантатами, включая прикладывание препарата к круглому окну до операции [61], одноразовую инъекцию в барабанную лестницу во время имплантации [62] и «купание» электрода в лекарственном растворе или гелевой форме препарата перед введением в улитку, и последующее его высвобождение [63]. Однако, безусловно, такой метод доставки лекарственных препаратов доступен только у пациентов, которым предстоит кохлеарная имплантация [54].
Аминогликозиды. Первыми препаратами, используемыми для местного (интратимпанального) воздействия на внутреннее ухо, были аминогликозиды. Так, H. Schuknecht [64] использовал стрептомицин для введения в среднее ухо для лечения болезни Меньера, однако при этом был высок риск потери слуха. Позже было установлено, что локально применяемый гентамицин обеспечивает эффективное лечение вестибулярных симптомов при болезни Меньера с меньшим риском для слуха [65].
Стероиды. Наиболее часто используемые препараты для интратимпанального введения — глюкокортикостероиды, преимущественно дексаметазон. Их используют для лечения болезни Меньера, идиопатической внезапной сенсоневральной тугоухости и аутоимунных заболеваний внутреннего уха. Впервые интратимпанально глюкокортикостероиды при болезни Меньера были использованы в 2013 г. [66]. При введении глюкокортикостероидов интратимпанально они проникают во внутреннее ухо через мембрану круглого окна. Стероиды можно вводить через шунт, с помощью инъекций, через отверстие, сформированное лазером, а также через микрокатетеры различных модификаций. Во всех случаях требуется такое положение пациента, чтобы препарат действовал 20—30 мин.
Наиболее часто интратимпанальное введение глюкокортикостероидов используется при лечении острой сенсоневральной тугоухости либо в качестве начальной терапии, либо в случае «спасительной» терапии, когда не было достигнуто желаемого эффекта в отношении слуховой функции при системной кортикостероидной терапии [67].
Несмотря на то что большое число работ посвящено данному способу лечения, не существует единого мнения об его эффективности. Так, в Кокрановском обзоре (2013) [68] по оценке эффективности глюкокортикостероидной терапии при внезапной идиопатической сенсоневральной тугоухости было указано, что пока нет убедительных данных об эффективности вышеуказаной терапии при данной патологии. В большей степени это связано с отсутствием достаточного количества исследований, соответствующих принципам доказательной медицины.
Препараты, влияющие на апоптоз. Недавно было завершено крупное многоцентровое исследование, посвященное изучению препарата AM-111 у пациентов с односторонней идиопатической внезапной сенсоневральной тугоухостью с тяжелой потерей слуха (со средней потерей слуха (абсолютной) ≥60 dB на трех наиболее пораженных частотах). В проспективном двойном слепом рандомизированном плацебо-контролируемом исследовании (фаза 3) приняли участие 256 пациентов из 51 центра стран Европы и Азии, в том числе России. AM-111 (0,4 или 0,8 мг/мл) или плацебо вводили интратимпанально (путем тимпанопункции) в течение первых 72 ч от начала заболевания, результаты оценивали на 3, 7, 28 и 91-й дни. При отсутствии улучшения на 7-й день после введения препарата применяли резервную терапию преднизолоном перорально. Было показано, что препарат AM-111 в дозировке 0,4 мг/мл оказывает клинически значимый и достоверный эффект у пациентов с выраженной идиопатической внезапной сенсоневральной тугоухостью, хорошо переносится как сам препарат, так и способ введения [69].
Антиоксиданты. Ряд работ посвящен исследованию влияния антиоксидантов при сенсоневральной тугоухости различного генеза. Так, во многих исследованиях на животных был показан отопротективный эффект D-метионина при акустической травме, шумовом воздействии [70], в том числе при интратимпанальном воздействии [71]. Также было показано отопротективное воздействие данного препарата при ототоксичности, обусловленной цисплатином [72], аминогликозидами [73], в том числе и при аппликации на область круглого окна [74].
A. Rewerska и соавт. [75] исследовали дозозависимый протективный эффект D-метионина при воздействии шума у лабораторных мышей. Авторами было показано, что только достаточно высокая концентрация препарата (400 мг/кг) оказывает выраженный защитный эффект внутреннего уха от шумового влияния.
Интерес представляют исследования, посвященные изучению антиоксидантного и протективного действия N-ацетилцистеина [76, 77]. Так, Z. Sarafraz и соавт. [78] оценили влияние N-ацетилцистеина (10%) и дексаметазона у пациентов, получающих цисплатин, в двойном слепом рандомизированном клиническом исследовании. Пациентам производили интратимпанальное введение препаратов, после чего сравнивали данные аудиологического обследования (по 57 ушей в каждой группе). Было показано отсутствие изменения слуха в тех ушах, где производилось введение N-ацетилцистеина, напротив, в группе дексаметазона отмечались достоверные изменения, вызванные цисплатином, на частоте 8 кГц (р=0,001). Авторы делают вывод, что интратимпанальное введение N-ацетилцистеина является безопасным и недорогим способом защиты внутреннего уха от ототоксичного действия цисплатина.
Встречаются работы, где указывается также на выраженное положительное действие в отношении слуховой функции и при системном использовании препарата. Так, S. Angeli и соавт. [79] оценивали эффективность системной кортикостероидной терапии в сочетании с интратимпанальным введением (группа контроля) и в сочетании с пероральным L-N-ацетилцистеином у пациентов с внезапной идиопатической сенсоневральной тугоухостью. Через 6 мес отмечено улучшение слуха на 26,1 и 15,1 дБ в группе комбинированного лечения и в группе контроля соответственно (p=0,046).
Другие препараты. В исследованиях на животных была изучена эффективность при различных состояниях внутреннего уха разных лекарственных препаратов при интратимпанальном введении.
Так, T. Inaoka и соавт. [80] вводили фактор роста гепатоцитов с использованием желатинового гидрогеля на мембрану круглого окна у морских свинок после генерации сенсоневральной тугоухости, вызванной воздействием шума. Было показано снижение потери наружных волосковых клеток в базальной порции улитки.
K. Iwai и соавт. [81] и T. Fujiwara и соавт. [82] в исследованиях на животных показали, что инсулиноподобный фактор роста-1, введенный на гидрогеле интратимпанально, обеспечивает протективное действие улитки от воздействия шума и ишемического поражения соответственно.
M. Demir и соавт. [83] отметили отопротективное действие интратимпанального мелатонина у крыс, которым вводился цисплатин.
В работе J. Suzuki и соавт. [84] была выявлена регенерация пресинаптических и постсинаптических элементов волосковых клеток и слухового нерва у лабораторных мышей, подвергшихся воздействию шума, и получающих нейротропин-3 интратимпанально.
Среди наиболее перспективных неинвазивных методов трансмембранной доставки препаратов во внутреннее ухо можно выделить воздействие электрического поля, оказывающего сочетанный электропоративный и ионофоретический эффект [85—88].
В зависимости от механизма электрического воздействия разделяют импульсные генераторы напряжения для электропорации (электропораторы) и источники постоянного тока для ионофореза. При проведении процесса электропорации амплитуда напряжения является основным показателем глубины проникновения вводимого вещества в ткань [89], а скважность импульса отвечает за возможность обратного восстановления целостности структуры. Эффективность ионофореза определяется количеством перенесенного заряда за время воздействия [90].
Применяемые сегодня генераторы для проведения электропорации имеют достаточно большой разброс по амплитуде импульсов (от нескольких милливольт до нескольких киловольт) и их частоте (от единиц герц до нескольких мегагерц) [89].
В зависимости от требуемой длительности импульса, его амплитуды и формы для построения электропораторов применяют несколько схемотехнических подходов [91]. Для создания импульса микросекундной длительности и больше в качестве коммутирующих элементов используют дискретные полупроводниковые приборы. Чаще всего электропораторы формируют на выходе импульсы, спадающие по экспоненте, генерирующиеся в схеме с полным разрядом накопительного конденсатора [92], или импульсы прямоугольной формы, реализованные при полумостовом соединении транзисторов и нагрузки [93]. Преимуществом таких схемотехнических подходов является высокая воспроизводимость формы импульсов, малый джиттер выходного сигнала, высокая частота следования, полное управление (возможность в любой момент открыть или закрыть транзистор), малые потери и габариты. Основным ограничивающим фактором в таких схемах является коммутатор. Им определяются низкие скорости нарастания сигнала, малые выходные напряжения, сложная система управления, трудности при параллельно-последовательном соединении, низкая устойчивость к высокой скорости нарастания напряжения и невозможность ряда приборов работать в полумостовом режиме из-за больших сквозных токов.
Для генерации импульса напряжения сложной формы используют аналоговые усилители на транзисторах. В своем большинстве они работают в режиме линейного усиления, что вызывает значительную потерю мощности на приборе, и, как следствие, накладывает ограничение на длительность, амплитуду импульсного напряжения и тока. Выходное напряжение таких генераторов не превышает киловольта, а ток ограничен единицами ампер [94, 95].
Для формирования коротких импульсов наносекундной длительности используются резонансные схемы с магнитной компрессией на основе дрейфовых диодов с резким восстановлением [96] и длинных линий [97].
Одной из самых распространенных схем для формирования наносекундных импульсов является схема генератора Блюмляйна [98]. Он включает в себя регулируемый источник напряжения, нагрузочный резистор, передающую линию и коммутатор, выполненный на транзисторе или искровом разряднике.
На выходе такой генератор формирует импульсы прямоугольной формы. Для создания прямоугольного импульса без каких-либо импульсных отражений необходимо согласование импеданса нагрузки с импедансом линии передачи [99]. С помощью данной системы можно получить импульсы с амплитудой в несколько киловольт, длительностью сотни наносекунд, наносекундным фронтом нарастания и частотой единицы мегагерц. К основным недостаткам этой схемы можно отнести жесткие требования к коммутаторам: их способность выдерживать большие напряжения и иметь времена нарастания значительно короче длительности, наличие согласованной нагрузки, импеданс которой на практике при подаче импульсов изменяется. Несмотря на гибкость в управлении, его импульсы нестабильны по амплитуде и длительности, поэтому с его помощью сложно контролировать ввод лекарственного препарата и получать высокую повторяемость экспериментальных результатов.
По сравнению со схемой Блюмляйна резонансные генераторы на диодах обладают более стабильными выходными параметрами [96]. Эти генераторы формируют на выходе импульс гауссообразной (колоколообразной) формы длительностью единицы наносекунд, скоростью нарастания до 1000 В/нс и амплитудой единицы киловольт, током порядка нескольких ампер. Импульс формируется на нагрузке c помощью диода, который прерывает ток в дросселе и коммутирует его на нагрузку. Преимущество применения такой схемы состоит в генерации сигналов высокой амплитуды не на ключевом элементе, что освобождает его от жестких требований по напряжению и быстродействию, высокой скорости нарастания и малой длительности импульсов. Тем не менее, поскольку формирование импульса тока в таких генераторах зависит от резонансных цепей или цепей магнитной компрессии, включающих дроссели с железными либо магнитными сердечниками, это приводит к невозможности изменять амплитуду выходного сигнала в широком диапазоне, длительность импульса, дребезгу амплитуды, большой температурной зависимости, высокому джиттеру выходного сигнала. В дополнение к недостаткам такого вида схемотехнических решений можно отнести низкую эффективность и выходную мощность [91], а также изменение длительности импульса в процессе электропорации вследствие изменения комплексного сопротивления мембраны [100].
Важно отметить, что каждый из приведенных генераторов применяется для определенного объекта: одиночных клеток, слоя клеток или мембраны in vitro или in vivo. При задаче воздействовать на толстую (70 мкм [43]) биологическую мембрану остро встает вопрос о создании генератора, способного генерировать импульсы напряжения, приводящие к временному электропоративному воздействию с дальнейшим восстановлением целостности мембраны. Такой генератор должен формировать на выходе импульсы высокого напряжения (сотни вольт-киловольт) с высокой скоростью нарастания 100 В/нс, регулируемой длительностью от наносекунд до миллисекунд и частотой повторения от единиц герц до сотен килогерц.
Использование импульсов напряжения со стабильными характеристиками для электропорации позволит контролировать параметры наведенного электрического поля [101], оценивать и сравнивать степень проникновения препарата от различных электрофизических параметров. Поэтому перспективным представляется использовать схемы с полным управлением формой импульсов на основе твердотельных коммутаторов.
В качестве ключевых элементов применяют либо кремниевые металл-окисел-полупроводник (МОП)-транзисторы для высоких скоростей открытия, либо биполярные транзисторы с изолированным затвором (БТИЗ) при больших токах. Однако единичные приборы по этим параметрам уступают газоразрядным приборам. Возможным решением этой проблемы будет использование последовательно-параллельного соединения современных транзисторов на основе SiC или GaN, для которых характерны малые времена переключения (>100 В/нс), высокое блокируемое напряжение (1000 В), большие коммутируемые токи (десятки ампер), малая энергия потерь на открытие и закрытие, малый заряд затвора и обратного восстановления реверсивно включенного диода, вместе с применением синхронной схемы управления с джиттером менее 1 нс, стабилизированных источников питания с рабочей частотой до 1 МГц для быстрого регулирования и поддержания требуемого уровня напряжения и системы контроля истекшего заряда.
Использование такого подхода позволит создать электрофизическую установку с контролируемыми и изменяемыми в широком диапазоне значений параметрами, что позволит в перспективе найти оптимальные условия проникновения лекарственных препаратов через различные биологические барьеры, включая биологическую мембрану круглого окна внутреннего уха.
В заключение следует отметить, что традиционные методы доставки лекарств (пероральные, транскутанные) имеют низкую эффективность, вызывают значительные побочные эффекты; интралабиринтные, включающие инжекции препарата через круглое окно, могут привести к потере слуха, инфицированию отделов внутреннего уха. Наиболее широко используемый подход для доставки лекарств к внутреннему уху реализуется интратимпанально и основан на пассивной диффузии препарата через мембрану круглого окна. Такой подход не позволяет доставлять препарат в нужных контролируемых концентрациях. Поэтому для минимизации ущерба слуху и достижения нужной концентрации в перилимфе актуальной задачей является разработка эффективных методов адресной доставки лекарств без разрушения биологических барьеров. Основываясь на вышеизложенном, можно сказать, что проблема адресной доставки лекарств во внутреннее ухо актуальна и может быть решена благодаря применению комплексного подхода, сочетающего электропоративный и инофоретический эффекты, которые могут быть реализованы в биологической мембране круглого окна посредством создания генераторов сигналов специальной формы с регулируемыми параметрами.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Крюков А.И. — e-mail: [email protected]; https://orcid.org/0000-0003-0262-248Х
Кунельская Н.Л. — e-mail: [email protected]; https://orcid.org/0000-0002-1001-2609
Шершунова Е.А. — e-mail: [email protected]; https://orcid.org/0000-0001-7581-8008
Ребров И.Е. — e-mail: [email protected]; https://orcid.org/0000-0002-4062-0189
Ямщиков В.А. — e-mail: [email protected]; https://orcid.org/0000-0003-4158-6899
Гаров Е.В. — e-mail: [email protected]; https://orcid.org/0000-0003-2473-3113.
Царапкин Г.Ю. — e-mail: [email protected]; https://orcid.org/0000-0003-2349-7438
Мищенко В.В. — e-mail: [email protected]; https://orcid.org/0000-0002-6352-2223
Автор, ответственный за переписку: Мищенко В.В. — e-mail: [email protected]
Крюков А.И., Кунельская Н.Л., Шершунова Е.А., Ребров И.Е., Ямщиков В.А., Гаров Е.В., Царапкин Г.Ю., Мищенко В.В. Топическое введение препаратов во внутреннее ухо. Современное состояние проблемы и перспективы развития. Вестник оториноларингологии. 2019;84(5):6-14. https://doi.org/10.17116/otorino201984051
Человеческое ухо является чрезвычайно сложным органом. Чтобы понять функцию слухового анализатора, а также различные типы , следует сначала изучить анатомию уха. Ухо разделяется на три основные части: наружное, среднее и внутреннее. Наружное ухо улавливает окружающие звуки и передает звуковые волны в среднее ухо где они усиливаются и передаются далее во внутреннее ухо. Во внутреннем ухе полученная информация преобразуется в электрические импульсы и посылается в мозг.
Когда один или несколько отделов уха повреждены, звуковая информация не может быть должным образом донесена до мозга, что приводит к нарушению слуха. В зависимости от того, какая часть слухового аппарата поражена, различают три основных типа потери слуха: кондуктивная, сенсоневральная и смешанная. Потеря слуха может быть разной степени от легкой до глухоты (более подробная информация в следующих разделах).
Определение типа и степени потери слуха проводится врачомсурдологом или ЛОРврачом. Одной из форм диагностического тестирования, является аудиометрия – полученный график, отражает остроту слуха пациента и называется аудиограммой.
СРЕДНЕЕ УХО Барабанная перепонка и цепь слуховых косточек среднего уха не только вибрируют в ответ на звуки, поступающие в наружный слуховой проход, но и трансформируют их, превращая воздушные колебания в колебания жидкости лабиринта внутреннего уха.
ВНУТРЕННЕЕ УХО Жидкость во внутреннем ухе передаёт эти колебания на особые волосковые клетки, что вызывает их смещение, сопровождающееся возникновением в них процесса возбуждения, или нервного импульса. Этот момент и считается началом слухового восприятия. При раздражении волосковых клеток происходит превращение физической энергии звуковых колебаний в физиологический процесс нервного возбуждения. Именно движения этих волосковых клеток трансформируют механические колебания в электрические потенциалы, в результате чего возбуждаются волокна слухового нерва. Слуховой нерв передает эту электрическую информацию в мозг, где она распознаётся как звук.
Существует три основных типа потери слуха: кондуктивная, сенсоневральная и смешанная.
Сенсорная (кохлеарная) потеря слуха обусловлена поражением сенсорных клеток внутреннего уха (волосковых клеток). Из этого следует, что улитка уже не может трансформировать информацию, полученную от среднего уха, в нервные импульсы, передающиеся слуховым нервом в мозг. В некоторых случаях потеря слуха может ограничиваться областью высоких частот - повреждение волосковых клеток у основания улитки. Пациентам данной категории эффективно применение метода комбинированной электроакустической стимуляции, объединяющего технологии кохлеарной имплантации и слуховых аппаратов.
Когда один из отделов слухового анализатора поврежден, звуковая информация не может быть должным образом донесена до мозга, что приводит к снижению слуха вплоть до глухоты, когда восприятие речи на слух невозможно даже в специально создаваемых условиях. Из всех участков слухового пути волосковые клетки внутреннего уха наиболее чувствительны к повреждениям. Часто, при повреждении волосковых клеток, слуховой нерв остается сохранным, но, не выполняющим, при этом, свою функцию.
Различают одностороннее и двустороннее нарушение слуха.
Для определения степени нарушения слуховой функции оценивают пороги слуха на тоны разной частоты. Порог слуха – это минимальный уровень звука, который Вы можете слышать. Процедура по определению порогов слуха называется аудиометрией. Степень потери слуха определяется в зависимости от средней арифметической потери слуха (HL) в области речевого диапазона частот (500, 1000, 2000, 4000 Гц). В соответствии с Международной классификацией различают следующие степени снижения слуха:
Среднетяжелое нарушение (III степень тугоухости):
Пороги слухового восприятия от 56 до 70 дБ. Речевое общение затруднено, так как речь разговорной громкости воспринимается неразборчиво даже у самого уха. Возможно восприятие громкой речи у уха.
Аудиограмма - это график, отображающий состояние слуха человека. На специальную аудиометрическую сетку, на которой по горизонтали откладываются звуковые частоты (128 Гц, 256 Гц, 512 Гц и т.д), а по вертикали – уровни громкости соответствующих звуков на пороге слышимости (что тоже самое, потери слуха) в децибелах (дБ), наносятся в виде точек показания аудиометра для каждого уха отдельно. Соединяя эти точки, получают кривую, которая и является аудиограммой. Данную процедуру проводят врачи-сурдологи, оториноларингологи, аудиологи. Аудиограмма не только дает представление о состоянии слуховой функции, но и позволяет до известной степени определить характер этого нарушения.
Во время проведения данного исследования пациенту предъявляются звуки различной частоты и интенсивности (громкости). Перед началом процедуры аудиометрист объясняет пациенту задачу: «Сейчас Вы будете слушать различные звуки. Нажимайте на кнопку, как только услышите звук». Пациент в наушниках слушает подаваемые аудиометром звуки, сигнализируя наличие слышимости путем нажатия кнопки.
Таким образом, определяется минимальный уровень звука (слуховой порог), который «слышит» пациент на каждой частоте. Слуховой порог, соответствующий каждой частоте, отмечается на специальной аудиометрической сетке, где уровень потери слуха, измеряемый в дБ, указан на вертикальной оси (от легкой до глубокой степени, сверху вниз), а звуковые частоты, выраженные в Герцах (Гц), на горизонтальной оси (от низких до высоких частот, слева направо).
С целью различения аудиограммы для каждого уха используют различные значки: О правое ухо (или красным цветом), Х левое ухо (или синим цветом).
1.2 Этиология и патогенез
Поскольку анатомо-топографические особенности внутреннего уха, исключают его первичное инфицирование, лабиринтит всегда является осложнением другого воспалительного процесса. Заболевание может быть вызвано различными вирусами, бактериями и их токсинами. Источником инфекции чаще всего является очаг воспаления, расположенный в непосредственной близости от лабиринта в полостях среднего уха или в полости черепа. На развитие лабиринтита влияют ряд факторов: патогенность инфекционного агента, общая и местная реактивность организма, особенности течения воспаления в среднем ухе, анатомические особенности строения височной кости [1, 3, 6]. В зависимости от путей распространения инфекции во внутреннее ухо лабиринтит может быть тимпаногенным (наиболее частым), менингогенным, гематогенным и травматическим (рис 1).
Рис. 1 - Пути проникновения инфекции из среднего и внутреннего уха в заднюю черепную ямку (Ballantyne J., Groves J., 1979).
При тимпаногенном лабиринтите инфекция проникает во внутреннее ухо через мембрану окна улитки, кольцевидную связку окна преддверия, фистулу (эрозию) костной стенки лабиринта. Преобладающая роль в развитии тимпаногенного лабиринтита принадлежит мукозному стрептококку, стафилококку и туберкулезной микобактерии. Тимпаногенный лабиринтит чаще всего является осложнением хронического среднего отита, реже - острого среднего отита. Мембранозные структуры лабиринтных окон при воспалении становятся проходимы для бактериальных токсинов. При этом развивается серозное воспаление во внутреннем ухе, сопровождающееся транссудацией жидкости и повышением внутрилабиринтного давления [1, 7, 9, 10]. При дальнейшем воспалении и проникновении бактериальных агентов из среднего уха через поврежденные мембраны окон во внутреннее ухо развивается гнойный лабиринтит. При хроническом деструктивном отите, сопровождающимся холестеатомой и остеитом, возможно формирование эрозивных сообщений между полостями среднего и внутреннего уха. Фистулы чаще образуются в области наружной стенки горизонтального полукружного канала, однако, возможна деструкция костной стенки лабиринта и в других зонах. В этом случае длительное время лабиринтит ограничивается зоной деструкции, однако, при обострении хронического отита или врастании холестеатомного матрикса во внутреннее ухо и его инфицировании, развивается диффузный гнойный лабиринтит [3, 4, 10, 11, 13].
Менингогенный лабиринтит возникает гораздо реже тимпаногенного при распространении воспалительного процесса со стороны мозговых оболочек через внутренний слуховой проход, водопроводы улитки и преддверия или врожденные дегисценции вертикального полукружного канала. Чаще возбудителем является менингоккок, реже - пневмококк. Однако, менингогенный лабиринтит может возникнуть при гриппозном, скарлатинозном, коревом, а также при специфическом (туберкулезном, сифилитическом) менингите. Менингогенный лабиринтит, как правило, двусторонний и может возникать не только при тяжелых, но и при легких формах течения менингита [3, 5, 7, 8, 10, 12].
Гематогенный лабиринтит встречается редко, и обуславливается заносом инфекции во внутреннее ухо при общих инфекционных заболеваниях, например, сифилисе, эндемическом паротите, без признаков поражения уха и мозговых оболочек. Как правило, гематогенные лабиринтиты протекают остро и носят односторонний характер.
Травматический лабиринтит развивается при повреждении внутреннего уха в результате различных повреждающих факторов. При прямой механической травме происходит смещение цепи слуховых косточек со смещением или повреждением основания стремени и разрывом мембраны окна улитки. При черепно-мозговой травме, сопровождающейся переломом пирамиды височной кости линия перелома может приходить через лабиринт (поперечный перелом пирамида), повреждая костные и перепончатые структуры внутреннего уха. Кроме того, травматический лабиринтит может развиваться при баротравме, сопровождающейся повреждением мембран лабиринтных окон, при химическом или термическом повреждении среднего уха. В механизме развития травматического лабиринтита имеет значение нарушение целостности перепончатого и костного лабиринтов, сотрясение, кровоизлияние в полость лабиринта. Особенности течения, симптоматика травматического лабиринтита определяются характером и тяжестью самой травмы [3, 5, 7].
Открыть полный текст документа
Головокружение — не соответствующее действительности восприятие своего тела в пространстве. Это довольно частый симптом как неврологических, так и психических, соматических болезней. За всю жизнь с головокружением сталкивается в среднем 15–35% населения. Чаще всего это люди после 60 лет — 20%, после 70 — 30% и после 80 — 50%.
Регулярные приступы головокружения при вставании заметно ухудшают качество жизни и способны приводить к травмированию вследствие падения. Это особенно опасно для пожилых. Для людей трудоспособного возраста такие проявления в организме нередко становятся причиной временной потери возможности полноценно работать.

Условно выделяют 5 основных видов головокружения:
Вестибулярное головокружение развивается из-за поражения или физиологической стимуляции периферического вестибулярного аппарата и центральных вегетативных структур. Как правило, трудности с ориентацией в пространстве возникают при вращении головой. Все это проходит с потерей равновесия, периодическими падениями, тошнотой и другими неприятными проявлениями.
Липотимическое головокружение происходит при предобморочных состояниях после чрезмерного употребления инсулина или инсулиноме. Характерный симптом — «туман» в голове. Похожее состояние может возникать после приема лекарств, которые угнетают центральную нервную систему. Например, транквилизаторов.
Постуральное головокружение проявляется вследствие различных нарушений ходьбы.
Цервикогенное головокружение провоцируется болезнями шейного отдела позвоночника. Головокружение при этой патологии становится следствием болезненных ощущений и ограниченной подвижности шеи.
Психогенное головокружение свойственно людям с неврозами и личностными расстройствами. Подобные приступы проявляются из-за чувства тревоги, панических атак в различных ситуациях. Этот вид обычно описывают как ощущение неустойчивости, наличие тяжести в голове, чувство опьянения. Колебательные движения глаз в таком случае отсутствуют, но, в отличие от других разновидностей, после может возникать депрессия. Лечение головокружений у женщин и мужчин включает психотерапию, вестибулярные упражнения, прием антидепрессантов.
Люди, которые испытывают головокружение, чаще описывают свое состояние так:
Симптомы могут становиться только ярче при изменении положения тела или вращении головы. Головокружение способно возникнуть внезапно и проявляться настолько сильно, что вам нужно будет резко сесть или лечь. Оно может длиться сутки или даже несколько, хотя чаще ограничивается несколькими минутами.
Причин головокружения очень много — от болезней внутреннего уха до приема определенных лекарств. Самые серьезные определены патологиями кровообращения в мозгу, также это опухоли или повреждения мозга после падений или сильных ударов.
Во многих ситуациях причинами резкого головокружения становятся заболевания внутреннего уха, доброкачественное пароксизмальное позиционное головокружение, болезнь Меньера. Также нередко основой становятся инфекционные заболевания уха.
Менее частыми причинами считаются вертебрально-базилярная недостаточность, инсульт или внутримозговое кровоизлияние, рассеянный склероз, вестибулярная мигрень, невринома слухового нерва, ортостатическая гипотензия, гипогликемия (низкие показатели сахара в крови), анемия (низкий уровень железа), прием лекарств.
Рис. 1. ДППГ
Вестибулярный неврит и лабиринтит — расстройства, которые становятся результатом инфекций. Они вызывают воспаление внутреннего уха или нерва, соединяющего внутреннее ухо с мозгом. После этого нарушается передача сенсорной информации от уха к мозгу. Как результат — ухудшение слуха и проблемы с равновесием.
Причинами инфекции внутреннего уха являются вирусы или бактерии. Узнать о наличии вирусов в организме можно по симптомам инфекции внутренних дыхательных путей. Ее проявления отмечаются за несколько недель до начала головокружений. Заболеть инфекцией можно в любом возрасте.
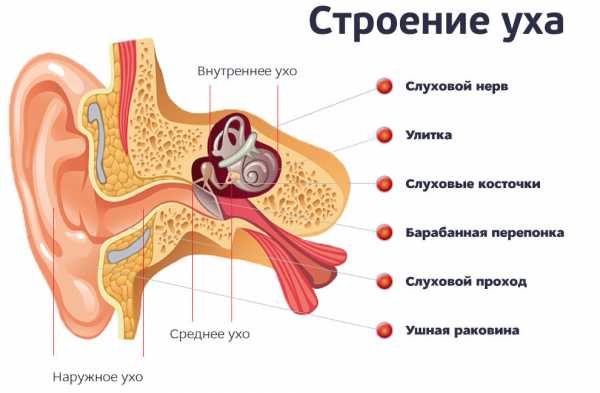
Рис. 2. Строение уха
Внутреннее ухо включает систему трубочек и мешочков, которые заполнены жидкостью. Все это называется лабиринтом, функции которого — слух и равновесие. Звуковые сигналы из лабиринта передаются в мозг через вестибуло-кохлеарный нерв с двумя ветвями. Одна передает сообщения от органа слуха, а другая — от органов равновесия.
Мозг обрабатывает сигналы равновесия, посылаемые через вестибулярный нерв от правого и левого уха. Когда одна сторона инфицирована, она посылает ложные сигналы. Так подается информация, не соответствующая действительности, что приводит к головокружению.
Вестибулярный неврит (воспаление нерва) поражает ветвь, связанную с равновесием. Это ведет к головокружению, нарушению ощущения себя в пространстве, резкому перемещению глазных яблок с быстрой фазой, но при этом трансформаций со слухом не происходит. Человеку может казаться, что предметы вокруг перемещаются, а при выполнении упражнений на координацию он обычно будет ошибаться.
Также специалисты применяют термин «вестибулярный нейронит» (повреждение сенсорных нейронов вестибулярного ганглия). Его симптом — выраженное, быстро развивающееся, приступообразное головокружение. Оно часто характеризуется рвотой, нарушением равновесия. Нередко развитию симптомов головокружений предшествует ОРВИ. Иногда за несколько недель до развернутой клинической картины больные могут отмечать непродолжительные приступы потери равновесия.
Лабиринтит (воспаление лабиринта) происходит, когда инфекция поражает обе ветви кохлео-вестибулярного нерва. Тогда изменяется слух, происходят приступы головокружения. Даже при небольших поворотах головы симптомы становятся более выраженными. Поэтому некоторые люди вынуждены поддерживать голову руками.
ДППГ — это одна из наиболее частых причин головокружения, проявляющаяся при резких движениях и махах головой. Продолжительность состояния ограничивается несколькими секундами или минутами. Оно возникает, если кристаллы кальция (отолиты) во внутреннем ухе начинают перемещаться. Из-за этого и происходит ощущение вращения тела.
Причинами ДППГ становятся черепно-мозговые травмы в анамнезе, а также отит. Нередко причину заболевания выявить не удается. Тогда диагноз подтверждают при помощи взятия пробы Дикса-Холлпайка. Для этого пациент быстро ложится из положения сидя и немного опускает голову, развернутую на 45 градусов. Проба является положительной, если через пару секунд после этого происходит приступ головокружения и нистагм.
От 20 до 28% пациентов с ДППГ отмечают самостоятельный уход симптоматики в срок до месяца после начала головокружений. Заболевание носит доброкачественный характер и рецидивирует в течение первых 12 месяцев лишь в 15% случаев.
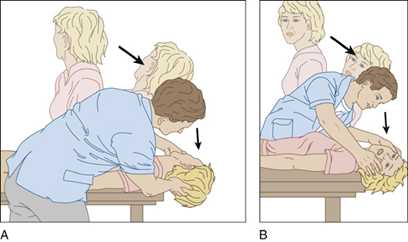
Рис. 3. Проба Дикса-Холлпайка: А – поворот головы направо; В- поворот головы налево.
Среди методик лечения — маневр Эпли. Он позволяет с помощью манипуляций головой сместить отолит (кристалл) в нечувствительную зону — преддверие внутреннего уха.
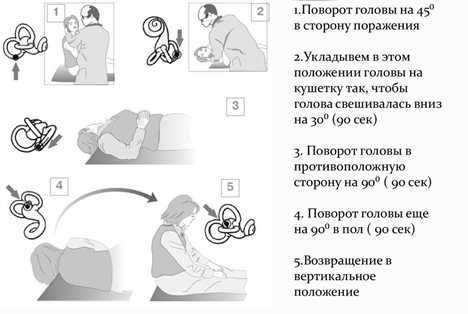
Рис. 4. Маневр Эпли
При низкой эффективности такого лечения пациенту дополнительно назначают комплекс упражнений для выполнения дома. Это гимнастика Брандта-Дероффа, по методике которого необходимо заниматься 2–3 раза в день от 1 до 3 недель. Прием лекарств в таком случае обычно не дает положительной динамики.
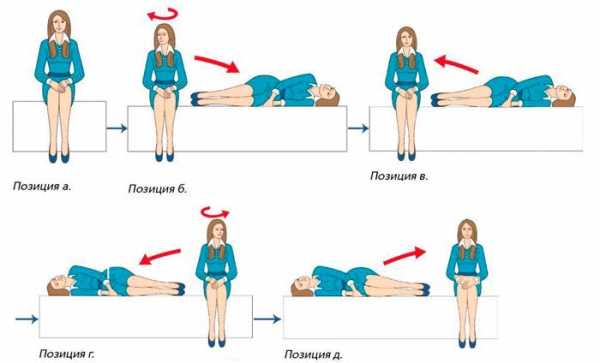
Рис. 5. Гимнастика Брандта-Дароффа
Операции проводятся, когда репозиционные приемы ни к чему не приводят. Хирургические вмешательства несут риск осложнений в виде травм лицевого нерва и утраты слуха.
Среди возможных операций:
Заболевание, которое отличается повторяющимися приступами вращательного головокружения. Они длятся несколько часов и не обходятся без шума в ушах, их заложенности или распирания, а также ухудшения слуха. Встречается примерно у 0,2% населения, обычно это люди от 40 до 60 лет. В основе болезни лежит расширение эндолимфатической системы во внутреннем ухе, которое приводит к дегенерации рецепторов лабиринта.
Болезнь имеет следующие проявления:
Лечение приступа происходит путем приема вестибулосупрессоров. Профилактика заболевания обязательно включает соблюдение низкосолевой диеты, отказ от алкоголя и кофеина, применение бетагистина и диуретиков.
Если выбранная терапия не приводит к положительной динамике, требуется более серьезное лечение. Это могут быть инъекции лекарств непосредственно в ухо или хирургическое вмешательство.
При головокружении пациентам проводят пробы Хальмаги на выявление уровня вестибулоокулярного рефлекса. Его нарушение говорит о центральных и периферических поражениях.
Проба Хальмаги не требует применения дополнительного оборудования и длительной подготовки. Пациенту нужно остановить взгляд на переносице специалиста, который сидит напротив. При этом доктор придерживает двумя руками голову больного и ворочает ее из стороны в сторону на 15 градусов. При нормальном вестибулоокулярном рефлексе глаза остаются смотреть в заданную точку. Если присутствует нарушение, то взгляд поворачивается вместе с поворотом головы.
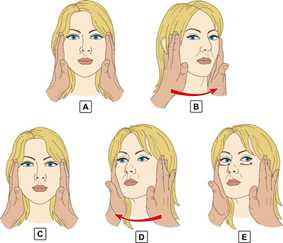
Рис. 6. Проба Хальмаги
Серьезное головокружение с повторяющимися приступами рвоты продолжается до 3–4 дней, после этого пациент идет на поправку. Восстановление может занимать до нескольких месяцев. У людей пожилого возраста оно обычно затягивается и часто бывает неполным. Если положительная динамика не наблюдается в течение месяца, то нужно провести МРТ головного мозга и аудиометрию для исключения болезни Меньера.
Бить тревогу следует, если головокружения становятся регулярными или являются продолжительными. Незамедлительная помощь нужна, если вы испытываете сильное головокружение и неустойчивость в сочетании со следующими симптомами:
При постановке диагноза пациента госпитализируют, но иногда допустимо амбулаторное лечение.
В том и ином случае лечение должно быть нацелено на снижение степени головокружения, купирование рвоты и на ускорение вестибулярной компенсации.
Симптоматическая терапия включает прием вестибулярных супрессантов. При рвоте применяют инъекционные формы препаратов. Длительность лечения определяется сложностью проявлений головокружения. Однако в большинстве случаев их принимают не дольше 3 дней. Дополнительный эффект дает курс кортикостероидов и противовирусных препаратов при инфекции среднего уха.
Вестибулярный аппарат лучше всего стабилизируется благодаря специальной гимнастике. Сначала она может негативно сказываться на самочувствии, но уже через 2–3 дня терапия должна стабилизировать состояние. Повторять гимнастику нужно минимум дважды в день.
Довольно редкая причина головокружений. Она проявляет себя медленно прогрессирующим ухудшением слуха и шумом в ушах. Вращательное головокружение появляется редко, но часто отмечается неустойчивость. Некоторое время вестибулярные нарушения могут быть единственным симптомом болезни.
После этого начинает наблюдаться расстройства слуха. Людям с подобной проблемой необходимо провести МРТ головного мозга с в/в контрастированием. Это поможет проверить больного на наличие опухоли в задней черепной ямке. При нахождении опухоли пациентам нужно пройти консультацию нейрохирурга для направления на операцию.
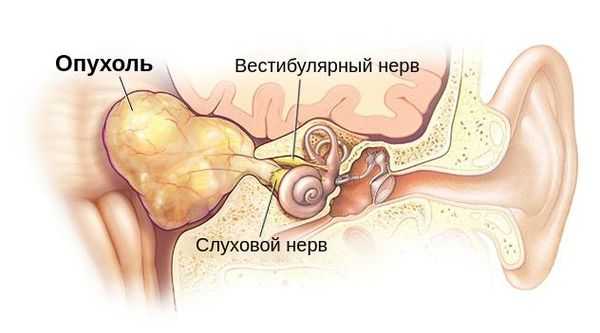
Рис. 7. Невринома слухового нерва
Отличается развитием обратимого нарушения функций ствола мозга, мозжечка и других структур, кровь в которые поступает через основную и позвоночные артерии. Ишемические атаки могут проявляться из-за нарушений их проходимости. Причина — атеросклеротические изменения, гипоплазия сосудов. Немного реже предпосылкой становятся воспаления, экстравазальная компрессия позвоночной артерии (при травме шеи) или диссекция артерии.
Ключевой причиной потери координации при головокружении становятся неполадки в работе мелких артерий при повышенном давлении, сахарном диабете или двух заболеваний вместе. По статистике, на расстройства мозгового кровообращения приходится около 6%. Причиной головокружения при нормальном давлении могут стать неполадки в функционировании как самого лабиринта из-за проблем с кровообращением, так и нарушение в области различных мозговых систем.
У большинства больных с вертебрально-базилярной недостаточностью диагностируют другие неврологические симптомы. Отдельно головокружение при проблемах с сосудами наблюдается очень редко. В таких ситуациях требуется дальнейшая диагностика для снятия других сопутствующих факторов.
Не стоит связывать приступы головокружения при изменении положения головы со сжатием позвоночных артерий. Зачастую стремительное развитие сильного головокружения вместе с тошнотой, рвотой и повышением давления может восприниматься как сигнал о развитии цереброваскулярного заболевания. Но обычно оно повышается из-за сильного головокружения и стресса.
При подозрении на инсульт человека необходимо срочно госпитализировать для обследования и незамедлительного лечения. В больнице проводят МРТ головного мозга, которая при инсульте покажет очаговое поражение мозжечка или ствола мозга.

Рис. 8. Аура при мигрени
Вестибулярная мигрень диагностируется достаточно редко, хотя расценивается как распространенная причина повторяющегося непозиционного вестибулярного головокружения. Ее проявления — головокружение различной степени выраженности в сочетании с мигренью и слабостью. Оно может возникать как при самих приступах мигрени, так и в промежутках между ними.
Длительность таких приступов — от 3–5 минут до 2–3 часов, иногда суток. Они не сопровождаются шумом или звоном в ушах, а также снижением слуха. Такие приступы обычно повторяются. Диагноз вестибулярной мигрени ставят исходя из типичной клинической картины, а также при наличии мигрени и после исключения других возможных причин головокружения у женщин и мужчин.
Лечение заболевания, как и при обычной мигрени, включает 3 стадии: устранение провоцирующих факторов, купирование приступа и профилактические меры. Для устранения вестибулярной мигрени принимают противомигренозные препараты или анальгетики, а также вестибулярные супрессанты. Профилактика необходима при регулярных и сильных приступах вестибулярной мигрени. Тогда специалистами прописываются β-адреноблокаторы и трициклические антидепрессанты.
Бывает, что головокружение диагностируют у людей с демиелинизирующими поражениями ЦНС, особенно с рассеянным склерозом. Диагностические трудности могут проявиться, когда головокружение развивается в начале болезни без других проявлений или при их средней выраженности. Головокружение в таком случае может иметь смешанный характер, а также характеризоваться упорным течением. Для подтверждения диагноза пациенту нужно провести МРТ головного мозга с в/в контрастированием.
Самое важное при лечении этого диагноза — устранение портящих жизнь ощущений и сопутствующих этому расстройств: трудностей с координацией, слухом или зрением. Лечение определяется причиной головокружения у мужчин и женщин и механизмами его развития. Важно гарантировать практически полную самостоятельность пациента в обычной жизни, стараться избегать источников стресса и минимизировать риски падений и травмирований.
Купирование симптомов включает применение вестибулолитиков. Время их приема должно быть коротким и обсуждаться с врачом, потому что угнетение нервных образований не дает развиваться компенсаторным изменениям. Эффективность лечения растет при регулярном выполнении гимнастики, а также упражнений для восстановления стабильной работы вестибулярного аппарата.

Важна и терапия для улучшения координации, стабилизации походки и выработки у человека навыков, позволяющих избежать проблем с равновесием в дальнейшем. Обычно для этого применяется лечебная физкультура, которая не только уменьшает неприятные ощущения, но и дает самостоятельность при передвижении.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заложенность уха: причины, диагностика и способы лечения.Определение
Заложенность уха или ушей возникает как из-за нарушения звуковосприятия и характеризуется различными ощущениями, в числе которых могут быть глухота, чувство сдавливания и тяжести, слишком сильное звучание собственного голоса. Заложенность уха, независимо от причин ее возникновения, тяжело переносится пациентом и, как правило, требует помощи специалиста.
Разновидности заложенности уха
Заложенность одного или обоих ушей может сопровождаться болью, покалыванием, шумом или звоном в ушах, головокружением. В некоторых случаях заложенность исчезает после акта глотания.
Опасным симптомом считается заложенность уха с присоединением повышенной температуры тела, головной боли, выделений из уха (гнойных или кровянистых), ощущения инородного тела.
Заложенность уха не всегда свидетельствует о патологическом процессе. Такое состояние может быть вызвано попаданием в ухо воды, перепадом давления во время воздушного перелета или погружения на глубину. Иногда слишком сильное и неправильное высмаркивание одновременно из двух носовых ходов приводит к закладыванию уха (ушей), что связано с повышением давления в средней камере уха вследствие резкого поступления воздуха из евстахиевой трубы. Прием некоторых лекарственных препаратов (антибиотиков, психотропных веществ) оказывает токсическое действие на ухо, провоцируя развитие заложенности и тугоухости.
Заболевания, при которых может развиться заложенность уха
Серная пробка, закупорившая слуховой проход. Попытки удалить ушную серу самостоятельно при помощи подручных предметов значительно увеличивают вероятность проталкивания пробки глубже в ухо и налипания серы на барабанную перепонку (при этом повышается риск травмирования барабанной перепонки, что ведет к полной или частичной потере слуха). В этих случаях состояние заложенности в ушах сопровождается мучительной болью, шумом, головокружением и тошнотой.
Микотическое, или грибковое, поражение наружного слухового прохода. Инфицирование грибами может осложняться сужением или закупоркой слухового прохода с появлением чувства заложенности ушей. Усугубляют процесс распространения грибков в ухе слуховые аппараты, наушники-вкладыши, а также воспалительные заболевания уха. Основные признаки заболевания – зуд, заложенность уха и вызванная ею тугоухость, усиление в больном ухе звука собственного голоса.
Повреждение наружного слухового прохода и структур среднего уха могут сопровождаться нарушением слуха и заложенностью. Кровотечение и формирование кровяного сгустка, который закупоривает слуховой проход, приводят к ухудшению звукопроводимости. Кроме того, возможна травма барабанной перепонки во время чистки слухового прохода, резкого перепада давления, сильного удара по наружному уху. При этом возникает резкая боль, которая сменяется заложенностью, звоном, шумом и нарушением слуха.
Острые воспалительные заболевания сопровождаются отеком, а иногда и образованием гнойного содержимого. Они могут приводить к заложенности уха и тугоухости. В частности, при отите среднего уха (тимпаните) в воспалительный процесс вовлекаются барабанная полость и слуховая труба. Отек, сужающий просвет слуховой трубы, и нагноение мягких тканей вызывают заложенность уха и нарушение слуха. Как правило, инфекция проникает внутрь этой стерильной полости из евстахиевой трубы, которая напрямую связана с носоглоткой.
У детей первого и второго года жизни острый отит может возникнуть при попадании грудного молока или молочной смеси в носоглотку во время срыгивания.
У детей более старшего возраста отит среднего уха и заложенность могут быть вызваны воспалением аденоидов – лимфоидной ткани, отвечающей за местный иммунитет носоглотки и закрывающей отверстия слуховых труб в носоглотке. Анатомическая близость аденоидов и слуховой трубы обеспечивает быстрый переход инфекции из носоглотки в уши. Кроме того, увеличенные аденоиды могут перекрывать собой отверстия слуховой трубы, что вызывает чувство заложенности.Аллергические реакции также могут приводить к острому воспалению и отеку среднего уха.
Отит наружного уха характеризуется воспалением наружного слухового прохода. Заложенность в ухе в этом случае возникает из-за отека тканей слухового прохода.
Если заболевание вызвано попаданием инородного тела в слуховой проход, то отек и заложенность дополняются картиной сильного раздражения. Пациент жалуется на сильный зуд, боль, чувство распирания, жар в области уха. Боль усиливается при жевательных движениях.
При фурункулезе наружного слухового прохода картина болезни усугубляется замкнутым пространством, где развивается воспалительный процесс. Нарастающая боль в ухе дополняется ее иррадиацией в соответствующую половину головы. Пациент не может лежать на больной стороне. Из-за сильного отека тканей наружного слухового прохода звукопроведение в больное ухо нарушается, возникает чувство заложенности.
К числу анатомических и послеоперационных дефектов, которые вызывают заложенность уха, относятся искривление перегородки носа, сужение носового хода вследствие гипоплазии крыльев носа, стеноз наружного клапана носа.
Нарушение носового дыхания ведет к частому появлению насморка, инфицированию носовых пазух и, как следствие, к переходу воспалительного процесса в слуховую трубу.
Заложенность уха в этих случаях появляется на стороне узкого носового хода. Такие же последствия возникают после операций в области носа.Нейросенсорная тугоухость возникает из-за поражения какого-либо участка слухового нерва. Чаще всего это необратимое явление, симптомы которого включают нарушение равновесия, головокружение, тошноту, заложенность и шум в ухе, плохое восприятие низких звуков. Причинами нейросенсорной тугоухости могут быть перенесенные инфекционные и сосудистые заболевания, опухолевые процессы, травмы, токсическое воздействие различных веществ.
Болезнь Меньера - это негнойное заболевание внутреннего уха, которое сопровождается его заложенностью. Увеличение объема лимфы в лабиринте уха ведет к повышению давления и приступам прогрессирующей глухоты, возникновению шума в ушах, внезапного головокружения. В большинстве случаев сначала поражается одно ухо. Начинается заболевание либо с приступов головокружения, либо с ухудшения слуха, который между приступами полностью восстанавливается. Однако через несколько лет потеря слуха становится необратимой.
Миофасциальный болевой синдром, заболевания височно-нижнечелюстного сустава. Пациенты с миофасциальным болевым синдромом, который связан с нарушением деятельности жевательной мускулатуры и ограничением подвижности нижней челюсти, также могут жаловаться на заложенность уха. Кроме того, заболевание сопровождается головными и лицевыми болями, затрудненным открыванием рта, щелканьем в области височно-нижнечелюстного сустава.
Первопричиной синдрома служит спазм жевательных мышц. Сходную клиническую картину дают также заболевания самого сустава, вызванные нарушениями прикуса.
Атеросклероз сосудов головного мозга, подъем артериального давления. Заложенность в ушах при поражении или сужении сосудов объясняется ухудшением кровоснабжения всех тканей, а также нарушением кровообращения в области внутреннего и среднего уха.Вазомоторный ринит, или насморк при беременности возникает под влиянием гормональных сдвигов и характеризуется нарушением тонуса сосудов и выделением слизистого секрета. При аллергическом рините клиническая картина заболевания почти такая же, но провоцирующим фактором служат не гормоны, а специфический аллерген. Отек слизистой оболочки и сужение носовых ходов приводят к нарушению проходимости слуховой трубы и вызывают заложенность уха.
Опухоли в области слухового прохода, слуховой трубы и внутреннего уха – наиболее грозная причина возникновения заложенности уха. В их числе следует назвать холестеатому – опухолевидное образование, которое состоит из клеток эпидермиса, пропитанных холестерином. Холестеатома отличается медленным, но неуклонным ростом. Образуясь в среднем ухе, она может распространяться на наружное и внутреннее ухо, вызывая заложенность и чувство тяжести в ухе, гнойные выделения, отек и покраснение ушной раковины.
К каким врачам обращаться при заложенности уха
При возникновении заложенности уха следует обратиться к оториноларингологу. В дальнейшем может понадобиться консультация терапевта, педиатра, гинеколога, невролога, кардиолога, аллерголога.
Диагностика и обследования при заложенности уха
Для диагностики заболевания, которое вызвало заложенность уха, необходим внимательный опрос пациента, осмотр наружного уха и слухового прохода до барабанной перепонки, аудиометрическое исследование. Инфекционную природу заболевания определяют на основе клинической картины, данных отоскопии и посева отделяемого.
Задача внутреннего уха - воспринимать механические колебания и преобразовывать их в нервные импульсы. Благодаря ему мы можем слышать, это также важный элемент чувства равновесия. Как устроено внутреннее ухо и какие заболевания могут появиться в этом органе? Вы найдете ответ ниже.
Говоря об анатомии внутреннего уха, следует отметить, что оно состоит из сообщающихся между собой пространств, среди которых можно выделить костный лабиринт и перепончатый лабиринт.Костный лабиринт состоит из таких элементов, как преддверие, улитка и три полукружных канала. Перепончатый лабиринт расположен внутри костного лабиринта и заполнен эндотелием, т. е. эндолимфой.
Преддверие расположено сразу за слуховыми костями среднего уха. Он наполнен жидкостью и ведет к овальному окну. От него отходят три полукружных канала. Важнейшей задачей преддверия является восприятие механических колебаний и возбуждение колебаний механических частиц.
Улитка – это собственный орган слуха, отвечающий за восприятие слуховых раздражителей. Соединен с основанием полукружных каналов.
Название этого элемента не случайно, так как его форма напоминает раковину улитки. Это спавшийся костный канал, длина которого составляет 35 мм. Внутри него находится перепончатый улитковый проток, в котором оттекает эндотелий. В центре этого протока находится спиральный орган с многочисленными чувствительными клетками.Звуковые колебания, которые передаются через барабанную перепонку (в наружном ухе) и слуховые косточки (в среднем ухе), достигают эндотелия улиткового хода, где преобразуются в электрические импульсы. Оттуда они бегут к височным долям мозга. Кора головного мозга запоминает и анализирует их, присваивая различные значения. Благодаря этому мы можем понимать разные слова.
In the HelloZdrowie shopping space you will find products recommended by our editorial office:
Resistance
Naturell Immuno Kids, 10 sachets
PLN 14.99
Resistance
Naturell Immuno Hot, 10 sachets
PLN 14.29
ResistanceБлоксин назальный гель-брызг, 20 мл
PLN 25,99
Сопротивление
Naturell Omega-3 1000 мг, 120 Caps
PLN 54,90
Сопротивление
Naturell Uromaxin + C, 60,
также две мембраны в улитковом тракте: базальная мембрана и мембрана Рейснера. Кортиев орган расположен на базальной мембране. Преобразует стимуляцию ресничек в соответствующие нервные импульсы, благодаря которым возможен слух. Если этот компонент поврежден, вы можете потерять слух.
В состав внутреннего уха человека входит также (вестибулярный) лабиринт, в состав которого входят из сумки и пыльцевой трубки, соединенной с тремя полукружными каналами. В месте соединения пыльцевой трубки и каналов находится луковица, содержащая чувствующий эпителий.Эндолимфа в протоках стимулирует равновесные рецепторы. При движении головы жидкость и желеобразные вещества перемещаются, что стимулирует нервные клетки. В результате нервные импульсы, связанные с равновесием, поступают в мозг. Таким образом лабиринт сообщает ему о положении тела в пространстве.
Заболевания внутреннего уха - по сравнению с заболеваниями среднего или наружного уха - наиболее трудно поддаются лечению. Стоит упомянуть, например, воспаление внутреннего уха, болезнь Меньера или даже шум в ушах. Также важно сказать несколько слов о боли в ухе и о вреде, который она вызывает при травмах.
Воспаление внутреннего уха — заболевание, также известное как «лабиринтит». Чаще всего это результат затяжного среднего отита.
Основными симптомами отита СМИ являются:
Лечение заболеваний внутреннего уха часто проводят в стационарах, так как заболевание может вызвать серьезные осложнения.
Болезнь Меньера, называемая также «лабиринтной водянкой» или «эндолимфатическим гидроцеле», поражает как органы слуха, так и органы равновесия.
Основными симптомами болезни Меньера являются:
90 090 90 091 сильное и неожиданное головокружение, 90 092 90 091 рвота и тошнота, 90 092 90 091 нарушение равновесия.Нелеченное заболевание может привести к необратимому повреждению структур внутреннего уха, что в свою очередь связано с поражением органа равновесия и необратимым нарушением слуха.
Звон в ушах — это состояние, которое может поражать как внутреннее, так и среднее ухо. В первом случае они обычно возникают в результате акустической травмы, внезапной тугоухости или тугоухости.
Основными симптомами шума в ушах являются:
При лечении шума в ушах обычно используются лекарства для улучшения кровоснабжения мозга и внутреннего уха.
Боль во внутреннем ухе может быть вызвана многими факторами. К ним относятся:
Проконсультируйтесь со своим ЛОР-врачом, чтобы определить точную причину боли во внутреннем ухе.
Повреждение внутреннего уха может быть результатом различных травм. Разрушение отдельных ее элементов иногда приводит к перелому височной кости или воспалению среднего уха. Можно выделить несколько видов травм:
The main symptoms of inner ear damage are:
Источники:
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
.Обновлено 24 февраля 2022 г.
В структуру уха входят: наружное ухо, среднее ухо и внутреннее ухо, при этом слух человека – это способность различать звуки из окружающей среды. Уши отвечают за слух. Как именно они построены?
Человеческое ухо отвечает за восприятие внешних волн, которые затем преобразуются в механические колебания, а затем в нервные импульсы.
Состоит из ручки:
Наружное и среднее ухо относятся исключительно к органам слуха, а внутреннее ухо содержит рецепторы как органов слуха, так и органов равновесия.
Наружное ухо начинается ушной раковиной (ушной раковиной) на боковой поверхности головы в виде кожной складки, укрепленной хрящевыми элементами.Носовая раковина переходит в наружный слуховой проход, meatus acusticus externus.
Его латеральная часть имеет хрящевой скелет (cartilago auricularis), а медиальная часть образована височной костью. Этот кабель сделан из кожи.
Среднее ухо отделено от наружного уха барабанной перепонкой (tympanum). Самой большой частью среднего уха является барабанная полость , содержащая слуховые косточки.Звуковые волны, ударяясь о барабанную перепонку, вызывают ее вибрацию, которая передается слуховым косточкам и таким образом достигает внутреннего уха, где расположены соответствующие рецепторы.
Из внутреннего уха информация об услышанном звуке поступает в мозг по нервам . С возрастом развивается старческая глухота – ухудшение слуха обусловлено возрастным поражением уха.
Барабанная полость сужается кпереди, образуя евстахиеву трубу, tubaaudiva, впадающую в глотку.Евстахиева труба необходима для поддержания баланса давления внутри и снаружи барабанной перепонки, а также для отвода слизи и других выделений из среднего уха в горло.
Внутреннее ухо представляет собой костно-перепончатый лабиринт внутри него.
Костный лабиринт представляет собой сложную систему взаимосвязанных трубок:
Внутри находятся элементы перепончатого лабиринта, которые заполнены водянистой жидкостью, так называемые эндотелий. Лабиринт содержит сенсорный эпителий органов слуха и равновесия. Движение головы перемещает эндотелий. Это стимулирует сенсорные клетки, расположенные внутри лабиринта, которые через связь с нервной системой посылают в мозг информацию о сделанном движении. То же самое и с восприятием звуков.
Ушная раковина — один из органов, расположение, размер и форма которых очень разнообразны.Ушная раковина с возрастом немного увеличивается, так как становится уплощенной из-за потери эластичности хряща.
Ушная раковина (auricula) представляет собой кожную складку неправильной формы, укрепленную эластичным хрящом и закрывающую устье наружного слухового прохода. Лишь нижний, свободно свисающий сегмент ушной раковины, называемый долей (lobulus auriculae), лишен хрящей. Латеральная поверхность ушной раковины вогнутая и богато смоделирована, а медиальная – выпуклая.
Свободный берег носовой раковины, т. н.гелий (спираль) закруглен, и его конец, называемый ветвью конечности (crus helicis), делит раковину на два верхних, более мелких и меньших углубления, называемых раковинной лодочкой (cymba conchae), и более крупное нижнее, называемое cavum conchae. Спереди раковина ограничена отрезком (козелком), несколько выступающим из лицевой поверхности и в то же время немного прикрывающим вход в наружный слуховой проход. Дайка (антизавиток) образует дугообразную складку, образующую верхний край раковины ушной раковины. Между плотиной и верхней губой имеется продольная полость, называемая scapha.Такая форма ушной раковины обусловлена ее функцией сбора звуков.
Читайте также:
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации на
о здоровье и здоровом образе жизни,
приглашаем вас снова посетить наш портал!
Главная »Статьи» Среднее ухо – строение, советы по уходу
Функции среднего уха необходимы для сохранения слуха. Его структура позволяет преобразовывать акустические волны в механические колебания, которые затем усиливаются и направляются во внутреннее ухо. Чтобы мы могли слышать, каждая часть среднего уха должна функционировать безупречно. К сожалению, среднее ухо подвержено многочисленным заболеваниям, чему способствует в том числе его строение.Поэтому эта часть органа слуха требует правильного ухода и профилактики.
Содержимое:
Орган слуха и структурного баланса является наиболее сложным у млекопитающих, включая человека. Среднее ухо образует одну часть уха, образуя единое целое с наружным и внутренним ухом. Его правильная структура позволяет усиливать и передавать звуковые волны, исходящие из окружающей среды.
Среднее ухо — пространство, расположенное в черепе, включающее такие элементы, как:
Среднее ухо состоит из мелких деталей, но они выполняют очень важные функции . Именно в этой части акустические волны усиливаются и последовательно направляются во внутреннее ухо.
Проще говоря, звуковые волны, попадающие в среднее ухо через наружный слуховой проход, сначала попадают на барабанную перепонку. Благодаря своей гибкости акустический сигнал преобразуется в механические колебания.
В свою очередь, генерируемые вибрации стимулируют молоточек (самую большую слуховую кость). Когда молоток находится в движении, он передает колебания также наковальне и стремени. Благодаря ушному молоточку среднее ухо выполняет функции по усилению звукового сигнала.
На заключительном этапе усиленные механические колебания передаются во внутреннее ухо, где начинают трансформироваться в нервные импульсы. Стоит помнить, что функции среднего уха определяются всеми его составляющими.При повреждении какой-либо части невозможно передавать акустические сигналы, что ухудшает слух.
Среди наиболее распространенных заболеваний органа слуха упоминаются инфекционные болезни среднего уха. Фактором, который особенно подвергает среднему уху заболеваниям , является структура евстахиевой трубы. Он соединяет горло, поэтому микробы могут попасть в ухо из верхних дыхательных путей.
Инфекция среднего уха может поражать людей всех возрастов, но из-за недоразвития евстахиевой трубы в детстве именно самые маленькие подвергаются наибольшему риску заболеть средним отитом, вызванным вирусами или бактериями. Заболеваниям также способствует ослабленный иммунитет, из-за чего они сравнительно часто развиваются и у лиц пожилого возраста.
Среди инфекционных болезней среднего уха:
Среднее ухо также подвержено заболеваниям , которые являются осложнением предшествующего воспаления. К ним относятся поражений и патологических изменений, включая холестеатому среднего уха и перфорацию барабанной перепонки. Первый из вышеперечисленных недугов – это заболевание, при котором из правильно функционирующих клеток образуется нарост, напоминающий жемчужину. Заболевание может развиваться внутриутробно (врожденная холестеатома), в результате инфекции (приобретенная холестеатома) или у людей без заболеваний уха (холестеатома).
В свою очередь перфорация барабанной перепонки представляет собой серьезное повреждение среднего уха , которое иногда возникает в результате скопления слизи при инфекционных заболеваниях уха. Другие возможные причины включают акустическую травму или механическое повреждение среднего уха, например, в результате удара или несчастного случая.
Перечисляя возможные заболеваний среднего уха, следует также упомянуть об отосклерозе. Это заболевание, поражающее стремя, а значит, и остальные косточки.Отосклероз – заболевание неизвестной этиологии, которое, к сожалению, без должного лечения приводит к потере слуха.
Частями уха, которые необходимо регулярно промывать, являются ушная раковина и видимая часть слухового прохода. С другой стороны, , среднее ухо , которое отделено от наружного уха барабанной перепонкой, не подлежит прямым гигиеническим процедурам. Тем не менее, плохая гигиена ушей способствует развитию инфекций среднего уха, поэтому чрезвычайно важно правильно за ними ухаживать.
Основой ухода за ушами является их защита от влаги и защита от болезнетворных микроорганизмов. Однако распространенной ошибкой является частая чистка ушей ватными палочками. Влага, тепло или механические повреждения нежной слизистой оболочки слухового прохода способствуют проникновению и размножению болезнетворных микроорганизмов. Это, в свою очередь, приводит к развитию ушных инфекций, поэтому уход за средним ухом в первую очередь уход за наружным ухом .
Людям, имеющим легкие повреждения слухового прохода или подвергающимся длительному воздействию влаги, в том числе в результате частого плавания в бассейне, можно использовать, например, медицинский аппарат LIX. Препараты для местного применения способствуют подсушиванию тканей, благодаря чему уменьшают отек и облегчают заживление мелких повреждений.
Ушную раковину и видимую часть слухового прохода следует промывать ежедневно, предпочтительно водой с мягким мылом. При необходимости следует использовать препараты, предназначенные для размягчения ушной серы.Помните, что ушная сера играет очень важную роль, кроме всего прочего, она защищает от проникновения болезнетворных микроорганизмов и удаляет загрязнения, поэтому ее оптимальное количество имеет важное значение. Однако избыток ушной серы может заблокировать просвет ушного канала, что приведет к раздражению, ухудшению слуха и отеку, а также к увеличению риска скопления микробов. В таких случаях среднего уха подвержены риску инфекционных заболеваний, инфекционных заболеваний, которых следует избегать, а при их возникновении проводить соответствующее лечение.
препарат. Михал Домбровский 9000 3 .
Ухо — это орган слуха, а также чувство равновесия. Имеет довольно сложное строение, состоит из трех частей: наружного уха, среднего уха и внутреннего уха. Наружное ухо состоит из ушной раковины, наружного слухового прохода и наружной поверхности барабанной перепонки. Среднее ухо состоит из еще большего количества элементов: барабанной перепонки, барабанной полости, трех слуховых косточек (молоточка, наковальни и стремени), а также евстахиевой трубы, иначе называемой евстахиевой трубой.Внутреннее ухо имеет самое сложное строение, поскольку содержит элементы, отвечающие как за слух, так и за чувство равновесия. К этим элементам относятся: улитка, овальное окно, круглое окно, полукруглые каналы, мешок и пыльцевая трубка.
Отоскопия, или отоскопия, предполагает эндоскопию уха с помощью специального прибора – отоскопа. Отоскоп – это прибор, который оснащен оптическим устройством и источником света, благодаря которым с помощью специального воронки, вводимой в ухо, врач имеет возможность очень внимательно осмотреть наружный слуховой проход и среднее ухо.Отоскопические зеркала бывают разных размеров в зависимости от размера уха пациента: более узкие зеркала предназначены для младенцев и детей младшего возраста, а более широкие зеркала — для детей старшего возраста и взрослых.
Показанием к эндоскопии слухового прохода является подозрение на заболевания уха, как наружного, так и среднего уха. Такое обследование может проводить ЛОР-врач и врач поликлиники, которые в случае возникновения сомнений могут направить больного к ЛОР-врачу в случае возникновения сомнений.
Отоскопия не требует от пациента специальной подготовки. Пациенту просто необходимо обратиться к врачу, который проведет обследование. Его попросят сесть на табурет, затем врач попросит его повернуться лицом к нему бок о бок, чтобы он мог осмотреть уши одно за другим - всегда в случае заболеваний, связанных только с одним ухом, врач также исследует другое ухо.
Отоскопия — это диагностический тест, который уже можно проводить у младенцев.В случае с маленькими детьми у врача может возникнуть проблема только в налаживании с ними сотрудничества - часто дети боятся осмотров, плачут и не дают врачу их осмотреть. Тогда также необходима помощь родителя, который должен положить ребенка боком к себе на колени, придержать его за руку и голову, чтобы врач мог провести осмотр уха.
Результат отоскопии получается сразу после осмотра - это просто диагноз, который ставит врач после осмотра ушей.Сам осмотр не занимает много времени - это буквально несколько минут, иногда у детей чуть дольше, они не хотят сотрудничать с осматривающим их врачом.
Противопоказаний к проведению отоскопического исследования нет, его можно проводить любому пациенту независимо от возраста. Иногда он просто не работает из-за отсутствия сотрудничества с пациентом.
Благодаря отоскопическому обследованию можно диагностировать и диагностировать заболевания наружного и среднего уха.В первую очередь воспаление наружного слухового прохода (в его течении врач заметит значительное покраснение, а иногда и отек слухового прохода). Кроме того, врач также способен диагностировать средний отит – на основании внешнего вида барабанной перепонки. Он может быть красным, без характерного светового рефлекса – тогда наиболее вероятный диагноз – катаральный средний отит. Бывает и так, что врач наблюдает гнойные пузырьки под барабанной перепонкой, тогда это будет сигналом к тому, что больной болеет гнойным средним отитом, иногда может произойти разрыв барабанной перепонки и выплескивание гнойного содержимого - тогда врач диагностирует гнойный средний отит с перфорацией барабанной перепонки .Кроме того, благодаря костно-карпальному обследованию врач также может выявить наличие у пациента серных пробок, которые могут вызвать значительное ухудшение слуха или даже временную потерю слуха.
Отоскопия — очень простой и совершенно безболезненный диагностический тест. Благодаря ему врач может очень точно распознать некоторые заболевания, как наружного, так и среднего уха. Так как результат отоскопического исследования получается сразу после осмотра, врач также может назначить пациенту соответствующее лечение, благодаря которому неприятные симптомы и недомогания начнут уменьшаться, а болезнь больше не будет прогрессировать.
. Орган слуха состоит из трех частей:
Орган слуха состоит из трех частей: 0 0
0 0
5.00 2
0 0
5.00 1
5.00 1
0 0
5.00 1
5.00 1
0 0
0 0
0 0
0 0
0 0
5.00 5
0 0
.Звук проходит сначала через слуховой проход наружного уха, а затем через среднее ухо. Когда он достигает внутреннего уха, сигнал преобразуется в нервные импульсы и передается в мозг.
В процессе слушания звук обрабатывается, а затем анализируется на предмет его важности.
Важными сигналами являются, например, голос знакомого человека, определенный тип музыки или объявление поезда на станции.Они также известны как полезные звуки.
Это контрастирует с неважными или даже мешающими шумами, такими как машинный шум или шум двигателя.
Здоровое ухо способно передавать звуки таким образом, что мозг отфильтровывает жизненно важную информацию. Это означает, что слух избирательный, и мы можем научиться игнорировать определенные звуки.
Ухо состоит из наружного, среднего и внутреннего уха вместе со слуховым нервом.Как именно работает слух?
1. Наружное ухо состоит из ушной раковины и слухового прохода длиной до 3,5 см. Звуковые волны из окружающей среды, достигающие наружного уха в виде акустической волны, улавливаются и передаются дальше. Форма ушной раковины поддерживает восприятие звуков, способность слышать и косвенно локализовать источники звука.
2. Звуковые волны достигают среднего уха через слуховой проход. Среднее ухо представляет собой небольшое пространство, заполненное воздухом, содержащее самые маленькие косточки во всем теле человека — это молоточек, наковальня и стремечко.Они объединяются, образуя цепочку косточек и передают звуковые волны от барабанной перепонки к внутреннему уху, кохлеарному рецептору.
3. Как работает внутреннее ухо ? Звуковые волны сначала ударяются о барабанную перепонку площадью около 1 см2 и заставляют ее вибрировать. Эти колебания достигают улитки через цепочку костей. Эта часть уха содержит очень чувствительные волосковые клетки. Они способны преобразовывать вибрации в электрические импульсы.
Эти импульсы передаются в мозг через слуховой нерв.Он обрабатывает и интерпретирует нервные импульсы, которые постоянно поступают из обоих ушей. Таким образом, он распознает разницу во времени и разницу уровней между звуками, достигающими обоих ушей. Эти процессы позволяют определить направление источника звука и определить, например, откуда идет автомобиль.
Насколько хорошо работает наш слух, зависит от состояния всех его компонентов - наружного, среднего и внутреннего уха, слухового нерва. Слух нарушается при поражении любой части этого органа.
.90 000 ОПАСНЫХ УШНЫХ ЗАБОЛЕВАНИЙ - Св. Падре Пио - Гданьск Заспа Тел: 58 7693866 ИНТЕРВЬЮ с Др. хаб. доктор медицинских наук Марцин Фрончек из отделения отоларингологии, хирургии головы и шеи
Университетской клинической больницы во Вроцлаве
Как устроено ухо и за что оно отвечает?
- Ухо - очень сложный орган, отвечающий за восприятие звуков и чувство равновесия
. В ухе можно выделить три основные части: наружное ухо с ушной раковиной у
млекопитающих, среднее ухо, отделенное от наружного уха барабанной перепонкой с
слуховыми косточками, передающими звук в более глубокое внутреннее ухо,
то есть улитка, полукружных каналов и преддверия.Основная часть уха лежит глубоко в височной кости и окружена системой наполненных воздухом клеток. Информация от внутреннего уха
отправляется в мозг через преддверно-улитковый нерв. Среднее ухо
соединяется с горлом через евстахиеву трубу, о чем мы узнаем при
внезапных изменениях давления или при насморке. У уха самая маленькая человеческая мышца
, стремечко — самая маленькая кость, а височная кость — самая твердая кость в нашем теле.Как и отпечатки пальцев, ушные раковины совершенно индивидуальны, в мире нет двух одинаковых
. Ухо – это орган, который работает постоянно, даже во время сна улавливает
звуков, которые в это время не улавливает отдыхающий мозг.
Какие симптомы ушных заболеваний следует отметить?
- Спектр ушных симптомов зависит от рассматриваемого заболевания. Наиболее распространенным симптомом, указывающим на то, что
болен, является, конечно же, ухудшение или потеря слуха.При заболеваниях внутреннего уха
также появляются шум в ушах, головокружение, тошнота и рвота. При инфекциях обычными симптомами являются: боль, более интенсивная
ночью, чувство распирания и распирания, гнойные или серозные выделения, припухлость за носовыми раковинами и острое повышение температуры тела
.
Уши – это органы, подверженные различным инфекциям и воспалениям. Какие самые распространенные заболевания
?
- Уши, как и другие органы, подвержены инфекциям, травмам, опухолям, генетическим заболеваниям (врожденным) и заболеваниям, возникающим в результате старения организма.Чем сложнее
отдел уха, тем тяжелее протекает заболевание и могут иметь более серьезные последствия.
Наиболее трудно поддаются лечению заболевания внутреннего уха. Конечно,
пациентов чаще всего обращаются к отоларингологу по поводу острых инфекций среднего или наружного уха,
реже - хронических воспалений, холестеатомы, отосклероза, опухолей и заболеваний внутреннего уха
внутреннего уха, таких как глухота , болезнь Меньера, головокружение и шум в ушах.
Проблемы со слухом бывают не только у взрослых, но и у детей.Что может способствовать потере слуха?
- Глухота и глубокая потеря слуха являются одними из самых серьезных терапевтических проблем. Мы можем потерять
слух в результате рецидивирующих ушных инфекций, воздействия чрезмерного и продолжительного шума,
вредного воздействия некоторых лекарств, вирусной инфекции. Значительная часть людей становится глухой в результате старения волосковых клеток улитки и нейронов улиткового нерва. Однако
особенно важна необходимость помощи детям, глухим от рождения, т.е. из так называемыхврожденная глухота.
Без слуха они не могут говорить, и их дальнейшее развитие сильно нарушено. При всем
уважении ко всем остальным человеческим чувствам, именно уши являются главной дверью в
наш разум. Орган слуха обеспечивает поток слов и звуков, формирует нашу эмоциональность, воображение и интеллект, позволяет нам устанавливать контакты и связи. Поэтому важно диагностировать
глухоту и тугоухость сразу после рождения и как можно быстрее познакомить малыша с миром звуков с помощью слухового аппарата или кохлеарного импланта.Конечно, при
старении общества и росте заболеваемости цивилизационными болезнями,
в т.ч. Атеросклероз и гипертония, нарастающий шум окружающей среды, проблема глубокой тугоухости волнует все больше и больше людей. Постепенное ухудшение необратимой тугоухости
начинается примерно к 35 годам. Возрастная потеря слуха может быть связана с очень неприятным шумом в ушах
. Для него также характерно ухудшение слуха в шуме и улучшение при разговоре по телефону.Преимущество, однако, состоит в том, что прогресс цивилизации
означает, что наши пожилые люди могут использовать новые технологии, и
меньше боятся слуховых аппаратов или речевых процессоров.
Клиника, в которой вы работаете, является одним из немногих центров в стране, которые вживляют слуховые имплантаты
. О чем этот метод?
- Мы центр, оказывающий комплексную помощь пациентам с тугоухостью и глухотой в каждом
возрасте. Мы проводим программу ранней диагностики слуха, которая позволяет выявить нарушения слуха у 90 005 младенцев.У человека волосковые клетки улитки не регенерируют, их повреждение остается, как правило, необратимым.
Самое простое решение — использовать слуховой аппарат. В случаях, когда преимущества слуховых аппаратов
невелики или пациент не может их использовать, следует рассмотреть слуховой имплант 9005. В настоящее время существует несколько типов слуховых имплантов
, которые подбираются в зависимости от типа и глубины потери слуха. В Клинике отоларингологии во Вроцлаве,
, мы можем предложить пациенту имплантат костной проводимости, имплантат активного среднего уха
и наиболее часто используемые кохлеарные имплантаты
.В нашей больнице в 2018 году доктор хаб впервые применил имплантат костной проводимости
. Томаш Затонский. В следующем году диапазон возможностей расширился до
кохлеарных имплантов. Каждой такой операции предшествует трудоемкий процесс квалификации
, в ходе которого проводятся аудиологические и визуализационные исследования, а также консультации психолога и логопеда для оценки возможности и необходимости имплантации. Пациент должен в то же время продемонстрировать соответствующую приверженность и решимость
, чтобы справиться с
-долгим процессом реабилитации.
Операция заключается в визуализации улитки через правильно просверленную височную кость, а затем введении в нее тонкого электрода через естественное или созданное отверстие
. Он соединен с приемником
, введенным под височную мышцу. Пациент носит на поверхности кожи передатчик
, который соединяет внутреннюю часть с внешней частью имплантата, т.е. заушный звуковой процессор
с микрофонами для сбора звука. Устройство напоминает слуховой аппарат
.
Осуществляются ли в настоящее время операции?
- Пандемия коронавируса не позволяет их проводить, но мы с нетерпением ждем начала еще
процедур, как только их можно будет безопасно проводить.Команда из
человек из отделения отоларингологии во Вроцлаве, занимающаяся глухими и слабослышащими пациентами, состоит из
молодых, амбициозных и очень преданных своей работе. Нас также отличает возможность
предложить нашим пациентам слуховые импланты от лучших мировых компаний.
Что такое внезапная глухота?
- Внезапная глухота — это термин, обозначающий быстро наступающую частичную или полную
потерю слуха на одно ухо, обычно без видимой причины.Это, вероятно, вызвано нарушением кровотока в сосудах внутреннего уха или вирусной инфекцией.
Доля популярных вирусов герпеса - вызывающих
в т.ч. герпес. Внезапная глухота может произойти практически в любом возрасте. Чаще всего им страдают
человек в возрасте 30-60 лет. Симптомы накапливаются в течение нескольких или нескольких часов. Наилучшие терапевтические эффекты достигаются, когда лечение начинают в течение 24 часов с момента появления симптомов.Поэтому важно, чтобы пациенты, подозревающие внезапную глухоту, немедленно обращались в больницу. Основой диагностики является выполнение аудиограммы, т.е.
тестов слуха. Как правило, также проводится компьютерная томография головы. Наиболее эффективными препаратами
при внезапной глухоте являются глюкокортикостероиды, вводимые системно или местно
в барабанную полость. Прогноз на излечение, к сожалению, неопределенный. Факторами
, снижающими вероятность излечения, являются наличие внутренних заболеваний, пожилой возраст и позднее обращение к врачу.Пациенты с глубокой потерей слуха могут рассмотреть вопрос о кохлеарной имплантации, если их состояние не улучшится после фармакологического лечения
.
Кто подвергается особому риску болезни Меньера и каковы ее причины?
- Болезнь Меньера - неизлечимое прогрессирующее заболевание внутреннего уха, которым страдают
человек в возрасте 30-50 лет. Болеют и мужчины, и женщины. Это состояние обусловлено избыточным скоплением жидкости в перепончатом лабиринте, что называется эндолимфатическим гидроцеле.
Болезнь Меньера обычно начинается с поражения одного уха, но во многих случаях через несколько лет симптомы обнаруживаются и в другом ухе. Он характеризуется тяжелыми приступами
вихревого головокружения, прогрессирующей потерей слуха, шумом в ушах и ощущением заложенности в ухе
. Длительное течение болезни вызывает глубокую потерю слуха на пораженное ухо. Повторяющиеся сильные приступы вихревого головокружения с тошнотой и рвотой вызывают у больных ограничение активности в семейной и профессиональной жизни.В случае частого отсутствия улучшения после фармакологического лечения
можно рассмотреть внутримышечное введение гентамицина или хирургическое лечение
, заключающееся в пересечении нервов, разрушении лабиринта или дренировании эндолимфатического мешка.
Насколько распространен рак уха?
- К счастью, они не часто встречаются в области уха. Обычно они поражают кожу ушной раковины
у пожилых людей. Базально-клеточная карцинома, реже плоскоклеточная карцинома, чаще всего появляется в этой локализации.В основном они возникают у людей, чрезмерно подвергающихся воздействию ультрафиолетового излучения солнечного света. Опухоль обычно выглядит как медленно растущий узел или язва. Реже злокачественные новообразования диагностируют в среднем ухе. Доброкачественные новообразования, такие как параганглиомы, невромы и нейрофибромы
, чаще появляются в среднем ухе. Болезни, вызванные раком среднего уха, к сожалению, похожи на
симптомов хронического отита. Наиболее эффективным методом лечения является хирургическое иссечение
образований.Для снижения вероятности развития рака пожилые люди в солнечные дни должны носить головной убор
для защиты кожи лица и ушей от вредного УФ-излучения.
Что такое отосклероз и каковы его симптомы?
- Заключается в реконструкции костного лабиринта, ограничивающей подвижность стремени в
овальном окне, что приводит к прогрессирующей тугоухости. Больной отосклерозом может также
страдать от шума в ушах и головокружения.Заболевание начинается в одном ухе, и у многих пациентов также развивается заболевание в противоположном ухе. Диагностируется в основном у более молодых
человек в возрасте от 15 до 45 лет, чаще у женщин. Патогенез отосклероза неизвестен. наблюдалась
семейная склонность к его возникновению; подозревается, что заболевание усугубляется гормональными нарушениями
, например, во время беременности, минеральным дисбалансом и вирусными инфекциями. Единственным,
признанным эффективным методом лечения отосклероза, является хирургическая операция, заключающаяся в замене фиксированного стремени искусственным протезом.Если операция невозможна
, можно рассмотреть слуховой аппарат.
Любой может заразиться острым средним отитом.
- Острый отит является одним из наиболее распространенных заболеваний уха и встречается в любом возрасте, но чаще всего в детском возрасте. Может появиться спонтанно или сопровождать острый ринит
. Обычно все эти заболевания вызываются одними и теми же бактериями. Начало внезапное и проявляется сильной пульсирующей болью в ухе, которая более выражена ночью, чем днем.В дополнение к этому
отмечается повышение температуры, часто с ознобом, шум в ушах в соответствии с пульсом,
снижение слуха, болезненность сосцевидного отростка за носовыми раковинами. Это обычно сопровождается анорексией и бессонницей. При разрыве барабанной перепонки в ухе появляются кровянисто-гнойные
выделения. Болезнь обычно успешно лечится пероральным антибиотиком и
назальных противоотечных капель. Однако в течении острого отита могут возникнуть
тяжелых осложнений, требующих срочной госпитализации.Также важно, чтобы пациент проходил
постинфекционное наблюдение, чтобы убедиться, что в ухе не осталось необратимых поражений
.
Хронический средний отит и холестеатома - чем они характеризуются?
- Хронический средний отит - воспаление, длящееся более 3 мес.,
с постоянным или периодическим выделением из уха слизистого или слизисто-гнойного содержимого.
Характерно также наличие перфорации барабанной перепонки, нарушение слуха, шум в ушах, головокружение и головная боль.Заболевание может принимать различные формы. В патогенезе так называемого хронический
простой отит и хронический грануляционный отит
бактериальная инфекция височной кости играет важную роль. Во многих случаях элиминация бактерий из сложной
-клеточной системы височной кости невозможна даже при применении антибиотиков. В таких случаях следует начать хирургическое лечение
. Другой формой этого воспаления является хронический средний отит с холестеатомой. Холестеатома состоит из нормальных клеток рогового слоя эпителия,
которые скопились в необычном месте.Это так же часто встречается у детей, как и у
взрослых. Точная этиология холестеатомы неизвестна. Часто возникает в результате невылеченных воспалений среднего уха и непроходимости евстахиевой трубы. Иногда
макроскопически напоминает жемчуг и отсюда его название, которое не должно смущать, однако
потому что это заболевание опасное для здоровья и лечится только хирургическим путем. Холестеатома образует
в среднем ухе и, увеличиваясь в размерах, разрушает слуховые косточки, канал лицевого нерва
и со временем структуры внутреннего уха.Развивается тайно, не докучая
недугами. Очень часто для диагностики холестеатомы достаточно внимательно осмотреть ухо
с помощью отоскопа или эндоскопа. В случае сомнений следует провести визуализирующее обследование - КТ или
, желательно магнитно-резонансную томографию. Нелеченая холестеатома может привести к развитию, среди прочего, очень
серьезных осложнений со стороны центральной нервной системы. Лечение заключается в хирургическом удалении и реконструкции поврежденных костей, часто с использованием специальных протезов.Слуховые имплантаты могут быть рассмотрены при
серьезных потерях слуха. Следует подчеркнуть, что холестеатома
«любит» отрастать, поэтому больному после операции требуется периодическое посещение
отоларинголога.
Какие осложнения могут возникнуть в результате невылеченных заболеваний уха?
- Многие острые и хронические заболевания уха, если их не лечить, могут привести к серьезным осложнениям.
Любое поражение ушной раковины в виде язвы или растущего уплотнения должно вызывать у нас беспокойство, так как это может быть рак.Невылеченный рак кожи может потребовать обширной операции и даже удаления всего уха и части черепа, не говоря уже об угрозе для жизни.
Это следует особенно отметить пожилым людям, которые, к сожалению, пренебрегают
поражениями кожи, часто появляющимися в этом возрасте.
Недиагностированный персистирующий хронический экссудативный отит
у ребенка может вызвать холестеатому, потерю слуха, задержку речевого развития и многие другие проблемы. Перлак
и шире - хронические отиты у взрослого человека многократно являются следствием пренебрежительного отношения к
в детстве.Если не лечить хронический отит и холестеатому, будет разрушено
косточек и ухудшится слух. Следует также помнить, что к ушам примыкает головной мозг,
крупных кровеносных сосудов и множество важных нервов. Воспаление из среднего уха
может очень быстро распространяться на эти структуры, приводя к развитию менингита
, паралича лицевых мышц, абсцесса головного мозга и сепсиса с летальными последствиями.
Это чаще случается у пациентов, которые недооценивают состояние своих ушей.
Как мы можем предотвратить заболевание уха?
- Абсолютно необходимо защитить себя от шума. Не следует громко слушать музыку и не следует использовать наушники, особенно наушники-вкладыши. Взрослые, работающие в условиях шума, должны, с одной стороны, соблюдать правила техники безопасности и охраны труда, но и не пренебрегать периодическими аудиологическими проверками.
В семьях с глухими следует соблюдать особую осторожность при
неонатальных проверках слуха.Однако трудно избежать некоторых вирусных инфекций, наносящих
повреждений улитке, легче избежать ототоксических препаратов, вредных для ушей.
пациентов с диагнозом заболевания уха следует периодически обследовать из-за
более высокого риска дальнейшего повреждения уха.
Ухаживать за ушами нужно регулярно, а не только когда они болят.
- Определенно да. Как уже упоминалось, многие серьезные заболевания уха безболезненны.В
вам следует немедленно обратиться к врачу, если у вас возникли проблемы с ушами.
особенно актуален для детей, которые не сообщают родителям о проблемах со слухом,
шуме в ушах или даже головокружении. Потеря слуха в любом возрасте требует периодической контрольной проверки
слуха и возможного решения об использовании слухового аппарата или импланта. Другой проблемой является
необходимость регулярного посещения врача-отоларинголога у пациентов после операции на ухе.
Помимо исключения рецидива заболевания (например, холестеатомы, опухоли), роль врача заключается в очистке оперированного уха
, что больной часто не может сделать самостоятельно. И, наконец, я упомяну
необходимых регулярных, но не преувеличенных (никаких палочек) гигиены ушей и здорового образа жизни.
Избыточная масса тела и ожирение, неправильное питание, прием стимуляторов, отсутствие физической активности, стрессы вызывают развитие заболеваний сердечно-сосудистой системы и, как следствие, поражение слуховых клеток улитки.
Только в здоровом теле будет здоровый слух и здоровый ум.
Спасибо за интервью.
Источник: https://sklep.naszdziennik.pl https://www.szlachetnezdrowie.pl
Марек Зигмунт "Nasz Dziennik" Четверг, 14 мая 2020 г., № 111 (6769) - Благородное здоровье
.