2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Рассеянным склерозом (РС) называют заболевание ЦНС, которое поражает нервные волокна спинного и головного мозга. Характерными признаками патологии являются не только нарушенная координация и плохая ориентация в пространстве, но и нарушения зрения. Какие из них могут указывать на рассеянный склероз, расскажем в статье.
Так называют эффект двоения в глазах, который возникает по причине несогласованного функционирования мышц, ответственных за движение глазных яблок. Дискоординация глазных мышц приводит к смещению зрительной оси одного глаза, в результате чего изображение попадает не в центр сетчатой оболочки, а на другой участок, что и приводит к эффекту двоения.
Такая проблема часто развивается вследствие мышечной слабости и особенно ярко проявляет себя при большой нагрузке на глаза.
Хотя такое состояние не лечат специальными методами, игнорировать его нельзя. Диплопия может указывать на развитие рассеянного склероза или других заболеваний.
По оценкам специалистов, у 55% людей с рассеянным склерозом диагностируют неврит глазного нерва. Это воспалительное поражение зрительного нерва, который отвечает за передачу визуального изображения в мозговой центр и обеспечивает зрительную функцию.
Врачи отмечают, что оптический неврит часто становится первым симптомом данной патологии.
Признаки, указывающие на воспаление глазного нерва:

Ранним признаком рассеянного склероза могут быть характерные непроизвольные подергивания глаз вверх-вниз и в горизонтальном направлении. Такая патология называется нистагмом. Иногда он имеет легкую форму и мало влияет на качество зрения, но в некоторых случаях нистагм серьезно ухудшает зрительную функцию и доставляет пациенту значительный дискомфорт.

Симптомом обострения РС может быть полная утрата зрения. Как правило, она сопровождается усилением других признаков заболевания и присоединением новых.
Любой из перечисленных симптомов может быть признаком РС, поэтому при появлении нистагма, диплопии, оптического неврита нужно обязательно посетить врача-офтальмолога для постановки точного диагноза и назначения лечения.
Однако не всегда эти симптомы указывают на рассеянный склероз. Также они могут свидетельствовать о целом ряде других заболеваний. Так или иначе, консультация врача поможет обнаружить причину, вызвавшую зрительные нарушения, и по возможности устранить ее.
Возрастная макулярная дегенерация является одной из основных причин потери центрального зрения среди взрослого населения. Увеличение продолжительности жизни людей и повышение качества диагностики выводит это заболевание на первое место среди причин стойкого снижения зрения.
Причины возникновения и прогрессирования этого заболевания еще недостаточно хорошо изучены и в настоящее время все усилия врачей направлены лишь на стабилизацию патологического процесса и зрительных функций.
Заболевание включает в себя совокупность патологических изменений в центральной зоне сетчатки связанных с возрастом, которые можно подразделить на стадии или формы. В зависимости от формы и течения ВМД предлагаются различные способы лечения. Все методы лечения ВМД базируются на ранней и точной диагностике, поэтому на ранних стадиях заболевания адекватное лечение может остановить прогрессирование и продлить на годы активную деятельность, связанную с письмом и чтением наших пациентов.
Неэкссудативные формы ВМД являются начальным этапом заболевания, периодом предвестников. Как правило, снижения зрительных функций не происходит. На этом этапе важно динамическое наблюдение, антиоксиданты и ретинопротекторы в виде пищевых добавок.
Атрофические формы ВМД развиваются медленно, но неизбежно приводят к потери центрального зрения. Как правило, заболевание обнаруживают на обоих глазах, возможно с различной степенью выраженности. В настоящее время в качестве лечения проводят периодические курсы сосудистого и ретинопротекторного (улучшающее питание сетчатки) лечения. Пациентам рекомендуется пользоваться солнцезащитными очками на улице.
Экссудативные формы ВМД отличаются тяжелым течением и резким снижением зрения. На первых порах, до потери центрального зрения пациенты замечают искривление контуров предметов, прямых линий, текста. Все сложнее выполнять мелкую работу на близком от глаз расстоянии (шить, вязать, читать и писать). Причина кроется в быстром росте и высокой активности новообразованных сосудов, располагающихся под сетчаткой. Новообразованные сосуды имеют тонкую проницаемую стенку, что в итоге приводит к появлению отека (скопление жидкости под сетчаткой) и кровоизлияния в центральной зоне сетчатки. В конечной стадии ВМД происходит потеря центральных зрительных функций из-за развития атрофии или рубца, периферическое зрение, как правило, остается незатронутым. Все усилия в лечении экссудативной формы ВМД направлены на борьбу с новообразованными сосудами. В настоящее время широко вошло в практику применение анти-VEGF препаратов.
Эпиретинальный макулярный фиброз может быть, как первичным заболеванием сетчатки, так и следствием (осложнением) других глазных заболеваний (воспалительных, сосудистых, травм и т.д.).
Чаще всего первичный эпиретинальный макулярный фиброз возникает после 50 лет, однако в последнее время наблюдается тенденция к «омоложению». Заболевание начинается с появления мембраны (тонкойпленки) на поверхности сетчатки, как правило в центральной зоне или около нее. Сокращаясь мембрана вызывает сморщивание и деформацию подлежащей сетчатки, а по мере уплотнения мембраны происходит выраженная деформация и даже частичная плоская отслойка сетчатки.
На начальных этапах развития эпиретинальный фиброз протекает бессимптомно. Это состояние не требует вмешательства, достаточно динамического наблюдения. По мере прогрессирования могут появиться искривление очертаний предметов и прямых линий и заметное снижение остроты зрения. В таких случаях целесообразно провести хирургическое вмешательство – отделение и удаление мембраны.
В редких случаях мембрана может самостоятельно отслоится, что приводит исчезновению всех симптомов.
Идиопатический макулярный разрыв – это сквозной дефект ткани в центре сетчатки. Как правило возникает в возрасте старше 60 лет. Причина кроется в тракции фиксированной к центру сетчатки отслоенной задней гиалоидной мембраны. Заболевание развивается по стадиям, причем на ранних стадиях протекает асимптоматично. На более поздних стадиях пациент отмечает черное пятно перед глазом, часто выявляемое случайно при закрытии здорового глаза. Периферическое зрение не страдает. Для постановки диагноза часто достаточно только осмотра сетчатки, для документального подтверждения диагноза и уточнения стадии может потребоваться проведение оптической когерентной томографии. На первой стадии заболевания – угроза формирования макулярного отверстия – какое-либо лечение не проводится, так как на этой стадии может произойти спонтанное обратное развитие. На более поздних стадиях показано проведение хирургического вмешательства – задней витрэктомии с устранением тракционного фактора.
Это часто встречающаяся патология глазного дна, поражающая преимущественно молодых пациентов. Это заболевание идиопатическое и до сих пор многое в причинах и развитии этого заболевания остается неясным. Зрение обычно сильно не страдает. Пациенты часто жалуются на затуманивание зрения одного глаза, появление искривления контуров предметов и прямых линий. Диагностика не представляет каких – либо затруднений, однако для определения дальнейшей тактики лечения пациента показано проведение флюоресцентной ангиографии. Именно от результатов этого обследования зависит предложат ли Вам просто наблюдение и консервативное лечение, лазерное лечение или интравитриальное введение анти-VEGF препарата.
Поражение органа зрения при сахарном диабете занимает особое место, так как существенно влияет на качество жизни людей. Причем из всех клинических проявлений диабетического поражения глаз наибольшую опасность представляет ретинопатия, являясь основной причиной прогрессирующего и безвозвратного снижения зрения вплоть до слепоты, которая у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции.
Главным фактором развития и прогрессирования ДР является хроническая гипергликемия, т.е. высокий уровень сахара.
В настоящее время в большинстве европейских стран используется классификация, согласно которой выделяют три основных формы ретинопатии:
Снижение остроты зрения при диабетическом поражении сетчатки происходит в результате трех причин. Во-первых, из-за наличия макулопатии (отек сетчатки в центральной зоне) может страдать центральное зрение. Во-вторых, на стадии пролиферативной ретинопатии кровоизлияния, которые возникают из новообразованных сосудов, вызывают резкое ухудшение зрения. В-третьих, образование, разрастание и сокращение фиброваскулярной ткани ведет к тракционной отслойке сетчатки, в результате чего происходит тяжелая и часто необратимая потеря зрения.
Своевременное выявление самых ранних проявлений диабета глаза является первоочередной задачей, так как на поздних стадиях процесса лечение уже малоперспективно.
Однако на начальных этапах диабета глаза патологические изменения в сетчатке не сопровождаются зрительными расстройствами, поэтому сами пациенты обращаются за медицинской помощью, как правило, поздно. В связи с этим большая ответственность возлагается на работу диспансерного офтальмологического наблюдения и на плечи самого пациента, серьезное отношение и ответственный подход которого будет способствовать сокращению имеющегося риска потери зрения при диабете глаза.
Существуют два основных направления в лечении диабетических поражений сетчатки:
Максимально стабильная компенсация сахарного диабета и непосредственное лечение диабетической ретинопатии.
Лазерная коагуляция сетчатки является единственно эффективным способом лечения диабетической ретинопатии. Лазеркоагуляция при диабетическом поражении сетчатки направлена на стабилизацию процесса, и повышение остроты зрения достигается далеко не всегда. При тяжёлой пролиферативной ретинопатии с развитием рецидивирующих кровоизлияний в стекловидное тело и тракционной отслойки сетчатки проведение лазерной коагуляции бесперспективно. В таких случаях может быть показано хирургическое лечение – витрэктомия.
При стойкой макулопатии разрабатываются схемы интравитриального введения анти – VEGF препарата.
Болезнь Коатса – это врожденное заболевание, в типичных случаях проявляющееся в детском возрасте у мальчиков и поражающее один глаз. Большинство случаев диагностируют до 20 лет с пиком выявляемости в конце первого десятилетия.
Поводом для обращения могут быть косоглазие, лейкокория или красный болящий глаз в далекозашедшей форме. Дети старшего возраста и реже взрослые могут обратиться с жалобами на снижение остроты зрения на одном глазу.
Диагноз обычно ставят на основании осмотра глазного дна – циклоскопии иногда может потребоваться проведение флуоресцентной ангиографии.
В легких случаях заболевания достаточно динамического наблюдения – осмотры раз в полгода. При прогрессирующем течении показаны многочисленные повторные сеансы лазерной коагуляции и требуется более тщательное наблюдение, так как в течении 5 лет после полной регрессии возможны рецидивы заболевания. При далекозашедшей стадии заболевания при развитии отслойки сетчатки показано оперативное лечение.
Заболевание известно с 1880 года, когда впервые было описано возникновение повторяющихся кровоизлияний в стекловидное тело у молодых людей на фоне полного здоровья.
Болезнь Илза – это хроническое воспаление сосудов периферии сетчатки, сопровождающиеся повторными кровоизлияниями и постепенным снижением зрения. Заболевание преимущественно поражает представителей мужского пола среднего возраста и как правило двустороннее.
Пациенты жалуются на появление плавающих «мушек» или снижение остроты зрения одного глаза. В тяжелых случаях повторные кровоизлияния приводят к тракционной отслойке сетчатки и вторичной неоваскулярной глаукоме.
Медикаментозного лечения болезни Илза не существует. Гормональная терапия обычно не эффективна. Единственным эффективным методом лечения является вовремя проведенная лазерная коагуляция сетчатки, что позволяет стабилизировать патологический процесс и сохранить оставшееся зрение.
В ряде случаев при возникновении отслойки сетчатки возникает необходимость в проведении хирургического лечения.
Осмотр глазного дна – циклоскопия должна проводиться ежегодно. Описаны случай рецидива заболевания через десятки лет после кажущейся стабилизации процесса.
Это состояние представляет собой острое нарушение кровообращения в центральной вене сетчатки или ее ветвях, угрожающее необратимым снижением зрения.
Заболевание обычно возникает у людей старше 50 лет на фоне артериальной гипертензии, сахарного диабета, атеросклероза, тромбофилии и других заболеваний крови.
Обычно пациенты отмечают одностороннее безболезненное резкое снижение зрения, возникшее на фоне повышенного артериального давления, после физической или эмоциональной нагрузки, после перегревания, приема алкоголя. Как правило пациенты могут четко указать, когда снизилось зрение. В зависимости от локализации процесса могут быть жалобы на появление пятна перед глазом, появление или увеличение плавающих «мушек», выпадение полей зрения, искажение контуров предметов.
Лечение следует начинать безотлагательно. Это экстренное состояние, требующее срочной госпитализации в стационар. Наилучший эффект будет наблюдаться при своевременном и комплексном лечении пациента прогноз для зрения будет во многом зависеть от остроты зрения при обращении. Для растворения тромба, окклюзирующего вену используют тромболитические препараты, которые эффективны только в первые семь дней от начала заболевания. В дальнейшем эффекта от их использования не будет.
Другим направлением комплексного лечения является максимальное снижение внутриглазного давления, рассасывающая терапия и антиоксиданты. При наличии диффузного отека в центре сетчатки решается вопрос о проведении решетчатой лазеркоагуляции. В последнее время успешно применяется интравитриальное введение анти – VEGF препарата, как метод лечения макулярного отека.
При угрозе появления новообразованных сосудов в следствии длительной ишемии сетчатки и развития неоваскулярной глаукомы, как осложнения тромбоза центральной вены сетчатки следует проводить панретинальную лазеркоагуляцию сетчатки, которая проводится в несколько сеансов. Целью лазерного лечения является не повышение зрительных функций, а предотвращение развития неоваскулярной глаукомы.
Заболевание представляет собой острую блокаду кровообращения в центральной артерии сетчатки тромбом. Как правило встречается у лиц старше 60 лет. В основе развития этого заболевания лежат разные причины, основные из них:
Как правило пациенты отмечают острую одностороннюю и безболезненную потерю зрения, развивающуюся в течении нескольких секунд. Иногда до полной потери зрения наблюдаются эпизоды преходящей потери зрения.
Прогноз для зрения в дальнейшем как правило неблагоприятный. В большинстве случаях острота зрения остается на уровне светоощущения. Исключение составляет в случае дополнительного кровоснабжения области центральной ямки сетчатки цилиоретинальной артерии, когда острота зрения может восстановиться до исходного, но тем не менее имеются значительные потери в полях зрения.
Метода лечения с доказанной эффективностью в отношении остроты зрения не существует, однако это офтальмологическое неотложное состояние и теоретически, своевременное смещение тромба может предупредить развитие необратимых изменений зрения. Попытки сместить тромб имеют смысл в первые 48 часов от начала заболевания. Поэтому в данном случае необходимо срочно обратиться к офтальмологу за помощью, а на этапе доврачебной помощи проводить массаж глазного яблока, целью которого – вызвать сначала коллапс просвета сосуда, а потом резко его расширить. При необходимости пациент может проводить массаж глазного яблока самостоятельно по следующей технике.
Заболевание, которое наиболее часто встречается у пожилых людей. В основе лежит частичный или полный инфаркт диска зрительного нерва или его ретроламилларной части, вызванный окклюзией сосудов, питающих зрительный нерв.
Факторами риска развития являются артериальная гипертензия, сахарный диабет, гиперхолистеринемия, коллагенозы, антифосфолипидный синдром, гипергомоцистеинемия, внезапные гипотензивные состояния и т.д.
Начало заболевания чаще всего проявляется внезапной односторонней потерей или значительным снижением зрения без каких-либо предшествующих зрительных нарушений. Снижение зрения, как правило, обнаруживается при пробуждении, что указывает на вероятную связь с ночной гипотонией.
Врачебная помощь направлена на восстановление и улучшение кровообращения в системе питающей зрительный нерв и предотвращения развития полной атрофии зрительного нерва.
Застойный диск зрительного нерва характеризуется отеком, развивающимся на фоне повышения внутричерепного давления. Застойный диск почти всегда двусторонний. Обычно зрительные нарушения проявляются только на стадии атрофии зрительного нерва (далекозашедшей), поэтому часто застойный диск зрительного нерва является диагностической находкой во время обследования у офтальмолога.
Клиническими проявлениями повышенного внутричерепного давления могут быть головная боль, внезапная тошнота и рвота, нарушение сознания, преходящие эпизоды помутнения зрения и двоение изображения.
Причины повышения внутричерепного давления:
Все пациенты с застойными дисками должны быть обследованы невропатологом и нейрохирургом для исключения внутричерепных образований.
Неврит зрительного нерва – это поражение зрительного нерва вследствие воспалительного, инфекционного или демиелинизирующего процесса.
Демиелинизирующий неврит встречается наиболее часто при рассеянном склерозе. Начало заболевания проявляется подострым односторонним снижением зрения. Иногда снижение зрения сопровождают точечные белые или цветные вспышки или искры. Часто наблюдаются боли при движении глаза или дискомфорт, которые предшествуют снижению зрения и длятся обычно несколько дней. В большинстве случаев появляются дефекты в поле зрения.
Ухудшение зрительных функций продолжается от нескольких дней до двух недель в дальнейшем восстановление зрения происходит в течении полугода. При повторных атаках развивается атрофия зрительного нерва.
Несмотря на то, что у некоторых пациентов с невритом зрительного нерва отсутствуют признаки клинически выявляемого системного демиелинизирующего заболевания, следующий ряд наблюдений указывает на тесную связь неврита зрительного нерва с рассеянным склерозом.
У пациентов с невритом зрительного нерва и исходно нормальной картиной МРТ головного мозга риск развития рассеянного склероза в течении последующих 5 лет составляет 16%, а у пациентов с установленным рассеянным склерозом неврит зрительного нерва развивается в 70% случаев.
Учитывая все вышесказанное при постановке диагноза неврит зрительного нерва врач обязательно направит вас на МРТ головного мозга.
Предлагаемое лечение гормональными препаратами и интерфероном позволяет ускорить выздоровление до 2-3 недель. Однако лечение не влияет на конечную остроту зрения.
Неврит зрительного нерва при инфекционных заболеваниях встречается значительно реже. Причиной может служить заболевания придаточных пазух носа. Такой неврит характеризуется повторяющимися эпизодами одностороннего снижения зрения, сильными головным болями и признаками синусита. В данном случае лечение проводится совместно с отоларингологом. Терапия – местное и системное применение антибиотиков.
Основной причиной параинфекционного неврита зрительного нерва является вирусная инфекция. Кроме того он может развиться после вакцинации. У детей эта форма неврита встречается гораздо чаще, чем у взрослых. Заболевание развивается обычно через 1-3 недели после вирусной инфекции и снижение зрения сопровождается неврологической симптоматикой (головная боль, аттаксия).
Лечение, как правило, не требуется ввиду благоприятного прогноза, предполагающего быстрое восстановление зрительных функций. Однако при выраженном или двустороннем поражении показана гормональная терапия.
Причины хориоретинита могут быть инфекционные и неинфекционные.
Среди инфекционных причин развития хориоретинита наиболее частой является токсоплазмоз. Возбудитель заболевания – внутриклеточный паразит, обитающий в кишечнике у кошек.
Чаще всего заболевание выявляют у молодых, здоровых взрослых людей, приходящих к врачу с жалобами на снижение зрения и плавающие помутнения перед глазом, фотофобию. При локализации очага воспаления в центральной зоне сетчатки значительно страдает центральное зрение.
Кроме токсоплазмоза инфекционной причиной хориоретинита могут быть: токсокароз, цитомегаловирус, вирус герпеса, вторичный сифилис, кандидоз, гистоплазмоз, туберкулез.
При достоверно установленном диагнозе, подтвержденным лабораторными методами исследования лечение проводит инфекционист.
Пигментный ретинит -группа наследственных дистрофических заболеваний сетчатки, характеризующихся субъективно ночной слепотой и потерей периферического зрения. Почти четверть всех больных сохраняет высокую остроту зрения и способность читать на протяжении всей жизни. Однако необходимо ежегодное обследование для выявления значительного падения остроты зрения, которое может быть вызвано потенциально устранимой причиной, такой как кистозный отек макулы или катаракта.
Болезнь Штаргардта – это наиболее распространенная форма генетически – наследуемой дистрофии сетчатки, возникающей в юношеском возрасте. Начало заболевания приходится на возраст 10-20 лет. Происходит двустороннее постепенное снижение центрального зрения. У большинства пациентов сохраняется средняя острота зрения по крайней мере на одном глазу.
Болезнь Беста – редкое наследственное дистрофическое заболевание сетчатки. Заболевание обычно медленно прогрессирует, проходя пять стадий и заканчивается атрофией макулы с потерей центрального зрения. В основном прогноз достаточно хороший, так как большинство пациентов сохраняют зрение, достаточное для чтения, по крайней мере на одном глазу на протяжении всей жизни. Если имеет выраженное снижение зрения, это обычно происходит медленно и начинается после 40 лет.
Альбинизм – группа генетически – наследуемых заболеваний, в основе которых лежит нарушение синтеза пигмента меланина и которые могут характеризоваться либо изолированным глазным поражением(глазной альбинизм), либо системным поражением глаз, кожи и волос.
Важные клинические признаки это
Патогенетически обоснованного лечения наследственных заболеваний сетчатки не существует. Существует мнение и несколько эксперементально-клинических работ указывающих на положительную динамику и стабилизацию дистрофического процесса сетчатки при периодическом применении препаратов — тканевых биорегуляторов.
Это отделение сетчатки от подлежащего слоя пигментного эпителия. Основные типы отслойки сетчатки: регматогенная, экссудативная, тракционная.
Регматогенная отслойка сетчатки возникает вторично на фоне сквозного разрыва сетчатки, в результате чего жидкость из стекловидного тела поступает под сетчатку. Разрывы сетчатки являются распространенным состоянием, чаще возникают при миопии, артифакии и после травмы. Во многих случаях разрывы двусторонние и множественные, возникают на фоне дегенеративных аномалий, аномалий развития и травм.
Многие разрывы протекают бессимптомно, иногда разрывы проявляются плавающим помутнением перед глазом и вспышками света, не влияя на остроту зрения. Однако если развивается отслойка сетчатки, происходит прогрессирующая потеря поля зрения.
Около 60% всех разрывов возникают на фоне специфических изменений – периферических дегенераций. Это патологически тонкие участки сетчатки, в которых спонтанно формируются разрывы. Периферические дегенерации сетчатки, предрасполагающие к отслойке сетчатки (решетчатая, «след улитки», дегенеративный ретиношизис) как и разрывы подлежат лазерной коагуляции в целях профилактики регматогенной отслойки сетчатки.
Регматогенные отслойки подлежат хирургическому лечению, причем послеоперационный прогноз для зрения зависит от давности заболевания и распространенности отслойки. Если отслойка сетчатки не захватывает центральную (макулярную зону) и свежая, послеоперационные прогнозы на восстановление зрения относительно высокие.
Экссудативная отслойка сетчатки представляет собой отслоение сетчатки вследствие интраретинального или субретинального просачивания жидкости.. По определению такая отслойка не связана с ретинальным разрывом. Необходимо искать признаки основной причины экссудации(просачивания) жидкости, такие как воспаление, сосудистые изменения или опухоли. В зависимости от причин экссудации применяется этиопатогенетическое лечение.
Основными причинами тракционной отслойки сетчатки являются: пролиферативная диабетическая ретинопатия, ретинопатия недоношенных, проникающая травма заднего сегмента глаза. Это наиболее тяжелое осложнение основного заболевания, приводящее к слепоте. В таких случаях показано хирургическое лечение.
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
Вступление
Рассеянный склероз (РС) - наиболее распространенное иммуноопосредованное воспалительное демиелинизирующее заболевание центральной нервной системы. РС патологически характеризуется мультифокальными областями демиелинизации с потерей олигодендроцитов и рубцеванием астроглии. Поражение аксонов также является заметным патологическим признаком, особенно на более поздних стадиях. Определенные клинические признаки типичны для рассеянного склероза, но болезнь имеет очень изменчивый темп и множество атипичных форм.
В 2015 году РС страдали около 2,3 миллиона человек, причем наука до сих пор не знает ответов на многие важные вопросы по поводу этого заболевания, в том числе почему оно возникает. До сих пор не удалось создать и эффективного лекарства против РС. Тем не менее, наши знания сегодня куда более обширны, чем в 1868 году, когда РС был впервые описан выдающимся французским неврологом Жаном-Мартеном Шарко.
Точная этиология болезни неизвестна до сих пор, как констатируется в одном из обзоров в журнале The Lancet. Наиболее распространенная гипотеза заключается в том, что РС начинается как воспалительное заболевание с вовлечением иммунной системы, которое характеризуется появлением аутореактивных лимфоцитов. Позже присоединяются активация нейроглии и хроническая нейродегенерация.
Прямые доказательства аутоиммунной причины РС отсутствуют, поскольку никакие специфические аутоантитела или аутореактивные Т-клетки, направленные против аутоантигена в центральной нервной системе, не могут пассивно передавать РС экспериментальным животным. Прогрессирование болезни включает дегенеративную фазу церебральной атрофии и потери аксонов, которая явно не связана с иммунными механизмами или воспалением.
Альтернативные гипотезы возникновения РС :
Характерная особенность нейропатологического процесса при болезни является наличие очаговых демиелинизированных бляшек в центральной нервной системе, в сопровождении различной степени воспаления и глиоза, с частичным сохранением аксонов. Эти поражения обычно локализуются в зрительных нервах, спинном мозге, стволе мозга, мозжечке, а также в юкстакортикальном и перивентрикулярном белом веществе. Кроме того, демиелинизированные поражения также могут быть обнаружены в мозолистом теле и корковом сером веществе.
Хотя традиционно считается заболеванием очаговых поражений белого вещества, спектр патологии рассеянного склероза теперь понимается как охватывающий более широкий спектр аномалий, включая диффузное поражение так называемого нормально выглядящего белого вещества и нормально выглядящего серого вещества на магнитно-резонансной томографии (МРТ), при этом оба связаны с прогрессирующей потерей объема мозга. Воспалительная корковая демиелинизация обнаружена в 38% подтвержденных биопсией случаев раннего РС.

Статистика болезни неутешительна. Среди расстройств центральной нервной системы РС является наиболее частой причиной постоянной инвалидности у молодых людей, если не считать травмы, свидетельствует обзор в The New England Journal of Medicine. РС чаще поражает женщин, чем мужчин. Систематический обзор 28 эпидемиологических исследований показал, что с 1955 по 2000 год расчетное соотношение заболеваемости РС среди женщин и мужчин увеличилось с 1,4: 1 до 2,3: 1. Более поздний систематический обзор и метаанализ предоставили доказательства, свидетельствующие о том, что заболеваемость РС по неизвестной пока что причине увеличивается у женщин.
Средний возраст начала рассеянного склероза колеблется от 28 до 31 года в различных исследованиях; клинически заболевание обычно проявляется в возрасте от 15 до 45 лет, манифестация редко встречается в первые годы жизни или в седьмом десятилетии. Средний возраст начала заболевания у женщин на несколько лет меньше, чем у мужчин. Также есть различия по возрастам возникновения различных форм РС.
Генетическая предрасположенность. Есть более 100 полиморфизмов, ассоциированных с РС в различных исследованиях. Одной из наиболее сильных ассоциаций является то, что риск развития РС связан с определенными аллелями класса I и класса II главного комплекса гистосовместимости (MHC), особенно с локусом HLA-DRB1. Растущее количество данных свидетельствует о том, что риск рассеянного склероза связан с несколькими генами, не относящимися к MHC, с умеренным эффектом (например, CD6, CLEC16A, IL2RA, IL7R, IRF8 и TNFRSF1A). Кроме того, полиморфизм в гене IL-7R может немного увеличить риск РС.
В исследованиях близнецов риск развития рассеянного склероза у пар дизиготных близнецов такой же, как и у братьев и сестер (от 3 до 5 %), однако риск монозиготных близнецов составляет не менее 20 % и может достигать почти 39 %. В рамках генетического консультирования риск РС для братьев и сестер составляет от 3 до 5 %. Исследования здоровых членов семьи, которые отметили отклонения при МРТ-сканировании, показывают, что риск может быть еще выше.
Частота семейного РС варьирует от 3 до 23 % в разных исследованиях. Одно хорошо спланированное популяционное исследование 8205 датских пациентов с РС показало, что относительный пожизненный риск РС увеличился в семь раз (95% ДИ 5,8-8,8) среди родственников первой степени родства (n = 19 615). Избыточный семейный риск на протяжении всей жизни для родственников первой степени родства составил 2,5 % (95% ДИ 2,0–3,2) в дополнение к спорадическому абсолютному риску РС у датских женщин и мужчин в 0,5 и 0,3 %, соответственно. Эти спорадические показатели среди датского населения являются одними из самых высоких в мире.
Накапливающиеся данные показывают, что восприимчивость к РС зависит от пола больного родителя. В большинстве, но не во всех исследованиях обнаружен эффект материнского происхождения с преобладанием материнской формы наследования предрасположенности к РС. Напротив, исследования пар родитель-ребенок с РС показали, что отцовская передача равна или превышает материнскую передачу. Объяснение этого несоответствия неясно, но эпигенетические механизмы (например, модификации ДНК, такие как ацетилирование гистонов и метилирование ДНК, которые не изменяют последовательность ДНК), передаваемые посредством деления клеток, могут быть вовлечены в прямую передачу от больного родителя.
Экологические факторы. Факторы окружающей среды, кажется, играют важную роль в определении риска РС. К ним относятся вирусные инфекции, географическая широта и место рождения, воздействие солнечного света и уровни витамина D и другие.
Вирусные инфекции. Данные литературы поддерживают возможный инфекционный стимул иммунной системы в качестве триггера для РС. Хотя для многих вирусы была обнаружена корреляция с РС, никаких конкретных доказательств связи вирусов непосредственно с развитием РС не обнаружено. Все больше внимания уделяется вирусу Эпштейна-Барр, вызывающему инфекционный мононуклеоз, как возможной причине или спусковому крючку РС.
Цитомегаловирусная инфекция потенциально связана с защитой от рассеянного склероза в двух исследованиях случай-контроль, одно из которых было сосредоточено на педиатрическом начале рассеянного склероза, а другое - на широком диапазоне проявлений. Последнее исследование показало, что отрицательная связь была устойчивой, когда случаи РС с дебютом у детей были исключены из анализа, что позволяет предположить, что цитомегаловирусная инфекция также защищает от РС у взрослых. Однако неясно, как такая инфекция будет защищать.
Вирус ветряной оспы (VZV) также был связан с РС в некоторых исследованиях. Исследование случай-контроль обнаружило вирусные частицы, идентичные VZV, и ДНК из VZV в образцах спинномозговой жидкости от пациентов с острыми рецидивами рассеянного склероза. Вирусные частицы не были обнаружены в образцах спинномозговой жидкости пациентов с РС в стадии ремиссии или в образцах контрольных субъектов, а ДНК из VZV не была обнаружена у большинства пациентов в стадии ремиссии. Эти данные свидетельствуют о том, что VZV может участвовать или активироваться одновременно с обострениями рассеянного склероза. Однако они требуют подтверждения в дополнительных исследованиях.
Другая гипотеза предполагает, что инфекции в раннем возрасте могут ослабить реакцию, ведущую к аутоиммунным расстройствам, таким как РC. В поддержку этой теории популяционное исследование случай-контроль показало, что более частое общение с младенческими братьями и сестрами в течение первых шести лет жизни было обратно пропорционально связано с риском РС. Предлагаемое объяснение заключалось в том, что более высокий уровень воздействия на братьев и сестер в раннем возрасте приводит к увеличению или повторному заражению в раннем возрасте; это, в свою очередь, обеспечивает защиту от аутоиммунитета в более позднем возрасте.
Географические факторы Заболеваемость и распространенность РС варьирует географически. Регионы с высокой частотой встречаемости (распространенность 60 на 100 000 и более) включают всю Европу (включая азиатскую часть России), юг Канады, север Соединенных Штатов, Новую Зеландию и юго-восток Австралии. Во многих из этих областей распространенность превышает 100 на 100 000 человек; самый высокий зарегистрированный уровень (300 на 100 000) - на Оркнейских островах.
Ранее считалось, что географические различия в распространенности РС частично объясняются расовыми различиями. Белое население, особенно из Северной Европы, оказалось наиболее восприимчивым, в то время как люди азиатского, африканского или американского индейского происхождения, по-видимому, имели самый низкий риск, а другие группы были промежуточными. Однако последующие исследования в Соединенных Штатах продемонстрировали повышенную заболеваемость РС у чернокожих взрослых и детей, предполагая, что эта расовая предрасположенность может меняться.
Также широко распространено мнение о связи между широтой и РС, при этом риск РС увеличивается с юга на север. Например, в анализе, проведенном в рамках исследования «Здоровье медсестер», скорректированные коэффициенты ставок составили 3,5 для северных Соединенных Штатов и 2,7 для средних ярусов по сравнению с южными. Считается, что люди, мигрирующие из зоны высокого риска в зону низкого риска после достижения полового созревания, несут с собой свой прежний высокий риск, в то время как те, кто мигрирует в детстве, похоже, имеют риск, связанный с новой зоной, в которую они мигрировали.
Однако универсальная связь между широтой жизни и риском РС была поставлена под сомнение выводами систематического обзора 2010 г. и метаанализа эпидемиологических исследований РС. Результаты показали, что, хотя распространенность РС увеличивалась с увеличением географической широты в Западной Европе, Северной Америке и Австралии / Новой Зеландии, заболеваемость РС увеличивалась с увеличением географической широты только в Австралии / Новой Зеландии, а не в Западной Европе или Северной Америке. Таким образом, в северном полушарии не было широтного градиента заболеваемости РС. В отсутствие связи с заболеваемостью наблюдаемый широтный градиент распространенности РС можно объяснить другими факторами, такими как время выживания, диагностическая точность и вероятность установления диагноза.
Солнечный свет и витамин D. Одно из предложенных объяснений возможной связи РС с широтой является то, что воздействие солнечного света может быть защитным, либо из-за эффекта ультрафиолетового излучения или из-за витамина D. В ряде исследований была обнаружена обратная зависимость между воздействием солнца, воздействием ультрафиолетового излучения или уровнями витамина D в сыворотке крови и риском или распространенностью РС, в то время как другие показали, что эти факторы обратно пропорциональны активности заболевания РС.
Выделяют следующие типы течения заболевания:
Ремиттирующий рассеянный склероз характеризуются четко определенными рецидивами с полным восстановлением или с осложнениями и остаточным дефицитом при восстановлении. В периоды между рецидивами болезни прогрессирование заболевания минимальное, хотя сами рецидивы могут привести к тяжелой остаточной нетрудоспособности. Этот тип рассеянного склероза составляет примерно от 85 до 90 % случаев дебюта болезни. Первоначальный приступ является клинически изолированным синдромом, хотя пациенты могут соответствовать формальному определению РС с одним клиническим эпизодом, если их МРТ выявляет одновременное присутствие усиливающих и не усиливающих поражений. Большинство пациентов с РРС в итоге войдут во вторичную прогрессирующую фазу.
Вторично-прогрессирующий рассеянный склероз характеризуются заболеванием сначала РРС-типом с последующим постепенным ухудшением с или без случайных рецидивов, небольших ремиссий и плато. Однако не существует установленных критериев для определения того, когда РРС преобразуется в ВПРС. Диагноз ВПРС ставится ретроспективно. Переход от РРС к ВПРС обычно происходит через 10–20 лет после начала заболевания. В одном отчете среднее время от появления первых симптомов РС (клинически изолированного синдрома) до развития ВПРС составляло 19 лет, в то время как среднее время от постановки диагноза РС до ВПРС составляло 12 лет.
Первичный прогрессирующий рассеянный склероз характеризуется прогрессирующей потерей работоспособности от начала заболевания с периодическими плато, временными незначительными улучшениями или острыми рецидивами, которые все еще соответствуют определению. Диагноз ставится исключительно на основании анамнеза болезни пациента, и не существует инструментальных, аппаратных или лабораторных методов, которые могли бы отличить ППРС от РРС. На ППРС приходится около 10 % случаев рассеянного склероза в начале заболевания. Наиболее частая клиническая картина – синдром поражения спинного мозга со спастическим парапарезом и отсутствием четкого сенсорного уровня. Эти пациенты имеют более равномерное распределение по полу, тенденцию к более позднему возрасту начала и худший прогноз окончательной инвалидности по сравнению с пациентами, у которых диагностирован РРС.
Термин прогрессирующий рецидивирующий рассеянный склероз, ранее использовавшийся для характеристики пациентов с прогрессирующим заболеванием с самого начала и четкими острыми рецидивами, в настоящее время устарел. Острый приступ у пациента с прогрессирующим заболеванием с самого начала теперь считается ППРС с обострениями (ППРСО), тогда как пациенты с прогрессирующим заболеванием с самого начала без острых приступов (рецидивов) считаются ППРС, не активным, но с прогрессированием.
Рассеянный склероз в Международной классификации болезней 10-го пересмотра входит в группу болезней нервной системы под кодом G35: «Рассеянный склероз. Множественный склероз: БДУ, ствола головного мозга, спинного мозга, диссеминированный, генерализованный».
В МКБ 11-го пересмотра рассеянному склерозу присвоен код 8A40.
Не существует уникальных для РС признаков болезни, однако можно выделить характерные и нехарактерные для течения заболевания симптомы:
| Признаки, указывающие на возможный РС | Признаки, нетипичные для РС |
|---|---|
| Рецидивы и ремиссии | Прогредиентное течение |
| Дебют в возрасте 15–50 лет | Дебют в возрасте до 10 или после 50 лет |
| Неврит зрительного нерва | Корковые дефициты, такие как афазия, апраксия, алексия |
| Знак Лермитта | Ригидность или стойкая дистония |
| Межъядерная офтальмоплегия | Судороги |
| Повышенная утомляемость | Ранняя деменция |
| Феномен Уитхоффа | Неврологические симптомы, развивающиеся в течение нескольких минут |
Большинство пациентов с РС страдают РРС, который обычно проявляется у молодых людей с клинически изолированными симптомами, указывающими на РС, такими как неврит зрительного нерва, онемение, парестезия или слабость, синдром ствола мозга (например, межъядерная офтальмоплегия) или синдром спинного мозга (например, поперечный миелит). Возможны проявления, связанные с корковыми синдромами, такими как афазия или нарушения поля зрения, хотя и гораздо реже. Симптомы и признаки могут быть либо монофокальными (соответствуют одному поражению), либо многоочаговыми (соответствуют более чем одному поражению). Приблизительно от 5 до 10 % взрослых пациентов имеют первичную прогрессирующую форму РС, которая проявляется постепенным накоплением утери трудоспособности с самого начала, без наложенных на нее острых рецидивов. Наиболее частым клиническим проявлением ППРС является синдром спинного мозга со спастическим парапарезом и отсутствием четкого сенсорного уровня.
Рецидив (также называемый приступом или обострением) определяется как острое или подострое начало клинической дисфункции, типичное для острого воспалительного демиелинизирующего события в центральной нервной системе в отсутствие лихорадки или инфекции. Симптомы и признаки, связанные с рецидивом, обычно достигают пика в течение нескольких дней или нескольких недель, после чего следует ремиссия, во время которой симптомы и признаки исчезают в различной степени. Минимальная продолжительность рецидива была произвольно установлена в 24 часа, хотя большинство из них намного дольше. Кратковременные клинические симптомы с меньшей вероятностью представляют образование нового поражения или увеличение размера предыдущего поражения.
Не существует симптомов, характерных только для мужчин или только для женщин, как ранних признаков болезни, так и более поздних. Очень часто РС начинается бессимптомно, одними из первых могут появляться нарушения чувствительности, за которыми следует слабость и нарушения зрения.
Дисфункция кишечника и мочевого пузыря. Примерно половина пациентов с РС сообщают о нарушениях эвакуаторной функции кишечника, три четверти – о проблемах с мочевым пузырем. Степень сфинктерной и сексуальной дисфункции часто соответствует степени двигательной недостаточности нижних конечностей. Наиболее частая жалоба на мочеиспускание — это позывы на мочеиспускание, которые обычно являются результатом неограниченного сокращения детрузора из-за надсегментарного поражения.
Дисфункция мочевого пузыря складывается из нескольких составляющих, причем у одного пациента с РС может быть сразу несколько типов расстройств:
Дисфункция кишечника можно разделить на нарушения накопления и нарушения опорожнения. Эти проблемы могут быть результатом поражения как верхнего, так и нижнего мотонейрона. Запор и плохое опорожнение кишечника являются наиболее распространенными расстройствами, связанными с рассеянным склерозом. Одно исследование с участием 221 пациента с рассеянным склерозом показало, что у 54 процентов был запор, а у 29 процентов - недержание кала.
Когнитивные нарушения. В целом деменция относится к нетипичным симптомам РС, ее фиксируют в основном при тяжелом течении менее чем у 5 % пациентов. Однако при оценке с помощью нейропсихологических тестов до 70 % пациентов имеют те или иные когнитивные нарушения разной степени выраженности.
Когнитивные нарушения могут быть обычным явлением даже в начале рассеянного склероза. Чаще всего страдают внимание, исполнительные функции, абстрактная концептуализация, кратковременная память, запоминание слов и скорость обработки информации. У разных течений болезни могут быть разные когнитивные профили.
Эпилепсия. Встречается среди пациентов с РС чаще, чем в остальной популяции, поражая от 2 до 3 % больных рассеянным склерозом. Примерно две трети приступов у пациентов с РС являются первичными или вторично-генерализованными, а оставшаяся треть - парциальными. Простые парциальные припадки встречаются примерно в два раза чаще, чем сложные парциальные припадки у пациентов с РС. Это отличается от общей популяции, где сложные парциальные припадки встречаются чаще, чем простые парциальные.
Нарушения движения глаз. Множество эфферентных визуальных помех может происходить как проявления РС, включая следующие:
Нарушения произвольного взора (очень часто)
Нистагм (очень часто)
Аномалии медленных фазовых движений глаз (часто)
Пароксизмальные нарушения движений глаз (редко)
Изолированные паралич глазодвигательного нерва (редко)
Усталость. Обычно описывается как физическое истощение, не имеющее отношения к объему физической активности и мешающее повседневной деятельности. Первичная связанная с рассеянным склерозом повышенная утомляемость обычно возникает ежедневно и ухудшается с течением времени. Многие пациенты жалуются на усталость при пробуждении, даже если они крепко спали. Усталость также может возникать в течение дня, но ее можно частично или полностью снять после отдыха. Это часто усугубляется жарой и влажностью. Считается, что это происходит из-за замедления нейрональной проводимости с повышением температуры тела.
Тепловая чувствительность (феномен Утхоффа). Хорошо известное явление при РС, когда небольшое повышение температуры тела может временно ухудшить текущие или ранее существовавшие признаки и симптомы. Преходящее увеличение частоты или тяжести клинических признаков и симптомов в результате повышения температуры тела наблюдается у 60–80 % людей с РС. Временное ухудшение неврологических признаков и симптомов РС в ответ на тепловое воздействие может снизить физические и когнитивные функции пациентов с рассеянным склерозом, а также затруднить повседневную деятельность и другие функциональные возможности.
Двигательные нарушения. У пациентов с рассеянным склерозом парапарез или параплегия более распространены, чем изолированная слабость верхних конечностей, из-за частого возникновения поражений в нисходящих двигательных трактах спинного мозга. Может возникнуть сильная спастичность, при которой спазмы разгибателей ног, а иногда и туловища могут быть спровоцированы активными или пассивными попытками подняться с кровати или инвалидной коляски. Физические признаки включают спастичность, обычно более выраженную в ногах, чем в руках. Глубокие сухожильные рефлексы преувеличены, может возникать устойчивый клонус и наблюдаются подошвенные разгибатели. Все эти проявления обычно асимметричны.
Несогласованность. Нарушение равновесия походки, трудности в выполнении скоординированных действий руками и кистями, невнятная речь часто возникают в результате нарушения мозжечковых проводящих путей. Признаки мозжечка обычно смешиваются с признаками пирамидного (кортикоспинального) тракта. Физикальное обследование обычно выявляет дисметрию, разложение сложных движений и гипотонию, чаще всего наблюдаемую в верхних конечностях. Может отмечаться интенционный тремор в конечностях и голове; тремор поражает 45 % пациентов с рассеянным склерозом, тяжелый тремор – 6 %. Ходьба ухудшается из-за атаксии туловища. Глазные признаки нистагма, глазной дисметрии и невозможности подавления фиксации (прямоугольные рывки) указывают на дисфункцию мозжечковой или церебелло-вестибулярной связи. Речь может быть сканирующей или взрывной по своему характеру. В тяжелых случаях наблюдается полная астазия (неспособность стоять), неспособность пользоваться руками из-за сильного интенционного тремора и почти непонятная речь.
Спастичность. Повышенный мышечный тонус, лежащий в основе спастичности, обусловлен поражением верхних мотонейронов, вызванным демиелинизацией кортикоспинальной системы, что приводит к снятию торможения на локальных спинномозговых нейронах и сенсорных афферентных путях. Другие предполагаемые механизмы спастичности включают длительную разрядку двигательных нейронов, изменения соединительной ткани и аномальную коактивацию мышц.
Выделяют два типа спастичности:
Боль. Боль, связанная с РС, может возникать из нейрогенных и ненейрогенных источников. Нейрогенная боль включает приступообразную боль, постоянную боль (например, жгучую или ледяную дизестезию стоп, рук, конечностей и туловища) и эпизодическую нейропатическую боль. Боль в опорно-двигательном аппарате и мягких тканях может быть вызвана параличом, неподвижностью или спастичностью.
Боль - частый симптом у пациентов с рассеянным склерозом. Систематический обзор и метаанализ боли у взрослых с рассеянным склерозом выявили 28 исследований, соответствующих критериям включения, с участием более 7000 субъектов. Суммарная общая распространенность боли составила 63 процента. Типы боли и их распространенность в этой популяции были следующими:
Симптом Лермитта. Описывается как «удар током» вниз по позвоночнику или в конечностях чаще всего после сгибания шеи. Он может быть нечастым или возникающим при малейшем движении головы или шеи. Хотя этот симптом часто встречается при РС, его можно наблюдать при других поражениях шейного отдела спинного мозга, включая опухоли, грыжу шейного диска, постлучевую миелопатию и травму.
Расстройства сна. Основные нарушения сна и диапазоны их распространенности при РС следующие:
Из-за отсутствия популяционных исследований истинная частота и распространенность этих расстройств в популяции с РС неизвестны.
Головокружение. На этот симптом жалуются 30–50 % пациентов с РС. Одно ретроспективное исследование показало, что наиболее частой причиной головокружения у пациентов с РС было доброкачественное позиционное пароксизмальное головокружение. Однако головокружение часто напрямую связано с развитием демиелинизирующих бляшек в вестибулярных путях, таких как мозговая оболочка и зона входа корня 8-го черепного нерва в понтомедуллярном соединении, или с другими демиелинизирующими поражениями ствола мозга. В таких случаях головокружение может быть связано с симптомами, отражающими дисфункцию соседних черепных нервов, такими как гипер- или гипоакузия, онемение лица и диплопия.
Нарушения зрения. Неврит зрительного нерва – наиболее распространенный вариант вовлечения зрительных путей в РС. Неврит зрительного нерва обычно проявляется как острая или подострая односторонняя боль в глазах, которая усиливается при движении глаз. За этим следует потеря зрения различной степени (скотома), затрагивающая в основном центральное зрение. Двусторонний одновременный неврит зрительного нерва при РС встречается редко; его возникновение изолированно может указывать на другой диагноз. Когда двусторонний неврит зрительного нерва возникает у пациентов с рассеянным склерозом, поражение начинается асимметрично и обычно более выражено в одном глазу.
У 90 % пациентов нормальное зрение восстанавливается в течение двух — шести месяцев после острого эпизода неврита зрительного нерва. Выздоровевшие пациенты часто сообщают о снижении насыщенности ярких цветов, особенно красного, некоторые также сообщают о легком неспецифическом затемнении.
РС диагностируется в первую очередь клинически. Основное требование для постановки диагноза — это демонстрация распространения поражения центральной нервной системы во времени и пространстве на основании только клинических данных или комбинации клинических данных и результатов МРТ. Анамнез и физикальное обследование наиболее важны для диагностических целей. МРТ – предпочтительный тест для подтверждения клинического диагноза РС. Диагностические критерии Макдональда включают конкретные критерии МРТ для демонстрации распространения поражений во времени и пространстве. Хотя критерии Макдональда полезны при подозрении на диагноз РС, они не предназначены для дифференциальной диагностики РС и других неврологических состояний.
Диагноз РС относительно прост для пациентов с симптомами и результатами нейровизуализации МРТ, типичными для РС и имеющими рецидивирующе-ремиттирующее течение. Типичный пациент представляет собой молодого взрослого с одним или несколькими клинически отличными эпизодами дисфункции центральной нервной системы, такими как неврит зрительного нерва, синдромом ствола головного мозга или синдромом спинного мозга, за которым следует, по крайней мере, частичное разрешение. Симптомы обычно развиваются в течение нескольких часов или дней, а затем постепенно проходят в течение следующих недель или месяцев, хотя ремиссия может быть неполной.
Диагностические критерии РС, разработанные в начале 1980-х годов (критерии Позера), учитывали клинические характеристики и ряд лабораторных исследований, включая анализ спинномозговой жидкости, вызванные потенциалы и нейровизуализацию. Эти результаты затем были использованы для распределения пациентов по категориям от клинически определенного до лабораторно подтвержденного определенного, от клинически вероятного до лабораторно подтвержденного вероятного рассеянного склероза. Критерии Позера были разработаны в первую очередь для того, чтобы в исследования включались только пациенты с РС. Они были вытеснены критериями Макдональда, которые были разработаны в 2001 году и впоследствии пересмотрены в 2005-м и 2010-м. Не исключены и дальнейшие пересмотры.
Критерии Макдональда. Основным требованием диагноза является объективная демонстрация распространения поражений центральной нервной системы как в пространстве, так и во времени на основании только клинических данных или комбинации клинических данных и результатов МРТ:
Критерии Макдональда могут применяться только после тщательной клинической оценки пациента. Дополнительные данные, необходимые для подтверждения диагноза РС, зависят от клинической картины.
Критерии Макдональда определяют диагностическую достоверность следующим образом:
Магнитно-резонансная томография (МРТ). Предпочтительный тест для подтверждения клинического диагноза РС. Диагностические критерии Макдональда для рассеянного склероза включают определенные критерии МРТ для демонстрации распространения поражения во времени и пространстве, как описано выше.
Анализ спинномозговой жидкости. Люмбальная пункция не является обязательным требованием для диагностики РС у пациентов с классическими симптомами РС и МРТ-картиной поражения головного мозга, но ее можно использовать для исключения диагноза в сомнительных случаях. Качественная оценка спинномозговой жидкости на наличие олигоклональных полос IgG с использованием изоэлектрического фокусирования является наиболее важным диагностическим исследованием при определении диагноза РС в таких случаях. Повышение уровня иммуноглобулина в спинномозговой жидкости по сравнению с другими белковыми компонентами - частая находка у пациентов с РАС и предполагает интратекальный синтез. Повышение уровня иммуноглобулинов происходит преимущественно за счет IgG, хотя синтез IgM и IgA также увеличивается.
Для диагностики склероза также могут использоваться и другие методики, такие как вызванные потенциалы, электрические события, генерируемые в центральной нервной системе в результате периферической стимуляции сенсорного органа, а также определение антимиелиновых антител. Однако оба этих метода остаются спорными и противоречивыми в смысле диагностической ценности, для постановки диагноза РС они не обязательны.
Общий подход к лечению рассеянного склероза
Лечение рассеянного склероза (РС) имеет 2 аспекта: иммуномодулирующая терапия (ИМТ) основного иммунного расстройства и методы лечения для облегчения или изменения симптомов. ИМТ направлена на снижение частоты рецидивов и замедление прогрессирования. В настоящее время большинство средств, модифицирующих заболевание, одобрены для использования только при рецидивирующих формах рассеянного склероза. Митоксантрон также одобрен для лечения вторичного (длительного) прогрессирующего и прогрессирующего рецидивирующего РС.
Хотя терапия клинически изолированного синдрома (КИС, единичный эпизод неврологических симптомов) с помощью иммуномодулирующих препаратов еще не стала стандартной практикой во всем мире, испытания, такие как исследование TOPIC, предполагают, что раннее вмешательство может быть целесообразным. Решения относительно раннего лечения рецидивирующего РС можно принимать с помощью диагностических критериев Макдональда.
Учитывая широкий спектр клинических проявлений, которые может вызывать рассеянный склероз, пациентам могут потребоваться консультации со многими специалистами. Действительно, пациентам с РС часто лучше всего подходит междисциплинарный подход.
Лечение обострений
Метилпреднизолон может ускорить выздоровление после обострения РС, но нет четких доказательств того, что он меняет общее течение болезни. Плазмаферез (плазмаферез) можно использовать кратковременно при тяжелых приступах, если стероиды противопоказаны или неэффективны. В руководстве Американской неврологической ассоциации 2011 года по плазмаферезу при неврологических заболеваниях этот метод классифицируется как «вероятно эффективный» как лечение второй линии при рецидивирующих обострениях РС, не поддающихся лечению стероидами.
Иммуномодулирующая терапия при ремиттирующем рассеянном склерозе
Терапия, модифицирующая заболевание, показала положительный эффект у пациентов с рецидивирующим РС, включая снижение частоты и тяжести клинических приступов. Эти агенты, по-видимому, замедляют прогрессирование инвалидности и уменьшают накопление поражений в головном и спинном мозге. Агенты, модифицирующие заболевание для рассеянного склероза, в настоящее время одобренные регуляторами, включают следующее:
Финголимод, сипонимод, озанимод, кладрибин, терифлуномид, диметилфумарат и монометилфумарат вводятся перорально; натализумаб, окрелизумаб и митоксантрон вводят внутривенно; интерферон бета-1а вводится внутримышечно; и интерферон бета-1а, интерферон бета-1b и глатирамера ацетат вводятся подкожно.
При выборе подобной терапии следует учитывать образ жизни пациента, переносимость пациентом и побочные эффекты инъекций. В определенной степени предпочтения врача и его опыт использования лекарств также играют роль в определении того, какое лекарство подходит в конкретной ситуации.
Симптоматическая терапия при рассеянном склерозе
Когнитивные дисфункции. Лечение когнитивной дисфункции у пациентов с РС должно включать поддерживающую терапию, которую проводят логопеды или эрготерапевты. Кроме того, депрессия может способствовать когнитивной дисфункции, и ее следует лечить, если она диагностирована. Фармакологическая терапия не оказывает положительного воздействия на когнитивные нарушения при рассеянном склерозе .
Усталость. Нет одобренных регуляторами лекарств для лечения утомляемости, связанной с рассеянным склерозом. Амантадин, возможно, является препаратом первой линии для лечения усталости при рассеянном склерозе, хотя его применение не по назначению. Обычная дозировка составляет 100 мг перорально два раза в день. Приблизительно 40% пациентов с рассеянным склерозом испытывают некоторое облегчение утомляемости при приеме амантадина .
Нефармакологическое лечение усталости включает в себя энергосбережение, упрощение работы, запланированные периоды отдыха и использование охлаждающей одежды (например, жилета, шляпы, воротника). Регулярные упражнения также могут помочь снять усталость.
Лекарства, используемые при лечении рассеянного склероза, часто сами могут способствовать формированию усталости. Эти препараты включают анальгетики, противосудорожные средства, антидепрессанты, миорелаксанты, седативные средства и иммуномодулирующие препараты.
Боль. Боль при рассеянном склерозе может быть первичной или вторичной, и они могут возникать одновременно. Первичная боль связана с процессом демиелинизации и часто характеризуется жжением, грызущим или стреляющим эффектом. Трициклические антидепрессанты - препараты первой линии от первичной боли. Противосудорожные препараты, такие как карбамазепин, фенитоин и габапентин, могут быть добавлены в качестве средств второго ряда.
Вторичная боль при РС имеет прежде всего скелетно-мышечную природу, возможно, из-за плохой осанки, плохого равновесия или ненормального использования мышц или суставов в результате спастичности. Фармакологические средства от этого типа боли включают нестероидные противовоспалительные средства (НПВС) или другие анальгетики. Редко показано употребление наркотических препаратов.
Тепловая чувствительность. Шаги по управлению непереносимостью жары заключаются в следующем:
Спастичность. Спастичность можно контролировать нефармакологическими средствами. Фармакологическое лечение включает баклофен, который особенно полезен для облегчения спазмов сгибателей и сопутствующей боли, клонуса и мышечной ригидности у пациентов с РС с обратимой спастичностью. Баклофен эффективен в большинстве случаев, стоит недорого и легко титруется от 10 до 140 мг/сут в несколько приемов. Побочные эффекты включают утомляемость и слабость.
К препаратам второго ряда относятся бензодиазепины (например, диазепам, клоназепам). Эти агенты могут иметь седативный эффект и вызывать привыкание; однако для пациентов, которые также имеют нарушения сна, седативный эффект может быть полезным, позволяя врачу управлять спастичностью и проблемами со сном с помощью одного лекарства. Пациентам с когнитивными нарушениями бензодиазепины могут быть противопоказаны из-за их неблагоприятного воздействия на ЦНС.
Двигательные нарушения. Было показано, что пероральный далфампридин с замедленным высвобождением улучшает способность ходить у пациентов с рассеянным склерозом. Это единственный препарат, одобренный для этого показания для пациентов с рассеянным склерозом.
Проблемы с мочевым пузырем. Лечение включает как нефармакологические подходы, так и фармакологические:
Проблемы с кишечником. Первым шагом в лечении запора является увеличение потребления жидкости до 8–10 чашек в день и увеличение количества пищевых волокон до 15 г. Затем важно установить постоянное время программы кишечника. Программа опорожнения кишечника наиболее эффективна, если проводится не реже одного раза в два дня и, желательно, после еды, что позволяет использовать желудочно-ободочный рефлекс организма. Сидение в вертикальном положении, а не лежа в постели, позволяет гравитации помочь в эвакуации каловых масс. Пациент также должен участвовать в программе упражнений, состоящей из ходьбы или простого выполнения упражнений на стуле.
Фармакологическое лечение запора включает в себя размягчители стула, средства, формирующие объем, или слабительные. Размягчители стула, такие как докузат натрия, снижают поверхностное натяжение, позволяя воде попадать в стул. Для пациентов с нейрогенным кишечником или с плохим тонусом брюшных мышц ректальные свечи могут быть частью эффективной программы кишечника, которая может помочь предотвратить эпизоды недержания мочи.
Тремор. У пациентов с рассеянным склерозом трудно справиться с тремором. Несколько методов лечения тремора были безуспешны. Лечение может включать противосудорожные препараты, изониазид, примидон, бензодиазепины, пропранолол и ондансетрон.

Ранние симптомы. Существовало предположение, что есть предикторы благоприятного (сенсорные симптомы, неврит зрительного нерва) или неблагоприятного (пирамидные знаки, признаки поражения ствола мозга и мозжечка) течения заболевания, однако последующие исследования показали, что ни один из начальных симптомов РС нельзя считать независимым прогностическим фактором.
Долговременный прогноз. При отсутствии лечения у более чем 30 % пациентов с РС разовьется значительная физическая инвалидность в течение 20–25 лет после начала. Некоторые из модифицирующих болезнь агентов, используемых при рассеянном склерозе, замедляли прогрессирование инвалидности в течение продолжительности исследовательских испытаний. Неизвестно, сохранятся ли эти эффекты в течение более длительных периодов.
Менее 5–10 % пациентов имеют клинически более мягкий фенотип РС, при котором не накапливается значительная физическая инвалидность несмотря на то, что прошло несколько десятилетий после начала (иногда несмотря на множественные новые поражения, обнаруженные на МРТ). Детальное обследование этих пациентов во многих случаях выявляет некоторую степень когнитивного ухудшения.
Пациенты мужского пола с первично-прогрессирующим РС имеют худший прогноз, с менее благоприятным ответом на лечение и быстро накапливающейся инвалидностью. Более высокая частота поражений спинного мозга при первично прогрессирующем РС также является фактором быстрого развития инвалидности.
У людей с РС продолжительность жизни сокращается лишь незначительно, а выживаемость связана с инвалидностью. Смерть обычно наступает в результате вторичных осложнений (50–66 %), таких как легочные или почечные причины, но также может быть результатом первичных осложнений, самоубийства и причин, не связанных с РС. Марбургский вариант рассеянного склероза - острая и клинически быстро развивающаяся форма болезни, которая может привести к коме или смерти в течение нескольких дней.
В настоящее время пока неясно, более ли предрасположены к заражению COVID-19 пациенты с РС или их прогноз хуже по сравнению с населением в целом. Фактически, некоторые исследования даже предполагают, что иммунотерапия может быть защитным фактором. Однако эти данные были получены без сравнения заболеваемости и смертности от COVID-19 у пациентов с РС и среди населения в целом.
В исследованиях сделан вывод о том, что, несмотря на более высокий уровень заболеваемости COVID-19 среди этих пациентов, большинству не требовалась госпитализация, и их болезнь развивалась положительно. Это важно, поскольку показывает, что частое присутствие других хронических заболеваний и лечение иммунодепрессантами не представляют собой такого опасного фактора риска, как считалось ранее.
Рассеянный склероз не является противопоказанием для вакцинации, однако лечащий врач может скорректировать схемы лечения, например, рекомендовать введение 1 и 2 дозы в промежутки между курсами ИМТ. Кроме того, необходимо сделать как минимум 7-дневный перерыв между введением ковидной и любой другой вакцины, например вакцины против сезонного гриппа.
Чувствительным для пациентов с РС побочным эффектом ковидных вакцин может быть лихорадка. Повышенная температура может временно ухудшить симптомы РС, но они должны вернуться к прежнему уровню после того, как температура тела нормализуется. После вакцинации подъем происходит на сутки и лишь у нескольких процентов привитых, в то время как при настоящем COVID’е период лихорадки может растянуться на пару недель. В целом же риски вакцинации для пациентов с РС на порядки ниже, чем риск полноценного COVID-19.
Рассеянный склероз – заболевание, этиология и патогенез которого находятся в стадии изучения, постоянно добавляется новая информация о методах диагностики рассеянного склероза, о лекарствах для лечения рассеянного склероза, о прогнозе при различных клинических вариантах рассеянного склероза, о перспективных препаратах и методиках его лечения.
Список литературы / References
нистагм будет существовать длительное время. В этих условиях включение восстановительных
механизмов может привести к реверсии направления нистагма и приведет к возникновению
ПАН. Поскольку вестибуло-мозжечковые пути тормозятся при осуществлении зрительной
фиксации и слежения, дополнительной предпосылкой для развития ПАН является патология со
стороны зрительной стабилизационной системы (например, снижение остроты зрения,
катаракта и др.).
2. Вертикальный нистагм вниз
Самыми частыми причинами нистагма вниз являются аномалии развития задней черепной
ямки, краниовертебральная патология, мозжечковые дегенерации, рассеянный склероз и
инфаркты в вертебрально-базилярном бассейне. Было установлено, что препараты лития,
антиконвульсанты, такие как фенитоин, карбамазепин вызывают дозозависимый нистагм вниз с
подострым началом, который может уменьшаться при снижении дозировки [9,19,21].
Вертикальный нистагм, как указывалось выше, является признаком вовлечения
центральных отделов вестибулярной системы и те правила, которые распространяются на
горизонтальный нистагм при периферическом поражении, уже не действуют. Так установлено,
что у 50% случаев отведение взора вверх (в сторону медленной фазы, а не наоборот),
увеличивает интенсивность нистагма вниз. Особенностью является и усиление нистагма вниз
при боковом взоре, зачастую с добавлением горизонтального компонента, который создает
косую траекторию. Конвергенция больше чем в половине случаев может так же увеличить
нистагм вниз. В отличие от периферического вестибулярного, нистагм вниз не подавляется
визуальной фиксацией. Изменение положения головы по разному оказывает влияние на этот вид
нистагма, в одних случаях в положении лежа на спине или наклоне головы вперед нистагм
увеличивается, в других случаях нистагм вниз в вертикальном положении изменяется на вверх
направленный в горизонтальном положении, или наоборот.
Нистагм вниз - центральный вестибулярный нистагм, в реализации которого задействованы
пути вестибуло-окулярного рефлекса вниз (начинающиеся в задних полукружных каналах),
которые обычно повреждаются в области дна четвертого желудочка до вступления их в состав
медиального продольного пучка с последующей проекцией к интерстициальному ядру Кахала.
В происхождении нистагма вниз была так же предложена гипотеза дисбаланса в отолитово-
окулярных рефлексах, в пользу которой свидетельствует эффект изменения положения головы
на интенсивность нистагма.
3. Вертикальный нистагм вверх.
Наиболее частыми причинами этого вида нистагма являются мозжечковые дегенерации,
аномалии кранио-вертебрального перехода, стволовые и мозжечковые инсульты с вовлечением
продолговатого мозга и парамедианных отделов покрышки моста, демиелинизирующие
Симптомы атаксии Фридрейха чаще появляются на первом, втором десятилетии жизни, изредка на третьем и четвертом десятилетии. Появляется неуверенность, пошатывание, спотыкание при ходьбе, частые падения, нарушается почерк из-за тремора, появляется дизартрия, слабость в ногах, нарушается слух. Исчезают сухожильные и надкостничные рефлексы (в первую очередь ахиловые и коленные). Иногда ранним симптомом может быть ревмокардит. Больные не выполняют пяточно-коленную пробу, появляется покачивание в позе Ромберга, которое усиливается при закрывании глаз, расстройства сидения. Симптом Бабинского. Часто нистагм. Постепенно нарушается глубокая чувствительность, нарастает мышечная атрофия, на начальных этапах более выражена на нижних конечностях, с течением болезни захватывает и верхние. Формируется тотальная арефлексия. Атрофируется зрительный нерв, развивается катаракта, что ведет к слепоте, нарушается функция тазовых органов, развивается деменция. Развиваются эндокринные нарушения: сахарный диабет, гипогонадизм, инфантилизм, дисфункция яичников. Кардиомиопатии. Скелетные деформации: искривление позвоночника, кифосколиоз, «стопа Фридрейха» (высокий вогнутый свод стопы с переразгибанием пальцев в основных фалангах и сгибанием в дистальных), деформация пальцев рук и ног, косолапость. Течение болезни неуклонно прогрессирующее, при отсутствии адекватного лечения, длительность болезни обычно не превышает 20 лет. Непосредственной причиной смерти могут быть сердечная и легочная недостаточность, инфекционные осложнения. В редких случаях при отсутствии сахарного диабета и сердечных нарушений, больные доживают до 70-80 лет. Прогноз благоприятнее у женщин: более 20 лет с начала заболевания живут 100% женщин и только 63% мужчин. . |
Диагностика: Компьютерная томография головного мозга, которая остается основной диагностикой атаксий при этом заболевании малоэффективна, т.к. обнаруживает изменения только на поздних стадиях. Удается обнаружить только слабую степень атрофии мозжечка на ранней стадии и атрофию полушарий, расширение стволовых цистерн, боковых желудочков и субарахноидального пространства обоих полушарий на более поздних стадиях. Ранняя диагностика атаксии Фридрейха производится с помощью МР-томографии, которая дает возможность обнаружить атрофию спинного мозга и уменьшение поперечного размера спинного мозга, особенно усиливающееся в каудальном направлении на развернутой стадии, и умерено выраженную атрофию моста, мозжечка и продолговатого мозга. На начальной стадии обязательно проводится электрофизиологическое исследование, при таких исследованиях устанавливается тяжесть поражения чувствительности нервов конечностей. Характерный для данного заболевания электронейромиографический паттерн заключается в отсутствии или значительном снижении амплитуды потенциалов действия чувствительных нервов конечностей, при сравнительно небольшом снижении скорости проведения импульса по двигательным нервам. Для полной диагностики проводят нагрузочные тесты толерантности к глюкозе (для исключения сахарного диабета), рентгеновское исследование позвоночника. На ЭКГ - нарушение ритма, инверсия зубцаТ, изменения проводимости, при эхокарднографии особенно часто отмечаются нарушения проводимости, вплоть до полной блокады, и гипертрофия межжелудочковой перегородки. В ряде случаев клинические и электрокардиографические симптомы поражения сердца иногда на несколько лет опережают появление неврологических нарушений. Больные длительно наблюдаются у кардиолога или участкового терапевта, чаще всего с диагнозом “ревмокардит”. Для оценки митохондриальных нарушений с помощью цитохимического метода наиболее целесообразным представляется определение активности ряда ферментов-дегидрогеназ лимфоцитов: сукцинатдегидрогеназы (СДГ),
Дифференцирование диагноза: Схожая симптоматика характерна для опухолей мозжечка, наследственных обменных заболеваний: Gm 1- и Gm 2-ганглиозидоз и галактосиалидоз (для дифференциации проводится исследование активности β-галактозидазы и гексозаминидазы А), нейросифилиса, фуникулярного миелоза, наследственной атаксии при дефиците витамина Е, синдрома Бассена-Корнцвейга, наследственных обменных заболеваниях, таких как болезнь Краббе (дифф. - исследование фермента галактозилцерамидазы) и поздний вариант болезни Ниманна-Пика (для дифференциации определяют содержание сфингомиелинов в цереброспинальной жидкости, исследуют стернальный пунктат на наличие «пенистых» клеток), болезнь Луи-Бар (или иначе атаксия-телеангиэктазия: клинически она отличается наличием на коже телеангиэктазий (чрезмерное локальное расширение мелких сосудов, преимущественно прекапилляров и капилляров), отсутствием скелетных аномалий, частыми и тяжело протекающими инфекциями дыхательных путей, отсутствием или крайне низким уровнем IgA, высоким уровнем а-фетопротеина. На МРТ выявляется гипоплазия мозжечка, чаще его червя.), при рассеянном склерозе (дифференциальный диагноз обычно не вызывает затруднений, т.к. для рассеянного склероза нехарактерны такие симптомы, как сухожильная арефлексия, мышечная гипотония, амиотрофии, экстраневральные проявления, а также в связи с отсутствием при болезни Фридрейха ремиссий и очаговых изменений плотности вещества мозга при КТ и МР-томографии). Для дифференцирования заболевания проводится ДНК тестирование и медико-генетическое консультирование, исследование липидного профиля крови, анализ мазка крови на наличие дефицита витамина Е и акантоцитов. ДНК тестирование должно назначаться не только больному, но и родственникам для определения наследственности заболевания, это необходимо в целях профилактики, и назначения превентивной терапии. При молекулярно-генетическом обследовании пациентов с клинически типичными проявлениями АФ на увеличение тринуклеотида ГАА расширение аллеля обнаруживается не у всех. При этом возможна точечная мутация или делеция в гене БФ на обеих хромосомах. В этих случаях это может быть фенокопия АФ, так как увеличение триплета было описано у многих больных атипичной атаксией и у пациентов с генерализованной хореей.
Лечение атаксии Фридрейха не приводит к полному выздоровлению, но своевременная профилактика дает возможность избежать развития многих симптомов и осложнений. Для замедления прогрессирования заболевания назначаются препараты митохондриального ряда, антиоксиданты и другие препараты, уменьшающие аккумуляцию железа в митохондриях. Общий принцип лечения данными препаратами состоит в сочетанном назначении лекарств, синергично влияющих на разные уровни энергетического метаболизма. Рекомендуется одновременное назначение как минимум трех лекарственных средств из первых трех групп. (Препараты, повышающие активность дыхательной цепи митохондрий, кофакторы энзимных реакций энергетического обмена, антиоксиданты).Назначаются такие антиоксиданты, как витамины А и Е, а также синтетический заменитель коэнзима Q 10 – идебенон, который затормаживает нейродегенеративный процесс и развитие гипертрофической кардиомиопатии. Обычно назначают препараты, улучшающие метаболизм миокарда: рибоксин, кокарбоксилазу, предуктал и др. Назначается также 5-гидроксипрофан, который дает, неплохие результаты, но требует дальнейших исследований. В целом лечение симптоматическое, направлено на такие симптомы, как сахарный диабет, заболевания сердечно-сосудистой системы. Проводится общеукрепляющее лечение (витамины), а также препараты, влияющие на тканевый обмен (пирацетам, аминалон, ацефен, церебролизин), лечение которыми следует периодически повторять. Проводится также хирургическая коррекция стоп и введение ботулотоксина в спастичные мышцы. Физиотерапия и лечебная физкультура – процедуры, без которых лечение атаксии Фридрейха чаще всего оказывается малоэффективным. Постоянные занятия дают возможность держать тело в тонусе и устранить болезненные ощущения. Дети с АФ могут оставаться активными максимально долго, занимаясь лечебной физкультурой и комплексами корректирующих упражнений, которые следует фокусировать на тренировку баланса и силы мышц. При такой программе упражнений не развивается кардиомиопатия. Пациенты чувствуют себя лучше при ограничении углеводов в пище до 10г/кг, поскольку высокое их потребление является своеобразной «провокацией», усиливающей дефект энергетического обмена. Пациентам требуется социальная адаптация, так как многим приходится жить в состоянии полной беспомощности. Потеря зрения, возможности самостоятельно двигаться, нарушенная координация создает психологические нарушения, которые должны устраняться с помощью специалистов и поддержки близких.
Профилактика атаксии Фридрейха - Особое значение имеет ДНК тестирование на ранней пресимптомной стадии с целью назначения превентивной терапии. Обследуются в первую очередь родственники больного.
Распространенность аутосомно-рецессивной атаксии Фридрейха среди якутского населения PC (Я) составляет 2,8 на 100 тыс. населения. Молекулярно-генетической причиной АФ у якутов является экспансия (GAA) n- повторов в 1 интроне гена FRDA. В улусах вилюйской и центральной Якутии зарегистрированы единичные случаи аутосомно-рецессивной атаксии Фридрейха без накопления в отдельных улусах. Интересен тот факт, что заболевание зарегистрировано у якутского этноса, являющегося представителем азиатской расы, среди которых ранее не было зарегистрировано случаев атаксии Фридрейха.. Это может быть объяснено привнесением в генофонд якутов европейской компоненты, поэтому выяснение причин возникновения и распространения атаксии Фридрейха среди якутов требует дальнейшего изучения.
Литература:
Головокружение — не соответствующее действительности восприятие своего тела в пространстве. Это довольно частый симптом как неврологических, так и психических, соматических болезней. За всю жизнь с головокружением сталкивается в среднем 15–35% населения. Чаще всего это люди после 60 лет — 20%, после 70 — 30% и после 80 — 50%.
Регулярные приступы головокружения при вставании заметно ухудшают качество жизни и способны приводить к травмированию вследствие падения. Это особенно опасно для пожилых. Для людей трудоспособного возраста такие проявления в организме нередко становятся причиной временной потери возможности полноценно работать.

Условно выделяют 5 основных видов головокружения:
Вестибулярное головокружение развивается из-за поражения или физиологической стимуляции периферического вестибулярного аппарата и центральных вегетативных структур. Как правило, трудности с ориентацией в пространстве возникают при вращении головой. Все это проходит с потерей равновесия, периодическими падениями, тошнотой и другими неприятными проявлениями.
Липотимическое головокружение происходит при предобморочных состояниях после чрезмерного употребления инсулина или инсулиноме. Характерный симптом — «туман» в голове. Похожее состояние может возникать после приема лекарств, которые угнетают центральную нервную систему. Например, транквилизаторов.
Постуральное головокружение проявляется вследствие различных нарушений ходьбы.
Цервикогенное головокружение провоцируется болезнями шейного отдела позвоночника. Головокружение при этой патологии становится следствием болезненных ощущений и ограниченной подвижности шеи.
Психогенное головокружение свойственно людям с неврозами и личностными расстройствами. Подобные приступы проявляются из-за чувства тревоги, панических атак в различных ситуациях. Этот вид обычно описывают как ощущение неустойчивости, наличие тяжести в голове, чувство опьянения. Колебательные движения глаз в таком случае отсутствуют, но, в отличие от других разновидностей, после может возникать депрессия. Лечение головокружений у женщин и мужчин включает психотерапию, вестибулярные упражнения, прием антидепрессантов.
Люди, которые испытывают головокружение, чаще описывают свое состояние так:
Симптомы могут становиться только ярче при изменении положения тела или вращении головы. Головокружение способно возникнуть внезапно и проявляться настолько сильно, что вам нужно будет резко сесть или лечь. Оно может длиться сутки или даже несколько, хотя чаще ограничивается несколькими минутами.
Причин головокружения очень много — от болезней внутреннего уха до приема определенных лекарств. Самые серьезные определены патологиями кровообращения в мозгу, также это опухоли или повреждения мозга после падений или сильных ударов.
Во многих ситуациях причинами резкого головокружения становятся заболевания внутреннего уха, доброкачественное пароксизмальное позиционное головокружение, болезнь Меньера. Также нередко основой становятся инфекционные заболевания уха.
Менее частыми причинами считаются вертебрально-базилярная недостаточность, инсульт или внутримозговое кровоизлияние, рассеянный склероз, вестибулярная мигрень, невринома слухового нерва, ортостатическая гипотензия, гипогликемия (низкие показатели сахара в крови), анемия (низкий уровень железа), прием лекарств.
Рис. 1. ДППГ
Вестибулярный неврит и лабиринтит — расстройства, которые становятся результатом инфекций. Они вызывают воспаление внутреннего уха или нерва, соединяющего внутреннее ухо с мозгом. После этого нарушается передача сенсорной информации от уха к мозгу. Как результат — ухудшение слуха и проблемы с равновесием.
Причинами инфекции внутреннего уха являются вирусы или бактерии. Узнать о наличии вирусов в организме можно по симптомам инфекции внутренних дыхательных путей. Ее проявления отмечаются за несколько недель до начала головокружений. Заболеть инфекцией можно в любом возрасте.
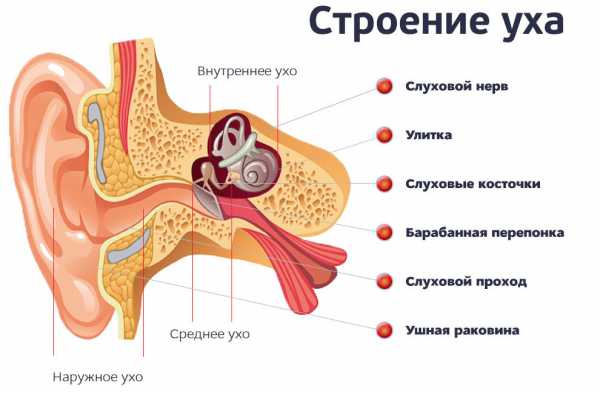
Рис. 2. Строение уха
Внутреннее ухо включает систему трубочек и мешочков, которые заполнены жидкостью. Все это называется лабиринтом, функции которого — слух и равновесие. Звуковые сигналы из лабиринта передаются в мозг через вестибуло-кохлеарный нерв с двумя ветвями. Одна передает сообщения от органа слуха, а другая — от органов равновесия.
Мозг обрабатывает сигналы равновесия, посылаемые через вестибулярный нерв от правого и левого уха. Когда одна сторона инфицирована, она посылает ложные сигналы. Так подается информация, не соответствующая действительности, что приводит к головокружению.
Вестибулярный неврит (воспаление нерва) поражает ветвь, связанную с равновесием. Это ведет к головокружению, нарушению ощущения себя в пространстве, резкому перемещению глазных яблок с быстрой фазой, но при этом трансформаций со слухом не происходит. Человеку может казаться, что предметы вокруг перемещаются, а при выполнении упражнений на координацию он обычно будет ошибаться.
Также специалисты применяют термин «вестибулярный нейронит» (повреждение сенсорных нейронов вестибулярного ганглия). Его симптом — выраженное, быстро развивающееся, приступообразное головокружение. Оно часто характеризуется рвотой, нарушением равновесия. Нередко развитию симптомов головокружений предшествует ОРВИ. Иногда за несколько недель до развернутой клинической картины больные могут отмечать непродолжительные приступы потери равновесия.
Лабиринтит (воспаление лабиринта) происходит, когда инфекция поражает обе ветви кохлео-вестибулярного нерва. Тогда изменяется слух, происходят приступы головокружения. Даже при небольших поворотах головы симптомы становятся более выраженными. Поэтому некоторые люди вынуждены поддерживать голову руками.
ДППГ — это одна из наиболее частых причин головокружения, проявляющаяся при резких движениях и махах головой. Продолжительность состояния ограничивается несколькими секундами или минутами. Оно возникает, если кристаллы кальция (отолиты) во внутреннем ухе начинают перемещаться. Из-за этого и происходит ощущение вращения тела.
Причинами ДППГ становятся черепно-мозговые травмы в анамнезе, а также отит. Нередко причину заболевания выявить не удается. Тогда диагноз подтверждают при помощи взятия пробы Дикса-Холлпайка. Для этого пациент быстро ложится из положения сидя и немного опускает голову, развернутую на 45 градусов. Проба является положительной, если через пару секунд после этого происходит приступ головокружения и нистагм.
От 20 до 28% пациентов с ДППГ отмечают самостоятельный уход симптоматики в срок до месяца после начала головокружений. Заболевание носит доброкачественный характер и рецидивирует в течение первых 12 месяцев лишь в 15% случаев.
Рис. 3. Проба Дикса-Холлпайка: А – поворот головы направо; В- поворот головы налево.
Среди методик лечения — маневр Эпли. Он позволяет с помощью манипуляций головой сместить отолит (кристалл) в нечувствительную зону — преддверие внутреннего уха.
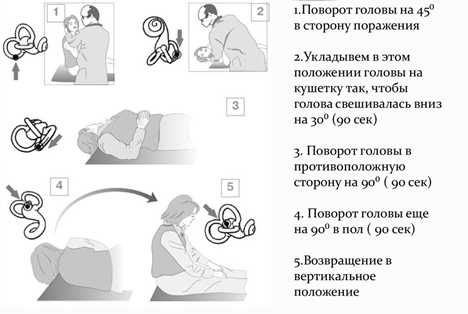
Рис. 4. Маневр Эпли
При низкой эффективности такого лечения пациенту дополнительно назначают комплекс упражнений для выполнения дома. Это гимнастика Брандта-Дероффа, по методике которого необходимо заниматься 2–3 раза в день от 1 до 3 недель. Прием лекарств в таком случае обычно не дает положительной динамики.
Рис. 5. Гимнастика Брандта-Дароффа
Операции проводятся, когда репозиционные приемы ни к чему не приводят. Хирургические вмешательства несут риск осложнений в виде травм лицевого нерва и утраты слуха.
Среди возможных операций:
Заболевание, которое отличается повторяющимися приступами вращательного головокружения. Они длятся несколько часов и не обходятся без шума в ушах, их заложенности или распирания, а также ухудшения слуха. Встречается примерно у 0,2% населения, обычно это люди от 40 до 60 лет. В основе болезни лежит расширение эндолимфатической системы во внутреннем ухе, которое приводит к дегенерации рецепторов лабиринта.
Болезнь имеет следующие проявления:
Лечение приступа происходит путем приема вестибулосупрессоров. Профилактика заболевания обязательно включает соблюдение низкосолевой диеты, отказ от алкоголя и кофеина, применение бетагистина и диуретиков.
Если выбранная терапия не приводит к положительной динамике, требуется более серьезное лечение. Это могут быть инъекции лекарств непосредственно в ухо или хирургическое вмешательство.
При головокружении пациентам проводят пробы Хальмаги на выявление уровня вестибулоокулярного рефлекса. Его нарушение говорит о центральных и периферических поражениях.
Проба Хальмаги не требует применения дополнительного оборудования и длительной подготовки. Пациенту нужно остановить взгляд на переносице специалиста, который сидит напротив. При этом доктор придерживает двумя руками голову больного и ворочает ее из стороны в сторону на 15 градусов. При нормальном вестибулоокулярном рефлексе глаза остаются смотреть в заданную точку. Если присутствует нарушение, то взгляд поворачивается вместе с поворотом головы.
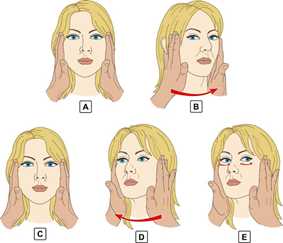
Рис. 6. Проба Хальмаги
Серьезное головокружение с повторяющимися приступами рвоты продолжается до 3–4 дней, после этого пациент идет на поправку. Восстановление может занимать до нескольких месяцев. У людей пожилого возраста оно обычно затягивается и часто бывает неполным. Если положительная динамика не наблюдается в течение месяца, то нужно провести МРТ головного мозга и аудиометрию для исключения болезни Меньера.
Бить тревогу следует, если головокружения становятся регулярными или являются продолжительными. Незамедлительная помощь нужна, если вы испытываете сильное головокружение и неустойчивость в сочетании со следующими симптомами:
При постановке диагноза пациента госпитализируют, но иногда допустимо амбулаторное лечение.
В том и ином случае лечение должно быть нацелено на снижение степени головокружения, купирование рвоты и на ускорение вестибулярной компенсации.
Симптоматическая терапия включает прием вестибулярных супрессантов. При рвоте применяют инъекционные формы препаратов. Длительность лечения определяется сложностью проявлений головокружения. Однако в большинстве случаев их принимают не дольше 3 дней. Дополнительный эффект дает курс кортикостероидов и противовирусных препаратов при инфекции среднего уха.
Вестибулярный аппарат лучше всего стабилизируется благодаря специальной гимнастике. Сначала она может негативно сказываться на самочувствии, но уже через 2–3 дня терапия должна стабилизировать состояние. Повторять гимнастику нужно минимум дважды в день.
Довольно редкая причина головокружений. Она проявляет себя медленно прогрессирующим ухудшением слуха и шумом в ушах. Вращательное головокружение появляется редко, но часто отмечается неустойчивость. Некоторое время вестибулярные нарушения могут быть единственным симптомом болезни.
После этого начинает наблюдаться расстройства слуха. Людям с подобной проблемой необходимо провести МРТ головного мозга с в/в контрастированием. Это поможет проверить больного на наличие опухоли в задней черепной ямке. При нахождении опухоли пациентам нужно пройти консультацию нейрохирурга для направления на операцию.
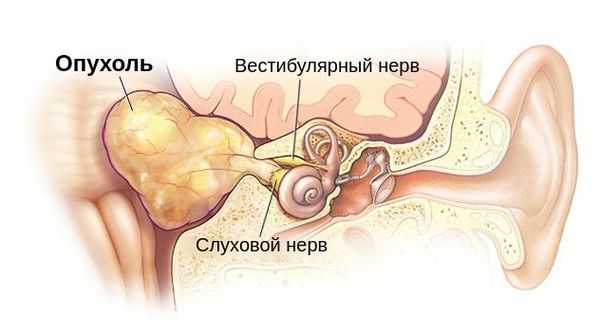
Рис. 7. Невринома слухового нерва
Отличается развитием обратимого нарушения функций ствола мозга, мозжечка и других структур, кровь в которые поступает через основную и позвоночные артерии. Ишемические атаки могут проявляться из-за нарушений их проходимости. Причина — атеросклеротические изменения, гипоплазия сосудов. Немного реже предпосылкой становятся воспаления, экстравазальная компрессия позвоночной артерии (при травме шеи) или диссекция артерии.
Ключевой причиной потери координации при головокружении становятся неполадки в работе мелких артерий при повышенном давлении, сахарном диабете или двух заболеваний вместе. По статистике, на расстройства мозгового кровообращения приходится около 6%. Причиной головокружения при нормальном давлении могут стать неполадки в функционировании как самого лабиринта из-за проблем с кровообращением, так и нарушение в области различных мозговых систем.
У большинства больных с вертебрально-базилярной недостаточностью диагностируют другие неврологические симптомы. Отдельно головокружение при проблемах с сосудами наблюдается очень редко. В таких ситуациях требуется дальнейшая диагностика для снятия других сопутствующих факторов.
Не стоит связывать приступы головокружения при изменении положения головы со сжатием позвоночных артерий. Зачастую стремительное развитие сильного головокружения вместе с тошнотой, рвотой и повышением давления может восприниматься как сигнал о развитии цереброваскулярного заболевания. Но обычно оно повышается из-за сильного головокружения и стресса.
При подозрении на инсульт человека необходимо срочно госпитализировать для обследования и незамедлительного лечения. В больнице проводят МРТ головного мозга, которая при инсульте покажет очаговое поражение мозжечка или ствола мозга.

Рис. 8. Аура при мигрени
Вестибулярная мигрень диагностируется достаточно редко, хотя расценивается как распространенная причина повторяющегося непозиционного вестибулярного головокружения. Ее проявления — головокружение различной степени выраженности в сочетании с мигренью и слабостью. Оно может возникать как при самих приступах мигрени, так и в промежутках между ними.
Длительность таких приступов — от 3–5 минут до 2–3 часов, иногда суток. Они не сопровождаются шумом или звоном в ушах, а также снижением слуха. Такие приступы обычно повторяются. Диагноз вестибулярной мигрени ставят исходя из типичной клинической картины, а также при наличии мигрени и после исключения других возможных причин головокружения у женщин и мужчин.
Лечение заболевания, как и при обычной мигрени, включает 3 стадии: устранение провоцирующих факторов, купирование приступа и профилактические меры. Для устранения вестибулярной мигрени принимают противомигренозные препараты или анальгетики, а также вестибулярные супрессанты. Профилактика необходима при регулярных и сильных приступах вестибулярной мигрени. Тогда специалистами прописываются β-адреноблокаторы и трициклические антидепрессанты.
Бывает, что головокружение диагностируют у людей с демиелинизирующими поражениями ЦНС, особенно с рассеянным склерозом. Диагностические трудности могут проявиться, когда головокружение развивается в начале болезни без других проявлений или при их средней выраженности. Головокружение в таком случае может иметь смешанный характер, а также характеризоваться упорным течением. Для подтверждения диагноза пациенту нужно провести МРТ головного мозга с в/в контрастированием.
Самое важное при лечении этого диагноза — устранение портящих жизнь ощущений и сопутствующих этому расстройств: трудностей с координацией, слухом или зрением. Лечение определяется причиной головокружения у мужчин и женщин и механизмами его развития. Важно гарантировать практически полную самостоятельность пациента в обычной жизни, стараться избегать источников стресса и минимизировать риски падений и травмирований.
Купирование симптомов включает применение вестибулолитиков. Время их приема должно быть коротким и обсуждаться с врачом, потому что угнетение нервных образований не дает развиваться компенсаторным изменениям. Эффективность лечения растет при регулярном выполнении гимнастики, а также упражнений для восстановления стабильной работы вестибулярного аппарата.

Важна и терапия для улучшения координации, стабилизации походки и выработки у человека навыков, позволяющих избежать проблем с равновесием в дальнейшем. Обычно для этого применяется лечебная физкультура, которая не только уменьшает неприятные ощущения, но и дает самостоятельность при передвижении.
Это заболевание в последние годы стало проявляться у людей работоспособного возраста. В связи с этим особое внимание медицинские центры Санкт-Петербурга стали уделять раннему обнаружению и адаптивной терапии.
Сегодня в Питере вылечить рассеянный склероз можно в многопрофильной платной клинике Поэма Здоровья, где действует отделение невралгии и диагностический центр, оснащенный современным оборудованием.
Это позволяет в одном медучреждении пройти обследование, курс терапии и реабилитации.
Рассеянный склероз, для лечения которого в СПб сегодня применяются только зарегистрированные и разрешенные в РФ препараты, представляет собой нарушение передачи импульсов по нервным волокнам. Эта патология не имеет ничего общего со старческим маразмом, который принято в народе называть склерозом. Только в тяжелых формах у пациентов могут развиться нарушения мыслительной деятельности и снижение интеллекта. Между тем недуг имеет хроническое течение, обусловленное формированием дефектов в оболочке нервных волокон.
Среди причин рассеянного склероза следует отметить наследственную предрасположенность, перенесенные травмы спинного и головного мозга, частые инфекционные заболевания, отравление ядовитыми веществами и радиационное облучение, а также многочисленные и сильные стрессы.
Опасность РС заключается в том, что со временем приводит к снижению умственных способностей, развитию эпилепсии и паралича, затяжных депрессий, почечной недостаточности и других патологий мочеполовой системы.
В группу риска входят лица от 20 до 40 лет, люди с наследственной предрасположенностью, а также страдающие аутоиммунными заболеваниями. Согласно проведенной статистике женщины чаще мужчин страдают от рассеянного склероза, который не поддается лечению, можно лишь оказать помощь для снижения симптоматики и улучшения состояния пациентов.
Кроме того, отмечено, что патология имеет зависимость от расовой принадлежности. Так, от рассеянного склероза чаще страдают представители европейских наций. Заболевание редко встречается у японцев, корейцев, китайцев.
Неблагоприятные экологические условия, например, повышенная радиоактивность и загрязнение воздуха отравляющими веществами также оказывает влияние на распространение болезни. Жители мегаполисов чаще страдают от рассеянного склероза.
Между тем статистика отмечает увеличение числа больных за последние годы. Это связано как с реальным ростом заболеваемости, так и с расширением диагностических возможностей, которые позволяют констатировать наличие патологии.
Сегодня терапия рассеянного склероза заключается в назначении сильнодействующих гормональных препаратов, коррекции иммунной системы, психотерапии и профилактики.
Характерными признаками рассеянного склероза являются:
Кроме того, пациенты с рассеянным склерозом жалуются на общую слабость, быструю утомляемость, раздражительность.
С прогрессированием заболевания развиваются аффективные нарушения, которые могут проявляться как депрессивными состояниями, так и вспышками эйфории. При этом длительная подавленность настроения может быть вызвана известием о диагнозе, на фоне бытовых или служебных проблем.
При эйфорических состояниях отмечается снижение интеллекта, отсутствует осознание серьезности заболевания. На ранних этапах развития РС у 80% пациентов наблюдаются резкие перепады настроения.
Болезнь протекает с чередующимися периодами обострений и ремиссий.
Поскольку течение и проявление РС зависит от области поражения головного и спинного мозга, то для подбора адекватной терапии необходимо провести тщательное обследование пациентов.
С этой целью назначается МРТ с использованием контрастного вещества.
РС может развиваться по причине нарушения иммунного ответа организма. Поэтому проводят лабораторные исследования крови. Кроме того, осуществляется дифференциальная диагностика для исключения иных неврологических заболеваний.
Иногда возникает необходимость в проведении анализа спинномозговой жидкости.
Следует отметить, что при лечении РС применяются сильнодействующие гормональные препараты, поэтому перед их назначением необходимо провести обследование органов пищеварения. Что позволяет исключить возможные противопоказания. Для этого назначается УЗИ диагностика.
Все эти и другие необходимые исследования можно пройти в клинике Поэма Здоровья, поскольку центр оснащен передовым оборудованием и лабораторными реактивами для осуществления качественных анализов.
Кроме того, здесь созданы комфортные условия для пациентов, которые могут приходить на прием в удобное время по предварительной записи с сайта или по телефону.
Врачи Поэмы Здоровья считают, что каждый человек индивидуален, поэтому выбор тактики лечения всегда основан на доскональном изучении организма пациента и его особенностей.
Преимуществом клиники является и разумная ценовая политика, которая предусматривает не только доступную стоимость диагностических и лечебных процедур, но и предоставление скидок, проведение акций и комплексных программ. Это открывает возможность получения высококвалифицированной медицинской помощи для различных слоев населения.
Кроме основного медикаментозного лечения РС в клинике, можно пройти курс физиотерапии, а также психологической помощи. Ее цель заключается в подавлении напряжения у пациентов, страдающих рассеянным склерозом. Дело в том, что заболевание протекает с периодичными обострениями. Это приводит к тому, что человек с РС находится в постоянном ожидании нового проявления симптомов. Кроме того. психотерапия направлена на купирование затяжных депрессий, что положительно сказывается на результатах медикаментозного лечения.
Для улучшения состояния пациентам с РС рекомендовано посещать занятия ЛФК.
Неврологи, психотерапевты и инструкторы лечебной физкультуры в клинике Поэма Здоровья работают в тесном контакте. Это позволяет при лечении рассеянного склероза проявлять комплексный подход, который открывает возможность достижения положительных результатов терапии.
Несмотря на то что рассеянный склероз является неизлечимым заболеванием, сегодня оно поддается коррекции, которая существенно улучшает качество жизни пациентов. В комплекс лечебных мер необходимо включить и профилактику, которая заключается в регулярном посещении лечащего врача, проведении МРТ и других аппаратных исследования в ходе терапии для определения динамики, соблюдение рекомендаций относительно питания и режима сна и бодрствования, а также отказа от табакокурения и алкоголя.
На ранних стадиях рассеянный склероз протекает без выраженных симптомов, однако, на некоторых участках головного и спинного мозга уже отмечаются очаги поражения. Поэтому для своевременного обнаружения болезни, лицам, входящим в группу риска, следует проходить профилактическое обследование.
Обратите внимание! Цены указаны для взрослых пациентов. Стоимость детской консультации невролога смотрите, пожалуйста, в разделе «Педиатрия».
| Прием (осмотр, консультация) врача-невролога первичный | 2 000 |
| Прием (осмотр, консультация) врача-невролога повторный | 1 600 |
| Прием (осмотр, консультация) врача-невролога ведущего специалиста первичный | 2 200 |
| Прием (осмотр, консультация) врача-невролога ведущего специалиста повторный | 1 800 |
Невролог, рефлексотерапевт
Врач-невролог
90 000 Симптомы рассеянного склероза — глазные симптомы, диагностика и лечениеРассеянный склероз ( Sclerosis Multiplex — MS) — заболевание центральной нервной системы, т. е. головного и/или спинного мозга. Причина этого заболевания неизвестна. Наследственные факторы, факторы окружающей среды и вирусы, по-видимому, играют определенную роль.
Рассеянный склероз редко протекает бессимптомно, а типичные изменения в центральной нервной системе обнаруживаются случайно при МРТ.
Для диагностики рассеянного склероза следует также исследовать ЦСЖ и зрительные вызванные потенциалы. Исследование спинномозговой жидкости у больных РС показывает повышенное количество общего белка и повышенное количество антител. Тестирование вызванных потенциалов выявляет повреждение нерва.
4 привычки, которые опасны для мозга.Избавьтесь от них немедленно [5 фото]
Правильная работа мозга – залог здоровья и жизни. Этот орган несет ответственность за все
посмотреть галереюВ большинстве случаев отмечаются единичные приступы заболевания, длящиеся несколько недель, затем симптомы полностью исчезают или сохраняется небольшой неврологический дефицит.Чаще всего первые симптомов болезни глаз появляются в молодом возрасте. В болезненный процесс обычно вовлекаются различные участки центральной нервной системы.
В начальном периоде симптомы практически полностью исчезают, к сожалению, по мере прогрессирования заболевания симптомы сохраняются все больше и больше. Спастичность ухудшается даже без возникновения новых рецидивов.
Существует несколько распространенных локализаций демиелинизирующих поражений, дающих наиболее распространенные симптомы, например:
Первые симптомы рассеянного склероза - ретробульбарит зрительного нерва и глазодвигательные расстройства.Нередко первым симптомом начала заболевания глаз является ретробульбарит зрительного нерва.
Значительное ухудшение зрения, обычно одностороннее, нарастающее в течение нескольких дней. Симптомы могут сопровождаться болью в глазном яблоке и нарушением зрения при движении глазного яблока. В некоторых случаях в течение 3-4 недель зрительный нерв может атрофироваться. Однако обычно через 1-2 недели ваше зрение улучшается или полностью восстанавливается.
Тихий удар. Вот 10 сигналов, которые подтвердят это и предупредят вас о следующем. [6 фото]
Инсульт — огромная проблема сегодня. Мы все чаще слышим об известных, здоровых людях,
посмотреть галереюРетобульбарит зрительного нерва является очень важным симптомом, так как в последующие годы примерно у 1/3 больных развиваются другие симптомы рассеянного склероза .Здесь следует подчеркнуть, что данная ситуация касается одностороннего неврита. В случае двустороннего воспаления редко у взрослых и никогда у детей не возникали симптомы рассеянного склероза.
Другим важным симптомом являются нарушения движения глаз. Этот симптом связан с нарушением иннервации глазодвигательных мышц. Пациенты отмечают двоение в глазах, особенно при движении глаз, и нистагм. В начальной стадии заболевания диплопия обычно проходит, нистагм обычно остается постоянным симптомом.
Лечение рассеянного склероза зависит от его клинического течения. Глюкокортикостероиды используются для лечения рецидивов. В межрецидивный период проводят иммунодепрессивную терапию.
Воспользуйтесь медицинскими услугами без очередей. Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.В основном симптомы заболевания можно разделить на две категории:
1. Симптомы, связанные с демиелинизацией и потерей аксонов , например, сенсорные нарушения в конечностях, ретробульбарное воспаление зрительного нерва, парез и спастичность нижних конечностей, атаксия, нарушение функции сфинктера, невралгия, проблемы с когнитивными функциями ( Thompson, 1996, 1997; Victor and Ropper, 2001; Pirko and Noseworthy, 2003).
2. Симптомы, связанные с секрецией цитокинов, протеаз и свободных радикалов - депрессивные состояния, усталость, недомогание (Pirko and Noseworthy, 2003; Martin and Hohlfeld, 2003; Losy, 2004).
Текущие симптомы быстро развиваются в течение нескольких минут или часов и обычно исчезают в течение часов, дней или недель (рецидивы, рецидивы).Начальные симптомы связаны с единичным поражением, появляющимся, например, в зрительных нервах, стволе головного мозга или спинном мозге (Brod et al., 1996; Thompson, 1996; Victor and Ropper, 2001; Pirko and Noseworthy, 2003). Симптомы, которые могут появиться в начале заболевания, представлены в таблице 5.1.
Мазурка / МазуркаОбщая слабость или онемение, иногда коллективно в одной конечности или конечностях, является начальным симптомом у половины пациентов.Покалывание в конечностях и опоясывающие нарушения чувствительности на туловище часто связаны с поражением задних канатиков спинного мозга и являются его следствием. Эти симптомы отличаются от более основных симптомов — нарушения контроля в одной или обеих нижних конечностях, связанных с парезом или атаксией (атаксия). Сухожильные рефлексы сохраняются, а в дальнейшем становятся избыточными при наличии тыльного сгибания большого пальца стопы (симптом Бабинского), выпадении брюшных рефлексов, наличии различной степени поверхностных и глубоких нарушений чувствительности.
Пациенты с рассеянным склерозом обычно сообщают о симптомах на одной конечности и объективно на обеих конечностях. Пассивное сгибание затылка может вызвать онемение (покалывание) между лопатками, туловищем и поясничной областью, иррадиирующее в переднюю часть бедер (симптом Лермитта). Этот симптом был описан Бабинским при травме шейного отдела позвоночника. Участие Лермитта высветило частые случаи рассеянного склероза (Виктор и Роппер, 2001).
Другие симптомы запуска:
Нарушение чувствительности является наиболее частым начальным симптомом РС (21-55% пациентов).Онемение, парестезия, чувство жжения и гиперестезия могут возникать в одной или нескольких конечностях, частях конечности или туловища, лица или в нескольких местах сразу. Наиболее характерной сенсорной проекцией является Спинномозговой сенсорный синдром в сочетании с синдромом сломанной руки. Другой сложной картиной нарушений является онемение и парестезии, возникающие вначале в одной, а затем в обеих стопах с вовлечением туловища или верхних конечностей. Сопутствующими симптомами являются проблемы с равновесием, общая слабость, внезапные позывы к мочеиспусканию и симптом Лермитта.
Как развивается спинальный сенсорный синдром?
Спинальный сенсорный синдром может быть следствием появления демиелинизации в сенсорных проводящих путях спинного мозга, ипсилатеральных по отношению к сенсорным нарушениям, и может свидетельствовать о подозрении на рассеянный склероз у молодых людей, если он разрешается спонтанно или после введения кортикостероидов.
Синдром инвалидной руки характеризуется онемением и нарушением глубокой чувствительности, что, в свою очередь, затрудняет письмо рукой и на клавиатуре, застегивание кнопок или хватание предметов, не глядя на них.Дискомфорт может затрагивать обе руки (очаг в шейном отделе позвоночника или в стволе мозга) и сохраняться в течение нескольких месяцев. Это очень специфический набор симптомов, который редко наблюдается при других заболеваниях.
При рассеянном склерозе встречаются также т.н. пароксизмальных симптомов очень короткой продолжительности. Эти симптомы включают:
Боль не является частым симптомом при РС, хотя и возникает у больных с поражением спинного мозга, в основном корешковая (10%), реже приступообразная и опоясывающая, компрессионная вокруг нижних конечностей и туловища.
Боли, связанные с рассеянным склерозом, включают:
Головные боли могут быть особенно неприятными и принимать форму: невралгии тройничного нерва, боли в глазах и, по мнению некоторых, могут быть мигренью и головной болью напряжения.
Все сомнения, связанные с состоянием здоровья людей, страдающих рассеянным склерозом, следует консультировать с неврологом. Теперь это можно сделать удобно, не выходя из дома и не посещая клинику. Вы можете записаться на онлайн-консультацию через портал halodoctor.pl.
Приблизительно у 25% пациентов с РС (более высокий процент у детей) ЗН является первым симптомом заболевания.В течение нескольких дней наблюдается частичная или полная потеря остроты зрения на один глаз. У некоторых больных нарушениям зрения предшествуют боли в глазном яблоке, усиливающиеся при движениях и надавливании на него. В редких случаях ухудшение остроты зрения прогрессирует в течение нескольких недель, что свидетельствует о развитии опухоли зрительного нерва.
Симптомы
Обычно имеется центральная скотома. Значительно реже возникают периферические, парацентральные и высотные скотомы.Высотный дефект - дефект всей или части верхней или нижней половины поля зрения, не выходящий за срединный меридиан. Чаще всего проявляется в течении ишемической передней оптической нейропатии. У некоторых пациентов двустороннее ПОН возникает одновременно или в течение нескольких дней или недель, а повторное ПО встречается в 1 из 8 случаев. Симптомы, связанные с невритом зрительного нерва, включают:
При изолированном неврите зрительного нерва наличие этого симптома указывает на быструю конверсию в клинически определенный рассеянный склероз.
Субклинические симптомы неврита зрительного нерва
Субклинические симптомы повреждения зрительного нерва, такие как:
может свидетельствовать о развитии демиелинизирующего процесса (рис.5.1 - спектральная оптическая когерентная томография - СОКТ - спектральная оптическая когерентная томография а). Треть больных выздоравливает полностью, а у остальных больных наступает значительное улучшение вне зависимости от метода лечения. Дисхроматопсия - или нарушения цветового зрения, часто являются стойкими симптомами неврита зрительного нерва, которые указывают на десатурацию цветов. В половине случаев с ОН в анамнезе возможно развитие других симптомов РС (74% у женщин и 34% у мужчин) в течение 15 лет от начала нарушения зрения.
У детей риск ниже (26% при 40-летнем наблюдении). У многих пациентов с ОН сосуществуют бессимптомные очаги поражения центральной нервной системы (ЦНС), что является риском конверсии в ЦНС, а рецидив ОН повышает риск развернутого РС.
Возникновение неврита зрительного нерва в начальной стадии заболевания является симптомом с хорошим прогнозом, так как в таких случаях время конверсии в CDMS может составлять даже несколько лет, а заболевание характеризуется более медленным прогрессированием.В настоящее время считается, что вероятность развития развернутого рассеянного склероза после перенесенного ОН повышается при выявлении одного или нескольких демиелинизирующих очагов при МРТ-исследовании, наличии олигоклональных полос при исследовании спинномозговой жидкости и в случае атипичной неврологической симптоматики.
Кроме того, факторами, повышающими риск конверсии в CDMS, являются:
Поперечный миелит — острое поперечное воспаление спинного мозга, которое может привести к частичной или полной деструкции спинного мозга. Он также может быть однофазным или многофазным. При частичном поражении позвоночника, где преобладают двигательные симптомы, риск развития МС выше, чем при полном поражении (двигательные и чувствительные симптомы, сфинктерные расстройства).
Симптомы
Клинически болезнь проявляется:
Спинномозговая жидкость может быть нормальной или иметь небольшой лимфоцитарный плеоцитоз и повышение концентрации белка. В 1/3 случаев больные сообщают о перенесенной инфекции. Менее половины пациентов имеют бессимптомные вспышки в ЦНС или симптомы, которые распространяются с течением времени в течение 5 лет от начала заболевания.
Поперечное воспаление спинного мозга является гораздо менее распространенной причиной РС, чем ПЭ.Особую проблему представляют пациенты с рецидивирующей формой без новых очагов на МРТ головного мозга. У некоторых пациентов в спинномозговой жидкости обнаруживаются олигоклональные полосы. Они могут представлять собой основную форму рассеянного склероза, при которой редко наблюдается распространение на ЦНС. Следует помнить, что рецидивирующий миелит может возникнуть во время:
Нарушение поверхностной чувствительности является первым симптомом заболевания у большинства больных рассеянным склерозом. Характеристика по курсу МС:
- чувство холода в нижних конечностях, часто асимметричное, усиление в области более парезной конечности,
- Парестезии в виде покалывания в области туловища и нижних конечностей.
В развернутой фазе заболевания увеличивается частота нарушений глубокой чувствительности. В основном это касается вибрации, позиционирования, давления, дискриминации. Эти нарушения возникают вначале в дистальных отделах конечностей (на пальцах рук и ног), а затем в проксимальных отделах.
Повреждение путей пирамиды вызывает:
- парез конечностей,
- повышение мышечного тонуса,
- преувеличение глубоких рефлексов.
Двигательные нарушения при РС прогрессируют. В основном это касается пирамидных и мозжечковых симптомов. Пирамидные двигательные симптомы вначале субъективны в виде «тяжести» конечностей, быстрой утомляемости, периодической тугоподвижности конечностей, а у подростков проявляются непереносимостью физических упражнений на занятиях по физической культуре.
Первые двигательные симптомы реже постоянны, чем поздние, чаще вариабельны, зависят от времени суток, психического состояния и изменения температуры окружающей среды.При неврологическом обследовании выявляют избыточные глубокие рефлексы на конечностях, преимущественно на нижних конечностях, чаще асимметричные, выпадение брюшных рефлексов, реже наличие патологических симптомов из группы Бабинского.
Частота и выраженность парезов конечностей увеличивается с течением заболевания. Сопровождение:
Эти симптомы усиливаются при физической нагрузке и высокой температуре. Изредка отмечается ослабление глубоких рефлексов (возможно, в результате поражения периферических нервов) с одновременным возникновением патологических симптомов, чаще всего симптома Бабинского. В связи с хроническим развитием болезни развиваются парезы и трудности при ходьбе – походка становится паретичной, спастической. Через несколько или более десятка лет болезни, в зависимости от клинической формы, наступает стойкая утрата трудоспособности.
Поэтому сначала больной нуждается в поддержке при ходьбе, пользуется тростью или ходунками, а затем передвигается на инвалидном кресле. Развитие парезов ограничивается преимущественно нижними конечностями и в меньшей степени верхними конечностями. Типичная клиническая картина - парапарезы, но могут быть и три- или тетрапарезы с преобладанием парезов нижних конечностей. При параличах (невозможности совершать активные движения) обычно наблюдается повышение мышечного тонуса по пирамидному типу и - в меньшей степени - мышечная атрофия вследствие бездействия.В начальной фазе заболевания двигательные симптомы возникают у 32-41% больных, в хронической фазе у большинства больных (90%).
Среди симптомов ствола выделяют следующие:
Двусторонний ядерный паралич указывает на рассеянный склероз. При РС также нередко бывает изолированное поражение глазодвигательных нервов, чаще всего глазодвигательного и отводящего нервов. Это характеризуется двоением в глазах, которое обычно исчезает очень медленно и может длиться до нескольких недель. Это чаще встречается на более поздних стадиях заболевания (20–30%), чем в качестве начального симптома при клинически изолированном синдроме (КИС), подозрительном на РС.
Менее распространенные симптомы повреждения ствола головного мозга включают: невралгию тройничного нерва, парез мимических мышц вследствие поражения лицевого нерва и дисфагию — языкоглоточного, блуждающего и подъязычного нервов.Симптомы, указывающие на поражение мозжечка, чаще встречаются на более запущенных стадиях заболевания. К симптомам мозжечкового синдрома относятся:
Постуральный тремор и скандированная речь возникают у пациентов с длительно текущим заболеванием. До сих пор одновременное появление нистагма, скандированной речи и интенционного тремора называли триадой Шарко. Нистагм у больных РС чаще горизонтальный, реже вертикальный и реже ротационный. Весьма характерным для МС является нистагм в сочетании с тремором головы (поражение мозжечка). В ряде случаев мозжечковая атаксия может сопровождаться атаксией задних канатиков вследствие поражения задних канатиков спинного мозга и медиальной ленты ствола головного мозга.
Другие симптомы повреждения ствола головного мозга включают:
Сильное головокружение, сопровождающееся рвотой, может быть симптомом рецидива. Если диагноз однозначен, РС может указывать на воспаление вестибулярного нерва. У больных рассеянным склерозом головокружение часто носит постоянный характер и зависит от движения и изменения положения тела.
Буллезные расстройства встречаются примерно у 90% пациентов с РС и в основном связаны с поражением спинного мозга.Симптомы включают как нарушения поддержания мочеиспускания (учащенное мочеиспускание, императивные позывы к мочеиспусканию, ночные мочеиспускания, недержание мочи), так и опорожнение мочевого пузыря (задержка, задержка мочи). Нарушения в работе мочевого пузыря облегчают возникновение инфекций мочевыводящих путей и наоборот – частые инфекции могут усугубить заболевания мочевого пузыря.
Подтипы нейрогенной дисфункции мочевого пузыря включают:
Гиперактивность детрузора, вторичная по отношению к растормаживанию детрузорного рефлекса из-за повреждения вегетативного тракта.
- Отказ детератора вследствие нарушения дуги детрузорного рефлекса в позвоночном конусе.
- Обструкция оттока мочи вследствие сфинктерно-абдоминальной диссинергии.
-Сочетание вышеуказанных симптомов.
Гиперактивность детрузора при заболеваниях сфинктера мочевого пузыря
Гиперактивность детрузора является очень распространенной формой контроля сфинктера мочевого пузыря при РС и может проявляться учащением мочеиспускания, императивными позывами к мочеиспусканию, ночным мочеиспусканием, малым опорожнением мочевого пузыря и в тяжелых случаях недержанием мочи.Детрузорная недостаточность причин:
Осложнениями этих заболеваний являются инфекции мочевыводящих путей, камни в мочевом пузыре, гидронефроз и почечная недостаточность (реже).
Диссинергия, вызывающая разгрузку сфинктера — это расстройство, вызванное ненормальным расслаблением мышц сфинктера во время мочеиспускания. Этот недуг вызывает торможение мочеиспускания, прерывание оттока мочи, появление неполного опорожнения мочевого пузыря и остаточной мочи, у некоторых больных возникает переливное недержание мочи.
Сфинктерно-детрузорная диссинергия часто связана с сопутствующей гиперактивностью детрузора. Это может привести к сочетанию симптомов, что еще больше усложняет лечение, которое должно включать оба компонента синдрома расстройства. В случае комплексной симптоматики необходима полная урологическая диагностика, включающая уродинамическое исследование мочевого пузыря.
Встречаются почти у 2/3 больных рассеянным склерозом.Наиболее частым симптомом этого недуга являются запоры, которые обычно имеют многофакторную основу, включающую: поражение вегетативных сплетений кишечника, побочное действие лекарственных препаратов, ограничение потребления жидкости, неправильное питание с недостаточным содержанием клетчатки, недостаток физических упражнений. У части больных возникают нарушения дефекации в виде диареи или недержания кала. Эти симптомы могут быть как первичными, так и вторичными по отношению к запорам.
Встречаются у половины женщин и 70% мужчин с РС.Частота этих расстройств может быть неточной из-за других серьезных симптомов, о которых сообщает пациент, и смущения врача и пациента при обсуждении сексуальной сферы. Помимо основной нейрогенной причины, сексуальная дисфункция может быть следствием других симптомов, типичных для рассеянного склероза:
Кроме того, сексуальная дисфункция может быть побочным эффектом принимаемых лекарств (например, снижение либидо при лечении некоторыми антидепрессантами, сухость влагалища при применении антихолинергических препаратов). У мужчин расстройства обычно включают:
Женщины чаще всего страдают от снижения либидо, аноргазмии и диспареунии. У представителей обоих полов может наблюдаться снижение сексуальных ощущений.
Усталость является одним из наиболее распространенных симптомов рассеянного склероза, хотя и малоизвестным. Синдром хронической усталости относится к нехватке энергии или ощущению истощения, не связанному с депрессией и слабостью мышц конечностей.Усталость является одним из трех симптомов заболевания примерно у 75% пациентов с рассеянным склерозом и основным симптомом у некоторых. Он усиливается под влиянием боли, стресса, депрессии, длительной физической нагрузки и жары, серьезно влияя на повседневную активность больных. Улучшение происходит во время отдыха и сна. Существует несколько видов этого синдрома:
1. Усталость - утомление, возникающее в результате усилия, неадекватного существующему парезу.
2. Двигательная усталость - усиление неврологической симптоматики после физической нагрузки.
3. Непереносимость жары - усиление симптомов на фоне повышения температуры тела, аналогично симптому Утхоффа а.
4. Усталость. Хроническая усталость, не связанная с вышеуказанными факторами, возможно, наименее изученный тип усталости, связанный с рассеянным склерозом.
Когнитивные нарушения на поздних стадиях РС встречаются примерно у 70% больных, иногда также на ранних стадиях заболевания.У некоторых больных выраженность этих нарушений не коррелирует с выраженностью других клинических симптомов.
Наиболее часто выходят из строя:
Эти симптомы проявляются в виде забывчивости, рассеянности, затруднений при выполнении сложных заданий или так называемыхкогнитивная усталость. Наличие данного вида нарушений следует заподозрить у больных, испытывающих трудности при выполнении служебных обязанностей или в социальных контактах, и не может быть объяснено имеющимся физическим состоянием.
Диагностика когнитивных расстройств
Хотя существует несколько скрининговых тестов, для точной оценки типа и тяжести расстройств требуется полное нейропсихологическое обследование.Большинство авторов считают, что у пациентов с прогрессирующими формами (ВПРС и ППРС) обнаруживаются значительно более глубокие когнитивные нарушения по сравнению с рецидивирующе-ремиттирующим РС. Пациенты с ППРС демонстрируют явно худшее усвоение новой вербальной информации. Более того, почти у 60% больных в далеко зашедшей стадии болезни отмечается дефицит автобиографической памяти. Напротив, скорость обработки информации и исполнительные навыки хуже в случаях сопутствующей депрессии. При оценке взаимосвязи показателей МРТ головного мозга с когнитивными нарушениями установлено, что атрофия серого вещества (коры головного мозга) и белого вещества способствует возникновению нервно-психических расстройств.Повреждение аксонов, по-видимому, имеет ключевое значение для развития когнитивных расстройств, о чем свидетельствует прогрессирующая атрофия головного мозга, возникающая при различных формах заболевания, поражающая все отделы головного мозга, включая мозолистое тело. Таким образом, с длительностью заболевания усугубляются когнитивные дисфункции. В основном это относится к:
Когнитивные нарушения не коррелируют со степенью инвалидности, оцениваемой по шкале Kurtzke EDSS. Нейропсихологические тесты, исследующие память, внимание и зрительно-пространственные функции, часто требуют времени. Пациенты с меньшей подвижностью выполняют задачи медленнее, что не означает их неэффективность.
В исследованиях, проведенных до сих пор, было обнаружено, что распространенность депрессии выше у пациентов с РС, чем в общей популяции.Диагноз РС — заболевания с непредсказуемым течением, вызывающим нарастающую инвалидизацию, — делает депрессию реактивным явлением у этих больных. Тем не менее частота депрессии выше при рассеянном склерозе (50-70%) по сравнению с другими хроническими заболеваниями, что может свидетельствовать об органической причине этих нарушений, связанной с самим болезненным процессом или проводимым лечением.
Симптомы депрессии могут быть неверно истолкованы как утомляемость при рассеянном склерозе, когнитивные нарушения или побочный эффект лечения.Тяжесть депрессии коррелирует с тяжестью симптомов заболевания, прогрессированием инвалидизации, нарастанием инвалидности, недостаточной эффективностью лечения и возникновением побочных эффектов в течение многих лет лечения. Дополнительной причиной неустойчивости настроения и эмоциональной лабильности у больных РС может быть псевдотубулярный синдром, который может вызывать тревогу у больного и его семьи. Депрессия у больных РС встречается в 7 раз чаще, чем в общей популяции, и может быть причиной повышенного риска суицида.
В таких ситуациях помощь психолога оказывается неоценимой. Вы можете получить поддержку в частных филиалах POLMED. Воспользуйтесь предложением на портале medonetmarket.pl.
Клиническое течение рассеянного склероза сильно различается. рецидивов и ремиссий наиболее часто встречаются в начальной стадии заболевания.
Во время острых эпизодов неврологических симптомов ухудшаются и иногда исчезают спонтанно в течение нескольких недель, часто без какого-либо лечения.Возникающие симптомы существенно различаются у отдельных больных, особенно при дебюте заболевания в более молодом возрасте по сравнению с более поздним возрастом дебюта.
Ремиттирующее течение часто начинается в более раннем возрасте моносимптомное , например, ON (36%) или парестезии (33%). Парезы конечностей как самостоятельный симптом или в сочетании с чувствительными нарушениями возникают чаще в более позднем возрасте дебюта. Новые симптомы обычно развиваются в течение нескольких часов или дней и часто меняются.невралгия длительностью несколько секунд или несколько минут, дистонические движения, но их не следует рассматривать как отдельное обострение.
В свою очередь, появление новых симптомов или обострение предыдущих симптомов продолжительностью более 24 часов квалифицируется как рецидив. У 20-25% больных с рецидивирующе-ремиттирующим началом рецидив возникает в течение года, у 50% - в течение 2 лет, у 1/3 больных через 3 года болезни. Частота рецидивов в начальной стадии заболевания колеблется в пределах 0,2-1,3/год.Факторами, повышающими частоту рецидивов, являются вирусные инфекции, послеродовой период (6 мес) (табл. 5.3).
Мазурка / МазуркаКлинически изолированный синдром (КИС), предполагающий рассеянный склероз, предшествует возникновению клинически достоверного рассеянного склероза (КРС).CIS может быть моно- (79%) или многоочаговым (21%) началом. Среди клинических форм КИС выделяют:
Время конверсии CIS в CDMS является клиническим признаком возникновения заболевания второй линии с другой клинической картиной (74% в течение следующих 5 лет).
Рассеянный склероз развивается значительно быстрее у больных:
Различия во времени перехода от CIS к CDMS более продолжительны в случае неврита зрительного нерва и хуже (укороченное время) у пациентов с полисимптомным началом заболевания.
Фактором риска конверсии в CDMS являются олигоклональные полосы и антитела к основному белку миелина (анти-MBP) и гликопротеину олигодендроцитов (анти-MOG) в спинномозговой жидкости, а также аномальные зрительные вызванные потенциалы.
имеет наибольшую прогностическую ценность при оценке риска прогрессирования КИС (клинически изолированного синдрома) в рассеянный склероз. Риск конверсии связан с количеством очагов и их расположением во времени и пространстве (другое МРТ-исследование или исследование, указывающее на мультифокальные и мультитемпоральные изменения). В 2010 году улучшены МРТ-показатели мультифокальности и мультифокальности в диагностике рассеянного склероза.
Необходимо продемонстрировать 1 Т2-зависимое поражение по крайней мере в 2 из 4 локализаций центральной нервной системы: паравентрикулярной, субкортикальной, субтенториальной и в карданном отделе позвоночника. Наличие усиливающих контраст (Gd+) изменений не обязательно для демонстрации мультифокальности.
Для демонстрации многовременности должно быть выполнено одно из следующих условий:
Количество изменений при МРТ-скрининге позволяет прогнозировать не только конверсию в ЦДРС, но и вероятность развития двигательной инвалидности. После CIS клиническое течение рассеянного склероза вариабельно и обычно характеризуется эпизодами острых рецидивов, постепенным прогрессирующим ухудшением или их комбинацией. Частота и тяжесть рецидивов, а также величина и продолжительность прогрессирования изменений и прогрессирования инвалидизации непредсказуемы для каждого больного.
При естественном течении РС выделяют следующие клинические формы заболевания (рис. 5.2):
А. Рецидивирующе-ремиттирующий рассеянный склероз (РРС) - 55-59% больных.
B. Вторично-прогрессирующий рассеянный склероз (ВПРС) - 27-31% больных.
C. Первично-прогрессирующий рассеянный склероз (ППРС) - 9-20% больных, с подтипом: Прогрессивно-рецидивирующий рассеянный склероз (ПРРС) - 6%.
Д. Лагодна (доброкачественный рассеянный склероз - ДНМС) - 5 -20%.
Мазурка / МазуркаРИС.5.2. Клинические формы естественного течения рассеянного склероза (Martin et al., 2003). 90 522
Эпидемиологические исследования показывают, что женщины, родившие больше детей, более физически здоровы, чем те, кто никогда не рожал или рожал один раз (Runmarker & Andersen, 1995).Прогрессирование инвалидности по Kurtzke DSS (шкала статуса инвалидности) в зависимости от возраста начала РС показано в таблице 5.5. Таким образом, накопление необратимой инвалидности при рассеянном склерозе строго зависит от возраста больных на момент начала заболевания. Начало заболевания в более раннем возрасте связано с более ранним возрастом дебюта СДС 4, 6 и 7 степени (позднее у женщин, чем у мужчин). Средняя продолжительность жизни от начала заболевания составляет 25-35 лет.Сокращение ожидаемой продолжительности жизни больных РС по сравнению с общей популяцией составляет 7 лет. Он был значительно продлен с момента начала терапии интерфероном бета. Рассеянный склероз редко является причиной смерти. В 30-35% летальные исходы больных РС связаны с осложнениями заболевания (Sadovnick et al., 1991). Наиболее частым осложнением, приводящим к летальному исходу, является пневмония как следствие тяжелой инвалидизации по шкале EDSS выше 7. В 15,1% случаев причиной смерти является самоубийство (в несколько раз чаще, чем в общей популяции).Выживаемость при РС также зависит от пола и возраста начала; мужчины живут меньше, чем женщины, а возраст старше 35 лет на момент заболевания связан с более коротким временем выживания.
1. Острый рассеянный склероз - Марбургский вариант - острая форма (агрессивный РС) встречается редко. Вариант Марбург был описан в 1906 году. Клиническая симптоматика нарастает в течение нескольких недель и характеризуется одновременным поражением головного, стволового и спинного мозга, что приводит к нарушениям сознания в виде сопора (сопора), комы или постмозговой ригидности.Термин злокачественный РС определяют как вариант течения, приводящий к полной инвалидности или смерти в течение 5 лет. Злокачественная (агрессивная) форма наблюдается как у детей, так и у взрослых в возрасте до 35 лет. У некоторых больных первым симптомом является большое пятно в одном полушарии или в спинном мозге с эффектом массы. Часто из-за сходства с глиобластомой или лимфомой требуется биопсия головного мозга. После периода быстрого ухудшения симптомов может произойти конверсия в более распространенные формы MS/
.2.Диффузный рассеянный склероз - Болезнь Шильдера - Болезнь Шильдера, описанная Полом Шильдером в 1912 г., характеризуется тяжелой, обширной демиелинизацией подкоркового белого вещества с очень быстрым клиническим течением и быстрым развитием тяжелой неврологической симптоматики. Симптомы поражения ствола головного мозга проявляются гораздо чаще:
На второй стадии заболевания у больного могут развиться эпилептические припадки, когнитивная дисфункция, атетозные движения, ригидность мышц.В ряде случаев на МРТ выявляют очаги, имитирующие опухоль головного мозга с признаками локального отека и опухолеподобного РС.
Признание
Из-за диагностических трудностей требуется биопсия головного мозга, предпочтительно в учреждении с соответствующим оборудованием для стереотаксической биопсии под контролем МРТ. Гистопатологическая картина характеризуется диффузными перивентрикулярными поражениями с очагами некроза. В целом прогноз при болезни Шильдера менее благоприятен, чем при типичном РС.
3. Концентрический склероз Бало - Концентрический склероз, описанный Бало в 1927 г., представляет собой острую форму рассеянного склероза с клинической картиной, сходной с марбургским вариантом рассеянного склероза. Дебют заболевания приходится на возраст от 20 до 50 лет и характеризуется головными болями и нарушением сознания, афазией, когнитивными нарушениями, психотическими симптомами и судорогами. При гистологическом исследовании в области больших полушарий распознают характерное чередование слоев множественного миелинового повреждения с слоями законсервированного миелина с масс-эффектом, щадящим мозжечок, ствол головного мозга, переход зрительных нервов и спинной мозг.В спинномозговой жидкости можно заметить наличие олигоклональных полос и повышенный синтез IgG. Течение заболевания обычно подострое или острое. Заболевание встречается в основном в Азии (Филиппины, Китай) и длится от нескольких до нескольких месяцев. Вначале отмечаются очаговые симптомы, за которыми следуют прогрессивный паралич конечностей, деменция, корковая слепота и псевдобульбовый синдром.
ССЫЛКИ
Арнетт П.А., Хиггинсон К.Х., Рэндольф Дж. и др.: Депрессия при рассеянном склерозе; Отношение к способности планирования. J Международный нейропсихологический 2001; 7: 665-674.
Аудоин Б., Ибаролла Д., Маликова И. и др.: Начало и подоплека атрофии белого вещества на самой ранней стадии рассеянного склероза – двухлетнее продольное МРТ/МРСИ исследование мозолистого тела. Мульт Склер 2007; 13: 41-51.
Berger T., Rubner P., Schautzer F. et al: Антимиелиновые антитела как предиктор клинически определенного рассеянного склероза после первого демиелинизирующего события.N Engl J Med 2003; 349: 139-145.
Betscher E.: Анализ когнитивной дисфункции и морфометрических изменений спаек при рассеянном склерозе. Диссертация. WIML, Варшава, 2008 г.
Bonek R., Maciejek Z.: Естественное течение рассеянного склероза. Новости неврологии 2009; 9: 116-125.
Брэдли В.Г., Дерофф Р.Б., Фенихель Г.М., Янкович Дж.: Неврология в клинической практике, т. II, изд. Польский Прусинский А.(ред.). Издательство Челей, Люблин, 2006 г., 1940-1962 гг.
Брод С.А., Линдси Дж.В., Волински Дж.С.: Рассеянный склероз: клиническая картина, диагностика и лечение. Amer Family Phys 1996; 54: 1301-1311.
Кэмп С.Дж., Стивенсон В.Л., Томпсон А.Дж. и др.: Продольное исследование когнитивных функций при первично-прогрессирующем рассеянном склерозе. Мозг 2005; 128: 2891-2898.
Cendrowski W.: Демиелинизирующие заболевания. PZWL, Варшава, 1986, 126–154, 271–285.
Коэн Дж.А., Рэй-Грант А.: Рассеянный склероз. Путеводитель, изд. Польский Мачеек З. (ред.). Издательство ITEM, Варшава, 2012 г., 7-11, 43-57.
Confavreux C., Vukusic S., Adeleine P.: Ранние клинические предикторы и прогрессирование необратимой инвалидности при рассеянном склерозе: амнестический процесс. Мозг 2003; 126: 770-782.
Confavreux C., Vukusic S.: Возрастные вехи инвалидности при рассеянном склерозе. Мозг 2006; 129: 595-605.
D'hooghe M.B., Haentjens P., Nagels G. и др.: Менархе, оральные контрацептивы, беременность и прогрессирование инвалидности при рецидивирующем и прогрессирующем рассеянном склерозе. Дж. Нейрол, 2012 г.; 259: 855-861.
Domżał T .: Боль при рассеянном склерозе. Конференция «Достижения и избранные клинические проблемы РС», Дзвижино, 2004 г.
Эрикссон М., Андерсен О., Ранмейкер Б.: Долгосрочное наблюдение за пациентами с клинически изолированными синдромами рецидивирующе-ремиттирующего и вторично-прогрессирующего рассеянного склероза.Мульт Склер 2003; 9: 260-274.
Fredriksen J.L., Larson H.B., Olesen J. et al: МРТ, ВЭП, СЭП и биотезиометрия позволяют предположить, что моносимптомный острый неврит зрительного нерва является первым проявлением рассеянного склероза. Acta Neurol Scand 1991; 83: 343-350.
Fryze W., Zaborski J., Memberska A.: Боль при рассеянном склерозе. Нейрол Нейрочир Пол 2002; 36: 275-281.
Гудин Д.С., Редер А.Т., Эберс Г.К. и другие.: Выживание в MS. Рандомизированное когортное исследование через 21 год после начала базового исследования IFN бета-1b. Неврология 2012; 78: 1315-1322.
Гудкин Д., Хертсгаард Д., Рудик Р.: Частота обострений и приверженность к типу заболевания в проспективно наблюдаемой популяции с рассеянным склерозом. Арка Нейрол 1989; 46: 1107-1112.
Карлинская И., Сельмай К.: Когнитивные расстройства при рассеянном склерозе. Нейрол Нейрочир Пол 2005; 39: 125-133.
Кременчугский М., Rice GPA, Baskerville J. et al: Естественная история рассеянного склероза: географическое исследование. 9. Наблюдения за прогрессирующей фазой заболевания. Мозг 2006; 129: 584-594.
Кухарчук Ю.: Оценка толщины слоя нервных волокон сетчатки, толщины и объема макулы в глазах больных рассеянным склерозом с помощью спектральной оптической когерентной томографии I. Докторская диссертация. СМ УМК, Быдгощ 2012.
Курцке Дж.Ф.: Оценка неврологических нарушений при рассеянном склерозе: расширенная шкала статуса инвалидности (EDSS). Неврология 1983; 33: 1444-1452.
Лотс Ж.: Усталость при МС. Фармакотерапевтическое средство Psych Neurol 2005; 3: 279-282.
Lucchinetti C.: Спектр идиопатических воспалительных демиелинизирующих заболеваний. Острые лейкоэнцефалопатии. Am Acad Neurol, Денвер 2002, 1424,
Линч С.Г., Парментер Б.А., Денни Д.Р.: Связь между когнитивными нарушениями и физической инвалидностью при рассеянном склерозе.Мульт Склер 2005; 11: 469-476.
Maciejek Z., Chmielewski H., Lisiewicz J. и др.: Некоторые клинические и эпидемиологические аспекты рассеянного склероза. Вид Лек 1981; 34: 639-643.
Martin R., Hohlfeld R., McFarland H.F.: Рассеянный склероз, [в:] Brandt T., Caplan L.R., Dichgans J., Diener H.Ch., Kennard Ch.: Курс и лечение неврологических расстройств. Академическая пресса, 2003 г., стр. 677–679.
Макдоннел Г.В., Хокинс С.А.: Первично-прогрессирующий рассеянный склероз: растущая ясность, но много вопросов без ответов. J Neurol Sci 2002; 199: 1-15.
Моррисси С.П., Миллер Т.Х., Кендалл Б.Е. и др.: Значение аномалий магнитно-резонансной томографии головного мозга при появлении клинически изолированных синдромов, свидетельствующих о рассеянном склерозе: 5-летнее последующее исследование. Мозг 1993; 116: 135-146.
Исследовательская группа по невриту зрительного нерва: профили высокого и низкого риска развития рассеянного склероза в течение 10 лет после неврита зрительного нерва.Опыт испытания лечения неврита зрительного нерва. Арка Офтальмол 2003; 121: 944-949.
Исследовательская группа Opti Neuritis: Риск рассеянного склероза после неврита зрительного нерва. Последующее наблюдение за заключительным испытанием лечения неврита зрительного нерва. Арка Нейрол 2008; 65: 727-732.
О’Риордан Дж.И., Томпсон А.Дж., Кингсли Д.П. и др.: Прогностическое значение МРТ головного мозга при клинически изолированных синдромах ЦНС: 10-летнее наблюдение. Мозг 1998; 121: 495-503.
Пакпур Дж., Дисанто Г., Лейси М.В. и др.: Грудное вскармливание и рецидивы рассеянного склероза: метаанализ. Дж. Нейрол, 2012 г.; 259: 2246-2248.
Пирко И., Носеворти Дж.Х.: Демиелинизирующие заболевания центральной нервной системы, [в:] Гетц Ч.Г.: Учебник клинической неврологии. Elsevier Science (США) 2003, 1062-1070.
Polman Ch.H., Reingold S.C., Banwell B. et al.: Диагностические критерии рассеянного склероза: 2010 г. Пересмотренные критерии McDonald. Энн Нейрол, 2011 г.; 69: 292-302.
Poser C.M., Paty D.W., Scheinberg L. et al: Новые диагностические критерии рассеянного склероза: Руководство по исследовательским протоколам. Энн Нейрол, 1983 г .; 13: 227-231.
Potemkowski A.: Неврит зрительного нерва как начальный симптом рассеянного склероза. Глазная клиника 2000; 102: 95-98.
Rovaris M., Bozzali M., Santuccio G. et al: In vivo оценка патологии головного мозга и шейного отдела спинного мозга у пациентов с первично-прогрессирующим рассеянным склерозом.Мозг 2001; 124: 2540-2549.
Ранмаркер Б., Андерсен О.: Прогностические факторы в когорте заболеваемости рассеянным склерозом с двадцатипятилетним наблюдением. Мозг 1993; 116: 117-134.
Runmarker B., Andersen O.: Беременность связана с более низким риском возникновения и лучшим прогнозом при рассеянном склерозе. Мозг 1995; 118: 253-261.
Садовник А.Д., Эйзен К., Эберс Г.К. и др.: Причины смерти больных, посещающих клиники рассеянного склероза.Неврология 1991; 41: 1193-1196.
Садовник А.Д., Эберс Г.К., Уилсон Р.В. и др.: Ожидаемая продолжительность жизни пациентов, посещающих клиники рассеянного склероза. Неврология 1992; 42: 991-994.
Сельмай К.: Рассеянный склероз. Медицинское издательство Termedia, Познань, 2006, 84-121.
Swain S.E.: Рассеянный склероз: последствия для первичной медико-санитарной помощи. практикующая медсестра, 1996 год; 21: 40-54.
Томпсон А.Дж.: Клинический обзор рассеянного склероза.Клин Иммунотер 1996; 5 (Приложение 1): 1-11.
Томпсон А.Дж., Полман Ч., Миллер Д.Х. и др. Первично-прогрессирующий рассеянный склероз. Мозг 1997; 120: 1085-1096.
Виктор М., Роппер А.Х.: Принципы неврологии Адамса и Виктора. McGraw-Hill Medical Publishing Division 2001, 961-968.
Вукусич С., Конфавре С.: Прогностические факторы прогрессирования инвалидности во вторично-прогрессирующей фазе рассеянного склероза.J Neurol Sci 2003; 2006: 135-137.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественное течение рассеянного склероза: географическое исследование. 2. Прогностическое значение раннего клинического течения. Мозг 1989; 112: 1419-1428.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественная история рассеянного склероза: географическое исследование: I Клиническое течение и инвалидность. Мозг 1989; 112: 133-136.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Энн Нейрол, 1994; 36: 6-11.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Нейрол Клин 1995; 13: 119-146.
Вендер М.: Демиелинизирующие заболевания, [в:] Либерски П.П., Папиерз В. (ред.): Нейропатология Моссаковского. Издательство Челей, Люблин 2005, 161-175.
Zaborski J., Darda-Ledzion L.: Сексуальная дисфункция у больных рассеянным склерозом.II Симпозиум Польского общества неврологической реабилитации, Закопане 2005, 72-78.
Источник: АБДОМАЛЬНЫЙ ФИЗИЧЕСКИЙ ТЕСТ С ДИАГНОСТИЧЕСКИМИ ЭЛЕМЕНТАМИ; Издательство Челей 9000 5
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 522
Рассеянный склероз — это заболевание, причины которого до конца не изучены.Диагностировать тоже непросто, потому что симптомы не четкие и не всегда...
Беата МихаликАнтек Кроликовски сообщил, что страдает неизлечимой болезнью. "Я получил такой подарок в виде диагноза РС, т.е. рассеянный склероз" - сказал он в программе...
Милена ЗавислинскаяРассеянный склероз — это хроническое заболевание нервной системы, при котором нервы передаются неправильно. Название происходит от "раскидистый"...
Павел ШермерНаиболее распространенные симптомы рассеянного склероза (РС) появляются в возрасте от 20 до 20 лет.и 40 лет. Заболевание характеризуется стадиями выраженности симптомов и ...
Сильвия СтахураКаролина Грушка страдает хроническим неврологическим заболеванием, известным как рассеянный склероз (РС). - Мне очень повезло, пока я не встретил...
Моника МиколайскаМощь и сила вневременной музыки Фредерика Шопена, к сожалению, не отразились на его здоровье.С каждым годом ситуация ухудшалась...
Высокоэффективные методы лечения изменили подход к лечению рассеянного склероза, подчеркивают эксперты.
Пресс-материалыВ Польше насчитывается ок.50 тысяч люди. Это чаще женщины. И хотя в последние годы возможности лечения этого заболевания улучшились, ...
Ассоциация журналистов за здоровьеПри рассеянном склерозе (РС) время имеет решающее значение, поскольку это активное заболевание.При появлении первых симптомов больные... 9000 5
Рассеянный склероз (РС) — это заболевание, от которого страдают примерно 45 000 человек в Польше. люди. Из них только около 12 000 лечатся. пациентов, что составляет 26 ...
Анна Зимны-ЗайонцВ основном симптомы заболевания можно разделить на две категории:
1. Симптомы, связанные с демиелинизацией и потерей аксонов , например, сенсорные нарушения в конечностях, ретробульбарное воспаление зрительного нерва, парез и спастичность нижних конечностей, атаксия, нарушение функции сфинктера, невралгия, проблемы с когнитивными функциями ( Thompson, 1996, 1997; Victor and Ropper, 2001; Pirko and Noseworthy, 2003).
2. Симптомы, связанные с секрецией цитокинов, протеаз и свободных радикалов - депрессивные состояния, усталость, недомогание (Pirko and Noseworthy, 2003; Martin and Hohlfeld, 2003; Losy, 2004).
Текущие симптомы быстро развиваются в течение нескольких минут или часов и обычно исчезают в течение часов, дней или недель (рецидивы, рецидивы).Начальные симптомы связаны с единичным поражением, появляющимся, например, в зрительных нервах, стволе головного мозга или спинном мозге (Brod et al., 1996; Thompson, 1996; Victor and Ropper, 2001; Pirko and Noseworthy, 2003). Симптомы, которые могут появиться в начале заболевания, представлены в таблице 5.1.
Мазурка / МазуркаОбщая слабость или онемение, иногда коллективно в одной конечности или конечностях, является начальным симптомом у половины пациентов.Покалывание в конечностях и опоясывающие нарушения чувствительности на туловище часто связаны с поражением задних канатиков спинного мозга и являются его следствием. Эти симптомы отличаются от более основных симптомов — нарушения контроля в одной или обеих нижних конечностях, связанных с парезом или атаксией (атаксия). Сухожильные рефлексы сохраняются, а в дальнейшем становятся избыточными при наличии тыльного сгибания большого пальца стопы (симптом Бабинского), выпадении брюшных рефлексов, наличии различной степени поверхностных и глубоких нарушений чувствительности.
Пациенты с рассеянным склерозом обычно сообщают о симптомах на одной конечности и объективно на обеих конечностях. Пассивное сгибание затылка может вызвать онемение (покалывание) между лопатками, туловищем и поясничной областью, иррадиирующее в переднюю часть бедер (симптом Лермитта). Этот симптом был описан Бабинским при травме шейного отдела позвоночника. Участие Лермитта высветило частые случаи рассеянного склероза (Виктор и Роппер, 2001).
Другие симптомы запуска:
Нарушение чувствительности является наиболее частым начальным симптомом РС (21-55% пациентов).Онемение, парестезия, чувство жжения и гиперестезия могут возникать в одной или нескольких конечностях, частях конечности или туловища, лица или в нескольких местах сразу. Наиболее характерной сенсорной проекцией является Спинномозговой сенсорный синдром в сочетании с синдромом сломанной руки. Другой сложной картиной нарушений является онемение и парестезии, возникающие вначале в одной, а затем в обеих стопах с вовлечением туловища или верхних конечностей. Сопутствующими симптомами являются проблемы с равновесием, общая слабость, внезапные позывы к мочеиспусканию и симптом Лермитта.
Как развивается спинальный сенсорный синдром?
Спинальный сенсорный синдром может быть следствием появления демиелинизации в сенсорных проводящих путях спинного мозга, ипсилатеральных по отношению к сенсорным нарушениям, и может свидетельствовать о подозрении на рассеянный склероз у молодых людей, если он разрешается спонтанно или после введения кортикостероидов.
Синдром инвалидной руки характеризуется онемением и нарушением глубокой чувствительности, что, в свою очередь, затрудняет письмо рукой и на клавиатуре, застегивание кнопок или хватание предметов, не глядя на них.Дискомфорт может затрагивать обе руки (очаг в шейном отделе позвоночника или в стволе мозга) и сохраняться в течение нескольких месяцев. Это очень специфический набор симптомов, который редко наблюдается при других заболеваниях.
При рассеянном склерозе встречаются также т.н. пароксизмальных симптомов очень короткой продолжительности. Эти симптомы включают:
Боль не является частым симптомом при РС, хотя и возникает у больных с поражением спинного мозга, в основном корешковая (10%), реже приступообразная и опоясывающая, компрессионная вокруг нижних конечностей и туловища.
Боли, связанные с рассеянным склерозом, включают:
Головные боли могут быть особенно неприятными и принимать форму: невралгии тройничного нерва, боли в глазах и, по мнению некоторых, могут быть мигренью и головной болью напряжения.
Все сомнения, связанные с состоянием здоровья людей, страдающих рассеянным склерозом, следует консультировать с неврологом. Теперь это можно сделать удобно, не выходя из дома и не посещая клинику. Вы можете записаться на онлайн-консультацию через портал halodoctor.pl.
Приблизительно у 25% пациентов с РС (более высокий процент у детей) ЗН является первым симптомом заболевания.В течение нескольких дней наблюдается частичная или полная потеря остроты зрения на один глаз. У некоторых больных нарушениям зрения предшествуют боли в глазном яблоке, усиливающиеся при движениях и надавливании на него. В редких случаях ухудшение остроты зрения прогрессирует в течение нескольких недель, что свидетельствует о развитии опухоли зрительного нерва.
Симптомы
Обычно имеется центральная скотома. Значительно реже возникают периферические, парацентральные и высотные скотомы.Высотный дефект - дефект всей или части верхней или нижней половины поля зрения, не выходящий за срединный меридиан. Чаще всего проявляется в течении ишемической передней оптической нейропатии. У некоторых пациентов двустороннее ПОН возникает одновременно или в течение нескольких дней или недель, а повторное ПО встречается в 1 из 8 случаев. Симптомы, связанные с невритом зрительного нерва, включают:
При изолированном неврите зрительного нерва наличие этого симптома указывает на быструю конверсию в клинически определенный рассеянный склероз.
Субклинические симптомы неврита зрительного нерва
Субклинические симптомы повреждения зрительного нерва, такие как:
может свидетельствовать о развитии демиелинизирующего процесса (рис.5.1 - спектральная оптическая когерентная томография - СОКТ - спектральная оптическая когерентная томография а). Треть больных выздоравливает полностью, а у остальных больных наступает значительное улучшение вне зависимости от метода лечения. Дисхроматопсия - или нарушения цветового зрения, часто являются стойкими симптомами неврита зрительного нерва, которые указывают на десатурацию цветов. В половине случаев с ОН в анамнезе возможно развитие других симптомов РС (74% у женщин и 34% у мужчин) в течение 15 лет от начала нарушения зрения.
У детей риск ниже (26% при 40-летнем наблюдении). У многих пациентов с ОН сосуществуют бессимптомные очаги поражения центральной нервной системы (ЦНС), что является риском конверсии в ЦНС, а рецидив ОН повышает риск развернутого РС.
Возникновение неврита зрительного нерва в начальной стадии заболевания является симптомом с хорошим прогнозом, так как в таких случаях время конверсии в CDMS может составлять даже несколько лет, а заболевание характеризуется более медленным прогрессированием.В настоящее время считается, что вероятность развития развернутого рассеянного склероза после перенесенного ОН повышается при выявлении одного или нескольких демиелинизирующих очагов при МРТ-исследовании, наличии олигоклональных полос при исследовании спинномозговой жидкости и в случае атипичной неврологической симптоматики.
Кроме того, факторами, повышающими риск конверсии в CDMS, являются:
Поперечный миелит — острое поперечное воспаление спинного мозга, которое может привести к частичной или полной деструкции спинного мозга. Он также может быть однофазным или многофазным. При частичном поражении позвоночника, где преобладают двигательные симптомы, риск развития МС выше, чем при полном поражении (двигательные и чувствительные симптомы, сфинктерные расстройства).
Симптомы
Клинически болезнь проявляется:
Спинномозговая жидкость может быть нормальной или иметь небольшой лимфоцитарный плеоцитоз и повышение концентрации белка. В 1/3 случаев больные сообщают о перенесенной инфекции. Менее половины пациентов имеют бессимптомные вспышки в ЦНС или симптомы, которые распространяются с течением времени в течение 5 лет от начала заболевания.
Поперечное воспаление спинного мозга является гораздо менее распространенной причиной РС, чем ПЭ.Особую проблему представляют пациенты с рецидивирующей формой без новых очагов на МРТ головного мозга. У некоторых пациентов в спинномозговой жидкости обнаруживаются олигоклональные полосы. Они могут представлять собой основную форму рассеянного склероза, при которой редко наблюдается распространение на ЦНС. Следует помнить, что рецидивирующий миелит может возникнуть во время:
Нарушение поверхностной чувствительности является первым симптомом заболевания у большинства больных рассеянным склерозом. Характеристика по курсу МС:
- чувство холода в нижних конечностях, часто асимметричное, усиление в области более парезной конечности,
- Парестезии в виде покалывания в области туловища и нижних конечностей.
В развернутой фазе заболевания увеличивается частота нарушений глубокой чувствительности. В основном это касается вибрации, позиционирования, давления, дискриминации. Эти нарушения возникают вначале в дистальных отделах конечностей (на пальцах рук и ног), а затем в проксимальных отделах.
Повреждение путей пирамиды вызывает:
- парез конечностей,
- повышение мышечного тонуса,
- преувеличение глубоких рефлексов.
Двигательные нарушения при РС прогрессируют. В основном это касается пирамидных и мозжечковых симптомов. Пирамидные двигательные симптомы вначале субъективны в виде «тяжести» конечностей, быстрой утомляемости, периодической тугоподвижности конечностей, а у подростков проявляются непереносимостью физических упражнений на занятиях по физической культуре.
Первые двигательные симптомы реже постоянны, чем поздние, чаще вариабельны, зависят от времени суток, психического состояния и изменения температуры окружающей среды.При неврологическом обследовании выявляют избыточные глубокие рефлексы на конечностях, преимущественно на нижних конечностях, чаще асимметричные, выпадение брюшных рефлексов, реже наличие патологических симптомов из группы Бабинского.
Частота и выраженность парезов конечностей увеличивается с течением заболевания. Сопровождение:
Эти симптомы усиливаются при физической нагрузке и высокой температуре. Изредка отмечается ослабление глубоких рефлексов (возможно, в результате поражения периферических нервов) с одновременным возникновением патологических симптомов, чаще всего симптома Бабинского. В связи с хроническим развитием болезни развиваются парезы и трудности при ходьбе – походка становится паретичной, спастической. Через несколько или более десятка лет болезни, в зависимости от клинической формы, наступает стойкая утрата трудоспособности.
Поэтому сначала больной нуждается в поддержке при ходьбе, пользуется тростью или ходунками, а затем передвигается на инвалидном кресле. Развитие парезов ограничивается преимущественно нижними конечностями и в меньшей степени верхними конечностями. Типичная клиническая картина - парапарезы, но могут быть и три- или тетрапарезы с преобладанием парезов нижних конечностей. При параличах (невозможности совершать активные движения) обычно наблюдается повышение мышечного тонуса по пирамидному типу и - в меньшей степени - мышечная атрофия вследствие бездействия.В начальной фазе заболевания двигательные симптомы возникают у 32-41% больных, в хронической фазе у большинства больных (90%).
Среди симптомов ствола выделяют следующие:
Двусторонний ядерный паралич указывает на рассеянный склероз. При РС также нередко бывает изолированное поражение глазодвигательных нервов, чаще всего глазодвигательного и отводящего нервов. Это характеризуется двоением в глазах, которое обычно исчезает очень медленно и может длиться до нескольких недель. Это чаще встречается на более поздних стадиях заболевания (20–30%), чем в качестве начального симптома при клинически изолированном синдроме (КИС), подозрительном на РС.
Менее распространенные симптомы повреждения ствола головного мозга включают: невралгию тройничного нерва, парез мимических мышц вследствие поражения лицевого нерва и дисфагию — языкоглоточного, блуждающего и подъязычного нервов.Симптомы, указывающие на поражение мозжечка, чаще встречаются на более запущенных стадиях заболевания. К симптомам мозжечкового синдрома относятся:
Постуральный тремор и скандированная речь возникают у пациентов с длительно текущим заболеванием. До сих пор одновременное появление нистагма, скандированной речи и интенционного тремора называли триадой Шарко. Нистагм у больных РС чаще горизонтальный, реже вертикальный и реже ротационный. Весьма характерным для МС является нистагм в сочетании с тремором головы (поражение мозжечка). В ряде случаев мозжечковая атаксия может сопровождаться атаксией задних канатиков вследствие поражения задних канатиков спинного мозга и медиальной ленты ствола головного мозга.
Другие симптомы повреждения ствола головного мозга включают:
Сильное головокружение, сопровождающееся рвотой, может быть симптомом рецидива. Если диагноз однозначен, РС может указывать на воспаление вестибулярного нерва. У больных рассеянным склерозом головокружение часто носит постоянный характер и зависит от движения и изменения положения тела.
Буллезные расстройства встречаются примерно у 90% пациентов с РС и в основном связаны с поражением спинного мозга.Симптомы включают как нарушения поддержания мочеиспускания (учащенное мочеиспускание, императивные позывы к мочеиспусканию, ночные мочеиспускания, недержание мочи), так и опорожнение мочевого пузыря (задержка, задержка мочи). Нарушения в работе мочевого пузыря облегчают возникновение инфекций мочевыводящих путей и наоборот – частые инфекции могут усугубить заболевания мочевого пузыря.
Подтипы нейрогенной дисфункции мочевого пузыря включают:
Гиперактивность детрузора, вторичная по отношению к растормаживанию детрузорного рефлекса из-за повреждения вегетативного тракта.
- Отказ детератора вследствие нарушения дуги детрузорного рефлекса в позвоночном конусе.
- Обструкция оттока мочи вследствие сфинктерно-абдоминальной диссинергии.
-Сочетание вышеуказанных симптомов.
Гиперактивность детрузора при заболеваниях сфинктера мочевого пузыря
Гиперактивность детрузора является очень распространенной формой контроля сфинктера мочевого пузыря при РС и может проявляться учащением мочеиспускания, императивными позывами к мочеиспусканию, ночным мочеиспусканием, малым опорожнением мочевого пузыря и в тяжелых случаях недержанием мочи.Детрузорная недостаточность причин:
Осложнениями этих заболеваний являются инфекции мочевыводящих путей, камни в мочевом пузыре, гидронефроз и почечная недостаточность (реже).
Диссинергия, вызывающая разгрузку сфинктера — это расстройство, вызванное ненормальным расслаблением мышц сфинктера во время мочеиспускания. Этот недуг вызывает торможение мочеиспускания, прерывание оттока мочи, появление неполного опорожнения мочевого пузыря и остаточной мочи, у некоторых больных возникает переливное недержание мочи.
Сфинктерно-детрузорная диссинергия часто связана с сопутствующей гиперактивностью детрузора. Это может привести к сочетанию симптомов, что еще больше усложняет лечение, которое должно включать оба компонента синдрома расстройства. В случае комплексной симптоматики необходима полная урологическая диагностика, включающая уродинамическое исследование мочевого пузыря.
Встречаются почти у 2/3 больных рассеянным склерозом.Наиболее частым симптомом этого недуга являются запоры, которые обычно имеют многофакторную основу, включающую: поражение вегетативных сплетений кишечника, побочное действие лекарственных препаратов, ограничение потребления жидкости, неправильное питание с недостаточным содержанием клетчатки, недостаток физических упражнений. У части больных возникают нарушения дефекации в виде диареи или недержания кала. Эти симптомы могут быть как первичными, так и вторичными по отношению к запорам.
Встречаются у половины женщин и 70% мужчин с РС.Частота этих расстройств может быть неточной из-за других серьезных симптомов, о которых сообщает пациент, и смущения врача и пациента при обсуждении сексуальной сферы. Помимо основной нейрогенной причины, сексуальная дисфункция может быть следствием других симптомов, типичных для рассеянного склероза:
Кроме того, сексуальная дисфункция может быть побочным эффектом принимаемых лекарств (например, снижение либидо при лечении некоторыми антидепрессантами, сухость влагалища при применении антихолинергических препаратов). У мужчин расстройства обычно включают:
Женщины чаще всего страдают от снижения либидо, аноргазмии и диспареунии. У представителей обоих полов может наблюдаться снижение сексуальных ощущений.
Усталость является одним из наиболее распространенных симптомов рассеянного склероза, хотя и малоизвестным. Синдром хронической усталости относится к нехватке энергии или ощущению истощения, не связанному с депрессией и слабостью мышц конечностей.Усталость является одним из трех симптомов заболевания примерно у 75% пациентов с рассеянным склерозом и основным симптомом у некоторых. Он усиливается под влиянием боли, стресса, депрессии, длительной физической нагрузки и жары, серьезно влияя на повседневную активность больных. Улучшение происходит во время отдыха и сна. Существует несколько видов этого синдрома:
1. Усталость - утомление, возникающее в результате усилия, неадекватного существующему парезу.
2. Двигательная усталость - усиление неврологической симптоматики после физической нагрузки.
3. Непереносимость жары - усиление симптомов на фоне повышения температуры тела, аналогично симптому Утхоффа а.
4. Усталость. Хроническая усталость, не связанная с вышеуказанными факторами, возможно, наименее изученный тип усталости, связанный с рассеянным склерозом.
Когнитивные нарушения на поздних стадиях РС встречаются примерно у 70% больных, иногда также на ранних стадиях заболевания.У некоторых больных выраженность этих нарушений не коррелирует с выраженностью других клинических симптомов.
Наиболее часто выходят из строя:
Эти симптомы проявляются в виде забывчивости, рассеянности, затруднений при выполнении сложных заданий или так называемыхкогнитивная усталость. Наличие данного вида нарушений следует заподозрить у больных, испытывающих трудности при выполнении служебных обязанностей или в социальных контактах, и не может быть объяснено имеющимся физическим состоянием.
Диагностика когнитивных расстройств
Хотя существует несколько скрининговых тестов, для точной оценки типа и тяжести расстройств требуется полное нейропсихологическое обследование.Большинство авторов считают, что у пациентов с прогрессирующими формами (ВПРС и ППРС) обнаруживаются значительно более глубокие когнитивные нарушения по сравнению с рецидивирующе-ремиттирующим РС. Пациенты с ППРС демонстрируют явно худшее усвоение новой вербальной информации. Более того, почти у 60% больных в далеко зашедшей стадии болезни отмечается дефицит автобиографической памяти. Напротив, скорость обработки информации и исполнительные навыки хуже в случаях сопутствующей депрессии. При оценке взаимосвязи показателей МРТ головного мозга с когнитивными нарушениями установлено, что атрофия серого вещества (коры головного мозга) и белого вещества способствует возникновению нервно-психических расстройств.Повреждение аксонов, по-видимому, имеет ключевое значение для развития когнитивных расстройств, о чем свидетельствует прогрессирующая атрофия головного мозга, возникающая при различных формах заболевания, поражающая все отделы головного мозга, включая мозолистое тело. Таким образом, с длительностью заболевания усугубляются когнитивные дисфункции. В основном это относится к:
Когнитивные нарушения не коррелируют со степенью инвалидности, оцениваемой по шкале Kurtzke EDSS. Нейропсихологические тесты, исследующие память, внимание и зрительно-пространственные функции, часто требуют времени. Пациенты с меньшей подвижностью выполняют задачи медленнее, что не означает их неэффективность.
В исследованиях, проведенных до сих пор, было обнаружено, что распространенность депрессии выше у пациентов с РС, чем в общей популяции.Диагноз РС — заболевания с непредсказуемым течением, вызывающим нарастающую инвалидизацию, — делает депрессию реактивным явлением у этих больных. Тем не менее частота депрессии выше при рассеянном склерозе (50-70%) по сравнению с другими хроническими заболеваниями, что может свидетельствовать об органической причине этих нарушений, связанной с самим болезненным процессом или проводимым лечением.
Симптомы депрессии могут быть неверно истолкованы как утомляемость при рассеянном склерозе, когнитивные нарушения или побочный эффект лечения.Тяжесть депрессии коррелирует с тяжестью симптомов заболевания, прогрессированием инвалидизации, нарастанием инвалидности, недостаточной эффективностью лечения и возникновением побочных эффектов в течение многих лет лечения. Дополнительной причиной неустойчивости настроения и эмоциональной лабильности у больных РС может быть псевдотубулярный синдром, который может вызывать тревогу у больного и его семьи. Депрессия у больных РС встречается в 7 раз чаще, чем в общей популяции, и может быть причиной повышенного риска суицида.
В таких ситуациях помощь психолога оказывается неоценимой. Вы можете получить поддержку в частных филиалах POLMED. Воспользуйтесь предложением на портале medonetmarket.pl.
Клиническое течение рассеянного склероза сильно различается. рецидивов и ремиссий наиболее часто встречаются в начальной стадии заболевания.
Во время острых эпизодов неврологических симптомов ухудшаются и иногда исчезают спонтанно в течение нескольких недель, часто без какого-либо лечения.Возникающие симптомы существенно различаются у отдельных больных, особенно при дебюте заболевания в более молодом возрасте по сравнению с более поздним возрастом дебюта.
Ремиттирующее течение часто начинается в более раннем возрасте моносимптомное , например, ON (36%) или парестезии (33%). Парезы конечностей как самостоятельный симптом или в сочетании с чувствительными нарушениями возникают чаще в более позднем возрасте дебюта. Новые симптомы обычно развиваются в течение нескольких часов или дней и часто меняются.невралгия длительностью несколько секунд или несколько минут, дистонические движения, но их не следует рассматривать как отдельное обострение.
В свою очередь, появление новых симптомов или обострение предыдущих симптомов продолжительностью более 24 часов квалифицируется как рецидив. У 20-25% больных с рецидивирующе-ремиттирующим началом рецидив возникает в течение года, у 50% - в течение 2 лет, у 1/3 больных через 3 года болезни. Частота рецидивов в начальной стадии заболевания колеблется в пределах 0,2-1,3/год.Факторами, повышающими частоту рецидивов, являются вирусные инфекции, послеродовой период (6 мес) (табл. 5.3).
Мазурка / МазуркаКлинически изолированный синдром (КИС), предполагающий рассеянный склероз, предшествует возникновению клинически достоверного рассеянного склероза (КРС).CIS может быть моно- (79%) или многоочаговым (21%) началом. Среди клинических форм КИС выделяют:
Время конверсии CIS в CDMS является клиническим признаком возникновения заболевания второй линии с другой клинической картиной (74% в течение следующих 5 лет).
Рассеянный склероз развивается значительно быстрее у больных:
Различия во времени перехода от CIS к CDMS более продолжительны в случае неврита зрительного нерва и хуже (укороченное время) у пациентов с полисимптомным началом заболевания.
Фактором риска конверсии в CDMS являются олигоклональные полосы и антитела к основному белку миелина (анти-MBP) и гликопротеину олигодендроцитов (анти-MOG) в спинномозговой жидкости, а также аномальные зрительные вызванные потенциалы.
имеет наибольшую прогностическую ценность при оценке риска прогрессирования КИС (клинически изолированного синдрома) в рассеянный склероз. Риск конверсии связан с количеством очагов и их расположением во времени и пространстве (другое МРТ-исследование или исследование, указывающее на мультифокальные и мультитемпоральные изменения). В 2010 году улучшены МРТ-показатели мультифокальности и мультифокальности в диагностике рассеянного склероза.
Необходимо продемонстрировать 1 Т2-зависимое поражение по крайней мере в 2 из 4 локализаций центральной нервной системы: паравентрикулярной, субкортикальной, субтенториальной и в карданном отделе позвоночника. Наличие усиливающих контраст (Gd+) изменений не обязательно для демонстрации мультифокальности.
Для демонстрации многовременности должно быть выполнено одно из следующих условий:
Количество изменений при МРТ-скрининге позволяет прогнозировать не только конверсию в ЦДРС, но и вероятность развития двигательной инвалидности. После CIS клиническое течение рассеянного склероза вариабельно и обычно характеризуется эпизодами острых рецидивов, постепенным прогрессирующим ухудшением или их комбинацией. Частота и тяжесть рецидивов, а также величина и продолжительность прогрессирования изменений и прогрессирования инвалидизации непредсказуемы для каждого больного.
При естественном течении РС выделяют следующие клинические формы заболевания (рис. 5.2):
А. Рецидивирующе-ремиттирующий рассеянный склероз (РРС) - 55-59% больных.
B. Вторично-прогрессирующий рассеянный склероз (ВПРС) - 27-31% больных.
C. Первично-прогрессирующий рассеянный склероз (ППРС) - 9-20% больных, с подтипом: Прогрессивно-рецидивирующий рассеянный склероз (ПРРС) - 6%.
Д. Лагодна (доброкачественный рассеянный склероз - ДНМС) - 5 -20%.
Мазурка / МазуркаРИС.5.2. Клинические формы естественного течения рассеянного склероза (Martin et al., 2003). 90 522
Эпидемиологические исследования показывают, что женщины, родившие больше детей, более физически здоровы, чем те, кто никогда не рожал или рожал один раз (Runmarker & Andersen, 1995).Прогрессирование инвалидности по Kurtzke DSS (шкала статуса инвалидности) в зависимости от возраста начала РС показано в таблице 5.5. Таким образом, накопление необратимой инвалидности при рассеянном склерозе строго зависит от возраста больных на момент начала заболевания. Начало заболевания в более раннем возрасте связано с более ранним возрастом дебюта СДС 4, 6 и 7 степени (позднее у женщин, чем у мужчин). Средняя продолжительность жизни от начала заболевания составляет 25-35 лет.Сокращение ожидаемой продолжительности жизни больных РС по сравнению с общей популяцией составляет 7 лет. Он был значительно продлен с момента начала терапии интерфероном бета. Рассеянный склероз редко является причиной смерти. В 30-35% летальные исходы больных РС связаны с осложнениями заболевания (Sadovnick et al., 1991). Наиболее частым осложнением, приводящим к летальному исходу, является пневмония как следствие тяжелой инвалидизации по шкале EDSS выше 7. В 15,1% случаев причиной смерти является самоубийство (в несколько раз чаще, чем в общей популяции).Выживаемость при РС также зависит от пола и возраста начала; мужчины живут меньше, чем женщины, а возраст старше 35 лет на момент заболевания связан с более коротким временем выживания.
1. Острый рассеянный склероз - Марбургский вариант - острая форма (агрессивный РС) встречается редко. Вариант Марбург был описан в 1906 году. Клиническая симптоматика нарастает в течение нескольких недель и характеризуется одновременным поражением головного, стволового и спинного мозга, что приводит к нарушениям сознания в виде сопора (сопора), комы или постмозговой ригидности.Термин злокачественный РС определяют как вариант течения, приводящий к полной инвалидности или смерти в течение 5 лет. Злокачественная (агрессивная) форма наблюдается как у детей, так и у взрослых в возрасте до 35 лет. У некоторых больных первым симптомом является большое пятно в одном полушарии или в спинном мозге с эффектом массы. Часто из-за сходства с глиобластомой или лимфомой требуется биопсия головного мозга. После периода быстрого ухудшения симптомов может произойти конверсия в более распространенные формы MS/
.2.Диффузный рассеянный склероз - Болезнь Шильдера - Болезнь Шильдера, описанная Полом Шильдером в 1912 г., характеризуется тяжелой, обширной демиелинизацией подкоркового белого вещества с очень быстрым клиническим течением и быстрым развитием тяжелой неврологической симптоматики. Симптомы поражения ствола головного мозга проявляются гораздо чаще:
На второй стадии заболевания у больного могут развиться эпилептические припадки, когнитивная дисфункция, атетозные движения, ригидность мышц.В ряде случаев на МРТ выявляют очаги, имитирующие опухоль головного мозга с признаками локального отека и опухолеподобного РС.
Признание
Из-за диагностических трудностей требуется биопсия головного мозга, предпочтительно в учреждении с соответствующим оборудованием для стереотаксической биопсии под контролем МРТ. Гистопатологическая картина характеризуется диффузными перивентрикулярными поражениями с очагами некроза. В целом прогноз при болезни Шильдера менее благоприятен, чем при типичном РС.
3. Концентрический склероз Бало - Концентрический склероз, описанный Бало в 1927 г., представляет собой острую форму рассеянного склероза с клинической картиной, сходной с марбургским вариантом рассеянного склероза. Дебют заболевания приходится на возраст от 20 до 50 лет и характеризуется головными болями и нарушением сознания, афазией, когнитивными нарушениями, психотическими симптомами и судорогами. При гистологическом исследовании в области больших полушарий распознают характерное чередование слоев множественного миелинового повреждения с слоями законсервированного миелина с масс-эффектом, щадящим мозжечок, ствол головного мозга, переход зрительных нервов и спинной мозг.В спинномозговой жидкости можно заметить наличие олигоклональных полос и повышенный синтез IgG. Течение заболевания обычно подострое или острое. Заболевание встречается в основном в Азии (Филиппины, Китай) и длится от нескольких до нескольких месяцев. Вначале отмечаются очаговые симптомы, за которыми следуют прогрессивный паралич конечностей, деменция, корковая слепота и псевдобульбовый синдром.
ССЫЛКИ
Арнетт П.А., Хиггинсон К.Х., Рэндольф Дж. и др.: Депрессия при рассеянном склерозе; Отношение к способности планирования. J Международный нейропсихологический 2001; 7: 665-674.
Аудоин Б., Ибаролла Д., Маликова И. и др.: Начало и подоплека атрофии белого вещества на самой ранней стадии рассеянного склероза – двухлетнее продольное МРТ/МРСИ исследование мозолистого тела. Мульт Склер 2007; 13: 41-51.
Berger T., Rubner P., Schautzer F. et al: Антимиелиновые антитела как предиктор клинически определенного рассеянного склероза после первого демиелинизирующего события.N Engl J Med 2003; 349: 139-145.
Betscher E.: Анализ когнитивной дисфункции и морфометрических изменений спаек при рассеянном склерозе. Диссертация. WIML, Варшава, 2008 г.
Bonek R., Maciejek Z.: Естественное течение рассеянного склероза. Новости неврологии 2009; 9: 116-125.
Брэдли В.Г., Дерофф Р.Б., Фенихель Г.М., Янкович Дж.: Неврология в клинической практике, т. II, изд. Польский Прусинский А.(ред.). Издательство Челей, Люблин, 2006 г., 1940-1962 гг.
Брод С.А., Линдси Дж.В., Волински Дж.С.: Рассеянный склероз: клиническая картина, диагностика и лечение. Amer Family Phys 1996; 54: 1301-1311.
Кэмп С.Дж., Стивенсон В.Л., Томпсон А.Дж. и др.: Продольное исследование когнитивных функций при первично-прогрессирующем рассеянном склерозе. Мозг 2005; 128: 2891-2898.
Cendrowski W.: Демиелинизирующие заболевания. PZWL, Варшава, 1986, 126–154, 271–285.
Коэн Дж.А., Рэй-Грант А.: Рассеянный склероз. Путеводитель, изд. Польский Мачеек З. (ред.). Издательство ITEM, Варшава, 2012 г., 7-11, 43-57.
Confavreux C., Vukusic S., Adeleine P.: Ранние клинические предикторы и прогрессирование необратимой инвалидности при рассеянном склерозе: амнестический процесс. Мозг 2003; 126: 770-782.
Confavreux C., Vukusic S.: Возрастные вехи инвалидности при рассеянном склерозе. Мозг 2006; 129: 595-605.
D'hooghe M.B., Haentjens P., Nagels G. и др.: Менархе, оральные контрацептивы, беременность и прогрессирование инвалидности при рецидивирующем и прогрессирующем рассеянном склерозе. Дж. Нейрол, 2012 г.; 259: 855-861.
Domżał T .: Боль при рассеянном склерозе. Конференция «Достижения и избранные клинические проблемы РС», Дзвижино, 2004 г.
Эрикссон М., Андерсен О., Ранмейкер Б.: Долгосрочное наблюдение за пациентами с клинически изолированными синдромами рецидивирующе-ремиттирующего и вторично-прогрессирующего рассеянного склероза.Мульт Склер 2003; 9: 260-274.
Fredriksen J.L., Larson H.B., Olesen J. et al: МРТ, ВЭП, СЭП и биотезиометрия позволяют предположить, что моносимптомный острый неврит зрительного нерва является первым проявлением рассеянного склероза. Acta Neurol Scand 1991; 83: 343-350.
Fryze W., Zaborski J., Memberska A.: Боль при рассеянном склерозе. Нейрол Нейрочир Пол 2002; 36: 275-281.
Гудин Д.С., Редер А.Т., Эберс Г.К. и другие.: Выживание в MS. Рандомизированное когортное исследование через 21 год после начала базового исследования IFN бета-1b. Неврология 2012; 78: 1315-1322.
Гудкин Д., Хертсгаард Д., Рудик Р.: Частота обострений и приверженность к типу заболевания в проспективно наблюдаемой популяции с рассеянным склерозом. Арка Нейрол 1989; 46: 1107-1112.
Карлинская И., Сельмай К.: Когнитивные расстройства при рассеянном склерозе. Нейрол Нейрочир Пол 2005; 39: 125-133.
Кременчугский М., Rice GPA, Baskerville J. et al: Естественная история рассеянного склероза: географическое исследование. 9. Наблюдения за прогрессирующей фазой заболевания. Мозг 2006; 129: 584-594.
Кухарчук Ю.: Оценка толщины слоя нервных волокон сетчатки, толщины и объема макулы в глазах больных рассеянным склерозом с помощью спектральной оптической когерентной томографии I. Докторская диссертация. СМ УМК, Быдгощ 2012.
Курцке Дж.Ф.: Оценка неврологических нарушений при рассеянном склерозе: расширенная шкала статуса инвалидности (EDSS). Неврология 1983; 33: 1444-1452.
Лотс Ж.: Усталость при МС. Фармакотерапевтическое средство Psych Neurol 2005; 3: 279-282.
Lucchinetti C.: Спектр идиопатических воспалительных демиелинизирующих заболеваний. Острые лейкоэнцефалопатии. Am Acad Neurol, Денвер 2002, 1424,
Линч С.Г., Парментер Б.А., Денни Д.Р.: Связь между когнитивными нарушениями и физической инвалидностью при рассеянном склерозе.Мульт Склер 2005; 11: 469-476.
Maciejek Z., Chmielewski H., Lisiewicz J. и др.: Некоторые клинические и эпидемиологические аспекты рассеянного склероза. Вид Лек 1981; 34: 639-643.
Martin R., Hohlfeld R., McFarland H.F.: Рассеянный склероз, [в:] Brandt T., Caplan L.R., Dichgans J., Diener H.Ch., Kennard Ch.: Курс и лечение неврологических расстройств. Академическая пресса, 2003 г., стр. 677–679.
Макдоннел Г.В., Хокинс С.А.: Первично-прогрессирующий рассеянный склероз: растущая ясность, но много вопросов без ответов. J Neurol Sci 2002; 199: 1-15.
Моррисси С.П., Миллер Т.Х., Кендалл Б.Е. и др.: Значение аномалий магнитно-резонансной томографии головного мозга при появлении клинически изолированных синдромов, свидетельствующих о рассеянном склерозе: 5-летнее последующее исследование. Мозг 1993; 116: 135-146.
Исследовательская группа по невриту зрительного нерва: профили высокого и низкого риска развития рассеянного склероза в течение 10 лет после неврита зрительного нерва.Опыт испытания лечения неврита зрительного нерва. Арка Офтальмол 2003; 121: 944-949.
Исследовательская группа Opti Neuritis: Риск рассеянного склероза после неврита зрительного нерва. Последующее наблюдение за заключительным испытанием лечения неврита зрительного нерва. Арка Нейрол 2008; 65: 727-732.
О’Риордан Дж.И., Томпсон А.Дж., Кингсли Д.П. и др.: Прогностическое значение МРТ головного мозга при клинически изолированных синдромах ЦНС: 10-летнее наблюдение. Мозг 1998; 121: 495-503.
Пакпур Дж., Дисанто Г., Лейси М.В. и др.: Грудное вскармливание и рецидивы рассеянного склероза: метаанализ. Дж. Нейрол, 2012 г.; 259: 2246-2248.
Пирко И., Носеворти Дж.Х.: Демиелинизирующие заболевания центральной нервной системы, [в:] Гетц Ч.Г.: Учебник клинической неврологии. Elsevier Science (США) 2003, 1062-1070.
Polman Ch.H., Reingold S.C., Banwell B. et al.: Диагностические критерии рассеянного склероза: 2010 г. Пересмотренные критерии McDonald. Энн Нейрол, 2011 г.; 69: 292-302.
Poser C.M., Paty D.W., Scheinberg L. et al: Новые диагностические критерии рассеянного склероза: Руководство по исследовательским протоколам. Энн Нейрол, 1983 г .; 13: 227-231.
Potemkowski A.: Неврит зрительного нерва как начальный симптом рассеянного склероза. Глазная клиника 2000; 102: 95-98.
Rovaris M., Bozzali M., Santuccio G. et al: In vivo оценка патологии головного мозга и шейного отдела спинного мозга у пациентов с первично-прогрессирующим рассеянным склерозом.Мозг 2001; 124: 2540-2549.
Ранмаркер Б., Андерсен О.: Прогностические факторы в когорте заболеваемости рассеянным склерозом с двадцатипятилетним наблюдением. Мозг 1993; 116: 117-134.
Runmarker B., Andersen O.: Беременность связана с более низким риском возникновения и лучшим прогнозом при рассеянном склерозе. Мозг 1995; 118: 253-261.
Садовник А.Д., Эйзен К., Эберс Г.К. и др.: Причины смерти больных, посещающих клиники рассеянного склероза.Неврология 1991; 41: 1193-1196.
Садовник А.Д., Эберс Г.К., Уилсон Р.В. и др.: Ожидаемая продолжительность жизни пациентов, посещающих клиники рассеянного склероза. Неврология 1992; 42: 991-994.
Сельмай К.: Рассеянный склероз. Медицинское издательство Termedia, Познань, 2006, 84-121.
Swain S.E.: Рассеянный склероз: последствия для первичной медико-санитарной помощи. практикующая медсестра, 1996 год; 21: 40-54.
Томпсон А.Дж.: Клинический обзор рассеянного склероза.Клин Иммунотер 1996; 5 (Приложение 1): 1-11.
Томпсон А.Дж., Полман Ч., Миллер Д.Х. и др. Первично-прогрессирующий рассеянный склероз. Мозг 1997; 120: 1085-1096.
Виктор М., Роппер А.Х.: Принципы неврологии Адамса и Виктора. McGraw-Hill Medical Publishing Division 2001, 961-968.
Вукусич С., Конфавре С.: Прогностические факторы прогрессирования инвалидности во вторично-прогрессирующей фазе рассеянного склероза.J Neurol Sci 2003; 2006: 135-137.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественное течение рассеянного склероза: географическое исследование. 2. Прогностическое значение раннего клинического течения. Мозг 1989; 112: 1419-1428.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественная история рассеянного склероза: географическое исследование: I Клиническое течение и инвалидность. Мозг 1989; 112: 133-136.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Энн Нейрол, 1994; 36: 6-11.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Нейрол Клин 1995; 13: 119-146.
Вендер М.: Демиелинизирующие заболевания, [в:] Либерски П.П., Папиерз В. (ред.): Нейропатология Моссаковского. Издательство Челей, Люблин 2005, 161-175.
Zaborski J., Darda-Ledzion L.: Сексуальная дисфункция у больных рассеянным склерозом.II Симпозиум Польского общества неврологической реабилитации, Закопане 2005, 72-78.
Источник: АБДОМАЛЬНЫЙ ФИЗИЧЕСКИЙ ТЕСТ С ДИАГНОСТИЧЕСКИМИ ЭЛЕМЕНТАМИ; Издательство Челей 9000 5
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 522
Рассеянный склероз — это заболевание, причины которого до конца не изучены.Диагностировать тоже непросто, потому что симптомы не четкие и не всегда...
Беата МихаликАнтек Кроликовски сообщил, что страдает неизлечимой болезнью. "Я получил такой подарок в виде диагноза РС, т.е. рассеянный склероз" - сказал он в программе...
Милена ЗавислинскаяРассеянный склероз — это хроническое заболевание нервной системы, при котором нервы передаются неправильно. Название происходит от "раскидистый"...
Павел ШермерНаиболее распространенные симптомы рассеянного склероза (РС) появляются в возрасте от 20 до 20 лет.и 40 лет. Заболевание характеризуется стадиями выраженности симптомов и ...
Сильвия СтахураКаролина Грушка страдает хроническим неврологическим заболеванием, известным как рассеянный склероз (РС). - Мне очень повезло, пока я не встретил...
Моника МиколайскаМощь и сила вневременной музыки Фредерика Шопена, к сожалению, не отразились на его здоровье.С каждым годом ситуация ухудшалась...
Высокоэффективные методы лечения изменили подход к лечению рассеянного склероза, подчеркивают эксперты.
Пресс-материалыВ Польше насчитывается ок.50 тысяч люди. Это чаще женщины. И хотя в последние годы возможности лечения этого заболевания улучшились, ...
Ассоциация журналистов за здоровьеПри рассеянном склерозе (РС) время имеет решающее значение, поскольку это активное заболевание.При появлении первых симптомов больные... 9000 5
Рассеянный склероз (РС) — это заболевание, от которого страдают примерно 45 000 человек в Польше. люди. Из них только около 12 000 лечатся. пациентов, что составляет 26 ...
Анна Зимны-ЗайонцВ основном симптомы заболевания можно разделить на две категории:
1. Симптомы, связанные с демиелинизацией и потерей аксонов , например, сенсорные нарушения в конечностях, ретробульбарное воспаление зрительного нерва, парез и спастичность нижних конечностей, атаксия, нарушение функции сфинктера, невралгия, проблемы с когнитивными функциями ( Thompson, 1996, 1997; Victor and Ropper, 2001; Pirko and Noseworthy, 2003).
2. Симптомы, связанные с секрецией цитокинов, протеаз и свободных радикалов - депрессивные состояния, усталость, недомогание (Pirko and Noseworthy, 2003; Martin and Hohlfeld, 2003; Losy, 2004).
Текущие симптомы быстро развиваются в течение нескольких минут или часов и обычно исчезают в течение часов, дней или недель (рецидивы, рецидивы).Начальные симптомы связаны с единичным поражением, появляющимся, например, в зрительных нервах, стволе головного мозга или спинном мозге (Brod et al., 1996; Thompson, 1996; Victor and Ropper, 2001; Pirko and Noseworthy, 2003). Симптомы, которые могут появиться в начале заболевания, представлены в таблице 5.1.
Мазурка / МазуркаОбщая слабость или онемение, иногда коллективно в одной конечности или конечностях, является начальным симптомом у половины пациентов.Покалывание в конечностях и опоясывающие нарушения чувствительности на туловище часто связаны с поражением задних канатиков спинного мозга и являются его следствием. Эти симптомы отличаются от более основных симптомов — нарушения контроля в одной или обеих нижних конечностях, связанных с парезом или атаксией (атаксия). Сухожильные рефлексы сохраняются, а в дальнейшем становятся избыточными при наличии тыльного сгибания большого пальца стопы (симптом Бабинского), выпадении брюшных рефлексов, наличии различной степени поверхностных и глубоких нарушений чувствительности.
Пациенты с рассеянным склерозом обычно сообщают о симптомах на одной конечности и объективно на обеих конечностях. Пассивное сгибание затылка может вызвать онемение (покалывание) между лопатками, туловищем и поясничной областью, иррадиирующее в переднюю часть бедер (симптом Лермитта). Этот симптом был описан Бабинским при травме шейного отдела позвоночника. Участие Лермитта высветило частые случаи рассеянного склероза (Виктор и Роппер, 2001).
Другие симптомы запуска:
Нарушение чувствительности является наиболее частым начальным симптомом РС (21-55% пациентов).Онемение, парестезия, чувство жжения и гиперестезия могут возникать в одной или нескольких конечностях, частях конечности или туловища, лица или в нескольких местах сразу. Наиболее характерной сенсорной проекцией является Спинномозговой сенсорный синдром в сочетании с синдромом сломанной руки. Другой сложной картиной нарушений является онемение и парестезии, возникающие вначале в одной, а затем в обеих стопах с вовлечением туловища или верхних конечностей. Сопутствующими симптомами являются проблемы с равновесием, общая слабость, внезапные позывы к мочеиспусканию и симптом Лермитта.
Как развивается спинальный сенсорный синдром?
Спинальный сенсорный синдром может быть следствием появления демиелинизации в сенсорных проводящих путях спинного мозга, ипсилатеральных по отношению к сенсорным нарушениям, и может свидетельствовать о подозрении на рассеянный склероз у молодых людей, если он разрешается спонтанно или после введения кортикостероидов.
Синдром инвалидной руки характеризуется онемением и нарушением глубокой чувствительности, что, в свою очередь, затрудняет письмо рукой и на клавиатуре, застегивание кнопок или хватание предметов, не глядя на них.Дискомфорт может затрагивать обе руки (очаг в шейном отделе позвоночника или в стволе мозга) и сохраняться в течение нескольких месяцев. Это очень специфический набор симптомов, который редко наблюдается при других заболеваниях.
При рассеянном склерозе встречаются также т.н. пароксизмальных симптомов очень короткой продолжительности. Эти симптомы включают:
Боль не является частым симптомом при РС, хотя и возникает у больных с поражением спинного мозга, в основном корешковая (10%), реже приступообразная и опоясывающая, компрессионная вокруг нижних конечностей и туловища.
Боли, связанные с рассеянным склерозом, включают:
Головные боли могут быть особенно неприятными и принимать форму: невралгии тройничного нерва, боли в глазах и, по мнению некоторых, могут быть мигренью и головной болью напряжения.
Все сомнения, связанные с состоянием здоровья людей, страдающих рассеянным склерозом, следует консультировать с неврологом. Теперь это можно сделать удобно, не выходя из дома и не посещая клинику. Вы можете записаться на онлайн-консультацию через портал halodoctor.pl.
Приблизительно у 25% пациентов с РС (более высокий процент у детей) ЗН является первым симптомом заболевания.В течение нескольких дней наблюдается частичная или полная потеря остроты зрения на один глаз. У некоторых больных нарушениям зрения предшествуют боли в глазном яблоке, усиливающиеся при движениях и надавливании на него. В редких случаях ухудшение остроты зрения прогрессирует в течение нескольких недель, что свидетельствует о развитии опухоли зрительного нерва.
Симптомы
Обычно имеется центральная скотома. Значительно реже возникают периферические, парацентральные и высотные скотомы.Высотный дефект - дефект всей или части верхней или нижней половины поля зрения, не выходящий за срединный меридиан. Чаще всего проявляется в течении ишемической передней оптической нейропатии. У некоторых пациентов двустороннее ПОН возникает одновременно или в течение нескольких дней или недель, а повторное ПО встречается в 1 из 8 случаев. Симптомы, связанные с невритом зрительного нерва, включают:
При изолированном неврите зрительного нерва наличие этого симптома указывает на быструю конверсию в клинически определенный рассеянный склероз.
Субклинические симптомы неврита зрительного нерва
Субклинические симптомы повреждения зрительного нерва, такие как:
может свидетельствовать о развитии демиелинизирующего процесса (рис.5.1 - спектральная оптическая когерентная томография - СОКТ - спектральная оптическая когерентная томография а). Треть больных выздоравливает полностью, а у остальных больных наступает значительное улучшение вне зависимости от метода лечения. Дисхроматопсия - или нарушения цветового зрения, часто являются стойкими симптомами неврита зрительного нерва, которые указывают на десатурацию цветов. В половине случаев с ОН в анамнезе возможно развитие других симптомов РС (74% у женщин и 34% у мужчин) в течение 15 лет от начала нарушения зрения.
У детей риск ниже (26% при 40-летнем наблюдении). У многих пациентов с ОН сосуществуют бессимптомные очаги поражения центральной нервной системы (ЦНС), что является риском конверсии в ЦНС, а рецидив ОН повышает риск развернутого РС.
Возникновение неврита зрительного нерва в начальной стадии заболевания является симптомом с хорошим прогнозом, так как в таких случаях время конверсии в CDMS может составлять даже несколько лет, а заболевание характеризуется более медленным прогрессированием.В настоящее время считается, что вероятность развития развернутого рассеянного склероза после перенесенного ОН повышается при выявлении одного или нескольких демиелинизирующих очагов при МРТ-исследовании, наличии олигоклональных полос при исследовании спинномозговой жидкости и в случае атипичной неврологической симптоматики.
Кроме того, факторами, повышающими риск конверсии в CDMS, являются:
Поперечный миелит — острое поперечное воспаление спинного мозга, которое может привести к частичной или полной деструкции спинного мозга. Он также может быть однофазным или многофазным. При частичном поражении позвоночника, где преобладают двигательные симптомы, риск развития МС выше, чем при полном поражении (двигательные и чувствительные симптомы, сфинктерные расстройства).
Симптомы
Клинически болезнь проявляется:
Спинномозговая жидкость может быть нормальной или иметь небольшой лимфоцитарный плеоцитоз и повышение концентрации белка. В 1/3 случаев больные сообщают о перенесенной инфекции. Менее половины пациентов имеют бессимптомные вспышки в ЦНС или симптомы, которые распространяются с течением времени в течение 5 лет от начала заболевания.
Поперечное воспаление спинного мозга является гораздо менее распространенной причиной РС, чем ПЭ.Особую проблему представляют пациенты с рецидивирующей формой без новых очагов на МРТ головного мозга. У некоторых пациентов в спинномозговой жидкости обнаруживаются олигоклональные полосы. Они могут представлять собой основную форму рассеянного склероза, при которой редко наблюдается распространение на ЦНС. Следует помнить, что рецидивирующий миелит может возникнуть во время:
Нарушение поверхностной чувствительности является первым симптомом заболевания у большинства больных рассеянным склерозом. Характеристика по курсу МС:
- чувство холода в нижних конечностях, часто асимметричное, усиление в области более парезной конечности,
- Парестезии в виде покалывания в области туловища и нижних конечностей.
В развернутой фазе заболевания увеличивается частота нарушений глубокой чувствительности. В основном это касается вибрации, позиционирования, давления, дискриминации. Эти нарушения возникают вначале в дистальных отделах конечностей (на пальцах рук и ног), а затем в проксимальных отделах.
Повреждение путей пирамиды вызывает:
- парез конечностей,
- повышение мышечного тонуса,
- преувеличение глубоких рефлексов.
Двигательные нарушения при РС прогрессируют. В основном это касается пирамидных и мозжечковых симптомов. Пирамидные двигательные симптомы вначале субъективны в виде «тяжести» конечностей, быстрой утомляемости, периодической тугоподвижности конечностей, а у подростков проявляются непереносимостью физических упражнений на занятиях по физической культуре.
Первые двигательные симптомы реже постоянны, чем поздние, чаще вариабельны, зависят от времени суток, психического состояния и изменения температуры окружающей среды.При неврологическом обследовании выявляют избыточные глубокие рефлексы на конечностях, преимущественно на нижних конечностях, чаще асимметричные, выпадение брюшных рефлексов, реже наличие патологических симптомов из группы Бабинского.
Частота и выраженность парезов конечностей увеличивается с течением заболевания. Сопровождение:
Эти симптомы усиливаются при физической нагрузке и высокой температуре. Изредка отмечается ослабление глубоких рефлексов (возможно, в результате поражения периферических нервов) с одновременным возникновением патологических симптомов, чаще всего симптома Бабинского. В связи с хроническим развитием болезни развиваются парезы и трудности при ходьбе – походка становится паретичной, спастической. Через несколько или более десятка лет болезни, в зависимости от клинической формы, наступает стойкая утрата трудоспособности.
Поэтому сначала больной нуждается в поддержке при ходьбе, пользуется тростью или ходунками, а затем передвигается на инвалидном кресле. Развитие парезов ограничивается преимущественно нижними конечностями и в меньшей степени верхними конечностями. Типичная клиническая картина - парапарезы, но могут быть и три- или тетрапарезы с преобладанием парезов нижних конечностей. При параличах (невозможности совершать активные движения) обычно наблюдается повышение мышечного тонуса по пирамидному типу и - в меньшей степени - мышечная атрофия вследствие бездействия.В начальной фазе заболевания двигательные симптомы возникают у 32-41% больных, в хронической фазе у большинства больных (90%).
Среди симптомов ствола выделяют следующие:
Двусторонний ядерный паралич указывает на рассеянный склероз. При РС также нередко бывает изолированное поражение глазодвигательных нервов, чаще всего глазодвигательного и отводящего нервов. Это характеризуется двоением в глазах, которое обычно исчезает очень медленно и может длиться до нескольких недель. Это чаще встречается на более поздних стадиях заболевания (20–30%), чем в качестве начального симптома при клинически изолированном синдроме (КИС), подозрительном на РС.
Менее распространенные симптомы повреждения ствола головного мозга включают: невралгию тройничного нерва, парез мимических мышц вследствие поражения лицевого нерва и дисфагию — языкоглоточного, блуждающего и подъязычного нервов.Симптомы, указывающие на поражение мозжечка, чаще встречаются на более запущенных стадиях заболевания. К симптомам мозжечкового синдрома относятся:
Постуральный тремор и скандированная речь возникают у пациентов с длительно текущим заболеванием. До сих пор одновременное появление нистагма, скандированной речи и интенционного тремора называли триадой Шарко. Нистагм у больных РС чаще горизонтальный, реже вертикальный и реже ротационный. Весьма характерным для МС является нистагм в сочетании с тремором головы (поражение мозжечка). В ряде случаев мозжечковая атаксия может сопровождаться атаксией задних канатиков вследствие поражения задних канатиков спинного мозга и медиальной ленты ствола головного мозга.
Другие симптомы повреждения ствола головного мозга включают:
Сильное головокружение, сопровождающееся рвотой, может быть симптомом рецидива. Если диагноз однозначен, РС может указывать на воспаление вестибулярного нерва. У больных рассеянным склерозом головокружение часто носит постоянный характер и зависит от движения и изменения положения тела.
Буллезные расстройства встречаются примерно у 90% пациентов с РС и в основном связаны с поражением спинного мозга.Симптомы включают как нарушения поддержания мочеиспускания (учащенное мочеиспускание, императивные позывы к мочеиспусканию, ночные мочеиспускания, недержание мочи), так и опорожнение мочевого пузыря (задержка, задержка мочи). Нарушения в работе мочевого пузыря облегчают возникновение инфекций мочевыводящих путей и наоборот – частые инфекции могут усугубить заболевания мочевого пузыря.
Подтипы нейрогенной дисфункции мочевого пузыря включают:
Гиперактивность детрузора, вторичная по отношению к растормаживанию детрузорного рефлекса из-за повреждения вегетативного тракта.
- Отказ детератора вследствие нарушения дуги детрузорного рефлекса в позвоночном конусе.
- Обструкция оттока мочи вследствие сфинктерно-абдоминальной диссинергии.
-Сочетание вышеуказанных симптомов.
Гиперактивность детрузора при заболеваниях сфинктера мочевого пузыря
Гиперактивность детрузора является очень распространенной формой контроля сфинктера мочевого пузыря при РС и может проявляться учащением мочеиспускания, императивными позывами к мочеиспусканию, ночным мочеиспусканием, малым опорожнением мочевого пузыря и в тяжелых случаях недержанием мочи.Детрузорная недостаточность причин:
Осложнениями этих заболеваний являются инфекции мочевыводящих путей, камни в мочевом пузыре, гидронефроз и почечная недостаточность (реже).
Диссинергия, вызывающая разгрузку сфинктера — это расстройство, вызванное ненормальным расслаблением мышц сфинктера во время мочеиспускания. Этот недуг вызывает торможение мочеиспускания, прерывание оттока мочи, появление неполного опорожнения мочевого пузыря и остаточной мочи, у некоторых больных возникает переливное недержание мочи.
Сфинктерно-детрузорная диссинергия часто связана с сопутствующей гиперактивностью детрузора. Это может привести к сочетанию симптомов, что еще больше усложняет лечение, которое должно включать оба компонента синдрома расстройства. В случае комплексной симптоматики необходима полная урологическая диагностика, включающая уродинамическое исследование мочевого пузыря.
Встречаются почти у 2/3 больных рассеянным склерозом.Наиболее частым симптомом этого недуга являются запоры, которые обычно имеют многофакторную основу, включающую: поражение вегетативных сплетений кишечника, побочное действие лекарственных препаратов, ограничение потребления жидкости, неправильное питание с недостаточным содержанием клетчатки, недостаток физических упражнений. У части больных возникают нарушения дефекации в виде диареи или недержания кала. Эти симптомы могут быть как первичными, так и вторичными по отношению к запорам.
Встречаются у половины женщин и 70% мужчин с РС.Частота этих расстройств может быть неточной из-за других серьезных симптомов, о которых сообщает пациент, и смущения врача и пациента при обсуждении сексуальной сферы. Помимо основной нейрогенной причины, сексуальная дисфункция может быть следствием других симптомов, типичных для рассеянного склероза:
Кроме того, сексуальная дисфункция может быть побочным эффектом принимаемых лекарств (например, снижение либидо при лечении некоторыми антидепрессантами, сухость влагалища при применении антихолинергических препаратов). У мужчин расстройства обычно включают:
Женщины чаще всего страдают от снижения либидо, аноргазмии и диспареунии. У представителей обоих полов может наблюдаться снижение сексуальных ощущений.
Усталость является одним из наиболее распространенных симптомов рассеянного склероза, хотя и малоизвестным. Синдром хронической усталости относится к нехватке энергии или ощущению истощения, не связанному с депрессией и слабостью мышц конечностей.Усталость является одним из трех симптомов заболевания примерно у 75% пациентов с рассеянным склерозом и основным симптомом у некоторых. Он усиливается под влиянием боли, стресса, депрессии, длительной физической нагрузки и жары, серьезно влияя на повседневную активность больных. Улучшение происходит во время отдыха и сна. Существует несколько видов этого синдрома:
1. Усталость - утомление, возникающее в результате усилия, неадекватного существующему парезу.
2. Двигательная усталость - усиление неврологической симптоматики после физической нагрузки.
3. Непереносимость жары - усиление симптомов на фоне повышения температуры тела, аналогично симптому Утхоффа а.
4. Усталость. Хроническая усталость, не связанная с вышеуказанными факторами, возможно, наименее изученный тип усталости, связанный с рассеянным склерозом.
Когнитивные нарушения на поздних стадиях РС встречаются примерно у 70% больных, иногда также на ранних стадиях заболевания.У некоторых больных выраженность этих нарушений не коррелирует с выраженностью других клинических симптомов.
Наиболее часто выходят из строя:
Эти симптомы проявляются в виде забывчивости, рассеянности, затруднений при выполнении сложных заданий или так называемыхкогнитивная усталость. Наличие данного вида нарушений следует заподозрить у больных, испытывающих трудности при выполнении служебных обязанностей или в социальных контактах, и не может быть объяснено имеющимся физическим состоянием.
Диагностика когнитивных расстройств
Хотя существует несколько скрининговых тестов, для точной оценки типа и тяжести расстройств требуется полное нейропсихологическое обследование.Большинство авторов считают, что у пациентов с прогрессирующими формами (ВПРС и ППРС) обнаруживаются значительно более глубокие когнитивные нарушения по сравнению с рецидивирующе-ремиттирующим РС. Пациенты с ППРС демонстрируют явно худшее усвоение новой вербальной информации. Более того, почти у 60% больных в далеко зашедшей стадии болезни отмечается дефицит автобиографической памяти. Напротив, скорость обработки информации и исполнительные навыки хуже в случаях сопутствующей депрессии. При оценке взаимосвязи показателей МРТ головного мозга с когнитивными нарушениями установлено, что атрофия серого вещества (коры головного мозга) и белого вещества способствует возникновению нервно-психических расстройств.Повреждение аксонов, по-видимому, имеет ключевое значение для развития когнитивных расстройств, о чем свидетельствует прогрессирующая атрофия головного мозга, возникающая при различных формах заболевания, поражающая все отделы головного мозга, включая мозолистое тело. Таким образом, с длительностью заболевания усугубляются когнитивные дисфункции. В основном это относится к:
Когнитивные нарушения не коррелируют со степенью инвалидности, оцениваемой по шкале Kurtzke EDSS. Нейропсихологические тесты, исследующие память, внимание и зрительно-пространственные функции, часто требуют времени. Пациенты с меньшей подвижностью выполняют задачи медленнее, что не означает их неэффективность.
В исследованиях, проведенных до сих пор, было обнаружено, что распространенность депрессии выше у пациентов с РС, чем в общей популяции.Диагноз РС — заболевания с непредсказуемым течением, вызывающим нарастающую инвалидизацию, — делает депрессию реактивным явлением у этих больных. Тем не менее частота депрессии выше при рассеянном склерозе (50-70%) по сравнению с другими хроническими заболеваниями, что может свидетельствовать об органической причине этих нарушений, связанной с самим болезненным процессом или проводимым лечением.
Симптомы депрессии могут быть неверно истолкованы как утомляемость при рассеянном склерозе, когнитивные нарушения или побочный эффект лечения.Тяжесть депрессии коррелирует с тяжестью симптомов заболевания, прогрессированием инвалидизации, нарастанием инвалидности, недостаточной эффективностью лечения и возникновением побочных эффектов в течение многих лет лечения. Дополнительной причиной неустойчивости настроения и эмоциональной лабильности у больных РС может быть псевдотубулярный синдром, который может вызывать тревогу у больного и его семьи. Депрессия у больных РС встречается в 7 раз чаще, чем в общей популяции, и может быть причиной повышенного риска суицида.
В таких ситуациях помощь психолога оказывается неоценимой. Вы можете получить поддержку в частных филиалах POLMED. Воспользуйтесь предложением на портале medonetmarket.pl.
Клиническое течение рассеянного склероза сильно различается. рецидивов и ремиссий наиболее часто встречаются в начальной стадии заболевания.
Во время острых эпизодов неврологических симптомов ухудшаются и иногда исчезают спонтанно в течение нескольких недель, часто без какого-либо лечения.Возникающие симптомы существенно различаются у отдельных больных, особенно при дебюте заболевания в более молодом возрасте по сравнению с более поздним возрастом дебюта.
Ремиттирующее течение часто начинается в более раннем возрасте моносимптомное , например, ON (36%) или парестезии (33%). Парезы конечностей как самостоятельный симптом или в сочетании с чувствительными нарушениями возникают чаще в более позднем возрасте дебюта. Новые симптомы обычно развиваются в течение нескольких часов или дней и часто меняются.невралгия длительностью несколько секунд или несколько минут, дистонические движения, но их не следует рассматривать как отдельное обострение.
В свою очередь, появление новых симптомов или обострение предыдущих симптомов продолжительностью более 24 часов квалифицируется как рецидив. У 20-25% больных с рецидивирующе-ремиттирующим началом рецидив возникает в течение года, у 50% - в течение 2 лет, у 1/3 больных через 3 года болезни. Частота рецидивов в начальной стадии заболевания колеблется в пределах 0,2-1,3/год.Факторами, повышающими частоту рецидивов, являются вирусные инфекции, послеродовой период (6 мес) (табл. 5.3).
Мазурка / МазуркаКлинически изолированный синдром (КИС), предполагающий рассеянный склероз, предшествует возникновению клинически достоверного рассеянного склероза (КРС).CIS может быть моно- (79%) или многоочаговым (21%) началом. Среди клинических форм КИС выделяют:
Время конверсии CIS в CDMS является клиническим признаком возникновения заболевания второй линии с другой клинической картиной (74% в течение следующих 5 лет).
Рассеянный склероз развивается значительно быстрее у больных:
Различия во времени перехода от CIS к CDMS более продолжительны в случае неврита зрительного нерва и хуже (укороченное время) у пациентов с полисимптомным началом заболевания.
Фактором риска конверсии в CDMS являются олигоклональные полосы и антитела к основному белку миелина (анти-MBP) и гликопротеину олигодендроцитов (анти-MOG) в спинномозговой жидкости, а также аномальные зрительные вызванные потенциалы.
имеет наибольшую прогностическую ценность при оценке риска прогрессирования КИС (клинически изолированного синдрома) в рассеянный склероз. Риск конверсии связан с количеством очагов и их расположением во времени и пространстве (другое МРТ-исследование или исследование, указывающее на мультифокальные и мультитемпоральные изменения). В 2010 году улучшены МРТ-показатели мультифокальности и мультифокальности в диагностике рассеянного склероза.
Необходимо продемонстрировать 1 Т2-зависимое поражение по крайней мере в 2 из 4 локализаций центральной нервной системы: паравентрикулярной, субкортикальной, субтенториальной и в карданном отделе позвоночника. Наличие усиливающих контраст (Gd+) изменений не обязательно для демонстрации мультифокальности.
Для демонстрации многовременности должно быть выполнено одно из следующих условий:
Количество изменений при МРТ-скрининге позволяет прогнозировать не только конверсию в ЦДРС, но и вероятность развития двигательной инвалидности. После CIS клиническое течение рассеянного склероза вариабельно и обычно характеризуется эпизодами острых рецидивов, постепенным прогрессирующим ухудшением или их комбинацией. Частота и тяжесть рецидивов, а также величина и продолжительность прогрессирования изменений и прогрессирования инвалидизации непредсказуемы для каждого больного.
При естественном течении РС выделяют следующие клинические формы заболевания (рис. 5.2):
А. Рецидивирующе-ремиттирующий рассеянный склероз (РРС) - 55-59% больных.
B. Вторично-прогрессирующий рассеянный склероз (ВПРС) - 27-31% больных.
C. Первично-прогрессирующий рассеянный склероз (ППРС) - 9-20% больных, с подтипом: Прогрессивно-рецидивирующий рассеянный склероз (ПРРС) - 6%.
Д. Лагодна (доброкачественный рассеянный склероз - ДНМС) - 5 -20%.
Мазурка / МазуркаРИС.5.2. Клинические формы естественного течения рассеянного склероза (Martin et al., 2003). 90 522
Эпидемиологические исследования показывают, что женщины, родившие больше детей, более физически здоровы, чем те, кто никогда не рожал или рожал один раз (Runmarker & Andersen, 1995).Прогрессирование инвалидности по Kurtzke DSS (шкала статуса инвалидности) в зависимости от возраста начала РС показано в таблице 5.5. Таким образом, накопление необратимой инвалидности при рассеянном склерозе строго зависит от возраста больных на момент начала заболевания. Начало заболевания в более раннем возрасте связано с более ранним возрастом дебюта СДС 4, 6 и 7 степени (позднее у женщин, чем у мужчин). Средняя продолжительность жизни от начала заболевания составляет 25-35 лет.Сокращение ожидаемой продолжительности жизни больных РС по сравнению с общей популяцией составляет 7 лет. Он был значительно продлен с момента начала терапии интерфероном бета. Рассеянный склероз редко является причиной смерти. В 30-35% летальные исходы больных РС связаны с осложнениями заболевания (Sadovnick et al., 1991). Наиболее частым осложнением, приводящим к летальному исходу, является пневмония как следствие тяжелой инвалидизации по шкале EDSS выше 7. В 15,1% случаев причиной смерти является самоубийство (в несколько раз чаще, чем в общей популяции).Выживаемость при РС также зависит от пола и возраста начала; мужчины живут меньше, чем женщины, а возраст старше 35 лет на момент заболевания связан с более коротким временем выживания.
1. Острый рассеянный склероз - Марбургский вариант - острая форма (агрессивный РС) встречается редко. Вариант Марбург был описан в 1906 году. Клиническая симптоматика нарастает в течение нескольких недель и характеризуется одновременным поражением головного, стволового и спинного мозга, что приводит к нарушениям сознания в виде сопора (сопора), комы или постмозговой ригидности.Термин злокачественный РС определяют как вариант течения, приводящий к полной инвалидности или смерти в течение 5 лет. Злокачественная (агрессивная) форма наблюдается как у детей, так и у взрослых в возрасте до 35 лет. У некоторых больных первым симптомом является большое пятно в одном полушарии или в спинном мозге с эффектом массы. Часто из-за сходства с глиобластомой или лимфомой требуется биопсия головного мозга. После периода быстрого ухудшения симптомов может произойти конверсия в более распространенные формы MS/
.2.Диффузный рассеянный склероз - Болезнь Шильдера - Болезнь Шильдера, описанная Полом Шильдером в 1912 г., характеризуется тяжелой, обширной демиелинизацией подкоркового белого вещества с очень быстрым клиническим течением и быстрым развитием тяжелой неврологической симптоматики. Симптомы поражения ствола головного мозга проявляются гораздо чаще:
На второй стадии заболевания у больного могут развиться эпилептические припадки, когнитивная дисфункция, атетозные движения, ригидность мышц.В ряде случаев на МРТ выявляют очаги, имитирующие опухоль головного мозга с признаками локального отека и опухолеподобного РС.
Признание
Из-за диагностических трудностей требуется биопсия головного мозга, предпочтительно в учреждении с соответствующим оборудованием для стереотаксической биопсии под контролем МРТ. Гистопатологическая картина характеризуется диффузными перивентрикулярными поражениями с очагами некроза. В целом прогноз при болезни Шильдера менее благоприятен, чем при типичном РС.
3. Концентрический склероз Бало - Концентрический склероз, описанный Бало в 1927 г., представляет собой острую форму рассеянного склероза с клинической картиной, сходной с марбургским вариантом рассеянного склероза. Дебют заболевания приходится на возраст от 20 до 50 лет и характеризуется головными болями и нарушением сознания, афазией, когнитивными нарушениями, психотическими симптомами и судорогами. При гистологическом исследовании в области больших полушарий распознают характерное чередование слоев множественного миелинового повреждения с слоями законсервированного миелина с масс-эффектом, щадящим мозжечок, ствол головного мозга, переход зрительных нервов и спинной мозг.В спинномозговой жидкости можно заметить наличие олигоклональных полос и повышенный синтез IgG. Течение заболевания обычно подострое или острое. Заболевание встречается в основном в Азии (Филиппины, Китай) и длится от нескольких до нескольких месяцев. Вначале отмечаются очаговые симптомы, за которыми следуют прогрессивный паралич конечностей, деменция, корковая слепота и псевдобульбовый синдром.
ССЫЛКИ
Арнетт П.А., Хиггинсон К.Х., Рэндольф Дж. и др.: Депрессия при рассеянном склерозе; Отношение к способности планирования. J Международный нейропсихологический 2001; 7: 665-674.
Аудоин Б., Ибаролла Д., Маликова И. и др.: Начало и подоплека атрофии белого вещества на самой ранней стадии рассеянного склероза – двухлетнее продольное МРТ/МРСИ исследование мозолистого тела. Мульт Склер 2007; 13: 41-51.
Berger T., Rubner P., Schautzer F. et al: Антимиелиновые антитела как предиктор клинически определенного рассеянного склероза после первого демиелинизирующего события.N Engl J Med 2003; 349: 139-145.
Betscher E.: Анализ когнитивной дисфункции и морфометрических изменений спаек при рассеянном склерозе. Диссертация. WIML, Варшава, 2008 г.
Bonek R., Maciejek Z.: Естественное течение рассеянного склероза. Новости неврологии 2009; 9: 116-125.
Брэдли В.Г., Дерофф Р.Б., Фенихель Г.М., Янкович Дж.: Неврология в клинической практике, т. II, изд. Польский Прусинский А.(ред.). Издательство Челей, Люблин, 2006 г., 1940-1962 гг.
Брод С.А., Линдси Дж.В., Волински Дж.С.: Рассеянный склероз: клиническая картина, диагностика и лечение. Amer Family Phys 1996; 54: 1301-1311.
Кэмп С.Дж., Стивенсон В.Л., Томпсон А.Дж. и др.: Продольное исследование когнитивных функций при первично-прогрессирующем рассеянном склерозе. Мозг 2005; 128: 2891-2898.
Cendrowski W.: Демиелинизирующие заболевания. PZWL, Варшава, 1986, 126–154, 271–285.
Коэн Дж.А., Рэй-Грант А.: Рассеянный склероз. Путеводитель, изд. Польский Мачеек З. (ред.). Издательство ITEM, Варшава, 2012 г., 7-11, 43-57.
Confavreux C., Vukusic S., Adeleine P.: Ранние клинические предикторы и прогрессирование необратимой инвалидности при рассеянном склерозе: амнестический процесс. Мозг 2003; 126: 770-782.
Confavreux C., Vukusic S.: Возрастные вехи инвалидности при рассеянном склерозе. Мозг 2006; 129: 595-605.
D'hooghe M.B., Haentjens P., Nagels G. и др.: Менархе, оральные контрацептивы, беременность и прогрессирование инвалидности при рецидивирующем и прогрессирующем рассеянном склерозе. Дж. Нейрол, 2012 г.; 259: 855-861.
Domżał T .: Боль при рассеянном склерозе. Конференция «Достижения и избранные клинические проблемы РС», Дзвижино, 2004 г.
Эрикссон М., Андерсен О., Ранмейкер Б.: Долгосрочное наблюдение за пациентами с клинически изолированными синдромами рецидивирующе-ремиттирующего и вторично-прогрессирующего рассеянного склероза.Мульт Склер 2003; 9: 260-274.
Fredriksen J.L., Larson H.B., Olesen J. et al: МРТ, ВЭП, СЭП и биотезиометрия позволяют предположить, что моносимптомный острый неврит зрительного нерва является первым проявлением рассеянного склероза. Acta Neurol Scand 1991; 83: 343-350.
Fryze W., Zaborski J., Memberska A.: Боль при рассеянном склерозе. Нейрол Нейрочир Пол 2002; 36: 275-281.
Гудин Д.С., Редер А.Т., Эберс Г.К. и другие.: Выживание в MS. Рандомизированное когортное исследование через 21 год после начала базового исследования IFN бета-1b. Неврология 2012; 78: 1315-1322.
Гудкин Д., Хертсгаард Д., Рудик Р.: Частота обострений и приверженность к типу заболевания в проспективно наблюдаемой популяции с рассеянным склерозом. Арка Нейрол 1989; 46: 1107-1112.
Карлинская И., Сельмай К.: Когнитивные расстройства при рассеянном склерозе. Нейрол Нейрочир Пол 2005; 39: 125-133.
Кременчугский М., Rice GPA, Baskerville J. et al: Естественная история рассеянного склероза: географическое исследование. 9. Наблюдения за прогрессирующей фазой заболевания. Мозг 2006; 129: 584-594.
Кухарчук Ю.: Оценка толщины слоя нервных волокон сетчатки, толщины и объема макулы в глазах больных рассеянным склерозом с помощью спектральной оптической когерентной томографии I. Докторская диссертация. СМ УМК, Быдгощ 2012.
Курцке Дж.Ф.: Оценка неврологических нарушений при рассеянном склерозе: расширенная шкала статуса инвалидности (EDSS). Неврология 1983; 33: 1444-1452.
Лотс Ж.: Усталость при МС. Фармакотерапевтическое средство Psych Neurol 2005; 3: 279-282.
Lucchinetti C.: Спектр идиопатических воспалительных демиелинизирующих заболеваний. Острые лейкоэнцефалопатии. Am Acad Neurol, Денвер 2002, 1424,
Линч С.Г., Парментер Б.А., Денни Д.Р.: Связь между когнитивными нарушениями и физической инвалидностью при рассеянном склерозе.Мульт Склер 2005; 11: 469-476.
Maciejek Z., Chmielewski H., Lisiewicz J. и др.: Некоторые клинические и эпидемиологические аспекты рассеянного склероза. Вид Лек 1981; 34: 639-643.
Martin R., Hohlfeld R., McFarland H.F.: Рассеянный склероз, [в:] Brandt T., Caplan L.R., Dichgans J., Diener H.Ch., Kennard Ch.: Курс и лечение неврологических расстройств. Академическая пресса, 2003 г., стр. 677–679.
Макдоннел Г.В., Хокинс С.А.: Первично-прогрессирующий рассеянный склероз: растущая ясность, но много вопросов без ответов. J Neurol Sci 2002; 199: 1-15.
Моррисси С.П., Миллер Т.Х., Кендалл Б.Е. и др.: Значение аномалий магнитно-резонансной томографии головного мозга при появлении клинически изолированных синдромов, свидетельствующих о рассеянном склерозе: 5-летнее последующее исследование. Мозг 1993; 116: 135-146.
Исследовательская группа по невриту зрительного нерва: профили высокого и низкого риска развития рассеянного склероза в течение 10 лет после неврита зрительного нерва.Опыт испытания лечения неврита зрительного нерва. Арка Офтальмол 2003; 121: 944-949.
Исследовательская группа Opti Neuritis: Риск рассеянного склероза после неврита зрительного нерва. Последующее наблюдение за заключительным испытанием лечения неврита зрительного нерва. Арка Нейрол 2008; 65: 727-732.
О’Риордан Дж.И., Томпсон А.Дж., Кингсли Д.П. и др.: Прогностическое значение МРТ головного мозга при клинически изолированных синдромах ЦНС: 10-летнее наблюдение. Мозг 1998; 121: 495-503.
Пакпур Дж., Дисанто Г., Лейси М.В. и др.: Грудное вскармливание и рецидивы рассеянного склероза: метаанализ. Дж. Нейрол, 2012 г.; 259: 2246-2248.
Пирко И., Носеворти Дж.Х.: Демиелинизирующие заболевания центральной нервной системы, [в:] Гетц Ч.Г.: Учебник клинической неврологии. Elsevier Science (США) 2003, 1062-1070.
Polman Ch.H., Reingold S.C., Banwell B. et al.: Диагностические критерии рассеянного склероза: 2010 г. Пересмотренные критерии McDonald. Энн Нейрол, 2011 г.; 69: 292-302.
Poser C.M., Paty D.W., Scheinberg L. et al: Новые диагностические критерии рассеянного склероза: Руководство по исследовательским протоколам. Энн Нейрол, 1983 г .; 13: 227-231.
Potemkowski A.: Неврит зрительного нерва как начальный симптом рассеянного склероза. Глазная клиника 2000; 102: 95-98.
Rovaris M., Bozzali M., Santuccio G. et al: In vivo оценка патологии головного мозга и шейного отдела спинного мозга у пациентов с первично-прогрессирующим рассеянным склерозом.Мозг 2001; 124: 2540-2549.
Ранмаркер Б., Андерсен О.: Прогностические факторы в когорте заболеваемости рассеянным склерозом с двадцатипятилетним наблюдением. Мозг 1993; 116: 117-134.
Runmarker B., Andersen O.: Беременность связана с более низким риском возникновения и лучшим прогнозом при рассеянном склерозе. Мозг 1995; 118: 253-261.
Садовник А.Д., Эйзен К., Эберс Г.К. и др.: Причины смерти больных, посещающих клиники рассеянного склероза.Неврология 1991; 41: 1193-1196.
Садовник А.Д., Эберс Г.К., Уилсон Р.В. и др.: Ожидаемая продолжительность жизни пациентов, посещающих клиники рассеянного склероза. Неврология 1992; 42: 991-994.
Сельмай К.: Рассеянный склероз. Медицинское издательство Termedia, Познань, 2006, 84-121.
Swain S.E.: Рассеянный склероз: последствия для первичной медико-санитарной помощи. практикующая медсестра, 1996 год; 21: 40-54.
Томпсон А.Дж.: Клинический обзор рассеянного склероза.Клин Иммунотер 1996; 5 (Приложение 1): 1-11.
Томпсон А.Дж., Полман Ч., Миллер Д.Х. и др. Первично-прогрессирующий рассеянный склероз. Мозг 1997; 120: 1085-1096.
Виктор М., Роппер А.Х.: Принципы неврологии Адамса и Виктора. McGraw-Hill Medical Publishing Division 2001, 961-968.
Вукусич С., Конфавре С.: Прогностические факторы прогрессирования инвалидности во вторично-прогрессирующей фазе рассеянного склероза.J Neurol Sci 2003; 2006: 135-137.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественное течение рассеянного склероза: географическое исследование. 2. Прогностическое значение раннего клинического течения. Мозг 1989; 112: 1419-1428.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественная история рассеянного склероза: географическое исследование: I Клиническое течение и инвалидность. Мозг 1989; 112: 133-136.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Энн Нейрол, 1994; 36: 6-11.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Нейрол Клин 1995; 13: 119-146.
Вендер М.: Демиелинизирующие заболевания, [в:] Либерски П.П., Папиерз В. (ред.): Нейропатология Моссаковского. Издательство Челей, Люблин 2005, 161-175.
Zaborski J., Darda-Ledzion L.: Сексуальная дисфункция у больных рассеянным склерозом.II Симпозиум Польского общества неврологической реабилитации, Закопане 2005, 72-78.
Источник: АБДОМАЛЬНЫЙ ФИЗИЧЕСКИЙ ТЕСТ С ДИАГНОСТИЧЕСКИМИ ЭЛЕМЕНТАМИ; Издательство Челей 9000 5
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 522
Рассеянный склероз — это заболевание, причины которого до конца не изучены.Диагностировать тоже непросто, потому что симптомы не четкие и не всегда...
Беата МихаликАнтек Кроликовски сообщил, что страдает неизлечимой болезнью. "Я получил такой подарок в виде диагноза РС, т.е. рассеянный склероз" - сказал он в программе...
Милена ЗавислинскаяРассеянный склероз — это хроническое заболевание нервной системы, при котором нервы передаются неправильно. Название происходит от "раскидистый"...
Павел ШермерНаиболее распространенные симптомы рассеянного склероза (РС) появляются в возрасте от 20 до 20 лет.и 40 лет. Заболевание характеризуется стадиями выраженности симптомов и ...
Сильвия СтахураКаролина Грушка страдает хроническим неврологическим заболеванием, известным как рассеянный склероз (РС). - Мне очень повезло, пока я не встретил...
Моника МиколайскаМощь и сила вневременной музыки Фредерика Шопена, к сожалению, не отразились на его здоровье.С каждым годом ситуация ухудшалась...
Высокоэффективные методы лечения изменили подход к лечению рассеянного склероза, подчеркивают эксперты.
Пресс-материалыВ Польше насчитывается ок.50 тысяч люди. Это чаще женщины. И хотя в последние годы возможности лечения этого заболевания улучшились, ...
Ассоциация журналистов за здоровьеПри рассеянном склерозе (РС) время имеет решающее значение, поскольку это активное заболевание.При появлении первых симптомов больные... 9000 5
Рассеянный склероз (РС) — это заболевание, от которого страдают примерно 45 000 человек в Польше. люди. Из них только около 12 000 лечатся. пациентов, что составляет 26 ...
Анна Зимны-ЗайонцВ основном симптомы заболевания можно разделить на две категории:
1. Симптомы, связанные с демиелинизацией и потерей аксонов , например, сенсорные нарушения в конечностях, ретробульбарное воспаление зрительного нерва, парез и спастичность нижних конечностей, атаксия, нарушение функции сфинктера, невралгия, проблемы с когнитивными функциями ( Thompson, 1996, 1997; Victor and Ropper, 2001; Pirko and Noseworthy, 2003).
2. Симптомы, связанные с секрецией цитокинов, протеаз и свободных радикалов - депрессивные состояния, усталость, недомогание (Pirko and Noseworthy, 2003; Martin and Hohlfeld, 2003; Losy, 2004).
Текущие симптомы быстро развиваются в течение нескольких минут или часов и обычно исчезают в течение часов, дней или недель (рецидивы, рецидивы).Начальные симптомы связаны с единичным поражением, появляющимся, например, в зрительных нервах, стволе головного мозга или спинном мозге (Brod et al., 1996; Thompson, 1996; Victor and Ropper, 2001; Pirko and Noseworthy, 2003). Симптомы, которые могут появиться в начале заболевания, представлены в таблице 5.1.
Мазурка / МазуркаОбщая слабость или онемение, иногда коллективно в одной конечности или конечностях, является начальным симптомом у половины пациентов.Покалывание в конечностях и опоясывающие нарушения чувствительности на туловище часто связаны с поражением задних канатиков спинного мозга и являются его следствием. Эти симптомы отличаются от более основных симптомов — нарушения контроля в одной или обеих нижних конечностях, связанных с парезом или атаксией (атаксия). Сухожильные рефлексы сохраняются, а в дальнейшем становятся избыточными при наличии тыльного сгибания большого пальца стопы (симптом Бабинского), выпадении брюшных рефлексов, наличии различной степени поверхностных и глубоких нарушений чувствительности.
Пациенты с рассеянным склерозом обычно сообщают о симптомах на одной конечности и объективно на обеих конечностях. Пассивное сгибание затылка может вызвать онемение (покалывание) между лопатками, туловищем и поясничной областью, иррадиирующее в переднюю часть бедер (симптом Лермитта). Этот симптом был описан Бабинским при травме шейного отдела позвоночника. Участие Лермитта высветило частые случаи рассеянного склероза (Виктор и Роппер, 2001).
Другие симптомы запуска:
Нарушение чувствительности является наиболее частым начальным симптомом РС (21-55% пациентов).Онемение, парестезия, чувство жжения и гиперестезия могут возникать в одной или нескольких конечностях, частях конечности или туловища, лица или в нескольких местах сразу. Наиболее характерной сенсорной проекцией является Спинномозговой сенсорный синдром в сочетании с синдромом сломанной руки. Другой сложной картиной нарушений является онемение и парестезии, возникающие вначале в одной, а затем в обеих стопах с вовлечением туловища или верхних конечностей. Сопутствующими симптомами являются проблемы с равновесием, общая слабость, внезапные позывы к мочеиспусканию и симптом Лермитта.
Как развивается спинальный сенсорный синдром?
Спинальный сенсорный синдром может быть следствием появления демиелинизации в сенсорных проводящих путях спинного мозга, ипсилатеральных по отношению к сенсорным нарушениям, и может свидетельствовать о подозрении на рассеянный склероз у молодых людей, если он разрешается спонтанно или после введения кортикостероидов.
Синдром инвалидной руки характеризуется онемением и нарушением глубокой чувствительности, что, в свою очередь, затрудняет письмо рукой и на клавиатуре, застегивание кнопок или хватание предметов, не глядя на них.Дискомфорт может затрагивать обе руки (очаг в шейном отделе позвоночника или в стволе мозга) и сохраняться в течение нескольких месяцев. Это очень специфический набор симптомов, который редко наблюдается при других заболеваниях.
При рассеянном склерозе встречаются также т.н. пароксизмальных симптомов очень короткой продолжительности. Эти симптомы включают:
Боль не является частым симптомом при РС, хотя и возникает у больных с поражением спинного мозга, в основном корешковая (10%), реже приступообразная и опоясывающая, компрессионная вокруг нижних конечностей и туловища.
Боли, связанные с рассеянным склерозом, включают:
Головные боли могут быть особенно неприятными и принимать форму: невралгии тройничного нерва, боли в глазах и, по мнению некоторых, могут быть мигренью и головной болью напряжения.
Все сомнения, связанные с состоянием здоровья людей, страдающих рассеянным склерозом, следует консультировать с неврологом. Теперь это можно сделать удобно, не выходя из дома и не посещая клинику. Вы можете записаться на онлайн-консультацию через портал halodoctor.pl.
Приблизительно у 25% пациентов с РС (более высокий процент у детей) ЗН является первым симптомом заболевания.В течение нескольких дней наблюдается частичная или полная потеря остроты зрения на один глаз. У некоторых больных нарушениям зрения предшествуют боли в глазном яблоке, усиливающиеся при движениях и надавливании на него. В редких случаях ухудшение остроты зрения прогрессирует в течение нескольких недель, что свидетельствует о развитии опухоли зрительного нерва.
Симптомы
Обычно имеется центральная скотома. Значительно реже возникают периферические, парацентральные и высотные скотомы.Высотный дефект - дефект всей или части верхней или нижней половины поля зрения, не выходящий за срединный меридиан. Чаще всего проявляется в течении ишемической передней оптической нейропатии. У некоторых пациентов двустороннее ПОН возникает одновременно или в течение нескольких дней или недель, а повторное ПО встречается в 1 из 8 случаев. Симптомы, связанные с невритом зрительного нерва, включают:
При изолированном неврите зрительного нерва наличие этого симптома указывает на быструю конверсию в клинически определенный рассеянный склероз.
Субклинические симптомы неврита зрительного нерва
Субклинические симптомы повреждения зрительного нерва, такие как:
может свидетельствовать о развитии демиелинизирующего процесса (рис.5.1 - спектральная оптическая когерентная томография - СОКТ - спектральная оптическая когерентная томография а). Треть больных выздоравливает полностью, а у остальных больных наступает значительное улучшение вне зависимости от метода лечения. Дисхроматопсия - или нарушения цветового зрения, часто являются стойкими симптомами неврита зрительного нерва, которые указывают на десатурацию цветов. В половине случаев с ОН в анамнезе возможно развитие других симптомов РС (74% у женщин и 34% у мужчин) в течение 15 лет от начала нарушения зрения.
У детей риск ниже (26% при 40-летнем наблюдении). У многих пациентов с ОН сосуществуют бессимптомные очаги поражения центральной нервной системы (ЦНС), что является риском конверсии в ЦНС, а рецидив ОН повышает риск развернутого РС.
Возникновение неврита зрительного нерва в начальной стадии заболевания является симптомом с хорошим прогнозом, так как в таких случаях время конверсии в CDMS может составлять даже несколько лет, а заболевание характеризуется более медленным прогрессированием.В настоящее время считается, что вероятность развития развернутого рассеянного склероза после перенесенного ОН повышается при выявлении одного или нескольких демиелинизирующих очагов при МРТ-исследовании, наличии олигоклональных полос при исследовании спинномозговой жидкости и в случае атипичной неврологической симптоматики.
Кроме того, факторами, повышающими риск конверсии в CDMS, являются:
Поперечный миелит — острое поперечное воспаление спинного мозга, которое может привести к частичной или полной деструкции спинного мозга. Он также может быть однофазным или многофазным. При частичном поражении позвоночника, где преобладают двигательные симптомы, риск развития МС выше, чем при полном поражении (двигательные и чувствительные симптомы, сфинктерные расстройства).
Симптомы
Клинически болезнь проявляется:
Спинномозговая жидкость может быть нормальной или иметь небольшой лимфоцитарный плеоцитоз и повышение концентрации белка. В 1/3 случаев больные сообщают о перенесенной инфекции. Менее половины пациентов имеют бессимптомные вспышки в ЦНС или симптомы, которые распространяются с течением времени в течение 5 лет от начала заболевания.
Поперечное воспаление спинного мозга является гораздо менее распространенной причиной РС, чем ПЭ.Особую проблему представляют пациенты с рецидивирующей формой без новых очагов на МРТ головного мозга. У некоторых пациентов в спинномозговой жидкости обнаруживаются олигоклональные полосы. Они могут представлять собой основную форму рассеянного склероза, при которой редко наблюдается распространение на ЦНС. Следует помнить, что рецидивирующий миелит может возникнуть во время:
Нарушение поверхностной чувствительности является первым симптомом заболевания у большинства больных рассеянным склерозом. Характеристика по курсу МС:
- чувство холода в нижних конечностях, часто асимметричное, усиление в области более парезной конечности,
- Парестезии в виде покалывания в области туловища и нижних конечностей.
В развернутой фазе заболевания увеличивается частота нарушений глубокой чувствительности. В основном это касается вибрации, позиционирования, давления, дискриминации. Эти нарушения возникают вначале в дистальных отделах конечностей (на пальцах рук и ног), а затем в проксимальных отделах.
Повреждение путей пирамиды вызывает:
- парез конечностей,
- повышение мышечного тонуса,
- преувеличение глубоких рефлексов.
Двигательные нарушения при РС прогрессируют. В основном это касается пирамидных и мозжечковых симптомов. Пирамидные двигательные симптомы вначале субъективны в виде «тяжести» конечностей, быстрой утомляемости, периодической тугоподвижности конечностей, а у подростков проявляются непереносимостью физических упражнений на занятиях по физической культуре.
Первые двигательные симптомы реже постоянны, чем поздние, чаще вариабельны, зависят от времени суток, психического состояния и изменения температуры окружающей среды.При неврологическом обследовании выявляют избыточные глубокие рефлексы на конечностях, преимущественно на нижних конечностях, чаще асимметричные, выпадение брюшных рефлексов, реже наличие патологических симптомов из группы Бабинского.
Частота и выраженность парезов конечностей увеличивается с течением заболевания. Сопровождение:
Эти симптомы усиливаются при физической нагрузке и высокой температуре. Изредка отмечается ослабление глубоких рефлексов (возможно, в результате поражения периферических нервов) с одновременным возникновением патологических симптомов, чаще всего симптома Бабинского. В связи с хроническим развитием болезни развиваются парезы и трудности при ходьбе – походка становится паретичной, спастической. Через несколько или более десятка лет болезни, в зависимости от клинической формы, наступает стойкая утрата трудоспособности.
Поэтому сначала больной нуждается в поддержке при ходьбе, пользуется тростью или ходунками, а затем передвигается на инвалидном кресле. Развитие парезов ограничивается преимущественно нижними конечностями и в меньшей степени верхними конечностями. Типичная клиническая картина - парапарезы, но могут быть и три- или тетрапарезы с преобладанием парезов нижних конечностей. При параличах (невозможности совершать активные движения) обычно наблюдается повышение мышечного тонуса по пирамидному типу и - в меньшей степени - мышечная атрофия вследствие бездействия.В начальной фазе заболевания двигательные симптомы возникают у 32-41% больных, в хронической фазе у большинства больных (90%).
Среди симптомов ствола выделяют следующие:
Двусторонний ядерный паралич указывает на рассеянный склероз. При РС также нередко бывает изолированное поражение глазодвигательных нервов, чаще всего глазодвигательного и отводящего нервов. Это характеризуется двоением в глазах, которое обычно исчезает очень медленно и может длиться до нескольких недель. Это чаще встречается на более поздних стадиях заболевания (20–30%), чем в качестве начального симптома при клинически изолированном синдроме (КИС), подозрительном на РС.
Менее распространенные симптомы повреждения ствола головного мозга включают: невралгию тройничного нерва, парез мимических мышц вследствие поражения лицевого нерва и дисфагию — языкоглоточного, блуждающего и подъязычного нервов.Симптомы, указывающие на поражение мозжечка, чаще встречаются на более запущенных стадиях заболевания. К симптомам мозжечкового синдрома относятся:
Постуральный тремор и скандированная речь возникают у пациентов с длительно текущим заболеванием. До сих пор одновременное появление нистагма, скандированной речи и интенционного тремора называли триадой Шарко. Нистагм у больных РС чаще горизонтальный, реже вертикальный и реже ротационный. Весьма характерным для МС является нистагм в сочетании с тремором головы (поражение мозжечка). В ряде случаев мозжечковая атаксия может сопровождаться атаксией задних канатиков вследствие поражения задних канатиков спинного мозга и медиальной ленты ствола головного мозга.
Другие симптомы повреждения ствола головного мозга включают:
Сильное головокружение, сопровождающееся рвотой, может быть симптомом рецидива. Если диагноз однозначен, РС может указывать на воспаление вестибулярного нерва. У больных рассеянным склерозом головокружение часто носит постоянный характер и зависит от движения и изменения положения тела.
Буллезные расстройства встречаются примерно у 90% пациентов с РС и в основном связаны с поражением спинного мозга.Симптомы включают как нарушения поддержания мочеиспускания (учащенное мочеиспускание, императивные позывы к мочеиспусканию, ночные мочеиспускания, недержание мочи), так и опорожнение мочевого пузыря (задержка, задержка мочи). Нарушения в работе мочевого пузыря облегчают возникновение инфекций мочевыводящих путей и наоборот – частые инфекции могут усугубить заболевания мочевого пузыря.
Подтипы нейрогенной дисфункции мочевого пузыря включают:
Гиперактивность детрузора, вторичная по отношению к растормаживанию детрузорного рефлекса из-за повреждения вегетативного тракта.
- Отказ детератора вследствие нарушения дуги детрузорного рефлекса в позвоночном конусе.
- Обструкция оттока мочи вследствие сфинктерно-абдоминальной диссинергии.
-Сочетание вышеуказанных симптомов.
Гиперактивность детрузора при заболеваниях сфинктера мочевого пузыря
Гиперактивность детрузора является очень распространенной формой контроля сфинктера мочевого пузыря при РС и может проявляться учащением мочеиспускания, императивными позывами к мочеиспусканию, ночным мочеиспусканием, малым опорожнением мочевого пузыря и в тяжелых случаях недержанием мочи.Детрузорная недостаточность причин:
Осложнениями этих заболеваний являются инфекции мочевыводящих путей, камни в мочевом пузыре, гидронефроз и почечная недостаточность (реже).
Диссинергия, вызывающая разгрузку сфинктера — это расстройство, вызванное ненормальным расслаблением мышц сфинктера во время мочеиспускания. Этот недуг вызывает торможение мочеиспускания, прерывание оттока мочи, появление неполного опорожнения мочевого пузыря и остаточной мочи, у некоторых больных возникает переливное недержание мочи.
Сфинктерно-детрузорная диссинергия часто связана с сопутствующей гиперактивностью детрузора. Это может привести к сочетанию симптомов, что еще больше усложняет лечение, которое должно включать оба компонента синдрома расстройства. В случае комплексной симптоматики необходима полная урологическая диагностика, включающая уродинамическое исследование мочевого пузыря.
Встречаются почти у 2/3 больных рассеянным склерозом.Наиболее частым симптомом этого недуга являются запоры, которые обычно имеют многофакторную основу, включающую: поражение вегетативных сплетений кишечника, побочное действие лекарственных препаратов, ограничение потребления жидкости, неправильное питание с недостаточным содержанием клетчатки, недостаток физических упражнений. У части больных возникают нарушения дефекации в виде диареи или недержания кала. Эти симптомы могут быть как первичными, так и вторичными по отношению к запорам.
Встречаются у половины женщин и 70% мужчин с РС.Частота этих расстройств может быть неточной из-за других серьезных симптомов, о которых сообщает пациент, и смущения врача и пациента при обсуждении сексуальной сферы. Помимо основной нейрогенной причины, сексуальная дисфункция может быть следствием других симптомов, типичных для рассеянного склероза:
Кроме того, сексуальная дисфункция может быть побочным эффектом принимаемых лекарств (например, снижение либидо при лечении некоторыми антидепрессантами, сухость влагалища при применении антихолинергических препаратов). У мужчин расстройства обычно включают:
Женщины чаще всего страдают от снижения либидо, аноргазмии и диспареунии. У представителей обоих полов может наблюдаться снижение сексуальных ощущений.
Усталость является одним из наиболее распространенных симптомов рассеянного склероза, хотя и малоизвестным. Синдром хронической усталости относится к нехватке энергии или ощущению истощения, не связанному с депрессией и слабостью мышц конечностей.Усталость является одним из трех симптомов заболевания примерно у 75% пациентов с рассеянным склерозом и основным симптомом у некоторых. Он усиливается под влиянием боли, стресса, депрессии, длительной физической нагрузки и жары, серьезно влияя на повседневную активность больных. Улучшение происходит во время отдыха и сна. Существует несколько видов этого синдрома:
1. Усталость - утомление, возникающее в результате усилия, неадекватного существующему парезу.
2. Двигательная усталость - усиление неврологической симптоматики после физической нагрузки.
3. Непереносимость жары - усиление симптомов на фоне повышения температуры тела, аналогично симптому Утхоффа а.
4. Усталость. Хроническая усталость, не связанная с вышеуказанными факторами, возможно, наименее изученный тип усталости, связанный с рассеянным склерозом.
Когнитивные нарушения на поздних стадиях РС встречаются примерно у 70% больных, иногда также на ранних стадиях заболевания.У некоторых больных выраженность этих нарушений не коррелирует с выраженностью других клинических симптомов.
Наиболее часто выходят из строя:
Эти симптомы проявляются в виде забывчивости, рассеянности, затруднений при выполнении сложных заданий или так называемыхкогнитивная усталость. Наличие данного вида нарушений следует заподозрить у больных, испытывающих трудности при выполнении служебных обязанностей или в социальных контактах, и не может быть объяснено имеющимся физическим состоянием.
Диагностика когнитивных расстройств
Хотя существует несколько скрининговых тестов, для точной оценки типа и тяжести расстройств требуется полное нейропсихологическое обследование.Большинство авторов считают, что у пациентов с прогрессирующими формами (ВПРС и ППРС) обнаруживаются значительно более глубокие когнитивные нарушения по сравнению с рецидивирующе-ремиттирующим РС. Пациенты с ППРС демонстрируют явно худшее усвоение новой вербальной информации. Более того, почти у 60% больных в далеко зашедшей стадии болезни отмечается дефицит автобиографической памяти. Напротив, скорость обработки информации и исполнительные навыки хуже в случаях сопутствующей депрессии. При оценке взаимосвязи показателей МРТ головного мозга с когнитивными нарушениями установлено, что атрофия серого вещества (коры головного мозга) и белого вещества способствует возникновению нервно-психических расстройств.Повреждение аксонов, по-видимому, имеет ключевое значение для развития когнитивных расстройств, о чем свидетельствует прогрессирующая атрофия головного мозга, возникающая при различных формах заболевания, поражающая все отделы головного мозга, включая мозолистое тело. Таким образом, с длительностью заболевания усугубляются когнитивные дисфункции. В основном это относится к:
Когнитивные нарушения не коррелируют со степенью инвалидности, оцениваемой по шкале Kurtzke EDSS. Нейропсихологические тесты, исследующие память, внимание и зрительно-пространственные функции, часто требуют времени. Пациенты с меньшей подвижностью выполняют задачи медленнее, что не означает их неэффективность.
В исследованиях, проведенных до сих пор, было обнаружено, что распространенность депрессии выше у пациентов с РС, чем в общей популяции.Диагноз РС — заболевания с непредсказуемым течением, вызывающим нарастающую инвалидизацию, — делает депрессию реактивным явлением у этих больных. Тем не менее частота депрессии выше при рассеянном склерозе (50-70%) по сравнению с другими хроническими заболеваниями, что может свидетельствовать об органической причине этих нарушений, связанной с самим болезненным процессом или проводимым лечением.
Симптомы депрессии могут быть неверно истолкованы как утомляемость при рассеянном склерозе, когнитивные нарушения или побочный эффект лечения.Тяжесть депрессии коррелирует с тяжестью симптомов заболевания, прогрессированием инвалидизации, нарастанием инвалидности, недостаточной эффективностью лечения и возникновением побочных эффектов в течение многих лет лечения. Дополнительной причиной неустойчивости настроения и эмоциональной лабильности у больных РС может быть псевдотубулярный синдром, который может вызывать тревогу у больного и его семьи. Депрессия у больных РС встречается в 7 раз чаще, чем в общей популяции, и может быть причиной повышенного риска суицида.
В таких ситуациях помощь психолога оказывается неоценимой. Вы можете получить поддержку в частных филиалах POLMED. Воспользуйтесь предложением на портале medonetmarket.pl.
Клиническое течение рассеянного склероза сильно различается. рецидивов и ремиссий наиболее часто встречаются в начальной стадии заболевания.
Во время острых эпизодов неврологических симптомов ухудшаются и иногда исчезают спонтанно в течение нескольких недель, часто без какого-либо лечения.Возникающие симптомы существенно различаются у отдельных больных, особенно при дебюте заболевания в более молодом возрасте по сравнению с более поздним возрастом дебюта.
Ремиттирующее течение часто начинается в более раннем возрасте моносимптомное , например, ON (36%) или парестезии (33%). Парезы конечностей как самостоятельный симптом или в сочетании с чувствительными нарушениями возникают чаще в более позднем возрасте дебюта. Новые симптомы обычно развиваются в течение нескольких часов или дней и часто меняются.невралгия длительностью несколько секунд или несколько минут, дистонические движения, но их не следует рассматривать как отдельное обострение.
В свою очередь, появление новых симптомов или обострение предыдущих симптомов продолжительностью более 24 часов квалифицируется как рецидив. У 20-25% больных с рецидивирующе-ремиттирующим началом рецидив возникает в течение года, у 50% - в течение 2 лет, у 1/3 больных через 3 года болезни. Частота рецидивов в начальной стадии заболевания колеблется в пределах 0,2-1,3/год.Факторами, повышающими частоту рецидивов, являются вирусные инфекции, послеродовой период (6 мес) (табл. 5.3).
Мазурка / МазуркаКлинически изолированный синдром (КИС), предполагающий рассеянный склероз, предшествует возникновению клинически достоверного рассеянного склероза (КРС).CIS может быть моно- (79%) или многоочаговым (21%) началом. Среди клинических форм КИС выделяют:
Время конверсии CIS в CDMS является клиническим признаком возникновения заболевания второй линии с другой клинической картиной (74% в течение следующих 5 лет).
Рассеянный склероз развивается значительно быстрее у больных:
Различия во времени перехода от CIS к CDMS более продолжительны в случае неврита зрительного нерва и хуже (укороченное время) у пациентов с полисимптомным началом заболевания.
Фактором риска конверсии в CDMS являются олигоклональные полосы и антитела к основному белку миелина (анти-MBP) и гликопротеину олигодендроцитов (анти-MOG) в спинномозговой жидкости, а также аномальные зрительные вызванные потенциалы.
имеет наибольшую прогностическую ценность при оценке риска прогрессирования КИС (клинически изолированного синдрома) в рассеянный склероз. Риск конверсии связан с количеством очагов и их расположением во времени и пространстве (другое МРТ-исследование или исследование, указывающее на мультифокальные и мультитемпоральные изменения). В 2010 году улучшены МРТ-показатели мультифокальности и мультифокальности в диагностике рассеянного склероза.
Необходимо продемонстрировать 1 Т2-зависимое поражение по крайней мере в 2 из 4 локализаций центральной нервной системы: паравентрикулярной, субкортикальной, субтенториальной и в карданном отделе позвоночника. Наличие усиливающих контраст (Gd+) изменений не обязательно для демонстрации мультифокальности.
Для демонстрации многовременности должно быть выполнено одно из следующих условий:
Количество изменений при МРТ-скрининге позволяет прогнозировать не только конверсию в ЦДРС, но и вероятность развития двигательной инвалидности. После CIS клиническое течение рассеянного склероза вариабельно и обычно характеризуется эпизодами острых рецидивов, постепенным прогрессирующим ухудшением или их комбинацией. Частота и тяжесть рецидивов, а также величина и продолжительность прогрессирования изменений и прогрессирования инвалидизации непредсказуемы для каждого больного.
При естественном течении РС выделяют следующие клинические формы заболевания (рис. 5.2):
А. Рецидивирующе-ремиттирующий рассеянный склероз (РРС) - 55-59% больных.
B. Вторично-прогрессирующий рассеянный склероз (ВПРС) - 27-31% больных.
C. Первично-прогрессирующий рассеянный склероз (ППРС) - 9-20% больных, с подтипом: Прогрессивно-рецидивирующий рассеянный склероз (ПРРС) - 6%.
Д. Лагодна (доброкачественный рассеянный склероз - ДНМС) - 5 -20%.
Мазурка / МазуркаРИС.5.2. Клинические формы естественного течения рассеянного склероза (Martin et al., 2003). 90 522
Эпидемиологические исследования показывают, что женщины, родившие больше детей, более физически здоровы, чем те, кто никогда не рожал или рожал один раз (Runmarker & Andersen, 1995).Прогрессирование инвалидности по Kurtzke DSS (шкала статуса инвалидности) в зависимости от возраста начала РС показано в таблице 5.5. Таким образом, накопление необратимой инвалидности при рассеянном склерозе строго зависит от возраста больных на момент начала заболевания. Начало заболевания в более раннем возрасте связано с более ранним возрастом дебюта СДС 4, 6 и 7 степени (позднее у женщин, чем у мужчин). Средняя продолжительность жизни от начала заболевания составляет 25-35 лет.Сокращение ожидаемой продолжительности жизни больных РС по сравнению с общей популяцией составляет 7 лет. Он был значительно продлен с момента начала терапии интерфероном бета. Рассеянный склероз редко является причиной смерти. В 30-35% летальные исходы больных РС связаны с осложнениями заболевания (Sadovnick et al., 1991). Наиболее частым осложнением, приводящим к летальному исходу, является пневмония как следствие тяжелой инвалидизации по шкале EDSS выше 7. В 15,1% случаев причиной смерти является самоубийство (в несколько раз чаще, чем в общей популяции).Выживаемость при РС также зависит от пола и возраста начала; мужчины живут меньше, чем женщины, а возраст старше 35 лет на момент заболевания связан с более коротким временем выживания.
1. Острый рассеянный склероз - Марбургский вариант - острая форма (агрессивный РС) встречается редко. Вариант Марбург был описан в 1906 году. Клиническая симптоматика нарастает в течение нескольких недель и характеризуется одновременным поражением головного, стволового и спинного мозга, что приводит к нарушениям сознания в виде сопора (сопора), комы или постмозговой ригидности.Термин злокачественный РС определяют как вариант течения, приводящий к полной инвалидности или смерти в течение 5 лет. Злокачественная (агрессивная) форма наблюдается как у детей, так и у взрослых в возрасте до 35 лет. У некоторых больных первым симптомом является большое пятно в одном полушарии или в спинном мозге с эффектом массы. Часто из-за сходства с глиобластомой или лимфомой требуется биопсия головного мозга. После периода быстрого ухудшения симптомов может произойти конверсия в более распространенные формы MS/
.2.Диффузный рассеянный склероз - Болезнь Шильдера - Болезнь Шильдера, описанная Полом Шильдером в 1912 г., характеризуется тяжелой, обширной демиелинизацией подкоркового белого вещества с очень быстрым клиническим течением и быстрым развитием тяжелой неврологической симптоматики. Симптомы поражения ствола головного мозга проявляются гораздо чаще:
На второй стадии заболевания у больного могут развиться эпилептические припадки, когнитивная дисфункция, атетозные движения, ригидность мышц.В ряде случаев на МРТ выявляют очаги, имитирующие опухоль головного мозга с признаками локального отека и опухолеподобного РС.
Признание
Из-за диагностических трудностей требуется биопсия головного мозга, предпочтительно в учреждении с соответствующим оборудованием для стереотаксической биопсии под контролем МРТ. Гистопатологическая картина характеризуется диффузными перивентрикулярными поражениями с очагами некроза. В целом прогноз при болезни Шильдера менее благоприятен, чем при типичном РС.
3. Концентрический склероз Бало - Концентрический склероз, описанный Бало в 1927 г., представляет собой острую форму рассеянного склероза с клинической картиной, сходной с марбургским вариантом рассеянного склероза. Дебют заболевания приходится на возраст от 20 до 50 лет и характеризуется головными болями и нарушением сознания, афазией, когнитивными нарушениями, психотическими симптомами и судорогами. При гистологическом исследовании в области больших полушарий распознают характерное чередование слоев множественного миелинового повреждения с слоями законсервированного миелина с масс-эффектом, щадящим мозжечок, ствол головного мозга, переход зрительных нервов и спинной мозг.В спинномозговой жидкости можно заметить наличие олигоклональных полос и повышенный синтез IgG. Течение заболевания обычно подострое или острое. Заболевание встречается в основном в Азии (Филиппины, Китай) и длится от нескольких до нескольких месяцев. Вначале отмечаются очаговые симптомы, за которыми следуют прогрессивный паралич конечностей, деменция, корковая слепота и псевдобульбовый синдром.
ССЫЛКИ
Арнетт П.А., Хиггинсон К.Х., Рэндольф Дж. и др.: Депрессия при рассеянном склерозе; Отношение к способности планирования. J Международный нейропсихологический 2001; 7: 665-674.
Аудоин Б., Ибаролла Д., Маликова И. и др.: Начало и подоплека атрофии белого вещества на самой ранней стадии рассеянного склероза – двухлетнее продольное МРТ/МРСИ исследование мозолистого тела. Мульт Склер 2007; 13: 41-51.
Berger T., Rubner P., Schautzer F. et al: Антимиелиновые антитела как предиктор клинически определенного рассеянного склероза после первого демиелинизирующего события.N Engl J Med 2003; 349: 139-145.
Betscher E.: Анализ когнитивной дисфункции и морфометрических изменений спаек при рассеянном склерозе. Диссертация. WIML, Варшава, 2008 г.
Bonek R., Maciejek Z.: Естественное течение рассеянного склероза. Новости неврологии 2009; 9: 116-125.
Брэдли В.Г., Дерофф Р.Б., Фенихель Г.М., Янкович Дж.: Неврология в клинической практике, т. II, изд. Польский Прусинский А.(ред.). Издательство Челей, Люблин, 2006 г., 1940-1962 гг.
Брод С.А., Линдси Дж.В., Волински Дж.С.: Рассеянный склероз: клиническая картина, диагностика и лечение. Amer Family Phys 1996; 54: 1301-1311.
Кэмп С.Дж., Стивенсон В.Л., Томпсон А.Дж. и др.: Продольное исследование когнитивных функций при первично-прогрессирующем рассеянном склерозе. Мозг 2005; 128: 2891-2898.
Cendrowski W.: Демиелинизирующие заболевания. PZWL, Варшава, 1986, 126–154, 271–285.
Коэн Дж.А., Рэй-Грант А.: Рассеянный склероз. Путеводитель, изд. Польский Мачеек З. (ред.). Издательство ITEM, Варшава, 2012 г., 7-11, 43-57.
Confavreux C., Vukusic S., Adeleine P.: Ранние клинические предикторы и прогрессирование необратимой инвалидности при рассеянном склерозе: амнестический процесс. Мозг 2003; 126: 770-782.
Confavreux C., Vukusic S.: Возрастные вехи инвалидности при рассеянном склерозе. Мозг 2006; 129: 595-605.
D'hooghe M.B., Haentjens P., Nagels G. и др.: Менархе, оральные контрацептивы, беременность и прогрессирование инвалидности при рецидивирующем и прогрессирующем рассеянном склерозе. Дж. Нейрол, 2012 г.; 259: 855-861.
Domżał T .: Боль при рассеянном склерозе. Конференция «Достижения и избранные клинические проблемы РС», Дзвижино, 2004 г.
Эрикссон М., Андерсен О., Ранмейкер Б.: Долгосрочное наблюдение за пациентами с клинически изолированными синдромами рецидивирующе-ремиттирующего и вторично-прогрессирующего рассеянного склероза.Мульт Склер 2003; 9: 260-274.
Fredriksen J.L., Larson H.B., Olesen J. et al: МРТ, ВЭП, СЭП и биотезиометрия позволяют предположить, что моносимптомный острый неврит зрительного нерва является первым проявлением рассеянного склероза. Acta Neurol Scand 1991; 83: 343-350.
Fryze W., Zaborski J., Memberska A.: Боль при рассеянном склерозе. Нейрол Нейрочир Пол 2002; 36: 275-281.
Гудин Д.С., Редер А.Т., Эберс Г.К. и другие.: Выживание в MS. Рандомизированное когортное исследование через 21 год после начала базового исследования IFN бета-1b. Неврология 2012; 78: 1315-1322.
Гудкин Д., Хертсгаард Д., Рудик Р.: Частота обострений и приверженность к типу заболевания в проспективно наблюдаемой популяции с рассеянным склерозом. Арка Нейрол 1989; 46: 1107-1112.
Карлинская И., Сельмай К.: Когнитивные расстройства при рассеянном склерозе. Нейрол Нейрочир Пол 2005; 39: 125-133.
Кременчугский М., Rice GPA, Baskerville J. et al: Естественная история рассеянного склероза: географическое исследование. 9. Наблюдения за прогрессирующей фазой заболевания. Мозг 2006; 129: 584-594.
Кухарчук Ю.: Оценка толщины слоя нервных волокон сетчатки, толщины и объема макулы в глазах больных рассеянным склерозом с помощью спектральной оптической когерентной томографии I. Докторская диссертация. СМ УМК, Быдгощ 2012.
Курцке Дж.Ф.: Оценка неврологических нарушений при рассеянном склерозе: расширенная шкала статуса инвалидности (EDSS). Неврология 1983; 33: 1444-1452.
Лотс Ж.: Усталость при МС. Фармакотерапевтическое средство Psych Neurol 2005; 3: 279-282.
Lucchinetti C.: Спектр идиопатических воспалительных демиелинизирующих заболеваний. Острые лейкоэнцефалопатии. Am Acad Neurol, Денвер 2002, 1424,
Линч С.Г., Парментер Б.А., Денни Д.Р.: Связь между когнитивными нарушениями и физической инвалидностью при рассеянном склерозе.Мульт Склер 2005; 11: 469-476.
Maciejek Z., Chmielewski H., Lisiewicz J. и др.: Некоторые клинические и эпидемиологические аспекты рассеянного склероза. Вид Лек 1981; 34: 639-643.
Martin R., Hohlfeld R., McFarland H.F.: Рассеянный склероз, [в:] Brandt T., Caplan L.R., Dichgans J., Diener H.Ch., Kennard Ch.: Курс и лечение неврологических расстройств. Академическая пресса, 2003 г., стр. 677–679.
Макдоннел Г.В., Хокинс С.А.: Первично-прогрессирующий рассеянный склероз: растущая ясность, но много вопросов без ответов. J Neurol Sci 2002; 199: 1-15.
Моррисси С.П., Миллер Т.Х., Кендалл Б.Е. и др.: Значение аномалий магнитно-резонансной томографии головного мозга при появлении клинически изолированных синдромов, свидетельствующих о рассеянном склерозе: 5-летнее последующее исследование. Мозг 1993; 116: 135-146.
Исследовательская группа по невриту зрительного нерва: профили высокого и низкого риска развития рассеянного склероза в течение 10 лет после неврита зрительного нерва.Опыт испытания лечения неврита зрительного нерва. Арка Офтальмол 2003; 121: 944-949.
Исследовательская группа Opti Neuritis: Риск рассеянного склероза после неврита зрительного нерва. Последующее наблюдение за заключительным испытанием лечения неврита зрительного нерва. Арка Нейрол 2008; 65: 727-732.
О’Риордан Дж.И., Томпсон А.Дж., Кингсли Д.П. и др.: Прогностическое значение МРТ головного мозга при клинически изолированных синдромах ЦНС: 10-летнее наблюдение. Мозг 1998; 121: 495-503.
Пакпур Дж., Дисанто Г., Лейси М.В. и др.: Грудное вскармливание и рецидивы рассеянного склероза: метаанализ. Дж. Нейрол, 2012 г.; 259: 2246-2248.
Пирко И., Носеворти Дж.Х.: Демиелинизирующие заболевания центральной нервной системы, [в:] Гетц Ч.Г.: Учебник клинической неврологии. Elsevier Science (США) 2003, 1062-1070.
Polman Ch.H., Reingold S.C., Banwell B. et al.: Диагностические критерии рассеянного склероза: 2010 г. Пересмотренные критерии McDonald. Энн Нейрол, 2011 г.; 69: 292-302.
Poser C.M., Paty D.W., Scheinberg L. et al: Новые диагностические критерии рассеянного склероза: Руководство по исследовательским протоколам. Энн Нейрол, 1983 г .; 13: 227-231.
Potemkowski A.: Неврит зрительного нерва как начальный симптом рассеянного склероза. Глазная клиника 2000; 102: 95-98.
Rovaris M., Bozzali M., Santuccio G. et al: In vivo оценка патологии головного мозга и шейного отдела спинного мозга у пациентов с первично-прогрессирующим рассеянным склерозом.Мозг 2001; 124: 2540-2549.
Ранмаркер Б., Андерсен О.: Прогностические факторы в когорте заболеваемости рассеянным склерозом с двадцатипятилетним наблюдением. Мозг 1993; 116: 117-134.
Runmarker B., Andersen O.: Беременность связана с более низким риском возникновения и лучшим прогнозом при рассеянном склерозе. Мозг 1995; 118: 253-261.
Садовник А.Д., Эйзен К., Эберс Г.К. и др.: Причины смерти больных, посещающих клиники рассеянного склероза.Неврология 1991; 41: 1193-1196.
Садовник А.Д., Эберс Г.К., Уилсон Р.В. и др.: Ожидаемая продолжительность жизни пациентов, посещающих клиники рассеянного склероза. Неврология 1992; 42: 991-994.
Сельмай К.: Рассеянный склероз. Медицинское издательство Termedia, Познань, 2006, 84-121.
Swain S.E.: Рассеянный склероз: последствия для первичной медико-санитарной помощи. практикующая медсестра, 1996 год; 21: 40-54.
Томпсон А.Дж.: Клинический обзор рассеянного склероза.Клин Иммунотер 1996; 5 (Приложение 1): 1-11.
Томпсон А.Дж., Полман Ч., Миллер Д.Х. и др. Первично-прогрессирующий рассеянный склероз. Мозг 1997; 120: 1085-1096.
Виктор М., Роппер А.Х.: Принципы неврологии Адамса и Виктора. McGraw-Hill Medical Publishing Division 2001, 961-968.
Вукусич С., Конфавре С.: Прогностические факторы прогрессирования инвалидности во вторично-прогрессирующей фазе рассеянного склероза.J Neurol Sci 2003; 2006: 135-137.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественное течение рассеянного склероза: географическое исследование. 2. Прогностическое значение раннего клинического течения. Мозг 1989; 112: 1419-1428.
Вайншенкер Б.Г., Басс Б., Райс Г.П. и др.: Естественная история рассеянного склероза: географическое исследование: I Клиническое течение и инвалидность. Мозг 1989; 112: 133-136.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Энн Нейрол, 1994; 36: 6-11.
Вайншенкер Б.Г.: Естественная история рассеянного склероза. Нейрол Клин 1995; 13: 119-146.
Вендер М.: Демиелинизирующие заболевания, [в:] Либерски П.П., Папиерз В. (ред.): Нейропатология Моссаковского. Издательство Челей, Люблин 2005, 161-175.
Zaborski J., Darda-Ledzion L.: Сексуальная дисфункция у больных рассеянным склерозом.II Симпозиум Польского общества неврологической реабилитации, Закопане 2005, 72-78.
Источник: АБДОМАЛЬНЫЙ ФИЗИЧЕСКИЙ ТЕСТ С ДИАГНОСТИЧЕСКИМИ ЭЛЕМЕНТАМИ; Издательство Челей 9000 5
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 522
Рассеянный склероз — это заболевание, причины которого до конца не изучены.Диагностировать тоже непросто, потому что симптомы не четкие и не всегда...
Беата МихаликАнтек Кроликовски сообщил, что страдает неизлечимой болезнью. "Я получил такой подарок в виде диагноза РС, т.е. рассеянный склероз" - сказал он в программе...
Милена ЗавислинскаяРассеянный склероз — это хроническое заболевание нервной системы, при котором нервы передаются неправильно. Название происходит от "раскидистый"...
Павел ШермерНаиболее распространенные симптомы рассеянного склероза (РС) появляются в возрасте от 20 до 20 лет.и 40 лет. Заболевание характеризуется стадиями выраженности симптомов и ...
Сильвия СтахураКаролина Грушка страдает хроническим неврологическим заболеванием, известным как рассеянный склероз (РС). - Мне очень повезло, пока я не встретил...
Моника МиколайскаМощь и сила вневременной музыки Фредерика Шопена, к сожалению, не отразились на его здоровье.С каждым годом ситуация ухудшалась...
Высокоэффективные методы лечения изменили подход к лечению рассеянного склероза, подчеркивают эксперты.
Пресс-материалыВ Польше насчитывается ок.50 тысяч люди. Это чаще женщины. И хотя в последние годы возможности лечения этого заболевания улучшились, ...
Ассоциация журналистов за здоровьеПри рассеянном склерозе (РС) время имеет решающее значение, поскольку это активное заболевание.При появлении первых симптомов больные... 9000 5
Рассеянный склероз (РС) — это заболевание, от которого страдают примерно 45 000 человек в Польше. люди. Из них только около 12 000 лечатся. пациентов, что составляет 26 ...
Анна Зимны-ЗайонцРассеянный склероз поражает не только способы передвижения, но и то, как человек видит, слышит, ощущает мир, его эмоции, возможности действия, интимную жизнь — словом, почти все стороны жизни.
Проблемы со зрением в виде ретробульбарного неврита зрительного нерва могут быть одним из первых симптомов рассеянного склероза.Наиболее частым симптомом неврита зрительного нерва является нарушение зрения и даже слепота на один глаз, боль в глазу, усиливающаяся при движениях глаз. Лечение проводят в условиях стационара, как правило, внутривенными инфузиями кортикостероидов и инъекциями кортикостероидов в ретробульбарное пространство. Обычно острота зрения возвращается, но могут быть некоторые недостатки и нарушение цветового зрения.
Другим визуальным симптомом, не связанным с демиелинизацией зрительного нерва, является двоение в глазах (диплопия).Тогда больной видит, кроме существующего предмета, другой, являющийся дубликатом существующего. Этот образ может быть менее четким, более слабым. Обычно это проблема, возникающая в результате нарушения стереоскопического зрения, связанного с нарушением работы ретробульбарных мышц, которые отвечают за движение глаз и синхронность обоих движений глаз. Двоение в глазах обычно носит временный характер и проходит само по себе. Может потребоваться, если это новый, внезапный симптом (рецидив) стероидной терапии в условиях стационара.
Нистагм — один из неприятных и трудно поддающихся лечению симптомов. В его основе лежат непроизвольные ритмичные движения глазных яблок. Обычно возникает в результате демиелинизации в мозжечке, что соответствует, среди прочего, для координации движений. У человека с нистагмом могут быть трудности с чтением, ощущение подвижности изображения. Как и прежде, если это внезапный симптом, требуется консультация врача и стероидная терапия. В других случаях некоторые препараты, усиливающие мозговую микроциркуляцию, такие как пирацетам (напр.Ноотропил, Биотропил).
Рассеянный склероз редко приводит к нарушениям слуха. Однако бывает, что демиелинизация вызывает шум в ушах или трудности с восприятием звуков на определенных частотах, причем звуки кажутся нечеткими, как будто они за стеной. В случае внезапного возникновения таких проблем следует как можно скорее обратиться к врачу, который, вероятно, назначит стероидную терапию.С потерей слуха можно в некоторой степени справиться с помощью правильно подобранных слуховых аппаратов. К сожалению, они дорогие, а софинансирование Национального фонда здравоохранения очень низкое. Цифровая камера обычно стоит более 4000 злотых. Софинансирование - 560 злотых. Вы также можете получить субсидию от PCPR в размере до 1200 злотых на слуховой аппарат.
Также следует помнить, что слуховые аппараты помогают слышать звуки, воспринимаемые ухом. Если частота вообще не улавливается, слуховой аппарат не поможет ее «восстановить».
У больных рассеянным склерозом часто возникают неприятные кожные ощущения: покалывание, онемение, снижение прикосновения или, наоборот, когда малейшее прикосновение вызывает боль. Бывает, что они по-разному воспринимают температуру, как теплую, так и горячую. Парестезии могут появляться как на конечностях, так и на туловище или лице. Обычно они носят временный характер, но могут быть симптомом обострения заболевания и тогда требуют стероидной терапии.
В течение многих лет считалось, что людям с рассеянным склерозом достаточно повезло, что они не чувствуют боли. Это неправда. Боль может быть вызвана рядом симптомов: спастичностью, особенно спастическими сокращениями мышц и связанными со спастичностью контрактурами. Также появляются невралгии, включая невралгию тройничного нерва и кожную гипералгезию. Сильные головные боли не являются редкостью. К сожалению, неврологи часто недооценивают этот симптом, а боль сильно ухудшает качество жизни.
Лечение боли зависит от ее локализации и причины. В случае хронических болей, особенно невралгии, стоит воспользоваться помощью специалиста в клинике лечения боли. Возможно, вам придется использовать блокады нервов в сочетании с соответствующими лекарствами. Стойкие болезненные контрактуры иногда лечат хирургическим путем.
Симптомы рассеянного склероза могут проявляться и в других сферах жизнедеятельности.Часто возникают эмоциональные проблемы и депрессия. Подсчитано, что люди с РС совершают самоубийство в семь раз чаще, чем остальная часть населения. Эмоциональные расстройства (чаще всего это перепады настроения) и депрессии могут быть как органическими (расположение очагов демиелинизации в ЦНС), так и ситуативными. Нетрудно представить причины лабильности настроения. Малейшее улучшение дает надежду на прекращение болезни, а малейшее снижение функционирования, неудачи, связанные с инвалидностью, выпадение чашки из более слабой руки, вызывают отчаяние.Эти симптомы могут быть затруднены в быту, плохо сказываются на отношениях с близкими людьми, которые часто воспринимают эти внезапные вспышки гнева или отчаяния как направленные против них самих. Следует помнить, что в основе такого поведения человека с РС лежат не отношения и поведение близких, а рассеянный склероз, течение болезни, ее непредсказуемость. По этой причине поддержка психолога очень важна в жизни больных рассеянным склерозом. Это полезно не только для больного человека, но и для его близких.
Депрессия требует помощи не только психолога, но и психиатра. Это может быть связано как с изменениями в физическом функционировании, так и с необходимостью изменить жизненные планы, как профессиональные, так и семейные. Иногда это также связано с демиелинизацией определенных областей ЦНС и связанным с этим снижением секреции серотонина, нейротрансмиттера, ответственного, среди прочего. для настроения. В любом случае к депрессии следует относиться как к очень серьезному, часто смертельному заболеванию, с которым, к счастью, можно справиться при правильном лечении и терапии.Никогда нельзя недооценивать ситуацию, когда депрессивный человек с рассеянным склерозом говорит о самоубийстве. Правда, в статистике не фиксируются попытки суицида, а только случаи смерти в результате покушения на смерть, но и эти данные пугают: около 15% больных тяжелой депрессией умирают, покончив с собой.
Диагностировать депрессию несложно. Предполагается, что должны возникнуть по крайней мере 4 из следующих симптомов:
Сама готовность или команда «взять себя в руки» не поможет вам при депрессии.Обычно необходимо медикаментозное лечение и психотерапия. К счастью, новейшие препараты не имеют большого количества побочных эффектов и достаточно эффективно справляются с депрессией. Однако следует знать, что большинство из них действуют не сразу, а только через 3-6 недель приема. Поэтому не расстраивайтесь из-за первоначального отсутствия эффектов, они придут постепенно.
Около 70% больных рассеянным склерозом жалуются на внезапную сильную усталость.Это не имеет ничего общего с усталостью, которую вы обычно чувствуете после напряженной работы. Это чувство полного бессилия, которое препятствует любым действиям, как физическим, так и интеллектуальным. Превышение этого предела в рамках «тренировки» не приводит к улучшению функционирования. Наоборот, нарастает утомляемость и обостряются другие симптомы болезни. Этот симптом, вероятно, возникает из-за того, что из-за демиелинизации сигналу из ЦНС приходится преодолевать существующие барьеры, что связано с большими усилиями.Помимо отдыха и обучения правильному управлению своими энергетическими ресурсами, иногда рекомендуется принимать внутрь амантадин, модафинил или антидепрессанты. Однако фармакология не всегда эффективна. Не менее важны: поддержка близких, психотерапия и реабилитация.
Проблемы с концентрацией, вниманием, выбором нужной лексики, планированием, кратковременной памятью могут сосуществовать с хронической усталостью и депрессией, а могут быть симптомом сами по себе.В то же время у людей с РС нет таких проблем, как у людей, страдающих, например, болезнью Альцгеймера. Человек с рассеянным склерозом может не помнить, куда он положил ключи минуту назад, но он всегда будет знать, для чего эти ключи; у нее могут быть проблемы с запоминанием имен детей ее двоюродного брата, но она всегда будет знать, кто они.
К сожалению, лечение ограничивается улучшением мозговой микроциркуляции. Гораздо больший эффект дает восстановление когнитивных функций: памяти, концентрации, словарных упражнений и др.Здесь полезны все словесные игры и занятия, а также некоторые логические компьютерные игры. Также важно использовать все удобства и помощь: электронные или компьютерные календари, записывая, например, покупки или важные дела.
Многие люди с рассеянным склерозом имеют сексуальные проблемы. Они многообразны. Специалисты по половой дисфункции при РС делятся на 3 группы: первичную, вторичную и третичную.(Фолли, 2008). Основные из них возникают в результате изменений в центральной нервной системе, а точнее, в результате нарушений потока информации между головным, спинным мозгом и половыми органами. К ним относятся: снижение либидо, неспособность достичь оргазма, трудности с эрекцией у мужчин и сухость влагалища у женщин. Вторичные, они также носят физиологический характер, они связаны с симптомами заболевания, которые могут повлиять на сексуальную жизнь, например, проблемы с кишечником, проблемы с мочевым пузырем, утомляемость, спастичность, парезы, трудности с концентрацией внимания.Наконец - третичные проблемы, т.е. ментальные и культурные проблемы: снижение самооценки, физической привлекательности, социальные барьеры, неприятие смены ролей в отношениях.
Большинство этих проблем можно решить при правильной помощи специалистов и хорошем общении с партнером. Конечно, им часто требуется врачебная консультация, иногда фармакотерапия (при проблемах с эрекцией) или поддержка психотерапевта, обучение искусству разговора на эти непростые темы.
Текст: Иза Чарнецка
Рассеянный склероз — заболевание, причины которого до конца не изучены. Диагностировать тоже непросто, потому что симптомы нечеткие и не всегда понятные...
Беата МихаликАнтек Кроликовски сообщил, что страдает неизлечимой болезнью. "Я получил такой подарок в виде диагноза РС, т.е. рассеянный склероз" - сказал он в программе...
Милена ЗавислинскаяРассеянный склероз — хроническое заболевание нервной системы, при котором нервы передаются неправильно. Название происходит от "раскидистый"...
Павел ШермерСимптомы рассеянного склероза (РС) чаще всего появляются в возрасте от 20 до 20 лет.и 40 лет. Заболевание характеризуется стадиями выраженности симптомов и ... 9000 3 Сильвия Стахура
Каролина Грушка страдает хроническим неврологическим заболеванием, известным как рассеянный склероз (РС - множественный склероз). - Мне очень повезло, пока я не встретил...
Моника МиколайскаМощь и сила вневременной музыки Фредерика Шопена, к сожалению, не отразились на его здоровье.С каждым годом ситуация ухудшалась...
Высокоэффективные методы лечения изменили подход к лечению рассеянного склероза, подчеркивают эксперты.
Пресс-материалыВ Польше около50 тысяч люди. Это чаще женщины. И хотя в последние годы возможности лечения этого заболевания улучшились, ...
Ассоциация журналистов за здоровьеПри рассеянном склерозе (РС) время имеет решающее значение, поскольку это активное заболевание.При появлении первых симптомов больные... 9000 3
Рассеянный склероз (РС) — это заболевание, от которого страдают около 45 000 человек в Польше. люди. Из них только около 12 000 лечатся. пациентов, что составляет 26 ...
Анна Зимны-Зайонц
Описанные выше симптомы могут появиться при рассеянном склерозе. Однако обычно в этих случаях преобладают тошнота и рвота. Помимо общей картины болезни, отмечается также поражение черепно-мозговых нервов, отвечающих за движения глазных яблок. Воспаление зрительного нерва приводит к нарушению остроты зрения. Контроль течения рассеянного склероза со стороны пациента, особенно со стороны его семьи и лиц, осуществляющих уход, требует большого внимания и бдительности. Каждое обострение (рецидив) заболевания может привести к наложению последующих симптомов и ухудшению общего состояния.В это время люди с рассеянным склерозом должны быть госпитализированы. Затем им дают стероиды, чтобы ограничить прогрессирование заболевания. Однако для достижения наилучших результатов используйте бетасерон 1 бета. Только применение этого препарата может замедлить или даже остановить прогрессирование рассеянного склероза. |