2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Во время проведения УЗИ яичников аппарат показывает разную информацию, в том числе:
Также специалист оценивает процесс образования и роста фолликулов, что особенно важно при определении причин бесплодия.
Здоровый яичник выглядит как бугристая структура небольших размеров с овальной формой. Бугорки – это фолликулы, в зависимости от дня цикла они могут быть меньше или больше. У здоровой женщины размеры яичников часто меняются. Это связано с изменениями гормонального фона, а также состояния организма. К тому же размеры зависят от возраста, количества беременностей пациентки. Максимального размера орган достигает у женщин 30-40 лет.
Разница между размерами двух органов также считается нормой, но только если она незначительна. При значительной разнице диагностируется наличие воспалений или новообразований.
При беременности яичники могут увеличиться из-за усиления кровотока. Также они меняют расположение – матка, которая растет, поднимает их в брюшную полость.
Помимо размеров органа определяются с помощью УЗИ яичников и параметры фолликулов. В зависимости от дня цикла меняется их количество и размер. Наблюдение изменения фолликул в динамике помогает определить причину бесплодия и поставить точный диагноз.
Размеры яичников, как уже говорилось выше, могут меняться под воздействием разных факторов и при беременности. Но в норме они незначительны. Если же размеры намного превышают норму, это указывает на наличие патологий. Слишком малый размер органов указывает на угасание функции репродуктивной системы.
При обследовании яичников врач может выявить ряд нарушений, указывающих на развитие патологий. Это нечеткие контуры, превышение размеров, отсутствие фолликулов, высокая эхогенность стромы и наличие онкологического процесса.
Если на УЗИ яичников врач обнаруживает нечеткий контур органа, это может быть связано со следующими причинами:
Также нечеткость может проявиться из-за развития желтого тела или указывать на кисты и воспалительные процессы.
Если яичники увеличены, это может указывать на наличие:
Отсутствие фолликулов на одном из яичников значительно снижает возможность забеременеть. Если фолликулы отсутствуют на обоих органах, забеременеть невозможно.
Повышенная эхогенность стромы (оболочки органа) указывает на поликистоз или воспалительный процесс. Основная задача стромы – питать созревающие фолликулы за счет сосудов, которые ее пронизывают. Нормальная эхогенность оболочки – средняя.
Онкология визуализируется на мониторе УЗИ аппарата как толстостенное, многокамерное образование, на котором могут наблюдаться папиллярные наросты.
Когда перед семейной парой встает проблема бесплодия, врач назначает множество исследований, в том числе и мониторинг фолликулогенеза для женщины. Он позволяет увидеть, как проходит овуляция и проходит ли она вообще. Фолликулометрия (исследование с помощью аппарата УЗИ женских репродуктивных органов на протяжении цикла) позволяет увидеть нарушения роста фолликулов.
Фолликулом называется полость, наполненная жидкостью, в которой созревает яйцеклетка. Фолликулогенез – это сложный и многоэтапный процесс, предшествующий овуляции. В процессе овуляции фолликул лопается, и из него выходит готовая к оплодотворению яйцеклетка. Именно мониторинг фолликулогенеза даст возможность гинекологу определить оптимальные дни для зачатия ребенка или возможные причины бесплодия.
Когда делать?
Женский менструальный цикл длится в среднем 28 дней. День цикла считается от первого дня последней менструации. Первое УЗИ фолликулогенеза, если у женщины нормальный цикл, рекомендовано проводить на 8-10 день.
В случаях, если менструальный цикл женщины является регулярным, но более коротким или длинным (от 23 до 35 дней), первое ультразвуковое исследование назначается за 4-5 дней до предполагаемой овуляции. Количество сеансов мониторинга фолликулогенеза врач определяет индивидуально, но обычно достаточно 2-3 визитов в кабинет УЗИ.
Когда цикл нерегулярный, первый мониторинг фолликулогенеза обычно начинают через 3-5 дней по окончании менструации. При этом проводится также исследование и фолликулов, и эндометрия, чтобы более точно определить, какие факторы провоцируют нарушение фолликулогенеза. Мониторинг помогает поставить правильный диагноз и в дальнейшем назначить действенное лечение. Количество сеансов при нерегулярном менструальном цикле для каждой пациентки индивидуально.
Что покажет мониторинг фолликулогенеза?
Ультразвуковой мониторинг - наблюдения с помощью УЗИ за тем, как происходят изменения в матке и яичниках на протяжении менструального цикла.
На 8-10 день классического менструального цикла на экране аппарата УЗИ виден один доминантный фолликул, достигший в диаметре 12-15 мм на фоне остальных, значительно меньших фолликулов. В редких случаях доминантных фолликулов может быть два или больше. С каждым днем фолликул увеличивается в размерах, в день овуляции он может достигать 18-25 мм в диаметре.
При ультразвуковом исследовании обращается внимание не только на фолликулогенез, но и на эндометрий. Когда происходит овуляция, толщина эндометрия, имеющего трехслойную структуру, достигает 10-12 мм. Затем в организме выделяется лютеинизирующий гормон, способствующий овуляции. При этом незначительное количество фолликулярной жидкости изливается в брюшную полость.
Во время УЗИ фолликулогенеза на то, что овуляция произошла, указывают следующие признаки:
Нужно отметить, что иногда даже визуализация зрелого фолликула и наличие вместо него желтого тела спустя неделю не дает стопроцентной гарантии, что овуляция прошла полноценно. Так же, как и единичное УЗИ фолликулогенеза, на котором не было видно доминантного фолликула либо желтого тела. Каждый из подобных случаев требует более тщательных и регулярных наблюдений.
Виды нарушений фолликулогенеза
Часто фолликулогенез проходит неправильно, что сказывается на здоровье женщины и на способности зачать ребенка. УЗИ фолликулогенеза может дать следующую информацию, подтверждающую нарушение фолликулогенеза.
Если мониторинг фолликулогенеза показал, что овуляция не происходит по одной из вышеперечисленных причин, врач назначает дополнительные исследования и анализы. Затем, по результатам анализов, назначается лечение, цель которого - нормализовать гормональный фон и стимулировать овуляцию.
Услуга временно не оказывается.
Подробная информация по телефонам 223-88-99; 8-917-46-8-46-33; 246-19-55
Яичники - главные источники женской молодости
Инволюция (обратное развитие) внутренних половых органов, особенно яичников, - это главная «база» процессов старение у женщин. К сожалению, так заложено природой, что женская репродуктивная функция неизбежно начинает угасать в возрасте около 35 лет. Но гормональные и биохимические сдвиги, которые этому предшествуют, начинаются гораздо раньше.
В работе женской половой сферы «правят балом» яичники – и именно с них начинается возрастная инволюция. В климактерии яичники вдвое уменьшаются в размере, соответственно, снижается их масса, Количество фолликулов в яичнике уменьшается, в старости они исчезают совсем.
Выработка яичниками половых гормонов с возрастом изменяется: уменьшается общее количество выделяемых эстрогенов и прогестерона. В эстрогенном профиле женщины начинают преобладать эстрогены с меньшей активностью.
По мере угасания функции яичников в крови происходят колебания уровня эстрогенов в ту или иную сторону. От этого зависит частота и обильность менструальных кровотечений, состояние матки, содержание других гормонов и, как следствие, общее самочувствие.
Как и все другие эндокринные железы, яичник находится под руководством гипоталамуса и гипофиза (эндокринные центры в головном мозге, контролирующих работу яичников). Поэтому при старении яичников его функции изменяется и весь гормональный фон в целом: он становится менее устойчивым, легко возникают нарушения, затрагивающие весь организм.
Матка – эндометрий и возраст
Матка уменьшается в размерах, меняется строение её стенки: появляется всё больше соединительной ткани вместо мышечных клеток, внутренняя слизистая оболочка атрофируется.
Процессы в эндометрии перестают быть циклическими: менструаций становятся нерегулярными, меняется их характер – могут будь, скудными или очень обильными, короткими или длительными, в конечном итоге вообще исчезают.
Этот период опасен тем, что в эндометрии ( слизистая оболочка покрывающая полость матки), могут развиваться патологические процессы, под воздействием не яичниковых эстрогенов.
Поэтому в этом случае необходимо регулярно проходить обследования у гинеколога, на предмет перерождения слизистой оболочки матки.
Гормональное старение влагалища и тазовых связок
Влагалище начинает равномерно истончаться во всех отделах. Эластичность стенки уменьшается, слизистая оболочка становится более тонкой и легко ранимой, при контакте может кровоточит.Меняется состав влагалищного отделяемого – в нём появляются клетки, характерные для климактерических изменений. Все эти выше описанные состояние называется старение влагалища.
Влагалище гораздо более чувствительно к эстрогенам, чем матка и её оболочки. Поэтому даже при сильном снижении этих гормонов в крови, изменения во влагалищном эпителии происходят крайне медленно. Для лечения это также имеет свой плюс: при введении в терапию даже небольших количеств эстрогенов состояние влагалища быстро нормализуется.
При снижение, половых гормонов у женщины, связки и мышцы тазового дна, атрофируются, снижается их тонус, эластичность и упругость. Мышцы теряют свой объем и силу, а связки, поддерживающие внутренние половые органы (матку, влагалище, мочевой пузырь, прямую кишку) – растягиваются, и в последствие это приводит к опущению и выпадению матки, мочевого пузыря и прямой кишки.
Молочные железы и половые гормоны
Основная и единственная задача молочных желёз – это вскармливание новорождённого ребёнка до того времени, когда он научится принимать пищу.
Функция молочных желёз напрямую зависит от работы репродуктивной системы, так как половые гормоны определяют состояние тканей железы и её изменения, происходящие во время менструального цикла.
Эстрогены влияют на развитие внутренней структуры молочной железы, количество в ней протоков. Если количество этих гормонов увеличено (гиперэстрогения), то увеличивается объём стромы молочной железы и число протоков, они становятся сильно извитыми. В крайнем случае это выражается в фиброзно-кистозной мастопатии.
На фоне возрастной гипоэстрогении соединительная ткань железы становится менее упругой, теряет эластичность. Этим объясняется опущение груди, потеря ею формы. При чём, это происходит вне зависимости от того, были у женщины в анамнезе, беременности, роды и кормила ли она грудью.
Параллельно увеличению возраста растёт и вероятность рака молочной железы. В ряде случаев это происходит на фоне фиброзно-кистозной мастопатии. Поэтому для своевременного обнаружения онкологического заболевания необходимо 2 раз делать УЗИ и 1 раз в 2 года проходить рентгенологическое исследование молочных желёз – маммографию. Это обследование показано всем женщинам в возрасте 40 лет и старше.
Сердечно-сосудистая система и дефицит половых гормонов
Организм – это единое целое, в котором всё взаимосвязано, и рецепторы (специальные белки на клетке, которые способны связывать строго определённое вещество) к половым гормонам есть не только в матке или молочной железе, но во многих других органах и тканях. Во всех сосудах и сердечной мышцы находиться рецепторы к женским половым гормонам. Эстрогены расширяют артериальные сосуды, и способствуют удержанию нормального давления, при снижении половых гормонов сосуды спазмируются, и на этом фоне формируется артериальная гипертензия и ишемические болезнь сердца.
Мозг – мишень и источник половых гормонов
В головном мозге есть структуры, которые реагируют на содержание в крови эстрогенов, так как имеют к ним рецепторы. Эстрогены влияют на работу нервных клеток, опосредованную такими медиаторами (веществами-передатчиками), как дофамин, серотонин, норадреналин, ацетилхолин, ГАМК, глутамат, эндорфины, мелатонин.
Поэтому любые колебания эстрогенов ведут к нестабильной работе психоэмоциональной сферы, как наименее устойчивой функции центральной нервной системы. Ведь чтобы вызвать нарушения работы мышц или тремор, нужны гораздо большие подвижки во внутренней среде организма.
Отсюда становится понятным, почему во время климакса легко меняется настроение, часто возникают депрессии, мигрени, чувство усталости и подавленности, плохое самочувствие. Нередко возникают тревожные состояния различной степени выраженности, чувство беспокойства, утрированные переживания по всяким мелочам.
Внимание и способность к сосредоточению также флуктуируют от повышенного уровня до невозможности удержать в голове хотя бы одну примитивную задачу. Страдает память, легко возникает забывчивость. Аппетит может то повышаться, то появляется полное отвращение к пище или предпочтение одного какого-либо вкуса.
Происхождение артериальной гипертонии, часто сопутствующей старению и у мужчин, и у женщин, не так однозначно, как нарушений в эмоциональной сфере.
Изменения гормонального фона влияют на артериальное давление опосредованно, через развитие вегетативной дисфункции. Гораздо больший вклад в развитие гипертонии вносит дислипидемия и атеросклероз, болезни сердца и почек.
Повышенное артериальное давление приводит к изменениям стенки сосудов, в том числе сосудов головного мозга. На фоне артериальной гипертонии развивается забывчивость, снижается интеллектуальная функция. Проблемы с кровяным давлением требуют обращения к терапевту для назначения специфического лечения. В любом случае, повышенное давление нельзя запускать, так как оно может привести к тяжёлым осложнениям: инфаркту сердца и инсульту.
Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
Центр репродуктивного здоровья «СМ-Клиника» - это центр, в котором квалифицированные специалисты помогут оценить вашу фертильность и в случае имеющихся нарушений подберут наиболее оптимальный способ коррекции.
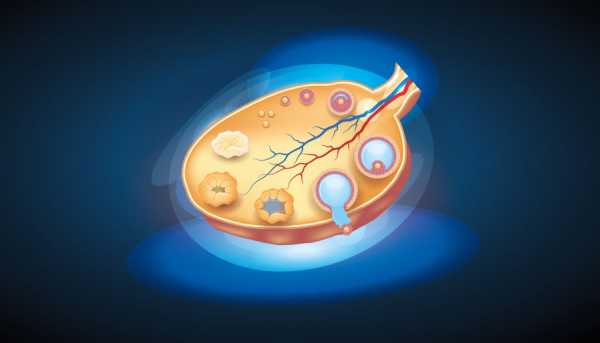
Яичник — это гонады или половые железы, встречающиеся у женщин. Яичники являются парным органом, а значит, располагаются с правой и левой стороны репродуктивной системы женщины. Они располагаются внизу живота, внутри брюшной полости, у боковых стенок таза. Левый яичник расположен ближе кпереди, а левый — сзади.
Яичники считаются эволюционным эквивалентом яичек. Они выделяют важные гормоны, такие как эстроген, прогестерон, релаксин и андрогены. Внутри яичников растет фолликул Граафа, содержащий яйцеклетку.
Если вы хотите узнать больше об анатомии граффовского пузырька и его роли в женском организме, прочитайте: Граффовский пузырь - строение, какую роль он играет? Что делать, если не ломается?
Яичники представляют собой небольшие органы, напоминающие миндалины.Они располагаются у боковых стенок таза и фиксируются с помощью 3-х связок — связки собственно яичника, поддерживающей связки и брыжейки. Четвертая структура, которая удерживает яичники на месте, — это гифа яичника. Брыжейки – это органы, состоящие из соединительнотканной оболочки, которая поддерживает и стабилизирует внутренние органы брюшной полости. Брыжейка содержит сосуды и нервы, которые снабжают яичники.
Снаружи яичники покрыты однослойным генитальным эпителием, а под ним находится яичниковая беловатая оболочка.Глядя на поперечный срез яичника, можно увидеть двухслойное строение этого органа. Каждый яичник состоит из двух частей — мозгового вещества и коркового . На поверхности находится кора яичника или паренхиматозный слой, в котором образуются яйцеклетки, содержащиеся в фолликулах яичника. Под беловатой оболочкой располагаются первичные, более глубокие и зрелые фолликулы яичников и, наконец, желтое тело. Под корковым слоем яичника находится яичниковое ядро , в котором расположены многочисленные кровеносные сосуды.Их задача – питать мясной слой.
Яичники — это небольшие органы, и их размер меняется по мере взросления женщины. В период полового созревания яичники несколько меньше и имеют гладкую поверхность. Женщины достигают наибольшего размера в репродуктивном возрасте. У взрослых самок они примерно 2-4 см в длину, 1,5-3 см в ширину и 1 см в толщину. Однако весят они около 5-8 г. В последующие годы на завязях появляются складки, и их размеры значительно уменьшаются.Когда женщина вступает в менопаузу, функция яичников полностью прекращается. Размер яичников также незначительно меняется в зависимости от разных стадий овуляторного цикла.
Яичники очень васкуляризированы. Кровь, достигающая яичников, поступает из яичниковой артерии и маточной артерии. Дополнительной васкуляризацией яичника является яичниковая вена, впадающая в нижнюю полую вену справа, и в почечную вену слева. Кроме того, имеются также лимфатические сосуды, в которых сосуды идут от поддерживающей связки яичника к поясничным лимфатическим узлам.
Обследование репродуктивных органов женщины. Что стоит знать о них? Проверьте это: Как проверяются репродуктивные органы?
Женские яичники выполняют две важные функции. Во-первых, яичники выделяют важные для здоровья женщины гормоны, а во-вторых, производят яйцеклетки.
Гормоны, секретируемые яичниками:
Вторая важная роль яичников – производство яиц. Когда женщина достигает половой зрелости, в яичнике созревает фолликул Граафа, содержащий яйцеклетку. Созревание фолликула возможно благодаря действию фолликулостимулирующего гормона.Когда фолликул Граафа достигает размеров 1-1,5 см, он разрывается и освобождает яйцеклетку, которая выходит в маточную трубу. То, что остается после разрыва фолликула, образует красное тело, которое, помимо всего прочего, состоит из желтого тела, содержащего прогестерон. Как упоминалось ранее, прогестерон позволяет оплодотворить яйцеклетку и имплантировать ее в матку. Фолликул Граафа созревает в среднем каждые 28 дней, и этот процесс продолжается до менопаузы.
Яйцеклетки женщины образуются во внутриутробном периоде, а после рождения их количество достигает ок.2 млн незрелых яйцеклеток, находящихся в обоих яичниках. Они начинают созревать только в период полового созревания, но не все достигают полной зрелости. За репродуктивный период женщина выделяет их всего около 400 – 500.
Боли в яичниках не всегда могут свидетельствовать о заболевании. Наиболее распространенной причиной болей в яичниках является приближающаяся менструация или овуляция. Боль, возникающая в этом случае, носит колющий или мучительный характер и возникает в нижней части живота.Боль справа или слева связана с разрывом графовского пузырька. Если боль в яичниках не сопровождается другими симптомами и боль уменьшается после менструации или овуляции, обычно не о чем беспокоиться.
К сожалению, в ряде случаев боли в яичниках могут свидетельствовать о дисфункции желез и других отделов репродуктивной системы. Также стоит упомянуть, что боли в яичниках могут быть вызваны и длительным стрессом. Боль в яичниках также является симптомом, который в некоторых случаях возникает в первые недели беременности.Если боль в яичниках сопровождается другими симптомами, такими как тошнота или выделения из влагалища, это может указывать на состояние здоровья женщины, например: синдром поликистозных яичников, киста яичника, аднексит или эндометриоз.
Если вы хотите узнать, сколько вы заплатите за тест на фертильность, прочтите: Сколько стоит тест на женскую фертильность и где его сделать?
Воспаление яичников также известно как аднексит.Это состояние поражает молодых и сексуально активных женщин. Большинство случаев воспаления яичников диагностируют у женщин в возрасте от 30 до 40 лет.
Причиной оофорита является бактериальная инфекция, вызываемая Chlamydia trachomatis и Neisseria gonorrhoeae, реже Mycoplasma genitalium, Escherichia coli, Streptococcus pyogenes или Gardnerella vaginalis. Эти бактерии попадают в яичники через влагалище, шейку матки и затем полость матки. Однако реже бактерии попадают в яичники с кровью, такие случаи обычно диагностируются в результате послеоперационных инфекций.
Риск бактериальной инфекции, вызывающей воспаление яичников, увеличивается, если женщина занимается сексом во время менструации. Кроме того, инфицированию способствуют такие процедуры, как выскабливание полости матки или ее эндоскопия.
Воспаление яичников чаще всего проявляется сильными болями внизу живота. Эта боль усиливается при менструации, а также при половом акте. Боль иррадиирует в бедра и пах и часто сопровождается лихорадкой, рвотой, тошнотой и диареей.
Лечение воспаления яичников основано на антибиотиках и противовоспалительных препаратах. Если заболевание протекает остро, врач может принять решение о госпитализации больного и введении препаратов внутривенно.
Если вы хотите узнать больше об аднексите, проверьте: Аднексит - симптомы, лечение
Синдром поликистозных яичников является одним из наиболее частых гормональных нарушений, диагностируемых у женщин детородного возраста.Это заболевание сопровождается многими метаболическими и гормональными нарушениями, особенно избытком андрогенов, ожирением, резистентностью к инсулину, нарушением углеводов и гиперинсулинизмом. Длительно существующий синдром поликистозных яичников может привести к диабету, сердечно-сосудистым заболеваниям и гипертонии.
Причины синдрома поликистозных яичников до конца не изучены. Однако указано, что на развитие этого заболевания может влиять образ жизни или социально-экономический статус.Специалисты также говорят, что синдром поликистозных яичников может быть генетическим.
Основным симптомом синдрома поликистозных яичников являются нарушения менструального цикла в виде отсутствия циклов или сниженной частоты их возникновения, т.е. реже, чем каждые 35 дней. Если проводятся лабораторные исследования, концентрация мужских гормонов слишком высока. Этот показатель виден и во внешнем облике женщины. Наблюдается избыточное оволосение лица и тела, проблемы с угревой сыпью, также наблюдается алопеция.Среди других симптомов указывают также на гипертонию и чрезмерное увеличение массы тела, непропорциональное диете или физической активности больного.
Лечение синдрома поликистозных яичников зависит от возраста, образа жизни и показателей веса пациентки. При лечении синдрома поликистозных яичников важно изменить образ жизни, особенно у женщин с избыточным весом или ожирением. Это предполагает изменение вашего рациона и введение ежедневной физической активности. Второй курс лечения – стимуляция овуляции с применением препарата цитрат кломифена.Также возможна лапароскопическая скарификация яичников, когда органы осматриваются и оперируются с помощью эндоскопа.
Для получения дополнительной информации о СПКЯ см. эту статью: Синдром поликистозных яичников
Существует два типа недостаточности яичников: вторичная и первичная.
Каковы причины нарушений менструального цикла? Проверить: Нарушения менструального цикла
Киста на яичнике также называется кистой.Киста представляет собой замкнутую полость, заполненную внутри жидкостью или желеобразным веществом. Кисты яичников могут поразить любую женщину, независимо от возраста. Наиболее часто диагностируются 9009 функциональных кист , включая фолликулярные кисты и кисты желтого тела. Функциональные кисты считаются доброкачественными изменениями и не представляют угрозы для здоровья пациента.
Гораздо опаснее неактивные кисты , в том числе эндометриальные и дермоидные кисты.Кисты эндометрия образуются при эндометриозе и буреют, потому что наполнены темной кровью. Дермоидные кисты, с другой стороны, состоят из жировой ткани, эпидермальных клеток и часто костной ткани и зубов.
Кисты на яичниках возникают из-за гормонального дисбаланса. Снижение уровня половых гормонов может предотвратить разрыв фолликула Граафа во время овуляции. Кистозные изменения вызываются также эндометриозом, при котором слизистая оболочка матки выходит за пределы полости матки.Блуждающий эндометрий может проникать в яичники. Скопившийся в яичниках эндометрий шелушится и начинает кровоточить, а кровь, скапливающаяся в яичниках, образует кисты.
Кисты яичников не имеют характерных симптомов. Очень часто пациенты путают их с другими недугами. При кистах яичников наблюдаются нарушения менструального цикла и кровотечения между менструациями. Вы также можете чувствовать боль в правом или левом яичнике. Дополнительные симптомы включают головные боли, тошноту, рвоту, ухудшение самочувствия и нервозность.
Лечение функциональных кист обычно требует только регулярных гинекологических осмотров и УЗИ. Бывает, что небольшие кисты исчезают самопроизвольно без медикаментозного или хирургического вмешательства. Если кисты больше, врач может порекомендовать гормональную терапию. Если введение гормонов не помогает и кисты большие, их следует удалить. В случае поликистоза может потребоваться удаление всего яичника, что не влияет на фертильность женщины.Эндометриальные и дермоидные кисты можно лечить гормонами, но из-за риска серьезных осложнений их обычно удаляют хирургическим путем.
Узнайте больше о кистах яичников в этой статье: Кисты яичников
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 152
90 156Рак яичников называют «тихим убийцей женщин» — он долгое время протекает бессимптомно или мало беспокоит. Когда женщина наконец-то идет к специалисту, оказывается...
Ассоциация журналистов за здоровьеЧего мы боимся больше, чем рака? Их профилактика и диагностика.Очень часто мы игнорируем сигналы, которые посылает наш организм, опасаясь неблагоприятных ...
Ханна ЩигелГде печень? Ощущение боли в животе в определенном месте не всегда может сказать вам, какой внутренний орган ее вызывает.Это также относится к ...
Марлена КостыньскаЭкспериментальный тип лечения рака дал впечатляющие результаты в эксперименте на мышах. Благодаря применению специально введенных цитокинов удалось ...
Малгожата КраевскаСначала дает о себе знать очень невинно - метеоризмом, отрыжкой, чувством распирания или поносом. Позже появляется асцит. Для большинства ...
Пресс-материалыДиагноз «это рак» шокирует не только самого больного. Болезнь поражает все окружение: родителей, детей, родственников, друзей, коллег и коллег из...
Пресс-материалыРак яичников называют «тихим убийцей». Вначале он не дает каких-либо типичных симптомов, а когда сигналы все же появляются, они очень тонкие. Можем...
Моника МиколайскаПациентов с недавно диагностированным раком яичников на поздней стадии можно будет лечить ингибитором PARP (нирапарибом) с января 2022 г., независимо от наличия ...
Ассоциация журналистов за здоровьеУсилия ассоциаций пациентов и научных обществ теперь должны быть направлены на обеспечение возможности лечения ингибиторами PARP для всех больных раком...
Ассоциация журналистов за здоровьеБолезнь Альцгеймера влияет на мышление, поведение и память. Но мало того, существует множество симптомов этого состояния, которые игнорируются потенциальными пациентами...
Беата МихаликНебольшие органы большой важности. Это, несомненно, определение яичников женщины. Хотя их внешний вид действительно невзрачный, но их роль в женском организме огромна! Об этом свидетельствует тот факт, что без этих парных миндалевидных желез ни одна из нас не смогла бы стать матерью!
Небольшие органы большого значения.Это, несомненно, определение яичников женщины. Хотя их внешний вид действительно невзрачный, но их роль в женском организме огромна! Об этом свидетельствует тот факт, что без этих парных миндалевидных желез ни одна из нас не смогла бы стать матерью! Прочтите эту статью, и вы узнаете, каким удивительным органом вас наделила природа!
… и расположены по обеим сторонам матки. Однако они не симметричны.Левый яичник обычно немного впереди правого яичника. Обе скрепляются с помощью 3-х связок - связки собственно яичника, поддерживающей связки и брыжейки. Четвертая структура, удерживающая яичники на месте, — это гифа яичника.
Каждый яичник в основном состоит из двух частей - коркового и мозгового. Именно в первых располагаются яйцеклетки на разных стадиях созревания. Яичники также достаточно васкуляризированы. Кровь, поступающая к ним, поступает из двух источников: яичниковой артерии и маточной артерии.
С возрастом яичники меняют свой размер. У взрослеющей девочки они мелкие и имеют гладкую поверхность. Однако со временем они становятся все более и более морщинистыми. У взрослых самок они достигают 2-4 см в длину, 1,5-3 см в ширину и 1 см в толщину. Однако они весят около 5-8 г. В период менопаузы яичники снова сокращаются, и их функция постепенно угасает.
Эстрогены, прогестерон, андрогены и релаксин.Первый, эстроген, представляет собой стероидный гормон, влияющий на многие характеристики и функции женского организма. Отвечает за развитие вторичных и третичных половых признаков. Именно из-за эстрогенов репродуктивная система у нас, женщин, построена таким же образом. Именно эстрогены заставляют нашу грудь расти и округлять бедра. Кроме того, эти гормоны стимулируют шейку матки к выработке слизи, помогающей сперматозоидам проходить через женские половые пути. Эстрогены также подготавливают слизистую оболочку матки к приему оплодотворенной яйцеклетки.Эти гормоны также оказывают значительное влияние на нашу красоту и самочувствие. Благодаря им наша кожа гладкая, волосы блестят, и нам больше хочется секса.
Прогестерон – не менее важный стероидный гормон, вырабатываемый яичниками. Его повышенный уровень во второй фазе цикла свидетельствует о том, что овуляция произошла. Этот гормон отвечает за имплантацию эмбриона в матку, а в дальнейшем и за правильное развитие беременности.
Другой стероидный половой гормон — андрогены — вырабатывается в организме как яичниками, так и корой надпочечников.Андрогены обычно являются мужскими гормонами. Они отвечают за формирование мужских половых органов, характерную для мужчин мускулатуру тела, тембр голоса и оволосение тела. Андрогены также участвуют в процессе сперматогенеза (продукции сперматозоидов) и отвечают за половое влечение. Хотя они встречаются и в женском организме, их не должно быть слишком много. В противном случае они могут вызвать нарушение менструального цикла, гирсутизм и акне.
Последний из важнейших женских половых гормонов – релаксин – играет ключевую роль во время беременности.Он поддерживает работу желтого тела, отвечающего за выработку прогестерона, столь важного для развития беременности. После родов релаксин также отвечает за лактацию.
Читайте: Гормоны, влияющие на фертильность
С момента достижения вами половой зрелости из вашего яичника ежемесячно выходит одна яйцеклетка. На самом деле их там сотни тысяч, но не всем из них посчастливилось выбраться из яичника.Изначально яйцеклетка располагается в так называемой Пузырек Граафа, который лопается, когда достигает надлежащей зрелости. Это происходит под влиянием фолликулостимулирующего гормона, этот процесс мы называем овуляцией. Яйцеклетка, выпущенная из яичника, затем попадает в фаллопиеву трубу, откуда начинает свой путь к матке. Если ей повезет и где-то по пути встретится сперматозоид, он превратится в зиготу и достигнет матки в виде эмбриона. Весь процесс выделения и созревания яйцеклеток повторяется каждые 28 дней или около того, пока женщина не войдет в менопаузу, когда яичники перестанут выделять яйцеклетки.
Яичники, как и любой другой орган тела, в какой-то момент могут перестать слушаться. Заболевания яичников поражают большую часть женщин, но очень часто их недооценивают. Это ошибка, потому что если ее не лечить, это может привести к серьезным последствиям, таким как бесплодие и даже рак. Одним из таких заболеваний является острый аднексит. Чаще всего он имеет бактериальную основу, в связи с чем лечится антибиотиками.Острый аднексит может сопровождаться сильными и нарастающими болями внизу живота, высокой температурой, учащением пульса.
Иногда фолликулы Граафа внутри яичника не разрываются во время овуляции и не освобождают зрелую яйцеклетку. Вместо этого они увеличиваются и наполняются жидкостью, образуя кисту. Чаще всего протекает бессимптомно и выявляется случайно при плановом УЗИ. Если он не станет большим. Затем могут появиться боли внизу живота, нарушение менструального цикла, запоры и вздутие живота.В большинстве случаев киста саморассасывается. Если этого не происходит, ее удаляют хирургическим путем.
Синдром поликистозных яичников (СПКЯ) — это заболевание, при котором развитие фолликулов Граафа останавливается до выхода яйцеклетки. Везикулы исчезают, а на их месте появляются кисты, что можно увидеть на снимке УЗИ. Женщины с СПКЯ часто имеют ановуляторные циклы, а менструации нерегулярны или отсутствуют. Кроме того, могут появиться прыщи, гирсутизм и проблемы с весом.
Каждый день 9 польских женщин узнают, что у них рак яичников. К сожалению, большинство из них умирает из-за поздней диагностики. Это связано с тем, что рак яичников является чрезвычайно коварным заболеванием. Первые симптомы обычно появляются только тогда, когда она уже запущена. Кроме того, эти симптомы не очень специфичны и их легко спутать с другими заболеваниями, например, пищеварительной или мочевыделительной системы. Как развивается рак яичников? Это не совсем известно. Свою роль могут играть количество овуляций в течение жизни, образ жизни и факторы окружающей среды.Генетическая предрасположенность, в том числе мутация в гене BRCA1/2, также будет способствовать развитию рака яичников. Рак яичников обычно требует хирургического лечения, после чего женщина начинает химиотерапию.
Регулярные визиты к гинекологу позволят на раннем этапе выявить аномалии яичников. Позаботьтесь о своем здоровье и фертильности, запишитесь на прием к специалисту Gyncentrum.
Звоните: 32 506 57 77
Пишите: [email protected]
др н.врач Анна Беднарска-Червиньска
Гинеколог и акушер, эндокринолог
Врач со стажем работы более 20 лет. Специалист в области лечения бесплодия и репродуктивной эндокринологии клиники лечения и пренатальной диагностики бесплодия Gyncentrum. Член польских и зарубежных гинекологических обществ.
Менструальный цикл женщины является результатом процесса обмена информацией между гипоталамусом, гипофизом, яичниками и маткой. Носителями этой информации являются гормоны, химические вещества, вырабатываемые эндокринными железами и переносимые кровотоком.
Обмен этой информацией происходит во время так называемого менструальный цикл, время, когда в слизистой оболочке матки и всего организма происходят периодические изменения, от менструации к менструации.Типичный цикл длится около 28 дней, хотя точная его продолжительность – дело каждой женщины.
Колебания в течение нескольких дней не являются помехой. Однако один цикл не должен длиться дольше 35 дней и короче 25 дней.
Менструальный цикл состоит из нескольких фаз - для того, чтобы зародилась новая жизнь, то есть оплодотворилась, каждая из них должна быть безупречной.
Началом цикла считается день, когда вы наблюдаете кровотечение.Затем с кровью изгоняется некротически измененный функциональный слой слизистой оболочки матки (называемый эндометрием). Этот процесс наиболее интенсивен в первые двое суток кровотечения. Кровотечение обычно длится 4-7 дней.
За ней следует фолликулярная (пролиферативная) фаза. Примерно через 5 дней после начала нового цикла эндометрий начинает обновляться, готовясь к возможной беременности. В эту фазу выстилка матки (эндометрий) разрастается за счет выделяемых яичниками эстрогенов, концентрация которых в крови постоянно увеличивается.
Трудно точно сказать, сколько времени занимает этот процесс – в среднем это около 10-14 дней.
Гормоны играют очень важную роль в цикле. Самые важные из них:
Также важны эстрогены, т.е. гормоны, вырабатываемые яичниками (в частности, растущим фолликулом, а затем желтым телом).
Именно эстрогены стимулируют работу гипоталамуса и гипофиза – и фактически контролируют уровень ФСГ и ЛГ в крови. Каждый из гормонов играет свою роль, так же как каждый из органов, которые их производят, отвечает за что-то другое. Гипоталамус контролирует работу всей эндокринной системы в организме.Это своего рода связующее звено между двумя важнейшими системами — нервной и эндокринной. Благодаря нейрогормонам, к которым относятся в том числе Регулируется ГнРГ, работа гипофиза и выработка ЛГ и ФСГ. Высокие концентрации гормонов гипофиза и яичников ингибируют секрецию ГнРГ. С другой стороны, низкие концентрации ГнРГ определяют противоположную реакцию.
Яичники – железы внутренней секреции, расположенные в малом тазу.Они имеют на своей поверхности половой эпителий, из которого в период внутриутробной жизни формируются первичные фолликулы яичников. В яичниках новорожденной девочки находится от 1 до 2 миллионов яйцеклеток. В подростковом возрасте их будет 300 000, но в конечном итоге созреют только около 400. Повышение уровня ФСГ в крови отвечает за развитие незрелых фолликулов в обоих яичниках. Именно благодаря этому гормону в яичниках развивается так называемая Фолликул Граафа, содержащий ооцит (овоцит) размером 0,24 мм.Фолликул, представляющий собой полость, заполненную жидкостью, создает благоприятную среду для развития яйцеклетки. Выполняет секреторные функции – стенки фолликула вырабатывают андрогены (в небольшом количестве) и эстрогены. Размер фолликула определяет количество эстрогенов – чем больше фолликул, тем их больше. Сам ооцит растет незначительно, при этом явно увеличивается размер фолликула, вырастая на 1-2 мм в сутки.
Созревает только один фолликул (однако возможно выделение нескольких яйцеклеток из нескольких пузырей).Конечно, созревает тот, который быстрее всего развивается и лучше всего реагирует на стимуляцию ФСГ. Доминантный фолликул, дополнительно секретирующий особый тип белка, блокирует чувствительность остальных к ФСГ. Они атрофируются (реабсорбируются) без высвобождения ооцитов. Неадекватное развитие фолликулов может быть вызвано либо несоответствующими уровнями ФСГ, либо плохой реакцией яичников на нормальные уровни ФСГ. Имейте в виду, что фолликулы начинают расти за 65-70 дней до финальной стадии созревания.
Это так называемое период базального роста приходится на два предыдущих менструальных цикла. Это значит, что важно поддерживать хорошее самочувствие в течение трех последовательных менструальных циклов для развития полноценного фолликула, физиологическое самочувствие в общей сложности на протяжении 90 дней влияет на возможность овуляции или нет.
Взаимосвязь между значениями отдельных гормонов очень сложная.Внешний слой фолликула (оболочка), имеющий больше рецепторов ЛГ, стимулирует выработку андрогенов. Внутренняя (зернистые клетки), имеющая множество рецепторов ФСГ, вырабатывает эстрогены из ранее синтезированных андрогенов. Вы должны помнить, что половые гормоны образуются из холестерина. Особая ферментная система (так называемая ароматаза) превращает холестерин в гестагены (прегненолон, прогестерон, 17-альфа-ОН-прогестерон), гестагены в андрогены (андростендион, тестостерон, дигидротестостерон), андрогены в эстрогены (эстрон, эстрадиол, эстриол). .
Без соответствующей концентрации андрогенов в фолликулярной жидкости правильная концентрация эстрогенов невозможна. Следовательно, для правильной выработки женских половых гормонов необходима правильная стимуляция обоими гонадотропинами (ЛГ и ФСГ). Любое изменение уровней ЛГ и ФСГ, даже незначительное, может вызвать нарушения цикла, ведущие к ановуляции.
Основными ферментами, способными трансформировать половые гормоны, являются:
19-гидроксилаза, 19-оксидаза и 3-альфа-гидроксилаза.
Их расположение происходит и вне фолликула: в желтом теле, плаценте, жировой ткани,
мышцы и кости, мозг, печень и почки.
Система за репродуктивным органом приобретает значение после окончания гормональной активности яичников (после менопаузы) - являясь важным источником эстрогенов.
ФСГ стимулирует секрецию эстрогенов, которые вызывают, среди прочего, утолщение эндометрия в два-три раза с увеличением количества секреторных желез (пролиферация).Отсюда по изменениям, происходящим в эпителии полости матки, фаза называется пролиферативной.
Прямые артериолы ветвятся, образуя извилистые артериолы. На УЗИ эндометрий линейный. Непосредственно перед овуляцией слизистая оболочка матки резко гиперемирована из-за максимальной эстрогенной стимуляции, что может проявляться в виде кровянистых выделений.
Следующая фаза, овуляторная, длится примерно 36 часов. После достижения достаточного уровня эстрогенов в крови (т.н.контрольная точка) угнетается секреция ФСГ, что происходит в среднем на 12-16 день цикла. Эстрогены стимулируют секрецию ЛГ, что обеспечивает трансформацию фолликула Граафа в желтое тело (лютеинизация) и, таким образом, секрецию прогестерона и эстрогенов.
Гипофиз вырабатывает высокую дозу ЛГ за один раз (так называемый пик ЛГ), что инициирует завершающие процессы созревания яйцеклетки, приводящие к овуляции через 16-32 часа, т.е. к разрыву фолликула Граафа (при этом время у него ок.20 мм) и выпускают яйцеклетку, готовую к оплодотворению. За один цикл созревает только один фолликул. Стоит знать, что женщины с одним яичником могут овулировать за год столько же, сколько женщины с двумя. Когда один из яичников теряется, другой вступает во владение.
УЗИ, сделанное за несколько дней до овуляции, может подтвердить, какой яичник овулирует и есть ли вообще доминантный фолликул.
Во время овуляции возможно кровотечение в брюшную полость из лопнувшего фолликула.Это вызывает раздражение и боль внизу живота. Это называется овуляторной болью и возникает незадолго до, во время или после овуляции. Это могут быть минуты, часы или даже дни. Однако чаще всего речь идет не о самом моменте разрыва пузыря. Боль также не указывает, какой яичник связан с овуляцией или какая овуляция имела место. Яичники могут стать опухшими и болезненными во время индукции овуляции или из-за постовуляционного увеличения. Иногда это состояние также является симптомом эндометриоза. Однако многие женщины, регулярно овулирующие, не испытывают боли.
Это затрудняет определение времени овуляции.
Овуляция может быть слишком ранней или слишком поздней. Тот, что до 10-го дня цикла, будет считаться слишком ранним, а после 20-го - слишком поздним.При регулярной поздней овуляции у женщины есть возможность забеременеть. Но если у вас поздняя овуляция, ваши шансы забеременеть уменьшаются. Это связано с меньшей частотой овуляции (например, при 39-дневном цикле всего 9 яйцеклеток в год, при 28-дневном цикле — 13), возможностью получения аномальных яйцеклеток (это касается и слишком ранней овуляции).Это означает, что они непригодны для оплодотворения и имплантации. Кроме того, уровень гормонов не соответствует норме. Эндометрий может быть не готов к имплантации, если с момента последней менструации прошло слишком много (или слишком мало) времени. Яйцеклетка может быть оплодотворена, но эмбрион не может должным образом имплантироваться.
Проблема также может заключаться в т.н. синдром неразорвавшегося лютеинизированного фолликула - LUF. Как правило, в течение 38 часов после выброса ЛГ фолликул разрывается, но ооцит не высвобождается.Это может быть связано с гормональными проблемами – плохой работой гипофиза и слишком низким уровнем ЛГ. Синдром поликистозных яичников также может быть причиной. Это расстройство выявляется с помощью УЗИ и тестов на ЛГ. Иногда неразорвавшийся фолликул превращается в желтое тело без выхода яйцеклетки, поэтому анализы на прогестерон во второй фазе цикла могут не быть патологическими, а при измерении базальной температуры тела наблюдается гипертермия. Лечение заключается в назначении ХГЧ, если проблема вызвана гормональным дисбалансом.
Помогают также лапароскопия и «прокалывание» яичников.
Развившаяся яйцеклетка немедленно захватывается гифами фаллопиевых труб. У женщины с недоразвитием или отсутствием одной маточной трубы, как и в случае с яичниками, всю деятельность берет на себя здоровая. Яйцеклетка может попасть в маточную трубу, противоположную яичнику, из которого она вышла. Оплодотворение может происходить в так называемомтрубы маточной трубы, а также в любом другом сегменте маточной трубы. Есть теории, что яйцеклетка выделяет определенные химические вещества, благодаря которым сперматозоиды без труда ее находят. Яйцеклетка обычно живет 12-24 часа, хотя есть подозрение, что она способна к оплодотворению только 6,
часов. Исследования показали, что половой акт сразу после овуляции значительно снижает ваши шансы забеременеть. Сперма обычно достигает фаллопиевых труб в течение нескольких минут, но не оплодотворяется. Им нужно около 6 часов, чтобы остаться в шейке матки и пройти так называемый процесс.способность достигать окончательной зрелости. Поэтому лучшее время для полового акта — день до или день после овуляции. Сперматозоиды оплодотворяются в среднем через 24-48 часов. В благоприятных условиях при наличии фертильной слизи в половых путях женщины могут выживать до 5 дней. Таким образом, фертильный период наступает за два дня до овуляции и один день после нее. Имеет значение, когда мы не знаем точного времени выхода яйцеклетки (овуляция у женщины не так легко распознается).
Благодаря определенным молекулярным механизмам, связанным с клеточными мембранами, сперматозоиды прилипают к яйцеклетке.Это называется осеменением. Головка спермия протыкает оболочки, защищающие яйцеклетку, с помощью выделяемых ею ферментов. Кроме того, ооцит помогает сперматозоидам проникать в цитоплазму за счет образования так называемого возвышения. холмик входа и в то же время создает механизм, который препятствует дальнейшему входу сперматозоидов. Одна яйцеклетка оплодотворяется одним сперматозоидом. Ядра обеих клеток сближаются и, наконец, происходит оплодотворение – объединяется генетический материал родителей.
Образуется одноклеточная зигота (оплодотворенная клетка).
Оплодотворенная клетка (зигота) еще не начало новой жизни. Теперь он несколько дней путешествует по фаллопиевой трубе, постоянно делясь, не увеличивая свои размеры. Это стадия дробления, в результате которой образуется многоклеточный зародыш. Он приводится в движение движениями ресничек, покрывающих эпителий фаллопиевых труб, и сокращениями фаллопиевых мышц.
Секрет, вырабатываемый эпителием, облегчает скольжение клетки.На последней стадии дробления образуется бластоциста, или плодное яйцо – пузырек, состоящий из двух слоев. Трофобласт выполняет защитную и питательную функции, из эмбриобласта формируется тело зародыша. В течение нескольких дней пребывания в матке зародыш питается т.н. маточное молочко – вещество, выделяемое слизистой оболочкой. В то же время ферменты, выделяемые яйцеклеткой, вызывают переваривание слизистой оболочки матки. Эмбрион внедряется в протравленную полость, над ней нарастает эндометрий. Этот процесс, называемый имплантацией или имплантацией, начинается примерно через 6 дней после овуляции, но в зависимости от того, как долго эмбрион находился в фаллопиевых трубах, он может начаться через 4 и даже 12 дней после овуляции.Плодное яйцо обычно располагается в стенке матки недалеко от устья маточных труб.
Эндометрий подготавливают к имплантации в строго определенный период времени, т.н. в имплантационном окне в естественных циклах это 16-22 день цикла, в стимулированных экзогенными гонадотропинами - 16-19 день.
Это связано с действием прогестерона и влиянием этого гормона на структуру и функционирование слизистой оболочки матки. В то же время именно эндометрий отвечает за передачу сигналов, контролирующих развитие трофобласта.
Желтое тело и выработка гормона, препятствующего наступлению беременности. желтое тело – железа внутренней секреции. Это происходит примерно через 28-32 часа после овуляции. Желтое тело вырабатывает гормон прогестерон и, в меньших количествах, эстроген, необходимый для поддержания возможной беременности.
Прогестерон останавливает созревание следующих фолликулов в цикле, поэтому двойная овуляция невозможна, разве что в так называемом24-часовое окно, когда присутствовали пузырьки аналогичного размера. Даже если первая лопнет, прогестерона недостаточно, чтобы заблокировать высвобождение другой клетки.
Прогестерон действует на ткани репродуктивного органа (особенно на матку), которые ранее находились под влиянием эстрогенов. Эта фаза известна как секреторная (лютеиновая) или секреторная из-за воздействия, которое она оказывает на эндометрий. Слизистая оболочка матки утолщается и набухает, железы и кровеносные сосуды увеличиваются и расширяются, что необходимо для питания развивающегося эмбриона.В клетках происходит накопление гликогена, липидов, полисахаридов и белков. Железы развивают спиральный рисунок. Кровоснабжение слизистой усиливается, извитые артериолы увеличиваются в длину, достигая поверхности слизистой; они также закручиваются и закручиваются, образуя спиральные артериолы. Мышцы матки становятся гиперемированными и набухшими.
На УЗИ эндометрий становится трехлинейным.
Лютеиновая фаза длится в среднем от 12 до 16 дней, и ее продолжительность постоянна для каждой женщины.Максимальная секреция прогестерона наблюдается через 7 дней после овуляции.
Повышение продукции этого гормона угнетает секрецию ЛГ и ФСГ, поэтому они остаются на низком уровне. 18 дней лютеиновой фазы – это уже высокая вероятность беременности. После имплантации эмбрион начинает вырабатывать гормон хорионический гонадотропин человека (ХГЧ). Предотвращает дегенерацию желтого тела, стимулируя его выработку неослабевающих эстрогенов и прогестерона.
Оплодотворенная яйцеклетка должна утвердиться в матке.Если лютеиновая фаза длится менее 10 дней (некоторые врачи считают, что меньше 12), возникает так называемая недостаточность желтого тела. Это может быть проблемой, потому что эмбрион с меньшей вероятностью имплантируется должным образом. Желтое тело плохого качества будет продуцировать неправильное количество прогестерона, что сделает эндометрий недостаточно подготовленным для имплантации. К счастью, эту фазу можно успешно продлить, дав женщине соответствующие лекарства. Если низкий уровень прогестерона вызван плохой функцией желтого тела (при хорошем развитии фолликулов), то правильным решением является введение гестагенов - прогестерона.Если же низкий уровень прогестерона связан с плохим развитием фолликула перед овуляцией, лучше стимулировать его развитие соответствующими препаратами. В целом: хорошее развитие фолликула (определяемое путем измерения его размера и уровня эстрогена) означает хорошую овуляцию и хорошую работу желтого тела.
Иногда ошибка бывает на стороне эндометрия, который не отвечает должным образом за нормальный уровень прогестерона в крови. Имплантация, скорее всего, не удастся, потому что слизистая оболочка не будет должным образом подготовлена.Отказ желтого тела может произойти, даже если качество фолликула/тельца хорошее и эндометрий реагирует должным образом.
По непонятным до сих пор причинам лютеиновая фаза иногда длится не так долго, как должна. Уровень прогестерона через 7 дней после овуляции может быть низким, и даже при адекватном уровне он резко падает, что приводит к преждевременной менструации.
Если оплодотворение не происходит, желтое тело начинает медленно убывать (лютеоз) и превращается в белое тело.Производство прогестерона падает. Эндометрий дегенерирует, больше не стимулируется к росту. Спиральные артерии закрываются, и кровоснабжение слизистой прекращается. Начинается ишемическая фаза. Отмечаются некротические изменения и механическое расслоение функционального слоя слизистой оболочки.
Падение гормонов в конечном итоге приводит к менструации, которая представляет собой изгнание выросшего эндометрия примерно через 14 дней после овуляции.
Резкое падение их уровня, в свою очередь, сигнализирует гипофизу о начале выработки ФСГ, тем самым инициируя очередной гормональный цикл.
Иногда, несмотря на то, что женщина имплантировала в свое тело, менструация возникает (нарушение гормонального баланса, аномальное развитие эмбриона, анатомия матки и т.д.). О том, что женщина беременна, она узнает благодаря анализам на гормон ХГЧ из крови или мочи. Это называется биохимическая беременность, так как гинекологический осмотр еще не смог ее подтвердить.
В редких случаях эндометрий может частично отслаиваться, несмотря на беременность. Во время ожидаемой менструации затем наблюдаются мажущие кровянистые выделения или кровотечения, но они более светлые и короткие, чем нормальные менструации.
Это состояние может сохраняться в течение первых нескольких месяцев беременности.
Тест на фертильность – доступен в аптеке без рецепта. С его помощью можно определить время овуляции. Он определяет концентрацию лютеинизирующего гормона ЛГ (продуцируемого передней долей гипофиза) в моче женщины, которая примерно соответствует его концентрации в сыворотке крови, и уровень которого наиболее высок непосредственно перед овуляцией.Делаем обычно два раза в день (с мочой - первую порцию мочи надо отбрасывать от следующей на анализ).
тест на беременность - определяет белковый гормон ХГЧ в моче, то есть хорионический гонадотропин. Концентрация этого гормона увеличивается после имплантации оплодотворенной яйцеклетки в эндометрий. Анализы крови на ХГЧ более точны.
Источник - Меди Пресс ООО Z o.o
Попытка для ребенка не работает? Если после года попыток результаты очередного теста на беременность отрицательные, стоит задуматься о диагнозе бесплодие. Одним из первых лабораторных тестов, которые должна выполнить женщина, является тест на АМГ.
Фото AdobeStockУровень гормона, секретируемого клетками развивающихся фолликулов, позволяет оценить овариальный резерв и шансы на успех в случае in vitro.
Антимюллеров гормон или АМГ (антимюллеров гормон) также известен как вещество или фактор, подавляющий развитие мюллеровых протоков. Он вырабатывается половыми железами. У мужчин он секретируется клетками Сертоли в яичке. У женщин он вырабатывается в зернистых клетках преантральных и антральных фолликулов яичника. Гормоны АМГ и ФСГ (фолликулостимулирующий гормон) вместе выполняют чрезвычайно важную задачу – регулируют созревание фолликулов, в которых развивается яйцеклетка [1].
Определение концентрации антимюллерова гормона у девочек и женщин может быть использовано для оценки овариального резерва, а также для диагностики и лечения синдрома поликистозных яичников и синдрома преждевременной недостаточности яичников. Например, у женщин с преждевременной недостаточностью яичников тест показывает гораздо более низкую концентрацию этого гормона, чем у здоровых женщин. Диагностика АМГ также полезна при оценке овариального резерва у пациенток с риском повреждения яичников в результате химиотерапии, лучевой терапии или хирургического вмешательства [2].
Тест АМГ полезен, если:
Вам также может потребоваться тест на АМГ, если вы заметили какие-либо тревожные симптомы, которые могут указывать на синдром поликистозных яичников, в том числе:
Овариальный резерв — это резерв яйцеклеток, которые могут быть оплодотворены и беременны.Размер заповедника сильно генетически детерминирован и отличается от женщины к женщине. На него нельзя повлиять или увеличить. Тестирование АМГ часто используется для проверки способности женщины производить яйцеклетки, которые могут быть оплодотворены во время беременности. Уровни АМГ помогают определить, сколько потенциальных яйцеклеток осталось у женщины.
Процесс старения женских репродуктивных органов является естественным и постепенным. С возрастом снижается как качество, так и количество ооцитов, остающихся в фолликулах.Если овариальный резерв женщины высок, у нее больше шансов забеременеть. Если овариальный резерв низкий, это может быть признаком того, что у женщины будут трудности с зачатием, и ей не следует слишком долго откладывать попытки зачать ребенка.
АМГ тесно связаны с женской фертильностью. По этой причине это также важный прогностический показатель реакции на стимуляцию яичников во время циклов экстракорпорального оплодотворения. Результат диагностики позволяет выбрать подходящий протокол гормональной стимуляции для пациенток, использующих вспомогательный репродуктивный метод.Это также позволяет улучшить результаты процедуры в виде полученных беременностей и родов.
Результат теста АМГ позволяет оценить возможность синдрома гиперстимуляции яичников (СГЯ) - и тем самым снижает риск его возникновения. Проведенная диагностика также позволяет выявить пациентов, у которых можно ожидать плохой ответ на стимуляцию. Более высокий уровень АМГ приводит к более высокой частоте рождаемости, а также позволяет определить количество ооцитов, которое можно получить при пункции яичников.
Ход теста не сложный. Медицинский работник берет образец крови из вены на руке с помощью маленькой иглы. Если вы хотите сдать анализы на АМГ и ФСГ одновременно, вам следует прийти на них в первые дни цикла - из-за ФСГ. Для женщин, пытающихся зачать ребенка, результаты могут быть полезны для определения шансов на зачатие.
Стоит иметь в виду, что норма АМГ является ориентировочной величиной и также зависит от возраста.Для простоты предполагается, что значения от 1 нг/мл до 3,0 нг/мл являются референтными значениями для женщин детородного возраста. Слишком высокий уровень АМГ может указывать на синдром поликистозных яичников (СПКЯ). Низкий уровень может означать, что вам трудно забеременеть. Также это может быть показателем наступления менопаузы. Низкий уровень АМГ является нормальным для женщин в постменопаузе.
[1] Петр Скалба, Анна Цыгал, Анна Домбковска-Хуч, Влияние антимюллерова гормона (АМГ) на фолликулогенез, [в:] https: // журналы.viamedica.pl/ginekologia_polska/article/download/46757/33544, стр. 138.
[2] Monika Krawczyńska, Jadwiga Słowińska-Srzednicka, Использование определения антимюллерова гормона (AMH) в диагностике эндокринных заболеваний, [in:] http://www.pnmedycznych.pl/wp-content/uploads/ 2017/01/pnm_2016_12_921-928.pdf
Отправитель пресс-релиза: invimed.pl
Внимание! Ответственность за материал, опубликованный в качестве «пресс-релиза» на сайте Zdrowie, - с учетом положений ст.42 сек. 2 Закона о печати - его отправитель, каждый раз указываемый как «отправитель пресс-релиза». Все материалы, опубликованные на сайте Zdrowie, могут бесплатно использоваться средствами массовой информации.
.