2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Читайте нас в
К гормональному лечению многие относятся с недоверием и опаской. Вокруг него крутится огромное количество слухов и домыслов. Одни уверяют, что на гормонах поправляются, другие считают, что от них будут расти волосы по всему телу.
Так что же стоит знать, к чему быть готовым и чего опасаться, если вам назначили лечение гормонами?
Вопрос 1. За что отвечают?Гормоны – «дирижёры» нашего организма. Здоровый организм вырабатывает гормоны в нужных пропорциях и с нужными интервалами. Благодаря этому организм работает чётко, человек чувствует себя хорошо и не болеет. Однако как только какая-либо железа «выбивается из графика», в организме происходит гормональный сбой.
В этом случае для восстановления баланса назначают гормональную терапию.
Заменить гормоны нельзя ничем, поэтому при некоторых болезнях назначают временное гормональное лечение.
Среди них – многие эндокринные заболевания, бесплодие у мужчин и женщин, климакс женский и мужской, бронхиальная астма, остеопороз, почечная недостаточность, ишемическая болезнь сердца, псориаз, угревая сыпь, различные кожные заболевания. Гормональные контрацептивы принимают женщины для предупреждения беременности.
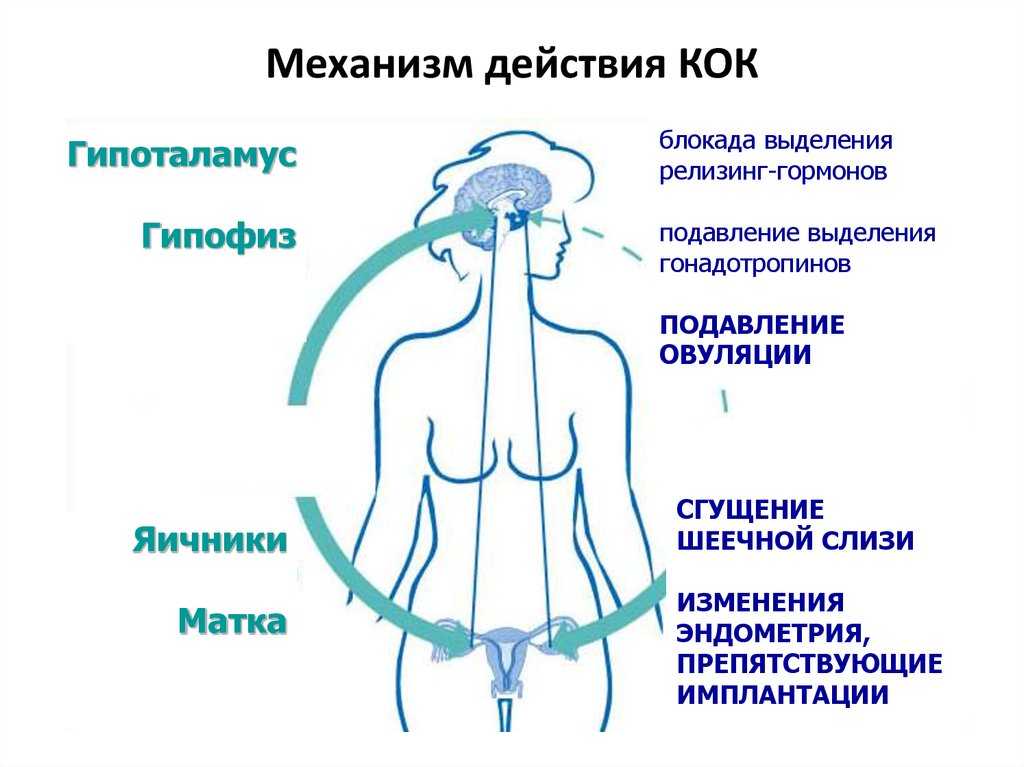
Вопрос 3. Как действуют?При попадании в организм гормон моментально разделяется на химические соединения. Соединения начинают действовать на определённые органы. Например, противозачаточные таблетки блокируют выход яйцеклетки из яичников, и поэтому женщина не может забеременеть.
Гормоны не накапливаются в организме и выводятся примерно через сутки. Однако они запускают механизм, который продолжает работать и после выведения лекарства.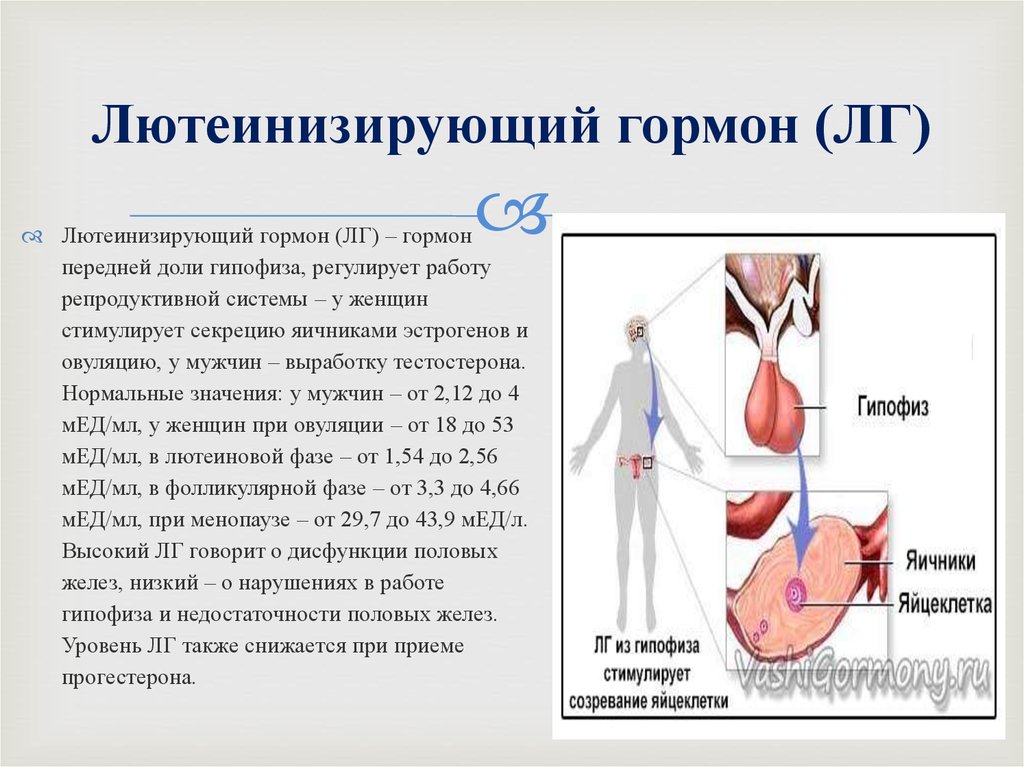 Чтобы поддержать действие механизма, таблетки надо принимать регулярно. Именно поэтому гормональная терапия растягивается надолго – курс лечения может составить несколько недель, месяцев или даже лет (но в этом случае врач обязательно назначит перерывы).
Чтобы поддержать действие механизма, таблетки надо принимать регулярно. Именно поэтому гормональная терапия растягивается надолго – курс лечения может составить несколько недель, месяцев или даже лет (но в этом случае врач обязательно назначит перерывы).
Перед тем как назначить гормональное лечение, врач должен провести обследование, провести тесты на содержание гормонов в организме. Это обязательно. Если доктор не назначает никаких анализов, а смело выписывает рецепт, насторожитесь. Также он должен оценить состояние организма в целом, учесть уже имеющиеся заболевания.
Во время приёма препаратов чётко соблюдайте дозировку и частоту. Обычно гормональные препараты назначаются строго по часам, чтобы поддерживать нужный уровень определённого гормона в крови. Когда действие препарата заканчивается, уровень понижается и таблетку нужно принимать снова.
Гормоны желательно принимать в одно и то же время суток. В инструкциях часто указывают желательное время приёма.
Прием гормональных препаратов ни в коем случае нельзя пропускать. Иначе лечение будет неэффективным.
Вопрос 5. Главные преимущества?Гормональные препараты местного действия – спреи, капли, мази – быстро снимают симптомы и облегчают состояние.
Современные гормональные контрацептивы, помимо защиты от беременности, эффективно борются с прыщами, улучшают кожу, избавляют от предменструальных симптомов.
Гормональная терапия облегчает течение климакса у мужчин, который наступает у них после 45 лет. В этом возрасте у мужчин начинается медленное снижение уровня тестостерона в крови, что повышает риск развития ишемической болезни сердца, инфаркта и инсульта. Грамотно подобранный курс гормональных препаратов защищает от этих болезней, повышает половое влечение и физическую активность, а также снимает раздражительность и утомляемость, от которых во время климакса особенно страдают мужчины.
Вопрос 6. Чем опасны?Доза гормона, содержащаяся в лекарствах, обычно превышает его количество, которое вырабатывает организм. Поэтому приём гормональных препаратов – всегда серьезный стресс. А поскольку гормоны – непосредственные участники обмена веществ, они неизбежно меняют привычный обмен веществ в организме.
Поэтому приём гормональных препаратов – всегда серьезный стресс. А поскольку гормоны – непосредственные участники обмена веществ, они неизбежно меняют привычный обмен веществ в организме.
У каждого человека реакция на гормональное лечение индивидуальная. Но в подавляющем большинстве самые частые последствия гормонального лечения у всех одинаковые: небольшая прибавка веса, высыпания на коже, активный рост волос, нарушение пищеварения, головокружение. Мужские гормоны могут вызвать задержку жидкости в организме и повысить давление.
Если принимать бесконтрольно средства против псориаза и других кожных заболеваний, которые быстро снимают зуд, но не лечат основную причину, велик риск стать «гормональным наркоманом» и «подсесть» на эти препараты на всю жизнь.
Вопрос 7. Кому противопоказаны?Женский гормон эстроген не назначают при заболеваниях печени, при подозрении на беременность и злокачественные новообразования.
Гормональные контрацептивы нельзя принимать женщинам с большим избыточным весом, заядлым курильщицам и тем, у кого есть проблемы с венами, предрасположенность к тромбам, фиброаденома или кисты в молочной железе. Если есть подозрение на опухоль груди, гормоны надо срочно отменять. Иначе они спровоцируют её бурный рост. После удаления опухоли гормональные препараты также под запретом.
Если есть подозрение на опухоль груди, гормоны надо срочно отменять. Иначе они спровоцируют её бурный рост. После удаления опухоли гормональные препараты также под запретом.
От лечения гормонами нужно отказаться и в том случае, если препарат вызывает резкую аллергическую реакцию или стремительный рост массы тела, проблемы с сосудами. Если облегчение не наступает, больному становится всё хуже, он теряет силы, то надо либо менять препарат, либо прекращать лечение. Но облегчение наступит не сразу после того, как вы перестанете пить таблетки. А лишь спустя время, когда перестанет действовать запущенный гормональным лечением механизм.
Вопрос 8. Могут ли они вызвать рак?Исследования по этому поводу ведутся много лет. Сейчас доказано, что высокая концентрация эстрогена провоцирует рост ткани молочной железы, что способствует развитию рака груди у женщин. У мужчин эстроген способствует развитию рака легких, особенно если он курит.
Последние исследования западных учёных установили: женщины, у которых сильно повышены гормоны эстроген, тестостерон и дегидроэпиандростерон, в два раза чаще рискуют заболеть раком.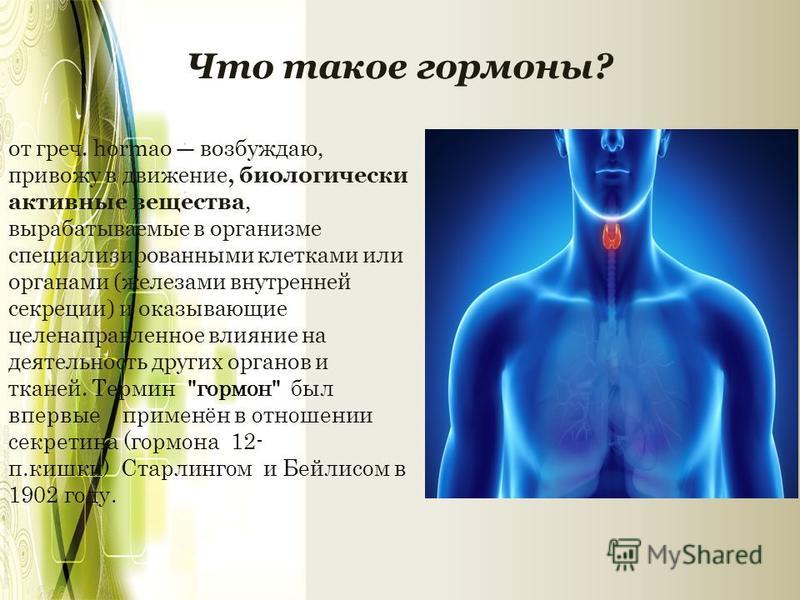 Так что они советуют всем женщинам после 30 лет сдать тест на содержание гормонов.
Так что они советуют всем женщинам после 30 лет сдать тест на содержание гормонов.
Гормональная терапия в период менопаузы повышает риск рака груди и яичников, если принимать таблетки 10 и более лет. Из тысячи женщин в зоне риска находятся две-три.
У мужчин избыток эстрогена повышает риск инфаркта, инсульта, доброкачественное увеличение простаты.
…Не пугайтесь, если вам назначили лечение гормонами. Вылечить некоторые болезни способны только они. Просто учтите эти рекомендации, не занимайтесь самолечением и обязательно тщательно обследуйтесь перед лечением – и тогда негативные последствия будут минимальны, а выздоровление не заставит долго ждать.
Современная гинекология не может обойтись без использования гормональных препаратов. Вместе с тем назначение гормональных средств часто пугает людей, так как о них распространено много недостоверной либо устаревшей информации. Постараемся разобраться в необходимости применения данных препаратов и развеять самые распространенные мифы о гормонотерапии.
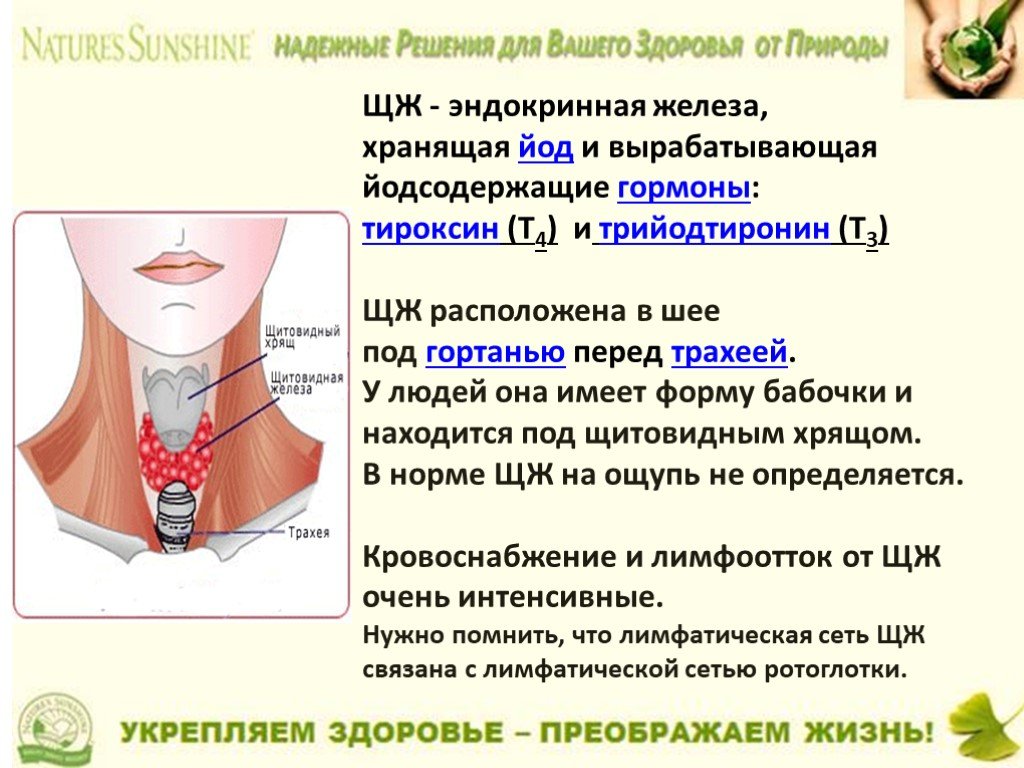
Гормоны – специальные химические посредники, регулирующие работу всего организма. Основная часть гормонов производится в железах внутренней секреции: щитовидной и паращитовидных железах, гипофизе, надпочечниках, поджелудочной железе, яичниках у женщин и яичках у мужчин. Гормональные препараты – не что иное, как синтетические аналоги наших природных гормонов.
В акушерстве и гинекологии гормонотерапия применяется относительно давно и приносит довольно впечатляющие результаты, особенно сегодня, с появлением новых высокоэффективных гормональных препаратов, лишенных серьезных побочных действий своих предшественников.
Гормонотерапия необходима для поддержания состояния здоровья женщины в период климакса, когда репродуктивная функция организма снижается и происходит угасание выработки гормонов яичниками. Дефицит гормона эстрогена провоцирует нарушения психоэмоционального и физического состояния. Зачастую у женщины возникают проблемы в сексуальной жизни: снижается либидо, беспокоит дискомфорт во время полового контакта.
В основе заместительной гормональной терапии лежит восполнение недостатка либо отсутствия гормонов яичников медикаментозными препаратами, аналогичными по структуре и эффекту, что значительно улучшает качество жизни пациентки.
Гормональная контрацепция (оральные контрацептивы, гормоносодержащие спирали, пластыри, импланты, инъекционные контрацептивы) является высокоэффективным методом предохранения от нежелательной беременности. С контрацептивной целью используются синтетические аналоги эстрогенов и прогестерона и их производные. Помимо основной функции защиты данные препараты нормализуют менструальный цикл, снижают вероятность доброкачественных опухолей (миомы матки, эндометриоза, кист яичников), а также оказывают лечебное воздействие при наличии данных и других гинекологических заболеваний (синдром поликистозных яичников).
С контрацептивной целью используются синтетические аналоги эстрогенов и прогестерона и их производные. Помимо основной функции защиты данные препараты нормализуют менструальный цикл, снижают вероятность доброкачественных опухолей (миомы матки, эндометриоза, кист яичников), а также оказывают лечебное воздействие при наличии данных и других гинекологических заболеваний (синдром поликистозных яичников).
В настоящее время лечение бесплодия и невынашивания беременности – одно из приоритетных направлений акушерства. Значение гормональных препаратов в программе ЭКО сложно переоценить. Вспомогательные репродуктивные технологии получили распространение и дают высокий процент положительных результатов, то есть наступивших беременностей, в первую очередь благодаря успехам фармацевтических компаний в разработке и производстве высокотехнологичных аналогов эндогенных гормонов. Благодаря им возможна стимуляция суперовуляции для развития нескольких доминантных фолликулов. Такой эффект гормональных препаратов, как торможение функции яичников, также используется в протоколах ЭКО для подавления собственных гонадотропинов и создания оптимального фона для стимуляции экзогенными гонадотропинами. После переноса эмбриона в полость матки необходимо применение препаратов прогестерона, так как его недостаток снижает вероятность имплантации, может привести к прерыванию беременности на ранних сроках. Кроме того, благодаря искусственным гормонам удается наладить работу яичников и избавиться от других проблем, препятствующих зачатию (полипы эндометрия, эндометриоз и др.).
Такой эффект гормональных препаратов, как торможение функции яичников, также используется в протоколах ЭКО для подавления собственных гонадотропинов и создания оптимального фона для стимуляции экзогенными гонадотропинами. После переноса эмбриона в полость матки необходимо применение препаратов прогестерона, так как его недостаток снижает вероятность имплантации, может привести к прерыванию беременности на ранних сроках. Кроме того, благодаря искусственным гормонам удается наладить работу яичников и избавиться от других проблем, препятствующих зачатию (полипы эндометрия, эндометриоз и др.).
Миф 1
Гормоны прописывают только при очень тяжелых заболеваниях.
Для назначения гормонов нет необходимости дожидаться тяжелых, запущенных стадий заболевания. Более того, грамотная и своевременная гормональная коррекция может избавить от проблемы или приостановить ее развитие при использовании минимально эффективных доз и в кратчайшие сроки.
Миф 2
Если вовремя не выпить гормональную таблетку, ничего страшного не произойдет.
Гормональные препараты, особенно контрацептивы, надо принимать строго по часам. К примеру, противозачаточная гормональная таблетка действует 24 часа, то есть принять ее необходимо раз в день для поддержания эффективной концентрации вещества в сыворотке крови. Опоздание более чем на 12 часов может резко снизить контрацептивный эффект, возможны спонтанная овуляция и наступление незапланированной беременности.
Миф 3
Если принимать гормоны, они накапливаются в организме.
В корне неверно, поскольку требование строгого приема гормонального лекарства как раз и связано с тем, что при попадании в организм гормон сразу распадается на химические соединения, а они, в свою очередь, выводятся из организма.
Миф 4
При беременности гормональные препараты не выписывают.
Выписывают. Если до беременности у женщины были гормональные нарушения, то во время вынашивания плода ей требуется лекарственная поддержка, чтобы уровень половых гормонов был в норме и ребенок нормально развивался. При необходимости назначают и другие гормоны: гормоны щитовидной железы – при гипотиреозе, кортикостероидные гормоны – при некоторых системных заболеваниях, для подавления андрогенов коры надпочечников, инсулин – при диабете и т. д. Отказ от терапии во время беременности из-за страха навредить плоду не имеет под собой научной основы, напротив, плод страдает при отсутствии необходимой коррекции.
При необходимости назначают и другие гормоны: гормоны щитовидной железы – при гипотиреозе, кортикостероидные гормоны – при некоторых системных заболеваниях, для подавления андрогенов коры надпочечников, инсулин – при диабете и т. д. Отказ от терапии во время беременности из-за страха навредить плоду не имеет под собой научной основы, напротив, плод страдает при отсутствии необходимой коррекции.
Миф 5
У гормональных препаратов много побочных эффектов, в первую очередь, увеличение массы тела.
Препараты первого и второго поколения контрацептивов действительно могли вызвать эффект прибавки в весе из-за большого содержания гормонов. В настоящее время производители выпускают микродозированные противозачаточные средства с видоизмененной структурой активных веществ, что практически не провоцирует колебания веса. Гормональные препараты назначают на достаточно длительный срок, организм к концу первого-второго месяцев адаптируется, и большинство женщин не ощущают никакого дискомфорта.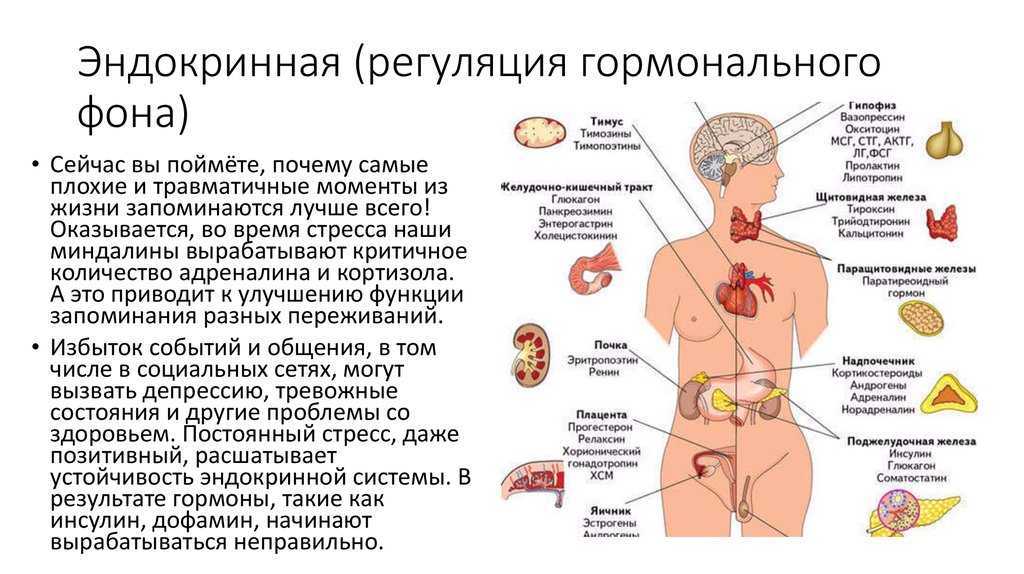
Миф 6
Гормонам всегда можно найти альтернативу.
Не всегда. Есть ситуации, когда гормональные препараты незаменимы. Скажем, у молодой женщины (до 50 лет) были удалены яичники, в результате она начала быстро стареть и терять здоровье. В этом случае ее организм до 55–60 лет нуждается в обязательной поддержке гормонотерапией. Разумеется, при условии, что основное заболевание (из-за которого были удалены яичники) не имеет противопоказаний к такому назначению.
Миф 7
Гормональные препараты нельзя принимать долгое время.
Главное требование – правильный подбор гормонального препарата. Принимать грамотно подобранный препарат при условии ежегодного контроля можно годами без перерывов. Длительный прием не только не оказывает вредного воздействия на организм, но и, напротив, помогает наладить менструальный цикл, предотвращает развитие доброкачественных заболеваний молочных желез, эндометриоза, миомы, кист яичника, а также улучшает качество волос и кожи.
Одобрено редакционной коллегией Cancer.Net, 11/2021
Гормональная терапия — это тип лечения рака, при котором удаляются, блокируются или добавляются определенные гормоны для остановки или замедления роста раковых клеток. Как и другие методы лечения рака, гормональная терапия может вызывать побочные эффекты. Побочные эффекты могут быть разными для каждого человека. Побочные эффекты этого лечения могут зависеть от многих факторов, в том числе:
Ваша медицинская бригада может помочь вам справиться с побочными эффектами. Это называется паллиативной или поддерживающей терапией. Это помогает людям с любым типом или стадией рака чувствовать себя лучше. Перед началом гормональной терапии поговорите со своим врачом о возможных побочных эффектах вашего конкретного плана лечения.
Гормоны — это химические вещества, вырабатываемые организмом, которые перемещаются по кровотоку. Они контролируют деятельность определенных клеток или органов. Изменения количества гормона в вашем организме могут мешать определенной активности в организме и вызывать побочные эффекты. Некоторые гормоны влияют на несколько функций организма, поэтому гормональная терапия может вызывать множество различных побочных эффектов.
Они контролируют деятельность определенных клеток или органов. Изменения количества гормона в вашем организме могут мешать определенной активности в организме и вызывать побочные эффекты. Некоторые гормоны влияют на несколько функций организма, поэтому гормональная терапия может вызывать множество различных побочных эффектов.
Перед началом гормональной терапии поговорите со своим врачом о возможных побочных эффектах и способах их устранения. Задавайте вопросы обо всем, что вам непонятно. Это поможет вам чувствовать себя более подготовленным, если вы начнете испытывать эти побочные эффекты.
Как можно скорее сообщайте своему медицинскому персоналу о любых новых или ухудшающихся медицинских проблемах. Это важно сделать, даже если вы не думаете, что ваши симптомы серьезны или связаны с гормональной терапией. Отслеживание побочных эффектов может облегчить получение необходимого вам облегчения. Одним из способов отслеживания побочных эффектов является использование бесплатного мобильного приложения Cancer. Net. Вы можете безопасно записывать, когда возникают побочные эффекты и их серьезность, и вы можете легко поделиться этими подробностями со своей медицинской командой, чтобы описать свой опыт.
Net. Вы можете безопасно записывать, когда возникают побочные эффекты и их серьезность, и вы можете легко поделиться этими подробностями со своей медицинской командой, чтобы описать свой опыт.
Некоторым людям может потребоваться длительная гормональная терапия. Работа с вашей медицинской командой над устранением побочных эффектов может помочь сохранить качество жизни во время такого расширенного лечения рака.
Многие побочные эффекты зависят от типа лечения или препарата, который вы принимаете. Например, лечение, которое препятствует выработке или использованию организмом гормона эстрогена, может вызвать симптомы, обычно наблюдаемые при менопаузе. Но побочные эффекты гормональной терапии могут быть разными у разных людей, даже при применении одного и того же рецепта.
Вот общий список возможных побочных эффектов гормональной терапии. Важно отметить, что вам следует обсудить с лечащим врачом, что является общим на основании вашего рецепта.
Проблемы с сексуальным здоровьем. Гормональная терапия может вызвать снижение полового влечения и проблемы с достижением оргазма. Это также может вызвать эректильную дисфункцию, то есть неспособность получить или сохранить эрекцию полового члена. Узнайте больше об управлении сексуальным здоровьем во время лечения.
Вагинальные и менструальные изменения. Побочные эффекты гормональной терапии могут включать сухость влагалища, выделения, зуд или раздражение. Это также может вызвать изменения менструального цикла и кровотечение из влагалища, не связанное с менструацией.
Приливы и ночные поты. Приливы очень распространены у людей, получающих гормональную терапию. Например, до 75% пациентов, получающих гормональную терапию рака предстательной железы, имеют приливы. Ночные поты также распространены. Узнайте больше о лечении приливов у женщин и о лечении приливов у мужчин.
Изменения веса. Снижение уровня гормонов может привести к увеличению жира, уменьшению мышечной массы и усложнению процесса сжигания калорий. Это может привести к росту ткани мужской груди. Это называется гинекомастия. Узнайте больше о наборе веса во время лечения. Кроме того, увеличение количества некоторых гормонов, таких как гормон щитовидной железы, может привести к потере веса.
Это может привести к росту ткани мужской груди. Это называется гинекомастия. Узнайте больше о наборе веса во время лечения. Кроме того, увеличение количества некоторых гормонов, таких как гормон щитовидной железы, может привести к потере веса.
Риск для здоровья костей. Некоторые виды гормональной терапии могут вызывать остеопороз, то есть истончение костей. Это делает кости более хрупкими и, в некоторых случаях, более склонными к переломам или поломкам. Узнайте больше о лечении остеопороза.
Изменения настроения. Они могут включать депрессию или перепады настроения. Узнайте больше о том, как справляться с депрессией во время лечения.
Усталость. Гормональная терапия может вызвать усталость. Медицинский термин для этого — «усталость, связанная с раком». Это чувство физического, эмоционального и умственного истощения, даже если вы достаточно отдыхаете и спите. Узнайте больше о том, как справляться с усталостью.
Желудочно-кишечные симптомы. Ваш желудочно-кишечный тракт (ЖКТ) играет центральную роль в переваривании пищи и жидкости, а также в переработке отходов. Гормональная терапия может вызвать желудочно-кишечные симптомы, такие как запор, что означает, что стул становится менее частым или затрудненным. Другие симптомы включают тошноту, рвоту и диарею.
Изменения мышления и памяти. У некоторых людей могут возникнуть проблемы с мышлением или запоминанием во время гормональной терапии. Врачи называют это «когнитивными проблемами». Узнайте больше о решении проблем с мышлением и памятью во время лечения рака.
Бесплодие. Хирургическая гормональная терапия может необратимо повлиять на фертильность. Фертильность – это биологическая способность иметь ребенка. Если у вас есть проблемы с фертильностью, поговорите со своим врачом до начала лечения. Узнайте больше о проблемах фертильности и сохранении во время рака.
Повышенный риск других проблем со здоровьем. Определенная гормональная терапия увеличивает риск возникновения других проблем со здоровьем. Они могут включать сгустки крови, инсульт, катаракту, сердечные приступы и инсульты. Они также могут увеличить риск рака матки.
Определенная гормональная терапия увеличивает риск возникновения других проблем со здоровьем. Они могут включать сгустки крови, инсульт, катаракту, сердечные приступы и инсульты. Они также могут увеличить риск рака матки.
Важно отметить, что могут быть и другие побочные эффекты, которые здесь не перечислены. Поговорите со своей медицинской командой о том, каких побочных эффектов вы можете ожидать, как с ними можно справиться, с кем связаться из вашей медицинской команды и что делать, если у вас возникнут неожиданные побочные эффекты. Например, может быть полезно поговорить с зарегистрированным диетологом о побочных эффектах, связанных с желудочно-кишечным трактом. Узнайте больше об управлении физическими побочными эффектами лечения рака.
Некоторые побочные эффекты исчезают после окончания лечения, но некоторые могут сохраняться после окончания периода лечения. Другие эффекты могут появиться спустя месяцы или годы. Ваша медицинская команда может помочь вам наблюдать за долгосрочными побочными эффектами и управлять ими. Это называется последующим уходом. После лечения гормональной терапией важно получить последующую помощь. Ваш последующий уход может включать регулярные физические осмотры, медицинские анализы или и то, и другое. Спросите своего врача, какие последующие анализы и обследования вам потребуются и как часто. Это называется планом ухода в связи с потерей кормильца.
Ваша медицинская команда может помочь вам наблюдать за долгосрочными побочными эффектами и управлять ими. Это называется последующим уходом. После лечения гормональной терапией важно получить последующую помощь. Ваш последующий уход может включать регулярные физические осмотры, медицинские анализы или и то, и другое. Спросите своего врача, какие последующие анализы и обследования вам потребуются и как часто. Это называется планом ухода в связи с потерей кормильца.
Какие побочные эффекты являются общими для гормональной терапии, которую вы мне рекомендуете?
Когда вероятны побочные эффекты? Как часто?
Как долго будут продолжаться побочные эффекты? Может ли какой-то из них быть постоянным?
Могу ли я что-нибудь сделать, чтобы подготовиться к этим побочным эффектам?
Что может сделать медицинская бригада для предотвращения или облегчения побочных эффектов?
Кому я должен сообщить, если у меня начнутся побочные эффекты от гормональной терапии? Как скоро?
Какие побочные эффекты считаются неотложными? Что мне делать, если я испытываю срочный побочный эффект?
К кому мне обратиться, если у меня возникнут вопросы о конкретных побочных эффектах?
Как я могу связаться с ними в обычное рабочее время? В нерабочее время?
Есть ли группы поддержки, которые вы можете порекомендовать, чтобы помочь справиться со страхом перед побочными эффектами?
Есть ли другие способы справиться со своими страхами по поводу последствий лечения?
Можете ли вы порекомендовать мне социального работника, консультанта или специалиста по поддерживающей или паллиативной помощи, с которым я мог бы поговорить?
Что такое гормональная терапия
Борьба со страхом перед побочными эффектами, вызванными лечением рака
Расширенное лечение и потребности выживших после рака
Борьба с физическими побочными эффектами
Национальный институт рака: Гормональная терапия рака молочной железы
Национальный институт рака: Гормональная терапия рака простаты
Национальный институт рака: Проблемы сексуального здоровья у мужчин с раком
Национальный институт рака: Проблемы сексуального здоровья у женщин с Раком
Обзор феминизирующей гормональной терапии
UCSF Transgender Care
UCSF Health System
Калифорнийский университет - Сан-Франциско
июль 2020 г.
Здравствуйте, я доктор Мэдди Дойч, доцент кафедры клинической семейной и общественной медицины Калифорнийского университета в Сан-Франциско (UCSF) и медицинский директор. для UCSF Transgender Care. В этом документе я рассмотрю различные аспекты феминизирующей гормональной терапии, включая выбор, риски и неизвестные факторы, связанные с феминизирующей гормональной терапией.
Пока вы готовитесь к началу лечения, самое время подумать о своих целях. Вы хотите сразу же начать путь к максимальной степени феминизирующего эффекта с медицинской точки зрения? Или вы хотите начать с более низкой дозы и позволить вещам развиваться медленнее? Возможно, вы ищете менее чем максимальные эффекты и хотели бы оставаться на низкой дозе в течение длительного времени. Размышление о своих целях поможет вам более эффективно общаться со своим поставщиком медицинских услуг, когда вы будете вместе составлять план своего ухода.
Многие люди хотят, чтобы гормональные изменения происходили быстро, и это вполне понятно. Важно помнить, что степень и скорость, с которой происходят ваши изменения, зависят от многих факторов. Эти факторы в первую очередь включают вашу генетику и возраст, в котором вы начинаете принимать гормоны.
Важно помнить, что степень и скорость, с которой происходят ваши изменения, зависят от многих факторов. Эти факторы в первую очередь включают вашу генетику и возраст, в котором вы начинаете принимать гормоны.
Рассматривайте эффекты гормональной терапии как второе половое созревание, а половое созревание обычно занимает годы, прежде чем полные эффекты станут видны. Прием более высоких доз гормонов не обязательно приведет к более быстрым изменениям, но может поставить под угрозу ваше здоровье. И поскольку все люди разные, ваши лекарства или дозировки могут сильно отличаться от лекарств или дозировок ваших друзей или от того, что вы видели на YouTube, читали в книгах или на онлайн-форумах. Будьте осторожны, читая о гормональных схемах, которые обещают специфические, быстрые или радикальные эффекты. Хотя можно вносить коррективы в лекарства и дозировку для достижения определенных конкретных целей, в значительной степени то, как ваше тело меняется в ответ на гормоны, в большей степени зависит от генетики и возраста, в котором вы начинаете, а не от конкретной дозы. частота или типы лекарств, которые вы принимаете.
частота или типы лекарств, которые вы принимаете.
Хотя я буду говорить о подходе к гормональной терапии трансгендерных женщин, мои комментарии также применимы и включают небинарных людей, которым при рождении был присвоен мужской пол и которые рассматривают возможность феминизации гормональной терапии.
Есть четыре области, в которых вы можете ожидать изменений по мере прохождения гормональной терапии. Физические, эмоциональные, сексуальные и репродуктивные.
Первый — физический.
Первые изменения, которые вы, вероятно, заметите, это то, что ваша кожа станет немного суше и тоньше. Ваши поры станут меньше, и будет меньше выработки масла. Вы можете стать более склонными к синякам или порезам, и в первые несколько недель вы заметите, что запах вашего пота и мочи изменится. Также вероятно, что вы будете меньше потеть. Когда вы прикасаетесь к вещам, они могут «ощущаться по-другому», и вы можете по-разному воспринимать боль и температуру.
Вероятно, через несколько недель у вас под сосками начнут появляться маленькие «почки». Они могут быть слегка болезненными, особенно на ощупь, а правая и левая стороны могут быть неровными. Это нормальный ход развития груди, и любая боль, которую вы испытываете, значительно уменьшится в течение нескольких месяцев.
Важно отметить, что развитие груди варьируется от человека к человеку. Не все развиваются с одинаковой скоростью, и большинство трансгендерных женщин, которые начинают гормональную терапию после полового созревания, даже после многих лет лечения, могут ожидать развития чашечек только «А» или, возможно, маленькой «В». Как и у всех других женщин, грудь трансгендерных женщин различается по размеру и форме и иногда может быть неравномерной по отношению друг к другу. Обычно рекомендуется подождать, пока вы не будете принимать гормоны в течение как минимум года, прежде чем приступать к операции по увеличению груди.
Ваше тело начнет перераспределять ваш вес. Жир будет скапливаться вокруг бедер и бедер, а мышцы рук и ног станут менее выраженными и будут выглядеть более гладкими, так как жир под кожей станет немного толще. Гормоны могут не оказывать существенного влияния на жир в области живота, также известный как «кишка». Вы также можете ожидать, что ваша мышечная масса и сила уменьшатся. Для поддержания мышечного тонуса и общего состояния здоровья я рекомендую вам заниматься спортом. В целом, вы можете набрать или похудеть после начала гормональной терапии, в зависимости от вашей диеты, образа жизни, генетики и мышечной массы.
Жир будет скапливаться вокруг бедер и бедер, а мышцы рук и ног станут менее выраженными и будут выглядеть более гладкими, так как жир под кожей станет немного толще. Гормоны могут не оказывать существенного влияния на жир в области живота, также известный как «кишка». Вы также можете ожидать, что ваша мышечная масса и сила уменьшатся. Для поддержания мышечного тонуса и общего состояния здоровья я рекомендую вам заниматься спортом. В целом, вы можете набрать или похудеть после начала гормональной терапии, в зависимости от вашей диеты, образа жизни, генетики и мышечной массы.
Ваши глаза и лицо приобретут более женственный вид по мере того, как подкожный жир будет увеличиваться и перемещаться. Поскольку для полного развития этих изменений может потребоваться два или более года, рекомендуется отложить решение о проведении операции по феминизации лица до тех пор, пока вы не пройдете гормональную терапию не менее 1 года. Что не изменится, так это структура костей, включая кости лица, а также бедра, руки, кисти, ноги и ступни.
Волосы на вашем теле, в том числе на груди, спине и руках, уменьшатся в толщине и будут расти медленнее. Но это может не исчезнуть полностью, и некоторые могут выбрать электроэпиляцию или лазерное лечение. Помните, что у всех цисгендерных женщин также есть волосы на теле. Волосы на лице могут немного редеть и расти медленнее, но они редко исчезают полностью без электроэпиляции или лазерной обработки. Если у вас было какое-либо облысение кожи головы, гормональная терапия обычно останавливает его, однако степень, в которой оно снова отрастет, варьируется.
Некоторые люди могут заметить незначительные изменения размера обуви или роста. Это происходит не из-за костных изменений, а из-за изменений в связках и мышцах ног и позвоночника.
Феминизирующая гормональная терапия не влияет на высоту голоса или его характер. Тем из вас, кто хочет изменить свой голос, я рекомендую проконсультироваться со специалистом по речи и языку, который имеет опыт в этой области.
Изменения эмоционального состояния
Вторая область воздействия гормональной терапии – это ваше эмоциональное состояние.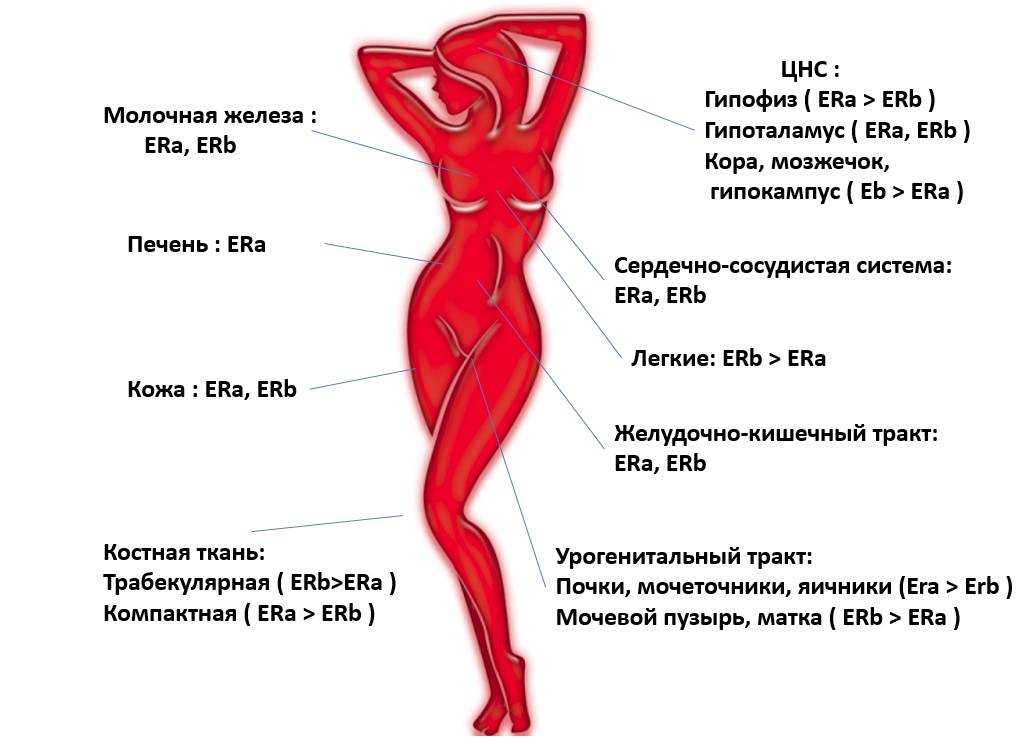
Ваше общее эмоциональное состояние может измениться, а может и не измениться, это зависит от человека. Половое созревание — это американские горки эмоций, и второе половое созревание, которое вы испытаете во время перехода, не является исключением. Вы можете обнаружить, что у вас есть доступ к более широкому спектру эмоций или чувств, или что у вас другие интересы, вкусы или времяпрепровождение, или вы ведете себя по-другому в отношениях с другими людьми. У большинства людей все обычно успокаивается через какое-то время. Я призываю вас найти время, чтобы узнать о себе что-то новое, и посидеть с новыми или незнакомыми чувствами и эмоциями, исследуя их и знакомясь с ними. Хотя психотерапия подходит не всем, многие люди считают, что работа с терапевтом во время переходного периода может помочь вам исследовать эти новые мысли и чувства, узнать свое новое тело и себя, а также помочь вам в таких вещах, как откровение с семьей, друзьями. , или коллег, и развивать более высокий уровень любви к себе и принятия.
Сексуальные изменения
Третья область воздействия гормональной терапии носит сексуальный характер.
Вскоре после начала гормональной терапии вы заметите уменьшение количества эрекций; и когда он у вас есть, вы можете потерять способность проникать, потому что он не будет таким прочным и не будет длиться так долго. Однако вы все еще будете испытывать эротические ощущения и сможете испытать оргазм. Для тех, кто обеспокоен снижением эрекции, могут быть полезны такие лекарства, как слайденафил (виагра).
Вы можете обнаружить, что получаете эротическое удовольствие от различных половых актов и различных частей вашего тела. Ваши оргазмы могут ощущаться как ощущения «всего тела» и длиться дольше, но с меньшей пиковой интенсивностью. Вы можете испытать эякуляцию небольшого количества прозрачной или белой жидкости или, возможно, никакой жидкости. Не бойтесь исследовать и экспериментировать со своей новой сексуальностью с помощью мастурбации и секс-игрушек, таких как фаллоимитаторы и вибраторы. Вовлеките своего сексуального партнера, если он у вас есть.
Вовлеките своего сексуального партнера, если он у вас есть.
Хотя ваши яички сократятся менее чем в два раза от их первоначального размера, большинство экспертов сходятся во мнении, что это не повлияет на количество кожи мошонки, доступной для будущих генитальных операций.
Изменения репродуктивной системы
Четвертая область воздействия гормональной терапии – репродуктивная система.
Влияние феминизирующей гормональной терапии на фертильность неясно. Хотя некоторые данные свидетельствуют о том, что прекращение приема гормонов на 3-6 месяцев может привести к восстановлению количества сперматозоидов, лучше всего предположить, что в течение нескольких месяцев после начала гормональной терапии вы можете навсегда и необратимо утратить способность создавать сперматозоиды. У некоторых людей количество сперматозоидов может поддерживаться на фоне гормональной терапии или количество сперматозоидов восстанавливается после прекращения гормональной терапии, но лучше предположить, что в вашем случае это не так.
Если есть вероятность, что вы захотите родить ребенка из собственной спермы, поговорите со своим врачом о сохранении вашей спермы в банке спермы. Этот процесс обычно занимает 2-4 недели и стоит примерно 2000-3000 долларов. Лучше всего хранить сперму до начала лечения, чтобы избежать риска снижения количества сперматозоидов из-за гормональной терапии, которая может повлиять на вашу способность зачать ребенка. Хранение спермы заранее также позволяет избежать стресса, связанного с необходимостью прекращения приема гормонов в более позднее время, чтобы позволить подняться уровню тестостерона и количеству сперматозоидов; часто это связано с возвращением некоторых мужских характеристик в период отсутствия гормонов.
С другой стороны, поскольку феминизирующая гормональная терапия не всегда снижает количество сперматозоидов. Если вы ведете половую жизнь с кем-то, кто может забеременеть, вам всегда следует продолжать использовать метод контроля над рождаемостью, чтобы предотвратить нежелательную беременность.
Риски
Риск образования тромбов, сердечных приступов, инсультов, диабета и рака в результате гормональной терапии минимален, но может быть повышен, особенно у людей с сопутствующими заболеваниями или начало гормональной терапии после 50 лет. Как правило, размер любого увеличения риска для людей с хорошим здоровьем невелик и может быть компенсирован улучшением качества жизни и снижением уровня стресса после начала гормональной терапии. Наибольшее увеличение риска при приеме эстрогена происходит в сочетании с курением сигарет. В этом случае повышается риск образования тромбов, а также, вероятно, инсультов и сердечных приступов. Для лиц с повышенным риском этих состояний или старше 50 лет формы эстрогена, которые доставляются через кожу, такие как пластырь, обычно являются наиболее безопасным вариантом.
Существует не так много научных данных о риске развития рака у трансгендерных женщин. Мы считаем, что риск рака предстательной железы снизится, но мы не можем быть уверены.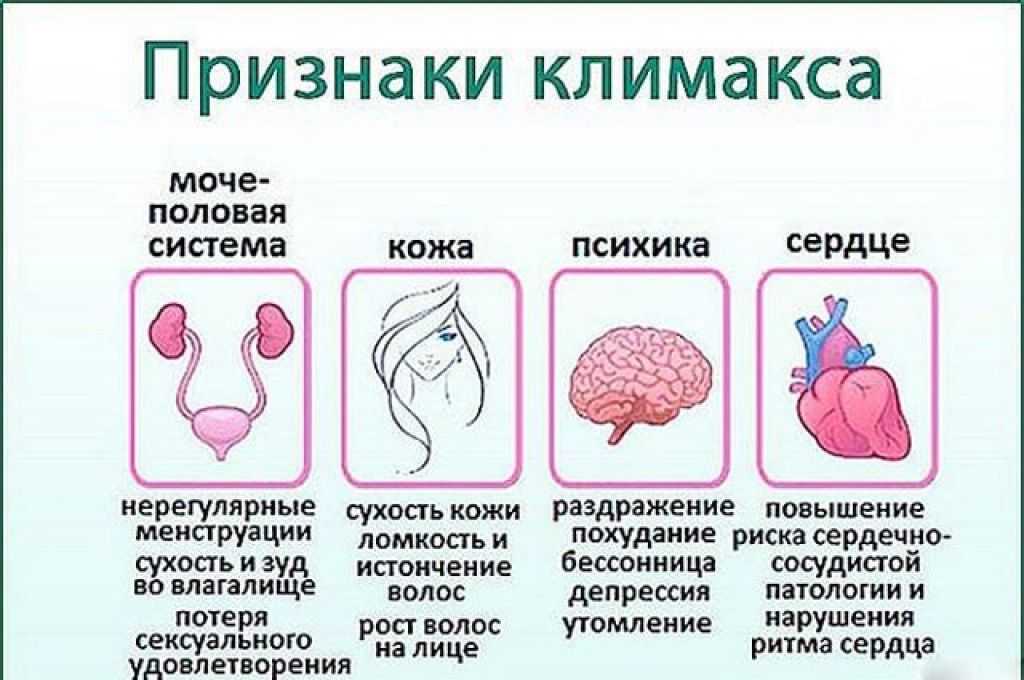 Риск рака молочной железы может немного увеличиться, но все же будет меньше риска, чем нетрансгендерная женщина. Поскольку исследований по использованию эстрогена для феминизирующего лечения не так много, могут быть другие неизвестные риски, особенно для тех, кто использовал эстроген в течение многих лет.
Риск рака молочной железы может немного увеличиться, но все же будет меньше риска, чем нетрансгендерная женщина. Поскольку исследований по использованию эстрогена для феминизирующего лечения не так много, могут быть другие неизвестные риски, особенно для тех, кто использовал эстроген в течение многих лет.
В частности, для трансгендерных женщин старше 50 лет может быть уместно использовать только блокаторы тестостерона или более низкую дозу эстрогена. Поскольку у большинства нетрансгендерных женщин наступает менопауза со снижением уровня эстрогена в возрасте 50 лет, этот подход аналогичен естественному жизненному циклу женщин и может иметь особое значение для женщин с другими рисками для здоровья.
Если ваши яички удалены с помощью орхиэктомии или вагинопластики, вы сможете прекратить прием блокаторов тестостерона и, возможно, сможете принимать более низкие дозы гормонов, но должны продолжать принимать по крайней мере минимальную дозу гормонов до достижения минимального возраста 50. Это поможет предотвратить потенциально серьезное ослабление костей, также известное как остеопороз, которое может привести к серьезным и инвалидизирующим переломам костей.
Это поможет предотвратить потенциально серьезное ослабление костей, также известное как остеопороз, которое может привести к серьезным и инвалидизирующим переломам костей.
В то время как гормональная терапия, подтверждающая пол, обычно приводит к улучшению настроения, некоторые люди могут испытывать перепады настроения или ухудшение тревоги, депрессии или других психических расстройств в результате сдвигов, связанных с началом второго полового созревания. Если у вас есть какие-либо психические расстройства, рекомендуется продолжать обсуждение с поставщиком психиатрических услуг, когда вы начинаете гормональную терапию.
На другие заболевания может повлиять гормональная терапия, подтверждающая пол, хотя исследований недостаточно. К ним относятся аутоиммунные состояния, которые иногда могут улучшаться или ухудшаться при гормональных сдвигах, и мигрени, которые часто имеют гормональный компонент. Если у вас есть дополнительные вопросы о рисках, необходимости мониторинга состояния здоровья и других долгосрочных соображениях при приеме гормональной терапии, обратитесь к своему врачу.
Современные, здоровые подходы к терапии эстрогенами не имеют риска повреждения печени. Однако в некоторых случаях поток желчи из печени через желчный пузырь может быть замедлен, что может привести к повышенному риску образования камней в желчном пузыре. Степень этого повышенного риска невелика.
Многие эффекты гормональной терапии обратимы, если прекратить их прием. Степень, в которой они могут быть отменены, зависит от того, как долго вы их принимаете. Некоторый рост груди и, возможно, снижение или отсутствие фертильности необратимы.
Лечение
Феминизирующая гормональная терапия может включать три различных вида лекарств: эстрогены, блокаторы тестостерона и прогестероны.
Эстроген
Эстроген является основным «женским» гормоном. Он участвует во многих физических и эмоциональных изменениях, наблюдаемых в переходный период. Эстроген можно вводить в виде таблеток, инъекций или ряда кожных препаратов, таких как гель, спрей или пластырь.
Таблетки удобны, дешевы и эффективны, но менее безопасны, если вы курите или старше 35 лет. Пластыри могут быть очень эффективными и безопасными, но их нужно носить постоянно. В небольшом числе случаев они могут вызвать некоторое раздражение кожи.
Многие трансгендерные женщины интересуются инъекционным введением эстрогена. Инъекции эстрогена, как правило, вызывают очень высокие и колеблющиеся уровни эстрогена, что может вызвать перепады настроения, увеличение веса, приливы, беспокойство или мигрень. Кроме того, мало что известно о влиянии этих высоких уровней в долгосрочной перспективе. Если используются инъекции, это должно быть в низкой дозе и с пониманием того, что могут быть неприятные побочные эффекты, и что переход от инъекций к другим формам может вызвать перепады настроения или приливы. Некоторые транс-женщины столкнулись с трудностями при получении постоянного количества инъекционного эстрогена из-за постоянных проблем с поставщиком. На самом деле нет никаких доказательств того, что инъекции приводят к более быстрой или большей степени феминизации. В своей практике я обычно избегаю назначения инъекций, за исключением особых обстоятельств.
В своей практике я обычно избегаю назначения инъекций, за исключением особых обстоятельств.
Вопреки тому, что многие, возможно, слышали, вы можете достичь максимального эффекта вашего перехода с дозами эстрогена, которые приводят к тому, что уровень в вашей крови становится таким же, как у цисгендерной женщины в пременопаузе. Прием высоких доз не обязательно приводит к более быстрым изменениям. Однако это может угрожать вашему здоровью. Вы можете столкнуться с заявлениями о сложных и временами сомнительных режимах дозирования или интенсивном мониторинге различных анализов крови, которые обещают радикальные, почти волшебные эффекты. Высокие дозы эстрогенов или другие сложные гормональные схемы не назначаются цисгендерным женщинам, которые стремятся к более преувеличенным женственным чертам. На самом деле, кроме того, что уровни гормонов могут достигать довольно широкого диапазона, наблюдаемого у нетрансгендерных женщин в пременопаузе, в настоящее время нет никаких доказательств в поддержку более высоких доз или сложных схем по сравнению с простыми и подходящими схемами дозирования, как это рекомендовано Общество эндокринологов и наши собственные рекомендации UCSF по уходу за трансгендерами.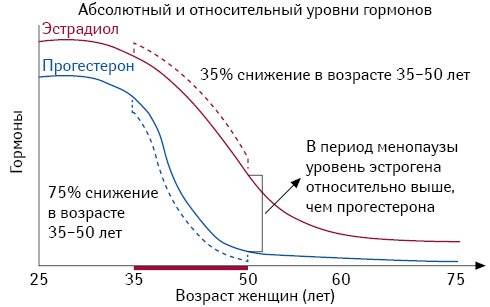 Суть в том, что основным предиктором феминизирующих эффектов, скорее всего, является недостаток тестостерона, а не уровень эстрогена. Периодически будут проводиться анализы крови на эстрадиол, самый важный эстроген в организме, и тестостерон, чтобы убедиться, что ваше лечение соответствует вашим целям.
Суть в том, что основным предиктором феминизирующих эффектов, скорее всего, является недостаток тестостерона, а не уровень эстрогена. Периодически будут проводиться анализы крови на эстрадиол, самый важный эстроген в организме, и тестостерон, чтобы убедиться, что ваше лечение соответствует вашим целям.
Блокаторы тестостерона
Блокаторы тестостерона также известны как антиандрогены. Андрогены — это класс гормонов, которые вызывают мужские или маскулинные черты. Есть ряд лекарств, которые могут блокировать тестостерон.
Спиронолактон является наиболее часто используемым антиандрогеном в феминизирующей гормональной терапии. Спиронолактон блокирует выработку и действие тестостерона. Спиронолактон может вызвать чрезмерное мочеиспускание и головокружение, особенно когда вы впервые начинаете его принимать. При приеме этого лекарства важно избегать обезвоживания. При приеме этого лекарства следует контролировать уровень калия, хотя повышенный уровень калия при приеме спиронолактона встречается очень редко и обычно только у людей с заболеваниями почек или принимающих определенные виды лекарств от артериального давления.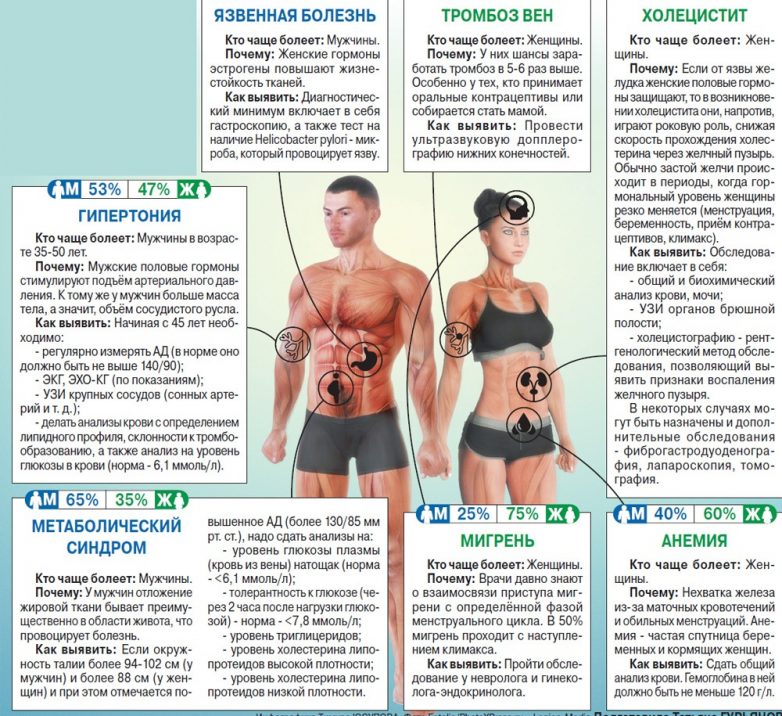 Людям, у которых в анамнезе не было заболеваний почек или высокого уровня калия, нет необходимости уменьшать количество калия в рационе при приеме спиронолактона. Вопреки тому, что вы можете прочитать в чатах или услышать от других, спиронолактон является широко используемым безопасным лекарством, которое хорошо переносится большинством людей. Если вы не переносите спиронолактон, его можно прекратить, и все побочные эффекты исчезнут; ни один не является постоянным. Ваш врач будет контролировать уровень тестостерона в крови во время приема спиронолактона, чтобы помочь определить дозировку и достичь ваших целей. Спиронолактон принимают в виде таблеток, обычно два раза в день.
Людям, у которых в анамнезе не было заболеваний почек или высокого уровня калия, нет необходимости уменьшать количество калия в рационе при приеме спиронолактона. Вопреки тому, что вы можете прочитать в чатах или услышать от других, спиронолактон является широко используемым безопасным лекарством, которое хорошо переносится большинством людей. Если вы не переносите спиронолактон, его можно прекратить, и все побочные эффекты исчезнут; ни один не является постоянным. Ваш врач будет контролировать уровень тестостерона в крови во время приема спиронолактона, чтобы помочь определить дозировку и достичь ваших целей. Спиронолактон принимают в виде таблеток, обычно два раза в день.
Семейство препаратов, известных как аналоги гонадотропин-высвобождающего гормона (GnRH), такие как лейпролид, торговая марка Lupron, могут использоваться в случаях, когда спиронолактон не подходит или плохо переносится. Эти лекарства воздействуют на ваш гипофиз и заставляют его отключать сигналы, посылаемые вашим яичкам, которые приказывают им вырабатывать тестостерон.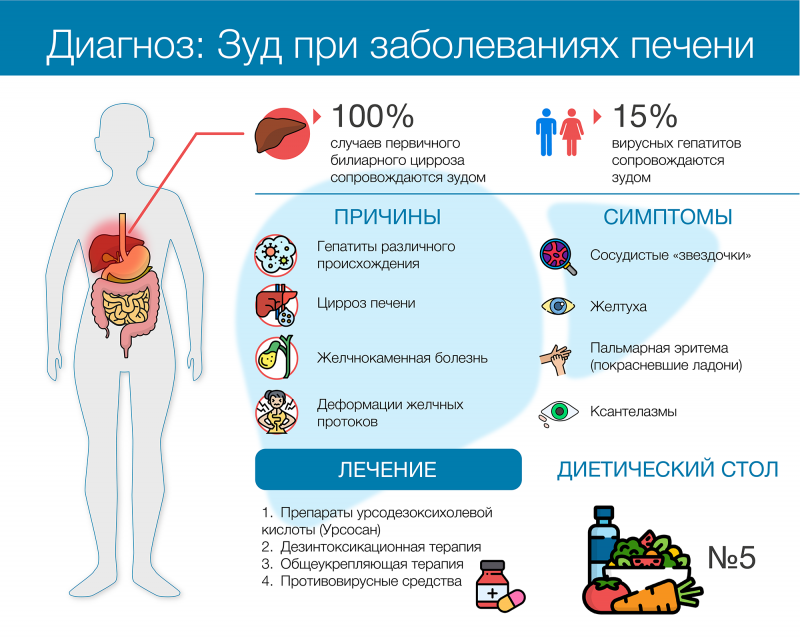 Эти лекарства очень эффективны и хорошо переносятся, но могут быть дорогими, и не все страховые планы покрывают их использование. В дополнение к мониторингу уровня тестостерона в крови во время приема этого лекарства ваш врач будет контролировать другие тесты, чтобы убедиться, что это лекарство дозируется надлежащим образом. Взрослым аналоги ГнРГ чаще всего вводят инъекционно, а иногда и в виде назального спрея. В зависимости от требований страховки могут потребоваться инъекции в кабинете медсестры.
Эти лекарства очень эффективны и хорошо переносятся, но могут быть дорогими, и не все страховые планы покрывают их использование. В дополнение к мониторингу уровня тестостерона в крови во время приема этого лекарства ваш врач будет контролировать другие тесты, чтобы убедиться, что это лекарство дозируется надлежащим образом. Взрослым аналоги ГнРГ чаще всего вводят инъекционно, а иногда и в виде назального спрея. В зависимости от требований страховки могут потребоваться инъекции в кабинете медсестры.
Бикалутамид – это антиандроген, о котором спрашивают некоторые трансгендерные и небинарные люди. Этот препарат обычно используется при лечении рака предстательной железы. Этот препарат блокирует действие тестостерона в клетках, но не блокирует выработку тестостерона. Из-за этого уровень тестостерона в организме остается высоким, и измерение уровня тестостерона в крови бесполезно для подбора лечения. Это затрудняет контроль за оптимальной дозировкой этого лекарства. Поскольку бикалутамид имеет риск повреждения печени, а спиронолактон и аналоги ГнРГ, такие как лейпролид, настолько безопасны и эффективны, бикалутамид не рекомендуется для использования в качестве части схемы феминизирующих гормонов.
Финастерид и дутастерид — это лекарственные средства, препятствующие выработке дигидротестостерона, особой формы тестостерона, воздействующей на кожу, волосы и предстательную железу. Эти лекарства являются более слабыми блокаторами тестостерона, чем спиронолактон, но имеют мало побочных эффектов и могут быть полезны тем, кто не переносит спиронолактон и не может использовать аналоги ГнРГ. Неясно, есть ли какая-либо дополнительная польза от приема одного из этих лекарств после того, как ваш уровень тестостерона был снижен до женского диапазона за счет использования других блокаторов.
Прогестерон
Прогестерон – это гормон, присутствующий у цисгендерных женщин, который участвует в поддержании баланса слизистой оболочки матки и поддержании беременности. Хотя обычно считается, что он имеет ряд преимуществ, в том числе: улучшение настроения и либидо, повышение энергии, а также лучшее развитие груди и перераспределение жира в организме, существует очень мало научных доказательств, подтверждающих эти утверждения.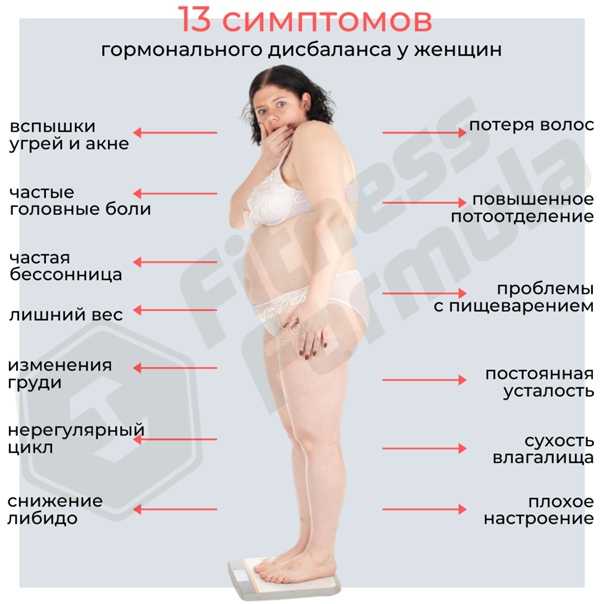 Тем не менее, некоторые говорят, что испытывают некоторые или все эти преимущества прогестерона. Прогестерон также может быть полезен в качестве частичного блокатора выработки тестостерона в тех случаях, когда другие блокаторы не могут быть использованы или неэффективны. Прогестерон следует использовать с осторожностью, так как он может вызвать симптомы настроения, такие как тревога, депрессия или раздражительность, а также привести к увеличению веса. Прогестерон может оказывать негативное влияние на уровень холестерина в крови, хотя это обычно имеет минимальное значение, если только не существует ранее существовавший и плохо контролируемый уровень холестерина или сердечное заболевание. Прогестерон обычно принимают в виде таблеток. Как правило, прогестерон добавляют к схеме после того, как уровни гормонов стабилизируются после начального периода начала приема эстрогена и тестостерона.
Тем не менее, некоторые говорят, что испытывают некоторые или все эти преимущества прогестерона. Прогестерон также может быть полезен в качестве частичного блокатора выработки тестостерона в тех случаях, когда другие блокаторы не могут быть использованы или неэффективны. Прогестерон следует использовать с осторожностью, так как он может вызвать симптомы настроения, такие как тревога, депрессия или раздражительность, а также привести к увеличению веса. Прогестерон может оказывать негативное влияние на уровень холестерина в крови, хотя это обычно имеет минимальное значение, если только не существует ранее существовавший и плохо контролируемый уровень холестерина или сердечное заболевание. Прогестерон обычно принимают в виде таблеток. Как правило, прогестерон добавляют к схеме после того, как уровни гормонов стабилизируются после начального периода начала приема эстрогена и тестостерона.
Заключительные мысли
Пожалуйста, помните, что все изменения, связанные с половым созреванием, которое вы собираетесь испытать, могут развиваться годами.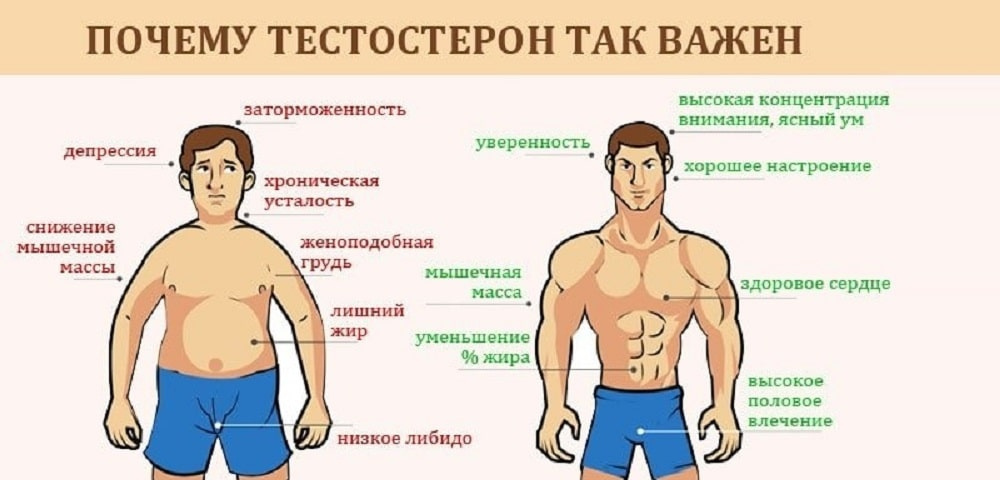 Начало гормональной терапии в возрасте 40, 50 лет или старше может привести к менее радикальным изменениям, чем можно было бы увидеть, начав переход в более молодом возрасте, из-за накопленного в течение жизни воздействия тестостерона и снижения реакции на гормональные эффекты по мере приближения к возрасту менопаузы. . Прием более высоких доз не приведет к более быстрым или более резким изменениям, однако они могут привести к большему количеству побочных эффектов или осложнений.
Начало гормональной терапии в возрасте 40, 50 лет или старше может привести к менее радикальным изменениям, чем можно было бы увидеть, начав переход в более молодом возрасте, из-за накопленного в течение жизни воздействия тестостерона и снижения реакции на гормональные эффекты по мере приближения к возрасту менопаузы. . Прием более высоких доз не приведет к более быстрым или более резким изменениям, однако они могут привести к большему количеству побочных эффектов или осложнений.
Теперь, когда вы узнали о последствиях феминизирующей гормональной терапии, вариантах лечения и рисках, следующим шагом будет обсуждение с вашим поставщиком медицинских услуг того, какой подход лучше всего подходит для вас. Я так рада, что вы решили доверить UCSF Transgender Care заботу о своем здоровье и смене пола. Посетите сайт transcare.ucsf.edu для получения дополнительной информации о нашей программе и услугах. Я желаю вам всего наилучшего, когда вы начнете этот захватывающий новый жизненный этап самореализации.