2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Автор, редактор и медицинский эксперт – Петрашевич Анна Александровна.
Количество просмотров: 3 461
Дата последнего обновления: 22.12.2021 г.
Среднее время прочтения: 5 минут
Содержание:
Как выглядит пеленочный дерматит?
Профилактика пеленочного дерматита
Как ухаживать за кожей для малыша
На смену пеленкам давно пришли подгузники, которые значительно облегчили родителям уход за младенцем. Но проблема раздражения нежной детской кожи в «зоне пеленок» осталась.
Подгузник или одежда из синтетических тканей создают влажную среду и эффект компресса. Если их вовремя не заменить, трение и длительный контакт кожи младенца с мочой и калом провоцируют раздражение и способствуют развитию опрелостей или пеленочного дерматита5,7.
Основа профилактики и лечения пеленочного дерматита — правильный уход за детской кожей, помогающий не допустить ее раздражения и повреждения. Он включает своевременную смену подгузников, воздушные ванны, а также тщательное очищение кожных покровов и их защиту от неблагоприятных воздействий1. В статье мы расскажем, как уберечь малыша от пеленочного дерматита и какую косметику для ухода лучше использовать.
Вернуться к началу
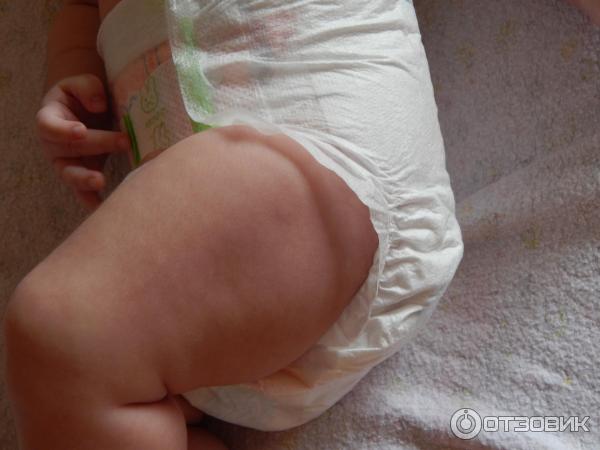
Пеленочный дерматит у грудничка проявляется в виде высыпаний в области промежности, включая ягодицы, зону вокруг заднего прохода, гениталии, а также внутреннюю поверхность бедер и талию5, то есть в тех участках, которые прикрыты подгузником.
Пеленочный дерматит встречается у 35-50% младенцев1,4 и является самым частым поражением кожи у детей первого года жизни3. В большинстве случаев он не представляет серьезной опасности, однако может стать причиной дискомфорта2 — малыш становится возбужденным, часто плачет, у него нарушается сон, снижается частота мочеиспускания и дефекации5.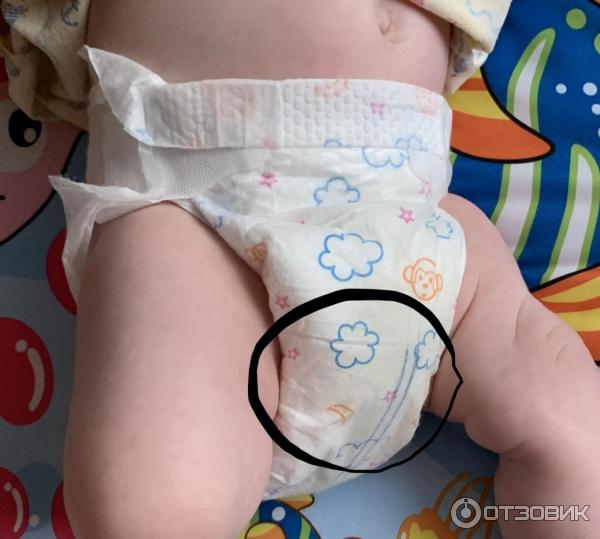
Вернуться к началу
Для профилактики раздражения кожи нужно предупредить ее повреждение. Сохранить целостность кожного покрова можно, если снизить степень влажности, минимизировать трение и исключить контакт с раздражающими веществами2.
Чтобы избежать опрелостей, рекомендуется придерживаться следующих рекомендаций6:
 Вы также можете подмыть малыша, используя средство для купания10.
Вы также можете подмыть малыша, используя средство для купания10.Но для предупреждения пеленочного дерматита частой смены подгузников и очищения кожи может быть недостаточно7, поэтому специалисты рекомендуют использовать барьерные (защищающие) средства7. О них поговорим далее.
Вернуться к началу
При выборе средств для ухода за кожей младенцев важно учитывать, что после рождения у новорожденных почти не развиты сальные и потовые железы, а кожные покровы очень чувствительны и уязвимы12.
Все средства для ухода за детской кожей, должны отвечать основным требованиям:
Что касается консервантов, то исключить их полностью из детской косметики невозможно12, так как они защищают ее от микробного заражения8,12. Состав, не содержащий консервантов, быстро «портится», то есть загрязняется микробами, которые несут потенциальный риск для кожного покрова ребенка8. Поскольку микробы намного опаснее консервантов12, производители включают последние в состав детской косметики. Однако в косметических продуктах по уходу за кожей ребенка не должно быть консервантов, запрещенных Международной номенклатурой косметических ингредиентов (International Nomenclature of Cosmetic Ingredients - INCI). К таким относятся, например, паребены13.
К таким относятся, например, паребены13.
Любое средство для ухода за кожей младенца следует подбирать индивидуально. Решающий фактор — хорошая переносимость11.
На заметку родителям!
Рекомендуется использовать средства из одной и той же линии детской косметики, так как они дополняют и усиливают действие друг друга12.
Для обработки «зоны подгузника» можно использовать:
Специалисты рекомендуют использовать крем при каждой смене подгузника, чтобы предупредить появление пеленочных высыпаний. Защитный крем следует нанести тонким слоем на кожу ягодиц и паховые складки, при этом не распространять его на зону гениталий — избегайте нанесения крема на половую щель у девочек и половые органы мальчиков10.
Защитный крем следует нанести тонким слоем на кожу ягодиц и паховые складки, при этом не распространять его на зону гениталий — избегайте нанесения крема на половую щель у девочек и половые органы мальчиков10.
Обратите внимание на защитные кремы для новорожденных, содержащие оксид цинка. Этот компонент известен своей способностью поглощать избыток влаги под подгузником, подсушивать и успокаивать кожу10.
Барьерные кремы с цинком, создают на коже младенца защитный слой. Уменьшая контакт с мочой и калом, крем позволяет коже под пленкой восстановиться6.
JOHNSON’s ® Детский крем под подгузник содержит 13% оксида цинка, а также экстракты листьев оливы и масло ши. Крем защищает от причин опрелостей с первого применения, помогает восстановить и укрепить защитный кожный барьер малыша. JOHNSON’s ® Детский крем под подгузник легко наносится, не содержит парабенов фталатов и красителей. Средство протестировано дерматологами и соответствует стандарту «Клинически проверенная мягкость», разработанному с учетом потребностей нежной кожи ребенка.
При рождении кожа малыша нежная и бархатистая, но еще незрелая, тонкая1,2 и ранимая12. Именно поэтому дети с момента рождения вплоть до двух лет подвержены ряду кожных заболеваний, в том числе и пленочному дерматиту — раздражению кожи, возникающему из-за ее контакта с мочой и калом под подгузниками2. При правильном уходе и использовании барьерных средств, можно защитить кожу новорожденного и младенца от опрелостей12. Уделяйте особое внимание подбору детских средств — выбирайте нежную, гипоаллергенную и pH-нейтральную косметику. Такие средства будут приносить пользу вашему малышу12.
Важно иметь в виду, что причиной пеленочного дерматита может быть не только раздражение кожи калом и мочой, но и бактериальная или грибковая инфекция. Поэтому при высыпаниях и опрелостях нужно сразу обратиться к педиатру. Применение каких-либо местных средств, в том числе и антибактериальных мазей, и кремов, при пеленочном дерматите можно только по назначению врача9.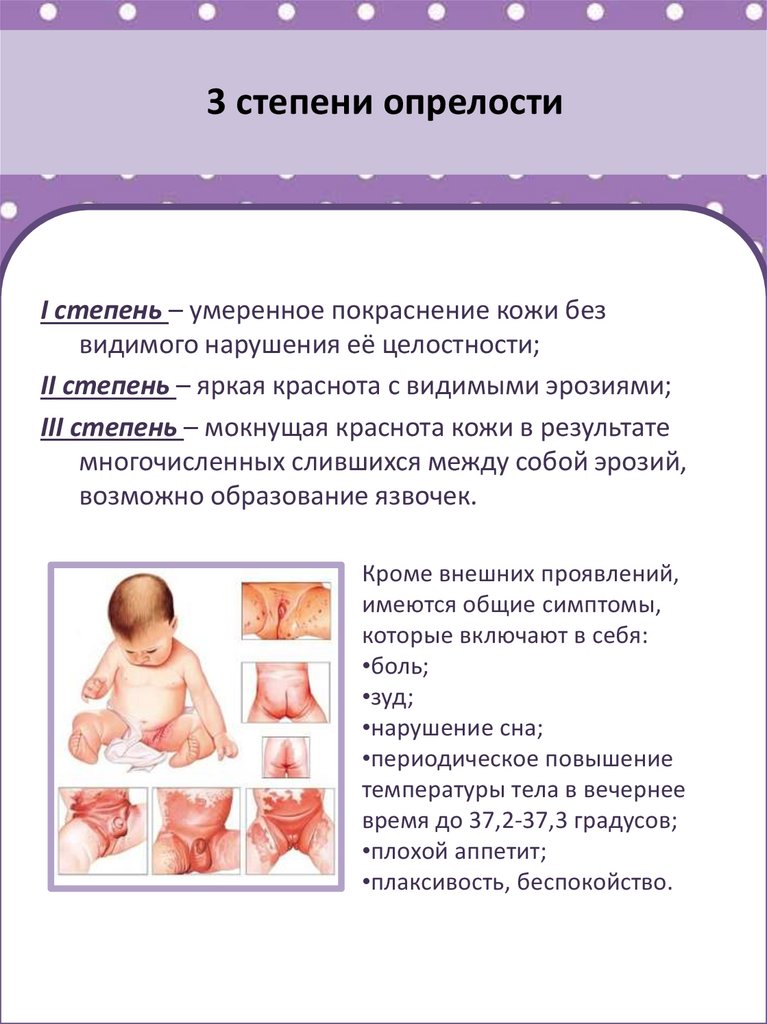
Вернуться к началу
 5,4 233-234. 3 Mar. 2019, doi:10.1016/j.ijwd.2019.02.005
5,4 233-234. 3 Mar. 2019, doi:10.1016/j.ijwd.2019.02.005
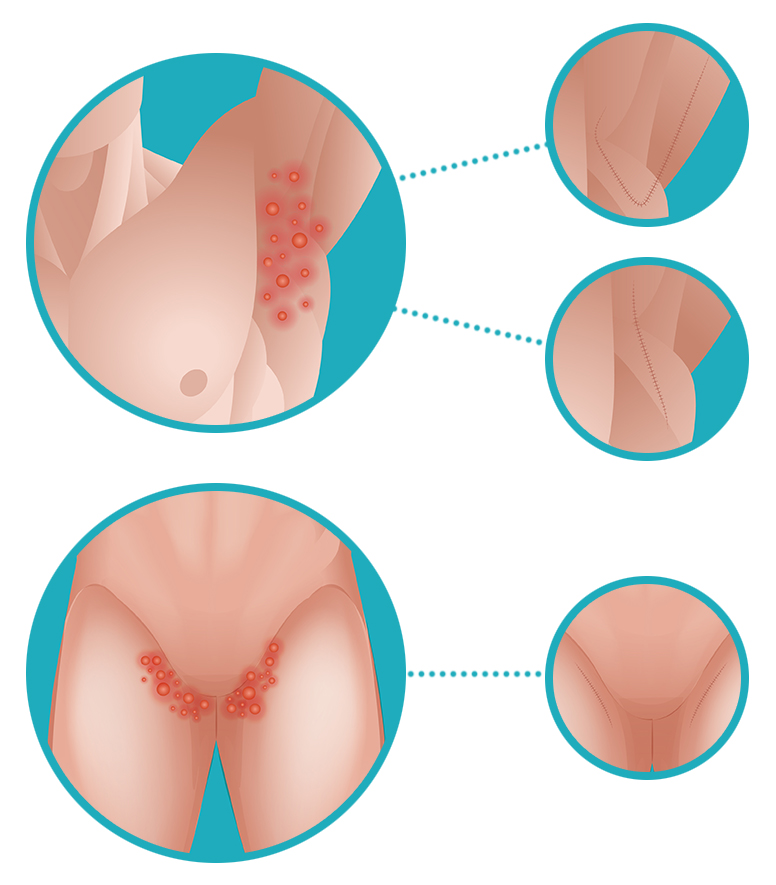
Пеленочный дерматит – раздражение кожных покровов ягодичной области и/или внутренней поверхности бедер у детей грудного возраста, вызванное физическими, химическими и микробными факторами окружения.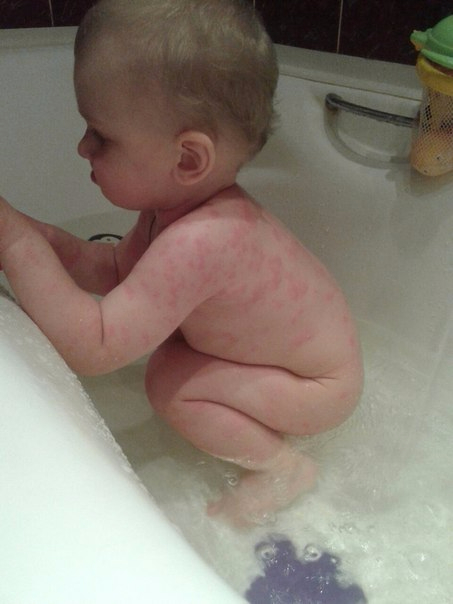
Диагностика пеленочного дерматита осуществляется врачом во время клинического осмотра и основывается на анализе выявленных симптомов. Как правило, в неосложненных случаях нужды в каких-либо специальных лабораторных методах диагностики нет.
Подробнее о детской дерматологии в клинике «ЮгМед»
Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Пеленочный дерматит — это воспаление кожи в области подгузника. Это очень распространенное состояние у младенцев и малышей.
Это очень распространенное состояние у младенцев и малышей.
В большинстве случаев пеленочный дерматит является разновидностью контактного дерматита. Это означает, что кожа воспаляется от контакта с определенными веществами. При пеленочном дерматите моча и фекалии раздражают кожу.
Другие распространенные причины пеленочного дерматита включают:
Другие менее распространенные причины дерматита в области подгузника включают:
 Это может быть вызвано аллергической реакцией на краску в одноразовых подгузниках или моющее средство, используемое для стирки тканевых подгузников.
Это может быть вызвано аллергической реакцией на краску в одноразовых подгузниках или моющее средство, используемое для стирки тканевых подгузников. У любого младенца или малыша может развиться пеленочный дерматит. Вещи, которые увеличивают риск, включают:
Симптомы пеленочного дерматита различаются в зависимости от причины. И симптомы могут проявляться немного по-разному у каждого ребенка. Они могут включать:
 Кожные складки или складки обычно не затрагиваются.
Кожные складки или складки обычно не затрагиваются. Симптомы пеленочного дерматита могут быть такими же, как и при других заболеваниях. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Лечащий врач вашего ребенка может посоветовать лабораторные анализы, но обычно они не требуются.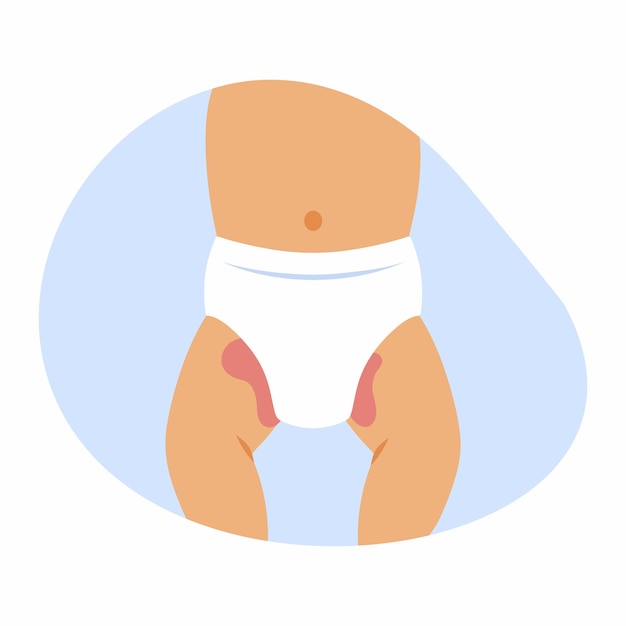
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от причины и тяжести состояния. Лечение может включать:
Правильный уход за кожей очень важен для предотвращения пеленочного дерматита. В том числе:
Позвоните врачу, если у вашего ребенка:

Советы, которые помогут вам получить максимальную отдачу от посещения поставщика медицинских услуг вашего ребенка:
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. Антонелла Б. Бенитес Охеда; Магда Д. Мендес.
Информация об авторе
Последнее обновление: 4 июля 2022 г.
Пеленочный дерматит — воспалительная реакция кожи промежностной и перианальной областей (области подгузника). Это наиболее распространенное кожное заболевание, наблюдаемое у детей раннего возраста. Это может быть вызвано химическим раздражением, инфекцией или атопией. В этом упражнении рассматривается оценка, ведение и лечение пеленочного дерматита. Роль межпрофессиональной группы будет пересмотрена.
Это наиболее распространенное кожное заболевание, наблюдаемое у детей раннего возраста. Это может быть вызвано химическим раздражением, инфекцией или атопией. В этом упражнении рассматривается оценка, ведение и лечение пеленочного дерматита. Роль межпрофессиональной группы будет пересмотрена.
Цели:
Определите этиологию пеленочного дерматита.
Опишите патофизиологию пеленочного дерматита.
Обобщите основные результаты медицинского осмотра пеленочного дерматита.
Опишите возможные варианты лечения пеленочного дерматита.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Пеленочный дерматит — воспалительная реакция кожи промежностной и перианальной областей (пеленочной области). Это наиболее распространенное кожное заболевание, наблюдаемое у детей раннего возраста. Чаще всего это вызвано раздражением кожи; однако есть и другие причины, такие как атопический дерматит и себорейный дерматит, которые могут проявляться в виде опрелостей. Другой распространенной причиной является заражение Candida albicans, , который может быть первичным или вторичным. Пеленочный дерматит обычно представляет собой легкое и самокупирующееся состояние, требующее минимального вмешательства. Некоторые подходы к лечению включают уход за кожей, адекватную гигиену и отказ от любых раздражающих веществ.[1]
Другой распространенной причиной является заражение Candida albicans, , который может быть первичным или вторичным. Пеленочный дерматит обычно представляет собой легкое и самокупирующееся состояние, требующее минимального вмешательства. Некоторые подходы к лечению включают уход за кожей, адекватную гигиену и отказ от любых раздражающих веществ.[1]
Пеленочный дерматит представляет собой воспалительную реакцию кожи вокруг области подгузника. Это происходит из-за сочетания нескольких факторов, таких как повышенная влажность, длительный контакт с мочой или фекалиями и другие раздражители, такие как моющие средства.
Второй наиболее распространенной причиной пеленочного дерматита является инфекция. Грибковая инфекция, особенно Candida albicans, , является наиболее распространенной инфекционной причиной. Кандидозная инфекция может быть основной причиной пеленочного дерматита, а также может быть следствием инфекции, наложенной на хроническое раздражение. Другие микозы, которые могут быть связаны с пеленочным дерматитом, включают дерматофитию, обострение себорейного дерматита, вызванное Malassezia , и другие псевдомикотические состояния, такие как эритразма.
Другие микозы, которые могут быть связаны с пеленочным дерматитом, включают дерматофитию, обострение себорейного дерматита, вызванное Malassezia , и другие псевдомикотические состояния, такие как эритразма.
Бактериальные инфекции следуют за грибковыми как вторая по распространенности причина инфекционного пеленочного дерматита. Инфекция Staphylococcus aureus может возникать у новорожденных вследствие колонизации из пуповины. Streptococcus pyogenes также рассматривается как этиологический агент, вызывающий это состояние.
Пеленочный дерматит может возникнуть у любого человека, использующего подгузники, независимо от пола. Новорожденные и младенцы подвергаются повышенному риску из-за незрелости кожи. Пик заболеваемости около 9до 12-месячного возраста. Пеленочный дерматит встречается примерно у 50% младенцев, и на него приходится около 25% обращений к врачам первичной медико-санитарной помощи в связи с дерматологическими жалобами на первом году жизни. [5]
[5]
Существуют факторы риска, связанные с развитием пеленочного дерматита, такие как:
Возраст: кожа новорожденных и младенцев более незрелая и проявляет повышенную восприимчивость.
Диета: изменения в диете по мере роста ребенка связаны с изменениями микробиоты кишечника и рН стула. Доказано, что грудное вскармливание является защитным фактором.
Частота смены подгузников: длительный контакт с такими раздражителями, как моча и фекалии, увеличивает риск воспаления кожи. Новорожденные и младенцы раннего возраста, которым подгузники меняют чаще, как правило, менее подвержены этому заболеванию, чем младенцы старшего возраста.[6]
Важнейшим предрасполагающим фактором пеленочного дерматита является повышенная влажность, возникающая в результате ношения подгузников, что приводит к повышенному трению и мацерации, что делает кожу более восприимчивой к повреждению и проникновению кожных микроорганизмов и других раздражителей. [7] [6]
[7] [6]
Изменения рН кожи также играют важную роль; повышение pH вокруг подгузника из-за распада мочевины в моче может, в свою очередь, повысить активность фекальных ферментов, что может привести к дальнейшему повреждению кожи. Сочетание этих процессов приводит к колонизации и заражению такими организмами, как Staphylococcus aureus , Streptococcus pyogenes , , и Candida albicans.
В анамнезе может быть учащение стула или изменение его внешнего вида (рыхлый), с последующим развитием эритемы вокруг области подгузника примерно через два дня. Врачи должны выяснить у родителей правила гигиены, частоту смены подгузников, тип используемых подгузников и использование любых веществ, которые могут усиливать раздражение.
Клиническая картина может быть различной. Кожные проявления включают эритему, папулы, шелушение и эрозии, которые могут присутствовать вокруг бедер, мошонки, надлобковой области и ягодиц.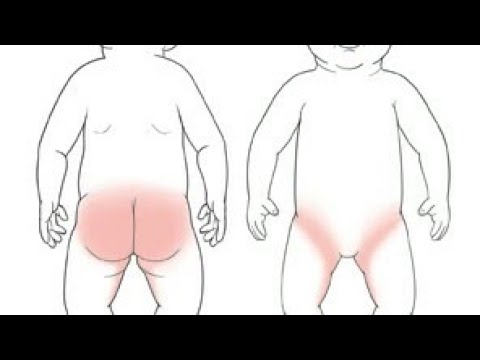 Обычно при этом не образуются складки кожи.[6]
Обычно при этом не образуются складки кожи.[6]
Кандидозный дерматит проявляется эритемой и чешуйчатыми бляшками, сопровождающимися отеком. Наиболее характерным признаком является наличие сателлитных пустул или папул. Кандидозный дерматит может присутствовать в складках кожи. В тяжелых случаях могут возникать эрозии и изъязвления.[3]
Клинические проявления инфекции S. aureus могут варьироваться от мелких папул и пустул до крупных хрупких волдырей буллезного импетиго. S. pyogenes проявляется огненно-красной эритемой и мацерацией, затрагивающей кожные складки.[4]
Пеленочный дерматит — это клинический диагноз, основанный на данных анамнеза и физикального обследования. В целом нет необходимости проводить какие-либо лабораторные исследования. Однако при рассмотрении заражения Candida albicans, Подтверждение диагноза исследованием с КОН может быть полезным, хотя и не обязательным. Если есть подозрение на бактериальную инфекцию, можно провести окрашивание по Граму. [3]
[3]
Лечение пеленочного дерматита преследует две основные цели: заживление поврежденной кожи и предотвращение рецидива сыпи.
Стратегии для достижения этих целей включают:
Надлежащая гигиена необходима для поддержания целостности кожи и предотвращения дальнейшего разрушения. Уменьшить воздействие раздражителей, таких как моча и фекалии, можно с помощью частой смены подгузников и использования супервпитывающих подгузников, которые помогают уменьшить гипергидратацию кожи.
Купание и очистка области под подгузником водой и моющим средством без мыла.
Использование влажных салфеток на протяжении многих лет вызывало споры, в основном из-за опасений, что их компоненты могут вызвать дальнейшее раздражение кожи. Однако недавние исследования показали, что детские влажные салфетки не наносят коже никакого вреда. Кроме того, новые составы салфеток, включающие рН-буферы, помогают сбалансировать щелочной рН мочи и предотвратить повреждение кожи из-за изменений рН. Важно сообщить родителям, что салфетки не должны содержать мыла, эфирных масел или других ароматизаторов и агрессивных моющих средств, которые могут вызывать раздражение кожи.[10]
Важно сообщить родителям, что салфетки не должны содержать мыла, эфирных масел или других ароматизаторов и агрессивных моющих средств, которые могут вызывать раздражение кожи.[10]
Использование местных смягчающих средств рекомендуется как для профилактики, так и для лечения. Они могут улучшить барьерную функцию кожи, а также обеспечивают барьер между кожей и подгузником, мочой и фекалиями, не ограничивая контакт с кожей и уменьшая раздражение, а также предотвращая гипергидратацию кожи. Для лечения текущего пеленочного дерматита наносить при каждой смене подгузника. Примеры доступных смягчающих средств включают, среди прочего, оксид цинка, вазелин, масло печени трески, ланолин.[10]
При пеленочном дерматите, который не улучшается в течение 2-3 дней после применения вышеуказанных мер, или в случаях от средней до тяжелой, можно использовать короткий курс кортикостероидов низкой активности. Гидрокортизон 0,5% 2 раза в день в течение одной недели.[3]
При лечении кандидозного пеленочного дерматита к схеме лечения следует добавить местные противогрибковые препараты. Сначала можно использовать нистатин, применяя его при каждой смене подгузника, в целом с хорошим эффектом; однако, если через 1–3 дня не наблюдается улучшения симптомов (также с учетом резистентности Candida к нистатину), рекомендуется переход на азолы. Можно использовать клотримазол, миконазол или кетоконазол два раза в день в течение 7–10 дней.
Сначала можно использовать нистатин, применяя его при каждой смене подгузника, в целом с хорошим эффектом; однако, если через 1–3 дня не наблюдается улучшения симптомов (также с учетом резистентности Candida к нистатину), рекомендуется переход на азолы. Можно использовать клотримазол, миконазол или кетоконазол два раза в день в течение 7–10 дней.
В случаях бактериальной инфекции могут потребоваться местные антибиотики. А в случаях тяжелых инфекций, таких как перианальный стрептококковый дерматит, показаны пероральные антибиотики.[10]
Дифференциальный диагноз пеленочного дерматита включает любое кожное заболевание, которое может проявляться вокруг области подгузника.
Себорейный дерматит обычно проявляется в первый месяц жизни. Характеризуется кожной эритемой и шелушением, которое начинается на коже головы и распространяется на лицо. Он может распространяться на область подгузника, делая детей более восприимчивыми к развитию раздражающего пеленочного дерматита.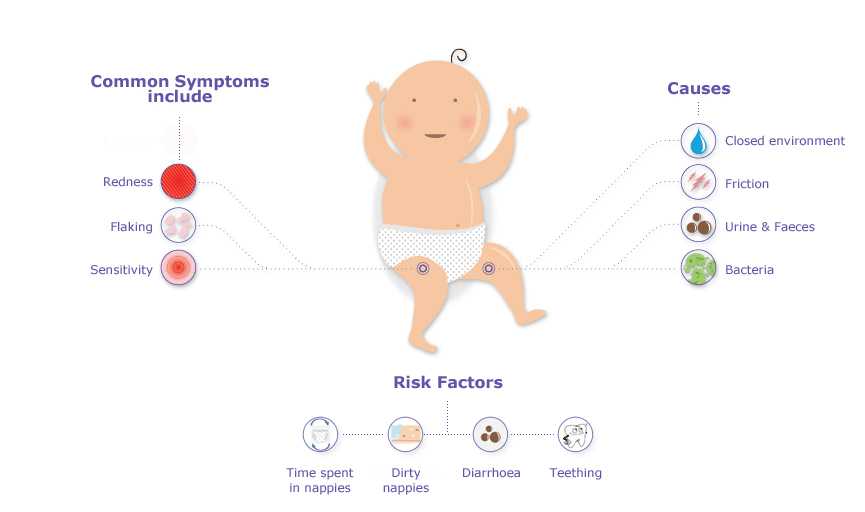 [6]
[6]
Атопический дерматит обычно проявляется в возрасте от 3 до 12 месяцев. Клиническая картина включает сильный зуд с сухостью и эритемой. Поражения обычно включают изгибы кожи. Область подгузника, как правило, остается незатронутой.[6]
Аллергический контактный дерматит, вторичный по отношению к реакциям на ароматизаторы или консерванты. Обычно это происходит после введения нового продукта для кожи и затрагивает любую часть кожи, на которую был нанесен продукт.[5]
Другие дифференциальные диагнозы, которые необходимо учитывать, включают дерматомикоз, чесотку, энтеропатический акродерматит, дефицит биотина, гистиоцитоз из клеток Лангерганса (болезнь Леттерера-Сиве), врожденный сифилис, болезнь Кавасаки и ВИЧ-инфекцию.[11][12]
Пеленочный дерматит имеет отличный прогноз при соответствующей диагностике и своевременном адекватном лечении. Обычно это легкое самоизлечивающееся заболевание.
Осложнения раздражающего пеленочного дерматита включают наложенную инфекцию грибковыми или бактериальными микроорганизмами.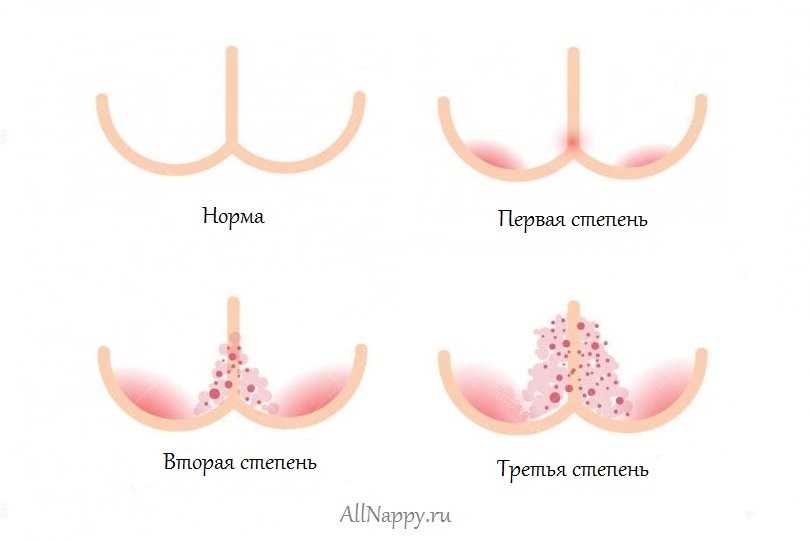 Особое внимание следует уделить, когда эти инфекции возникают у пациентов с ослабленным иммунитетом, поскольку они подвержены риску инвазивного заболевания. [13]
Особое внимание следует уделить, когда эти инфекции возникают у пациентов с ослабленным иммунитетом, поскольку они подвержены риску инвазивного заболевания. [13]
Пеленочный дерматит — это состояние, с которым может безопасно справиться врач общей практики. Тем не менее, консультация дерматолога может быть оправдана в случаях обширного заболевания, которое не поддается лечению. Если есть подозрение на наложенную бактериальную инфекцию или обширное/инвазивное заболевание, может потребоваться консультация инфекциониста.
Обучение правильному уходу за кожей под подгузником должно проводиться как часть заблаговременного руководства при каждом посещении врача. включая частоту смены подгузников, рекомендации по использованию типов подгузников и салфеток, а также применение барьерных смягчающих средств при смене подгузников.[10]
Пеленочный дерматит является одним из наиболее распространенных кожных заболеваний у младенцев.
Наиболее распространенной причиной является раздражающий контактный дерматит из-за окклюзионных подгузников и длительного контакта с мочой и фекалиями.
Кандидозная инфекция является второй наиболее распространенной причиной, но также может развиться наложенная инфекция бактериальными микроорганизмами.
Лечение основано на хорошей гигиене и уходе за кожей вокруг подгузника.
Другие причины опрелостей, такие как себорейный дерматит и псориаз, также могут присутствовать.
Пеленочный дерматит является одним из наиболее распространенных дерматологических заболеваний у новорожденных и детей младшего возраста. Крайне важно, чтобы все медицинские работники любого уровня были знакомы с характеристиками заболевания и способами его лечения, а также чтобы они могли дать соответствующие рекомендации родителям и опекунам.
Лечение пеленочного дерматита не требует участия межпрофессиональной бригады для достижения надлежащего лечения; однако, поскольку некоторые случаи могут быть более сложными, важно получать своевременные консультации всякий раз, когда возникает необходимость.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ravanfar P, Wallace JS, Pace NC. Пеленочный дерматит: обзор и обновление. Curr Opin Педиатр. 2012 авг; 24 (4): 472-9. [PubMed: 227]
Prasad HR, Шривастава П., Верма К.К. Пеленочный дерматит - обзор. Индийский J Педиатр. 2003 г., август; 70 (8): 635-7. [PubMed: 14510084]
Бонифас А., Рохас Р., Тирадо-Санчес А., Чавес-Лопес Д., Мена С., Кальдерон Л., Мария П.О. Поверхностные микозы, связанные с пеленочным дерматитом. Микопатология. 2016 Октябрь; 181 (9-10): 671-9. [Бесплатная статья PMC: PMC5014885] [PubMed: 27193417]
Coughlin CC, Eichenfield LF, Frieden IJ. Пеленочный дерматит: клиника и дифференциальная диагностика. Педиатр Дерматол. 2014 Ноябрь;31 Дополнение 1:19-24. [PubMed: 25403935]
[PubMed: 25403935]
Коэн Б. Дифференциальная диагностика пеленочного дерматита. Клин Педиатр (Фила). 2017 Май; 56 (5_suppl): 16S-22S. [PubMed: 28420251]
Келлен ЧП. Пеленочный дерматит: дифференциальная диагностика и лечение. Кан Фам Врач. 1990 сен; 36: 1569-72. [Бесплатная статья PMC: PMC2280139] [PubMed: 21233927]
Стаматас Г.Н., Тирни Н.К. Пеленочный дерматит: этиология, проявления, профилактика и лечение. Педиатр Дерматол. 2014 янв-февраль;31(1):1-7. [PubMed: 24224482]
Берг Р.В., Букингем К.В., Стюарт Р.Л. Этиологические факторы пеленочного дерматита: роль мочи. Педиатр Дерматол. 1986 г., февраль; 3(2):102-6. [PubMed: 3952026]
Buckingham KW, Berg RW. Этиологические факторы пеленочного дерматита: роль фекалий. Педиатр Дерматол. 1986 февраля; 3 (2): 107-12. [PubMed: 3513143]
Блюме-Пейтави У.