2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Медицинский центр "Парацельс"
Page not found.
The above error occurred while the Web server was processing your request.
Please contact us if you think this is a server error. Thank you.
Оставить отзыв Написать руководству
Ожидайте, загрузка может занять время
Loading...
Вы знаете к какому врачу вы хотите записаться
Вы знаете услугу, на которую хотите записаться
Выбор услуги
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор специалиста
Выбрана услуга:
Выбор услуги специлиста
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор адреса:
ул. Викулова, д. 33, к. 2
ул. Большакова, д. 68
Викулова, д. 33, к. 2
ул. Большакова, д. 68
Выбор даты:
Время приёма:
Password
Password
Зарегистрироваться Не можете войти? Активация аккаунта
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по восстановлению пароля
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по повторной активации аккаунта
Ваша заявка принята, наши специалисты ответят на ваш вопрос в ближайшее время!
Телефон
Комментарий
Нажимая на кнопку подтверждения, я соглашаюсь с политикой обработки персональных данных
Уважаемые пациенты!
Многопрофильная клиника и Родильный дом «Парацельс» информирует Вас, согласно Письму Министерства Финансов Российской Федерации Федеральной налоговой службы от 25 марта 2022 года. N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
Совместным приказом МНС России и Минздрава России от 25.07.2001 N 289/БГ-3-04/256 (далее - приказ от 25.07.2001) утверждена форма Справки об оплате медицинских услуг для представления в налоговые органы Российской Федерации (далее - Справка об оплате медицинских услуг).
Данная справка удостоверяет факт получения медицинской услуги и ее оплаты через кассу учреждения здравоохранения за счет средств налогоплательщика.
Таким образом, в случае представления налогоплательщиком в налоговый орган Справки об оплате медицинских услуг непредставление налогоплательщиком соответствующего договора на оказание медицинских услуг и (или) документов, подтверждающих оплату, не может являться основанием для отказа в предоставлении такого вычета.
Суммы указаны на основании данных об оплате. Поэтому чеки, договор и лицензия клиники для оформления вычета не нужны.
Образец справки прилагается.
Образец справки
Ваша заявка принята, наши специалисты свяжутся с вами в ближайшее время!
Телефон
Комментарий
Нажимая на кнопку подтверждения, я соглашаюсь с политикой обработки персональных данных
Зам. директора по медицинской деятельности многопрофильной Клиники "Парацельс"
директора по медицинской деятельности многопрофильной Клиники "Парацельс"
Телефон
Комментарий
Нажимая на кнопку подтверждения, я соглашаюсь с политикой обработки персональных данных
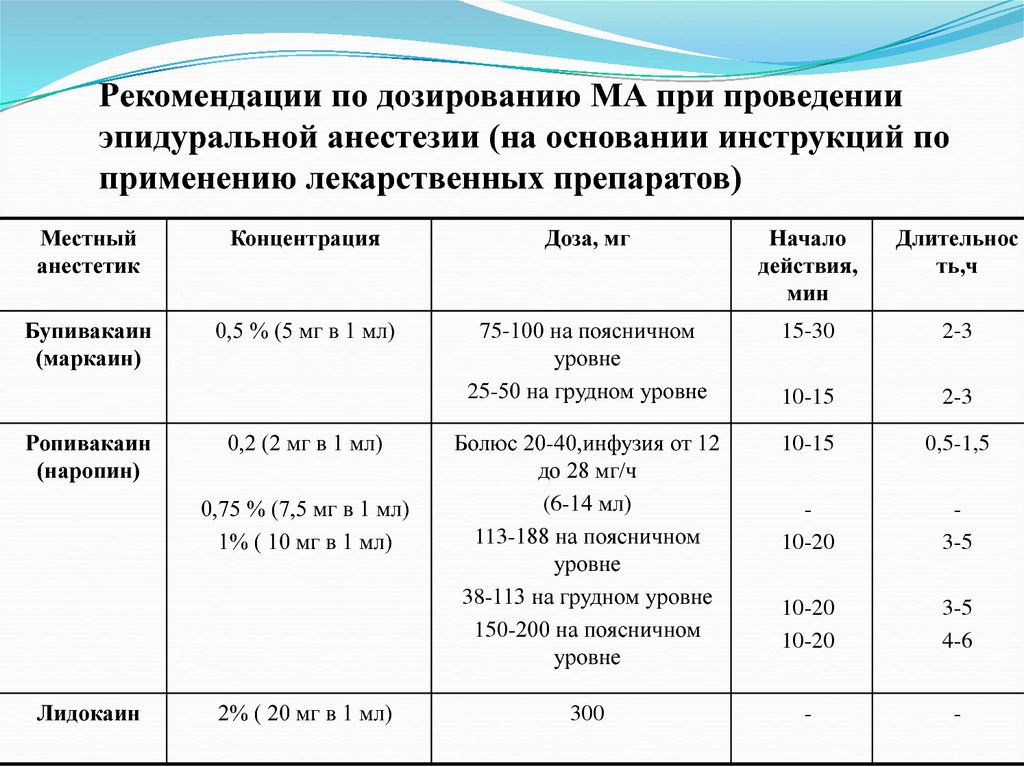
Что делать, если вам противопоказана длительная эпидуральная анестезия (анальгезия) или вы по каким-то причинам не хотите делать ее во время родов?
Реально действующая альтернатива, по сути, одна - роды можно обезболить наркотическими анальгетиками (обычно используются фентанил или промедол).
В определённых ситуациях (регулярные сильные схватки, хорошее раскрытие шейки матки, удовлетворительное состояние ребѐнка по данным УЗИ и КТГ) это безопасно и эффективно.
Но, во-первых, продолжительность эффективного действия наркотических анальгетиков в родах гораздо меньше (от 30 минут до 1 часа), чем длительность эффекта ДЭА. Во-вторых, возможность продления такого обезболивания существенно ограничена, поскольку наркотические анальгетики в больших дозах увеличивают риск угнетения дыхания у матери и ребёнка. Обычно этот метод используется при наличии противопоказаний к ДЭА.
Не существует медицинских манипуляций, которые не несут потенциальных рисков и не имеют противопоказаний для пациента. Длительная эпидуральная анестезия (ДЭА) – не исключение, и было бы безответственно не говорить о них.
Каковы противопоказания к ДЭА?

Каков риск осложнений и побочных эффектов при ДЭА?

Очень внушительный и пугающий список, особенно вторая его половина.
Но согласно данным мировой статистики за 1990-2000-е гг., риск смертельно опасных осложнений регионарной анестезии (ДЭА является регионарным методом) составляет 25-38 случаев на 10 миллионов акушерских пациенток, и значительно не отличается от степени риска общей анестезии.
Риск развития любых осложнений ЭА (не только смертельных, а вообще всех) выше, но он тоже довольно невысок, и составляет, по разным оценкам, 1 случай на 50000-80000 родов. Этот риск примерно в 8-10 раз меньше, чем риск погибнуть в ДТП (водителем, пассажиром или пешеходом).
Несмотря на внушительный список противопоказаний и рисков, есть множество неоспоримых преимуществ использования длительной эпидуральной анестезии (ДЭА).
Влияние на ребёнка практически отсутствует – зона действия анестетика ограничена нервными корешками спинного мозга роженицы; ни кровоток в пуповине, ни сердцебиение плода не страдают при ДЭА, проведённой с соблюдением всех правил безопасности.
Если ситуация в родах складывается так, что появляются показания к экстренному кесареву сечению, установленный в родах эпидуральный катетер позволяет быстро ввести большую дозу анестетика (примерно в 4 раза больше, чем для обезболивания родов), адекватную для проведения кесарева сечения — и это ещё один значимый плюс ДЭА. Это называется «конверсия анальгезии в анестезию».
В такой ситуации препараты для общего наркоза либо не используются вовсе, либо используются в небольших дозах (зависит от ситуации), что значительно снижает нагрузку на организм матери и ребёнка, и позволяет пациентке быстрее «прийти в себя» после операции. ДЭА снижает артериальное давление на 15-20 процентов от исходных цифр, и у пациенток с высоким артериальным давлением она является настоящим спасением.
Что можно сказать в заключение этой большой, сложной и достаточно острой темы?
⠀
Абсолютно безопасных медицинских манипуляций со степенью риска, равной нулю, не существует в принципе. Но соблюдение всех правил, техник безопасности, показаний и противопоказаний позволяет свести риск к ничтожному минимуму.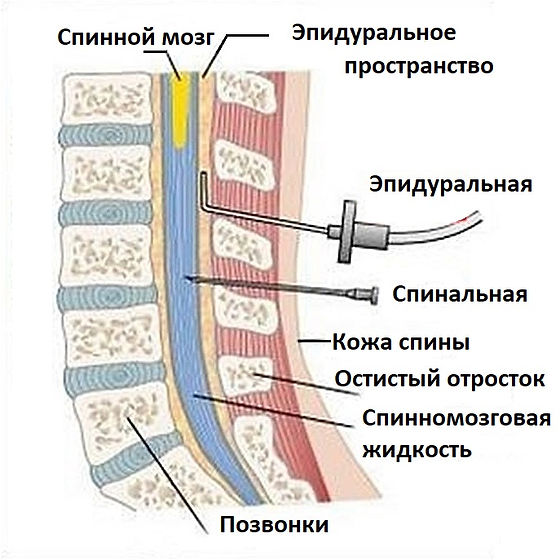 Эпидуральная анестезия, как и любая другая медицинская манипуляция, выполняется тогда, когда потенциальная польза значительно (в сотни и тысячи раз) превышает возможные риски. А в подавляющем большинстве случаев это именно так. Одна из важнейших задач анестезиолога — оценить соотношение риска и пользы у каждой конкретной пациентки, и донести эту информацию пациентке так, чтобы она её поняла и смогла принять правильное решение.
Эпидуральная анестезия, как и любая другая медицинская манипуляция, выполняется тогда, когда потенциальная польза значительно (в сотни и тысячи раз) превышает возможные риски. А в подавляющем большинстве случаев это именно так. Одна из важнейших задач анестезиолога — оценить соотношение риска и пользы у каждой конкретной пациентки, и донести эту информацию пациентке так, чтобы она её поняла и смогла принять правильное решение.
⠀
URL этой страницы: //medlineplus.gov/ency/article/007413.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Спинальная и эпидуральная анестезия — это процедуры, при которых вводятся лекарства, вызывающие онемение частей тела и блокирующие боль. Их вводят через уколы в позвоночник или вокруг него.
Врач, который проводит эпидуральную или спинальную анестезию, называется анестезиологом.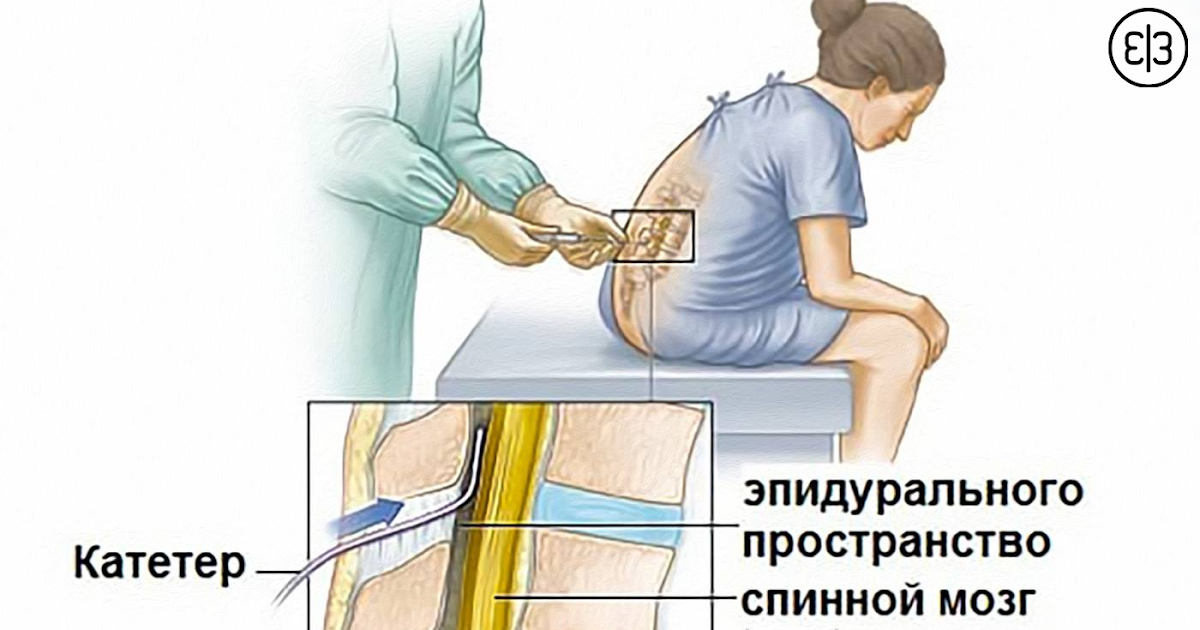
Сначала область спины, куда вводится игла, очищается специальным раствором. Область также может быть обезболена местным анестетиком.
Скорее всего, вам будут вводить жидкости через внутривенный катетер (IV) в вену. Вы можете получить лекарство через капельницу, чтобы помочь вам расслабиться.
Для эпидуральной анестезии:

Для позвоночника:
Во время процедуры проверяют пульс, артериальное давление и уровень кислорода в крови. После процедуры у вас останется повязка на месте введения иглы.
Спинальная и эпидуральная анестезия хорошо подходят для определенных процедур и не требуют установки дыхательной трубки в дыхательное горло (трахею). Обычно люди быстрее приходят в себя. Иногда им приходится ждать, пока пройдет действие анестетика, чтобы они могли ходить или мочиться.
Спинномозговая анестезия часто используется при процедурах на половых органах, мочевыводящих путях или нижней части тела.
Эпидуральная анестезия часто используется во время родов и при хирургических вмешательствах в области таза и ног.
Эпидуральная и спинномозговая анестезия часто используется, когда:

Спинальная и эпидуральная анестезия, как правило, безопасны. Спросите своего врача об этих возможных осложнениях:
Сообщите своему лечащему врачу:
За несколько дней до процедуры:

В день процедуры:
После любого вида анестезии:
 Эти побочные эффекты обычно вскоре проходят.
Эти побочные эффекты обычно вскоре проходят. Медсестра может попросить вас попытаться помочиться. Это необходимо для того, чтобы убедиться, что мышцы мочевого пузыря работают. Анестезия расслабляет мышцы мочевого пузыря, затрудняя мочеиспускание. Это может привести к инфекции мочевого пузыря.
Большинство людей не чувствуют боли во время спинальной и эпидуральной анестезии и полностью выздоравливают.
Интратекальная анестезия; Субарахноидальная анестезия; Эпидуральная анестезия
Эрнандес А., Шервуд Э.Р. Принципы анестезиологии, обезболивание и сознательная седация. В: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Учебник по хирургии Sabiston: биологические основы современной хирургической практики . 21-е изд. Сент-Луис, Миссури: Elsevier; 2022: глава 14.
Macfarlane AJR, Brull R, Chan VWS. Спинальная, эпидуральная и каудальная анестезия. В: Пардо М.К., Миллер Р.Д., ред. Основы анестезии . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2018:глава 17.
Обновлено: Келли Л. Стрэттон, доктор медицинских наук, FACS, доцент кафедры урологии Центра медицинских наук Университета Оклахомы, Оклахома-Сити, Оклахома. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Адриан Н. Авила Эрнандес; Парамвир Сингх.
Информация об авторе
Последнее обновление: 9 марта 2022 г.
Эпидуральная анестезия — это метод, который можно использовать в качестве первичной хирургической анестезии или средства для послеоперационного обезболивания. Он безопасен и относительно прост в освоении и выполнении. В этом упражнении рассматриваются анатомия, показания, противопоказания и техника, необходимые для выполнения этой процедуры, и подчеркивается роль межпрофессиональных команд в предоставлении и улучшении ухода за пациентами, перенесшими операцию или нуждающимися в мультимодальном послеоперационном обезболивании.
В этом упражнении рассматриваются анатомия, показания, противопоказания и техника, необходимые для выполнения этой процедуры, и подчеркивается роль межпрофессиональных команд в предоставлении и улучшении ухода за пациентами, перенесшими операцию или нуждающимися в мультимодальном послеоперационном обезболивании.
Цели:
Расскажите об актуальности и преимуществах, связанных с использованием эпидуральной анестезии для послеоперационного обезболивания.
Ознакомьтесь с показаниями, противопоказаниями, анатомией и техникой эпидуральной анестезии или обезболивания.
Укажите наиболее распространенные побочные эффекты, связанные с применением эпидуральной анестезии или обезболивания.
Объясните важность сотрудничества и общения между медицинскими работниками, занимающимися лечением пациентов, получающих эпидуральную анестезию или анальгезию, для улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.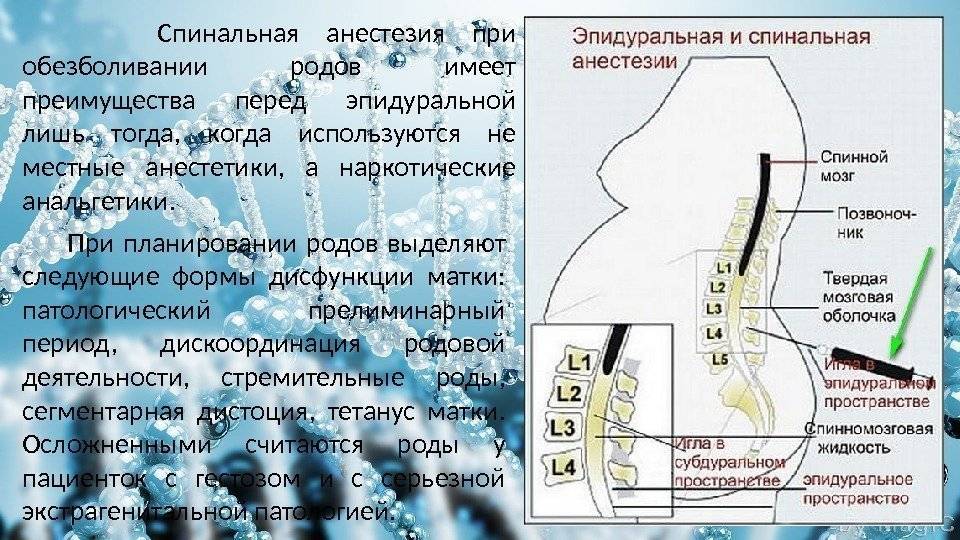
Эпидуральная анестезия — это метод периоперационного обезболивания, широко применяемый в анестезиологии. Он полезен в качестве основного анестетика, но чаще всего используется в качестве вспомогательного средства для обезболивания. Это может быть однократная инъекция или непрерывная инфузия для длительного облегчения боли. Помимо преимущества потенциального обеспечения отличной анальгезии, его использование снижает воздействие других анестетиков и анальгетиков, уменьшая побочные эффекты. Также было показано, что он снижает уровень кортизола, ускоряет восстановление функции кишечника, снижает частоту ТЭЛА и ТГВ в послеоперационном периоде и сокращает продолжительность пребывания в больнице.
Спинной мозг примерно на 45 см короче позвоночного канала у взрослого человека. Он заканчивается на L1 у 50% взрослых и на L2 примерно у 40%. У новорожденных она опускается до L2-L3. Ниже этого уровня поясничный и крестцовый нервы сходятся, образуя конский хвост.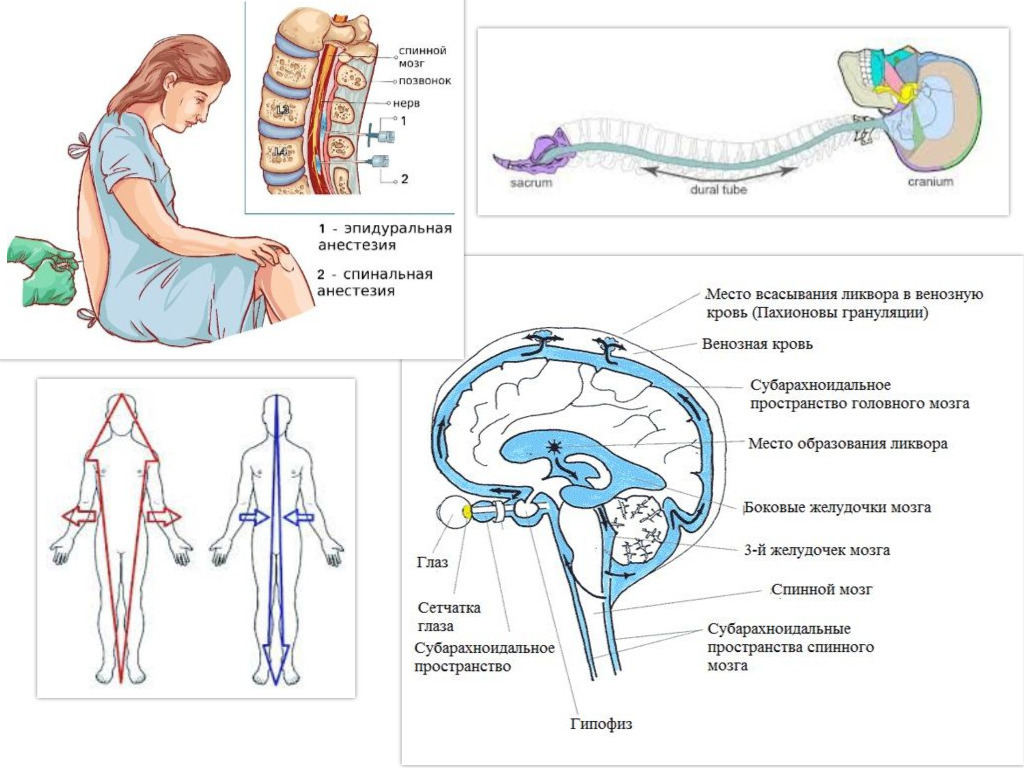 Спинной мозг подвешен в спинномозговой жидкости и окружен паутинной оболочкой. Паутинная оболочка (и субарахноидальное пространство) простирается каудально у взрослых до S2, до S3 у детей и до S4 у новорожденных. Паутинная оболочка прилегает к твердой мозговой оболочке. Твердая мозговая оболочка прикреплена к позвоночнику своей наружной эндостальной частью. Она окутывает головной мозг внутричерепно, позвоночник, а также распространяется через межпозвонковые отверстия к эпиневральным соединительным тканям спинномозговых нервов. Эпидуральное пространство позвоночника содержит жировую и соединительную ткани, а также сосуды и лимфатические протоки. Эти сосуды могут расширяться при беременности или асците, что увеличивает вероятность кровавой пункции. Расстояние между кожей и эпидуральным пространством варьируется в зависимости от таких факторов, как возраст или вес. Он может составлять от 4 см у взрослых с нормальным весом до 8 см и более у пациентов с ожирением. Эпидуральное пространство сзади ограничено желтой связкой.
Спинной мозг подвешен в спинномозговой жидкости и окружен паутинной оболочкой. Паутинная оболочка (и субарахноидальное пространство) простирается каудально у взрослых до S2, до S3 у детей и до S4 у новорожденных. Паутинная оболочка прилегает к твердой мозговой оболочке. Твердая мозговая оболочка прикреплена к позвоночнику своей наружной эндостальной частью. Она окутывает головной мозг внутричерепно, позвоночник, а также распространяется через межпозвонковые отверстия к эпиневральным соединительным тканям спинномозговых нервов. Эпидуральное пространство позвоночника содержит жировую и соединительную ткани, а также сосуды и лимфатические протоки. Эти сосуды могут расширяться при беременности или асците, что увеличивает вероятность кровавой пункции. Расстояние между кожей и эпидуральным пространством варьируется в зависимости от таких факторов, как возраст или вес. Он может составлять от 4 см у взрослых с нормальным весом до 8 см и более у пациентов с ожирением. Эпидуральное пространство сзади ограничено желтой связкой. На более поверхностном уровне остальные слои представляют собой межостистую связку (расположенную между остистыми отростками), надостную связку (расположенную на поверхности остистых отростков), подкожную клетчатку и кожу.
На более поверхностном уровне остальные слои представляют собой межостистую связку (расположенную между остистыми отростками), надостную связку (расположенную на поверхности остистых отростков), подкожную клетчатку и кожу.
Эпидуральная анестезия используется для хирургической анестезии при торакальной хирургии, крупных внутрибрюшных операциях или операциях на позвоночнике, при условии, что расслабление мышц не требуется. Этот метод также может быть использован для интраоперационного или послеоперационного обезболивания. Это может снизить хирургический риск и заболеваемость у определенных групп пациентов, например у пациентов с ишемической болезнью сердца. Также было показано, что он уменьшает послеоперационные легочные осложнения и увеличивает восстановление функции кишечника после абдоминальной хирургии.
Абсолют
Отказ от пациента
Бактериемия
Локальная инфекция в месте пунтрирования
геморрагический диатез или лечебной антикоагуляции
9
69
9
9
9
9
9
9
9
9
9
9
9
69
9
9
9
9
69
699. Родственник [4]
Родственник [4]
Значительный аортальный стеноз
Шунт справа налево и легочная АГ
Анатомические деформации позвоночника.
Шприц потери резистентности: Изготовлен из стекла или пластика. Он имеет очень низкое трение между поршнем и цилиндром, что позволяет обнаруживать изменение сопротивления в эпидуральном пространстве. Шприцы могут быть заполнены воздухом, физиологическим раствором или и тем, и другим; это, по-видимому, не влияет на успех определения эпидурального пространства и не влияет на частоту осложнений.[5]
Эпидуральные катетеры: используются для непрерывной эпидуральной анестезии/анальгезии. Они могут быть гибкими или жесткими. Они также могут иметь одно или несколько отверстий.[6]
Анестезиолог
Медсестра анестезиолог
При необходимости должна быть доступна капельница для введения жидкостей и лекарств.
Перед продолжением необходимо установить стандартные мониторы ASA.
Пациент может находиться в положении сидя или лежа на боку. Рекомендуется выгибать спину для лучшего обнажения межпозвонковых промежутков.
Необходимо проводить асептическое обращение с одноразовым набором для эпидуральной анестезии и подготовку поля [4].
Медиальный (средняя линия) и парамедианный подходы
При медиальном доступе место введения иглы находится между пространствами, образованными остистыми отростками позвонков. После нахождения нужного места необходимо ввести 1% лидокаин в кожу и подлежащие ткани, чтобы уменьшить дискомфорт при продвижении эпидуральной иглы. После достижения местной анестезии эпидуральную иглу необходимо продвигать со стилетом на месте и с острием скоса краниально; в конечном итоге это будет способствовать правильному расположению эпидурального катетера. Эпидуральную иглу необходимо провести через кожу, подкожную клетчатку, надостные и межостистые связки. Оказавшись там, стилет должен быть удален, а шприц с потерей сопротивления (заполненный физиологическим раствором, воздухом или и тем, и другим) должен быть присоединен к игле. Игла должна продвигаться вперед, оказывая давление на поршень. После прокола желтой связки будет отмечено снижение сопротивления; это эпидуральное пространство, и для расширения эпидурального пространства можно ввести от 5 до 10 мл физиологического раствора; это может снизить риск повреждения сосудов.
Оказавшись там, стилет должен быть удален, а шприц с потерей сопротивления (заполненный физиологическим раствором, воздухом или и тем, и другим) должен быть присоединен к игле. Игла должна продвигаться вперед, оказывая давление на поршень. После прокола желтой связки будет отмечено снижение сопротивления; это эпидуральное пространство, и для расширения эпидурального пространства можно ввести от 5 до 10 мл физиологического раствора; это может снизить риск повреждения сосудов.
При парамедианном доступе место введения иглы находится на 1 см латеральнее межпозвонкового промежутка. Необходимо вводить местный анестетик, как описано для срединного доступа. Затем эпидуральную иглу необходимо провести через параспинальные ткани. При таком расположении игла не пересекает надостные или межостистые связки. Продвижение иглы должно прекратиться при ощущении зацепления желтой связки. Затем необходимо присоединить шприц для потери сопротивления, а эпидуральное пространство должно быть расположено, как описано для срединного доступа.
Как только срединный или парамедианный доступ обнаружит эпидуральное пространство, эпидуральный катетер необходимо ввести внутрь иглы после удаления шприца с потерей сопротивления. Эпидуральный катетер необходимо ввести на 20 см. Затем удаляют эпидуральную иглу, обращая внимание на глубину эпидурального пространства, указанную отметками на эпидуральной игле. Затем эпидуральный катетер извлекают, стараясь оставить его кончик на 5–6 см в эпидуральном пространстве; достигается добавлением от 5 до 6 глубины эпидурального пространства. Полученное число является отметкой, при которой эпидуральный катетер должен быть извлечен.
Когда катетер займет свое окончательное положение, можно использовать 3-сантиметровый шприц для осторожной аспирации и исключения утечки спинномозговой жидкости. При обнаружении ЦСЖ эпидуральный катетер может находиться в интратекальном пространстве и должен быть перемещен.
Затем проводится тестовая доза для исключения внутрисосудистого положения катетера путем инъекции 3 мл 1,5% лидокаина с адреналином (от 1 до 200000). Увеличение ЧСС на 20–30 ударов в минуту или систолического артериального давления на 15–20 мм рт. ст. может указывать на внутрисосудистую инъекцию.
Увеличение ЧСС на 20–30 ударов в минуту или систолического артериального давления на 15–20 мм рт. ст. может указывать на внутрисосудистую инъекцию.
Каудальная анестезия
Каудальная анестезия — разновидность эпидуральной анестезии, широко используемая в детском возрасте. Это полезно для вмешательств под пупочной линией (обрезание, грыжесечение, орхиопексия). Показания и противопоказания совпадают с описанными выше.
Положение пациента: лежа на боку, в положении эмбриона, стерильная область подготовлена, крестцовое отверстие расположено на вершине крестца, между крестцовыми рогами. Крестцово-копчиковую мембрану необходимо проколоть венозным катетером 22-25 G под углом 45 градусов относительно продольной оси тела. Катетер следует продвигать до тех пор, пока не почувствуется потеря сопротивления. Попытки дополнительного продвижения не предпринимаются, поскольку расстояние между крестцово-копчиковой мембраной и каудальным концом дурального мешка может быть менее 10 мм. При обнаружении спинномозговой жидкости или крови катетер необходимо переместить. После правильного определения местоположения может быть проведена тестовая доза эпинефрина 0,5 мкг/кг, чтобы исключить внутрисосудистую инъекцию.[4][7][8]
При обнаружении спинномозговой жидкости или крови катетер необходимо переместить. После правильного определения местоположения может быть проведена тестовая доза эпинефрина 0,5 мкг/кг, чтобы исключить внутрисосудистую инъекцию.[4][7][8]
The following complications can accompany epidural anesthesia[4]:
Hypotension
Nausea, vomiting
Bronchoconstriction
Post puncture headache after dural perforation
Transient neurological syndrome (симметричная боль в спине, иррадиирующая в ягодицы и ноги, без чувствительного или двигательного компонента)
Повреждение нерва с возможной невропатией - парезы крайне редко
Epidural hematoma
Epidural abscess
Meningitis
Accidental intrathecal injection with total spinal anesthesia
Osteomyelitis
The epidural technique is one of the earliest ones в области анестезии. При правильном выполнении это безопасная техника, которая дает множество преимуществ. Его можно использовать в качестве единственного анестетика при хирургических процедурах, что снижает потребность в общей анестезии и обеспечении проходимости дыхательных путей с сопутствующими рисками. Это также снижает воздействие летучих анестетиков и потенциально может снизить потребность в опиоидах во время или после процедуры, снижая частоту побочных эффектов, связанных с этими препаратами. Это особенно актуально для педиатрической анестезии, поскольку существуют разногласия относительно потенциального негативного влияния некоторых анестетиков на развитие нервной системы. Эпидуральная техника также очень ценна для послеоперационного обезболивания как часть мультимодального подхода.
При правильном выполнении это безопасная техника, которая дает множество преимуществ. Его можно использовать в качестве единственного анестетика при хирургических процедурах, что снижает потребность в общей анестезии и обеспечении проходимости дыхательных путей с сопутствующими рисками. Это также снижает воздействие летучих анестетиков и потенциально может снизить потребность в опиоидах во время или после процедуры, снижая частоту побочных эффектов, связанных с этими препаратами. Это особенно актуально для педиатрической анестезии, поскольку существуют разногласия относительно потенциального негативного влияния некоторых анестетиков на развитие нервной системы. Эпидуральная техника также очень ценна для послеоперационного обезболивания как часть мультимодального подхода.
Растущий объем данных демонстрирует, что использование методов эпидуральной анестезии/анальгезии имеет положительные эффекты, такие как более быстрое восстановление функции кишечника, снижение реакции гормонального стресса на боль и уменьшение послеоперационных легочных осложнений, укорочение продолжительность пребывания в стационаре и удовлетворенность пациентов.
Тщательное наблюдение за пациентом медицинскими сестрами в послеоперационном периоде является залогом безопасности.
Адекватное рассмотрение рисков и выгод необходимо в каждом конкретном случае.
Для безопасного и эффективного использования эпидуральной анестезии требуется подход межпрофессиональной команды, включающей врачей, специалистов, специально обученных медсестер и фармацевтов, которые сотрудничают между собой для достижения оптимальных результатов для пациентов. [Уровень 5]
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Triffterer L, Marhofer P, Lechner G, Marksz TC, Kimberger O, Schmid W, Marhofer D. Наблюдательное исследование макро- и микрогемодинамических последствий эпидуральной анестезии в дети. Анестезия. 2017 Апрель; 72 (4): 488-495. [PubMed: 27891584]
[PubMed: 27891584]
Strandness T, Wiktor M, Varadarajan J, Weisman S. Миграция педиатрических эпидуральных катетеров. Педиатр Анест. 2015 июнь; 25 (6): 610-3. [В паблике: 25611612]
Мориарти А. Детская эпидуральная анальгезия (ПЭА). Педиатр Анест. 2012 Январь; 22 (1): 51-5. [PubMed: 22128779]
Gerheuser F, Roth A. [Эпидуральная анестезия]. Анестезиолог. 2007 г., май; 56(5):499-523; викторина 524-6. [PubMed: 17431551]
Antibas PL, do Nascimento Junior P, Braz LG, Vitor Pereira Doles J, Módolo NS, El Dib R. Воздух против физиологического раствора в методе потери сопротивления для идентификации эпидуральной анестезии пространство. Cochrane Database Syst Rev. 2014 Jul 18;(7):CD008938. [Бесплатная статья PMC: PMC7167505] [PubMed: 25033878]
D'Angelo R, Foss ML, Livesay CH. Сравнение многопортовых и однопортовых эпидуральных катетеров у рожениц.