2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж - 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 22 января, 2020
Обновлено: 25 марта, 2021
Среди вегетативных нарушений, вегетососудистая дистония по кардиальному типу распространена больше других. Ее ставят, когда симптомы, характерные для болезней сердца, проявляются на фоне отсутствия заметных патологий.
Международная медицина не считает это состояние отдельным заболеванием, выделяя в МКБ-10 код для ВСД, описывающий ее как отклонение от нормы. В странах СНГ, вегетососудистая дистония (ВСД) по кардиологическому типу, как самостоятельный диагноз продолжает встречаться.
Перед тем, как определиться с диагнозом и назначить лечение, врач проводит длительную, многоступенчатую диагностику. Так как нужна уверенность, что с сердцем все в порядке.
Содержание статьи:
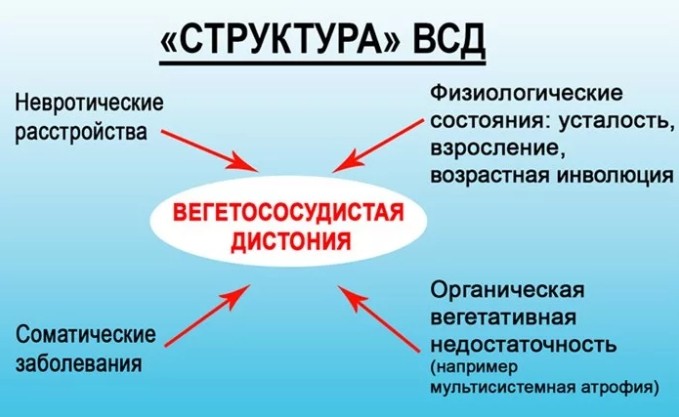
Сбои вегетативной нервной системы не происходят на ровном месте. Для этого нужна наследственная предрасположенность, на которую наслаиваются негативные факторы. Воздействовать они могут как в дородовом периоде, так уже и после рождения, на взрослых людей.
Типичными причинами развития вегетососудистой дистонии по кардиальному типу являются:

Причиной начала патологии становятся факторы психологической нестабильности, некой беспокоящей пациента ситуации. Вследствие возникших симптомов, психика перенапрягается еще больше, усиливая кардиальные проявления.
Чтоб разорвать этот замкнутый круг, при лечении, терапевты рекомендуют пройти курс психотерапии. Положительные сдвиги дает пересмотр образа жизни, с учетом необходимости психологической стабильности.
Разнообразие проявляющихся признаков нередко ставит в тупик кардиологов и терапевтов при первом обращении к ним больного. Причина в том, что описываемые взрослыми с ВСД жалобы характерны для нескольких серьезных заболеваний.
Благодаря детальному анализу и оценке анамнеза, картина синдрома проясняется.
Для больных ВСД по кардиальному типу присущи симптомы:
Прогрессирование ВСД по кардиологическому типу приводит к усилению симптомов, учащению припадков. Если не начать лечение вовремя, симптоматика спровоцирует развитие серьезной патологии сердечно-сосудистой системы.
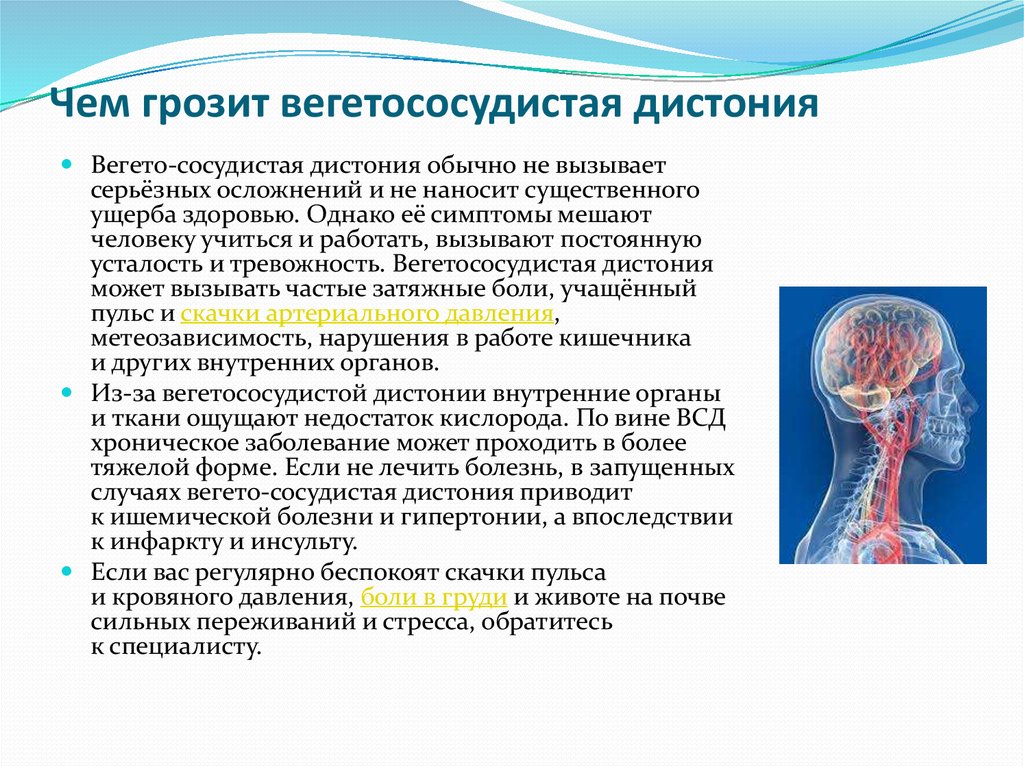
То есть, когда человек узнает, что у него с сердцем все нормально, а причина симптомов – вегетатика, бросать лечение нельзя. Есть риск развития полноценного заболевания, лечение которого потребует медикаментозного, или оперативного подхода.
Есть риск развития полноценного заболевания, лечение которого потребует медикаментозного, или оперативного подхода.
Дистония не считается самостоятельной сердечно-сосудистой патологией. Но обладает набором симптомов, указывающих на проблемы с сердцем. Поэтому при обращении к кардиологу или терапевту с набором выше описанных признаков, пациенту назначают ряд исследований. Это делается, чтоб исключить наличие патологии сердца.
Диагностика проходит в несколько этапов. При первом осмотре доктор кроме списка жалоб выясняет у пациента особенности образа жизни, наличие вредных привычек. Уточняет причины, благодаря которым активируется предрасположенность к патологии. А затем назначает анализы и процедуры:

После получения результатов, подтверждающих отсутствие патологий, назначают персонализированную терапию.
Когда по результатам исследований становится что симптомы, плохое самочувствие пациента – это ВСД по кардиальному типу, назначается лечение с учетом особенностей больного, его образа жизни, хронических заболеваний.
Традиционно, применяется два типа терапии параллельно: медикаментозный и немедикаментозный.
Кроме выполнения рекомендаций врачей по физическому выздоровлению, стоит уделить внимание и психотренингам.
Работа с психологом позволит избавиться от внутреннего напряжения, снизить уровень реакции на внешние негативные раздражители. Так как стрессы, депрессивные состояния, служат причиной начала приступа ВСД или рецидива.
Предпочтение отдается физиотерапевтическим процедурам. Они позволяют восстановить здоровье без серьезного вмешательства извне:
Применяют:
Полностью вылечится, как от простуды, от вегетососудистой дистонии невозможно. Но купировать приступы на всю жизнь при соблюдении рекомендаций врачей и регулярной профилактике – возможно. В таком случае диагноз снимается.
Вегетососудистая дистония по кардиальному типу имеет неприятную особенность возвращаться в виде рецидивов.
Такое бывает при неправильном образе жизни. А со временем, без лечения, приводит к заболеваниям сердечно-сосудистой системы.
Чтобы после курса терапии чувствовать себя всегда здоровым человеком, следует пересмотреть образ жизни. Выстроить его помогут советы медиков:
 Здоровый сон не меньше 6-8 часов в день – залог здоровья не только сердца, но и всего организма.
Здоровый сон не меньше 6-8 часов в день – залог здоровья не только сердца, но и всего организма.Регулярная забота о своем здоровье не только избавит от симптомов ВСД по кардиологическому типу. Но и сохранит здоровье сердечно-сосудистой системы.
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Подробнее о ВСД
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
{{if type === 'partner-stocks'}}
{{/if}}
{{/if}} {{each list}}${this} {{if isGorzdrav}}
Удалить
{{/if}}
{{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: ДЕРМАКОСМЕТИКА, SOLGAR, R. O.C.S., Бифиформ,
O.C.S., Бифиформ, Главная
Статьи
Вегетососудистая дистония
Работой внутренних органов, желез и сосудов управляет вегетативная нервная система. Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови. Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией. Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Вегетососудистая дистония (ВСД), или нейроциркуляторный синдром – это функциональное расстройство вегетативной нервной системы, при котором появляется комплекс симптомов, не характерных для конкретного заболевания. Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
Вегетативную дисфункцию нельзя назвать полноценным заболеванием, этот диагноз отсутствует в Международной классификации болезней (МКБ-10). Но терапевты, кардиологи и неврологи продолжают ставить этот диагноз пациентам, у которых обследование не выявило никаких нарушений, а жалобы на плохое самочувствие продолжаются.
Считается, что проявления патологии возникают из-за нарушений координации работы двух структур вегетативной нервной системы. Она состоит из симпатической и парасимпатической системы, которые отличаются по влиянию на организм. Активатором симпатики является гормон адреналин, поэтому она выполняет следующие функции:
Эти реакции необходимы, чтобы защитить организм в опасной ситуации, активировать его на бегство. Парасимпатическая нервная система работает в противоположном направлении. Она снижает давление, ускоряет перистальтику кишечника, мочевыводящих органов, сужает зрачки и бронхи. Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Вегетативная дистония возникает, если симпатика или парасимпатика активируются спонтанно, без видимой причины. Поэтому у человека вдруг в состоянии покоя появляется усиленное сердцебиение, поднимается давление и беспокоит тревожность.
Но часто вегетососудистая дистония является предшественником серьезных заболеваний. Возникнув в молодом возрасте без лечения, через несколько лет она приводит к формированию артериальной гипертензии, болезней сердца, пищеварительного тракта и гормональным расстройствам.
В группе риска по развитию вегетососудистой дистонии находятся подростки и женщины. У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:
У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:
Первые симптомы вегетативной дистонии могут появиться уже в детском возрасте. Их связывают с наследственностью и особенностями течения беременности. Если будущая мама страдает от вегетососудистой дистонии, курит, у нее диагностирована артериальная гипертензия, то риск появления патологии у ребенка значительно повышается. На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
Формирование вегетососудистой дистонии у взрослых может быть связана с остеохондрозом, травмами головы, неполноценным питанием. Продолжительная жизнь в плохих экологических условиях, работа на вредном производстве также приводит к ВСД. Метеозависимые люди также часто сталкиваются с дистонией.
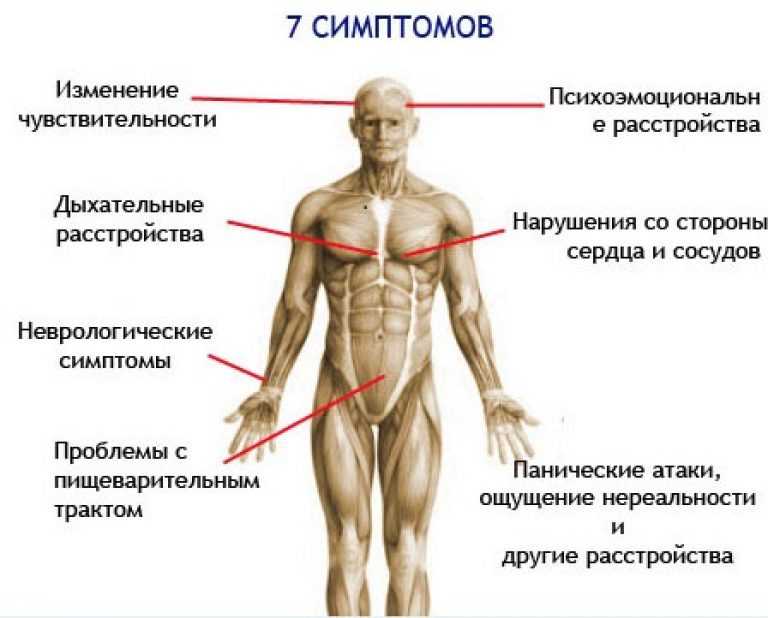
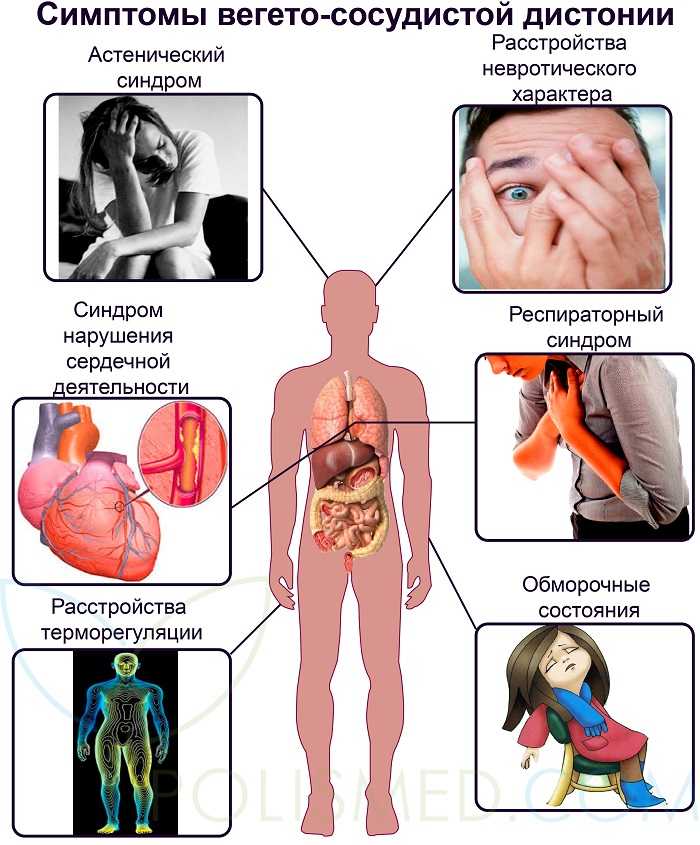
Симптомы вегетативной дисфункции разнообразны, врачи определяют более 40 признаков болезни, но не все из них встречаются у одного пациента. Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
 ст. Дополнительно беспокоит слабость, сонливость, головокружение.
ст. Дополнительно беспокоит слабость, сонливость, головокружение.Признаками дистонии считают периодическую одышку, чувство нехватки воздуха или ощущение спазма в горле. Многие жалуются врачу на боли в сердце, ощущение повышенного сердцебиения, давления в груди, перебои в работе сердца, но зафиксировать их при помощи ЭКГ удается редко. К симптомам вегетативной дисфункции относят снижение аппетита, изжогу, метеоризм и другие нарушения пищеварения. Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Выраженность признаков вегетососудистой дистонии может отличаться. В зависимости от частоты появления симптомов, выделяют следующие типы болезни:

Вегетососудистая дистония при длительном течении без лечения может привести к нарушениям в работе сердца. У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
Вегетососудистая дистония является диагнозом-исключением. Это значит, что его ставят после полного обследования сердечно-сосудистой, нервной системы, если в них не обнаружили нарушений в работе.
Для диагностики необходимо обратиться к терапевту, который при необходимости направит к кардиологу, неврологу или эндокринологу. Чтобы врач смог точно поставить диагноз, необходимо точно описать симптомы, время их появления. Терапевт обязательно уточнит, употребляет ли пациент алкоголь, никотин, как часто пьет кофе и какого режима дня придерживается. Эти данные необходимы, чтобы правильно составить рекомендации по лечению болезни.
Для диагностики вегетососудистой дистонии применяют следующие методы:
Дисфункция нервной системы не сопровождается поражением внутренних органов, большинство показателей находятся на границе нормы, несмотря на жалобы на плохое самочувствие.
Врач выбирает, чем лечить ВСД, индивидуально. Начинают с немедикаментозной терапии и устранения факторов, провоцирующих ухудшение состояния. Рекомендуется соблюдать режим дня, ложиться спать не позднее 23 часов, а перед сном отказаться от просмотра телевизора и использования электронных гаджетов.
Помогает соблюдение специальной диеты. Вне зависимости от формы дистонии из рациона исключают кофе, энергетические напитки, алкоголь, отказываются от курения. Если имеется склонность к повышенному давлению, ограничивают количество потребляемой соли, придерживаются питания с низким содержанием жиров. При склонности к лишнему весу, применяют средства для похудения.
Лечить приступ паники, тревожность можно успокоительными препаратами на растительной основе. Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Помогают физиопроцедуры, которые успокаивают, влияют на тонус сосудов, регулируют работу нервной системы. Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Чтобы лечить ВСД при помощи лекарственных средств, необходимо убедиться, что другие методы оказались неэффективными. Медикаментозную терапию врач подбирает с осторожностью. Это могут быть нейролептики, таблетки от повышенного давления, витаминные и общеукрепляющие средства.
Вегетососудистую дистонию можно контролировать и сдерживать ее проявления, если зарядиться хорошим настроением, избегать стресса и равномерно распределять нагрузку в течение дня. Режим сна, правильное питание и разумные занятия спортом принесут пользу вашему организму.
Щелкните здесь для просмотра увеличенного изображения
Дефект межжелудочковой перегородки (выраженный дефект вентрикулярной перегородки) сердце, в котором имеется отверстие в стенке (перегородке), разделяющей две нижние камеры (желудочки) сердца. Эта стенка также называется межжелудочковой перегородкой.
Эта стенка также называется межжелудочковой перегородкой.
Дефект межжелудочковой перегородки возникает во время беременности, если стенка, образующаяся между двумя желудочками, не полностью развивается, оставляя отверстие. Дефект межжелудочковой перегородки является одним из видов врожденных пороков сердца. Врожденный означает присутствующий при рождении.
У ребенка без врожденного порока сердца правая сторона сердца перекачивает бедную кислородом кровь от сердца к легким, а левая половина сердца перекачивает богатую кислородом кровь к остальным частям тела.
У детей с дефектом межжелудочковой перегородки кровь часто течет из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие. Эта дополнительная кровь, накачиваемая в легкие, заставляет сердце и легкие работать усерднее. Со временем, если этот дефект не исправить, он может увеличить риск других осложнений, включая сердечную недостаточность, высокое кровяное давление в легких (так называемая легочная гипертензия), нерегулярный сердечный ритм (так называемый аритмия) или инсульт.
Узнайте больше о том, как работает сердце »
Нажмите здесь, чтобы увеличить изображение
У младенца с дефектом межжелудочковой перегородки может быть одно или несколько отверстий в разных местах перегородки. Эти отверстия имеют несколько названий. Некоторые распространенные местоположения и названия (см. рисунок):

По данным исследования, проведенного в Атланте Центром по контролю и профилактике заболеваний (CDC), 42 из каждых 10 000 новорожденных имеют дефект межжелудочковой перегородки. 1 Это означает, что ежегодно в Соединенных Штатах рождается около 16 800 детей с дефектом межжелудочковой перегородки. Другими словами, примерно 1 из каждых 240 детей, рождающихся в Соединенных Штатах каждый год, рождается с дефектом межжелудочковой перегородки.
Причины пороков сердца (таких как дефект межжелудочковой перегородки) у большинства детей неизвестны. У некоторых детей пороки сердца возникают из-за изменений в их генах или хромосомах . Также считается, что пороки сердца вызываются комбинацией генов и других факторов риска, таких как вещи, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые принимает мать.
Подробнее о работе CDC над причинами и факторами риска »
Дефект межжелудочковой перегородки обычно диагностируется после рождения ребенка.
Размер дефекта межжелудочковой перегородки влияет на наличие симптомов, если таковые имеются, и на то, услышит ли врач шумы в сердце во время медицинского осмотра. Признаки дефекта межжелудочковой перегородки могут присутствовать при рождении или могут проявиться только после рождения. Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка могут не проявляться какие-либо признаки дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
Во время медицинского осмотра врач может услышать отчетливый свистящий звук, называемый шумом в сердце. Если врач слышит шум в сердце или присутствуют другие признаки, врач может запросить один или несколько тестов для подтверждения диагноза.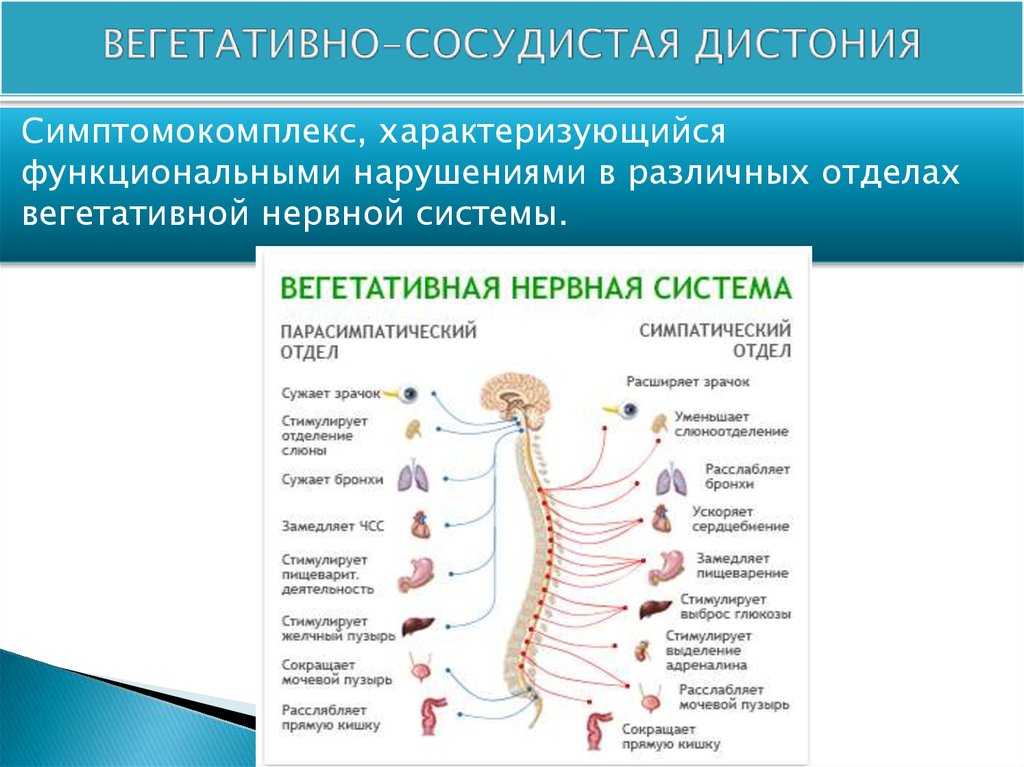 Наиболее распространенным тестом является эхокардиограмма , которая составляет 9УЗИ 0027 сердца, которое может показать проблемы со структурой сердца, показать, насколько велико отверстие, и показать, сколько крови течет через отверстие.
Наиболее распространенным тестом является эхокардиограмма , которая составляет 9УЗИ 0027 сердца, которое может показать проблемы со структурой сердца, показать, насколько велико отверстие, и показать, сколько крови течет через отверстие.
Лечение дефекта межжелудочковой перегородки зависит от размера отверстия и проблем, которые оно может вызвать. Многие дефекты межжелудочковой перегородки небольшие и закрытые сами по себе; если отверстие небольшое и не вызывает никаких симптомов, врач будет регулярно осматривать младенца, чтобы убедиться в отсутствии признаков сердечной недостаточности и в том, что отверстие закрывается само по себе. Если отверстие не закрывается само по себе или оно большое, возможно, потребуется предпринять дополнительные действия.
В зависимости от размера отверстия, симптомов и общего состояния здоровья ребенка врач может порекомендовать катетеризацию сердца или операцию на открытом сердце для закрытия отверстия и восстановления нормального кровотока. После операции врач назначит регулярные последующие визиты, чтобы убедиться, что дефект межжелудочковой перегородки остается закрытым. Большинство детей с дефектом межжелудочковой перегородки, который закрывается (сам по себе или с помощью хирургического вмешательства), живут здоровой жизнью.
После операции врач назначит регулярные последующие визиты, чтобы убедиться, что дефект межжелудочковой перегородки остается закрытым. Большинство детей с дефектом межжелудочковой перегородки, который закрывается (сам по себе или с помощью хирургического вмешательства), живут здоровой жизнью.
Некоторым детям понадобятся лекарства для укрепления сердечной мышцы, снижения артериального давления и избавления организма от лишней жидкости.
Некоторые дети с дефектом межжелудочковой перегородки утомляются во время кормления и не набирают в весе. Чтобы убедиться, что дети имеют здоровую прибавку в весе, может быть назначена специальная высококалорийная смесь. Некоторые дети очень устают во время кормления, и, возможно, их нужно кормить через трубка для кормления .
 J Педиатр. 2008;153:807-13.
J Педиатр. 2008;153:807-13.
Изображения находятся в общественном достоянии и, таким образом, свободны от каких-либо ограничений авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, таким образом, свободны от каких-либо ограничений авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Дефект межжелудочковой перегородки (ДМЖП), иногда называемый отверстием в сердце, представляет собой тип врожденного порока сердца. При ДМЖП имеется аномальное отверстие в стенке между основными насосными камерами сердца (желудочками).
При ДМЖП имеется аномальное отверстие в стенке между основными насосными камерами сердца (желудочками).
ДМЖП являются наиболее распространенным врожденным пороком сердца. Большинство ДМЖП диагностируются и успешно лечатся с небольшим количеством осложнений или без них.
Правый желудочек и левый желудочек сердца разделены общей стенкой, называемой межжелудочковой перегородкой . У детей с ДМЖП есть отверстие в этой стене. В результате:
Кровь, текущая через отверстие, создает дополнительный шум, известный как сердечный шум. Врачи могут слышать шумы в сердце, когда они прослушивают сердце с помощью стетоскопа.
ДМЖП могут располагаться в разных местах перегородки и различаться по размеру.
Дефекты межжелудочковой перегородки (ven-TRIK-yu-lar SEP-tul) возникают по мере развития сердца ребенка до рождения. Сердце развивается из большой трубки, разделяющейся на отделы, которые со временем станут стенками и камерами. Если во время этого процесса возникают проблемы, в межжелудочковой перегородке может образоваться отверстие.
В некоторых случаях тенденция к развитию ДМЖП может быть связана с генетическими синдромами, вызывающими появление дополнительных или недостающих фрагментов хромосом. Однако у большинства ДМЖП нет четкой причины.
Вызывает ли ДМЖП какие-либо симптомы, зависит от размера отверстия и его расположения. Небольшие ДМЖП обычно не вызывают симптомов и могут закрыться сами по себе.
Дети старшего возраста или подростки с небольшими не закрывающимися ДМЖП обычно не имеют других симптомов, кроме шума в сердце. Им может потребоваться регулярно посещать врача, чтобы убедиться, что ДМЖП не вызывает никаких проблем.
Им может потребоваться регулярно посещать врача, чтобы убедиться, что ДМЖП не вызывает никаких проблем.
Средние и большие ДМЖП могут вызывать заметные симптомы. У младенцев может быть учащенное дыхание и они могут уставать, когда пытаются поесть. Они могут начать потеть или плакать во время кормления и могут медленно набирать вес.
Эти признаки обычно указывают на то, что ДМЖП не закроется сам по себе, и ребенку может потребоваться операция на сердце. Обычно это делается в первые 3 месяца жизни ребенка, чтобы предотвратить другие проблемы. Кардиолог может прописать лекарство для уменьшения симптомов до того, как ребенку сделают операцию.
У младенцев с большим ДМЖП может развиться сердечная недостаточность и проблемы с кормлением, которые приводят к плохой прибавке в весе. Они также могут часто заражаться инфекциями грудной клетки. Дети с небольшим ДМЖП подвержены риску развития эндокардита , инфекции внутренней поверхности сердца, вызванной бактериями в кровотоке. Бактерии всегда находятся у нас во рту, и небольшое их количество попадает в кровоток, когда мы жуем и чистим зубы.
Бактерии всегда находятся у нас во рту, и небольшое их количество попадает в кровоток, когда мы жуем и чистим зубы.
Хорошая гигиена полости рта для снижения количества бактерий в полости рта — лучший способ защитить сердце от эндокардита. Дети должны ежедневно чистить зубы и пользоваться зубной нитью, а также регулярно посещать стоматолога. В целом пациентам с простыми ДМЖП не требуется принимать антибиотики перед посещением стоматолога, за исключением первых 6 месяцев после операции ДМЖП.
Врачи обычно обнаруживают ДМЖП у ребенка в первые несколько недель жизни во время планового осмотра. Они услышат шум в сердце, который имеет определенные особенности, которые позволяют им понять, что он не вызван чем-то другим.
Если у вашего ребенка шумы в сердце, врач может направить вас к детскому кардиологу (врачу, который диагностирует и лечит заболевания сердца у детей).
Кардиолог проведет осмотр и соберет историю болезни вашего ребенка. Если врач считает, что это ДМЖП, он может назначить такие тесты, как:
Если врач считает, что это ДМЖП, он может назначить такие тесты, как:
Лечение зависит от возраста ребенка, размера, локализации и тяжести ДМЖП. Ребенку с небольшим дефектом, который не вызывает никаких симптомов, может потребоваться только регулярное посещение кардиолога, чтобы убедиться в отсутствии других проблем.
У многих детей небольшой дефект закрывается самостоятельно без хирургического вмешательства. Некоторые могут не закрыться, но они не станут больше. Детям с маленьким ДМЖП обычно не нужно ограничивать свою деятельность.
Некоторые могут не закрыться, но они не станут больше. Детям с маленьким ДМЖП обычно не нужно ограничивать свою деятельность.
Детям со средними и большими ДМЖП могут потребоваться лекарства, отпускаемые по рецепту, для улучшения кровообращения и улучшения работы сердца. Однако одни только лекарства не закроют ДМЖП. Таким образом, кардиолог может порекомендовать операцию на сердце, чтобы исправить отверстие. В редких случаях ДМЖП может быть закрыт катетеризацией сердца.
Операция обычно проводится в течение первых нескольких недель или месяцев жизни ребенка. Хирург делает надрез в грудной клетке, и аппарат искусственного кровообращения будет поддерживать кровообращение, пока хирург зашивает отверстие. Хирург может зашить отверстие непосредственно или, что чаще, пришивает поверх него заплату из искусственного хирургического материала. В конце концов, ткань сердца заживает поверх заплаты или швов. К 6 месяцам после операции ткань полностью закроет отверстие.
В редких случаях кардиологи могут закрывать некоторые типы ДМЖП с помощью катетеризации сердца. Они вставляют тонкую гибкую трубку (катетер) в кровеносный сосуд на ноге ребенка, ведущий к сердцу. Они направляют трубку в сердце, чтобы измерить кровоток, давление и уровень кислорода в камерах сердца. В отверстие перегородки вставляется специальный имплантат в виде двух дисков из гибкой проволочной сетки. Устройство разработано так, чтобы прижиматься к перегородке с обеих сторон, чтобы закрыть и навсегда закрыть дефект межжелудочковой перегородки.
В большинстве случаев дети, перенесшие операцию по поводу ДМЖП, выздоравливают быстро и без осложнений. Но врачи будут внимательно следить за ними на предмет признаков или симптомов каких-либо проблем. Вашему ребенку в течение некоторого времени потребуются последующие визиты к кардиологу.
Если у вашего ребенка проблемы с дыханием, немедленно позвоните своему врачу или обратитесь в отделение неотложной помощи.