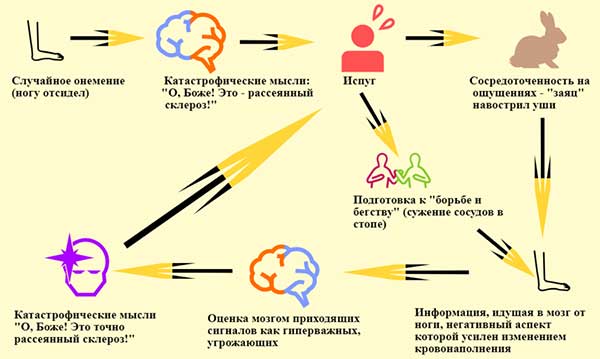
2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Национальный институт здоровья и клинического совершенствования Великобритании NICE распространил информацию о новых симптомах осложнений после короновируса: полинейропатия и сердечно-сосудистые проявления. К ним относят:
Если ухудшение состояния не проходит в течение 6 месяцев, наблюдается хроническая усталость, снижение трудоспособности, немеют конечности после ковида, необходимо пройти комплексное обследование и курс реабилитации. Специалисты инфекционных больниц по всей территории России советуют не затягивать и обращаться к неврологам. Осложнения могут перерасти в хроническую форму, вплоть до инвалидности.
SARS-CoV-2 способен привести к поражениям мозга, вызвать паралич, энцефаломиелит, рассеянный склероз, инсульт или психозы.
Подробнее
Негативные последствия коронавируса с одинаковой вероятностью могут развиться у тех, кто тяжело перенес инфекцию, и тех, кто болел легко или вообще бессимптомно. По отзывам 40% пациентов, они случайно узнают о том, что переболели SARS-CoV-2, обращаясь к врачам с жалобами на онемение и парез конечностей.
Основная причина того, что немеют руки после коронавируса – повреждение миелиновых оболочек нервов. При этом нарушается процесс прохождения импульсов от рецепторов к головному мозгу. Это явление называется парестезией или гипестезией, имеет такие признаки:
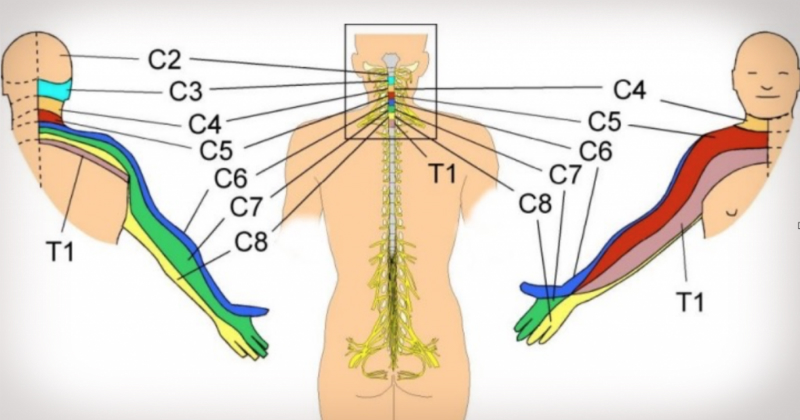
У переболевших ковидом может развиться полинейропатия, при которой нарушается чувствительность конечностей. Причиной патологии является перенесенное инфекционное заболевание, сопровождающееся синдромом токсического шока из-за отравления организма продуктами распада клеток вируса.
Такие же симптомы могут свидетельствовать о развитии сосудистых патологий и быть предвестниками инсульта, при котором:
Если вовремя не госпитализировать человека, его может полностью или частично парализовать.
Одно из самых опасных осложнений после кавида – тромбоз, при котором также могут неметь конечности. Вирус поражает стенки сосудов, а образование тромбов – защитная реакция организма, в попытках предотвратить возможные кровотечения. В месте повреждения возникает кровяной сгусток, который как заплатка закрывает ослабленный участок.
В месте повреждения возникает кровяной сгусток, который как заплатка закрывает ослабленный участок.
Факторы риска тромбоза:
Все они напрямую связаны с заболеванием коронавирусной инфекцией. Возникновение тромбов опасно. Оно приводит к инфарктам, инсультам, легочной эмболии, гангренам. Как правило, развитие начинается бессимптомно, но может наблюдаться онемение ног после коронавируса, покалывания и жжения в конечностях. При этом обычные препараты для разжижения крови не помогают.
Шведские ученые выяснили, что у заболевших резко повышается уровень белка MBL – лектина. Лекарства, которое помогало бы останавливать это процесс не существует, а тесты на активность MBL находятся на начальной стадии разработки.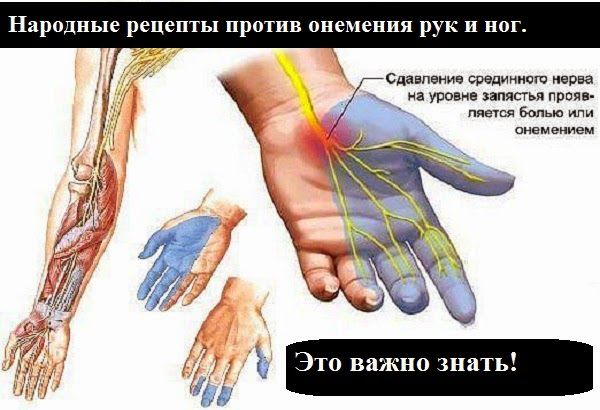
В зависимости от вида осложнений, могут возникать разные признаки. Рассмотрим подробнее.
Распознать патологию можно по таким проявлениям:
Это осложнение чаще проявляется при наличии пневмонии. Но иногда вирус действует на органы дыхания и при легкой форме заболевания. Признаки тромбоза:

Диагностика, лечение, вакцинация COVID-19
Подробнее
Многие специалисты считают, что осложнение проявляется чаще у тех людей, которые уже имели проблемы с сосудами и венами. Характерные признаки:
Также чаще проявляются у пациентов, которые имеют патологии, приводящие к поражениям сосудов и вен. Признаки:
Начинать нужно с визита к терапевту. Он собирает анамнез, составляет план первичного обследования, дает направление на общие анализы крови, мочи. Это помогает определить общесоматическое состояние, необходимость госпитализации. Далее пациент получает направление к одному или нескольким узким специалистам:
Парестезия сама по себе заболеванием не является. Для постановки диагноза необходимо сдать ряд анализов и пройти инструментальные обследования. Это можно сделать в клинике персональной медицины La Salute, в центре Москвы, в удобное для вас время по предварительной записи.
Нельзя откладывать обращение к специалисту, при появлении таких симптомов:

Эти симптомы могут свидетельствовать о развитии инсульта или отека мозга. Такое состояние является неотложным, необходима срочная госпитализация.
Записаться на тестирование
COVID-19 в Клинике La Salute
Я даю согласие на обработку персональных данных
Онемение конечностей – признак того, в организме развивается серьезный патологический процесс: сосудистый, неврологический, легочный. Именно поэтому исследования нужны комплексные, для исключения нескольких проблем одновременно. Могут понадобиться:
Этот список не означает, что вам надо будет пройти все исследования. Лечащий врач назначает метод инструментальной диагностики в зависимости от показаний, на основании анамнеза и клинических анализов.
Когда возникает парестезия или полинейропатия, как осложнение после ковида, то помимо основного лечения может понадобиться реабилитация для профилактики новых патологий и развития хронических заболеваний.
В зависимости от поставленного диагноза, назначаются препараты для коррекции гормонального фона, или для лечения сосудов:

В качестве мер реабилитационной поддержки и для предупреждения усугубления состояния в комплексе с медикаментозным лечением применяются физиотерапевтические процедуры:
При любых сосудистых проблемах и риске тромбообразования важно во время лечения снизить уровень холестерина, наладить жидкостный обмен, не допускать повышения вязкости крови. Вместе с приемом лекарственных препаратов необходимо соблюдать строгую диету, чтобы не спровоцировать разрастание кровяных сгустков. Из питания придется исключить все, что повышает холестерин:
Из питания придется исключить все, что повышает холестерин:
Диагностика, лечение, вакцинация COVID-19
Подробнее
Важно соблюдать питьевой режим, для кроветворения и обновления лимфы. Количество чистой воды в сутки рассчитывается по формуле: 30 мл на 1 кг веса.
Продукты, рекомендуемые при сосудистых и неврологических патологиях:
Сырой чеснок и лук обладают антикоагуляционным и антитромботическим действием. Их употребление помогает нейтрализовать жирную пищу, поддержать сосудистый тонус.
Опасность постковидного синдрома в том, что осложнение часто перерастает в самостоятельное хроническое заболевание, способное привести к инвалидности и даже смерти. Врачи сообщают о ковидоассоциируемых инсультах и инфарктах среди молодых людей.
Психосоматика тоже не проходит бесследно. На ее фоне вполне может развиться невроз, тяжелая аллергия, психиатрические расстройства, нарушения работы ЖКТ, хронические мигрени, панические атаки.
Общий анализ крови не всегда помогает определить наличие в организме патологий. Больше 80% пациентов обращались к неврологам и кардиологам с жалобами на плохое самочувствие, имея нормальные показатели. Только глубокие исследования помогали выявить различные расстройства здоровья.
Например, при ишемии может неметь и отниматься палец – мизинец на левой руке. Локализация онемения в стопах и голенях свидетельствует о риске тромбоза. Судороги, «ватные» ноги и руки, сбои терморегуляции происходят при инсульте.
Когнитивные нарушения, на фоне онемения: расстройства памяти, внимания, ухудшения зрения могут привести к серьезным поражениям мозга и параличу.
Если вовремя не определить причину парестезии, то восстановить здоровье будет очень сложно, а в отдельных ситуациях просто невозможно. По статистике от инсульта или инфаркта после ковида умирает каждый 200-й пациент в возрасте до 40 лет. 1 из 1000 людей вынужден пережить ампутацию конечностей вследствие гангрены. Стойкая утрата трудоспособности отмечается у каждого 30-го пациента, переболевшего ковидом.
Комплексное обследование и реабилитация необходимы всем, кто перенес coronavirus в любой форме, если полное выздоровление так и не наступило, ощущается постоянная усталость, снижение трудоспособности, ранее не появлявшиеся симптомы.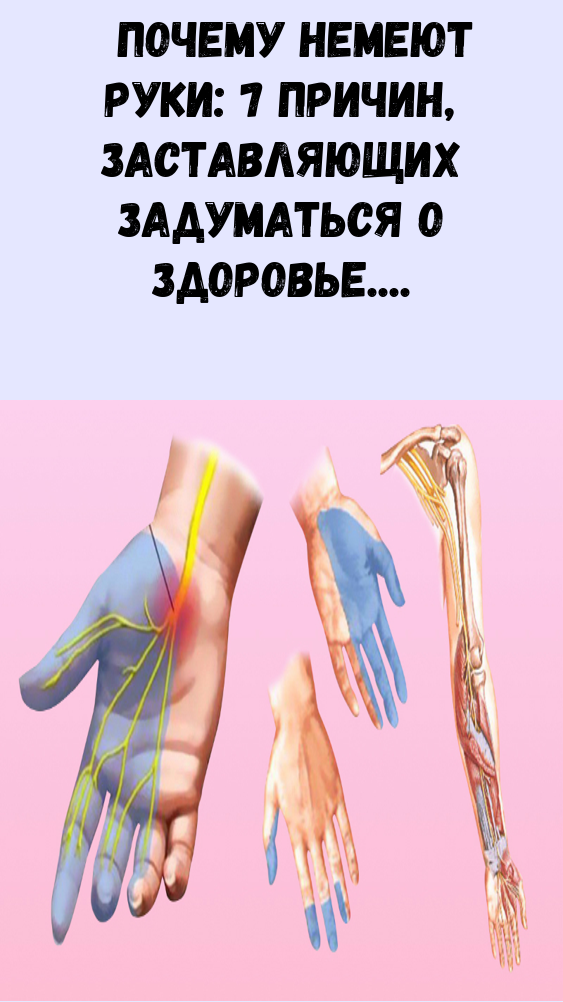 Очень опасно назначать самому себе лекарства, антикоагулянты, заниматься самолечением. Медикаментозная профилактика и реабилитация, должна проходить под строгим контролем врача и только по показаниям.
Очень опасно назначать самому себе лекарства, антикоагулянты, заниматься самолечением. Медикаментозная профилактика и реабилитация, должна проходить под строгим контролем врача и только по показаниям.
Основная причина осложнений от КОВИД-19 – тяжелая интоксикация, вызванная большим количеством продуктов распада вирусных микроорганизмов. Страдают не только легкие. Коронавирус поражает стенки сосудов, провоцирует образование кровяных сгустков, холестериновых бляшек, скачки сахара в крови.
Нарушение работы опорного двигательного аппарата вызваны поражением центральной и периферической нервной систем, образованием тромбов. Уровень насыщения крови кислородом снижается, это напрямую сказывается на работе мозга: начинаются головные боли, постоянная слабость, дезориентация, парестезия.
В группе риска по развитию необратимых осложнений люди с сердечными и сосудистыми патологиями, страдающие сахарным диабетом, хроническими заболеваниями почек и печени. Когда выделительная система не справляется с выводом токсинов, может развиться гиперреакция иммунитета, который будет атаковать здоровые клетки. Полное обследование после SARS-CoV-2 необходимо в обязательном порядке, если самочувствие в норму так и не пришло.
Когда выделительная система не справляется с выводом токсинов, может развиться гиперреакция иммунитета, который будет атаковать здоровые клетки. Полное обследование после SARS-CoV-2 необходимо в обязательном порядке, если самочувствие в норму так и не пришло.
К сожалению, государственные программы здравоохранения пока не предусматривают постковидную реабилитацию. Необходимые клинические и инструментальные исследования можно пройти в частных лабораториях Москвы. Клиника персональной медицины La Salute имеет собственную диагностическую базу и предоставляет услуги по реабилитации после болезни, включая необходимые анализы и консультации специалистов для определения причин онемения конечностей: терапевта, невролога, кардиолога, эндокринолога.
Записаться на тестирование
COVID-19 в Клинике La Salute
Я даю согласие на обработку персональных данных
Страховые партнеры
Выпадение волос после ковида
Головная боль при коронавирусе и головокружение: симптомы и отзывы
Повышенный сахар после коронавируса
Как восстановить мозг после коронавируса
Как понять, что переболел коронавирусом и не заметил: топ 5 признаков
Скачки давления после коронавируса
Онемение конечностей после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Консультация реабилитолога
Записаться
Поделиться:
Последствия перенесенной коронавирусной инфекции проявляются вне зависимости от тяжести формы заболевания. С одинаковой вероятностью осложнения выявлены у пациентов с бессимптомной и отягощенной пневмонией формой. Одно из них — после ковида немеют руки и ноги, снижается чувствительность, часто возникают боли в конечностях. Состояние вызвано нарушением кровоснабжения нервных волокон, близлежащих тканей. С такими жалобами обращается более 8 % переболевших SARS-CoV-2 людей.
С одинаковой вероятностью осложнения выявлены у пациентов с бессимптомной и отягощенной пневмонией формой. Одно из них — после ковида немеют руки и ноги, снижается чувствительность, часто возникают боли в конечностях. Состояние вызвано нарушением кровоснабжения нервных волокон, близлежащих тканей. С такими жалобами обращается более 8 % переболевших SARS-CoV-2 людей.
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
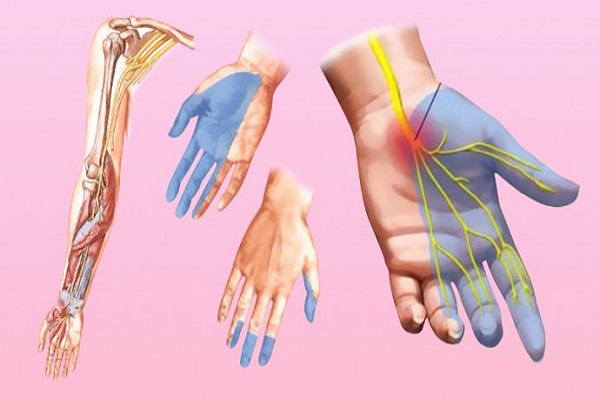
Почему немеют пальцы при коронавирусе и после выздоровления? Онемение или гипестезия — первый признак полинейропатии. При отсутствии лечения ощущения приобретают постоянный характер, дополняются болью, слабостью мышц, изменением мягких тканей. Область гипестезии определяют пораженным нервом:
Проявления неврологии требуют комплексного лечения, сочетающего консервативную и физиотерапию.
Жалобы на то, что после коронавируса очень болят и немеют ноги и руки, чувствуется слабость в мышцах, возникают судороги, встречаются очень часто. Описываемые ощущения возникают в постинфекционном периоде из-за нарушений, полученных по причине:
Точную причину осложнений, почему немеют руки после коронавируса, устанавливает врач после обследования, включающего методы лабораторной и аппаратной диагностики.
Боли в ногах, онемение конечностей после коронавируса — как и чем лечить? Программа лечения онемения конечностей после коронавируса и прием необходимых лекарственных средств назначает невролог после предварительного обследования. Дополнительно может понадобиться консультация вертебролога, флеболога или сосудистого хирурга.
Дополнительно может понадобиться консультация вертебролога, флеболога или сосудистого хирурга.
Головные боли после коронавируса
Одним из начальных проявлений новой коронавирусной болезни является цефалгия. С чем же связана головная боль при ковиде, каковы ее механизмы развития и диагностические критерии, и существуют ли способы борьбы с неврологическими проявлениями инфекции?
Бессонница после коронавируса
Одним из последствий новой коронавирусной инфекции является нарушение сна. И даже после устранения воспаления и полного выздоровления спектр тревожных расстройств остается на прежнем уровне. Так называемый феномен COVID-сомнии влечет за собой определенные проблемы психического здоровья. Поэтому в данной ситуации особую актуальность приобретает вопрос: Как лечить бессонницу после ковида?
Сосудистые осложнения после коронавируса
Новая коронавирусная болезнь, вызванная штаммами SARS-СоV-2, тесно коррелирует с различными осложнениями со стороны системы кровообращения. При этом уязвимы не только пациенты с хроническими кардиоваскулярными патологиями, но и люди, ранее не имевшие проблем со здоровьем. Почему же страдают сосуды после ковида, с чем связаны критерии высокого риска и как их можно минимизировать?
При этом уязвимы не только пациенты с хроническими кардиоваскулярными патологиями, но и люди, ранее не имевшие проблем со здоровьем. Почему же страдают сосуды после ковида, с чем связаны критерии высокого риска и как их можно минимизировать?
Последствия коронавируса
Учитывая сложность эпидемиологической ситуации, размах и скорость распространения респираторной инфекции, возникает вполне резонный вопрос: какие последствия у выздоровевших после коронавируса, и как не пропустить осложнения?
Неврологические осложнения после ковида
Неврологические осложнения после ковида проявляются различными симптомами — от головокружения и слабости до инсульта и нейропатии. К сожалению, механизм развития вызываемых нарушений до конца не изучен, но медики склонны к одному — наиболее тяжелое течение болезни и постинфекционные осложнения наблюдаются у пациентов, имеющих неврологические патологии в анамнезе.
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Москалева В. В. Редактор • Журналист • Опыт 10 лет
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
круглосуточная запись по тел.
+7 (812) 748-59-05
Записаться на диагностику
Личный кабинет
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Пресс-релиз
Симптомы сохранялись в течение нескольких месяцев после положительного теста на COVID-19
Getty Images Исследователи из Медицинской школы Вашингтонского университета обнаружили, что многие люди с положительным результатом теста на коронавирус в первые месяцы пандемии также страдали периферической невропатией — боль, покалывание и онемение в руках и ногах — во время и после их приступов с COVID-19.
В дополнение к растущему количеству доказательств того, что для многих проблемы, связанные с COVID-19, сохраняются дольше, чем первоначальное заражение, исследователи из Медицинской школы Вашингтонского университета в Сент-Луисе обнаружили, что некоторые люди, инфицированные в первые месяцы пандемии, испытали симптомы периферической невропатии — боль, покалывание и онемение в руках и ногах — во время и после их приступов с вирусом.
В исследовании более 1500 человек, прошедших тестирование на SARS-CoV-2 в течение первого года пандемии, исследователи обнаружили, что те, у кого был положительный результат на вирус, примерно в три раза чаще сообщали о боли, онемении или покалывание в руках и ногах, как у людей с отрицательными тестами.
Результаты исследования опубликованы в Интернете 24 марта в журнале Pain.
«Некоторые вирусные инфекции, такие как ВИЧ и опоясывающий лишай, связаны с периферической невропатией, поскольку вирусы могут повреждать нервы», — сказал старший научный сотрудник Саймон Арутунян, доктор философии, руководитель клинических исследований Центра боли при Вашингтонском университете. «Мы обнаружили, что почти 30% пациентов с положительным результатом на COVID-19 также сообщали о симптомах во время постановки диагноза, и что у 6–7% из них симптомы сохранялись в течение как минимум двух недель и до трех. месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
«Мы обнаружили, что почти 30% пациентов с положительным результатом на COVID-19 также сообщали о симптомах во время постановки диагноза, и что у 6–7% из них симптомы сохранялись в течение как минимум двух недель и до трех. месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
Арутунян, который также является адъюнкт-профессором анестезиологии и директором отдела клинических и трансляционных исследований, сказал, что некоторые пациенты, которые связали начало своих симптомов невропатии с инфекцией COVID-19, обращались за лечением в Болевой центр Вашингтонского университета. . Однако большинство участников исследования сообщили о проблемах, которые были оценены как легкие или умеренные, и, возможно, не обращались за помощью к специалисту по боли.
«Важно понять, связана ли вирусная инфекция с повышенным риском невропатии», — сказал он. «В случае с ВИЧ мы не осознавали, что он вызывает невропатию в течение нескольких лет после начала эпидемии СПИДа. Следовательно, у многих людей нейропатия не диагностировалась, и они не лечились от боли, связанной с этой проблемой».
Следовательно, у многих людей нейропатия не диагностировалась, и они не лечились от боли, связанной с этой проблемой».
Он сказал, что теперь то же самое может быть верно для пациентов с симптомами невропатии после COVID-19. Не существует установленного диагноза невропатии, связанной с COVID-19, но Арутунян объяснил, что, независимо от причины, современные методы лечения невропатии в чем-то схожи. Специалисты по боли используют одни и те же лекарства для лечения периферической невропатии, независимо от того, вызвана ли она диабетом или ВИЧ, или причина неясна.
«Существует высокая вероятность того, что мы все еще могли бы помочь этим пациентам, даже несмотря на то, что на данный момент нет четких диагностических критериев или даже признанного синдрома, известного как периферическая невропатия COVID», — сказал он.
Исследовательская группа опросила пациентов, прошедших тестирование на COVID-19 в Медицинском кампусе Вашингтонского университета с 16 марта 2020 г. по 12 января 2021 г. Из 1556 участников исследования у 542 были положительные тесты на COVID-19, а у 1014 — тесты на COVID-19. отрицательный.
Из 1556 участников исследования у 542 были положительные тесты на COVID-19, а у 1014 — тесты на COVID-19. отрицательный.
Многие из тех, кто дал отрицательный результат, были протестированы, потому что они проходили операцию или уже были госпитализированы с раком, диабетом или другими проблемами со здоровьем, сказал Арутунян. Из-за этих существующих проблем со здоровьем многие из тех, у кого был отрицательный результат, уже испытывали хроническую боль и невропатию, не связанные с COVID-19., он сказал.
Пациенты с положительным результатом теста, как правило, были здоровее и моложе, и 29% сообщили о симптомах невропатии на момент постановки диагноза. Это по сравнению с проблемами невропатии примерно у 13% участников, которые, как правило, имели проблемы со здоровьем, но дали отрицательный результат на COVID-19. Он сказал, что это открытие усиливает вероятность того, что вирус может быть причастен к возникновению симптомов периферической невропатии.
Поскольку исследование проводилось в одном центре, Арутунян сказал, что для повторения результатов потребуются дополнительные исследования. Кроме того, большая часть данных была собрана, когда амбулаторные клинические исследования были остановлены из-за пандемии, а это означает, что исследуемые пациенты оценивались в соответствии с их ответами на опрос, а не посредством личных интервью и медицинских осмотров.
Кроме того, большая часть данных была собрана, когда амбулаторные клинические исследования были остановлены из-за пандемии, а это означает, что исследуемые пациенты оценивались в соответствии с их ответами на опрос, а не посредством личных интервью и медицинских осмотров.
«Мы также завершили сбор данных до того, как вакцинация стала широко распространенной, и до того, как появились варианты дельта или омикрон, и трудно сказать, какое влияние могут иметь эти переменные», — сказал он. «Поэтому мы хотим проследить за некоторыми из тех пациентов, у которых есть затяжные нервные симптомы, и узнать, что вызывает их боль, чтобы мы могли лучше диагностировать и лечить этих пациентов в будущем».
Одозор К.У., Каннампаллил Т., Абдаллах А.Б., Роулз К., Берк С., Уорнер Б.С., Алавердян Х., Клиффорд Д.Б., Пиччирилло Д.Ф., Арутунян С. Пост-острые сенсорно-неврологические последствия у пациентов с инфекцией SARS-CoV-2: наблюдение когортное исследование. Боль, 24 марта 2022 г.
Эта работа поддерживается Национальным институтом рака и Национальным центром развития трансляционных наук Национальных институтов здравоохранения (NIH). Номера грантов UL1 TR000448 и P30 CA091842, грант поддержки онкологического центра NCI, присужденный комплексному онкологическому центру Siteman.
Номера грантов UL1 TR000448 и P30 CA091842, грант поддержки онкологического центра NCI, присужденный комплексному онкологическому центру Siteman.
1700 преподавателей Медицинской школы Вашингтонского университета также являются медицинским персоналом детских больниц Барнс-Джуиш и Сент-Луис. Медицинский факультет является лидером в области медицинских исследований, обучения и ухода за пациентами и в настоящее время занимает 4-е место в финансировании исследований со стороны Национальных институтов здравоохранения (NIH). Медицинская школа связана с BJC HealthCare благодаря своим связям с детскими больницами Barnes-Jewish и St. Louis Children.
by Dave Yasvinski
Нейропатия возникает, когда сеть нервов за пределами головного и спинного мозга повреждается или испытывает ту или иную форму дисфункции. GETTY
GETTY
Почти треть пациентов с положительным тестом на COVID-19в первые месяцы пандемии также сообщалось о симптомах невропатии, согласно новому исследованию, которое предполагает, что вирус может повреждать нервы.
Изучение, которая была опубликована в журнале Pain , обнаружили, что люди, заразившиеся вирусом в период с 16 марта 2020 г. по 12 января 2021 г., примерно в три раза чаще сообщали о боли, онемении или покалывании в руках и ногах по сравнению с теми, кто дал отрицательный результат. В некоторых случаях эти симптомы сохранялись до трех месяцев.
«Некоторые вирусные инфекции, такие как ВИЧ и опоясывающий лишай, связаны с периферической невропатией, потому что вирусы могут повреждать нервы», — сказал Саймон Арутунян, старший исследователь исследования и руководитель отдела клинических исследований в Центр управления болью Вашингтонского университета . «Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
«Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
Нейропатия возникает, когда сеть нервов за пределами головного и спинного мозга повреждается или испытывает какую-либо форму дисфункции. по данным Кливлендской клиники . Нейропатии обычно ощущаются в конечностях, таких как руки и ноги, но могут также поражать и другие части тела. Из 1556 человек, принявших участие в исследовании, 542 дали положительный результат на COVID-19.и 1014 были отрицательными. Большинство участников сообщили, что их боль была легкой или умеренной, и сказали, что им, вероятно, не потребовалась бы помощь специалиста по боли.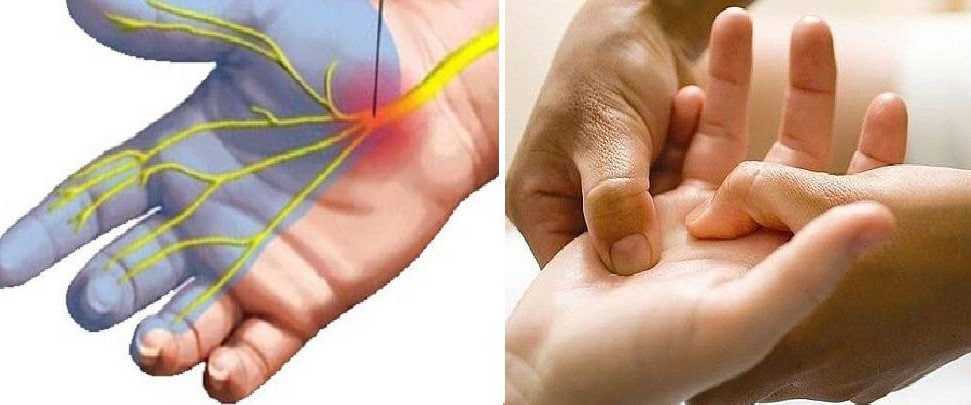
РЕКЛАМА
«Важно понять, связана ли вирусная инфекция с повышенным риском нейропатии, — сказал Арутунян. «В случае с ВИЧ мы не осознавали, что он вызывает невропатию в течение нескольких лет после начала эпидемии СПИДа. Следовательно, у многих людей нейропатия не диагностировалась, и они не лечились от боли, связанной с этой проблемой».
Хотя в настоящее время нет установленного диагноза невропатии, связанной с COVID, лекарства, используемые для лечения этого состояния, одинаковы независимо от причины. «Существует высокая вероятность того, что мы все еще могли бы помочь этим пациентам, хотя на данный момент нет четких диагностических критериев или даже признанного синдрома, известного как периферическая невропатия COVID», — сказал Арутунян.
Участники с положительным результатом на COVID в этом исследовании, как правило, были моложе и здоровее, чем те, кто этого не сделал, с 29процент сообщения о симптомах невропатии, когда они были диагностированы.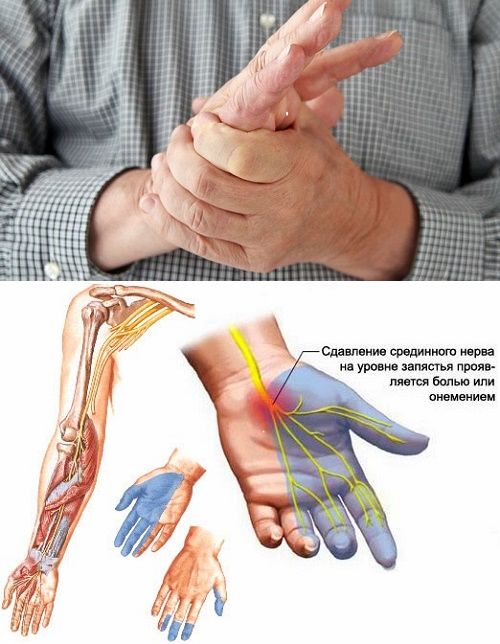 Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Требуются дополнительные исследования, чтобы воспроизвести результаты в нескольких медицинских учреждениях и учесть другие изменения в развитии пандемии. «Мы закончили сбор данных до того, как вакцинация стала широко распространенной, и до того, как появились варианты дельта или омикрон, и трудно сказать, какое влияние эти переменные могут иметь», — сказал Арутунян. «Мы хотим проследить за некоторыми из тех пациентов, у которых есть затяжные нервные симптомы, и узнать, что вызывает их боль, чтобы мы могли лучше диагностировать и лечить этих пациентов в будущем».
Дэйв Ясвински — писатель с номером . Здоровье.ca
РЕКЛАМА
НЕ ПРОПУСТИТЕ НИЧЕГО: ПОДПИСЫВАЙТЕСЬ НА БЮЛЛЕТЕНЬ ЗДОРОВЬЯ
Спасибо за вашу поддержку.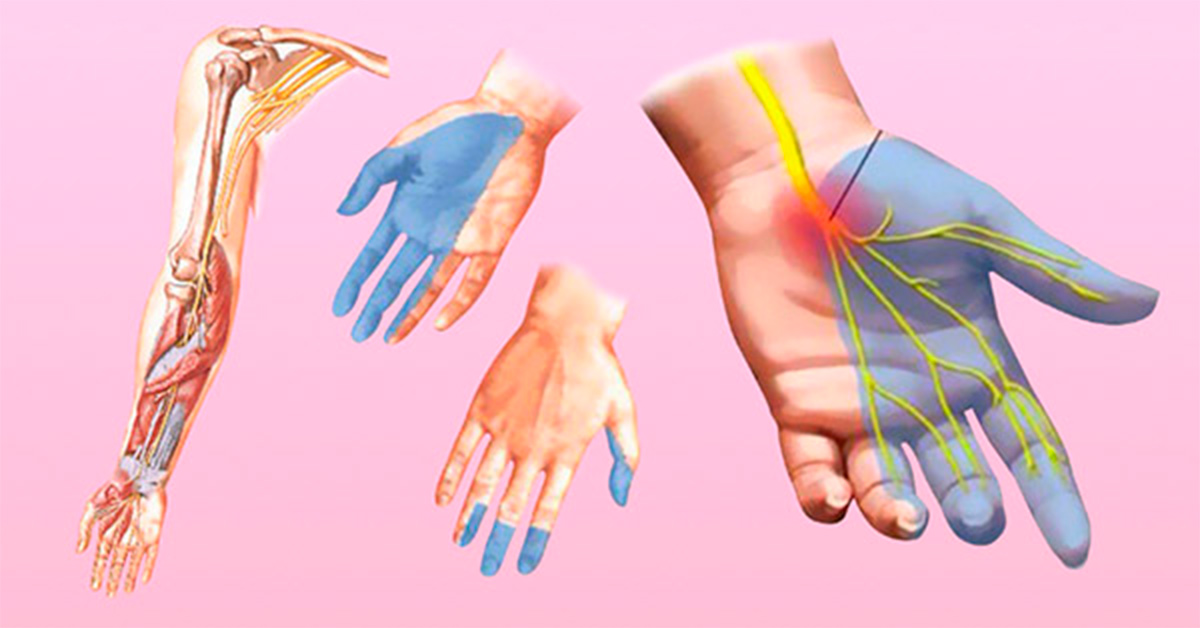 Если вам понравилась эта история, пожалуйста, отправьте ее другу. Каждая акция имеет значение. 9По данным новое исследование, которое предполагает, что вирус может повредить нервы.
Если вам понравилась эта история, пожалуйста, отправьте ее другу. Каждая акция имеет значение. 9По данным новое исследование, которое предполагает, что вирус может повредить нервы.
Изучение, которая была опубликована в журнале Pain , обнаружили, что люди, заразившиеся вирусом в период с 16 марта 2020 г. по 12 января 2021 г., примерно в три раза чаще сообщали о боли, онемении или покалывании в руках и ногах по сравнению с теми, кто дал отрицательный результат. В некоторых случаях эти симптомы сохранялись до трех месяцев.
«Некоторые вирусные инфекции, такие как ВИЧ и опоясывающий лишай, связаны с периферической невропатией, потому что вирусы могут повреждать нервы», — сказал Саймон Арутунян, старший исследователь исследования и руководитель отдела клинических исследований в Центр управления болью Вашингтонского университета . «Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
«Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
Нейропатия возникает, когда сеть нервов за пределами головного и спинного мозга повреждается или испытывает какую-либо форму дисфункции. по данным Кливлендской клиники . Нейропатии обычно ощущаются в конечностях, таких как руки и ноги, но могут также поражать и другие части тела. Из 1556 человек, принявших участие в исследовании, 542 дали положительный результат на COVID-19.и 1014 были отрицательными. Большинство участников сообщили, что их боль была легкой или умеренной, и сказали, что им, вероятно, не потребовалась бы помощь специалиста по боли.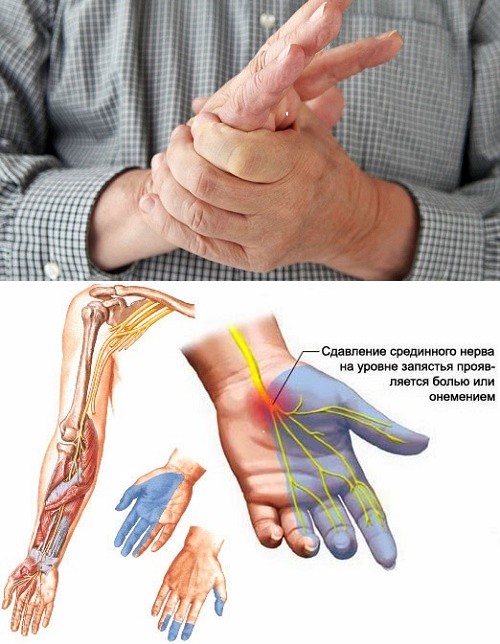
РЕКЛАМА
«Важно понять, связана ли вирусная инфекция с повышенным риском нейропатии, — сказал Арутунян. «В случае с ВИЧ мы не осознавали, что он вызывает невропатию в течение нескольких лет после начала эпидемии СПИДа. Следовательно, у многих людей нейропатия не диагностировалась, и они не лечились от боли, связанной с этой проблемой».
Хотя в настоящее время нет установленного диагноза невропатии, связанной с COVID, лекарства, используемые для лечения этого состояния, одинаковы независимо от причины. «Существует высокая вероятность того, что мы все еще могли бы помочь этим пациентам, хотя на данный момент нет четких диагностических критериев или даже признанного синдрома, известного как периферическая невропатия COVID», — сказал Арутунян.
Участники с положительным результатом на COVID в этом исследовании, как правило, были моложе и здоровее, чем те, кто этого не сделал, с 29процент сообщения о симптомах невропатии, когда они были диагностированы. Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Требуются дополнительные исследования, чтобы воспроизвести результаты в нескольких медицинских учреждениях и учесть другие изменения в развитии пандемии. «Мы закончили сбор данных до того, как вакцинация стала широко распространенной, и до того, как появились варианты дельта или омикрон, и трудно сказать, какое влияние эти переменные могут иметь», — сказал Арутунян. «Мы хотим проследить за некоторыми из тех пациентов, у которых есть затяжные нервные симптомы, и узнать, что вызывает их боль, чтобы мы могли лучше диагностировать и лечить этих пациентов в будущем».
Дэйв Ясвински — писатель с номером . Здоровье.ca
РЕКЛАМА
НЕ ПРОПУСТИТЕ НИЧЕГО: ПОДПИСЫВАЙТЕСЬ НА БЮЛЛЕТЕНЬ ЗДОРОВЬЯ
Спасибо за вашу поддержку.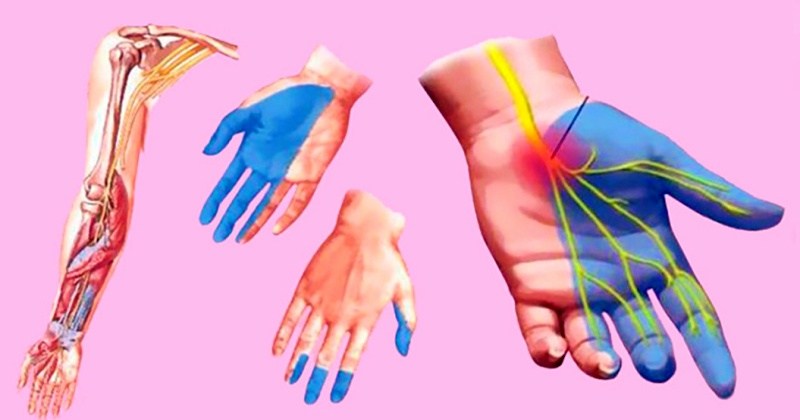 Если вам понравилась эта история, пожалуйста, отправьте ее другу. Каждая акция имеет значение. 9По данным новое исследование, которое предполагает, что вирус может повредить нервы.
Если вам понравилась эта история, пожалуйста, отправьте ее другу. Каждая акция имеет значение. 9По данным новое исследование, которое предполагает, что вирус может повредить нервы.
Изучение, которая была опубликована в журнале Pain , обнаружили, что люди, заразившиеся вирусом в период с 16 марта 2020 г. по 12 января 2021 г., примерно в три раза чаще сообщали о боли, онемении или покалывании в руках и ногах по сравнению с теми, кто дал отрицательный результат. В некоторых случаях эти симптомы сохранялись до трех месяцев.
«Некоторые вирусные инфекции, такие как ВИЧ и опоясывающий лишай, связаны с периферической невропатией, потому что вирусы могут повреждать нервы», — сказал Саймон Арутунян, старший исследователь исследования и руководитель отдела клинических исследований в Центр управления болью Вашингтонского университета .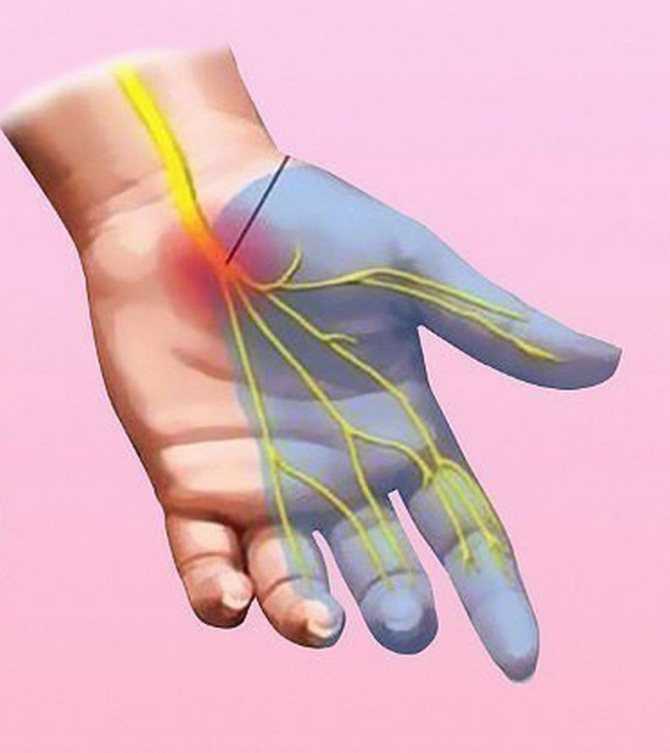 «Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
«Мы обнаружили, что почти 30 процентов пациентов с положительным результатом на COVID-19также сообщали о проблемах с невропатией во время постановки диагноза и о том, что у шести-семи процентов из них симптомы сохранялись в течение как минимум двух недель и до трех месяцев, что позволяет предположить, что этот вирус может оказывать длительное воздействие на периферические нервы».
Нейропатия возникает, когда сеть нервов за пределами головного и спинного мозга повреждается или испытывает какую-либо форму дисфункции. по данным Кливлендской клиники . Нейропатии обычно ощущаются в конечностях, таких как руки и ноги, но могут также поражать и другие части тела. Из 1556 человек, принявших участие в исследовании, 542 дали положительный результат на COVID-19.и 1014 были отрицательными. Большинство участников сообщили, что их боль была легкой или умеренной, и сказали, что им, вероятно, не потребовалась бы помощь специалиста по боли.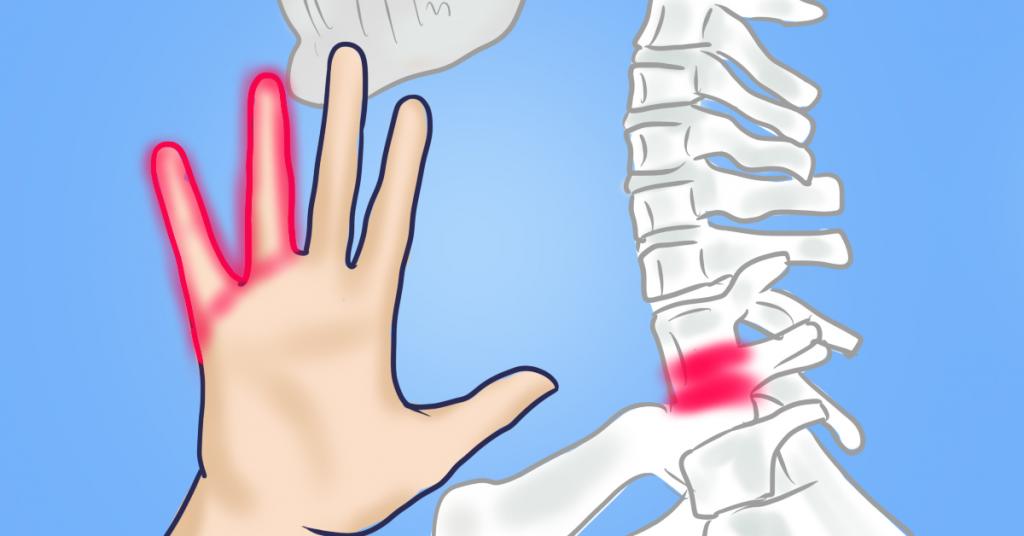
РЕКЛАМА
«Важно понять, связана ли вирусная инфекция с повышенным риском нейропатии, — сказал Арутунян. «В случае с ВИЧ мы не осознавали, что он вызывает невропатию в течение нескольких лет после начала эпидемии СПИДа. Следовательно, у многих людей нейропатия не диагностировалась, и они не лечились от боли, связанной с этой проблемой».
Хотя в настоящее время нет установленного диагноза невропатии, связанной с COVID, лекарства, используемые для лечения этого состояния, одинаковы независимо от причины. «Существует высокая вероятность того, что мы все еще могли бы помочь этим пациентам, хотя на данный момент нет четких диагностических критериев или даже признанного синдрома, известного как периферическая невропатия COVID», — сказал Арутунян.
Участники с положительным результатом на COVID в этом исследовании, как правило, были моложе и здоровее, чем те, кто этого не сделал, с 29процент сообщения о симптомах невропатии, когда они были диагностированы. Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Аналогичные симптомы наблюдались у 13% участников, у которых были проблемы со здоровьем, но результаты теста на COVID были отрицательными, что свидетельствует о том, что вирус может быть причиной невропатии, говорят исследователи.
Требуются дополнительные исследования, чтобы воспроизвести результаты в нескольких медицинских учреждениях и учесть другие изменения в развитии пандемии. «Мы закончили сбор данных до того, как вакцинация стала широко распространенной, и до того, как появились варианты дельта или омикрон, и трудно сказать, какое влияние эти переменные могут иметь», — сказал Арутунян. «Мы хотим проследить за некоторыми из тех пациентов, у которых есть затяжные нервные симптомы, и узнать, что вызывает их боль, чтобы мы могли лучше диагностировать и лечить этих пациентов в будущем».
Дэйв Ясвински — писатель с номером . Здоровье.ca
РЕКЛАМА
НЕ ПРОПУСТИТЕ НИЧЕГО: ПОДПИСЫВАЙТЕСЬ НА БЮЛЛЕТЕНЬ ЗДОРОВЬЯ
Спасибо за вашу поддержку.