2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Одним из серьезных и наиболее опасных заболеваний среди онкопатологий является рак крови. Диагностировать его сложно даже на 4 стадии развития, так как онкоклетки циркулируют по организму, а первые стадии рака протекают зачастую бессимптомно. Развитие патогенных клеток происходит из одной, затем они провоцируют появление в крови белых телец, вытесняющих здоровые кровяные клетки. Ранее рак крови назывался «белокровие». Такому заболеванию подвержены дети, но современная медицина позволяет стабилизировать онкопатологию, вывести в стадию ремиссии 95 % случаев, у взрослых пациентов - в 15–20 %.
Лейкоз представляет собой онкологическую патологию кроветворной и лимфатической систем, а также костного мозга. По мере развития онкология распространяется на селезенку, а также другие системы и органы. По статистике в РФ в 2014 году диагностировано более 8000 случаев лейкозов, в Соединенных Штатах Америки около тридцати трех тысяч, при этом чаще рак крови возникает у афроамериканцев.
Причины возникновения патологии:
Инфекционно-вирусная. Перерождение клеток происходит по причине влияния бактерий, вирусов.
Наследственность. Если родственники человека болели лейкозом, то вероятность развития онкопатологии увеличивается в 2 раза.
Химические вещества, цитостатики. Синтетические моющие продукты, ковровые покрытия, линолеум в 2 раза повышает вероятность возникновения онкопатологии, а также в 2,5 раза неграмотное применение цефалоспоринов, антибиотиков на основе пенициллина.
Лучевое влияния. Лейкозы возникают при воздействии ионизированного облучения.
Онкозаболевание может возникать у людей различных возрастных групп. При этом наиболее высокая вероятность возникновения лейкозов у:
Сотрудников атомных станций.
Рентгенологов, радиологов.
Жителей районов вблизи с атомными станциями.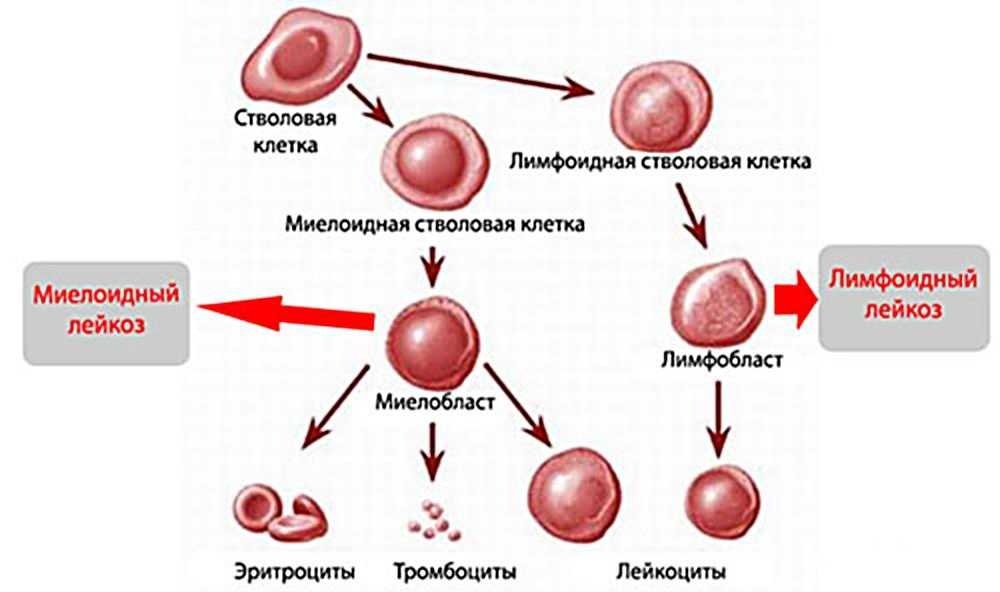
Прогнозирование развития онкологии осуществляется с учетом параметров:
Гистология новообразования.
Процесс развития опухоли.
Стадия онкопатологии.
Возраст пациента.
Существует острая и хроническая формы лейкозов. Первая предусматривает нахождение в периферической крови около 90 % мутировавших кровяных клеток. При этом развитие онкологии проходит достаточно быстро, в течение двух лет выживает около 20 % пациентов, пяти лет 1 %. При своевременной диагностике и грамотном подборе терапевтических методик благоприятный прогноз наблюдается у 45–86 % пациентов.
При хронической онкопатологии в периферической крови находится около 50 % патологических типов лейкоцитов. Прогнозирование выживаемости пациентов в течение пяти лет составляет 85–90 %.
Но важно учитывать, что хроническая форма протекает до возникновения бластного криза, что приводит к острому процессу развития онкопатологии. Онкологами назначается химиотерапевтическое лечение, которое позволяет достигать пятилетней выживаемости пациентов в 45–48 %. После полутора лет ремиссии смертность пациентов составляет около 25 %.
Онкологами назначается химиотерапевтическое лечение, которое позволяет достигать пятилетней выживаемости пациентов в 45–48 %. После полутора лет ремиссии смертность пациентов составляет около 25 %.
Прогноз при борьбе с лейкозами во многом зависит от возраста человека. Выживаемость в течение пяти лет у детей составляет 60–80 %, в среднем возрасте 50 %, но в 10–15 % возникает рецидив. У людей преклонного возраста процент выживаемости в течение пяти лет составляет 25–30 %.
Наиболее тяжелой формой онкологии крови становится, так называемая форма «C», так как метастазы распространяются по всему организму пациента, в том числе в костях. Она сходна с четвертой стадией онкопатологии.
Борясь за жизнь сами, мы помогаем верить другим (история Светланы)
В конце прошлого года я обнаружила, что малейшие ранки на моих руках сразу воспаляются и гноятся.
Незамедлительно обратившись к специалисту, я по его рецепту начала пользоваться мазью.
Для разработки терапевтической схемы необходимо провести диагностические мероприятия, которые помогут в определении параметров заболевания. Обследования предусматривают проведение общего, биохимического анализов крови, пункцию костного мозга, а также биопсию.
После диагностики пациенту назначаются специализированные медикаменты, останавливающие развитие онкологии, а также кортикостероиды. Комплексный подход позволяет обеспечить длительную ремиссию, предотвращение рецидива онкопатологии. Острые формы требуют дополнительной противовоспалительной, дезинтоксикационной терапии. Также осуществляется гемотрансфузия, переливание крови, проводится пересадка костного мозга. Оная требуется, так как в процессе терапии применяются агрессивные химиопрепараты, которые пагубно воздействуют на стволовые клетки костного мозга пациента.
Пересадка клеток требуется при типах онкопатологии:
a) острый лимфобластный лейкоз;
b) острый миелобластный лейкоз;
c) ювенильная миеломоноцитарная лейкемия;
d) хронический миелолейкоз;
e) заболевания плазматических клеток;
f) миелодиспластические синдромы;
g) лимфома Ходжкина;
h) неходжкинские лимфомы.
При трансплантации клеток у пациентов с неонкологическими патологиями выживаемость выше. Так, в случае если донором выступает родственник или сам пациент она составляет 70–90 %, если донор не является родственником, 36–65 %. Если у пациента лейкемия в стадии ремиссии, выживаемость при трансплантации органа родственника равна 55–68 %, если донор не является родственником, она составляет 26–50 %.
Также факторами выживаемости после пересадки костного мозга становятся:
Совпадения по системе HLA у пациента и донора.
Состояние здоровья пациента при пересадке костного мозга. Если онкология протекала стабильно, либо была в ремиссии, прогноз на выживаемость увеличивается на 25 %.
Возраст, чем младше пациент, тем выше выживаемость при трансплантации костного мозга.
Инфекционные недуги, вызванные цитомегаловирусом у донора, пациента приводят к ухудшению выживаемости до 79 %.
Дозировка пересаживаемых стволовых клеток. Чем выше она, тем больше выживаемость, но большое количество клеток костного мозга в 26 % увеличивает вероятность отторжения их у пациента.
При онкологии крови может возникать множественная миелома. Патология развивается из белых клеток крови, способствующих борьбе организма с инфекциями. Такое заболевание приводит к развитию онкоклеток в красном костном мозге, что сопровождается образованием аномальных белков, пагубно воздействующих на почки. Онкопатология предусматривает поражение нескольких участков тела.
Зачастую пациенты обращаются в онкоцентр при возникновении характерных признаков рака. В данном случае возникает болезненность, ломкость костных тканей, что происходит в 90 % случаев развития миеломы. В 95 % случаев также проявляются учащенные инфекционные заболевания, повышение температуры, озноб. В 100 % случаев также возникает постоянная жажда, частое мочеиспускание. Также при миеломе в 98 % случаев наблюдается потеря веса, тошнота, проблемы с кишечником, а именно запоры.
Также при миеломе в 98 % случаев наблюдается потеря веса, тошнота, проблемы с кишечником, а именно запоры.
Лечение онкопатологии осуществляется посредством химиотерапевтических, радиационных курсов, плазмофореза. Устранить онкологию помогает пересадка костного мозга и стволовых клеток в 70 % случаев. Однако специалисты не могут гарантировать благоприятный прогноз и отсутствие рецидивов.
Существует 14 типов миеломы, однако зачастую диагностируется лейкемия и лимфома - в 90 % всех случаев. Прогнозировать выживаемость при онкологии крови необходимо с учетом множества аспектов, однако данные являются статистическими, поэтому гарантировать течение патологии после проведения курсов терапии не удается. Безусловно, прогноз улучшается при ранней диагностике и лечении рака.
Множественная миелома предусматривает четыре стадии. На ранней стадии обнаружить патогномоничные симптомы, повреждения костных тканей не удается. При первой стадии можно диагностировать малое количество поврежденных клеток, в 97 % случаев костных участков.
На второй стадии развития онкопатологии проявляется умеренное количество патогенных клеток. На третьей стадии диагностируется множество миеломных клеток, значительные повреждения костных тканей. Процент выживаемости у пациентов с миеломой в 2 раза выше у молодых людей в сравнении с пациентами преклонного возраста.
Онкопатология в 10 % случаев протекает без выраженных симптомов. При нарушении функционирования почек у 100 % пациентов ухудшается прогноз выживаемости. Но при реакции организма на терапевтические методы, проводимые в начальной стадии онкологии прогноз на выживаемость повышается на 30 %.
После реализации терапии в 100 % случаев требуется стабильное наблюдение в онкоклинике, а также регулярное проведение обследований. Также важно соблюдать рекомендации онкологов, которые предусматривают повышенное употребление жидкости, что позволяет улучшить функционирование почек. По причине ослабления иммунитета необходимо проводить мероприятия по предотвращению возникновения инфекционных недугов.
При миеломе продолжительность жизни варьируется в зависимости от ряда факторов. Для понимания выживаемости при онкологии крови специалистами проводились исследования, сравнивающие показатели среди людей с онкопатологией и тех, кто не болеет раком крови. Учет ведется с момента начала терапевтических мероприятий. Сотрудники ACS говорят о том, что на сегодняшний день терапия миеломы развивается, что позволяет говорить о более высокой выживаемости пациентов с онкологией. Согласно данным SEER, с 1975 по 2006 год показатели выживаемости при миеломе значительно улучшились.
В США миелома входит в перечень 14 причин смертности пациентов от онкообразований. По прогнозам ГЭЭ в 2021 году будет диагностировано около 44 000 случаев возникновения патологии, при этом смертность составит около 18 000. К 2024 году в США будет 180 00 пациентов с миеломой. Согласно исследованиям, риск возникновения данного типа онкологии составляет 0,7 %.
В 99 % случаев диагностирование заболевания проводится у людей возрастом от 60 лет. Менее 1 % людей в возрасте до 35 лет страдают данной патологией. Важным аспектом становится то, что статистика является усредненным показателем, поэтому нельзя с уверенностью говорить о прогнозировании на основе статистических данных. О прогнозах на выживаемость необходимо консультироваться с лечащим врачом, который предоставит расчет на основе особенностей состояния здоровья пациента, стадии онкологии, терапевтических методик и других аспектов.
Менее 1 % людей в возрасте до 35 лет страдают данной патологией. Важным аспектом становится то, что статистика является усредненным показателем, поэтому нельзя с уверенностью говорить о прогнозировании на основе статистических данных. О прогнозах на выживаемость необходимо консультироваться с лечащим врачом, который предоставит расчет на основе особенностей состояния здоровья пациента, стадии онкологии, терапевтических методик и других аспектов.
Патология диагностируется в 15–20 % случаев рака крови у взрослых людей, 5 % у детей. Согласно статистическим данным, на 1 000 000 человек заболеваемость составляет 15. Зачастую патология возникает у людей в возрасте 30–70 лет, наиболее часто у пациентов возрастом 30–53 лет. Заболевание одинаково развивается как у женщин, так и у мужчин.
В 45 % случаев причиной развития онкопатологии становится ионизирующая радиация, в 55 % воздействие химических продуктов.
Развитие недуга проходит в три фазы:
Хроническая предусматривает длительность 3–8 лет.
Акселерация предполагает продолжительность 6–8 месяцев.
Бластный криз проходит в течение 3–6 месяцев.
При хронической фазе пациент может прожить 5–7 лет. В 51–60 % случаев в борьбе с онкологией помогает пересадка костного мозга. При трансплантации клеток у родственников вероятность устранения онкологии составляет 60 %, если донор не родственник, оная составляет 51 %. Наиболее высокие показатели выживаемости отмечены при пересадке костного мозга в первые 2 года после диагностики патологии.
Онкология крови предусматривает благоприятный прогноз, который обеспечивается своевременной диагностикой, грамотным подбором терапевтической схемы. Во многих случаях в борьбе с раком помогает трансплантация костного мозга, при этом шансы на устранение онкопатологии выше, если донором становится ближний родственник.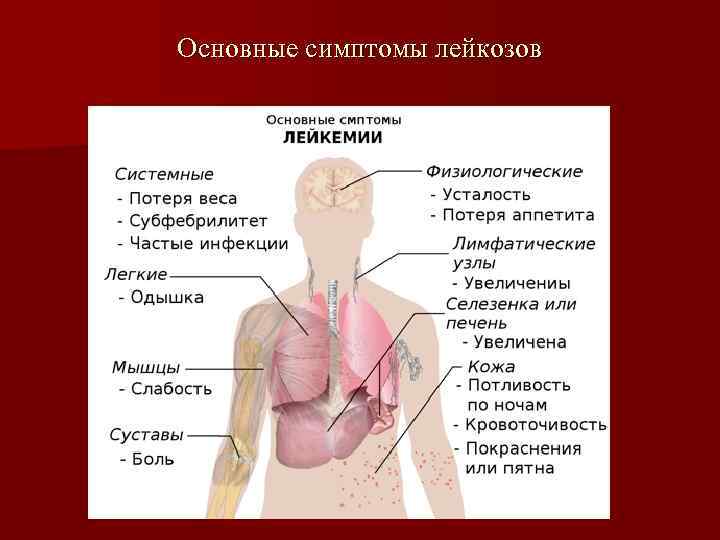 Также важно учитывать стадию развития онкозаболевания и другие факторы. Наиболее точный прогноз выживаемости сможет предоставить врач-онколог с учетом всех аспектов протекания рака крови.
Также важно учитывать стадию развития онкозаболевания и другие факторы. Наиболее точный прогноз выживаемости сможет предоставить врач-онколог с учетом всех аспектов протекания рака крови.
Лейкоз – это онкологическое заболевания крови и костного мозга. При этом заболевании костный мозг избыточно вырабатывает белей кровяные тельца – лейкоциты. Они необходимы организму для защиты и борьбы против различных инфекций (вирусов, бактерий, грибков). При лейкозе белые кровяные тельца имеют аномальную структуру и не выполняют в полной мере своих функций. Лейкоциты постепенно вытесняют другие клетки крови, что приводит к развитию тяжелых кровотечений, распространению инфекции и летальному исходу.
Важно приступить к лечению лейкоза как можно скорее. Это позволит избежать таких серьезных осложнений, как тяжелая бактериальная инфекция или внутреннее кровотечение. Правильно подобранный первый протокол химиотерапии определяет прогноз всего последующего лечения. Координатор МедТур поможет вам выбрать лучший иностранный медицинский центр для лечения лейкоза.
Хотите получить бесплатную консультацию врача-координатора MedTour?
Наши врачи-координаторы обработают ваш запрос в кратчайшие сроки и бесплатно помогут подобрать зарубежную клинику и профильного специалиста, в соответствии с вашим диагнозом. Собрав полную информацию о вашей проблеме, мы сможем предложить несколько вариантов программ лечения лейкоза в Турции, Израиле, Германии и других странах с развитой медициной.
Лейкоз (лейкемия) развивается на фоне изменений в генах. В ДНК хранится вся информация о клетке: ее функционировании, делении и отмирании. Нарушение работы ДНК может приводить к аномальному делению кроветворных клеток. Лейкозные клетки попадают из костного мозга в кровь, а затем распространяются на другие органы. Одно из тяжелых проявлений острых форм лейкоза – нейролейкемия. При этом атипичные клетки крови поражают оболочки головного мозга и некоторые нервы.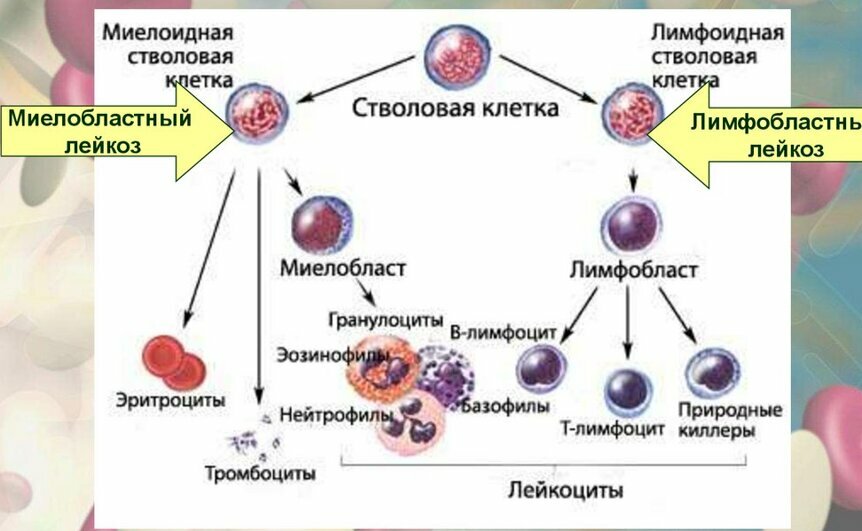
Точной причины развития лейкоза и повреждения генетической информации ученые пока не выявили.
Факторы риска, которые повышают шансы заболеть одним из типов лейкоза:
 Лейкоз редко развивается у нескольких членов семьи или близких родственников. Но шансы заболеть выше, если есть подтвержденный лейкоз у близких.
Лейкоз редко развивается у нескольких членов семьи или близких родственников. Но шансы заболеть выше, если есть подтвержденный лейкоз у близких.Выявить лейкоз можно на ранней стадии, если каждый год проводить комплексную диагностику – чек-ап. Программы чек-ап позволяют обнаружить нарушения работы организма до появления каких либо симптомов. Наиболее точный результат обследований предоставляют профильные иностранные клиники.
Проявления заболевания зависят от возраста пациента и типа лейкоза. На начальных этапах болезнь может протекать бессимптомно и не беспокоить пациента.
Общие симптомы лейкоза:

Симптомы лейкоза не являются специфичными и часто встречаются при других серьезных синдромах и заболеваниях. Если пациент длительное время наблюдает один или несколько перечисленных выше признаков – следует немедленно обратиться к врачу. Чтобы выбрать зарубежную клинику и лучшего специалиста по онкогематологии, оставьте заявку на сайте МедТур.
Важно знать!
Симптомы лейкоза отражают дефицит тех или иных клеток крови. Чтобы пройти точную диагностику и определить правильную схему лечение, оставьте обращение на сайте МедТур. Врач-координатор поможет вам выбрать наилучшую иностранную клинику по лечению лейкоза.
Хронические формы лейкоза выявляют случайно при проведении регулярных исследований всего организма. Раковые клетки выявляются в лабораторных анализах крови, даже если пациента ничего не беспокоит. При острых формах лейкоза доктор назначает более расширенную диагностику – специфические тесты.
Консультация и осмотр доктора
Диагностикой и лечением заболеваний крови занимается врач гематолог. Онкологические болезни кроветворной системы лечатся в профильных онкогематолологических отделениях. К гематологу пациента может направить врач общего профиля при подозрении на заболевание крови.
Гематолог соберет анамнез, ознакомится с историей болезни пациента и уточнит жалобы. После опроса доктор проведет осмотр. Исследуют цвет кожи и слизистых, так как при анемии (снижении эритроцитов) наблюдается бледность кожных покровов. Также, врач может прощупать печень, селезенку и лимфатические узлы. Они могут быть воспалены или увеличены.
Лабораторные анализы крови
Анализ венозной крови предоставляет врачу информацию о работе костного мозга. Обращают внимание на количество эритроцитов, тромбоцитов и лейкоцитов. Оценивают зрелость клеток. При лейкозе часто наблюдается повышенное содержание лейкоцитов при снижении абсолютного числа других элементов крови.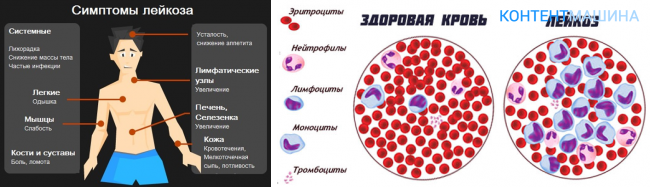
При некоторых формах лейкоза в крови обнаруживаются незрелые формы клеток – бласты. Их количество напрямую отражает тяжесть состояния пациента. Бластные клетки не выполняют своих функций и вытесняют здоровые ткани костного мозга.
Биопсия костного мозга
Биопсия – это взятие образцов тканей пациента с помощью специальной иглы. При лейкозе исследуют костный мозг, в котором проходят процессы кроветворения. Сбор клеток костного мозга делают через прокол тазовой или бедренной кости.
Врач назначает биопсию, когда в анализах обнаруживается большое количество незрелых клеток крови или одни клетки преобладают над другими.
Многопрофильные медицинские центры за рубежом имеют собственную патологическую лабораторию, где исследуют образцы биопсии. Новое оборудование и квалификация специалистов гарантирует, что диагноз был выставлен правильно и назначенное лечение будет наиболее эффективным.
Если доктор подозревает развитие осложнений, назначают дополнительные исследования:

Лейкоз можно выявить на ранней стадии, когда нет явных симптомов. В зарубежных клиниках проводят комплексное исследование – онкологический чек-ап. Регулярная диагностика позволяет избежать запущенных форм рака, в том числе и острого лейкоза.
При разделении лейкоза на группы, специалисты оценивают скорость развития патологических изменений и микроскопическое строение клеток крови.
1
По скорости развития
Острый лейкоз
Для этого типа лейкемии характерен быстрый и агрессивный рост атипичных клеток крови – бластов. Молодые и атипичные клетки не выполняют защитных функций, не участвуют в переносе кислорода, сворачивании крови и уничтожении вирусов и бактерий. Они также вытесняют здоровые клетки, что и является причиной появления симптоматики на ранних этапах болезни. Острый лейкоз чаще всего выявляют у детей и подростков.
При остром лейкозе важно обратиться в профильный медицинский центр как можно раньше, до развития тяжелых осложнений — внутреннего кровотечения, воспаления легких и других тяжелых последствий недостаточности клеток крови . Оставьте обращение на платформе МедТур, чтобы врач-координатор подобрал для вас зарубежную клинику и записал на прием к врачу в ближайшее время.
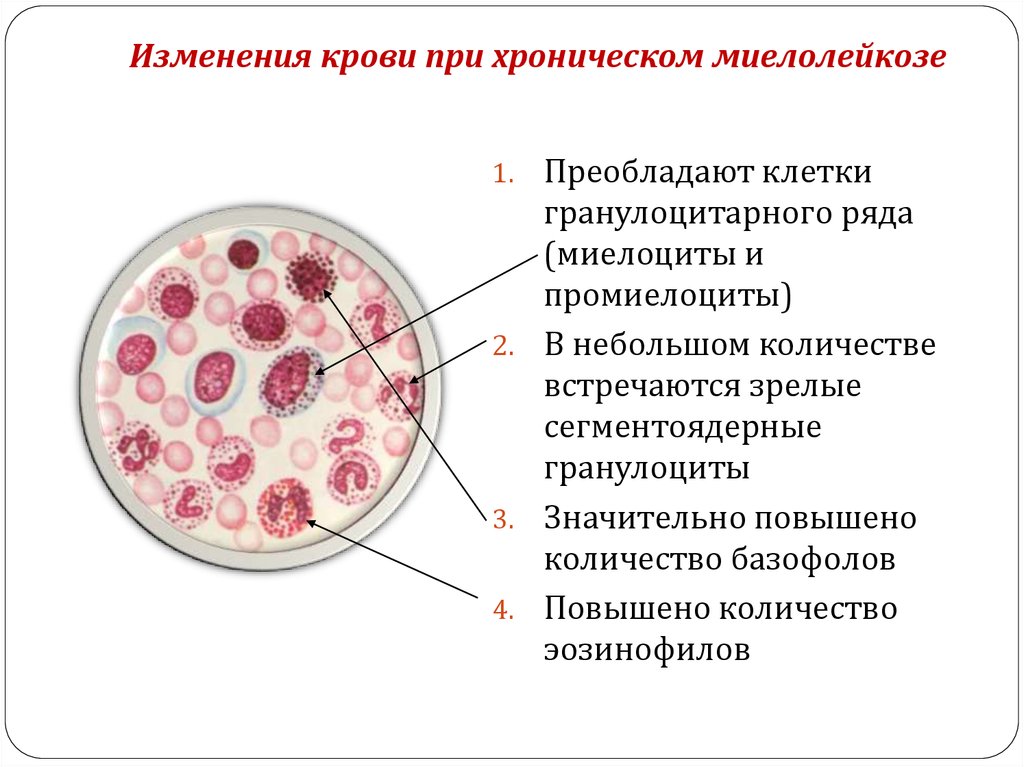
Хронический лейкоз
Хронический лейкоз имеет постепенное начало и медленное развитие симптомов. Болезнь может прогрессировать на протяжении нескольких лет. Клетки крови имеют более зрелую структуру и нередко выполняют часть функций. Хронические формы лейкоза чаще выявляются у взрослых пациентов.
1
По структуре клеток
Лимфобластный (лимфоцитарный) лейкоз
В крови преобладают атипичные лимфоциты. В норме лимфоциты выполняют роль иммунных клеток и обеспечивают клеточный и внеклеточный (гуморальный) иммунитет.
Миелобластный (миелоцитарный) лейкоз
При миелобластном лейкозе страдают миелоидные клетки – предшественники эритроцитов, лейкоцитов и тромбоцитов.
Врачи выделяют четыре основных типа лейкозов:

По данным американского национальный института онкологии (NIH), пятилетняя выживаемость при всех подтипах лейкоза составляет 65%. Показатель выживаемости сильно отличается в разных возрастных группах. Наибольшее число летальных случаев регистрируется в возрасте 75-85 лет.
Важно понимать, что статистика смертности при лейкозе является относительным показателем и отличается в каждом случае. На прогноз заболевания влияет подтип лейкоза, возраст пациента, сопутствующие заболевания и качество терапии.
Врачи составляют план лечения после тщательной диагностики пациента. В каждом случае тактика лечения определяется индивидуально. Во внимание принимают возраст пациента, общее состояние всех органов и систем, установленный подтип лейкоза и его распространенность по организму. Эти факторы также влияют на прогноз лечения лейкоза.
Во внимание принимают возраст пациента, общее состояние всех органов и систем, установленный подтип лейкоза и его распространенность по организму. Эти факторы также влияют на прогноз лечения лейкоза.
Лечение при лейкозе может включать несколько методов, таких как химиотерапия, облучение, пересадка костного мозга.
Химиотерапия считается одним из основных методов лечения лейкоза. Назначают один или несколько препаратов, которые необходимо принимать в форме таблеток или внутривенных инъекций. Химиотерапия токсично действует на лейкозные клетки, приводя их к гибели. Каждый тип лейкоза требует своего протокола лечения химиопрепаратами.
Международные медицинские центры строго следят за оборотом и хранением химиотерапевтических препаратов. Пациенты могут быть уверены в том, что назначенное лекарство оригинальное и хранилось в надлежащих условиях.
При планировании курса химиотерапии врачи уделяют особое внимание поддерживающему лечению. Оно направлено на профилактику и борьбу с побочными явлениями: тошнотой, рвотой, общей слабостью и выпадением волос. Комбинация противолейкозных и поддерживающих препаратов позволяет пациентам чувствовать себя более комфортно во время циклов химиотерапии.
Комбинация противолейкозных и поддерживающих препаратов позволяет пациентам чувствовать себя более комфортно во время циклов химиотерапии.
Стоимость 1 курса химиотерапии лейкоза клиниках за рубежом:
Лучевая терапия при лейкозе
Врач может назначить лучевую терапию в рамках комплексного лечения лейкоза. Воздействие контролируемой радиации разрушает опухолевые клетки. Лучевая терапия проводится перед трансплантацией костного мозга, чтобы уничтожить бластные клетки, которые остались после химиотерапии.
Иностранные клиники используют новые линейные ускорители для проведения лучевой терапии: TrueBeam Varian, Helical TomoTherapy, Clinac RapidArc и др. Новые технологии дают врачам возможность прицельно воздействовать на опухолевые очаги. При этом, здоровые ткани и органы не подвергаются ионизирующему излучения. Это позволяет пациентам лучше переносить лучевую терапию.
Это позволяет пациентам лучше переносить лучевую терапию.
Стоимость лучевой терапии при лейкозе в зарубежных клиниках:
Хирургическое лечение при лейкозе
Лейкозные клетки могут заполнять селезенку из-за чего она значительно увеличивается в размерах и давит на окружающие органы. В некоторых случаях врач рекомендует провести удаление селезенки – спленэктомию.
Пересадка клеток костного мозга позволяет восстановить нормальную функцию кроветворения. Клетки костного мозга берут у донора (аллогенная трансплантация) или у самого пациента (аутологичная трансплантация). После специальной обработки клетки костного мозга вводят внутривенно. Они образуют новый костный мозг, который способен воспроизводить здоровые клетки крови.
Длительность операции по трансплантации костного мозга за рубежом – 2-4 часа. На протяжении 21 дня костный мозг приживается. После пересадки клеток костного мозга может понадобиться от 6 до 12 месяцев для полной реабилитации и восстановления нормального кроветворения.
На протяжении 21 дня костный мозг приживается. После пересадки клеток костного мозга может понадобиться от 6 до 12 месяцев для полной реабилитации и восстановления нормального кроветворения.
Важно знать!
Перед ТКМ пациенту проводят высокодозную химио- и лучевую терапию. Это необходимо, чтобы очисть костный мозг пациента от бластных клеток. В это время пациент очень уязвим перед инфекциями. Современные клиники Турции, Израиля и Европы оснащены изолированными палатами с HEPA-фильтрами, которые очищают воздух от микробов.
Стоимость трансплантации костного мозга в клиниках за границей:
Трансплантация собственных клеток костного мозга (аутологичная):
Пересадка костного мозга от родственного донора:

Пересадка костного мозга от неродственного донора:
Препараты для иммунотерапии влияют на собственную иммунную систему человека и стимулируют организм самостоятельно бороться против атипичных раковых клеток.
Бластные клетки, которые в избытке вырабатываются костным мозгом при лейкозе могут создавать специальные белки на своей поверхности для угнетения работы иммунной системы. В этой ситуации организм воспринимает опухоль как нормальную ткань и не борется с ней. Препараты иммунотерапии способны влиять на этот процесс и помогают распознавать лейкозные клетки иммунной системой.
Иммунотерапию применяют для лечения лейкоза в Израиле, Турции и других странах Европы. прежде чем назначить терапию, иностранные врачи проводят необходимые обследования для изучения целесообразности применения этих препаратов.
Таргетная терапия при лейкозе
Современные противораковые лекарственные средства способны подавлять рост и размножение опухолевых клеток. Такой вид лечения называется терапией направленного действия или таргетной терапией.
Таргетная терапия при лейкозе доступна в зарубежных клиниках. Образцы костного мозга, пораженного лейкозом, исследуют в лаборатории и тестируют на предмет возможного лечения с помощью таргетных препаратов.
CAR-T клеточная терапия
Это новый метод лечения некоторых видов опухолей с помощью иммунной инженерии. У пациента берут кровь, из которой выделяют популяцию Т-клеток. В норме, Т-клетки отвечают за приобретенный иммунный ответ и уничтожение вредоносных клеток. В специальной высокотехнологичной лаборатории Т-клетки модернизируют и «настраивают» против опухолевых клеток. CAR-T может быть проведена при некоторых подтипах лейкоза.
Передовые медицинские центры Украины оснащены необходимым оборудованием для качественной диагностики лейкоза. Лечение лейкоза в Киеве проводят в соответствие с мировыми протоколами терапии. Здесь можно пройти химиотерапию, терапию направленного действия, лучевую терапию.
Лечение лейкоза в Киеве проводят в соответствие с мировыми протоколами терапии. Здесь можно пройти химиотерапию, терапию направленного действия, лучевую терапию.
Важно знать!
Украина не является участником международного банка доноров костного мозга. Если в ходе лечения необходим донор, трансплантацию костного мозга лучше проводить в зарубежных медицинских центрах в Турции, Германии или Израиле. Медицинский координатор МедТур поможет вам с поиском клиники и организует лечение за рубежом.
Конечная цена лечения лейкоза зависит от объема назначенной терапии. В некоторых случаях достаточно только химиотерапии. Тяжелые формы лейкоза крови требуют комбинированного лечения с применением химио- и лучевой терапии с последующей пересадкой костного мозга. Оставьте обращение на платформе МедТур, чтобы узнать сколько стоит лечение лейкоза в Украине.
 В больницах по месту жительства часто такого лечения нет.
В больницах по месту жительства часто такого лечения нет.
Конечная стоимость лечения в иностранных клиниках зависит от подтипа лейкоза, квалификации специалиста и методов терапии. Лечение лейкоза крови может включать только прием химиотерапевтических препаратов или состоять из комплекса процедур, включая трансплантацию костного мозга.
При ТКМ расчет стоимости происходит с учетом типа пересадки – от донора или собственных клеток костного мозга. Если донором выступает родственник, трансплантация костного мозга выходит дешевле на 20-30%.
Лечение лейкоза – длительный процесс. Комплексная терапия длиться от 6 до 12 месяцев с момента постановки диагноза. По этой причине важно закладывать в бюджет стоимость проживания и расходы в период пребывания в другой стране. Команда МедТур поможет вам рассчитать предварительную стоимость лечения за рубежом и подобрать наиболее оптимальный вариант.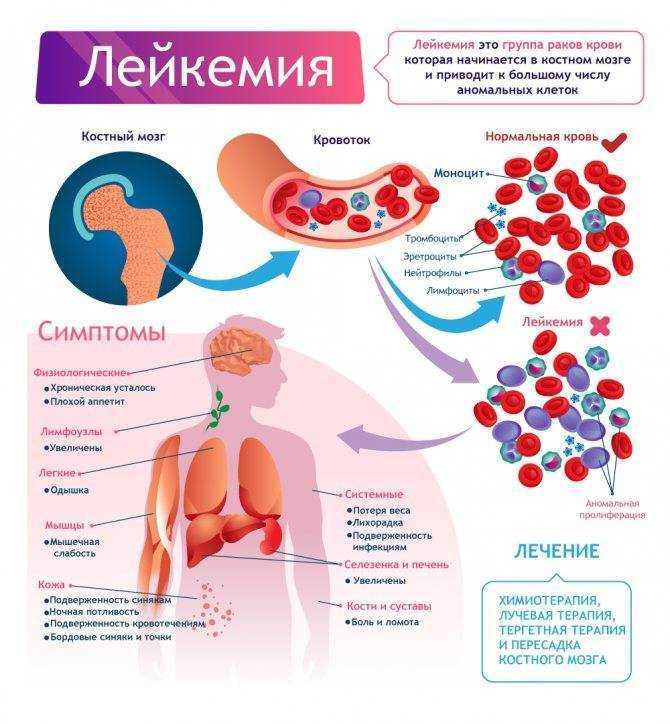
Опубликовано:
Обновлено:
Информация на этой странице проверена медицинским экспертом
Лейкемия — это тип рака, который поражает кровь и костный мозг, а не определенный орган или место. Лечение всех типов лейкемии прогрессировало в последние десятилетия. Исследователи разработали целевые методы лечения, которые очень эффективны и не так вредны для вашего здоровья в целом.
Как правило, эффективность вашего лечения и ваши шансы на выздоровление оцениваются с использованием статистических данных, называемых показателями выживаемости. Продолжайте читать, чтобы узнать больше о показателях выживаемости при различных типах лейкемии и о том, как эти показатели оцениваются.
Показатели выживаемости — это оценки, которые могут помочь вам составить представление о вашем диагнозе.
Пятилетняя относительная выживаемость наиболее распространена. Эти оценки могут дать вам представление о том, как ваше здоровье пострадает через 5 лет после постановки диагноза.
Эксперты используют показатели выживаемости, чтобы прогнозировать широкий спектр заболеваний и состояний. При лейкемии эти оценки обычно группируются по типу или подтипу лейкемии, а также по возрастной группе, в которую вы попадаете при постановке диагноза.
Некоторые формы лейкемии, которые в основном поражают детей, такие как острый лимфоцитарный лейкоз (ОЛЛ) и острый миелоидный лейкоз (ОМЛ), можно считать излеченными после 5 лет ремиссии. Это потому, что они вряд ли вернутся через столько времени.
Когда вы получите 5-летнюю выживаемость для вашего диагноза, вы получите процент. Это число представляет собой процент людей, которые все еще живы через 5 лет после постановки диагноза.
По данным Национального института рака (NCI), 5-летняя относительная выживаемость для всех типов лейкемии составляет 65 процентов. Не учитывая возраст, частота новых случаев лейкемии не сильно изменилась с 2019 года.. С 2009 года уровень смертности снижается почти на 2 процента каждый год.
Не учитывая возраст, частота новых случаев лейкемии не сильно изменилась с 2019 года.. С 2009 года уровень смертности снижается почти на 2 процента каждый год.
При рассмотрении коэффициентов выживаемости также следует учитывать, что эти проценты основаны на данных, собранных за несколько лет до самой последней оценки. Это означает, что новые методы лечения или достижения в обнаружении и стадировании могут не учитываться в этих расчетах.
NCI сообщает, что лейкемия составляет около 3,2 процента всех типов рака в США. Эксперты ожидают, что в 2021 году будет диагностировано около 61 000 новых случаев и почти 24 000 смертей.
Показатели пятилетней выживаемости зависят от типа лейкемии, но также могут варьироваться в зависимости от вашего возраста, стадии рака и лечения, которое вы получаете. Ваше общее состояние здоровья и любые другие состояния, которые могут у вас быть, также могут сыграть роль в вашем мировоззрении.
Показатели выживаемости варьируются в зависимости от возрастной группы в зависимости от типа лейкемии.
Например, ALL наиболее выражен у молодых людей. У молодых людей с этой формой заболевания может быть больше случаев и смертей.
Если посмотреть на показатели выживаемости, то большинство типов лейкемии имеют более низкую 5-летнюю выживаемость у пожилых людей, включая ВСЕ.
При рассмотрении индивидуальной выживаемости при лейкемии в игру вступает множество факторов. Стадия рака является важным фактором.
Не так много информации о выживаемости для каждого типа и стадии лейкемии, особенно для каждой возрастной группы. Мы знаем, что когда такие виды рака, как лейкемия, достигают поздних стадий, они распространяются на новые места или становятся более тяжелыми. Вообще говоря, показатели выживаемости снижаются по мере увеличения стадии.
Показатели выживаемости при всех типах лейкемии увеличились за последние несколько десятилетий по мере совершенствования методов диагностики и лечения.
Показатели пятилетней выживаемости оглядываются на людей, которым поставили диагноз не менее 5 лет назад. Из-за этого может пройти некоторое время, прежде чем темпы придут в соответствие с научным прогрессом. Поговорите со своим врачом о новых вариантах лечения и перспективах вашей индивидуальной ситуации.
Из-за этого может пройти некоторое время, прежде чем темпы придут в соответствие с научным прогрессом. Поговорите со своим врачом о новых вариантах лечения и перспективах вашей индивидуальной ситуации.
Даже если лечение еще не привело к значительному повышению выживаемости при вашем конкретном типе лейкемии, такие достижения, как проект «Геном человека», постоянно приводят к появлению дополнительных стратегий лечения. Ваш врач может помочь вам найти клинические испытания или исследования, изучающие новые методы лечения вашего конкретного типа лейкемии.
Пятилетняя выживаемость может дать вам представление о том, как долго люди с определенным типом лейкемии выживают после постановки диагноза. Выживаемость при лейкемии зависит от:
 Ваша медицинская команда может помочь порекомендовать изменения образа жизни и другие способы увеличить ваши шансы на успешное лечение.
Ваша медицинская команда может помочь порекомендовать изменения образа жизни и другие способы увеличить ваши шансы на успешное лечение. Выживание зависит от многих факторов. Никто не может сказать вам точно, сколько вы проживете.
Ниже приведены общие статистические данные, основанные на больших группах людей. Помните, они не могут сказать вам, что произойдет в вашем конкретном случае.
Ваш врач может предоставить вам дополнительную информацию о вашем прогнозе. Вы также можете поговорить об этом с медсестрами Cancer Research UK по бесплатному телефону 0808 800 4040, с 9до 17:00, с понедельника по пятницу.
Статистические данные по выживаемости при ОМЛ в масштабах Великобритании недоступны. Статистические данные доступны для людей с диагнозом ОМЛ в одном районе Англии в период с 2004 по 2016 год.
Обычно для всех людей с ОМЛ:
Это для всех возрастов.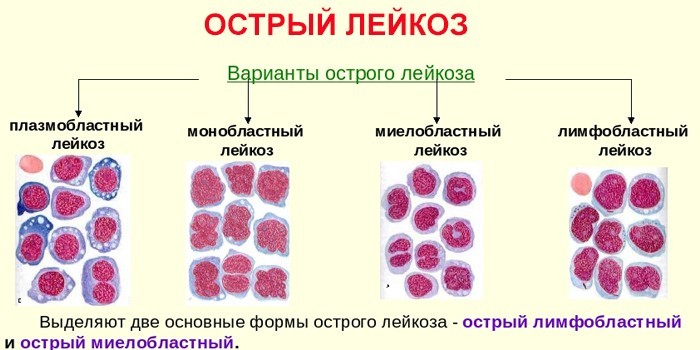 Молодые люди, как правило, работают лучше, чем пожилые.
Молодые люди, как правило, работают лучше, чем пожилые.
Для лиц моложе 40 лет :
Для лиц в возрасте от 40 до 49 лет :
Для лиц в возрасте от 50 до 59 лет :
Для лиц в возрасте от 60 до 69 лет:
Для лиц в возрасте от 70 до 79 лет:
Для лиц старше 80 лет:
Источник этой информации:
Гематологическая сеть исследования злокачественных новообразований (HMRN)
По состоянию на июнь 2021 г.
Статистические данные HMRN предназначены для оценки относительной выживаемости. Относительная выживаемость учитывает, что некоторые люди умрут не по причинам, связанным с раком. Это дает более точную картину выживаемости рака.
Врачи используют Международную классификацию онкологических болезней, третье издание (ICD-O-3) для классификации опухолей. Они используют его для кодирования локализации опухоли (где она находится в организме) и подтипа (как выглядят клетки под микроскопом — гистология или морфология). Эти статистические данные о выживаемости относятся к ОМЛ со следующими кодами МКБ-О-3:
9861/3, 9865/3, 9866/3, 9871/3, 9877/3, 9895/3, 9896/3, 9897/3, 9920/3
Термины «выживание в течение 1 года» и «выживание в течение 5 лет» не означают, что вы проживете только 1 или 5 лет.
Управление национальной статистики (ONS) и исследователи собирают информацию. Они наблюдают за тем, что происходит с людьми, больными раком, спустя годы после постановки диагноза. 5 лет — это общий срок для измерения выживаемости. Но некоторые люди живут гораздо дольше.
5 лет — это общий срок для измерения выживаемости. Но некоторые люди живут гораздо дольше.
Пятилетняя выживаемость — это число людей, которые не умерли от рака в течение 5 лет после постановки диагноза.
Ваш возраст влияет на мировоззрение. У молодых людей прогноз лучше.
На Outlook влияют изменения в ваших генах. Это так называемые цитогенетические тесты.
Некоторые специфические генетические аномалии в ваших лейкозных клетках могут затруднить успешное лечение лейкемии.
На выживаемость также влияет степень прогрессирования лейкемии на момент постановки диагноза.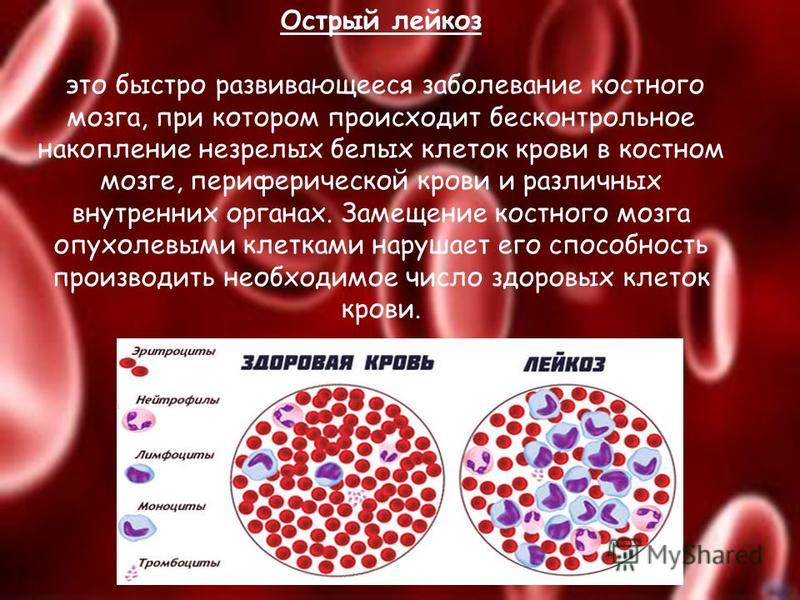 Если у вас высокое количество лейкоцитов в крови при постановке диагноза, перспективы ухудшаются.
Если у вас высокое количество лейкоцитов в крови при постановке диагноза, перспективы ухудшаются.
Исход зависит от того, был ли у вас лейкоз, перешедший (трансформировавшийся) из хронической формы в острую. Лечить лейкемию, которая трансформировалась или развилась из-за состояния крови, называемого миелодисплазией, может быть труднее.
Также может быть труднее лечить лейкемию, развившуюся после лечения другого рака. Это называется вторичной лейкемией. Это означает, что у вас развилась лейкемия после того, как предыдущая химиотерапия повредила клетки костного мозга. Это редко, но может случиться. Вторичный лейкоз обычно развивается в течение 10 лет после лечения первого рака.
Это редко, но может случиться. Вторичный лейкоз обычно развивается в течение 10 лет после лечения первого рака.
Ваше мировоззрение зависит от того, насколько хорошо лейкемия поддается лечению и сколько времени требуется для достижения ремиссии. Ремиссия означает, что лейкемия не активна, и врачи не могут обнаружить никаких ее признаков. Если для достижения ремиссии лейкемии требуется много времени, успешное лечение лейкемии может быть затруднено.
Если ОМЛ возвращается после первоначального лечения, это называется рецидивом лейкемии. При рецидиве ОМЛ иногда удается снова избавиться от всех признаков лейкемии (вторая ремиссия) с помощью дополнительной химиотерапии.