2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Хроническая почечная недостаточность (ХПН) – нарушение функции почек, которое возникает по причине гибели нефронов (клеток почек) и замещения их соединительной тканью. Причинами хронической почечной недостаточности могут быть: хронический пиелонефрит, хронический гломерулонефрит, мочекаменная болезнь, опухоли мочеполовой системы, гипертоническая болезнь, стеноз (сужение) почечных артерий, системные заболевания соединительной ткани, болезни обмена веществ (подагра, сахарный диабет), врожденные заболевания почек (гипоплазия, поликистоз). Заболевания почек могут стать причиной вторичной артериальной гипертензией, что называется почечной артериальной гипертензией. Среди артериальных гипертензий (вторичных гипертониях) - заболевания почек занимают ведущее место. Почечная артериальная гипертензия очень тяжело поддается лечению обычными гипотензивными препаратами.
Верхняя цифра артериального давления - показывает давление в артериях, которое в момент сокращения сердца выталкивает кровь в артерии. Нижняя цифра - показывает давление в артериях в момент расслабления сердечной деятельности.
В настоящее время используется показатель скорость клубочковой фильтрации (СКФ) для оценки степени ХПН. СКФ рассчитывается по специальной формуле.
В зависимости от СКФ выделяют следующие степени хронической почечной недостаточности:
0 – СКФ ˃ 90 мл/мин;
І – СКФ 60–89 мл/мин;
II – СКФ 30–59 мл/мин;
III – СКФ 15–30 мл/мин;
IV – СКФ ˂ 15 мл/мин.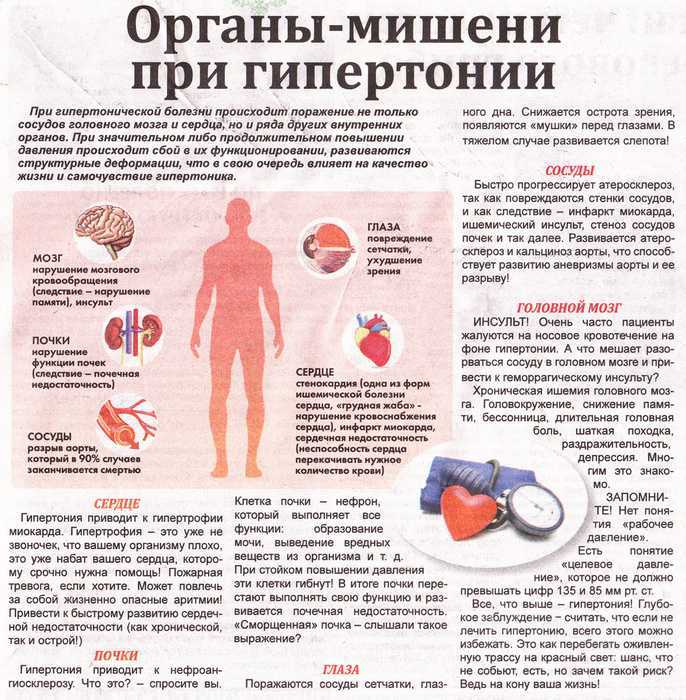
В зависимости от клинических проявлений различают 4 стадии ХПН:
1. Сужение почечной артерии
2. Периодическое затруднение оттока мочи (при мочекаменных болезнях)
3. Периодическое затруднение оттока мочи при хронических воспалительных процессах в почках
Также можно выделить следующую классификацию в зависимости от причины возникновения
Чаще всего почечная гипертензия развивается из-за сужения (стеноза) артерии, которая доставляет кровь к почкам (почечная артерия). У пациентов старшего возраста, сужение развивается вследствие атеросклеротических бляшек.
У пациентов старшего возраста, сужение развивается вследствие атеросклеротических бляшек.
Сужение почечной артерии приводит к тому, что в ней снижается кровяное давление. Вследствие чего активируется ренин-ангеотензин-альдостероновая система (РААС). Система РААС повышает артериальное давление, для того, чтобы поддерживать нормальное кровяное давление в почках. При постоянной активации РААС системы повышается артериальное давление.
В диагностике почечной гипертензии важными критериями для постановки диагноза являются:
1. общий клинический анализ крови 2. биохимический анализ крови (определяется повышение уровня мочевины, креатинина, мочевой кислоты) 3. общий анализ мочи (изменения плотности мочи, глюкозурия, лейкоцитурия, бактериурия, протеинурия и гематурия) 4. допплерографическое исследование почечных артерий, ангиография 5. УЗИ почек 6. исследование активности ренина и концентрации альдостерона в крови 7. экскреторная урография 8. КТ, МРТ 9. биопсия почек 10. контроль артериального давления (в настоящее время существуют универсальные приборы с технологией AFIB, которые одномоментно могут измерять уровень артериального давления и выявить мерцательную аритмию).
общий анализ мочи (изменения плотности мочи, глюкозурия, лейкоцитурия, бактериурия, протеинурия и гематурия) 4. допплерографическое исследование почечных артерий, ангиография 5. УЗИ почек 6. исследование активности ренина и концентрации альдостерона в крови 7. экскреторная урография 8. КТ, МРТ 9. биопсия почек 10. контроль артериального давления (в настоящее время существуют универсальные приборы с технологией AFIB, которые одномоментно могут измерять уровень артериального давления и выявить мерцательную аритмию).
Лечение данного заболевания зависит от причин и длительности протекания заболевания. Чем дольше протекает основное заболевание без лечения, тем больше возникают изменения в клетках почек. Поэтому основной подход в лечении вторичной артериальной гипертензии - лечение основного заболевания (почек), а также необходимо не забывать про лечение системного артериального давления (режим труда и отдыха, снижение массы тела, повышение физической активности, соблюдение диеты с ограничением соли и продуктов, содержащих холестерин, уменьшение употребления алкоголя).
Существует самая непосредственная зависимость. С одной стороны – артериальная гипертония сама по себе со временен ухудшает состояние почек. С другой стороны, различные заболевания почек могут быть причиной повышения АД.
Как распознать заболевания почек, которые могут привести к артериальной гипертонии?
Хронические воспалительные заболевания почек могут возникать на фоне предшествующих заболеваний мочевого тракта. Многие инфекции (частые ангины, больные зубы, воспаление половых органов у мужчин и женщин могут привести к патологии почек.
Частой причиной хронического заболевания почек (пиелонефрита) может быть почечнокаменная болезнь. Распознать ее можно по приступам почечной колики (боли в пояснице, затрудненное и болезненное мочеиспускание, красный цвет мочи при отхождении камня). Появляются изменения в анализах мочи и крови. Обострения хронических почечных недугов ведут к нарушению их функции, постепенно развивается почечная недостаточность.
Ранней выявление заболеваний почек позволяет начать своевременной лечение.
Могут ли какие-либо лекарства негативно влиять на почки?
Некоторые обезболивающие и жаропонижающие лекарства при длительном применении способны ухудшить функцию почек (например, парацетамол, анальгин). При заболевании почек с осторожностью следует относится к так называемым нестероидным противовоспалительным препаратам (бруфен, диклофенак, аспирин и дпругие), которые часто применяют при радикулите, заболеваниях суставов.
Дозу определенных антибиотиков следует устанавливать с учетом имеющихся нарушений функции почек. Применение этих лекарств обязательно следует согласовывать с врачом.
Может быть, только высокое АД ухудшает состояния почек, а при умеренной артериальной гипертонии почки не страдают?
Артериальная гипертония любой степени выраженности ухудшает прогноз заболевания и ускоряет развитие почечной недостаточности.
Доказана прямая связь между уровнем АД и формированием хронической почечной недостаточности. Тяжелые формы артериальной гипертонии приводят к почечной недостаточности в течение нескольких лет, а при умеренной артериальной гипертонии атеросклеротические изменения в почках развиваются медленнее. Так что при любом повышении АД к почкам следует относиться чрезвычайно внимательно.
Тяжелые формы артериальной гипертонии приводят к почечной недостаточности в течение нескольких лет, а при умеренной артериальной гипертонии атеросклеротические изменения в почках развиваются медленнее. Так что при любом повышении АД к почкам следует относиться чрезвычайно внимательно.
Следует иметь ввиду, что учеными установлена следующая зависимость: уровень систолического («верхнего») АД – более значимый предвестник хронической почечной недостаточности, чем уровень диастолического («нижнего») АД.
О чем свидетельствует появление в анализах мочи белка?
Выделение белка с мочой и его количество – важный признак, по которому можно судить об ухудшении состояния почек. Если выделение белка с мочой превышает 300 мг/сут – это свидетельство неблагоприятного прогноза заболевания. Повышение содержания белка в моче врачи называют протеинурией. Установлено, сто протеинурия, независимо от других возможных причин, является фактором риска, то есть увеличивает риск смертности от сердечно-сосудистых заболеваний.
Можно ли надеяться на то, что при снижении АД одновременно уменьшится выделение белка с мочой?
Такая зависимость существует: длительная нормализация АД сопровождается одновременным уменьшением протеинурии и предупреждает развитие хронической почечной недостаточности.
Многолетние исследования ученых позволили установить тот уровень, до которого следует снижать АД пациентам, страдающим хроническим заболеванием почек, с целью предупреждения развития хронической почечной недостаточности.
Этот уровень зависит от степени потери белка с мочой: при протеинурии более 1 грамма за сутки рекомендовано поддержание АД ниже 125/75 мм рт.ст.; при протеинурии менее 1 грамма за сутки – ниже 130/80 мм рт.ст.
В чем заключается опасность хронической почечной недостаточности? Как она себя проявляет?
Если заболевание почек своевременно не лечить, то постепенно развивается и прогрессирует хроническая почечная недостаточность. Почки перестают выполнять свою функцию по выделению мочи. Происходит накопление в крови продуктов азотистого обмена (азотистых шлаков), что обуславливает самоотравление организма отходами его жизнедеятельности.
Происходит накопление в крови продуктов азотистого обмена (азотистых шлаков), что обуславливает самоотравление организма отходами его жизнедеятельности.
У большинства больных наблюдается артериальная гипертония, которая еще больше усугубляет течение заболевания.
В таких тяжелых случаях необходимой мерой является очищение крови с помощью гемодиализа (аппарат «искусственная почка»). У некоторых пациентов приходится прибегать к операции по пересадке почек. Эти меры связаны с большими материальными затратами и не являются общедоступными.
Все сказанное свидетельствует о том, как важно беречь почки и использовать все доступные меры для предупреждения развития хронической почечной недостаточности.
Как предупредить развитие хронических заболеваний почек?
В первую очередь следует своевременно долечивать простудные заболевания, ангины, воспаление мочевого пузыря, чаще обращаться за помощью к стоматологу, урологу, гинекологу.
При подозрении на болезнь почек надо обязательно сделать анализы мочи и проконсультироваться с доктором.
Какие лекарственные растения рекомендованы при артериальной гипертонии и заболеваниях почек?
Определенные лекарственные растения обладают противовоспалительнм и мочегонным действием. К ним относят лист толокнянки («медвежье ушко»), лист ортосифона («почечный чай»), лист брусники, клюкву.
Дозы и длительность применения растительных лекарственных средств определяется лечащим врачом с учетом особенностей заболевания у каждого конкретного человека.
Какова роль диеты и образа жизни в профилактике и лечении заболеваний почек, сочетающихся с артериальной гипертонией?
Во-первых, следует избегать чрезмерных физических нагрузок. У ряда пациентов это может ухудшить состояние почек.
Во-вторых, диетические ограничения зависят от характера и выраженности поражения почек и обязательно должны быть согласованы с врачом.
В-третьих, необходимо снизить потребление соли.
Исключают вещества и напитки, раздражающие почки: алкоголь, азотистые экстрактивные вещества, содержащиеся в мясных наваристых бульонах, крепкий кофе, соленья, маринады и копченые продукты.
У больных с хронической почечной недостаточностью применяют малобелковую диету (ограничивают прием мяса, рыбы, творога). Решение о снижении потребления белков принимается только после консультации с врачом, так как бесконтрольное чрезмерное ограничение белковой пищи может привести к белковому голоданию организма.
Какие лекарственные препараты применяют при болезнях почек? Существуют ли какие-либо особенности снижения АД у этой группы пациентов?
Важность и необходимость нормализации АД не вызывает сомнений. Снижение АД до нормальных значений преследует две цели. Во-первых, это препятствует развитию поражения почек, а во-вторых, предупреждает возникновение хронической почечной недостаточности у пациентов с уже имеющейся почечной патологией.
Помните: одномоментное снижение АД не должно превышать 25% от исходного уровня, чтобы не нарушить функцию почек.
При выборе лекарственных средств, предпочтение отдается современным препаратам длительного действия, которые способны в течение долгого времени обеспечивать защиту почек от повреждения.
Выбор лекарственного препарата определяет врач, основываясь на особенностях течения заболевания у каждого конкретного человека.
Лечение должно быть длительным и непрерывным. Прибегать к самолечению недопустимо! Это может привести к серьезным осложнениям.
Отдел системных гипертензий
Чихладзе Новелла Михайловна вед. науч. сотр., д.м.н.+7(495) 414-65-04
Почечная гипертензия (или реноваскулярная гипертензия) — это высокое кровяное давление, вызванное сужением артерий, несущих кровь к почкам. Его также иногда называют стенозом почечной артерии. Поскольку ваши почки не получают достаточного количества крови, они реагируют, вырабатывая гормон, который вызывает повышение артериального давления.
Это состояние является излечимой формой высокого кровяного давления при правильном диагностировании.
Артериальное давление — это давление крови на стенки артерий, когда сердце прокачивает кровь по телу. Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Показание 120/80 мм рт. ст., или «120 на 80», является нормальным. Показание 140/90 мм рт.ст. или выше считается высоким кровяным давлением. Следует регулярно проверять артериальное давление.
Высокое кровяное давление увеличивает нагрузку на кровеносные сосуды в почках, в том числе на фильтрующие элементы, отвечающие за очистку крови. Со временем эти кровеносные сосуды могут утолщаться, как и другие части тела, а фильтрующие элементы могут образовывать рубцы. Оба эти изменения могут привести к тому, что ваши почки перестанут работать должным образом (хроническое заболевание почек), и они перестанут выполнять свою работу — удалять отходы и лишнюю жидкость из вашего тела. Когда ваши почки не работают должным образом, они могут вызвать дальнейшее повышение кровяного давления, высвобождая определенные гормоны или вызывая задержку соли и воды в вашем теле.
Высокое кровяное давление является одной из основных причин почечной недостаточности.
Более 72 миллионов американцев страдают гипертонией. Менее чем в двух процентах случаев наблюдается почечная гипертензия.
Мужчины и женщины в возрасте 67 лет и старше чаще страдают почечной гипертензией, но ею можно заболеть в любом возрасте. У вас больше шансов получить почечную гипертензию, если вы европеоид, а не афроамериканец.
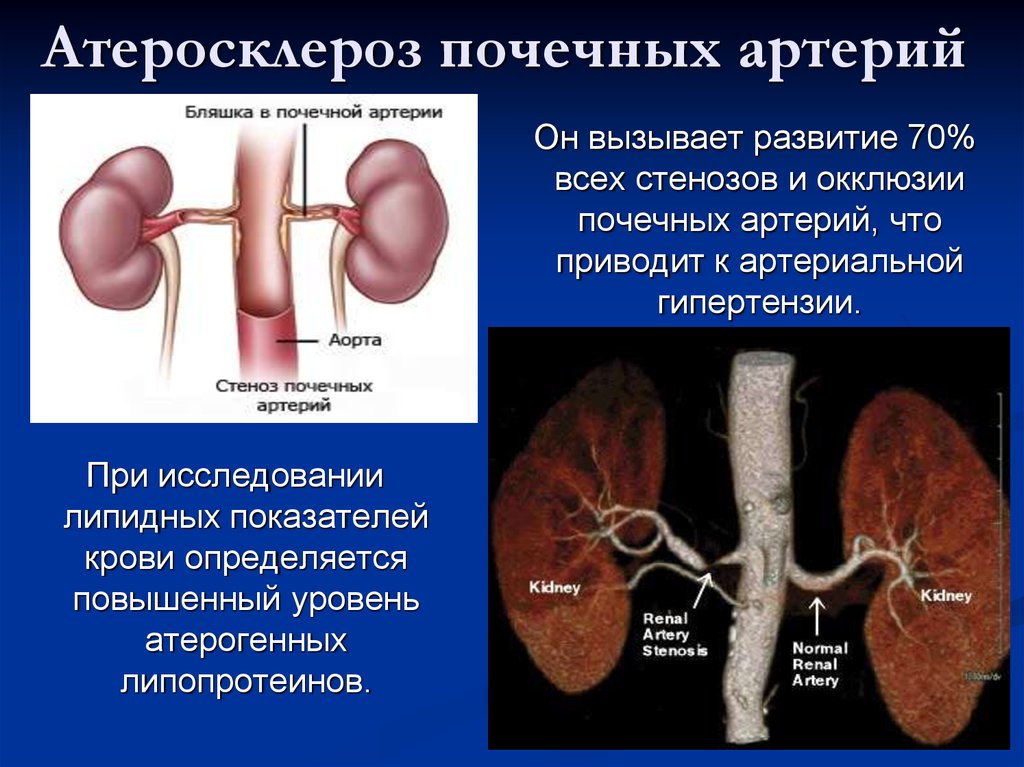
Почечная гипертензия вызывается частичной или полной закупоркой артерий, снабжающих кровью почки. Эти почечные (почечные) артерии несут кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если ваши почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий, что называется стенозом почечной артерии.
Атеросклероз, или уплотнение артерий, является наиболее частой причиной стеноза почечных артерий.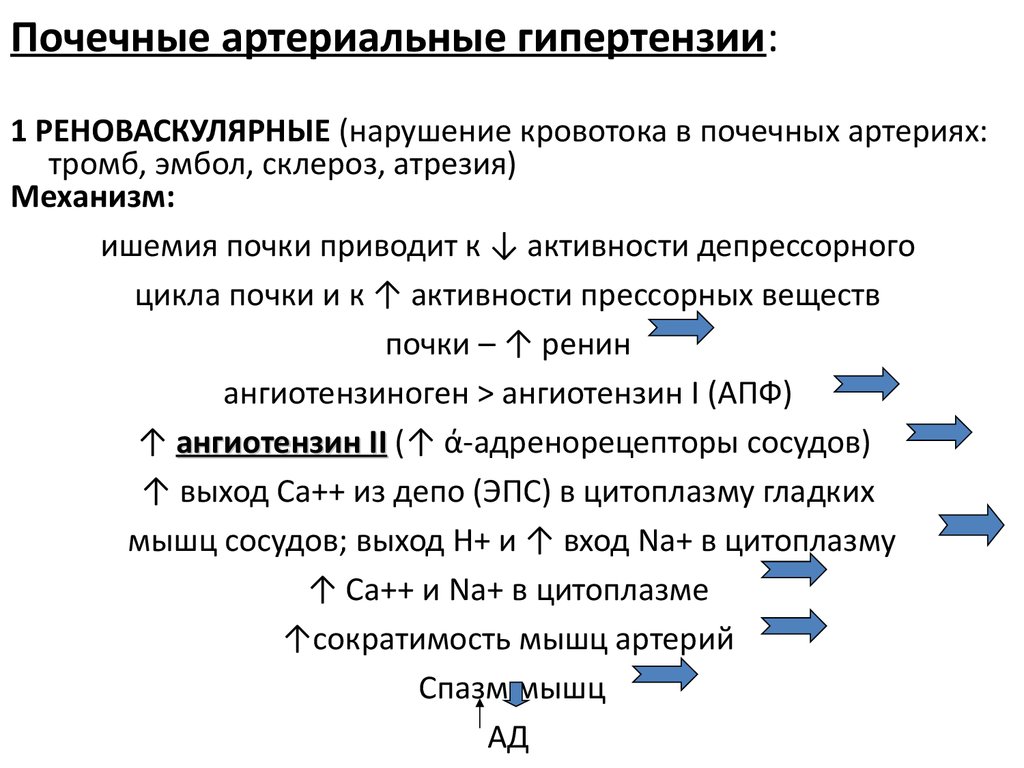 Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Бляшки, состоящие из жира, холестерина, кальция и других веществ, накапливаются внутри ваших артерий и вызывают их затвердение и сужение (стеноз). Зубной налет может частично или полностью блокировать кровоток через артерию в сердце, головном мозге, тазу, ногах, руках или почках.
Другой причиной стеноза почечной артерии является фибромышечная дисплазия (ФМД). Хотя причина ящура не ясна, она отличается тем, что вызвана не накоплением бляшек, а сужением самих стенок кровеносных сосудов. Ящур чаще встречается у женщин, и его следует учитывать у молодых людей, у которых развивается высокое кровяное давление.
Дополнительные причины включают:
Хотя почечную гипертензию трудно диагностировать и обычно она протекает бессимптомно, помните об этих признаках:

В настоящее время не известны продукты или напитки, которые ухудшают или улучшают почечную гипертензию.
Важно регулярно посещать своего поставщика медицинских услуг, чтобы убедиться, что показатели артериального давления проверяются и находятся в пределах нормы. Он или она может порекомендовать анализы крови.
Медицинский работник может получить сведения о возможном наличии сосудистого заболевания, тщательно собрав анамнез и проведя медицинский осмотр. Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Если у вас есть история других сосудистых заболеваний, таких как сердечные приступы или инсульты, вы подвержены более высокому риску стеноза почечной артерии. Один осмотр, прослушивание шеи или живота с помощью стетоскопа, может помочь выявить суженные артерии. Когда кровь течет по суженной артерии, она иногда издает свистящий звук, называемый шумом.
Медицинские работники могут заказать один из приведенных ниже методов визуализации для поиска суженных почечных артерий. Однако обнаружение сужения почечной артерии само по себе не означает, что ваше высокое кровяное давление связано с почечной гипертензией. У многих людей наблюдается сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Медицинский работник должен будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Визуализирующие тесты, которые можно провести, чтобы увидеть, сужены ли почечные артерии, включают:
 Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией.
Ультразвук неинвазивен, это означает, что никакие медицинские инструменты не проникают в ваше тело и не подвергают вас воздействию радиации. Однако он не выявляет все случаи стеноза почечной артерии, не всегда может определить, насколько сужена артерия, и может быть менее точным, если техник, выполняющий тест, не обладает высокой квалификацией. 
 Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда.
Преимущества этого исследования заключаются в том, что оно является более точным, чем другие тесты, и, если видно значительное сужение, его можно расширить с помощью баллона (ангиопластика) или стентировать (трубкообразная клетка, которая удерживает сосуды открытыми) одновременно. время. Катетерная ангиограмма является инвазивной процедурой, поэтому она обычно предназначена для пациентов, у которых есть положительный результат одного из других тестов, и планируется расширение кровеносного сосуда. Если ваш лечащий врач подозревает, что у вас может быть почечная гипертензия, скорее всего, вы уже принимаете лекарства для контроля артериального давления. Есть много различных типов лекарств от высокого кровяного давления. Все по-разному реагируют на лекарства. Ваш лечащий врач решит, какой тип лучше. Помните:

Цель – снизить артериальное давление. При почечной гипертензии два конкретных типа лекарств могут лучше контролировать артериальное давление:
Эти препараты редко назначают одновременно. В некоторых случаях стеноза почечной артерии, когда обе артерии сужены, эти препараты могут вызывать снижение функции почек. Важно, чтобы ваш поставщик медицинских услуг проверил анализ крови на функцию почек через одну-две недели после начала или корректировки приема этих лекарств. В дополнение к ингибитору АПФ или БРА могут быть назначены диуретики или водные таблетки, чтобы помочь вашим почкам удалить лишнюю жидкость из крови. Водяные таблетки заставят вас чаще мочиться.
Ангиопластика со стентированием — это инвазивная процедура, которая способствует более свободному току крови по артерии к почке.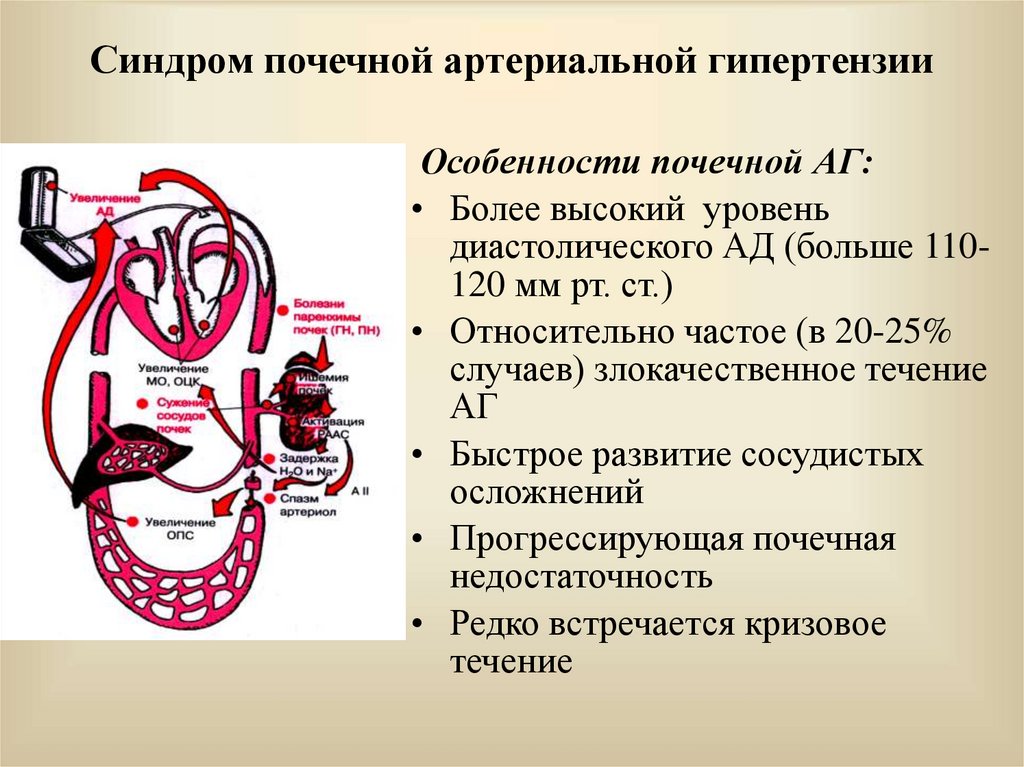 Это вариант для тех, у кого:
Это вариант для тех, у кого:
При ангиопластике медицинский работник (возможно, кардиолог, радиолог или сосудистый хирург, в зависимости от того, кто выполняет эти процедуры в вашем регионе) вводит катетер в небольшой прокол над артерией на руке или в паху. Этот катетер переносит крошечный надувной баллон в заблокированную область. Там баллон надувают и сдувают (ангиопластика) несколько раз, чтобы прижать бляшку к стенкам артерии, расширяя сосуд. После процедуры из организма удаляют баллон и катетер. Стентирование обычно необходимо в дополнение к ангиопластике.
При стентировании через катетер вводится крошечная сетчатая трубка, называемая стентом. Как и баллон при ангиопластике, стент вводится в суженную область почечной артерии и размещается для обеспечения поддержки, удерживая артерию открытой.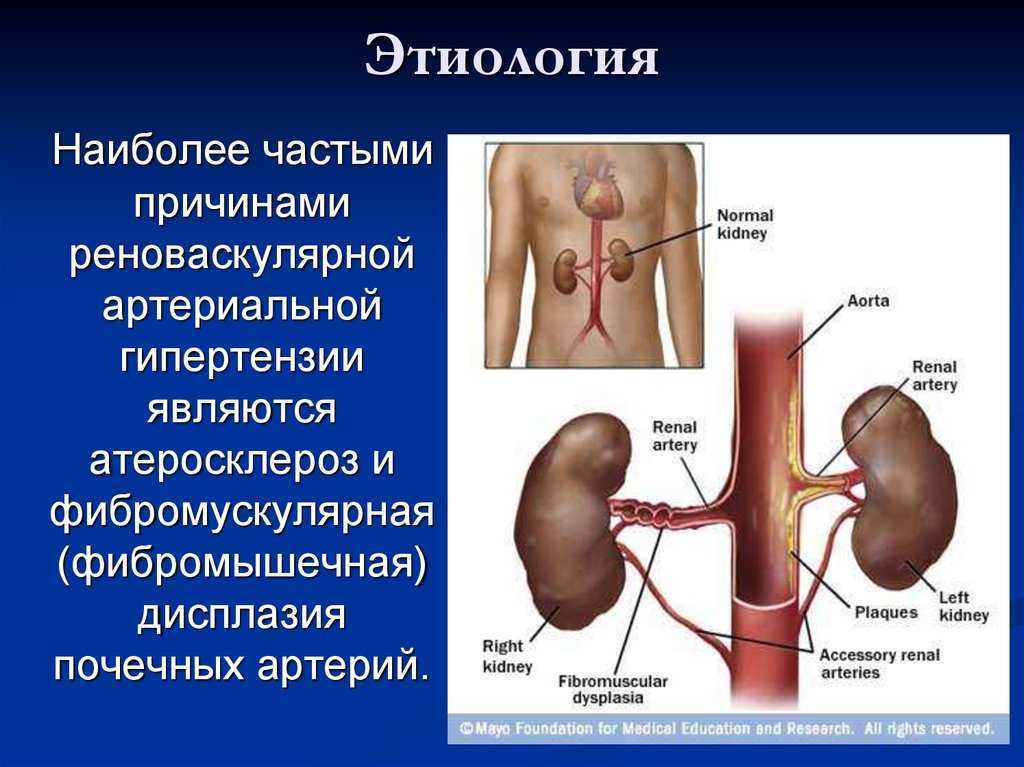 Стент остается на месте навсегда.
Стент остается на месте навсегда.
Если состояние не улучшается с помощью лекарств и/или ангиопластики, или сужение рецидивирует или не может быть стентировано по какой-либо причине, вариантом может быть операция почечного шунтирования. Взяв вену или синтетическую трубку, чтобы соединить почку с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет по заблокированной артерии в вашу почку. Эта процедура сложна и сопряжена с высоким риском и используется редко.
Ангиопластика и стентирование не доказали свою эффективность по сравнению с контролем артериального давления с помощью лекарств. Это связано с тем, что у большинства людей стеноз почечной артерии может присутствовать, но не вызывает высокого кровяного давления. В таких случаях открытие артерии не приведет к улучшению артериального давления.
Рекомендуется, чтобы эта процедура была зарезервирована для тех, чье кровяное давление не может контролироваться лекарствами, которые испытывают неприемлемые побочные эффекты от своих лекарств от кровяного давления, у которых развилось быстрое ухудшение функции почек или у которых есть быстрое накопление жидкости в их легкие, называемые вспышкой отека легких.
Не существует домашних средств, которые могли бы помочь при почечной гипертензии. Тем не менее, вы всегда должны принимать лекарства в соответствии с предписаниями, питаться здоровой пищей и следовать инструкциям своего лечащего врача.
Теоретически, если стеноз почечной артерии реверсирован, гипертония должна улучшиться.
Если у вас почечная гипертензия, у вас могут возникнуть следующие осложнения, вызванные высоким кровяным давлением, в том числе:
Здоровый образ жизни является ключом к контролю любого типа гипертонии.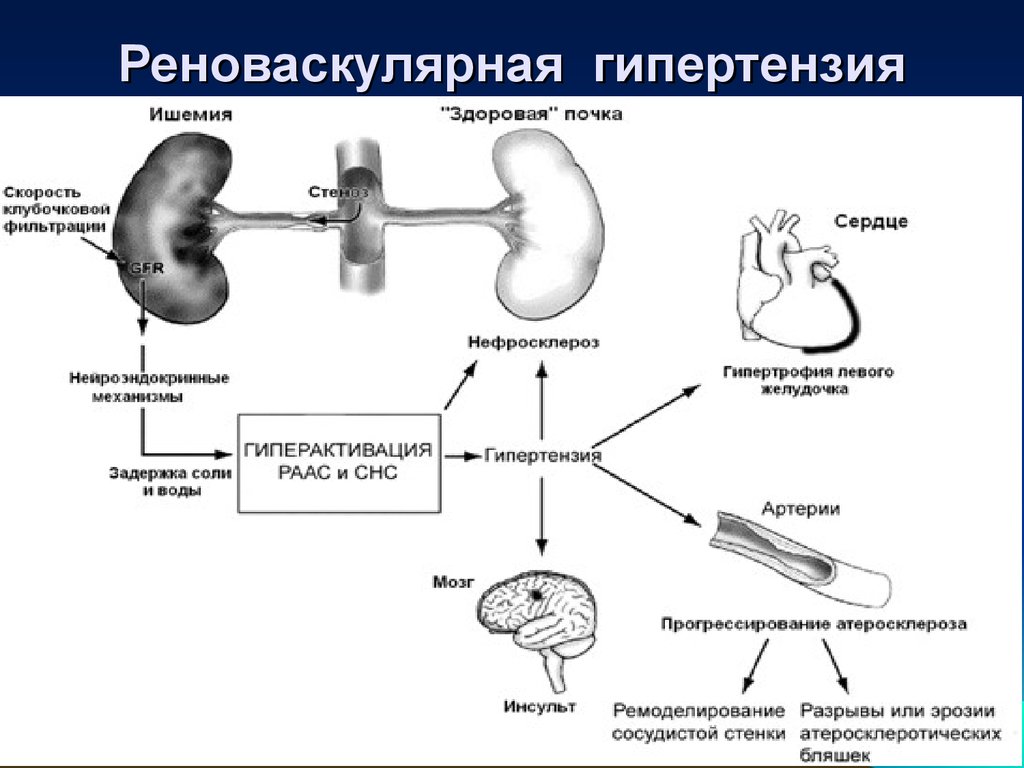 Может помочь изменение повседневных привычек, например:
Может помочь изменение повседневных привычек, например:
Если вы не будете лечить почечную гипертензию, у вас может развиться терминальная стадия почечной недостаточности (ваша почка больше не будет работать). Среднее время выживания человека с терминальной стадией почечной недостаточности составляет около двух лет.
Принимайте лекарства и делайте все возможное, чтобы снизить артериальное давление. Держите свое тело здоровым, правильно питаясь, занимаясь спортом и бросая курить. Следите за своими назначениями с вашим поставщиком медицинских услуг.
Какие вопросы я должен задать своему лечащему врачу о почечной гипертензии?
Справка из клиники Кливленда
Почечная гипертензия — очень серьезное заболевание. Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Вы и ваш поставщик медицинских услуг должны уделять пристальное внимание своему кровяному давлению. Среди прочих осложнений высокое кровяное давление (гипертония) может вызвать сердечный приступ, аневризму и инсульт. Посоветуйтесь со своим лечащим врачом, чтобы подобрать наилучшее лечение, обязательно принимайте все лекарства и в точности следуйте всем послеоперационным инструкциям.
Written by Matthew Hoffman, MD
Почечная гипертензия, также называемая реноваскулярной гипертензией, представляет собой повышенное кровяное давление, вызванное заболеванием почек. Обычно его можно контролировать с помощью лекарств от артериального давления. Некоторым людям с почечной гипертензией может помочь ангиопластика, стентирование или хирургическое вмешательство на кровеносных сосудах почек.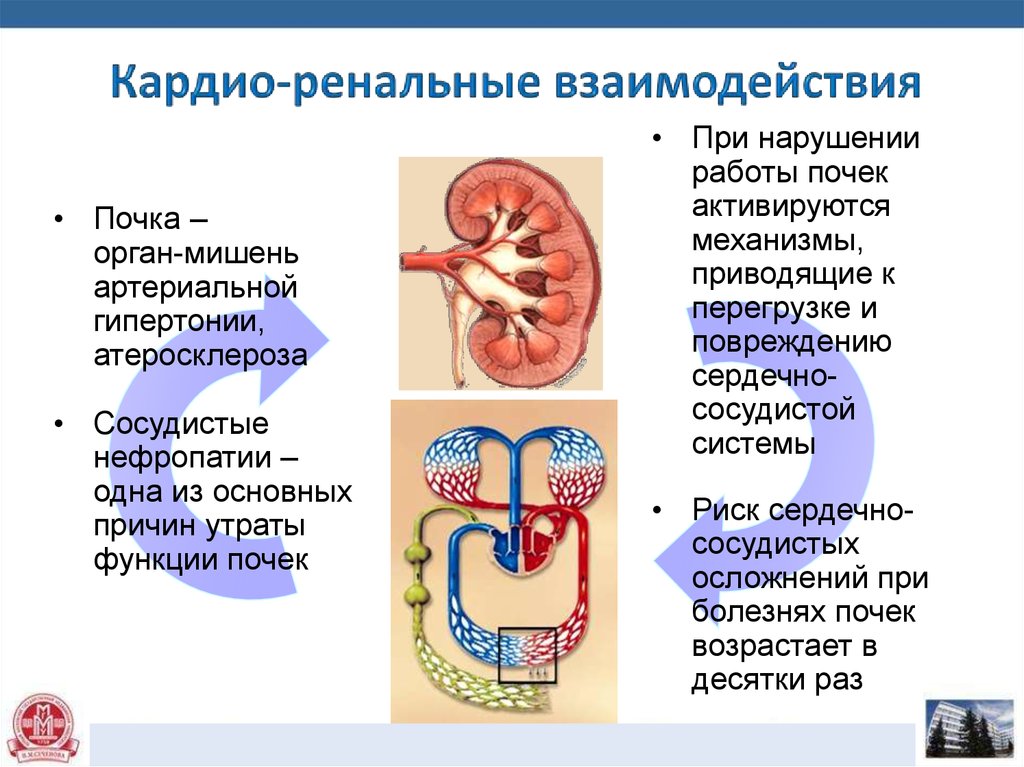
Почечная гипертензия вызывается сужением артерий, доставляющих кровь к почкам. Одна или обе почечные артерии могут быть сужены. Это состояние называется стенозом почечной артерии.
Когда почки получают низкий кровоток, они действуют так, как будто низкий кровоток вызван обезвоживанием. Поэтому они реагируют, высвобождая гормоны, которые стимулируют организм удерживать натрий и воду. Кровеносные сосуды наполняются дополнительной жидкостью, и артериальное давление повышается.
Сужение одной или обеих почечных артерий чаще всего вызвано атеросклерозом или уплотнением артерий. Это тот же процесс, который приводит ко многим сердечным приступам и инсультам. Менее распространенной причиной сужения является фибромышечная дисплазия. Это состояние, при котором структура почечных артерий развивается аномально по неясным причинам.
Почечная гипертензия обычно не вызывает симптомов. Сужение артерий не прощупывается. Если оно не опасно высокое, высокое кровяное давление также не вызывает никаких симптомов. Симптомы сильно повышенного артериального давления включают:
Если оно не опасно высокое, высокое кровяное давление также не вызывает никаких симптомов. Симптомы сильно повышенного артериального давления включают:
Подавляющее большинство людей никогда не испытывают этих симптомов с почечной гипертензией (или какими-либо симптомами почечной гипертензии). Высокое кровяное давление опасно, отчасти потому, что симптомы отсутствуют, поэтому повреждение органов может происходить медленно, незаметно.
Почечная гипертензия может вызвать хроническое заболевание почек. Это медленное снижение функции почек. Пока состояние не прогрессирует, хроническое заболевание почек также не вызывает симптомов.
Поскольку симптомы обычно отсутствуют, врач может заподозрить почечную гипертензию, если у человека наблюдается неконтролируемое высокое кровяное давление, несмотря на прием нескольких лекарств, или необъяснимое хроническое заболевание почек.
Лекарства используются в первую очередь для контроля высокого кровяного давления при почечной гипертензии. Наиболее важные лекарства от кровяного давления для лечения почечной гипертензии включают:
Для большинства людей с почечной гипертензией из-за сужения почечной артерии лекарства могут эффективно контролировать артериальное давление. Однако часто требуется более одного лекарства от артериального давления.
У некоторых людей с почечной гипертензией из-за сужения почечной артерии даже прием трех или более лекарств каждый день может не обеспечивать должного контроля артериального давления. В этих ситуациях может помочь процедура по улучшению притока крови к почкам.
Возможные процедуры включают:
Ангиопластика. Врач проводит катетер через крупную артерию в паху и продвигает его в почечную артерию. Затем на несколько секунд надувается воздушный шар. Это расширяет артерию и улучшает кровоток.
Стентирование. Во время ангиопластики сетчатый стент может быть расширен внутри почечной артерии. Стент остается на месте. Это держит артерию открытой после удаления баллона. Однако исследования не показали, что стентирование более эффективно, чем медикаментозное лечение для большинства людей с почечной гипертензией.
Хирургия. Хирург может обойти суженную почечную артерию, пришив рядом с ней здоровый кровеносный сосуд. Хирургическое вмешательство, как правило, рассматривается только тогда, когда ангиопластика и стентирование невозможны, и выполняется редко.
Эти процедуры аналогичны тем, которые используются для улучшения кровотока в сердце у людей с ишемической болезнью сердца.
Для людей, чье артериальное давление не контролируется с помощью нескольких лекарств, или для тех, кто не переносит лекарства от артериального давления, процедура может быть эффективным средством лечения почечной гипертензии.