2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
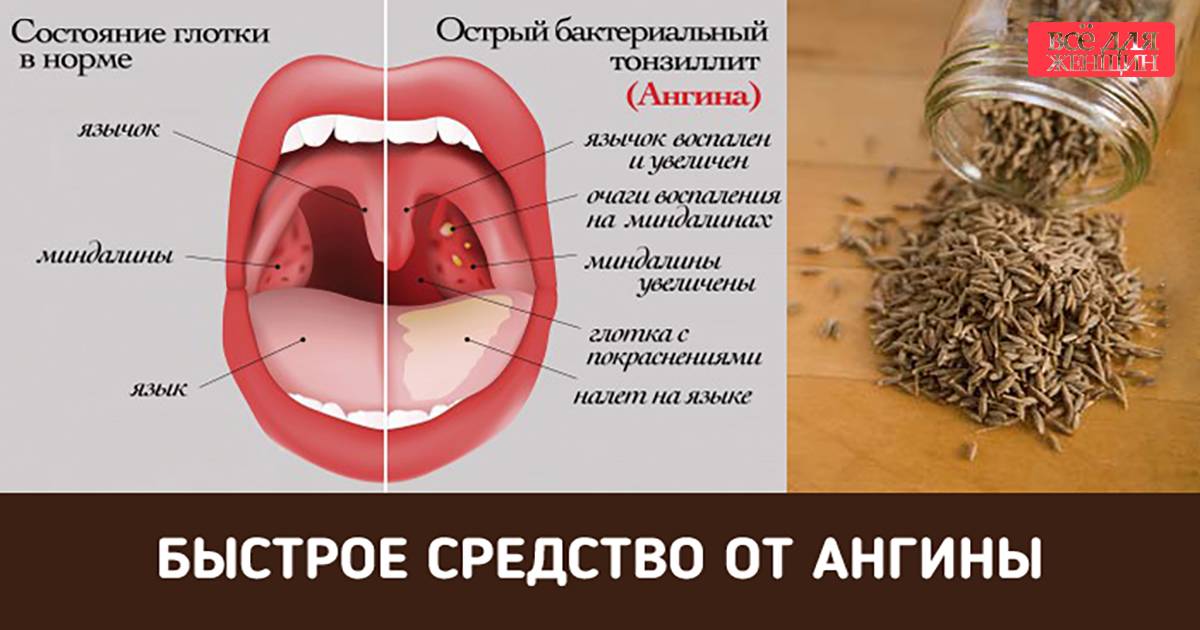
Ангина – это острое инфекционное заболевание, вызывающее воспаление нёбных миндалин. Другое название заболевания – острый тонзиллит (от латинского слова tonsillae – «миндалины»).
Нёбные миндалины (в народе их ещё называют гландами) являются форпостом нашей иммунной системы. Именно здесь защитные силы организма дают первый отпор болезнетворным бактериям и вирусам, попадающим в ротоглотку вместе с пищей и воздухом.
Миндалины представляют собой железы овоидной формы (своей формой они напоминают орех миндаля, откуда и такое название), образованные лимфоидной тканью. У лимфоидной ткани две основные функции – кроветворная и защитная. В миндалинах вырабатываются лимфоциты – главные клетки иммунной системы, обеспечивающие гуморальный иммунитет, то есть выработку антител. Также в миндалинах находятся макрофаги – клетки, которые обволакивают и уничтожают чужеродные микроорганизмы.
Нёбные миндалины испещрены криптами – каналами, которые начинаются на поверхности и уходят в глубину тела миндалин. Эти каналы работают как ловушки для чужеродных агентов, попадая в которые они, во-первых, уничтожаются, а во-вторых, к ним вырабатываются антитела, которые потом разносятся током крови по всему организму. Поэтому ситуация в миндалинах всегда находится на грани воспалительного процесса. И если иммунная защита организма по какой-то причине оказывается ослабленной (например, в результате частых простудных заболеваний) или инфекция оказывается особенно «агрессивной», воспаление в миндалинах приобретает патологический характер. А поскольку миндалины отвечают за сам иммунитет, последствия болезни могут сказаться по всему организму. Именно это делает ангину опасным заболеванием.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Ангиной часто болеют дети. Это связано с тем, что у детей миндалины только формируются, а, следовательно, защитная реакция организма ещё не является полноценной. А после 35-40 лет болезнь, как правило, не встречается – лимфоидная ткань, из которой состоят нёбные миндалины, начинает атрофироваться; в пожилом возрасте миндалины исчезают.
А после 35-40 лет болезнь, как правило, не встречается – лимфоидная ткань, из которой состоят нёбные миндалины, начинает атрофироваться; в пожилом возрасте миндалины исчезают.
Возбудителями ангины в большинстве случаев являются бактерии. Однако её причиной может быть и вирус, и грибок. Воспаление может быть поверхностным (катаральная ангина), а может распространиться в глубину тела миндалин. Нагноение крипт, которыми испещрены миндалины, приводит к более тяжёлой форме заболевания (лакунарная ангина; лакуны – это устья, которыми крипты открываются на поверхность миндалин). Самой тяжелой формой заболевания является фолликулярная ангина, когда воспаляются фолликулы – лимфатические узлы, располагающиеся по всему телу миндалин (как по поверхности, так и в глубине). Воспаление может не ограничиваться только нёбными миндалинами, а переходить на соседние ткани и другие органы. Иначе говоря, под именем ангины скрывается целый «букет» заболеваний, разобраться в котором и правильно определить необходимый курс лечения может только врач.
Бактерии – возбудители ангины широко распространены и являются причиной многих других заболеваний. Поэтому источником инфекции может стать человек, болеющий не обязательно ангиной. У него вообще может не быть острой формы болезни, достаточно того, что он – носитель болезнетворных бактерий.
Очень часто ангина приходит не извне, а изнутри организма. Мы сами являемся носителями этих бактерий. Воспалительные процессы в миндалинах в неострой форме могут длиться месяцами, а то и годами. В этом случае говорят о хроническом тонзиллите. При наличии хронического тонзиллита ангина – это его обострение. Обострению способствуют переохлаждение или ослабление организма. Если человек часто болеет ангиной, то, скорее всего, у него – хронический тонзиллит.
Ощущение болезни приходит внезапно. Больной чувствует сильную боль в горле, резко повышается температура. Росту температуры может предшествовать озноб.
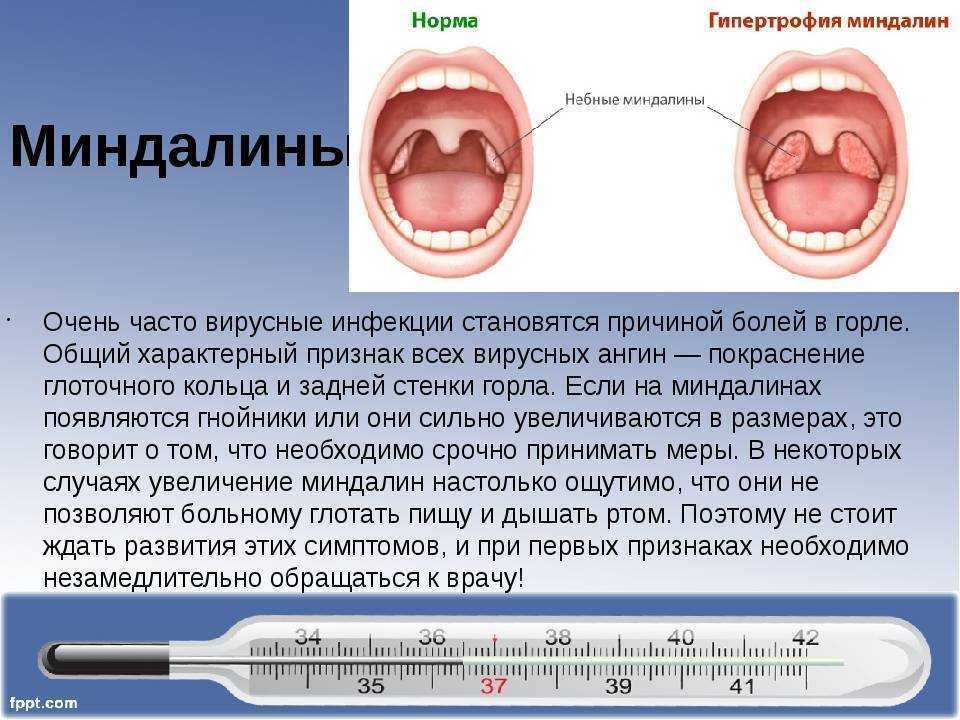
При осмотре горла наблюдается покраснение миндалин. Миндалины увеличиваются в размерах (отекают). Увеличиваются лимфатические узлы в подчелюстной области.
Миндалины увеличиваются в размерах (отекают). Увеличиваются лимфатические узлы в подчелюстной области.
При лакунарной ангине лакуны миндалин расширены, в них скапливаются гнойные массы. На миндалинах виден налёт, похожий на пленку. Температура тела может достигать 40°С.
В случае фолликулярной ангины при осмотре миндалин видны шаровидные желтые образования – так выглядят воспалившиеся фолликулы. Отек регионарных лимфатических узлов выражен крайне резко. Иногда наблюдается отек мягких тканей на стороне пораженной миндалины.
Ангина в любой форме, а особенно лакунарная и фолликулярная, приводит к общей интоксикации. Продукты жизнедеятельности болезнетворных микробов всасываются в кровь и разносятся по всему организму. Может поражаться ткань кровеносных сосудов, нервной системы, почек, печени, сердца. Самые распространённые симптомы интоксикации – головная боль и общая слабость.
Боль в горле
Боль в горле при ангине соответствует степени развития воспаления. Чаще всего при ангине наблюдается ноющая боль в горле, усиливающаяся при глотании. Боль может иррадиировать (отдавать) в область уха.
Чаще всего при ангине наблюдается ноющая боль в горле, усиливающаяся при глотании. Боль может иррадиировать (отдавать) в область уха.
Повышение температуры
Для ангины характерное резкое повышение температуры. Температура поднимается до 38°С и выше.
Головная боль
Головная боль при ангине – следствие интоксикации. Патогенные микроорганизмы, вызвавшие воспалительный процесс в миндалинах, вырабатывают вещества, являющиеся для человека токсинами, отравляющими организм, нарушающими работу его органов и систем. Эти токсины раздражают нервные окончания и волокна черепно-мозговых нервов, вызывая головную боль.
Подробнее о симптоме
Слабость
Общая слабость при ангине – еще одно следствие интоксикации. Токсины накапливаются в мышцах, снижая активность мышечных сокращений, вызывая мышечную боль (миалгию), ломоту во всём теле. Они также нарушают работу центральной нервной системы, способствуя возникновению сонливости и апатии.
Подробнее о симптоме
Для назначения эффективного курса лечения большое значение имеет правильная постановка диагноза.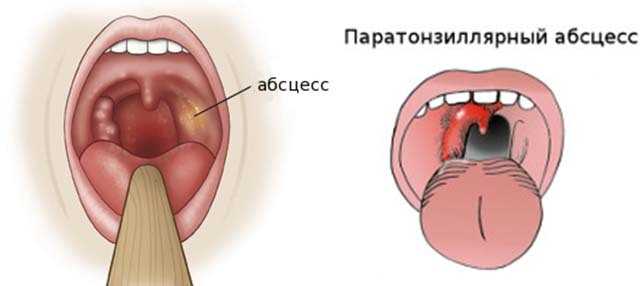 Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
Фарингоскопия
Фарингоскопия – это визуальный осмотр слизистой горла. Позволяет врачу оценить состояние слизистой. Диагноз "ангина" в большинстве случаев ставится на основании результатов фарингоскопии.
Подробнее о методе диагностики
Бактериологический посев
Бактериологический посев позволяет выявить возбудителя, вызвавшего воспаление миндалин. Для анализа используется отделяемое, взятое в области воспаления. Материал помещается в благоприятную для патогенных микроорганизмов среду. Размножившиеся микроорганизмы позволяют сделать вывод о присутствии данного вида патогенных микроорганизмов в области воспаления.
АСЛО - анализ крови на антитела к стрептококку
Анализ показывает, каково содержание в крови антител к стрептококку. Превышение нормы свидетельствует о перенесённой стрептококковой инфекции. Незначительное превышение, как правило, говорит о том, что человек переболел стрептококковой инфекцией уже давно. Высокие показатели указывают на недавнее заражение.
Превышение нормы свидетельствует о перенесённой стрептококковой инфекции. Незначительное превышение, как правило, говорит о том, что человек переболел стрептококковой инфекцией уже давно. Высокие показатели указывают на недавнее заражение.
Позволяет подтвердить бактериальный характер ангины.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Прежде всего, при ангине проводится местное лечение. Подобное лечение (полоскания, препараты для рассасывания) поможет уменьшить боль в горле, снизить остроту воспаления. Полоскание предпочтительнее, поскольку в этом случае гной, патогенные микробы и продукты их жизнедеятельности не проглатываются, а вымываются из миндалин и выплёвываются.
Однако во многих случаях с помощью одного местного лечения ангину вылечить невозможно. Поэтому, как правило, лечение ангины включает в себя курс антибиотиков. Продолжительность приёма лекарств устанавливает врач. Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Антибактериальная терапия
Антибиотики применяются в лечении ангины, если она вызвана бактериальной инфекцией. Курс лечения должен быть назначен врачом. Самолечение антибиотиками недопустимо.
Подробнее о методе лечения
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Читать полностью
Читать полностью
Читать полностью
Читать полностью
Все заболевания
Ангина - инфекционная болезнь, которая может протекать с различной степенью сложности. Она сопровождается воспалением миндалин, которое может быть вызвано целым рядом бактерий, вирусов и грибков. Эти возбудители внедряются в организм как при контакте с заражённым человеком, так и из внутренних органов самого больного. Очагами заражения могут быть локализации хронических внутренних инфекций: гайморит, кариес и пр.
Она сопровождается воспалением миндалин, которое может быть вызвано целым рядом бактерий, вирусов и грибков. Эти возбудители внедряются в организм как при контакте с заражённым человеком, так и из внутренних органов самого больного. Очагами заражения могут быть локализации хронических внутренних инфекций: гайморит, кариес и пр.
Заболевание осложнено тем, что при нём выделяется большое количество токсинов, вызывающее резкое ухудшение состояния. Кроме того, инфекционный процесс поражает сердце, суставы, почки, а в четверти случаев приводит к осложнениям.
Ангина в подавляющем большинстве случаев начинается с попадания в организм человека специфического стрептококка группы А, относящегося к вирусам. Реже болезнь становится причиной действия и развития таких микробов:

Самый распространённый путь распространения ангины – воздушно-капельный, при котором вдыхаются капельки жидкости, попавшие от больного человека к здоровому. Заболевание наступает не в 100% случаев, но более вероятным его делает пересушенный воздух непроветриваемого помещения и несоблюдение личной гигиены.
Более подвержены развитию ангины люди при действии таких предрасполагающих факторов:
Симптомы ангины очень похожи на простуду, но выражены гораздо сильнее. Общими признаками являются:

Дальнейшее развитие симптомов отличается в зависимости от формы болезни:
 Язвенно-некротическая форма часто происходит с понижением температуры после острого периода, что может вызвать иллюзию выздоровления. Нередко провоцирует осложнения с последующими признаками сильной интоксикации.
Язвенно-некротическая форма часто происходит с понижением температуры после острого периода, что может вызвать иллюзию выздоровления. Нередко провоцирует осложнения с последующими признаками сильной интоксикации.У пациентов, которые подозревают у себя ангину, возникают вопросы, к кому обращаться, что делать для проведения диагностики и какой врач должен проводить лечение. При катаральной форме без осложнений диагностикой и лечением занимается терапевт, который в амбулаторном режиме назначает обследование и курс лечения.
Если же к заболеванию присоединяются осложнения, то необходимо обращаться к отоларингологу (ЛОРу). В ряде случаев для быстрой стабилизации состояния может понадобиться помещение больного в стационар инфекционного отделения. Иногда при специфических осложнениях приходится обратиться за консультацией также к таким узким специалистам, как кардиолог, нефролог или ревматолог.
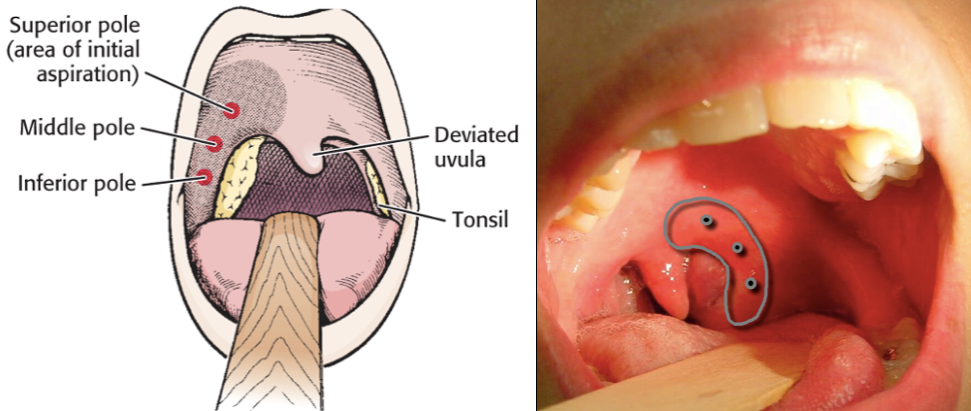
На приёме у врача проводится визуальный осмотр миндалин и лимфоузлов, которого иногда достаточно для установления первичного диагноза. Для его подтверждения могут понадобиться такие анализы:
Для его подтверждения могут понадобиться такие анализы:
На основе полученных данных лечащий врач назначает курс лечения. Оно подразумевает медикаментозную терапию антибиотиками, противовирусными или антимикотическими средствами в зависимости от типа возбудителя. Для быстрого снижения симптомов ангины рекомендуют частое полоскание горла антисептическими средствами и обработку спреями.
Для борьбы с высокой температурой назначают жаропонижающие, а для снижения отёка глотки – антигистамины. Нередко курс лечения ангины проходит в комплексе с физиотерапевтическими методами. Это помогает избежать развития осложнений и сократить время терапии. Физиотерапевт может проводить сеансы криотерапии, лазеротерапии, электрофореза и пр.
При соблюдении всех правил и рекомендаций пациенту должно стать легче в течение нескольких суток, в противоположном случае возможно развитие тяжёлых осложнений, таких как пиелонефрит, абсцессы, поражения почек и сепсис.
На время лечения ангины пациент должен соблюдать постельный режим, пить большое количество жидкости и употреблять мягкую пищу, не доставляющую болезненных ощущений при глотании.
Обратите внимание! Информация на этой странице представлена для ознакомления. Для назначения лечения необходимо обратиться к врачу.
17 июля 2018
5786 просмотров
Рейтинг:
Оцените статью:
Оценить
Чтобы диагностировать стенокардию, ваш лечащий врач проведет медицинский осмотр и задаст вопросы о ваших симптомах. Вас также спросят о любых факторах риска, в том числе о том, есть ли у вас семейная история сердечных заболеваний.
Тесты, используемые для диагностики и подтверждения стенокардии, включают:
 Липкие пластыри (электроды) накладывают на грудь, а иногда и на руки и ноги. Провода соединяют электроды с компьютером, который отображает результаты теста. ЭКГ может показать, бьется ли сердце слишком быстро, слишком медленно или вообще не бьется. Ваш поставщик медицинских услуг также может искать закономерности в сердечном ритме, чтобы увидеть, был ли кровоток через сердце замедлен или прерван.
Липкие пластыри (электроды) накладывают на грудь, а иногда и на руки и ноги. Провода соединяют электроды с компьютером, который отображает результаты теста. ЭКГ может показать, бьется ли сердце слишком быстро, слишком медленно или вообще не бьется. Ваш поставщик медицинских услуг также может искать закономерности в сердечном ритме, чтобы увидеть, был ли кровоток через сердце замедлен или прерван.  Стресс-тест обычно включает в себя ходьбу по беговой дорожке или езду на велотренажере под наблюдением за сердцем. Другие тесты могут быть выполнены одновременно со стресс-тестом. Если вы не можете заниматься спортом, вам могут дать лекарства, которые имитируют воздействие физических упражнений на сердце.
Стресс-тест обычно включает в себя ходьбу по беговой дорожке или езду на велотренажере под наблюдением за сердцем. Другие тесты могут быть выполнены одновременно со стресс-тестом. Если вы не можете заниматься спортом, вам могут дать лекарства, которые имитируют воздействие физических упражнений на сердце. 
Коронарография. Коронарная ангиография использует рентгеновское изображение для исследования внутренней части кровеносных сосудов сердца. Это часть общей группы процедур, известных как катетеризация сердца.
Медицинский работник вводит тонкую трубку (катетер) через кровеносный сосуд в руке или паху в артерию в сердце и через катетер вводит краситель. Краситель делает сердечные артерии более четкими на рентгеновском снимке. Ваш поставщик медицинских услуг может назвать этот тип рентгеновского снимка ангиограммой.
Краситель делает сердечные артерии более четкими на рентгеновском снимке. Ваш поставщик медицинских услуг может назвать этот тип рентгеновского снимка ангиограммой.
Варианты лечения стенокардии включают:
Целями лечения стенокардии являются снижение частоты и тяжести симптомов и снижение риска сердечного приступа и смерти.
Вам потребуется немедленное лечение, если у вас нестабильная стенокардия или стенокардия, которая отличается от обычной боли.
Если изменения образа жизни, такие как здоровое питание и физические упражнения, не улучшают здоровье сердца и не облегчают боль при стенокардии, могут потребоваться лекарства. Лекарства для лечения стенокардии могут включать:
Лекарства для лечения стенокардии могут включать:
 Один из этих препаратов может быть рекомендован, если вы не можете принимать аспирин.
Один из этих препаратов может быть рекомендован, если вы не можете принимать аспирин.  Если у вас высокое кровяное давление, диабет, признаки сердечной недостаточности или хронического заболевания почек, ваш лечащий врач может назначить один из этих типов лекарств.
Если у вас высокое кровяное давление, диабет, признаки сердечной недостаточности или хронического заболевания почек, ваш лечащий врач может назначить один из этих типов лекарств. Иногда для увеличения притока крови к сердцу может быть рекомендован немедикаментозный вариант, называемый усиленной внешней контрпульсацией (УНКП). С EECP манжеты для измерения артериального давления надеваются на икры, бедра и таз. EECP требует нескольких сеансов лечения. УНКП может помочь уменьшить симптомы у людей с частой неконтролируемой стенокардией (рефрактерной стенокардией).
Если изменение образа жизни, лекарства или другие методы лечения не уменьшают боль при стенокардии, может потребоваться катетеризация или операция на открытом сердце.
Операции и процедуры, используемые для лечения стенокардии и ишемической болезни сердца, включают:
Ангиопластика со стентированием. Во время ангиопластики, также называемой чрескожным коронарным вмешательством (ЧКВ), в суженную артерию вводят крошечный баллон. Баллон надувают, чтобы расширить артерию, а затем обычно вставляют небольшую спираль из проволочной сетки (стент), чтобы артерия оставалась открытой.
Ангиопластика со стентированием улучшает кровоток в сердце, уменьшая или устраняя стенокардию. Ангиопластика со стентированием может быть хорошим вариантом лечения для пациентов с нестабильной стенокардией или если изменения образа жизни и лекарства неэффективны для лечения хронической стабильной стенокардии.
 Во время операции коронарного шунтирования вена или артерия из какого-либо другого участка тела используется для обхода заблокированной или суженной сердечной артерии. Шунтирование увеличивает приток крови к сердцу. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, которая не отвечает на другие виды лечения.
Во время операции коронарного шунтирования вена или артерия из какого-либо другого участка тела используется для обхода заблокированной или суженной сердечной артерии. Шунтирование увеличивает приток крови к сердцу. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, которая не отвечает на другие виды лечения. Запись на прием в клинику Майо
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Заболевания сердца часто являются причиной стенокардии. Внесение изменений в образ жизни для поддержания здоровья сердца является важной частью лечения стенокардии. Попробуйте эти стратегии:
 Если вам нужна помощь в отказе от курения, поговорите со своим лечащим врачом о лечении отказа от курения.
Если вам нужна помощь в отказе от курения, поговорите со своим лечащим врачом о лечении отказа от курения. 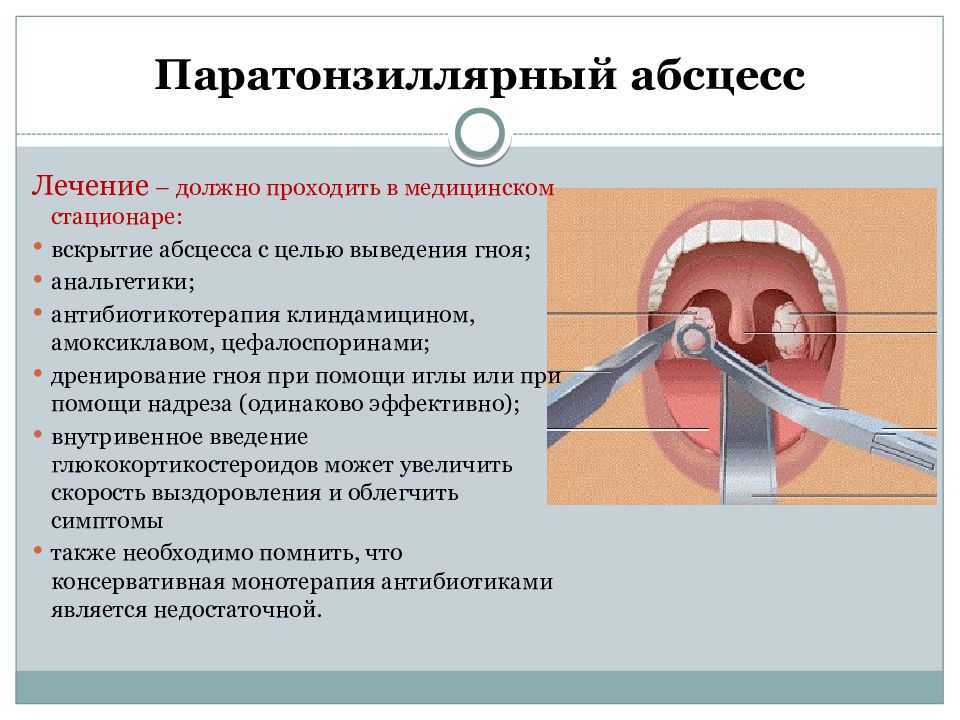 Если вы решили пить алкоголь, делайте это умеренно. Для здоровых взрослых это означает до одной порции в день для женщин и до двух порций в день для мужчин.
Если вы решили пить алкоголь, делайте это умеренно. Для здоровых взрослых это означает до одной порции в день для женщин и до двух порций в день для мужчин. Если у вас возникла внезапная боль в груди (нестабильная стенокардия), немедленно позвоните по телефону 911 или в местный номер службы экстренной помощи.
Если у вас есть наследственный анамнез сердечно-сосудистых заболеваний, запишитесь на прием к своему лечащему врачу.
Встречи могут быть короткими, и часто есть что обсудить. Так что это хорошая идея, чтобы принять меры, чтобы подготовиться к вашей встрече. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от вашего поставщика медицинских услуг.
Время, проведенное с вашим поставщиком медицинских услуг, ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. При стенокардии некоторые основные вопросы, которые следует задать врачу, включают:
Не стесняйтесь задавать любые другие вопросы, которые могут у вас возникнуть во время приема.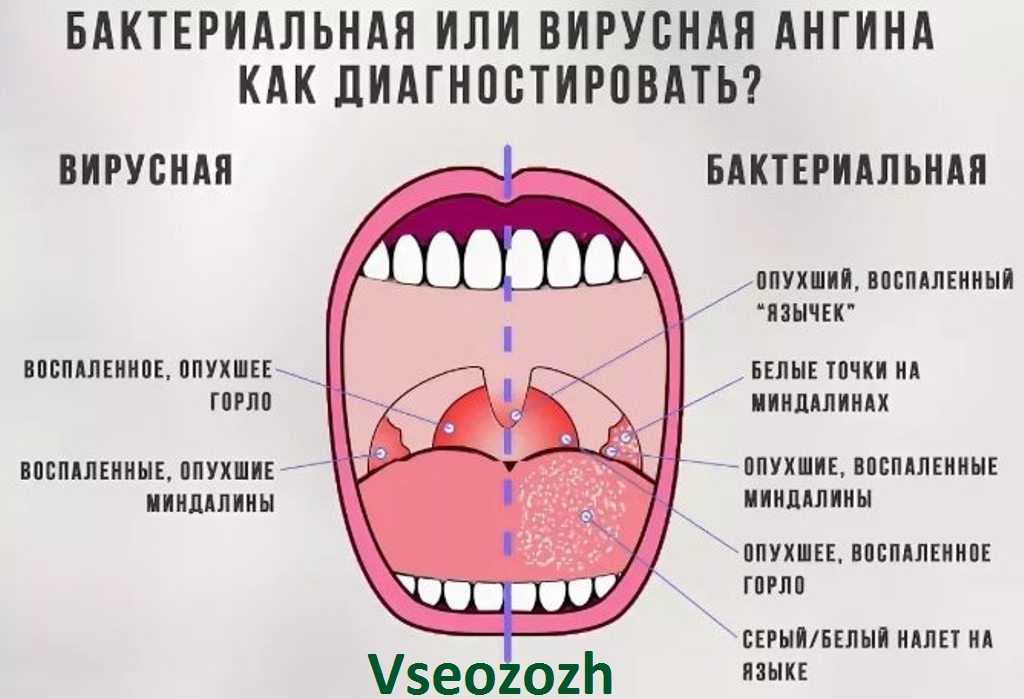
Ваш лечащий врач, скорее всего, задаст вам ряд вопросов. Готовность ответить на них может сэкономить время для просмотра любой информации, на которую вы хотите потратить больше времени. Ваш лечащий врач может спросить:
 )
) Изменить здоровый образ жизни никогда не рано. Попробуйте выполнить следующие действия:
Персонал клиники Мэйо
Является ли боль в груди следствием несварения желудка из-за острой пищи, или ваше тело может насторожиться вы к более серьезной проблеме, требующей медицинской помощи?
Боль в груди, также известная как стенокардия, является ключевым показателем ишемической болезни сердца, наиболее распространенного типа болезни сердца, от которой ежегодно умирают 365 000 человек.
Вот что вам нужно знать о боли в груди, ее причинах, методах лечения и признаках серьезных проблем с коронарной артерией.
Боль в груди может быть вызвана любой структурой тела в груди или даже животе, включая поверхностные структуры, такие как кожа, соединительная ткань и поверхностные нервы, или глубокие структуры и органы, такие как сердце, легкие и желудок. Другие несердечные состояния, вызывающие боль в груди, могут включать опоясывающий лишай, воспаление нервов стенки грудной клетки или хрящей грудной клетки, пептические язвы или ГЭРБ, спазм пищевода и, редко, воспаление поджелудочной железы или желчного пузыря. Боль в груди может быть вызвана травмой грудной клетки, растяжением мышц, проблемами с легкими или кислотным рефлюксом.
Другие несердечные состояния, вызывающие боль в груди, могут включать опоясывающий лишай, воспаление нервов стенки грудной клетки или хрящей грудной клетки, пептические язвы или ГЭРБ, спазм пищевода и, редко, воспаление поджелудочной железы или желчного пузыря. Боль в груди может быть вызвана травмой грудной клетки, растяжением мышц, проблемами с легкими или кислотным рефлюксом.
Причины, которые нас больше всего беспокоят, связаны либо с закупоркой артерии сердца, либо с проблемой одного из клапанов сердца. Высокое кровяное давление также может вызывать боль в груди и является поводом для беспокойства. При подозрении на любую из этих причин пациенты должны обратиться к врачу. Иногда это трудно отличить, но врач может помочь.
Боль в груди, возникающая при сердечных заболеваниях, как правило, медленно начинается и медленно проходит, длящаяся минуты, а не секунды. Это часто связано с другими тревожными симптомами, такими как одышка, потеря сознания или почти потеря сознания, тошнота, рвота и обильное потоотделение.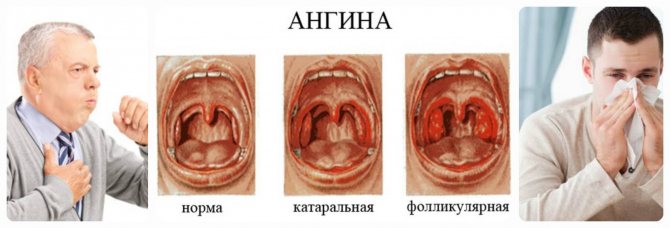 Сердечная боль в грудной клетке также может иррадиировать в шею, челюсть или внутреннюю часть левой руки; оно редко меняется в зависимости от положения, но ухудшается при нагрузке или физической активности.
Сердечная боль в грудной клетке также может иррадиировать в шею, челюсть или внутреннюю часть левой руки; оно редко меняется в зависимости от положения, но ухудшается при нагрузке или физической активности.
Для получения дополнительной информации о сердечных приступах, а также полезной инфографики посетите информационную страницу CardioSmart Американского колледжа кардиологов.
Обращайтесь к врачу в любое время, когда вас беспокоит боль в груди. Нам хорошо известно о «голливудском сердечном приступе», когда у пациентов возникает легкая или сильная боль в груди, локализующаяся в центре груди и распространяющаяся вниз по левой руке, что указывает на сердечный приступ. Но у пациентов может быть ряд симптомов, которые обычно не связаны с болезнью сердца, например:
Боль в груди может быть вызвана рядом причин, но если у пациента появилась боль в груди, особенно во время физических упражнений, ему обязательно следует обратиться к врачу.
Как правило, все боли в грудной клетке должны быть оценены врачом, за исключением случаев, когда для них имеется явная и обратимая причина (легкая травма, порезы, ожоги, ушибы и т. д.). Следует отметить, что ранние стадии сердечного приступа часто ошибочно интерпретируются как газы, расстройство желудка или изжога, а легочная эмболия (сгустки крови, перемещающиеся в легкие) часто ошибочно интерпретируются как различные заболевания легких, такие как астма, пневмония, плеврит или эмфизема.
Боль в груди, которая является постоянной или ухудшается, увеличивается по интенсивности или частоте или связана с любым из вышеперечисленных симптомов, должна быть срочно оценена. Непрекращающаяся боль в груди должна стать поводом для звонка в службу 9-1-1.
"Почему у меня болит грудь?" Это общий вопрос, который люди задают себе, и возможность ответить на него может идти рука об руку с профилактикой. Будущая профилактика начинается с распознавания боли и детализации наблюдений, таких как:
Запишите все это, и закономерности появятся.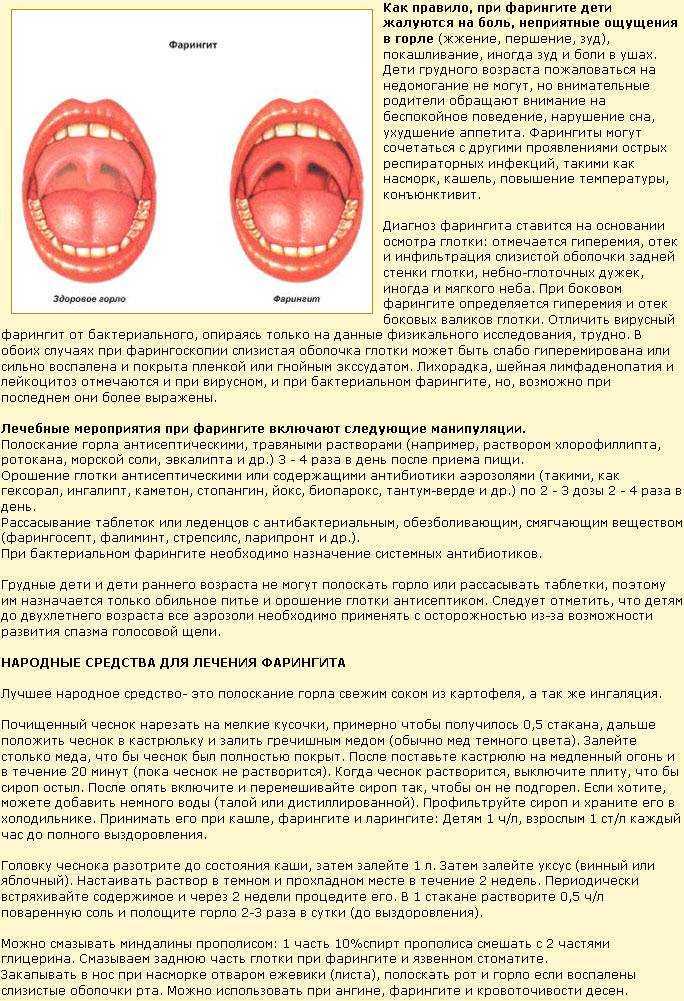 Как только пациенты создают «журнал симптомов», они могут представить его поставщикам медицинских услуг, которые могут внести конкретные предложения по диагностике и лечению симптомов.
Как только пациенты создают «журнал симптомов», они могут представить его поставщикам медицинских услуг, которые могут внести конкретные предложения по диагностике и лечению симптомов.
Упражнения также являются отличным способом определить, может ли боль в груди быть вызвана сердцем или нет. Если кто-то испытывает боль или давление в груди при предсказуемом уровне физической активности, например, при ходьбе по лестнице, и боль проходит в покое, это, вероятно, связано с сужением коронарной артерии.
Если боль в груди вызвана закупоркой одной из артерий сердца, ее обычно лечат одним из трех способов: 1) медикаментозное лечение, 2) стентирование или 3) хирургическое шунтирование артерии. Лекарства, часто наш первый выбор, которые снижают кровяное давление, снижают уровень холестерина и облегчают боль от стеноза, могут быть основой терапии.
Однако, если закупорка серьезная или если боль не снимается лекарствами, пациенту может быть полезен стент, представляющий собой крошечную трубку из металлической сетки, которая помогает обеспечить адекватный кровоток через артерию.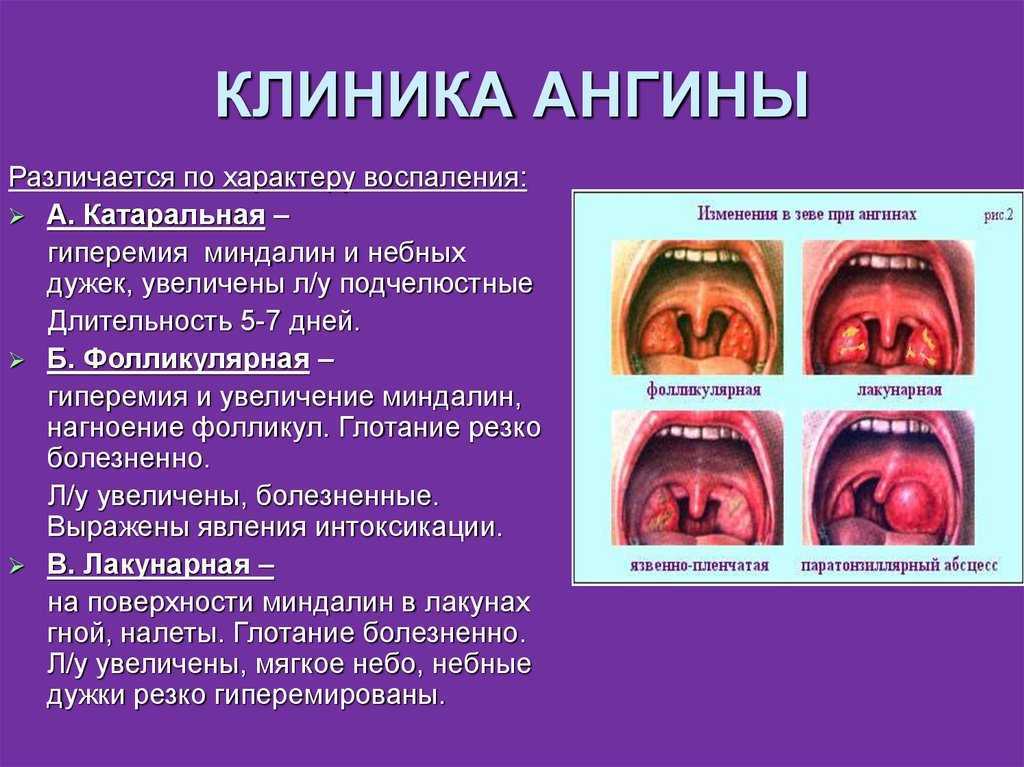 В случаях, когда закупорка довольно серьезная или в местах, которые невозможно лечить с помощью стентов, мы прибегаем к третьему варианту, который представляет собой операцию аортокоронарного шунтирования. В этом случае хирург будет использовать собственные артерии или вены пациента, чтобы обойти закупорку.
В случаях, когда закупорка довольно серьезная или в местах, которые невозможно лечить с помощью стентов, мы прибегаем к третьему варианту, который представляет собой операцию аортокоронарного шунтирования. В этом случае хирург будет использовать собственные артерии или вены пациента, чтобы обойти закупорку.
В Медицинском университете Чикаго мы можем лечить боль в груди, вызванную сужением или закупоркой коронарных артерий, и вставлять коронарные стенты с помощью минимально инвазивной процедуры, называемой коронарной ангиографией или катетеризацией сердца. Небольшой катетер размером со спагетти вводят в крупную артерию на запястье или в паху, и коронарные артерии видны на рентгенограмме после введения небольшого количества красителя.
Медицинские специалисты UChicago предлагают один из самых широких спектров передовых диагностических тестов и методов лечения сердечно-сосудистых заболеваний, доступных в любом месте региона, от простых медицинских методов лечения до самых передовых многопрофильных методов лечения, проводимых группами специалистов по сердечно-сосудистым заболеваниям и хирургов, которые работают с использованием интегрированного подход сердечной команды.