2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Давайте разберемся с целями лечения и современнымарсеналом противоастматических препаратов. Итак, начнем с реальных целей терапии бронхиальной астмы. Кратко они сводятся к формуле: достижение контроля над астмой. И это справедливо для пациента любого возраста, с любой исходнойтяжестью состояния.
Контролируемая астма должна вести себя так, чтобы не напоминать о себеникакими симптомами как можно дольше. И опыт последних лет говорит о том, что этой высокой цели можно достичь у большинства пациентов. Только для этого необходимо всей семье поработать совместно (с лечащим врачом). А вот пассивное ожидание чудес (например, полного и окончательного исцеления или того, что ребенок «перерастет» свою болезнь) – не рекомендуется.
Итак, для сотрудничества нам понадобится общий язык и инструментысамоконтроля: дневник симптомов и пикфлоуметрии, регулярное заполнениеопросников АСТ и/или ACQ. Незнакомые слова? Обратитесь к статьям этого жераздела на нашем сайте или к своему лечащему врачу. А в рамках этоймаленькой статьи расскажу о двух группах противоастматичекихпрепаратов. Это – СРЕДСТВА БАЗИСНОЙ ТЕРАПИИ (1) и ПРЕПАРАТЫ СКОРОЙПОМОЩИ (2)*.
1. СРЕДСТВА БАЗИСНОЙ ТЕРАПИИ *
Врач назначает обычно сразу на длительный срок (месяцы!) с противовоспалительной целью, для ежедневного применения вне зависимостиот наличия/отсутствия проявлений астмы в данный момент, для профилактики, а не снятия бронхиальной обструкции. На эти лекарства и возлагаются главныенадежды по достижению контроля над астмой. Причем длительность ихприменения не ограничена, нет понятия «пройти курс лечения»: лекарственнаяподдержка может использоваться так долго, как будет в ней необходимость. Итак, к БАЗИСНЫМ относятся:
 -Мометазон (Астманекс) и Циклесонид (Альвеско). Сегодня ИГКС - изученная и «заслуженная» группа препаратов. Их приход в практику около 40 лет назад стал подлинной революцией в подходах к лечениюастмы, ведь он сделал возможным избежать системного (внутрь или внутривенно) назначения стероидов, а лечить непосредственно воспаленныебронхи! Не будет преувеличением сказать, что ИГКС являются краеугольнымкамнем базисной, противовоспалительной терапии астмы у пациентов любоговозраста и степени тяжести от легкой до тяжелой. Эта группа – препаратыпервого выбора для лечения астмы во всем мире.
-Мометазон (Астманекс) и Циклесонид (Альвеско). Сегодня ИГКС - изученная и «заслуженная» группа препаратов. Их приход в практику около 40 лет назад стал подлинной революцией в подходах к лечениюастмы, ведь он сделал возможным избежать системного (внутрь или внутривенно) назначения стероидов, а лечить непосредственно воспаленныебронхи! Не будет преувеличением сказать, что ИГКС являются краеугольнымкамнем базисной, противовоспалительной терапии астмы у пациентов любоговозраста и степени тяжести от легкой до тяжелой. Эта группа – препаратыпервого выбора для лечения астмы во всем мире. Самойлюбопытной чертой всей группы является таблеттированная форма, а неингалятор. Поэтому никаких технических сложностей с приемом лекарства невозникает ни у старых, ни у малых. Интересным эффектом этой группыпрепаратов является возможность и самостоятельного применения и комбинаций с ИГКС-терапией, особенно актуальная в периоды «всплеска» респираторных вирусных инфекций.
Самойлюбопытной чертой всей группы является таблеттированная форма, а неингалятор. Поэтому никаких технических сложностей с приемом лекарства невозникает ни у старых, ни у малых. Интересным эффектом этой группыпрепаратов является возможность и самостоятельного применения и комбинаций с ИГКС-терапией, особенно актуальная в периоды «всплеска» респираторных вирусных инфекций. Эти лекарства предназначены для планового приемаежедневно ровно два раза в день (утром и вечером), так как действуют как раз в течение 10-12 часов после ингаляции. Часто один препарат выпускается в разных дозировках и/или формах, что очень удобно при переходе на следующийуровень терапии (и поверьте, врач всегда мечтает о «ступени вниз», то естьснижении объемов лекарственной терапии).
Эти лекарства предназначены для планового приемаежедневно ровно два раза в день (утром и вечером), так как действуют как раз в течение 10-12 часов после ингаляции. Часто один препарат выпускается в разных дозировках и/или формах, что очень удобно при переходе на следующийуровень терапии (и поверьте, врач всегда мечтает о «ступени вниз», то естьснижении объемов лекарственной терапии).2. ПРЕПАРАТЫ СКОРОЙ ПОМОЩИ *
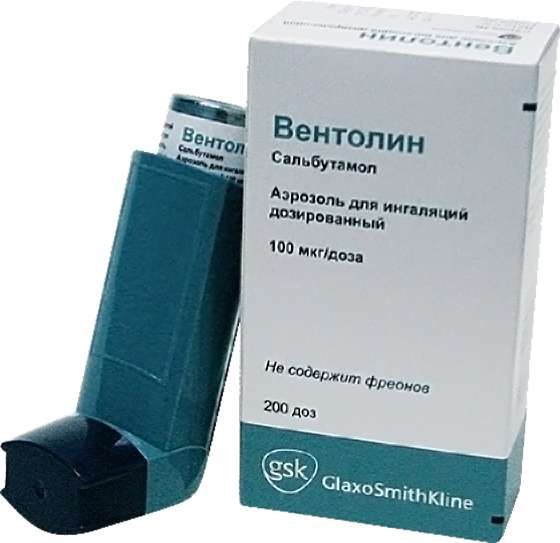
Бронхорасширяющие, бронхолитики, бронхоспазмолитики, бронходилататоры. Они используются, напротив, для быстрого облегчения симптомов астмы в обострении/в приступе, то есть по мере надобности, а не в плановом порядке. В этой группе лекарств не так уж много: Сальбутамол (Вентолин, Саламол), Фенотерол (Беротек), Комбинированные препараты Беродуал и Ипрамол-Стеринеб, а также таблетки и уколы Эуфиллина. Эти лекарства через несколькоминут после приема расслабляют спазмированные гладкие мышцы бронхов, засчет чего и восстанавливается проходимость дыхательных путей, воздух вновьсвободно поступает в бронхи при вдохе и выдыхается при выдохе. Но на другиемеханизмы бронхиальной обструкции – отек слизистой оболочки, выделениеслизи, утолщение стенки бронхов вследствие воспаления и перестройки наклеточном уровне – бронхолитики влиять не умеют. Да и профилактическимдействием они не обладают, за исключением способности предотвращатьбронхоспазм, вызванный физической нагрузкой (астма физического усилия). Эффект – расширение бронхов под действием бронхолитиков - сохраняетсяоколо 3-6 часов. Таким образом, чем чаще больному приходится пользоватьсяпрепаратом скорой помощи, тем хуже контролируется его астма.
Но на другиемеханизмы бронхиальной обструкции – отек слизистой оболочки, выделениеслизи, утолщение стенки бронхов вследствие воспаления и перестройки наклеточном уровне – бронхолитики влиять не умеют. Да и профилактическимдействием они не обладают, за исключением способности предотвращатьбронхоспазм, вызванный физической нагрузкой (астма физического усилия). Эффект – расширение бронхов под действием бронхолитиков - сохраняетсяоколо 3-6 часов. Таким образом, чем чаще больному приходится пользоватьсяпрепаратом скорой помощи, тем хуже контролируется его астма.
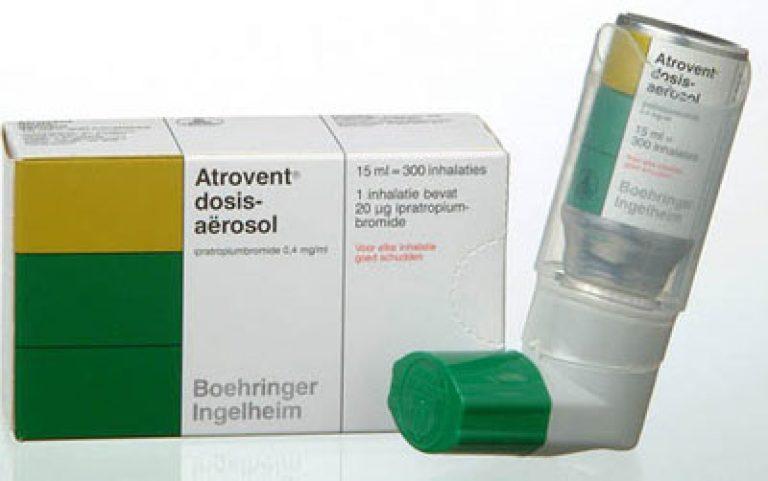
Правда, есть еще группа бронхолитиков для плановой терапии – они начинаютдействовать не так быстро, но зато работают не 3-6ч, а все 8-12, и поэтомуобычно врач назначает их 2 раза в день для приема в течение некотороговремени (от 5 дней до нескольких недель) и всегда в сочетании с ИГКС - это: Сальметерол (Серевент), Формотерол (Форадил, Оксис, Атимос), Кленбутерол, Ипратропиум (Атровент, Ипратропиум-Стеринеб), пролонгированныетеофиллины (таблетки Теопэк, Теотард и др.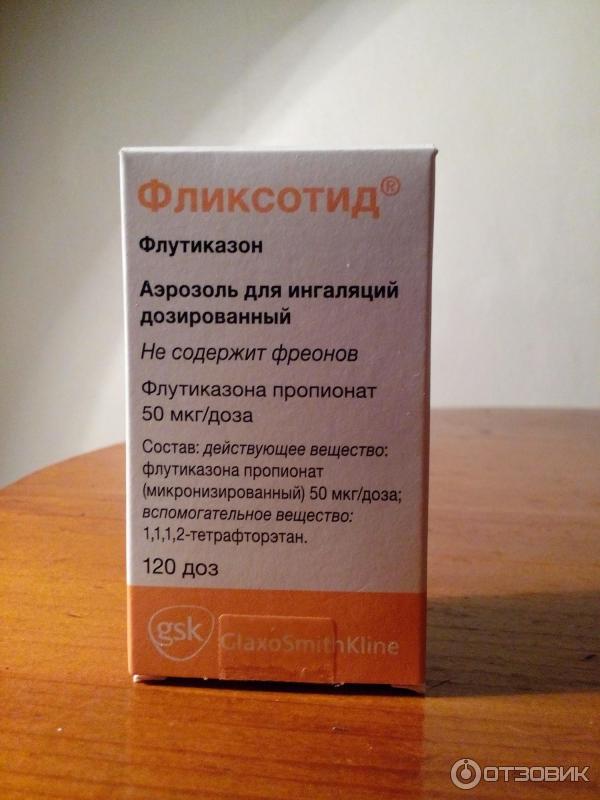 ).
).
Как видите, универсального или идеального лекарства пока не обнаружено. Исследуются и внедряются в жизнь и новые группы средств. У каждогопрепарата, пусть даже отнесенного в одну группу, есть свои нюансыприменения, часто – свое устройство для ингаляции (дозированные аэрозольныеили порошковые ингаляторы, небулайзер), особенности действия, преимуществаи недостатки.
Рассказать обо всем сразу – просто нереально, да наверное и не нужно. Ведь мынаконец добрались до самого интересного. На чем же основан выборконкретного лекарства для конкретного пациента?
Клинические рекомендации по лечению астмы (международные – GINA, российские – Национальная программа) рекомендуют определенную ступеньтерапии в зависимости от того, достигнут ли контроль над астмой. Соответственно, на протяжении времени возможны и «шаги вниз» (то естьснижение доз, числа используемых препаратов) и «шаги вверх» по ступеням (тоесть наращивание терапии).
Необходимо учесть предыдущий индивидуальный опыт самого больного(переносимость, нежелательные явления, мнение об эффективности), правильность применения и удобство ингаляционного устройства, возможныевозрастные ограничения и ограничения по безопасности (у детей, у беременныхи кормящих мам), сопутствующие заболевания и их лечение медикаментами в данное время.
Так что выбор будет делать Ваш лечащий врач в процессе диалога с Вами. И чем активнее и честнее Ваша позиция – тем быстрее удастся найти по-настоящему Ваш препарат. Обязательно попросите доктора проверитьтехнику ингаляции (особенно при переходе на новый для Вас тип устройства или если этого никогда не делали раньше), захватите дневники опросник (проявите свою подкованность в самоконтроле!) и обсудитепоявившиеся вопросы .
Желаю всем астматикам полного контроля!
* При написании названий препаратов даю первым международноенепатентованное наименование, а в скобках – коммерческие наименования.
Юлия Артуровна Яснова, аллерголог-иммунолог Центра «Парацельс»
Ключевые слова для поиска
Воспаление бронхов проявляется в первую очередь надсадным сухим или влажным кашлем в сочетании с одышкой, дискомфортом в груди, иногда – свистящими хрипами. Это состояние намного снижает качество жизни. К тому же бронхит может осложняться бактериальной инфекцией, которая приводит к развитию опасного осложнения — воспаления легких. Чтобы этого не допустить, нужно вовремя начинать лечение [1]. Какие средства используются с этой целью? И как выбрать ингалятор для ингаляционной терапии?
Бронх – воздухоносный путь, по которому проводится воздушный поток в респираторные отделы. У здоровых людей слизистая оболочка бронхов вырабатывает бронхиальный секрет. При воспалении слизистой дыхательных путей объем бронхиальной слизи намного увеличивается, она становится более густой, из-за чего нарушается ее выведение. Одна из основных целей лечения — облегчить выведение излишков мокроты из дыхательных путей. Добиться этого помогают «домашние», немедикаментозные способы лечения [1].
Добиться этого помогают «домашние», немедикаментозные способы лечения [1].
Помогает облегчить кашель, боль в горле, которая может сопутствовать воспалению бронхов, а также вывести токсины и восстановить потери жидкости. При бронхите необходимо достаточное количество напитков — от 2 литров. Взрослый может пить до 4 литров жидкости в сутки [1,2].
Для компенсации потерь жидкости рекомендуют пить воду, соки, травяной чай. В прохладное время года хорошо подойдет теплое питье: чай с малиной, медом, липовым цветом, подогретая щелочная минеральная вода [1,2].
Режим питания
Поскольку при бронхите часто воспаляется глотка, важно соблюдать щадящую диету. Пища не должна раздражать горло, поэтому рекомендуется отдавать предпочтение неострым, несоленым, негорячим блюдам [1].
Увлажнение воздуха
Сухой воздух может раздражать кашлевые рецепторы, расположенные в дыхательных путях, и провоцировать приступы кашля. К тому же при недостаточной влажности слизистая оболочка дыхательных путей может пересыхать, а вязкость бронхиального секрета — увеличиваться, в то время как задачи лечения бронхита — увлажнение слизистой и разжижение мокроты [1].
К тому же при недостаточной влажности слизистая оболочка дыхательных путей может пересыхать, а вязкость бронхиального секрета — увеличиваться, в то время как задачи лечения бронхита — увлажнение слизистой и разжижение мокроты [1].
Чтобы их достичь и облегчить кашель, важно обеспечить оптимальные условия, контролируя влажность воздуха. Для этого можно использовать комнатные увлажнители воздуха или даже просто развешивать в комнате влажные полотенца. Особенно важно увлажнять воздух в холодное время года, когда дома и квартиры отапливаются [1].
При бронхите может быть необходимо изменить образ жизни. Взрослый человек должен отказаться от курения или снизить количество сигарет. Чтобы ускорить выздоровление, когда позволяет самочувствие, рекомендуют гулять на свежем воздухе — такие прогулки помогают улучшить откашливание, нормализовать сон и облегчить общее состояние. И взрослый человек, и ребенок должны одеваться по погоде — так, чтобы не было ни холодно, ни жарко [1].
Важно понимать, что немедикаментозных, народных способов лечения бронхита, несмотря на их определенную эффективность, обычно недостаточно, чтобы ускорить выздоровление и предотвратить осложнения. Поэтому при воспалении бронхов врач назначает лекарства, причем чаще — в комбинации.
Комплексное лечение помогает воздействовать на разные этапы болезнетворного процесса и добиться хорошего результата, в том числе и при сильном кашле [1]. Рассмотрим, какие препараты могут назначать для лечения острого бронхита.
Чаще всего возбудителями острого воспаления бронхов являются вирусы, в отношении которых антибиотики бессильны. Так называемый бактериальный бронхит скорее исключение из правил. Бактериальная инфекция становится причиной заболевания лишь изредка, обычно у людей, страдающих серьезными заболеваниями [1].
Врач может назначать при бронхите лечение антибиотиками, когда есть убедительные симптомы, которые свидетельствуют о наличии бактериальной инфекции, такие как [1]:

Чаще антибиотики при бронхите назначают взрослым людям старшего возраста — иммунная защита у них обычно ослаблена, из-за чего повышается риск бактериальных осложнений.
Чтобы облегчить выведение избыточного объема слизи и облегчить кашель, врач может назначать ряд препаратов с различным механизмом действия.
При лечении отхаркивающими препаратами улучшается выведение очень вязкой, густой мокроты. Отхаркивающие средства увеличивают активность слизистых желез, находящихся в бронхах, благодаря чему увеличивается выработка бронхиальной слизи и уменьшается ее вязкость [3]. К тому же отхаркивающие препараты могут усиливать сам кашлевой рефлекс.
Средства, которые называются муколитиками (или секретоликами), облегчают кашель, разжижают мокроту, существенно не изменяя ее количество [3].
Иногда врач может назначить взрослому или ребенку противокашлевые средства. Необходимость в них может возникать, когда кашель при бронхите сухой, мучительный. Противокашлевые средства не влияют на выработку мокроты и ее отхождение. Они блокируют центр кашля или рецепторы, расположенные в дыхательных путях, останавливая сам рефлекс [4].
Противокашлевые средства не влияют на выработку мокроты и ее отхождение. Они блокируют центр кашля или рецепторы, расположенные в дыхательных путях, останавливая сам рефлекс [4].
Противокашлевые лекарства категорически нельзя принимать при сухом или влажном кашле в комплексе с отхаркивающими: в такой ситуации объем мокроты увеличивается, а ее выведение полностью останавливается. Скопление слизи в дыхательных путях может способствовать развитию бактериальной инфекции и воспаления легких. Чтобы не возникали осложнения, важно не принимать средства от кашля без назначения врача [5].
Иногда для лечения бронхита врач может назначать средства, которые расслабляют гладкую мускулатуру бронхов и расширяют их просвет, — бронхолитики. Они помогают облегчить дыхание (например, если возникает одышка или бронхоспазм), улучшить отхождение мокроты, уменьшить кашель и ускорить выздоровление. Доказано, что при приеме бронхолитиков длительность сильного кашля уменьшается. Но это не значит, что эти средства необходимы всем больным бронхитом [1].
Но это не значит, что эти средства необходимы всем больным бронхитом [1].
Средства, расслабляющие гладкую мускулатуру бронхов, рекомендованы в первую очередь при сильном, мучительном влажном кашле. Препараты этой группы может назначать только врач — все они отпускаются только по рецепту [1].
Один из эффективных способов лечения воспаления дыхательных путей и бронхов — ингаляционное лечение. Для ингаляции при кашле могут использоваться лекарственные средства разных групп: отхаркивающие средства, муколитические, бронхолитики, растворы натрия хлорида.
Чтобы доставить препараты к очагу воспаления, то есть в дыхательные пути, необходим ингалятор, который помогает преобразовать лекарство в мелкодисперсную пыль. С этой задачей справляется небулайзер. Он генерирует и распыляет мельчайшие частицы аэрозоля при помощи сжатия воздуха или кислорода. Поскольку эти частицы имеют маленький диаметр (в среднем 5 мкм), они легко проникают во все отделы бронхиального дерева, достигая очагов воспаления [3].
Ингаляционный путь считается одним из оптимальных способов введения лекарств в дыхательные пути. Небулайзер обеспечивает быстрое поступление препарата в зону назначения, туда, где возник болезнетворный процесс — в бронхиальное дерево. Это помогает увеличить скорость наступления лечебного эффекта и активность лекарства. При этом препарат не проникает в пищеварительный тракт, благодаря чему уменьшается риск побочных эффектов [3].
Одним из преимуществ ингаляционного лечения кашля с помощью современных небулайзеров является легкость проведения процедур. Ингаляцию удобно проводить дома, в том числе у взрослых, детей и даже грудных младенцев [3].
Иногда воспалительный процесс бронхов протекает длительно, хронически. Обычно воспаление сопровождается влажным кашлем. Несколько раз в году при хроническом бронхите могут развиваться обострения (острый бронхит), при которых состояние резко ухудшается. Иногда хронический бронхит начинается еще в детстве и длится до достижения взрослого возраста [5].
Иногда хронический бронхит начинается еще в детстве и длится до достижения взрослого возраста [5].
Лечение хронического бронхита – сложная задача, которую может решать только врач. Схема терапии может быть сложной, комбинированной и включать антибиотики, бронхолитические средства, небулайзерное лечение, средства от кашля и другие препараты [5]. Поэтому при появлении кашля и других симптомов бронхита необходимо проконсультироваться со специалистом.
1. Синопальников А. И. Острый бронхит у взрослых //Практическая пульмонология, 2005. № 3.
2. Федеральные клинические рекомендации по оказанию медицинской помощи детям с острой респираторной вирусной инфекцией (острый назофарингит), 2013 г.
3. Блохин Б. М. и др. Диагностика, тактика и методы лечения кашля у детей //РМЖ, 2015. Т. 23. № 3. С. 169-173.
4. Волков А. В. Противокашлевые, муколитические и отхаркивающие средства. Что выбрать? //РМЖ, 2008.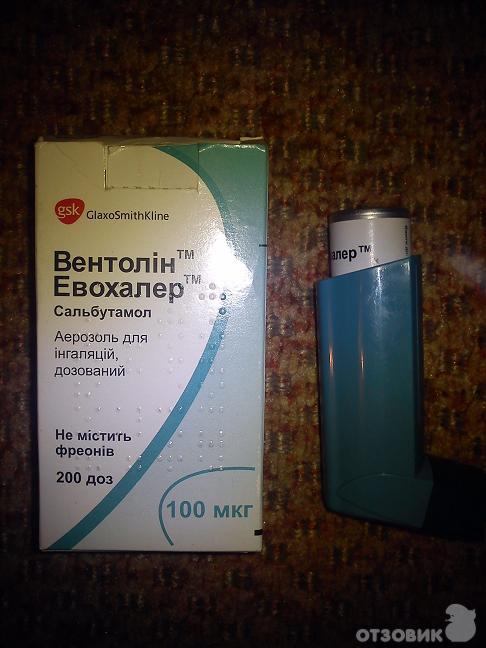 Т. 16. № 4. С. 239-241.
Т. 16. № 4. С. 239-241.
5. Смирнова М. О., Сорокина Е. В. Бронхиты у детей: принципы современной терапии //Трудный пациент, 2009. Т. 7. № 8-9.
Имеются противопоказания. Необходима консультация специалиста.
Вы покидаете официальный веб-сайт Philips Здравоохранение (“Philips”). Любые ссылки на сторонние веб-сайты, которые могут быть размещены на этом сайте, предоставлены исключительно для вашего удобства. Philips не даёт никаких гарантий относительно каких-либо сторонних веб-сайтов и содержащейся на них информации.
Я понимаю
You are about to visit a Philips global content page
Continue
You are about to visit the Philips USA website.
Я понимаю
14,95 $
Кашель Лидделла + Бронхиальный может помочь облегчить ваш день, поскольку он может помочь естественным защитным механизмам вашего организма временно облегчить кашель и скопление слизи.
Кашель + Количество бронхов
Артикул: 363113081961 Категория: Аптека Теги: Кашель и Бронхиальный, гомеопатический, Лидделл
Кашель + Бронхиальный Может облегчить кашель и бронхиальные симптомы, такие как: Кашель, скопление слизи, стеснение и болезненность в груди.
Пероральные спреи, инновация Liddell, представляют собой современный и лучший способ доставки лекарств. Вот почему:
Гарантия возврата денег Нет вопросов!
Может временно облегчить следующие симптомы, связанные с кашлем и заложенностью бронхов:
Хранить при комнатной температуре.
**Утверждения, основанные на традиционной гомеопатической практике, не принятые медицинские доказательства. Не оценено FDA.
Взрослые и дети старше 12 лет: Распылите два раза под язык три раза в день. При тяжелых симптомах дозу можно вводить до шести раз в первый день.
Дети до 12 лет: проконсультируйтесь с врачом перед использованием.
Не используйте, если у вас когда-либо была аллергическая реакция на этот продукт или любой из его компонентов. Прекратите использование и обратитесь к врачу, если симптомы сохраняются, ухудшаются или возникают новые симптомы. Храните в недоступном для детей месте. В случае передозировки немедленно обратитесь за медицинской помощью или позвоните в токсикологический центр. Если вы беременны или кормите грудью, проконсультируйтесь с врачом перед использованием продукта.
Бронходилататоры — это тип лекарств, которые облегчают дыхание за счет расслабления мышц легких и расширения дыхательных путей (бронхов).
Они часто используются для лечения хронических состояний, при которых дыхательные пути могут стать суженными и воспаленными, например:
Бронходилататоры могут быть:
Ингаляционные кортикостероиды являются основным методом лечения для уменьшения воспаления и предотвращения обострений астмы.
Но некоторым людям также может помочь прием бронхолитиков, чтобы держать дыхательные пути открытыми и усиливать действие кортикостероидов.
Бронходилататоры длительного действия никогда не следует принимать без кортикостероидов.
Начальное лечение ХОБЛ заключается в применении бронходилататоров короткого или длительного действия с добавлением кортикостероидов в некоторых тяжелых случаях.
Для лечения кортикостероидами и бронхолитиками может потребоваться использование отдельных ингаляторов, но все чаще эти препараты выпускаются вместе в отдельных ингаляторах.
The 3 most widely used bronchodilators are:
Beta-2 agonists and anticholinergics are available in формы как короткого, так и длительного действия, тогда как теофиллин доступен только в форме длительного действия.
Бета-2-агонисты используются как при астме, так и при ХОБЛ, хотя некоторые типы доступны только при ХОБЛ.
Обычно их вдыхают с помощью небольшого ручного ингалятора, но они также могут быть доступны в виде таблеток или сиропа.
При внезапных тяжелых симптомах их также можно вводить инъекционно или распылять.
Небулайзер представляет собой компрессор, который превращает жидкое лекарство в мелкодисперсный туман, позволяя вдыхать большую дозу лекарства через мундштук или лицевую маску.
Бета-2-агонисты действуют путем стимуляции рецепторов, называемых бета-2-рецепторами, в мышцах, выстилающих дыхательные пути, что вызывает их расслабление и позволяет дыхательным путям расширяться (расширяться).
Их следует использовать с осторожностью у людей с:
В редких случаях бета-2-агонисты могут ухудшить некоторые симптомы и возможные осложнения этих состояний.-800x800.jpeg)
Антихолинергические препараты (также известные как антимускариновые препараты) в основном используются для лечения ХОБЛ, но некоторые из них также могут применяться при астме.
Обычно их принимают с помощью ингалятора, но их можно распылять для лечения внезапных и тяжелых симптомов.
Антихолинергические средства вызывают расширение дыхательных путей, блокируя холинергические нервы.
Эти нервы выделяют химические вещества, которые могут вызывать напряжение мышц, выстилающих дыхательные пути.
Их следует использовать с осторожностью у людей с:
Если у вас доброкачественное увеличение предстательной железы или обструкция оттока мочевого пузыря, антихолинергические средства могут вызвать проблемы, такие как трудности с мочеиспусканием и невозможность полностью опорожнить мочевой пузырь.
Глаукома может ухудшиться, если антихолинергические препараты непреднамеренно попадут в глаза.
Теофиллин обычно принимают в форме таблеток или капсул, но другую версию, называемую аминофиллином, можно вводить непосредственно в вену (внутривенно), если у вас серьезные симптомы.
Точно неясно, как действует теофиллин, но, похоже, он уменьшает любое воспаление (отек) в дыхательных путях, а также расслабляет выстилающие их мышцы.
Эффект теофиллина слабее, чем у других бронходилататоров и кортикостероидов.
Он также чаще вызывает побочные эффекты, поэтому его часто используют вместе с этими лекарствами, только если они недостаточно эффективны.
Теофиллин следует применять с осторожностью людям с:
Теофиллин может ухудшить эти состояния. У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
Другие лекарства также могут вызывать аномальное накопление теофиллина в организме. Это всегда должен проверять ваш врач.
Пожилым людям также может потребоваться дополнительное наблюдение при приеме теофиллина.
Побочные эффекты бронходилататоров могут различаться в зависимости от конкретного лекарства, которое вы принимаете.
Обязательно прочтите листок-вкладыш, прилагаемый к вашему лекарству, чтобы узнать, каковы конкретные побочные эффекты.
Общие побочные эффекты бронходилататоров включают:

В большинстве случаев бронходилататоры следует принимать как обычно во время беременности или кормления грудью.
Но поговорите со своим терапевтом, если вы регулярно принимаете бронходилататоры и планируете завести ребенка или думаете, что можете быть беременны.
Беременность может повлиять на астму, поэтому важно продолжать принимать лекарства и регулярно контролировать их, чтобы убедиться, что состояние находится под контролем.
Узнайте больше о приеме лекарств во время беременности
Бронходилататоры могут взаимодействовать с другими лекарствами, что может повлиять на их действие или увеличить риск побочных эффектов.
Некоторые из лекарств, которые могут взаимодействовать с бронхолитиками (особенно с теофиллином), включают:
каждый вид бронхолитиков.
Всегда внимательно читайте информационный листок для пациентов, прилагаемый к вашему лекарству.