2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Острый эмфизематозный холецистит (ОЭХ) является своеобразной формой воспаления желчного пузыря, обусловленной газообразующей микробной флорой.
Первое описание ОЭХ принадлежит А. Stolz [118], который в 1901 г. при аутопсии обнаружил газ в желчном пузыре у 3 больных. При этом он предположил, что газ образовался посмертно. В 1907 г. Pende (приведено по М.А. Трунину и соавт. [6]), а в 1908 г. A. Lobinger [76] сообщили об ОЭХ, обнаруженном во время операции. В обоих наблюдениях пузырь был гангренозно-изменен и заполнен газом, при пальпации его стенки определялась характерная крепитация. Friedrich (приведено по А.А. Пономареву [3]) в 1920 г. и C. Hegner [52] в 1931 г. диагностировали ОЭХ при рентгенологическом исследовании. В России первым сообщил о данном заболевании Г.Е. Стеблин-Каминский [5], описавший историю болезни своего учителя проф. И.К. Спижарного, умершего от ОЭХ.
ОЭХ относится к числу редких заболеваний, составляя 1% всех остальных форм острого холецистита [44, 85, 115]. По сводным данным R. Mentzer и соавт. [85], к началу 1973 г. в мировой литературе описано 164 наблюдения ОЭХ. К настоящему времени в доступной литературе нам удалось собрать сведения еще о 276 пациентах с этим заболеванием, таким образом, общее число представленных наблюдений составляет 440. Сколько-нибудь значительного клинического материала в руках одних авторов нет. Большинство из них [7, 41, 90, 97, 106, 112] располагают 1-2 наблюдениями за подобными больными. Лишь отдельные клиницисты сообщают о пациентах, количество которых измеряется двузначными цифрами. Так, K. Konno и соавт. [65] представили информацию об 11, J. Hazey и соавт. [51] - о 18, T. Garcia-Sancho и соавт. [44] - о 20 больных. ОЭХ встречается у мужчин в 3-5 раз чаще, чем у женщин. Заболевают преимущественно лица в возрасте 50-70 лет. По материалам J. Hazey и соавт. [51], средний возраст пациентов составил 53,4 года, в наблюдениях T. Garcia-Sancho и соавт. [44] - 59 лет. Заболевание не обходит стороной и старческий возраст.
 Средний возраст 8 пациентов, наблюдавшихся M. Madriňán Gonsález и соавт. [80], был равен 75 годам. При ОЭХ велика доля больных (38, или 55%), страдающих сахарным диабетом [33, 72, 78, 85], значительное число больных отягощены серьезными сердечно-сосудистыми заболеваниями (гипертония, атеросклероз, ИБС и др.). Холелитиаз сопутствует
1/3 больных ОЭХ.
Средний возраст 8 пациентов, наблюдавшихся M. Madriňán Gonsález и соавт. [80], был равен 75 годам. При ОЭХ велика доля больных (38, или 55%), страдающих сахарным диабетом [33, 72, 78, 85], значительное число больных отягощены серьезными сердечно-сосудистыми заболеваниями (гипертония, атеросклероз, ИБС и др.). Холелитиаз сопутствует
1/3 больных ОЭХ.
Большинство авторов считают, что пусковым механизмом в развитии ОЭХ является ишемия стенки желчного пузыря, обусловленная нарушением кровообращения в системе пузырной артерии и ее ветвей. Об этом свидетельствует высокая частота гангрены (75%) и перфорации желчного пузыря (20%) [32, 85], которые возникают в более ранние сроки, чем при других формах острого холецистита. ОЭХ нередко развивается на фоне местных сосудистых изменений, связанных с системными заболеваниями (атеросклероз, гипертоническая болезнь, ревматоидные васкулиты, сахарный диабет, злокачественные новообразования). Известно, что при системном атеросклерозе происходят сужение, а иногда и полная облитерация сосудов желчного пузыря, утолщение стенок артериол, склероз капилляров, расширение и деформация венул [4].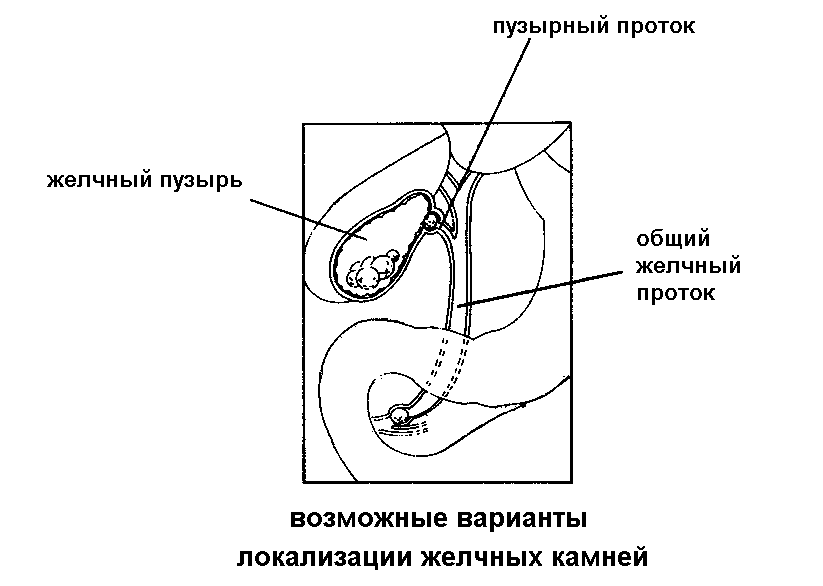 Подобные изменения приводят к нарушению питания стенки пузыря. Ухудшение его кровоснабжения при гипертонической болезни происходит преимущественно за счет изменений в микрососудистом русле. Пожилой возраст, отягощение значительного числа больных сердечно-сосудистыми заболеваниями и сахарным диабетом создают предпосылки для нарушения кровообращения в системе пузырной артерии, которое и является определяющим фактором в развитии ОЭХ [20, 38, 59, 88, 109]. При гистологическом исследовании удаленного желчного пузыря часто обнаруживают стеноз или окклюзию пузырной артерии, тромбоз ее ветвей, обширный некроз, гангрену слизистой оболочки и мышечного слоя, запустевание мелких терминальных сосудов [2, 70, 79]. Ярким подтверждением ведущей роли ишемического фактора в патогенезе ОЭХ служат некоторые опубликованные сообщения. Так, D. Elliot и соавт. [37] наблюдали 64-летнего больного, у которого ОЭХ развился через 24 ч после реанимационных мероприятий, предпринятых в связи с остановкой сердца. Больной умер и на аутопсии был обнаружен распространенный атеросклероз с поражением брюшной аорты, мезентериальных артерий и чревного ствола.
Подобные изменения приводят к нарушению питания стенки пузыря. Ухудшение его кровоснабжения при гипертонической болезни происходит преимущественно за счет изменений в микрососудистом русле. Пожилой возраст, отягощение значительного числа больных сердечно-сосудистыми заболеваниями и сахарным диабетом создают предпосылки для нарушения кровообращения в системе пузырной артерии, которое и является определяющим фактором в развитии ОЭХ [20, 38, 59, 88, 109]. При гистологическом исследовании удаленного желчного пузыря часто обнаруживают стеноз или окклюзию пузырной артерии, тромбоз ее ветвей, обширный некроз, гангрену слизистой оболочки и мышечного слоя, запустевание мелких терминальных сосудов [2, 70, 79]. Ярким подтверждением ведущей роли ишемического фактора в патогенезе ОЭХ служат некоторые опубликованные сообщения. Так, D. Elliot и соавт. [37] наблюдали 64-летнего больного, у которого ОЭХ развился через 24 ч после реанимационных мероприятий, предпринятых в связи с остановкой сердца. Больной умер и на аутопсии был обнаружен распространенный атеросклероз с поражением брюшной аорты, мезентериальных артерий и чревного ствола.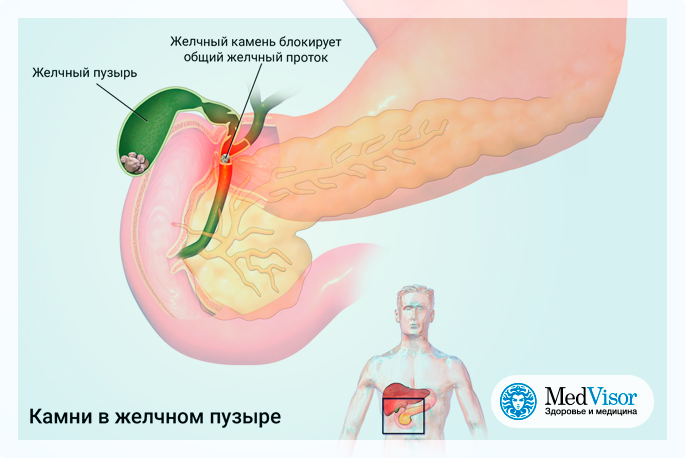 Атеросклероз последнего и явился причиной ишемии желчного пузыря, которая в конечном итоге привела к развитию ОЭХ. C. Schowengerdt и J. Wiot [110] описали наблюдение ОЭХ, развившегося у 53-летнего больного с распространенным атеросклерозом через 12 ч после транслюмбальной аортографии. S. Tanaka и соавт. [121] оперировали больного 16 лет, у которого данное заболевание стало следствием заворота желчного пузыря, приведшего к ишемии его стенки и развитию эмфизематозного холецистита. D. Coldwell и соавт. [28], H. Nakamura и H. Kondoh [93] описали по одному наблюдению ОЭХ, возникшего после лечебной эмболизации печеночной артерии, вызвавшей ишемию желчного пузыря.
Атеросклероз последнего и явился причиной ишемии желчного пузыря, которая в конечном итоге привела к развитию ОЭХ. C. Schowengerdt и J. Wiot [110] описали наблюдение ОЭХ, развившегося у 53-летнего больного с распространенным атеросклерозом через 12 ч после транслюмбальной аортографии. S. Tanaka и соавт. [121] оперировали больного 16 лет, у которого данное заболевание стало следствием заворота желчного пузыря, приведшего к ишемии его стенки и развитию эмфизематозного холецистита. D. Coldwell и соавт. [28], H. Nakamura и H. Kondoh [93] описали по одному наблюдению ОЭХ, возникшего после лечебной эмболизации печеночной артерии, вызвавшей ишемию желчного пузыря.
Ишемизированная стенка желчного пузыря становится уязвимой для газообразующей микрофлоры, определяющей особенности клинического течения данного заболевания. Способностью к образованию газа обладают как представители клостридиальной анаэробной флоры (Clostridiumperfringens, Clostridium welchii, Clostridium septique, Clostridium filiforme), так и другие микроорганизмы (E.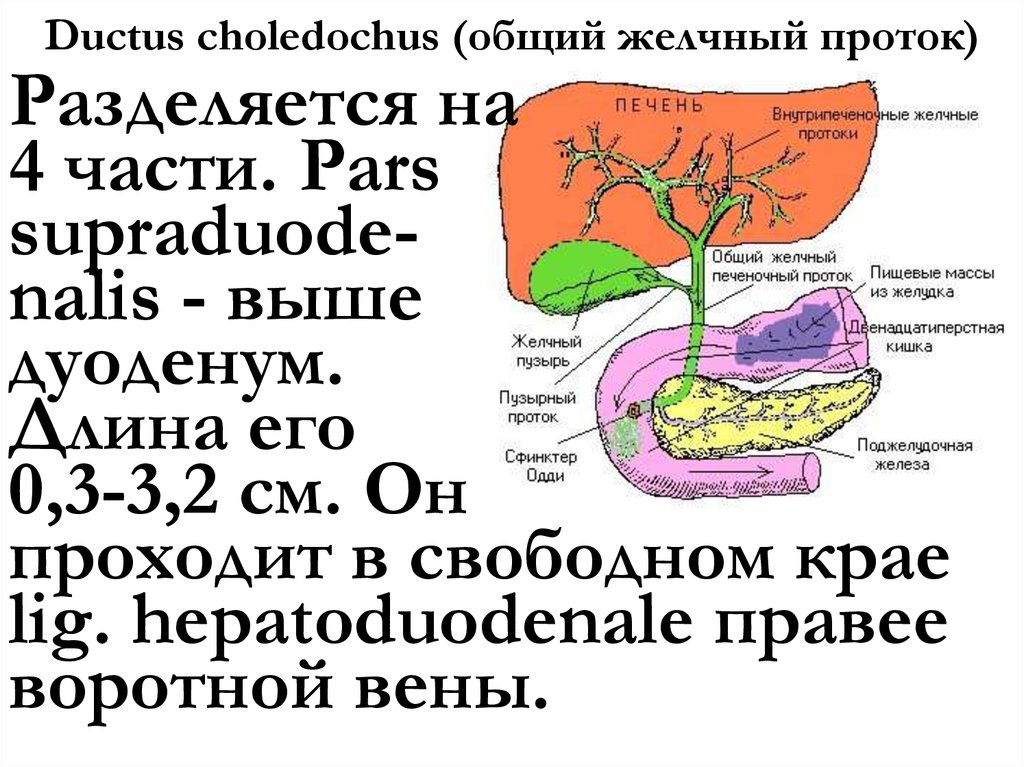 coli, Clebsielles, B. fragilis, Streptococcus anaerobus). По сводным данным R. Mentzer и соавт. [85], при ОЭХ в 46% наблюдений из пузырной желчи высевается клостридиальная флора, в 33% - E. coli, в остальных - представители иной микрофлоры либо ассоциаций микроорганизмов. Аналогичные закономерности в частоте обнаружения газообразующей инфекции отмечают и другие авторы [45, 47, 57, 64, 72]. Особенностью
E.coli является ее способность продуцировать газ в среде, содержащей сахар. Если учесть, что ОЭХ нередко возникает у больных сахарным диабетом, то становится очевидным пагубное влияние этой микробной культуры на развитие деструктивного процесса в желчном пузыре. A. Moanna и соавт. [91] описали редкое наблюдение ОЭХ, при котором в посеве желчи обнаружена культура Salmonella derby. Результаты микробиологических исследований указывают на нередкое обнаружение в пузырной желчи больных ОЭХ полимикробной флоры, представленной ассоциациями клостридий и кишечной палочки либо газообразующей микрофлоры со стафилококками, стрептококками, энтерококками, бактероидами [43, 96, 98, 115].
coli, Clebsielles, B. fragilis, Streptococcus anaerobus). По сводным данным R. Mentzer и соавт. [85], при ОЭХ в 46% наблюдений из пузырной желчи высевается клостридиальная флора, в 33% - E. coli, в остальных - представители иной микрофлоры либо ассоциаций микроорганизмов. Аналогичные закономерности в частоте обнаружения газообразующей инфекции отмечают и другие авторы [45, 47, 57, 64, 72]. Особенностью
E.coli является ее способность продуцировать газ в среде, содержащей сахар. Если учесть, что ОЭХ нередко возникает у больных сахарным диабетом, то становится очевидным пагубное влияние этой микробной культуры на развитие деструктивного процесса в желчном пузыре. A. Moanna и соавт. [91] описали редкое наблюдение ОЭХ, при котором в посеве желчи обнаружена культура Salmonella derby. Результаты микробиологических исследований указывают на нередкое обнаружение в пузырной желчи больных ОЭХ полимикробной флоры, представленной ассоциациями клостридий и кишечной палочки либо газообразующей микрофлоры со стафилококками, стрептококками, энтерококками, бактероидами [43, 96, 98, 115]. Однако микрофлора может и не высеваться, особенно у тех пациентов, которым до операции проводилась массивная антибиотикотерапия [42, 105, 124, 138]. Считается, что газообразующие микроорганизмы, находящиеся в кишечнике, проникают в желчный пузырь двумя путями. При первом микроорганизмы через портальную систему вначале заносятся в печень, откуда с током желчи мигрируют в желчные пути. При втором они проникают в желчный пузырь из печени лимфогенным путем. Исключить возможность ретроградного распространения микроорганизмов из двенадцатиперстной кишки в желчные протоки также не представляется возможным. В этом плане значительный интерес вызывают сообщения о развитии ОЭХ после эндоскопических манипуляций на желчных протоках. Описаны наблюдения за больными, у которых ОЭХ возник после ретроградной холангиопанкреатографии [8, 11]. M. Takasaki и соавт. [120] сообщили о заболевании, развившемся у больного после эндоскопической установки стента в общем желчном протоке, осложнившейся его последующей миграцией.
Однако микрофлора может и не высеваться, особенно у тех пациентов, которым до операции проводилась массивная антибиотикотерапия [42, 105, 124, 138]. Считается, что газообразующие микроорганизмы, находящиеся в кишечнике, проникают в желчный пузырь двумя путями. При первом микроорганизмы через портальную систему вначале заносятся в печень, откуда с током желчи мигрируют в желчные пути. При втором они проникают в желчный пузырь из печени лимфогенным путем. Исключить возможность ретроградного распространения микроорганизмов из двенадцатиперстной кишки в желчные протоки также не представляется возможным. В этом плане значительный интерес вызывают сообщения о развитии ОЭХ после эндоскопических манипуляций на желчных протоках. Описаны наблюдения за больными, у которых ОЭХ возник после ретроградной холангиопанкреатографии [8, 11]. M. Takasaki и соавт. [120] сообщили о заболевании, развившемся у больного после эндоскопической установки стента в общем желчном протоке, осложнившейся его последующей миграцией.
ОЭХ не имеет патогномоничных клинических симптомов. Однако большинство авторов единодушны во мнении, что ему присуще более тяжелое клиническое течение по сравнению с другими формами острого холецистита. Начало заболевания характеризуется внезапным появлением болей различной интенсивности, которые чаще локализуются в правом верхненаружном квадранте живота, нередко иррадиируют в поясничную область, сопровождаясь тошнотой и рвотой. Их появление, как правило, не связано с такими провоцирующими факторами, как прием пищи или физическая нагрузка. При физикальном обследовании у пациентов определяются болезненность в правом подреберье и защитное напряжение мышц, учащается пульс. Температура тела повышается до субфебрильных цифр. Происходит умеренное повышение уровня лейкоцитов в периферической крови; изменений биохимического состава крови не отмечается [26, 71, 82, 111, 119]. В течение ближайших 24 ч состояние больных прогрессивно ухудшается: усиливаются боли, нарастает напряжение мышц брюшной стенки, присоединяется вздутие живота.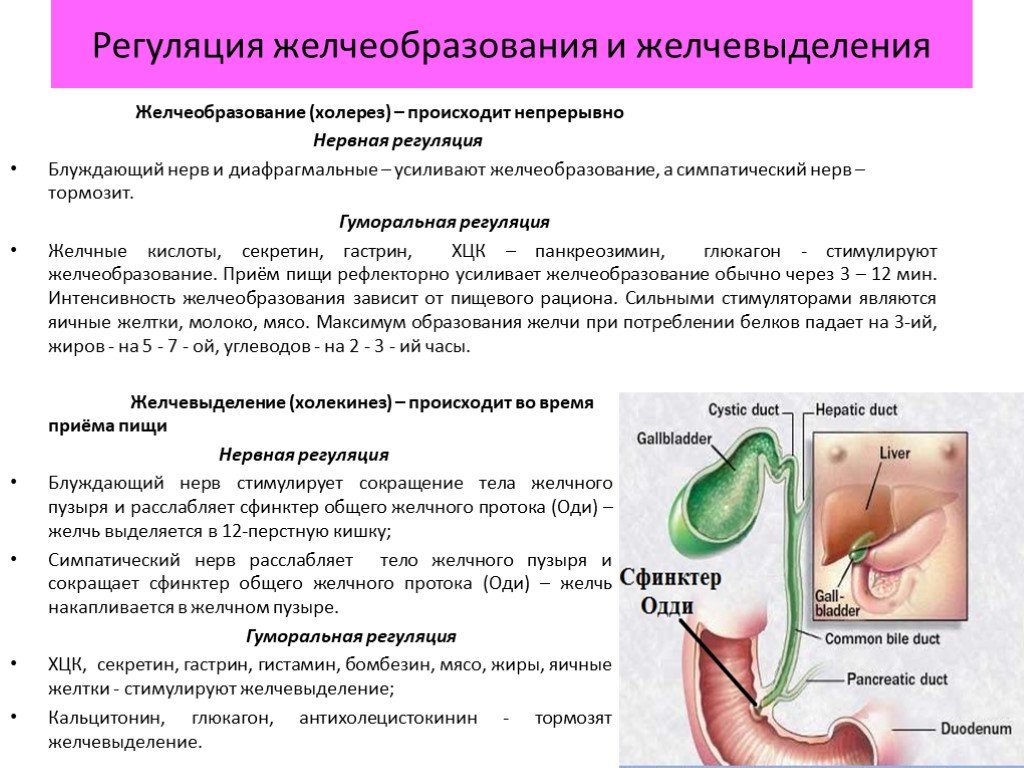 Через сутки в правом подреберье нередко удается пальпировать воспалительный инфильтрат или увеличенный желчный пузырь. Появляются симптомы Щеткина-Блюмберга, Мерфи, ослабевает перистальтика, нарастает тахикардия. Температура тела достигает фебрильных значений. В крови увеличивается количество лейкоцитов с преобладанием нейтрофилов, повышается уровень трансаминаз, щелочной фосфатазы, а иногда и билирубина. Нарастающая интоксикация является следствием гангрены желчного пузыря, которая у значительного числа больных осложняется перфорацией и развитием распространенного перитонита [21, 31, 75, 107, 113]. В то же время у стариков могут отсутствовать интенсивные болевые ощущения при деструктивных изменениях стенки желчного пузыря, могут отмечаться невыраженное защитное напряжение мышц, нормальная температура тела, лейкоцитоз, не превышающий субфебрильных цифр. В клинической картине у них превалируют симптомы общей интоксикации, а в анализе крови остается выраженный сдвиг лейкоцитарной формулы влево [85, 100].
Через сутки в правом подреберье нередко удается пальпировать воспалительный инфильтрат или увеличенный желчный пузырь. Появляются симптомы Щеткина-Блюмберга, Мерфи, ослабевает перистальтика, нарастает тахикардия. Температура тела достигает фебрильных значений. В крови увеличивается количество лейкоцитов с преобладанием нейтрофилов, повышается уровень трансаминаз, щелочной фосфатазы, а иногда и билирубина. Нарастающая интоксикация является следствием гангрены желчного пузыря, которая у значительного числа больных осложняется перфорацией и развитием распространенного перитонита [21, 31, 75, 107, 113]. В то же время у стариков могут отсутствовать интенсивные болевые ощущения при деструктивных изменениях стенки желчного пузыря, могут отмечаться невыраженное защитное напряжение мышц, нормальная температура тела, лейкоцитоз, не превышающий субфебрильных цифр. В клинической картине у них превалируют симптомы общей интоксикации, а в анализе крови остается выраженный сдвиг лейкоцитарной формулы влево [85, 100].
Было бы ошибочным считать течение ОЭХ молниеносным. Такие наблюдения встречаются, но нечасто. Быстрее, чем при других формах острого холецистита, происходит деструкция стенки желчного пузыря, что обусловливает большую частоту и большее разнообразие грозных осложнений, опасных для жизни. Помимо перфорации, ОЭХ таит в себе опасность развития абсцессов различной локализации. T. Garcia-Sancho и соавт. [44] обнаружили перипузырные абсцессы у 8 (40%) из 20 оперированных больных. Описано формирование у больных ОЭХ подпеченочных и поддиафрагмальных абсцессов, а также абсцессов печени [36, 62, 83]. K. Yoshida и соавт. [138] сообщили о пациентке 62 лет, у которой течение ОЭХ осложнилось гемолитическим уремическим синдромом и абсцессом печени. Развитие указанного синдрома, характеризующегося гемолитической анемией, тромбоцитопенией и острой почечной недостаточностью, авторы связывают с гематогенным распространением инфекции (E. coli) из желчного пузыря, отрицая такой возможный источник инфицирования, каким является абсцесс печени.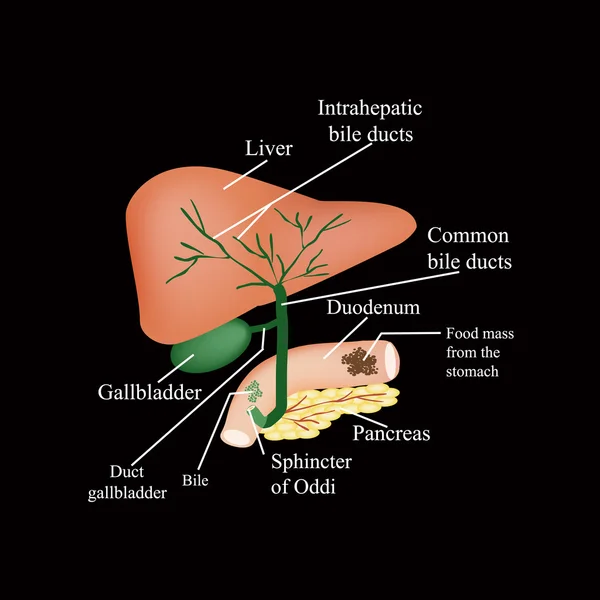 В подтверждение они ссылаются на аналогичное наблюдение, описанное ранее D. Babott и соавт. [10], отличительной особенностью которого было отсутствие абсцесса печени. Уникальностью обоих наблюдений является не столько сам факт источника инфицирования, каким является «эмфизематозный» желчный пузырь, сколько то обстоятельство, что гемолитический уремический синдром возник не у детей, которых он обычно поражает, а у взрослых. ОЭХ может сочетаться с острым эмфизематозным пиелонефритом [14, 73] и острым эмфизематозным панкреатитом [27]. Описаны наблюдения, свидетельствующие о распространении газа при ОЭХ на забрюшинную клетчатку даже при отсутствии перфоративного отверстия в стенке желчного пузыря. O. Katalano и соавт. [25] считают, что газ в подобной ситуации проникает в забрюшинную клетчатку по ходу общего желчного протока. L. Delgado-Plasencia и соавт. [33] сообщили о наблюдении, в котором газ при ОЭХ распространялся в средостение, что стало причиной пневмомедиастинума. При этом у больного обнаружены эмфизема грудной стенки и боковых отделов живота, абсцесс передней брюшной стенки.
В подтверждение они ссылаются на аналогичное наблюдение, описанное ранее D. Babott и соавт. [10], отличительной особенностью которого было отсутствие абсцесса печени. Уникальностью обоих наблюдений является не столько сам факт источника инфицирования, каким является «эмфизематозный» желчный пузырь, сколько то обстоятельство, что гемолитический уремический синдром возник не у детей, которых он обычно поражает, а у взрослых. ОЭХ может сочетаться с острым эмфизематозным пиелонефритом [14, 73] и острым эмфизематозным панкреатитом [27]. Описаны наблюдения, свидетельствующие о распространении газа при ОЭХ на забрюшинную клетчатку даже при отсутствии перфоративного отверстия в стенке желчного пузыря. O. Katalano и соавт. [25] считают, что газ в подобной ситуации проникает в забрюшинную клетчатку по ходу общего желчного протока. L. Delgado-Plasencia и соавт. [33] сообщили о наблюдении, в котором газ при ОЭХ распространялся в средостение, что стало причиной пневмомедиастинума. При этом у больного обнаружены эмфизема грудной стенки и боковых отделов живота, абсцесс передней брюшной стенки.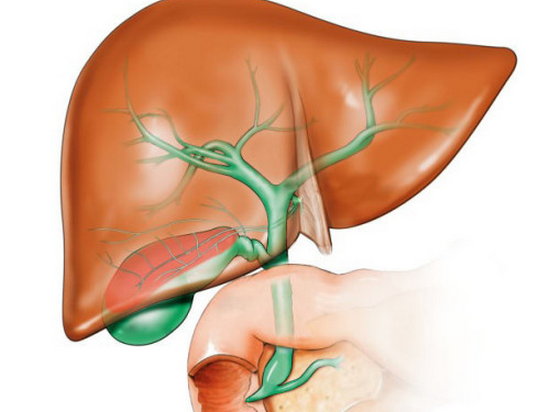 Одним из редких осложнений ОЭХ является газовая гангрена нижних конечностей [55, 59]. Она может быть результатом как гематогенного заноса инфекции, так и распространения ее из анатомических образований (брюшная полость, забрюшинное пространство) при пневмо- и ретропневмоперитонеуме.
Одним из редких осложнений ОЭХ является газовая гангрена нижних конечностей [55, 59]. Она может быть результатом как гематогенного заноса инфекции, так и распространения ее из анатомических образований (брюшная полость, забрюшинное пространство) при пневмо- и ретропневмоперитонеуме.
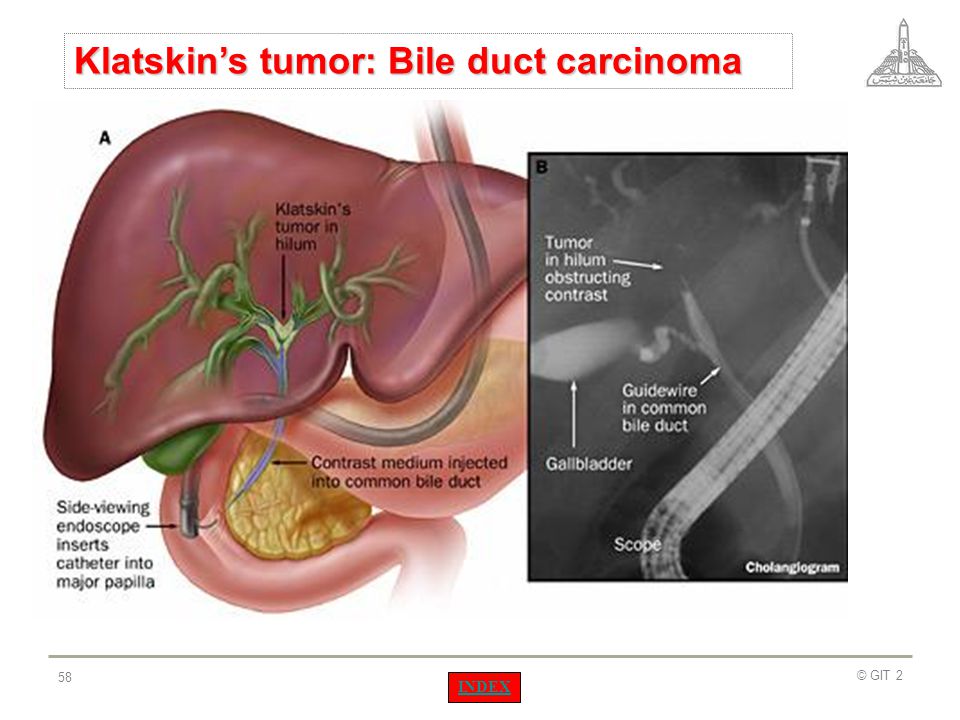
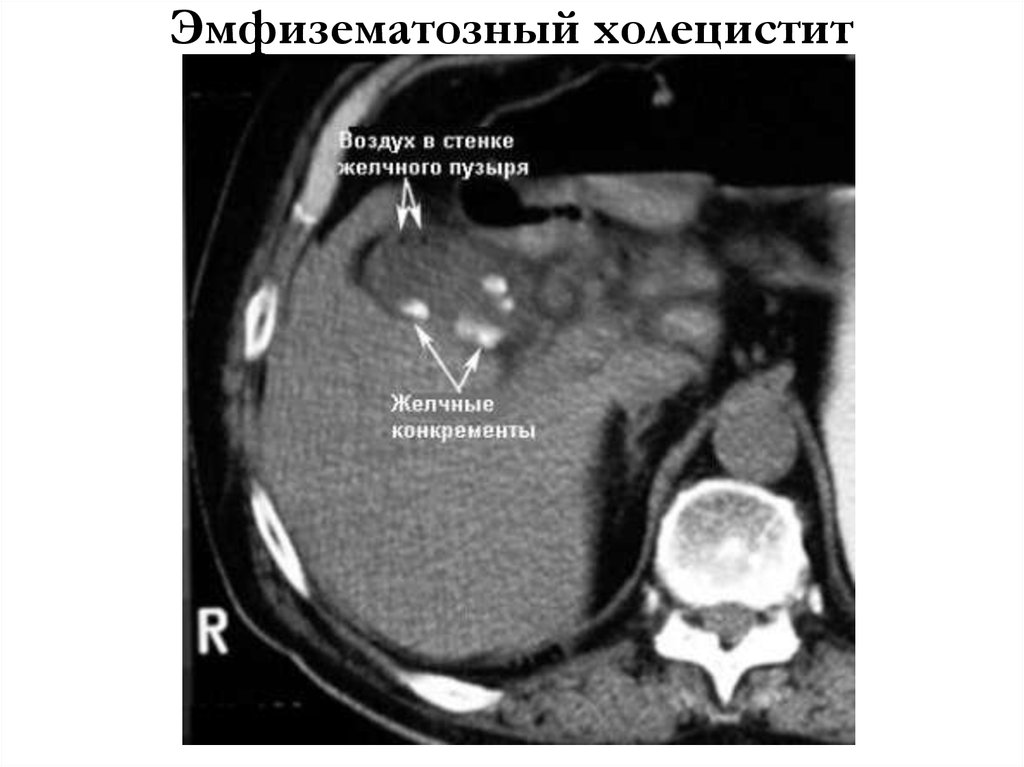
Диагностика ОЭХ основывается на тщательной оценке жалоб больного, анамнеза заболевания, данных физикального обследования, а также результатов лабораторных и специальных методов обследования. В алгоритме последних существенная роль принадлежит традиционному рентгенологическому исследованию - обзорной рентгеноскопии брюшной полости. У значительной части больных она позволяет выявить газ в проекции желчного пузыря [24, 30, 50, 60, 131]. В полости желчного пузыря скопление газа определяется в виде овального просветления с горизонтальным уровнем жидкости, в стенке его - в виде узкой полоски просветления, именуемой некоторыми авторами газовым покрывалом [61, 63, 115, 116, 133]. По мере распространения газа на окружающие структуры на обзорных рентгенограммах появляются околопузырные, подпеченочные и поддиафрагмальные его скопления [36, 83].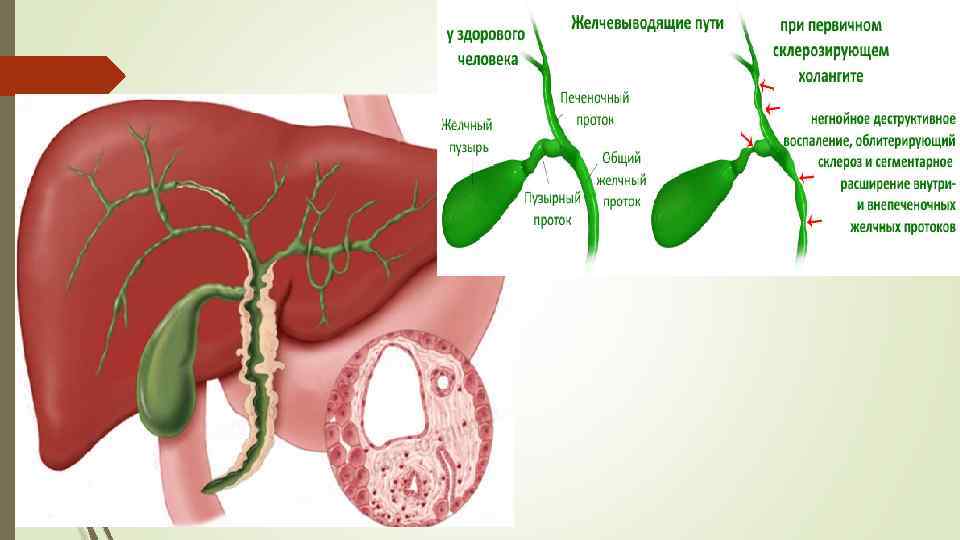 В случае перфорации желчного пузыря свободный газ определяется в брюшной полости, свидетельствуя о пневмоперитонеуме [103, 126, 132]. С помощью обычной рентгенографии можно обнаружить газ в средостении [19, 33] и забрюшинном пространстве [25], а иногда и в желчных протоках - пневмобилия [53, 56, 96, 128]. На обзорных рентгенограммах при сформировавшихся абсцессах определяются полости со скоплениями газа и горизонтальными уровнями жидкости. Кроме специфических рентгенологических признаков (наличие газа в желчном пузыре, газовая инфильтрация его стенки), у больных ОЭХ могут иметь место и проявления развившегося отграниченного перитонита: высокое стояние и ограничение подвижности правого купола диафрагмы, наличие свободной жидкости в правом реберно-диафрагмальном синусе и дисковидных ателектазов в базальных отделах правого легкого [1].
В случае перфорации желчного пузыря свободный газ определяется в брюшной полости, свидетельствуя о пневмоперитонеуме [103, 126, 132]. С помощью обычной рентгенографии можно обнаружить газ в средостении [19, 33] и забрюшинном пространстве [25], а иногда и в желчных протоках - пневмобилия [53, 56, 96, 128]. На обзорных рентгенограммах при сформировавшихся абсцессах определяются полости со скоплениями газа и горизонтальными уровнями жидкости. Кроме специфических рентгенологических признаков (наличие газа в желчном пузыре, газовая инфильтрация его стенки), у больных ОЭХ могут иметь место и проявления развившегося отграниченного перитонита: высокое стояние и ограничение подвижности правого купола диафрагмы, наличие свободной жидкости в правом реберно-диафрагмальном синусе и дисковидных ателектазов в базальных отделах правого легкого [1].
По данным T. Garcia-Sancho и соавт. [44], информативность традиционного рентгенологического исследования, каким является рентгенография брюшной полости, составляет 95%, поэтому его считают основным диагностическим методом. Однако некоторые авторы [22, 46, 80] не разделяют подобную точку зрения. Так, по данным K. Gill и соавт. [46], лишь в одном из 8 наблюдений рентгенография была информативной, M. Mandriňán González и соавт. [80] вообще ни в одном из 8 наблюдений не обнаружили на рентгенограммах брюшной полости каких-либо признаков, характерных для ОЭХ. Поэтому алгоритм обследования подобных больных, как и всех пациентов с заболеваниями желчевыделительной системы, включает УЗИ. Необходимость его выполнения особенно возрастает при негативных результатах рентгенографии [40, 68, 99, 108]. УЗИ, проводимое в режиме сонографии, позволяет обнаружить газ в просвете желчного пузыря и его стенке [16, 35, 67, 74, 77]. T. Garcia-Sancho и соавт. [44] довольно высоко оценивают диагностические возможности ультразвукового сканирования при ОЭХ. Оно позволило им предположить данное заболевание у 19 из 20 больных.
Однако некоторые авторы [22, 46, 80] не разделяют подобную точку зрения. Так, по данным K. Gill и соавт. [46], лишь в одном из 8 наблюдений рентгенография была информативной, M. Mandriňán González и соавт. [80] вообще ни в одном из 8 наблюдений не обнаружили на рентгенограммах брюшной полости каких-либо признаков, характерных для ОЭХ. Поэтому алгоритм обследования подобных больных, как и всех пациентов с заболеваниями желчевыделительной системы, включает УЗИ. Необходимость его выполнения особенно возрастает при негативных результатах рентгенографии [40, 68, 99, 108]. УЗИ, проводимое в режиме сонографии, позволяет обнаружить газ в просвете желчного пузыря и его стенке [16, 35, 67, 74, 77]. T. Garcia-Sancho и соавт. [44] довольно высоко оценивают диагностические возможности ультразвукового сканирования при ОЭХ. Оно позволило им предположить данное заболевание у 19 из 20 больных.
A. Nemcek и соавт. [94] описали один из сонографических симптомов ОЭХ, заключающийся в появлении в просвете желчного пузыря пузырьков воздуха, «поведение» которых напоминало таковое пузырьков в бокале с шампанским.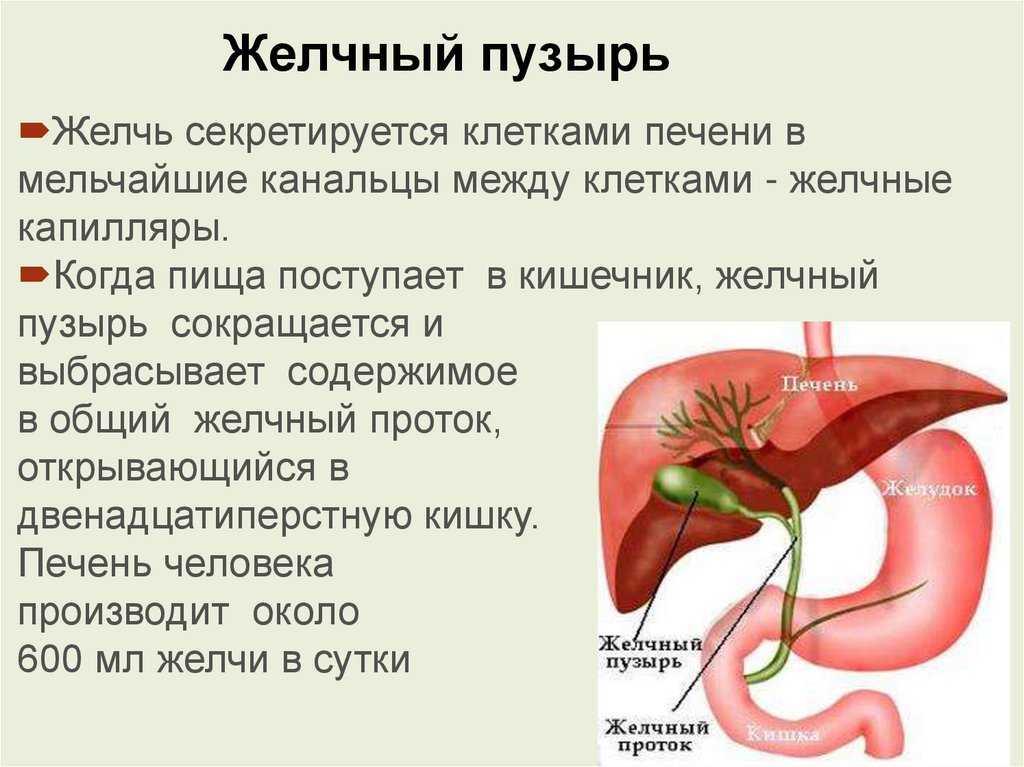 Подобную картину они охарактеризовали как «шипучий» желчный пузырь. Позднее аналогичный симптом был описан C. Wu и соавт. [134], которые также обратили внимание на наличие многочисленных перемещающихся гиперэхогенных пузырьков в просвете желчного пузыря. Этот феномен большинство авторов считают характерным ультразвуковым признаком ОЭХ. Однако P. Ralls и соавт. [104] не согласны с подобным мнением. Аналогичную ультразвуковую картину они наблюдали у больной желчнокаменной болезнью, осложненной холангитом.
Подобную картину они охарактеризовали как «шипучий» желчный пузырь. Позднее аналогичный симптом был описан C. Wu и соавт. [134], которые также обратили внимание на наличие многочисленных перемещающихся гиперэхогенных пузырьков в просвете желчного пузыря. Этот феномен большинство авторов считают характерным ультразвуковым признаком ОЭХ. Однако P. Ralls и соавт. [104] не согласны с подобным мнением. Аналогичную ультразвуковую картину они наблюдали у больной желчнокаменной болезнью, осложненной холангитом.
По данным K. Konno и соавт. [65], ультразвуковая семиотика при ОЭХ во многом определяется объемом газа, находящимся в просвете желчного пузыря. При небольшом скоплении газа удается визуализировать стенку пузыря в виде узкой эхогенной зоны с тонким кольцеобразным артефактом или с порошкообразной, похожей на снег тенью. При значительном скоплении газа в просвете желчного пузыря определяется широкая эхогенная зона со «снегоподобными» включениями или акустическими тенями, что затрудняет дифференцировку стенки пузыря. R. Bloom и соавт. [17] описали два возможных варианта сонографических изменений стенки желчного пузыря у больных ОЭХ. При первом в ней визуализируются гиперэхогенные зоны, меняющиеся в зависимости от положения больного, при втором определяется яркое гиперэхогенное кольцо по всей окружности пузыря. Некоторые авторы считают, что обнаружение газа в проекции и вокруг желчного пузыря может стать причиной диагностических ошибок. Они связаны с тем, что высокий уровень эхосигналов может быть ошибочно принят за газ, находящийся в просвете кишечника.
R. Bloom и соавт. [17] описали два возможных варианта сонографических изменений стенки желчного пузыря у больных ОЭХ. При первом в ней визуализируются гиперэхогенные зоны, меняющиеся в зависимости от положения больного, при втором определяется яркое гиперэхогенное кольцо по всей окружности пузыря. Некоторые авторы считают, что обнаружение газа в проекции и вокруг желчного пузыря может стать причиной диагностических ошибок. Они связаны с тем, что высокий уровень эхосигналов может быть ошибочно принят за газ, находящийся в просвете кишечника.
K. Gill и соавт. [46] удалось при УЗИ визуализировать желчный пузырь у 5 из 8, M. Mandriňán González и соавт. [80] - у 2 из 5 больных ОЭХ. На недостаточную информативность УЗИ указывают и другие авторы [21, 54, 102, 125, 136]. По мнению некоторых клиницистов [115, 117],в диагностических целях желательно использовать и рентгенологический, и ультразвуковой методы исследования.
При неоднозначном отношении к этим двум методам исследования больных ОЭХ диагностическая значимость компьютерной томографии (КТ) никем не оспаривается. Она позволяет с высокой достоверностью определить наличие газа с горизонтальным уровнем жидкости в просвете желчного пузыря, его стенке, окружающих пузырь структурах, желчных протоках, выпота в брюшной полости, уточнить состояние забрюшинного пространства, локализацию и характерологические особенности формирующихся внутрибрюшных абсцессов и абсцессов других локализаций [29, 48, 92, 127, 137]. Особенно велико значение КТ в диагностике перфорации желчного пузыря [15, 39, 86, 95, 101]. Некоторые авторы [9, 69, 84, 126] склонны считать, что изменения, обнаруживаемые у пациентов с ОЭХ при ультразвуковом исследовании и КТ-сканировании, могут появиться раньше, чем классические рентгенологические проявления на обычных рентгенограммах брюшной полости. В то же время КТ как диагностический метод требует значительных экономических затрат и поэтому должна использоваться по строгим показаниям, когда результаты рентгенологического и ультразвукового исследований малоинформативны, а также если возникает необходимость в получении дополнительной информации о степени распространения патологического процесса [21, 88, 129].
Она позволяет с высокой достоверностью определить наличие газа с горизонтальным уровнем жидкости в просвете желчного пузыря, его стенке, окружающих пузырь структурах, желчных протоках, выпота в брюшной полости, уточнить состояние забрюшинного пространства, локализацию и характерологические особенности формирующихся внутрибрюшных абсцессов и абсцессов других локализаций [29, 48, 92, 127, 137]. Особенно велико значение КТ в диагностике перфорации желчного пузыря [15, 39, 86, 95, 101]. Некоторые авторы [9, 69, 84, 126] склонны считать, что изменения, обнаруживаемые у пациентов с ОЭХ при ультразвуковом исследовании и КТ-сканировании, могут появиться раньше, чем классические рентгенологические проявления на обычных рентгенограммах брюшной полости. В то же время КТ как диагностический метод требует значительных экономических затрат и поэтому должна использоваться по строгим показаниям, когда результаты рентгенологического и ультразвукового исследований малоинформативны, а также если возникает необходимость в получении дополнительной информации о степени распространения патологического процесса [21, 88, 129].
При большом количестве работ, освещающих возможности лучевых и ультразвуковых методик в распознавании ОЭХ, в литературе практически отсутствуют сведения об использовании в диагностических целях лапароскопии. В то же время хорошо известно, что она сокращает до минимума время диагностики, позволяет точно установить не только наличие острого холецистита, но и его форму, что способствует своевременному выполнению оперативного вмешательства. Подтверждением является сообщение М.В. Гринева и соавт. [2], наблюдавших 2 больных ОЭХ. Обоим пациентам они выполнили лапароскопию, которая дала четкую информацию о характере и степени изменений желчного пузыря, послуживших показанием к экстренному оперативному вмешательству.
В ряде наблюдений возникает необходимость в проведении дифференциальной диагностики ОЭХ с другими заболеваниями. К их числу относятся патологические состояния, сопровождающиеся перфорацией полых органов и дивертикулов с развитием пневмоперитонеума, образованием билиодигестивных свищей, подпеченочных, перидуоденальных и забрюшинных абсцессов [13, 23, 49, 58]. Газ во внепеченочных желчных протоках можно принять за таковой в воротной вене при обструкции мезентериальных сосудов, некротическом энтероколите. Ложное впечатление о наличии эмфизематозного холецистита может создаться при несостоятельности сфинктера Одди и липоматозе желчного пузыря [78, 123].
Газ во внепеченочных желчных протоках можно принять за таковой в воротной вене при обструкции мезентериальных сосудов, некротическом энтероколите. Ложное впечатление о наличии эмфизематозного холецистита может создаться при несостоятельности сфинктера Одди и липоматозе желчного пузыря [78, 123].
При ОЭХ гангрена желчного пузыря встречается в 30 раз, перфорация - в 5 раз чаще, чем у больных с другими формами острого холецистита. Вот почему почти все авторы единодушны во мнении, что при ОЭХ показано немедленное оперативное вмешательство сразу после установления диагноза. Патологический процесс при нем не проявляет тенденции к обратному развитию, а движется в сторону нарастания и углубления деструкции желчного пузыря, заканчиваясь перфорацией и развитием распространенного перитонита. Г.Е. Стеблин-Каминский [5], продумывая возможные перспективы хирургического лечения проф. И.К. Спижарного, озадачил клиницистов вопросом: «Можно ли было спасти больного путем ранней операции холецистита?». И ответил на него следующим образом: «Мне думается, что нет. При таком раннем проявлении признаков общей гнилостной инфекции и ранняя операция вряд ли дала бы благоприятный исход. Уж слишком была сильна инфекция в пузыре и ранняя операция на нем легко оказалась бы гнилостным перитонитом». Сейчас твердо доказано, что, напротив, только с помощью операции можно своевременно удалить гнойно-септический очаг и предупредить распространение инфекции. Риск обсеменения брюшной полости анаэробной микрофлорой во время выполнения операции преувеличен.
И ответил на него следующим образом: «Мне думается, что нет. При таком раннем проявлении признаков общей гнилостной инфекции и ранняя операция вряд ли дала бы благоприятный исход. Уж слишком была сильна инфекция в пузыре и ранняя операция на нем легко оказалась бы гнилостным перитонитом». Сейчас твердо доказано, что, напротив, только с помощью операции можно своевременно удалить гнойно-септический очаг и предупредить распространение инфекции. Риск обсеменения брюшной полости анаэробной микрофлорой во время выполнения операции преувеличен.
В задачи кратковременной предоперационной подготовки входят лечебные мероприятия, направленные на восполнение объема циркулирующей жидкости, коррекцию водно-электролитных нарушений и кислотно-щелочного состояния, улучшение реологических свойств крови и микроциркуляции, детоксикацию организма и улучшение деятельности сердечно-сосудистой системы.
Операцией выбора в лечении ОЭХ считается холецистэктомия. При этом большинство хирургов выполняют открытую холецистэктомию [70, 87, 89, 91, 135]. Однако некоторые из них отдают предпочтение лапароскопической холецистэктомии [12, 21, 38]. J. Hazey и соавт. [51] оперировали 15 из 18 больных ОЭХ с помощью лапароскопической техники, 3 - из обычного лапаротомного доступа. При лапароскопическом вмешательстве переход на открытую лапаротомию потребовался в 2 наблюдениях. Послеоперационные осложнения возникли у 2 (15,4%) из 13 больных, перенесших лапароскопическую холецистэктомию, и у 3 из 5 пациентов после открытой холецистэктомии. Летальных исходов не было. Относительно невысокая частота конверсий и послеоперационных осложнений, малая травматичность, короткий срок пребывания больных в стационаре позволили авторам считать лапароскопическую холецистэктомию методом выбора при ОЭХ. J. Lambrecht и E. Trondsen [70] считают равноценными по результативности оба метода холецистэктомии.
Однако некоторые из них отдают предпочтение лапароскопической холецистэктомии [12, 21, 38]. J. Hazey и соавт. [51] оперировали 15 из 18 больных ОЭХ с помощью лапароскопической техники, 3 - из обычного лапаротомного доступа. При лапароскопическом вмешательстве переход на открытую лапаротомию потребовался в 2 наблюдениях. Послеоперационные осложнения возникли у 2 (15,4%) из 13 больных, перенесших лапароскопическую холецистэктомию, и у 3 из 5 пациентов после открытой холецистэктомии. Летальных исходов не было. Относительно невысокая частота конверсий и послеоперационных осложнений, малая травматичность, короткий срок пребывания больных в стационаре позволили авторам считать лапароскопическую холецистэктомию методом выбора при ОЭХ. J. Lambrecht и E. Trondsen [70] считают равноценными по результативности оба метода холецистэктомии.
Тяжелое состояние больных порой делает невозможным выполнение этой радикальной операции. В подобной ситуации объем оперативного вмешательства ограничивают пункцией и дренированием полости желчного пузыря под контролем ультразвукового сканера или рентгенотелевидения, т. е. наложением чрескожной холецистостомы. С ее помощью осуществляется декомпрессия и санация желчного пузыря [34, 81, 114, 122, 130]. После стихания острых воспалительных явлений некоторые хирурги производят этим больным холецистэктомию [18, 96, 139]. К числу противопоказаний к холецистостомии относят гангрену и перфорацию желчного пузыря. Небольшое число авторов считают чрескожное чреспеченочное дренирование желчного пузыря методом выбора в лечении больных ОЭХ, указывая на необходимость выполнения холецистэктомии лишь в случае перфорации желчного пузыря [58, 122]. В послеоперационном периоде, до получения результатов посева желчи, больным назначают большие дозы антибиотиков и химиопрепаратов, направленных на весь вероятный спектр анаэробных и аэробных микроорганизмов. В режиме эмпирической терапии используют пенициллины, гентамицин, клиндамицин, ванкомицин, тобрамицин, левофлоксацин, цефтриаксон, метронидазол и другие антибиотики, которые нередко назначают в виде комбинаций [32, 98, 139].
е. наложением чрескожной холецистостомы. С ее помощью осуществляется декомпрессия и санация желчного пузыря [34, 81, 114, 122, 130]. После стихания острых воспалительных явлений некоторые хирурги производят этим больным холецистэктомию [18, 96, 139]. К числу противопоказаний к холецистостомии относят гангрену и перфорацию желчного пузыря. Небольшое число авторов считают чрескожное чреспеченочное дренирование желчного пузыря методом выбора в лечении больных ОЭХ, указывая на необходимость выполнения холецистэктомии лишь в случае перфорации желчного пузыря [58, 122]. В послеоперационном периоде, до получения результатов посева желчи, больным назначают большие дозы антибиотиков и химиопрепаратов, направленных на весь вероятный спектр анаэробных и аэробных микроорганизмов. В режиме эмпирической терапии используют пенициллины, гентамицин, клиндамицин, ванкомицин, тобрамицин, левофлоксацин, цефтриаксон, метронидазол и другие антибиотики, которые нередко назначают в виде комбинаций [32, 98, 139]. Применяют и препараты, включающие комбинации антибиотиков и ингибиторов β-лактамазы, которые нарушают биосинтез мукопептидов клеточной стенки бактерий. Проводят корригирующую медикаментозную и детоксикационную терапию, гипербарическую оксигенацию, коррекцию уровня глюкозы крови при сахарном диабете, стимуляцию желудочно-кишечного тракта [2, 46, 66, 117, 138].
Применяют и препараты, включающие комбинации антибиотиков и ингибиторов β-лактамазы, которые нарушают биосинтез мукопептидов клеточной стенки бактерий. Проводят корригирующую медикаментозную и детоксикационную терапию, гипербарическую оксигенацию, коррекцию уровня глюкозы крови при сахарном диабете, стимуляцию желудочно-кишечного тракта [2, 46, 66, 117, 138].
В работах последних трех десятилетий, посвященных анализу наблюдений за больными ОЭХ, периодически сообщается о том, что летальность при данном заболевании составляет 15-20%. Основанием для подобного утверждения служат сводные данные, опубликованные R. Mentzer и соавт. [85] в 70-х годах прошлого столетия. На данный момент судить об истинной частоте летальных исходов при ОЭХ не представляется возможным, так как в литературе публикуются в основном сообщения, в которых акцентируется внимание преимущественно на выздоровевших пациентах.
Знакомство широкого круга практических врачей с данным заболеванием, дальнейшее накопление коллективного опыта должны стать важными факторами в ранней диагностике и улучшении результатов лечения больных.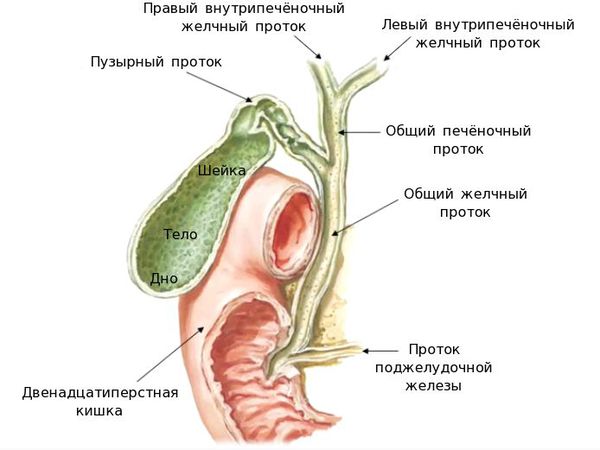
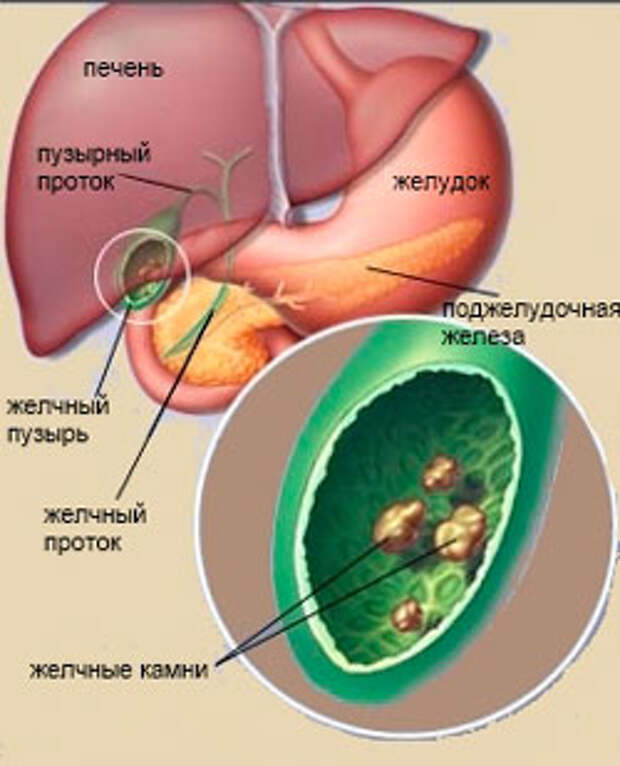
Холедохолитиаз - одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего - в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:

Диагностика холедохолитиаза (камней в желчных протоках)
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток.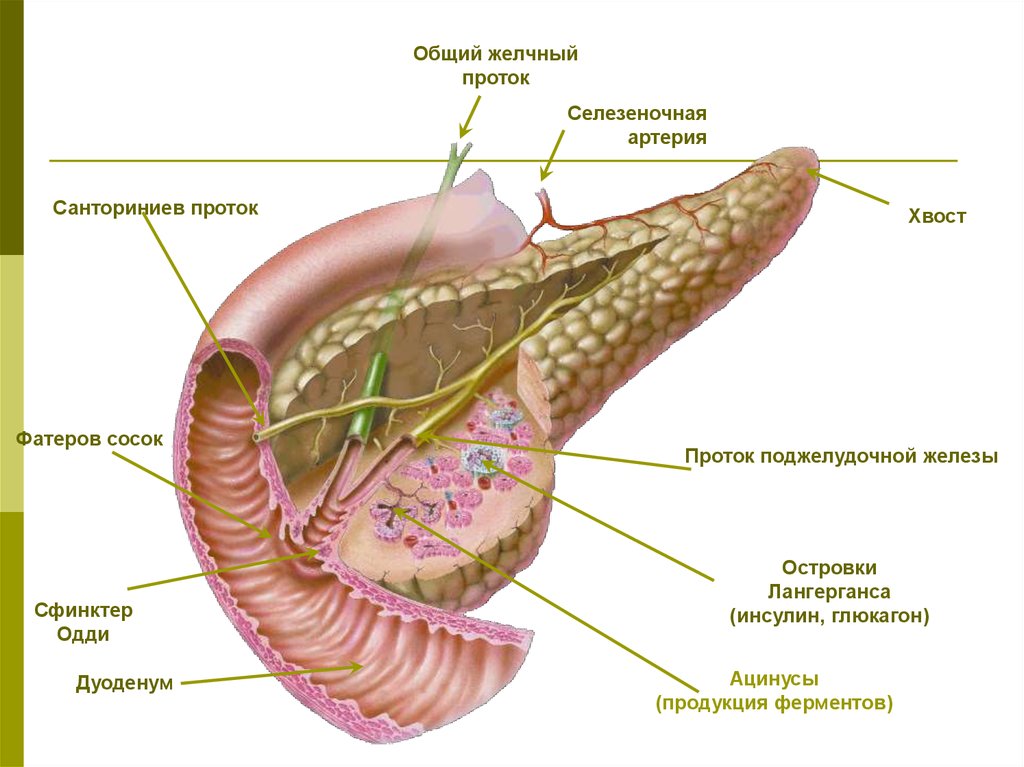 Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Ультразвуковое исследование органов брюшной полости (УЗИ) - наиболее доступный метод обследования желчных путей, по сути скриннинг-метод. Чувствительность его на предмет выявления расширения общего желчного протока составляет до 90%. Однако, не всегда специалисту ультразвуковой диагностики удается осмотреть терминальный отдел холедоха (зону слияния общего желчного и панкреатического протоков, и их впадения в двенадцатиперстную кишку), т. е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
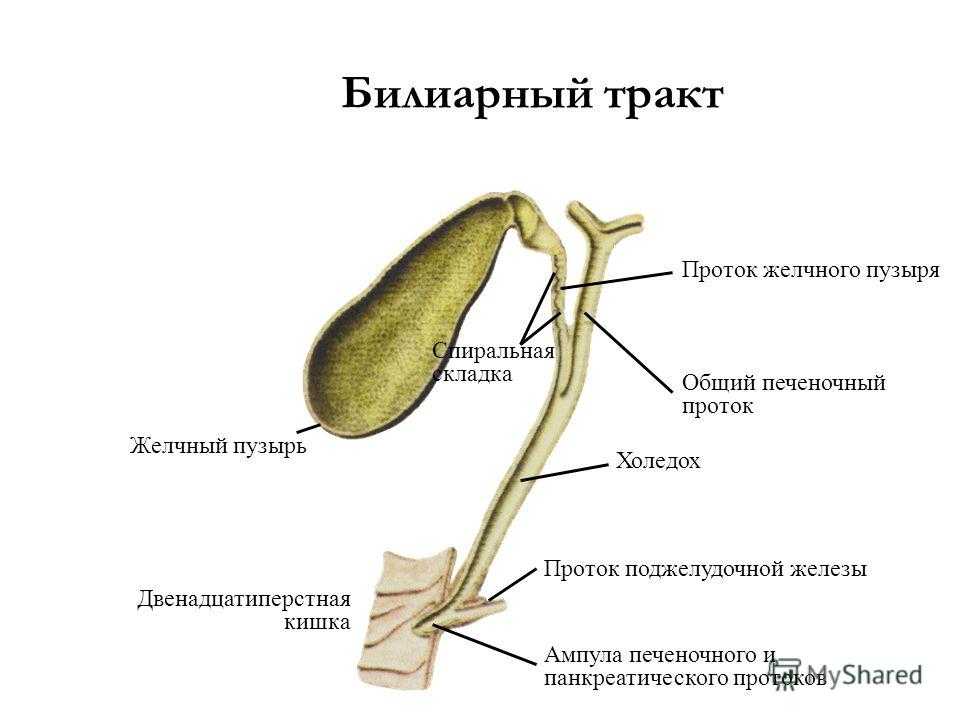 Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ. Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
 Поэтому его использование должно быть обоснованным.
Поэтому его использование должно быть обоснованным. К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
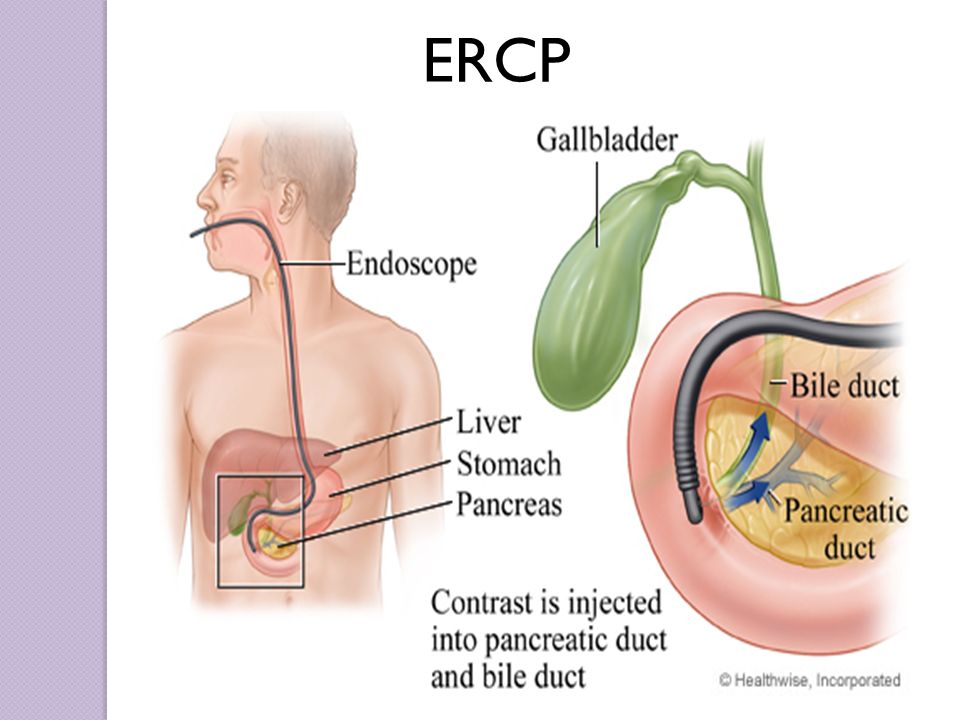 Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Приступ желчной колики.
Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части - в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики - это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа.
Механическая (подпеченочная) желтуха.
Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин - желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску.
Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка - стенозирующие холангит и папиллит. Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда - при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда - при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.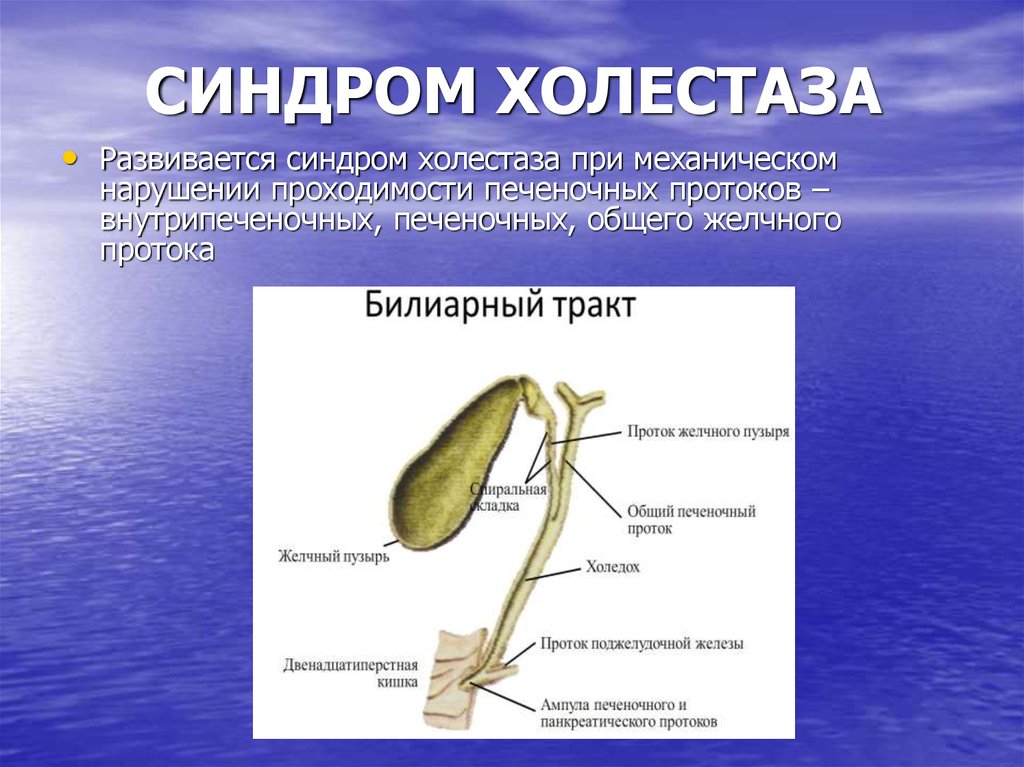
Подробнее об осложнениях холедохолитиаза
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению - холангиту. При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем - развития общего сепсиса и печеночной недостаточности.
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется.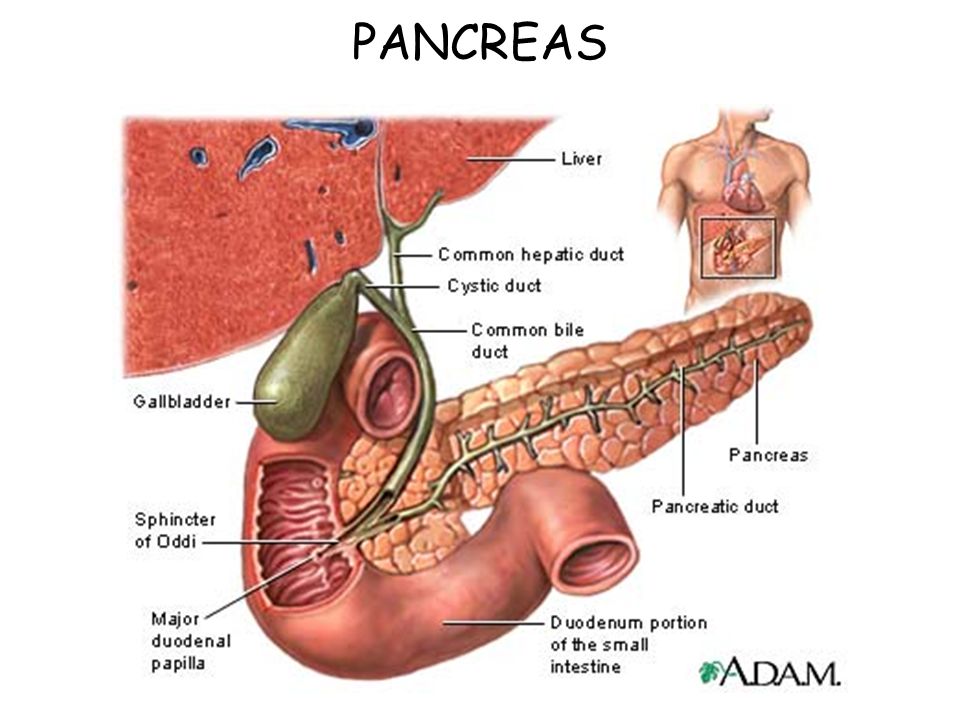 Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению - острому панкреатиту. Острое воспаление поджелудочной железы - очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
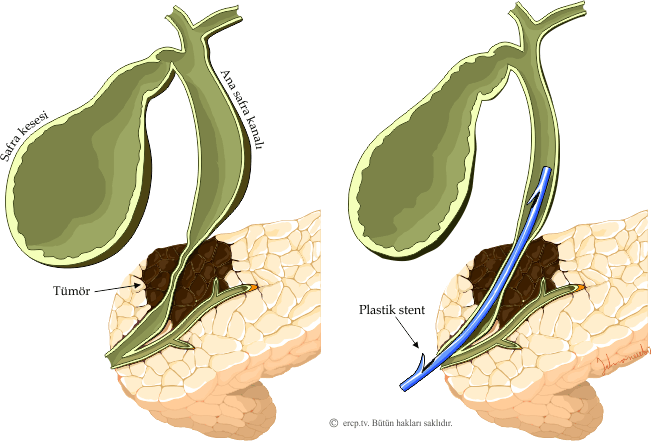
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Отчеты о клинических случаях
. 2006 г., 30 февраля (2): 147–53.
doi: 10.1016/j.jemermed.2005.05.016.
Скотт С Шерман 1 , Хай Тран
Отчеты о клинических случаях
Scott C Sherman et al. J Emerg Med.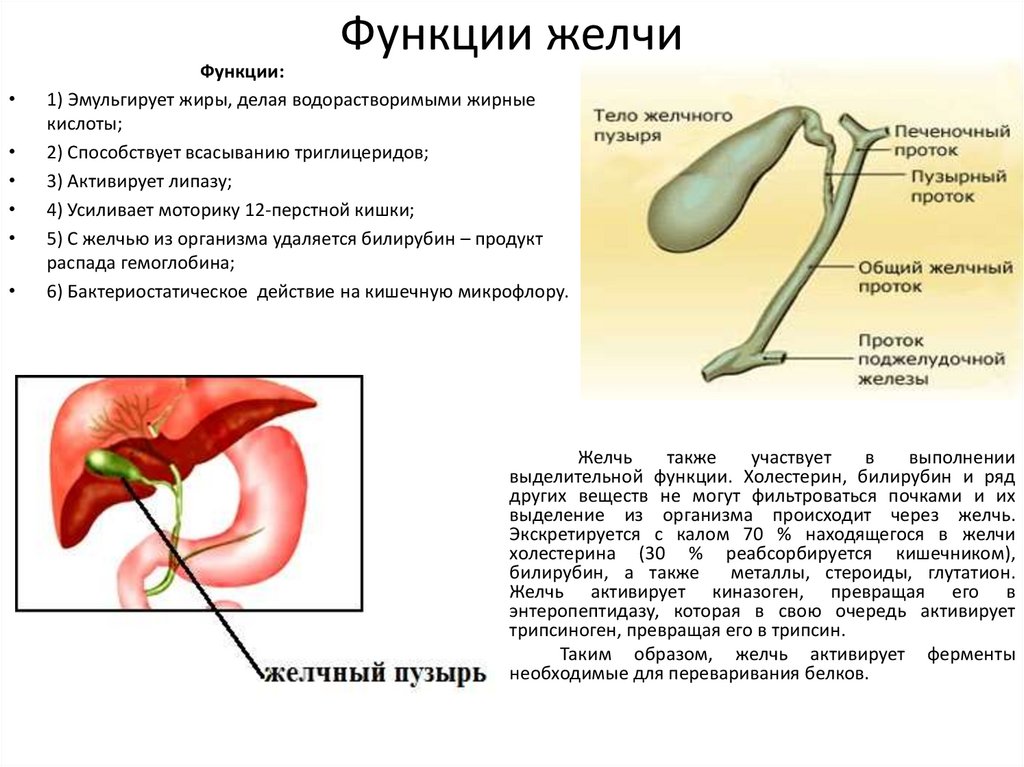 2006 Февраль
2006 Февраль
. 2006 г., 30 февраля (2): 147–53.
doi: 10.1016/j.jemermed.2005.05.016.
Скотт Шерман 1 , Хай Тран
Пневмобилия, или воздух в желчном дереве печени, предполагает аномальное сообщение между желчными путями и кишечником или инфекцию газообразующими бактериями.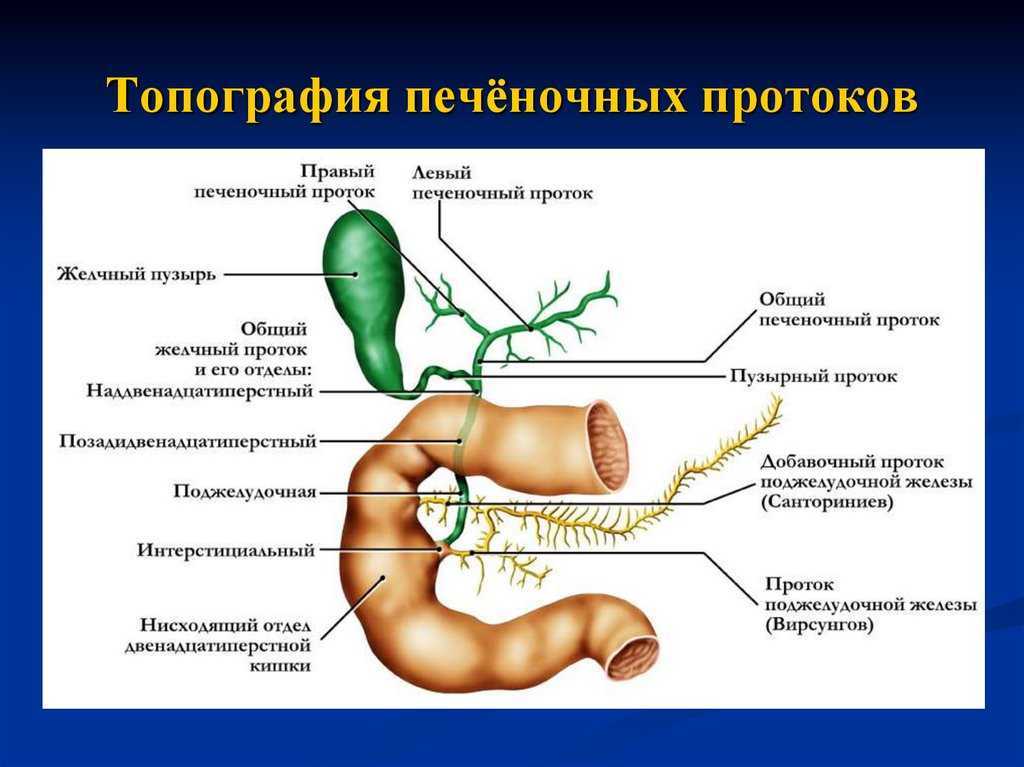 Пневмобилию обычно можно отличить от воздуха в портальной венозной системе по ее внешнему виду на компьютерной томографии (КТ). Наиболее распространенные состояния, связанные с пневмомобилией, включают: 1) билиарно-кишечный хирургический анастомоз, 2) несостоятельность сфинктера Одди или 3) спонтанный билиарно-кишечный свищ. Представлены три случая пневмобилии, связанные с ее наиболее распространенными причинами, и обсуждаются дальнейшие дифференциально-диагностические возможности, а также последствия этого открытия для ведения пациентов.
Пневмобилию обычно можно отличить от воздуха в портальной венозной системе по ее внешнему виду на компьютерной томографии (КТ). Наиболее распространенные состояния, связанные с пневмомобилией, включают: 1) билиарно-кишечный хирургический анастомоз, 2) несостоятельность сфинктера Одди или 3) спонтанный билиарно-кишечный свищ. Представлены три случая пневмобилии, связанные с ее наиболее распространенными причинами, и обсуждаются дальнейшие дифференциально-диагностические возможности, а также последствия этого открытия для ведения пациентов.
[Пневмобилия. Отчет о случае].
Reinoso Reyes J, de Echeverría Robles LC, Reinoso Toledo JG. Рейносо Рейес Дж. и соавт. Rev Med Inst Mex Seguro Soc. 2005 г., январь-февраль; 43(1):51-6. Rev Med Inst Mex Seguro Soc. 2005. PMID: 15998480 Испанский.
Билома и пневмомобилия при серповидно-клеточной анемии.
Лебенсбургер Дж., Эсбеншейд А., Блейкли М., Хэнкинс Дж., Ван В. Лебенсбургер Дж. и соавт. Детский рак крови. 2008 авг; 51 (2): 288-90. doi: 10.1002/pbc.21575. Детский рак крови. 2008. PMID: 18421713
Нечастая причина пневмобилии: тупая травма живота.
Йылдыз Ф., Кобан С., Терзи А., Сесе Х., Узункой А. Йылдыз Ф. и др. Ulus Travma Acil Cerrahi Derg. 2011 июль; 17 (4): 363-4. doi: 10.5505/tjtes.2011.82957. Ulus Travma Acil Cerrahi Derg. 2011. PMID: 21935838
Эндоскопическое лечение билиарных осложнений после трансплантации печени.
Карлсон С.Дж., Каудли К.В. Карлсон С.Дж. и др. Преподобный Гастроэнтерол Мекс. 2005 июль; 70 Приложение 1: 107-20. Преподобный Гастроэнтерол Мекс.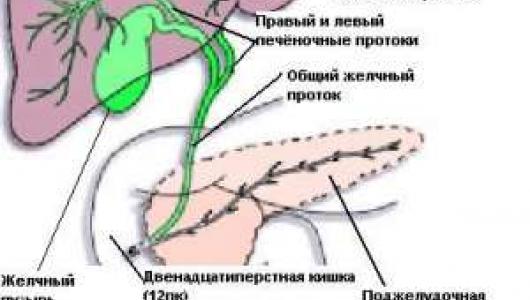 2005. PMID: 17469414 Рассмотрение. Испанский.
2005. PMID: 17469414 Рассмотрение. Испанский.
Терапевтическая билиарная эндоскопия.
Фогель Э.Л., МакГенри Л., Шерман С., Уоткинс Д.Л., Леман Г.А. Фогель Э.Л. и соавт. Эндоскопия. 2005 г., февраль; 37 (2): 139–45. doi: 10.1055/s-2004-826146. Эндоскопия. 2005. PMID: 15692929 Рассмотрение.
Посмотреть все похожие статьи
Спонтанная пневмомобилия: не такая уж доброкачественная.
Шейх ААЕ, Ахмед К.Х., Авула С., Шах Н.Дж., Алоизиус М.М. Шейх ААЕ и др. Куреус. 2021 14 апреля; 13 (4): e14486. doi: 10.7759/cureus.14486. Куреус. 2021. PMID: 34007742 Бесплатная статья ЧВК.
Результаты компьютерной томографии брюшной полости при декомпрессионной болезни: клинический случай.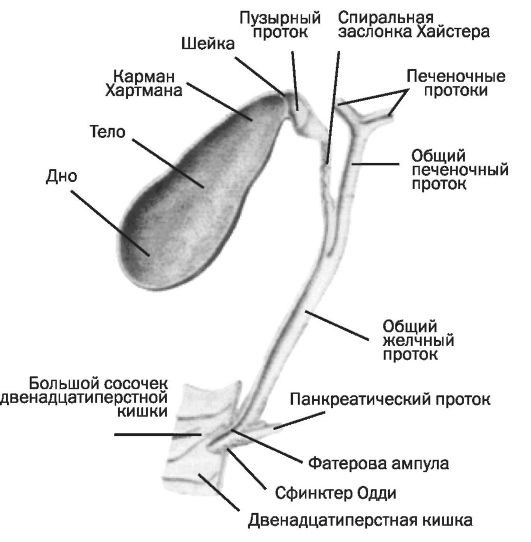
Шварц Т., Гоф-Фибкинс С., Сантини Р., Копылов Д. Шварц Т. и соавт. J Radiol Case Rep. 31 октября 2018 г .; 12 (10): 17–23. дои: 10.3941/jrcr.v12i10.3425. Электронная коллекция 2018 Окт. Представитель J Radiol, 2018 г. PMID: 30651907 Бесплатная статья ЧВК.
Метастатическая меланома желчного пузыря, проявляющаяся острым эмфизематозным холециститом.
Холл Н., Гренье Н.Л., Шах С.А., Голд Р., Феллер Э. Холл Н. и др. Кейс Rep Med. 2018 8 мая; 2018: 5726570. дои: 10.1155/2018/5726570. Электронная коллекция 2018. Кейс Rep Med. 2018. PMID: 29853906 Бесплатная статья ЧВК.
Не-O1/не-O139 Vibrio cholerae септицемия у мужчины из Саудовской Аравии: клинический случай.
Каки Р.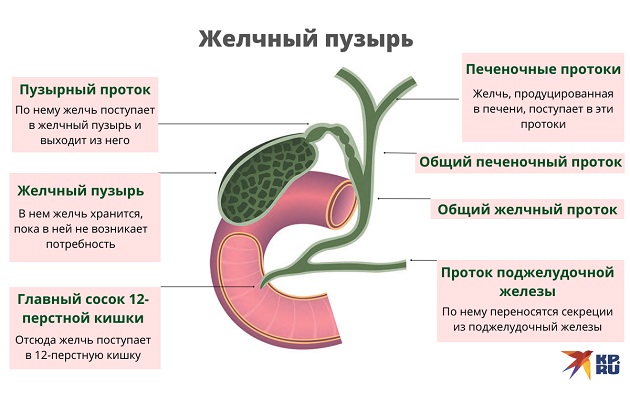 , Эль-Хоссари Д., Химан-Фатани А., Аль-Гамди Р. Каки Р. и др. Отчет по делу JMM 28 февраля 2017 г .; 4 (2): e005077. doi: 10.1099/jmmcr.0.005077. Электронная коллекция 2017, февраль. Представитель JMM, 2017 г. PMID: 28348803 Бесплатная статья ЧВК.
, Эль-Хоссари Д., Химан-Фатани А., Аль-Гамди Р. Каки Р. и др. Отчет по делу JMM 28 февраля 2017 г .; 4 (2): e005077. doi: 10.1099/jmmcr.0.005077. Электронная коллекция 2017, февраль. Представитель JMM, 2017 г. PMID: 28348803 Бесплатная статья ЧВК.
Рефрактерный длительный холангит после панкреатодуоденэктомии: ретроспективное исследование.
Уэда Х., Бан Д., Кудо А., Очиай Т., Танака С., Танабэ М. Уэда Х. и др. Мир J Surg. 2017 июль; 41 (7): 1882-1889. doi: 10.1007/s00268-017-3912-z. Мир J Surg. 2017. PMID: 28210765
Просмотреть все статьи "Цитируется по"
 д.
д. Абдул Ахад Э. Шейх , Халид Х. Ахмед, Шрикант Авула, Нирадж Дж. Шах, Марк М. Алоизиус
Опубликовано: 14 апреля 2021 г. (см. историю)
DOI: 10.7759/куреус.14486
Цитируйте эту статью как: Шейх А.Э., Ахмед К.Х., Авула С. и соавт. (14 апреля 2021 г.) Спонтанная пневмония: не такая уж доброкачественная. Куреус 13(4): e14486. дои: 10.7759/cureus.14486
Пневмобилия определяется как наличие воздуха в билиарной системе. Обычно это вызвано аномальной связью между желчными путями желудочно-кишечного тракта. Стойкая бессимптомная пневмомобиля встречается редко и обычно считается доброкачественной находкой при визуализации. Здесь мы представляем случай 87-летнего мужчины с давней пневмонией неустановленной причины, у которого в конечном итоге развился клебсиеллезный холангит и бактериемия. В нашем сообщении мы пытаемся выяснить причины спонтанной пневмомобилии и обсудить ее значение в контексте повышенного внутрибрюшного давления.
В нашем сообщении мы пытаемся выяснить причины спонтанной пневмомобилии и обсудить ее значение в контексте повышенного внутрибрюшного давления.
Большинство случаев пневмобилии являются ятрогенными и легко идентифицируются при визуализации. Некоторые из неятрогенных причин включают эмфизематозный холецистит, восходящий холангит (обычно с газообразующими микроорганизмами), спонтанный желчно-кишечный свищ, билиарный бронхоплевральный свищ, несостоятельность сфинктера Одди и тупую травму внутренних органов [1]. Своевременная осведомленность об этиологии пневмомобили необходима для обеспечения быстрого и точного лечения для предотвращения катастрофических последствий. Представлен уникальный случай развития острого холангита у больного на фоне длительно существующей спонтанной пневмомобили и повышения внутрибрюшного давления. Об этом ранее не сообщалось в литературе.
87-летний мужчина с историей резекции тонкой кишки и анастомоза после обструкции, пароксизмальной фибрилляцией предсердий, базально-клеточным раком кожи и открытой холецистэктомией около 30 лет назад, поступил с жалобами. общей слабости и дискомфорта в животе в течение двух недель до обращения. Дискомфорт в животе в основном возникал после еды и постепенно усиливался. Это сопровождалось лихорадкой высокой степени, тошнотой и общей слабостью, что послужило поводом для визита в отделение неотложной помощи. Ранее у этого пациента было три госпитализации за последние пару лет с болью в животе, тошнотой и рвотой, диагностированной как тонкокишечная непроходимость, вторичная по отношению к спайкам, ему удалось консервативно добиться спонтанного полного разрешения, за исключением последней госпитализации пять месяцев назад, во время которой ему потребовалось повторная лапаротомия и лизис спаек. Во время каждой из его предыдущих госпитализаций на КТ брюшной полости отмечалась пневмомобилия, несмотря на отсутствие каких-либо симптомов, связанных с холангитом или сепсисом.
общей слабости и дискомфорта в животе в течение двух недель до обращения. Дискомфорт в животе в основном возникал после еды и постепенно усиливался. Это сопровождалось лихорадкой высокой степени, тошнотой и общей слабостью, что послужило поводом для визита в отделение неотложной помощи. Ранее у этого пациента было три госпитализации за последние пару лет с болью в животе, тошнотой и рвотой, диагностированной как тонкокишечная непроходимость, вторичная по отношению к спайкам, ему удалось консервативно добиться спонтанного полного разрешения, за исключением последней госпитализации пять месяцев назад, во время которой ему потребовалось повторная лапаротомия и лизис спаек. Во время каждой из его предыдущих госпитализаций на КТ брюшной полости отмечалась пневмомобилия, несмотря на отсутствие каких-либо симптомов, связанных с холангитом или сепсисом.
При медицинском осмотре пожилой мужчина находится в состоянии умеренного дистресса, с температурой 100,2°F, частотой дыхания 17/мин, артериальным давлением (АД) 106/64 мм рт. ст., частотой сердечных сокращений 79/мин, и SpO2 97% на комнатном воздухе. При аускультации тоны сердца двойные, голосистолический шум на верхушке. Дыхание ослаблено с обеих сторон, но одинаково, хрипы и хрипы не выслушиваются. Живот мягкий, не вздут, но слегка болезненный. При лабораторном тестировании у пациента было количество лейкоцитов (WBC) 7,13 K/мкл, гемоглобина 14,6 г/дл и количество тромбоцитов 147 000, что было в пределах нормы. Базовая метаболическая панель показала креатинин 1,0 мг/дл, электролиты в пределах нормы, за исключением калия 3,3 ммоль/л. Биохимический анализ печени выявил повышенный уровень аланинаминотрансферазы (АЛТ) 425 ЕД/л, аспартатаминотрансферазы (АСТ) 89 ЕД/л.8 ЕД/л, общий билирубин 2,5 мг/дл и щелочная фосфатаза (ЩФ) 612 ЕД/л. Молочная кислота оказалась на уровне 2,5. КТ брюшной полости без контраста показала разветвление воздуха в центральной части левой доли печени наряду с небольшим утолщением стенки общего печеночного протока, как показано на рисунках 1 , 2 .
ст., частотой сердечных сокращений 79/мин, и SpO2 97% на комнатном воздухе. При аускультации тоны сердца двойные, голосистолический шум на верхушке. Дыхание ослаблено с обеих сторон, но одинаково, хрипы и хрипы не выслушиваются. Живот мягкий, не вздут, но слегка болезненный. При лабораторном тестировании у пациента было количество лейкоцитов (WBC) 7,13 K/мкл, гемоглобина 14,6 г/дл и количество тромбоцитов 147 000, что было в пределах нормы. Базовая метаболическая панель показала креатинин 1,0 мг/дл, электролиты в пределах нормы, за исключением калия 3,3 ммоль/л. Биохимический анализ печени выявил повышенный уровень аланинаминотрансферазы (АЛТ) 425 ЕД/л, аспартатаминотрансферазы (АСТ) 89 ЕД/л.8 ЕД/л, общий билирубин 2,5 мг/дл и щелочная фосфатаза (ЩФ) 612 ЕД/л. Молочная кислота оказалась на уровне 2,5. КТ брюшной полости без контраста показала разветвление воздуха в центральной части левой доли печени наряду с небольшим утолщением стенки общего печеночного протока, как показано на рисунках 1 , 2 . Этот результат пневмомобилии неизменно оставался неизменным по сравнению с предыдущими компьютерными томографами за последние два года, как показано на рисунке 3 ниже.
Этот результат пневмомобилии неизменно оставался неизменным по сравнению с предыдущими компьютерными томографами за последние два года, как показано на рисунке 3 ниже.
Был поставлен предварительный диагноз сепсиса, вторичного по отношению к холангиту, и пациенту было начато внутривенное введение жидкостей и антибиотиков. У него была обнаружена бактериемия с культурами крови, в которых выращивалась клебсиелла. Была проведена консультация гастроэнтеролога и выполнена эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), которая показала расширение общего желчного протока, как показано на рисунке 9.0123 4 . Выполнена сфинктеротомия 4 мм и удалены многочисленные мелкие желчные камни и сладж вместе со случайным гноем. В общий желчный проток также был установлен пластиковый стент.
Была проведена консультация гастроэнтеролога и выполнена эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), которая показала расширение общего желчного протока, как показано на рисунке 9.0123 4 . Выполнена сфинктеротомия 4 мм и удалены многочисленные мелкие желчные камни и сладж вместе со случайным гноем. В общий желчный проток также был установлен пластиковый стент.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Первоначально пневмомобиля пациента была связана с его текущим холангитом, однако у пациента была пневмомобиля как минимум с 2018 г. Во время ЭРХПГ не наблюдалось ни холедоходуоденального свища, ни холедоходуоденостомии, ни признаков предыдущей сфинктеротомии. . Антибиотики были деэскалированы до перорального режима, и пациентка была выписана домой после стабилизации состояния.
Внутрижелчный воздух является зловещим открытием, и необходимо незамедлительно исключить опасные для жизни причины [1].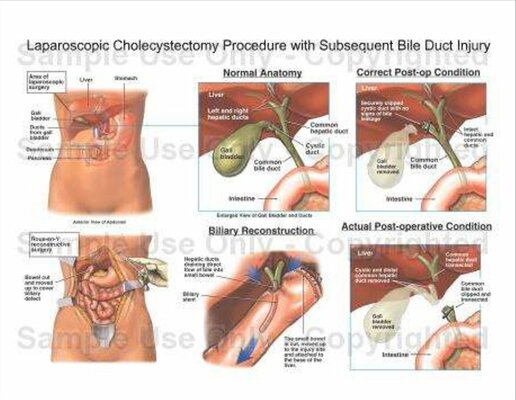 Пневмобилия у клинически нестабильного пациента является неотложной ситуацией. Этиология связана либо с какой-либо формой билиарно-кишечного свища, либо с эмфизематозным холециститом [2,3]. Дополнительное обнаружение воздуха в портальной венозной системе указывает на ишемию стенки кишки, газовую гангрену или пиогенный абсцесс печени [4,5]. Имеются спорадические сообщения о пневмонии, вызванной бактериальным холангитом и паразитами, такими как эхинококки [1,6]. Однако, несмотря на описание в клинических случаях, истинная распространенность спонтанной пневмомобилии из-за несостоятельности сфинктера Одди неизвестна [1].
Пневмобилия у клинически нестабильного пациента является неотложной ситуацией. Этиология связана либо с какой-либо формой билиарно-кишечного свища, либо с эмфизематозным холециститом [2,3]. Дополнительное обнаружение воздуха в портальной венозной системе указывает на ишемию стенки кишки, газовую гангрену или пиогенный абсцесс печени [4,5]. Имеются спорадические сообщения о пневмонии, вызванной бактериальным холангитом и паразитами, такими как эхинококки [1,6]. Однако, несмотря на описание в клинических случаях, истинная распространенность спонтанной пневмомобилии из-за несостоятельности сфинктера Одди неизвестна [1].
Мы описываем редкий случай спонтанной персистирующей пневмомобили, предшествующей острому холангиту, у пациента с множественными эпизодами кишечной непроходимости в течение нескольких лет, а также рассматриваем другие этиологии этого рентгенологического признака, которые должны стать поводом для комплексной оценки и стратегии лечения. Спонтанная пневмомобилия является редкой случайной находкой и может быть предвестником холангита.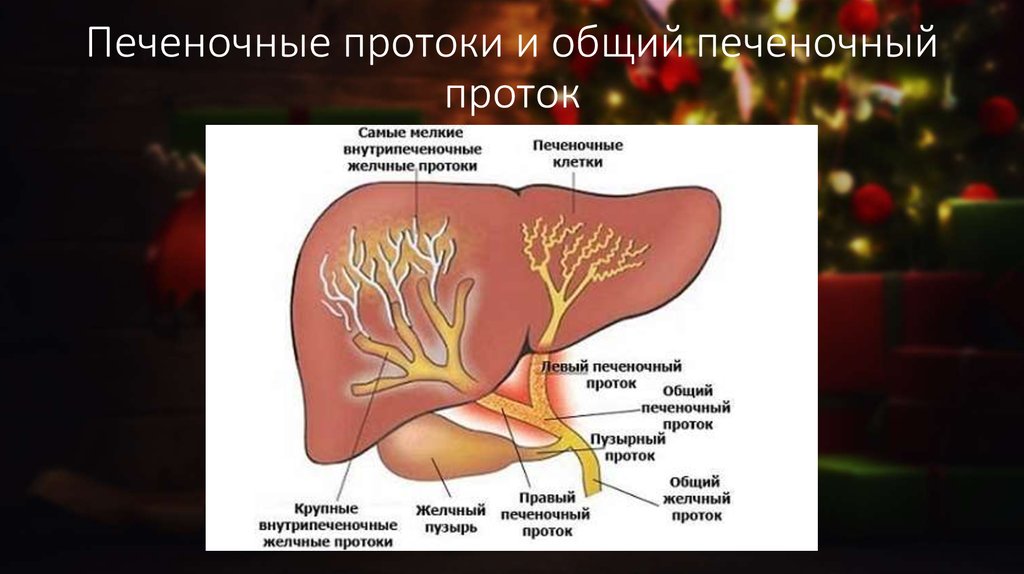 Это правдоподобно, особенно если пневмомобилия и желчный рефлекс вызваны несостоятельностью сфинктера Одди, усугубляемой повышенным внутрикишечным внутрипросветным давлением из-за рецидивирующей тонкокишечной непроходимости. Имеются многочисленные сообщения о пневмобилии, вызванной тупой травмой живота с интактным сфинктером Одди [7-13].
Это правдоподобно, особенно если пневмомобилия и желчный рефлекс вызваны несостоятельностью сфинктера Одди, усугубляемой повышенным внутрикишечным внутрипросветным давлением из-за рецидивирующей тонкокишечной непроходимости. Имеются многочисленные сообщения о пневмобилии, вызванной тупой травмой живота с интактным сфинктером Одди [7-13].
Более доброкачественными причинами пневмобилии являются постхолецистэктомия, ЭРХПГ или чрескожная чреспеченочная холангиография (ЧЧХ) [14,15]. Однако они должны разрешаться спонтанно в течение недель или месяцев, если только сфинктер Одди не является несостоятельным, и в этом случае пневмомобилия может сохраняться в течение многих лет, как это наблюдается у нашего пациента. Следует отметить, что 30 лет назад он перенес холецистэктомию, которая не выявила билиарно-кишечного свища. Во время двух предыдущих лапаротомий с адгезиолизисом по поводу тонкокишечной непроходимости признаков повреждения желчевыводящих путей обнаружено не было. Не было никаких клинических или рентгенологических признаков ишемии кишечника или абсцесса печени во время любой из его госпитализаций по поводу рецидивирующей тонкокишечной непроходимости. Тем не менее, его пневмомобилия была постоянной находкой во время его многократных госпитализаций по поводу тонкокишечной непроходимости до развития холангита. Пациенту была выполнена ЭРХПГ, во время которой гнойный материал был дренирован из общего желчного протока, и не было постороннего сообщения с кишечником, указывающего на какие-либо желчно-кишечные свищи, наблюдаемые при холангиографии. Во время операции выполняли сфинктеротомию.
Тем не менее, его пневмомобилия была постоянной находкой во время его многократных госпитализаций по поводу тонкокишечной непроходимости до развития холангита. Пациенту была выполнена ЭРХПГ, во время которой гнойный материал был дренирован из общего желчного протока, и не было постороннего сообщения с кишечником, указывающего на какие-либо желчно-кишечные свищи, наблюдаемые при холангиографии. Во время операции выполняли сфинктеротомию.
Насколько нам известно, этот отчет является первым, в котором задокументирован случай персистирующей пневмонии, предшествующей острому холангиту. Отсутствие желчного пузыря делает ретроградный кишечный рефлюкс в общий желчный проток, связанный с рецидивирующим внутрипросветным давлением из-за обструкции, очень вероятным этиологическим фактором у нашего пациента, хотя давление сфинктера не измерялось во время ЭРХПГ. Этот случай подчеркивает пневмомобилю как потенциальную преморбидную случайную находку, которая может быть предвестником холангита на фоне повышенного кишечного внутрипросветного давления.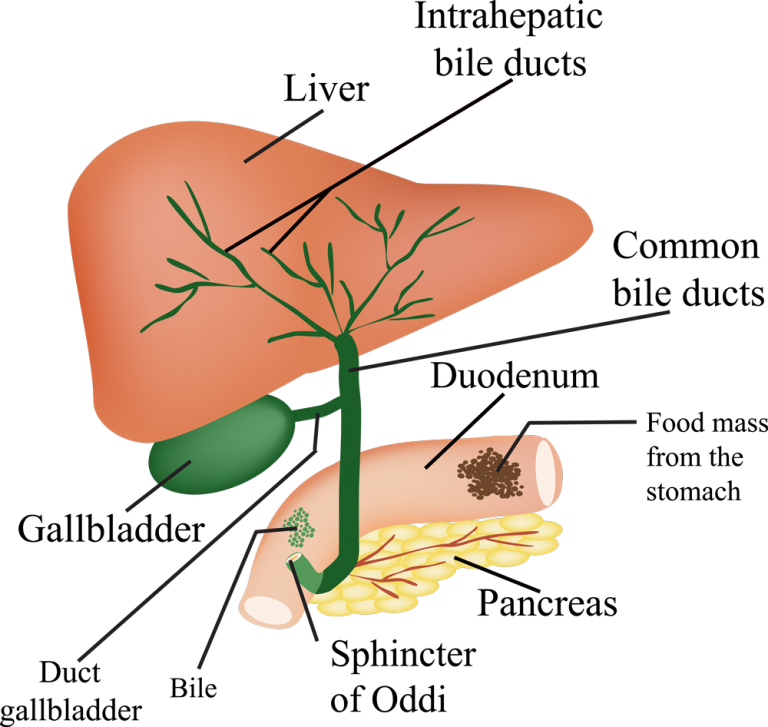
Спонтанная пневмомобилия является доброкачественным заболеванием. Однако риск холангита в сочетании с рецидивирующим повышением внутрибрюшного давления ранее не был документирован. Наш случай показывает, что такое явление возможно, и при работе с этой комбинацией требуется клиническая бдительность. Такие пациенты должны регулярно наблюдаться с низким порогом для диагностики холангита, если возникают симптомы, поэтому раннее вмешательство может снизить заболеваемость и смертность. Стойкая спонтанная пневмомобиля на фоне рецидивирующей кишечной непроходимости может быть предвестником острого холангита.
 Am J Гастроэнтерол. 1996, 91:122-126.
Am J Гастроэнтерол. 1996, 91:122-126. 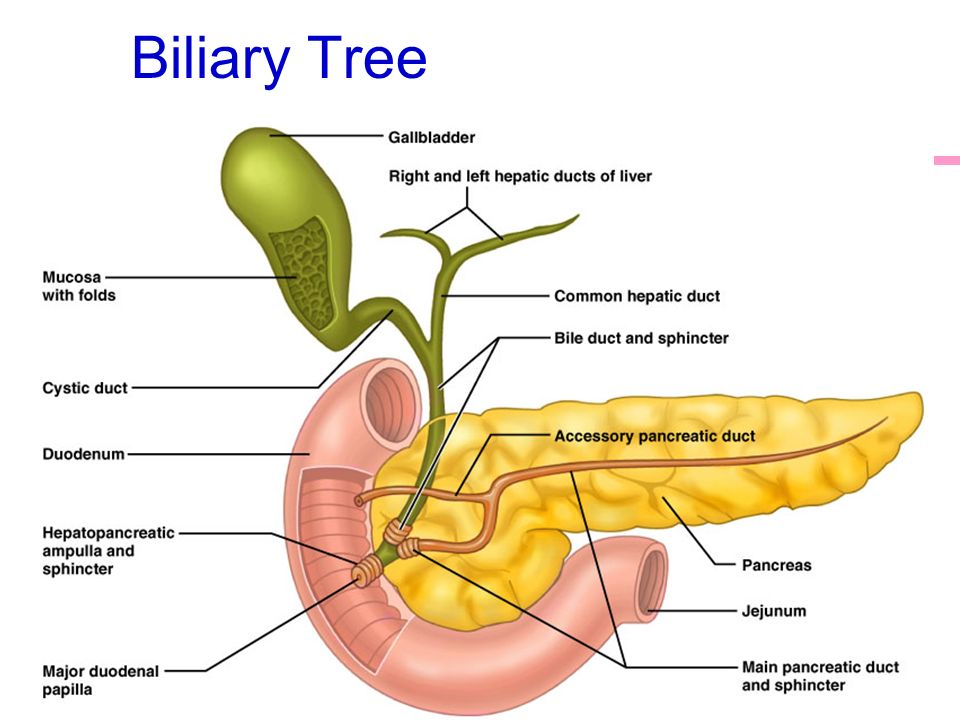 5334/jbsr.1661
5334/jbsr.1661 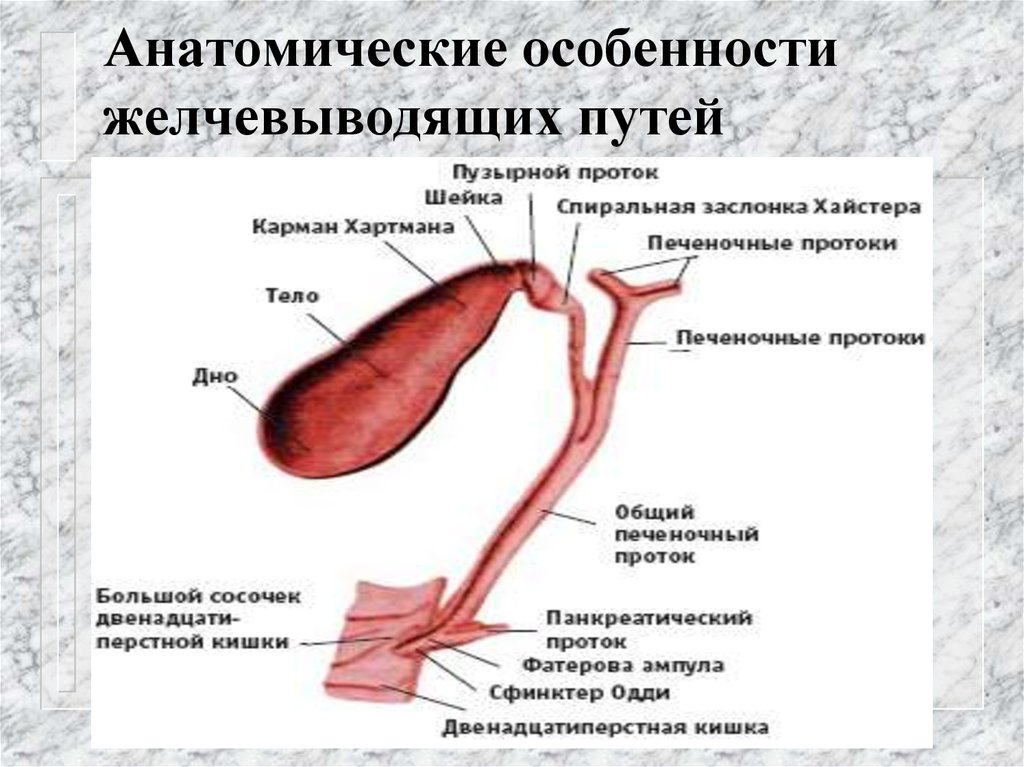 10.1148/radiographics.21.6.g01nv101441
10.1148/radiographics.21.6.g01nv101441 Внутренняя медицина, Центр последипломного медицинского образования Райта, Скрэнтон, США
Внутренняя медицина, Центр последипломного медицинского образования Райта, Скрэнтон, США
Внутренняя медицина, Центр последипломного медицинского образования Райта, Скрэнтон, США
Гастроэнтерология, Медицинский центр Университета Миссисипи, Джексон, США
Внутренняя медицина, Центр последипломного медицинского образования Райта, Скрэнтон, США
Люди: Согласие было получено или от него отказались все участники этого исследования. Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка для представленной работы не была получена ни от одной организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка для представленной работы не была получена ни от одной организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
10.7759/куреус.14486
Шейх А.Э., Ахмед К.Х., Авула С. и др. (14 апреля 2021 г.) Спонтанная пневмония: не такая уж доброкачественная. Куреус 13(4): e14486. doi:10.7759/cureus.14486
Начало экспертной оценки: 10 марта 2021 г.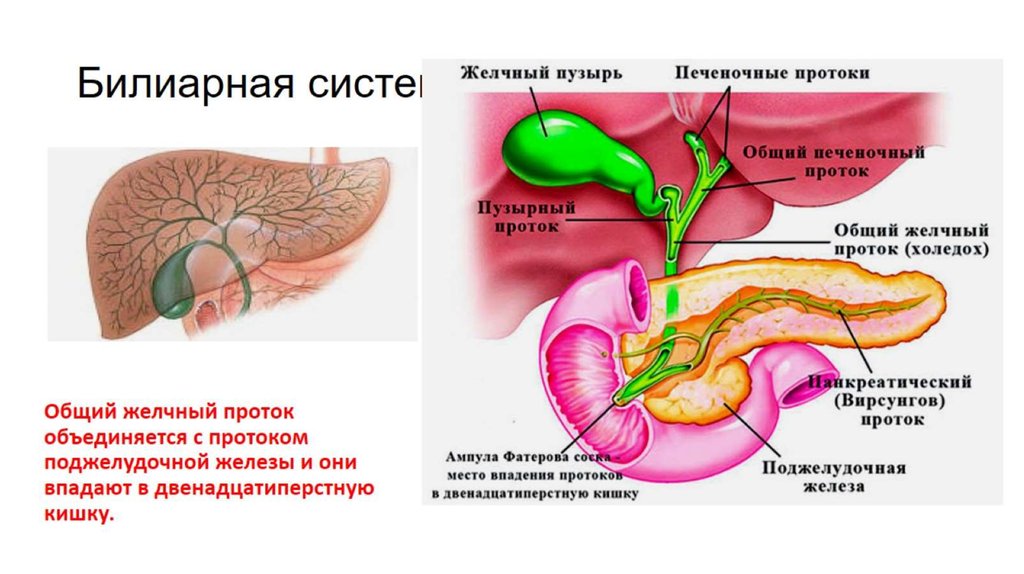
Экспертная проверка завершена: 09 апреля 2021 г.
Опубликовано: 14 апреля 2021 г.
© Copyright 2021
Sheikh et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License CC-BY 4.0., которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Скачать полный размер
Скачать полный размер
Скачать полный размер
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Скачать полный размер
-
ОЦЕНКА СООБЩЕНИЯ
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации. Узнайте больше здесь.
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации.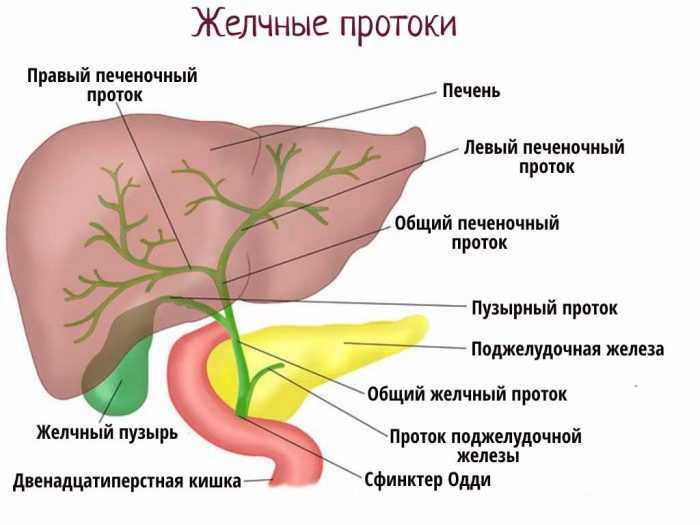 SIQ™ оценивает важность и качество статей, используя коллективный разум сообщества Cureus в целом. Всем зарегистрированным пользователям предлагается внести свой вклад в SIQ™ любой опубликованной статьи. (Авторы не могут оценивать свои собственные статьи.)
SIQ™ оценивает важность и качество статей, используя коллективный разум сообщества Cureus в целом. Всем зарегистрированным пользователям предлагается внести свой вклад в SIQ™ любой опубликованной статьи. (Авторы не могут оценивать свои собственные статьи.)
Высокие рейтинги должны быть зарезервированы за работу, которая является действительно новаторской в соответствующей области. Все, что выше 5, следует считать выше среднего. Хотя все зарегистрированные пользователи Cureus могут оценивать любую опубликованную статью, мнение экспертов в предметной области имеет значительно больший вес, чем мнение неспециалистов. SIQ™ статьи будет отображаться рядом со статьей после того, как она будет дважды оценена, и пересчитывается с каждой дополнительной оценкой.
Посетите нашу страницу SIQ™, чтобы узнать больше.
Закрыть
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации.