2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Спустя несколько месяцев после официального выздоровления от Covid-19 миллионы людей по всему миру так и не могут вернуться к нормальной жизни. У одних никак не проходят одышка, повышенная утомляемость, отсутствие запахов и вкусов. У других пропавшие было коронавирусные симптомы внезапно возникают снова спустя несколько недель - причем иногда к ним добавляются новые. У третьих ковид и вовсе перетекает в тяжелое хроническое заболевание, причем поражая практически любые органы.
Ученые и врачи разных специальностей сообща пытаются понять, как и почему у 10-15% инфицированных коронавирус перерастает в "долгий ковид" (врачи называют его ПКС - "постковидный синдром") - болезнь, у которой еще нет ни формального определения, ни устоявшегося названия. В США уже звучат призывы приравнять ее к инвалидности.
Русская служба Би-би-си рассказывает, какие версии кажутся ученым на сегодняшний день наиболее правдоподобными, и пытается ответить на вопрос, что ждет пациентов, некоторые из которых не могут выздороветь уже больше года.
Москвичка Полина Т. переболела Covid-19 осенью прошлого года. В сентябре, когда появились первые слабые симптомы, она приняла их за обычную простуду и решила пару дней отлежаться - но на всякий случай заказала тест на коронавирус - и тот дал положительный результат.
Обоняние у Полины пропало на следующий день, уже после постановки диагноза, когда с утра она "пошла нюхать горчицу и ее не почувствовала". Но в целом, по ее словам, "болезнь протекала очень спокойно - без больших температур и каких-либо осложнений: просто я была очень слабая, и температура у меня держалась примерно 37,2".
Температура не спадала три с лишним недели. За это время Полина дважды успела сдать тест: первый вновь показал у нее в организме присутствие вируса, второй пришел уже "чистым". Примерно тогда же вернулась в норму и температура - а вот общая слабость и повышенная утомляемость затянулись после официального выздоровления еще на месяц. Пропавшие запахи вернулись еще позже - уже к Новому году.
За это время Полина дважды успела сдать тест: первый вновь показал у нее в организме присутствие вируса, второй пришел уже "чистым". Примерно тогда же вернулась в норму и температура - а вот общая слабость и повышенная утомляемость затянулись после официального выздоровления еще на месяц. Пропавшие запахи вернулись еще позже - уже к Новому году.
Полина решила, что выздоровела окончательно, но ее радость по этому поводу продлилась недолго: буквально через пару недель с обонянием вновь стали происходить странные вещи. Привычные ароматы начали один за другим превращаться в крайне неприятный запах, который сама Полина описывает как "компостная яма, такие забродившие гнилые овощи".
Пропустить Подкаст и продолжить чтение.
Подкаст
Что это было?
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
эпизоды
Конец истории Подкаст
Сначала так начал пахнуть болгарский перец, потом зловонием от него "заразились" другие продукты - мясо, птица, цветная капуста, - но самое неприятное произошло, когда ровно с таким же отвращением москвичка начала воспринимать запахи человеческого тела - причем как своего, так и чужого.
Так продолжается и по сей день, и никаких улучшений не наблюдается - хотя с января прошло уже четыре месяца, а тесты перестали определять наличие в организме Полины вируса еще в середине октября, то есть семь с лишним месяцев назад.
История Полины - случай хоть и не самый распространенный, но далеко не уникальный. Нарушение обоняния - один из симптомов "долгого ковида", теперь уже хорошо известный врачам и подробно описанный в научной литературе. Неприятно, конечно, но не смертельно - и даже есть надежда на полное излечение.
Нарушение обоняния - один из симптомов "долгого ковида", теперь уже хорошо известный врачам и подробно описанный в научной литературе. Неприятно, конечно, но не смертельно - и даже есть надежда на полное излечение.
Впрочем, бывает и так, что после "выздоровления" от Covid-19 у пациента остается целый букет симптомов, подпадающих под описание ПКС. Вот, например, как описывала свое состояние Эшли Николь, 35-летняя адвокат из Альберты.
"Сегодня утром я в 255-й раз проснулась с ослепляющей головной болью: картинка расплывается перед глазами, так что почти ничего не видно. В горло как будто натолкали битого стекла, а грудную клетку скрутило так, что перехватывает дыхание..."
Твит опубликован в декабре прошлого года, хотя коронавирус Эшли перенесла еще в марте, в самом начале эпидемии, и официально вылечилась еще в апреле 2020-го. Только вот симптомы болезни никуда не ушли и по сей день - разве что слегка ослабли.
Помимо утомляемости (один их самых распространенных симптомов), за прошедшие с начала болезни 14 месяцев Эшли потеряла почти все волосы; кожа на руках стала гиперчувствительной, как после ожога, а ногти расшатались и потемнели.
Все это - достаточно редкие, но тоже встречающиеся симптомы "долгого ковида", которые проявляются у разных пациентов очень индивидуально и отличаются удивительным разнообразием.
Национальный институт здоровья Великобритании предлагает считать пост-ковидным синдромом "признаки и симптомы, появляющиеся в ходе или после инфекции, течение которой укладывается в клиническую картину Covid-19, и продолжающиеся более 12 недель, если их нельзя объяснить другим, альтернативным диагнозом".
Список таких "признаков и симптомов" уже несколько месяцев пытается составить ВОЗ, но это куда сложнее, чем может показаться на первый взгляд.
Автор фото, Getty Images
Поскольку передается Covid-19 преимущественно воздушно-капельным путем, мы привыкли считать его респираторным заболеванием: попав в организм через нос или рот, вирус поражает верхние дыхательные пути, а затем "спускается" в легкие.
Однако еще год назад ученые выяснили: стоит новому вирусу проникнуть из носоглотки в кровь, он быстро разносится по всему телу и "бьет" по наиболее уязвимым органам. Доказано, что SARS-CoV-2 способен нарушать работу нервной системы, желудочно-кишечного тракта, мочеполовой и сердечно-сосудистой систем и так далее.
А значит, и долгосрочные осложнения Covid-19 могут проявиться практически где угодно.
"ПКС поражает самые разные органы, так что проблема это явно междисциплинарная", - соглашается главный технический специалист ВОЗ по борьбе с пандемией Covid-19 Мария Ван Керкхов. По словам Марии, на протяжении последнего года она встречалась со множеством пациентов, которые жаловались на сильно затянувшуюся болезнь и просили ВОЗ хотя бы публично признать, что ПКС реален - что синдром существует на самом деле, а не является плодом воображения самих переболевших.
И вот в этом вопросе позиция ВОЗ однозначна. "Мы знаем, что это реальная проблема, - заверила Ван Керкхов корреспондента Би-би-си. - Мы знаем, что ПКС поражает самые разные органы. Сейчас мы пытаемся организовать систематический сбор данных, чтобы на их основе разработать протоколы лечения, протоколы реабилитации, чтобы любой человек, где бы в мире он ни находился, мог получить необходимую ему помощь".
- Мы знаем, что ПКС поражает самые разные органы. Сейчас мы пытаемся организовать систематический сбор данных, чтобы на их основе разработать протоколы лечения, протоколы реабилитации, чтобы любой человек, где бы в мире он ни находился, мог получить необходимую ему помощь".
Пока что, по словам Марии Ван Керкхов, совершенно очевидно одно: "Это на самом деле опасный вирус [...] Даже если человек перенес ковид относительно легко и достаточно быстро выздоровел от самой болезни, она может иметь крайне неприятные долгосрочные последствия".
Ее слова подтверждает статистика. По данным Национальной статистической службы Великобритании, почти у каждого седьмого пациента с подтвержденным диагнозом Covid-19 симптомы коронавируса растягиваются по меньшей мере на три месяца.
Учитывая, что к марту текущего года число подтвержденных случаев заражения по всему миру перевалило за 110 млн, можно предположить, что на сегодняшний день в той или иной степени признаки и симптомы "долгого ковида" могут испытывать по меньшей мере около 15 млн человек.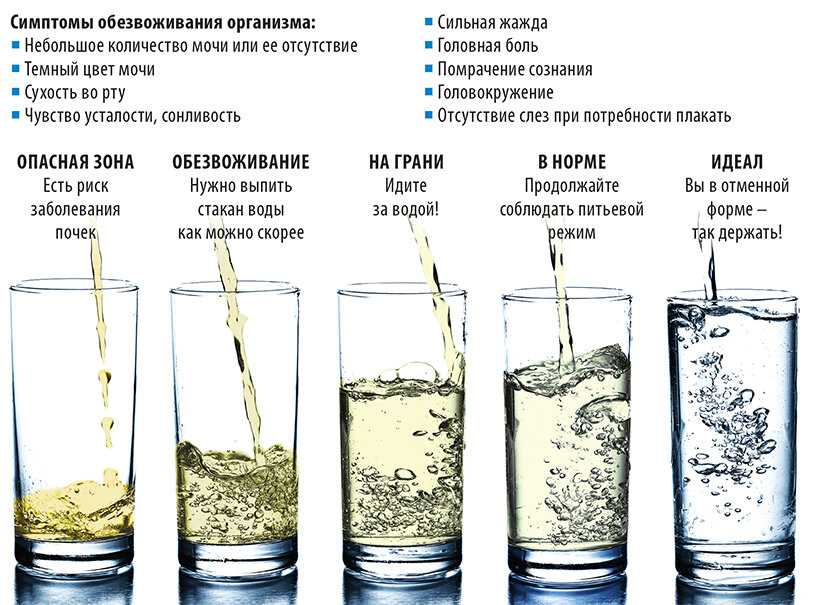
Автор фото, Getty Images
Учитывая проблемы с подсчетом и тестированием на вирус в разных странах и на разных этапах пандемии, эта цифра может быть и выше. В одной только Великобритании к концу февраля текущего года почти 500 тыс. человек жаловались на то, что не могут избавиться от симптомов ПКС уже на протяжении как минимум шести месяцев. А ведь в эти полмиллиона по определению не входят пациенты второй волны, начавшейся в стране в октябре.
Фрэнсис Коллинз, возглавляющий Национальные институты здоровья США, выступая в Конгрессе в конце апреля, оценил число американцев, у которых Covid-19 уже спровоцировал хронические проблемы со здоровьем, на уровне 3 млн человек. "Это представляет для здоровья нации такую огромную проблему, что ее сложно переоценить", - заявил он.
При этом эксперты обращают особое внимание на интересный факт: подавляющее большинство больных, у которых развивается пост-ковидный синдром (90%), до заражения не имели сопутствующих хронических заболеваний, обычно осложняющих инфекцию, и перенесли сам Covid-19 в относительно легкой форме - а если даже и обращались к врачу, госпитализация им не потребовалась. Так что они никак не ожидали, что через пару месяцев вирус вновь напомнит о себе.
Так что они никак не ожидали, что через пару месяцев вирус вновь напомнит о себе.
В основном на несколько месяцев симптомы Covid-19 затягиваются у относительно молодых пациентов (средний возраст людей с признаками ПКС - 40 лет), причем женщин среди них значительно больше, чем мужчин (70-80%).
Так что же это за симптомы - есть ли хотя бы их примерный список? И да и нет. Большинство авторитетных исследований, прошедших проверку научным сообществом, недостаточно масштабны и описывают в лучшем случае сотню пациентов с ПКС.
Самое крупное же на сегодняшний день исследование в этой области представляет собой интернет-опрос, проведенный осенью прошлого года британскими и американскими учеными совместно с группой активистов из числа самих коронавирусных пациентов. В нем приняли участие почти 3800 человек, которые перечислили в общей сложности 205 различных проявлений болезни. Треть упомянутых симптомов, по словам опрошенных, не давали им покоя на протяжении по меньшей мере шести месяцев.
Сам формат интернет-опроса предполагает довольно искаженную выборку. А восприятие пациентами собственных симптомов, конечно, уступает по надежности лабораторным анализам. Поэтому относиться к результатам таких исследований следует с осторожностью.
Тем не менее итоги опроса могут дать какое-то общее представление о самочувствии пациентов, а также о том, когда и в какой комбинации проявляются те или иные симптомы и как долго сохраняются.
Большинство участников опроса перечислили целый букет имеющихся у них симптомов, но наиболее изнурительным долгосрочным проявлением болезни обычно называли серьезные проблемы с дыханием (severe breathlessness), невероятную усталость (fatigue) и утомляемость (post-exertional malaise) или затуманенность сознания (brain fog).
На синдром повышенной усталости (fatigue) авторы исследования обращают отдельное внимание. Невероятную слабость, едва позволяющую встать с кровати, испытывало большинство из наблюдаемых пациентов-респондентов.
Через полгода после заражения три четверти тех из них, у кого оставались какие-либо симптомы (то есть развился ПКС), продолжали жаловаться на катастрофическую нехватку сил. Вплоть до состояния, когда даже самые простые бытовые дела - скажем, одеться, позавтракать или сходить в туалет - выматывают настолько, что требуют полноценного отдыха.
"Чувствуешь себя так, будто тебя только что сбил грузовик и оставил умирать на обочине - так что ни слова вымолвить, ни пошевелиться", - описывает свои ощущения одна из "долгих ковидных" пациенток Шэннон Райли.
У многих экспертов вызывает тревогу и тот факт, что один из самых распространенных симптомов ПКС - нарушение когнитивных функций, в том числе затуманенность сознания, более характерная для расстройств психики, обычно развивающихся в весьма преклонном возрасте.
Многие пациенты описывали проблемы с концентрацией и невозможность удержать внимание, сложность в решении простых задач или в принятии решений. Эти проблемы начинались с первой недели болезни и нарастали на протяжении трех месяцев. Лишь после этого состояние начинает улучшаться, однако и через полгода, если симптомы не проходят полностью, на затуманенность сознания в той или иной степени жалуется примерно каждый второй участник опроса.
Эти проблемы начинались с первой недели болезни и нарастали на протяжении трех месяцев. Лишь после этого состояние начинает улучшаться, однако и через полгода, если симптомы не проходят полностью, на затуманенность сознания в той или иной степени жалуется примерно каждый второй участник опроса.
В то же время ученые абсолютно уверены, что, помимо утомляемости, проблем с дыханием и нарушения когнитивных функций, ПКС может давать и массу других побочных эффектов - иногда совершенно неожиданных.
Например, если весной прошлого года мы узнали, что одним из характерных симптомов Covid-19 является временная пропажа обоняния (аносмия), то теперь у пациентов, уже переболевших коронавирусом, все чаще отмечается нарушение нормальной работы обонятельных рецепторов (паросмия) - когда самые привычные вещи вдруг начинают пахнуть канализацией, гнилой рыбой или сгоревшим пластиком.
Именно такой диагноз должны были поставить москвичке Полине Т. в январе: "Когда я пришла к врачу с жалобой на искаженные запахи, он сказал мне, что это очень популярное обращение, связанное с ковидом, и что скорее всего оно пройдет само собой".
Профессор Нирвал Кумар, возглавляющий британскую ассоциации врачей ЛОР, также заверил журналистов, что паросмия - обратимое расстройство обоняния, которое рано или поздно проходит само, хотя при помощи специальной терапии этот процесс можно ускорить.
В апреле академик РАН Александр Чучалин, возглавляющий Российское респираторное общество, рассказал, что у пациентов с ПКС врачи стали часто диагностировать так называемый "постковидный миокардит". По его словам, наряду с легкими основной удар вируса приходится на сердечную мышцу.
Автор фото, Getty Images
Кроме того, рассказал Чучалин, Covid-19 может спровоцировать фиброз (то есть образование рубцов) не только легких, но и любого органа, до которого добрался вирус. Это происходит, когда иммунная система пациента перестает справляться с инфекцией и начинает фактически "замуровывать" вирус, превращая рабочие клетки печени, почек, поджелудочной железы, селезенки или других органов в соединительную ткань.
Доказано и то, что вирус иногда приводит к нарушениям со свертываемостью крови и повышает риск тромбозов. В долгосрочной перспективе это может вызывать у некоторых пациентов весьма неожиданные симптомы. В частности, в медицинских журналах описаны случаи расшатывания зубов и выпадения волос у коронавирусных больных: по мнению врачей, изменения в сосудах могли привести у пациентов к нарушению циркуляции крови в деснах или вокруг волосяных фолликулов.
Впрочем, Covid-19 - отнюдь не первое и уж точно не единственное заболевание, вызывающее столь неприятные и столь разнообразные долгосрочные последствия, утверждает Эми Проал, глава научного направления в исследовательском фонде PolyBio, который специализируется на изучении аутоиммунных заболеваний.
В интервью Би-би-си доктор Проал перечислила четыре возможные причины "долгого ковида".
Первая: в ходе острой фазы заболевания коронавирус сильно повреждает какой-либо орган - например, за счет вышеупомянутого фиброза. Когда острая фаза проходит, пораженный орган не всегда может восстановить свои функции в полном объеме, то есть фактически Covid-19 провоцирует не связанное с вирусом напрямую хроническое заболевание.
Вторая: несмотря на то что ПЦР-тесты не могут обнаружить вирус, он не покидает тело пациента окончательно, а остается в том или ином органе ("резервуаре") - например, в ткани печени или в центральной нервной системе. В таком случае хронические симптомы может вызывать именно наличие там самого вируса, поскольку он мешает органу нормально функционировать. Именно такие случаи описаны у пациентов, "переболевших" вирусами Зика или Эбола.
Третья: коронавирус Sars-Cov-2 нарушает с детства заложенные настройки иммунной системы организма и сбивает сигналы белков-интерферонов, которые сдерживают другие вирусы, постоянно живущие в нашем организме, в результате чего эти другие вирусы активируются и начинают активно размножаться. Например, по словам доктора Проал, за время пандемии вышло уже несколько исследований, доказывающих реактивацию у коронавирусных больных вирусов герпеса.
"Мы же с вами не стерильны: в нашем теле живут триллионы микроорганизмов - бактерий и вирусов, - объясняет она. - Логично предположить, что в условиях расшатанного коронавирусом иммунитета привычный баланс нарушается - и в результате целые колонии этих микроорганизмов начинают выходить из-под контроля, вызывая какие-то хронические симптомы. Такие случаи [у ковидных пациентов] уже тоже задокументированы, сразу в нескольких исследованиях".
И наконец, четвертая возможная причина объясняется генетикой, когда в результате случайного совпадения коронавирус фактически вступает в конфликт с ДНК пациента, превращая Covid-19 в хроническое аутоиммунное заболевание. Происходит это, когда один из производимых в организме пациента белков оказывается похожим по форме и размеру на белок самого вируса. Этот феномен известен как "молекулярная мимикрия", и даже если по составу между двумя белковыми молекулами нет почти ничего общего, такого совпадения может быть вполне достаточно. Запущенный организмом агрессивный иммунный ответ на заражение неизбежно будет попутно уничтожать и собственные клетки пациента, производящие необходимые ему белки.
Все приведенные выше объяснения, уточняет доктор Проал, не являются взаимоисключающими и могут встречаться у конкретного больного ПКС в любой комбинации.
Перед ответом на вопрос, стоит ли пациентам, у которых неприятные симптомы не проходят уже больше года, ждать полного выздоровления, Эми Проал выдерживает длинную паузу.
"Я думаю... думаю, пациентам будет становиться лучше, - наконец отвечает она. - Да, я настроена оптимистично".
Фото: picture-alliance/Geisler-Fotopress
Здоровье
Ханна Фукс | Лиза Ламбрехт
12 ноября 2020 г.
Ученые выявили важные биомаркеры у переболевших COVID-19 и установили семь групп симптомов коронавирусной инфекции. Это может помочь в лечении болезни и дальнейших разработках вакцины.
https://p.dw.com/p/3l9Mm
Реклама
Температура, сухой кашель, головная боль, потеря вкуса и обоняния - перечень симптомов коронавирусной инфекции постоянно растет. Исследователи Венского медицинского университета решили упорядочить этот список и выделили семь форм, которые может принимать заболевание COVID-19. В работе, опубликованной в научном журнале Allergy, исследователи во главе с иммунологом Уинфридом Пиклем и аллергологом Рудольфом Валентой пишут, что болезнь оставляет значительный след в иммунной системе человека, даже спустя десять недель после заражения. Это открытие может сыграть важную роль в лечении пациентов и в дальнейшей разработке потенциальных вакцин.
В рамках исследования ученые опросили 109 выздоравливающих и 98 здоровых людей из контрольной группы и исследовали их кровь. Согласно полученным данным, некоторые симптомы COVID-19 связаны между собой и образуют несколько групп:
"Что касается последней группы, то мы обнаружили, что потеря обоняния и вкуса проявляется в основном у людей с "молодой иммунной системой", - сказал в интервью DW руководитель исследования иммунолог Уинфрид Пикль. Он добавил, что понятие "молодая иммунная система" имеет отношение не к возрасту пациента, а к количеству особых защитных клеток - T-лимфоцитов, которые недавно эмигрировали из вилочковой железы.
"Это означает, что мы смогли четко разграничить системные формы первичного заболевания COVID-19, например, группы 1 и 3, от органоспецифических форм, например, групп 6 и 7", - сказал Пикль. При этом, по его словам, различные группы симптомов могут пересекаться. Однако исследование позволило установить взаимосвязь между отдельными группами симптомов и специфическими параметрами иммунной системы. Например, течение заболевания COVID-19 с высокой температурой коррелирует с иммунологической памятью организма, за которую отвечают T- и B-лимфоциты, и может указывать на сравнительно продолжительный период иммунности. Потеря вкуса и обоняния, в свою очередь, ассоциируется с более высоким уровнем T-лимфоцитов.
Используя анализы крови, исследователи установили несколько важных маркеров COVID-19. Они обнаружили, что болезнь оставляет после себя значительные изменения в иммунной системе человека - своего рода "отпечатки пальцев". Как показало исследование, количество гранулоцитов, которые обычно отвечают в иммунной системе за борьбу с бактериальными патогенами, у зараженных COVID-19 было значительно снижено. "Это было удивительно и совершенно ново", - поделился с DW Пикль.
По его словам, Т-лимфоциты, отвечающие за усиление иммунного ответа и уничтожение зараженных клеток, остаются активными даже после выздоровления пациентов. "Это указывает на то, что иммунная система все еще интенсивно борется с болезнью, даже спустя несколько недель после первого заражения", - сказал ученый. Он добавил, что это может быть одной из причин, по которой многие переболевшие COVID-19 могут чувствовать слабость на протяжении долгого времени после выздоровления.
В то же время исследователи обнаружили, что количество регуляторных Т-лимфоцитов - клеток, контролирующих силу и продолжительность иммунного ответа, - у выздоравливающих резко сокращается. По словам Пикля, это опасная комбинация, которая может привести к возникновению аутоиммунных заболеваний.
Кроме того, в крови выздоравливающих может наблюдаться повышенное количество иммунных клеток, производящих антитела. По словам Пикля, чем выше была температура заболевшего при легком течении болезни, тем крепче иммунитет, выработавшийся против вируса.
По словам ученых, исследование показало, что при защите организма от COVID-19 иммунная система человека "удваивается" за счет комбинированного действия иммунных клеток и антител. Клетки также могут "запоминать" определенные "движения" вируса и отвечать на них. Следующим шагом, по мнению ученых, должно стать практическое применение этих открытий в лечении заразившихся и разработке потенциальных вакцин от COVID-19.
Смотрите также:
To view this video please enable JavaScript, and consider upgrading to a web browser that supports HTML5 video
Написать в редакцию
Реклама
Пропустить раздел Еще по темеПоказать еще
Пропустить раздел Близкие темы1 стр. из 3
На главную страницу
Джагджит Сингх, 40-летний здоровый мужчина, был уверен, что COVID-19 не может на него повлиять. Он предположил, что уже заразился и вылечился благодаря сильному иммунитету. Однако он не только страдал от изнурительных симптомов после заражения, но и испытывал тяжелые пост-COVID-симптомы. он верит, что может помочь людям, рассказывая о своем опыте, и желает всем крепкого здоровья
Мир страдает от COVID уже больше года. Это изменило смысл жизни в настоящее время. Нельзя бродить по дороге, в парках или путешествовать, не опасаясь заразиться. Помимо инфекции, она также повлияла на людей психологически.
Когда в прошлом году количество случаев заболевания начало расти, я оставался настороже и принимал меры предосторожности, такие как ношение маски и частое использование дезинфицирующих средств для рук. Я защищал себя от COVID почти год. Мне 40 лет, у меня крепкое и здоровое тело, и я предполагал, что, возможно, я уже заразился вирусом и вылечился благодаря своему иммунитету. Это была моя ошибка, которая стоила мне здоровья. В конце января этого года я заразился COVID-19.и результат был следующим.
COVID-19 (1-16 февраля 2021 г.)
1 февраля 2021 г. У меня была легкая лихорадка и температура тела от 99 до 101,5. Ночью я почувствовал жажду и выпил почти литр теплой воды, чтобы избежать обезвоживания. Принимала антибиотики вместе с парацетамолом.
2 февраля 2021 г. Я потерял сознание и потерял сознание из-за низкого артериального давления. Положительный результат теста на COVID-19. Врач прописал противовирусные препараты на пять дней. Я изолировал себя на четырнадцать дней от семьи.
3–5 февраля 2021 г.: Моя лихорадка держалась четыре дня, и на пятый день мне стало лучше, за исключением ощущения заложенности в горле и легких без кашля. Я регулярно парилась три раза в день, чтобы избавиться от заложенности, но этого хватило на месяц.
В последний день моей изоляции я чувствовал себя хорошо и хорошо, без симптомов пост-COVID или дальних перелетов.
Симптомы после COVID
1. Чрезмерная жажда, сухость во рту и боль в горле
17-19 февраля 2021 г.: Проблема усугублялась день ото дня из-за сильной жажды и затрудненного глотания, что приводило к крайней слабости и утомляемости. 18 февраля я проконсультировалась у ведущего гастроэнтеролога. К моему удивлению, он проверил меня по видеозвонку в WhatsApp и прописал анализы на функцию печени, мочевую инфекцию, щитовидную железу и Hb1Ac. Все анализы были нормальными, за исключением небольшой инфекции в моче и небольшого высокого SGPT. Он прописал лекарство от беспокойства и проблем с желудком (омепразол).
2. Воспаление, покраснение и отек языка и инфекция
20–21 февраля 2021 г.: Проблема стала еще более серьезной из-за чрезмерного употребления воды и вздутия живота. У меня воспалился рот, опух вместе с шишками на языке. Я не мог есть цитрусовые, так как это вызывало сильное жжение во рту и пищеводе.
3. Обезвоживание, вздутие живота и синдром нерегулярного кишечника (СРК)
Кроме того, у меня была икота и отрыжка в течение пяти дней. Я сделал анализ крови на лимфоциты, чтобы проверить инфекцию, и он оказался 15000 (нормальный диапазон ниже 11000). Я чувствую себя более обезвоженным и нуждаюсь в воде каждые две или три минуты из-за сухости во рту. Я попросила врача сменить лекарство, так как не могла спать из-за сухости во рту, проблем с желудком и икоты. Врач настоял на том же препарате.
23 февраля 2021 г .: Моя семья госпитализировала меня в экстренном порядке из-за серьезных проблем с желудком и вздутия живота / синдрома нерегулярного кишечника (СРК). Но чрезмерная жажда - главная причина, приводящая к моей фрустрации и депрессии. Я проконсультировалась у другого ведущего врача из моего родного города, который начал лечить мою проблему. Я почувствовал облегчение, когда он тщательно меня осмотрел. Мой желудок надулся как воздушный шар из-за проблем с желудком. Он начал немедленное лечение моей инфекции и СРК. Он дал мне очень легкое лекарство на 30 дней и велел быть строгим с ним.
4. Усталость, слабость и жажда (сухость во рту и боль в горле), обезвоживание, резкая смена настроения
# У меня все еще проблемы с желудком после каждого приема пищи. (утром меньше)
# Парюсь регулярно до настоящего времени, т. к. выход из него снова приводит к перегруженности.
# Моя чрезмерная жажда уменьшилась, но не полностью устранена на сегодняшний день. В некоторые дни я чувствую себя лучше, а в некоторые дни я чувствую себя измотанным и затуманенным. Сухость в горле по-прежнему иногда затрудняет глотание.
# Через три-четыре дня я чувствую слабость и истощение, устаю даже при ходьбе на небольшое расстояние.
Наблюдения и Самостоятельные лекарства, которые мне помогли:
Вздутие живота: Возьмите стакан, полный воды, смешайте с ложкой яблочного уксуса (маточная культура) и одной чайной ложкой шелухи подорожника. Пейте его за полчаса до еды. Не пытайтесь увеличить дозу шелухи псиллиума, так как это может привести к усилению вздутия живота, повышенному газообразованию и метеоризму, вызванному приемом псиллиума. Не занимайтесь самолечением при тяжелых состояниях здоровья и в этом случае немедленно обратитесь к врачу. Чем дольше сохраняется проблема, тем больше вы будете страдать.
Заторы: Принимать пар по 5-8 минут - три раза в день регулярно. Не направляйте пар прямо в рот. Вместо этого накройте себя тканью и дайте ей наполниться паром, как в сауне. Держите пульсоксиметр под рукой и регулярно проверяйте уровень кислорода на нем. Проконсультируйтесь с врачом, если уровень кислорода ниже 92 или вы чувствуете заложенность носа.
Чрезмерная жажда и сухость во рту: По моим наблюдениям, в пост-COVID чрезмерная жажда или меньше слюны связаны со слабым иммунитетом и слабостью вашего организма. День, когда я чувствую себя истощенным, усталым или очень слабым, сопровождается сухостью во рту, болью в горле и опухшим языком, что еще больше затрудняет глотание. Я чувствую меньше жажды день ото дня, набираясь сил. Не беспокойтесь сильно, если однажды вы почувствуете, что ваше здоровье вернулось к той же слабости или нездоровому состоянию, в то время как слишком сильный стресс приводит к беспокойству и проблеме сухости во рту.
Не пытайтесь пить слишком много воды, это приведет к вздутию живота. Вместо этого принимайте небольшое количество воды через каждые пять или десять минут. Держите свое тело увлажненным.
Старайтесь держать рот влажным, ешьте такие фрукты, как виноград, арбуз или другие цитрусовые. Я всегда ношу с собой воду и виноград, куда бы я ни пошел. Всего одна-две виноградины каждые три-четыре минуты успокаивают мой рот.
Используйте леденцы от боли в горле без сахара, чтобы держать рот влажным.
У меня нет доказательств этого, но я чувствую, что использование пара также уменьшает проблему.
Регулярно чистите зубы после каждого приема пищи, так как сухость во рту может привести к разрушению зубов.
Ночью я использую увлажнитель воздуха, и это очень помогает для хорошего трех-четырехчасового сна. Кроме того, поначалу попробуйте полуночные фрукты или воду, чтобы увлажнить свое тело. Со временем, когда у вашего тела становится мало сил, чтобы уменьшить проблему жажды, вам не хочется просыпаться посреди ночи, чтобы есть фрукты. Но пейте воду и старайтесь держать рот и горло влажными, так как сухость во рту еще больше приведет к серьезным проблемам:
Перепады настроения: постарайтесь занять себя домашними делами. Отправляйтесь на прогулку, даже если чувствуете усталость. Слушай музыку. Более того, занимайте себя, но не напрягайтесь.
Пост-COVID-симптомы различаются у разных людей. У некоторых людей даже нет никаких проблем после COVID, но для некоторых последствия еще хуже. Основная цель написания этого блога — информировать людей о симптомах после COVID. Когда я был болен, я пытался все больше и больше искать информацию о своих пост-COVID-симптомах, но ничего не мог найти. Цель этого блога — информировать людей о симптомах после COVID и уменьшить их стресс / нагрузку, поскольку эти симптомы распространены. Я надеюсь скоро стать здоровой и желаю того же каждому человеку в мире, который страдает.
Я также хочу призвать людей делиться своими историями и помогать другим.
Пусть все процветают.
Вы боролись с COVID-19? Мы хотим услышать все об этом. ETimes Lifestyle призывает всех выживших после COVID поделиться своими историями выживания и надежды. Мнения, выраженные в этой статье, не должны рассматриваться как замена консультации врача. Пожалуйста, проконсультируйтесь с вашим лечащим врачом для более
Напишите нам по адресу [email protected], указав в теме письма «Моя история о COVID»
Мы опубликуем ваш опыт.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ
Автор: София Толливер, MD, MPH
Примечание редактора: по мере развития наших знаний о COVID-19 менялась и информация, содержащаяся в этой статье. Найдите наши самые последние записи в блоге о COVID-19 здесь и узнайте последние новости о профилактике COVID-19 в Центрах по контролю и профилактике заболеваний.
Обновление: CDC обновил список симптомов COVID-19 за апрель, включив в него потерю вкуса или запаха; Головная боль; тело болит; озноб и боль в горле.
Поскольку COVID-19, вызванный коронавирусом, продолжает распространяться по всему миру и, возможно, в вашем городе, важно знать, являются ли ваши симптомы легкими, умеренными или тяжелыми, и когда обращаться за медицинской помощью. помощь.
Коронавирус обычно вызывает простуду или другие легкие респираторные вирусные заболевания, но этот новый штамм может вызывать гораздо более серьезные заболевания, вплоть до смерти, у некоторых пациентов. Предыдущие новые штаммы коронавируса включают SARS и MERS, которые затронули другие районы мира в последние годы.
Люди с самым высоким риском тяжелого течения COVID-19 включают людей с ранее существовавшим заболеванием легких, людей с ослабленным иммунитетом, младенцев и пожилых людей.
Коронавирусы обычно вызывают симптомы, сходные с гриппом (гриппом) и другими вирусными заболеваниями. Наиболее распространенными симптомами COVID-19 являются:
Подавляющее большинство пациентов имеют легкие или умеренные симптомы и не требуют госпитализации. При этих более легких симптомах вам следует оставаться дома, отдыхать и избегать контактов с другими людьми, чтобы не распространять вирус. Пейте много жидкости и при необходимости принимайте обезболивающие.
Иногда у пациентов — обычно пожилого возраста или с сопутствующими проблемами со здоровьем — могут развиться умеренные симптомы, которые могут потребовать некоторой поддерживающей терапии, например, жидкости при обезвоживании. Скорее всего, у вас будет температура 100,4 или выше, а также кашель и ощущение, что вы настолько устали, что не можете встать с постели.
Еще один тревожный сигнал — одышка, особенно если вы не занимаетесь какой-либо деятельностью. Любая одышка в сочетании с другими симптомами должна быть проверена.
Даже если у вас умеренные симптомы, вам, скорее всего, не потребуется госпитализация, если только у вас нет проблем с дыханием или обезвоживания. У вас может быть обезвоживание, если вы испытываете повышенную жажду, сухость во рту, снижение диуреза, желтую мочу, сухость кожи, головную боль или головокружение.
Однако у вас может развиться легкая форма пневмонии, несмотря на симптомы от легкой до умеренной степени тяжести, особенно если вы пожилой человек или у вас есть сопутствующие заболевания. В этом случае вам может потребоваться госпитализация и антибиотики, а также дополнительный кислород.
Согласно отчету Всемирной организации здравоохранения (ВОЗ), обычно заболевание COVID-19 в легкой и средней степени тяжести проходит примерно через две недели.
Если у вас легкие или умеренные гриппоподобные симптомы, включая лихорадку (более 100,4) или кашель, избегайте посещения больниц или амбулаторных учреждений. Вместо этого позвоните своему врачу, чтобы определить наилучший курс лечения. Если вы не можете связаться с поставщиком первичной медико-санитарной помощи или у вас его нет, на вопросы можно ответить через должностных лиц общественного здравоохранения.
По данным ВОЗ, 80% лабораторно подтвержденных случаев заболевания COVID-19 имели симптомы от легкой до средней степени тяжести. Решение рекомендовать тестирование легких и умеренных респираторных симптомов, потенциально связанных с COVID-19, будет тщательно продуманным решением с участием поставщиков первичной медико-санитарной помощи и местных центров тестирования COVID-19.
Решение будет основываться не только на ваших физических симптомах, но также будет учитывать ваш возраст, основные заболевания, воздействие болезней, историю поездок и прогрессирование симптомов.
Кроме того, до тех пор, пока ресурсы для тестирования не будут задействованы на полную мощность для тестирования каждого пациента, у которого проявляются симптомы, существующие запасы необходимо будет распределить среди наиболее тяжелых и рискованных случаев
потенциального заболевания, чтобы обеспечить надлежащую диагностику и лечение.
Если вы чувствуете, что у вас легкие симптомы, позвоните своему врачу и подумайте об усилении мер по социальному дистанцированию и, возможно, даже о самоизоляции.
При ухудшении симптомов как можно скорее сообщите об этом своему лечащему врачу для повторной оценки вашего заболевания. Если ваши симптомы более умеренные, поговорите со своим лечащим врачом, чтобы узнать, подходит ли вам тестирование на COVID-19.
Если у вас нет основного лечащего врача, позвоните в службу неотложной помощи Telehealth штата Огайо по телефону 614-293-3200.
Примерно у каждого пятого пациента заболевание будет ухудшаться, причем примерно в 14% случаев заболевание перерастет в тяжелую форму, при которой пациентам может потребоваться дополнительный кислород. А 6% случаев становятся критическими и может развиться септический шок, который может привести к инсульту, сердечной или дыхательной недостаточности, отказу других органов или летальному исходу.
У некоторых пациентов симптомы могут ухудшаться в течение нескольких дней или даже часов.
Кроме того, в некоторых из худших случаев вирус может проникнуть в клетки легких и начать размножаться и убивать клетки. Когда иммунная система создает воспаление для борьбы с вирусом, иногда это может привести к более тяжелой форме пневмонии.
Если вы испытываете серьезные симптомы коронавируса, особенно одышку в сочетании с температурой 100,4 или выше, обратитесь в ближайшее отделение неотложной помощи.