2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.Определение уровня аланинаминотрансферазы проводят для диагностики болезней печени и динамического наблюдения за их лечением. Анализ выполняют при подозрении на острый или хронический гепатит вирусной или токсической этиологии, цирроз печени, первичные опухоли или метастатическое поражение печени.
Рост аланинаминотрансферазы в крови при гепатите отмечается гораздо раньше наступления желтушной стадии, что позволяет выявить патологию на начальном этапе.
В рамках скринингового обследования (профилактического обследования лиц, не имеющих жалоб) для оценки состояния печени, перед плановой госпитализацией и оперативным лечением анализ на АлАТ назначают совместно с другим ферментом - АсАТ (аспартатаминотрансферазой).Уровень АлАТ вместе с другими ферментами оценивают при заболеваниях поджелудочной железы и желчного пузыря – панкреатите, холецистите, желчнокаменной болезни; при наличии жалоб на необъяснимую общую слабость, быструю утомляемость, желтушность кожных покровов и склер, боли в животе, в том числе чувство тяжести в правом подреберье, тошноту, рвоту.
Кроме того, уровень АлАТ учитывают при инфаркте миокарда и миокардите, хотя в случаях поражения сердца он и имеет лишь второстепенное значение. Исследование назначают при подозрении на миозиты, миодистрофии, когда жалобы на мышечные боли не могут быть объяснены травмами или избыточной физической нагрузкой.
Обязательным поводом для сдачи анализа на АлАТ является донорство.
Значения АлАТ оценивают при любых хронических заболеваниях, перед назначением лекарственной терапии, например, противоопухолевыми, противотуберкулезными препаратами, для оценки исходного состояния печени и в динамике для оценки переносимости лекарств.Воду пить разрешается.
При необходимости допустимо сдавать кровь через 4-6 часов после легкого приема пищи.
Накануне желательно избегать физических и эмоциональных перегрузок, переедания.
За 5-6 дней до сдачи анализа исключить прием алкоголя.
Следует воздержаться от курения за 30 минут до забора крови.
Прием алкоголя, некоторых лекарственных средств (антибиотиков, нестероидных противовоспалительных, противоопухолевых препаратов, оральных контрацептивов и др.) часто искажают результат исследования. Перечень принимаемых лекарств следует обсудить с врачом, назначившим анализ, отменить те из них, которые возможно - без риска для здоровья.
Референсные значения
| Пол | Возраст | Уровень АлАТ, Ед/л |
| Оба | < 5 дней | < 49 |
| 5 дней - 6 месяцев | < 56 | |
| 6 - 12 месяцев | < 54 | |
| 1 - 3 года | < 33 | |
| 3 года - 6 лет | < 29 | |
| 6 - 12 лет | < 39 | |
| Мужской | 12 - 17 лет | < 27 |
| > 17 лет | < 41 | |
| Женский | 12 - 17 лет | < 24 |
| > 17 лет | < 31 |
Соотношение АсАТ/АлАТ (коэффициент де Ритиса) в норме составляет от 0,91 до 1,75.
Степень повышения АлАТ обычно связана с объемом или выраженностью поражения печени, однако не может рассматриваться в качестве определяющего фактора для прогноза заболевания. Максимальные уровни АлАТ (и АсАТ) – более, чем в сто раз превышающие норму, наблюдаются у пациентов с острым вирусным и лекарственным гепатитом.
Значительное повышение аланинаминотрансферазы может наблюдаться при остром холецистите, желчнокаменной болезни, при остром деструктивном панкреатите. Другой причиной может стать прием гепатотоксичных препаратов, которые повреждают клетки печени.
Рост уровня АлАТ выявляют при обширных травмах скелетной мускулатуры, тяжелых миозитах и миодистрофии, частых внутримышечных инъекциях.
Менее значимое повышение АлАТ фиксируется при остром инфаркте миокарда и миокардите.
Для уточнения диагноза помимо АлАТ обычно исследуют другие ферменты печени (АсАТ, гамма-ГТ, щелочную фосфатазу, билирубин), клинические показатели крови и определяют маркеры вирусных гепатитов, в первую очередь, гепатита В и гепатита С.
При подозрении на поражение сердечной мышцы требуется консультация кардиолога. Обычно врач назначает дополнительно электрокардиографию (ЭКГ), эхокардиографию, анализ крови на МВ-КФК, тропонин I.
Источники:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
Аланинаминотрансфераза (АЛТ, АлАТ) - это фермент, содержащийся в значительном количестве в клетках печени и почек. Более низкая его активность выявляется в сердце и мускулатуре. Основная функция AЛТ заключается в трансформации аминокислоты аланина в пируват, основной продукт энергетического обмена клетки. При повреждении клеток печени, АЛТ высвобождается в кровь, рост уровня этого фермента в крови опережает такой явный признак поражения печени, как желтуха.
Чаще всего это исследование назначается при признаках повреждения печени. AЛТ и АСТ (называемые еще «печеночными трансаминазами») считаются одними из наиболее важных тестов для выявления заболевания печени, хотя AЛТ более специфичен для печени, чем AСТ. Нередко врачи рассчитывают соотношение AСТ / AЛТ – коэффициент де Ритис. Это соотношение может использоваться для дифференцировки причин повреждения печени и для распознавания повреждения миокарда или патологии мышц.
Наиболее часто используемая комбинация тестов при патологии печени это АСТ, АЛТ, фракции билирубина, ГГТ, ЩФ и альбумин или общий белок.
Определяется активность фермента АЛТ методом УФ кинетического определения.
Существенное повышение уровня АЛТ обычно связано с острым вирусным гепатитом (может быть более, чем 10-кратное повышение) либо с острым токсическим поражением печени с массивным повреждением гепатоцитов.
Умеренное повышение АЛТ (превышение в несколько раз) характерно для хронических вирусных гепатитов, нарушения оттока желчи и хронических заболеваниях гепато- билиарной зоны, злоупотребления алкоголем, поражении печени при инфекционных заболеваниях.
Повышение АЛТ также может быть признаком острого инфаркта миокарда, травмы или воспаления скелетных мыщц.
Обычно результат АЛТ можно получить в течение 1-2 дней
Специальная подготовка не требуется. Подробнее про условия сдачи можно прочитать в разделе «Подготовка»
Биохимический анализ крови (БАК) — это один из особенно информативных тестов, который даёт представление о работе почек, печени, желчного пузыря, поджелудочной железы, других органов, о липидном, белковом и углеводном обмене, балансе микроэлементов.
БАК может назначить любой врач, потому что при каждом заболевании важно видеть картину в целом. В профилактических целях биохимию крови делают 1 раз в год, при беременности — в 1 и 3 триместрах при нормальном течении и чаще — при недомоганиях и жалобах женщины на самочувствие.
жалобы на недомогание;
любое заболевание;
оценка состояния после терапии;
профилактический осмотр.
Во время биохимического анализа определяют содержание в крови сахара, мочевины, общих липидов, холестерина низкой и высокой плотности, триглицеридов, общего билирубина, общего белка, ферментов АсАт, АлАт, липазы, амилазы, гамма-ГТП и другие показатели.
Каждый из показателей может свидетельствовать о нормальной работе органа, системы или отклонении от нормы.
Следует помнить, что биохимия крови — это первичная диагностика, оценка общего здоровья человека. Её результаты может интерпретировать только опытный специалист. По показателям БАК врач назначает специальные анализы, если возникают подозрения в заболевании или патологии органов.
Биохимический анализ крови большое число тестируемых позиций. Далее мы расскажем об основных.
Далее в тексте представлены нормы исследований, КОТОРЫЕ НЕСУТ ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР.
Во всех лабораториях нормы, единицы измерения могут отличаться, а так же ОНИ ЗАВИСЯТ от пола и возраста пациента.
БУДЬТЕ ВНИМАТЕЛЬНЫ!
Специфическими белками и маркерами воспаления называют более 20 плазменных протеинов, концентрация которых свидетельствует о развитии острого воспаления или повреждении тканей.
СРБ относится к наиболее чувствительным маркерам острого воспаления и повреждения тканей. Он появляется в сыворотке крови и быстро увеличивается в объёме при:
разнообразных воспалениях;
заболеваниях ЖКТ;
паразитарных, вирусных, бактериальных инфекциях;
системных ревматических заболеваниях;
метастазах раковых опухолей;
повреждении тканей, в том числе — остром инфаркте миокарда;
сепсисе новорождённых;
менингите;
туберкулёзе;
ожогах;
приёме оральных контрацептивов, эстрогенов.
По приведённому перечню понятно, что показатель обладает низкой специфичностью, потому при его высоких показателях немедленно назначают более узкие исследования, если причина повышения неизвестна.
Показатель СРБ используют для определения успешности терапии: если лечение даёт результат, белок нормализуется через 6—10 суток
ЕСР повышается при:
атопической бронхиальной астме;
аллергическом рините;
атопическом дерматите;
пищевой аллергии;
гельминтозе;
острых респираторных инфекциях;
злокачественных заболеваниях с активацией эозинофилов;
приёме некоторых медицинских препаратов.
Ревматоидный фактор — белки, которые производит иммунная система человека. Повышение норма РФ может указывать на ревматоидный артрит, синдром Шегрена, хронические инфекции бактериального, вирусного, паразитарного характера, некоторые виды онкологии, заболевания почек, печени, лёгких.
Концентрация миоглобина возрастает, если повреждён миокард или скелетные мышцы. В норме его концентрация не определяется в лаборатории — настолько мало миоглобина содержится в крови здорового человека, от 0 до 70 мкг/л.
Тн I — это белок сердечной мышцы, попадающий в кровоток при инфаркте миокарда. Он относится к наиболее чувствительным и специфичным показателем при повреждениях сердечной мышцы. После инфаркта примерно через 3 часа уровень Тн I в крови значительно повышается и сохраняется таким до 14 дней.
КК-МВ — фермент клетки, который используют как специфичный и чувствительный индикатор повреждений миокарда.
КК-МВ почти в полном объёме находится в мышце сердца, потому в кровотоке её содержание пренебрежительно мало. Если оно увеличивается, то велика вероятность острого инфаркта, рецидивирующего инфаркта и других патологических процессов, связанных с сердцем.
NT-proBNP — белок левого желудочка сердца. Изменение его уровня может свидетельствовать о сердечной недостаточности, её тяжести. По уровню этого белка также оценивают эффективность терапии сердечной недостаточности.
Норма для людей до 75 лет — 0—125 пг/мл, старше 75 лет — до 450 пг/мл.
АСЛО является маркером стрептококковой инфекции. Его повышение вызывают ангина, скарлатина, хронический тонзиллит, острый гломерулонефрит, стрептококковая пиодермия.
Прокальцитонин повышается в крови при бактериальных инфекциях, сепсисе, септическом шоке, полиорганной недостаточности и некоторых других тяжёлых состояниях.
К электролитам относятся хлор, натрий, калий. Они играют важнейшую роль в обменных процессах, поддерживают уровень кислотности, водный баланс. Уровень электролитов — важнейшая характеристика здоровья человека, показатель функциональности сердца и почек.
К отклонению от нормы приводят нарушение функции почек, сердечные заболевания, сахарный диабет, патологии и нарушения в работе мышц, нервной системы. Если дисбаланс электролитов не стабилизировать, устраняя его причины, человек будет испытывать головокружения, судороги, сбои в сердечном ритме. В особенно запущенных случаях нарушение электролитического баланса приводит к смерти.
БАК показывает уровень жиров и позволяет оценить риск возникновения, развития сердечных, сосудистых заболеваний. Во время тестирования проверяют уровень триглицеридов, холестерина — общего, ЛПНП, ЛПВП.
Триглицериды растут при сахарном диабете, сердечных и сосудистых патологиях, беременности; понижаются при нарушениях в работе щитовидной железы, на терминальной стадии поражения печени, если человек скудно, однообразно питается.
ЛПВП («хороший холестерин»). Участвует в переработке и выведении жиров из организма. Если значения высокие, то уменьшается риск образования сосудистых бляшек. Норма — 1,03–1,55 ммоль/л.
ЛПНП («плохой холестерин»). В норме — 0–3,3 ммоль/л — он необходим организму. Превышение нормы грозит развитием атеросклероза.
Общий (складывается из ЛПВП и ЛПНП). Показатель нормы — 5,2 ммоль/л. Снижение против нормы приводит к психофизиологическим расстройствам, репродуктивной дисфункции. Повышенный уровень может стать причиной сахарного диабета, атеросклероза.
Во время БАК исследуется уровень глюкозы и фруктозамина. Повышение их уровня может возникать при сахарном диабете, понижение — при опухолях поджелудочной железы, при приёме инсулина.
норма для глюкозы — 3,3–5,5 ммоль/л;
норма для фруктозамина — до 285 мкмоль/л.
Во время БАК устанавливают уровень билирубина — общего (жёлтый), прямого, непрямого.
Общий. В норме — 3,4—17,1 мкмоль/л, повышение происходит при патологиях, болезнях печени, нарушении её работы.
Прямой. В норме — до 7,9 мкмоль/л, повышение сигнализирует о патологиях печени, желчевыводящих путей.
Непрямой. Его показатели расчётные, зависят от прямого и общего билирубина. Повышение непрямого билирубина часто связано с анемиями, малярией.
Сывороточное железо — один из важнейших показателей здоровья. Оно транспортирует и депонирует кислород, участвует в кроветворении, входит в состав множества белков, ферментов. Особенно тщательно нужно следить за уровнем железа детей, подростков, беременных и кормящих женщин, пожилых людей, тех, кто испытывает высокие физические нагрузки, страдает от хронических кровотечений.
Понижение уровня железа возникает при неправильном питании, обильных кровопотерях, неусвоении железа, повышенной потребности в нём.
В стандартный набор показателей БАК включают т.н. «печёночные пробы» — АсАТ, АлАТ.
Норма АсАТ — до 31 Ед/л у женщин, до 37 Ед/л у мужчин.
Норма АлАТ — до 34 Ед/л у женщин, до 45 Ед/л у мужчин.
Изменения в норме могут сигнализировать о болезнях, патологиях печени, сердца, воспалениях и инфекциях.
Амилаза — фермент пищеварительного сока. Повышение её уровня происходит при остром, хроническом панкреатите, других заболеваниях (в их числе опухолях), затрагивающих поджелудочную железу.
Норма амилазы — 28—100 Ед/л.
Панкреатическая амилаза — Р-тип амилазы. Повышение уровня Р-типа амилазы происходит при блокировке панкреатического протока опухолью, камнем, в некоторых других случаях.
КК — фермент, который обеспечивает энергией сокращение мышц. В крови она присутствует в разных изомерах. По увеличению концентрации отдельных изомеров делают предположение о повреждении мышц, миокарда, онкологических заболеваниях.
Липаза — фермент пищеварительного сока. Изменение нормы говорит о проблемах с поджелудочной железой.
Стандартный БАК определяет концентрацию витамина В12. Он необходим, в первую очередь, для кроветворения. Повышение уровня В12 возникает при болезнях почек, печени, лейкозе, понижение — при вегетарианстве, воспалениях ЖКТ, паразитарных инфекциях. Норма витамина — от 208 до 963,5 пг/мл.
В БАК могут включать тест на содержание витаминов группы D. Дефицит этого витамина испытывают до 60 % людей во всём мире. Недостаток витамина выражается в рахите (дети), мышечной слабости, болями в костях таза, в пояснице, ногах. При интоксикации витамином (бесконтрольный приём витаминсодержащих комплексов) возникают головные боли, тошнота, рвота, металлический привкус во рту, острый панкреатит, нефро- и артериолокальциноз.
Норма для витамина D2 — 0,8—7 нг/мл, для витамина D3 — 2,2—42,6 нг/мл.
На показатели крови влияет множество факторов: еда (в том числе питьевая вода), привычки, физическое и психическое состояние, посещение бани, лекарственные препараты, алкоголь, курение и т. д. Потому для получения точных данных необходимо выполнить несколько требований:
сдавать кровь на голодный желудок, с 8 до 11 часов утра (на это время рассчитаны все лабораторные показатели, с течением дня они меняются). Даже воду рекомендуется не пить по возможности. Со времени последнего приёма пищи должно пройти не менее 8 часов, идеально — 12 часов;
накануне, а лучше за несколько дней, следует отказаться от тяжёлой, жирной, жареной пищи, крепкого чая, алкоголя, газированных напитков, других продуктов, которые могут изменить работу печени, почек, поджелудочной железы;
за сутки до анализа избегать физических, психологических перегрузок, не посещать баню, солярий, не делать рентгенографию, флюорографию, физиопроцедуры, УЗИ;
за сутки до анализа воздержаться от приёма медицинских препаратов. Если такой возможности нет, нужно сообщить врачу и следовать его рекомендации;
за 2 часа до сдачи крови не курить;
непосредственно перед сдачей крови посидеть 15—20 минут, чтобы успокоиться, стабилизировать дыхание, давление.
Важно! Правила сдачи крови для БАК могут отличаться в разных лабораториях, потому перед тестированием необходимо уточнить их.
Для исследования берут кровь из вены.
Для того, чтобы уточнить стоимость интересующих исследований надо позвонить в call-центр или ознакомиться с прайсом, представленным в разделе "Анализы и цены".
Анализы можно сдать в любом подразделении АО "СЗЦДМ" наиболее удобно расположенным к Вам территориально.
Биохимический анализ крови – это метод лабораторной диагностики, позволяющий оценить работу многих внутренних органов: почек, печени, поджелудочной железы и других. Кроме того, это исследование показывает весь спектр микроэлементов вашего организма, безошибочно определяя, каких ему в данный момент не хватает.
Татьяна Веселова, врач-терапевт, к. м. н.
Стандартный биохимический анализ крови включает в себя определение большого числа показателей. Какие параметры будут исследоваться в этом анализе, зависит от заболевания и определяются лечащим врачом. Попробуем расшифровать некоторые из них. Приводя нормы (референсные значения) для отдельных показателей, напомним, что в различных лабораториях они могут несколько отличаться.
Общий белок
Определение общего белка в сыворотке крови используется для диагностики заболеваний печени, почек, онкологических заболеваний, нарушений питания.
Норма содержания общего белка крови – 64–83 г/л.
Повышенное содержание белка бывает при острых и хронических инфекционных заболеваниях, онкологической патологии, болезнях крови, обезвоживании. Снижение уровня белка чаще всего вызывают заболевания печени, почек, кишечника, голодание и некоторые другие.
Альбумины и глобулины
Изменение соотношения отдельных белковых фракций (альбумины и глобулины) в крови зачастую дают врачу более значимую информацию, нежели просто знание уровня общего белка.
Нормы:
альбумин | 40–60% |
глобулины, общее количество | 40–60% |
γ-глобулины | 15–20% |
α-1 глобулины | 1–8% |
α-2 глобулины | 1–8% |
β-глобулины | 10–12% |
По соотношению отдельных фракций можно судить о множестве состояний и нарушений. Например, падение уровня альбумина может говорить о болезнях печени, почек или кишечника. Обычно этот показатель снижен при сахарном диабете, тяжелой аллергии, ожогах, воспалительных процессах. В норме он понижен у кормящих матерей и курильщиков. Повышенный показатель альбумина – сигнал о нарушениях иммунной системы или обмена веществ. Точную оценку, почему произошел сдвиг в соотношении белков, может дать только врач, назначивший анализ.
СРБ
C-реактивный белок (СРБ) – показатель, который быстрее других реагирует на – повреждение тканей.
Норма СРБ: – менее 0,5 мг/л.
При воспалительных процессах инфекционной природы (бронхит, ангина и т. д.) и системном воспалении (системная красная волчанка, ревматизм), а также при опухолях его содержание увеличивается. С помощью этого показателя можно определить тяжесть болезни и эффективность лечения.
РФ
Ревматоидный фактор (РФ) – показатель ревматоидного артрита (обнаруживается у 75 –80%больных). Показаниями для назначения этого анализа являются ревматоидный артрит, острые воспалительные процессы, системные заболевания, гепатит, саркоидоз.
РФ определяют двумя способами, для качественного анализа норма – «отрицательно», для количественного анализа – менее 14МЕ/мл.
Трансферрин, ферритин,ЖСС
Эти показатели исследуются для углубленной диагностики анемии, определения связи анемии с нарушенным поступлением или обменом железа в организме. Трансферрин – белок в плазме крови, основной переносчик железа. Ферритин – основной показатель запасов железа в организме. Железосвязывающая способность сыворотки крови (ЖСС) – показатель, характеризующий способность сыворотки крови к связыванию железа.
Нормы:
трансферрин | 2,0–4,0 г/л |
ферритин для мужчин | 20–250 мкг/л |
ферритин для женщин | 10–120 мкг/л |
ЖСС | 30–85 мкмоль/л |
На основании величины и соотношения этих показателей врач делает заключение о природе заболевания и методах лечения.
Гликозилированный гемоглобин
В соответствии с рекомендациями Всемирной организации здравоохранения (ВОЗ) это самый эффективный и необходимый показатель в диагностике сахарного диабета. Больным сахарным диабетом рекомендуется сдавать биохимический анализ крови на гликозилированный гемоглобин не реже 1 раза в квартал.
Норма гликозилированного гемоглобина
для мужчин –135–160 г/л,
для женщин 120–140 г/л.
Глюкоза
Это основной показатель углеводного обмена.
Норма глюкозы в крови – 3,8–5,83 ммоль/л,
с 60 лет уровень глюкозы в норме возрастает до 6,38 ммоль/л.
Увеличение содержания глюкозы наблюдается при сахарном диабете. Повышение этого показателя может быть в первые часы инсульта, инфаркта, при травмах, инфекциях, панкреатите, а также на фоне сильного стресса и курения. Понижение уровня глюкозы крови сопровождает некоторые эндокринные заболевания, нарушение функции печени.
Билирубин
Билирубин – продукт распада гемоглобина. Он входит в состав желчи. Анализ билирубина назначается, чтобы оценить работу печени и желчного пузыря. Билирубин существует в двух формах – прямой и непрямой. Вместе эти формы образуют общий билирубин.
Нормы:
общий билирубин | 3,4–17,1 мкмоль/л |
прямой билирубин | 0–3,4 мкмоль/л |
Если происходит повышение билирубина в крови, то это зачастую сопровождается пожелтением кожи и белков глаз (желтуха), что является признаком неблагополучия в организме. Чаще всего к повышению уровня билирубина приводит дефицит витамина В12, заболевания печени и желчного пузыря.
Мочевина и креатинин
Это продукты расщепления белков. Они образуются в печени и выводятся из организма почками.
Нормы:
мочевина | 2,5–6,4 ммоль/л |
креатинин для женщин | 53–97 мкмоль/л |
креатинин для мужчин | 62–115 мкмоль/л |
Повышение уровня мочевины обнаруживается при заболевании почек и мочевыводящих путей, сердечной недостаточности, шоковых состояниях, а также после большой физической нагрузки и на фоне приема гормональных препаратов. Подъем уровня креатинина наблюдается не только при патологии почек, но и при поражении мышц.
Наиболее частыми причинами снижения мочевины и креатинина в анализе крови являются: голодание, вегетарианская диета, снижение мышечной массы, первая половина беременности, прием кортикостероидов.
Мочевая кислота
Мочевая кислота отвечает за выведение из организма избытка азота. Она синтезируется в печени и выводится почками. Если работа почек нарушена, то она накапливается в организме и приводит к повреждению различных органов.
Норма мочевой кислоты
для женщин | 145–400 мкмоль/л |
для мужчин | 210–450 мкмоль/л |
Повышение уровня мочевой кислоты происходит в первую очередь при подагре, а также при острых инфекциях, почечнокаменной болезни, сахарном диабете.
АЛТ и АСТ
Аланинаминотрансфераза (АЛТ или АлАТ) и аспартатаминотрансфераза (АСТ или АсАТ) – это ферменты печени, участвующие в белковом обмене. Они содержатся в большом количестве в печени, почках, в сердечной мышце и скелетной мускулатуре.
Нормы:
АЛТ | до 30 ед./л |
АСТ | до 41 ед./л |
Степень повышения этих показателей в совокупности с другими отклонениями дает врачу информацию о целом ряде возможных проблем в организме.
Альфа-амилаза (диастаза)
Она вырабатывается в слюнных железах и поджелудочной железе, а панкреатическая амилаза – только в поджелудочной железе. Обе они участвуют в переваривании углеводов.
Нормы:
альфа-амилаза | 28–100 ед/л |
амилаза панкреатическая | 0–50 ед./л |
Эти показатели, как правило, повышаются при заболеваниях поджелудочной железы, сахарном диабете, почечной недостаточности. Снижение уровня амилазы в крови может свидетельствовать о гепатите и эндокринных нарушениях.
Минеральный обмен
Также биохимический анализ крови позволяет исследовать состояние минерального обмена. Наиболее часто исследуются железо, калий, натрий, кальций, магний, хлор, витамин В12.
Нормы:
железо | 9–30 мкмоль/л |
калий | 3,5–5,5 ммоль/л |
натрий | 136–145 ммоль/л |
кальций | 2,15–2,50 ммоль/л |
магний | 0,65–1,05 ммоль/л |
хлор | 98–107 ммоль/л |
витамин В12 | 180–900 пг/мл |
Изменение уровня этих веществ является вспомогательным показателем для оценки множества патологических состояний.
Результаты анализа
Получив результат биохимического анализа крови, легко сравнить показатели своего анализа с нормой. Отклонение от нормы – это сигнал о том, что произошли нарушения в деятельности организма.
Правильно оценить результаты анализа и поставить диагноз может только опытный врач.
Биохимический анализ крови (биохимия крови, БАК) - один из наиболее информативных диагностических методов, дающий представление о состоянии большинства внутренних органов, позволяющий оценить процесс метаболизма, выявить недостаток тех или иных микроэлементов. Это более подробное исследование чем общий анализ крови. Правильная расшифровка биохимии дает возможность на ранних стадиях диагностировать такие небезобидные заболевания как панкреатит, холецистит, сахарный диабет, гепатиты, почечная недостаточность и многие другие.
Биохимический анализ крови определяет уровень следующих основных показателей:
Уровень тех или иных веществ оценивается в рамках референтных значений, которые могут меняться в зависимости от возраста, пола, веса, состояния пациента. Кроме того, установленные нормы и единицы измерения могут отличаться в разных лабораториях. Поэтому расшифровкой биохимического анализа должен заниматься только врач.
Подготовка к тесту «Биохимический анализ крови»:
Забор крови для биохимии осуществляется в утренние часы из вены. Если необходимо провести повторный анализ – обратитесь в ту же лабораторию.
Сдать кровь для проведения биохимического анализа крови вы можете в любом удобном для вас филиале сети «Медкомиссия №1». Мы работаем без выходных в 7 районах Санкт-Петербурга. Центры оснащены высокотехнологичными лабораториями, работают только квалифицированные специалисты. Результаты анализа будут готовы в кратчайшие сроки.
Иногда иммунная система женщины воспринимает сперматозоиды партнёра как опасные чужеродные клетки и начинает вырабатывать к ним антиспермальные антитела (АСАТ). Прикрепляясь к сперматозоидам, АСАТ подавляют их активность и склеивают между собой, тем самым препятствуя зачатию. Беременность может наступить, но вероятность имплантации мала – эмбрион, скорее всего, не сможет закрепиться в матке.
Опасность иммунологического бесплодия в том, что оно протекает бессимптомно. Обнаружить его можно только в специализированных клиниках. Важно, чтобы обследование проходили оба партнёра одновременно.
Диагностика иммунологического бесплодия включает:
Лечение женского иммунного бесплодия в большинстве случаев приводит к желанной беременности. Специалисты клиники ЭКО «Геном-Калининград» обладают внушительным положительным опытом в данном направлении.
Репродуктологи «Геном» применяют:
- Медикаментозное лечение. Оно нацелено на устранение причин, вызывающих производство АСАТ.
- Барьерная контрацепция (использование презерватива в течение 8 – 12 месяцев). Цель в данном случае - исключить контакт сперматозоидов с иммунной системой женского организма. Это помогает снизить чувствительность к мужским половым клеткам.
- Подавление иммунитета. Цель метода – помочь женскому организму «принять» мужские антигены.
Сперматозоиды мужчины действительно являются «чужими» для женского организма. Но природа позаботилась о том, чтобы они были здесь в полной безопасности - специальная среда влагалища защищает их от агрессий со стороны иммунитета. Но если «чужаки» будут обнаружены, то наверняка пострадают от АСАТ. Антиспермальные антитела негативно влияют и на эмбрион - он становится нежизнеспособным.
Причины появления АСАТ в организме женщины:
- Хронический воспалительный процесс в женских половых органах.
- Инфекции мочеполовой системы, в т.ч. передающиеся половым путём.
- Генитальный эндометриоз. При этой патологии клетки внутреннего слоя матки – эндометрия – начинают появляться в нетипичных местах, в т.ч. гениталиях.
- Травмы слизистой или мягких тканей половых органов.
- Попытки ЭКО в анамнезе. При этом возможны гормональные нарушения в результате гормональной стимуляции, травмирование при заборе яйцеклеток).
- Попытки забеременеть методом внутриматочной инсеминации (возможны механические повреждения в ходе введения спермы в матку).
- Хирургические вмешательства на органах женской репродуктивной системы.
- Неправильное или длительное использование химических контрацептивов.
- Лечение эрозий шейки матки методом коагуляции (прижигания) в анамнезе.
- Злокачественные образования в органах малого таза.
- Аллергическая реакция на сперматозоиды.
- Попадание в половые пути сперматозоидов, связанных с АСАТ, или спермы с повышенным содержанием лейкоцитов (такое возможно при простатите бактериального происхождения).
- Попадание сперматозоидов в желудочно-кишечный тракт или в брюшину, что возможно при аномальном строении репродуктивных органов.
Сегодня доказано вредное влияние антиспермальных антител на репродуктивную функцию человека. В частности, они:
- Снижают активность сперматозоидов, склеивают их между собой и парализуют. Степень тяжести ситуации зависит от количества антител, а также их локализации. Если АСАТ крепятся к головке сперматозоида, то он страдает больше всего.
- Блокируют проникновение сперматозоидов в цервикальную слизь (частично или полностью). В ходе проведения пробы Шуварского можно увидеть, как мужская половая клетка при наличии АСАТ буквально дрожит на одном месте.
- Приводят к нарушению процесса оплодотворения. АСАТ препятствуют сперматозоиду преодолеть оболочку яйцеклетки.
- Уменьшают шансы на успешную имплантацию.
- Тормозят рост и развитие плода.
Как правило, предшественниками рака печени являются хронические заболевания органа:
Перечисленные предраковые заболевания способствуют патологическим изменениям в печени:
Людям группы риска важно периодически проходить диспансерные осмотры, сдавать соответствующие анализы, участвовать в диагностических мероприятиях с целью раннего обнаружения злокачественной опухоли.
Надо знать, что начальная стадия рака печени часто протекают бессимптомно или просто незаметны на фоне заболеваний предраковых.
Уже на 2-3 стадии обнаруживаются симптомы:
Кроме этого, биохимические анализы показывают резкое нарастание печеночных ферментов и билирубина.
Онкомаркерами называют уникальные химические вещества, обнаруживающиеся у пациентов с раковыми опухолями в крови и моче. Когда-то именно онкомаркеры считались основным средством ранней диагностики раковых заболеваний, но сейчас стало ясно, что это не так.
Практический опыт применения онкомаркеров показал, что их наличие и повышение может быть результатом не рака, а других патологий. И наоборот, они показывали результат отрицательный в случаях диагностирования онкологии.
Сегодня онкомаркеры используют при первичном обследовании. В большинстве же случаев подобный анализ второстепенен, это диагностика дополнительная, помогающая впоследствии контролировать лечение, прогнозировать рецидивы, развитие болезни.
Основной онкомаркер при начальном раке печени – альфа-фетопротеин (АФП). Этот белок играет главенствующую роль в период внутриутробного развития плода. Вначале вырабатывается он желтым телом, продуцирующим яичники женщины, затем синтезирует данный белок в печени и в пищеварительной системе.
АФП отвечает за транспортировку жирных кислот к плоду, подавляет иммунные реакции, неизбежно бы возникающие у него как реакция на синтез новых антигенов.
Исследования показали, что АФП повысился у 70-95% пациентов с раком печени на начальной стадии, а на последней – всего лишь на 9-10%.
При онкологии печени можно проводить поиск и других онкомаркеров, менее характерных для данного заболевания. Это:
Анализ показан в отношении пациентов, входящих в «группу риска» по развитию первичной онкологии:
Материал для анализа – венозная кровь, которая берется натощак. За 30 минут до сдачи крови пациент не должен курить и испытывать высокие физические нагрузки.
При расшифровке анализа на онкомаркеры учитывается клиническая ситуация и данные иных обследований. Для точной оценки важна информация дополнительная.
Нормальные значения анализов таковы:
АФП – < 7,9 МЕ/мл.
РЭА – < 5,5 нг/мл. – для курильщиков, < 3,8 нг/мл. – для некурящих.
СА 19-9 ниже 34 Ед/мл.
Ферритин 20-250 мкг/л – для мужчин, 10-120 мкг/л – для женщин.
Если онкомаркер повысился, дальнейшие действия должны учитывать клиническую ситуацию у конкретного пациента.
Снижение уровня АФП говорит об эффективности лечения опухоли печени. Его повышение через определенный отрезок времени сигнализирует о наличии рецидива.
Повышенный, но стабильный АФП – результат нерадикального лечения.
Нарастание уровня АФП – знак прогрессирования процесса и необходимости пересмотра лечебной тактики.
Оставьте свою заявку на нашем сайте, и мы с Вами свяжемся.
УЗИ использует свойства ультразвуковых волн, излучаемых специальной головкой, которые отражаются от тканей и органов, а затем проецируют свое изображение на экран камеры. Опытный врач сразу видит размеры и структуру обследуемых органов, а иногда и патологические изменения. УЗИ органов брюшной полости имеет неоценимое значение в диагностике, поскольку выявляет даже незначительные отклонения, что отражается на эффективности возможной терапии.
С помощью ультразвукового исследования можно визуализировать не только анатомические аномалии органов, но и всевозможные травмы. УЗИ показывает текущее воспаление, опухоли или неопластические изменения.Кроме того, также возможно Ультразвуковая допплерография брюшной полости, показывающая точное кровоснабжение отдельных органов.
Ультразвуковое исследование брюшной полости целесообразно проводить, в том числе, в случае:
Ультразвуковое исследование брюшной полости безболезненно и совершенно безопасно.Они выполняются в положении лежа. На кожу живота врач наносит специальный гель, облегчающий движение головы и распространение ультразвука. Обычно время теста составляет около 15 минут.
Тест проводится натощак или не менее чем через 6 часов после легкого приема пищи. За сутки до обследования следует соблюдать легкоусвояемую диету, исключающую сырые овощи, фрукты и черный хлеб. Для того, чтобы избавиться от избыточных газов из кишечника, рекомендуется за 3 дня до исследования принять симетикон (напр.Эспумизан) в дозе не менее 2 капсул 3 раза в сутки. Если УЗИ проводится совместно с УЗИ мочевыделительной системы или гинекологическим УЗИ через брюшную стенку, пациентка должна приходить на обследование с наполненным мочевым пузырем. Затем за 1-2 часа до исследования желательно выпить не менее 1 л негазированной воды.
.УЗИ брюшной полостиУльтразвуковое исследование органов брюшной полости - метод визуализации, применяемый для диагностики заболеваний пищеварительного тракта и многих паренхиматозных органов, в т.ч. селезенки, печени и поджелудочной железы. Это неинвазивный и безопасный тест, в том числе для беременных женщин. Как подготовиться к УЗИ брюшной полости? Как проводится тест и что он определяет?
УЗИ брюшной полости — это тест, в котором ультразвуковые волны отражаются от тканей и органов .Он полностью безопасен, безболезнен и отличается высокой точностью. Показаниями к УЗИ органов брюшной полости являются беременность и различные заболевания органов брюшной полости . Благодаря ему мы можем обнаружить аномалии в строении жизненно важных органов, таких как печень, мочевой пузырь и желчные протоки, почки, надпочечники, поджелудочная железа, селезенка, мочевой пузырь, а также крупные кровеносные сосуды, например, аорта или почечные артерии.
Существует множество показаний , которые должны заставить нас пройти УЗИ брюшной полости.В основном это симптомы такие как:
Профилактически рекомендуется проводить УЗИ органов брюшной полости каждые 2 года , особенно после 40 лет . Кроме того, Польское гинекологическое общество рекомендует не менее трехкратных ультразвуковых исследований брюшной полости во время беременности .
УЗИ брюшной полости оценивает общее состояние кишечника, желудка и паренхиматозных органов (например, селезенки, печени, поджелудочной железы). УЗИ органов брюшной полости с допплерографией позволяет определить кровоток по органам брюшной полости, включая оценку кровоснабжения почек и печени. Результаты УЗИ брюшной полости также используются для выявления опухолей печени, почек и поджелудочной железы.
УЗИ органов брюшной полости позволяет заметить изменения и аномалии, имеющиеся во многих органах, а также дает возможность оценить состояние магистральных сосудов и желчных протоков. Обследование УЗИ органов брюшной полости при беременности позволяет оценить и контролировать рост и развитие плода.
Подготовка к УЗИ брюшной полости заключается в обеспечении соблюдения интервала между последним приемом пищи и осмотром. Если УЗИ брюшной полости делается утром, пациент должен быть натощак .Общее правило заключается в том, что вы не должны есть продукты в течение шести часов до исследования . За день до УЗИ брюшной полости (и во время еды, которую мы едим утром, когда обследование назначено на дневное или вечернее время) стоит соблюдать правила легкоусвояемой диеты :
Перед испытанием можно употреблять только прозрачные жидкости , предпочтительно негазированную воду . Вы не должны пить молоко, газированные напитки или алкоголь. За час-два до УЗИ органов брюшной полости рекомендуется выпить около двух стаканов воды.
Может быть целесообразно использовать препарат от вздутия живота за день до и в день обследования. Перед УЗИ брюшной полости нельзя курить и жевать жвачку.
УЗИ органов брюшной полости проводится в кабинете врача лежа.Живот должен быть открытым. Кожа покрыта специальным гелем , который может вызывать дискомфорт в виде ощущения прохлады. Врач проводит осмотр, перемещая небольшое устройство , называемое ультразвуковой головкой, по коже живота. Обычно это безболезненно. Врач может несколько раз попросить пациента вдохнуть или задержать дыхание.
Во время УЗИ органов брюшной полости врач оценивает изображение , отображаемое на мониторе.В настоящее время доступно оборудование, позволяющее получать изображения в трех или четырех измерениях. УЗИ брюшной полости 4D позволяет регистрировать движения, например движения плода.
Ультразвуковое исследование обычно занимает около 10-20 минут . В случае УЗИ брюшной полости у ребенка это время может быть увеличено.
Результаты УЗИ брюшной полости обычно доступны в день исследования .Вы должны передать полученное описание своему врачу, который проанализирует его на основании анамнеза и (возможно) результатов других проведенных анализов.
УЗИ брюшной полости полностью безопасно . Ее можно выполнять в любом возрасте, независимо от медицинской нагрузки. Единственным противопоказанием к проведению теста является наличие открытых ран в обследуемой области. На качество результата влияет строение тела пациента (значительное ожирение затрудняет выполнение) и более ранняя подготовка к УЗИ брюшной полости (избыток газов в кишечнике ухудшает визуализацию).
Ультразвуковое исследование финансируется Национальным фондом здравоохранения. Также УЗИ брюшной полости при беременности возмещается государством при наличии у врача договора с НФЗ. УЗИ брюшной полости также можно сделать в частных учреждениях , в этом случае стоимость обследования составляет 100-200 злотых.
УЗИ брюшной полости подтверждает беременность и контролирует ее течение, так же как и позволяет рассчитать возраст плода и приблизительную дату родов. Что проверяется на УЗИ зависит от недели беременности. Польское гинекологическое общество рекомендует трехкратное УЗИ органов брюшной полости во время беременности:
Однако до 10-й недели беременности УЗИ с вагинальным датчиком проводят для диагностики внутриматочной или внематочной беременности.Кроме того, затем оценивается состояние репродуктивного органа, в частности строение, форма и размеры матки, яичников и фаллопиевых труб.
УЗИ брюшной полости ребенка обычно проводится без какой-либо специальной подготовки. Аналогично УЗИ органов брюшной полости у детей до трех лет .
Однако в случае детей в возрасте от 3 до 10 лет обычно, в соответствии с указаниями, полученными в медицинском учреждении, должен быть интервал между последним приемом пищи и УЗИ (обычно не менее двух часов ).Кроме того, рекомендуется, чтобы пациент не мочился перед тестом. Целесообразно также часто давать ребенку препарат метеоризм и газ , как в день обследования, так и накануне. В этой возрастной группе рекомендуется симетикон в форме гранул или пероральных капель.
Перед ультразвуковым исследованием органов брюшной полости у детей старшего возраста рекомендуется дополнительная модификация диеты , заключающаяся в ограничении потребления трудноперевариваемых и вызывающих вздутие живота продуктов в день, предшествующий исследованию.При этом за два часа до исследования желательно дать ребенку два-три стакана негазированной минеральной воды и явиться на обследование с полным мочевым пузырем.
Справки:
Содержание этого сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
.90 000 УЗИ беременности что такоеУльтразвуковое исследование является полностью безопасным для пациентки, а в случае беременных женщин и для будущего ребенка. Поэтому она является основой лучевой диагностики, позволяющей следить за правильным течением беременности и развитием плода на каждом сроке беременности.
КУПИТЬ ОНЛАЙН
В комплекте:
УЗИ при беременности является одним из основных диагностических исследований.В зависимости от срока беременности тест проводится как вагинальное УЗИ или через брюшную стенку.
Первый тест можно провести до 11-й недели. Чаще всего это выполняется, когда пациентка обращается к врачу для подтверждения беременности.
| Следующие тесты, уже обязательные, должны быть проведены между 11 и 14 неделями беременности, а следующие – между 18 и 22 и 28 и 32 неделями беременности.Если роды не состоятся раньше запланированного срока родоразрешения, ультразвуковое исследование обязательно после окончания 40-й недели беременности. В связи с полной безопасностью исследования для матери и ребенка, его неинвазивностью и безболезненностью, УЗИ беременных можно проводить чаще, иногда даже при каждом контрольном посещении. |
УЗИ на беременность без очередей.
КОНТРАКТ СЕГОДНЯ!
Следующее обследование необходимо провести в 18-22 недели, поэтому его часто еще называют полуУЗИ. Во время УЗИ врач, проводящий обследование, тщательно оценивает правильность развития ребенка по отношению к возрасту беременности. Точное и современное оборудование позволяет определить, правильно ли развивается ребенок в анатомическом разрезе, нет ли пороков развития, правильно ли развиты все органы.Большое внимание уделяется диагностике сердца плода, оценке его строения и ритма. Во время осмотра также оценивают плаценту, ее возраст и расположение, а также количество амниотической жидкости.
Еще одно обследование следует провести между 28 и 32 неделями беременности. На этом этапе ребенок настолько крупный, что его размер определяется такими параметрами, как окружность головы, длина бедра, окружность живота. Это обследование также позволяет врачу получить информацию о размещении плаценты, положении ребенка или длине шейки матки.
Беременным женщинам проводят как трансабдоминальное, так и трансвагинальное исследования. Тип теста зависит от нескольких факторов, в том числе возраст беременности и индивидуальное положение пациентки и ребенка. На начальном сроке беременности только влагалищное исследование позволяет оценить правильность имплантации плодного яйца в матке. Этот тип УЗИ также полезен, например, при оценке состояния шейки матки. Это делает ультразвуковое исследование влагалища часто дополнительным к основному обследованию.
Нет необходимости как-то особенно готовиться к УЗИ во время беременности. На ранних сроках беременности перед трансвагинальным исследованием необходимо опорожнить мочевой пузырь.
При подготовке к УЗИ беременных вы должны носить подходящую, свободную и удобную одежду, которая позволит вам легко обнажить живот.
УЗИ при беременности, проводимое в выбранном учреждении Medicover Center для лиц, в пакет медицинского обслуживания которых не входит обследование, является платной консультацией, цена которой указана в прейскуранте учреждения.Стоимость теста, в зависимости от города, начинается от 110 злотых.
Уточните, в каком месте можно пройти УЗИ:
Другие города, в которых можно пройти УЗИ беременности, можно найти, нажав на баннер ниже.
.
Урография – рентгенологическое исследование, при котором можно оценить правильное функционирование почек и мочевыводящих путей. В тесте используется контрастное вещество, вводимое пациенту внутривенно. Затем контраст выводится почками с мочой. Последовательные рентгеновские снимки позволяют обнаружить препятствия на пути оттока мочи.
Записаться на прием к нефрологу для направления на урографию.Консультации со всей Польши.
ЧЕК
Содержимое:
Как выглядит урография? | Показания к урографии | Что показывает урография | Подготовка к урографии | Результаты урографического исследования - интерпретация
Рентгеновские лучи используются для проведения урографии. Перед введением контрастного вещества проводят рентген брюшной полости. Затем контрастное вещество вводят непосредственно в вену (с помощью канюли).Многие отмечают металлический привкус во рту во время этой процедуры, что связано со специфическим составом используемого препарата, но это ощущение быстро проходит. Контрастное вещество для мочи непроницаемо для рентгеновских лучей, поэтому мочевыводящие пути хорошо видны на фотографии.
Введенный контраст захватывается почками и затем выводится из организма. Примерно через 5-7 минут проводят рентгенологическое исследование брюшной полости. Может потребоваться несколько последовательных рентгенограмм через несколько часов после введения контрастного вещества, благодаря которым врач может оценить размер, форму и положение почек или определить наличие камня.Тест также позволяет оценить правильное функционирование мочевыводящих путей.
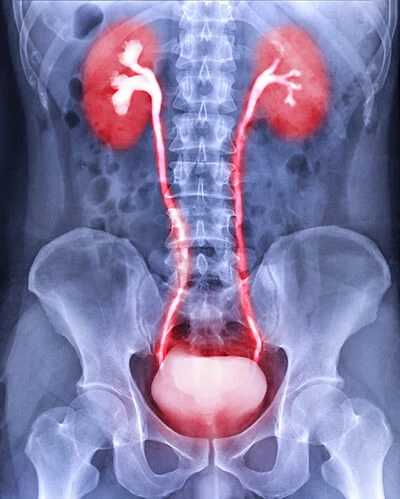
Основным показанием к урографии являются аномалии мочевыводящих путей от почек, т.е. чашечно-лоханочной системы, мочеточников и мочевого пузыря. Еще одним показанием к ее проведению являются врожденные дефекты мочевыделительной системы. Кроме того, врач может направить больного на обследование при появлении тревожных симптомов, таких как, например, затрудненное мочеиспускание.Больные чаще всего жалуются на боли и жжение при мочеиспускании, боли внизу живота. Большой проблемой также является полное отсутствие мочи или ее скудное количество, или наоборот остаточная моча в организме.
К показаниям к урографии также относятся:
Несмотря на высокую диагностическую значимость, исследование не всегда может быть выполнено. Из-за необходимости введения контрастного вещества урографию нельзя проводить людям с гиперчувствительностью или аллергией на контрастное вещество. Тест нельзя проводить также у пациентов с нарушением функции почек. Врач оценивает работу почек на основании анализа крови – измерения уровня креатинина.
Урографическое исследование, как и любое рентгенологическое исследование, обычно не проводится у беременных, поэтому пациентка должна сообщить о беременности лечащему врачу.

Во время визуализирующего обследования, такого как урография, можно точно оценить почки - их размер и форму, а также правильное функционирование чашечно-лоханочной системы. На практике обследование позволяет визуализировать один или несколько камней чашечно-лоханочной системы или мочеточников.
Урография позволяет оценить уровень задержки мочи в мочевом пузыре, а также наличие кист или опухолей.
Урография проводится пациентам, направленным врачом, обычно нефрологом. В связи с тем, что ее проведение требует введения контрастного вещества, больному необходимо провести анализ крови, в котором будет определяться уровень креатинина. Это важный тест, чтобы оценить, правильно ли функционируют ваши почки.
При подготовке к обследованию, в дни, предшествующие обследованию, больной должен соблюдать легкоусвояемую диету, избегая при этом переедания и вздутия живота. Натощак следует проводить за несколько часов до урографии. Иногда для опорожнения кишечника требуется слабительное, отпускаемое без рецепта. Накопившиеся в кишечнике газы и каловые массы могут затруднить оценку изображения, полученного в результате урографии.
Сообщите лечащему врачу о лекарствах, которые вы принимаете.
Можно ли кормить грудью после введения контрастного вещества? Кормящим женщинам следует прекратить грудное вскармливание за 1-2 дня после обследования.
Следует помнить, что после проведения пробы с контрастным веществом необходимо обильное питье, желательно воду, что поможет ускорить процесс выведения препарата из организма. Кроме того, вы можете сразу же вернуться к своим повседневным делам; ограничений в еде нет.
Интерпретируя результат исследования, врач оценивает строение мочевыделительной системы и анатомическое расположение почек.Особое внимание при описании обследования он обращает на такие особенности, как форма почек, их положение, контур течения мочи по всей мочевыделительной системе.
Помните, что интерпретация результатов должна быть предоставлена врачу, который учитывает все важные элементы результата.
Похожие темы:
.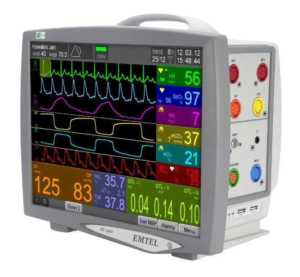
Кардиомониторы для мониторинга жизненно важных функций пациента позволяют осуществлять постоянное наблюдение за состоянием пациента в различных условиях: в стационаре, поликлинике и даже в домашних условиях. Где используются кардиомониторы? Какие значения должны измерять мониторы основных показателей жизнедеятельности? Мы объясняем.
Кардиомонитор является одним из основных устройств больничных палат, особенно отделений интенсивной терапии, кабинетов и операционных.Транспортные кардиомониторы ежедневно используются в службах скорой медицинской помощи, в домах престарелых и даже в домашних условиях для наблюдения за жизненно важными функциями лежащего пациента. Каждый из ведущих производителей кардиомониторов предлагает стационарные кардиомониторы и портативные кардиомониторы. Все чаще простые мониторы жизненно важных функций (например, с пульсоксиметром) также используются спортсменами во время тренировок, также все более популярными становятся ветеринарные кардиомониторы.
Основной функцией кардиомониторов является постоянное измерение отдельных жизненных параметров пациента, благодаря чему можно постоянно следить за состоянием пациента. Современные кардиомониторы снабжены сигнализацией основных параметров, благодаря чему это медицинское оборудование моментально информирует об отклонении от нормы тех, кто за ним ухаживает.
Очень широкий ассортимент моделей, представленных на рынке, затрудняет понимание того, что является самым важным в кардиомониторах.Однако обратим внимание в первую очередь на наиболее важные параметры, благодаря которым кардиомонитор может выполнять свои функции. Основные функции кардиомониторов:
Подробнее о пульсоксиметрах >>
Перечисленные параметры относятся к базовой комплектации оборудования, являющегося мониторами основных жизненных функций. Доступные на рынке модели имеют множество различных дополнительных опций, в зависимости от цели и специфики операции, например, модуль сердечного выброса (СВ), модули анестезирующего газа, модуль глубины анестезии и многие другие. Собранные данные отображаются в виде графиков или в табличной форме на устройстве типа монитора жизненных функций. То, что он показывает на экране, можно настроить индивидуально и адаптировать к потребностям и ситуации конкретного пациента.
Показать предложение кардиомониторов >>
.Магнитно-резонансная томография брюшной полости — это неинвазивный метод диагностики, при котором для визуализации таких органов, как печень, почки или поджелудочная железа, используется сильное магнитное поле. Эта методика позволяет получить результаты превосходного качества при сохранении очень высокого уровня безопасности пациента.
Дата пересмотра
Магнитно-резонансная томография (МРТ) — современный метод визуализации органов и тканей всего организма. В исследовании используется сильное, абсолютно безопасное магнитное поле. Полученные результаты (отличного качества) затем передаются на компьютер. Полученные изображения позволяют не только оценить состояние органов, но и выявить возможные поражения и последующий контроль процесса лечения. Магнитно-резонансная томография брюшной полости и забрюшинного пространства - найти клинику
Магнитно-резонансная томография брюшной полости позволяет получить изображения:
С помощью метода, называемого МРТ-холангиопанкреатография, также можно визуализировать состояние желчных протоков, их анатомическое строение, стриктуры или наличие камней в желчном пузыре. В случае МРТ брюшно-тазовой полости врач имеет возможность оценить мочевой пузырь и элементы репродуктивной системы (у женщин, например, яичники, фаллопиевы трубы, матку; у мужчин - семявыводящие протоки или семенные пузырьки ).
Спектр заболеваний, которые можно выявить с помощью МРТ брюшной полости , очень широк.При диагностике печени можно распознать в том числе. опухоли, очаговый стеатоз или гемангиомы. Также возможно раннее выявление опухолевых изменений, расположенных в брюшной полости. Кроме того, МРТ позволяет оценить состояние сосудов, кровоснабжающих все органы брюшной полости, и найти их возможные повреждения. Магнитно-резонансная томография брюшной полости также показывает патологические процессы в почках или поджелудочной железе (например, воспаление) и наличие жидкостей, которые могут указывать на кровотечение.
В случае обследования брюшно-тазовой полости врач может диагностировать, например, рак половых органов или наличие полипов. Более того, в связи с высоким уровнем безопасности, с помощью магнитно-резонансной томографии также возможно провести исследование плода в утробе матери и выявить аномалии, затрагивающие плаценту. Относительным противопоказанием здесь является первый триместр беременности.
Магнитно-резонансная томография брюшной полости и забрюшинного пространства
- узнать цены в 21 клинике!
Абдоминальная магнитно-резонансная томография используется при подозрении, мониторинге и лечении заболеваний печени, кишечника, поджелудочной железы, желудка, желчных протоков, селезенки, почек, мочевыводящих путей и надпочечники. Частыми показаниями к МРТ являются неоднозначные результаты УЗИ и компьютерной томографии.
Магнитно-резонансная томография — это точное и безопасное исследование, позволяющее детально визуализировать структуры тела.В отличие от компьютерной томографии и рентгена, МРТ не использует ионизирующее излучение. МРТ является важным элементом диагностики заболеваний многих органов, расположенных в брюшной полости.
Читайте также:
Томография и МРТ - в чем разница?
Компьютерная томография – что она исследует?
Показания к МРТ включают подозрение на заболевания, связанные с:
МРТ часто используется, когда другие тесты (например, КТ или УЗИ) не дали четких результатов. Кроме того, он позволяет детально оценить лимфатические узлы и кровеносные сосуды. Показания к обследованию многочисленны. Они включают диагностику, мониторинг лечения и прогрессирование заболевания. Они также используются в посттрансплантационной оценке и и в мониторинге рака .
Магнитно-резонансная томография безопасна и неинвазивна, поэтому список противопоказаний короткий.В связи с применением магнитного поля противопоказанием к обследованию является наличие металлических предметов в теле . К ним относятся:
Большинство имплантатов, используемых в настоящее время в хирургии или стоматологии, не обладают магнитными свойствами и не препятствуют тестированию.
В связи с особенностями исследования противопоказанием может быть клаустрофобия и отсутствие сотрудничества со стороны пациента . Пациент находится в замкнутом пространстве и должен быть неподвижен в течение 20-60 минут во время обследования для получения наиболее точных изображений.
Беременность и менструация не против в в МРТ приговорена, однако тестирование в первом триместре не рекомендуется.
Подробнее:
Магнитно-резонансная томография – как к ней подготовиться?
Перед обследованием врач тщательно проинструктирует пациента о том, как к нему подготовиться. Не прекращайте прием лекарств и не ограничивайте потребление пищи, если только ваш врач не сказал вам об обратном. Для визуализации толстой кишки ваш врач может порекомендовать слабительные и диетические ограничения за несколько дней до обследования.Это позволяет получить более точную картину кишечника.
Будет назначен анализ крови на креатинин , который необходимо сделать не менее чем за 2 дня до МРТ. Он оценивает работу почек и необходим перед введением контраста.
Читайте также:
Креатинин - о чем говорит его уровень?
Результаты всех визуализационных исследований, проведенных до сих пор, следует взять с собой. Сравнение их с результатом позволит рентгенологу лучше оценить любые изменения.
В случае контрастного теста медсестра вставит внутривенный катетер, через который будет вводиться контраст .
Тест занимает около 20-60 минут, достаточно шумный (люди, не переносящие шум, могут использовать пробки). Пациент лежит на узком столе, и его просят оставаться неподвижным и выполнять любые инструкции техника.
После контрастного теста за пациентом наблюдают около 30 минут в связи с возможностью ранней аллергической реакции.Затем он идет домой с рекомендацией пить много жидкости, чтобы быстрее вывести контрастное вещество. После обследования без контраста пациент может сразу отправиться домой без каких-либо ограничений.
Обычно получение результатов в амбулаторных условиях занимает несколько дней.
Читайте также:
Резонанс с контрастом или без? Безопасны ли контрастные вещества?
В случаях, требующих немедленной диагностики или госпитализации, МРТ проводится как можно скорее.Однако у пациентов со стабильным амбулаторным состоянием время ожидания обследования, возмещаемого Национальным фондом здравоохранения, может составлять до года. Альтернативой является покупка теста в частном порядке, цена варьируется в зависимости от региона Польши и учреждения. Стоимость теста варьируется от 350 до 700 злотых. Использование контраста увеличивает цену на 100-200 злотых.
Читайте также:
Магнитно-резонансная томография позвоночника - когда проводится?