2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Мочевая кислота – это продукт распада нуклеиновых кислот и пуриновых оснований под влиянием ферментов. Ее большая часть выделяется в желудочно-кишечный тракт, а меньшая через почки удаляется с мочой.
Синонимы русские
Пурин-2,6,8-трион, продукт метаболизма пуриновых оснований, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины.
Синонимы английские
Uric acid, UA, Uric A.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Мкмоль/л (микромоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Мочевая кислота – это продукт катаболизма пуриновых оснований, входящих в состав ДНК и РНК всех клеток организма. Пурины появляются в основном после естественной гибели клеток, а меньшая их часть поступает с пищей (с печенью, красным мясом, бобовыми, рыбой) и жидкостями (с пивом, вином). Мочевая кислота транспортируется кровью от печени (там с ней взаимодействует фермент ксантиноксидаза) до почек, где около 70 % ее фильтруется и выделяется с мочой, оставшаяся часть попадает в желудочно-кишечный тракт и удаляется со стулом.
Если мочевой кислоты производится слишком много или недостаточно выделяется с мочой, она накапливается в организме, что проявляется ее высокой концентрацией в крови (гиперурикемией). Постоянно повышенный уровень мочевой кислоты может быть причиной подагры – воспаления суставов, при котором кристаллы мочевой кислоты откладываются в суставной (синовиальной) жидкости. Кроме того, отложение уратов и формирование камней в мочевыделительной системе – тоже следствие высокого уровня мочевой кислоты в крови.
Повышение уровня мочевой кислоты бывает вызвано возросшей гибелью клеток (из-за противоопухолевой терапии) или реже врождённой склонностью к повышенному производству мочевой кислоты. К недостаточному выведению мочевой кислоты обычно приводит снижение функции почек при их поражении. Во многих случаях точная причина избыточного накопления мочевой кислоты остается неизвестной.
Ускоренные процессы гибели клеток, а также снижение скорости выделения мочевой кислоты почками вызывает гиперурикемию – повышение концентрации мочевой кислоты в крови. В результате она откладывается в суставах и мягких тканях, воспаление переходит на внутрисуставные кристаллы уратов. К тому же образуются камни в мочевыделительной системе.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения
|
Пол |
Референсные значения |
|
Мужской |
202,3 - 416,5 мкмоль/л |
|
Женский |
142,8 - 339,2 мкмоль/л |
Причины повышенного уровня мочевой кислоты
Самые распространенные механизмы развития гиперурикемии:
1) частая гибель большого количества клеток и их не менее интенсивное обновление (в таком случае происходит активный обмен генетической информации, а значит, и нуклеиновых кислот, продуктами деградации которых являются азотистые основания, а затем и мочевая кислота, образующаяся в большом количестве),
2) снижение скорости фильтрации и выделения мочевой кислоты почками.
Исходя из этого, основные причины повышения уровня мочевой кислоты:
Другие, менее распространенные, причины повышения уровня мочевой кислоты:
Причины пониженного уровня мочевой кислоты:
Что может влиять на результат?
«Болезнь аристократов» превратилась в маркер однообразной, не совсем здоровой диеты и стала поражать всё больше людей. В этой статье мы собрали самые важные факты о подагре.
Подагра — это заболевание, поражающее суставы конечностей. В половине случаев первым страдает сустав большого пальца стопы. При подагре в суставах и соединительной ткани накапливаются кристаллы уратов или солей мочевой кислоты. Они вызывают воспаление, жар и приступы боли.
Само название болезни означает «капкан для ног». Патология ухудшает качество жизни пациентов и часто сопровождается сопутствующими заболеваниями. Подагра может звучать как экзотическое заболевание из прошлого, но она все еще с нами. Большая часть пациентов — мужчины, обычно с избыточной массой тела.
Болезнь характеризуется острыми ночными приступами, которые могут продолжаться днями и даже неделями. Художники 18 века изображали подагру как демона, впившегося в распухший сустав и причиняющего человеку непереносимую боль.
Томас Сиденхем, знаменитый английский врач, писал, что «боль так сильна, что невозможно стерпеть даже вес собственной одежды или шаги человека в соседней комнате». Он сам страдал подагрой более 30 лет.
Кристаллы могут накапливаться в тканях медленно и бессимптомно. Пока не совсем ясно, что является триггером острых приступов.
Вместе с пищей в наш организм поступают пуриновые соединения. В норме они перерабатываются в мочевую кислоту, которая частично выводится с мочой и частично разрушается в кишечнике. Если мочевой кислоты образуется слишком много, сыворотка крови ею перенасыщается. Тогда в тканях начинаются формироваться и откладываться кристаллы моноурата натрия.
В малых концентрациях мочевая кислота нам необходима. Она работает как антиоксидант и способна активировать иммунный ответ при инфекциях.
Постоянно высокий уровень мочевой кислоты (более 6 мг/дл или 360 мкмоль/л) — это гиперурикемия. Накапливающиеся кристаллы в суставах и мягких тканях вызывают воспалительную реакцию, которая и ответственна за характерные симптомы подагры.
Это происходит так:
Запущенная болезнь перерастает в тофусную подагру. Тофусы — это подагрические узелки, плотные образования, похожие на вздутые суставы. Сначала они доставляют пациенту психологический дискомфорт, затем мешают носить привычную одежду и даже ограничивают подвижность.
За развитием болезни обычно стоит комбинация факторов. Среда, питание, состояние здоровья, аномалии обмена веществ и генетика определяют, как проявляется подагра у конкретного человека.
На риск развития подагры влияют гены, которые определяют концентрацию мочевой кислоты и выведение мочевой кислоты почками и кишечником. Концентрация мочевой кислоты зависит и от генов, связанных с обменом глюкозы.
Всего выявлено 38 генетических локусов, которые могут контролировать развитие гиперурикемии и, по всей видимости, подагры. Исследования показывают, что некоторые генетические варианты влияют на воспалительный ответ инфламмасом на присутствие кристаллов мочевой кислоты.
Некоторые варианты генов SLC2A9 и ABCG2 могут увеличить риск развития подагры до 50%. Эти гены играют ключевую роль в регулировании уровня мочевой кислоты. Вы можете сделать Генетический тест Атлас, чтобы исследовать свои генетические варианты и узнать, насколько вероятно развитие подагры в будущем. Это особенно важно, если у вас в семье есть случаи подагры.
Подагра чаще проявляется у тех, кто ест много мяса, креветок и моллюсков, грибов, а также постоянно употребляет пиво и сладкие напитки. Примерно в 12% случаев именно питание приводит к гиперурикемии и развитию подагры.
Потребление алкоголя может вызвать у человека с подагрой приступ, причем его интенсивность зависит от количества выпитого.
Физические травмы и хирургические вмешательства также могут спровоцировать развитие подагры. Другие факторы риска — снижение чувствительности к инсулину, ожирение и повышенный уровень сахар в крови. Нарушения метаболизма сопровождают примерно 75% случаев подагры.
Гиперурикемия не означает, что человек питается только колбасами и сосисками и запивает их пивом. Уровень мочевой кислоты может возрасти и от потребления мяса, морепродуктов и жиров высокого качества, например, у тех, кто придерживается палеодиеты или кетогенной диеты.
Хроническая почечная недостаточность, гипотиреоз, ацидоз, отравление свинцом, пересадка органов, анемия, псориаз и некоторые врожденные заболевания также могут привести к гиперурикемии и подагре.
Еще пульмонологи описывают возможную связь нехватки кислорода во сне и бессонницы с повышенным накоплением кристаллов мочевой кислоты из-за нарушенного обмена веществ.
Следующие препараты могут повысить риск развития подагры и появления острых приступов:
Химиотерапия — еще один фактор риска.
Повышенный уровень мочевой кислоты в сыворотке можно установить с помощью биохимического анализа крови. Опасной считается концентрация выше 6 мг/дл (360 мкмоль/л). Некоторые источники называют норму в 7 мг/дл для мужчин (420 мкмоль/л).
Для исследования суставов используют рентгенографию, ультразвуковое исследование и компьютерную томографию, которые позволяют визуализировать пораженные участки и исключить ошибочный диагноз. Для подтверждения подагры врач может назначить анализ синовиальной жидкости из пораженного сустава.
Иногда за подагру принимают различные формы артрита. Также существует псевдоподагра, вызванная отложением кристаллов пирофосфата кальция (КПФК) в суставах.
При подагре терапия комплексная, а не симптоматическая. Цель — не только избавиться от приступов, но и снизить уровень мочевой кислоты до нормального. Так создаются условия для растворения накопленных в тканях кристаллов. В редких случаях для удаления подагрических тофусов требуется операция.
Для купирования симптомов назначают нестероидные противовоспалительные препараты, кортикостероидные средства, колхицин и блокаторы интерлейкина-1β. Фебуксостат и аллопуринол используют для снижения уровня мочевой кислоты. Терапия всегда подбирается индивидуально с учетом нужд и состояния пациента.
Также в качестве терапии могут применять препараты уриказы. Это фермент, который превращает мочевую кислоту в безопасное соединение аллантоин. Такой фермент присутствует у многих животных, но у человека он перестал вырабатываться в ходе эволюции.
Гиперурикемия может негативно сказываться на здоровье. Избыток мочевой кислоты повышает чувствительность к соли и может влиять на отечность. Также мочевая кислота увеличивает хранение жира и липогенез — чем больше человек ест фруктозы, тем сильнее он набирает вес.
Подагру нельзя игнорировать. Более чем в половине случаев за первым приступом в течение года следует второй. Пациенты с подагрой и предрасположенностью к ней, как предполагают ученые, имеют более высокий риск развития заболеваний почек и сердечно-сосудистой системы, образования камней.
Пища с высоким содержанием пуринов повышает концентрацию мочевой кислоты в крови, поэтому ее нужно исключить. Лучшая диета при подагре — низкопротеиновая и низкокалорийная, особенно при избыточной массе тела. При этом пища должна оставаться разнообразной, здоровой и вкусной.
При подагре исключается мясо, колбасы и сосиски, субпродукты (язык, печень, сердце, и другие органы), паштеты, рыба и морепродукты, ракообразные, бобовые. Также под запретом напитки с фруктозой и алкоголь, особенно пиво, вино и ликеры.
При подагре нежелательно есть мед, десерты, жирные молочные продукты, масляные соусы. Вместо мясных и рыбных бульонов лучше выбирать овощные: пурины из мяса при варке уходят в воду. Многие овощи тоже содержат пурины, но не повышают риска приступов подагры.
Источниками белка для человека с подагрой могут быть:
С орехами, семечками и пастами из них (урбечами) нужно быть осторожным — избыток жиров при подагре опасен. В качестве второстепенных источников протеина можно изредка употреблять тофу, темпе и другие соевые продукты, вне обострений — отварную курицу или говядину, лосось, тунец в умеренном количестве.
Рекомендации о потреблении кофе и других напитков разнятся. Актуальные гайдлайны для пациентов сообщают, что кофе, чай и какао исключать из рациона не нужно: пурины в них действительно есть, но на концентрацию мочевой кислоты в крови они не влияют.
Главное — пить много воды, чтобы помогать организму выводить мочевую кислоту. Вода помогает и в замороженном виде. При острых приступах можно делать локальные примочки со льдом, чтобы снять воспаление.
Польза повышенного потребления витамина C при подагре пока точно не доказана, поэтому отдельно принимать его не обязательно. А вот увеличить долю свежих фруктов и ягод в своем меню очень важно, и не только при подагре. Также нужно вести активный образ жизни и заниматься приятным для себя видом спорта, чтобы поддерживать вес и здоровье в норме.
Выяснить, насколько вы генетически предрасположены к подагре и какие особенности обмена веществ вам стоит учесть, чтобы сохранить здоровье, поможет Генетический тест Атлас.
Поделиться статьей
Тайваньские ученые доказали: вегетарианская диета снижает риск появления подагры и способствует ее лечению. Из результатов их работы, которая опубликована в журнале Clinical Nutrition, следует, что отказ от мясных продуктов - одно из значимых средств профилактики этой болезни.
Причина подагры - нарушение метаболизма пуриновых оснований, аденина и гуанина, - соединений, входящих в состав РНК и ДНК всех живых существ. В организме человека пурины распадаются до мочевой кислоты и в такой форме выводятся с мочой. При нарушении пуринового метаболизма повышается концентрация мочевой кислоты в крови (гиперурикемия) и происходит отложение кристаллов ее соли (моноурата натрия) в органах и тканях. Отложение солей в суставах - причина сильных болей при подагре. Первыми страдают от сильных болей пальцы ног, потом болезнь поражает колени, лодыжки.
Это заболевание чаще встречается в промышленно развитых странах и преимущественно у мужчин в относительно молодом возрасте - в 40-50 лет. Но в последнее время подагрой стали болеть и женщины - как правило, после менопаузы.
Последствия этого заболевания могут быть самыми тяжелыми - от поражения почек до инфаркта.
Нарушения пуринового обмена, особенно на ранней стадии развития заболевания, можно устранить с помощью медикаментозного лечения и соответствующей диеты. Особенно способствует лечению и профилактике подагры вегетарианская пища - об этом говорит недавнее исследование тайваньских ученых.
"Мы смогли показать, что вегетарианская диета снижает риск развития подагры и что этот эффект не ограничивается понижением уровня мочевой кислоты", - говорит Чин-Лон Лин из Католического университета Фу Джен в Тайбэе (Тайвань).
В почти 10-летнем исследовании участвовали в общей сложности 14 000 пациентов, которых разделили на условные группы - среди них были мясоеды, вегетарианцы и веганы. На начало эксперимента ни у одного из них не было симптомов подагры, и они не курили и не употребляли алкоголь в течение как минимум двух лет. Что касается вопросов питания, то около 4700 добровольцев сказали, что они не ели мясо или рыбу.
В течение пяти-девяти лет после начала наблюдений первые 226 пациентов заболели подагрой - это были те, кто употреблял мясные продукты. В группе вегетарианцев риск подагры был на 67% ниже, чем у мясоедов. Исследователи также обнаружили, что уровень мочевой кислоты у вегетарианцев, которые ели яйца и молочные продукты, был значительно ниже, чем у веганов, не употреблявших никаких продуктов животного происхождения.
Интересным был тот факт, что вегетарианцы вместо мяса и рыбы ели больше соевых продуктов, в которых высокое содержание пурина. Однако растительная, богатая пуринами, диета не увеличивала риск подагры. Таким образом, предполагают исследователи, пурины растений безопаснее пуринов животного происхождения.
Более того, соевые продукты и другие растительные компоненты, по всей видимости, подавляют воспаление, связанное с подагрой, уменьшают выработку мочевой кислоты и способствуют ее выведению из организма.
По этой причине, говорится в работе, вегетарианская диета может быть идеальной для лечения и профилактики подагры и одновременно предотвращать сопутствующие заболевания, такие как гипертония, диабет и сердечно-сосудистые болезни.
Что такое подагра?
Подагра представляет собой одну из форм артрита, которая часто проявляет себя внезапными, сильными приступами боли, болезненностью, покраснением, отеком (воспалением) в некоторых суставах, которые могут быть горячими на ощупь. Диагностикой и лечением подагры занимается ревматолог. При подагре чаще поражается сустав большого пальца стопы, однако подагрой могут быть поражены и другие суставы ног (коленные, голеностопные). Реже подагра развивается в суставах рук (запястье и локоть), и почти никогда в суставах позвоночника.
Симптомы подагры.
Что вызывает подагру?
Ранее подагра считалась болезнью богатых и знаменитых людей, которые могли позволить себе слишком много жирной пищи и вина. В настоящее время известно, что жирная пища и чрезмерное употребление алкоголя могут способствовать развитию подагры, но они не являются определяющими причинами болезни.
В настоящее время известно, что подагра развивается в результате патологического отложения кристаллов (уратов натрия) вокруг суставных хрящей, а на более поздних стадиях и в суставной жидкости. Этот процесс приводит к воспалению, сопровождающемуся болями. Кристаллы уратов, могут также откладываться в почках, в результате чего в почках образуются «уратные» камни. Ученые считают, что происходит это из-за избыточного образования мочевой кислоты в организме, или в результате снижения способности организма выводить мочевую кислоту из крови через почки. В норме мочевая кислота, растворенная в крови, легко проходит через почки и выводится из организма с мочой. Причиной, так называемой первичной подагры, вероятно, является наличие патологической Х-хромосомы передающейся по наследству.
Употребление некоторых продуктов содержащих большое количество мочевой кислоты, также способствует в некоторых случаях развитию подагры. К таким продуктам особенно относятся красное мясо и внутренние органы (например, печень и почки), а также моллюски и анчоусы.
Содержание мочевой кислоты в крови может изменяться в зависимости от того:
Науке пока не ясно, почему подагра не развивается у каждого человека с высоким уровнем мочевой кислоты. Известно лишь, что способность почек выводить из организма мочевую кислоту частично определяется наследственностью. Однако это не означает, что если кто-то в семье страдает от подагры, то все члены семьи заболеют подагрой. Наследственность, наряду с факторами риска, упомянутыми выше (которые влияют на содержание мочевой кислоты в крови), а также мужской пол и возраст повышают риск развития подагры.
Как часто возникают обострения подагры?
Приступы подагры могут повторяться время от времени в одном и том же или разных суставах. Первая «атака» может длиться от нескольких дней до двух недель, если лечение не будет начато.
Со временем приступы подагры могут возникать чаще, в процесс могут вовлекаться другие суставы, симптомы заболевания могут стать более интенсивными, а приступы длиться более продолжительное время. Повторные атаки могут привести к повреждению сустава. У некоторых пациентов подагра проявляет себя лишь один раз, но это скорее исключение. По статистике, около 90 процентов пациентов, перенесших один приступ подагры, по крайней перенесут вторую атаку, хотя она может возникнуть в течение нескольких лет после первой атаки. У некоторых пациентов обострения подагры могут возникать каждые две, три или более недели.
Кто страдает от подагры?
Подагрой чаще страдают следующие группы людей:
Подагра может возникнуть и у молодых пациентов, при условии, что они принимают определенные лекарства в течение длительного периода времени, злоупотребляют алкогольными напитками, или имеют определенные генетические нарушения.
Как диагностируется подагра?
Подагра не может быть диагностирована только по анализам крови (уровню мочевой кислоты), так как многие люди имеют повышенный уровень мочевой кислоты крови, но у них никогда не разовьется подагра. Кроме врачебного осмотра и изучения истории болезни, одним из методов диагностики подагры является пункция воспаленного сустава с забором внутрисуставной жидкости на исследование. Полученная жидкость изучается под микроскопом с целью обнаружения кристаллов уратов натрия.
Кроме диагностики, пункция с выведением жидкости из воспаленного сустава, в некоторых случаях, оказывает и лечебное, хотя и паллиативное действие. Происходит это из-за снижения давления жидкости в суставной сумке, что приводит к уменьшению интенсивности боли. Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Так как подагра может вызвать хроническую боль в суставах и вовлекать в процесс другие суставы, чрезвычайно важно, как можно раньше поставить точный диагноз и начать специфическое лечение.
Как лечить подагру?
Подагра относится к группе хронических заболеваний, от него невозможно избавиться, но в то же время, можно подобрать лечение, направленное на профилактику рецидивов (обострений). При правильном лечении, от симптомов подагры часто удается избавиться в течение 24 часов после начала терапии.
Целью лечения при подагре является:
Назначаемая доктором терапия будет зависеть от нескольких факторов, включая возраст пациента, принимаемых лекарственных средств (по поводу других заболеваний), общего состояния здоровья, история болезни, а также тяжести приступов подагры.
При лечении подагры используются следующие группы препаратов:
1. Противовоспалительные препараты. Противовоспалительные препараты уменьшают боль и отек сустава во время обострения. Как правило, они назначаются до полного прекращения симптомов подагры. Учитывая, что противовоспалительные препараты обладают побочными эффектами, Ваш лечащий врач обсудить их с Вами и в случае их возникновения, Вам может быть назначен другой препарат. К противовоспалительным препаратам, применяемым при подагре, относятся:
2. Лекарственные средства, влияющие на уровень мочевой кислоты в крови. Некоторым пациентам может потребоваться назначение препаратов этой группы. В отличие от противовоспалительных препаратов, они не уменьшают воспаление и боль, но позволяют снизить уровень мочевой кислоты в крови. К подобным препаратам, например, относятся: аллопуринол; пробенецид и Febuxostat, который также называется Uloric. Эти препараты рекомендуются пациентам, с высоким уровнем мочевой кислоты, неоднократными рецидивами подагры, а также пациентам с уратными камнями в почках. Целью лечения является снижение уровня мочевой кислоты в крови менее 6 мг / дл.
Как уже указывалось выше, препараты этой группы не позволяют снять симптомы во время обострения, но снижение уровня мочевой кислоты с течением времени предотвращает развитие рецидивов. Внезапное снижение уровня мочевой кислоты может вызвать острый приступ подагры. Для купирования острых приступов подагры у пациентов, принимающих аллопуринол или подобные препараты, дополнительно назначают колхицин или НПВС до исчезновения симптомов.
Побочные эффекты лекарств.
Побочные эффекты лекарств развиваются не у всех, и их проявление варьирует от пациента к пациенту. Возникновение побочных эффектов зависит от дозы, вида препарата, сопутствующих заболеваний, или сочетания с другими лекарственными препаратами, которые пациент принимает.
Если сыпь или зуд развивается при приеме аллопуринола, Вы должны прекратить прием препарата и уведомить об этом врача.
Можно ли подагру лечить соблюдением определенной диеты?
Исключение из диеты определенных продуктов, для большинства пациентов, не играет определяющей роли в поддержании на необходимом уровне мочевой кислоты. Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Врачи могут проводить мероприятия, направленные на профилактику синдрома лизиса опухоли и лечение развивающихся метаболических нарушений. С целью профилактики у детей с высоким риском применяются инфузионная терапия для поддержания баланса жидкостей и различные лекарственные препараты. Некоторым пациентам перед началом агрессивной терапии на короткое время может быть назначена менее интенсивная химиотерапия, чтобы лизис опухоли происходил медленнее. Это позволяет упростить его лечение, помочь организму поддерживать химический баланс и предотвратить повреждение почек. Ведение синдрома лизиса опухоли включает контроль результатов анализов крови, лечение конкретных метаболических нарушений и поддержку работы почек.
Необходимо тщательно отслеживать состояние пациентов с высоким риском развития синдрома лизиса опухоли, особенно на первой неделе лечения. Своевременная медицинская помощь может снизить токсическое воздействие на организм.
Мониторинг синдрома лизиса опухоли должен включать следующее:
План наблюдения зависит от того, относится ли пациент к группе высокого, промежуточного или низкого риска.
Как правило, инфузионная терапия с введением жидкости начинается с момента постановки диагноза и продолжается в течение всего курса химиотерапии. Адекватное восполнение потери жидкости имеет большое значение для профилактики дисбаланса химических веществ в крови и поддержания работы почек. Пациенты со сниженным суточным объемом мочи подлежат тщательному наблюдению. Некоторым пациентам может потребоваться назначение мочегонных лекарственных препаратов (диуретиков) или даже диализ, чтобы фильтровать кровь до восстановления надлежащей работы почек.
К лекарственным препаратам для лечения повышенного уровня мочевой кислоты (гиперурикемии) при синдроме лизиса опухоли у детей относятся аллопуринол и расбуриказа.
Аллопуринол предотвращает образование мочевой кислоты. Как правило, пациенты принимают аллопуринол за 2–3 дня до начала химиотерапии и продолжают прием в течение 10–14 дней. Этот лекарственный препарат в основном используется для профилактики.
Расбуриказа разрушает мочевую кислоту и снижает ее концентрацию в крови. Препарат действует быстро, как правило, в течение 4 часов. Расбуриказа может использоваться для профилактики и лечения высоких концентраций мочевой кислоты. Однако этот препарат противопоказан пациентам с дефицитом Г6ФДГ. Кроме того, расбуриказа дороже аллопуринола и доступна не везде.
Для снижения концентрации фосфатов в крови могут назначаться определенные лекарственные препараты. Эти т. н. фосфат-связывающие препараты соединяются с фосфатной группой и препятствуют ее всасыванию из пищеварительного тракта. Примерами таких лекарственных препаратов служат лантан и гидроксид алюминия (Амфожель®).
Электролитный дисбаланс (повышение уровней калия и фосфатов и снижение уровня кальция) зачастую может устраняться путем поддержания работы почек. Однако эти нарушения могут представлять непосредственную угрозу для пациента и требовать специфического лечения. Важнейшее значение имеет адекватное восполнение потери жидкости. Во время лечения синдрома лизиса опухоли следует исключить некоторые электролиты из растворов для инфузионной терапии.
Наиболее частым осложнением синдрома лизиса опухоли является повреждение почек. Повышенная концентрация мочевой кислоты приводит к образованию кристаллов в почечных канальцах — небольших структурах почек, которые фильтруют кровь. Каждый этап лечения — восполнение потери жидкости, назначение диуретиков, профилактический прием аллопуринола или расбуриказы — направлен на защиту почек. Однако даже при оказании надлежащей медицинской помощи работа почек может быть нарушена. Пациентам может потребоваться диализ, чтобы фильтровать кровь до тех пор, пока почки не восстановятся. У большинства пациентов функция почек со временем медленно восстанавливается. Однако у некоторых синдром лизиса опухоли может привести к необратимому повреждению почек, даже несмотря на профилактические мероприятия.
Синдром лизиса опухоли встречается редко. Тем не менее, он может стать причиной серьезных заболеваний. Пациенты из группы риска подлежат тщательному наблюдению для устранения метаболических нарушений. Важно соблюдать рекомендации по питьевому режиму, диете и приему лекарственных препаратов. Ваш лечащий врач может подробно рассказать о синдроме лизиса опухоли и сообщить, относится ли ваш ребенок к группе риска. Всегда сообщайте врачам о каких-либо проблемах со здоровьем и об изменениях симптомов во время или после лечения.
Эту статью также можно послушать. Если вам так удобнее, включайте подкаст:
Древние греки, давшие название этой болезни, были метафоричны и в то же время категорически ясны. Подагра в буквальном переводе — «капкан для ноги». Представили? Да‑да, это оно: резкая сильная боль, пронзающая сустав большого пальца, покраснение, отёк, «горящая» кожа.
«Капкан» может отпустить ступню через час‑два, но может продержать и несколько часов, а то и суток.
Чаще всего от подагры страдает сустав большого пальца ноги — одной или обеих сразу. Но только ступнёй болезнь не ограничивается. Эта форма артрита может затронуть абсолютно любой сустав в вашем теле: колени, лодыжки, локти, запястья, пальцы…
Поначалу приступы довольно быстро проходят и порой могут не повторяться неделями и месяцами. Однако воспаление суставов прогрессирует. Каждый последующий приступ подагры становится дольше и сильнее, затрагивая всё новые и новые части тела. Так возникает хронический подагрический артрит, который однажды может привести к ограничению подвижности и разрушению суставов.
Подагру вызывают скопившиеся в суставах кристаллики мочевой кислоты. Кислота эта, в свою очередь, является продуктом распада пуринов — веществ, которые входят в состав некоторой еды и напитков. Например, мяса, морепродуктов или пива.
В норме организм выводит мочевую кислоту, растворяя её в крови, а затем прогоняя кровь через почки, откуда она удаляется с мочой.
Но иногда в этом отлаженном механизме случаются сбои.
Может, в кровь поступает слишком много мочевой кислоты. А может, почки поражены болезнью и не справляются с фильтрацией. В этом случае кислота может накапливаться в организме, образуя острые игольчатые кристаллы в суставах или окружающих тканях. Именно они вызывают боль, отёк и хроническое воспаление.
Медики перечисляют наиболее распространённые факторы риска, способные запустить развитие заболевания.
Если вы любите шашлык, да под что‑нибудь горячительное, подагра уже косится в вашу сторону. Мясо, особенно красное, содержит большое количество пуринов, а значит, увеличивает концентрацию мочевой кислоты в крови. А алкоголь затрудняет работу почек и не даёт им нормально вывести кислоту из организма.
Особенно опасно пиво: в нём содержится большое количество пуринов — органических веществ, которые в нашем теле превращаются в мочевую кислоту. Другими продуктами‑провокаторами этой формы артрита являются:
Раньше подагра считалась «мужской» болезнью, поскольку мужчины имели больший доступ к опасным продуктам питания — тому же мясу под пиво. Кроме того, мужской организм производит больше мочевой кислоты.
Как правило, эти два фактора выстреливают в 30–50 лет — в этом возрасте у большинства пациентов фиксируется первый приступ подагры.
С тех пор же, как женщины получили равный с мужчинами доступ к продуктам питания, подагрический артрит затронул и их. Правда, подагра приходит к слабому полу чуть позднее — после менопаузы, когда уровень мочевой кислоты в женском организме начинает приближаться к мужскому.
Чем больше лишних килограммов, тем выше риски. В этом случае организм вырабатывает больше мочевой кислоты, а почки вынуждены фильтровать больший объём крови и могут не справляться с задачей.
В таких состояниях организм повышает выработку мочевой кислоты.
Гипертония, диабет, заболевания почек и сердца — всё это также может повысить уровень мочевой кислоты в крови.
К ним относятся отдельные диуретики (в частности, те, что назначаются при лечении гипертонии), а также препараты, содержащие салицилат.
Если у кого‑то из ваших близких родственников есть подагра, ваши риски повышаются.
Для начала надо точно установить диагноз. Перепутать подагру с другим заболеванием сложно: уж слишком характерен этот «капкан». Но всё-таки окончательную точку в вопросе «Доктор, что со мной?» должен поставить квалифицированный медик — терапевт, хирург или ревматолог.
Возможно, вам понадобится провести дополнительные исследования:
Необходимые анализы опять‑таки назначит врач. Если подагра подтвердится, медик выпишет лекарственные препараты. Они делятся на две категории:
Лекарства — наиболее эффективный способ вылечить острую подагру и не допустить, чтобы она превратилась в хроническую. Но, чтобы сделать лекарственную терапию более эффективной, необходимо дополнять её и изменениями в образе жизни. Кстати, они же являются профилактикой этого вида артрита.
Ограничьте употребление продуктов с высоким содержанием пуринов: мяса (особенно красного), субпродуктов, полуфабрикатов (колбас, сосисок), копчёностей. Не злоупотребляйте алкоголем и подслащённой газировкой.
Жидкость помогает организму вывести лишнюю мочевую кислоту.
Это важно, чтобы поддерживать нормальный вес. Только не перестарайтесь. Физические перегрузки или слишком жёсткая диета могут навредить, поскольку также заставляют организм производить больше мочевой кислоты.
По данным экспертов клиники Майо, такая кисломолочка снижает риск подагры. А значит, может служить альтернативой мясу в плане получения белка.
Читайте также 🤸♀️🤾♂️🧘♂️
Диета для людей, страдающих подагрой, должна исключать продукты с высоким содержанием пуринов. Это связано с влиянием пуринов на уровень мочевой кислоты в крови, которая при избытке мочевой кислоты может накапливаться в виде кристаллов в суставах и сухожилиях, что вызывает боль и отек. Практически вся рыба и морепродукты относятся к группе продуктов со средним или высоким содержанием пуринов.Хотя научные исследования показали большую изменчивость в зависимости от вида рыбы, ее свежести или способа приготовления.
Содержание пуринов в рыбе
Около 90% свежей рыбы содержат более 100 мг пуринов на 100 г продукта. Наибольшее их количество (свыше 200 мг) содержится в сардинах и полосатом тунце (бонито). Более 150 мг пуриновых соединений также содержится в большинстве морепродуктов (например, креветки, моллюски, омары), сушеной (анчоусы) и копченой рыбе, рыбных консервах или икре.
Людям, страдающим подагрой, рекомендуется ограничить потребление пуринов до 400 мг. Небольшое филе размером с ладонь может обеспечить половину (а то и больше!) этого количества. Поэтому представляется разумным уменьшить потребление рыбы у больных подагрой и выбрать рыбу с наименьшим содержанием пуринов.
Какую рыбу выбрать?
Несколько факторов будут играть роль при выборе рыбы, в том числе вид, способ приготовления, размер порции или частота употребления.Рекомендуется есть рыбу с нежирным, белым мясом, например, треску, морской язык или судака. При этом показано, что наибольшее содержание пуриновых соединений обнаруживается в сырой и запеченной рыбе, а наименьшее — при приготовлении на воде, где часть пуриновых соединений переходит в воду. Из-за более высокого содержания пуринов, а также соли, потребление которой также следует ограничить, копченая рыба и рыбные консервы также не рекомендуются.
Потребление рыбы и уровень мочевой кислоты
Увеличение потребления рыбы, особенно морепродуктов, повышает уровень мочевой кислоты в крови.Каждая порция рыбы может увеличить риск подагры на 7%. Чтобы сравнить влияние употребления рыбы и риск подагры по отношению к другим группам продуктов, каждая порция мяса приводит к увеличению риска подагры на 21%. Однако стоит отметить, что концентрация мочевой кислоты и риск развития подагры зависят от влияния различных групп продуктов, влияния общего рациона и образа жизни не только одной группы продуктов.
Было показано, что средиземноморская диета, богатая рыбой и морепродуктами (более 3 раз в неделю), снижает риск подагры и увеличивает шансы на улучшение исходов при существующем заболевании.Средиземноморская диета, помимо значительной доли рыбы и морепродуктов, характеризуется богатством свежих овощей и фруктов, растительных масел и орехов, и в то же время потреблением мяса (особенно красного), продуктов высокой степени переработки, таких как сладости. и кондитерский хлеб ограничен. Повышенный уровень мочевой кислоты также связан с повышенным уровнем маркеров воспаления, в то время как средиземноморская диета оказывает противовоспалительное действие.
Сводка
Соблюдение средиземноморской диеты, включающей малое потребление мяса и мясных продуктов, большое количество овощей в рационе, продукты из цельнозерновых злаков, достаточное потребление жидкости, ограничение употребления алкоголя, является рекомендуемым методом питания как при профилактике, так и при лечении подагры .Рыба в рационе людей, страдающих подагрой, обусловлена многими ценными питательными веществами (в том числе полезным белком, ненасыщенными жирными кислотами, йодом) и общим благотворным влиянием на здоровье, в том числе. для снижения риска сердечно-сосудистых заболеваний или метаболического синдрома их не следует полностью исключать из меню. В то же время для больных подагрой очень важен вид рыбы, способ приготовления и частота употребления.
Таблица 1.Содержание пуриновых соединений в отдельных сортах рыбы и морепродуктов.
Источник: Козловска Л. (2015): Гиперурикемия и подагра [в:] Влодарек Д., Ланге Э., Козловска Л., Гломбска Д.: Диетотерапия, Варшава, PZWL.
.90 000 Как домашние средства снижают уровень мочевой кислоты?Высокий уровень мочевой кислоты также известен как гиперурикемия. Это может быть связано с повышенным образованием мочевой кислоты в организме или снижением почечной экскреции кислоты. Это может привести к дальнейшим проблемам, таким как подагра. Кристаллы мочевой кислоты откладываются в суставах, чаще всего в большом пальце ноги. Они также могут привести к образованию камней в почках и почечной недостаточности.Однако уровень мочевой кислоты можно снизить естественными методами. Вот несколько из них.
Картина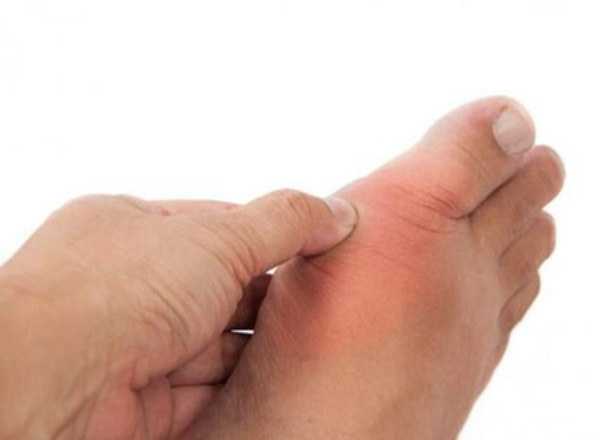
мочевая кислота в организме / © Фотогеника
Картина
уровень мочевой кислоты / © Фотогеника
Натуральный яблочный уксус может удалять мочевую кислоту из организма.Уксус способствует восстановлению кислотно-щелочного баланса организма, благодаря этим свойствам обладает противовоспалительными и антиоксидантными свойствами.
Разведите столовую ложку органического яблочного уксуса в стакане воды. Смесь пить 2-3 раза в день. Вы можете увеличить количество яблочного уксуса до двух и продолжать лечение, пока уровень кислоты не снизится. Вы не должны принимать яблочный уксус в избытке, так как он может снизить количество калия в организме. Кроме того, он может мешать действию диуретиков.
Картина
лимонный сок подагра / © Фотогеника
Хотя лимон может показаться кислым, на самом деле он оказывает щелочное действие и помогает нейтрализовать мочевую кислоту. Большое количество витамина С также помогает снизить уровень мочевой кислоты.
Выжмите сок лимона в стакан теплой воды. Пить утром натощак в течение как минимум нескольких недель.
Картина
вишня от подагры / © Фотогеника
Вишня и темные ягоды содержат химические вещества, снижающие уровень мочевой кислоты.Это флавоноиды, которые уменьшают воспаление и скованность в суставах.
Съедайте по полстакана вишни в день в течение нескольких недель. Вы также можете пить одну или две чашки вишневого сока в течение примерно четырех недель.
Добавьте в свой ежедневный рацион фрукты, богатые антиоксидантами и витамином С, такие как черника, клубника, помидоры и перец.
Картина
сода от подагры / © Фотогеника
Пищевая сода очень полезна для снижения уровня мочевой кислоты.Помогает поддерживать естественный щелочной баланс в организме. Он снижает концентрацию мочевой кислоты и облегчает ее выведение почками.
Растворите половину чайной ложки пищевой соды в стакане воды. Пить раствор следует до четырех раз в день в течение двух недель. Делать это можно каждые 2-4 часа. Не пить раствор более 2 недель. Не пейте раствор, если у вас высокое кровяное давление. Людям старше 60 лет нельзя пить больше трех стаканов в день.
.Высокий уровень мочевой кислоты в крови, также называемый гиперурикемией, может быть вызван повышенным образованием мочевой кислоты в организме или снижением ее выведения почками. Это может привести к дальнейшим проблемам, таким как подагра (чрезмерное накопление кристаллов мочевой кислоты в суставах, часто в суставе большого пальца ноги), камни в почках и почечная недостаточность. Недавние исследования также обнаружили связь между уровнем мочевой кислоты в крови, гипертонией и сердечно-сосудистыми заболеваниями.
Эти значения могут варьироваться от лаборатории к лаборатории.
Определенные виды рака, химиотерапевтические агенты и другие лекарства, такие как диуретики, и даже упражнения натощак и ограничительная диета также могут повышать уровень мочевой кислоты. Есть несколько советов и натуральных средств, которые могут помочь снизить и контролировать уровень мочевой кислоты. Кроме того, как правило, необходимы правильная диагностика и лечение медицинскими работниками.
ВОТ 10 ПРОДУКТОВ И СПОСОБОВ СНИЖЕНИЯ И КОНТРОЛЯ Уровня мочевой кислоты:
Как натуральное моющее средство и детоксикант, яблочный уксус может помочь удалить отходы, такие как мочевая кислота, из организма. Он содержит яблочную кислоту, которая помогает расщеплять и выводить мочевую кислоту. Яблочный уксус также способствует восстановлению кислотно-щелочного баланса в организме, обладает противовоспалительными и антиоксидантными свойствами.
Вы можете постепенно увеличить количество яблочного уксуса до двух столовых ложек на стакан воды и продолжать пить его, пока уровень мочевой кислоты не начнет падать.
Примечание. Не употребляйте слишком много яблочного уксуса, так как это может снизить уровень калия в организме. Кроме того, он может мешать диуретикам.
Хотя может показаться, что лимонный сок сильнее подкисляет организм, на самом деле он обладает подщелачивающими свойствами и помогает нейтрализовать мочевую кислоту.Кроме того, содержание витамина С также способствует снижению уровня мочевой кислоты.
Вишня и темные ягоды содержат вещества, помогающие снизить уровень мочевой кислоты.Кроме того, фиолетовый и синий цвета ягод обусловлены флавоноидом, называемым антоцианином, который помогает снизить уровень этой кислоты и уменьшить воспаление.
Пищевая сода эффективно снижает уровень мочевой кислоты и уменьшает боль, вызванную подагрой.Он помогает поддерживать естественный кислотно-щелочной баланс в организме и способствует более эффективному растворению и выведению этой кислоты.
Примечание. Не принимайте это лекарство регулярно на постоянной основе. Кроме того, не используйте его, если вы страдаете от высокого кровяного давления. Людям 60 лет и старше не следует пить больше трех стаканов содового раствора в день.
Большинство растительных масел превращаются в прогорклые жиры при нагревании или обработке. Прогорклые жиры разрушают важный для организма витамин Е, необходимый для контроля уровня мочевой кислоты.
Стоит перейти на оливковое масло холодного отжима и, по возможности, сократить процессы жарки и запекания. Оливковое масло содержит мононенасыщенные жирные кислоты, которые остаются стабильными при небольшом нагревании. Кроме того, он богат витамином Е и антиоксидантами и обладает противовоспалительными свойствами.
Обильное питье помогает оптимизировать выведение мочевой кислоты. Он помогает разбавить мочевую кислоту и стимулирует почки выводить избыточное количество из организма вместе с мочой.
Кроме того, регулярное употребление необходимого количества воды может снизить риск повторных приступов подагры. На ежегодном собрании Американского колледжа ревматологов в 2009 году было представлено исследование, проведенное учеными относительно взаимосвязи между питьевой водой и подагрой. Что ж, участники исследования, которые выпили от пяти до восьми стаканов воды за 24 часа до возможного прогнозируемого приступа подагры, имели 40-процентное снижение риска приступа по сравнению с теми, кто выпил только один стакан воды или меньше.
Пурины – это азотсодержащие соединения, которые в крови распадаются до мочевой кислоты, тем самым повышая ее концентрацию в организме. Их основным источником в рационе являются животные белки.
Если у вас проблемы с уровнем мочевой кислоты, сократите потребление продуктов животного происхождения, таких как мясо, субпродукты, рыба и птица.Бобовые, дрожжи, грибы, спаржа и злаки также богаты пуринами. Интересно, что пиво также содержит большое количество этого соединения.
Продукты, богатые клетчаткой, помогают снизить уровень мочевой кислоты, поглощая ее и выводя из организма. Также стоит есть продукты, богатые крахмалистыми углеводами, так как они содержат лишь следовые количества пуринов.
Цельнозерновые продукты, яблоки, груши, апельсины и клубника являются примерами продуктов с высоким содержанием клетчатки, которые вы можете включить в свой рацион.Крахмалистые углеводы содержатся в таких продуктах, как рис, цельнозерновые макароны, тапиока, лебеда, картофель, овес и бананы. Также стоит пить чай из листьев папайи. Папаин, содержащийся в листьях, помогает поддерживать кислотно-щелочной баланс и обладает противовоспалительными свойствами.
Витграсс помогает восстановить щелочность крови. Кроме того, он богат витамином С, хлорофиллом и фитохимическими веществами, которые способствуют детоксикации. Это также хороший источник белка и аминокислот, что делает его отличной альтернативой животному белку.Просто пейте две столовые ложки сока ростков пшеницы, смешанного с лимонным соком, каждый день, чтобы снизить уровень мочевой кислоты.
Подагра — заболевание, характеризующееся рецидивирующим, очень болезненным воспалением суставов и мягких тканей , которое по мере развития становится более частым и продолжительным. К счастью, есть лекарства от него, и диета также имеет решающее значение.
Подагра — это генетическое, зависящее от образа жизни метаболическое заболевание, которое часто является осложнением ожирения.В основном поражает мужчин и пожилых людей, а также людей с ожирением, страдающих диабетом, гипертонией, сердечно-сосудистыми заболеваниями или дислипидемиями, а также тех, кто злоупотребляет алкоголем.
Подагра в течение многих лет протекает бессимптомно. Вызывающий его слишком высокий уровень мочевой кислоты в крови (свыше 7 мг/дл) может сохраняться в течение многих лет без каких-либо симптомов. Мочевая кислота накапливается в суставах и органах в виде кристаллов урата натрия, вызывая со временем усиливающуюся боль, отек и снижение подвижности пораженных суставов.Приступы становятся более частыми и продолжительными. Причин накопления мочевой кислоты в крови может быть две: гиперпродукция или снижение экскреции.
Единственным лечением подагры является фармакотерапия . Он начинается с низких доз лекарства, постепенно приспосабливаясь к колебаниям концентрации мочевой кислоты в крови частоте приступов и другим факторам, которые принимает во внимание ваш врач.
Тем не менее, подагра диета также имеет ключевое значение. рекомендуется низкопуриновая диета , т.е. ограничение поступления пуриновых соединений с пищей до 300 мг в сутки, во время приступа или при риске высокой концентрации мочевой кислоты - до 120 мг. Дополнительно рекомендуется:
Также стоит позаботиться о правильной массе тела (весе) . ИМТ свыше 25 и избыток висцерального жира являются важными факторами возникновения подагры.Однако стоит отметить, что не рекомендуются:
Повышают накопление мочевой кислоты в крови . Низкоуглеводные диеты с высоким содержанием жира и животного белка также работают аналогичным образом.
Питание больных подагрой должно быть основано на исключении продуктов, богатых пуринами, фруктозой и жирами, которые увеличивают реабсорбцию уратов.
Самая важная рекомендация – свести к минимуму продукты с высоким содержанием пуринов:
Чуть чаще можно использовать продукты со средним содержанием пуринов:
Стоит обратить внимание на то, что хотя бобовые являются богатым источником пуринов, их потребление не должно быть сильно ограничено.Влияние пуриновых соединений, полученных из растительных источников, на приступы подагры меньше, чем полученных из животных источников, - это связано с их меньшим количеством и содержащейся в этих продуктах клетчаткой, которая снижает биодоступность пуринов.
Основной рекомендацией диеты при подагре является правильно сбалансированная диета, основанная на продуктах с низким содержанием пуринов. Рекомендуется диета с высоким содержанием углеводов, поскольку она увеличивает выделение мочи с мочой.Также важно есть четыре или пять раз в день небольшими порциями, есть регулярно каждые три-четыре часа и ужинать за три часа до сна, так как задержка мочевой кислоты увеличивается во время сна.
Рацион должен быть основан на овощах и фруктах, зерновых продуктах, молоке и продуктах его переработки, растительных маслах, умеренном количестве рыбы и продуктов с низким содержанием пуриновых соединений:
Важным элементом диеты при подагре является достаточный запас противовоспалительных антиоксидантов, фолиевой кислоты и клетчатки , обладающих защитным и профилактическим действием.Поэтому тем более вы должны ежедневно употреблять в пищу большое количество овощей и фруктов, которые их содержат. Особое внимание следует уделять растениям, являющимся источниками витамина С, так как он увеличивает выделение мочевой кислоты с мочой.
Одним из фруктов, который особенно помогает при подагре, является вишня . Они не только обеспечивают снижение концентрации мочевой кислоты в плазме и, таким образом, способствуют уменьшению частоты приступов, но также уменьшают воспаление и, следовательно, боль.
Надлежащая гидратация очень важна при подагре , потому что обезвоживание вызывает концентрацию мочевой кислоты . Рекомендуется пить в основном воду и легкие травяные настои (например, из молотой бузины, которая своим названием обязана благотворному действию при лечении подагры). Из-за содержания фруктозы следует избегать соков и подслащенных напитков.
Молоко также можно пить в умеренных количествах – содержащиеся в нем белки, казеин и лактальбумин способствуют повышенному выведению мочевой кислоты.Однако следует помнить, что молоко и молочные продукты, которые вы выбираете, должны быть обезжиренными.
Важно отметить, что кофе и чай не повышают риск дневной подагры или частоту приступов во время нее.
Следует выпивать не менее двух литров жидкости в день (даже три во время приступов) и стараться выпивать стакан воды после еды и перед сном – это снизит концентрацию мочевой кислоты в организме и облегчит ее выведение.
Наиболее рекомендуемый способ приготовления пищи – варка, так как пуриновые соединения могут проникать в воду, продукты, богатые ими (напр.мясо) рекомендуется отваривать в большом количестве воды или замачивать перед приготовлением. Также можно готовить на пару, запекать без добавления жира или тушить без подрумянивания. Однако жарить, запекать с жиром и тушить с подрумяниванием не рекомендуется. Фрукты и овощи следует есть сырыми как можно чаще.
Наконец, стоит отметить, что подагра не только затрудняет жизнедеятельность больных, но и может привести к дальнейшим серьезным заболеваниям. Высокая концентрация мочевой кислоты в крови вызывает отложение отложений в стенках сосудов, что вызывает атеросклеротические изменения, а также повреждение их структуры, что очень близко к тяжелым заболеваниям сердечно-сосудистой системы.
.Подагра (подагра, артрит) - очень серьезное хроническое заболевание, для которого, к сожалению, не найдено эффективного лекарства. Возникает в результате нарушения обмена веществ, приводящего к необратимой деформации суставов, связанной с ощущением сильных болей, которые в запущенной форме вызывают стойкое поражение органов опорно-двигательного аппарата и инвалидность. Со временем возникают поражение почек, мочекаменная болезнь, образование опухолей в мягких тканях.Заболевание поражает 1-2% населения среднего и пожилого возраста, в том числе мужчин примерно в 20 раз чаще, чем женщин.
Подагра стара, как человечество, и механизм ее возникновения хорошо известен ученым. Однако его предыстория до сих пор неизвестна. Заболевание может быть вызвано генетическими факторами, также немаловажное значение имеют ошибки в питании, употребление алкоголя и гормональные нарушения. Чаще всего артрит может быть первым симптомом угрозы подагры.Причины болей, связанных с деформированными суставами, кроются в избытке мочевой кислоты. Образуется из пуринов, источником которых являются потребляемая пища и продукты распада отмирающих тканей. В здоровом организме они эффективно удаляются лейкоцитами. Однако у больного человека образуется избыток мочевой кислоты и происходит ее кристаллизация. Кислотные кристаллы, называемые уратами, накапливаются в суставах и околосуставных пространствах, где они растут и повреждают окружающие ткани, вызывая воспаление.Лейкоциты безуспешно пытаются их поглотить и нейтрализовать, поэтому болезнь продолжается быстрыми темпами. Специалисты выделяют два вида подагры: первичную и вторичную. Первичная обусловлена наследственным нарушением обмена веществ, при котором вырабатывается слишком много мочевой кислоты и проблемы с ее выведением. Вторичный артрит может развиться в результате сахарного диабета 2 типа, хронической болезни почек, высокого кровяного давления, злоупотребления алкоголем, голодания, неправильного питания, избыточной массы тела, абдоминального ожирения, нарушений липидного обмена (высокий уровень холестерина), лейкемии, облучения и приема некоторых обезвоживающих препаратов. а иногда даже витамины В1 и В12.Непосредственная причина заболевания неизвестна.
Заболевание может развиваться коварно в течение нескольких лет, не проявляя никаких симптомов. На этой стадии его можно обнаружить только при исследовании концентрации мочевой кислоты в сыворотке крови (повышение уровня мочевой кислоты называется гиперурикемией). Только при сильной боли в пораженном суставе можно заподозрить подагру. Симптомы заболевания постепенно ухудшаются.Чаще всего приступ подагры начинается с сустава пальца ноги — тогда это называется подагрой. Кислотные кристаллы также могут откладываться в коленном суставе (гонагра), локтевом суставе, лучезапястном или плечевом суставе (хирагра) и в позвоночнике (рахидагра). Боль, начинающаяся ночью или утром, нарастает волнами и с каждым днем становится все сильнее. Через некоторое время становится невыносимо. Пораженный сустав опухает и очень чувствителен к прикосновению. Кожа на нем натянутая, блестящая, красная или багрово-фиолетовая.Если после первого приступа не провести надлежащего лечения и больной радикально не изменит стиль питания, кристаллы мочевой кислоты начнут скапливаться в мягких тканях пяток, пальцев, ушей и суставных сумок, образуя болезненные уплотнения.
Хотя артрит неизлечим, он может значительно облегчить и замедлить его течение и побочные эффекты. Регулярное применение препаратов, снижающих концентрацию мочевой кислоты в крови и ускоряющих ее выведение, позволяет избежать последующих приступов, вызванных подагрой.Лечение также требует кардинальных изменений в вашем рационе. В нем должно быть мало пуринов, из которых образуется мочевая кислота. Больше всего пуринов содержится в жирном мясе, особенно в свинине, и других жирных продуктах, богатых белком.
Специалисты тщательно разработали диету во время болезни и правила, которые необходимо соблюдать. Вам следует:
Очень важно поддерживать здоровый вес тела. Избыточный вес и ожирение способствуют рецидивам и деформации суставов (которые потом больше нагружаются).Для того чтобы снизить массу тела, необходимо действовать очень осторожно. При низкокалорийной диете (менее 1200 ккал), низкоуглеводной диете и голодании симптомы заболевания могут усугубляться, так как вместо сахара будут сжигаться жиры и белки, и как следствие концентрация мочевой кислоты в крови повышается. Последний прием пищи следует принимать примерно за 2-3 часа до сна, так как ночью снижается эффективность выведения мочевой кислоты после еды. Вы должны регулярно тренироваться, чтобы ваши суставы были гибкими и гибкими.Однако перегружать их не следует (лучше всего заниматься водной гимнастикой) Подагра может поразить любого. Хотя это неизлечимо, изменение привычек и, прежде всего, введение соответствующей диеты может эффективно ограничить как развитие, так и рецидив заболевания.
.Подагра (артрит, подагра, подагра) — метаболическое заболевание, характеризующееся острым артритом, чаще в плюснефаланговых суставах. Это вызвано повышенным уровнем мочевой кислоты в крови, которая кристаллизуется и накапливается в сухожилиях, суставах и окружающих тканях.
Причинами этого заболевания могут быть генетическая предрасположенность, физические травмы, предшествующие хирургические операции, а также вредные привычки в еде.Предполагается, что неправильное питание – чрезмерное употребление алкоголя, подслащенных фруктозой напитков, кофе и жирных блюд – составляет около 15% случаев подагры, именно поэтому так важно сбалансированное питание, как для профилактики, так и для лечения, которое позволит снизить снижение уровня мочевой кислоты. По этим причинам артрит называют болезнью цивилизации или «болезнью богатых».
Диета при таких заболеваниях, как подагра, должна содержать сбалансированное количество белков, жиров, углеводов, витаминов и минералов (особенно железа) и, таким образом, исключать продукты, содержащие пуриновые соединения.В случае избыточной массы тела, часто связанной с заболеванием, необходимо снижение массы тела, так как это оказывает непосредственное влияние на снижение уровня мочевой кислоты в крови. Фрукты и овощи играют важную роль в рационе, поэтому рекомендуется есть их в больших количествах.
- рыба (судак, тунец, треска, форель, минтай - в ограниченном количестве),
- мясо (птица, говядина - в ограниченном количестве),
- пшеница и рожь хлеб и крупы грубого помола,
- макаронные изделия, крупы, рис,
- молочные продукты (молоко, нежирный сыр, творог, кефир, йогурт, пахта, нежирный сыр, яйца),
- овощи (цветная капуста, помидоры, морковь, салат , зеленый лук, лук, огурцы, редис, кольраби, сельдерей, свекла),
- фрукты (цитрусовые, яблоки, сливы, груши, персики, виноград, вишня, черника),
- мед, джемы, мармелады, варенье,
- грибы (лисички).
- рыба жирная
- мясо (оленина, телятина, баранина, свинина, птица, гусь, субпродукты, копчености)
- овощи (бобовые, брокколи, паприка, лук порей, Брюссельская капуста, ревень, зеленый горошек, кукуруза, щавель, шпинат),
- молочные продукты (белый сыр, желтый сыр, сыр с плесенью, плавленый сыр
- грибы (кроме лисичек),
- шоколад,
- какао,
- крепкое кофе и чай,
- алкоголь.
Для выбора подходящей диеты обратитесь к клиническому диетологу в клинике Серафин
22 марта 2017 г.