2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Иногда, в области сердца могут появляться болевые ощущения, связанные с так называемой кардиалгией.
Кардиалгия – это синдром, который включает наличие болей
в левой половине грудной клетки. Кардиалгия может быть про¬явлением разных заболеваний, а боль в груди слева может быть связана с внесердечной патологией и не представлять угрозы для здоровья и жизни.
Основные причины развития кардиалгии:
– длительное психоэмоциональное напряжение,
– умственное и физическое переутомление,
– вредные привычки;
– воздействие профессиональных вредностей.
Болевые ощущения могут быть:
– колющими,
– ноющими,
–тянущими,
– пронизывающими,
– давящими.
Локализация болей, как справа, так и слева.
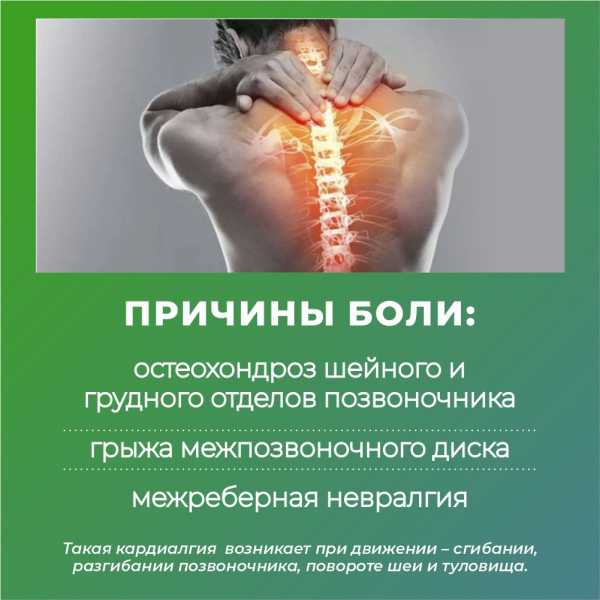
Причины:
✔ остеохондроз шейного и грудного отделов позвоночника,
✔ грыжа межпоз¬воночного диска,
✔ межреберная невралгия.
Такая кардиалгия возникает при движении – сгибании, разгибании позвоночника, повороте шеи и туловища.
Кроме того, кардиалгия может быть при вегетативных расстройствах нервной системы у молодых. Боли обычно длительные, усиливаются при эмоциональных перегрузках, переутомлении, определенной локализации, сопровождаются «тоскливым вздохом» (желание и потребность периодически глубоко вдыхать воздух), иногда – головными болями, перебоями в работе сердца, подъемом артериального давления и другими многочисленными жалобами. Помните, что различить от кардиалгии боли при ишемической болезни сердца не легко, и сделать это может только врач. Сама по себе кардиалгия, если это не проявление заболевания сердца и коронарных сосудов, не несет угрозы для жизни, однако может свидетельствовать о каком-либо нарушении в организме человека. Боли в сердце и в грудной клетке всегда должны настораживать тех, у кого они появились, и это серьезный повод для обращения к врачу. 


Кардиалгия — это синдром, который включает наличие болей в сердечной области (левой половине грудной клетки). Состояние не является самостоятельной нозологической единицей, встречается при патологиях разных органов. Для кардиалгии характерны боли ноющего, давящего, сжимающего или пульсирующего характера. Болевые ощущения сохраняются от пары минут до нескольких дней. Для диагностики используют ЭКГ, Эхо-КГ, рентгенографию и КТ, неврологическое обследование. Лечение подбирается с учетом причины синдрома: назначаются антиангинальные, вазоактивные, противовоспалительные препараты. Для терапии психогенных форм показаны нейрометаболиты, антидепрессанты.
Термин «кардиалгия» образован сочетанием греческого слова «kardia» (сердце) и латинского корня «algia» (боль). Синдром распространен в клинической практике — около 22% обращений к врачу первичного звена составляют пациенты с жалобами на боль в области сердца различного характера. Спектр заболеваний, которые манифестируют кардиалгией, насчитывает несколько десятков нозологических форм. Состояние чаще встречается у лиц среднего и пожилого возраста, но в последние годы наметилась тенденция к омоложению кардиалгического синдрома.
Кардиалгия
Кардиалгический синдром развивается при различных заболеваниях терапевтического и неврологического профиля. Боль возникает как при непосредственном поражении сердца и близлежащих магистральных сосудов, так и вследствие патологии других анатомических структур грудной и брюшной полостей. Основные причины, которые провоцируют болевой синдром в прекардиальной области:
Основные факторы риска кардиалгии, общие для всех этиологических вариантов синдрома, включают:
Для кардиалгий при поражении сердца имеют значение немодифицируемые факторы риска — отягощенная наследственность, возраст старше 40-45 лет, мужской пол.
Патогенетические особенности кардиалгии отличаются в зависимости от этиологии синдрома. Боли при ИБС вызваны кратковременным нарушением кровоснабжения участка миокарда, их интенсивность и длительность коррелирует со степенью окклюзии коронарных сосудов. Кардиалгический синдром при воспалительных заболеваниях сердца обусловлен накоплением провоспалительных цитокинов, непосредственным повреждением структур миокарда или перикарда.
Сердечные боли вследствие неврологических причин обусловлены повышенной возбудимостью симпатических ганглиев, расположенных возле позвоночного столба. Механизм развития кардиалгий при остеохондрозе связан с раздражением задних корешков симпатических нервных волокон, ситуация усугубляется при прогрессировании вертебро-висцеральных нарушений.
Выделить отдельные подгруппы синдрома сложно, что обусловлено многообразием причин и патогенетических механизмов, особенностями клинической картины. В современной кардиологии используют классификацию кардиалгий по этиологическому принципу, согласно которой выделяют следующие формы:
Кардиалгия характеризуется широким спектром болевых ощущений. Пациенты описывают свои боли как ноющие, покалывающие, давящие или сжимающие. Реже встречаются более интенсивные ощущения — пульсирующие или жгучие, которые характерны для органических поражений сосудов и сердца. Для кардиальных причин типично появление боли при быстрой ходьбе, поднятии по лестнице. Кардиалгия возникает внезапно, прекращается, как только больной останавливается.
Для психогенной кардиалгии характерны «мигрирующие» боли разного характера. Симптомы провоцируются сильным психоэмоциональном потрясением, тревогой, испугом. Болевые ощущения длятся от нескольких минут до получаса, им может предшествовать неприятное ощущение сердцебиения. Редко боль иррадиирует в левое подреберье или лопатку. Иногда кардиалгия проявляется при панической атаке.
При кардиалгии вертеброгенного происхождения прослеживается четкая зависимость появления болей и обострений основной патологии. Болевой синдром провоцируется резкими поворотами или наклонами туловища, нагрузкой на позвоночник. Кардиалгия усиливается при кашле или чихании, натуживании. Боли могут быть кратковременными стреляющими или длительными ноющими. Больные также ощущают неприятное напряжение мышц передней грудной стенки и спины.
Частые и сильные приступы кардиалгии свидетельствуют о серьезной патологии, которая при отсутствии медицинской помощи заканчивается острыми сердечно-сосудистыми кризами. Наиболее опасен инфаркт миокарда, который приводит к летальному исходу в 20-40% случаев. Вторым по частоте встречаемости является инсульт (5 случаев на 1000 населения), при котором также высоки уровни смертности и инвалидизации.
Не менее опасны кардиалгии, вызванные экстракардиальными причинами. Длительное протекание пневмонии или плеврита под маской сердечных болей сопряжено с риском развития острой дыхательной недостаточности, абсцесса или деструкции легочной ткани. Если кардиалгический синдром обусловлен рефлюкс-эзофагитом, без терапевтического контроля возникают эрозивные и язвенные поражения пищевода, формируются рубцы, затрудняющие прохождение пищи.
Кардиалгия является междисциплинарной проблемой и требует обследования несколькими специалистами. Первичной диагностикой занимается терапевт-кардиолог, который при необходимости дает направление к неврологу, пульмонологу, другим профильным врачам. Начальный этап обследования включает физикальный осмотр, измерение АД, аускультацию сердечных тонов. Для выяснения причины кардиалгии проводятся специальные исследования:
В основном при кардиалгии используется медикаментозное лечение, схему которого подбирают индивидуально после постановки окончательного клинического диагноза. Психогенные варианты кардиалгического синдрома успешно лечатся методами психотерапии, аутогенной тренировки. При вертеброгенных формах назначают мануальную терапию и физиотерапию. Основные группы лекарств, которые применяются при кардиалгии:
Прогноз определяется основным заболеванием или состоянием, которое вызвало проявления кардиалгии. При своевременной диагностике и устранении первопричины боль в сердце исчезает. Прогноз благоприятный и при болевом синдроме, обусловленном сердечно-сосудистыми заболеваниями. Правильная медикаментозная схема лечения улучшает качество жизни пациентов. Профилактика кардиалгии включает неспецифические меры по нормализации образа жизни.
Некоторые пациенты при заболеваниях позвоночника предъявляют жалобы на «боль в сердце», кардиалгию. Это вертеброкардиальный синдром, требующий дополнительного обследования. Основная задача врача — определить, это сердечная или «несердечная» боль. Мы пользуемся алгоритмом дифференциации боли в грудной клетке, соответственно проводим обследование и лечение, определяем факторы риска сердечно-сосудистых заболеваний. Врач-кардиолог нашего центра при болях в области сердца делает ЭКГ, проводит клинический осмотр пациента, детально изучает жалобы. У большинства таких пациентов не было органических изменений со стороны сердца и к основному диагнозу добавлялась вертеброгенная торакокардиалгия (боль в грудной клетке в области сердца).
Больные с вертеброкардиальным синдромом предъявляли жалобы на боли в области сердца и за грудиной, длящиеся минуты или несколько часов и даже суток. Это были тупые, ноющие, распирающие боли. Кроме боли в сердце наблюдались боли в спине, межлопаточной области, иногда боль отдавала в область плечевого пояса слева и левую руку. Иногда болевой синдром сопровождался чувством тяжести и скованности во всей грудной клетке.
Боль в сердце бывает разной степени выраженности, длительной или кратковременной. Важно отличать кардиалгию от стенокардии, требующей срочного лечения, поэтому при болях в сердце необходимо обратиться к врачу, или вызвать «Скорую помощь». Стенокардия чаще зависит от физической или эмоциональной нагрузки. Может возникнуть во время быстрой ходьбы. Загрудинные давящие боли иррадиируют влево, в плечо, лопатку, в челюсть. Сердечники, как правило, носят с собой нитроглицерин или спрей типа Изокета. Каждый врач обязан научить такого пациента правильно оказывать себе помощь.
Если боли сопровождаются повышенным артериальным давлением у гипертоника, следует принять средства быстрого гипотензивного действия (рассасываются под языком).
Если же боль в сердце появилась впервые, имеет неопределенную локализацию, как правило, пациент указывает пальцем точку боли или прикладывает ладонь, боль может сопровождаться чувством нехватки воздуха, беспокойством, необходимо остановиться, принять валидол, корвалмент под язык. Можно сделать несколько коротких вдохов носом, немножко задержать дыхание и медленно выдохнуть. Если вы не знаете точной причины боли, обратитесь к врачу немедленно или вызовите скорую медицинскую помощь.
В наш центр «Здорова Спина» обращаются пациенты с болью в спине и очень часто жалуются на боли в области сердца, то возникающие, то проходящие. Особенно тревожат ночные боли в области сердца, онемение рук во время сна; перебои, иногда тахикардия.
Причиной «несердечной» кардиалгии могут быть:
Различные нарушения позвоночника, болезни неврологического характера. Остеохондроз в шейно-грудном отделе позвоночника, межреберная невралгия, воспалительные процессы грудных мышц, мышечно-фасциальный синдром, травмы ребер и грудины, боль в плече, плечелопаточный периартроз. Боль начинается при физических нагрузках, или утром после просыпания, при глубоком вдохе, кашле, чихании. Часто болевой синдром связан с переохлаждением, резким подъёмом тяжести, после физической тренировки, длительным неудобным положением тела.
Гормональные изменения во время климакса у женщин.
Заболевания органов желудочно-кишечного тракта. Это грыжи пищеводного отверстия диафрагмы, холецистит, воспалительные заболевания и язвы пищевода. Высокое стояние диафрагмы из-за вздутия живота, ожирения, провоцирует возникновение болей после еды, особенно если пациент приляжет.
Заболевания легких, пневмонии. Плеврит, особенно слева.
Психогенная кардиалгия, требует особого подхода, изучения жалоб, обязательного обследования. Такой пациент также требует внимания, беседы. Очень часто искренний разговор о случившейся ситуации является для пациента большим облегчением.
Лечение зависит от активного участия самого человека и разумного отношения к своему здоровью. Боль в сердце, боль в грудной клетке, любая боль — сигнал к действию. Боль независимо от причин указывает на какие-то нарушения в организме. Боль заставляет человека обратиться за помощью и искать способы предотвращения болезни.
Мы желаем Вам здоровья и всегда готовы помочь!
Речь идет о наиболее часто встречающемся варианте болей в сердце, заключающемся в том, что сам феномен боли, будучи на какой-то период ведущим в клинической картине, находится одновременно в структуре различных аффективных и вегетативных нарушений, патогенетически связанных с болями в сердце (Вейн А.М. и др., 1981; Дюкова Г.М., 1991). Умение врача «увидеть», помимо феномена кардиалгии, еще и закономерно сопровождающий ее психовегетативный синдром, а также умение провести структурный анализ этих проявлений позволяет проникнуть уже на клиническом этапе в патогенетическую сущность указанных расстройств для их адекватной оценки и последующей терапии.
В исследовании Г.Г.Торопиной (1992) проводился детальный анализ феномена болей в области сердца, который позволил определить у больных различные их варианты по анализируемым критериям и уточнить клинические характеристики кардиалгии.
Локализация болей наиболее часто связана с зоной верхушки сердца, областью левого соска и прекарди-альной областью. В ряде случаев больной четко указывает одним пальцем на место болей. У одних больных наблюдается «миграция» болей, в то время как у других боли имеют устойчивую локализацию. Боль может локализоваться также и за грудиной.
Характер болевых ощущений разнообразен: в основном это ноющие, колющие, давящие, жгучие, сжимающие или пульсирующие боли. Пациенты также указывают на пронизывающие тупые, щиплющие, режущие боли или диффузные, плохо очерченные ощущения, не являющиеся по их реальной оценке собственно болевыми. Ряд больных испытывают дискомфорт и неприятное ощущение «чувства сердца». Широта диапазона ощущений может быть выражена в разной степени, хотя в ряде случаев боли достаточно стереотипны.
Характер течения болей чаще всего является волнообразным, они не купируются нитроглицерином и не исчезают при прекращении физической нагрузки. Кардиалгии психовегетативного характера, как правило, успешно редуцируются приемом валидола и седативных средств.
Длительность болей в области сердца чаще всего продолжительная, хотя мимолетные, кратковременные боли также могут встречаться достаточно часто. Диагностически наиболее трудными для врача являются случаи существования боли приступообразного характера длительностью 3—5 мин, особенно располагающиеся за грудиной, поскольку они требуют исключения стенокардии. Аналогичные трудности возникают при болях, впервые возникших у лиц старше 40—50 лет, когда необходимо исключение инфаркта миокарда.
Иррадиация боли в левую руку, левое плечо, левое подреберье, под лопатку или подмышечную область — достаточно закономерная ситуация в случае рассматриваемых кардиалгии. При этом боли могут распространяться и в поясничную область, а также в правую половину грудной клетки. Нехарактерна иррадиация болей в зубы и нижнюю челюсть. Последний вариант чаще встречается при болях истинно стенокардического происхождения.
Давность кардиалгии несомненно играет важную роль в диагностике их генеза. Наличие болей в течение многих лет, чаще всего с юношеского возраста, повышает вероятность того, что боли в области сердца не связаны с органическими заболеваниями сердца.
Важным и принципиальным вопросом является оценка психовегетативного фона, на котором формируется кардиалгический синдром (Торопина Г.Г., 1992; Дюкова Г.М., Воробьева О.В., Сторожакова Я.А., 1992). Анализ имеющегося синдромального «окружения» кардиалгии позволяет, как было отмечено ранее, уже на клиническом уровне строить реальные диагностические гипотезы. Диагностическая ориентация исключительно на тот или иной параклинический метод исследования не является корректным подходом при рассмотрении описываемых ситуаций.
Психические (эмоциональные, аффективные) нарушения у больных проявляются по-разному и наиболее часто это — проявления тревожно-ипохондрического и фобического плана. Нарушения ипохондрического характера порой усиливаются до состояния выраженной тревоги, паники (Dittmann R.W., 1994). В этих ситуациях резкое усиление указанных проявлений выражается в возникновении страха смерти — составной части вегетативных кризов (панических атак). Необходимо подчеркнуть, что наличие тревожных, панических проявлений у больных с кардиалгией, установление особенностей личности — один из критериев диагностики психогенного генеза имеющихся у больных симптомов. Кроме того, в диагностике психогенных кардиалгии можно пользоваться следующими критериями психогенных болей, предложенными в классификации DSM-IV. Выделяют два основных критерия и три дополнительных фактора, которые можно использовать для выявления психогенной боли. Основные критерии: 1. Преобладание множественных и пролонгированных болей. 2. Отсутствие органической причины боли или при наличии какой-либо органической патологии жалобы больного намного превышают те, которые были бы возможны для данной органической находки. Три дополнительных фактора: 1. Существование временной связи между психогенной проблемой и развитием или нарастанием болевого синдрома. 2. Существование боли предоставляет пациенту возможность избежать нежелательной деятельности. 3. Боль дает пациенту право достичь определенной социальной поддержки, которая не может быть достигнута другим путем. Психогенные боли в неврологической практике встречаются достаточно часто (Lim L.E., 1994). В исследовании 4470 пациентов неврологического стационара в 9% случаев были выявлены психогенные неврологические расстройства, среди которых наиболее частым проявлением был болевой синдром (Lempert T. et al., 1990).
Необходимо провести также анализ представлений самого больного о своем заболевании (внутренняя картина болезни). В ряде случаев определение степени «разработанности» внутренней картины болезни, степени ее фантастичности, мифологичности, соотношения представлений о своем страдании и степени их реализации в своем поведении, позволяют установить причину тех или иных ощущений у больных, а также наметить направления психологической коррекционной терапии.
Вегетативные расстройства являются облигатными в структуре анализируемого страдания. В работах А.М.Вейна, И.В.Молдовану (1988), Г.Г.Торопиной (1992) показано, что ядром вегетативных нарушений у больных с жалобами на боль в области сердца, являются проявления гипервентиляционного синдрома: нехватка воздуха, неудовлетворенность вдохом, «ком в горле», «непрохождение воздуха в легкие» и др. Дыхательные ощущения долгое время ошибочно расцениваются врачами как связанные с изменениями со стороны сердца, указывающими на определенную степень сердечной недостаточности. Большинство пациентов (иногда и врачи) глубоко в этом убеждены, что приводит к резкому усилению тревожно-фобических проявлений, поддерживающих, таким образом, высокий уровень психовегетативной напряженности и способствующих персисти-рованию болей в области сердца.
Помимо расстройств дыхания у больных с болями в области сердца встречаются и другие симптомы, тесно связанные с гипервентиляцией: парестезии в дисталь-ных отделах конечностей, в области лица (периоральная область, кончик носа, язык), изменения сознания (ли-потимии, обмороки), мышечные судороги в руках и ногах, дисфункция желудочно-кишечного тракта. Все указанные и другие вегетативные нарушения могут носить перманентный и пароксизмальный характер. Последние встречаются наиболее часто.
Боли в этом случае отличаются некоторым своеобразием. Чаще всего они локализованы в области сердца в виде «пятачка», носят постоянный, монотонный характер. Детальный анализ феномена боли зачастую свидетельствует о том, что термин «боль» достаточно условен по отношению к тем ощущениям, которые испытывает пациент. Речь скорее идет о сенестопатических проявлениях в рамках ипохондрической фиксации на область сердца. Выявление у больного его представлений о болезни (ее внутренней картины) обнаруживает, как правило, наличие разработанной концепции болезни, с трудом или вовсе не поддающейся психотерапевтической коррекции. Как правило, несмотря на то, что боль чаще всего незначительная, пациент озабочен своими ощущениями настолько, что грубо изменяются его поведение, образ жизни и даже теряется трудоспособность. В литературе подобные явления получили название кардиофобического и кардиосенестопатического синдромов. Чаще всего в клинической практике подобные проявления встречаются у мужчин. Специальный анализ, как правило, позволяет установить ведущие психические эндогенные механизмы симптомообразования. Вегетативные проявления скудны, за исключением тех случаев, когда фобические нарушения резко обостряются, приобретая размеры панической атаки (вегетативного криза).
Следует также упомянуть еще один возможный вариант кардиалгии, когда боль в области сердца является своеобразной соматической маской депрессивных расстройств, вызывающих у общепрактикующих врачей определенные диагностические трудности. Особое значение в этих случаях приобретает детальное исследование эмоционально-личностной сферы больного и оценка его психического статуса (Вейн А.М., Молдовану И.В., 1988; Торопи на ГГ., 1992; Naidoo P., Patel C.J., 1993). Анализ патофизиологических аспектов и различных клинических проявлений рассматриваемых состояний позволяет обнаружить многоуровневость и полисистемность различных звеньев патогенеза и симптомообразования в возникновении болей в области сердца. Боли в области сердца в рамках психовегетативных расстройств являются результатом сложных психических процессов, дисфункции интегративных неспецифических систем мозга, нарушений когнитивных, вегетативных, сенсорных, метаболических, гуморальных и других механизмов, участвующих в формировании боли.
Абдоминалгий и кардиалгии психогенной природы требуют лечения, направленного в первую очередь на коррекцию психических расстройств. С успехом применяется психотерапия (рациональная, гипноз, поведенческая и аутогенная терапия), ориентированная в основном на осознание больным связи своих болей с психогенными факторами (Mayou R.A. et al., 1997). Выбор психотропных средств определяется структурой синдрома психических нарушений и личностью больного: при доминировании тревожно-фобических расстройств, как правило, назначают бензодиазепины (клоназепам, аль-прозалам, диазепам), депрессивных — антидепрессанты (трициклические антидепрессанты, амитриптилин), ингибиторы обратного захвата серотонина (флуоксетин, пароксетин), ипохондрических — малые нейролептики (сонапакс, мелерил, френолон). Имеется положительный опыт применения препарата Паксил у больных с кардиалгией на фоне депрессивно-ипохондрических нарушений. В случае же выявления психического заболевания показаны консультация и лечение пациента у психиатра. Вегетативную коррекцию проводят назначением вегетотропных средств (а-блокаторы, р-блока-торы, беллоид и др.).
Вежливый доктор. Прием прошел хорошо, длился примерно 40 минут. Татьяна Ильинична выписала мне направление на необходимые анализы и дала рекомендации по дальнейшему лечению. У меня осталось хорошее впечатление. Обращусь к ней повторно, когда получу результаты исследований для дальнейшей консультации. Порекомендую этого врача другим.
Анна, 04 января 2022
На приеме провел осмотр и консультацию. Дал рекомендации По итогу приема назначил лечение. Данного специалиста рекомендую. Если будет необходимость, повторно запишусь к этому доктору.
Андрей, 30 декабря 2021
Василий Васильевич грамотный специалист. На приеме врач все внимательно изучил, ответил на дополнительные вопросы, отправил на дальнейшие обследования. Рекомендую друзьям и знакомым. Остался доволен качеством приема.
Андрей, 16 декабря 2021
Я рад, что записался к этому доктору. Хороший, спокойный в общении врач. Разговаривает Наталия Александровна на разные темы и может успокоить при необходимости. Приём длился примерно час и за это время врач выслушала мои жалобы, провела осмотр, изучила предыдущие результаты, сделала ЭКГ, ответила на мои вопросы и расписала все дальнейшие действия. Всем рекомендую специалиста.
Владлен, 21 ноября 2021
Прием прошел хорошо. Врач мне понравилась. Уделила много времени моему состоянию, собрала полный анамнез, выдала по итогу рекомендации для лечения. Объясняла все понятно, без медицинской терминологии. Приду еще к ней на прием. Доктор помогла решить мою проблему.
Кристина, 13 ноября 2021
Мне все понравилось. Ольга Михайловна очень внимательно изучила мои анализы, задавала вопросы об истории болезни, назначила дополнительное обследование и повторный прием, дала назначение и рекомендации. Я осталась довольна. Этого специалиста я уже порекомендовала своей приятельнице. Спасибо большое ей за приём!
Наталья, 26 октября 2021
Доктор человечный и понимающий. Ирина Евгеньевна ответила на мои вопросы. Я осталась довольна!
Юлия, 23 марта 2021
Контрольный прием состоялся по рекомендации доктора, через 1,5 - 2 месяца. Вот я и пришла на консультацию к Ольге Ильиничне с анализами. Она их посмотрела, понятно все объяснила, подробно и доходчиво рассказала о режиме, диете и приеме лекарств и откорректировала дозу препарата. Я нашла взаимопонимание с врачом, очень ей доверяю, стараюсь прислушиваться к ее мнению и выполнять рекомендации. Серьезный и знающий специалист.
Любовь, 29 декабря 2020
У доктора индивидуальный подход. Она полностью меня осмотрела, сделала ЭКГ и назначила обследование.
Шавкаджон, 28 сентября 2020
Раиса Александровна - просто молодец! Врач дал рекомендации, назначил анализы и лечение. При необходимости к этому специалисту я буду повторно обращаться.
На модерации, 04 января 2022
Показать 10 отзывов из 165720 Июня 2018
Фармацевтическая компания ОАО «Авексима» выпустила новый лекарственный препарат
ВАЛИДОЛ С ИЗОМАЛЬТОМ таблетки подъязычные.
Валидол — это традиционный препарат, давно вошедший в домашнюю аптечку практически каждой российской семьи. Человек, имеющий предрасположенность к вегетососудистым нарушениям, довольно часто может испытывать тревогу, волнение, что может сопровождаться головой болью или болью в груди. В этот момент на ум приходит проверенное средство – препарат Валидол, способный за считанные минуты облегчить неприятные симптомы.
Представленные в аптеках таблетки Валидола содержат в составе сахар, что ограничивает его применение у людей с сахарным диабетом. Современные исследования свидетельствуют о том, что избыточное потребление легкоусвояемых углеводов сопряжено с риском развития сахарного диабета, ожирения, атеросклероза, кариеса зубов. В данном аспекте неуклонный рост заболеваемости ставит перед учеными актуальную задачу рационального ограничения потребления «быстрых» углеводов и поиска заменителей сахара, не оказывающих отрицательного влияния на организм человека.
Современные сахарозаменители, к числу которых относится изомальт, не имеют глюкозного фрагмента в своей структуре, поэтому они успешно используются при производстве специализированных продуктов питания и заменителей сахара для больных сахарным диабетом. (1,2) Изомальт — сахарозаменитель с низким гликемическим индексом 2-9.
ВАЛИДОЛ С ИЗОМАЛЬТОМ — это новый препарат, который не содержит сахара, разработанный специально для пациентов, страдающих от повышенного уровня глюкозы в крови.
ВАЛИДОЛ С ИЗОМАЛЬТОМ – помощь при неврозах, функциональной кардиалгии.
Показания к применению
Функциональная кардиалгия, неврозы, а также как противорвотное средство при морской и воздушной болезни. (3)
1. Михайленко М.В., Тарасенко Н.А. Применение пищевых добавок в диетическом питании // Современные достижения в исследовании натуральных пищевых добавок: Сборник материалов международной научно-технической Интернет-конференции, 17-18 октября 2014 г. - Краснодар: Изд. КубГТУ, 2014. - 288 с.
2. Нестерова А.В. Лечебное питание при сахарном диабете. Изд. «Вече», 2005 - 176 с.
3. ИМП Валидол с изомальтом
1.2.4. Ишемия миокарда
ГКМП - заболевание, при котором помимо одышки частым симптомом являются разнообразные боли в области сердца, носящие характер кардиалгии и/или типичной стенокардии. Усилия многих ученых направлены на происхождение этого клинического феномена, на выявление ишемии как потенциальной причины, а также на распознавание генеза недостаточности кровоснабжения миокарда у больных ГКМП.
Среди возможных причин ишемии миокарда у больных ГКМП можно выделить следующие: относительная коронарная недостаточность, обусловленная снижением плотности капиллярного русла в гипертрофированном миокарде; микроваскулярная болезнь; нарушение ДФ ЛЖ, приводящая к снижению эффективного давления коронарной перфузии в диастолу и патологическим изменениям микроциркуляции миокарда; уменьшение коронарного резерва; наличие "мышечных мостиков" над эпикардиальными коронарными артериями; сдавливание перегородочных ветвей коронарных артерий; обструкция ВТЛЖ; спазм крупных коронарных артерий; первичные нарушения метаболизма глюкозы, кислорода и жирных кислот в кардиомиоцитах; а также присоединившийся атеросклероз коронарных артерий, особенно в старших возрастных группах [40, 41, 42].
У больных ГКМП может наблюдаться тяжелая ишемия вплоть до развития инфаркта миокарда. Патологоанатомические исследования подтвердили наличие у больных ГКМП с интактными коронарными артериями очаговых или диффузных изменений миокарда от начального мелкоочагового фиброза до обширных областей крупноочагового трансмурального кардиосклероза, которые являются следствием длительно существующего ишемического процесса. По мере прогрессирования заболевания у ряда больных регистрируется снижение насосной функции ЛЖ и/или ПЖ, связанное с развитием фиброза миокарда. Фиброз в данном случае может быть результатом трансформации клеток миокарда, потерявших межклеточные контакты, что часто наблюдается в местах хаотичного расположения мышечных волокон, или следствием ишемии и инфаркта миокарда на фоне микроваскулярной патологии, а также присоединившегося коронарного атеросклероза. Крупноочаговый фиброз миокарда может приводить к истончению стенок желудочков, снижению обструкции ВТ желудочков, нарушению систолической функции, увеличению объемов полостей сердца, при этом дилатация менее выражена, чем при ДКМП.
Рост коллагеновой сети из фактора компенсации на начальных стадиях заболевания превращается в важный фактор патогенеза и постепенно нарастающей хронической СН. В процессе ремоделирования миокардиальная ишемия приводит к повреждению и гибели части кардиомиоцитов, происходит склерозирование погибших клеток, изменяется взаиморасположение оставшихся кардиомиоцитов, изменяется геометрия и размеры полостей сердца и, как следствие, нарушается его функция. Эти структурно-функциональные изменения являются основой прогрессирования заболевания.
Атеросклероз коронарных артерий может сопутствовать ГКМП, особенно в старших возрастных группах [43, 44]. Среди больных ГКМП старше 45 лет атеросклероз коронарных артерий встречается примерно в 25% случаев, а в некоторых случаях является причиной манифестации заболевания, прежде протекавшего латентно. Следует отметить, что коронарный атеросклероз может быть одной из причин синкопальных состояний и внезапной смерти больных ГКМП среднего и пожилого возраста. При оценке жалоб и проведении неинвазивных исследований, проведение коронароангиографии является обязательным у больных ГКМП, имеющих болевой синдром в грудной клетке.
При ГКМП наличие существенной обструкции ВТЛЖ, выраженность гипертрофии миокарда, ДД и ишемии миокарда являются важнейшими и тесно связанными между собой детерминантами тяжести клинических проявлений, функциональных нарушений и "качества жизни" больных.
Открыть полный текст документа
√ Избавьтесь от менопаузы без лекарств, используя точки традиционного китайского массажа √ Легко находите нужные точки массажа с помощью простых видеороликов и фотографий в формате Full HD в приложении. √ Никогда не забывайте массаж со встроенным напоминанием Короче говоря, он [точечный массаж] обеспечивает максимальную пользу без опасных побочных эффектов, связанных со многими подходами традиционной медицины." -Уильям Майкл Каргайл, бакалавр наук, округ Колумбия, F.I.A.C.A., председатель отдела исследований Американской ассоциации акупунктуры и восточной медицины. Менопауза-точечный массаж идеально подходит для вас с такими немедленными преимуществами: √ Вам не нужно тратить время на посещение врача. √ Вам не нужно тратить значительную сумму денег. √ Нет опасности причинить вред вашему ребенку, заразить его или испытать боль. √ Вы нежно массируете точки собственным пальцем.√ Приложение автоматически напомнит вам о сеансах массажа. Вот чего вы можете достичь с помощью приложения прямо сейчас: → Облегчить тяжелые месячные → Избавьтесь от болезненных менструаций → снять головную боль → Снижение артериального давления → Уменьшить тошноту и рвоту → Облегчить сердечную боль → Избавьтесь от грусти → Улучшите сон → Уменьшите усталость → Избавиться от депрессии Предлагаемые массажные точки: √ особенно эффективен √ легко найти, не нужна чужая помощь √ демонстрируется с профессиональными фото и видео в формате Full HD «С помощью приложения я мог значительно уменьшить свои проблемы, связанные с менопаузой, в течение нескольких дней после начала самолечения! Через пару недель лечения у меня перестали постоянные головные боли и бессонница!Я так счастлив, что это приложение всегда на мне. Спасибо, доктор. Баргак! " -Г-жа. Мюллер, менеджер BMW в Германии Тысячи уже сделали это. Загрузите приложение прямо сейчас! Работает также без подключения к Интернету (в самолете, за границей, в поезде и т. Д.) За цену чашки кофе вы навсегда получите проверенного помощника при менопаузе с бесплатными обновлениями на всю жизнь, содержащими больше точек массажа. Если вы недовольны продуктом, дайте мне знать, и вы вернете свои деньги.Вы заинтересованы в большем количестве точек массажа? Поделитесь им на моей странице в Facebook и заинтересуйте людей. Чем больше будет следующее, тем быстрее вы получите обновление приложения. Бесплатно. Удачи в приложении! Ваш доктор Баргак Есть вопросы? Не стесняйтесь обращаться к нам: - Facebook: https://www.facebook.com/pages/Dr-Jakob-Bargak/162860007105206 - Twitter: https://twitter.com/drbargak - Электронная почта: [email protected] - Youtube: http: // www.youtube.com/user/myacupressurepoints?sub_confirmation=1
Показать больше .Первоначально я осознал важность питания, сна и восстановления в своей спортивной карьере, когда я был признан в национальном рейтинге на беге на 800 м и кросс-кантри с 10-летнего возраста. Снова позже, когда я пошел в школу-интернат, и мне пришлось есть большую часть приготовленной еды и выжить, имея очень мало качественного сна. Я боролся со своей первой серьезной проблемой со здоровьем после укуса клеща в 16 лет, когда сильная усталость, боль в горле и опухшие железы были диагностированы как гландулярная лихорадка, а затем синдром хронической усталости.После того, как множество посещений врачей и медицинских специалистов в течение многих лет не помогло мне улучшить мое здоровье, многие врачи говорили мне, что я «притворяюсь» и «все это было в моей голове», мои родители обратились к естественному здоровью, чтобы помочь мне. . Я сразу же начал видеть и чувствовать значительное улучшение своего здоровья. Приготовление сока, гидратация, функциональное тестирование, пищевые добавки, отдых и палеодиета (которую, конечно, не называли в те дни) заставили меня снова встать на землю и вернуться к учебе, работе и любимому человеку. спортивная карьера.Но в течение этих 17 лет (с 16 лет и старше) мое здоровье никогда не было прежним, и независимо от того, насколько «здоровым» я был в моем образе жизни, мне просто не удавалось приблизиться к оптимальному здоровью, которого я считал заслуженным. Я часто болел без причины, у меня постоянно болело горло, меня беспокоил сухой кашель, а моя концентрация и кратковременная память были ужасными. В 2012 году мне поставили диагноз болезнь Лайма после того, как после второго укуса клеща я снова почувствовал сильную усталость и болезнь. Симптомы были разнообразными, включая затемнение на 20 минут за раз, сыпь по всему телу, жжение рук и ног, головокружение настолько сильное, что я не мог пошевелить головой даже на сантиметр без рвоты, потеря большей части зрения, чувствительный слух. (включая шум в ушах), мигрени и сильную сердечную боль, если честно, это лишь некоторые из них! Это был путь к смерти и обратно, который помог мне изучить и реализовать многие стратегии здоровья, которыми я живу и дышу по сей день, и теперь вдохновляю других делать то же самое.Теперь я с радостью делюсь с вами этими знаниями. Я искренне верю, что не смог бы полностью выздороветь, если бы не поехал в церковь Св. Георга Клиника в Германии за лечение и непоколебимую любовь и поддержку моей семьи и близких друзей. Эта книга не предназначена для людей, которые могут самостоятельно диагностировать и лечить. Однако эта книга предназначена для людей с хроническими и загадочными заболеваниями (включая болезнь Лайма), чтобы они могли прочитать ее и поделиться со своей семьей, друзьями и практикующими врачами в надежде, что она вооружит их информацией, которая поможет эффективно лечить тех, кто уже страдает.Однако здоровье приходит изнутри, и нет смысла ждать, пока вы заболеете, прежде чем чтить свое здоровье. Ваш режим здоровья должен быть проактивным, а не реактивным. Так много драгоценных камней в этой книге могут помочь вам не только улучшить ваше здоровье, если вы заболели, но и сохранить его в таком состоянии и даже улучшить его, если вы уже здоровы! Моя цель - вдохновить вас взять свое здоровье в свои руки, где бы вы ни находились, и помочь вам и вашей команде реализовать пошаговый путь к оптимальному здоровью, счастью и качеству жизни, о котором вы даже не мечтали. !
.В цену, указанную на сайте, также включена стоимость покупки фото.
Обрезка фотографии:
После ввода размеров просто возьмите изображение и поместите его в интересующей вас части. Будет напечатана более яркая область.
Как оформить заказ:
- мы выбираем фото или отправляем собственное фото на наш адрес электронной почты с указанием размера фотообоев (проверим, подходит ли присланная фотография для печати)
- вводим размер
- выбираем основу, на которой будут напечатаны фотообои
- устанавливаем рейку в соответствующее место
- добавляем товар в корзину и затем выполняем заказ
_____________________________________________________________________________________________________________________
Доступные типы материалов:
.
Фотообои из латекса
Гладкая атласная латексная бумага, плотность 212 г / м2. Это бумага с добавлением латекса, что делает ее прочной и идеальной для приклеивания к загрунтованной стене с помощью обычных клеев для обоев. Прекрасно закрывает любые неровности стены.
Максимальная ширина одной из сторон - 150 см (например, если одна из сторон не превышает 150 см, фотообои будут цельными) белые, с высокой насыщенностью цвета.
Флизелиновая флизелиновая пленка
Верхняя полка, Самый лучший материал для фотообоев, особенно рекомендуется!
Это прочный гладкий матовый обойный материал на флизелиновой основе, отличающийся очень высокой насыщенностью цвета и легкостью укладки. Очень простое приложение, вам нужно лишь намазать стену клеем и наклеить фотообои. Внешняя сторона изготовлена из специального флизелинового полотна, благодаря которому на стене смотрится очень эксклюзивно.Такой фотообои можно мыть, и мы рекомендуем их ламинировать, что повысит его прочность и насыщенность цвета.
Максимальная ширина одной из сторон - 155 см. Например, если одна из сторон не превышает 155 см, фотообои будут цельными. Если больше, то фотообои можно разделить на блоки.
Флизелиновая панно
Мы рекомендуем дополнительное ламинирование фотообоев из-за их большей прочности, возможности мытья и гораздо большей легкости наклеивания, особенно черно-белых обоев и обоев с высокой насыщенностью цвета.Чтобы выбрать дополнительное ламинирование, выберите опцию «Да» в окне «Ламинат»
_____________________________________________________________________________________________________________________
Самоклеющиеся фотообои
Идеальный материал для приклеивания к гладким поверхностям, таким как: фасады мебели, двери, столешницы, окна, холодильники.
Максимальная ширина одной из сторон - 155 см.
Самоклеющиеся ламинированные фотообои устойчивы к частой стирке и царапинам.Рекомендуются для гладких мебельных фасадов.
.Боль в груди у женщин чаще, чем у мужчин диагностируется неправильно, согласно отчету, представленному на Конгрессе Европейского общества кардиологов по острой сердечно-сосудистой помощи 2021, который прошел онлайн на 13-14 марта этого года.

Фиг. istockphoto.com
Данные также показывают, что женщины, которые испытывали боль в груди чаще, чем мужчины, обращались за помощью поздно, т.е.спустя более 12 часов.
«Низкое подозрение на инфаркт миокарда характерно и для женщин, и для врачей. Это способствует позднему или неправильному диагнозу », - говорит автор исследования доктор Джемма Мартинес-Надаль из клинической больницы Барселоны.
В исследовании приняли участие 41828 пациентов, в том числе 42%. женщины. Средний возраст женщин составлял 65 лет, а мужчин 59 лет. Исследователи записали ход визита к врачу и его первоначальный диагноз после первого осмотра пациента с учетом истории лечения и результатов ЭКГ.
Острые коронарные синдромы (включая инфаркт миокарда) чаще, чем у женщин, рассматривались как причина боли в груди во время их первого контакта с врачом. Если ЭКГ не дала четких результатов, 44,5% у мужчин в карту были занесены острые коронарные синдромы, у женщин - 39%.
«У женщин врачи чаще подозревали такие причины, как тревожные расстройства и мышечно-скелетные боли. Это вызывает беспокойство, поскольку боль в груди является признаком ограничения кровотока к сердцу из-за сужения артерии.Ишемия может привести к сердечному приступу и требует быстрого реагирования », - подчеркивает д-р Мартинес-Надаль.
Инфаркт миокарда реже учитывался у женщин с такими факторами риска, как гипертония, ожирение или курение. Ошибочный диагноз поставили в 5 процентах случаев. женщины и 3 процента. люди.
«Сердечный приступ долгое время считался мужским недугом, поэтому меньше исследований проводилось среди женщин, и сердечный приступ реже упоминался в диагнозах. Чаще боли относили к неврозам или влиянию стрессоров.Следует подчеркнуть, что в случае возникновения боли в груди следует немедленно обратиться за медицинской помощью. Независимо от пола, - заключает доктор Мартинес-Надаль.
.90,000 Одышка - Причины 9000 1Одышка - это ощущение неприятного дыхания (нехватки воздуха), которое может ощущаться по-разному. Одышка может возникать во время упражнений или отдыха, но наиболее частой причиной являются респираторные заболевания. Очень часто одышка возникает как реакция на сильный стресс и эмоциональные переживания.
Людям, которые часто испытывают одышку, следует проконсультироваться по поводу своих недугов с врачом, который определит, что им делать. Консультации с семейным врачом также можно пройти через Интернет в рамках Национального фонда здравоохранения. Назначьте встречу сегодня!
Одышка возникает, когда в организм поступает слишком мало кислорода и нарушается выработка углекислого газа, обычно из-за:
Другие возможные причины одышки включают:
Перед тем, как оказать первую помощь, важно определить тип одышки, которую вы испытываете, постоянная или периодическая.
Если одышка - это одышка , следует установить причину (связано ли это с физическим напряжением или нервозностью, контактом с предметом или запахом). Также очень важно определить, есть ли у пациента затруднения при вдохе или выдохе или у него или у нее одышка смешанного типа.
Одышка может быть симптомом, опасным для жизни, особенно когда она связана с цианозом.
Внезапная одышка (особенно у детей) может быть следствием попадания инородного тела в горло или верхние дыхательные пути. Затем спасательная процедура обычно заключается в том, чтобы поднять малыша вверх ногами и опустить голову, или маневр для сжатия нижней части грудной клетки, что очень часто вызывает выброс инородного тела из гортани или верхней части трахеи. Одышка также может быть проявлением эмболии и инфаркта легкого.
Если у вас одышка, вам может быть полезно иметь при себе пакет кардиологических услуг, который поможет диагностировать причину проблемы. Получите пакет сегодня!
Наиболее часто наблюдаемые симптомы одышки: 90 062
Требуют ли ваши симптомы медицинской помощи? Убедитесь сами в коротком медицинском собеседовании.
Тревожные симптомы похудания должны быть поводом для беспокойства; ночные поты; спутанность сознания и нарушение сознания; грудная боль; одышка в покое. Боль в груди, связанная с одышкой, является первой причиной сердечного приступа, но есть и другие недуги, которые характеризуются этими двумя симптомами, например: тромбоэмболия легочной артерии, тампонада сердца и расслоение аорты. В любом случае необходима консультация врача, поскольку одышка + боль в груди - состояние, которое может быть опасным для жизни.
Одышка довольно часто встречается у людей, находящихся в состоянии сильного стресса. Это характерный симптом невроза, возникающий при сильном чувстве тревоги. Одышка также может сопровождаться другими дополнительными симптомами, такими как покалывание в области сердца, стеснение в груди или сердцебиение.Кроме того, пациенты жалуются на то, что им трудно втягивать воздух в легкие. Сильная одышка появляется во время приступа сильной истерии, но и у совершенно здоровых людей, которые в данный момент борются с сильными эмоциями. Еще один частый симптом одышки в стрессовой ситуации - ощущение «комка» в горле.
У вас сильная одышка? Вы не знаете, чем они могут быть вызваны? Теперь при Национальном фонде здоровья можно получить бесплатные консультации семейного врача.Достаточно сменить текущую клинику на платформе haloDoctor. Узнайте, какие преимущества вы получите
Следует подчеркнуть, что правила дифференциации типа одышки, описанные ниже, и особенно рекомендации, касающиеся лечения бронхиальной (экспираторной) и сердечной (инспираторной) одышки, применимы только к пациентам, диагноз которых уже был поставлен врачом. .
1. Одышка на вдохе обычно является следствием ослабленного сердца, заложенности и гипертонии в легочных венах, а иногда и анатомического сужения верхних дыхательных путей. Путь воздуха к альвеолам затруднен, дыхание пациента становится поверхностным и учащенным, дыхательные мышцы напрягаются, а нижние межреберные промежутки сжимаются при вдохе. Одышка на вдохе характерна для сердечной недостаточности.
2. Экспираторная одышка чаще всего связана с сужением бронхиол и низкой эластичностью альвеол.Одышка на выдохе может наблюдаться при эмфиземе, бронхите, астме и т. Д. Проблемы с дыханием связаны в первую очередь с выдохом, который является пассивной деятельностью. Мышцы дополнительного выдоха во время выдоха сильно напряжены, чтобы активно поддерживать акт выдоха.
3. Смешанная одышка характеризуется проблемами с одновременным вдохом и выдохом. Он присутствует при многих хронических или подострых заболеваниях органов дыхания, сосуществующих с заболеваниями системы кровообращения, особенно сердца.
Внезапное начало тяжелой одышки является симптомом одышки или астмы . Во время приступа пациент вынужден принять удобное положение, обычно стоя или сидя, наклонившись вперед и опираясь, например, на подоконник открытого окна, поскольку опора позволяет дыхательным мышцам работать более интенсивно.
Наиболее частыми состояниями внезапной одышки являются судороги:
Чтобы поддержать дыхательную систему и облегчить дыхание, попробуйте ASTMOFIX - травяной и фруктовый чай с дикой мальвой.
При любом приступе одышки, сопровождающемся цианозом, немедленно обратитесь к врачу. Вам следует как можно скорее вызвать скорую помощь.
Лечение зависит от первопричины.Например, если вы чувствуете сильное чувство одышки в переполненном помещении - выйдите на улицу и подышите свежим воздухом. Если одышка была вызвана сильной истерией / стрессом, прежде всего, успокойтесь и отвлеките свои мысли от ненужных эмоций и медленно дышите.
Кислород считается универсальным средством от одышки и должен быть доставлен пациенту как можно быстрее (в том числе на свежем воздухе). Кроме того, пациенту должно быть предоставлено положение, которое значительно облегчит дыхание (не ложитесь!), Например.полусидя или сидя. Для людей с одышкой, связанной с острым ларингитом, хорошей практикой является пребывание на холодном воздухе. Если улучшения нет, вводят адреналин или глюкокортикостероиды внутримышечно или внутривенно.
Бронходилататоры (например, сальбутамол) назначают людям, страдающим респираторными заболеваниями.
Контент medonet.pl предназначен для улучшения, а не замены контактов между пользователем веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, возникших в результате использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Посетите halodoctor.pl, где вы можете получить онлайн-помощь - быстро, безопасно и не выходя из дома . Теперь вы можете бесплатно пользоваться электронной консультацией в рамках Национального фонда здравоохранения. 90 158
ИсточникиНекоторые пациенты с COVID-19 не испытывают одышки, даже если у них значительно снижена сатурация крови кислородом, достигающая 70%.- сказал во вторник доктор хаб ...
PAPОдышка - одна из наиболее частых и наиболее трудных для диагностики причин, по которым пациенты обращаются к врачу.Обычно это связано с плохим ...
Лидия БанахОни перекрывают дороги в Японии, они проталкиваются в наши сады и дома и заставляют их затаить дыхание - многие люди говорят о маленьких членистоногих, называемых многоножками ...
Томаш ГданецЧувство одышки - один из симптомов коронавирусной инфекции SARS-CoV-2.Это субъективное ощущение нехватки воздуха в легких или затрудненного дыхания ...
PAPБританская компания Synaigren успешно протестировала новое лечение для людей, инфицированных коронавирусом SARS-CoV-2. Интерферон-бета-терапия ... 9000 5 Магда Важно
Что делать, если во время беременности у меня одышка? Есть ли одышка при беременности? Вам стоит беспокоиться? Как бороться с...
Лук. Катаржина ДарецкаКурение сигарет, инфекции, вдыхание выхлопных газов и загрязнителей воздуха - некоторые из многих возможных причин одышки.Однако иногда они являются симптомом очень ...
Что может вызывать одышку?
Доктор н.мед. Бартош СимонидесОдышка при астме возникает в результате быстрого сужения мелких бронхов и бронхиол из-за сокращения мышечного слоя и отека слизистой оболочки...
Казимеж Яницки
В медицине жалобы не поступают пациентом они называются симптомами субъективно и объективно. Эти первые обычно субъективны, чувствует больной, а остальные объективный и видимый для других, и, следовательно, может быть подтверждено врачом. Однако такие симптомы, как изжога, чувство жжения ощущается ли боль, хотя и обычная, и обнаруживаются только пациентом, и врач знает о них только тогда, когда пациент ест сообщит.
И это не значит, что их не существует. Поэтому на практике термин ежедневный «Симптом» по-разному понимается пациентом и врачом. Если он потерпит неудачу обнаружите какие-либо признаки или симптомы, казалось бы, что пациент он должен быть здоров, даже если он действительно болен.
Вот что происходит у людей с гастроэзофагеальной рефлюксной болезнью , что одно из самых распространенных заболеваний желудочно-кишечного тракта.Известно, что влияет на ок. 10-30% населения в развитых странах, и все же 7 из 10 пациентов не отклонения в дополнительных тестах. Эта наиболее распространенная форма называется неэрозивная рефлюксная болезнь .
Симптомы кислотного рефлюкса одинаково распространены у мужчин и женщин, и их частота увеличивается. с возрастом и увеличивается после 40 лет, что не означает, что они не могут возникать в значительной степени у людей младшие.
Основным симптомом кислотного рефлюкса является изжога, то есть ощущение жжения. Курение за грудиной, возможно, с болями в животе .
Суть болезни и ее симптомы - отрыжка кислотным содержимым. желудок в пищевод. Регургитация желудочного содержимого может быть без симптомов или может вызвать Типичные симптомы изжоги типа рефлюкса без гастроскопии изменения пищеварительного тракта, до сильного воспаления пищевода , которое врач видит и находит в гастроскопии.
Несмотря на многолетние тщательные исследования, точную причину установить не удалось. кислотная рефлюксная болезнь.С одной стороны, это срыгивание желудочного содержимого. это физиологический процесс, с другой стороны, невозможно полностью предсказать, у кого вызовут симптомы и какой степени тяжести.
Гастроэзофагеальная рефлюксная болезнь - это заболевание, при котором пищевод раздражается или воспаляется из-за рефлюкса содержимого желудка в пищевод. Это обращение называется рефлюксом. 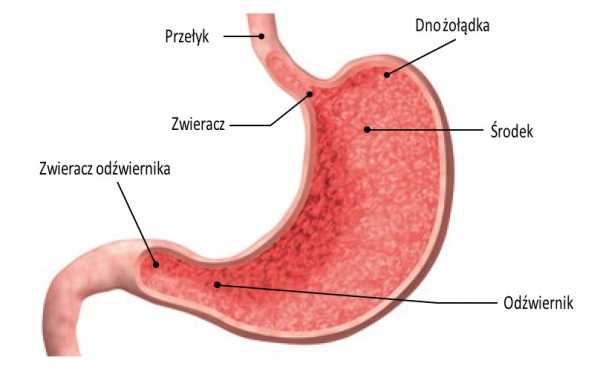 Пищевод соединен с желудком слоем круговых мышц, называемых нижним пищеводным сфинктером.Он расположен на высоте прохода диафрагмы и действует как клапан, позволяющий воздуху, жидкостям и пище проходить только одним путем - в желудок, и в то же время предотвращает попадание желудочного содержимого обратно в пищевод. Временное расслабление сфинктера позволяет газу выйти из желудка (отрыжка) без одновременного возврата содержимого желудка и пищи. Если по какой-либо причине это соединение не работает должным образом, вы получите рефлюкс.
Пищевод соединен с желудком слоем круговых мышц, называемых нижним пищеводным сфинктером.Он расположен на высоте прохода диафрагмы и действует как клапан, позволяющий воздуху, жидкостям и пище проходить только одним путем - в желудок, и в то же время предотвращает попадание желудочного содержимого обратно в пищевод. Временное расслабление сфинктера позволяет газу выйти из желудка (отрыжка) без одновременного возврата содержимого желудка и пищи. Если по какой-либо причине это соединение не работает должным образом, вы получите рефлюкс.
GERD (гастроэзофагеальная рефлюксная болезнь) происходит от английского языка, является аббревиатурой от полного английского названия гастроэзофагеальной рефлюксной болезни.Это сокращение стало настолько популярным, что и врачи, и пациенты используют его не только в англоязычных странах.
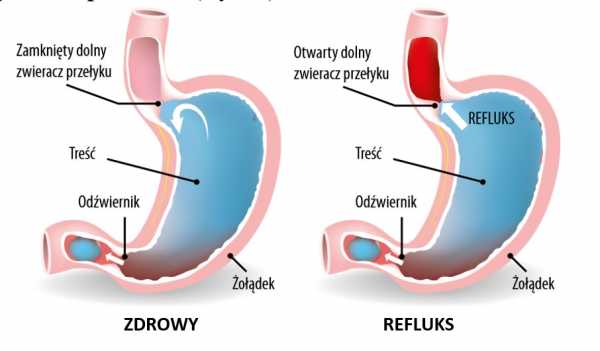
Рефлюкс может быть нормальным физиологическим процессом, происходящим несколько раз в день у детей, подростков и взрослых, не вызывающим или не вызывающим никаких симптомов. Это также может вызвать кислотный рефлюкс и привести к появлению симптомов и осложнений.Другими словами, рефлюкс, который вызывает настолько неприятные симптомы, что снижает качество жизни и / или вызывает гастроскопическое повреждение слизистой оболочки пищевода, определяется как гастроэзофагеальная рефлюксная болезнь.

Самый частый и характерный симптом рефлюкса - изжога, то есть ощущение жжения за грудиной. Может возникнуть после еды, особенно обильной, или при изменении положения тела (наклоны, лежание), но чаще всего возникает независимо от выполняемой деятельности.Другие общие симптомы включают отрыжку пустотой или кислым запахом, кислый привкус во рту и чувство срыгивания. Рефлюксная болезнь может проявляться загрудинной и / или эпигастральной болью, а также тошнотой и рвотой (особенно у детей).
Симптомы могут быть вызваны близостью слизистой оболочки желудка, выделяющей кислоту, к слизистой оболочке пищевода. Слизистая оболочка желудка сопротивляется низким pH и ферментативной активности.Эпителий пищевода, с другой стороны, не такой прочный и, следовательно, повреждается и «переваривается» при воздействии этих веществ. Ощущение изжоги является результатом кислотного рефлюкса, протекающего через поврежденный эпителий, вступая в контакт с болевыми рецепторами в стенке пищевода и передавая сигнал в мозг.
Мне 42 года. Я работаю на складе и часто ношу грузы, что так неудобно, что я борюсь с ожирением.Полгода мучаю изжогой. Раньше симптомы появлялись после употребления определенных продуктов (например, жареной или острой пищи, алкоголя), но в последнее время они стали более частыми и интенсивными, и я чувствую себя особенно плохо по ночам. В дополнительных тестах изменений не обнаружено. Правильно ли мне поставили диагноз неэрозивной гастроэзофагеальной рефлюксной болезни?
КОММЕНТАРИЙДа, это наиболее вероятный диагноз. Как ожирение, так и физические упражнения повышают давление в брюшной полости, что увеличивает срыгивание пищи в пищевод и увеличивает риск рефлюксной болезни.По этим же причинам изжога чаще появляется после тяжелой и жирной еды. Напротив, алкоголь снижает тонус нижнего сфинктера пищевода. Другие факторы, которые оказывают расслабляющее действие на нижний сфинктер пищевода и, таким образом, предрасполагают к образованию рефлюкса, включают курение, некоторые системные заболевания, такие как диабет, гормональные нарушения и заболевания соединительной ткани. Также важную роль играют принимаемые лекарства, снижающие артериальное давление, расслабляющие бронхи (астматики), седативные средства или снотворное и многие другие.Кроме того, беременность из-за многих механизмов (повышение внутрибрюшного давления, гормональные изменения) может привести к рефлюксу. В положении лежа на спине, в т. Из-за отсутствия гравитационного фактора у предрасположенных людей чаще встречается желудочный рефлюкс, а содержание сохраняется дольше. Следовательно, ночные симптомы более серьезны, чем днем, и связаны с более серьезными осложнениями и встречаются даже у 45-80% пациентов с рефлюксной болезнью. У таких пациентов также чаще развиваются симптомы, не всегда сразу связанные с рефлюксом.Как уже было сказано, чаще всего при дополнительных тестах отклонений не обнаруживают, что не меняет подхода к лечению симптомов.

Моему мужу 55 лет, он учитель. Он не курит, ведет малоподвижный образ жизни. К сожалению, он плохо спит и иногда просыпается раздраженным и хриплым, а также некоторое время просыпается по ночам из-за утомительного кашля, который первоначально считался осложнением предыдущего бронхита, но постепенно ухудшился.Иногда из-за сильной охриплости он не может преподавать, и ему приходилось обращаться к стоматологу из-за изменений во рту и зубной боли. Множественные тесты, в том числе легкие, исключили какое-либо респираторное заболевание. Соответственно, его терапевт направил его на кислотный тест и сообщил о нескольких эпизодах кислотного рефлюкса по ночам. Действительно ли у моего мужа гастроэзофагеальная рефлюксная болезнь и необычны ли эти симптомы?
КОММЕНТАРИЙВышеупомянутый случай описывает неэзофагеальные симптомы, которые не типичны для ГЭРБ, такие как сухой кашель, охриплость голоса и поражения ротовой полости.Это не значит, что они редкость. Их реальную распространенность трудно определить, но предполагается, что кислотный рефлюкс может быть причиной 20-40% необъяснимого хронического кашля. «Рефлюксный» кашель - это рефлекс, вызванный раздражением бронхиального дерева желудочной кислотой, которая попадает в легкие из-за недостаточности кардии, чаще всего ночью (в положении лежа на спине). Озноб, особенно по утрам, имеет по той же причине. Когда такие симптомы не сопровождаются пищеводными симптомами заболевания, необходимы подробные обследования.Однако, если они в норме и тест пищевода показывает рефлюкс, то следует признать, что он является причиной симптомов, и следует диагностировать экстрапищеводную рефлюксную болезнь. Следует еще раз подчеркнуть, что симптомы нетипичны в том смысле, что они не влияют на желудочно-кишечный тракт, и не в том, что они редки. Другие симптомы экстраэзофагеального рефлюкса включают ларингит, астматический синдром и синдром эрозии зубов. Предположительно, рефлюкс также может иногда вызывать воспаление горла, придаточных пазух носа и даже уха.Важно отметить, что кислотный рефлюкс является наиболее частой (50%) причиной несердечной боли в груди.

В подавляющем большинстве случаев рефлюксная болезнь диагностируется на основании характерных симптомов и хорошего ответа на эмпирическое лечение без необходимости дополнительных тестов. Согласно рекомендациям научных обществ от 2013 года, исследования желудочно-кишечного тракта даже не должны проводиться в плановом порядке.Обычно рекомендуемая гастроскопия, то есть осмотр пищевода, желудка и двенадцатиперстной кишки с использованием гибкой трубки с камерой, проходящей через рот, не используется для диагностики ГЭРБ. Специализированные тесты, такие как оценка изменений давления в пищеводе (манометрия) или исследование pH предполагаемого содержимого с одновременной оценкой систолической функции (импеданс), используются для оценки тяжести рефлюкса перед принятием решения о хирургическом лечении. или в нетипичных случаях. Однако их роль в диагностике рефлюкса неоднозначна, и поэтому они широко не используются (обнаружение желудочного содержимого в пищеводе не означает, что у пациента есть симптомы).Дополнительные тесты следует рекомендовать в случае неопределенности диагноза, отсутствия улучшения после лечения или появления тревожных симптомов.
Как уже упоминалось, гастроскопия не имеет значения в диагностике ГЭРБ. Поскольку во время обследования невозможно увидеть заброс содержимого желудка в пищевод или оценить раздражение болевых рецепторов в стенке пищевода, эндоскопическое изображение вообще не коррелирует с клиническими симптомами.Может случиться так, что мы испытываем стойкую изжогу или боль, значительно снижающие качество нашей жизни, и тест будет нормальным. И наоборот, гастроскопия показывает тяжелый эзофагит по другим причинам, и пациент не испытывает никаких симптомов пищевода. Тем не менее, эндоскопия - это наиболее распространенный тест, рекомендуемый пациентам с изжогой и подозрением на кислотный рефлюкс. Так почему же врачи так широко его рекомендуют? Потому что он позволяет проводить прямую оценку слизистой оболочки и, следовательно, полезен при диагностике осложнений рефлюкса, таких как эзофагит, поствоспалительный стеноз и предопухолевые изменения, которые могут иметь важное значение для изменения лечения и прогноза для пациента.Гастроскопия также играет ключевую роль в дифференциальной диагностике других воспалительных и невоспалительных заболеваний. Таким образом, гастроскопия полезна для диагностики осложнений, а не болезней, и ее нормальный результат не влияет на диагностику рефлюкса.
Ответ на этот вопрос однозначен - нет. Грыжа пищеводного отверстия диафрагмы - это движение желудочно-пищеводного перехода вверх, так что нижний пищеводный сфинктер на несколько или десяток сантиметров выше, чем перерыв, образованный диафрагмальными ножками.Это означает, что верхняя часть живота перемещается к груди и образует так называемый мешок для грыжи. Считается, что грыжа вызвана ослаблением или разрывом диафрагмально-пищеводных связок, соединяющих пищевод с конечностями диафрагмы. У пожилых людей часто наблюдаются признаки дегенерации связок с потерей эластичных волокон и их заменой жировой тканью. Помимо дегенеративных изменений, повреждение связок может возникнуть в результате сильной механической травмы, вызванной высоким внутрибрюшным давлением или большой разницей давления между грудной и брюшной полостями.Рефлюксная болезнь часто связана с грыжей, потому что почти все пациенты с тяжелым рефлюксом и многие пациенты с более легкими симптомами имеют грыжу пищеводного отверстия диафрагмы, задокументированную в исследованиях.
Не доказано, что изменение диеты влияет на симптомы, поэтому рекомендуется избегать только продуктов, вызывающих или усугубляющих симптомы.Однако принято сокращать объемы приема пищи и не есть за 2-3 часа до сна. Многие исследования показали эффективность снижения веса у пациентов с избыточным весом и ожирением, и такое лечение следует рекомендовать. Хотя не было доказано, что курение и отказ от алкоголя снижают риск появления симптомов, их следует рекомендовать по состоянию здоровья.
ГЭРБ - хроническое заболевание, и его лечение является долгосрочным и преследует три основные цели: устранение симптомов, лечение эзофагита и предотвращение осложнений.С точки зрения пациента, очень важно контролировать симптомы болезни. Чтобы это произошло, необходимо принимать лекарства хронически, иногда пожизненно, либо непрерывно (ежедневно), либо «по требованию» (только при появлении симптомов). В нашем распоряжении несколько групп препаратов с разными механизмами действия. Основой лечения являются препараты, подавляющие секрецию кислоты. Самое быстрое разрешение симптомов у большинства пациентов обеспечивается так называемым ингибиторы протонной помпы. Препараты из этой группы относительно безопасны, хорошо переносятся и могут приниматься постоянно, хотя при длительном применении могут иметь побочные эффекты.Старшая группа лекарств, подавляющих секрецию желудочного сока, - это ингибиторы рецептора h3, в том числе популярные безрецептурные препараты, такие как ранитидин. Они используются при лечении легких форм рефлюкса или в качестве поддерживающих препаратов. Каждый из вышеупомянутых препаратов имеет свои побочные эффекты, поэтому наиболее важным элементом лечения является тесное сотрудничество между пациентом и врачом, который будет постоянно изменять терапию в зависимости от текущего состояния и потребностей пациента.Другие группы препаратов, такие как антациды или препараты, защищающие слизистую пищевода, такие как Esoxx One, являются вспомогательными - они действуют симптоматически и излечивают воспалительные изменения. Их можно использовать как дополнительную терапию или при отмене антисекреторных препаратов, т.е. как промежуточную терапию.
Хирургия имеет ограниченную ценность при лечении кислотного рефлюкса.Раньше считалось, что пациенты, не отвечающие на консервативное лечение, являются кандидатами на операцию. Однако оказалось, что через несколько лет после операции более половины пациентов снова принимали лекарства из-за повторяющихся симптомов. Поэтому, согласно последним рекомендациям, хирургическое лечение, как правило, не рекомендуется людям, которые не ответили на консервативное лечение. В настоящее время считается, что хирургическое вмешательство является одним из методов лечения кислотного рефлюкса у пациентов, которые хорошо реагируют на медикаментозное лечение, но не принимают длительную терапию, не сотрудничают со своим врачом, не переносят лекарство и боятся осложнения.Другими показаниями к операции являются наличие грыжи пищеводного отверстия диафрагмы, а также осложнения рефлюксной болезни - воспаление, стеноз, предраковые состояния или рак. Хирургическое лечение также рассматривается у пациентов с тяжелыми экстраэзофагеальными симптомами заболевания. При лечении рефлюксной болезни предпочтительным методом лечения является лапароскопическая фундопликация - процедура, при которой дно желудка оборачивается вокруг пищевода для создания нового впускного клапана рядом с желудочно-пищеводным переходом.В случае возникновения осложнений может потребоваться удаление части или всего пищевода.
Развитие рака в результате рефлюкса встречается крайне редко. Предраковое состояние - это так называемое Пищевод Барретта, который встречается у 5-15% пациентов с эзофагитом в анамнезе. Суть патологии заключается в наличии правильного эпителия, но эпителия кишечника, в необычном месте - то есть в нижней части пищевода. Это связано с неправильной регенерацией воспаленной слизистой.Если микроскопическое исследование образцов, взятых для исследования, показывает диспластические (аномальные) изменения в эпителии Барретта, то риск рака несколько выше и таким пациентам требуется периодическое эндоскопическое обследование. Поэтому самое главное - не допускать развития осложнений и регулярно их лечить.

Руководство для пациентов, созданное д-ром Анной Петрзак
Отделение гастроэнтерологии, Гепатология и онкология Клинический CMKP, COI, Варшава
.
бывает, что сердце начинает «плохо» биться - слишком медленно или слишком быстро, или бьется с разными интервалами, а потом вдруг происходит необычное, «лишнее» сокращение, или порок наоборот, пауза, «потеря». В медицине такие состояния называются аритмиями. Они возникают из-за сбоя в проводящей системе сердца, которая обеспечивает регулярное и скоординированное сокращение сердечной мышцы.Другая группа заболеваний системы - блокада сердца.
Многие закупорки существуют незаметно для пациента, но часто указывают на наличие других сердечных заболеваний. Наиболее серьезная блокада проявляется в нарушении сердечного ритма и сократимости сердца. Часто эти заболевания приводят к нарушению функции сердечной мышцы или развитию серьезных осложнений со стороны других органов. В свою очередь, они могут быть осложнением других серьезных заболеваний.
Статистика сердечных заболеваний и смертности показывает, что аритмии как причина смерти составляют примерно 10-15 процентов всех сердечных заболеваний.Поэтому для изучения, диагностики и лечения аритмий существует специальное отделение кардиологии - аритмология.
Каждое сокращение представляет собой последовательное сокращение его частей - первого и предсердия желудочка. Ярлыки следуют друг за другом через равные промежутки времени. Аритмией называют нарушения частоты и постоянства ритма сокращений сердца. Статистика сердечных заболеваний и смертности показывает, что аритмии составляют около 10-15 процентов всех сердечных заболеваний как причин смерти.
здоровый человек может вызвать аритмию, сильное эмоциональное возбуждение, обильный прием пищи, запор, тесную одежду, укусы насекомых, алкоголь, кофе, некоторые лекарства, стресс. Высокий риск аритмий у людей, страдающих ожирением и гипертонией. Сердечные аритмии могут возникать в безобидных случаях, например, предменструальный синдром у женщин часто сопровождается аритмиями, болями в сердце, ощущением одышки.
аритмии могут появиться в результате травмы или развития сердца, появляются осложнения кардиохирургии и могут быть симптомом многих заболеваний, таких как:
90 022 90 023 пороки сердца, сердечная недостаточность, ишемическая болезнь сердца, 90 024Предрасположенность к аритмии может передаваться по наследству.
Нормальная частота сердечных сокращений обеспечивается специальной проводящей системой сердца, состоящей из специализированных клеток, вырабатывающих электрические импульсы и направляющих сердце для координации сокращений.
Пульс, инициирующий сокращение сердца, генерируется в верхней части правого предсердия, так называемом синусовом узле (драйверный ритм). Именно эта единица отвечает за то, что сердце бьется с определенной скоростью. частота 60-80 ударов в минуту.Затем сигнал подается на предсердия, заставляя их разрезать, а затем на желудочек. Поскольку в каждой клетке действует электрическая система управления, в некоторых случаях импульсы от разных частей системы проведения импульсов преобладают над синусовым узлом. В других случаях один импульс может вызвать несколько ударов сердца, или наоборот, не каждый пульс приведет к его снижению. Все это приводит к разного рода нарушениям сердечного ритма.
Посмотреть предыдущие комментарии (отображаются в% s% s)
Harriet Gunnars Hello! Мне, например, очень помогает йога, вернее, одна из частей йоги дает мудрость.Если не знаете - разумно сложить пальцы определенным образом. Самое приятное то, что это просто, никакой подготовки не требуется, время от 2 до 10 минут, и вы можете делать это в любое время, даже во время прогулки. И верить в это не обязательно - и без этого он отлично работает. В вашем случае вам нужно мудрое «спасение жизни». Итак, готово:
выполнить этот мудрый человек должен узнать все, как его своевременное применение может спасти вашу собственную жизнь и жизни ваших родственников, родственников и друзей.
"показания. Боль в сердце, инфаркт, учащенное сердцебиение, неприятные ощущения в области сердца от страха и беспокойства, инфаркт миокарда
В этих условиях необходимо немедленно приступить к выполнению этой мудры двумя руками одновременно с облегчением приходит немедленно, аналогичное использование действия нитроглицерин Vie ..
Методы реализации: указательный палец сгибается таким образом, чтобы он касался кончика воющего основания фаланги подушечки большого пальца, одновременно добавляя средние подушечки, анонимность.. Большой палец и мизинец выпрямлены для реализации
мерцание предсердий (ФП) или фибрилляция предсердий (многие врачи до сих пор это называют), - одно из Наиболее распространенные аритмии у пожилых людей встречаются чаще, чем у молодых. Давайте разберемся, почему это происходит. - причины фибрилляции предсердий - и что может быть опасно для человека.
Человеческое сердце - это не только мышечные (сердечные) клетки, которые сокращаются и обеспечивают работу сердца как насос для перекачивания крови, но и специальные клетки, которые вырабатывают электричество и переносят его в сердечную мышцу.На основе этих конкретных клеток он содержит так называемую сердечную проводящую систему, через которую проходит электрический импульс (рис. 1).
В здоровом сердце электрический импульс, который заставляет сердце сокращаться, проходит в правом предсердии в синусовом узле. Поэтому нормальный сердечный ритм называется синусовым ритмом. От синусового узла импульс распространяется по волокнам проводящей системы предсердия, вызывая их перерезки. Кровь закачивается через открытые митральный и тройничный клапаны в желудочки.Затем импульс выстреливает атриовентрикулярным узлом (атриовентрикулярным узлом), который является своего рода контролем для желудочков. От него возникают нити, называемые «блокадой пучка Гиса». Перемещая пучок Гиса, пульс заставляет желудочки уменьшать выброс крови в аорту и легочную артерию.
Формирование здорового сердцебиения происходит с регулярными интервалами от 60 до 90 раз в минуту. Во многих ситуациях частота пульса у одного и того же человека бывает и 60 (например, в состоянии покоя и расслабления), и 90 (у усилие, возбуждение) ударов в минуту.Изменяя частоту сердечных сокращений, здоровое сердце приспосабливается к изменяющимся потребностям вашего организма в кислороде. То же самое происходит с артериальным давлением, которое может колебаться от 100/70 до 140/90 мм рт. Ст. В течение дня. Арт. (Нормальный).
При фибрилляции предсердий (мерцательной аритмии) электрический импульс беспорядочно перемещает предсердие вместо «дружественного» сокращения предсердия, сокращения «фибрилляции». Из-за того, что мышечные волокна предсердий сокращаются в разное время, возникает нет однократных сокращений и выброса крови в желудочки.Поскольку предсердия начинают сокращаться не только хаотично, но очень часто атриовентрикулярный узел переходит в желудочки, не все части не отслеживаются с равным промежутком времени. Поэтому при попытке посчитать пульс частота ударов будет другой, а пульс - «неровным». Также следует отметить, что сердцебиение становится разным наполнением - одно сокращение сильнее и вы вряд ли сможете его зафиксировать под твои пальцы. Причина этого явления - неорганизованное сердцебиение. Часть желудочкового ритма возникает при их наполнении кровью, а часть - в пустых камерах «на холостом ходу».
Фибрилляция предсердий (мерцательная аритмия) может быть пароксизмальной или хронической . Если эпизоды аритмии (судороги) непродолжительности (от минут до 7 дней) и нормальный ритм восстанавливаются спонтанно, эта форма называется пароксизмальной предсердной. фибрилляция. Может ли фибрилляция предсердий быть опасной для моего здоровья?
Фибрилляция предсердий (мерцательная аритмия) в большинстве случаев напрямую не угрожает вашей жизни, как это бывает при желудочковой тахикардии, фибрилляции желудочков.В основном фибрилляция предсердий влияет на ускоренное развитие сердечной недостаточности, снижая качество жизни человека. Однако в некоторых ситуациях пациенты с фибрилляцией предсердий испытывают дистресс. Хаотичное сокращение предсердной мышцы, в результате того, что вместо полного одновременного опорожнения крови из предсердий в желудочки кровь в предсердиях начинает оставаться постоянным. Существуют условия для образования тромба (тромба), который со временем перемещает кровь в желудочек и, более того, в большой круг кровообращения.Такие дорожные сгустки (эмболы) могут закупоривать сосуды (вызывая инсульт), конечности и внутренние органы. Осложнения могут привести к летальному исходу.
самые благоприятные условия для образования тромбов, хронической (постоянной) мерцательной аритмии или пароксизма мерцательной аритмии длится более 2 суток. Кроме того, ФП (мерцательная аритмия) также способствует развитию сердечной недостаточности и сердечной недостаточности. У пациентов с сердечной аритмией значительно снижается качество жизни: постоянное ощущение риска возникновения аритмии в любое время суток, полная зависимость от доступности медицинской помощи.
Фибрилляция предсердий, фибрилляция предсердий или она проявляется по-разному: пароксизмальная ФП (пароксизмальная), стабильная и стойкая (хроническая). При пароксизмальной фибрилляции предсердий бывают приступы различной продолжительность от нескольких минут до 7 дней. Такие приступы проходят сами по себе. Когда стабильная форма приступов мерцательной аритмии не проходит самостоятельно, сохраняется более 7 дней, им требуется помощь врачей (медикаменты или кардиоверсия) для восстановления синусового ритма.При постоянной форме мерцательной аритмии восстановить синусовый ритм не удается.
чаще всего фибрилляция предсердий начинается с пароксизмальной, дальнейшие приступы часто бывают более продолжительными, восстановить синусовый ритм становится сложнее и потом вообще невозможно - фибрилляция предсердий переходит в постоянную форму. Под наблюдением врача. Причины
Причины, приводящие к фибрилляции предсердий (фибрилляции предсердий), могут быть разными.Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), но все чаще мерцательная аритмия встречается у человек, страдающих сердечно-сосудистыми заболеваниями, . клапанная болезнь, ишемическая болезнь сердца, гипертония, кардиомиопатия, миокардит и перикардит, кардиохирургия. Также риску заболеть фибрилляцией предсердий являются люди, страдающие дисфункцией щитовидной железы (гипертиреоз - сверхактивная щитовидная железа, или «токсический зоб»).Иногда аритмии являются первым признаком заболевания щитовидной железы, поэтому при первом приступе фибрилляции предсердий врачи всегда проводят обследование.
Также частой причиной фибрилляции предсердий является злоупотребление алкоголем. Частое употребление алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния особенно важны, если каждая мышца, но прежде всего - сердце) и оказывает прямое токсическое действие на сердце, что приводит к развитие предсердий и желудочков, снижение сократимости Возможно появление фибрилляции предсердий у пациентов с хроническими заболеваниями легких, на фоне тяжелых заболеваний желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) - это также одна из причин фибрилляции предсердий или предсердий. фибрилляция.
Вторая часть анализа вопросов, связанных с диагностикой, профилактикой и лечением фибрилляции предсердий (фибрилляции предсердий).
Благословите и берегите.
.