2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Одним из первых симптомов отравления является повышение температуры. Кроме того, поскольку интоксикация происходит через пищеварительную систему, ее последствия также ощущаются, прежде всего, в органах желудочно-кишечного тракта. Человек может начать ощущать резкую боль в области желудка или кишечника, которая сопровождается общей слабостью, приступами тошноты и рвоты. Такими способами организм пытается как можно скорее избавиться от попавших в него вредных веществ.
С целью эффективного промывания желудка применяется 2–5%-ный раствор соды или слабо-розовый раствор марганца. При этом используется до 3–4 л жидкости. В домашних условиях можно принять 3–4 стакана раствора внутрь, а затем вызвать рвоту. Имейте в виду – детям младше 5 лет подобные процедуры противопоказаны!
Как отличить отравления от других заболеваний желудочно-кишечного тракта и что нужно делать в первую очередь, смотрите в сюжете программы «Школа здоровья»:
Бывает, что после отравления организм не принимает даже чистую воду. В этом случае может начаться обезвоживание, резко понижается давление, человек бледнеет и начинает терять сознание. В данном случае ему необходима срочная медицинская помощь.
При повышении температуры больному следует срочно сделать промывание желудка, а затем дать активированный уголь из расчета одна таблетка на 10 кг веса. Если температура по-прежнему не снижается, можно сделать влажный компресс на лоб. При этом нужно действовать осторожно и стараться не допускать переохлаждения, которое может вызвать серьезные осложнения.
Через несколько часов после приема активированного угля необходимо сделать больному очищающую клизму для выведения оставшихся вредных веществ. Процедуру рекомендуется повторить несколько раз с интервалом в 2–3 часа.
Если с помощью компрессов и очищения организма температуру сбить так и не удалось, можно использовать жаропонижающие средства. Однако при этом необходимо аккуратно рассчитывать дозировку, ведь организм продолжает бороться с токсинами и может негативно отреагировать на любое химическое вещество. Поэтому к приему медикаментов рекомендуется прибегать лишь при очень сильном повышении температуры.
В отдельных случаях температура при интоксикации организма не повышается, а понижается, и у больного начинается озноб. Тогда его необходимо хорошо согреть, положив грелку к ногам и укрыв теплым одеялом. Также рекомендуется дать ему выпить стакан горячего чая, можно с молоком, медом или лимоном, но лучше без сахара. Полезен будет и подогретый морс, сок или другой витаминизированный напиток.
В любом случае следует помнить, что при отравлении, прежде всего, необходимо вывести из организма вредные вещества и принять все необходимые меры для нормализации температуры.
Отравление грибами
Вопрос о съедобности различных грибов до сих пор вызывает споры. Во многих странах Европы, в Южной Америке вообще не собирают дикорастущие грибы. В ряде мусульманских стран собирать и есть грибы считается тяжким грехом. Употребление грибов в России – это древняя национальная традиция. Встреча с грибом всегда сопряжена с опасностью - съев его, можно получить ни с чем не сравнимое гастрономическое удовольствие или же отравиться.
Ежегодно в России, в том числе на территории края, регистрируются многочисленные случаи острых отравлений ядовитыми грибами, пик которых приходится на конец лета и на период "бабьего лета". Отравления грибами относятся к биологическим отравлениям и протекают намного тяжелее других пищевых отравлений.
Острые отравления грибами могут вызвать:
· собственно ядовитые грибы - бледная поганка, мухоморы, ложные
опята, ложные дождевики;
· условно съедобные грибы, выделяющие при разламывании млечный сок (дождевики, чернильный гриб, или навозник, сморчки, строчки и т.д.) в результате неумелой или неправильной кулинарной обработки;
· съедобные грибы, получившие название "мутанты", - накопившие в мицелии ядовитые вещества (пестициды, гербициды, соли тяжелых металлов, содержащиеся в выхлопных газах автомобилей, нефтепродукты и др.), продукты разложения белков в старых плодовых телах, а также - продукты жизнедеятельности прижившихся насекомых и червей и приобретающие качественно новые свойства, в том числе вредные для человека.
Отравления грибами обычно бывают случайными (пострадавшие уверены, что употребляли съедобные грибы) и часто носят семейный характер. Симптомы отравления грибами развиваются в диапазоне от 30 минут до 24 часов. Тяжелее всего переносят отравление грибами дети, и процент смертельных случаев здесь наиболее высокий. При отравлении грибами в первую очередь поражается желудочно-кишечный тракт, что клинически проявляется симптомами острого гастроэнтерита и приводит к более или менее острому обезвоживанию организма.
Известно четыре типа грибных отравлений.
К I типу относятся отравления бледной поганкой. Это самый ядовитый гриб. При отравлении им отмечается от 35 до 90% смертельных исходов. Его часто путают с шампиньоном, иногда с зелёнками и даже сыроежками. Содержащиеся в бледной поганке яды фаллоидин и аманитин не разрушаются высокой температурой и кислотами, поэтому варка, маринование и другие виды кулинарной обработки не освобождают грибы от токсических свойств. Достаточно 30 мг яда, чтобы убить взрослого человека. Первые признаки отравления бледной поганкой появляются довольно поздно - через 8-18 часов, что характерно для этого отравления. Возникают головная боль, головокружение, нарушение нормального зрения, одновременно развивается бурно протекающий холероподобный гастроэнтерит с неукротимой рвотой и сильными болями в животе. Наступает обезвоживание организма: больной ощущает сильную жажду, нарастает слабость, наблюдается потеря голоса, возникают судороги, особенно в икроножных мышцах. Отмечается сгущение крови и уменьшение выделяемой мочи вплоть до полного прекращения мочеотделения. Появляется обильный пот, холодеют конечности, кожа их приобретает синюшный цвет, пульс становится слабым, температура падает до 36-35°C. Через несколько часов приступы исчезают часа на 2, но затем вновь возобновляются, больной слабеет, впадает в забытьё.
На 2-3-й день понос и рвота становятся реже. В это время появляются симптомы печёночной и почечной недостаточности. Печень увеличивается и становится болезненной, может наблюдаться желтуха. Развивается коматозное состояние, для которого характерно максимальное расширение зрачков, желтушность склер, падение артериального давления.
Ко II типу относятся отравления мухоморами. Мухомор всем известен своей красной с белыми крапинками шляпкой, но иногда шляпка имеет другую окраску, и по её цвету мухомор называют порфировым, пантерным, жёлтым и белым. Отравления обычно бывают, когда мухоморы принимают за шампиньоны или опята. В связи с наличием высокой ножки и яркой окраски мухоморы видны издалека и привлекают к себе внимание, особенно детей, поэтому маленькие дети, оставленные без присмотра на лесных полянах, могут взять их в рот. Ядовитыми веществами мухомора являются мускарин, микоатропин, мушиный яд.
Картина отравления мухомором развивается через полчаса или 2-6 часов после его употребления. Пострадавшего беспокоят тошнота, рвота, понос, боли в животе, но не в такой сильной степени, как при отравлении бледной поганкой. Появляется обильное потоотделение, иногда слюнотечение, сужение зрачков. В более тяжёлых случаях отравления вследствие поражения центральной нервной системы появляется выраженная одышка, повышается отделение бронхиального секрета, урежается пульс, падает артериальное давление. Возбуждение сменяется состоянием подавленности, развиваются головокружение, спутанность сознания, бред, галлюцинации и коматозное состояние. При позднем проявлении отравление носит бурный и внезапный характер, оно выражается чувством сжатия глотки, приступом страха, жаждой, болями в животе и другими желудочно-кишенчыми явлениями, которые как бы отступают на задний план, уступая ведущее место в клинической картине состоянию, похожему на опьянение. Отмечаются бред, припадки бешенства. Появляются клонические судороги и другие симптомы, напоминающие отравления белладонной. Отравившийся засыпает, а, проснувшись, через некоторое время чувствует себя лучше. Полное выздоровление наступает через 2-3 дня. Смертность отмечается в 2-3% случаев и наступает через 6-12 часов при больших количествах съеденного гриба. Чаще всего гибнут старики и дети, а также лица, страдающие болезнями сердца и почек.
К III типу относится отравление строчками. Строчки появляются в лесу в апреле - мае, как только сойдёт снег. Токсическим началом строчков является гельвелловая кислота, которая содержится в грибах в количестве 0,2-0,4%. Однако содержание яда в грибах в зависимости от погоды, времени сбора может колебаться; иногда его бывает недостаточно, чтобы вызвать отравление. Гельвелловая кислота обладает гемолитическим свойством. Кроме того, в строчках есть и другое отксическое вещество, обладающее нейротропными свойствами.
Первые признаки отравления строчками появляются через 6-10 часов. Основные симптомы отравления - плохое самочувствие, боль в животе, тошнота, переходящая в неукротимую рвоту. Иногда отмечается жидкий учащенный стул, одновременно появляется сильная головная боль. В ряде случаев отравление ограничивается этими явлениями и человек выздоравливает. У детей бывает резко выражены явления поражения центральной нервной системы (бред, клинические судороги, расширение зрачков). В тяжёлых случаях со следующего дня развивается различной степени желтуха. Печень увеличивается, становится болезненной. Могут развиваться явления гемолиза, и при разрушении не менее 20% всех эритроцитов у отравленного возникает анемия, гемоглобинурия, моча становится красно-бурой. Смерть наступает при явлениях сердечно-сосудистой недостаточности на 3-4-й день заболевания. Частота смертельных исходов достигает 30%, особенно чувствительны к яду дети. Прогноз неопределённый, так как лёгкие в начале отравления симптомы могут в дальнейшем принять тяжёлое течение. В целях профилактики отравления предварительное 15-минутное кипячение строчков вызывает переход гельвелловой кислоты в отвар. Отвар удаляют, грибы отжимают, повторно промывают, а затем жарят. Не рекомендуется есть их более 200 г.
К IV типу относятся отравления ложными опятами и другими грибами, содержащими жгучий млечный сок (волнушки, сыроежки, свинушки, чернушки и пр.). Картина отравления примерно одинаковая. Ложный опёнок отличается от настоящего яркой оранжево-жёлтой шляпкой и более тонкими пеньками. После их употребления отравление наступает через 1-6 часов и выражается в слабости, тошноте, рвоте, болях в животе, поносе, т.е. развивается картина сильного желудочно-кишечного расстройства, которое продолжается 1-2 суток, а затем наступает выздоровление. Случаев смертельного отравления этими грибами не бывает. Ядовитое начало его мало изучено.
Принципы оказания неотложной помощи
Острые отравления грибами требуют неотложной помощи. При этом большое значение имеет проведение общих мероприятий. Выведение яда из организма достигается рвотой, которая необходима при наличии в желудке крупных кусков ядовитых грибов. В домашних условиях вызвать рвоту можно приёмом 5-6-ти стаканов теплой подсоленной воды с последующим надавливанием пальцем на корень языка. При полубессознательном или бессознательном состоянии пострадавшего вызывать рвоту нельзя, так как может произойти закупорка дыхательных путей рвотными массами. После очищения желудка полезно выпить активированного угля из расчета одна таблетка на 10 килограмм веса.
Растворимость и всасывание яда можно уменьшить с помощью обволакивающих средств. С этой целью пользуются овсяными отварами, белковой водой (2 яичных белка размешать в 0,5 л воды и давать пить глотками), молоком. Следует уложить пострадавшего в постель, приложить к ногам грелку и обильно поить водой или крепким чаем. Противопоказанием к водной нагрузке является острая сердечно-сосудистая или почечная недостаточность (анурия). После этих процедур больного необходимо скорее доставить в лечебное учреждение.
В условиях стационара потерю жидкости возмещают внутривенным капельным введением растворов, проводят гемодиализ, корригируют свертываемость крови. При возбуждении или судорогах вводят противосудорожные препараты, при коматозном состоянии и параличе дыхательного центра проводят интубацию и осуществляют искусственную вентиляцию легких.
Правила профилактики грибных отравлений
1. Собирать надо только те грибы, которые Вы хорошо знаете. Незнакомые и сомнительные грибы брать не следует.
2. Не следует собирать старые, переросшие грибы, хотя они и не червивые.
3. Грибы - продукт скоропортящийся, и долго хранить их нельзя, особенно в тепле. Остерегайтесь повторного использования и разогревания грибных блюд, особенно с картофелем. Отравления часто происходят от испортившейся или неправильно приготовленной грибной пищи, а не от ядовитых грибов.
4. Не храните солёные грибы в оцинкованной, алюминиевой и глиняной посуде.
5. Ни в коем случае нельзя пробовать на вкус неизвестный гриб. Нельзя есть грибы сырыми. В грибную пору не оставляйте детей одних в лесу или в парке. Предупредите их, чтобы они не трогали грибов без Вашего ведома.
6. Все собранные пластинчатые грибы - млечники (волнушки, грузди, валуи и др.) перед засолом необходимо вымочить или отварить (иногда и то, и другое), чтобы удалить горький и едкий вкус. Эти грибы не следует жарить и варить.
7. Собирая шампиньоны, обязательно смотрите на цвет пластинок, которые должны быть розовыми и даже чёрными (у старых экземпляров). У двойника шампиньона - бледной поганки - пластинки белые.
8. Пластинчатые грибы. Похожие на сыроежки, рядовики, но имеющие на нижней части ножки клубневидное утолщение, как у бледной поганки и мухомора, брать ни в коем случае нельзя.
9. При сборе опёнков никогда не берите похожих на них грибов с ярко окрашенной блестящей шляпкой.
10. Для приготовления грибного супа или поджарки следует брать только явно съедобные грибы, без червоточин и признаков гниения, тщательно промытые; грибы хорошо отваривают или прожаривают.
И наконец последний совет - не злоупотребляйте пищей из грибов. Не забывайте, что грибы - главным образом белковый продукт, что основную часть их белков составляет грибная клетчатка, которая или переваривается с трудом и в малой степени, или вообще практически не переваривается (например, лисички и опята). Не ешьте много грибов на ночь, при обработке сырых грибов старайтесь их помельче нарезать, измельчить, побольше используйте грибной порошок из высушенных грибов. Грибы являются трудно перевариваемым в кишечнике продуктом. Не рекомендуется есть грибы беременным и кормящим женщинам, они противопоказаны детям до 8 лет (независимо от способа и времени приготовления). Спиртные напитки категорически запрещаются, т.к. они облегчают распространение яда в организме.
Статья: Отравления грибами.
На сегодня известно около 70 тысяч видов всех грибов на земле. Каждый год, по данным зарубежных ученых, специалисты открывают и описывают по тысяче новых видов. Поэтому общее число видов грибов предположительно доходит до 100-300 тысяч, а, по мнению некоторых микологов – до 1,5 миллиона. Однако для любителей тихой охоты подходят только крупные, по крайней мере, хорошо различимые глазом человека, грибы. И еще надо, чтобы эти грибы были съедобными. А таких грибов всего около 300-400 видов. Для нашего народа привычно пользоваться лесными грибами и ягодами. Ежегодное начало массового грибного сезона (июль-август) знаменует начало массовых грибных отравлений. Симптомы отравления грибами развиваются через 1-2 часа – 18-24 часа. Более благоприятным бывает прогноз при отравлениях, симптомы которых проявляются в первые часы. Наиболее частые проявления грибных отравлений: боли в животе, тошнота, рвота, понос. Алкалоиды ядовитых грибов оказывают действие на желудочно-кишечный тракт, печень и центральную нервную систему. Часто поражаются почки. Всегда страдает сердечно-сосудистая система.
Действия больного до прихода врача практически сводятся к очищению организма от ядовитой пищи. С одной стороны, это промывание и очищение кишечника с помощью слабительного и клизмы. С другой – это очищение желудка с помощью искусственно вызванной рвоты. Нужно выпить много жидкости: рекомендуют 4-5 стаканов холодной воды с содой (треть чайной ложки на стакан воды), крепкий холодный чай, кофе или молоко. Алкогольные напитки, которые увеличивают всасываемость веществ стенками желудка, то есть усиливают усвоение ядов, запрещены. Полезно принять 2 таблетки активированного угля для успокоения бурлящего живота и адсорбции вредных веществ.
Локальные вторичные желудочно-кишечные отравления могут быть вызваны и другими причинами: неправильным сбором, хранением и приготовлением грибов. Млечники, некоторые сыроежки, волнушки и другие условно съедобные грибы, содержащие едкие и раздражающие вещества – причина слабых отравлений в тех случаях, если грибы не доварены и вредные для органов пищеварения вещества в них сохранились. Сбор грибов в местах экологического загрязнения, вблизи удобряемых полей, свалок, захоронений, автомобильных дорог, заводов – еще одна причина возможных отравлений. Грибы, растущие в таких местах, могут накапливать тяжелые металлы и пестициды. Не следует собирать червивые и перестоявшие, старые грибы ("перестарки").
Старые грибы содержат вредные продукты грибного обмена веществ (в том числе мочевину). Неправильное хранение – длительное, более суток в теплом месте – приводит к раскисанию грибов и разложению содержащихся в них белков с образованием вредных для органов пищеварения веществ. Особенно это относится к мягким трубчатым грибам (маслята, моховики). У некоторых людей бывает непереносимость грибной пищи вообще или повышенная чувствительность к определенным видам. Съедобные грибы могут вызвать у них послабление желудочно-кишечного тракта (серно-желтый трутовик, иногда опята осенние) или сыпь на коже (опята осенние). Следует учитывать возраст и состояние здоровья человека. Дети переносят отравление даже слабо ядовитыми грибами гораздо тяжелее взрослого. Для людей с хроническими заболеваниями желудка и кишечника грибы – провоцирующая пища и легко вызывает локальные отравления. Профилактика грибных отравлений состоит из простых и понятных правил собирания и употребления. Они основаны на знании съедобных и ядовитых грибов, внимательности и аккуратности. Азарт грибной охоты, излишняя самонадеянность не должны мешать разумному подходу к этому вопросу.
1. Собирайте для еды только знакомые грибы. Сомнительные либо выбрасывайте сразу, либо откладывайте для определения в отдельный пакет, не оставляйте их в общей корзине. Определить видовую принадлежность грибов лучше на месте сбора. Дома многие из них будут иметь совсем другой внешний вид, и опознать их будет еще труднее.
2. Будьте внимательны при собирании: иногда ядовитые грибы растут вперемежку со съедобными (например, ложные опята среди настоящих).
3. Не собирайте старые и червивые, грибы у автомобильных дорог, заводов и в других экологически загрязненных местах.
4. Не храните сырые грибы в теплом месте, а в холодильнике – не более суток. Не употребляйте в пищу залежалые грибы. Вареные грибы можно хранить в холодильнике 1-3 дня в стеклянной или эмалированной посуде.
Существует множество предрассудков, как отличить ядовитые грибы от съедобных. Говорят, например, что у ядовитых неприятный запах и что их не едят насекомые (то есть они не бывают червивыми) или что луковица темнеет при варке с ядовитыми грибами и т.д. и т.п. И все это удивительно живуче: не только умудренные годами, но и молодые люди повторяют такие ошибки. Ничему этому не верьте. Бледная поганка – очень вкусный гриб с приятным грибным запахом, и в то же время – один из самых ядовитых грибов в природе. Есть и такие грибы, о съедобности которых мнения специалистов различны. Одни и те же грибы в разных книгах причисляются к съедобным или к условно съедобным. Лучше отваривать все подобные грибы и отвар сливать. Медленно и неохотно усваиваются грибниками новые сведения о ядовитости некоторых грибов. Прежде всего, это касается ядовитости строчка обыкновенного и свинушки тонкой. Тем более что отравления строчком происходят не всегда и не везде, а от свинушки вообще нет видимых сразу последствий. Тем не менее, признавая науку, нужно относиться к этому как к научно установленному факту и исключить эти грибы из употребления.
Помните! Грибы лучше и безопасней покупать в магазинах. Там продают грибы, выращенные промышленным способом, на которые дается гарантия безопасности. Нельзя покупать грибы у случайных лиц, а тем более собирать их самому, не имея на то достаточно опыта.
Материал взят из : ГБУЗ "Центр медицинской профилактики" министерства здравоохранения Краснодарского края
Высокая температура довольно часто случается, как у людей, так и у животных. Это симптом означающий, что в организме не все в порядке.
Иногда его причиной может быть легкое недомогание, а иногда все очень серьезно и без помощи ветеринара не обойтись. Разобравшись в причинах опытный владелец сможет помочь своему питомцу. Однако, помните, что неправильные действия или халатность могут привести к ухудшению заболевания животного или даже к летальному исходу.
В первую очередь не забывайте: повышенная температура - это лишь симптом заболевания. Поэтому нужно в кратчайшие сроки обратится к врачу.
Нормальная температура тела и выявление отклонений.
Каждая порода собак уникальна, но по общепринятым стандартам считается что:
►Для мелких пород нормальная температура это 38,6-39,3 градусов для щенков и 38,5-39,0 для взрослых животных.
►Для средних пород - 38,3-39,1 и 37,5-39,0 соответственно.
►Для крупных пород - 38,2-39,0 и 37,4-38,3.
Как видим, у щенков показатели всегда выше. Температура тела домашних питомцев, выше чем у человека даже в обычных условиях. Поэтому, понять на ощупь, что у любимца жар довольно сложно.
Но заботливого хозяина должны насторожить следующие признаки:
►Вялость и отказ от еды
►Тахикардия и мелкая дрожь
►Частое дыхание и скрежетание зубами
►Поскуливание и судороги
►Бледный язык и десна
►Горячие уши и покраснения кожных покровов
►Понос или рвота
►Животное прячется, старается найти место попрохладней.
Отметим также, что такой распространенный признак как сухой и теплый нос не всегда означает повышенную температуру. Таким он может быть, например, после сна. Но только по влажному носу нельзя сказать, что животное здорово, ведь облизывания носа – это очень сильный рефлекс, который перестает работать только в критических ситуациях.
Измерение температуры.
При подозрении на гипертермию следует немедленно измерить температуру питомцу. Это не очень сложная процедура, однако она требует некоторой сноровки.
Как правило, владелец животного понимает, что нельзя просто положить градусник под мышку собаке, исключение мелкие короткошерстные животные, но такой показатель будет менее точен.
Сейчас существуют очень удобные цифровые термометры, которые достаточно приложить к открытому участку кожи, например, к ушной раковине, для получения результата. Если такого не оказалось под рукой, следует действовать по старинке.
Температуру собакам измеряют ректально, так же, как и маленьким детям.
Будет лучше если у вашего питомца будет собственный термометр.
Хорошим вариантом станут пластиковые цифровые модели. Такой аппарат достаточно точен и работает быстро. Кроме того, им невозможно навредить животному, в отличие от стеклянных аналогов.
Перед процедурой успокойте животное ласковыми поглаживаниями. Зафиксируйте животное. Хорошо если его подержит кто-то из членов семьи.
Собака не должна иметь возможности сесть. Продезинфицируйте термометр и введите его в задний проход собаки, смазав перед этим наконечник вазелином, левомеколем или детским кремом без отдушек. Максимальная глубина – это 1,5см. Измерьте температуру и извлеките прибор.
Приласкайте и успокойте животное, можно дать лакомство, если вы не подозреваете отравление и собака не отказывается от еды. После процедуры не забудьте продезинфицировать градусник повторно.
Температура животного до 40 градусов.
После того, как вы получили результаты измерений важно объективно оценить ситуацию. Повышенная температура тела животного в пределах до 40 градусов говорит о болезни, а также о том, что организм животного с ней борется. Такую температуру не рекомендуется сбивать. Так вы можете исказить симптоматику болезни, что помешает врачу установить верный диагноз.
Следите за тем, чтобы животное не страдало от жажды и не было обезвожено. Поите собаку понемногу, но часто. Даже если она отказывается от воды постарайтесь приоткрыть пасть и влить жидкость за щеку. Маленькие породы можно поить шприцом или соской.
Температура животного выше 40 градусов.
Сильный жар несет угрозу жизни животного сам по себе. При 42 градусах начинает распадаться белок, страдает центральная нервная система и есть риск состояния впадения комы у собаки. В этом случае нужно попытаться сбить температуру. Особенно, если нет возможности доставить животное к врачу незамедлительно.
В большинстве случаев, категорически запрещается давать животному человеческие препараты, однако, при высокой температуре можно попробовать сбить ее парацетамолом. Нужно очень осторожно соблюдать дозировку. Одна таблетка рассчитана на 40 кг веса собаки.
Кроме того, облегчить состояние животного помогут холодные компрессы. Можно положить мокрое полотенце на внутреннюю поверхность бедер. Лед разрешается прикладывать только на короткие промежутки времени, дабы не началось развитие некроза. Старайтесь, чтобы больная собака постоянно находилась в комфортных условиях, в хорошо проветриваемом помещении и под присмотром.
Во время перевозки питомца к врачу положите животное на непромокаемую одноразовую пеленку, так как может начаться понос или рвота. Подобные гигиенические средства можно приобрести в интернет магазине e-zoo.com.ua.
Причины повышенной температуры.
Очень часто гипертермия возникает из-за серьёзных заболеваний, в их перечень входят:
►Воспалительные процессы
►Инфекции
►Расстройства эндокринной системы
►Отравления
►Сердечно-сосудистые патологии
►Злокачественные опухоли.
Чтобы установить причину нужно обратится к врачу и провести обследование организма животного. Не стоит мешкать, так вы рискуете жизнью питомца.
В заключении, каждый любящий хозяин должен знать, как сбить температуру у собаки. Вовремя оказанная помощь облегчит состояние любимца, и поможет снизить риск осложнений.
Своевременное обращение к ветеринару может спасти его жизнь! Помните также, что температура тела собаки может повышаться при нахождении животного длительное время в тёплых и непроветриваемых помещениях. Особенно это касается салона автомобиля или застекленного балкона.
Помните, что нельзя оставлять животное в таких местах на длительное время. Даже несколько часов могут стать губительными. Будьте особенно осторожны летом. Всегда следите за повадками питомца, ведь малейшее изменение в них говорит о проблеме.
Сальмонеллез – это инфекция, которая вызывается сальмонеллой – бактерией, широко распространенной во всем мире. Также сальмонеллы могут вызывать другое инфекционное заболевание – брюшной тиф.
Чаще всего сальмонеллез протекает в виде кишечной инфекции и проявляется повышением температуры тела, поносом и рвотой. Однако иногда он может протекать значительно тяжелее и угрожать жизни больного.
Инфицирование обычно происходит через употребление продуктов, зараженных сальмонеллами, обычно это куриное мясо и яйца.
Легкие формы сальмонеллеза без лечения проходят за 3-5 дней. В тяжелых случаях необходима госпитализация и антибиотики.
Синонимы русские
Сальмонеллезная инфекция, нетифоидный сальмонеллез, небрюшнотифозный сальмонеллез.
Синонимы английские
Salmonellosis, Nontyphoidal salmonellosis, Nontyphoidal Salmonella Infections.
Симптомы
Обычно через 1-2 дня после заражения возникают следующие симптомы:
В типичных случаях сальмонеллез протекает 3-5 дней и проходит самостоятельно без лечения.
При заражении крови и распространении инфекции по организму симптомы будут зависеть от преимущественного поражения того или иного органа.
Общая информация о заболевании
Сальмонеллез является крайне распространенной инфекцией. Ежегодно по всему миру отмечается несколько десятков миллионов случаев заболевания.
Сальмонеллы – это бактерии, которые являются причиной большого количества заболеваний у человека, в том числе и брюшной тиф. Под сальмонеллезом понимают любое заболевание, вызванное бактериями из рода сальмонелл, кроме тех, которые вызывают брюшной тиф.
Сальмонеллы живут в организмах различных домашних животных: крупного рогатого скота, овец, свиней, цыплят, уток, домашних черепах. Кроме того, сальмонелл выделяют и птицы: воробьи, голуби, чайки. До 50 % кур также инфицировано сальмонеллами. Инфекция легко может попадать в яйца. В молочных и мясных продуктах сальмонеллы способны сохраняться до четырех месяцев, размножаясь в них. Вкус и внешний вид продуктов при этом не изменяются. Сальмонеллы устойчивы к солению, копчению, они выживают даже в сухих и замороженных продуктах. Во внешней среде бактерии могут сохраняться в течение нескольких месяцев.
Мясо животных может инфицироваться сальмонеллами при транспортировке, обработке, при неправильной кулинарной обработке, приготовлении пищи на загрязненных столах.
Вспышки заболевания чаще отмечаются в летнее время, что объясняется ухудшением условий хранения пищевых продуктов. Причины заражения: употребление зараженной еды, в основном куриного мяса, яиц, а также неправильно приготовленных фруктов, овощей, молочных продуктов.
Гораздо реже источником инфекции могут быть зараженные люди.
Инкубационный период (период от контакта с зараженной едой до возникновения симптомов) обычно довольно короткий – 12-48 часов (иногда 6 часов). Попадая в организм через рот, бактерии через желудок человека проникают в кишечник. В желудке часть из них погибает под воздействием желудочного сока. По этой причине для развития сальмонеллеза необходимо попадание в организм большого количества бактерий. Однако при повреждении желудка, уменьшении кислотности желудочного сока может быть достаточно лишь 1000 бактерий.
Когда бактерии проникают в кишечник, они преодолевают барьер слизистой и размножаются, вызывая повреждение стенки кишечника. Возникает воспаление, что приводит к образованию активных веществ, способствующих повышенному выделению жидкости в стенке кишки и, как следствие, поносу. Клетки иммунной системы начинают бороться с сальмонеллой, бактерии погибают, образуя при этом токсин, который поступает в кровь и вызывает повышение температуры тела и общую слабость.
В некоторых случаях сальмонеллы попадают в кровь и вызывают ее заражение (бактериемия) с последующими отсевами в различные органы и образованием там гнойных очагов, что значительно ухудшает прогноз заболевания. Это происходит у 10-15 % больных, особенно у маленьких детей и лиц пожилого возраста, а также у пациентов с нарушениями иммунитета (например, у ВИЧ-инфицированных).
Чаще всего сальмонеллезом болеют дети. У взрослых заболевание иногда протекает бессимптомно, хотя они могут выделять сальмонелл с калом. Выделение бактерии с фекалиями происходит нечасто, однако может играть роль в распространении заболевания, особенно если инфицированный человек работает в системе общественного питания.
Заражения крови при сальмонеллезе опасно развитием следующих осложнений:
Кто в группе риска?
Диагностика
Диагностика сальмонеллеза осуществляется с учетом данных о наличии вспышки инфекции, истории развития заболевания, выделении сальмонелл из кала.
В целях оценки функции почек и проверки на обезвоживание проводятся следующие анализы:
Объем дополнительного обследования определяется лечащим врачом и зависит от тяжести заболевания и возникших осложнений.
Лечение
В легких случаях достаточно восполнения потери жидкости с помощью приема солевых растворов. Заболевание проходит самостоятельно за несколько дней. Применение антибиотиков нежелательно, так как при этом увеличивается период выделения сальмонелл из организма с калом.
В тяжелых случаях или при высоком риске развития осложнений необходима госпитализация пациента в инфекционный стационар, назначаются антибактериальные препараты (ко‑тримоксазол или ципрофлоксацин). Как правило, лечение длится 3-5 дней. Если произошло заражение крови, прием антибиотиков может быть продлен на 1-1,5 месяца.
При возникновении гнойных осложнений может потребоваться хирургическая операция.
Заболевшие работники сферы питания должны быть отстранены от приготовления пищи. Для того чтобы убедиться в полном исчезновении возбудителя из организма, проводятся многократные посевы кала в течение нескольких недель.
Профилактика
Инфицирование сальмонеллезом не может быть исключено, так как его возбудители распространены повсеместно. Профилактика состоит в предотвращении заражения пищевых продуктов сальмонеллами и в соблюдении правил личной гигиены.
В целях профилактики сальмонеллеза и других кишечных инфекций необходимо соблюдать следующие рекомендации:
Также проводятся профилактические мероприятия, направленные на предупреждение заражения пищевых продуктов, соблюдение санитарно-гигиенических норм в животноводческих хозяйствах, торговле, сфере общественного питания
Рекомендуемые анализы
Литература
Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
Наверное, этот пост будет актуален не для всех. Однако, есть те, кто наверняка попал в похожую со мной ситуацию, поэтому хочется поделиться своим опытом.
31 марта 2020 года я участвовала в программе «Модный приговор» на 1 канале, где была и ведущая Надежда Бабкина… 4 апреля вечером мне показалось, что я отравилась.
Когда у меня поднялась температура и стало скручивать мышцы, родные стали настаивать, чтобы я сдала анализы на коронавирус, но я не верила в это и отказалась. Температура спала через день сама, я подумала, что мне помогли противовирусные препараты, после чего забросила курс.
С 15 лет я не болела дольше двух дней, причем это происходило раз в два-три года. Поэтому, когда через неделю температура снова поднялась до 37,1 и заурчал желудок, я была уверена, что не долечила отравление. После чего я первый раз в жизни принимала желудочные лекарства строго по инструкции и весь курс до конца. Через три дня мой живот чувствовал себя идеально, но температура почему-то не падала. Причём когда я просыпалась утром, её практически не было, я успевала сделать домашние дела и только подумать, что я наконец-то выздоровела, как к вечеру холодели руки и ноги, и я понимала, что со мной опять что-то не так.
Спасибо моей дочке, которая убедила, что в 50 лет я могу заболеть ещё чем-то кроме отравления, поэтому только через 2 недели после появления первых симптомов болезни я вызвала (первый раз в жизни!) врача на дом. Выслушав меня по телефону, врач предложила не ждать её, а сделать рентген в поликлинике, на что я с радостью согласилась. Рентген показал подозрение на пневмонию, и я поехала в поликлинику к врачу за назначениями.
В поликлинике я сдала анализ на COVID-19. Но врач с медсестрой сказали, что у всей поликлиники взяли анализы ещё 1 апреля, и уже две недели никто не знает результаты, поэтому неизвестно, когда будет готов мой результат анализа.
В чём отличие коронавируса и вирусной пневмонии врач вообще не была готова ответить. Мне выписали антибиотик с лидокаином, чтобы уколы были не такими болезненными, и сказали, что можно колоть их сразу или делать утром и вечером.
Я договорилась с соседкой и попросила вколоть себе двойную дозу за раз (благо врачи сказали, что и так можно). Дальше со мной началось что-то непонятное…
Температура поднялась уже до 38,6, щёки горели, болела голова. Но я объяснила это тем, что организм начал бороться, и, на всякий случай выпив лекарство от аллергии, решила всё-таки колоть уколы дважды в день меньшей дозой. Но это меня не спасло. На третий день после начала лечения уколами, проснувшись в холодном поту, я почувствовала себя мокрой мышью. Поняла, что с кровати лучше не вставать: попробовав подняться, я побелела, дышать было сложно. Я снова вызвала скорую…
Врач приехал спустя 4 часа, когда мне стало уже лучше, но сильно колотилось сердце, давление поднялось выше обычного, при этом я точно потеплела и порозовела.
Врач сказала, что это вегетососудистая дистония, и в таких случаях надо пить ношпу.
Однако мое общее состояние вызывало у меня дискомфорт. Я решила узнать у своих знакомых, имеющих медицинское образование, что же со мной происходит. Несколько человек в один голос сказали, что вся причина в лидокаине. Как оказалось, он запрещён к домашнему использованию, так как имеет сильный накопительный эффект, плохо вымывается из организма и, самое главное, понижает давление, которое у меня и так хронически пониженное. Но когда мне выписывали лекарства, никто моим давлением не поинтересовался…
Я решила, что надо что-то делать: самостоятельно поехать в Диагностический центр, чтобы сделать КТ – компьютерную томографию. Для информации: в Москве 40 городских поликлиник, где есть КТ , перепрофилированы в амбулаторные центры диагностики пациентов с подозрением на коронавирус. Дозвониться туда просто невозможно.
До сих пор не понимаю, как они меня приняли без назначения врача (возможно, помог рентген).
По результатам КТ мне диагностировали правостороннюю пневмонию средней тяжести.
На вопрос, можно ли меня госпитализировать в больницу, мне ответили, что с таким диагнозом в больницу не берут.
У меня взяли анализ на COVID-19 и пообещали выписать лекарства, которые помогут. Мне были назначены два антибиотика и противовирусное, которые надо было принимать два раза в день, курс – десять дней, не считая предыдущих уколов. В Диагностическом центре была очень любезная врач, которая сказала, что я точно поправлюсь. И я уехала домой с надеждой на выздоровление.
Но всё повторилось: после приёма антибиотиков – температура 38,5. К тому же, уже на второй день я начала пить жидкость в огромных количествах, понимая, что иначе мне грозит обезвоживание: началась серьёзная диарея. Я даже не могла понять от чего я просыпалась ночью: жажды, диареи или сердцебиения.
На третий день утром я вновь вызвала неотложку, потому что уже хотела понять: не пора ли действительно ехать в больницу.
Когда пришедший врач узнал, что у меня вирусная пневмония, то сразу сделал шаг назад. Потом поинтересовался , чего я от него хочу . Послушал меня, не выключая непрерывный звонок на своём телефоне, сообщил, что температура может держаться до 25 дней, и быстро сбежал из квартиры.
Спасибо моей знакомой, которая, рассказав очень похожую историю с печальным концом, заставила меня принять окончательное решение – лечь в больницу.
Но как оказалось, это тоже было не просто!
Я снова поехала в Диагностический центр, где мне заявили, что ложиться надо было сразу, а я сама, оказывается, отказалась. На самом деле мой отказ был написан под влиянием врача.
Муж попытался вызвать скорую самостоятельно, но когда узнали, что мы звоним из Диагностического центра, ответили, что туда скорую может вызвать только главврач и повесили трубку.
Услышав, что мы хотим звонить в Минздрав, в Диагностическом центре предложили сделать КТ ещё раз, и только тогда уже вызывать скорую. Повторный результат очень долго расшифровывали, сказали, что он лучше предыдущего (правда, до сих пор не знаю, так ли это было или нет).
В общем, честно скажу: в больницу я попала по знакомству.

Еще раз я дозванивалась до скорой около часа. Затем объясняла, что не могу их вызвать по месту прописки, так как там проживает моя пожилая мама, которую я не хочу заражать. Врач на скорой был замечательный: сделал полный осмотр, не выходя из машины. От него я узнала, что в больницу действительно везут с температурой от 39 и двухсторонней пневмонией.
Я не приняла утром свою огромную дозу лекарств и, приехав в больницу, была уже готова, что после новых антибиотиков опять поднимется температура, но… Свершилось чудо! Температура не поднялась, а на третий день прошла диарея. Оказывается, есть лекарства, которые помогают, но не сжирают организм, как было со мной при домашнем лечении. У меня каждый день берут анализы, правда, результаты не говорили.
Сегодня я в больнице пятый день. Узнала, что время пребывания и схема лечения для всех одинакова, независимо от домашних экспериментов. Надеюсь, что это последний этап моего лечения.
Очень благодарна врачам в больнице, несмотря на то, что они ходят в космических скафандрах и сами чувствуют себя явно не очень комфортно, отвечают на все вопросы, на которые могут дать разъяснения.
Вся беда в том, что для них этот вирус тоже пока загадка. И никто пока так и не сказал, в чём разница между вирусной пневмонии и COVID. Мне сказали, что на нашем этаже нет положительных результатов на коронавирус, но при этом всех лечат от COVID.
Спасибо всем, кто увидел мой пост в соцсетях и пожелал мне здоровья! Я от всей души желаю его всем! И в конце рассказа дам кратко несколько советов:
1 .если у Вас температура держится несколько дней (даже при отсутствии насморка и кашля), поднимается во второй половине дня или когда Вы принимаете еду, вызывайте врача или самостоятельно записывайтесь на КТ;
2. если Вам диагностировали пневмонию средней тяжести, очень внимательно следите за своим состоянием, а при любом ухудшении госпитализация – это лучший выход из ситуации;
3. когда Вам выписывают лекарства, обязательно изучите аннотацию к ним. Со мной в палате лежит девушка, которой на КТ определили двухстороннюю пневмонию и отправили лечиться домой, назначив арбидол и аскорутин…
Будьте здоровы!
Автор: Ольга Овчинникова, многодетная мама, вратарь футбольной команды United Mums
Ни один ребёнок не любит болеть, а особенно – лежать в больнице. Первым и самым важным сигналом к помещению ребёнка в больницу является повышение температуры. Нужно ли класть ребёнка в больницу – мнения родителей на этот счёт сильно разнятся. Однако есть несколько ситуаций, при которых срочное обращение в медицинское учреждение необходимо.
Если у малыша повышению температуры сопутствуют судороги, острая боль в животе, отёк, разного рода высыпания или затруднение дыхания – это неотложные сигналы к вызову скорой помощи! При появлении таких симптомов родители обязаны действовать решительно, перестраховка в подобных ситуациях не может быть лишней!
Симптомы, сопутствующие высокой температуре, при которой госпитализация необходима:
Температура сопровождается рвотой. Это может быть как реакция на отравление, так и ответ нервной системы, так же может быть признаком менингита.
Сыпь. Особого внимания заслуживают алые пятна или кровяная сыпь, которые является симптомами менингококцемии – крайне опасной нейроинфекции. В такой ситуации ребёнку незамедлительно требуется медицинская помощь.
Головная боль, вялость, заторможенность, сонливость при высокой температуре могут быть симптомами тяжёлых инфекций.
Температура сопровождается острой болью в животе. Это может быть признаком аппендицита или заворота кишок. Хотя аппендицит редко встречается у малышей до 3 лет, однако, всё равно необходимо обратиться за неотложной медицинской помощью и, при необходимости, согласиться на осмотр специалистом в стационаре. Заворот кишок чаще всего встречается у грудных детей до года, сопровождается температурой, потерей аппетита (отказом от еды и питья), бледностью, острой болью, рвотой с примесью желчи и расстройством желудка. В стуле ребёнка много крови и слизи. Госпитализация в данной ситуации необходима. Оказать квалифицированную помощь ребёнку с подобным недугом могут только в стационаре.
Однако, нередки случаи, когда резкий подъём температуры у детей вызывает процесс прорезывания зубов. Особенно страдают от этого малыши до 2,5 – 3 лет. Он сопровождается повышенным слюноотделением, покраснением горла, набуханием десен. Вызов врача в такой ситуации крайне желателен, но говорить о помещении в стационар можно только в наиболее сложных случаях, например, когда донтация сопровождается ангиной. Так же причинами повышения температуры у малышей может являться реакция на прививку, вирусное или бактериальное заболевание. В этих случаях обращение к специалисту необходимо. Нередки случаи, когда причиной лихорадки становился перегрев – чрезмерно тёплая одежда, одежда не по сезону или солнечный удар. Помочь малышу в подобной ситуации родители могут самостоятельно.
Стоит ли класть ребёнка в больницу? Это непростое решение, принимаемое родителями совместно со специалистами, однако надеемся, что вышеперечисленные советы помогут Вам принять верное решение и сохранить здоровье вам и вашим детям.
Жаркая погода является источником повышенной опасности для детей и людей с ослабленным здоровьем. В сочетании с повышенной влажностью риски возрастают. Главные правила – избегать длительного пребывания на улице, обязательно надевать головной убор, и ограничить физическую активность на открытом воздухе в пик жары. Учитывая, что жажда не является обязательным признаком обезвоживания организма, человек может не заметить перегрева. Чтобы ребенок легче переносил жару, можно обтирать ребенка влажным полотенцем и давать больше пить. Учтите, что дети перегреваются в 3-5 раз быстрее взрослых, поэтому даже в морозную погоду одетый малыш, которого оставили в машине с обогревателем и на солнце, может серьезно пострадать.
Нарушения, вызванные воздействием высоких температур, развиваются в результате сочетания повышенного поступления тепла и пониженной теплоотдачи.
Нарушение охлаждения тела может быть обосновано ожирением, высокой влажностью, высокой температурой окружающей среды, теплой одеждой и любыми другими факторами, которые ухудшают потоотделение или испарение пота.
В группу высокого риска входят пожилые люди и дети младшего возраста. Риск у пожилых людей повышен, так как они чаще принимают препараты, увеличивающие риск, у них чаще развивается дегидратация и сердечная недостаточность. У детей повышенный риск связан с более высоким соотношением площади поверхности тела к его массе (что создает условия для большего потребления тепла из окружающей среды с жаркие дни) и с меньшей скоростью производства пота. Дети медленнее акклиматизируются и меньше ощущают жажду. И пожилые люди, и маленькие дети могут быть относительно малоподвижны, что не дает им возможности самостоятельно покинуть место воздействия высокой температуры.
В очень жаркую погоду детям и пожилым людям не следует оставаться в непроветриваемых помещениях, если в них не предусмотрен кондиционер.
Взрослые ни в коем случае не должны оставлять детей в машине летом! При температуре воздуха на улице в 27С в машине она на 10 градусов выше, даже если окна открыты. Критическое состояние - тепловой удар, наступает очень быстро, и является одной из причин гибели детей. Даже если ребенку удастся оказать квалифицированную помощь вовремя, последствия теплового удара могут быть необратимы. При температуре 42 С возникают судороги, потеря сознания, рвота, может наступить отек мозга.
Если вы путешествуете с ребенком в душном транспорте, можно надеть ему на шею тонкий шарф, смоченный в прохладной воде, или просто кусок ткани. Вода может быть даже теплой – главное, что она охладит место расположения крупных сосудов. Придя домой ополосните кисти рук и шею холодной водой
Также старайтесь придерживаться следующих правил:
не позволяйте детям залезать в автомобиль для игр;
не оставляйте открытыми двери;
когда ведете машину, проверяйте, чтобы сиденье автокресла не перегревалось;
летом используйте специальные светлые чехлы для детского сидения, которые лучше впитывают пот и притягивают меньше тепла.
Тепловое истощение – это не угрожающий жизни клинический синдром, проявляющийся слабостью, недомоганием, тошнотой, обморочными состояниями и другими неспецифическими симптомами, вызванными тепловым истощением. Терморегуляция и функции ЦНС не нарушены, однако, как правило, имеет место дегидратация и возможно умеренное повышение температуры тела. Лечение: отдых в прохладном месте и возмещение потери жидкости.
Тепловое истощение отличается от теплового удара отсутствием нарушений со стороны головного мозга (например, спутанности сознания, атаксии).
Симптомы часто неспецифичны, и пациенты могут не понимать, что причина в перегреве. Возможны общий дискомфорт, слабость, головокружение, головная боль, тошнота, иногда рвота. Могут возникнуть обмороки, связанные с длительным пребыванием на жаре (тепловой обморок). При осмотре больной выглядит утомленным, обычно у него отмечаются повышенная потливость и тахикардия, возможна ортостатическая гипотензия. Психическое состояние не страдает в отличие от случаев теплового удара. Температура нормальная, а при повышении обычно не превышает 40 °C.
Диагноз теплового истощения выставляется на основании клинических данных, дополнительные анализы выполняются по показаниям для исключения других похожих по клинической картине состояний.
(Помните: даже небольшое алкогольное опьянение в сочетании с палящим солнцем может привести к перегреву, а сильно пьяный человек и вовсе не будет чувствовать, что организм "закипает"! Если при этом человек окажется в открытой воде, он может потерять сознание и утонуть. Произойдет это незаметно для окружающих, и оказать первую помощь можно не успеть)
Тепловой удар – это гипертермия, сопровождающаяся системной воспалительной реакцией, которая вызывает полиорганную недостаточность и часто приводит к смерти. Симптомы включают повышение температуры > 40 °С и нарушение психического состояния; потоотделение может отсутствовать. Диагноз может поставить только медицинский работник. Однако, есть определенные симптомы, на которые нужно обратить внимание. Крайне важно действовать быстро, и первым делом позвонить 112 или 103.
Классический тепловой удар развивается в течение 2–3 дней воздействия высоких температур. Чаще возникает летом, в жаркую погоду, обычно у пожилых малоподвижных людей, проживающих в помещениях без кондиционера, часто с ограниченным доступом к жидкостям. Тепловой удар может быстро возникнуть у детей, оставшихся в душной машине, особенно с закрытыми окнами.
Основными признаками являются дисфункция ЦНС, колеблющаяся от спутанности сознания и странного поведения до делирия, судорог и комы. Атаксия может быть ранним симптомом. Часто возникают тахикардия, даже в положении лежа на спине, и тахипноэ. Потливость может как присутствовать, так и отсутствовать. Температура повышается > 40 °C.
Тепловой удар отличается от теплового истощения исчерпанием компенсаторных механизмов теплоотдачи, наличием дисфункции ЦНС и повышением температуры > 40 °C.
В случае теплового удара следует немедленно вызвать скорую помощь, так как это угрожающее жизни состояние. Пострадавшего переместить в прохладное место, включить вентилятор, положить компрессы со льдом на ладони, стопы, щёки, на тело распылять едва теплую воду. Попытки охладить человека нужно продолжать до приезда скорой. Применять какие-либо препараты, если вы не имеете квалификации медработника, нельзя.
Чтобы избежать перегрева, вовремя восполняйте потери жидкости организмом, лучше для этого использовать чистую воду. Сладкие напитки только усилят жажду. Существует распространенное заблуждение, что утолить ее можно пивом. Однако алкоголь, содержащийся в нем, будет только способствовать дегидратации организма, а жаркая погода усилит нагрузку на выделительную систему, которая и так работает в полную силу. Жидкость необходимо пить вне зависимости от ощущения жажды через каждые несколько часов. Максимум чистого поглощения воды в кишечнике составляет около 20 мл/мин (1200 мл/ч, что ниже максимальной скорости потоотделения 2000 мл/ч).
Тепловой удар нужно различать от солнечного удара, а также от отравления (особенно у маленьких детей). Если вы не специалист, вам будет сложно правильно определить болезненное состояние. Поэтому, чем скорее вы обратитесь за медицинской помощью, тем эффективнее будет лечение.
Пищевое отравление определяется как острые и сильные желудочно-кишечные жалобы, такие как тошнота, рвота, боль в животе и, как правило, диарея и лихорадка, которые возникают относительно вскоре после приема пищи, загрязненной микроорганизмами или их токсинами, и относительно быстро исчезают. В очень редких случаях пищевое отравление может быть вызвано химическими токсинами или пестицидами, содержащимися в пище.
Инкубационный период пищевого отравления, особенно вызванного бактериальными токсинами, очень короткий: от нескольких часов до нескольких часов, максимум до нескольких дней. Основной особенностью пищевого отравления является его быстрое наступление после приема пищи, что позволяет легко связать желудочно-кишечные заболевания с употребляемой пищей. Пищевое отравление очень распространено и обычно легкое, но иногда может привести к летальному исходу. Они передаются через пищеварительную систему, и источником заболевания чаще всего является пища животного происхождения или содержащая сырье животного происхождения (например,молоко или яйца). Пищевые отравления значительно усиливаются летом, когда температура более благоприятна для роста бактерий. При пищевом отравлении потребителю пищевых продуктов трудно избежать пищевого отравления, поскольку обычно невозможно убедиться в безопасности еды или напитков непосредственно перед едой, поскольку присутствие патогенных микроорганизмов и их токсинов не обязательно влияет на внешний вид, вкус и запах еды.
Пищевое отравление может поразить одного человека или группу людей, если они все ели одну и ту же зараженную пищу.Большинство пищевых отравлений вызвано токсинами, вырабатываемыми бактериями, или просто слишком большим количеством бактерий в пище. При правильных условиях (влажность, питательные вещества, температура и время) миллионы дочерних бактерий могут вырасти из одной бактерии. Некоторые штаммы бактерий при размножении выделяют токсины. Таким образом, чем больше бактерий, тем выше риск пищевого отравления. Бактерии, которые чаще всего вызывают пищевое отравление по описанному механизму, - это Campylobacter , реже патогенные штаммы Escherichia coli , Salmonella , Shigella , Listeria и Clostridium .
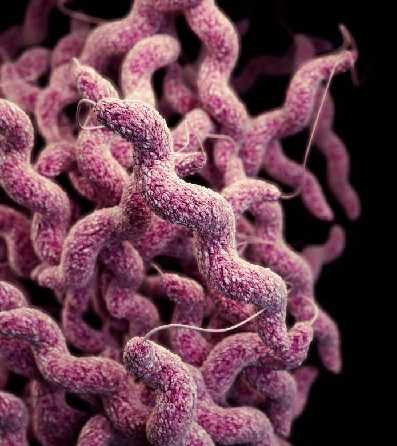
Campylobacter (см. Фото напротив), бактерия, которая чаще всего вызывает пищевое отравление после употребления зараженного мяса птицы, может быть обнаружена в сыром мясе птицы, непастеризованном молоке, красном мясе и некипяченой воде. Палочки Salmonella содержатся в непастеризованном молоке, яйцах и сырых яичных продуктах, а также в сыром мясе и птице. Наиболее частыми причинами пищевых отравлений в США являются норовирусы, отравление вретищной рыбой, различные штаммы не-взрослых бацилл рода Salmonella или Campylobacter .Кроме того, пищевое отравление может быть вызвано бактериальными токсинами, продуцируемыми Bacillus cereus и Staphylococcus aureus ( Staphylococcus aureus ), а также инфекциями патогенными штаммами Escherichia coli , бактериями рода Shigella , Listeria и Listeria. инфекционные агенты, такие как вирус гепатита А, ротавирусы и паразиты ( Giardia lamblia , Cyclospora , амебиаз и Cryptosporidium ).Пищевое отравление также включает отравление после употребления в пищу рыбы и моллюсков (отравление скомбротоксином, токсином Ciguater, тетродотоксином). Понятие пищевого отравления - это общепринятое название.
Болезни пищевого происхождения используются в медицине. На практике причиной пищевого отравления является употребление пищи, которая была заражена из-за того, что кто-то совершил ошибку: несоблюдение гигиены, например, неправильное мытье рук или сырья перед приготовлением пищи.Во избежание новых заболеваний закон требует, чтобы врачи сообщали обо всех случаях пищевого отравления в органы санитарной службы (районный санэпиднадзор). Большинство этиологических факторов пищевого отравления подробно обсуждается в главах, посвященных вирусной и бактериальной диарее. Отравление рыбой показано ниже.
Отравление вретищной рыбой - очень распространенное пищевое отравление, вызываемое гистамином в испорченной рыбе с темной плотью, такой как скумбрия (скумбрия), тунец, хек или ставрида.Скомбротоксин - это на самом деле гистамин, который в больших количествах образуется в мясе рыбы под воздействием гнилостных бактерий, расщепляющих белок - темная рыба содержит много аминокислоты гистидина, из которой образуется гистамин. Таким образом, отравление рыбой из семейства вретищных на самом деле является отравлением гистамином, концентрация которого в испорченной рыбе может достигать 25–50 мг на 100 г рыбы.
В Соединенных Штатах отравление мешковиной составляет примерно 5% всех пищевых отравлений, что делает его наиболее распространенным пищевым отравлением.Польские данные отсутствуют, так как в 2013 году официально не зарегистрировано ни одного случая отравления рыбой, ракообразными и другими морепродуктами.
Симптомы отравления появляются практически сразу после поедания рыбы (через 10–30 минут) и соответствуют сильной реакции на гистамин. К ним относятся: покраснение, крапивница и зуд кожи, учащенное сердцебиение, головная боль, сильное беспокойство, одышка, тошнота, сухость во рту, повышенная жажда и затрудненное глотание.Через несколько часов возникает диарея. Симптомы зависят от индивидуальной чувствительности к гистамину, количества потребляемого мяса и концентрации гистамина в потребляемом мясе. Заболевание обычно проходит самостоятельно, но симптомы отравления беспокоят.
Заболевание диагностируется на основании характерных симптомов и анамнеза, указывающих на употребление в пищу сома. Лечение выбора - антигистаминные препараты и симптоматическое лечение.При сильном отравлении необходимо госпитализировать пациента для наблюдения за жизненно важными функциями и введения кислорода. После исчезновения симптомов отравление не имеет длительных последствий.
Сигуатера - пищевое отравление в результате употребления в пищу хищных тропических рыб, вызванное морскими токсинами, называемыми сигуатоксинами. Симптомы отравления были описаны после употребления в общей сложности около 400 видов тропических и субтропических морских рыб, включая форель, лосось, скумбрию, барракуду, некоторые виды мурен и выращенный на фермах лосось.Основным источником сигуатоксинов являются морские водоросли вида Gambierdiscusxicus, поедаемые ракообразными и рыбами в тропических морях. В последующих звеньях пищевой цепочки происходит постепенное накопление токсинов, и концентрация сигуатоксинов в мясе крупных хищных видов рыб может достигать уровня, токсичного для человека, особенно потому, что сигуатоксины устойчивы к температуре и приготовлению пищи. не снижает риск отравления. Симптомы начинаются очень быстро (примерно до 30 минут) после употребления зараженного мяса и начинаются с быстрой рвоты, диареи и болей в животе.
За этим следуют мышечные боли, головокружение, повышенное потоотделение, беспокойство, низкая температура тела, онемение губ и пальцев и атаксия. Могут возникнуть галлюцинации. Характерным признаком отравления сигаретой является ненормальное ощущение (искаженное ощущение), например ощущение жара при прикосновении к холодному предмету. Отравление сигаретой особенно распространено в тропической части Тихого океана, на севере Австралии и в Карибском бассейне. Поскольку эффективного противоядия нет, при отравлении сигаретой требуется симптоматическое лечение.Профилактика сводится к тому, чтобы избегать употребления в пищу более крупной рыбы (более 3 кг) из тропических морей.
Тетродотоксин - очень мощный нейротоксин, останавливающий передачу импульсов по нервам. Яд содержится в организме некоторых видов рыб, в том числе самой известной рыбы фугу, используемой в японской кухне. Тетродотоксин работает, блокируя натриевые каналы в нервных клетках. Смертельная доза очень низкая (LD50 составляет 334 мкг / кг у мышей после перорального приема).Тетродотоксин образуется при участии симбиотических бактерий, это очень стабильное химическое соединение, не разрушающееся при приготовлении пищи. После приема тетродотоксина появляются головокружение, сильная слабость, головные боли, тошнота и респираторные проблемы. Развивается прогрессирующий паралич мышц. Поскольку токсин не проникает через гематоэнцефалический барьер, отравленный человек парализован, не может двигаться или говорить, но остается полностью в сознании. Дыхательные мышцы также парализованы, что обычно приводит к летальному исходу.Смертность высока и достигает 50–80% в течение 4–24 часов после появления симптомов. Если отравленный человек выживает 24 часа, он обычно полностью выздоравливает.
Пищевое отравление очень распространено и, хотя обычно в легкой форме, иногда может привести к летальному исходу. Пищевые отравления достигают пика летом. Пищевое отравление - очень распространенная проблема, наиболее острая в развивающихся странах, но она встречается также и в развитых странах.Согласно официальным, несомненно заниженным данным, поскольку большинство пациентов с более легкими отравлениями не обращаются к врачу, в 2013 году в Польше было зарегистрировано более 7000 пищевых отравлений, вызванных сальмонеллой, и более 5000 пациентов были госпитализированы по этой причине. Большинство случаев (> 1000) произошло в самые теплые летние месяцы: июль и август. Чаще всего болели дети младшего возраста до 4 лет.
В Польше за последние годы около 400-500 случаев диареи, вызванной Escherichia coli, в том числе 300-400 случаев, требующих госпитализации в год, немного больше кампилобакериоза (400-500 в год, включая 300-400 госпитализаций), около 200 иерсиниозов (включая прибл. .100 госпитализаций) и около 150 отравлений стафилококками (в том числе около 100 госпитализаций). Больше всего сообщалось о «других бактериальных кишечных инфекциях» - почти 10 000, включая более 8 000 госпитализаций, и «других бактериальных пищевых отравлениях» (1 646, включая 909 госпитализаций в 2013 году). Всего в Польше ежегодно официально регистрируется более 20 000 острых пищевых отравлений и кишечных инфекций, которые являются причиной нескольких тысяч госпитализаций. Поскольку от одной госпитализации обычно страдают от дюжины до нескольких десятков пациентов с более легкими пищевыми отравлениями, можно подсчитать, что в Польше может быть даже несколько сотен тысяч острых пищевых отравлений в год.
Инкубационный период пищевого отравления зависит от его причины. Иногда симптомы появляются в течение часа после употребления зараженного продукта, но в большинстве случаев они появляются через 12-48 часов. Пищевое отравление обычно длится недолго, 1-3 дня, но в случае бактериальных инфекций оно может длиться до недели, в зависимости от типа бактерий, тяжести инфекции и общего состояния здоровья пациента. Подавляющее большинство отравленных людей полностью выздоравливают примерно за 7 дней.
Наиболее частые симптомы интоксикации включают тошноту и рвоту, которые обычно являются первыми симптомами интоксикации, боли в животе и диареи. Симптомы также могут включать жар и озноб, кровавый стул, обезвоживание, мышечные боли и сильную слабость. В очень редких случаях пищевое отравление может быть серьезным и опасным для жизни (например, ботулизм).
Симптомы пищевого отравления обычно исчезают через несколько часов или дней, если жидкость, потерянная при рвоте или диарее, восстанавливается, и обычно проходят без последствий.Характерной особенностью пищевого отравления является его быстрое начало после употребления зараженной пищи и наличие рвоты. Несмотря на вышеупомянутые особенности пищевого отравления, трудно определить причину пищевого отравления только на основании клинических симптомов, и для определения причины требуются микробиологические тесты (например, посев кала, тестирование на наличие токсинов).
Симптомы пищевого отравления, тошноты, рвоты и диареи обычно проходят самостоятельно.Чаще всего приносит облегчение рвота. Проблемы со здоровьем - это последствия и осложнения пищевого отравления: обезвоживание и нарушение электролитного баланса, обострение сопутствующих хронических заболеваний, реже тяжелые нарушения обмена веществ и распространение кишечной инфекции. Лечение пищевого отравления заключается в противодействии вышеупомянутым осложнениям, в частности обезвоживанию.
Как и в случае острой диареи , существует три основных правила: пероральная гидратация для предотвращения обезвоживания, постоянное питание и лечение и мониторинг гидратации .Рекомендуется часто пить небольшое количество жидкости, желательно специально предназначенной для этой цели (жидкость для пероральной регидратации). Самая распространенная дозировка для взрослых - это 2–6 пакетиков, растворенных в воде, в день. Рекомендуется употребление небольшого количества жидкости (1-2 глотка) даже в случае рвоты или тошноты, которые могут уменьшить ее интенсивность. Если вы чувствуете тошноту или рвоту, вам следует воздерживаться от еды примерно в течение часа, максимум в течение нескольких часов.
После этого следует продолжать кормление, что особенно важно для маленьких детей, хронических больных и пожилых людей с низким запасом энергии.При значительной потере жидкости можно использовать «капельницу», которая представляет собой регулярное, частое (например, каждые 1-3 минуты) введение чайной ложки жидкости для регидратации, что проблематично, но эффективно и обычно позволяет избежать госпитализации. Если происходит сильное обезвоживание, обычно требуется госпитализация и внутривенное введение жидкости. Лекарства, восстанавливающие нормальную кишечную флору (пробиотики), ограничивающие рост патогенных бактерий и сокращающие продолжительность диареи, могут помочь при отравлении, вызванном бактериальными инфекциями желудочно-кишечного тракта.Антибиотики не рекомендуются при лечении пищевых отравлений, потому что они обычно не ускоряют выздоровление, но они способствуют возникновению нарушений кишечной флоры и развитию болезнетворных бактерий-переносчиков. Они также могут привести к таким осложнениям, как постантибиотический псевдомембранозный энтерит или гемолитико-уремический синдром (при инфекциях EHEC). Время восстановления зависит от типа интоксикации, возраста пациента и общего состояния здоровья, включая сопутствующие заболевания.
Диагноз острого пищевого отравления обычно очевиден, поэтому необходим медицинский анамнез.История сопутствующих хронических заболеваний, приема лекарств, путешествий или отравлений у других людей имеет второстепенное значение. Диагностировать причину пищевого отравления легче, если больше людей ели одни и те же продукты и имеют похожие симптомы. Самым важным является оценка общего состояния пациента и его гидратации, а также предоставление информации о дальнейших действиях. Если пациента необходимо госпитализировать, врач проверит и измерит артериальное давление, частоту сердечных сокращений и дыхание.Он также оценит степень возможного обезвоживания и осмотрит живот. В свою очередь, для определения причины отравления чаще всего нужны лабораторные исследования. Вы можете отправить на анализ образец стула или рвоты. При необходимости проводятся анализы крови (например, анализ крови, электролиты, глюкоза, креатинин или газы крови).
Большинство случаев пищевого отравления проходят в течение нескольких дней без обращения к врачу. Оральная гидратация, как описано в разделе о лечении пищевых отравлений, имеет важное значение.Если отравление тяжелое, врач может принять решение о госпитализации и внутривенной гидратации. При некоторых типах бактериальных инфекций желудочно-кишечного тракта врач в исключительных случаях может назначить антибиотики. Лечение диареи обсуждается в разделе, посвященном ведению бактериальной диареи. Одним словом, самое главное - это пероральный гидратация и правильное питание - симптомы пищевого отравления, рвоты и диареи исчезнут самопроизвольно в течение максимум нескольких дней, цель - предотвратить развитие опасного обезвоживания и восполнить запасы энергии в организме. .Пациенту с отравлением, сопровождающимся диареей, почти всегда можно назначить пробиотики с доказанным действием (например, Lactobacillus GG , Saccharomyces boulardii - другие недоказанные пробиотики могут быть неэффективными) и смектины. Современные препараты, подавляющие выработку кишечного сока (рацекадотрил), очень эффективны для облегчения симптомов. Иногда используются лекарства для подавления рвоты (например, ондансетрон). Взрослым, но не детям, которые могут привести к обострению отравления, можно назначать специальные препараты, подавляющие моторику желудочно-кишечного тракта (лоперамид).Традиционные агенты (например, активированный уголь, танин) не работают, поэтому использовать их не следует.
Симптомы пищевого отравления исчезают сами по себе через несколько часов или дней и обычно проходят без последствий, если правильно восполнить потерю жидкости из-за рвоты или диареи.
Тревожные симптомы также являются септическими симптомами, например: учащение пульса выше 90 ударов в минуту (у взрослых), температура тела ниже 36 ° C или выше 38 ° C, учащение дыхания (более 20 ударов в минуту у взрослых), респираторные усилие или растяжение межреберных промежутков, а также любое нарушение сознания (например, раздражительность, апатия, сонливость, спутанность сознания, галлюцинации, кома).
Кроме того, прохождение крови в стуле, сильная боль в животе и отсутствие улучшений после пероральной регидратации.Срочное обращение к врачу требуется пациентам с токсическими симптомами или тяжелым обезвоживанием, которое можно определить по сухости слизистых оболочек (язык, конъюнктива), выделению лишь небольшого количества мочи или отсутствию мочеиспускания, сильной жажде и запавшим глазным яблокам. В случае пищевого отравления младенцам, беременным женщинам и пожилым людям или хроническим больным с обострением основного заболевания требуется абсолютная медицинская помощь.
После исчезновения симптомов пищевого отравления и выздоровления пациента никаких дальнейших действий или ограничений в деятельности не требуется. В течение нескольких недель после пищевого отравления следует соблюдать строгую гигиену (особенно мыть руки после туалета), потому что в случае желудочно-кишечных инфекций выздоравливающие могут выделять бактерии в течение некоторого времени (например, нескольких недель) после исчезновения острых симптомов.Соблюдение гигиены имеет особое значение для людей, которые заботятся о маленьких детях, хронических больных и тех, кто работает в производстве и распределении продуктов питания. Таким лицам по санитарным и эпидемиологическим причинам может потребоваться увольнение с работы до получения трех отрицательных результатов посева стула (это касается инфекций, вызываемых Salmonella или Shigella ).
Самый лучший и простой способ предотвратить пищевое отравление - это соблюдать правила гигиены и соблюдать санитарные условия при приготовлении и хранении пищи.Профилактика эпидемий отравлений заключается в эффективном санитарном надзоре за пищевыми продуктами и устранении больных и носителей от деятельности, связанной с оборотом пищевых продуктов. Риск пищевого отравления можно свести к минимуму, соблюдая правила хранения продуктов и гигиены. Холодные продукты следует помещать в холодильник или морозильную камеру сразу после возвращения из покупок. Сырое мясо отделяют от приготовленного или запеченного мяса и хранят в чистых закрытых контейнерах. Сырое мясо и рыбу следует хранить на самой нижней полке холодильника, чтобы соки не вытекли из других пищевых продуктов. Очень важно мыть руки перед приготовлением пищи или работой с готовыми к употреблению продуктами. Не оставляйте продукты вне холодильника более чем на несколько часов (или на час в жаркие дни) и кладите в холодильник остатки приготовленной пищи, как только она остынет. Если у ваших рук есть изменения кожи, в том числе порезы, накройте их пластырем, прежде чем прикасаться к еде.
Фрукты и овощи необходимо мыть под проточной водой. Не забывайте использовать разные разделочные доски для сырых и готовых к употреблению продуктов.С точки зрения гигиены для резки лучше всего подходят пластиковые и стеклянные доски. Следует избегать употребления непастеризованного молока, сырых яиц и недоваренного мяса. Держите домашних животных подальше от столешниц и продуктов питания. Даже если мы покупаем мясо (например, птицу), зараженное бактериями (например, Salmonella или Campylobacter ), это не означает, что должно произойти пищевое отравление, потому что эти бактерии погибают во время выпечки и приготовления пищи. Поэтому важно тщательно готовить мясо, чтобы убить вредные бактерии.Однако необходимо избегать переноса бактерий с зараженного мяса, например, через грязную разделочную доску или нож, на салат или другую пищу, потребляемую без дополнительной термической обработки, например, мясное ассорти. По той же причине нужно проявлять особую осторожность при мытье мяса перед приготовлением, чтобы не распространить бактерии по кухне.
Специалист по педиатрии, спортивной медицине и инфекционным заболеваниям, академический преподаватель. С 2015 года руководитель педиатрической клиники с отделением наблюдения Варшавского медицинского университета.Он также работает в Luxmed врачом-инфекционистом и спортивным врачом.Пищевое отравление является обычным явлением и связано с употреблением зараженной пищи. Узнайте, каковы симптомы пищевого отравления и что делать, если они у вас есть.
Пищевое отравление может возникнуть у людей любого возраста, включая младенцев и детей. Заболевание диагностируется на основании симптомов, анамнеза и пальпации (пальпации) живота. Время от времени врач может решить, что вам нужны анализы крови, стула или рвоты.
Причины пищевого отравления установить несложно. Заболевание развивается при употреблении пищи или напитков, в которых присутствуют микробы и выделяемые ими токсины. Наиболее распространенными бактериями являются Escherichia coli (E. coli), Salmonella или Clostridium . Их можно найти в недоваренном мясе, непастеризованном молоке, сырых яйцах, рыбе, некипяченой воде и во всех продуктах, изготовленных из них.
Страхование на случай пребывания в больнице
Получите финансовую помощь за пребывание в больнице на срок более 3 дней, а также организацию и покрытие посещений специалиста, лабораторных исследований и реабилитации после выписки.
Симптомы пищевого отравления весьма характерны - наиболее частыми из них являются тошнота, рвота, диарея, газы и отрыжка. В большинстве случаев они сопровождаются болями в животе разной интенсивности, чаще всего располагающимися на уровне живота. Это не единственные возможные симптомы пищевого отравления. Вы также можете заметить, что чувствуете недомогание, слабость, головокружение, отсутствие аппетита, сухость во рту, усиление жажды, головную боль и повышение температуры тела, озноб и мышечные боли.
Симптомы тяжелого пищевого отравления включают нарушения зрения, слюнотечение, затрудненное глотание, учащенное сердцебиение и нарушение сознания.При их появлении у вас срочно обратитесь к врачу.
Лечение пищевого отравления в большинстве случаев возможно в домашних условиях. Состояние проходит само по себе, но важно предотвратить его осложнения, такие как обезвоживание и электролитные нарушения. Для этого рекомендуется часто пить небольшое количество воды с добавлением электролитов. Вы можете купить их в аптеке без рецепта. Вам также следует принять пробиотик, который поможет вам восстановить естественную флору кишечника.Эти виды лекарств от пищевого отравления также доступны без рецепта врача.
Диета при пищевых отравлениях должна быть легкоусвояемой. Для начала съешьте кашу на основе риса или манной крупы, вареные овощи и пшеничный хлеб. По мере того, как вы почувствуете себя лучше, вы можете постепенно вводить другие продукты. Важно не есть обработанную, жареную, жирную, сладкую или нездоровую пищу. Пищевое отравление у детей не является показанием для прекращения грудного вскармливания.
Иногда пищевое отравление или его осложнения могут потребовать лечения в больнице. Обычно это поражает людей, инфицированных бактериями. Вы должны помнить, что болезнь может случиться в любой момент, и вы не всегда можете ее предотвратить. За лечение приходится платить, и вы лишаетесь зарплаты за время, проведенное в больнице. Приготовьтесь к такому повороту событий и приобретите нашу страховку на время пребывания в больнице с дополнительным планом восстановления и пакетом помощи (доступным в плане медицинского обслуживания).Мы предоставим вам не только финансовую поддержку, но, прежде всего, помощь во время и при госпитализации - в повседневных делах, медицинском транспорте, дальнейшем лечении и диагностике. Страховка обеспечит вам душевный комфорт, и вы сможете сосредоточиться только на выздоровлении.
Симптомы пищевого отравления могут появиться уже через 30–60 минут после употребления зараженной пищи, но в большинстве случаев возникают через 12–48 часов (большое значение имеет причина пищевого отравления).Они с меньшей вероятностью появятся позже. Симптомы непродолжительны, обычно 1-3 дня, но в некоторых случаях пищевое отравление может длиться дольше , а выздоровление может занять до недели.
Команда Nationale-Nederlanden 19 мая, 2020
.90,000 Бактериальное пищевое отравление - Симптомы и лечение 9000 1Отравление - довольно распространенная болезнь, поражающая всех нас (особенно летом). Очень часто мы не обращаем внимания на продукты, которые едим, едим со вкусом, например размороженное мороженое с бактериальной добавкой. Обычно с бактериями, попадающими в наш желудок, борется соляная кислота, входящая в состав желудочного сока.Тем не менее, это не всегда так. Иногда бактерий бывает так много, что отравления случаются очень часто. Бактерии любят тепло и солнце, поэтому часто размножаются в плохо хранимой пище. Микроорганизмы, которые размножаются в несвежих пищевых продуктах, включают в основном сальмонеллы, стафилококки, некоторые анаэробы и стрептококки. Чрезвычайно опасно отравление ботулизмом и сибирской язвой.
Эти отравления приводят к острым симптомам гастроэнтерита.Выделяемые токсины могут вызывать чрезвычайно серьезные симптомы в центральной нервной системе. Стоит поддержать лечение бактериальных инфекций добавками пробиотиков. В предложение Medonet Market входит пробиотик Azeol AB, натуральный состав которого восстанавливает баланс бактериальной микрофлоры и ускоряет регенерацию в случае инфекции.
В случае пищевого отравления используйте травяные чаи, например, на основе плодов черники, которые обладают антидиарейными свойствами и поддерживают процессы пищеварения.
Salmonella (paradurus) чаще всего встречается в продуктах животного происхождения, таких как молоко, мясо и яйца. Эта бактерия также может передаваться с продукта на продукт с помощью мух, поэтому не забывайте правильно защищать пищу, чтобы минимизировать риск отравления. Симптомы отравления сальмонеллой обычно появляются примерно через восемь часов после употребления зараженной пищи.Затем начинают развиваться пациенты:
Лечение
Обычно при лечении этого вида отравлений рекомендуется употребление лечебного древесного угля (сначала 12 таблеток растворить в 1/2 стакана кипяченой воды, затем до исчезновения симптомов 6 таб.растворяется каждые четыре часа) и несколько дней диеты. Смекта также обладает хорошим лечебным эффектом и рекомендуется принимать трижды в день. Когда симптомы не исчезнут через 3 дня, врач вводит антибиотик.
Как избежать отравления сальмонеллой?
Яд ботулина - это токсин, вырабатываемый бациллами. Clostridium botulinum. Чаще всего их можно встретить в плохо приготовленных и хранящихся консервах: овощных, рыбных, мясных и в земле. Вы можете увидеть ботулизм после употребления в пищу копченого или вяленого мяса и зараженных консервов. Симптомы отравления этого типа обычно проявляются примерно через 18 часов и включают:
Значит, они в основном влияют на нервную систему. Людям с ботулизмом следует как можно скорее обратиться к врачу. Вам потребуется сыворотка с антибиотиком. Промедление работает во вред отравленному человеку - может даже привести к летальному исходу.
Чай, приготовленный на основе цветка одуванчика, станет опорой при пищевом отравлении. Обладает детоксикационным и очищающим действием.
Стафилококк содержится во многих продуктах, но он не опасен, пока не встретит правильных условий, при которых он начинает выделять больше ядовитого энтеротоксина. Стафилококки любят такие продукты, как мармеладки, мороженое и печенье.Однако иногда субстратом выступает мясо или рыба. У людей, отравившихся стафилококком, первые симптомы появляются примерно через 6 часов, это:
Как действовать?
При отравлении стафилококками достаточно приема противодиарейных, обезболивающих и спазмолитических препаратов.В аптеке можно купить лечебный древесный уголь или Стоперан. Также важно соблюдать правильную диету, в первую очередь исключить сладкое и потреблять много жидкости. Если симптомы не исчезнут в течение 3 дней, следует назначить антибиотик.
Как предотвратить застой стафилококков?
1 . Будьте осторожны при работе с людьми, инфицированными стафилококком.
2. Прежде чем съесть блюдо - понюхайте его.Несвежие / загрязненные продукты всегда имеют подозрительный запах.
3. Не ешьте жареное мясо или рыбу, приправленную большим количеством специй. Нечестные продавцы стараются скрыть, что мясо не свежее.
Бактерии E. coli (бактерии Escherichia) часто встречаются в недоваренном или недоваренном мясе. Фактически, он может заполнять любой продукт, потому что E.coli передается мухами и бактериями. У людей, отравившихся кишечной палочкой, может наблюдаться следующее:
Как действовать?
Людям с этим типом отравления рекомендуется вызвать рвоту, а затем употребить лекарственный древесный уголь или смектту.Пациентам также следует не забывать пить много жидкости, предпочтительно теплой слабосоленой воды. Антибиотик назначают при сохранении симптомов через 3 дня.
Как предотвратить?
Listeria monocytogenes - бактерия, для которой низкие температуры не являются проблемой. Он часто встречается в наших холодильниках и в таких продуктах, как мороженое, овощи, молоко, сыр, рыба, мясо, птица и колбасы. Люди, отравившиеся Listeria, жалуются на симптомы, до степени сходные с симптомами гриппа, которые появляются примерно через 4 часа после употребления зараженного продукта:
Отравление листерией беременными женщинами может повредить плод! При этом виде отравления следует сесть на диету и пить много жидкости. Если симптомы не исчезнут через 3 дня, обратитесь к врачу, который назначит антибиотик.
Как предотвратить такое отравление?
Иерсиния - это бактерия, которая содержится в продуктах животного происхождения, таких как молоко или мясо. Кроме того, он может обитать в воде в колодце. Затем, чтобы отравиться, достаточно выпить чашку воды прямо из колодца.
У людей, отравленных этой бактерией, появляются симптомы в виде:
Людям с более тяжелыми симптомами следует немедленно обратиться к специалисту, который назначит антибиотик. До тех пор или когда визит к врачу невозможен - на помощь приходят жаропонижающие (пиралгин), анальгетики и антидиарейные препараты (смекта). Также рекомендуется диета на несколько дней.
Профилактика
Если есть подозрение на бактериальное пищевое отравление, врач назначит два анализа: один для анализа крови, а другой - для анализа стула. По результатам обследования проводится соответствующий вид лечения. В лечении, помимо фармакологических средств, в качестве вспомогательного средства могут использоваться кефиры и йогурты, содержащие бактериальные культуры.
Контент из medonet.Доменные имена pl предназначены для улучшения, а не замены контактов между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, возникших в результате использования информации, содержащейся на Сайте. Вам нужна консультация врача или электронный рецепт? Садись на галодоктора.pl, где вы можете получить онлайн-помощь - быстро, безопасно и не выходя из дома.
Бактериальные болезни - это болезни, вызываемые вредными бактериями, также известными как патогены.При заболевании бактерии пассивно или активно проникают ...
Моника ВасилонекНаша кишечная флора ежедневно подвергается воздействию вредных факторов.Мы часто сами его нарушаем. Между тем ее состояние сказывается не только на недугах ...
Зооноз, также известный как зооноз, возникает, когда болезнь передается от позвоночных животных человеку в естественных условиях.Факторы ... 9000 5 Мирослав Явень
Белые выделения из влагалища могут вызывать беспокойство у многих женщин.К счастью, не все выделения являются признаком заболевания интимных органов. Важные элементы ...
Моника ВасилонекВагинит - это состояние, которое чаще всего принимает форму бактериального вагиноза или вагиноза (вагинального кандидоза), вызванного дрожжами....
Марлена КостынскаяНеприятный запах из влагалища - неприятный симптом, который нельзя недооценивать, поскольку он может указывать на множество различных заболеваний и недомоганий.Когда мы наблюдаем ...
Слово патоген происходит от двух греческих слов: пафос, что означает страдание, и суффикс -гены, что означает «производитель чего-либо».Возбудитель - фактор, ответственный за ...
Различают вирусные, грибковые и бактериальные синуситы.В третьем случае требуется лечение антибиотиками. В случае заражения ...
Вымытые листья готовы к употреблению? Только в декларациях производителей.Измельченные и предварительно промытые листья салата, которые продаются в пакетах из фольги, являются настоящим разведением ...
Наиболее частые причины смерти в мире - сердечные приступы и инсульты. Ученые давно уверены, что знают об инсульте практически все. Оказалось, что это не так - на ...
ММ | PAPПищевое отравление - это острое желудочно-кишечное заболевание, которое возникает после употребления в пищу продуктов, загрязненных бактериями или бактериальными токсинами, недомогания также могут быть вызваны грибами или простейшими. Симптомы пищевого отравления зависят от возбудителя. Наиболее распространены так называемые Возможны жалобы со стороны желудочно-кишечного тракта, например тошнота, рвота, боль в животе, диарея и лихорадка.
Самым известным случаем пищевого отравления является сальмонеллез , вызванный сальмонеллой ( острая бактериальная диарея).
Заражение происходит при употреблении зараженных продуктов:
Источник заражения:
На проявление симптомов от употребления зараженной пищи уходит в среднем день (6-72 часа). По прошествии этого времени внезапно появляются следующие недуги:
Часто бывает жар. Эти симптомы, как правило, проходят самостоятельно, но если симптомы появляются после употребления подозрительных продуктов, необходимо обратиться к врачу.
Заболевания, вызванные палкой Salmonella , необходимо сообщать в областную санитарно-эпидемиологическую станцию (уведомление делает врач).
Эта широко известная бактерия в основном связана с инфекциями:
, хотя это также связано с пищевым отравлением.Это связано с вырабатываемым энтеротоксином, который может загрязнять пищевые продукты. Чаще всего источником инфекции является человек с поражением кожи (например, фолликулит, фурункулы) или носитель.
Стафилококк любит пищу, хранящуюся при высоких температурах, в основном:
В список угощений обычно входят:
Симптомы:
, которые появляются быстро после употребления зараженного продукта - от одного до нескольких часов. Реже наблюдаются лихорадка и диарея. Симптомы обычно исчезают спонтанно в течение 24 часов.
В последние несколько лет наблюдается рост заболеваемости иерсиниозом. Бактерии, вызывающие это заболевание, особенно любят более низкие температуры - оптимальным для их развития являются условия в холодильнике.
Еще ей нравятся продукты на гриле - это может скрываться в недостаточно приготовленном мясе. Бактерия несет ответственность не только за кратковременный дискомфорт в животе, так как клиническая картина может напоминать острый аппендицит. Реже появляются боли в костях и суставах. Это не означает, что мы должны убрать жареное мясо из нашего меню. Попробуем только убедиться, что мясо не полукровное.
Чтобы снизить риск отравления, стоит соблюдать железные правила гигиены:
Отдельной проблемой являются недуги, именуемые диареей путешественников, , то есть набором симптомов, связанных с желудочно-кишечной инфекцией, возникающей у людей, путешествующих, в основном, в страны с низкими санитарными стандартами.
Страны с повышенным риском заболеваний, в основном:
Заражение происходит пероральным путем через зараженную воду, грязные руки. Бактерия Esherichia coli ( E. coli ) является причиной большинства случаев диареи путешественников, других бактерий (например, Salmonella, Shigella ), вирусов и простейших реже.
Симптомы диареи путешественников напоминают «обычные» желудочно-кишечные инфекции:
Время от заражения до появления симптомов зависит от возбудителя: от нескольких часов (бактериальная, вирусная инфекция) до нескольких дней (простейшая инфекция).
Есть несколько золотых правил предотвращения диареи путешественников:
Антибиотикопрофилактика вызывает определенные споры из-за риска развития лекарственной устойчивости, она используется в группе людей с повышенным риском развития заболевания (включая людей с ослабленным иммунитетом, хронических больных).
При распространенных желудочно-кишечных жалобах основная цель - предотвратить обезвоживание (чрезмерная потеря воды и электролитов из-за рвоты, диареи или воздержания от жидкости).Для этого вам следует пить специальные жидкости для орошения полости рта (содержащие соответствующие пропорции электролитов и предотвращающие водные и электролитные нарушения), возможно, некрепкий чай или негазированную минеральную воду. При рвоте нужно часто пить небольшое количество (несколько глотков или чайных ложек) прохладной жидкости.
В настоящее время голодание не рекомендуется, после первых 4 часов регидратации можно вернуться к нормальной, легкоусвояемой диете.стоит ввести диету в составе:
позже расширить диету как часть легкоусвояемой диеты, тогда как тяжелая или острая пища запрещена в течение нескольких или нескольких дней.
Рекламируемые препараты для чудесного лечения диареи («одна таблетка, после проблемы») не рекомендуются , потому что диарея - это форма защиты организма, а зачастую и устранение микроорганизмов или их токсинов.Эти таблетки следует использовать для действительно исключительных ситуаций, таких как срочные поездки или краткосрочное пребывание. Можно использовать лекарственные препараты на древесном угле или обычно применяемые порошкообразные препараты. Доказано, что пробиотики, дрожжи zsaccharomyces boulardi и рацекадотрил (он снижает чрезмерную секрецию воды и электролитов в кишечнике) сокращают время пищеварения и интенсивность диареи.
Основные принципы лечения диареи путешественников те же - профилактика обезвоживания, диета.В странах с тропическим климатом затруднен надлежащий полив, поскольку жара, влажный воздух и солнечный свет вызывают повышенное потоотделение и, как следствие, потерю воды из организма, поэтому во время желудочных проблем лучше избегать солнечных ванн и оставаться в тени.
Лечение диареи путешественников включает введение антибиотика , так как в большинстве случаев причиной этого является бактериальное заражение. Перед отъездом попросите врача прописать вам антибиотик или обратитесь за помощью к местному врачу.Также стоит заранее узнать о санитарно-эпидемиологической ситуации в стране, в которую вы собираетесь, и возможности получения медицинской помощи. Перед отъездом необходимо правильно укомплектовать аптечку и своевременно провести защитные прививки.
При подозрении на пищевое отравление у себя (или у близкого человека), диарея появилась после экзотического путешествия, желудочно-кишечные заболевания тяжелые или сопровождаются тревожными симптомами - обратитесь к врачу.
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе новостей о здоровье и здоровом образе жизни, посетите наш портал еще раз!
Пищевое отравление - это ряд симптомов, возникающих после приема пищи, зараженной бактериями или другими микроорганизмами. Наиболее частые симптомы пищевого отравления - боль в желудке, рвота и диарея. Какие еще симптомы пищевого отравления? Как долго длится пищевое отравление? Что эффективно при пищевом отравлении?
Пищевое отравление - это нарушение функционирования пищеварительной системы в результате употребления пищи, загрязненной бактериями или другими микроорганизмами, например отравлением грибами .Бывают также вирусные пищевые отравления.
Пищевое отравление бактериальной природы - интоксикация, инфекция или токсикоз . Об интоксикации говорят, когда отравление было вызвано токсином, присутствующим в пище до ее употребления людьми. Инфекция - это пищевое отравление, вызванное бактериями, колонизирующими кишечник. С другой стороны, токсическая инфекция - это смешанное отравление.
Пищевое отравление грибкового характера обычно представляет собой серию заболеваний, вызванных употреблением в пищу продуктов с плесенью.От вирусного пищевого отравления чаще всего страдают дети. Этот тип пищевого отравления, обычно вызываемый ротавирусами, принимает форму кишечного гриппа.
См. Также: Пищевое отравление у ребенка - симптомы, длительность, лекарства
Симптомы пищевого отравления - это в основном боль в животе , рвота и диарея , но также могут возникать другие сопутствующие симптомы: газы, лихорадка, озноб, мышечные боли, головные боли, слабость.Вышеупомянутые виды пищевых отравлений похожи.
Только в случае интоксикации дополнительно возникают такие симптомы, как головокружение, двоение в глазах и даже парез лица. В случае же вирусного пищевого отравления главными из них являются рвота и диарея. Стоит отметить, что летом гораздо чаще встречаются пищевые отравления. Через какое время после употребления зараженной пищи появляются эти симптомы? В большинстве случаев через 1-6 часов после приема пищи, содержащей микроорганизмы.Иногда первые симптомы пищевого отравления проявляются уже на следующий день.
См. Чрезмерное количество газов - причины. А как насчет частых газов?
Как долго длится пищевое отравление, зависит от типа микроорганизмов, попавших в организм. Пищевое отравление обычно длится несколько дней . Если симптомы не исчезнут через несколько дней, обратитесь к врачу. Независимо от продолжительности пищевого отравления, если вы заметили кровь или желто-зеленую слизь в стуле, визит к врачу абсолютно необходим.
Другими симптомами пищевого отравления, требующими немедленной медицинской помощи, являются олигурия, нечеткое зрение, проблемы с дыханием . Также очень обильный понос, длящийся более суток, должен быть сигналом к обращению к врачу. Некоторые пищевые отравления приводят к госпитализации. К таким отравлениям можно отнести отравление сальмонеллой или ботулизмом.
Читайте также: Спазмы желудка - причины, что делать? А судороги?
Как правило, пищевое отравление не является заболеванием.Все, что вам нужно делать, это принимать лекарства от пищевого отравления. Лечение пищевого отравления основано на регидратации. Чтобы предотвратить обезвоживание, стоит пить не только воду, но и жидкости для регидратации, которые можно купить без рецепта в аптеке. Они обеспечат организм глюкозой, калием, натрием, магнием и кальцием, которые необходимы при пищевых отравлениях.
Популярным лекарством от пищевых отравлений является лекарственный древесный уголь. Уголь связывает бактерии и токсины в кишечнике, а затем выводится из организма вместе с ними.
Что рекомендуют фармацевты при пищевом отравлении? При пищевых отравлениях стоит обратиться к препаратам, содержащим , лоперамид, , диосмектит или нифуроксазид. В случае вирусного пищевого отравления рекомендуется использовать пробиотики, которые помогут восстановить естественную бактериальную флору кишечника.
Проверка: проблемы с пищеварением - симптомы, лекарства и домашние средства
Что есть при пищевом отравлении? Идея о том, что голодание - лучшее средство от отравления, давно ушла.Рекомендуется легкоусвояемая диета при пищевых отравлениях, состоящая из таких продуктов, как кисель, пудинг, каша, бисквиты, бисквиты, вареные яблоки, вареная морковь.
При пищевом отравлении нельзя есть жирную, острую, подогретую пищу, содержащую консерванты и искусственные красители. Что касается напитков, лучше всего подойдет негазированная вода или чай без сахара. Не следует пить молоко и газированные напитки. По мере исчезновения симптомов можно начинать вводить в рацион другие продукты, но постепенно.Начать стоит с вареного мяса и овощей. Вы должны вернуться к своему обычному питанию только после нормализации стула.
Читайте также: Расстройство желудка - лекарства и средства от расстройства желудка
Содержимое веб-сайта рецепта.pl предназначено только для информационных и образовательных целей и не может заменить контакт с врачом или другим специалистом. Администратор не несет ответственности за использование советов и информации, содержащихся на сайте, без консультации со специалистом.
.Наиболее частыми симптомами пищевого отравления у ребенка являются боли в животе, рвота и диарея.В то время как взрослые обычно могут распознать, переедают ли они или отравляются несвежим бутербродом в городе - или тошноту, вызванную мигренью или беременностью, - у малышей это, мягко говоря, проблематично. Почему? Во-первых, маленьким детям сложно описать, что с ними не так.
Если они могут говорить, они часто указывают только на боль в области живота или шеи. Иногда им не хватает слов, чтобы описать, что это за боль: тошнота и надвигающаяся рвота, а точнее боль в горле или одышка.Еще сложнее младенцам, которым в такой ситуации остается только плакать.
Симптомы пищевого отравления у детей похожи, по крайней мере на начальном этапе, на симптомы вирусных (включая грипп) и бактериальных инфекций. Как их отличить? Если у ребенка рвота, диарея и жар, это может быть как пищевое отравление (хотя тогда температура появляется гораздо реже), так и так называемоекишечный и желудочный грипп, чаще всего вызываемый ротавирусами.
Причины перекрута у ребенка:
Возвращаясь к отравлению - рвоте и соматической, а не психической диарее - важно действовать соответствующим образом, чтобы облегчить состояние ребенка и предотвратить возможные последствия неприятных недугов.
Травы помогут. Лучше всего заваривать ребенка мятой, ромашкой (они обладают антибактериальными свойствами), содержащиеся в них флавоноиды успокаивают слизистую желудка и расслабляют кишечник.Поскольку они также способствуют пищеварению, есть шанс, что организм справится с отравлением.
Ничего в первые моменты. Ребенок, страдающий рвотой, не хочет пить ни жидкости, ни еды. Если мы имеем дело с пищевым отравлением, рвотой и диареей очистите желудок от нежелательных веществ.
Малыш возвращает то, что он ел и что, вероятно, причинило ему боль. Конечно, это очень неприятно, но не стоит сразу же после серии рвоты бежать противорвотным средством, например, прописанным при укачивании.Рвота при пищевом отравлении имеет конкретную цель - вывести из организма вредные вещества. Это естественный, но раздражающий механизм, который не следует предотвращать сразу же после его запуска.
Когда вашего малыша рвет, будьте рядом с ним и поддерживайте его как можно эффективнее. Прежде всего, вам нужно предотвратить удушье, поддерживая ребенка над унитазом или унитазом. Когда она хочет отдохнуть, позвольте ей лечь на бок.В случае внезапной рвоты выделения из желудка не попадут в дыхательные пути. Мы можем предложить малышу воду, если он не хочет ее пить, его комфорт улучшится, если полоскать рот или полоскать рот.
Если ваша одежда грязная, смените ее как можно скорее. Однако не будем делать это насильно - ребенок должен чувствовать нашу поддержку в этот неприятный момент, не испытывая при этом дополнительных нагрузок. Позвольте нам предложить помощь мягко и чутко. Может случиться так, что ваш малыш просто захочет спокойно лежать и плакать, временно не заботясь о мокрых рукавах.Совершенно не время паниковать, чтобы сменить испачканное постельное белье, оставив ребенка дома - это можно будет сделать позже, когда ситуация немного успокоится.
Увидев, что вашего малыша хочет рвать, давайте мягко и спокойно объясним, что он в безопасности и что все неприятные симптомы скоро пройдут.
Большинство пищевых отравлений у детей проходят самостоятельно.Если съесть что-то несвежее или грязными руками, дискомфорт исчезает после нескольких посещений туалета, а боли в животе, тошнота и отсутствие аппетита исчезают максимум через два дня. Кишечный грипп длится немного дольше, до пяти-семи дней.
Наиболее вероятным риском рвоты или диареи у ребенка является обезвоживание, которое особенно опасно и быстро прогрессирует у младенцев. Вы должны проверять, регулярно ли ваш малыш смачивает подгузник. Если он не делал этого более четырех или шести часов и, что еще хуже, рвота продолжается, вам обязательно нужно обратиться к врачу.Вторым показанием к немедленному обращению к педиатру является изменение формы родничка - он становится вогнутым при обезвоживании. Если в течение часа записаться невозможно, поехали в больницу.
Важно различать рвоту и дождь у младенца. Ливень полностью физиологичен, и его обычно можно определить по небольшому количеству возвращенной пищи. Это примерно чайная ложка, две жидкости. В случае с детьми постарше нужно обращать внимание на регулярность мочеиспускания, сухость губ или видимую слабость.
Из-за риска обезвоживания после каждой серии рвоты старайтесь давать ребенку воду (как можно чаще небольшие количества жидкости), желательно с препаратом с электролитами (мы можем купить их в аптеке без рецепта). Когда диарея возникает и не проходит через несколько часов, и ребенок начинает испражняться почти только водой, мы должны дать ему противодиарейное средство. Чем младше ребенок, тем скорее это нужно сделать.
Если ребенок несколько часов не может пить даже жидкость, возвращает все, что пьет, обратитесь к врачу.Только он может принять решение о применении соответствующего противорвотного средства. Давайте не будем пытаться действовать в этом отношении самостоятельно.
Мы должны помнить, что наш малыш - независимо от того, вызваны ли диарея и рвота отравлением или «кишечником» - должен принимать соответствующие пробиотики, которые помогут восстановить надлежащую бактериальную флору. Их стоит давать, даже если симптомы длились всего несколько часов. .Диарея, боль в животе и жар - симптомы многих болезней и инфекций. Существует высокая вероятность того, что их источником может быть сальмонелла, поскольку они являются основной причиной пищевых отравлений. Заражение происходит при употреблении в пищу продукта, содержащего бактериальные токсины. Чтобы быстро предотвратить инфекцию, полезно знать, каковы причины и симптомы сальмонеллы и как ее лечить.
Сальмонелла - это тип бактерий, обитающих в клетках инфицированного организма. Они вызывают сальмонеллез , одну из четырех основных причин пищевых отравлений в мире. В настоящее время диагностировано около 2,5 тысяч. серотипы, то есть разновидности микроорганизмов Salmonella. Наиболее распространены в Польше Salmonella enteritidis или Salmonella typhimurium . Каждый из них вызывает отравление, но для определенных организмов различают определенные серотипы.Например, серотип Salmonella enterica Dublin специфичен для крупного рогатого скота, а серотип Salmonella enterica Choleraesuis - для свиней.
Сальмонеллез обычно протекает легко. Следовательно, лечение антибиотиками не требуется. Однако его не стоит недооценивать. Дети и пожилые люди подвержены риску более тяжелого течения этой инфекции. Ежегодно им страдают 550 миллионов человек, в том числе 220 миллионов детей. Время роста эпидемий сальмонеллы в Польше - период военного положения 1981-1990 годов.В свою очередь, рекордным по этому показателю считается 1980 год - около 700 тысяч. болезни. В настоящее время количество больных сальмонеллой в Польше уменьшается и оценивается примерно в 20-30 тысяч ежегодно. люди.
Чтобы свести к минимуму риск заражения сальмонеллой, важно знать, какие продукты особенно уязвимы для присутствия этой бактерии. В качестве первого источника упоминаются животные. Особенно птицу, свиней и крупный рогатый скот. Далее выделяют яйца и молочные продукты.Животные-хозяева также могут быть домашними, такими как собаки, кошки, попугаи и черепахи. Это особенно важно для детей, которые обычно очень близко контактируют с этими животными. В этом случае заражение может происходить пероральным путем. Бактерии сальмонеллы также можно найти на овощах и фруктах. Несмотря на их тщательную дезинфекцию и ополаскивание перед доставкой в магазин, некоторые бактериальные токсины остаются. Овощи с шероховатой бороздчатой поверхностью, населенными сложными бактериальными структурами, так называемымибиопленки.
Выполнение производителем строгих правил надлежащей гигиены не всегда гарантирует доставку продуктов, свободных от бактерий. Загрязнение может произойти во время сбора, хранения, обработки, хранения, упаковки или транспортировки сырья. Поэтому при приготовлении любой еды стоит мыть овощи и фрукты в проточной воде. В свою очередь, мясо, яйца и молочные продукты по возможности следует подвергать термической обработке. Вы также должны знать, при какой температуре погибает сальмонелла.При 56 ° C бактерии исчезают в течение 30 минут, а при 5–46 ° C они процветают. С другой стороны, при -20 ° C погибает только часть бактериальных клеток.
Преобладающие симптомы сальмонеллы - диарея и боли в животе. В отдельных случаях также могут наблюдаться головные боли, повышение температуры тела, рвота и озноб. При заражении сальмонеллой стул водянистый и иногда, но редко, с кровью. Однако если в стуле появляется значительное количество крови или гноя, это может вызвать воспаление кишечника или серьезное нарушение его функции, что требует отдельных методов лечения.

Инкубационный период сальмонелл, т.е. инкубационный период, составляет 6-48 часов. В свою очередь, продолжительность самой инфекции обычно составляет 2-7 дней. Если за это время бактериям удастся попасть из кишечника в кровоток, ситуация может осложниться. Это течение обычно наблюдается у людей с ослабленным иммунитетом. Тогда есть так называемый Сальмонеллез органов, поражающий центральную нервную, дыхательную или сердечно-сосудистую систему, может привести к серьезным осложнениям, таким как парез или дисбаланс.
Дети, инфицированные сальмонеллой, обычно более восприимчивы к симптомам сальмонеллы, чем взрослые. Диарея, возникающая несколько или даже несколько раз в день, приводит к значительному обезвоживанию организма. Как и у взрослых, также могут появиться жар, боли в животе и рвота. Сальмонеллез у детей нередко заканчивается лечением в стационаре. Затем маленькому пациенту делают капельницу из-за чрезмерного обезвоживания и слабости. Поэтому важно немедленно отреагировать.Вы должны соблюдать строгую гигиену при приготовлении следующего приема пищи и использовать фармацевтические препараты, прописанные врачом.
Для анализа на сальмонеллы (и шигеллы) требуется посев кала. Для эпидемиологического анализа необходимо будет сдать три образца стула за три дня подряд в стерильных контейнерах. Бактериологические тесты могут проводиться на провинциальной санитарно-эпидемиологической станции (WSSE), и их цель - определить, является ли пациент носителем.Результаты тестирования доступны в течение 2-7 дней.
Обязанность проведения такого анализа в соответствии с постановлением Минздрава распространяется на работников предприятий общественного питания, поскольку они, являясь перевозчиками, представляют эпидемиологическую угрозу. Стоимость тестирования на бациллы Salmonella и Shigella составляет около 100 злотых.
Легкую инфекцию, вызываемую сальмонеллой, можно лечить фармакологически с помощью назначенного лекарства:
Затем вам следует перейти на легкоусвояемую диету.Вы должны есть хорошо очищенные и приготовленные продукты, такие как картофель, рис, мясо и овощи. Порции должны быть меньше, но употреблять, например, каждые 2-3 часа. Необходимо обеспечить адекватное увлажнение. С другой стороны, у пациентов с тяжелым обезвоживанием, с сильной рвотой и диареей врач может порекомендовать глюкозу и жидкости с электролитами.
Однако в некоторых случаях могут потребоваться антибиотики. Это случается при сальмонеллезе органов, так называемомочаговое заболевание или у пациентов с риском тяжелой инфекции. Затем на 5-7 дней можно дать пациенту:
.