2011-2017 © МБУЗ ГКП № 7, г.Челябинск.

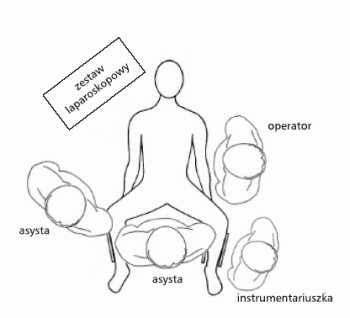
Желчный пузырь — удалять или нет?
Итак, что же делать, если в желчном пузыре присутствуют камни? Согласно европейскому подходу, трогать не нужно, если болезнь не беспокоит. Удаление желчного пузыря (холецистэктомия) показано только тогда, когда орган периодически дает о себе знать, имеются дискомфортные ощущения, а временами и приступы с ярко выраженной симптоматикой.
Желчный пузырь является поставщиком желчи в тонкую кишку, поэтому не следует лишний раз, травмируя его, нарушать его функционирование.
Логично, что если функция желчного пузыря близка к нормальной, то удалять его не нужно. Так как операция дает свои отрицательные последствия. Тем не менее, по этому поводу есть два мнения. Согласно одному из них, так как при диаметре камней меньше полсантиметра возможно их растворение, удалять желчный пузырь нет смысла, а согласно другому – при наличии камней желчный пузырь необходимо удалять в любом случае.
Но нужно учесть еще и особенности заболевания, наличие осложнений и других болезней. При боли справа в зоне подреберья, повод для холецистэктомии есть, но нужно учитывать и ряд других особенностей, поэтому каждый конкретный случай должен тщательно оцениваться врачом.
Стоит иметь в виду, что операция не избавит от холелитиаза. Мелкие камни выходят сами, а имеющие больший диаметр можно убрать малоинвазивными методами. Но в любом случае требуется соблюдение диеты и медикаментозная терапия.
Холелитиаз может сопровождаться образованиями доброкачественного и злокачественного характера. И здесь, особенно во втором случае, обязательно необходимо удаление желчного пузыря, как и при калькулезном холецистите.
Оперативное вмешательство показано при воспалении желчного пузыря или желчевыводящих протоков, а также при конкрементной обтурации желчевыводящих путей конкрементом.
И все же, при наличии камней в желчном пузыре, не сопровождающееся осложнениями, в большинстве случаев прибегают к выжидательной тактике.
Терапия возможна несколькими методами оперативного вмешательства. Малоинвазивный (лапароскопический) применяется как плановая операция, и предполагает отсутствие противопоказаний и осложнений. Полостная операция применяется в основном в экстренных и/или осложненных случаях. При необходимости лапароскопическая холецистэктомия может быть переведена в открытую полостную операцию.
В любом случае назначение той или иной зависит от размеров камней, состояния организма, наличия патологических процессов в тканях органа, осложнений.
Существуют безоперативные методики избавления от конкрементов путем растворения препаратами или разрушения с помощью УВЛ, но это тоже не излечивает от заболевания и через некоторое время могут образовываться новые конкременты, к тому же они имеют ряд противопоказаний.
Профилактика показана тем, у кого в вашей семье были случаи холелитиаза и тем, у кого заболевание находится в стадии ремиссии. В данном случае рекомендуется единожды в год сдавать анализы и делать УЗИ брюшной полости.
Также возникновение заболевания провоцирует неправильное питание, ожирение, резкое похудение, наличие хронических болезней. Профилактика в данном случае снизит шанс возникновения холелитиаза.
При каких поражениях желчного пузыря эта операция показана:
• Повторяющиеся приступы желчной колики, частые и мучительные – удаление желчного пузыря производится в плановом порядке.
• Кальцифицированный («фарфоровый») желчный пузырь – удаление в плановом порядке.
Такой желчный пузырь уже не справляется со своей работой, а может стать только источником неприятностей.
• Острый холецистит (осложненные формы или при отсутствии улучшения на фоне медикаментозного лечения) – удаление желчного пузыря в срочном порядке (в ближайшие 48-72 часа).
• Перенесенный острый холецистит в прошлом – удаление желчного пузыря в плановом порядке. Лучше через 4-6 недель, максимум – через 12 недель. Это делается для того, чтобы избежать повторных приступов острого холецистита (а его вероятность после уже перенесенного холецистита – почти 100%).
• Холедохолитиаз (наличие камней в общем желчном протоке) –проводится извлечение камня из протока. При данном состоянии часто приходится выполнить одновременно и удаление желчного пузыря.
• Приступ острого панкреатита, вызванного камнями из желчного пузыря – проводится удаление желчного пузыря после стихания явлений панкреатита, чтобы избежать данных приступов в дальнейшем.
• Острый панкреатит – жизнеугрожающее заболевание поджелудочной железы, поэтому его нужно избегать.
• "Акалькулезная холецистопатия" – в плановом порядке при наличии определенных условий. В России не является абсолютным показанием для проведения холецистэктомии.
В других случаях нужно пытаться справиться с проблемой с помощью медикаментов и диеты. Способ лечения определяет специалист на основе обследования.
Жизнь без желчного пузыря вполне комфортна и организм к ней адаптируется от полугода до полутора лет. Желчь у человека без желчного пузыря не накапливается, а постоянно поступает в двенадцатиперстную кишку.
Конечно, в новых условиях для хорошего самочувствия придется придерживаться специальной диеты – снизить количество жиров, сладкого, мучного, крепкого кофе и чая, не говоря уже о табаке и спиртных напитках. В целом, такая диета способствует оздоровлению всего организма.
Это руководство поможет вам подготовиться к операции по удалению желчного пузыря в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления.
Прочтите это руководство хотя бы один раз до операции и используйте его для справки во время подготовки к дню операции.
Берите это руководство с собой на все визиты в центр MSK, включая день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началу страницыЖелчный пузырь — это небольшой орган в форме капли, расположенный под печенью (см. рисунок 1). Его основная функция состоит в хранении желчи. Желчь — это вещество, которое вырабатывается в печени и помогает организму переваривать жиры. Желчный пузырь выделяет желчь, когда пища, особенно жирная, поступает в пищеварительный тракт. После удаления желчного пузыря эту функцию начнет выполнять печень.
Рисунок 1. Желчный пузырь
Холецистэктомия — это операция по удалению желчного пузыря. Желчный пузырь можно удалить одним из двух способов — методом лапароскопии или через открытый разрез (хирургический надрез). Ваш хирург обсудит с вами наиболее подходящий для вас вариант.
При удалении желчного пузыря методом лапароскопии ваш хирург сделает 4 очень маленьких разреза (см. рисунок 2). Каждый из них будет примерно длиной ½ дюйма (1,27 см).
Рисунок 2. Разрезы при лапароскопической холецистэктомии
Один из разрезов выполняется в пупке или возле него. Ваш хирург введет через этот разрез инструмент, который называется лапароскоп. Лапароскоп — это тонкая трубка с видеокамерой на конце. В брюшную полость (живот) нагнетается углекислый газ, чтобы она расширилась. В результате создается пространство, позволяющее хирургу свободно видеть ваши органы и ткани. Через остальные отверстия вводятся другие инструменты для удаления желчного пузыря. Затем желчный пузырь извлекается через разрез в пупке.
Лапароскопическая операция по удалению желчного пузыря занимает около 1–2 часов. В некоторых случаях пациенты в состоянии вернуться домой в день проведения операции.
Примерно в 10 % случаев желчный пузырь требуется удалить через больший разрез, который выполняется сверху вниз по центру брюшной полости. Такая операция занимает около 2 часов.
Вернуться к началу страницыИнформация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вы и ваша лечащая команда будете готовиться к операции вместе.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас в программу лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место его проведения будут указаны в напоминании о приеме, которое вы получите в кабинете хирурга. Вы поможете нам, если на дооперационное исследование возьмете с собой:
В день приема вы можете принимать пищу и лекарства как обычно.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Важная роль в процессе вашего лечения отводится лицу, осуществляющему уход. Перед операцией медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Кроме того, после операции и выписки из больницы данному лицу будет необходимо доставить вас домой. Также этот человек будет помогать вам дома.
Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит лечение рака. Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными .
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий прием.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Вы также можете прочитать материалы Заблаговременное планирование ухода и Как быть представителем по медицинской помощи, чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи.
До операции потренируйтесь выполняйть глубокие вдохи и прокашливаться. Ваш медицинский сотрудник выдаст вам стимулирующий спирометр, который поможет расширить легкие. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром. Если у вас возникли вопросы, обратитесь к своему медицинскому сотруднику.
До операции старайтесь получать хорошо сбалансированное здоровое питание. Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
4 % раствор CHG — это средство для очищения кожи, которое убивает различные микроорганизмы и предотвращает их появление в течение суток после использования. Приняв душ с этим раствором перед операцией, вы снизите риск инфицирования после операции. Вы можете приобрести антисептическое средство для очищения кожи на основе 4 % раствора CHG в ближайшей аптеке без рецепта.
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки за 7 дней до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
Прекратите принимать НПВП, такие как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Операция будет проводиться по одному из следующих адресов:
Центр дооперационной подготовки (Presurgical Center (PSC)) на 2-м этаже
1275 York Avenue (между East 67th Street и East 68th Street)
New York, NY 10065
2-й этаж, лифт М
Центр дооперационной подготовки (Presurgical Center),
который находится по адресу: 1275 York Avenue (между East 67th Street и East 68th Street)
New York, NY 10065
6-й этаж, лифт B
Вечером накануне дня операции примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG.
Ложитесь спать пораньше и постарайтесь хорошо выспаться.
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
За 2 часа до запланированного времени прибытия в больницу больше не употребляйте никакие жидкости. Это также касается воды.
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Примите душ с антисептическим очищающим средством для кожи на основе 4 % раствора CHG перед выпиской из больницы. Используйте то же средство, что и накануне вечером.
Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue. Он расположен на правой (северной) стороне улицы. Из гаража в больницу ведет пешеходный туннель.
Другие парковочные гаражи находятся по следующим адресам:
Вас попросят несколько раз назвать и продиктовать по буквам свои имя и фамилию, а также указать дату рождения. Это необходимо для вашей безопасности. В один день могут оперировать людей с одинаковыми или похожими именами.
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или сотрудник центра отвезет вас туда на каталке. Член операционной бригады поможет вам лечь на операционный стол и наденет вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать. Вам также установят мочевой катетер (Foley) для отведения мочи из мочевого пузыря.
После завершения операции на ваш разрез будут наложены хирургические скобки или швы. Кроме того, на разрезы вам наложат Steri-Strips™ (тонкие полоски хирургического пластыря) или Dermabond® (хирургический клей). Место разрезов может покрываться повязкой. Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началу страницыИнформация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
После операции вы проснетесь в палате пробуждения (Post Anesthesia Care Unit, PACU).
Вы будете получать кислород через тонкую трубочку, которая располагается под носом и называется носовой канюлей. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода.
Вам могут ввести катетер в мочевой пузырь для отслеживания количества вырабатываемой мочи. Кроме того, вам наденут компрессионные ботинки для улучшения кровообращения.
Вам могут установить обезболивающую помпу, которую называют аппаратом для аналгезии, управляемой пациентом (patient-controlled analgesia, PCA). Для получения дополнительной информации ознакомьтесь с материалом Управляемая пациентом аналгезия (УПА) (Patient-Controlled Analgesia (PCA)). Обезболивающее лекарство будет вводиться через IV-капельницу.
После пребывания в палате пробуждения вас переведут в больничную палату. Вскоре после того, как вас привезут в палату, вам помогут встать с кровати и пересесть в кресло.
Медсестра/медбрат расскажет вам, как восстановиться после операции. Ниже описаны некоторые рекомендации, которые помогут сделать этот процесс более безопасным.
Врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать лекарство по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Перед отъездом из больницы домой вам назначат обезболивающее лекарство.
Обезболивающие лекарства могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Ходьба поможет предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например пневмонии.
Ваш врач сообщит вам, когда вы сможете начать принимать пищу и пить. Это будет зависеть от времени вашей операции и вашего самочувствия после нее. Некоторые пациенты могут понемногу пить уже вечером после проведения операции. Большинство людей могут начать есть на следующий день после операции. Когда вы будете в состоянии принимать пищу, следует делать это, постепенно возвращаясь к обычному рациону питания с учетом переносимости тех или иных продуктов.
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки. Чтобы ознакомиться с дополнительными советами по увеличению количества калорий и белка в вашем рационе питания, попросите у медсестры/медбрата материал Правильное питание во время лечения рака. Если у вас есть вопросы по рациону питания, попросите направить вас к диетологу.
Если вы перенесли лапароскопическую операцию по удалению желчного пузыря, вас, скорее всего, выпишут через 24 часа. Если вы перенесли открытую операцию по удалению желчного пузыря, ваше пребывание в больнице продлится 2–3 дня.
Нам нужно знать, как вы себя чувствуете после выписки из больницы. Чтобы иметь возможность и дальше оказывать вам медицинскую помощь, мы будем ежедневно отправлять вопросы в вашу учетную запись MyMSK в течение 10 дней после вашей выписки из больницы. Эти вопросы называют послеоперационной анкетой Recovery Tracker.
Заполняйте послеоперационную анкету Recovery Tracker каждый день не позднее полуночи (24:00). Это займет у вас всего 2–3 минуты. Ваши ответы на эти вопросы помогут нам понять, как вы себя чувствуете и что вам нужно.
В зависимости от ваших ответов, мы можем запросить у вас дополнительную информацию или попросить вас позвонить хирургу. Вы всегда можете позвонить в офис вашего хирурга, если у вас возникли какие-либо вопросы. Для получения дополнительной информации ознакомьтесь с материалом Послеоперационная анкета Recovery Tracker .
Длительность присутствия боли и дискомфорта у каждого человека разная. Болевые ощущения могут остаться у вас и в момент возвращения домой, и, возможно, вы будете принимать обезболивающее лекарство. Следуйте приведенным ниже рекомендациям.
Да. Теплый душ расслабляет и помогает уменьшить мышечную боль. Принимая душ, используйте мыло и осторожно вымойте разрез. После душа насухо промокните эти зоны полотенцем и не накладывайте повязку на разрез (при отсутствии выделений). Позвоните своему врачу, если вы заметили покраснение или выделения из разреза.
Не принимайте ванну, пока не обсудите это со своим врачом во время первого визита после операции.
Да, отсутствие чувства голода после операции — обычное явление, также известное как пониженный аппетит. Старайтесь есть по нескольку раз меньшими порциями, употребляя в пищу продукты каждой группы (фрукты/овощи, мясо/птица/рыба, хлеб/злаки, молочные продукты). Это ускорит процесс заживления.
Обсудите со своим медицинским сотрудником способы предотвращения и устранения запоров. Вы также можете выполнять приведенные ниже рекомендации.
Не пейте спиртные напитки, если вы принимаете обезболивающие лекарства.
Расположение разреза будет зависеть от типа перенесенной операции. Если кожа под разрезом онемела, это нормально, ведь часть нервных окончаний была отсечена при операции. Через некоторое время онемение пройдет.
Меняйте повязку не менее одного раза в сутки и чаще, если она намокает от выделений. Если выделения из разреза прекратились, можно оставить его открытым.
Если при выписке на разрез наложены полоски пластыря Steri-Strips, они отойдут и отпадут сами. Если они не отпадут через 10 дней, вы можете снять их.
Если вы поедете домой с клеем на шве, он также отойдет и слезет самостоятельно, подобно пластырю Steri-Strips.
Да, чувство усталости (слабость) — это ожидаемый побочный эффект. Обычно на полное восстановление сил уходит 3 недели.
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Вы можете выполнять легкую работу по дому. По мере сил старайтесь мыть посуду, готовить легкие блюда и выполнять другие дела.
Вы можете вернуться к привычной сексуальной жизни, как только заживут разрезы, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Вы можете снова водить машину через 3 недели после операции, если вы не принимаете обезболивающие лекарства — они могут вызвать сонливость.
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. В большинстве случаев пациенты могут вернуться на работу через 1–2 недели после лапароскопической операции и через 3–4 недели — после открытой.
Физические упражнения помогут вам набраться сил и улучшить свое самочувствие. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Прежде чем переходить к более интенсивным физическим упражнениям, проконсультируйтесь со своим врачом или медсестрой/медбратом.
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. В большинстве случаев вам не следует поднимать ничего тяжелее 5 фунтов (2,3 кг) в течение как минимум 6 недель. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей.
После операции в связи с тяжелым заболеванием, вы можете испытать новое для вас чувство подавленности. Многие люди говорят, что в некоторые моменты им хотелось плакать, приходилось испытывать печаль, обеспокоенность, нервозность, раздражение и злость. Вы можете обнаружить, что не в состоянии сдерживать некоторые из этих чувств. Если это случится, постарайтесь найти эмоциональную поддержку.
Первый шаг на этом пути — рассказать о своих чувствах. Друзья и близкие могут помочь вам. Медсестра/медбрат, врач и социальный работник могут успокоить и поддержать вас и дать совет. Всегда рассказывайте этим специалистам о вашем собственном эмоциональном состоянии и об эмоциональном состоянии ваших друзей и близких. Для пациентов и членов их семьи доступны многочисленные материалы. Где бы вы ни находились — в больнице или дома, медсестры/медбратья, врачи и социальные работники готовы помочь вам, вашим друзьям и близким справиться с эмоциональными аспектами вашей болезни.
Ваш первый визит после операции состоится через 1–3 недели после выписки из больницы. Медсестра/медбрат дадут вам указания, как записаться на прием, в том числе сообщат номер телефона, по которому следует позвонить. В ходе этого визита ваш врач подробно обсудит с вами результаты лабораторных исследований.
Если у вас возникли вопросы или опасения, обратитесь к своему врачу или медсестре/медбрату. Вы можете связаться с ними с понедельника по пятницу, с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите врача, который дежурит вместо вашего.
Сообщите своему медицинскому сотруднику, если у вас:
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program)
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
Программа по вопросам сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program)
646-888-6024
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для мужчин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, эректильная дисфункция. Позвоните для получения информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Офис персональных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих. Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка
212-639-5982
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началу страницыКалькулезный холецистит, холелитиаз, или, как чаще его называют, желчнокаменная болезнь — это хроническое воспалительное заболевание, желчевыводящих путей, сопровождающееся образованием камней в желчном пузыре.
При длительном застое желчи в желчном пузыре, чему способствуют различные обменные нарушения и снижение сократительной способности желчного пузыря, компоненты желчи (чаще всего это холестерин) начинают кристаллизоваться и выпадать в осадок. Микроскопические кристаллы — микролиты — со временем увеличиваются в размерах, сливаются между собой и образуют крупные камни.
Первые настораживающие признаки — это тяжесть в правом подреберье, горечь во рту и тошнота после еды, которые являются общими признаками заболеваний желчевыводящих путей. Часто человек не подозревает о существовании камней в желчном пузыре до того момента, когда они обнаруживаются при УЗИ органов брюшной полости, а в худшем случае — когда развивается желчная колика и другие симптомы, обусловленные попаданием камней из желчного пузыря в общий желчный проток и его закупоркой.
Желчная колика — это боли в правом подреберье или «под ложечкой», в эпигастральной области, обусловленные сокращением стенок желчного пузыря, который стремится вытолкнуть закупорившую его «пробку». Интенсивность боли увеличивается, затем боль становится постоянной (до нескольких часов), после чего постепенно уменьшается и исчезает, когда подвижный камень возвращается в полость желчного пузыря. Между приступами болевые ощущения отсутствуют. Но если камень остается в желчном протоке, то могут развиваться такие осложнения, как острый холецистит, механическая желтуха, прободение желчного пузыря и развитие перитонита, которые требуют экстренной хирургической помощи.
Больных, страдающих желчнокаменной болезнью, подразделяют на две группы: пациенты с симптомами желчной колики и картиной острого холецистита, и пациенты, у которых наличие камней никак не проявляется.
В настоящее время подавляющее большинство хирургов сходится во мнении, что пациентам с бессимптомным течением холелитиаза при впервые обнаруженном камне небольшого размера не следует сразу выполнять профилактическую холецистэктомию (удаление желчного пузыря). Риск развития тяжелых осложнений при небольших единичных камнях оценивается как низкий, поэтому таким пациентам необходимо регулярно проходить ультразвуковые исследования брюшной полости и соблюдать рекомендации по образу жизни и питанию.
Многолетнее же наличие камней всегда сопровождается присоединением вторичной инфекции и развитием хронического холецистита, что влечет за собой различные заболевания соседних органов — печени и поджелудочной железы. Также длительно существующее воспаление повышает риск развития рака желчного пузыря. Поэтому врачи Хирургической клиники ЕМС рекомендуют после наблюдения бессимптомных камней в течение 2-х лет все же обратиться к хирургу за консультацией. При некоторых сопутствующих заболеваниях (например, сахарный диабет), при больших размерах камней, при патологических изменениях в самом желчном пузыре врач может рекомендовать удалить желчный пузырь в «спокойном периоде» заболевания после всестороннего обследования и подготовки пациента.
В случае калькулезного холецистита, когда пациента периодически беспокоят приступы желчной колики, хирурги рекомендуют холецистэктомию, которая должна быть выполнена в плановом порядке. Каждый последующий приступ может стать причиной развития острого холецистита, который, как уже отмечалось, может сопровождаться тяжелыми осложнениями со стороны печени и поджелудочной железы. Если развивается картина острого холецистита — желчная колика продолжается более 3-х часов, боль локализуется в правом верхнем квадранте живота, не снимается спазмолитическими препаратами, повышается температура, возникает тошнота и рвота — следует вызвать скорую помощь.
Врачи Хирургической клиники ЕМС круглосуточно готовы выполнить оперативное вмешательство по поводу калькулезного холецистита наименее травматичным и самым безопасным методом — с использованием лапароскопического доступа. Вне зависимости от того, сколько камней обнаруживается в желчном пузыре – один крупный или много мелких — желчный пузырь удаляется полностью. Существуют противопоказания к холецистэктомии лапароскопическим доступом – в этом случае хирург может принять решение выполнить открытую, лапаротомическую операцию.Патологически измененный желчный пузырь не может полноценно выполнять свои функции, и является причиной постоянных болей и источником хронической инфекции. Поэтому холецистэктомия, выполненная в соответствии с показаниями квалифицированного врача, улучшает состояние пациента и не отражается на функции пищеварения.
Оценить
Средняя: 4,25 (81 оценка)
Ваша оценка:
ОтменитьПорой пациенты полагают, что для решения проблемы достаточно устранить камни. Важные аргументы в пользу удаления всего органа привел хирург клиники WMT Алексей Юрьевич Шапин.
Желчнокаменная болезнь – это, в первую очередь, плата за рафинированное питание. Раньше предки питались сырыми продуктами, вырабатывалось огромное количество желчи для переработки всего объема. Сейчас пища «пустая», лишенная полезных микроэлементов. Такая культура питания приводит к развитию атеросклеротических бляшек в сосудах слизистой желчного пузыря. Когда бляшки контактируют с желчной кислотой, образуются камни. Если это произошло, значит желчный пузырь уже утратил свои свойства и не работает на благо организма.
Практика показала, что при устранении камней с сохранением желчного пузыря, через некоторое время они образуются заново. Это происходит по одной причине: часть желчного пузыря, рассеченная для удаления камней, после зашивания становится главным фактором кристаллообразования, и процесс роста конкрементов становится быстрее. Конечно, можно удалить только камни, но в этом нет логики: они будут появляться заново, и пациент каждый раз должен переносить риски хирургического вмешательства.
Камни в желчном пузыре являются раздражающим фактором, который провоцирует онкопатологию. Длительное постоянное воспаление активно влияет на развитие рака желчного пузыря, рака желчных протоков.
Многие думают, что удалить желчный пузырь – это долго и тяжело, но операция длится в среднем всего 40-60 минут. Она выполняется при помощи современного эндоскопического оборудования, когда на теле делаются небольшие разрезы 5-10 мм. Реабилитация быстрая, пациент уже на следующий день комфортно ходит. Качество жизни улучшается, уходят боли и приступы, появляется возможность питаться без строгих диет.
Если вы столкнулись с воспалением желчного пузыря, то знаете, как это мучительно. Освободите себя от боли, запишитесь на прием к хирургу клиники WMT по телефону: 8-800-123-45-67 или оставьте заявку на сайте.
Мы находимся по адресу: Краснодар, ул. Постовая, 33
Заезд на бесплатную парковку для гостей клиники с ул. Пушкина.
28.11.2018
Образование камней в желчном пузыре является основным признаком желчнокаменной болезни (ЖКБ). В России и Европе это заболевание регистрируется у 10-15% населения. Источником развития камней являются холестерин, соли и другие компоненты желчи, которая образуется в печени и затем накапливается в желчном пузыре. Образованию желчных камней способствуют застой желчи, воспаление в стенке желчного пузыря и протоков, нарушения гормонального фона и обмена веществ. Иногда желчные камни могут себя не проявлять, но чаще всего вызывают боль и другие беспокойства. Наибольшую опасность представляют осложнения желчнокаменной болезни.
Чем опасна желчнокаменная болезнь?
- Наличие камней в желчном пузыре постоянно поддерживает воспаление в его стенке. При наличии провоцирующих факторов – приеме жирной пищи, алкоголя, физической нагрузке – воспаление обостряется, и развивается приступ острого холецистита, который может потребовать экстренной операции. Полностью вылечить хронический холецистит при наличии камней в желчном пузыре невозможно.
- Сокращение желчного пузыря после приема пищи может привести к вклинению камня в выводной проток пузыря, в результате чего желчный пузырь закупоривается и создается эффект «отключенного желчного пузыря».
- Мелкие камни могут проскакивать из желчного пузыря в желчные протоки, вызывая желтуху и острый панкреатит. Эти заболевания требуют экстренного оперативного лечения и до настоящего времени нередко приводят к смерти.
- Крупные камни могут вызвать пролежень в стенке желчного пузыря. При этом обычно развивается свищ между желчным пузырем и кишечником. Постоянный заброс кишечного содержимого в желчный пузырь и желчные протоки приводит к развитию в них тяжелого воспаления.
- При длительном течении калькулезного холецистита неминуемо развивается хронический панкреатит. В этом случае даже ликвидация холецистита (удаление желчного пузыря) не дает полного выздоровления, поскольку панкреатит продолжает вызывать боли и другие жалобы.
- Длительное травмирование стенки желчного пузыря находящимися в нем камнями может привести к развитию рака желчного пузыря.
Способы лечения желчнокаменной болезни?
Основным способом лечения желчнокаменной болезни является хирургический. Методы растворения и дробления желчных камней не оправдали себя из-за низкой эффективности, большого числа осложнений и высокой стоимости лечения.
Уже на протяжении более 100 лет основной операцией, применяющейся при ЖКБ, является холецистэктомия – удаление желчного пузыря. Удалять одни только камни не имеет смысла, поскольку причина болезни состоит в том, что больной желчный пузырь образует камни, а не камни вызывают болезнь желчного пузыря.
Раньше желчный пузырь удаляли через большой разрез брюшной стенки. Сейчас «золотым стандартом» в лечении ЖКБ является лапароскопическая холецистэктомия, выполняемая через небольшие проколы. Операция занимает около часа. Послеоперационное пребывание в стационаре – 1-2 сутки. После операции рекомендуется ограничить избыточную физическую нагрузку и соблюдать диету в течение 1-2 месяцев.
Сегодня лапароскопическая холецистэктомия является достаточно безопасной операцией. Частота осложнений не превышает 0,1-0,3%, что ниже, чем при открытых операциях.
Что делать при выявлении ЖКБ?
Не стоит ждать осложнений! Первый шаг на пути к выздоровлению - позвоните нам и приезжайте на консультацию к врачу-хирургу. Специалист нашей многопрофильной клиники определит необходимость оперативного лечения и ответит на все интересующие Вас вопросы.
На сегодняшний день один только перечень опасных для жизни осложнений ЖКБ диктует необходимость безотлагательного лечения этого заболевания. Следует признать безнадежно устаревшими рекомендации «не удалять камни, если они не беспокоят».
Узнайте больше о возможностях Центра малоинвазивной хирургии многопрофильной клиники «Реавиз».
По критериям, установленным медицинским сообществом, само по себе отсутствие желчного пузыря - не показание для присвоения инвалидности, т.к. оно не мешает трудовой и умственной деятельности. В случае, если работа пациента связана с тяжелым физическим трудом или высоким психическим и эмоциональным напряжением, ему могут быть рекомендованы облегченные условия труда.
Инвалидность после удаления холецистэктомии может быть присвоена, если во время или после операции появились осложнения.
Для получения группы инвалидности необходимо обратиться за медико-социальной экспертизой (МСЭ).
Сама по себе печень не болит - в ней нет нервных окончаний, отвечающих за чувство боли. Если вы испытываете боль и дискомфорт в области правого подреберья, вероятно, это последствия операции на желчном пузыре, которые должны пройти в течение недели.
Если симптомы не проходят, это может свидетельствовать о развитии постхолецистэктомического синдрома (ПХЭС), с чем рекомендуется обратиться к гастроэнтерологу.
Сексуальная активность, подобно спорту, характеризуется большим диапазоном возможных физических и физиологических нагрузок. После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
Планировать беременность следует не раньше, чем через 3-6 месяцев после успешной операции. За этот период организм восстановит силы и станет ясно, есть ли негативные последствия после вмешательства.
В любом случае, беременность, роды, гормональные изменения - это факторы риска образования новых камней. Во время и после вынашивания необходимо уделить особое внимание питанию будущей матери, желательно находиться под наблюдением гастроэнтеролога и диетолога, делать профилактические УЗИ желчных протоков.
Это зависит прежде всего от вида проведенной операции. При менее инвазивном лапароскопическом удалении желчного пузыря ограничения по подъему тяжестей в послеоперационный период менее значительны: не поднимать вес выше 9-10 кг в первые 4-6 недель. При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
После завершения восстановительного периода можно пробовать поднимать более значительные веса, однако при этом необходимо прислушиваться к своему самочувствию. Если вы почувствуете неприятные ощущения в области живота, то следует прекратить подъем тяжестей и проконсультироваться с доктором.
Обычная простуда, ОРЗ или ОРВИ могут поразить любого человека, а организм пациента после удаления желчного пузыря особенно уязвим, так как его иммунитет снижен в первые недели после операции и общего наркоза. Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Опасность заключается в том, что у некоторых людей после проведения хирургических операций может развиться послеоперационная пневмония. Симптомы этого заболевания на начальных стадиях напоминают обычную простуду. Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Аналогичным образом следует поступить в случаях, когда температура 37,1-38 °C держится на протяжении нескольких дней или простудные симптомы постепенно усиливаются.
Повышение температуры тела в горячей ванне или бане усиливает кровоток и воспалительный процесс, если он есть. Мыться в теплой и горячей воде можно через 3-4 недели после снятия швов - с осторожностью, не подвергаясь воздействию высокой температуры дольше, чем это необходимо.
Необходимо быть аккуратным:
Постарайтесь отказаться от сигарет или хотя бы максимально снизить их количество. Никотин - один из факторов образования новых камней в желчных протоках. Кроме того, иммунитет после любой операции ослаблен, и риск осложнений становится выше. Для избегания послеоперационной пневмонии курильщикам по меньшей мере за две недели до предстоящей операции рекомендуется прекратить употреблять изделия с никотином, включая жвачки и никотиновые пластыри.
Это же касается и употребления алкогольных напитков. Принятие алкоголя в послеоперационный восстановительный период может приводить к повышенному риску осложнений, например диарее, повышению печеночных ферментов в крови и замедлению восстановления организма.
Образ жизни кардинально не меняется после восстановительного периода, поэтому через 1 месяц, как и через 2, 3, 4, 5, 6 месяцев, через год или два главное придерживаться общих рекомендаций.
Основные изменения после холецистэктомии фокусируются на рационе и физических нагрузках. Они должны быть щадящими и вводиться постепенно и осторожно. В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
Важно не подстегивать организм, а постепенно и осторожно вводить в свой распорядок новые элементы, оздоравливающие и укрепляющие тело в новых реалиях. Полезно активно практиковать наиболее щадящие и гармоничные виды спорта, улучшающие обмен веществ и снижающие уровень стресса (йогу, скандинавскую ходьбу, плавание). Пищеварительная система чутко реагирует на уровень стресса, поэтому важно избегать предельных эмоциональных нагрузок, осваивать различные методы защиты от переутомления (аутогенные тренировки, техники дыхания) или обратиться за помощью к психотерапевту.
Желчный пузырь представляет собой небольшой орган, расположенный под печенью в верхней правой части живота. Его основная функция заключается в хранении и концентрации желчи, вырабатываемой печенью, которая необходима для переваривания жирной пищи.
Наиболее частым заболеванием этого органа является образование и накопление в нем желчных камней, чему может способствовать неправильное питание с высоким содержанием жиров.Обычно он протекает бессимптомно, но может вызывать воспаление и связанный с ним дискомфорт.
Наиболее частым симптомом является сильная боль в верхней правой части живота (см. Боль в животе), обычно возникающая вскоре после приема жирной или острой пищи и продолжающаяся от 30 минут до 6 часов. Эта боль может иррадиировать в позвоночник, правую лопатку или плечо. Это может сопровождаться повышением температуры тела, тошнотой, рвотой или газообразованием.
Когда холецистит (или холецистит), подтвержденный ультразвуковым исследованием (см. Камни в желчном пузыре, Острый холецистит), сопровождается болью, хирургическое удаление желчного пузыря является наиболее эффективным методом лечения. Процедура также показана пациентам молодого возраста, людям с высокими отложениями в желчном пузыре и при высоком риске тяжелых осложнений.
Как и любая операция, холецистэктомия требует соответствующей подготовки.Вы должны сдать анализы, назначенные врачом, а в день процедуры вы должны быть натощак (прекратите есть твердую пищу за 8 часов, а жидкость за 4 часа до процедуры).
Лапароскопическое удаление желчного пузыря включает выполнение нескольких (3-4) небольших разрезов в брюшной стенке для введения лапароскопа (устройства с камерой на конце) и инструментов малого диаметра, используемых хирургом во время операции.Для оптимального и безопасного доступа к пузырю необходимо закачать газ (углекислый газ) в брюшную полость. Затем хирург вырезает больной фолликул, после чего из брюшной полости удаляется газ, а над небольшими разрезами накладываются швы. Однако могут быть случаи, особенно у пациентов с абдоминальной хирургией в анамнезе, когда может потребоваться открытая холецистэктомия (конверсия). Затем хирург делает продольный разрез под правой реберной дугой.
Как и при любой хирургической процедуре, лапароскопическая холецистэктомия имеет некоторый, но очень небольшой риск развития осложнений. Наиболее важными из них являются повреждение желчных протоков и кровотечение. Смертность, связанная с этим типом операции, также невелика и в основном затрагивает людей с другими серьезными заболеваниями.
Сразу после операции у вас могут возникнуть связанные с операцией боль и газы, а также временная задержка стула.Возвращение к повседневной деятельности обычно происходит вскоре после процедуры. Однако следует помнить, что в течение первых нескольких недель следует избегать физических нагрузок, особенно ношения тяжестей, и придерживаться легкоусвояемой диеты с небольшим количеством жиров и без острых приправ.
Желчный пузырь не требуется для правильного переваривания жиров, хотя у некоторых пациентов может возникнуть диарея после приема большой и жирной пищи.Некоторые пациенты могут по-прежнему испытывать расстройство желудка, дискомфорт после еды или изжогу, но эти симптомы беспокоят гораздо меньше, чем до процедуры, и реже встречаются у людей с более тяжелыми симптомами желчного пузыря.
.Лапароскопическая холецистэктомия (ЛХГ) — наименее инвазивная операция по удалению желчного пузыря. С 1990-х годов этот метод заменил рутинную холецистэктомию, выполняемую классическим методом. С тех пор хирургическое вмешательство с применением лапароскопии применяют при лечении желчнокаменной болезни, острого и хронического холецистита, полипоза желчного пузыря, акамусного холецистита.Точно такие же показания использовались до сих пор для классической холецистэктомии. В настоящее время показанием к операции классическим методом выбора является рак желчного пузыря.
ЭПИДЕМИОЛОГИЯ:
В США желчнокаменная болезнь встречается примерно у 20 миллионов человек. С другой стороны, в Западной Европе от него страдает около 20% общества. Около 10-15% людей с камнями в желчном пузыре не имеют никаких симптомов. У 20% людей разовьются симптомы печеночной колики, а у 1-4% разовьются симптомы острого холецистита, панкреатита из-за конкрементов, протоковых камней и механической желтухи.Заболеваемость камнями желчного пузыря увеличивается с возрастом, со значительным преобладанием у женщин. Пик заболеваемости приходится на возраст от 50 до 60 лет и составляет около 20% у женщин и 5% у мужчин.
ЧТО ТАКОЕ КАМНИ КОЛОКОЛЬЧИКА?
Камни обычно состоят из холестерина, желчных пигментов, неорганических ионов (например, кальция) и белков. Эти компоненты могут присутствовать в различных пропорциях. Подавляющее большинство составляют холестериновые и пигментные камни (смешанные).Образованию камней в желчном пузыре способствуют ожирение, диета, богатая животными жирами, гиперхолестеринемия и диабет.
КОГДА ЛЕЧЕНИЕ?
Лапароскопические операции на желчном пузыре следует выполнять при повторных приступах желчной колики в виде сильных болей в области правого подреберья, сопровождающихся иррадиацией в правое и левое подреберье, сопровождающихся тошнотой, рвотой и анорексией. Дополнительно могут появиться озноб, лихорадка и механическая желтуха.
ПРЕИМУЩЕСТВА ЛАПАРОСКОПИЧЕСКОЙ ОПЕРАЦИИ:
Самым большим преимуществом лапароскопической хирургии является предотвращение обширной травмы, связанной с обширным рассечением кожи в случае классического метода. Следовательно, делая 4 очень маленьких разреза, мы получаем очень хороший косметический эффект, сокращаем время выздоровления и значительно уменьшаем боль. Также следует отметить, что при операциях, выполненных классическим методом, средний срок пребывания больного в стационаре составляет около 7 дней, тогда как при операциях с применением эндоскопических методов больной выписывается из стационара на второй день после операции.Еще одним несомненным преимуществом лапароскопической хирургии является профилактика послеоперационных спаек, возникающих при классических операциях. Также лапароскопический метод статистически отягощен значительно меньшим количеством осложнений, связанных с лучшим обзором операционного поля, а также связанным с меньшей периоперационной травмой.
ПРОТИВОПОКАЗАНИЯ:
Абсолютными противопоказаниями к лапароскопическим операциям являются:
• острый коронарный синдром (инфаркт миокарда),
• нестабильность гемодинамики (декомпенсированная недостаточность кровообращения),
• декомпенсированная недостаточность дыхания и кровообращения,
• коагулопатия (коагулопатия).
Относительными противопоказаниями к лапароскопическим операциям являются:
• ранее диагностированная диафрагмальная грыжа,
• хроническая недостаточность кровообращения и дыхания,
• состояние после перенесенного инфаркта миокарда,
• ишемическая болезнь сердца,
• нарушения проводимости сердца (в т.ч. нелеченая аритмия),
• многочисленные операции на брюшной полости,
• беременность свыше 12 недель.
Следует также помнить, что каждая лапароскопическая процедура может потребовать перехода на классический метод из-за вышеупомянутых осложнений, а также анатомических аномалий.
Автор текста: Лукаш Гмерек, доктор медицинских наук (на фото), специалист по общей хирургии, проктолог.
.Хирургическое удаление желчного пузыря чаще всего проводится в связи с закупоркой желчных протоков камнями, образовавшимися внутри желчного пузыря. Хирургия является наиболее эффективным методом лечения желчнокаменной болезни. Операция по удалению желчного пузыря (холецистэктомия) в большинстве случаев может быть выполнена лапароскопически. Это гораздо менее инвазивный тип операции, чем традиционная открытая хирургия.Лапароскопическое удаление желчного пузыря предполагает выполнение нескольких небольших (до 1,5 см) разрезов в брюшной стенке, через которые хирург вводит в брюшную полость камеру (лапароскоп) и хирургические инструменты. Видимые шрамы, оставшиеся после процедуры, очень маленькие. После лапароскопического удаления желчного пузыря пациент возвращается к нормальной деятельности намного быстрее, чем после открытой операции.
| Продолжительность лечения (в зависимости от метода) | около 1 часа |
| Анализы, необходимые для лечения | Морфология, мочевина, креатинин, глюкоза, ионограмма, МНО, ААТТ, Билирубин, Группа крови, анти-ВГС, HBS |
| Анестезия | общий |
| Пребывание в больнице | до 24 часов |
| Период тяжелой дисфункции | 1-2 дня |
| Период ограниченной дисфункции | спо неделю |
| Снятие швов - первое посещение | 7 дней |
| Переодевание | ежедневно |
| Противопоказания к процедуре | недостаточность кровообращения |
Удаление желчного пузыря является одной из наиболее распространенных хирургических операций. В настоящее время эта процедура в большинстве случаев выполняется лапароскопически. В медицинской терминологии операция называется лапароскопической холецистэктомией.
Наиболее часто для обнаружения камней в желчном пузыре используется УЗИ
Хотя лапароскопия имеет много преимуществ, этот метод хирургии не может быть использован у всех пациентов. Трудности могут возникнуть у пациентов, ранее перенесших операции на органах брюшной полости или имеющих другие сопутствующие заболевания.Консультация с вашим лечащим врачом и лапароскопическим хирургом определит, можно ли использовать лапароскопическую операцию в вашем случае.
В описании ниже показана типичная подготовка к процедуре, однако следует помнить, что у каждого хирурга могут быть свои предпочтения:
Лапароскопия не может быть выполнена у небольшого числа пациентов.Факторами, повышающими вероятность конверсии в открытую операцию, являются: ожирение, перенесенные абдоминальные операции, проблемы с визуализацией органов брюшной полости во время операции и кровотечение во время операции.
Решение об изменении метода операции принимается хирургом до или во время операции. При принятии решений хирург руководствуется безопасностью пациента. Переход на открытый метод – это не осложнение, а лишь изменение метода лечения.
(вождение автомобиля, подъем по лестнице, подъем легких грузов).
Осложнения после лапароскопической холецистэктомии относительно невелики и обычно проходят очень быстро. Перед любой операцией убедитесь, что у вашего хирурга есть необходимый опыт для выполнения этого типа операции.
К осложнениям лапароскопической холецистэктомии относятся: кровотечение, инфекция, тромбоэмболия и сердечно-сосудистые заболевания. Случайное повреждение других смежных анатомических структур, таких как тонкая кишка, является одним из осложнений, требующих корригирующего хирургического лечения. Утечка желчи из крошечных протоков печени является очень редким осложнением.
Многочисленные научные исследования четко задокументировали, что количество осложнений после лапароскопической холецистэктомии сравнимо с количеством осложнений, наблюдаемых после традиционных процедур.
Обратитесь к врачу, если вы испытываете какие-либо из следующих симптомов:
328.015
90 161 90 162 Родственные 90 163 90 164
90 168
.
Желчный пузырь, также называемый желчным пузырем, является частью желчевыводящей системы. Расположенный в верхней правой части живота, он собирает желчь, вырабатываемую печенью. Желчь играет чрезвычайно важную роль в процессе пищеварения, особенно в абсорбции жиров. Когда он не нужен, печень не сливает его прямо в двенадцатиперстную кишку, а хранит в мешочке.Его резерв используется, когда, например, необходимо переварить тяжелую, жирную пищу.
Желчь в сумке выделяется за счет сокращения мышц фолликула. Затем она стекает в двенадцатиперстную кишку. К сожалению, бывает, что этот процесс нарушается. Тогда можно заниматься мочекаменной болезнью или холециститом.
Когда внутри желчного пузыря образуются отложения, возникает мочекаменная болезнь.Камни образуются в результате нарушенного состава желчи или появления бактерий в желчных протоках. Отложения препятствуют оттоку желчи и раздражают слизистую оболочку фолликулов. Когда они закрывают ему рот, возникает приступ желчной колики.
О приступе свидетельствует внезапная острая боль под правой реберной дугой. Чаще всего возникает после приема жирной пищи, а затем постепенно исчезает.Дополнительно могут появиться тошнота, рвота и изжога.
Осадки благоприятствуют:
К факторам риска относятся также пол (женщины болеют чаще), пожилой возраст, наследственные склонности и ожирение. При симптоматическом лечении приступа желчной колики применяют обезболивающие и спазмолитики. Следующим этапом является хирургическое вмешательство. Операция, называемая холецистэктомией, может выполняться классическим или лапароскопическим путем.
Вы планируете холецистэктомию? Учреждения, предлагающие такое лечение, можно найти на сайте клиники.пл.
Желчный пузырь обычно воспаляется при наличии камней. Симптомы острого холецистита:
Эти симптомы иногда также сопровождаются тошнотой, рвотой и желтухой. Припадок чаще возникает ночью, а также вскоре после приема тяжелой пищи или употребления алкоголя. Это может занять до шести часов!
Перечисленные выше симптомы должны заставить нас обратиться к врачу, так как острое воспаление желчного пузыря может привести к развитию серьезных осложнений, таких как, например, перитонит.
Хронический холецистит может развиться с самого начала в этой форме или перейти из острой в хроническую. Обычно это связано с наличием бактерий в везикуле. Симптомы беспокоят гораздо меньше, чем при остром воспалении – они обычно обостряются у пожилых или беременных женщин.
Симптомы включают вздутие живота и чувство распирания, запоры, отвращение во рту и отрыжка. Эти недуги обостряются после приема тяжелой, жирной пищи, употребления алкоголя, интенсивных физических нагрузок или сильного стресса.
Примечание: Хроническое воспаление может стать острым.
Оба типа холецистита можно лечить медикаментозно. Также важно ввести обезжиренную диету. Если врач обнаруживает камни в желчном пузыре в процессе диагностики, рекомендуется холецистэктомия. Операции не проводят только людям с абсолютными противопоказаниями, т.е. пожилым и больным.
Иссечение желчного пузыря — процедура, которую лучше проводить планово, чем экстренно. В случае острого воспаления могут возникнуть осложнения, и хирургическое вмешательство в такой ситуации более рискованно.
Полезно знать, что желчные камни удаляются вместе с мешочком - это потому, что в пустом пузыре, вероятно, в любом случае отложились бы отложения, а его удаление не имеет серьезных последствий.
Желчный пузырь можно удалить классическим или лапароскопическим путем. В настоящее время значительно чаще используется второй метод, но решение о выборе методики лечения принимает врач во время консультации с пациентом. Преимуществом лапароскопической холецистэктомии несомненно является тот факт, что хирург получает доступ к внутренней части брюшной полости без необходимости вскрытия ее оболочки. Это сокращает пребывание пациента в стационаре, а также весь процесс выздоровления и обеспечивает лучшие косметические результаты.Обе процедуры проводятся под общим наркозом.
Подготовка пациента ничем не отличается от той, которая требуется для других хирургических процедур: за неделю до операции следует прекратить прием антикоагулянтов, а также необходимо выполнить анализы, такие как анализ крови и время свертывания крови. Подробный список с рекомендациями пациент получит во время квалификации на процедуру.
Сама холецистэктомия обычно занимает около часа.В лапароскопическом варианте в брюшную полость вводят камеру и микроинструменты, благодаря которым оператор разрезает желчный пузырь. Он может отслеживать все свои движения на мониторе.
Хотя хирургическое удаление желчного пузыря не является сложной процедурой, оно сопряжено с риском осложнений.К счастью, это случается не часто. К ним относятся в основном:
Средняя стоимость холецистэктомии составляет 4800 злотых, при этом самая низкая цена процедуры составляет 3000 злотых, а самая высокая - 7500 злотых.В большинстве учреждений операция, выполненная лапароскопическим методом, по цене не отличается от процедуры, выполненной по классической методике. Однако есть клиники, где разница составляет даже несколько сотен злотых.
Наиболее важной рекомендацией после операции на желчном пузыре является переход на легкоусвояемую диету с низким содержанием жиров.
В основном это нежирное мясо и рыба, нежирные молочные продукты, пшеничный хлеб или хлеб грубого помола, картофель, манная крупа, овсянка и белый рис.Овощи и фрукты следует есть после варки или запекания – без кожуры.
Пищу нельзя жарить. Предпочтительными формами обработки являются запекание, тушение, варка в воде и приготовление на пару. Также важен объем приемов пищи. Лучше есть небольшими порциями 5-6 раз в день, чем 3 раза в день обильно питаться. Следует избегать следующего:
Кроме того, нельзя переусердствовать с потреблением продуктов с высоким содержанием клетчатки. К ним относятся: цельнозерновой хлеб, сырые фрукты и овощи, орехи, семечки и семечки.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 142
ИсточникиБоль, ощущаемая высоко под правыми ребрами, может указывать на желчную колику. Как только ультразвуковое сканирование подтвердит воспаление желчного пузыря, врач часто направляет пациента на холецистэктомию. Узнайте, что представляет собой эта процедура.
Желчный пузырь представляет собой небольшой орган, расположенный в верхней правой части брюшной полости.Он отвечает за хранение и сгущение желчи, вырабатываемой печенью, необходимой для переваривания жиров. Наиболее распространенной причиной удаления желчного пузыря является желчнокаменная болезнь, которая затрагивает до 20 процентов. Население.
Больные чаще всего обращаются в больницу с сильным приступом боли, так называемым желчная колика, вызванная острым воспалением желчного пузыря. Боль локализуется в правой части живота, но, в отличие от аппендицита, локализуется высоко, чуть ниже правых ребер.
Боль в желчном пузыре может ощущаться как разлитая, иррадиирующая в позвоночник, правую лопатку или плечо. Иногда также наблюдается повышение температуры тела, тошнота, рвота или газы. Симптомы могут обостряться после употребления жирной пищи.
Наиболее частой причиной удаления желчного пузыря является желчнокаменная болезнь, которой страдает до 20 процентов. Население.
Холецистит чаще всего вызывается желчнокаменной болезнью.Так называемое камни представляют собой отложения, образованные из веществ, содержащихся в желчи, чаще всего холестерина, желчных пигментов, неорганических ионов и белков. Если отложения расположены в самом фолликуле, это называется желчнокаменной болезнью. При их наличии в желчных протоках диагностируют холедохолитиаз. Очень мелкие пескообразные отложения известны как желчная грязь.
Пожилые люди относятся к группе повышенного риска развития желчнокаменной болезни (заболевание поражает до 50%люди старше 60 лет) и женщины (заболевают даже в 4-5 раз чаще, чем мужчины).
К факторам риска образования желчнокаменной болезни также относятся:
Камни в желчном пузыре являются причиной более чем 80 процентов случаев. процедуры удаления желчного пузыря.
Нормальная толщина стенки желчного пузыря до 4 мм.Если на УЗИ стенка желчного пузыря утолщена, но отложений не видно, диагностируют острый или хронический доброкачественный холецистит. Утолщение стенки желчного пузыря может носить диффузный или очаговый характер.
Причины утолщения стенки желчного пузыря включают:
Ввиду ограниченных возможностей тщательного исследования образования хирургическое удаление желчного пузыря рекомендуется в случае сомнений врача или жалоб пациента.
Хирургическое удаление желчного пузыря обычно проводят лапароскопическим методом, без вскрытия брюшной полости. Инструменты вводят через три небольших разреза, сделанных на поверхности брюшной полости. Лапароскопическая холецистэктомия связана с меньшим риском осложнений, связана с более коротким пребыванием в больнице, и пациент быстрее выздоравливает.
При лапароскопической холецистэктомии может потребоваться классическая холецистэктомия со вскрытием брюшной полости.После операции пациенты остаются на специальной, легкоусвояемой диете с пониженным содержанием жиров и должны избегать подъема тяжестей в течение 2-3 месяцев из-за риска развития пупочной грыжи.
Приведенный выше совет не может заменить визит к специалисту. Помните, что при любых проблемах со здоровьем обращайтесь к врачу.См. также
Источник: тр.пл
.Существуют заболевания, при которых трудно избежать хирургического вмешательства. Тем важнее то, сможете ли вы использовать современные методы лечения. Те, которые являются минимально инвазивными, избавляют от боли и заставляют пациента быстро вернуться домой. А так сегодня выглядит удаление желчного пузыря.
Желчный пузырь , часто называемый желчным пузырем, является частью желчевыводящей системы.Имеет грушевидную форму, состоит из гладких мышечных волокон, выстланных гофрированной слизистой оболочкой. Он расположен в верхней правой части живота. Прилегает к нижней стенке печени.
Основной задачей желчного пузыря является сбор желчи, которая непрерывно вырабатывается печенью. Везикула запасает его в перерывах между приемами пищи. Тогда процесс пищеварения не происходит и нет необходимости отводить желчь из печени непосредственно в двенадцатиперстную кишку. Затем желчь значительно сгущается.Его резерв используется только в случае необходимости, например, для переваривания большой и жирной пищи. Потому что желчь играет главную роль в переваривании и усвоении жиров. Желчь выделяется из фолликула при сокращении его мышц – под влиянием гормонов. Затем она стекает по протоку в двенадцатиперстную кишку, расположенную сразу за желудком. Желчь выделяется с момента приема пищи и сохраняется в течение нескольких часов на протяжении всего пищеварения. Иногда плавность этого, казалось бы, простого процесса может нарушаться.Проявляется при более или менее тяжелых недугах. Наиболее распространенными заболеваниями желчного пузыря , с которыми борются пациенты, являются мочекаменная болезнь и воспаление.
Операции на желчном пузыре - найти клинику
Сравните предложения, проверьте цены и прочитайте отзывы о 33 учреждениях, которые делают операции на желчном пузыре:
Желчные камни могут поражать не только желчный пузырь, но и все желчные протоки .Заключается в образовании желчных камней, так наз. отложения из природных компонентов желчи (например, холестерина, пигментов). Не совсем понятно, почему это так. Также не существует эффективного метода растворения камней, а если они и растворяются, то обычно образуются повторно. Жаль, потому что их присутствие мешает правильному функционированию желчевыводящей системы и вызывает серьезные недомогания.
Важно: Камни в желчном пузыре долгое время могут быть незаметны. Часто их выявляют случайно при УЗИ органов брюшной полости, назначенном по другому поводу.
Однако со временем они могут проявляться коликообразными болями в животе - ниже грудины или правого ребра, метеоризмом, иногда тошнотой и рвотой. Обычно они появляются через несколько часов после обильной, жирной еды. Боль вызывает растяжение желчного пузыря в результате застоя желчи. И это может быть вызвано камнями, блокирующими слив.
Интересно, что он чаще встречается у женщин, чем у мужчин. Воспаление желчного пузыря может быть вызвано наличием желчных камней (практически правилом является то, что рано или поздно они вызовут воспаление - оно будет результатом механического раздражения пузыря или закупорки оттока желчи) или бактериальная инфекция.Этот сценарий встречается гораздо реже, но иногда может быть связан с желчнокаменной болезнью , поскольку инфекции способствует вызываемый ею холестаз. Воспаление может быть хроническим и острым.
Этот тип холецистита может возникнуть после острой стадии или с самого начала перейти в хроническую форму. Обычно ассоциируется с бактериальным холециститом . Сначала симптомы могут быть легкими, а ухудшение часто наблюдается во время беременности или у пожилых людей. Хронический холецистит проявляется вздутием живота, чувством распирания и распирания в верхних отделах живота, тошнотой, запорами, отвращением во рту, отрыжкой. Иногда не слишком сильные тупые и разминающие боли. Недомогания обостряются после приема обильной или тяжелой, жирной пищи, жареной или печеной, употребления алкоголя, тяжелых физических нагрузок, сильного стресса. Давление на живот в области желчного пузыря вызывает боль. Может быть небольшое увеличение печени или ранняя желтуха.Хроническое воспаление может перейти в острое.
В большинстве случаев он связан с наличием камней в желчном пузыре. Симптомы характерны и, по мнению специалистов, их довольно сложно спутать с другим заболеванием. Острый холецистит манифестные
Приступ боли очень часто возникает ночью, вскоре после приема тяжелой или тяжелой пищи или употребления алкоголя. Это может занять до шести часов. Окончательный диагноз - острый холецистит - ставится на основании ультразвукового исследования органов брюшной полости. Обычно он показывает камней желчного пузыря . Острый приступ может пройти в течение нескольких дней. Иногда, однако, приводит к тяжелым осложнениям: воспалению, выходящему за пределы пузырька, эмпиеме, флегмоне , пункции желчного пузыря , перитониту.Даже более тяжелый холецистит не следует воспринимать легкомысленно.
Медикаментозно лечится как острое, так и хроническое воспаление. Он используется, в том числе, спазмолитики, обезболивающие и противовоспалительные препараты. В случае бактериальной инфекции также антибиотики. Диета с низким содержанием жиров также важна в процессе лечения.
Однако в случае воспалений, вызванных наличием желчных камней, рекомендуется хирургическое вмешательство и удаление желчного пузыря (от лат.холецистэктомия) вместе с отложениями в ней. Конечно, если это возможно, ведь состояние здоровья или возраст пациента не всегда позволяет это сделать. Аналогичные показания имеются и в случае камней в желчном пузыре. В этих случаях консервативное лечение может привести лишь к кратковременному улучшению. Кроме того, большинство врачей рекомендуют как можно раньше сделать холецистэктомию и провести ее выборочно, а не экстренно. Они утверждают, что, например, при возникновении острого воспаления трудно предсказать его развитие, а хирургическое вмешательство в таких состояниях более рискованно.
Помните: В любом случае решению о проведении процедуры должно предшествовать детальное ультразвуковое исследование брюшной полости, которое покажет количество, размер и расположение камней. В случае сомнений врач также может назначить компьютерную томографию брюшной полости.
Важно, операций по удалению камней не проведено - ни одной - с оставлением желчного пузыря. Его почти всегда вырезают вместе с содержимым. Специалисты решили, что в таком пузыре скоро будут образовываться новые камни, а его удаление мало чем повлияет на весь организм.
Существует два основных метода удаления желчного пузыря: классический, т.н. открытые, требующие рассечения кожных покровов живота, и лапароскопические, малоинвазивные. Последний в настоящее время наиболее широко используется.
Решение о выборе принимает врач после индивидуальной консультации. Он должен услышать от больного обо всех сопутствующих заболеваниях и процедурах.
Это метод, при котором используется лапароскоп – хирургический инструмент, оснащенный миниатюрной камерой.Благодаря этому хирург получает доступ внутрь брюшной полости без необходимости вскрытия брюшной полости.
Для пациента подготовка к операции на желчном пузыре не требует особых усилий. За неделю до начала лечения рекомендуется отменить препараты, подавляющие свертываемость крови. Основные медицинские осмотры (например, анализы крови, рентген грудной клетки) также должны быть выполнены. В день операции вы должны быть натощак.
Важно : Лапароскопия желчного пузыря проводится под общей анестезией, что требует интубации дыхательных путей и расслабления мышц.
Время лечения обычно составляет около часа. Процедура заключается в выполнении трех-четырех сантиметровых надрезов в брюшной стенке. Через них вводятся микроинструменты, которыми хирург рассекает желчный пузырь. Благодаря камере он может отслеживать все, что делает на мониторе. Предварительно для облегчения работы аппарата в брюшную полость нагнетают безвредный газ, который поднимает брюшную стенку вверх. А после процедуры разрезы накладываются на один-два шва или закрываются специальным хирургическим пластырем.При необходимости в ране оставляют дренаж. Через него сливают кровь или другую жидкость, которая часто собирается после операции.
Во время процедуры можно сделать рентген, чтобы увидеть, не находятся ли камни также в желчных протоках. Если это так, их можно удалить с помощью специального эндоскопа или позднее во время малоинвазивной процедуры ЭРХПГ. Альтернативой является для вскрытия брюшной полости для удаления камней.
Несмотря на многочисленные преимущества, лапароскопическое удаление желчного пузыря , как и любое хирургическое вмешательство, также сопряжено с риском осложнений. Однако осложнения после удаления желчного пузыря встречаются нечасто. Это включает
В настоящее время показаний к открытому методу нет. При иссечении желчного пузыря классическим методом хирург делает продольный разрез длиной примерно 10-15 см под правой реберной дугой. Пациент находится под общим наркозом. После операции в ушитой ране обычно оставляют дренаж.
Такая операция на желчном пузыре требует как минимум 5-7 дней пребывания в больнице.Выздоровление также дольше. Обычно вы можете вернуться к работе примерно через четыре недели и избегать физических упражнений в течение следующих нескольких месяцев. Потенциальные осложнения, которые также возникают при лапароскопическом методе, включают, среди прочего, риск сильной боли и возможность расхождения швов послеоперационной раны.
Интересно, что иногда классическая хирургия заканчивает начатую процедуру лапароскопом - это так называемая преобразование. Это происходит, когда у врача есть, например, проблемы со зрением внутренней части брюшной полости, имеются анатомические аномалии или спайки, возникает кровотечение.Затем он просто меняет метод.
Желчный пузырь не важен для процесса пищеварения, но его отсутствие следует учитывать при приеме пищи. Диета после холецистэктомии аналогична диете при гепатобилиарной или язвенной болезни. В его основе должны быть в первую очередь продукты с низким содержанием жира и легкоусвояемые – чтобы не перегружать пищеварительный тракт.
Категорически Вы должны избегать жирного мяса и мясных нарезок, сала и сала, желтых, плавленых и долго вызревших сыров, кондитерских изделий с большим количеством жира и сахара.Также следует исключить из рациона продукты, вызывающие метеоризм (например, капусту, лук, бобовые, сливы), соленья, острые специи, крепкий чай и кофе, газированные напитки, алкоголь. Будьте осторожны с продуктами с высоким содержанием клетчатки. Это включает цельнозерновой хлеб, сырые фрукты и овощи, семена и семена (например, бобовые), орехи.
Рекомендовано: нежирное мясо (птица, телятина) и нежирная рыба (например, лещ, форель, треска, морской язык), нежирные молочные продукты (но не всегда переносимые), пшеничный или беззерновой хлеб, белый рис, картофель, овсяные хлопья, манная крупа .Если овощи и фрукты - то вареные или запеченные, без кожицы или натертые.
В целом жирные жареные блюда следует заменять отварными или приготовленными на пару, тушеными (желательно без жира) или запеченными (например, в фольге). Диета после удаления желчного пузыря также включает отказ от тяжелой пищи. Лучше есть меньше и чаще: пять-шесть раз в день в определенное время. Вы должны планировать свой последний прием пищи как минимум за три часа до сна.
Пример приема пищи:
Важно: В течение месяца или двух после резекции желчного пузыря следует соблюдать строгую, легкоусвояемую диету с низким содержанием жиров. Со временем его можно модифицировать и расширить (например, с помощью клетчатки) в зависимости от индивидуальной реакции на данный продукт.
Дело в том, однако, что многие пациенты могут бороться с проблемами пищеварения всю оставшуюся жизнь. Ощущение дискомфорта, изжоги, газов. Затем врач может назначить лекарства для уменьшения этих симптомов. К сожалению, ни удаление заполненного камнями желчного пузыря , ни изменение диеты не устранят генетическую склонность к образованию камней.Они все еще могут образовываться в желчных протоках.
Рутинное лапароскопическое удаление желчного пузыря, которое в настоящее время используется в большинстве случаев, обычно занимает около часа. Иногда половина, иногда полтора: все зависит от состояния пациента и опыта врачей.Однако стоит учитывать, что иногда начатая лапароскопия желчного пузыря заканчивается классической операцией (называемой конверсионной). Это может значительно увеличить время процедуры.
Диета после удаления желчного пузыря должна быть маложирной и легкоусвояемой – чтобы не нагружать пищеварительный тракт. Рекомендуется: нежирное мясо (птица, телятина) и нежирная рыба (напр.лещ, форель, треска, соль), нежирные молочные продукты (но не всегда переносимые), пшеничный или беззерновой хлеб, белый рис, картофель, овсянка, манная крупа, если овощи и фрукты вареные или запеченные, без кожицы или натертые на терке. В целом жирную жареную пищу следует заменить отварными (также приготовленными на пару), тушеными или запеченными блюдами.
Цена процедуры зависит в первую очередь от выбранной хирургической техники.В случае лапароскопического удаления желчного пузыря нужно быть готовым к расходам от 3300 до примерно 6000 злотых.
Ниже вы можете прочитать отзывы пациентов, выбравших операцию на желчном пузыре . Все размещенные комментарии исходят от людей, которые записались на процедуру через наш портал, поэтому они на 100% достоверны и проверены.
Я полностью доволен обслуживанием в этом заведенииMirosław B
Лечение было проведено профессионально, без осложнений.
Вальдемар
Прошло меньше двух недель!
Если вы тоже хотите сделать операцию на желчном пузыре, пожалуйста, свяжитесь с нами. Наш консультант бесплатно представит вам полное предложение лечения из 81 клиники Польши с подробными ценами.Также это поможет в организации консультационного визита к выбранному специалисту на удобную дату.
Позвоните нам: (телефон работает Пн - Пт, 8:00 - 18:00)