2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение кома в горле – не редкость. Многие испытывали это безболезненное, но некомфортное состояние хотя бы раз в жизни. В медицинской литературе оно обозначается как глоточный шар. В большинстве случаев этот симптом не связан с серьезными заболеваниями, однако точный ответ можно получить только после консультации со специалистом, ведь существует ряд болезней, которые могут сопровождаться ощущением инородного тела в горле.Разновидности
Общепринятой классификации не существует. Все зависит от причины, вызвавшей данное состояние.
Возможные причины появления ощущения кома в горле
Пациентов с жалобой на ком в горле можно разделить на две группы: у одних данное состояние возникает вследствие психоневрологических расстройств, а у других причина кроется в соматических, то есть относящихся непосредственно к внутренним органам, заболеваниях.
Нередко ощущение кома в горле появляется у людей легко возбудимых, чутко реагирующих на стресс и эмоциональные потрясения. Ком в горле еще издавна описывался врачами как симптом невротического расстройства, чаще возникающего у молодых женщин. Однако в настоящее время это состояние с одинаковой частотой встречается у людей обоих полов.Если ощущение кома в горле постоянно и сохраняется в течение нескольких недель, то в первую очередь необходимо исключить онкопатологию. Это может быть злокачественный или доброкачественный процесс в области гортани, пищевода или других органов шеи, вызывающий сдавление окружающих тканей. Особое внимание следует проявить при возникновении у пациента жалоб на боль в области шеи или при глотании, повышенную утомляемость, снижение аппетита и массы тела.
Инфекционно-воспалительные заболевания ЛОР-органов также могут стать причиной глоточного шара.
Очень часто появление ощущения кома в горле связано с заболеваниями желудочно-кишечного тракта.
Необходимо выяснить, отмечаются ли у пациента такие симптомы, как изжога, кашель, кислая отрыжка, боль в желудке и чувство тяжести после еды.
Ощущение инородного тела в горле может быть вызвано патологией щитовидной железы. Увеличение объема железы чаще связано с нехваткой йода в пище или с аутоиммунным поражением (аутоиммунным тиреоидитом).Иногда причиной ощущения кома в горле становится уменьшение и даже полное прекращение слюноотделения.
Такое состояние может возникнуть у больных сахарным диабетом, у женщин в климактерическом периоде, при системных аутоиммунных заболеваниях.
Увеличение лифматических узлов в области шеи так же может привести к дискомфорту и ощущению комка в горле.Затруднение при глотании иногда может возникать вследствие остеохондроза шейного отдела позвоночника. При этом человека могут беспокоить головная боль, головокружение, боль в шее, спине, скованность движений.
Не стоит забывать о возможной роли травматического воздействия на ткани. Эндоскопические исследования и даже прием грубой пищи могут способствовать появлению неприятных ощущений в горле.
Ощущением кома в горле в основном сопровождаются:
При появлении жалоб на ком в горле целесообразно обратиться в первую очередь к врачу-терапевту, который после осмотра сможет направить пациента к специалисту узкого профиля, таких как:
ДиагностикаДля уточнения диагноза врач может назначить следующие виды обследования:
Лечение
Исходя из причины, приведшей к возникновению ощущения кома в горле, врач назначит соответствующее лечение. Если причиной являются психоэмоциональные нарушения, нужно устранить травмирующий фактор, снизить напряжение дома и на работе. Возможно, понадобится фармакологическая терапия и консультации психотерапевта.
В случае диагностирования гастроэзофагеальной рефлюксной болезни врач-гастроэнтеролог даст рекомендации по коррекции диеты и режима питания, назначит антациды для снижения кислотности желудка и препараты-ингибиторы протонной помпы, подавляющие секреторную функцию желудка.
При инфекции ЛОР-органов врач-оториноларинголог может назначить местную противовоспалительную, антисептическую терапию и антибактериальные препараты.
При заболеваниях щитовидной железы врач-эндокринолог может рекомендовать гормональную терапию, а в ряде случаев - оперативное вмешательство.
Что делать при ощущении кома в горле
Если возникновение ощущения кома в горле вызвано стрессом, постарайтесь успокоиться. Обильное питье может улучшить состояние.
Не стоит курить, громко говорить, кричать.
Если причина - гастроэзофагеальная рефлюксная болезнь, не ложитесь сразу после еды.Не переедайте, старайтесь придерживаться дробного питания; последний прием пищи должен быть за 3 часа до сна.
Не носите тесную одежду и тугие пояса, корсеты, бандажи, приводящие к повышению внутрибрюшного давления. Откажитесь от курения и употребления алкоголя.Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Так называют малоприятное ощущение, будто в горле что-то застряло. При этом вы уверены, что ничего лишнего не глотали и никаких посторонних предметов в вашем пищеводе нет.
В большинстве случаев неприятный комок безопасен. Если он у вас впервые или появляется не чаще раза в несколько месяцев, можно не переживать. Скорее всего, ничего страшного с вами не происходит.
Но иногда ком в горле является одним из первых симптомов серьёзных заболеваний.
Причины кома в горле очень разные. В районе шеи сосредоточены десятки жизненно важных сосудов и мышц, пищевод, щитовидная железа. Здесь же есть шейные позвонки, которые иногда защемляют нервные окончания. И трахея, в которую переходит гортань — нередкая жертва простудных заболеваний. Сбой в работе любого из этих элементов — и вот он, комок.
В общем, однозначного диагноза, который соотносился бы с комом в горле, не существует. Однако можно перечислить причины, которые часто мешают свободно вздохнуть и сглотнуть.
Нервное напряжение может вызвать спазм сосудов в горле. Субъективно это воспринимается как давящее, распирающее чувство.
До 96% всех пациентов, жалующихся на ком, говорят, что дискомфорт усиливается в периоды сильных переживаний. Так что надо просто успокоиться.
Когда мы не разговариваем и не едим, мышцы глотки и гортани расслабляются. Но бывает, что они расслабляются неправильно, застывая в не совсем естественной позиции.
Подобный комок проходит, если заговорить или несколько раз интенсивно сглотнуть.
Так называют ситуации, когда содержимое желудка вместе с кислотой поднимается по пищеводу. Самый известный симптом этого нарушения — знакомая многим изжога.
Но не ею единой… Выплеснувшаяся желудочная кислота обжигает пищевод. В результате может возникнуть мышечный спазм либо отёк тканей. В горле, помимо изжоги, рождается комок.
Эта сложная формулировка описывает довольно простую вещь. У вас есть сопли, их много, но вы почему-то не избавляетесь от них. К примеру, имеете привычку втягивать слизь внутрь, а не сморкаться. Сопли скапливаются в задней части горла и иногда опускаются одним комком. Так и появляется неприятное распирающее ощущение.
Фарингиты и тонзиллиты вызывают развитие болезненного воспаления в глотке. Так появляется отёк, а в некоторых случаях даже гнойник, которые воспринимаются комом в горле.
Кстати, это крайне опасно: такой комок, увеличиваясь в размерах, способен блокировать дыхательные пути.
Шейный остеохондроз или смещение, вызванное травмой, задевают нервные окончания в шее. Это нередко приводит к спазму мышц и сосудов.
Иногда нарушения в работе щитовидки сопровождаются её увеличением или образованием в ней крупных узлов. Выросший (иногда даже незначительно) орган давит на пищевод и трахею, вызывая неприятные ощущения.
Непроходящим комком проявляют себя как доброкачественные новообразования ротоглотки, трахеи, пищевода, так и опасные заболевания вроде рака горла или карциномы Меркеля.
Учитывая разнообразие причин, ответ находится в широком диапазоне: от «Ничего, само пройдёт» до «Бежать к врачу, пока не стало поздно!»
Чтобы примерно понять, к какому из этих полюсов вы ближе, отметьте утверждения, с которыми вы согласны.
Утверждений, с которыми вы бы согласились, в списке нет? Скорее всего, с вами всё в порядке: ком в горле случаен и вызван волнением или мышечным спазмом. Успокойтесь, сделайте пару глубоких вдохов — это поможет расслабить сосуды и мышцы и быстро облегчит состояние.
Если вы отметили хотя бы одно из утверждений, не медлите с визитом к врачу. Возможно, с вами всё в порядке. Однако существует риск, что ком в горле — симптом опасного заболевания, которое важно как можно быстрее диагностировать и начать лечить.
Терапевт выслушает вас, осмотрит горло и при необходимости либо назначит лечение, либо даст направление к профильному специалисту — гастроэнтерологу, лору, хирургу или онкологу.
Читайте также 🧐
Постоянное неприятное ощущение кома в горле, в том числе при глотании, сопряженное с отрыжкой и нехваткой воздуха, может быть проявлением нескольких разных заболеваний. Часто ощущение сопровождается появлением дискомфорта при вдохе и чувством давления.
Найти истинные причины ощущения кома в горле помогут специалисты «Первой семейной клиники Петербурга».
Многие люди чувствуют ком в горле после еды, причины этого могут крыться в:
Если ощущается ком в горле с тошнотой, причины этого чаще всего кроются в заболеваниях органов ЖКТ.
Такие признаки как болезненность при глотании, чувство, что инородный предмет застрял, душит и доставляет дискомфорт другого рода, наблюдаются:
Помимо того, что в горле будто встал ком, больным часто досаждает:
Запишитесь в «Первую семейную клинику Петербурга», чтобы узнать, как убрать ком в горле. Мы предлагаем вам полный комплекс диагностических мероприятий и консультации гастроэнтерологов высокого уровня, благодаря чему удается точно установить причины, почему стоит ком в горле. Ждем вас в многопрофильных клиниках Приморского и Петроградского районов.
Чтобы определить болезнь, которая могла вызвать появление ощущения кома в горле, пациентам назначаются:
На основании полученных данных диагностируется конкретная проблема, спровоцировавшая возникновение дискомфорта. Лечение подбирается в зависимости от того, какие симптомы сопровождают ощущение кома в горле.
Пациентам могут назначаться различные комбинации препаратов следующих групп:
Обязательным компонентом лечения является диета. Питание непременно должно иметь щадящий характер, то есть вся пища подается больному в жидком, протертом состоянии. Не допускается обжаривание продуктов, употребление копченостей и прочих блюд, раздражающих поврежденные слизистые оболочки.
В тяжелых случаях, когда в горле обнаруживаются опухоли, грыжи и прочие новообразования, может потребоваться хирургическое вмешательство. Также оно назначается, если консервативная терапия не даёт результата в течение нескольких недель (больному трудно глотать слюну), а также ощущение кома в горле сопровождается болями в животе. Это может быть признаком развития осложнений или образования большой открытой эрозии, не поддающейся лечению медикаментозными средствами.
Крайне важно не игнорировать дискомфорт, а обращаться к специалистам, чтобы правильно установить и устранить проблему навсегда. В противном случае прогрессирующая патология может вызывать серьезные нарушения, включая:
Часто ощущение кома в горле появляется во время или после стрессовых ситуаций — горло как будто сдавливается, сложно глотать, не хватает воздуха. Это связано с тем, что когда мы нервничаем, напрягаются все мышцы — в том числе и горло. Обычно в таком случае "комок" проходит тогда, когда наступает спокойствие.
Если количество стресса в вашей жизни слишком велико и ощущение комка в горле не даёт спокойно жить, то лучше обратиться к психотерапевту. Только врач обязательно должен сначала исключить все другие возможные причины этого ощущения — а их немало.
Опухоль. Пожалуй, самая опасная причина, которую стоит проверить как можно быстрее. Создавать дискомфорт в горле может доброкачественная опухоль. Для её устранения потребуются либо консервативные методы лечения (лекарства и прочее), либо операция. Тянуть с устранением опухоли ни в коем случае нельзя, потому что она умеет расти и со временем может в буквальном смысле перекрыть дыхание.
Особые опасения, конечно, связаны со злокачественным образованием — по сути, это рак горла. Исход этого заболевания предсказать крайне сложно, но важно как можно раньше начать лечение у онколога.
ЛОР-заболевания. Ангина (инфекционное воспаление нёбных миндалин), фарингит (воспаление слизистой оболочки глотки), ларингит (воспаление гортани) — эти заболевания всегда сопровождаются отёком тканей горла. Отсюда возникает болезненное глотание и ощущение, что горло как будто "заложено". Этот "комок" сам не пройдёт, потребуются специальные лекарства, которые назначит врач.
Фото: © РИА Новости/Александр Кряжев
Проблемы с ЖКТ. Для того чтобы понять, является ли комок в горле признаком проблем с желудочно-кишечным трактом, нужно припомнить, были ли до этого отрыжки, изжога, кислый привкус во рту и боль в желудке. Если были, а ощущение кома в горле появляется почти сразу после еды, то вполне возможно, что у вас гастроэзофагеальная рефлюксная болезнь — это заболевание, при котором в пищевод регулярно происходят выбросы кислоты из желудка. От этого и появляется дискомфорт в глотке.
Заболевания щитовидной железы. При нарушении работы щитовидной железы (например, при недостатке йода, "хранилищем" которого является этот орган) она может увеличиваться. Это вполне заметно внешне — щитовидка начинает "выпирать" спереди на шее. И, соответственно, сдавливать горло. Это состояние поправимо, важно сразу же, не затягивая, обратиться к эндокринологу.
Увеличение лимфоузлов. Ещё одной причиной может быть увеличение лимфоузлов (лимфаденопатия) в шейной области, что также провоцирует чувство дискомфорта в горле.
Травма. Ощущение лишнего предмета в горле может быть и следствием травмы. Бить в горло совсем необязательно, чтобы его повредить — травмы появляются из-за грубой пищи или же после эндоскопического исследования (гастроскопии, например, когда шланг, который опускают в желудок по пищеводу, может повредить ткани глотки).
Если в таком случае неприятные ощущения в горле беспокоят сильно, то можно обратиться к врачу. Но обычно посттравматический "ком" проходит сам по себе в течение нескольких дней.
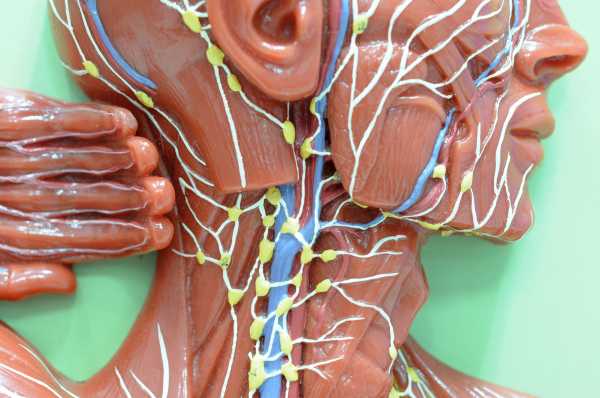
Фото: © Shutterstock
Остеохондроз. Болезненные сдавливающие ощущения в горле могут появиться при проблемах с шейным отделом позвоночника. Обычно это бывает при остеохондрозе (нарушении работы суставных хрящей) с дорсопатией в шейном отделе (это когда поражаются позвонки, мышечные ткани и нервные волокна в области шеи). Дополнительные признаки заболевания — боль в спине и голове, бессонница, слабость, боли в груди и так далее.
Аллергия. При развитии аллергической реакции отекают слизистые оболочки носа, глаз и, в том числе, горла. У кого-то это проявляется слабо, но на сильные аллергены возможно развитие отёка Квинке. Это очень сильный приступ удушья, который, естественно, "закладывает" горло. Если вовремя не купировать приступ, это может привести к смерти.
Как рассказала Светлана Бурнацкая, врач-терапевт клиники "Медицина", при появлении ощущения кома в горле прежде всего нужно обратиться к терапевту (если это вас критически беспокоит). Этот специалист уже должен выяснить истинную причину таких неприятных ощущений и, если потребуется, выдать направление к другим врачам (ЛОРу, гастроэнтерологу, эндокринологу и другим).
Вегето-сосудистая дистония (ВСД) – недуг современности, однако человечеству знаком каждый ее симптом. Люди на собственном опыте догадывались, что психологические проблемы часто проявляют себя соматически. К примеру, выражение «меня душит страх» - это не плод фантазии, а реальный синдром. Но для людей с ВСД в период ухудшения самочувствия важно поскорее убедиться, что ощущение сдавленности в горле не является признаком страшной болезни. И, конечно, не менее важно убрать этот неприятный симптом.
Сдавленность в горле и ВСД
Особенность психогенных недугов в том, что они совершенно не связаны с внутренними органами, однако безжалостно бьют по ним, вынуждая человека приписывать себе несуществующие диагнозы. Так, на шее человека, страдающего ВСД, появляется отчетливое ощущение давления. Оно может напоминать тесный воротник или заложенность горла, как при ларингите. Но зачастую пациент не в состоянии описать врачу, как именно сдавливает его горло. Но однозначно на фоне своего «удушья» пациент может ощущать дополнительные симптомы: нехватку воздуха, постоянная зевота, беспокойство и неуверенность в себе, ком в горле, учащенный пульс, обострившийся страх за здоровье и жизнь.
Перечисленные симптомы дают основание предположить, что причина недуга в нервах. Еще одно важное отличие психогенного недуга от органического: «нервное горло» не может быть сдавлено постоянно. Как правило, после пробуждения несколько минут (а то и часов) больной даже не вспоминает о своем ощущении удушья. Но стоит мозгу активизировать организм и возобновить в памяти вчерашние ощущения, как симптом возвращается на место. Это говорит о том, что недуг был зафиксирован в подсознании как пугающая, угрожающая ситуация, и приобрел навязчивую форму – как многие другие психогенные симптомы.
При регулярном стрессе (его испытывает фактически каждый дистоник) подсознание все чаще дает прорыв накопленному негативу и страху. Стоит даже просто понервничать на работе, как тело тут же начинает изнуренно отвечать соматическими симптомами. Как правило, это то, чего более всего боится больной. В нашем случае – шея. Мозг нацелен именно на нее. Мышцы шеи напрягаются и сковываются, дополняясь необычными ощущениями, которые дает нервная система: у больного появляется чувство кома в горле, либо давит шею по бокам, сзади, в области кадыка или яремной впадины.
Чем больше человек зацикливается на этих ощущениях, тем чаще и ярче они проявляются. Страх порой выливается в настоящий невроз глотки. Ощущение давления на шею начинает мешать больному в повседневной жизни. Кажется, что любой шарф, стакан горячего чая или неловкое движение головы может усилить сдавленность.
Как убрать сдавленность в горле
Осознайте: вашей жизни ничего не угрожает, вам не грозит удушье, и все неприятные ощущения являются ложной патологией. Спокойствие и уверенность в себе – необходимые условия для хорошего начала борьбы с недугом. Если вы все же обеспокоены, посетите терапевта, лор врача и невролога – исследования убедят вас в том, что с вашим горлом на самом деле все порядке.
Постарайтесь переключить внимание. Как только почувствовали, что горло снова давит, зафиксируйтесь на другой части тела.
Найдите занятие, во время выполнения которого вам будет не до ощущений в горле. Это может быть как срочное или сложное дело, так и что-то очень увлекательное. Хорошо, если вы найдете новое (или хорошо забытое старое) хобби, мысли о котором будут «уносить» вас от нервной шеи, а заодно – от многих других симптомов дистонии.
Посетите психолога. Ведь корень проблем имеет психологические причины.
Ощущение сдавленности в горле при ВСД может быть лишь сигналом вашего организма о том, что ему нужна передышка. Возможно, на данный момент вы испытываете сильный стресс, который таким образом проявляется на телесном уровне и тогда нужно постараться найти выход из этого стресса. Если это не получается сделать самостоятельно, то лучше обратиться к психологу.
А вы, как человек, желающий выздороветь, обязательно испробуете все возможные варианты.
Акция! Прием ЛОР-врача 1500 ₽ — +7 (812) 200-48-08 Подробнее
Что делать, если болит горло? Дадим советы, которые точно помогут, но временно, до посещения врача.
И надо не пропустить симптомы, при которых врачу надо показаться срочно!
Боль в горле — это то с чем время от времени сталкивается каждый из нас. Однако тот факт, что боль в горле бывает у нас достаточно часто, вовсе не означает, что её можно и в этот раз перетерпеть.
Иногда болевые ощущения могут говорить о серьёзной угрозе для здоровья. Не прозевайте этот момент! Можно и умереть. Если вы привиты от всех инфекционных болезней, риск умереть значительно уменьшается.
Если у вас заболело горло и вместе с этими болями появились следующие симптомы, то как можно быстрее обратитесь к терапевту или оториноларингологу (ЛОР-врачу):
• Затруднённое дыхание.
• Трудно открыть рот.
• Помимо горла, болят уши, глаза, язык и так далее.
• Кровь в слюне.
• Отек (увеличение) подчелюстных или шейных лимфатических желёз.
• Комок в горле, который мешает глотать.
• Высыпания (сыпь) во рту или на коже.
• Высокая температура.
• Охриплость, если долго не проходит.
Кстати, ЛОР-врач круглосуточно без записи принимает в нашем травматологическом пункте на наб. Черной речки, д.41/2Б. Это единственное в нашем городе место, где можно получить неотложную амбулаторную ЛОР-помощь взрослым и детям в любое время.
Если этой симптоматики нет, то всё равно визит к врачу с болями в горле в любом случае желателен.
Что делать прямо сейчас, если заболело горло:
1. Прополоскать солёной водой.
Бабушкин метод, но немного может сработать, особенно в самом начале заболевания.
Солевой раствор снижает активность микробов, уменьшает воспаление и ускоряет заживление ранок, что в комплексе приводит к облегчению боли. 1 чайная ложка соли на стакан тёплой воды. Можно сделать и содово-солевой раствор: ¹⁄₄ чайной ложки соды и ⅛ чайной ложки соли на стакан тёплой воды.
2. Выпить куриный бульон, если у вас дома есть курица.
Нельзя давать горлу пересыхать. Лучше всего с этой задачей справляется куриный бульон: у него не только увлажняющий, но и небольшой противовоспалительный эффект. А тепло способно уменьшить дискомфорт в том случае, если он вызван простудными заболеваниями.
Если бульона, т.е. курицы под рукой нет, сойдёт и тёплый (не горячий!) чай. Добавить мёд — хорошая идея. Мёд тоже оказывает легкое противовоспалительное и смягчающее действие на глотку, помогая в том числе устранить першение и кашель.
Также при болях в горле хорошо зарекомендовал себя ромашковый чай и другие травяные чаи.
3. Следить за влажностью воздуха в помещении
Сухой воздух — лишний раздражитель для носоглотки. Оптимальный уровень влажности в квартире — 40–60%. И достичь его просто.
4. Съесть что-то холодное.
Например, мороженое. Или выпить чуть холодного молока. Холод сужает сосуды, благодаря чему снижается отёчность, замедляется развитие воспалительного процесса и уменьшаются болевые ощущения.
5. Рассосать леденец или карамель от простуды, желательно без сахара.
Это усилит слюноотделение, а значит, слизистая увлажнится. Специальные аптечные леденцы от боли в горле содержат добавки — смягчающие горло или отвлекающие от неприятных ощущений.
6. Использовать спреи и таблетки.
Спреи и таблетки для рассасывания нередко содержат местные анестетики (не антибиотики, применят местно антибиотики не эффективно), уменьшающие боль: бензокаин, тетракаин, лидокаин… Применение таких средств показано, например, при ангине, когда боль в горле бывает сильной и резкой.
У этих препаратов есть противопоказания, поэтому вначале посоветуйтесь с врачом.
Всё эти описанные мной «бабушкины» и «дедушкины» методы желательно применять в первый день заболевания и когда поход к врачу в данный момент времени не возможен. Лечиться этим нельзя, а к врачу сходить надо обязательно.
Почему болит горло?
Чаще всего боль в горле вызвана вирусными заболеваниями. Так проявляют себя ОРВИ, грипп, ангина и не только. Однако причина может быть и другой, например бактериальной. Нередко боль в горле — симптом заражения стрептококками группы А: они очень заразны и при неадекватном лечении способны привести к целому ряду осложнений: от инфекции среднего уха до воспаления почек и синдрома токсического шока.
Также боль в горле может быть вызвана другими, зачастую неочевидными причинами:
• Аллергией (на пыльцу, пыль, плесень, перхоть домашних животных).
• Специфической реакцией на излишне сухой воздух в помещении.
• Разнообразными раздражителями: от табачного дыма до химических веществ, содержащихся в моющих средствах, краске для стен, мебели и так далее.
• Пережитым напряжением мышц. Если вы, например, сильно накричались на новом стадионе в Петербурге, болея за Зенит.
• Расстройствами пищеварительной системы. Например, гастроэзофагеальной рефлюксной болезнью (ГЭРБ), при которой содержимое желудка, включая соляную кислоту, попадает в пищевод и глотку.
• ВИЧ-инфекцией.
• Развивающейся опухолью.
Учитывая обилие возможных причин, диагностику всё-таки лучше поручить терапевту или ЛОР-врачу. Доктор сможет грамотно расшифровать, чем именно вызвана боль в горле, при необходимости назначить дополнительные исследования и порекомендовать действенную терапию.
Ванин Д.Н.
ЛОР отделение травмпункта CORIS
для взрослых и детей — круглосуточно:
наб. Черной речки, д.41/2Б
(812) 200-48-08
Сон относится к числу наиболее сильных борцов с инфекциями. Порой заснуть – непосильная задача, особенно, когда горло разрывается от боли. Вы будете постоянно просыпаться с ощущением невыносимого дискомфорта. Все это, естественно, помешает вам выспаться и восполнить силы перед следующим днем.
Узнайте, как облегчить боль в горле. Мы подготовили топ-10 советов для здорового сна!
Старайтесь дышать глубоко, вдыхая пар. Это поможет устранить неприятные ощущения в горле. Кроме всего, теплая вода расслабит мышцы и снимет стресс.
Помогите организму побороть инфекцию – пейте воду регулярно. Теплый травяной чай принесет вам долгожданное облегчение, а вода успокоит воспаление горла.
А вот кофеин и алкоголь следует исключить из рациона, т.к. они пересушивают горло. Сухость приводит к беспокойному сну, и выспаться точно не получится.
Попробуйте обмотать горло шарфом либо приложить теплое полотенце! Электрогрелки тоже очень эффективны, их тепло способствует увеличению кровотока и облегчению боли.1
Одержимость электронными гаджетами пагубно влияет на качество сна. Если вы еще и страдаете от боли в горле, заснуть будет вдвойне тяжелее. Старайтесь не пользоваться девайсами как минимум за 30 минут до сна.2 Отложите телефон и ноутбук, позвольте уютной постели и теплому одеялу погрузить вас в мир сновидений.
Лекарства, отпускаемые без рецепта врача, помогут облегчить боль в горле ночью. Например, Стрепсилс® Интенсив успокоит болезненные ощущения. Действует быстро – уже через 2 минуты, помогая снять воспаление в горле, и действие продолжается до 4-х часов.
Подготовьте заранее все, что может вам понадобиться ночью. Возьмите с собой стакан воды и спрей от боли в горле!
Старайтесь выполнять вечерние дела в определенное время, чтобы вы могли спокойно отдыхать ночью.
Врачи утверждают, что сон на наклонной поверхности приводит к осушению пазух.3 Рекомендуем приподнять изголовье кровати, тогда гравитация сама сделает всю работу во время сна.
Чистый увлажненный воздух – лучший друг крепкого сна. Используйте увлажнитель воздуха ночью, он поможет успокоить и облегчить неприятные симптомы боли в горле. Помните, что необходимо следить за уровнем влажности. В противном случае, воздух может стать благоприятной средой для размножения микробов, что будет оказывать отрицательный эффект на здоровье, если влажность в комнате слишком высокая.4
Не пугайтесь, но аллергены, включая пылевых клещей, часто скрываются в постели.5 Эти вредители пагубно повлияют на состояние вашего горла. Поэтому рекомендуем стирать простыни каждую неделю. Если вы страдаете от аллергии, отнеситесь к этому еще более внимательно.
Зуд в горле усиливается вечером. Справляться с этим недугом особенно неудобно ночью, так как это мешает расслабиться и уснуть. Воспользуйтесь нашими подсказками, чтобы избавиться от ночного дискомфорта раз и навсегда.
Если симптомы сохраняются, обратитесь к врачу.
Доброкачественные новообразования горла, также известные как папилломы, встречаются относительно редко. Это доброкачественные образования, чаще всего локализующиеся в передней части рта. Они очень редко злокачественны, но склонны к рецидивам. Папилломы также могут развиваться одиночно или многократно в полости носа.Кроме того, ангиофиброма может быть разновидностью доброкачественного рака горла. Папилломы могут быть:
Опухоли напоминают узелки разных размеров. На поверхности папиллом неизмененная слизистая оболочка.Как правило, доброкачественные опухоли глотки представляют собой фибромы, обнаруживаемые в носовой полости, вокруг языка и губ, на мягком небе, у основания рта, в малых слюнных железах, на миндалинах и на дужках миндалин.
Папилломы — это разновидность рака горла, которая выглядит как небольшое образование с узкой ножкой. У мальчиков может развиться ювенильная фиброма носоглотки, предрасположенная к кровотечениям.
Доброкачественное новообразование в виде папилломы может вызвать в отдельных случаях:
При осмотре врач может обнаружить гладкую опухоль в полости носа. Затем он или она назначает МРТ, КТ головы и рентген головы, чтобы подтвердить или исключить подозрение. С другой стороны, метод биопсии папилломы противопоказан, так как может вызвать сильное кровотечение, так как опухоль лишена мышечной оболочки и состоит в основном из кровеносных сосудов.
За лечение рака горла отвечают челюстно-лицевые хирурги и ЛОРы. Метод, применяемый при папилломах, представляет собой операцию, перед которой больному назначают препараты для предотвращения чрезмерной кровопотери (обычно за 2-3 недели до операции). Кроме того, предоперационная ангиография может быть шансом уменьшить кровопотерю во время процедуры.Если папилломы распространились по всему телу и добраться до них значительно сложнее – применяют лучевую терапию. При лечении доброкачественного рака глотки у пациентов с небольшими опухолями применялась эндоскопия.
Ювенильная фиброма носоглотки, как и папиллома, является доброкачественным новообразованием, не метастазирующим. Рак состоит из большого количества кровеносных сосудов и фиброзной ткани и обычно возникает у мальчиков до восемнадцати лет.Ангиофиброма напоминает красновато-красный полип, твердую опухоль с дольчатой структурой. Обычно он возникает в носоглотке, но бывают ситуации, когда он проникает в глазницы, полость носа, околоносовые пазухи или переднюю черепную ямку.
Причины ангиофибромы полностью не установлены. Есть подозрения, что новообразование может развиваться из надкостницы или из хрящевых зародышей. По некоторым данным, гормональные нарушения половых желез или гипофиза также могут влиять на развитие опухоли.
Симптомы
Среди симптомов ювенильной фибромы отметим:
Диагностика и лечение ювенильной ангиофибромы
Рентгенологическое исследование и клинические данные обычно используются для диагностики ангиофибромы. Визуальные тесты, используемые в диагностике, включают магнитно-резонансную томографию и компьютерную томографию. К сожалению, гистопатологическое исследование опасно тем, что может привести к обильному и трудно останавливаемому кровотечению.
Лечение этой доброкачественной опухоли может быть хирургическим или лучевым.Хирургические вмешательства проводятся только в специализированных центрах хирургии головы и шеи, так как высок риск кровотечения. Лучевая терапия, с другой стороны, рекомендуется, когда опухоль инфильтрирует внутреннюю часть черепа или глазницу, тогда ее масса может быть уменьшена.
Внимание! Вакцина против ВПЧ6/11/16/18 уже некоторое время доступна на медицинском рынке. Исследования показали его почти 100% эффективность, и это вселяет надежду, что удастся предотвратить папилломы и рак шейки матки.
Наиболее частым осложнением этого недуга является трудно останавливаемое кровотечение, которое в свою очередь приводит к смерти больного. Можно ли предотвратить рак? В настоящее время это невозможно, поскольку причины ангиофибромы неизвестны.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей.Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Врачи часто диагностируют рак поджелудочной железы, когда она перестает быть неоперабельной. Он относится к онкологическим заболеваниям с самой высокой смертностью. В Университетской клинической больнице в ...
Эдита БжозовскаШестимесячный сын Магдалены Стемпень и Якуба Жезничака болен раком.Это злокачественная рабдоидная опухоль печени, то есть злокачественная рабдоидная опухоль печени. Какие...
Адриан ДомбекЗлокачественная гипертензия – опасное заболевание, представляющее собой тяжелую форму артериальной гипертензии. Заболевание может привести к опасным для жизни неотложным состояниям и ...
Марлена КостыньскаВ новый список компенсируемых препаратов с 1 июля не будет включен препарат, используемый для лечения множественной миеломы.Врачи призывают вернуть его в список...
Юстине 29 лет, она уже 15 лет борется с болезнью, о которой мало что известно. В 14 лет она заметила у себя на голове лысину. Изначально пробовала его...
Магда ВажноСтатистика рака в Польше становится все более тревожной.С 1999 по 2017 год количество зарегистрированных случаев заболеваемости злокачественными новообразованиями увеличилось на ...
Агнешка Мазур-ПучалаПочти миллион жителей Польши живут с диагнозом: рак.Количество новых случаев, к сожалению, увеличивается с каждым годом. Еще слишком много поляков... 9000 5
Злокачественные новообразования глотки - саркомы и лимфатические эпителиомы, карциномы - встречаются чаще, чем доброкачественные опухоли, но среди всех злокачественных новообразований...
Эугениуш ОльшевскиЧто такое фиброма молочной железы? Может ли такое изменение быть злонамеренным? Чем лечить фиброму? Стоит ли урезать такие изменения? Фиброма требует удаления всего?..
Лук. Павел Жмуда-ТшебятовскийРак звучит как приговор.Однако не все виды рака развиваются с головокружительной скоростью и не все метастазируют. Некоторые виды рака легко и быстро...
Моника ВасилонекЗлокачественные новообразования горла развиваются в результате роста аномальных клеток в организме вокруг среднего отдела, носоглотки или нижнего отдела глотки. Этот тип рака встречается гораздо чаще, чем доброкачественные опухоли.
Среди факторов, повышающих риск рака горла, можно выделить:
Ранние симптомы опухоли глотки зависят прежде всего от локализации опухоли.Опухоли, расположенные в носоглотке , происходящие из аденоида, не проявляют симптомов до тех пор, пока не достигнут значительных размеров. Это вызывает возрастающее затруднение дыхания через нос, в основном через оба носовых хода. Изменяется тембр голоса, а также нарушается артикуляция. Изо рта появляется неприятный запах, а из носа повторяются и усиливаются кровотечения. Большие, чем обычно, и все еще увеличивающиеся лимфатические узлы на шее свидетельствуют о быстром развитии заболевания и вызывают подозрение на метастазирование.
Опухоли, расположенные в ротоглотке — задней стенке или миндалинах — обычно являются раковыми. Опухоль затем имеет вид инфильтрата, вначале с гладкой поверхностью. По мере роста опухоли происходит ее частичный распад и образование полости, покрытой некротическим налетом серого цвета.
Опухоль миндалины первоначально проявляется увеличением одной миндалины, которая становится твердой и менее подвижной. Поверхность опухоли с медиальной стороны неровная, зернистая.
Все эти симптомы постепенно нарастают. В начальной стадии недомогания больного ограничиваются ощущением наличия препятствия в горле, а в дальнейшем нарастают затруднения в речи и, наконец, трудности с дыханием. Замечание любого из вышеперечисленных симптомов является сигналом к тому, что вам необходимо как можно скорее посетить ЛОР-клинику.
Основой диагностики рака горла является, прежде всего, тщательный медицинский опрос больного.Важно собирать информацию о течении недугов, лекарствах, зависимостях и других сопутствующих заболеваниях. После получения основной информации ЛОР-врач проводит медицинский осмотр, охватывающий полость носа, гортань, ротовую полость и все элементы глотки. Осмотр проводится с помощью специальных зеркал и других органов, позволяющих провести полное ЛОР-обследование. Обнаружение очага является показанием к взятию сегмента слизистой оболочки и направлению его на микроскопическое исследование.Он позволяет определить, содержит ли собранный материал раковые клетки, и если да, то является ли это злокачественной или доброкачественной опухолью. Текущий метод также позволяет оценить тип рака.
Сбор материала для исследования не всегда возможен при ЛОР-обследовании. Иногда необходимо проведение хирургической биопсии, в ходе которой вырезается фрагмент или вся ткань. Кроме того, другим методом является тонкоигольная биопсия, предполагающая забор материала подходящей иглой и шприцем, или ларингоскопическая биопсия, при которой используется эндоскоп, обычно вводимый через нос в глотку (ларингоскопия позволяет дополнительно оценить стадию болезнь).
Визуализирующие тесты также очень важны в диагностике, поскольку они помогают оценить степень развития опухоли. Самые популярные из них:
Существует несколько методов лечения рака горла.
1. Хирургический метод - хирургическая процедура зависит от того, где расположены новообразования. Если у пациента небольшие изменения, достаточно использовать малоинвазивную процедуру, например, с помощью лазера или эндоскопии. Эти методы лечения полезны тем, что позволяют избежать калечащего рубца и сохранить надлежащие физиологические функции горла. К сожалению, более серьезные изменения связаны с объемом этой процедуры, а иногда и с необходимостью иссечения гортани и голосовых связок.Затем больной теряет способность (частично или полностью) говорить, сохраняя при этом способность глотать.
Часто последствием операции является трахеотомия - создание искусственного отверстия на шее, которое ведет непосредственно в трахею и позволяет дышать после операции. К сожалению, в случае рака горла трахеотомия необратима.
Пациентов с метастазами в лимфатические узлы необходимо удалить.
2.Химиотерапия - используется в качестве дополнительного лечения после операции и облучения. Он разрушает раковую ткань горла.
3. Лучевая терапия – – метод, использующий высокоэнергетическое излучение для уничтожения раковых клеток. Следует отметить, что лучевая терапия разрушает соседние с опухолью клетки, поэтому для уменьшения побочных эффектов облучения применяют ряд методов. При лучевой терапии глотки для пациента изготавливается специальная маска, которая предназначена для удержания головы пациента в правильном положении во время лечения и снижения побочных эффектов в соседних тканях.
У больных с менее распространенным раком возможно лечение только лучевой терапией, а в случае рака носоглотки она является основным методом лечения. У больных с опухолевой локализацией гортани лучевая терапия является дополнением к хирургическому лечению как до, так и после операции.
4. Таргетная терапия - заключается в приеме больным веществ, разрушающих только раковые клетки.
Для профилактики рака горла:
Злокачественные новообразования горла развиваются в результате роста аномальных клеток в организме вокруг среднего отдела, носоглотки или нижнего отдела глотки. Этот тип рака встречается гораздо чаще, чем доброкачественные опухоли.
Среди факторов, повышающих риск рака горла, можно выделить:
Ранние симптомы опухоли глотки зависят прежде всего от локализации опухоли.Опухоли, расположенные в носоглотке , происходящие из аденоида, не проявляют симптомов до тех пор, пока не достигнут значительных размеров. Это вызывает возрастающее затруднение дыхания через нос, в основном через оба носовых хода. Изменяется тембр голоса, а также нарушается артикуляция. Изо рта появляется неприятный запах, а из носа повторяются и усиливаются кровотечения. Большие, чем обычно, и все еще увеличивающиеся лимфатические узлы на шее свидетельствуют о быстром развитии заболевания и вызывают подозрение на метастазирование.
Опухоли, расположенные в ротоглотке — задней стенке или миндалинах — обычно являются раковыми. Опухоль затем имеет вид инфильтрата, вначале с гладкой поверхностью. По мере роста опухоли происходит ее частичный распад и образование полости, покрытой некротическим налетом серого цвета.
Опухоль миндалины первоначально проявляется увеличением одной миндалины, которая становится твердой и менее подвижной. Поверхность опухоли с медиальной стороны неровная, зернистая.
Все эти симптомы постепенно нарастают. В начальной стадии недомогания больного ограничиваются ощущением наличия препятствия в горле, а в дальнейшем нарастают затруднения в речи и, наконец, трудности с дыханием. Замечание любого из вышеперечисленных симптомов является сигналом к тому, что вам необходимо как можно скорее посетить ЛОР-клинику.
Основой диагностики рака горла является, прежде всего, тщательный медицинский опрос больного.Важно собирать информацию о течении недугов, лекарствах, зависимостях и других сопутствующих заболеваниях. После получения основной информации ЛОР-врач проводит медицинский осмотр, охватывающий полость носа, гортань, ротовую полость и все элементы глотки. Осмотр проводится с помощью специальных зеркал и других органов, позволяющих провести полное ЛОР-обследование. Обнаружение очага является показанием к взятию сегмента слизистой оболочки и направлению его на микроскопическое исследование.Он позволяет определить, содержит ли собранный материал раковые клетки, и если да, то является ли это злокачественной или доброкачественной опухолью. Текущий метод также позволяет оценить тип рака.
Сбор материала для исследования не всегда возможен при ЛОР-обследовании. Иногда необходимо проведение хирургической биопсии, в ходе которой вырезается фрагмент или вся ткань. Кроме того, другим методом является тонкоигольная биопсия, предполагающая забор материала подходящей иглой и шприцем, или ларингоскопическая биопсия, при которой используется эндоскоп, обычно вводимый через нос в глотку (ларингоскопия позволяет дополнительно оценить стадию болезнь).
Визуализирующие тесты также очень важны в диагностике, поскольку они помогают оценить степень развития опухоли. Самые популярные из них:
Существует несколько методов лечения рака горла.
1. Хирургический метод - хирургическая процедура зависит от того, где расположены новообразования. Если у пациента небольшие изменения, достаточно использовать малоинвазивную процедуру, например, с помощью лазера или эндоскопии. Эти методы лечения полезны тем, что позволяют избежать калечащего рубца и сохранить надлежащие физиологические функции горла. К сожалению, более серьезные изменения связаны с объемом этой процедуры, а иногда и с необходимостью иссечения гортани и голосовых связок.Затем больной теряет способность (частично или полностью) говорить, сохраняя при этом способность глотать.
Часто последствием операции является трахеотомия - создание искусственного отверстия на шее, которое ведет непосредственно в трахею и позволяет дышать после операции. К сожалению, в случае рака горла трахеотомия необратима.
Пациентов с метастазами в лимфатические узлы необходимо удалить.
2.Химиотерапия - используется в качестве дополнительного лечения после операции и облучения. Он разрушает раковую ткань горла.
3. Лучевая терапия – – метод, использующий высокоэнергетическое излучение для уничтожения раковых клеток. Следует отметить, что лучевая терапия разрушает соседние с опухолью клетки, поэтому для уменьшения побочных эффектов облучения применяют ряд методов. При лучевой терапии глотки для пациента изготавливается специальная маска, которая предназначена для удержания головы пациента в правильном положении во время лечения и снижения побочных эффектов в соседних тканях.
У больных с менее распространенным раком возможно лечение только лучевой терапией, а в случае рака носоглотки она является основным методом лечения. У больных с опухолевой локализацией гортани лучевая терапия является дополнением к хирургическому лечению как до, так и после операции.
4. Таргетная терапия - заключается в приеме больным веществ, разрушающих только раковые клетки.
Для профилактики рака горла:
Злокачественные новообразования горла развиваются в результате роста аномальных клеток в организме вокруг среднего отдела, носоглотки или нижнего отдела глотки. Этот тип рака встречается гораздо чаще, чем доброкачественные опухоли.
Среди факторов, повышающих риск рака горла, можно выделить:
Ранние симптомы опухоли глотки зависят прежде всего от локализации опухоли.Опухоли, расположенные в носоглотке , происходящие из аденоида, не проявляют симптомов до тех пор, пока не достигнут значительных размеров. Это вызывает возрастающее затруднение дыхания через нос, в основном через оба носовых хода. Изменяется тембр голоса, а также нарушается артикуляция. Изо рта появляется неприятный запах, а из носа повторяются и усиливаются кровотечения. Большие, чем обычно, и все еще увеличивающиеся лимфатические узлы на шее свидетельствуют о быстром развитии заболевания и вызывают подозрение на метастазирование.
Опухоли, расположенные в ротоглотке — задней стенке или миндалинах — обычно являются раковыми. Опухоль затем имеет вид инфильтрата, вначале с гладкой поверхностью. По мере роста опухоли происходит ее частичный распад и образование полости, покрытой некротическим налетом серого цвета.
Опухоль миндалины первоначально проявляется увеличением одной миндалины, которая становится твердой и менее подвижной. Поверхность опухоли с медиальной стороны неровная, зернистая.
Все эти симптомы постепенно нарастают. В начальной стадии недомогания больного ограничиваются ощущением наличия препятствия в горле, а в дальнейшем нарастают затруднения в речи и, наконец, трудности с дыханием. Замечание любого из вышеперечисленных симптомов является сигналом к тому, что вам необходимо как можно скорее посетить ЛОР-клинику.
Основой диагностики рака горла является, прежде всего, тщательный медицинский опрос больного.Важно собирать информацию о течении недугов, лекарствах, зависимостях и других сопутствующих заболеваниях. После получения основной информации ЛОР-врач проводит медицинский осмотр, охватывающий полость носа, гортань, ротовую полость и все элементы глотки. Осмотр проводится с помощью специальных зеркал и других органов, позволяющих провести полное ЛОР-обследование. Обнаружение очага является показанием к взятию сегмента слизистой оболочки и направлению его на микроскопическое исследование.Он позволяет определить, содержит ли собранный материал раковые клетки, и если да, то является ли это злокачественной или доброкачественной опухолью. Текущий метод также позволяет оценить тип рака.
Сбор материала для исследования не всегда возможен при ЛОР-обследовании. Иногда необходимо проведение хирургической биопсии, в ходе которой вырезается фрагмент или вся ткань. Кроме того, другим методом является тонкоигольная биопсия, предполагающая забор материала подходящей иглой и шприцем, или ларингоскопическая биопсия, при которой используется эндоскоп, обычно вводимый через нос в глотку (ларингоскопия позволяет дополнительно оценить стадию болезнь).
Визуализирующие тесты также очень важны в диагностике, поскольку они помогают оценить степень развития опухоли. Самые популярные из них:
Существует несколько методов лечения рака горла.
1. Хирургический метод - хирургическая процедура зависит от того, где расположены новообразования. Если у пациента небольшие изменения, достаточно использовать малоинвазивную процедуру, например, с помощью лазера или эндоскопии. Эти методы лечения полезны тем, что позволяют избежать калечащего рубца и сохранить надлежащие физиологические функции горла. К сожалению, более серьезные изменения связаны с объемом этой процедуры, а иногда и с необходимостью иссечения гортани и голосовых связок.Затем больной теряет способность (частично или полностью) говорить, сохраняя при этом способность глотать.
Часто последствием операции является трахеотомия - создание искусственного отверстия на шее, которое ведет непосредственно в трахею и позволяет дышать после операции. К сожалению, в случае рака горла трахеотомия необратима.
Пациентов с метастазами в лимфатические узлы необходимо удалить.
2.Химиотерапия - используется в качестве дополнительного лечения после операции и облучения. Он разрушает раковую ткань горла.
3. Лучевая терапия – – метод, использующий высокоэнергетическое излучение для уничтожения раковых клеток. Следует отметить, что лучевая терапия разрушает соседние с опухолью клетки, поэтому для уменьшения побочных эффектов облучения применяют ряд методов. При лучевой терапии глотки для пациента изготавливается специальная маска, которая предназначена для удержания головы пациента в правильном положении во время лечения и снижения побочных эффектов в соседних тканях.
У больных с менее распространенным раком возможно лечение только лучевой терапией, а в случае рака носоглотки она является основным методом лечения. У больных с опухолевой локализацией гортани лучевая терапия является дополнением к хирургическому лечению как до, так и после операции.
4. Таргетная терапия - заключается в приеме больным веществ, разрушающих только раковые клетки.
Для профилактики рака горла:
Рак ротоглотки представляет собой аномальное и постоянное размножение пораженных эпителием клеток в ротоглотке.
Ротоглотка включает мягкое небо, небные дужки, миндалины, основание языка (заднюю 1/3 языка) и заднюю часть глотки. Рак ротоглотки является распространенным раком органов головы и шеи. Результаты проведенных к настоящему времени исследований свидетельствуют о том, что этот тип рака ротоглотки характеризуется другим профилем генетических нарушений и течением заболевания по сравнению с другими плоскоклеточными карциномами органов головы и шеи.Инфекция вирусом папилломы человека (ВПЧ) играет важную роль в этом раке. Предраковые состояния по типу белого кератоза встречаются значительно реже, чем при карциномах полости рта.
Мужчины в три раза чаще болеют. Заболеваемость типичным раком ротоглотки увеличивается после 50 лет, а воздействие сигаретного дыма и алкоголя с высоким процентным содержанием являются факторами риска. В последние годы показано, что этот рак все чаще встречается у лиц более молодого возраста, и тогда он часто связан с инфицированием вирусом папилломы человека (ВПЧ), и в то же время не зависит от классических факторов риска.
Ранние симптомы рака ротоглотки неспецифичны и имитируют симптомы, связанные с хроническим воспалением. К ним относятся недомогание и боль в горле при глотании (даже слюны) или ощущение инородного тела в горле, и характеризуются часто переменной интенсивностью, что может привести к самоуспокоению больного. Правилом должно быть обращение к ЛОР-врачу, когда симптомы сохраняются более нескольких недель и не исчезают после противовоспалительного лечения.Нередко первым признаком заболевания является появление увеличенных лимфатических узлов в верхних группах шеи. Такие симптомы, как необъяснимая боль в горле, неспособность проглотить твердую пищу, тризм и запах изо рта, указывают на то, что рак уже запущен.
Клиническая классификация TNM обязательна при новообразованиях органов головы и шеи. Он определяет степень распространения опухоли в организме по каждому признаку.
Признак Т - определяет размер опухоли, ее локализацию и распространение в нормальных тканях.
Признак N — определяет размер метастазов в лимфатические узлы и количество пораженных лимфатических узлов.
Признак М - определяет наличие метастазов опухоли в отдаленных от исходного органа тканях - степень распространения опухоли.
С учетом индивидуальных особенностей получаем уровень продвижения, традиционно нумеруемый от 0 до IV.
С микроскопической точки зрения наиболее частым раком ротоглотки на сегодняшний день является плоскоклеточный рак различной степени дифференцировки, с более низкодифференцированными раками, чем в других отделах глотки.Встречаются также карциномы носоглотки и железистые карциномы из малых слюнных желез в области ротоглотки. Достаточно часто встречаются лимфомы, требующие диагностики и специфического лечения для постановки диагноза. Другие виды рака встречаются редко.
Рак ротоглотки чаще локализуется у основания языка и миндалин. Естественное течение заболевания характеризуется достаточно быстрым локальным ростом и ранним метастазированием в регионарные лимфатические узлы. Отдаленные метастазы встречаются чаще, чем при других плоскоклеточных карциномах головы и шеи, особенно при низкой дифференцировке опухоли.
Диагноз ставится на основании взятия образца опухоли. Диагностика при этом раке включает медицинский осмотр с эндоскопией (обследование с помощью камеры, вводимой в горло) и компьютерную томографию головы и шеи. Ультразвуковое исследование играет вспомогательную роль в оценке лимфатических узлов шеи и часто используется для сбора клеток и тканей, подозрительных на метастазирование в лимфатические узлы. Для исключения отдаленных метастазов следует провести рентгенографию органов грудной клетки и УЗИ органов брюшной полости.
Выбор метода лечения зависит от стадии опухоли. При раннем локальном прогрессировании и отсутствии метастазов в местных лимфатических узлах стандартом лечения с хорошими результатами является только лучевая терапия. Другим вариантом может быть хирургическое вмешательство, включая использование методов эндоскопии. Хирургия также является стандартным методом лечения пациентов с орофарингеальными аденокарциномами, которые относительно резистентны к лучевой терапии.
Пациентам с более поздними стадиями рака ротоглотки требуется агрессивное лечение. Стандартным лечением является одновременная химиолучевая терапия препаратом под названием цисплатин. Еще один вариант, который следует рассмотреть, особенно при поздних метастазах в шейные лимфатические узлы, заключается в использовании полихимиотерапии, первоначально сопровождаемой химиолучевой терапией. Токсичность этого вида лечения очень высока, и квалификация больных должна быть крайне осторожной.При наличии медицинских противопоказаний к применению цисплатина (нарушение функции почек, заболевания органов слуха) вместо химиолучевой терапии возможно применение лучевой терапии в сочетании с введением нового препарата цетуксимаба, избирательно воздействующего на раковые клетки. В отдельных случаях можно рассмотреть хирургическое лечение, состоящее из обширного иссечения опухоли с немедленным восстановлением площади и профилактического или лечебного иссечения шейных лимфатических узлов. Хирургия также является стандартным методом у пациентов с распространенными орофарингеальными аденокарциномами.Лучевая терапия или химиолучевая терапия всегда является необходимым дополнением к хирургическому лечению.
В случаях, когда радикальное лечение невозможно из-за улучшения или ухудшения состояния здоровья пациента, можно рассматривать только симптоматическое облегчение лучевой или химиотерапией.
Спасательная хирургия – это лечение пациентов с местными и/или местными рецидивами. Повторное облучение также может быть рассмотрено в отдельных случаях, характеризующихся небольшой опухолью, расположенной за пределами критических органов, и в течение длительного времени после первоначальной лучевой терапии.Оба эти метода дают реальную, хотя и незначительную, возможность получить постоянное излечение. Однако в подавляющем большинстве случаев, включая отдаленные метастазы, единственным вариантом лечения является химиотерапия, целью которой является уменьшение симптомов, связанных с раком, а у некоторых пациентов — увеличение продолжительности жизни.
Пациенты с раком ротоглотки имеют лучший прогноз по сравнению с раком ротовой полости или раком глотки. Пятилетняя выживаемость при раннем прогрессировании находится на уровне 70-90%.На более высоких стадиях прогрессирования 5-летняя выживаемость после агрессивного лечения составляет 40-60%. Еще более благоприятный прогноз у пациентов с папилломавирусозависимыми опухолями, в частности у лиц, относящихся к группе наименьшего риска (ВПЧ-зависимые некурящие).
Основой профилактики этого типа рака является отказ от курения и употребления алкоголя с высоким содержанием алкоголя. В настоящее время не рекомендуются структурированные программы ранней диагностики этого рака (вторичная профилактика), но также важно диагностировать рак на ранней стадии, обращая внимание на язвы или комки в горле или увеличенные лимфатические узлы, которые сохраняются более 2 недель, несмотря на лечение.
Рак глотки представляет собой патологический и непрерывный рост пораженных клеток в эпителиальной части глотки. Структуры ларингеальной части глотки включают грушевидные углубления, стенки глотки и область перикарда. Рак ларингеальной части глотки является одним из менее распространенных видов рака органов головы и шеи. Мужчины в восемь раз чаще болеют.
Воздействие на слизистые оболочки высокопроцентного алкоголя и сигаретного дыма являются наиболее важными факторами риска.
Симптомы рака гортани включают затруднение и боль при глотании пищи или даже слюны, а также ощущение инородного тела в горле. Иногда первым симптомом, вызывающим беспокойство, является появление увеличенного лимфатического узла на шее. Такие недомогания, как охриплость голоса (результат поражения средней части гортани или паралича возвратного гортанного нерва), боль, проблемы с глотанием и значительная потеря массы тела, указывают на прогрессирование рака.
Клиническая классификация TNM обязательна при новообразованиях органов головы и шеи. Он определяет степень распространения опухоли в организме по каждому признаку.
Признак Т - определяет размер опухоли, ее локализацию и распространение в нормальных тканях.
Признак N — определяет размер метастазов в лимфатические узлы и количество пораженных лимфатических узлов.
Признак М - определяет наличие метастазов опухоли в отдаленных от исходного органа тканях - степень распространения опухоли.
С учетом индивидуальных особенностей получаем уровень продвижения, традиционно нумеруемый от 0 до IV.
Плоскоклеточный рак с высокой (менее злокачественной) или промежуточной дифференцировкой обычно диагностируется микроскопически. Плоскоклеточные карциномы с низкой степенью дифференцировки (более злокачественные) встречаются довольно редко. Другие виды рака в этой области встречаются редко. Наиболее частой локализацией рака глотки является грушевидное углубление.Естественное течение рака гортанного отдела глотки обусловлено анатомической сложностью области и большим количеством близлежащих лимфатических сосудов. От этого зависит в целом неблагоприятный прогноз, вероятно, самый неблагоприятный среди раков органов головы и шеи. Локальный рост рака гортанной части глотки происходит быстро и в связи с его расположением рано вовлекаются соседние органы, такие как гортань с ее хрящами или ротовая часть глотки. При раке кольцевидной области сравнительно рано вовлекается начальный отдел пищевода.Раннее начало метастазов в шейные лимфатические узлы характерно для всех локализаций, за исключением подчелюстных лимфатических узлов. Местные метастазы рака гортанного отдела глотки могут поражать и грудные лимфатические узлы. Отдаленные метастазы встречаются чаще, чем в большинстве других плоскоклеточных карцином головы и шеи.
Диагноз ставится на основании микроскопического исследования материала, взятого хирургическим путем из опухоли. Диагностика включает: медицинский осмотр гибким зеркалом, заканчивающийся камерой верхних отделов пищеварительного тракта и дыхательной системы, а также компьютерную томографию, которую необходимо проводить независимо от стадии прогрессирования.УЗИ шеи имеет вспомогательное значение. С его помощью можно проверить подозрительные лимфатические узлы, прокалывая иглой подозрительные очаги и собирая материал для микроскопического исследования. Рентгенография органов грудной клетки и УЗИ органов брюшной полости должны регулярно выполняться для исключения отдаленных метастазов.
Принципы лечения больных раком гортанной части глотки аналогичны применяемым при раке гортани. В случае раннего местного прогрессирования без метастазов в лимфатических узлах стандартом лечения является только лучевая терапия.В случаях значительного местного прогрессирования одновременная химиолучевая терапия предпочтительнее в качестве щадящего лечения гортани. Выбор, который стоит рассмотреть у пациентов с метастазами в крупные лимфатические узлы, — это начальная химиотерапия препаратом под названием доцетаксел с последующей химиолучевой терапией. При наличии медицинских противопоказаний к введению препарата под названием цисплатин облучение можно применять в сочетании с цетуксимабом — новым биологическим препаратом. У больных распространенным раком гортанного отдела глотки ухудшение питания, связанное с сужением верхних отделов желудочно-кишечного тракта, является частым явлением.По этой причине перед агрессивным лечением, дополнительно затрудняющим возможность питания (усиление лучевых реакций), стоит выполнить эндоскопическую микрогастростомию (ПЭГ), т.е. ввести через кожу трубку непосредственно в желудок для обеспечения правильного питания.
При наличии противопоказаний к щадящему гортани лечению лучевой терапией (как при раке гортани) стандартным лечением является хирургическое удаление гортани вместе с частью нижних отделов глотки и иссечение лимфатических узлов шеи.На практике всегда есть показания к дополнению хирургического вмешательства лучевой терапией.
У пациентов, которые из-за прогрессирования рака или плохого общего состояния не могут пройти лечение для удаления рака, может быть рассмотрена лучевая терапия или химиотерапия для лечения только симптомов рака.
Когда после лечения по удалению опухоли с помощью лучевой терапии возникают локальные или локальные рецидивы, стандартной практикой является рассмотрение хирургического вмешательства в качестве альтернативы лечению.На практике у большинства пациентов с рецидивами и отдаленными метастазами химиотерапия является единственным вариантом лечения.
Прогноз больных раком гортани хуже по сравнению с большинством других видов рака органов головы и шеи, даже если он значительно улучшился после введения сопутствующей химиолучевой терапии. В случаях раннего прогрессирования 5-летняя выживаемость находится на уровне 50-70%. У больных с местнораспространенными новообразованиями отдаленная выживаемость после агрессивного химиолучевого лечения обычно не превышает 30, максимум 40%.
Основой профилактики этого типа рака является отказ от курения и употребления алкоголя с высоким содержанием алкоголя. В настоящее время не рекомендуются структурированные программы ранней диагностики этого рака (вторичная профилактика), но также важно диагностировать рак на ранней стадии, обращая внимание на осиплость голоса или увеличение лимфатических узлов, которые сохраняются более 2 недель, несмотря на лечение.
Рак носоглотки представляет собой патологический и непрерывный рост пораженных клеток в эпителии носоглотки.В европейских странах, в том числе в Польше, не является распространенным новообразованием. Однако, в отличие от большинства других плоскоклеточных карцином головы и шеи, часто встречается у людей в раннем возрасте (до 40 лет), представляет собой серьезную проблему. Заболеваемость среди мужчин менее чем в два раза выше.
Возбудители рака носоглотки полностью не известны. В ряде случаев наблюдается сосуществование с вирусной инфекцией Эпштейна-Барр, но это явление в основном касается регионов региональной распространенности этого рака, т.е. стран Юго-Восточной Азии и некоторых регионов Африки.Факторы риска, присущие раку респираторного эпителия, включая воздействие сигаретного дыма, не имеют значения. Кроме того, профиль генетических нарушений при раке носоглотки отличается от профиля других плоскоклеточных карцином органов головы и шеи. Существенные отличия касаются и микроскопического изображения.
Естественное течение рака носоглотки очень быстрое. Характеризуется быстрым локальным ростом, очень ранним метастазированием в окружающие лимфатические узлы, а также частыми отдаленными метастазами не только в легкие, но и в органы брюшной полости, кости и костный мозг.Частота отдаленных метастазов более чем в два раза выше, чем при типичных плоскоклеточных карциномах головы и шеи, и превышает 40%. Локальный рост рака носоглотки приводит относительно рано к захвату костей основания черепа с последующим внутричерепным ростом с вовлечением мозговых оболочек и головного мозга. Вовлечение основания черепа часто вызывает повреждение черепных нервов, что приводит к неврологическим нарушениям.
Рак носоглотки обычно не дает ранних симптомов из-за увеличения начальной локализации.Это явление обусловлено наличием свободных анатомических пространств в области носоглотки, допускающих изначально бессимптомный локальный рост. В этой ситуации, а также в связи с очень ранним возникновением местных метастазов наиболее частым (около 90% случаев) первым симптомом рака носоглотки является появление увеличенного лимфатического узла на шее. Такие симптомы, как кровотечение из носа, заложенность носа, неврологическое повреждение черепных нервов или постоянные головные боли, указывают на прогрессирование рака.В некоторых случаях первым признаком заболевания могут быть симптомы, обусловленные отдаленными метастазами.
Клиническая классификация TNM обязательна при новообразованиях органов головы и шеи. Он определяет степень распространения опухоли в организме по каждому признаку.
Признак Т - определяет размер опухоли, ее локализацию и распространение в нормальных тканях.
Признак N — определяет размер метастазов в лимфатические узлы и количество пораженных лимфатических узлов.
Признак М - определяет наличие метастазов опухоли в отдаленных от исходного органа тканях - степень распространения опухоли.
С учетом индивидуальных особенностей получаем уровень продвижения, традиционно нумеруемый от 0 до IV.
Различают три типа рака носоглотки. Первая из них — ороговевающая карцинома — больше всего напоминает типичные плоскоклеточные карциномы. Два других типа - неороговевающие карциномы и недифференцированные карциномы - характеризуются четкой микроскопической разницей, что также выражается в течении заболевания и восприимчивости к лучевой и химиотерапии, которая явно выше, чем у плоскоклеточных карцином.Другие эпителиальные новообразования, такие как, например, мелкоклеточные карциномы с эндокринно-секретирующими особенностями, в носоглотке встречаются очень редко. Однако нередко в этой области появляются лимфомы, требующие специфической диагностики и лечения.
Диагноз рака носоглотки должен быть установлен на основании микроскопического исследования операционного материала, взятого из опухоли или метастазов в лимфатические узлы шеи. Необходимы дополнительные исследования, чтобы дифференцировать рак носоглотки от рака лимфатической системы.Проточная цитометрия (специальное тестирование молекул на поверхности опухолевых клеток) также полезна в этом отношении. Диагностика, направленная на определение степени клинического прогресса, сложна. В плановом порядке следует проводить тщательное медицинское обследование гибким зеркалом, заканчивающимся камерой носоглотки, а также ротоглотки и полости носа. Базовым визуализирующим исследованием является компьютерная томография органов головы и шеи, включая структуры основания черепа и головного мозга.Магнитно-резонансная томография является ценным дополнительным исследованием, особенно в случае поражения основания черепа и подозрения на внутричерепной рост. УЗИ шеи играет вспомогательную роль, а также используется при обследовании подозреваемых лимфатических узлов путем прокола очагов поражения иглой. Первоначальная диагностика также должна учитывать исключение отдаленных метастазов. Рентген грудной клетки и УЗИ брюшной полости должны выполняться в плановом порядке.В случае сомнений целесообразно выполнить компьютерную томографию вышеперечисленных областей. У больных неороговевающим или недифференцированным раком также рекомендуется сцинтиграфия костей (исследование с радиоактивными элементами кости). При обнаружении каких-либо отклонений в анализе крови следует провести трепанобиопсию костного мозга (забор костного мозга и кусочка кости).
Стандартным лечением больных раком носоглотки является сопутствующая химиолучевая терапия препаратом под названием цисплатин.Теоретически на первой стадии местного прогрессирования без метастазов в лимфатических узлах может быть уместна только лучевая терапия, но такая ранняя диагностика этого рака встречается редко. Во всех других случаях нет другого выбора, кроме лечения химиолучевой терапией. Сопутствующая химиолучевая терапия является достаточным лечением у пациентов с кератотическим раком. При менее дифференцированном (более злокачественном) неороговевающем и недифференцированном раке высок риск неэффективности лечения из-за отдаленных метастазов.С учетом этого целесообразно дополнять одновременную химиолучевую терапию тремя курсами дополнительной химиотерапии. Это высокотоксичное лечение, требующее интенсивной поддерживающей терапии и адекватного питания.
В случаях неподходящего или неэффективного лечения для устранения новообразования можно рассмотреть химиотерапию или лучевую терапию. Следует подчеркнуть, что из-за высокой чувствительности к химиотерапии у некоторых пациентов может быть очень хороший ответ, что позволяет проводить лечение по удалению рака.
Местные рецидивы требуют хирургического вмешательства, включая эндоскопию или методы повторного облучения, возможно, включая брахитерапию (внутритканевое облучение). Состояние - низкая стадия, технически благоприятное место для рецидива. Спасательная хирургия также является методом выбора при росте опухоли в этой области. При невозможности включения вышеперечисленных методов, а также при отдаленных метастазах стандартным лечением является химиотерапия.В отличие от плоскоклеточного рака можно ожидать заметного увеличения времени выживания, и выживаемость 2 года и более не является редкостью.
Прогноз у больных раком носоглотки относительно хороший. В случае раннего прогрессирования 5-летняя выживаемость достигает 80-90%. Даже у онкологических больных со значительной стадией местного прогрессирования можно ожидать долгосрочную выживаемость на уровне 50-70%.
В настоящее время не рекомендуются никакие организованные программы ранней диагностики этого рака (вторичная профилактика), тем не менее, ранняя диагностика рака, обращая внимание на увеличенные лимфатические узлы, которые сохраняются более 2 недель, несмотря на лечение, особенно важна.
.90 000 Шишка на шее - у ребенка и у взрослого. Что это такое?Шишка на шее вызывает большое беспокойство. Этот тип утолщения часто является симптомом опухолевых заболеваний. Однако обычно, особенно у детей, опасения оказываются беспочвенными, а высокомерие — безобидным увеличением лимфатических узлов при вирусных или бактериальных инфекциях.
Хорошо видимый и пальпируемый узелок на шее может быть симптомом многих заболеваний.Так проявляются увеличенные лимфатические узлы при воспалительной (бактериальной или вирусной) инфекции, но надменность может быть и симптомом серьезных эндокринных нарушений, а также онкологических и гематологических проблем.
Шишка на шее может возникнуть по таким причинам, как:
Одним из параметров, учитываемых при первичном пальпаторном исследовании, является так называемое смещение воспринимаемой выпуклости. Подвижная шишка на шее , явно «убегающая» из-под пальцев, чаще всего первоначально трактуется как симптом лимфаденопатии, или лимфаденопатии.
Подробная история болезни имеет большое значение в этом контексте. Важна информация о других тревожных симптомах, а также о текущих и недавних заболеваниях. Следует помнить, что лимфатические узлы относятся к ключевым органам лимфатической системы и играют важную роль в механизме иммунного ответа.
Узлызащищают организм от развития бактериальных и вирусных инфекций, а также рака, отвечая за выработку лейкоцитов. В экстренной ситуации количество продуцируемых лимфоцитов очень велико, что может привести к их временному скоплению, проявляющемуся увеличением узлов.
Лимфатические узлы на шее располагаются преимущественно в латеральных секторах, ниже нижнечелюстной линии, поэтому опухоль на левой стороне шеи, и на правой стороне, обычно изначально классифицируют как симптом лимфаденопатии.Особенно, если она сопровождается болью, а надменность появилась и выросла за короткое время.
В ситуации, когда опухоль является случайной и через несколько дней начинает уменьшаться в размерах, весьма вероятно, что появление этого типа симптомов связано с легкой инфекцией.
Следует помнить, однако, что лимфаденопатию вызывают и опухолевые заболевания, что также должно быть связано с сильной иммунной реакцией на протекающий в организме процесс, а не обязательно с возникновением метастазов.
Неподвижное и безболезненное твердое образование на шее часто означает непосредственную локализацию опухолевого поражения именно в этой части тела. Они различаются по своей природе: от относительно безобидных до тяжелых и злонамеренных.
Глотки, гортани, , полости рта, слюнных желез и придаточных пазух носа считаются типичными раками головы и шеи с частыми метастазами в лимфатические узлы.На их долю приходится около 5% всех зарегистрированных злокачественных новообразований (7% у мужчин и 1% у женщин).
В Польше общее число заболевших составляет около 6000 в год, а количество умерших - 3800, а это означает, что они характеризуются чрезвычайно высокой смертностью (все данные: А. Кавецки, С. Навроцкий, Эпителиальные опухоли...) . К этому следует добавить всевозможные саркомы, миомы или липомы.
Распространенным симптомом этого типа поражения является припухлость на шее сзади, ниже линии роста волос.Эти новообразования сравнительно редко принимают злокачественную форму.
Возраст больного также учитывается при первичной диагностике и дифференциации заболеваний. В то время как пожилые люди чаще болеют раком, узелок на шее ребенка чаще всего свидетельствует о недавнем или недавнем воспалительном заболевании.
Katarzyna Pawelec и коллеги цитируют в работе «Дифференциальная диагностика увеличенных лимфатических узлов у детей» результаты анализа 178 случаев подростков с увеличенными лимфатическими узлами.Оказалось, что более 90 проц. этот симптом был воспалительным, и в 9,2% случаев диагностировано одно из опухолевых заболеваний.
Детали следующие:
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
, пожалуйста, посетите наш портал снова!
Больным с охриплостью, которая не проходит после двухнедельного стандартного противовоспалительного и противоотечного лечения, необходимо провести осмотр гортани у ларинголога с целью исключения опухолевого поражения . Охриплость может быть компонентом дисфонии или изолированной особенностью голоса. Это очень важный симптом, указывающий на неправильную фонацию в гортани.
Вы читаете эту статью по платной подписке.Ваша подписка активна
Охриплость — изменение голоса, возникающее как акустическое явление, когда голосовые связки обнаруживают нарушения вибрации при фонации, а проходящий между ними воздух содержит шумовые компоненты.
Охриплость — один из наиболее распространенных симптомов, указывающий на нарушения в дыхательной системе (особенно гортани) и наиболее распространенное нарушение голоса.Нарушение фонационной деятельности изменяет окраску артикулируемых звуков, что делает их акустически искаженными, хотя и разборчивыми. Охриплость выслушивается при произнесении гласных, звонких звуков, а также при хрюканье и кашле.
Органом, ответственным за формирование голоса, является гортань, и большинство заболеваний гортани, особенно когда они затрагивают голосовые связки, вызывают охриплость.
Гортань состоит из хрящевого скелета, связок и мышц. Гортань делится на три этажа: верхний (надгортанный), средний (голосовой) и нижний (подсвязочный). Особую роль играют способные к вибрации голосовые связки. К ним относятся голосовые связки, голосовые мышцы, кровеносные сосуды, нервы, соединительная ткань и покрывающая их слизистая оболочка. Пространство между голосовыми складками — это голосовая щель, которая является самой узкой частью гортани.По мере того, как голосовые связки сближаются и расходятся, голосовые щели сокращаются и открываются. Колебания воздуха, проходящего через голосовую щель, создают звук.
Охриплость является в первую очередь симптомом органических заболеваний гортани: слизистой оболочки, мышц, суставов и нервов. Охриплость может быть вызвана лишь незначительными изменениями, поэтому она может быть очень ранним симптомом менее запущенного болезненного процесса. Отсюда большое диагностическое значение этого симптома.
Чем дальше развивается поражение от голосовых складок, тем позже нарушаются их структура и подвижность, и тем позже, в более запущенной стадии заболевания, появляется осиплость голоса. Высота и тембр голоса зависят от длины, степени напряжения и гибкости вибрирующих частей голосовых складок. Любые патологические изменения, которые изменяют характеристики голосовых связок, могут вызывать охриплость.
Причины осиплости голоса можно разделить на врожденные и приобретенные.Врожденные причины включают генетически детерминированные синдромы (например, синдром Дауна), врожденные дефекты и дисплазии гортани, а также кисты и опухоли гортани (например, гемангиомы).
В повседневной практике мы часто сталкиваемся с приобретенными причинами охриплости, такими как воспаление, опухоли, травмы гортани, постинтубационные изменения, эндокринные причины (например, гипотиреоз), мышечные расстройства, а также центральные и периферические нейрогенные расстройства (например, гипотиреоз).Болезнь Паркинсона). Охриплость также может быть вызвана побочными эффектами лекарств, например, тромболитиков, ингибиторов ангиотензинпревращающего фермента, антигистаминных и антихолинергических средств, анаболиков или бронхиальных глюкокортикостероидов.
Одной из наиболее частых причин охриплости, особенно если она возникает внезапно и быстро проходит, являются инфекции верхних дыхательных путей и нарушение голоса.
В практике врача наиболее частой причиной охриплости у пациентов являются такие воспаления, как:
Однако при дифференциальной диагностике охриплости всегда следует помнить об опухолях гортани:
При физикальном обследовании больного особое внимание обращаем на то, когда впервые появилась охриплость, какова была динамика симптомов (уменьшение или усиление).Мы спрашиваем, связывает ли пациент появление симптомов с инфекцией, травмой или операцией. Также следует спросить о курении и злоупотреблении алкоголем, профессиональном воздействии токсичной пыли и паров (доказанные факторы риска рака гортани).
Наиболее частыми причинами охриплости в практике врача являются острые и хронические воспаления гортани.
Острый ларингит в основном вирусный. Поскольку в большинстве случаев он протекает вместе с ринитом, больной жалуется на боль в горле и гортани, кашель, лихорадку или субфебрилитет. Вышеперечисленные симптомы сопровождаются нарушениями голоса различной степени выраженности – от легкой осиплости до тишины. Физикальное обследование показывает гиперемию, иногда небольшой отек слизистой оболочки. Лечение острого ларингита обычно симптоматическое.
Хронический ларингит может быть простым, атрофическим или гипертрофическим. Наиболее частыми причинами хронического ларингита являются: воздействие химических и физических факторов, частые инфекции верхних дыхательных путей, курение и злоупотребление алкоголем.
При лечении охриплости важно выявить потенциальные причины и, если возможно, устранить или уменьшить воздействие возбудителя.Это особенно важно в случае охриплости как следствие гастроэзофагеального рефлюкса, воздействия пыли, паров и других физико-химических факторов, связанных с домашней и производственной средой.
Решение об использовании будет, конечно, зависеть от типа, продолжительности, тяжести и других симптомов, связанных с охриплостью. При наличии других тревожных симптомов, например одышки, хрипов, болей в области гортани, удушья, больному, помимо симптоматического лечения, требуется тщательная ЛОР-диагностика.
Лечение охриплости, в дополнение к этиотропной терапии, должно также включать реабилитацию и гигиену голоса. Обеспечьте пациенту должным образом увлажненную и чистую среду (без дыма, пыли и других раздражающих веществ). Гигиена при использовании голоса включает в себя также отказ от курения, правильные привычки работы с голосом, в том числе избегание длительных и громких разговоров и, конечно же, запрещение кричать.
Когда мы интенсивно говорим или поем, мы вдыхаем примерно в 3-4 раза больше воздуха, чем когда дышим спокойно.При значительных голосовых усилиях мы дышим ртом, а загрязненный и сухой воздух вызывает пересыхание слизистой горла и гортани. Следовательно, важно также заботиться о чистоте и достаточной влажности воздуха в доме и на рабочем месте.
Также следует помнить о правильном питании и, прежде всего, об употреблении большого количества жидкости, приеме пищи небольшими порциями, отказе от острых специй и избытка кофеина.
Важно восстановить физиологические функции носа, чтобы вдыхаемый воздух достиг увлажненной, согретой и очищенной слизистой оболочки гортани в носовых полостях. Переход на дыхательный путь через рот (при заложенности носа) вызывает просачивание воздуха со слишком малой влажностью в гортань. Это способствует не только пересыханию и сгущению слизистого секрета дыхательных путей, но и нарушает подвижность ресничек в эпителии этих путей.
Даже частичное нарушение проходимости носа, сопровождающее воспалительные процессы в слизистой оболочке носа, вызывает нарушение увлажнения, нагревания и очистки вдыхаемого воздуха. В физиологических условиях вдыхаемый воздух контактирует со слизистой оболочкой носа площадью около 200 см2 в каждой из его полостей. Турбулентное течение вдыхаемого воздуха в носовых полостях позволяет согревать и увлажнять их. Уже подогретый и увлажненный при физиологических условиях влажности близкой к 97-99% воздух достигает носоглотки и далее в гортань.При нарушении носовой проходимости влажность воздуха, поступающего в гортань, падает до 65-70%, а при дыхании через рот - менее 60%.
Забота о нормальной функции носа имеет особое значение у пациентов с такими симптомами ларингита, как: охриплость голоса зимой, когда в мороз влажность воздуха падает даже до 20%. Слизистая оболочка носа и придаточных пазух в физиологических условиях вырабатывает около 800 мл слизи в сутки, что определяет увлажнение вдыхаемого воздуха.У больных с инфекцией верхних дыхательных путей возникают воспалительные изменения слизистой оболочки носа и придаточных пазух, носоглотки, гортани, трахеи и бронхов. Воспаленная слизистая оболочка производит густую слизь, которая не может должным образом транспортироваться через реснички, покрывающие мембрану. Поэтому становится важным разжижение выделений в верхних дыхательных путях.
Наиболее простые способы разжижения выделений – увлажнение вдыхаемого воздуха (увлажнитель) или ингаляция 0,9%.раствор NaCl, увеличивающий количество перорально потребляемой жидкости и обеспечивающий проходимость и правильные физиологические функции носа (в т.ч. увлажняющую функцию).
Муколитики обычно действуют, увеличивая выработку слизи, снижая ее вязкость и улучшая мукоцилиарный транспорт. Некоторые из них, например эрдостеин, обладают инактивирующим действием на свободные радикалы, что предотвращает окисление альфа1-антитрипсина, снижение хемотаксической активности полинуклеарных гранулоцитов, вызванное курением, и окисление феназона, индуцированное табачным дымом.Эрдостеин повышает концентрацию IgA в дыхательных путях. Наличие свободных сульфгидрильных групп в метаболитах эрдостеина снижает адгезию бактерий к эпителию слизистой оболочки дыхательных путей.
Внезапно появляющаяся и преходящая охриплость, сопровождающая инфекцию верхних дыхательных путей, обычно является симптомом инфекции и обычно не вызывает беспокойства у пациента или врача. Однако при сохранении охриплости более 14 дней необходимо искать другие причины этого недуга.
Охриплость также может быть симптомом ретроградного повреждения гортанного нерва . В 2-5 процентах у пациентов, перенесших операцию на щитовидной железе, может возникнуть повреждение возвратного гортанного нерва. В таких случаях охриплость возникает сразу после операции.
Еще одной причиной охриплости могут быть папилломы гортани , наличие которых может привести к развитию рака гортани.Лечение папиллом гортани преимущественно оперативное.
Охриплость также может быть состоянием гастроэзофагеальной рефлюксной болезни . Воспаление слизистой оболочки гортани, проявляющееся напр. охриплость обусловлена забросом содержимого желудка в пищевод и, следовательно, раздражением слизистой гортани, не приспособленной к контакту с кислым содержимым. Характерным признаком этого заболевания является возникновение охриплости преимущественно в утренние часы и ее исчезновение в течение дня.Помимо охриплости, рефлюксная болезнь проявляется, в том числе, в изжога, ощущение жжения в горле и сухой кашель.
Охриплость может появиться как симптом нарушения голоса (дисфонии) у людей, работающих с голосом, например, у учителей. Факторами, повышающими риск возникновения голосовых нарушений, в рабочей среде являются: шум, плохая акустика помещения, отсутствие звукового оборудования, плохое качество воздуха (сухой, перегретый, запыленный), длительное время работы и неправильная поза говорящего.Еще одним фактором риска является неправильное лечение ранних профессиональных симптомов голосовых нарушений, которые часто распознаются как острый ларингит.
Наиболее частыми симптомами дисфонии у учителей являются привычное кряхтение, сухость в горле, глухой голос, сужение речевого диапазона, укорочение времени фонации, периодическая потеря голоса и осиплость голоса. У людей, работающих с голосом, функциональная дисфония обычно предшествует появлению органических изменений голосовых складок.
Певческие узелки — небольшие округлые образования, возникающие с обеих сторон на границе 1/3 передней и средней части голосовых складок. Причиной образования певческих узелков обычно являются чрезмерное голосовое усилие, слишком высокая частота голоса, чрезмерная форсировка голоса с высокой интенсивностью, речь в неподходящих условиях окружающей среды, острый и хронический ларингит, а также гормональные изменения. Певческие комочки затрудняют правильное замыкание голосовых связок, из-за чего голос становится хриплым, дрожащим, охриплость усиливается при длительной речи.Вначале это мягкие узелки, часто поддающиеся после ограничения голосового усилия, но при отсутствии лечения они превращаются в так называемые твердые узлы, требующие хирургического вмешательства.
Воспаление верхних дыхательных путей нарушает функцию голосового органа. Появление первых симптомов инфекции: боль в горле, охриплость, насморк, повышение температуры тела означает необходимость своевременного лечения и уменьшения или полного прекращения воздействия голосовых усилий во время болезни.
С учетом частоты, регулярности фонационных колебаний и интенсивности голоса Европейский союз фониатров выделил:
прокрутите, чтобы увидеть всю таблицу
| Весы | Описание | 90 165 90 154 90 155 Г 90 156качество | 90 155 Степень охриплости или аномального голоса 90 156||
| Р | шероховатость | Впечатление нерегулярных колебаний голосовых связок | 90 165 90 154 90 155 Б 90 156чрезмерная потеря отработанного воздуха при фонации | слышимый гул из-за чрезмерного засорения отработанного воздуха и турбулентного потока |
| А | 90 155 слабость голоса 90 156затухание или отсутствие громкости, соответствующее слабой интенсивности ларингеального тона и/или потере высших гармоник | |||
| С | напряжение | гиперфункциональная фонация, зависящая от повышенного мышечного напряжения |
Авторы: проф.доктор хаб. Дариуш Юркевич, MD, Петр Рапейко, MD, PhD, отделение отоларингологии, Военно-медицинский институт в Варшаве; руководитель клиники: проф. доктор хаб. н.медицинский Дариуш Юркевич 90 222
Каталожные номера
1. Манецка-Александрович Б.: Хрипка. В: Янчевский Г. (ред.): Практическая отоларингология. Учебник для студентов и врачей.Том 2. Via Medica, Гданьск, 2005.
2. Бояновска-Позняк К., Пайор А.: Охриплость - банальное недомогание или симптом серьезного заболевания? Терапия 2013, 11-12: 36-41.
3. Юркевич Д., Зельник-Юркевич Б., Дзержановска Д.: Инфекции гортани. В: Дзержановская Д., Юркевич Д., Зельник-Юркевич Б.: Инфекции в отоларингологии. Альфа-Медика Пресс, Варшава, 2002.