2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Метод определения Прямое измерение, колориметрия с использованием холестеролоксидазы и холестеролэстеразы.
Исследуемый материал Сыворотка крови
Синонимы: липопротеины низкой плотности, ЛПНП, ЛНП, ХС ЛПНП, холестерол бета-липопротеидов, бета-липопротеины, бета-ЛП.
Low-density lipoprotein cholesterol; Low density lipoprotein; LDL; LDL-C.
Определение холестерина ЛПНП прямым методом, как и расчетным методом по Фридвальду, используют для оценки кардиориска и контроля гиполипидемической терапии.
Липопротеины в крови осуществляют транспорт липидов различных классов, включая холестерин, от одной клеточной популяции к другой. Липопротеины низкой плотности (ЛПНП), которые являются основной транспортной формой холестерина, перенося его главным образом в виде эфиров холестерина, относятся к бета-липопротеинам. Доказано, что содержание холестерина ЛПНП больше коррелирует с риском атеросклероза, чем уровень общего холестерина, поскольку именно эта фракция обеспечивает перенос как поступающего с пищей, так и синтезируемого холестерина, к клеткам органов и тканей. В условиях патологии богатые холестерином ЛПНП аккумулируются на внутренних стенках артерий в местах образования атеросклеротических бляшек, которые сужают просвет сосудов и способствуют тромбообразованию. Поэтому исследование холестерина ЛПНП важно, как для оценки риска развития атеросклероза и его осложнений (инфаркт, инсульт), так и для контроля эффективности гиполипидемической терапии.
Обычно при скрининговой оценке факторов сердечно-сосудистого риска используют стандартный липидный профиль, который включает исследование общего холестерина, холестерина липопротеидов высокой плотности (ЛПВП), триглицеридов и холестерина ЛПНП расчетным методом с помощью формулы Фридвальда. Такой расчетный метод оценки холестерина ЛПНП был использован в эпидемиологических и клинических исследованиях, на основании которых были установлены основные клинические рекомендации по желательному уровню холестерина ЛПНП для практически здоровых людей и его целевым терапевтическим значениям для лиц с высоким риском развития осложнений атеросклероза. Поэтому расчетный метод оценки холестерина ЛПНП остается наиболее распространенным.
Однако в практику вошел также метод прямого измерения уровня холестерина ЛПНП, который, в соответствии с текущими клиническими рекомендациями, может использоваться как для оценки кардиориска, так и для мониторинга гиполипидемической терапии. Для наблюдений в динамике и контроля терапии целесообразно пользоваться одним методом.
В клинических исследованиях продемонстрирована высокая корреляция результатов прямого измерения холестерина ЛПНП с расчетным методом. Оценка холестерина ЛПНП обоими методами имеет некоторые ограничения. При концентрации триглицеридов более 4,5 ммоль/л и при низких значениях холестерина ЛПНП (менее 1,3 ммоль/л) предпочтение следует отдавать холестерину не-ЛПВП.
При уровне триглицеридов более 14,6 ммоль/л корректное измерение ХС ЛПНП прямым методом невозможно. Для оценки кардиориска и эффективности терапии рекомендуется использовать альтернативные показатели – исследование ХС не-ЛПВП или аполипопротеин В.
Более подробно с лабораторной оценкой параметров липидного обмена можно ознакомиться здесь.
Липопротеины низкой плотности – основные переносчики холестерола (холестерина) в организме. Холестерол, входящий в их состав, считается "вредным", так как при его избытке повышается риск появления в артериях бляшек, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Синонимы русские
ЛПНП, липопротеины низкой плотности, ЛНП, ХС ЛПНП, холестерин липопротеинов низкой плотности, холестерол бета-липопротеидов, бета-липопротеины, бета-ЛП.
Синонимы английские
LDL, LDL-C, low-density lipoprotein cholesterol, Low density lipoprotein.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества - "холестерол" (окончание -ол указывает на принадлежность к спиртам), однако в массовой литературе получило распространение именование "холестерин", которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые необходимы для развития организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, с помощью которых в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он "упаковывается" в белковую оболочку, состоящую из аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Холестерин ЛПНП считается "плохим", так как при его избытке в стенках сосудов возникают бляшки, которые могут ограничивать движение крови по сосуду, что грозит атеросклерозом и значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
В печени производится достаточное для нужд организма количество холестерина, однако его часть поступает с пищей, в основном с жирным мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много животных жиров, то уровень ЛПНП в крови может повыситься до опасных значений.
Для чего используется исследование?
Когда назначается исследование?
Анализ на ЛПНП обычно входит в состав липидограммы, которая также включает в себя определение общего холестерола, ХС ЛПОНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при увеличении концентрации общего холестерола, чтобы выяснить, за счет какой именно фракции он повышен.
Вообще, липидограмму рекомендуется делать всем людям старше 20 лет не реже одного раза в 5 лет, но в некоторых случаях даже чаще (несколько раз в год). Во-первых, если пациенту предписана диета с ограничением приема животных жиров и/или он принимает лекарства, снижающие уровень холестерина, – тогда проверяют, достигает ли он целевого уровня значений ЛПНП и общего холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний. И, во-вторых, если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
Если у ребенка в семье были случаи повышенного холестерина или заболеваний сердца в молодом возрасте, то впервые липидограмму ему рекомендуется сдавать в возрасте от 2 до 10 лет.
Что означают результаты?
Референсные значения:
Понятие "норма" не вполне применимо по отношению к уровню ХС ЛПНП. У разных людей, в жизни которых присутствует разное количество факторов риска, норма ЛПНП будет своей. Исследование на ХС ЛПНП используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы точно определить его для какого-либо человека, необходимо учесть все факторы.
Повышение уровня холестерина ЛПНП может быть результатом наследственной предрасположенности (семейной гиперхолестеролемии) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Согласно клиническим рекомендациям1, уровень
"Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020".
"2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk".
Возможные причины повышения уровня холестерина ЛПНП:
Пониженный уровень ХС ЛПНП не используется в диагностике из-за низкой специфичности. Тем не менее его причинами могут быть:
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень холестерина липопротеинов очень низкой плотности ( ХС ЛПОНП):
Снижают уровень ХС ЛПОНП:
Липопротеины низкой плотности (ЛПНП, LDL-С) являются одной из транспортнывх форм переноса липидов. Их часто называют «плохим» холестерином, поскольку они способствуют отложению его излишков на стенках кровеносных сосудов, что приводит к атеросклерозу и сердечно-сосудистым патологиям. Обратному процессу способствуют липопротеины высокой плотности (ЛПВП, HDL-C), которые транспортируют холестерин в печень, где он перерабатывается. Уровень ЛПНП лучше коррелирует с риском развития атеросклероза, чем уровень общего холестерина
Тест на липопротеины низкой плотности входит в исследования «Липидный профиль, базовый» и «Липидный профиль расширенный». Оба комплексных лабораторных теста используются для скрининга нарушений обмена липидов и определения рисков развития сердечно-сосудистых заболеваний.
Оценка уровня ЛПНП важна у пациентов с нарушениями липидного обмена
Анализ является обязательным при наличии факторов риска атеросклероза и сердечно-сосудистых заболеваний. К факторам риска относятся: семейная история ишемической болезни сердца (ИБС), гипертония, курение, ожирение, сахарный диабет и низкий уровень холестерина ЛПВП.
Высокий уровень ЛПВП (липопротеинов высокой плотности, HDL-C) считается благоприятным фактором, уменьшающим риск.
Уровень ЛПНП в сыворотке крови определяется колориметрическим методом. У пациентов с крайне высоким уровнем триглицеридов, а также у пациентов с семейной гиперлипопротеинемией III типа значения ЛПНП могут быть искажены.
Нормальный уровень липидов в целом помогает поддерживать здоровье сердечно-сосудистой системы и снижает шансы развития заболеваний. Лечащий врач будет принимать во внимание результаты LDL-C и других компонентов липидного профиля, а также иные факторы риска, чтобы определить общую вероятность развития сердечно-сосудистых заболеваний у пациента, независимо от того, требуется ли лечение и, если нужно, подобрать наиболее эффективную программу терапии.
Согласно NCEP ( National Cholesterol Education Program) , если у человека нет других факторов риска, содержание LDL-C можно оценить следующим образом:
Целевые значения для LDL-C могут меняться в зависимости от индивидуальных особенностей пациента. Изменение образа жизни (диета, физические упражнения) рекомендуется в качестве лечения для умеренно повышенного содержания ЛПНП. Определенные комбинации значений LDL-C и отдельных факторов риска требуют лечения статинами для снижения уровня холестерина в сочетании с изменением образа жизни.
Низкая концентрация ЛПНП обычно не вызывает беспокойства у врачей, однако такой результат может наблюдаться у людей с наследственным дефицитом липопротеидов (гипобеталипопротеинемия), гипертиреозом, инфекционно-воспалительными процессами или циррозом печени.
Обычно результат можно получить уже на следующий день.
Кровь надо сдавать натощак. Подробнее в разделе «Подготовка».
| Наименование | Кол-во | Цена за ед. | Стоимость, ₽ |
|---|---|---|---|
|
Мультикалибратор белков сыворотки 1 (SERUM PROTEIN MULTI-CALIBRATOR 1), 6X1Х2мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
47 040,57 |
47 040,57 |
|
Холестерин ЛПВП, калибратор (HDL-CHOLESTEROL CALIBRATOR),.2X3мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
14 401,87 |
14 401,87 |
|
ITA, контрольная сыворотка, уровень 3 (ITA CONTROL SERUM LEVEL 3), 6X2мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
33 224,50 |
33 224,50 |
|
Низкий стандарт сыворотки (ISE) (ISE Low Serum Standard), 4X100мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
13 348,33 |
13 348,33 |
|
Гемоглобин A1 с (реагент+калибратор) ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
112 479,67 |
112 479,67 |
|
ITA, контрольная сыворотка, уровень 1 (ITA CONTROL SERUM LEVEL 1), 6X2мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
33 224,43 |
33 224,43 |
|
Референсный раствор (ISE) (ISE REFERENCE),.4X1000мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
3 набор |
26 939,13 |
80 817,39 |
|
Набор реагентов для определения железосвязывающей способности - CORMAY IBC ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
2 набор |
1 375,67 |
2 751,34 |
|
Холестерин ЛПВП/ЛПНП, контроль (HDL/LDL-CHOLESTEROL CONTROL SERUM),3X5мл + 3X5мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
24 087,93 |
24 087,93 |
|
ITA, контрольная сыворотка, уровень 2 (ITA CONTROL SERUM LEVEL 2), 6X2мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
33 224,50 |
33 224,50 |
|
ISE буфер (ISE BUFFER),.4X2000мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
3 набор |
20 167,07 |
60 501,21 |
|
Гемолизирующий реагент ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
13 462,83 |
13 462,83 |
|
Холестерин ЛПНП, калибратор (LDL CHOLESTEROL CALIBRATOR), 2X1мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
19 666,10 |
19 666,10 |
|
Средний стандарт (ISE) (ISE Mid Standard),.4X2000мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
3 набор |
20 167,07 |
60 501,21 |
|
Системный калибратор (SYSTEM CALIBRATOR). 20X5мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
35 168,20 |
35 168,20 |
|
Высокий стандарт сыворотки (ISE) (ISE HIGH SERUM STANDARD), 4X100мл ОКПД2 20.59.52.199 Реагенты сложные диагностические или лабораторные прочие, не включенные в другие группировки |
1 набор |
16 020,53 |
16 020,53 |
В 1970-х годах в прессе и средствах массовой информации развернулась настоящая кампания против холестерина. Его следует избегать, употребляя в пищу продукты с низким содержанием масла, яиц и других животных жиров, а также жирное мясо. Сегодня мы знаем, что диета, богатая углеводами, также может превращать избыток сахара в глицериды и сохранять их в жировой ткани. Также известно, что вы не можете исключить холестерин из своего рациона, так как он необходим для нормального функционирования.Таким образом, кампания против холестерина была очень разрушительной. Ненужное снижение уровня холестерина (например, с помощью статинов) может снизить выработку важных гормонов в организме, что, в свою очередь, снижает физическую и умственную работоспособность.
Холестерин является одним из жиров (липидов), поэтому относится к органическим химическим соединениям. Он вырабатывается только в животных организмах, потому что растения не могут синтезировать это соединение.Организм человека также вырабатывает его, более того, он может поступать с пищей. Холестерин не растворяется в крови, потому что это жир. Именно поэтому его переносят липопротеины, т.е. молекулы, состоящие из жиров и белков. Его концентрация в крови не должна превышать норму, установленную Всемирной организацией здравоохранения. Если его уровень слишком высок, это может привести к атеросклерозу, инсульту или даже сердечному приступу.
Исследования показали, что существует несколько типов липопротеинов.К ним относятся, в том числе триглицеридов и две фракции: ЛПВП и ЛПНП. Эти фракции различаются по своему строению, свойствам и функциям в организме. Их содержание в крови также должно быть в строгих пределах. Холестерин является важным компонентом клеток, желчных кислот, гормонов и витамина D3, поэтому играет важную роль в организме человека.
Холестерин выполняет множество важных биологических функций.В первую очередь это строительный материал для клеток - входит в состав клеточных мембран и митохондрий. Он также необходим для правильного функционирования клеток организма и регулирует многие процессы, происходящие в нашем организме. Помимо прочего, он входит в состав миелиновых оболочек нервных волокон, благодаря чему защищает их от повреждения (как известно, потеря миелина приводит к неврологическим расстройствам). Холестерин также необходим для правильного функционирования рецепторов серотонина в головном мозге (серотонин m.в влияет на самочувствие, регулирует перистальтику кишечника и когнитивные свойства). Принимает участие в выработке витамина D (в коже производное холестерина превращается в витамин D3 под действием солнечных лучей, который в печени и почках превращается в активную форму), который в том числе незаменим. для развития костной, мышечной и нервной систем. Холестерин также участвует в производстве многих гормонов (например, анаболических стероидов, тестостерона, эстрадиола, прогестерона, кортизола, альдостерона).Кроме того, холестерин является соединением, необходимым для выработки желчных кислот в печени.
Холестерин ЛПВП имеет высокую плотность, а фракция ЛПНП низкая. ЛПВП широко известен как «хороший холестерин», потому что он защищает кровеносные сосуды от атеросклероза. Он работает путем связывания избыточного холестерина со стенок сосудов и переноса его в печень, где он подвергается дальнейшей переработке, хранению или выведению с желчью.В здоровом организме концентрация фракции ЛПВП должна быть выше 40 мг/дл, как указано в стандарте. Холестерин ЛПНП, т.е. плохой холестерин — это фракция, которая транспортирует холестерин из печени в клетки организма (в отличие от ЛПВП). Его концентрация в крови должна быть менее 100 мг/дл. Если она превышает это значение, то оседает в коронарных артериях, создавая отложения, что уменьшает их поперечное сечение, что может быстро привести к инфаркту, атеросклерозу или инсульту.
Чтобы обезопасить себя от ишемической болезни сердца и атеросклероза, стоит время от времени проверять уровень холестерина в крови, выполняя так называемуюлипидограмма. Тестирование холестерина измеряет количество общего холестерина в крови, а также ЛПВП, ЛПНП и триглицеридов. Липидограмму обязательно нужно проводить диабетикам, людям с ожирением и людям, страдающим гипертонией, а также хроническими заболеваниями почек или атеросклерозом.
Общий холестерин у здорового человека не должен превышать 200 мг/дл. Рекомендуется, чтобы концентрация хорошего холестерина (ЛПВП) была выше 40 мг/дл (у женщин более 46 мг/дл), а фракция ЛПНП не превышала 115 мг/дл.Уровень триглицеридов не должен превышать 150 мг/дл.
Также важно поддерживать правильное соотношение между фракциями ЛПВП и ЛПНП. У некоторых людей (например, принимающих определенные лекарства) эти значения могут отклоняться от нормы, что не обязательно означает проблемы со здоровьем. Поэтому интерпретация результатов всегда должна быть оставлена на усмотрение врача.
На повышение уровня холестерина в крови влияют многие факторы, в том числе:
Эксперты считают, что насыщенные жиры (содержащиеся в жирном мясе, молочных продуктах и животных маслах) и трансжирные кислоты (содержащиеся в кондитерских изделиях и жареной пище) в первую очередь способствуют повышению уровня липидов. Высокий уровень холестерина увеличивает риск ишемической болезни сердца, инфаркта, инсульта и других заболеваний, вызванных атеросклерозом. Вот почему так важно поддерживать правильный уровень липидов в крови.
В Интернете уже есть много публикаций и статей, предлагающих советы по снижению уровня холестерина. В первую очередь следует изменить свой рацион и образ жизни. Оказывается, адекватная физическая активность может эффективно снизить уровень холестерина в крови. Достаточно каждый день уделять физическим нагрузкам 30 минут, желательно под наблюдением специалиста, чтобы получить нужный результат. Если у нас нет времени или возможности воспользоваться услугами тренера, вы можете заниматься самостоятельно, занимаясь велоспортом, плаванием, бегом, скандинавской ходьбой и даже просто ходьбой или даже ходьбой.Побочным эффектом, который нас очень порадует, непременно станет восстановление вашей давно утраченной стройной фигуры. Вам следует вести гигиенический образ жизни, а именно:
Также важно снизить избыточную массу тела (преимущественно жировую ткань), что снижает уровень холестерина. Статистика показывает, что даже снижение массы тела на несколько процентов (от 5 до 10%) значительно снижает уровень холестерина.
Антихолестериновая диета исключает потребление трансжирных продуктов, т.е. фастфуда, запеканок, картофеля фри, чипсов, шоколадоподобных продуктов и др., и рекомендует ограничить потребление сахара и сладостей. Вы должны есть продукты, содержащие много клетчатки, так как она ограничивает всасывание холестерина из желудочно-кишечного тракта. К ним относятся овсянка, цельнозерновой хлеб, овощи (бобовые, брокколи, белокочанная капуста, помидоры, капуста, чеснок), орехи и семена (например,семена тыквы или льна) и фруктовые (яблоки, тыква, смородина, груши, айва). Жирное мясо и животные жиры следует заменить нежирным мясом, а также оливковым и рапсовым маслом. Также рекомендуется включить в свой рацион жирную морскую рыбу, так как она является богатым источником омега-3 жирных кислот, помогающих поддерживать нормальный уровень холестерина в крови.
В начальный период холестериновая диета, как и любая новинка, может показаться хлопотной, но попробовать стоит.
.90 000 Какова роль холестерина в организме?Общий холестерин делится на следующие фракции:
На уровень холестерина влияют генетические факторы и факторы окружающей среды, в том числев диета, стимуляторы, физическая активность и сопутствующие заболевания. Повышение уровня холестерина-ЛПНП (гиперхолестеринемия) и триглицеридов (ТГ) в крови представляет собой нарушение обмена веществ, называемое дислипидемией. При дислипидемии низкий уровень т. н. ЛПВП «хороший холестерин». Высокий уровень холестерина в основном наблюдается у пожилых людей, но может также поражать молодых людей. Генная мутация может быть генетической основой семейной гиперхолестеринемии.
Нормальный холестерин является показателем здоровья.Тестирование уровня холестерина в организме, т.н. Липидограмма является основой профилактики и лечения гиперлипидемии. Предоставляет информацию об общем холестерине, ЛПНП, ЛПВП и триглицеридах. Уровень можно определить, взяв образец крови. В пункт сбора следует идти на голодный желудок.
Тестирование липидограммы особенно рекомендуется для людей:
Подсчитано, что дислипидемия может поражать до 39% взрослых в мире. Следствием гиперлипидемии является повышенный риск атеросклероза и сердечно-сосудистых заболеваний, в том числе ишемической болезни сердца, инфаркта миокарда, инсульта и заболеваний периферических сосудов. Это самые распространенные неинфекционные заболевания в мире, на которые приходится примерно 30% смертей.Атеросклероз — это прогрессирующее и обратимое заболевание кровеносных сосудов, являющееся основной причиной сердечно-сосудистых заболеваний.
Автор контента: Моника Осташ, диетолог
Обновление: 22 ноября 2021 г.
.Высокий уровень жиров в крови, включая холестерин, увеличивает риск сердечного приступа, инсульта и может вызвать другие серьезные проблемы. К счастью, существуют различные варианты эффективного лечения. Чтобы снизить этот риск, врачи пытаются помочь пациентам снизить опасный уровень холестерина, предлагая диетические изменения, снижение веса, физические упражнения и лекарства. Даже когда у пациента уже диагностированы сердечно-сосудистые заболевания, еще не поздно снизить существующие риски для жизни и здоровья.В результате введение этих гиполипидемических модификаций может спасти жизни.
Стоит пояснить, что именно означают все эти термины, такие как холестерин, углеводы, жиры и т. д. Тогда будет легче понять, чего следует избегать и что выбирать в своем питании.
Часто говорят о хорошем холестерине и плохом холестерине. Однако каждый из них необходим для правильного функционирования организма.Хороший (ЛПВП) служит нашему организму, плохой (ЛПНП) может вызвать множество опасных для здоровья ситуаций, если его уровень слишком высок.
Высокий уровень общего холестерина может указывать на необходимость лечения и изменения питания. Однако, поскольку сумма состоит из двух частей, отдельные результаты проверяются. Именно высокий уровень этого вредного влияет на риск сердечно-сосудистых заболеваний. Холестерин ЛПНП является нездоровой частью общего холестерина.Образуется в результате превращения различных веществ, образующихся в печени липопротеидов и др., поглощающих пищевые жиры. Его источником в основном являются продукты животного происхождения, в основном животные жиры. Он не растворяется в крови, путешествует вместе с ней по организму в сочетании с белками для участия в построении клеточных мембран и жирных кислот.
Как часто нужно проверять уровень липидов в крови?
Рекомендации для мужчин заключаются в том, что они должны начать регулярный скрининг этого аспекта в возрасте:
Женщинам рекомендуется немного другой возрастной диапазон:
Регулярность осмотров зависит от состояния здоровья пациента. Если уровень риска низкий, так как результаты липидограммы хорошие, рекомендуется повторять их каждые 2-3 года. Если, с другой стороны, результаты были повышенными или пограничными с риском, их следует проводить чаще, например.каждый год.
Как влияет на наш организм избыток холестерина?
Чрезмерно накапливающийся в нашем организме плохой холестерин влияет на риск сердечно-сосудистых заболеваний, а также увеличивает риск диабета и ожирения. Поэтому профилактика, т. е. так называемая профилактика, крайне важна для нашего здоровья.
Его избыток будет постепенно накапливаться в стенках ваших артерий. Если это произойдет в области сердца, то возникнет опасная для жизни ситуация – ишемическая болезнь сердца (так называемая коронарная болезнь).
Хотя у пациента обычно повышены показатели холестерина, он не испытывает симптомов, связанных с ним напрямую. Такое состояние может сохраняться годами без каких-либо симптомов. Именно поэтому стоит регулярно повторять анализы крови, чтобы поддерживать адекватный уровень холестерина в крови.
Бороться с нездоровым образом жизни и максимально снижать факторы риска следует постоянно, независимо от возраста. Стоит приложить усилия, чтобы сохранить свое тело в хорошей форме и здоровье.О диете сказано много, поэтому стоит взглянуть на свои привычки в еде, чтобы понять, можно ли что-то изменить или сделать лучше, здоровее.
Номенклатуру и разнообразие пищевых жиров трудно понять. Говорят о насыщенных жирах, ненасыщенных жирах или жирах с трансжирами. Жиры также являются жирными кислотами. Они являются очень важным питательным веществом для человеческого организма, одним из основных.Они являются одним из величайших источников энергии для нас. Благодаря их наличию они могут усваиваться и всасываться в организм витамины, растворимые в жирах, такие как A, D, E, K.
Насыщенные жиры - их источником являются в основном продукты животного происхождения, такие как красное мясо, сливочное масло, молочные продукты, сало. Они также содержатся в растительных продуктах, таких как пальмовое масло и кокосовое масло.
Ненасыщенные жиры - продукты, богатые ими, должны быть основным источником потребляемых жиров.В основном они содержатся в растительных продуктах, таких как: подсолнечник, рапс, кунжут, лен, оливки и семена мака.
Трансжиры – чаще всего ассоциируются с пищевыми продуктами с высокой степенью переработки, фастфудом. Они считаются самыми вредными для здоровья. Они образуются в результате процессов, ведущих к изменению физического состояния растительных масел (закалка, гидрогенизация), но встречаются и в продуктах животного происхождения. Их источником является мясо некоторых животных, а также молоко и продукты, изготовленные из него.
Употребление в пищу насыщенных жиров оказывает наибольшее влияние на повышение уровня «плохого» холестерина. Они содержатся в основном в молочных продуктах и мясе жвачных животных (говядина, телятина, оленина, баранина). Пирамида питания показывает, что мясо не должно быть основой нашего рациона. Их следует есть эпизодически из-за высокого содержания в них трансжиров. Людям с сердечно-сосудистыми заболеваниями следует даже полностью исключить эти продукты из своего рациона.
Продукты, являющиеся источником насыщенных жирных кислот, нарушают липидный обмен в организме (повышение уровня холестерина ЛПНП).А это оказывает влияние на развитие различных опасных заболеваний (инфаркт, атеросклероз, инсульт). Для человека, который регулярно ест мясо каждый день, это может стать настоящим испытанием – резко сократить или исключить эти продукты из рациона на ночь. Достигать цели стоит небольшими шагами. Вы можете начать свое диетическое изменение, взглянув на приготовление пищи. Жарить и запекать мясо не рекомендуется, так как такой вид термической обработки мяса плохо влияет на уровень холестерина. Лучший вариант – жареное или вареное мясо, т.е.приготовленный на пару. При выборе также стоит выбирать продукты с низким содержанием жира, и избегать жирного мяса. Всевозможные колбасы, бекон, ребрышки, салями, субпродукты – следует есть в очень ограниченных количествах.
Почему трансжиры так вредны?
Употребление в пищу большого количества продуктов, содержащих трансжиров , значительно снижает уровень здорового «хорошего» холестерина. С другой стороны, уровень этой нехорошей вещи значительно возрастает.Все это негативно сказывается на многих обменных процессах. Это может привести к ожирению, что является еще одной проблемой, поскольку увеличивает риск сердечно-сосудистых заболеваний. Также повышается свертываемость крови, что может способствовать развитию атеросклероза и ишемической болезни сердца.
Поэтому рекомендуется есть нежирные продукты животного происхождения, избегая продуктов, содержащих переработанные растительные масла. А такие переработанные масла есть во многих продуктах: сладостях, кондитерских изделиях, деликатесах, картофеле фри и фаст-фуде.
При проверке состава интересующей вас продукции стоит проверить, есть ли информация о наличии «частично гидрогенизированных» жиров или «частично гидрогенизированных» . Эта информация говорит нам о том, что именно транс-жиры создаются посредством этого «частичного» процесса.
Однако, когда дело доходит до жарки, основным правилом должна быть замена масла после каждой жарки. Это важно, потому что даже те масла, которые приспособлены к жарке (рафинированные), под воздействием длительной обработки при высокой температуре со временем тоже претерпевают неблагоприятные изменения.Как правило, такие масла еще и сильно переработаны, поэтому их лучше избегать. Лучше отказаться от котлет в панировке в пользу тушеного мяса.
Рекомендуется избегать даже минимального количества трансжиров, так как это способ защиты от повышения показателей плохого холестерина.
Сливочное масло или маргарин или, может быть, смеси?
Маргарины мягкие имеют наименьшее содержание трансжиров в большинстве протестированных на рынке продуктов, их содержание составило менее 1%.Однако они были богаты ненасыщенными жирными кислотами, полезными для здоровья.
Не путайте мягкий маргарин с популярным кубиком маргарина для выпечки. Те, что на лодыжке, часто по-прежнему являются источником очень большого количества трансжиров. Чтобы исключить продукты, которые вредны для здоровья, внимательно читайте этикетки.
Маргарин "Безопасный" для намазывания должен представлять собой смесь ненасыщенных растительных жиров. Если на нем есть логотип «веганский», то он не должен содержать никаких ингредиентов животного происхождения.Помимо хороших растительных масел, в нем также могут содержаться витамины А и D, соль, красители и эмульгаторы. Вы можете добраться до одного, но вы должны внимательно прочитать составы.
Имея на выбор чистое масло или смесь масла с маргарином или с растительным маслом, стоит подумать, что для нас полезнее. Исследования показывают, что сливочное масло содержит до 3% трансжиров, а доступные спреды содержат от 1% до 5%. Поэтому, если мы хотим исключить из рациона вредные жиры, стоит отказаться от них или тянуться к тем, в которых их содержание наименьшее.Кроме того, следует помнить, что все эти продукты содержат очень большое количество насыщенных жиров – количество которых однозначно следует ограничивать. Чтение ингредиентов на этикетках продуктов должно стать нашей привычкой в этом вопросе.
Также можно совсем обойтись без спредов для хлеба, заменив их полезными маслами.
Растительные жиры – оказывают ли они оздоравливающее действие?
В настоящее время многие продукты в нашем ежедневном рационе обеспечивают нас жирами, хотя мы даже не ожидаем, что они это сделают.Однако именно жидкие растительные масла должны быть основным источником пищевых жиров.
Растительные жиры представляют собой ненасыщенные жирные кислоты. Их еще называют полиненасыщенными. Большинство из них являются полезными жирами. Важной особенностью таких ненасыщенных жирных кислот является профилактика и облегчение болезней цивилизации и их течения. К ним относятся: инфаркт миокарда, ишемическая болезнь сердца, болезнь Крона, рак молочной железы, предстательной железы и толстой кишки. Их потребление улучшает уровень хорошего холестерина в крови.
Полиненасыщенные растительные жиры делятся на две группы:
Они очень хорошо влияют на организм человека, но главное — сбалансировать потребление жирных кислот омега-3 и омега-6.Благодаря противовоспалительному действию они создают механизмов защиты от атеросклероза и раковых заболеваний. Они строят клетки мозга, сперму и сетчатку глаза. Нашему организму они очень нужны для правильной работы. Они отвечают за правильный рост, развитие и функционирование органов в организме человека. Особенно хорошо они влияют на сердечно-сосудистую систему. Их соответствующее количество в рационе очень хорошо влияет на развитие центральной нервной системы у детей раннего возраста и младенцев, рожденных в утробе матери.
Заменяя растительными маслами сливочное масло, сало или другие продукты с высоким содержанием неблагоприятных жиров, благотворно влияет на снижение концентрации ЛПНП в крови.

Растительные масла - пальмовое или кокосовое?
Существует множество мифов о кокосовом масле о том, что оно благотворно влияет на здоровье. Тем не менее, исследования показывают, что он должен содержать в нашем рационе в небольших количествах или вообще.Время от времени можно использовать его для вкуса, но регулярное употребление категорически не рекомендуется. Он состоит из более чем 80% насыщенных жирных кислот. Он содержит большое количество лауриновой кислоты, которая очень сильно влияет на повышение уровня холестерина ЛПНП . Поэтому Американское общество кардиологов и Европейское общество кардиологов не рекомендуют его употребление из-за повышенного риска сердечно-сосудистых заболеваний.
Пальмовое масло - обычно в гидрогенизированной форме, что означает, что оно богато трансжирами.Поэтому в большинстве случаев его использование в пищевых продуктах вредно для здоровья из-за содержащихся в нем неблагоприятных веществ. Бывает, что производители выбирают продукцию из экологических источников, необработанную, ведь само пальмовое масло в жидком варианте безопасно. Однако подавляющее большинство использует «частично или полностью гидрогенизированный» жир, а это означает, что мы должны избегать таких продуктов для нашего здоровья.
Углеводы - питательные вещества, необходимые для правильного развития и жизнедеятельности.Они являются основным источником энергии. Они делятся на простые и сложные сахара.
Клетчатка – это вещество, содержащееся в некоторых фруктах (например, малине, смородине), овощах, бобовых. Мы также можем найти его в цельнозерновом хлебе, семенах тыквы, семечках подсолнечника и сухофруктах. Играет роль улучшения работы кишечника, улучшает микрофлору кишечника.Когда его недостаточно - возникают запоры. Правильное его количество улучшает работу кишечника и облегчает дефекацию. Существует два типа клетчатки: водорастворимая и водонерастворимая.
Простые сахара должны составлять небольшой процент рациона, мы должны сосредоточиться в первую очередь на сложных сахарах . Как правило, продукты, которые мы покупаем и едим, содержат углеводы обеих групп, а также добавленные сахара. Пища, купленная в магазине, может быть продуктом высокой степени переработки, подвергнутым различным обработкам для сохранения более длительного срока хранения и наименьшего риска порчи.Стоит посмотреть на состав, ведь во многих из них встречаются добавленные сахара (сахароза, глюкоза, фруктоза и глюкоза, глюкозно-фруктозные сиропы). Сахар может оказаться даже там, где его не ожидаешь:
Известно, что полностью отказаться от сахаров мы не можем, ведь они важны, в них нуждается наш организм. Однако стоит обратить внимание на количество и тип сахара, добавляемого в пищу. Белый сахар можно заменить медом или ксилитом.

Как углеводы и клетчатка влияют на мой уровень холестерина?
Избыток фруктозы очень губителен. Печень улавливает избыток фруктозы и превращает ее в триглицериды, которые откладываются в жировой ткани.Это может вызвать ожирение. Фруктоза всасывается в желудочно-кишечном тракте медленнее, чем глюкоза.
После потребления 120 ккал глюкозы только 0,5 ккал преобразуются в жир. Однако после употребления такого же количества фруктозы 120 ккал = 40 ккал превратятся в жир. Это в 80 раз больше. Следовательно, чрезмерное потребление фруктозы приводит к увеличению холестерина ЛПНП . Это также приводит к ожирению печени и абдоминальному ожирению. Это кажется странным и тревожным, ведь диетологи много говорят о потреблении большого количества фруктов и овощей, в которых много фруктозы.К счастью, не о фруктах и овощах . Мы можем есть их без опаски. Они богаты клетчаткой, которая является естественной защитой от вредного воздействия фруктозы.
Волокно имеет эффект распыления. Употребление клетчатки, содержащейся в бобовых, овощах и фруктах, а также цельнозерновых злаках , снижает уровень плохого холестерина . Это отличная замена насыщенным жирам. Употребляя много фруктов и овощей, вы на самом деле получаете очень мало фруктозы и много клетчатки.
Фрукты и овощи не вызывают ожирения, богаты клетчаткой и снижают уровень вредного холестерина. Кроме того, они богаты витаминами, которые организм не может вырабатывать сам по себе. Они должны быть обеспечены питанием. А общеизвестно, что самый большой их источник – это именно фрукты и овощи. Благодаря очень высокому содержанию витамина С они препятствуют накоплению холестерина в сосудах.Поэтому их не следует очищать от кожуры, ведь в ней содержится значительная часть полезных для здоровья веществ. Особенно рекомендуются к употреблению: яблоки, груши, клубника, виноград, черника, морковь, картофель, бобовые и баклажаны.
Авокадо относят к суперфудам, т.е. к продуктам питания, чрезвычайно благотворно влияющим на наш организм. Как самый жирный фрукт, он содержит много мононенасыщенных жирных кислот. Укрепляет стенки артерий, содержит витамины В, Е и К, калий, клетчатку и белки.Содержащиеся в нем жиры снижают уровень плохого холестерина в крови, и в то же время повышают хороший холестерин. Так как он действительно имеет очень хороший эффект и быстро видимые эффекты при регулярном употреблении, рекомендуется включать его в ежедневный рацион всем. Особенно тем, кто имеет проблемы со слишком высоким уровнем неблагоприятных липидов или хочет предотвратить это в будущем.
Фитостеролы – это вещества, вырабатываемые растениями, подобные нашему холестерину.Они естественным образом содержатся в растительных маслах, а также в меньших количествах во фруктах и овощах, орехах, злаках и бобовых. Они ограничивают всасывание холестерина в кишечнике, снижают риск инфаркта и атеросклероза. Они вызывают повышенное выведение холестерина из организма. Потребление фитостеролов улучшает общий уровень холестерина в крови и снижает уровень ЛПНП.
Их основным и самым богатым источником являются растительные масла. Большое их количество также можно найти в семенах кунжута, миндале, грецких орехах, арахисе и фундуке, зародышах пшеницы и семенах бобовых.
У нас только одно здоровье. Будучи еще молодым, беззаботным человеком, кажется, что ты можешь все, ничто не стоит на твоем пути. Каждая еда у вас под рукой. Цвета, текстуры и ароматы заманчивы. Вы в прекрасной форме, так что ничего не запрещается. Тем не менее, наш выбор продуктов питания влияет на наше здоровье с раннего возраста. Сейчас и, прежде всего, в будущем.Потребление чрезмерного количества сладостей, наряду с жирами, является одной из самых больших проблем с питанием современной молодежи и не только.
Сладости - что в них на самом деле скрыто?
Основным ингредиентом являются простых сахаров и жиров. Как мы уже знаем, потребление большого количества простых сахаров влияет на развитие многих заболеваний, в том числе и сердечных. Простые сахара нарушают липидный обмен в крови. Повысить уровень плохого холестерина . То же самое и с жирами — в сладком у нас большое количество насыщенных жиров и тот, который хуже всего влияет на здоровье — транс.Пальмовое масло в наименее полезной форме уже вошло в каждую кулинарную сферу. Его очень часто используют в производстве сладостей. Стоит проверять состав продуктов, таких как батончики, печенье, конфеты с начинкой, пирожные. Когда мы находим там информацию о том, что в состав входят частично гидрогенизированные или гидрогенизированные растительные жиры, это не что иное, как трансжиры. Мы должны избегать их с широким причалом. Увеличьте уровень холестерина ЛПНП и снизьте уровень хорошего холестерина .
Большинство этих закусок, которые мы находим на полках магазинов, содержат большое количество пустых калорий, почти не имеющих питательной ценности для нашего организма.В них нет витаминов, качественного белка, минералов и клетчатки. Сахар, с другой стороны, может вызывать сильное привыкание, почти как наркотик.
К счастью, осведомленность общественности об этой проблеме растет, и некоторые производители предпочитают вносить изменения. Все чаще можно встретить так называемые «подходящие» закуски. Вместо обычных добавленных сахаров они содержат сухофрукты, мед, богаты семенами и орехами. Благодаря такому заменителю можно попытаться бороться с тягой к вредным сладостям.
Как насчет шоколада?
В настоящее время существует множество смесей продуктов под названием шоколад, поэтому стоит отметить, что хороший шоколад тот горький .Биттер, который содержит минимум 70% какао. Такой шоколад обладает полезными свойствами, поскольку какао-бобы содержат натуральные антиоксиданты. Они снижают уровень плохого холестерина и повышают уровень хорошего . Почему процент какао должен быть высоким? Антиоксиданты в какао имеют естественный горький вкус. Его часто удаляют при производстве шоколада, и таким образом удаляются ценные ингредиенты. Поэтому при выборе продуктов с высоким процентом содержания какао мы ориентируемся на здоровье.Чем темнее и горький шоколад, тем лучше для нашего сердца.
Движение - это здоровье. Этот повторяющийся лозунг перестал работать так, как работал годами. Однако она никогда не переставала быть актуальной. В наши дни, когда ожирение стало болезнью цивилизации, диета и движение должны идти рука об руку. Очень важно помнить, что главная проблема заключается не в самом содержании холестерина в пище.Гораздо важнее тип жиров, потребляемых в продуктах питания, и их калорийность. Вместе с небольшой физической активностью на ежедневной основе это может привести к плохим результатам. Увеличение и улучшение кровотока во время упражнений уменьшает атеросклеротические бляшки. Поэтому диета сама по себе не всегда эффективна, но в сочетании с физическими упражнениями дает нам золотую середину в борьбе со слишком высоким уровнем холестерина ЛПНП в крови .

В настоящее время рекомендуется заниматься регулярно, 5 раз в неделю, около 30-60 минут в день.Вам не нужно тренироваться, пока вы не упадете или не побежите в спортзал прямо сейчас. Достаточно систематически заниматься какой-то деятельностью. Тело может слегка запыхаться, а интенсивность упражнений может быть умеренной. Регулярные занятия спортом благотворно влияют на сердечно-сосудистую и дыхательную системы, улучшают самочувствие. Это может быть езда на велосипеде, танцы, бег, плавание или ходьба в более быстром темпе.
 в
в
Холестерин — это общее название 5-холестен-3β-ола, молекула которого состоит из 17-углеродной структуры циклопентанопергидрофенантрена и присоединенной к нему 6-углеродной боковой цепи. Это типичный стерол, состоящий из 27 атомов углерода, организованных в четыре кольца (A-D): три шестиуглеродных и одно пятиуглеродное [3].
 молекул / 123RF
молекул / 123RF В организме человека большинство липидов (включая холестерин) транспортируются в виде липопротеинов.Это комплексы из специализированных белков.
В связи с разной плотностью липопротеины делятся на:
Каждый липопротеин выполняет различную функцию в организме человека .
Фракция ЛПВП собирает и этерифицирует холестерин плазмы с помощью ацилтрансферазы; он переносит холестерин в ЛПОНП и ЛПНП и участвует в обратном транспорте холестерина.
од: гугл, www.bing.com, www.google.com, www.google.pl
Фракция ЛПНП участвует в транспорте холестерина посредством везикулярного эндоцитоза в печень и другие ткани организма через специфические рецепторы.
ЛПНП участвует в переносе содержимого к ЛПНП или эндоцитозе в клетки печени с участием специфических рецепторов, в то время как фракция ЛПОНП перемещает содержимое в ЛПНП и ЛПНП и гидролизует триацилглицеролы липазой.
Хиломикроны, с другой стороны, участвуют в транспорте триацилглицеролов во все ткани и их гидролизе до жирных кислот липопротеинлипазой. Они также транспортируют холестерин в печень [2].
Характерные особенности липопротеинов представлены в таблице ниже [3].
Функции холестерина в клетке:
Однако, помимо этих хороших функций в организме человека, у холестерина есть и обратная сторона медали.Атеросклероз является чрезвычайно распространенным заболеванием, связанным с системой кровообращения.
 Mohd Hairul Fiza Musa / 123RF
Mohd Hairul Fiza Musa / 123RF Его течение тесно связано с нарушениями липидного обмена, которые проявляются повышением уровня общего холестерина и фракции ЛПНП, а также снижением фракции ЛПВП в плазме . Кроме того, холестерин может способствовать развитию болезни Паркинсона или болезни Альцгеймера. Хроническая болезнь почек также является заболеванием, связанным с метаболизмом холестерина [3].
 Jarun Ontakrai / 123RF
Jarun Ontakrai / 123RF Американская образовательная программа по холестерину Рекомендации по выявлению и лечению гиперхолестеринемии у взрослых представлены группой экспертов по выявлению, оценке и лечению гиперхолестеринемии у взрослых. Последний отчет был опубликован в 2001 г. и завершен в 2004 г. [2].
иначе известен как плохой холестерин.Задача липопротеинов ЛПНП заключается в транспортировке холестерина из печени в клетки организма. Если уровень в крови слишком высок, он может накапливаться в стенках ваших кровеносных сосудов, образуя бляшки (бляшки), вызывая их сужение .
Холестерин ЛПНПсвязан с сердечными заболеваниями, а его избыток в организме опасен для вашего здоровья. Чтобы поддерживать здоровое сердце, мы должны стараться поддерживать низкий уровень «плохого» холестерина ЛПНП [4].
Или хороший холестерин, который является полезным липопротеином высокой плотности. Липопротеины ЛПВП отвечают за удаление холестерина из периферических тканей, со стенок сосудов и других липидных фракций (ЛПОНП, хиломикроны) и тем самым предотвращают атеросклероз. После удаления со стенок сосудов холестерин транспортируется в печень, где расщепляется и затем выводится из организма в виде желчи [4].
Снижение уровня холестерина может быть достигнуто за счет ряда изменений в пищевых привычках .Метаанализ 67 исследований показал, что ежедневное потребление 2-10 г растворимой клетчатки снижает уровень ЛПНП на 2,2 мг/дл.
Потребление фитостеролов снижает уровень ЛПНП на 13 мг/дл на каждые потребленные 2,15 г.
Потребление орехов (67 г в день) снижает уровень ЛПНП на 10,2 мг/дл, а ежедневное потребление изофлавонов сои на 5 мг/дл.
также проверить [1].Также было показано, что такая диета, как средиземноморская, состоящая в основном из фруктов, овощей, бобовых, злаков, орехов и оливкового масла, снижает уровень ЛПНП на 10% после 5 недель ее использования.
Недавнее исследование показало, что у взрослых, которые придерживались средиземноморской диеты в течение 10 лет, вероятность развития сердечно-сосудистых заболеваний была на 47% ниже, чем у тех же взрослых, которые не придерживались средиземноморской диеты [1].
Важно избегать насыщенных жиров, источником которых являются: субпродукты, жирные колбасы, бекон, сало, баранина, сало, деликатесные изделия, колбасы, паштеты, жирные молочные продукты (сливки, жирные сычужные, сыры с плесенью, плавленые сыры) , продукты, содержащие пальмовое масло.
Кроме того, следует ограничить продукты, содержащие трансжиры, такие как фаст-фуд, жареная пища, чипсы и другие соленые закуски, торты и пирожные, а также продукты с высокой степенью переработки [4].
Здоровые жиры растительного происхождения и жиры, содержащиеся в рыбе, снижают уровень ЛПНП и повышают уровень ЛПВП. Клетчатка играет чрезвычайно важную роль в снижении уровня холестерина. Во-первых, он связывает холестерин, так что он выводится из организма, а не попадает в кровь. Кроме того, он стабилизирует уровень глюкозы в крови и помогает дольше оставаться сытым [4].
Холестерин является ключевым компонентом клеточных мембран и субстратом в процессе стероидогенеза, и его вклад в развитие и физиологию организма в течение жизни очень важен.
Важно иметь низкий уровень холестерина ЛПНП в организме для предотвращения атеросклероза и различных сердечных заболеваний.
Источник :
Сердечный приступ также может случиться у людей с высоким уровнем так называемого хороший холестерин. Узнайте, почему ЛПВП не всегда эффективно защищает нас от атеросклероза и какие секреты он до сих пор скрывает от нас.
Рисунок Кшиштофа «Розы» РосецкогоХолестерин имеет более одного имени! Одной из самых известных форм его возникновения в организме человека является так называемаяЛПВП (сокращение от липопротеинов высокой плотности), именуемый медиками хорошим холестерином. Исследования показали, что его высокая концентрация в крови оказывает защитное действие, снижая риск развития атеросклероза — серьезного заболевания артерий, которое может привести к инфаркту или инсульту.
К сожалению, это не означает, что все, у кого в крови много ЛПВП, могут спать спокойно и вообще забыть о риске атеросклероза.
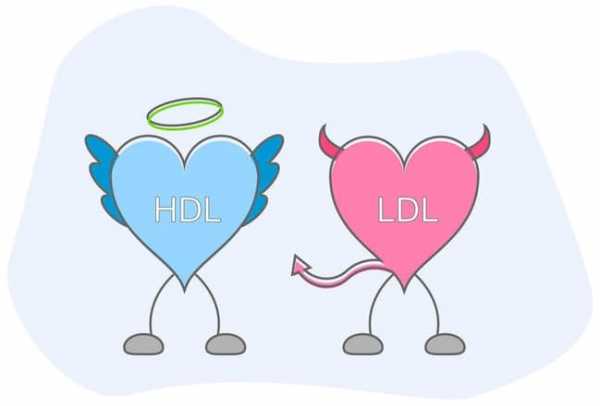
Плохой холестерин и хороший холестерин: в чем разница?
Холестерин, который циркулирует в наших кровеносных сосудах, в основном переносится двумя типами липопротеинов (липидно-белковые соединения):
- ЛПНП - т.е. липопротеины низкой плотности, называемые плохим холестерином (когда их слишком много, они проявляют атерогенные эффекты),
- ЛПВП – липопротеины высокой плотности, называемые хорошим холестерином (имеют антиатеросклеротические свойства).
Хотя современные ученые и врачи уже достаточно много знают о холестерине ЛПВП, они признают, что его частицы до сих пор скрывают много тайн.
— С одной стороны, эпидемиологические и популяционные исследования всегда показывают, что у людей с высоким уровнем холестерина ЛПВП меньше случаев ИБС (более низкий риск), а у людей с низким уровнем ЛПВП — больше ИБС (более высокий риск).С другой стороны, из практики мы знаем, что сердечный приступ может возникнуть и у людей с высоким уровнем ЛПВП. Это парадокс, потому что вышеупомянутые эпидемиологические исследования показывают другое, - говорит проф. Барбара Цыбульска, врач, много лет занимающийся профилактикой сердечно-сосудистых заболеваний, научный сотрудник Института пищевых продуктов и питания (IŻŻ).
Так что в конечном итоге все зависит от конкретного случая.
- А на самом деле состояние частиц ЛПВП у данного пациента.У одних людей ЛПВП будет высоким и благодаря этому они избегут сердечного приступа, так как структура частиц ЛПВП гарантирует их правильное функционирование, а у других, несмотря на высокий ЛПВП, риск сердечного приступа будет высоким, из-за к неправильной структуре молекулы ЛПВП, - объясняет проф. Варвара Цибульская.
В настоящее время в медицине имеются препараты, эффективно снижающие концентрацию ЛПНП в крови, что снижает риск развития ишемической болезни сердца, а значит и ее клинического осложнения, которым является инфаркт миокарда.
Зачем нам ЛПНП: свет и тени
Холестерин ЛПНПв небольшом количестве необходим каждому организму, например, для выработки гормонов (например, половых гормонов), для построения клеточных мембран, для синтеза желчных кислот или витамина D в коже. Однако, когда в крови слишком много ЛПНП, они накапливаются в артериальной стенке, способствуя развитию атеросклеротических бляшек, сужению артерий, снижению кровотока и гипоксии в различных органах, т.е. атеросклерозу.
После разработки препаратов, снижающих уровень ЛПНП, ученые не остановились на достигнутом. Они также долгое время пытались разработать лекарства, которые повысят уровень хорошего холестерина.
- Эти препараты были разработаны, но, несмотря на повышение уровня холестерина ЛПВП, их использование не снизило риск ишемической болезни сердца. Получается, что фракция ЛПВП очень неоднородна, т.е. состоит из самых разных молекул: более мелких и более крупных, содержащих большее или меньшее количество белка, холестерина или фосфолипидов.Так что нет ни одного ЛПВП. К сожалению, до сих пор мы не знаем, какой именно вариант ЛПВП оказывает антиатеросклеротическое действие и как повысить его концентрацию в крови, - признается проф. Варвара Цибульская.
Здесь стоит пояснить, в чем именно заключается антиатеросклеротический эффект ЛПВП.
- Частицы ЛПВП также проникают через артериальную стенку, но их действие совершенно иное, чем у ЛПНП. Они обладают способностью забирать холестерин из стенок артерий и переносить его обратно в печень, где он превращается в желчные кислоты.Таким образом, ЛПВП является важным элементом механизма обратной связи в балансе холестерина в организме. Кроме того, ЛПВП обладает многими другими антиатеросклеротическими эффектами. Но самое главное — это обратный транспорт холестерина из стенки артерии в печень, — подчеркивает проф. Варвара Цибульская.
Как видите, важную роль в этом процессе играет печень.
- ЛПНП производятся в кровотоке из липопротеинов, называемых ЛПОНП, которые производятся в печени, в то время как ЛПВП производятся непосредственно в печени.Поэтому они не попадают в кровь напрямую из потребляемых продуктов, как многие ошибочно думают, — говорит эксперт ИЖЖ.
К сожалению, существует немало возможных причин, по которым ЛПВП неэффективны в борьбе с атеросклерозом.
- Различные заболевания и даже возраст приводят к тому, что частицы ЛПВП становятся нефункциональными, дефектными. Они теряют свои антиатеросклеротические свойства, в т.ч. это имеет место у людей с диабетом, ожирением или ишемической болезнью сердца.Кроме того, некоторые аутоиммунные заболевания могут нарушать действие ЛПВП, — предупреждает проф. Варвара Цибульская.
Поэтому, даже когда у кого-то высокий уровень ЛПВП, он не может чувствовать себя в полной безопасности.
- Частицы ЛПВП могут не обладать способностью получать холестерин из стенки артерии или могут не обладать антиоксидантными свойствами, которые предотвращают окисление холестерина ЛПНП. Как известно, его окисленная форма является наиболее атерогенной (атерогенной), — говорит проф.Варвара Цибульская.
К счастью, есть и оптимистичные новости из мира науки в отношении ЛПВП, например тот факт, что повышенная физическая активность генерирует активные антиатеросклеротические частицы ЛПВП.
- Для достижения этого эффекта все, что вам нужно, это не менее 30 минут аэробных упражнений в день, таких как плавание, быстрая ходьба или езда на велосипеде. Это очень важная новость, потому что пока ни одно лекарство не может этого сделать.Концентрация ЛПВП должна быть увеличена, особенно у людей с сердечно-сосудистыми заболеваниями, - говорит проф. Варвара Цибульская.
Эксперт предполагает, что для повышения концентрации ЛПВП, помимо повышения физической активности, Европейское общество кардиологов также рекомендует: снижение потребления трансжирных кислот, отказ от курения, снижение потребления моносахаридов и дисахаридов (простых сахаров). ) и снижение веса.
Но по мнению проф. Цыбульска не может питать иллюзий, что даже хорошо функционирующий ЛПВП способен восстановить все повреждения, вызванные повышенным уровнем холестерина ЛПНП, сохраняющимся в течение многих лет.
- Поэтому важно не допускать повышения уровня холестерина ЛПНП с детства (посредством правильного питания), а если он повышен, необходимо его снизить (путем диетического питания и медикаментозного лечения). Лекарства могут вызвать даже частичную регрессию, т.е. уменьшение объема атеросклеротической бляшки, но затрагивается только ее липидная (холестериновая) часть. Тогда холестерин из бляшки снижается, — говорит проф. Варвара Цибульская.
Это особенно важно в отношении молодых атеросклеротических бляшек, поскольку они чаще всего разрываются и образуют опасные тромбы (которые могут блокировать кровоток и привести к инфаркту или инсульту).
- Это связано с тем, что в молодых пластинках много холестерина, но еще нет защитного волокнистого покрова, отделяющего их от кровотока. Что касается старых, обызвествленных, фиброзных бляшек, то они тоже могут уменьшиться, но только в холестериновой части, — говорит эксперт ИЖЖ.
Естественно, атеросклеротические бляшки обычно возникают у молодых людей. Но есть исключения из этого правила. К сожалению, у них также могут быть развитые атеросклеротические бляшки.
- Преждевременный ИМ у молодых людей может быть следствием семейной гиперхолестеринемии. У таких людей атеросклероз развивается практически с детства, ведь артерии постоянно находятся под влиянием повышенного уровня холестерина. Вот почему всем, особенно людям с семейным анамнезом преждевременных сердечно-сосудистых заболеваний, следует проверить уровень холестерина в крови, рекомендует проф. Варвара Цибульская.
Когда вы знаете о рисках несоответствующего уровня холестерина, полезно знать пороги тревоги, связанные с ним.
- Считается, что уровень холестерина ЛПНП в крови безопасным для здоровья считается ниже 100 мг/дл, т.е. ниже 2,5 ммоль/л. Вероятно, однако, что оптимальный уровень для здоровья еще ниже, ниже 70 мг/дл. В случае сердечно-сосудистых заболеваний, в том числе ишемической болезни сердца (инфаркт миокарда или инсульт в анамнезе), сахарного диабета или хронической болезни почек желательно поддерживать уровень холестерина ЛПНП ниже 70 мг/дл, - советует проф. Варвара Цибульская.
Таким образом, требования тем выше, чем выше риск этих серьезных заболеваний или их осложнений у пациента.
— Когда речь идет о холестерине ЛПВП, значение ниже 40 мг/дл, то есть ниже 1 ммоль/л у мужчин и ниже 45 мг/дл, то есть ниже 1,2 ммоль/л у женщин, считается нехорошим, недостаточным, — напоминает проф. . Варвара Цибульская.
Наконец, стоит напомнить актуальные подробные рекомендации Европейского общества кардиологов (от 2016 г.) по профилактике нарушений липидного обмена и атеросклероза.Они приводят к общему выводу, что во многом от нас зависит, разовьется у нас атеросклероз или нет.
Если вы хотите избежать этого коварного и опасного заболевания, максимально используйте в своей повседневной жизни следующие рекомендации:
- Рекомендации Европейского общества кардиологов совпадают с принципами традиционной средиземноморской диеты, а также действующей Пирамиды здорового питания и физической активности Института наук о здоровье, - резюмирует проф.Варвара Цибульская.
Виктор Щепаняк (health.pap.pl) 90 127 9000 3 .
