2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Анонс: затяжной, хронический ринит – распространенное явление у детей, но бороться с ним
можно и нужно.
Родителям следует знать: за иммунитет отвечает особый орган – лимфатическое глоточное
кольцо, которое находится между ротовой полостью и глоткой. Именно оно выполняет роль
естественного барьера на пути инфекций. В состав кольца входят миндалины, которые в будущем
смогут выполнять свою роль, если правильно сформируются.
Дошкольники часто страдают от гипертрофии лимфоидной ткани под воздействием
массированных атак респираторных инфекций. Воспаление миндалин – крайне распространенное
явление. Чем больше контактов со сверстниками, родственниками и посторонними людьми, тем
выше риски. До тех пор, пока не сформируется иммунный ответ, насморк будет продолжаться.
Чем севернее регион проживания, тем чаще у детей встречается хронический аденоидит.
Обращаться при возникновении любых тревожных симптомов необходимо к ЛОРу. Только врач
сможет определить причину насморка: ОРВИ, аллергия, вазомоторный ринит и т.д. Лечить
необходимо в любом случае, так как раздраженная слизистая носа – это благоприятная среда для
развития разнообразных инфекций.
Продолжительность лечения в самых легких случаях составляет 5-7 дней. Курс препаратов, а
также меры профилактики специалист подбирает индивидуально. Если ребенку назначен
постельный режим, то вести его в сад нельзя. Дело не только в том, что больной является
источником инфекции для здоровых детей, но и в риске приобрести тяжелые осложнения из-за
переохлаждений, переутомления, отсутствия надлежащей гигиены.
После того, как основной курс лечения пройден, наступает время восстановительной терапии.
Часто последствия простуды заметны до 6-8 недель после завершения приема лекарств. Ребенок
не является переносчиком инфекции, но качество жизни может страдать из-за
непрекращающегося насморка. Важно неукоснительно соблюдать рекомендации лечащего врача,
в том числе в плане посещения оздоровительных процедур.
Отказываться от посещения детского сада в целях уберечь ребенка от инфекций – не правильно.
Это не позволит организму сформировать защитные механизмы. В будущем лишенный общения
со сверстниками дошкольник столкнется с серьезными трудностями в школе, когда его ровесники
уже обладают сформировавшимся иммунитетом, а у него его просто нет.
Специалисты Центра медицинской реабилитации рекомендуют родителям при затяжном рините
обязательно обращаться к врачу и установив причины проходить весь курс лечения. Это поможет
сформировать иммунитет ребенка и позволит ему реже болеть в будущем.
Многим родителям не понаслышке известно, что такое аденоиды. Они встречается практически у половины детей в возрасте до 10 лет. Чем это опасно? На какие симптомы следует обратить внимание? Как лечатся аденоиды? На эти вопросы отвечает врач-оториноларинголог медицинского центра "Здоровье" Равиль Наильевич ВИЛЬДАНОВ:
– Аденоид – это патологически увеличенная глоточная миндалина, входящая в глоточное лимфатическое кольцо.
СТРОЕНИЕ ГЛОТОЧНОГО КОЛЬЦА
Для начала давайте разберем, из чего оно состоит. Всего различают 6 миндалин. Два самые большие в народе называют гландами (небные миндалины). Но наибольший интерес для нас представляет непарная глоточная миндалина, расположенная в задней-верхней части глотки. В увеличенном состоянии это и есть тот самый аденоид. В зависимости от размеров может быть 1, 2 или 3 степени. Внешне по строению аденоид похож на вертикальный театральный занавес. Он свисает складками. И в зависимости от его размера носовое дыхание нарушается или полностью выключается.
Далее в глоточное кольцо включены две трубные миндалины, расположенные около устья слуховых труб, через которые вентилируется ухо. И шестая – это язычная миндалина на корне языка.
Небные миндалины закладываются на 3 месяце беременности, глоточная – на 5-м, трубные миндалины – на 6-м, язычная – на 7-м. Новорожденный ребенок уже имеет полностью сформированное глоточное кольцо. И так как нет двух одинаковых людей, то и размер миндалин у всех разный.
ТРЕВОЖНЫЕ СИМПТОМЫ
На что следует обратить внимание родителям?
ОСЛОЖНЕНИЯ
Аденоиды опасны тем, что инфекция может распространиться на другие лор-органы. При хроническом аденоидите нередко бывают отиты, гаймориты, бронхиты и др.
ЛЕЧЕНИЕ
Оно зависит от симптомов и природы возникновения болезни. Крайне важно вовремя обратить внимание на первые признаки заболевания, когда может помочь консервативное лечение. Проводить его должен врач-оториноларинголог. Только специалист может правильно подобрать противовоспалительные средства, капли для носа, антибиотики, иммуностимуляторы и др. Лишь в этом случае прогноз может быть благоприятным.
К хирургическому вмешательству без крайней необходимости мы не прибегаем. Если у ребенка аденоид 1 степени, оставляем его под наблюдением. Советуем родителям не допускать простудных заболеваний – иначе аденоид будет расти. Но иногда все-таки приходится его удалять, при размере 2 или 3 степени и при отсутствии улучшений. Операции проводим с 3-летнего возраста. Перед этим ребенок проходит специальное обследование и сдает ряд анализов.
ПРОТИВОПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУ ВМЕШАТЕЛЬСТВУ
1. Возраст до 3-х лет.
2. Небная расщелина, дисфункции мягкого неба, аномально большой объем глотки.
3. Плохая свертываемость крови.
4. Острые локальные инфекции.
5. Тяжелые соматические заболевания – сердца и сосудов, бронхиальная астма, сахарный диабет, онкология.
6. Аллергические реакции.
Зачастую даже после удаления аденоида ребенок продолжает дышать ртом. Он так привык. Я говорю родителям, что нужно "перенастроить компьютер". Рекомендую дыхательную гимнастику. Дети изображают, как они нюхают цветок, как фыркает ёжик, как дышит слон. Эти упражнения помогают восстановить носовое дыхание.
Следите за своим здоровьем! Позаботьтесь о себе и близких!
Медицинский консультативно-диагностический центр «Здоровье» расположен по адресу:
г.Отрадный, ул.Советская, д.91 «А»,
тел.: 8 (84661) 4-07-99, +7(937) 661-78-90, +7(999) 172-61-59,
http://zdorovie-otradny.ru/
В соответствии с ч.7 ст.24 ФЗ №38 реклама лекарственных препаратов, медицинских услуг и пр. должна сопровождаться предупреждением о наличии противопоказаний к их применению и использованию, необходимости ознакомления с инструкцией по применению или получения консультации специалистов.
Глава 1. Организм человека как целостная система
Органы, без которых человек может жить1.4. Органы, системы и аппараты органов
2.2.3. Особенности роста в различные возрастные периоды
Задержка роста: выяснение причины2.3. Влияние наследственности и среды на развитие
Cкелет верхней конечности3.1. Костно-суставная система
Общая артрология3.1. Костно-суставная система
Позвоночный столб и позвонки3.1. Костно-суставная система
Ребра и грудина3.1. Костно-суставная система
Скелет нижней конечности3.1. Костно-суставная система
Череп в целом: околоносовые пазухи, костное небо, свод и основание, полость носа3.1. Костно-суставная система
Череп: верхняя челюсть3.1. Костно-суставная система
Череп: височная кость; каналы височной кости3.1. Костно-суставная система
Череп: затылочная, теменная, решетчатая кости3.1. Костно-суставная система
Череп: лобная и клиновидная кости3.1. Костно-суставная система
Череп: нижняя челюсть; мелкие кости черепа3.1. Костно-суставная система
Глубокие мышцы спины3.2. Мышечная система
Мышцы бедра. Бедренный канал. Лакуны3.2. Мышечная система
Мышцы голени. Подколенная ямка3.2. Мышечная система
3.2. Мышечная система
Мышцы живота и паховый канал3.2. Мышечная система
3.2. Мышечная система
Мышцы плечевого пояса3.2. Мышечная система
Мышцы предплечья и кисти3.2. Мышечная система
3.2. Мышечная система
Общая миология3.2. Мышечная система
Поверхностные мышцы спины3.2. Мышечная система
Треугольники шеи3.2. Мышечная система
Чем отличаются группы крови4.1.1. Состав и функции крови
«Селена - Ф» до Луны доведёт4.2.1. Строение и функции сердечно-сосудистой системы
Разница между артериолами и венулами4.2.1. Строение и функции сердечно-сосудистой системы
Особенности кровообращение плода4.2.2. Онтогенез крово обращения
Анатомия гортани5.2.1. Строение органов дыхания
Анатомия легких5.2.1. Строение органов дыхания
Анатомия трахеи и главных бронхов5.2.1. Строение органов дыхания
Глотка. Лимфатическое глоточное кольцо5.2.1. Строение органов дыхания
5.2. Органы дыхания, их структура и функции
Наружный нос и полость носа5.2.1. Строение органов дыхания
Плевра и средостение5.2.1. Строение органов дыхания
Полость рта. Нёбо5.2.1. Строение органов дыхания
Анатомия желудка6.2. Строение и функции отделов пищеварительного тракта
Анатомия зубов6.2. Строение и функции отделов пищеварительного тракта
Анатомия печени. Печеночная долька. Желчный пузырь.6.2. Строение и функции отделов пищеварительного тракта
Анатомия пищевода6.2. Строение и функции отделов пищеварительного тракта
Анатомия поджелудочной железы6.2. Строение и функции отделов пищеварительного тракта
Анатомия толстой кишки. Анатомия аппендикса6.2. Строение и функции отделов пищеварительного тракта
Анатомия тонкой кишки6.2. Строение и функции отделов пищеварительного тракта
Брюшина. Сальники. Брюшная полость6.2. Строение и функции отделов пищеварительного тракта
Язык и слюнные железы6.2. Строение и функции отделов пищеварительного тракта
Анатомия и физиология почек. Нефрон7.2.1. Строение и функция мочевыделительной системы
Анатомия мочевого пузыря7.2.1. Строение и функция мочевыделительной системы
Анатомия мочеиспускательного канала (мужского и женского)7.2.1. Строение и функция мочевыделительной системы
Анатомия мочеточников7.2.1. Строение и функция мочевыделительной системы
Болезни, вызванные нарушениями обмена веществ8.1. Характеристика и виды обменных процессов в организме
Витамины и авитаминоз8.2.1. Потребность в пищевых веществах в различные возрастные периоды
Транспорт глюкозы8.2.1. Потребность в пищевых веществах в различные возрастные периоды
Железы внутренней секреции (начало)9.2. Строение, функции и возрастные особенности желез внутренней секреции
Железы внутренней секреции (окончание)9.2. Строение, функции и возрастные особенности желез внутренней секреции
Анатомия яичка, придатка яичка и мошонки9.3.1. Строение и возрастные особенности мужской репродуктивной системы
Задержка полового развития9.3.3. Половое созревание
Анатомия и физиология селезенки10.2. Органы иммунной защиты организма
Анатомия миндалин и их значение для организма10.2. Органы иммунной защиты организма
Базальные ганглии: строение и внутренние связи11.1.2. Структурная организация нервной системы
За что отвечает каждая из частей мозга?11.1.2. Структурная организация нервной системы
Пирамидная система (кортикоспинальный и кортиконуклеарный пути)11.1.2. Структурная организация нервной системы
Промежуточный мозг: таламус11.1.2. Структурная организация нервной системы
Пути Голля и Бурдаха (тонкий и клиновидный пучки)11.1.2. Структурная организация нервной системы
Спиномозжечковые пути (пути Флексига и Говерса)11.1.2. Структурная организация нервной системы
Спиноталамические пути (болевой, тактильной и температурной чувствительности)11.1.2. Структурная организация нервной системы
Экстрапирамидная система (рубро-, текто-, вестибуло- и ретикулоспинальный пути)11.1.2. Структурная организация нервной системы
ВЫ ЭТО НИКОГДА НЕ УВИДИТЕ И НЕ УСЛЫШИТЕ12.2. Структура, функции и возрастные особенности анализаторов
Глазное яблоко и сетчатка12.2.1. Зрительный анализатор
12.2.2. Слуховой анализатор
Что будет, если повредить вестибулярный нерв12.2.3. Вестибулярный анализатор
Как работает наша память?13.3. Память и аналитико-синтетическая деятельность
Нейрофизиология эмоций и эмоциональный мозг13.5. Эмоции
Каким должен быть качественный сон13.7. Сон
Функции сна. Новое и актуальное13.7. Сон
Ребенок 7 лет: жизнь не сводится только к школе и оценкам13.8. Формирование высших психических функций и готовность к школьному обучению
Гланды имеют и другое название – миндалины, латинское название Tonsillen. От этого латинского названия происходит название их главного заболевания – тонзиллит. Они располагаются в задней полости глотки и состоят из двух глоточных, двух нёбных и одной язычковой миндалин. Совместно с лимфатическими узелками гланды создают лимфатическое глоточное кольцо, защищающее наш организм от инфекции.
Миндалины, в первую очередь, нейтрализуют инфекцию, попадающую в организм различными путями через ротовую полость. Это и есть иммунитет организма, поскольку здесь содержатся иммунные клетки, целенаправленно уничтожающие пытающихся проникнуть возбудителей болезней. Поэтому здоровые миндалины имеют очень важное значение для нормальной работы иммунной системы организма. Когда организм человека ослаблен, и при этом в рот попало много бактерий, миндалины могут не справиться со своей функцией. Начинается воспаление, возникает покраснение. Если гланда опухла – это первый признак ангины, или острого тонзиллита.
Наиболее подвержены заболеваниям нёбные гланды, хорошо видимые, если открыть рот. Их внешняя часть обращена в сторону полости рта и глотки. У гланд пористая структура, пронизанная лакунами – особыми "трубочками", которые и являются, непосредственно, ловушками для вирусов и микробов. Каждая миндалина соединяется своей внутренней частью с глоточной тканью и лимфатическим протоком, связывающим миндалину со всей иммунной системой. Таким образом, удаление гланд – это серьезный удар по защите человеческого организма.
При каких же заболеваниях болят гланды? Каковы причины?
При всем разнообразии методов лечения, врачи периодически принимают решения об удалении миндалин. Возникает закономерный вопрос: зачем удалять гланды?
Основной причиной здесь становится распространение инфекции из миндалин по всему организму. Известно, что миндалины имеют связь с примерно 97 органами, в том числе и с важнейшими – сердцем, печенью, почками… Хронический тонзиллит может повлиять на развитие серьезных заболеваний: сердечных, бронхолегочных, также он неблагоприятно влияет на свертываемость крови, обмен веществ. Могут возникнуть аллергические состояния – бронхиальная астма, микробная экзема.
Поэтому в случаях, когда болят гланды, лечащий врач после тщательного обследования, взвесив все «за» и «против», принимает единственно верное решение и при необходимости назначает операцию.
© Borgis - Nowa Medicyna 1/1999, стр. 19-26
Марек Моджинский, Эдвард Завиша, Уршула Самолинская-Завиша
Фарингеальная лимфатическая система
Фарингеальная лимфатическая система – общая характеристика
из Клиники аллергологии Центральной клинической больницы Варшавского медицинского университета
Заведующий клиникой: проф. доктор хаб. Эдвард Завиша, MD
В 1884 г.Немецкий патологоанатом Вильгельм фон Вальдейер-Хартц, который был первым десятком или около того лет назад, представившим происхождение рака из эпителиальных клеток, описал систему скоплений лимфатической ткани в слизистой оболочке глотки, которую он назвал лимфатическим лицевым кольцом. В настоящее время эту систему обычно называют горловым кольцом Вальдейера по имени ее первооткрывателя. По Вальдейеру, это кольцо следует той границе, которая отделяла эктодермальные, начальные отделы пищеварительного и дыхательного путей от их дальнейших энтодермальных отделов.
Кольцо глоточное состоит из:
1. Небные миндалины.
2. Язычная миндалина.
3. Глоточная миндалина.
4. Трубчатые миндалины.
5. Комки задней стенки глотки.
6. Боковые полосы.
Первые две миндалины вдоль перешейка глотки образуют нижнюю полуокружность вокруг пищеварительного тракта, следующие две - верхнюю полуокружность, охватывающую дыхательные пути. Другие рассеянные скопления лимфатической ткани завершают два полукольца в единое замкнутое кольцо.
Небные миндалины и глоточная миндалина играют важнейшую роль в патологии глотки.
Богато развитая система, кольцо Вальдейера, расположенное в критической точке, на границе между эктодермальной и энтодермальной частями пищеварительного и дыхательного тракта, дает горлу конкретного персонажа и ставит перед ним трудные задачи.
ПАЛЬМОВЫЙ МИНДАЛЬ
Эмбриогенез миндалин
Небные миндалины — орган, встречающийся исключительно у млекопитающих, за исключением грызунов, в животном мире.Они появились сравнительно поздно, около 100 млн лет назад, как последние из лимфатических органов, более или менее одновременно с лимфатическими узлами.
Небные миндалины развиваются из остатков дорсальной части второго жаберного кармана. На четвертом месяце внутриутробной жизни растущий эпителий прожилками проникает в соединительную ткань под ним, в которой таким образом образуются ямки. Вокруг разрастающегося эпителия постепенно развивается лимфоидная ткань. Мезенхимальные клетки образуют сетку, которая является костяком органа.В проникающих тяжах эпителия со временем появляются светлые, соединяющиеся с полостью рта, и таким образом формируются пазухи небных миндалин. В конце внутриутробного развития первичные лимфатические узлы, система крипт и капсула миндалин принимают окончательную форму (рис. 1, 2, 3, 4).
Рис. 1. Эмбрион человека длиной 5 мм. 1К, 2К - жаберные карманы; 1П, 2П - жаберные щели; I, II, III - жаберные дуги; СА - сонная артерия.
Рис. 2. Эмбрион человека длиной 9 мм. R - карман Ратке; TH - зачаток тимуса.
Рис. 3. Зародыш человека длиной 14 мм.
Рис. 4. Человеческий плод 107 мм. Ly - лимфоциты; К - склепы.
Анатомическое и микроскопическое строение небных миндалин
Небные миндалины представляют собой скопления лимфоидной ткани, лежащие по обеим сторонам средней глотки, в полостях между небно-язычной и небно-глоточной дужками (рис. 5).
Рис. 5. Расположение небных миндалин.
Эти ямки называются миндалинами.Верхняя часть миндалиновой пазухи, не заполненная миндалиной, называется супигункулом. Верхний полюс миндалины частично прикрыт складкой слизистой оболочки, которая тянется ниже места схождения небных дужек, так называемой серповидная складка. Под этой складкой находится большая ямка в форме углубления, известная как интратекальная полость или залив Туртуала.
Нижний полюс миндалины лежит как перевязь на второй складке слизистой оболочки, распластавшись в виде расширяющегося тяжа между задней поверхностью небно-язычной дуги и краем основания языка.Эта складка называется Треугольная складка Хисса.
Миндалины имеют эллипсовидную форму. Их длинная ось направлена назад и вниз. Они около 2 см в длину и 1 см в ширину – по форме и внешнему виду напоминают плоды миндального дерева.
В норме не менее 1/3 миндалины скрыто внутри пазухи, между дужками, но в этом отношении имеются большие индивидуальные различия. В зависимости от соотношения миндалины и окружающих ее небных дужек различают висячие миндалины, большая часть которых выдается за пределы дужек в просвет глотки, и вложенные миндалины, прикрытые небными дужками, за исключением их небольшого медиального размера. поверхность (рис.6).
Рис. 6. Виды небных миндалин. А - подвесной; Б - сидячий.
Наружная поверхность миндалины покрыта соединительнотканной капсулой, от которой отходят соединительнотканные тяжи, делящие миндалину на дольки. Капсула небной миндалины соединена соединительнотканной полоской с боковой поверхностью основания языка. Одиночные, перекрещивающиеся волокна небно-глоточных мышц и верхнего глоточного сфинктера, образуя так наз. мышца глотки-миндалины.Часть мышечных волокон может проникать в паренхиму миндалин, что, по мнению некоторых авторов, может быть одним из факторов, предрасполагающих к образованию перитонулярных абсцессов (сокращение этих мышц должно сужать просвет крипт и задерживать секрет). .
Между капсулой миндалины и фасцией верхнего сфинктера глотки имеется пространство, заполненное рыхлой соединительной тканью, - перитонзиллярное пространство, благодаря которому миндалина подвижна по отношению к субстрату и легко отделяется от него во время операция.В перитонзиллярном пространстве от мягкого неба отходят две перитонзиллярные вены. С небными миндалинами связано множество желез, расположенных преимущественно вне ее капсулы. Большая часть их протоков открывается на свободную поверхность слизистой оболочки и лишь немногие в крипты. Секрет этих желез омывает поверхность миндалин.
В нижней части пашины сосуды и нервы проникают в миндалину. Небная миндалина — орган, очень хорошо васкуляризированный ветвями t.наружная яремная. Его сосуды вместе образуют так наз. перитонзиллярная артериальная цепь (рис. 7). Цепь состоит из ветвей, отклоняющихся от:
1) лицевой,
2) языковая панель,
3) восходящее горло,
4) восходящая небная балка,
5) нисходящая глоточная т.,
6) балка верхнечелюстная,
7) наружная яремная.
Рис. 7. Блюда миндалин.
Миндалины содержат дренажные лимфатические сосуды, но не имеют афферентных лимфатических сосудов.Лимфа от миндалин оттекает к задним поднижнечелюстным узлам или непосредственно к глубоким верхним шейным узлам по внутренней яремной вене. Эти узлы становятся больше в случае воспалительных изменений в миндалине. В мазках с поверхности миндалин можно обнаружить следующие элементы:1. Клетки плоского эпителия из его поверхностного слоя, средних размеров, полигональные или округлые, с зернистым ядром различных размеров. Клетки более глубоких слоев - промежуточные и базальные клетки встречаются значительно реже, что свидетельствует о не очень интенсивном отслаивании эпителия.
2. Лимфоциты различных размеров - от молодых форм с широкой каймой цитоплазмы до мелких, очень зрелых, с интенсивно окрашивающимися ядрами.
3. Нейтрофильные лейкоциты, преимущественно многоядерные.
4. Гистиоциты - с интенсивно, но неравномерно окрашенным ядром, которое может содержать пыльцу и примеси.
5. Редкие плазмоциты, эритроциты, прожилки слизи и клеточный дебрис.
Независимо от размера и анатомической макроструктуры гистологическое строение основных компонентов миндалин, т.е.лимфоидная и эпителиальная ткани сходны.
Небные миндалины покрыты многослойным плоским неороговевающим эпителием. Этот эпителий, проникая глубоко, создает на свободной поверхности миндалины около 8-20 полостей. Эти щелевидные углубления (первичные крипты) ведут к разветвлению на все более мелкие ответвления, вплоть до шестирядных протоков - вторичных крипт (пазух, ямочек) миндалин. В результате строение миндалин иногда сравнивают со строением губки для ванн.Из-за наличия разветвленной системы крипт площадь, покрытая эпителием только в одной миндалине, составляет около 295 см 2 . Эти крипты могут доходить до соединительнотканной капсулы (рис. 8).
Рис. 8. Поперечный срез небной миндалины с видимой системой крипт.
Эпителий миндалин по мере проникновения вглубь органа постепенно становится ниже, местами теряет сплошность и обильно инфильтрируется лимфоцитами, направляющимися в просвет крипт.В этих местах он производит впечатление «дырявого» (сетчатого), а сильная инфильтрация его базальных слоев вызывает полное стирание его нижней границы. Эта измененная эпителиальная ткань была названа лимфоэпителиальной или лимфоэпителиальной тканью.
Имеется система капилляров (высоких эндотелиальных венул), состоящая из базальной мембраны и характерного для микроскопического изображения сосудистого эпителия. Вышеупомянутая сосудистая система состоит из капилляров размером 3-15 мм и продолжающихся синусоидов диаметром от 15,1 до 120 мм.
Лимфоциты субэпителиальной зоны, лежащие под базальной мембраной, находятся в активированной фазе, о чем свидетельствует наличие в цитоплазме полирибосом, видимых в электронном микроскопе, увеличение количества митохондрий, ядрышек и ядерного эухроматина. Эти лимфоциты происходят из более глубоких репродуктивных центров, а также из пула циркулирующих клеток, рециркулирующих между капиллярной системой и ретикулярным эпителием миндалин. Лимфоциты, прошедшие в просвет синусов, частично погибают и трансформируются в так называемыеслюнные тела. В цитологических препаратах они в виде вырожденных, везикулярных клеток, с более или менее компактным ядром, с зернистостью, в которых можно увидеть броуновское движение. Напротив, слюнные тельца, образованные из нейтрофильных гранулоцитов, можно распознать по остаткам их зернистости и полиморфному ядру.
Как уже упоминалось, крипты миндалин могут накапливать большое количество живых и мертвых лимфоцитов вперемешку с слущивающимся эпителием (включая М-эпителиальные клетки), дендритными клетками, клетками Лангерганса, продуктами распада тканей, пищевыми частицами и бактериями.Подсчитано, что в одном грамме секрета из крипт миндалин может содержаться примерно 10 90 107 8 90 108 бактерий, причем анаэробных бактерий примерно в десять раз больше.
Вследствие воспалительных процессов в миндалинах в пазухи поступает значительно большее количество лимфоцитов, а также много лейкоцитов и отслоившихся клеток эпителия пазух. Эти массы могут накапливаться и образовывать пробки, которые постепенно удаляются. В крайне редких случаях они могут обызвествляться — тогда образуются камни миндалин.Хронические воспалительные процессы также могут приводить к образованию хрящевых и костных островков в миндалинах (рис. 9, 10).
Рис. 9. Поперечный срез небной миндалины (более 4х).
Рис. 10. Небная миндалина (более 50 х). 1 - первичная крипта, 2 - лимфатическая папула, 3 - слюнная железа, 4 - вторичная крипта.
Под эпителием, покрывающим миндалины, находится тонкий слой соединительной ткани, который содержит большое количество волокон, составляющих сосочек. В этой ткани всегда можно наблюдать лимфоциты разных размеров, тучные клетки и плазматические клетки.
При анализе микроскопического строения небной миндалины человека в областях, близких к криптам, можно показать наличие структур, аналогичных тельцам тимуса Гассаля. Предполагается, что эти тельца возникают в результате закрытия микрокриптов терминальных миндалин при антигенной стимуляции. Эпителиальные клетки, выстилающие эти микрокрипты, вместо того, чтобы отслаиваться в их просвет, могут терять свою поляризацию и в значительной степени проникать в паренхиму, создавая концентрические паракератотические жемчужины.Структурное сходство миндалин и телец Гассаля можно объяснить сходным энтодермальным эмбриогенезом обоих органов и структурной гомологией всех лимфоэпителиальных органов. Вблизи крипт миндалин, однако, в основном располагаются скопления лимфоидной ткани с признаками активных репродуктивных центров - вторичные лимфатические папулы. Лимфатические папулы имеют овальную форму и не имеют резкой границы от окружающих тканей, в которые проникают образовавшиеся в них лимфоциты.На гистологических препаратах, окрашенных гематоксилином и эозином, лимфатические узлы за счет большого скопления и концентрации ядер лимфоцитов окрашиваются в темно-синий цвет.
Внешние части гранул, обращенные к криптам, называются коронной или мантийной зоной.
Очаги размножения папул появляются через несколько дней после антигенной стимуляции, а при отсутствии дальнейшего поступления антигена исчезают в среднем примерно через три недели.
При стимуляции антигеном лимфоидного фолликула в начальный период в его центре появляется просветление, определяемое как репродуктивный центр или очаг.Это осветление обусловлено более рыхлой системой хроматина в ядрах интенсивно пролиферирующих лимфоцитов. Эта зона хорошо отличима от темной периферической части комка, известной как пояс утолщения. В этой зоне находятся в основном покоящиеся лимфоциты с более компактным хроматином, что приводит к более интенсивному всасыванию гематоксилина.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| 90 150 |
Платный доступ ко всем ресурсам Медицинского читального зала |
Увеличенные миндалины являются распространенным заболеванием, которое в основном поражает детей в возрасте от 4 до 10 лет. Чтобы полностью понять, откуда берутся симптомы, и иметь возможность зафиксировать их на ранней стадии, важно понимать анатомию горла. В слизистой оболочке глотки имеются скопления лимфатической ткани, известные как: небные миндалины, глоточные миндалины (так наз.в-третьих), трубные миндалины, язычная миндалина и глоточные боковые тяжи, лимфатические папулы задней части глотки и скопления лимфатической ткани.
В слизистой оболочке глотки имеются скопления лимфатической (лимфатической) ткани: небного, глоточного (третьего), трубного, язычного и боковых тяжей глотки, лимфатические скопления задней части глотки и скопления лимфатической ткани.Окружая просвет глотки, они образуют так наз. Кольцо Вальдейера представляет собой первую линию защиты дыхательного и пищеварительного тракта. Это глоточное кольцо развивается в первые годы жизни ребенка и исчезает в подростковом возрасте. Его гипертрофия на самом деле не болезнь, а проявление активности иммунной и эндокринной систем. Гипертрофические процессы в большей или меньшей степени сопровождаются воспалением, которое отсрочивает его исчезновение.
Причины увеличения небных и глоточных миндалин до конца не изучены.Также проблематично выяснить, почему у некоторых пациентов после тонзиллэктомии отрастает лимфатическая ткань, а у других нет. Фон, вероятно, многофакторный. Основной причиной являются рецидивирующие острые воспаления горла и миндалин, особенно сопутствующие острым детским заболеваниям, таким как скарлатина и корь, а в нынешнюю эпоху медицины дифтерия встречается очень редко.
Патогенные агенты также могут поступать из близлежащих воспалительных очагов (у детей в основном из кариозных зубов, околоносовых пазух и слизистой оболочки носа) и, таким образом, могут способствовать хронической стимуляции лимфатической ткани миндалин.
Аденовирусные инфекции также упоминаются в медицинской литературе как возбудители роста аденоидной ткани. Другим упомянутым экзогенным фактором является влияние окружающей среды и климата , вызывающее увеличение миндалин . На развитие лимфатической ткани глоточного кольца влияют многочисленные гормональные факторы, в т.ч. уровень в крови гормонов передней доли гипофиза и коры надпочечников.
Результаты клинических испытаний показывают, что особенно дети, страдающие ангиной, имеют высокий уровень кортизола в сыворотке крови и его метаболитов в моче.Это может свидетельствовать о стимуляции гипоталамо-гипофизарно-надпочечниковой оси, обнаруживаемой при воспалительных реакциях организма. Контрольные исследования показывают нормализацию вышеперечисленных лабораторных показателей после удаления глоточной и небной миндалин, что может служить основанием для заключения о ликвидации воспалительного очага.
Также факт, что миндалины уменьшаются в период полового созревания. В некоторых публикациях аллергия также упоминается как одна из вероятных причин гипертрофии миндалин.Это касается как пищевых, так и ингаляционных аллергенов, а также бактерий, являющихся не только инфекционным агентом, но и сильным аллергенным фактором.
Дети храпят
Когда речь идет о детском храпе, необходимо тщательно диагностировать причины храпа.Причина...
посмотреть галереюВ норме глоточная миндалина имеет форму обтекаемого четырехугольника со скругленными углами. Находится напротив задних ноздрей в области носоглотки. Он состоит из 6-8 параллельных планок, которые разделены бороздами. Различают два типа гипертрофии аденоидов: физиологическую и патологическую. При обратимой физиологической гипертрофии миндалины увеличиваются в размерах, но проходимость дыхательных путей не затруднена. Патологическую гипертрофию третьего аденоида можно диагностировать, когда он препятствует носовой обструкции. Обычно это связано с изменением внешнего вида миндалины, которая приобретает более выпуклую форму, а отдельные пластинки теряют правильное расположение.
Наиболее частые симптомы увеличения третьей миндалины:
В результате длительной гипертрофии глотки и нарушения проходимости носа нарушается лицевой скелет и возникают аномалии прикуса. У детей так называемая аденоидное лицо. Лицо ребенка длинное, узкое, нёбо сильно выпуклое, средняя часть лица уплощена. Рот ребенка постоянно приоткрыт, он бледен, мимика бедная. Увеличение глоточной миндалины может привести к нарушению проходимости евстахиевой трубы и препятствовать нормальной вентиляции среднего уха.Это увеличивает риск развития экссудативного среднего отита, который может вызвать потерю слуха, рецидивирующий средний отит и хронический гнойный средний отит.
Другим симптомом, указывающим на гипертрофию аденоидов , может быть рецидивирующее воспаление глотки и нижних дыхательных путей. Ребенок, который постоянно дышит непрогретым, сухим и недостаточно очищенным воздухом, чаще болеет ларингитом, бронхитом или трахеитом.Кроме того, нарушается вентиляция околоносовых пазух. Слизистая оболочка постоянно раздражается секретом, который задерживается в пазухах, что вызывает хроническое воспаление.
В большинстве случаев увеличение миндалин настолько характерно, что достаточно правильно собранного опроса родителей маленького пациента и ЛОР-обследования (задней риноскопии). В сомнительных случаях проводят эндоскопию носоглотки, боковую рентгенографию носоглотки или, реже, пальпацию.Дифференциальный диагноз должен учитывать наличие врожденных образований (менингеальных грыж), доброкачественных или злокачественных новообразований и ювенильных ангиофибром у мальчиков.
При неэффективности фармакологической терапии методом лечения является хирургическое удаление глоточной миндалины, т.е. аденоидэктомия. Абсолютное показание к такой процедуре:
Небные миндалины лежат с двух сторон между небно-глоточными дужками и небно-глоточными дужками. Имеют овальную форму. Поверхность миндалины покрыта слизистой оболочкой с 10-20 мелкими углублениями, ведущими внутрь миндалины. Увеличенные небные миндалины иногда имеют гипертрофию миндалин. Миндалины большие, со скрытой поверхностью, часто сходятся по средней линии. Когда к гипертрофии присоединяется воспаление, миндалины становятся твердыми, а их крипты расширяются.
Увеличенные миндалины в основном вызывают обструктивное апноэ во сне в горле. Характеризуется:
В некоторых случаях симптомом, указывающим на данное расстройство, может быть непроизвольное ночное недержание мочи, появившееся у ребенка, у которого не было проблем с мочеиспусканием. У детей с гипертрофией небных миндалин характерно нарушение речи в виде невнятной, «лапшиной» речи и нарушения глотания пищи, особенно твердой.Все вышеперечисленные симптомы увеличенных миндалин могут привести к потере веса и задержке роста.
Увеличенные миндалины можно лечить с помощью тонзиллотомии или тонзиллэктомии. Тонзиллотомия – это процедура, заключающаяся в частичном удалении разросшейся ткани миндалины. Проводится под общим наркозом. Открыв рот и прижав язык шпателем, для визуализации миндалины отсекают выступающий за небные дужки фрагмент миндалины, оставляя часть, скрытую между дужками.Кровотечение останавливают, надавливая марлевым тампоном. Второй метод – тонзиллэктомия, заключающаяся в тотальной энуклеации миндалины с окружающей капсулой. Показания для этого:
Одностороннее увеличение небной миндалины всегда должно быть поводом для повышенной настороженности, тщательной диагностики и поиска причины данного состояния. Возникает при бактериальных инфекциях, туберкулезе, сифилисе, грибковых инфекциях или вызванных атипичными бактериями. Однако наиболее серьезной причиной может быть рост рака, особенно лимфомы. Во время осмотра врач обращает внимание на внешний вид и консистенцию миндалины и ищет увеличенные лимфатические узлы в окружающих тканях.В любом сомнительном или подозрительном случае следует обратиться к онкологу и провести гистопатологическое исследование удаленной ткани миндалин.
Таким образом, увеличенные миндалины (миндалины) могут показаться пустяком, но последствия невылеченной гипертрофии могут привести к серьезным осложнениям, включая глухоту, неврологические или кардиологические расстройства, что должно насторожить родителей к скорейшей диагностике и лечению, если они наблюдают симптомы гипертрофия у своих детей.
Не ждите приема у врача. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.Небные миндалины (лат. Tonsilla palatina) - скопление лимфоидной ткани, входящее в так называемую Глоточное кольцо Вальдейера. Небные миндалины расположены по обеим сторонам глотки, имеют углубления.
* глоточная миндалина (лат. Tonsilla pharyngealis) лежит на задне-верхней стенке глотки;
* язычная миндалина (лат. Tonsilla lingualis) — группа фолликулов, лежащих на корне языка, позади пограничной борозды.
Глоточное кольцо Вальдейера включает также отдельные абсорбирующие комочки на задней стенке глотки, боковые тяжи (тяжи) и трубчатые миндалины (лат. Tonsilla tubaria) вблизи ротоглотки ротоглотки.
Миндалины являются преградой для болезнетворных микроорганизмов, но часто сами миндалины воспаляются (лат. Тонзиллит), т.е. ангина. Хирургическое иссечение показано в случае частой ангины или гипертрофии небных миндалин (гипертрофия) с нарушением дыхания.Из-за иммунной функции миндалин резекцию обычно следует проводить только с 3-летнего возраста.
Небные миндалины - Небные миндалины (лат. Tonsilla palatina) представляют собой скопление лимфатической ткани, входящей в так называемую Глоточное кольцо Вальдейера. Небные миндалины расположены по обеим сторонам глотки, имеют углубления. * глоточная миндалина (лат. …
Воспаление горла, миндалин, лимфатических узлов, отек конечностей, лимфомы – заболевания лимфатической системы.- ... абсорбент. В нее также входят такие органы, как селезенка, вилочковая железа, миндалины и лимфатические узлы пищеварительного тракта и дыхательной системы. Нарушение правильного ... 9000 5
Инфекционный мононуклеоз - Инфекционный мононуклеоз (лат. Mononucleosis infectiosa, другие названия: железистая лихорадка, моноцитарная ангина, болезнь Пфейффера) - инфекционное вирусное заболевание, возникающее чаще всего в детском или подростковом возрасте. Это вызвано первичной вирусной инфекцией...
Лимфодренаж - укрепление лимфатической системы - ... к нему также относятся лимфатические узлы, селезенка, вилочковая железа, костный мозг, миндалины и лимфатические узлы, расположенные в дыхательной и пищеварительной системах. Почему макет...
Как действует вакцина - - ... клетки, ткани и органы (костный мозг, миндалины и тимус) вместе. Вакцины содержат возбудителей, в основном бактерии и...
Лечение отита. Причины, симптомы и методы лечения отита различаются в зависимости от того, какая часть уха воспалена.Наружный отит - бывает часто и независимо от ...
Обструктивное апноэ сна — что это такое — диагностика и лечение — У каждого здорового человека во время сна наблюдается физиологическое снижение мышечного тонуса, что вызывает потерю мышечного контроля и незначительное урежение дыхания. В свою очередь у людей с СОАС...
Вирусный фарингит или ангина - Вирусный фарингит - заболевание, чаще всего вызываемое вирусами из групп: риновирус, коронавирус, вирусы парагриппа или вирусы из группы РС (респираторно-синцитиальный вирус).Бактериальный фарингит (ангина) вызывается бактериями из...
Гнойная (острая) ангина - АНГИНА - острое гнойное воспаление небных миндалин (tonsillitis purulenta acuta). Ангина — острое заболевание всего организма, вызванное бактериальной инфекцией, обычно стрептококковой (см. БАКТЕРИИ). Характеризуется локальными изменениями на небных миндалинах...
Ангина - АНГИНА - острое гнойное воспаление небных миндалин (острый гнойный тонзиллит).Ангина — острое заболевание всего организма, вызванное бактериальной инфекцией, обычно стрептококковой (см. БАКТЕРИИ). Характеризуется локальными изменениями на небных миндалинах...
Лимфатическая система и иммунитет. Лимфатическая система, называемая лимфатической системой, известна как вспомогательная система кровообращения. С помощью органов и лимфатических сосудов играет защитную роль в организме от вирусов и бактерий. Он же отвечает...
Аденовирусы - Аденовирусы были обнаружены в 1953 году в ткани миндалин (аденоидная ткань), отсюда и их название.Аденовирусные заболевания в основном поражают глаза и дыхательную систему: * Инфекции дыхательных путей у детей -... 9000 5
Лимфоидные органы - ... иммунный ответ. К ним относятся: -лимфатический узел, -селезенка, - миндалины - так называемое кольцо Вальдейера, т.е. особые скопления лимфоидной ткани, -лимфоидная ткань...
Каждый родитель, должно быть, слышал о нем. К сожалению, мало кто знает, почему он развивается у детей и когда он на самом деле становится патологическим. Пресловутая третья миндалина (ведь речь о ней!), на самом деле выполняет важную защитную функцию и встречается естественным образом у каждого карапуза. Вредит здоровью ребенка только его значительное разрастание, так как он перекрывает правильный путь дыхания через нос.
Третья миндалина, или собственно глоточная миндалина, является одной из многих миндалин, расположенных в слизистой оболочке рта и горла человека.Кроме нее, в лимфатическую систему, т. е. скопления лимфатической ткани, входят еще небные миндалины, симметрично расположенные по обеим сторонам глотки и видимые после открывания рта, трубчатые миндалины, расположенные в евстахиевых трубах, и язычные миндалины у основания языка. Вместе они образуют так называемую Горловое кольцо Вальдейера, иначе известное как глоточное лимфатическое кольцо.
Горловое кольцо ВальдейераМиндалины выполняют очень важную функцию, защищая организм от проникновения вирусов и бактерий.Они состоят из лимфоидной ткани, которая перехватывает и уничтожает микроорганизмы. Они особенно важны для детей младшего возраста, у которых не полностью развита и зрелая иммунная система.
Третий миндаль, пожалуй, самый известный и, к сожалению, многими ошибочно считается вредным. Между тем, что отличает ее, так это то, что она встречается у всех детей, что совершенно естественно. Примерно в возрасте 5 лет он значительно увеличивается, потому что это время многих детских занятий, связанных с контактом с различными патогенами.И потом, что для него наиболее характерно, после 10 лет он исчезает, когда иммунная система становится хорошо развитой. Так, у взрослых людей нет третьей миндалины.
Патологически разросшаяся третья миндалина
Так что за суета? Третью миндалину обвиняют в том, что она вызывает множество ЛОР-проблем в детстве и других сопутствующих проблем, в том числе логопедия, но и ортодонтия. Это связано с тем, что он расположен на задней стенке глотки, которая граничит с носом.Когда он становится слишком патологическим, он препятствует нормальному пути носового дыхания. Сам по себе это естественный и необходимый элемент, но в результате различных гиперстимулирующих состояний, например аллергии или загрязнения окружающей среды, он может вызывать различные нарушения. 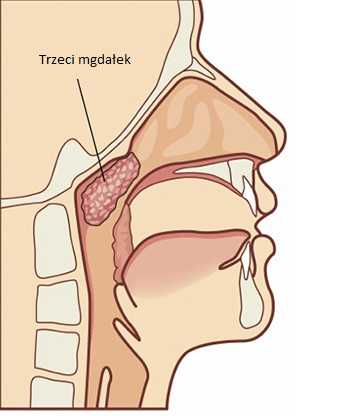
Третья миндалина слишком велика, и ребенку трудно дышать через нос, что приводит к порочному кругу. Малыш, который чрезмерно развивается, начинает дышать ртом. Он вызывает пересыхание слизистой оболочки полости рта и облегчает проникновение возбудителей в организм.Поэтому увеличивается частота инфекций, что, в свою очередь, вызывает еще большее увеличение глоточной миндалины, которая таким образом пытается их предотвратить.
Влияние слишком большой третьей миндалины на прикус
С ортодонтической точки зрения это большая проблема, потому что обструкция дыхательных путей у ребенка может в значительной степени вызвать аномальное развитие детского лица и прикуса.
Малыш, находящийся в таком состоянии, чтобы облегчить дыхание, делает это неправильно через рот.В результате у него они постоянно открыты. В результате его язык находится в неправильном положении – опускается на дно рта, вместо того, чтобы правильно располагаться на небе и моделировать развитие ширины челюсти. В результате он в будущем будет слишком узким и не сможет правильно разместить постоянные зубы. Поэтому может появиться скученность зубов, и лицо не сможет полностью раскрыть свой потенциал в процессе развития. Рот ребенка с разросшейся третьей миндалиной будет расти вертикально, а нижняя челюсть – латерально. Так называемыйаденоидные черты лица (лат. adenoid — третья миндалина).
Это, конечно, не единственные проблемы, которые может создать негабаритная третья миндаль. Закупорка дыхательных путей приводит к хроническому воспалению горла, придаточных пазух носа или частым стенокардиям. Кроме того, многие дети испытывают закупорку евстахиевых труб и жидкость в ушах. Это приводит к потере слуха и рецидивирующему среднему отиту. В результате общего состояния у ребенка возникают проблемы с развитием речи. Он перманентно гипоксичен и поэтому раздражителен, не может сосредоточиться, что в целом может сказаться на его психофизическом развитии.
Лечение
Необходимы подробные диагностические тесты, чтобы определить, есть ли у ребенка проблемы с патологически разросшейся третьей миндалиной. Миндалина невидима невооруженным глазом из-за ее глубокого гортанного положения. Поэтому необходимо провести эндоскопическое исследование, т.е. ввести в горло ребенка тонкий зонд с микрокамерой, позволяющий визуально оценить размеры и внешний вид третьей миндалины. Обследование неприятное, но, безусловно, менее инвазивное, чем пальпация, которая проводилась до недавнего времени.Кроме того, в настоящее время при диагностике третьей миндалины используют и компьютерную томографию, чтобы показать ее полную картину. Врач также проводит осмотр ушей. Он смотрит на них с помощью зеркала и оценивает состояние барабанной перепонки.
На основании полученных измерений размеров третьей миндалины, оценки ее точного расположения, проверки уровня заложенности носа и евстахиевых труб проводят соответствующие лечебные мероприятия.
Отоларингологи часто начинают медикаментозное и выжидательное лечение.Рекомендуют прием противоотечных и противовоспалительных препаратов, а также обеззараживание носа. Они наблюдают за больным в течение нескольких месяцев, проверяя, не изменилось ли состояние третьей миндалины после периода инфекции. Его удаление часто выполняется в крайнем случае. Конечно, такая глоточная миндалина со временем будет уменьшаться. С каждым годом жизни у ребенка крепнет иммунитет, поэтому он будет меньше болеть.
Для меня как ортодонта важно, чтобы такое состояние обструкции дыхательных путей не длилось слишком долго.Вредные привычки, которые могут стать постоянными у ребенка в это время, могут быть трудно устранимы впоследствии, а нанесенный таким образом ущерб при укусе может быть большим и требовать комплексного лечения. Конечно, решение об удалении гипертрофированной третьей миндалины должно приниматься индивидуально с ЛОР-врачом, но я предлагаю вам также учитывать состояние прикуса ребенка, чтобы обеспечить его правильное развитие. Поэтому, если вы знаете, что у вашего ребенка есть проблема с большой третьей миндалиной, вам также следует обратиться к ортодонту.
.Кожа — самый большой орган человека. Это также лучший источник информации о нашем здоровье. Появляющиеся на ней прыщики, покраснения, обесцвечивание и другие изменения кожи – это сигнал о том, что в вашем организме что-то не так. Если ваше тело атаковано бактериями или вирусами, ваша кожа должна отреагировать повышением температуры и выделением пота, чтобы очистить организм.Если ваши ногти на руках и ногах врастают в мягкие ткани, деформируются, ломаются или имеют грибковые поражения, это признак проблемы с печенью. Когда вы заметите изменения на ногтях, очистите печень, и ваши ногти восстановятся сами. Эта публикация поможет вам избавиться от проблем с кожей, независимо от их происхождения.
Позаботьтесь о своей коже изнутри.
О серии Целостная медицина
Предисловие
1. Думай, чувствуй и действуй целостно
2.Кожа по китайской теории пригодности
3. Внешний вид кожи с физиологической точки зрения
3.1. Функции кожи
3.2. Кожа с конституциональной и миазматической точки зрения 9000 3
4. Кожные конфликты и их гомеопатическое лечение
4.1. Атопический дерматит (нейродермит) 9000 3
4.2. Псориаз 9000 3
4.3. 9000 Черепица 3
4.4. Лабиальный герпес 9000 3
4.5. Витилиго 9000 3
4.6. Склеродермия 9000 3
4.7. Бородавка
4.8. Розацеа
4.9. Зуд без пятен 9000 3
4.10. Стригущий лишай кожи 9000 3
4.11. Нейрофиброматоз 1 типа (болезнь фон Реклингхаузена) 9000 3
4.12. Дерматит 9000 3
4.13. Роза
4.14. Крышка люльки 9000 3
4.15. Рак кожи 9000 3
5. Комплексное лечение кожных заболеваний
5.1. Свето- и цветотерапия
5.2. Удаление токсинов с помощью цветного света и лекарственных растений
5.3. Цветосветотерапия и микроэлементы
6. Лимфатическая система
6.1. Очищение лимфы 9000 3
6.2. Лимфатические органы 9000 3
6.2.1. Тимус 9000 3
6.2.2. Горловое кольцо Вальдейера
6.2.3. Органы, аналогичные миндалинам 9000 3
6.2.4. Селезенка 9000 3
7. Конфликты лимфатической системы
7.1. Тема недостаточности 9000 3
7.2. Конфликт пониженной самооценки 9000 3
8.Волосы и ногти 9000 3
Окончательные размышления
Приложение
Источники покупки
Авторские курсы
Библиография 9000 3
Список рисунков и таблиц
Curriculum Vitae доктора Розины Зонненшмидт
.Острый тонзиллит или ангина могут быть вызваны вирусной или бактериальной инфекцией.Вирусы чаще всего поражают детей до 5 лет, в то время как у детей старшего возраста, подростков и взрослых ангина чаще вызывается бактериями . Вирусы, наиболее часто вызывающие это заболевание, — это риновирусы, коронавирусы и вирусы RSV. Тонзиллит также может быть вызван инфекцией вирусом парагриппа, цитомегаловирусом, аденовирусом, герпесом, вирусом Коксаки, энтеровирусом или вирусом Эпштейна-Барр. Острый тонзиллит , вызванный бактериальной инфекцией, называется стрептококковой ангиной , поскольку обычно вызывается стрептококками.
Симптомы острого тонзиллита нельзя не заметить – это заболевание сопровождается многими, часто докучливыми недомоганиями.К ним относятся насморк, кашель, повышение температуры выше 38 градусов, боль в горле с иррадиацией в уши (особенно при глотании), общая слабость и увеличение лимфатических узлов.
Лечение острого тонзиллита зависит от его причины - вирусное воспаление будет лечиться в основном симптоматически, так как заболевание пройдет само.В случае бактериальной инфекции чаще всего применяют антибиотики, помогающие избежать осложнений и перевести болезнь в хроническое состояние. В обоих случаях вводят также жаропонижающие и обезболивающие препараты; также важно пополнять запасы жидкости.
Хронический тонзиллит обусловлен рецидивирующим тонзиллитом .Этот тип воспаления обнаруживается, если симптомы сохраняются более трех месяцев. Его вызывают микроорганизмы, поселившиеся в лакунах в ткани миндалин. Эти трещины, так называемые крипты легко забиваются, например, пищевыми остатками, что создает очень благоприятную среду для развития микроорганизмов.
У детей, в отличие от взрослых, заболевание чаще связано с увеличением небной миндалины.Другие симптомы хронического тонзиллита включают: частые боли в горле, неприятный запах изо рта и неприятный привкус во рту, лихорадка (часто без объяснения причин), общая слабость, снижение иммунитета, затруднение глотания, увеличение лимфатических узлов на шее и гнойные выделения в просветах миндалин.
Фармакологическое лечение данного вида воспаления предполагает антибактериальную терапию, но в большинстве случаев проводят также тонзиллэктомию, т.е. хирургическое удаление миндалин, так как при хронической форме больше риск распространения бактерий на другие органы.
.В полости рта, кроме хорошо известных небных миндалин и глоточных миндалин, называемых также 3-ми миндалинами, имеются также язычные миндалины и трубные миндалины. Миндалины во рту вместе с лимфатическими узлами на слизистой оболочке задней стенки глотки образуют так наз. Кольцо Вальдейера , также называемое защитным кожухом дыхательных путей .Упомянутое кольцо Вальдейера расположено на стыке дыхательных путей и пищеварительного тракта, поэтому допускает постоянный контакт с внешней средой. Миндалины являются частью иммунной системы и отвечают за защиту организма от патогенов, таких как вирусы, грибки и бактерии. В результате попадания антигенов в организм активируются защитные механизмы и уничтожаются возбудители специализированными клетками и антителами.
Миндалины развиваются внутриутробно, но их функционирование развивается только после родов, когда они вступают в контакт с чужеродными антигенами. Физиологическим явлением является постепенное увеличение миндалин в возрасте от 1 до 3 лет, но их максимальный размер приходится на возраст от 3 до 7 лет. Именно в этот период диагностируется наибольшая гипертрофия небных миндалин и третьей миндалины. Чаще всего после 7 лет у ребенка развивается самопроизвольное и медленное уменьшение миндалин.
Третья миндалина, называемая глоточной миндалиной (лат.tonsillapharyngea ), представляет собой скопление лимфатической ткани и располагается на задней стенке глотки. В отличие от небных миндалин, глоточная миндалина невидима, когда рот широко открыт. Третья миндалина осматривается с помощью специального ЛОР-зеркала, фиброскопа, то есть мягкого эндоскопа или микроскопа.
Глоточная миндалина растет у детей при контакте с возбудителями . Наибольший размер третьей миндалины приходится на возраст от 3 лет.и 7-й год жизни ребенка. Иногда в результате рецидивирующих инфекций возникает патологическая гипертрофия третьей миндалины.
Миндалины относятся к первой линии защиты организма, так как они вступают в контакт с болезнетворными микроорганизмами, попадающими в полость рта и носа . Они состоят из лимфоидной ткани, где начинается борьба с инфекцией. Частая стимуляция миндалин приводит к их отеку и увеличению , что снижает их эффективность в защите организма от инфекций.
Наиболее частой причиной гипертрофии миндалин являются инфекции верхних дыхательных путей, вызванные бактериями и вирусами. Воздействие табачного дыма, аллергический ринит и гастроэзофагеальный рефлюкс также могут вызывать гипертрофию миндалин.
Разрастание миндалин приводит к сужению пространства в носоглотке и средней части глотки. Симптомы увеличения третьей миндалины появляются, когда она занимает более 60% объема носоглотки.
Наиболее частые симптомы увеличенной миндалины :
Ребенок с подозрением на гипертрофию миндалин должен быть осмотрен ЛОР-врачом , который после тщательного отоларингологического осмотра сможет диагностировать гипертрофию миндалин и назначить дальнейшее лечение.Небные миндалины видны при открывании рта, а третья миндалина осматривается с помощью вышеупомянутого ЛОР-зеркала или фиброскопа.
Лечение гипертрофии аденоидных и небных миндалин рекомендуется детям, которые часто болеют, имеют апноэ и храп. У детей, у которых отсутствуют клинические симптомы гипертрофии миндалин, лечение не начинают, поскольку миндалины склонны к самопроизвольному рассасыванию.
У детей с гипертрофией миндалин и легкой степенью выраженности симптомов рекомендуется консервативное лечение, заключающееся в применении назальных глюкокортикостероидов и препаратов, повышающих иммунитет ребенка.
Детям с выраженными явлениями гипертрофии миндалин проводят хирургическое лечение. Основными операциями являются аденоидэктомия , т.е. удаление третьей миндалины, и тонзиллэктомия , т.е. удаление небных миндалин.
Хирургическое лечение обычно проводят детям 5–6 лет, у которых имеются выраженные симптомы гипертрофии миндалин. К абсолютным показаниям к удалению третьей миндалины относят полную заложенность носа, постоянное дыхание через рот как во время сна, так и бодрствования, апноэ во сне.
У детей с гипертрофией третьей миндалины и рецидивирующим острым средним отитом, сопутствующим экссудативным средним отитом, рецидивирующими респираторными инфекциями и нарушением прикуса следует рассмотреть вопрос об аденоидэктомии.
Иссечение третьей миндалины (аденоидэктомия) проводится под наркозом. На следующий день после процедуры ребенка выписывают домой. После процедуры наблюдается снижение количества инфекций у ребенка.
.