2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Дата добавления: 06 апреля 2015 г.
Так вреден или полезен холестерин и стоит ли с ним бороться?
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку. Холестерин входит в состав оболочек-мембран всех клеток организма, его много в нервной ткани, холестерин необходим для образования многих гормонов.
Но! Организм сам вырабатывает холестерин в количествах, более чем достаточных для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Как действует холестерин, когда его слишком много?
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ. Если закупорка происходит в сердце — развивается стенокардия, а затем инфаркт миокарда, если в мозге — мозговой инсульт.
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень. Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
|
Общий ХС |
< 5,0 ммоль/л (190 мг/дл) |
|
ХС ЛПНП |
< 3,0 ммоль/л (115 мг/дл) |
|
Триглицериды (основные компоненты ЛПОНП) |
< 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок. Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.
Проверьте свой уровень холестерина!
САХАРНЫЙ ДИАБЕТ
Что такое сахарный диабет?
При сахарном диабете сахар (глюкоза) в крови хронически повышен. Это связано с нарушением работы гормона инсулина, вырабатываемого поджелудочной железой. Инсулин участвует в обмене глюкозы и снижает уровень сахара крови.
Сахарный диабет, как и любое другое хроническое заболевание, характеризуется прогрессирующим течением. Повышенный уровень сахара крови в течение длительного времени приводит к хроническим заболеваниям. При сахарном диабете полное излечение невозможно. Однако в настоящее время разработаны эффективные меры контроля уровня сахара крови.
Если Вы научитесь управлять своим организмом настолько хорошо, что сахар в крови практически все время будет оставаться на нормальном уровне, то диабет из болезни превратится в особый образ жизни. Именно образ жизни, а не болезнь! Только при таком образе жизни, можно избежать всех осложнений, связанных с сахарным диабетом.
Почему сахар в крови повышается?
Существует два источника повышения сахара в крови: углеводы, поступающие с пищей, и глюкоза, попадающая в кровь из печени. Печень является складом (депо) сахара в организме. Поэтому нельзя добиться снижения уровня сахара в крови только ограничением потребления углеводов. В таких условиях печень просто усилит выброс сахара в кровь, и уровень сахара все равно останется высоким.
Если сахар крови у Вас выше 7,8 ммоль/л,
что подтверждается при повторном
измерении через несколько дней,
у Вас – сахарный диабет.
Для диагностики можно также использовать тест с нагрузкой
глюкозой (измерение глюкозы через
2 часа после приема раствора сахара),
а также измерение гликированного
гемоглобина крови (HbA1c).
Инсулин – гормон поджелудочной железы, который помогает глюкозе «усвоиться» – проникнуть во все клетки организма. У человека без сахарного диабета при повышении уровня глюкозы в кровь поступает необходимое количество инсулина. То есть при повышении уровня сахара поджелудочная железа усиливает выработку инсулина, а при снижении – уменьшает.
Если в крови нет достаточного количества инсулина – уровень сахара в крови после еды не снижается и выходит за пределы нормы. При сахарном диабете поджелудочная железа вырабатывает недостаточно инсулина, или же клетки организма теряют способность воспринимать инсулин.
Какой уровень сахара в крови считается нормальным?
Для людей без сахарного диабета уровень сахара в крови (гликемия) натощак составляет 3.3-5.5 ммоль/л или 60-100 мг%.
После еды уровень сахара в крови у человека без сахарного диабета повышается до 7,8 ммоль/л (но не выше!).
Пределы нормального уровня сахара крови колеблются от 3.3 до 7.8 ммоль/л.
При сохранении высокого уровня сахара клетки организма голодают, человек испытывает жажду, слабость, быстро утомляется, становится неспособным выполнять даже обычную работу, сильно худеет.
Сахарный диабет 1 и 2 типа
Сахарный диабет подразделяется на 2 вида: первого (1) и второго (2) типа.
Первый тип – инсулинзависимый, развивается у людей с недостаточной выработкой инсулина. Чаще всего он появляется в раннем возрасте: у детей, подростков, молодых людей. Но это не значит, что сахарный диабет первого типа (инсулинзависимый) бывает только у молодых. При этом типе сахарного диабета пациент вынужден постоянно вводить себе инсулин.
Второй тип – инсулиннезависимый, возникает иногда даже при избытке инсулина. При этом типе сахарного диабета клетки организма плохо воспринимают инсулин, и глюкоза не усваивается. Этот тип сахарного диабета появляется в зрелом возрасте, часто после 40 лет. Его развитие связано с повышенной массой тела. При втором типе сахарного диабета для того, чтобы контролировать заболевание, необходимо изменить диету, увеличить интенсивность физических нагрузок и похудеть. Совершенно недостаточно только принимать таблетки. Если не изменить образ жизни, скорее всего, осложнения, обусловленные сахарным диабетом, будут стремительно развиваться.
Как диабет поражает органы?
Кстати,
У людей с сахарным диабетом, контролирующих
свое артериальное давление риск развития
инфаркта миокарда и инсульта, а также
смерти от серечно-сосудистых причин
снижается в 2 раза.
Постоянно повышенный уровень сахара в крови приводит к поражению сосудов различных органов. Различают микрососудистые и макрососудистые осложнения. К микрососудистым осложнениям относятся поражения мелких сосудов глаз и почек, которые могут привести к развитию почечной недостаточности и потере зрения. Макрососудистые осложнения связаны с поражением крупных сосудов ног, сердца. При сахарном диабете поражаются не только сосуды, но и нервные волокна, приводя к развитию нейропатии.
Ишемическая болезнь сердца (ИБС) является наиболее частым сосудистым осложнением сахарного диабета (СД).
Распространенность ИБС у больных СД II типа в 2–4 раза выше, а риск развития острого инфаркта миокарда (ИМ) – выше в 6–10 раз, чем у людей, нестрадающих сахарным диабетом. Мужчины и женщины в возрасте 50 лет, страдающие СД II типа, имеют продолжительность жизни на 7,5–8,2 года меньше, чем эквивалентные лица без СД.
При наличии одинакового количества традиционных факторов риска ИБС, смертность от сердечно-сосудистых заболеваний значительно выше у больных СД. Поражение сосудов прогрессирует быстрее у пациентов с сахарным диабетом. Причиной высокой заболеваемости и смертности больных СД от сердечно-сосудистых катастроф является тот факт, что помимо общих для всех факторов риска ИБС у больных СД имеются и факторы риска, характерные только для этого заболевания:
– гипергликемия (повышение уровня глюкозы в крови),
– гиперинсулинемия (высокое содержание инсулина в крови),
– микроальбуминурия (выделение белка с мочой, связанное с поражением почек).
Взаимодействие всех этих факторов значительно ускоряет развитие атеросклероза.
Harvard Medical School рекомендует:
Контроль уровня сахара крови и
артериального давления, а также
коррекция образа жизни, помогут
значительно снизить риск
инфаркта миокарда и инсульта.
Изменения образа жизни включают:
– Ежедневные физические упражнения
– Снижение веса (при необходимости)
– Отказ от курения
– Низкокалорийная диета
– При равной степени повышения систолического артериального давления смертность от сердечно-сосудистых осложнений при сахарном диабете 2 типа в 2–3 раза превышает таковую у лиц без СД.
– При сходном повышении уровня холестерина, риск смерти от сердечно-сосудистых заболеваний у больных с сахарным диабетом в 2–4 раза выше, чем у лиц без СД.
– И при сочетании трех факторов риска (гипертонии, гиперхолестеринемии и курения) смертность у больных СД 2 типа также в 2–3 раза выше, чем у лиц без СД.
Как контролировать сахарный диабет 2 типа?
Если уровень сахара крови не удается нормализовать только диетой и коррекцией образа жизни, применяют специальные препараты. Чаще всего это таблетки, принимаемые ежедневно по определенной схеме. В более сложных случаях терапию дополняют препаратами инсулина, которые вводят подкожно. Подбор препаратов проводится индивидуально под наблюдением эндокринолога.
Эффективность лечения СД оценивается по следующим показателям, характеризующим состояние углеводного обмена:
– уровень сахара натощак
– уровень сахара через 2 ч после приема пищи
– гликозилированный гемоглобин.
Гликозилированный гемоглобин (HbA1с) показывает, насколько хорошо контролировался уровень глюкозы крови на протяжении последних 2-3 месяцев.
Целевые значения контроля гликемии, липидного обмена и АД у больных СД
| Контроль сахара крови | HbA1c | Гликемия натощак | Гликемия через 2 ч после еды | |
| ≤6,5% | ≤5,5 ммоль/л | ≤7,5 ммоль/л | ||
| Контроль холестерина | Общий холестерин | ЛПНП (“плохой” холестерин) | ЛПВП (“хороший” холестерин) | триглицериды |
| >1,0 ммоль/л (муж) >1,3 ммоль/л (жен) | ||||
| Контроль артериального давления(АД) | Систолическое АД | Диастолическое АД | ||
| ≤130 мм.рт.ст | ≤80 мм.рт.ст |
Контроль уровня гликемии снижает риск развития всех осложнений сахарного диабета, в том числе поражения сосудов, почек, глаз, нервных волокон.
Поддерживать нормальный уровень сахара крови необходимо для профилактики инсультов и ишемической болезни сердца.
Когда надо измерять уровень сахара в крови?
Пациентам со вторым типом сахарного диабета важно следить за уровнем сахара в крови через 1,5-2 часа после еды, измеряя его при помощи глюкометра. Вам важно знать, что произошло в организме с теми углеводами, которые поступили в организм во время очередного приема пищи. Если уровень сахара высокий, значит, Вам не удалось наладить Ваш образ жизни, который должен включать в себя низкокалорийную диету и физические нагрузки. Вы должны записывать калорийность пищи, уровень сахара, количество принимаемых таблеток.
При каждом посещении врача необходимо иметь с собой дневник. С его помощью Вы сможете эффективно обсудить с врачом проблемы, связанные с контролем сахарного диабета.
Как правильно питаться, если у Вас сахарный диабет 2 типа
Первый, и самый главный, способ поддерживать нормальные значения сахара и холестерина крови – это грамотно подобранная диета. Существуют общие правила питания, которых нужно придерживаться всем людям, страдающим сахарным диабетом, а также всем, кто заботиться о своем здоровье (см. таблицу).
Лечение должно начинаться с посещения диетолога и разработки индивидуальной программы питания, которая поможет нормализовать показатели углеводного и жирового обмена и при необходимости снизить вес. Наиболее грамотной системой планирования питания является система подсчета потребляемых углеводов. Первым этапом разработки Вашего индивидуального плана служит расчет необходимого лично для Вас ежедневного количества калорий, которое зависит от уровня Вашей физической активности. Исходя из этого рассчитывается необходимое Вам ежедневное количество углеводов.
20 правил здорового питания для диабетиков (по рекомендациям Harvard Medical School)
Физические упражнения крайне важны для людей с сахарным диабетом
Эксперты Американской Ассоциации Сердца (American Heart Association) рекомендуют для пациентов с диабетом два вида физических упражнений: аэробную нагрузку и силовые тренировки. Эта комбинация полезна и для сердца. Аэробная активность (такая как ходьба, плавание) укрепляет сердце, легкие и мышцы; позволяет контролировать артериальное давление и уровень сахара крови, сохраняет эластичность артерий. Кроме того, такие упражнения незаменимы для снижения веса и поддержания формы. Силовые тренировки помогают мышцам лучше реагировать на инсулин – гормон, способствующий проникновению глюкозы в клетки. Одна тренировка помогает мышечным клеткам лучше «чувствовать» инсулин на 12 часов и более.
Большинству людей с СД не требуется дополнительных обследований перед началом занятий. Однако если у Вас имеются сопутствующие заболевания сердца и сосудов, а также
если Вы страдаете диабетом 10 лет и более, рекомендуется выполнить стресс-тест и определить индивидуальную переносимость физических нагрузок.
Людям с сахарным диабетом необходимо быть несколько осторожнее и внимательнее к себе, чем остальным.
При занятии спортом соблюдайте следующие меры предосторожности:
– Начинайте постепенно. Если Вы только начали заниматься спортом, лучше начать с нагрузки небольшой интенсивности: ходьбы, плавания или езды на велосипеде. Постепенно увеличивайте Вашу ежедневную нагрузку.
– Правильно выберите время. Лучшее для упражнений время – около часа после еды, когда сахар крови немного выше.
– Знайте меру. Определите сахар крови перед началом и после окончания тренировки, чтобы выяснить, как Ваш организм отвечает на нагрузку.
– Позаботьтесь о ногах и глазах. Убедитесь, что спортивная обувь идеально подходит Вам – хронические мозоли могут привести к язвам. Если Вы страдаете болями в ногах или пониженной чувствительностью (нейропатией), избегайте упражнений, которые могут привести к пролежням или переломам стопы. Если у Вас имеются поражения сосудов одного или обоих глаз (диабетическая ретинопатия), избегайте поднятия тяжестей и других упражнений, которые могут привести к резкому подъему артериального давления – это может спровоцировать кровоизлияние в сетчатку. Разрешается поднимать небольшой вес – но старайтесь не задерживать дыхание во время подъема.
– Подготовьтесь. Во время занятий всегда имейте под рукой воду и легкий перекус. Особенно важно иметь еду, богатую углеводами, чтобы можно было быстро поднять уровень сахара, если он вдруг сильно снизится.
– Сообщите об опасности. Наденьте специальный медицинский браслет, который позволит узнать, что вы диабетик, если что-то случится.
Существует ли профилактика развития диабета?
Профилактики сахарного диабета первого (инсулинзависимого) типа нет. Это значит, что Вы не могли что-либо сделать или не сделать, чтобы не было сахарного диабета.
При втором типе сахарного диабета возможна профилактика. Если кто-то из Ваших родителей страдал ожирением и сахарным диабетом второго типа, то Вы должны тщательнее следить за своим весом и не допускать, чтобы у Вас развилось ожирение. В этом случае диабета может не быть.
Исключительно важно модификации факторов риска сердечно-сосудистых заболеваний у лиц, страдающих СД II типа, а именно:
– отказ от курения;
– контроль массы тела;
– контроль за уровнем артериального давления;
– контроль за уровнем холестерина крови;
– коррекция гиперинсулинемии и инсулинорезистентности;
–гликемический контроль.
Приведены также сведения по результатам использования различных групп фармакологических препаратов:
• Ингибиторы АПФ – снижение частоты сердечно-сосудистых событий, независимо
от гипотензивного эффекта: снижение частоты смерти от сердечно-сосудистых событий, инфаркта миокарда, инсульта на 25%, а также снижение на 37% сердечно-сосудистой смерти за 5-летний период наблюдения.
• Антиагреганты в основном снижают частоту сосудистых событий у больных с СД II типа.
• Бета-блокаторы у больных с СД II типа, страдающих ИБС, без перенесенного ИМ улучшают выживаемость.
• Статины (ингибиторы 3-гидрокси-3-метилглютарил-коэнзим А-редуктазы) – снижают частоту сердечно-сосудистых событий независимо от манифестации ИБС или уровня ЛПНП.
Холестерин - это восковое жироподобное вещество, которое содержится во всех клетках тела. Организму необходим холестерин для выработки гормонов, витамина D и веществ, которые помогают переваривать пищу. Однако чрезмерное накопление холестерина в крови, другими словами высокий уровень холестерина, может привести к серьезным заболеваниям. Подробнее об этом рассказываем в статье.
Холестерин делится в основном на такие виды, как ЛПНП и ЛПВП. Оба являются липопротеинами, которые представляют собой соединения, состоящие из жира и белка. Они несут ответственность за перенос холестерина в кровь по всему телу.
ЛПНП - это липопротеины низкой плотности, часто называемые «плохим» холестерином. Высокий уровень холестерина ЛПНП приводит к накоплению бляшек на стенках артерий.
Высокий уровень холестерина низкой плотности может вызвать две отдельные и одинаково серьезные проблемы. Во-первых, он может сужать кровеносные сосуды, нарушая поток богатой кислородом крови по всему телу. Во-вторых, привести к образованию тромбов, которые могут вырываться и блокировать кровоток, вызывая сердечный приступ или инсульт.
ЛПВП - это липопротеины высокой плотности или «хороший» холестерин. Он переносит “плохой” холестерин обратно в печень, где он расщепляется и выводится из организма.
ЛПОНП означает липопротеины очень низкой плотности. Этот вид также называют «плохим» холестерином, потому что он тоже способствует накоплению бляшек в артериях. Но ЛПОНП в основном переносят не холестерин, а высокий уровень триглицеридов.
В норме холестерина высокой плотности должно быть намного больше чем низкой. Причиной высокого уровня холестерина может быть генетическая склонность, но чаще всего – это нездоровый образ жизни.
Причины высокого уровня холестерина включают:
Повышенный уровень холестерина обычно не вызывает никаких симптомов. В большинстве случаев их вызывают только осложнения (сердечно-сосудистые заболевания). К наиболее частым симптомам высокого уровня холестерина в крови, связанными с сердечно-сосудистыми заболеваниями можно отнести:
Важно! Если вы обнаружили у себя какой-либо из вышеперечисленных признаков высокого уровня холестерина, обязательно обратитесь за консультацией к врачу. Анализ крови - единственный способ определить, есть ли он у вас.
Для определения количества циркулирующего в крови холестерина (диагностики высокого уровня холестерина) берется анализ крови на липидограмму.
Липидограмма включает определение следующих компонентов:
низкой плотности («плохой» холестерин) – оседают на стенках сосудов. Их должно быть как можно меньше - менее 100 мг / дл;
высокой плотности («хороший» холестерин) – переносит холестерин к клеткам печени для переработки. Их количество должно быть, напротив, больше, высокий уровень холестерина ЛПВП - 60 мг / дл или выше.
Какой уровень холестерина в крови считается высоким?
Общий холестерин обычно считается «погранично высоким», если он составляет от 200 до 239 мг / дл; «высоким», если он превышает 240 мг / дл.
Очень высокий уровень холестерина ЛПНП - от 130 до 159 мг / дл. Какой уровень холестерина ЛПНП считается высоким? - если он превышает 160 мг / дл.
Уровень холестерина ЛПВП, который должен иметь напротив высокий уровень хорошего холестерина, считается “низким”, если он ниже 40 мг / дл.
Высокий уровень холестерина может вызвать опасное накопление холестерина и других отложений на стенках артерий (атеросклероз). Эти отложения (бляшки) могут уменьшить кровоток по артериям. Чем опасен для человека высокий уровень холестерина в крови? Высокий уровень холестерина может вызвать такие последствия, как:
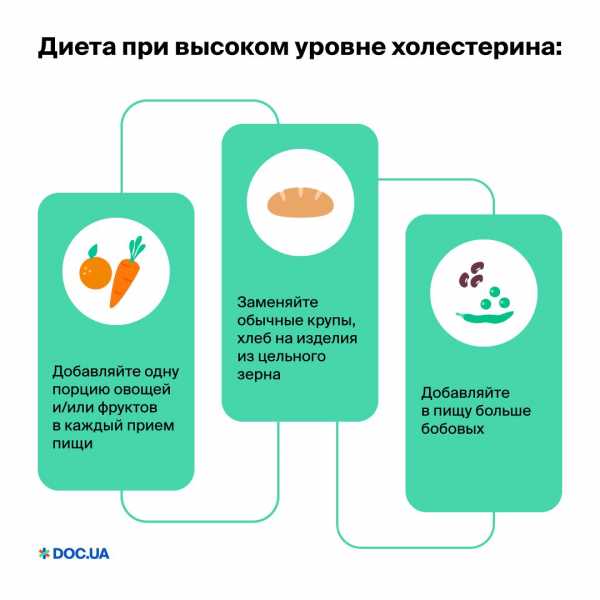
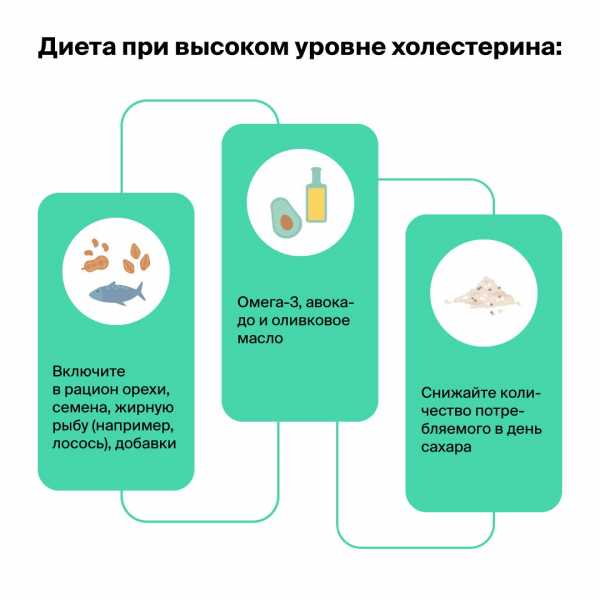
Наилучшим вариантом диеты при атеросклерозе сосудов является диета, основанная преимущественно на растительной пище. Но это не означает, что вы должны полностью отказаться от мяса. Добавляя в свой рацион продукты из цельного зерна, вы снижаете риск закупорки артерий при атеросклерозе на 30%.
Принципы диеты при высоком уровне холестерина:
Чем раньше вы займетесь снижением уровня холестерина, тем меньшим будет риск возникновения сердечно-сосудистых болезней.
Для коррекции уровня холестерина применяются препараты группы статинов, а также другие лекарства, снижающие уровень липидов в крови. Наряду со своей эффективностью, эти препараты имеют и ряд побочных эффектов, таких как ухудшение памяти, снижение концентрации, снижение толерантности к физической нагрузке, боль в мышцах и депрессия.
Несмотря на то, что такие препараты являются необходимыми для коррекции повышенного уровня холестерина, коррекция диеты, соответствующая физическая нагрузка и некоторые дополнительные вещи могут быть мощным дополнением к медикаментозному лечению, а в некоторых случаях – служить альтернативой.
Согласно рекомендациям врачей, если уровень «плохого» холестерина (ЛПНП) находится в пределах 75-80 мг / дл и у вас нет сопутствующих заболеваний сердца, диабета и т.д., вы можете ограничиться природными способами его контроля. Если же количество ЛПНП превышает 80 мг / дл к диете и здоровому образу жизни необходимо подключать медикаментозное лечение.
Если вы задаетесь вопросом: “У меня высокий уровень холестерина, что делать?” - у нас есть на него ответ.
Что нельзя есть при высоком уровне холестерина? Если у вас высокий уровень холестерина, необходимо исключить из рациона следующие продукты (с высоким уровнем холестерина):
Как снизить высокий уровень холестерина? Людям с высоким уровнем холестерина и тем, кто подвержен высокому риску сердечно-сосудистых заболеваний или страдает ними, - рекомендуется ограничить содержание холестерина в пище до не более 300 мг в день.
Наиболее действенными при атеросклерозе являются кардио тренировки. Они помогают снизить высокий уровень холестерина в крови, количество общего жира и триглицеридов в организме, а также являются отличным средством от стресса.
Если у вас нет возможности тренироваться в зале, делайте хоть что-то! Даже 20-минутная прогулка после приема пищи поможет снизить уровень триглицеридов.
Старайтесь не работать сверхурочно, вести активный образ жизни, уделять время прогулкам, ходьбе, бегу. Чередуйте более интенсивные и менее интенсивные тренировки.
Почему высокий уровень холестерина связан с весом? Излишний вес и ожирение могут приводить к негативным последствиям например, к закупорке сосудов, риску инфаркта и инсульта, сахарного диабета и других состояний.
Не секрет, что когда снижается общее количество жировых отложений в организме, снижается и уровень «плохого» холестерина. Поэтому, любой доктор порекомендует вам сбросить несколько килограммов.
Когда тело подвергается стрессу, происходят многочисленные физиологические реакции. Одна из реакций - изменение уровня и компонентов гормонов в крови. Если вы испытываете постоянный и длительный стресс, будь-то на работе или дома, тело выделяет адреналин и кортизол, гормоны, которые ускоряют ваше сердце и обостряют мозг. Высокий уровень кортизола, в результате хронического стресса, может вызвать высокий уровень холестерина в крови, а также другие риски сердечных заболеваний. Поэтому очень важно сохранять психоэмоциональное спокойствие, избегать переутомления и стрессовых ситуаций.
Образовательная программа для пациентов
Основные сведения:
У миллионов людей во всем мире уровень холестерина в крови повышен. Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
1. Что такое липиды и холестерин?
Холестерин, жирные кислоты и триглицериды являются разновидностями жиров (липидов). Это занятие объясняет, что такое липиды и показывает, почему они важны для жизни.
Описание
Существуют три типа липидов: холестерин, жирные кислоты и триглицериды. Жирные кислоты бывают двух типов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Холестерин
Холестерин в норме присутствует во всех тканях организма. Тело человека состоит из миллионов клеток. В состав их стенок входят липиды, к числу которых относится холестерин. Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Жирные кислоты
Другие важные типы липидов - жирные кислоты и триглицериды. Как и холестерин, они являются незаменимыми компонентами клеточных стенок.
Жирные кислоты образуются в организме, однако некоторые из них должны поступать с пищей. Жирные кислоты бывают двух видов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Липопротеины
Липиды нужны всем тканям организма, поэтому они транспортируются кровью при помощи химических веществ, называемых липопротеинами. Эти липопротеины могут связываться с различными структурами клеток организма и при необходимости освобождать липиды. Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
2. В чем различие холестерина ЛПВП и ЛПНП?
ЛПВП и ЛПНП - основные липопротеины, используемые для транспорта холестерина в организме. Холестерин ЛПВП часто называют "хорошим", а холестерин ЛПНП - "плохим". В этом разделе рассказано, почему.
Описание
Липопротеины - такие, как липопротеины высокой плотности (ЛПВП), и низкой плотности (ЛПНП) - являются основными переносчиками холестерина. Они связываются с холестерином, переносят его в другую часть организма, а затем при необходимости освобождают.
ЛПНП
ЛПНП переносят 60 - 70% холестерина крови. Одна из неприятных особенностей ЛПНП состоит в их тенденции "прилипать" к стенкам кровеносных сосудов. Поэтому ЛПНП – это основной класс липопротеинов, обнаруживаемых при атеросклерозе (заболевании, сопровождающемся образованием отложений на стенках артерий), а высокие уровни холестерина ЛПНП являются важным фактором риска сердечно-сосудистых заболеваний.
Это будет описано более подробно в следующем разделе. В связи с этим холестерин ЛПНП часто называют "плохим".
ЛПВП
ЛПВП - самый малочисленный класс липопротеинов, который переносит 20 - 30% холестерина крови. ЛПВП связывают избыток холестерина и возвращают его в печень для переработки и/или удаления из организма. Таким образом, в отличие от ЛПНП, ЛПВП удаляют холестерин из циркулирующей крови. Считается, что высокий уровень ЛПВП снижает риск сердечно-сосудистых заболеваний, поэтому холестерин ЛПВП часто называют "хорошим".
Отношение
Отношение ЛПНП к ЛПВП часто используется для оценки риска сердечно-сосудистых заболеваний у пациента. Высокие значения отражают преобладание холестерина ЛПНП (плохого) и указывают на высокий риск. Низкие значения отражают преобладание холестерина ЛПВП (хорошего) и указывают на низкий риск.
3. Что такое дислипидемия?
Дислипидемия - это состояние, при котором изменены уровни липидов в крови, например, повышен уровень холестерина. Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Описание
Кроме холестерина, имеются другие важные классы липидов, в том числе жирные кислоты и триглицериды. Набор липидов и их уровни у каждого пациента обычно называются его липидным профилем. Организм регулирует уровни этих липидов, которые зависят друг от друга. У большинства людей уровни этих липидов находятся в нормальных пределах. Однако у некоторых людей количества отдельных типов липидов могут выходить за нормальные границы. Такое состояние называется дислипидемией. Так чем же может быть вызвана дислипидемия? Дислипидемия может быть либо первичной, либо вторичной. Причиной первичной дислипидемии являются генетические, или наследственные нарушения, и эти состояния довольно редки. Вторичные дислипидемии наблюдаются гораздо чаще. Они вызваны другим заболеванием, некоторыми лекарственными средствами, гормонами или факторами стиля жизни (например, жирной пищей, ожирением и недостаточной физической активностью). Несомненно, гораздо легче лечить вторичную дислипидемию.
4. Повышенный холестерол - причина заболевания
Повышение уровня холестерина может привести к образованию бляшек на стенках артерий - атеросклерозу. В результате этого движение крови по сосудам может быть нарушено, а в некоторых случаях может произойти разрыв пораженного сосуда. В зависимости от того, в каком органе это произойдет, такой процесс может стать причиной тяжелого осложнения, например, инсульта или инфаркта. В этом уроке объясняется, как это происходит.
Описание
Атеросклероз - это процесс образования жировых или волокнистых отложений в виде бляшек на стенках кровеносных сосудов. При этом просвет кровеносного сосуда со временем сужается, а его стенка уплотняется.
Так какова же роль повышенного уровня холестерина в образовании этих бляшек?
Бляшка
Образование бляшки начинается с повреждения внутренней оболочки кровеносного сосуда. Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
пенистых клеток под микроскопом похожи на жировые полоски. Пенистые клетки вырабатывают химические вещества, которые образуют волокнистый слой на поверхности жировой полоски, в результате чего образуется атероматозная бляшка. К каким нарушениям приводят эти бляшки? Существуют три основных события, вызванных наличием атеросклеротических бляшек.
Ишемия
Растущая бляшка может сузить просвет кровеносного сосуда, ограничивая кровоток тканей и их снабжение кислородом. Это состояние называется ишемией.
Эмболия
Мелкие части бляшки могут отрываться и циркулировать в крови, закупоривая другие сосуды. Это называется эмболией. Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Аневризма
Формирование бляшек на стенках кровеносных сосудов может ослаблять их стенки, в результате чего образуются шарообразные расширения, называемые аневризмами. По мере роста аневризмы стенки сосуда истончаются и ослабляются; повышается вероятность их разрыва и опасного для жизни кровоизлияния. Эти три процесса могут иметь серьезные последствия в зависимости от того, в какой части организма они происходят. Переместите курсор на три показанные области организма.
5. Что означает Ваш липидный профиль
Врач может назначить Вам исследование липидного профиля, если заподозрит у Вас дислипидемию. При этом в анализе крови будут определены уровни основных липидов и липопротеинов. До взятия крови на этот анализ вы не должны принимать пищу в течение 12 часов, так как уровни многих из этих липидов повышаются после еды.
Описание
При исследовании липидного профиля определяют содержание триглицеридов, общего холестерина, ЛПВП (иногда пишут "холестерин ЛПВП") и ЛПНП (иногда пишут "холестерин ЛПНП"). В сообщении о результатах исследования часто указывают отношение ЛПНП/ЛПВП. В США единицей измерения уровня липидов служат миллиграммы на децилитр (мг/дл), а в Европе и России - миллимоли на литр (ммоль/л). Рекомендуемые уровни различны в разных странах и часто изменяются. В России используются Европейские рекомендации по профилактике ССЗ. Согласно этим рекомендациям оптимальные значения липидов составляют: общий холестерин <5 ммоль/л (<200 мг/дл), холестерин ЛПНП <3,0 ммоль/л (<115 мг/дл), холестерин ЛПВП > 1,0 ммоль/л у мужчин (>40мг/дл) и > 1,2 ммоль/л у женщин (>46 мг/дл), триглицериды < 1,7 ммоль/л (< 155 мг/дл).
У больных ИБС и/или при атеросклерозе периферических артерий, сонных артерий,а также при наличии сахарного диабета, рекомендуемый уровень общего холестерина < 4,5 ммоль/л, а "плохого" холестерина <2,6 ммоль/л.
Ролловер-текст:
Триглицериды (ТГ): Триглицериды не так тесно связаны с заболеванием, как холестерин. Однако нормальные уровни не должны превышать 1,7 ммоль/л (150 мг/дл), и врач может назначить медикаментозное лечение, если обнаружит у Вас более 200 мг/дл (2,3 ммоль/л).
Общий холестерин: В идеальном случае уровень общего холестерина должен быть ниже 5,2 ммоль/л (200 мг/дл).
Холестерин ЛПВП: Уровень "хорошего холестерина" в идеальном случае должен быть выше 1,1 ммоль/л (45 мг/дл) у мужчин и 1,4 ммоль/л (55 мг/дл) у женщин до менопаузы. Уровни выше 60 мг/дл (1,55 ммоль/л) особенно благоприятны и снижают риск сердечно-сосудистых заболеваний.
Холестерин ЛПНП: Уровень этого "плохого холестерина" в идеальном случае должен быть ниже 2,6 ммоль/л (100 мг/дл).
Отношение холестерина ЛПНП к холестерину ЛПВП: Отношение ниже 3,5 считается нормальным. Отношение 5,0 или выше должно настораживать. Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
6. Каков Bаш риск инфаркта?
Высокий уровень холестерина - только один из многих факторов риска, связанных с атеросклерозом и сердечно-сосудистыми событиями, например, с инфарктом миокарда. В этом разделе описаны эти факторы риска.
Описание
Фактор риска - это признак (например, ожирение или курение), повышающий вероятность развития заболевания. Факторы риска, указывающие на возможность развития заболевания сердца, подразделяются на управляемые и неуправляемые. Неуправляемыми называются факторы, на которые человек не может воздействовать, например, возраст (риск сердечно-сосудистых заболеваний с возрастом повышается), наследственность, пол и этнические факторы. К управляемым факторам риска относятся те, которые можно изменить. Среди них - курение, ожирение, диета, недостаток физической активности, дислипидемия, высокое
артериальное давление и диабет. Ответьте на следующие вопросы и нажмите "ввести", чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите "продолжить", когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
7. Как можно понизить уровень холестерина?
Добиться снижения уровня холестерина можно многими способами. Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Описание
Здесь показан список пищевых продуктов и блюд. Отметьте те из них, которые Вы регулярно едите или пьете. Нажмите "продолжить", когда закончите работу в этом разделе. Здесь показана схема, описывающая различные типы липидов.
Ролловер-текст:
Жиры/Липиды: Употребляйте меньше жирной пищи. Жир должен составлять менее 30% потребляемых Вами калорий. (Для человека, потребляющего в день 2000 калорий, это означает суточное потребление не более 65 граммов жира).
Холестерин: Холестерин присутствует только в пище животного происхождения, т.е. в мясе, молочных продуктах, но не во фруктах, овощах или орехах. Ограничивайте потребление холестерина до величины не более 300 миллиграммов (мг) в день.
Жирные кислоты/триглицериды (ТГ): В отличие от холестерина, они
присутствуют в пище животного и растительного происхождения. Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Ненасыщенные жиры: Ненасыщенные жиры лучше, чем насыщенные.
Ненасыщенные жиры содержатся в растениях. При комнатной температуре они имеют жидкую консистенцию.
Полиненасыщенные жиры: Подсолнечное, кукурузное и соевое масла содержат полиненасыщенные жиры.
Мононенасыщенные жиры: Это самые хорошие жиры. Примеры: рапсовое и рисовое масла. Этот тип жиров помогает повысить уровень холестерина ЛПВП.
8. Какие лекарства можно применять?
В настоящее время существуют 5 основных классов лекарственных средств, которые могут снизить уровень липидов. Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Описание
Статины
Статины - самые распространенные препараты для снижения уровня липидов. Холестерин образуется во всех клетках организма, однако наибольшее его количество образуется в печени. Поэтому снижение продукции холестерина печенью стало главной целью лекарственной терапии. Чтобы понять механизм действия статинов, нужно знать пути синтеза холестерина. Холестерин образуется в результате многоступенчатого процесса, а статины угнетают один из его этапов. Основной фермент, управляющий этим процессом - ГМГ КоА-редуктаза. Статины влияют на активность этого фермента и блокируют путь синтеза холестерина в организме. Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов. Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Смолы
Смолы связывают соли желчных кислот, после чего они выходят из организма с калом. Печень реагирует на потерю солей желчных кислот использованием большего количества холестерина для синтеза новых солей желчных кислот, и, таким образом, снижает уровень холестерина в организме.
Ингибиторы всасывания холестерина
Аналогичным образом, ингибиторы всасывания холестерина ограничивают его всасывание в кишечнике и, тем самым, снижают содержание липидов.
Фибраты
Фибраты - другой пример нестатиновых средств лечения дислипидемии. Эти препараты несколько снижают уровень ЛПНП, но, в основном, используются для коррекции высокого уровня триглицеридов и низкого уровня ЛПВП.
Никотиновая кислота
Наконец, никотиновая кислота, которая принадлежит к группе витаминов РР, снижает уровни холестерина ЛПНП и триглицеридов, повышая уровень холестерина ЛПВП. Это эффективное средство повышения уровня холестерина ЛПВП.
Спасибо!
Мы надеемся, что этот курс был Вам интересен. Если Вы полагаете, что Вы или кто-то из Ваших близких страдаете этим заболеванием - посоветуйтесь с врачом.
|
Простые шаги для снижения холестерина Видео наглядно объясняющее вред холестерина:
http://www.a2news.ru/ |
Напоминаем, на нашем портале вы можете найти ответы доктора Федорова на вопросы о том, как правильно расшифровать показатели в общих анализах мочи и крови, биохимическом анализе крови, анализе крови на липидный профиль, анализе мочевого осадка. А также вы можете узнать, что означают некоторые изменения в электрокардиограмме.
Вообще-то холестерин скорее друг, чем враг. Ведь представить жизнь без этого «строителя», входящего в состав клеточной стенки всех наших органов и тканей, невозможно. Кроме каркасной функции, ему присущи не менее важные: основная роль в выработке желчных кислот, витамина Д, большинства гормонов (кортизол, альдостерон, тестостерон, эстрогены, прогестерон и т. д.). Однако целый ряд исследований, проведенных с 60-х годов прошлого века до наших дней, убедительно доказал связь гиперхолестеринемии (повышения уровня холестерина) и дислипидемии (нарушения соотношения содержания липидов в крови за счёт превышения содержания одних и снижения концентрации других) с риском развития атеросклероза сосудов.
Атеросклероз сосудов вызван отложением холестерина во внутренней стенке сосудов с формированием атеросклеротических бляшек, вызывающих нарушение кровоснабжения сердца (стенокардия, инфаркт миокарда), головного мозга (ишемический инсульт), нижних конечностей (перемежающаяся хромота, гангрена) и других органов.
Дальнейшие исследования показали, что повышение уровня общего холестерина не всегда свидетельствует о повышении риска атеросклероза. Дело в том, что в крови холестерин присутствует не в свободном виде, он связан с переносчиками — липопротеидами. К периферическим органам и тканям (в том числе сосудистой стенке) его переносят липопротеиды низкой и очень низкой плотности (ЛПНП и ЛПОНП), а из тканей к печени транспортируют липопротеиды высокой плотности (ЛПВП). Оказалось, что высокий уровень общего холестерина за счёт ЛПНП и ЛПОНП связан с повышенным риском атеросклероза, а повышение за счёт ЛПВП, наоборот, способствует снижению этого риска. И если первая ситуация требует снижения уровня холестерина и лекарственного лечения, то вторая не нуждается в коррекции.
Холестерин в составе ЛПНП и ЛПОНП называют «плохим», а в составе ЛПВП — «хорошим». Эти переносчики холестерина отдельно обозначаются (LDL и HDL) в развернутом анализе крови на холестерин, который называется «липидный профиль».
Триглицериды, наряду с холестерином — еще одно «жировое депо» нашего организма. Но в отличие от последнего, они не вырабатываются в печени, а полностью поступают с пищей. Главным образом из мясных и молочных продуктов повышенной жирности.
Уровень триглицеридов колеблется в течение дня: после первого приема пищи их концентрация в крови быстро возрастает и сохраняется на этом уровне 9−12 часов. Поэтому анализ крови на липидный профиль следует сдавать не ранее, чем через 12 часов после приема пищи.
Главное, о чём свидетельствует повышение уровня триглицеридов – неправильное питание с избытком животных жиров. Кроме того, уровень триглицеридов повышается при сахарном диабете и нарушении толерантности к глюкозе, жировом гепатозе и циррозе печени, патологии желчного пузыря и желчных протоков, при некоторых других заболеваниях, а также во время беременности.
Нормы холестерина в крови зависят от возраста. У новорожденного его уровень не превышает 3 ммоль/л. В дальнейшем появляются половые различия в содержании холестерина: у мужчин в молодом и среднем возрасте его уровень повышается быстрее, чем у женщин, а в старости, наоборот снижается. У представительниц слабого пола уровень холестерина до менопаузы увеличивается достаточно медленно, зато после наступления климакса довольно быстро «догоняет» мужскую концентрацию и может её превысить. Это связано с воздействием половых гормонов – андрогены способствуют повышению уровня холестерина, а эстрогены, наоборот, снижению.
Средневозрастной нормой холестерина в крови принято считать 5,2 ммоль/ л. Если уровень холестерина повышен более 6,22 ммоль/л, значительно повышается риск развития сердечно-сосудистых заболеваний.
Уровень в «коридоре» от 5,2 до 6,22 ммоль/л считается промежуточным, для оценки возможных рисков в этом случае обращают внимание на соотношение «плохого» и «хорошего» холестерина, концентрацию триглицеридов, рассчитывают коэффициент атерогенности.
Этот показатель позволяет наглядно оценить риск развития сердечно-сосудистых заболеваний. В норме коэффициент атерогенности составляет 2−3. При повышении от 3 до 4, риск развития атеросклероза и связанных с ним сердечно-сосудистых заболеваний оценивают как умеренный, более 4 – высокий. В некоторых случаях коэффициент атерогенности превышает 7 – тогда говорят о крайне высоком риске сердечно-сосудистых заболеваний.
Знать уровень своего холестерина и периодически сдавать анализ крови на холестерин считается в наши дни хорошим тоном и признаком внимательного отношения к здоровью.
К счастью, сегодня многие даже знают, как обозначается холестерин в биохимическом анализе крови (CHOL).Но, как показывает практика, одного анализа на общий холестерин достаточно только в том случае, когда показатель находится в пределах норме. Если же речь идёт о даже незначительно повышении, для полноценной оценки ситуации и выбора правильной тактики лечения, необходимо сдавать полноценный анализ на липидный профиль, включающий в себя кроме общего холестерина холестерин ЛПВП, ЛПНП и ЛПОНП, а также триглицериды. Этот комплексный анализ даёт возможность рассчитать индекс атерогенности, являющий важным критерием оценки риска атеросклероза.
Если у вас возникли вопросы, вы можете задать их врачу-терапевту, воспользовавшись приложением Доктис.
Читайте также по теме
Уровень глюкозы необходимо контролировать регулярно даже при видимом благополучии. Комитет экспертов ВОЗ рекомендует проводить обследование на диабет всех пациентов в возрасте старше 45, причем при отрицательном результате анализы необходимо повторять каждые 3 года. Но, учитывая тот факт, что диабет в нынешних условиях стремительно молодеет и получает все большее распространение, медики рекомендуют проводить регулярное (ежегодное) обследование пациентов и более молодого возраста, особенно при наличии признаков так называемого метаболического синдрома.
О наличии у пациента метаболического синдрома можно говорить, если есть выраженное ожирение, а в анамнезе имеются наследственная отягощенность по сахарному диабету, гипертония и высокий холестерин. Для женщин факторами риска являются также гестационный (выявленный во время беременности) диабет и рождение ребенка весом более 4,5 кг. Согласно современной классификации ВОЗ, выделяется несколько типов диабета. Большинство случаев приходится на сахарный диабет 2-го типа (хроническое заболевание поджелудочной железы с нарушением углеводного обмена и снижением чувствительности организма к собственному инсулину). Если диабетом 1-го типа (аутоиммунное заболевание эндокринной системы, характеризуется инсулинозависимостью) болеют около 5–10%, то на долю больных сахарным диабетом 2-го типа приходится 90–95% случаев заболеваний.
Бесплатный тест на глюкозу и липидограмму перед приемом кардиолога
Подробнее
К сожалению, нередки случаи, когда ко мне на первичный прием приходят люди с критическими показателями 20–25 ммоль/л, при этом поводами для обращения обычно становятся осложнения диабета –
снижение зрения, нарушение функции почек. Между тем критическим считается уровень сахара более 7 ммоль/л. Нормальный показатель при заборе крови из вены натощак – менее 6,1 ммоль/л. Это верхняя граница нормы, и даже такая цифра, особенно с осложненным семейным анамнезом, – уже повод задуматься и обратиться за консультацией к эндокринологу. Кстати, сахар в крови может ненадолго «вырасти» при обострении какого-либо заболевания или при отравлении. Тогда тест следует пересдать. В любом случае не стоит дожидаться, пока показатели достигнут критической отметки. Даже когда уровень сахара в крови определяется по верхней границе нормы, визит к врачу откладывать нежелательно.
Дело в том, что диабет и его осложнения невозможно полностью излечить. Начинается заболевание, как правило, постепенно, часто совершенно бессимптомно. Диабет может прогрессировать в течение нескольких лет, а человек не будет даже знать об этом. Причем повышенный уровень глюкозы в крови может быть выявлен случайно, при обследовании совершенно по другому поводу. К сожалению, современная медицина способна только остановить развитие заболевания, и поэтому чем раньше вы начнете контролировать уровень глюкозы с помощью диеты и медикаментозного лечения, тем вернее убережете себя от осложнений диабета.
Самыми опасными последствиями сахарного диабета являются его системные сосудистые осложнения – нефропатия (поражение сосудов почек), ретинопатия (поражение сосудов сетчатки глаза), поражение магистральных сосудов сердца, головного мозга, периферических сосудов нижних конечностей. Эти заболевания – основная причина инвалидизации и смертности больных сахарным диабетом.
По предупреждению осложнений прогноз хороший. Однако, несмотря на большой прогресс в изучении причин и механизмов развития, сахарный диабет остается хроническим заболеванием, и полное его излечение пока невозможно. На сегодняшний день с помощью терапии можно контролировать уровень сахара и минимизировать возможность развития осложнений.
Если речь идет о первичном обследовании и у пациента отсутствуют явные жалобы, тогда разумнее обратиться сначала к врачу общей практики, который назначит спектр диагностических тестов. Если же пациент наблюдается у врача по поводу какого-либо из проявлений метаболического синдрома (ишемическая болезнь сердца, высокий холестерин, ожирение, повышенное давление), он может сдать тест на глюкозу самостоятельно. Причем для скрининга сахарного диабета ВОЗ рекомендует определение как глюкозы, так и гемоглобина А1с, так называемого гликированного гемоглобина, который связан с глюкозой. Его повышенное содержание может быть симптомом сахарного диабета.
Относительными показаниями для исследования могут быть жалобы на утомляемость, апатию, одышку, повышенный аппетит, жажду, учащенное мочеиспускание, головную боль, сухость кожи, потливость, долго не заживающие фурункулы, ранки, нарушения чувствительности нижних конечностей. Однако проблема состоит в том, что эти симптомы появляются чаще всего уже тогда, когда заболевание развилось и диагностировано. Начальная стадия диабета протекает практически бессимптомно. Впрочем, по статистике около 90% людей с сахарным диабетом 2-го типа имеют избыточный вес или ожирение, поэтому тучные люди по определению находятся в группе риска. Этот тип диабета также характеризуется высокой распространенностью среди близких родственников, поэтому семейная история заболеваемости диабетом – еще один повод задуматься о необходимости пройти тест на уровень сахара в крови.
«Личный план здоровья»
— это комплексное обследование на основе доказательных рекомендаций
ПодробнееИменно так. Для лечения данного типа диабета необходимо изменить свой образ жизни: научиться правильно питаться, увеличить физическую нагрузку, похудеть. Поддержание сахарного диабета в состоянии хорошей компенсации требует усилий не только со стороны врача, но и в 90% случаев со стороны пациента. При соблюдении правильного питания (ограничение жирной, сладкой пищи), увеличении физической нагрузки (ежедневно как минимум полчаса ходить пешком, подниматься на этаж по лестнице), избегании стрессов можно предотвратить серьезные эндокринные заболевания.
Записаться на прием к врачу можно по телефону или через онлайн запись.
Дата публикации: 13.04.17
Причины высокого уровня холестерина и сахара связаны с нашим питанием, физическими упражнениями, возрастом, генами и другими заболеваниями. Мы часто узнаем о некоторых из них, когда они находятся на продвинутом уровне и требуют более сложного и индивидуального лечения. Людям, входящим в группу повышенного риска повышенного уровня холестерина и сахара, а также тем, кому за 50, следует регулярно проходить анализы в этом направлении.Мы тестируем оба параметра натощак в лаборатории или медицинской клинике. Тест на холестерин называется липидным профилем. Нормальный общий холестерин ниже 200 мг/дл. уровень ЛПНП, т.е. плохой холестерин не должен быть выше 100 мг/дл. У здорового человека уровень хорошего холестерина ЛПВП выше 50 мг/дл. Во время теста также контролируется содержание триглицеридов, норма которых ниже 150 мг/дл.
Анализ крови на сахар следует проводить регулярно, предпочтительно раз в год.Сахарный диабет – это заболевание, которое может длительное время развиваться бессимптомно, а это значит, что организм не посылает нам никаких четких сигналов о том, что в нем происходит что-то тревожное. Мы можем пройти анализ венозной крови, правильный результат которого менее 100 мг/дл. Существует также нагрузочный тест на глюкозу. Его назначают, когда результаты двух последовательных тестов на глюкозу крови составляют 100-125 мг/дл. Мы можем ежедневно контролировать уровень глюкозы в крови с помощью глюкометра – специального прибора, который есть дома у каждого диабетика.
Задаваясь вопросом, что снижает повышенный холестерин, стоит помнить о ценных для нашего организма фитостеринах. Это растительные вещества, структура которых очень близка к человеческому холестерину. Благодаря этому они эффективно снижают уровень плохого холестерина. Они являются строительными блоками мембран растительных клеток и играют в них очень важную роль, так как укрепляют их структуру.Группа фитостеролов состоит из стеролов с ненасыщенными связями в молекуле и станолов с насыщенными связями. Известно, что употребление около 1,5 г фитостеролов в день снижает всасывание холестерина на 30-40%. Увеличив их дозу до 2,2 г в день, мы можем снизить уровень плохого холестерина на 60%.
Таким образом, холестериновая диета должна содержать фитостеролы в больших количествах. Они содержатся в различных продуктах, таких как овощи, фрукты, зерновые и растительные масла. Поэтому рекомендуется дополнить рацион арахисом и грецкими орехами, миндалем, ферментированными соевыми бобами, бобовыми, семенами льна, черникой, оливковым маслом, кунжутным маслом, листьями салата, помидорами и бананами.Однако важно помнить, что некоторые из этих продуктов не подходят людям с высоким содержанием сахара. Это относится, в том числе, к бананы. В то же время, диабетики могут есть помидоры в больших количествах. По этой причине диета при повышенном сахаре и холестерине должна учитывать потребности организма в обеих этих областях.
Повышенный уровень холестерина можно снизить не только с помощью лекарств, но и с помощью специальных продуктов, которые очень хорошо справляются с этой проблемой.О них нужно помнить при составлении рациона и меню, вводя их в больших количествах, чем остальные. Оливковое масло и рапсовое масло, особенно холодного отжима, являются хорошим выбором. Это продукты, которые являются источником ненасыщенных жирных кислот, поддерживающих процесс снижения уровня вредного холестерина. Морская рыба, содержащая омега-3 жирные кислоты с аналогичными свойствами, не должна отсутствовать в рационе. Поэтому диета для снижения уровня холестерина должна учитывать, в частности, скумбрия, сардины, сельдь, лосось и угри.Ключевыми компонентами диеты при повышенном холестерине, а также сахаре являются зерновые продукты. Подтверждено положительное влияние клетчатки на снижение вредного холестерина, а также контроль уровня глюкозы в крови . По этой причине стоит включить в свой ежедневный рацион овсянку, крупы, цельнозерновые макароны и цельнозерновой хлеб. Растворимая клетчатка, которую можно найти в черносливе, моркови, грушах и яблоках с кожурой, предотвращает попадание холестерина в кровь. Однако эти продукты не рекомендуются при высоком уровне сахара.
А что эффективно для снижения сахара и профилактики гипергликемии? В рационе людей, борющихся с повышенным сахаром, не должны отсутствовать свежие овощи, лучшим выбором будут овощи в сыром виде, т.е. не подвергавшиеся термической обработке. Среди тех, которые стоит есть в больших количествах, — зеленый огурец, помидор, салат и шпинат. В меню также должны входить грецкие орехи, которые являются настоящей волокнистой и протеиновой бомбой.Они также содержат большое количество ненасыщенных жирных кислот. Согласно исследованию, опубликованному в Американском журнале клинического питания, употребление грецких орехов помогает поддерживать здоровую форму тела, что, в свою очередь, связано с надлежащим уровнем сахара в крови. Сахароснижающая диета также включает в себя авокадо, которые стали очень популярны в последнее время. Это источник калия, витамина Е, лютеина и клетчатки. Поддерживает действие инсулина, эффективно снижая уровень сахара в крови. Авокадо — отличный заменитель сливочного масла, добавка в салаты, коктейли, а также в качестве пасты для бутербродов, т.е.в паре с яйцом. Мы также снизим высокий уровень сахара с помощью семян тыквы, которые содержат большое количество магния, который участвует во многих метаболических процессах в нашем организме. Часто резистентность к инсулину развивается при дефиците магния.
Диета для снижения сахара и холестерина богата орехами, сырыми овощами, рыбой, а также растительными маслами. Он также должен быть сбалансированным и основываться на меньших порциях, но чаще потребляемых блюд.
. Доброе утро, На самом деле диета
имеет огромное значение, когда дело доходит до вашего уровня.
сахара и холестерина в крови. Важно правильно питаться, Тем не менее,
лучше всего подходит для снижения уровня сахара, потребляя его.
продукта с низким гликемическим индексом, то есть те, которые не
повышают уровень сахара в крови, благодаря чему его уровень
нормализуется.
Много здоровой пищи, такой как некоторые бобовые или
некоторые фрукты также значительно повышают уровень сахара, и вы должны их есть
следует исключить или, по крайней мере, ограничить. Имеет высокий гликемический индекс на
экземпляра бобов, а фрукты в основном бананы. Фрукты в целом
содержат много сахара, поэтому стоит ограничить их по максимуму
два раза в день.
Однако наиболее важным является исключение продуктов из пшеницы,
, потому что они повышают уровень сахара даже больше, чем чистый сахар.
Вы также можете ограничить употребление крахмалистых продуктов, таких как картофель.
вареной моркови и вареной свеклы из-за их гликемического индекса
при приготовлении значительно увеличивается.
Повышенный уровень холестерина может быть вызван употреблением в пищу жареных продуктов, а также жарки с добавлением растительных жиров. пока не
вы едите животные жиры, лучше всего использовать их для жарки
рафинированное кокосовое масло.
Итак, наилучшие результаты при понижающей диете.
уровня сахара и холестерина получаются при диете, основанной на потреблении продуктов
низкий гликемический индекс (максимум 55), например: сырой
овощей, фрукты с низким индексом до двух в день и мясо.
Те, кто отказывается от мяса, могут заменить его бобовыми, однако
человека с низким гликемическим индексом. Белый хлеб лучше заменить рисом.
коричневый, гречка, на крайний случай небольшое количество хлеба
закваска ржаная, без добавления дрожжей. Также стоит заменить жарку
для выпечки или приготовления пищи. Через месяц стоит проверить уровень сахара
Используйте этот стиль питания и проверьте, работает ли ваша диета. В
во многих случаях приносит очень положительные результаты.
Если хочешь сладкого, можешь позволить себе кусочек Темный шоколад
, не менее 70% какао. Таблицы продуктов с гликемическим индексом
доступны онлайн.
С уважением.
автор: Анжелика Каргулевич, MD, PhD
Оказывается, неправильное питание может вызвать нарушение обмена веществ
, например, повышенный уровень сахара в крови, который приводит к развитию диабета
, или высокий уровень холестерина, что является значительным фактором риска при системных заболеваниях сердечно-сосудистой системы.
Неправильное питание, высокое содержание белков и животных жиров,
рафинированных углеводов или избыток калорий могут вызвать множество заболеваний.Однако
стоит помнить, что т.н. «Здоровая диета» может быть основным средством для решения проблем с обменом веществ. Тем не менее, помните, что диета не действует так быстро, как фармакологическое средство
. Нам придется подождать несколько недель для его первых эффектов, однако
постоянное изменение привычек питания в долгосрочной перспективе очень часто позволяет
избежать опасных метаболических заболеваний. В этой статье будут представлены
принципа диетического лечения наиболее распространенных
нарушений обмена веществ.
Высокий уровень холестерина и диетотерапия
Нарушения липидного профиля представляют собой клиническое состояние, при котором наблюдается повышение уровня
общего холестерина, липопротеинов ЛПНП, триглицеридов или снижение уровня
т. н. «Хороший» холестерин ЛПВП. Наиболее частыми причинами нарушений липидного профиля
являются диетические ошибки и низкий уровень физической активности. Один или несколько параметров могут быть нарушены. Например, может возникнуть ситуация, когда только концентрация триглицеридов повышена до
.С учетом факторов питания наиболее частыми причинами гипертриглицеридемии
(высокая концентрация триглицеридов в крови) являются избыток сахаров
(сахар из сахарницы, сладкие соки и напитки, сладости) и алкоголя [1, 2]. Рыбий жир (например, рыбий жир, богатый омега-3 жирными кислотами)
и использование общих принципов средиземноморской диеты будут идеальными для лечения
питания. При рассмотрении гиперлипидемии
, связанной с повышенным уровнем общего холестерина и холестерина ЛПНП, следует иметь в виду, что
часто вызывается профицитом калорий и диетой с высоким содержанием животных жиров
(жирное мясо, избыток сливочного масла, продукты животного происхождения).В контексте диетического лечения
стоит ежедневно подружиться с овсяными хлопьями или отрубями,
потому что именно овес содержит фракцию растворимой клетчатки (так называемый β-глюкан), который
снижает уровень холестерина в сыворотке уровней [3]. Хорошей идеей в такой ситуации будет
ежедневный ритуал завтрака, состоящий из употребления овсяных хлопьев/отрубей
, например, с натуральным йогуртом, добавлением ягод (свежих или
замороженных), семян льна или грецких орехов.Обычное меню также должно включать потребление растительных масел (оливкового, рапсового, льняного), которые
можно использовать в хлебе в качестве заменителя сливочного масла, а также в качестве ингредиента салатов
или спредов для бутербродов. Ниже приведен список продуктов, которые должны быть включены в рацион, когда
мы боремся с нарушениями липидного профиля:
• Оливковое масло
• Льняное масло
• Лук репчатый (красный более нежен для пищеварительного тракта)
• Чеснок – желательно продавленный прессе, добавляют в сыром виде и во время приготовления
• Лосось, скумбрия, сардины, тунец — рекомендуемое количество две порции в неделю
• Продукты, богатые витамином С (перец, брокколи, апельсины, клубника, смородина)
• Яблоко — наличие пектина снижает уровень общего холестерина
• Грейпфрут (галактуроновая кислота) - 340 г в день (1 штука) значительно снижает уровень холестерина
(ПРИМЕЧАНИЕ: грейпфрут не рекомендуется больным
принимающим лекарства)
• Продукты, богатые β-каротином (морковь, шпинат, брокколи, капуста)
• Миндаль и грецкие орехи
• Авокадо (отличный заменитель сливочного масла)
• Фасоль и другие бобовые (чечевица, нут, горох)
• Овсяные хлопья/отруби – 25 г (2-3 столовые ложки) в день достаточно
• Грибы шиитаке, перловка, рисовые хлопья, морские водоросли из листовых видов
• Чай черный и зеленый
Примерное меню для больного с гиперхолестеринемией
Женщина, диета для похудения, меню 1500 ккал
Завтрак:
Овсяная каша с добавками:
Сварить хлопья с овощным напитком, добавить другие ингредиенты
Овсяная каша 30 г 3 столовые ложки
Рисовый напиток с кальцием 200 г 1 стакан
Мягкое манго 200 г 1 небольшой кусочек
Семена чиа или льна 20 г 2 столовые ложки
II Завтрак:
Кус-кус цельнозерновой с добавками:
Кус-кус - залить горячей водой и подождать, пока он набухнет 30 г 1/6 стакана сухих
крупы
Оливковое масло 3 г ½ чайной ложки
Салат 10 г 2 листа
Жареная куриная грудка 50 г ¼ грудки
Сельдерей 140 г 2 палочки
Лимонный сок, прованские травы, перец
Обед:
Паста со шпинатом: 900 03 Отварить цельнозерновую пасту.Нагрейте оливковое масло в сковороде, добавьте чеснок, обжарьте, затем
, затем добавьте шпинат, измельченный сыр фета и вяленые помидоры
Цельнозерновые макароны 60 г 2/3 стакана сухих макарон
Оливковое масло 6 г 1 чайная ложка
Чеснок 1 зубчик
Шпинат 200 г 1 упаковка 200 г
Сыр Фета 40 г 2 ломтика
Вяленые помидоры в масле 3-4 шт.
Рапс
Полдник:
Грецкие орехи 30 г 3 столовые ложки
Абрикос/сушеный инжир 20 г 2 шт.
Ужин:
Салат из тунца:
Ингредиенты Нарезать и смешать
Салат 10 г 2 листа
Тунец в собственном соусе 150 г 1 упаковка 150 г
Маринованный огурец 100 г 1 шт.
Оливки 25 г прибл.10 штук
Помидор 200 г 1 штука
Несколько нарезанных вяленых помидоров с маслом
Прованские травы, лимонный сок, перец
Примерное меню для больного с гиперхолестеринемией
Женщина, меню 1800 ккал
Завтрак:
Овсянка с тертым яблоком и начинки:
Сварить хлопья в молоке, добавить мед, семечки и тертое яблоко
Овсянка 50 г 5 столовых ложек
Молоко 1,5% 200 г 1 стакан
Тертое яблоко 150 г 1 штука
Мед 12 г 1 чайная ложка
Семена льна/зерна чиа 25 г 2 и ½ столовых ложки
II Завтрак:
Сэндвич, заправленный оливковым маслом, с листьями салата и качественной ветчиной плюс соленые огурцы:
Ржаной хлеб грубого помола 70 г 2 ломтика
Оливковое масло 3 г ½ чайной ложки
Салат
Колбаса высшего качества 30 г 2 ломтика альтернативно 2 ломтика творога
Маринованные огурцы 200 г 2 шт
III Завтрак:
Киви или мандарины 140 г 2-3 шт
Грецкие орехи/кешью или миндаль 30 г 3 столовые ложки 900 03 Обед:
Итальянский томатный крем:
Вскипятить воду.Помидоры нарезать поперек, сложить в большую миску и залить кипятком.
Снять кожу. Разогрейте оливковое масло на дне сковороды. Чеснок измельчить, сельдерей нарезать тонкими полосками
и все обжарить 1 минуту. Добавьте помидоры, щепотку соли и перца
, воду и варите без крышки на слабом огне не менее 60 минут. По истечении
этого времени попробуйте суп и при необходимости добавьте мед. Затем нарежьте хлеб небольшими
кубиками, добавьте в суп и варите еще 30 минут.Подавать с рваным базиликом и
крутонами
Спелые помидоры 600 г 3 шт.
Сельдерей 35 г стебель
Чеснок ½ зубчика
Оливковое масло 24 г 2 столовые ложки
соль и черный перец
Вода 300 г 1 и ½ чашки ломтик
Мед 6 г ½ чайной ложки
Для подачи: базилик и гренки (35 г 1 ломтик, хлеб нарезать кубиками и обжарить на сухой сковороде без жира
)
Ужин:
Бутерброд с сыром и овощами:
Смешать сыр с с йогурт и овощи
Хлеб грубого помола 35 г 1 ломтик
Салат 5 г 1 лист
Творог полужирный 150 г ¾ 200 г кубиками
Натуральный йогурт 20 г 2 столовые ложки
Маринованный огурец 100 г 1 шт
Помидор 200 г 1 шт
Расстройства углеводного обмена и предиабета - лечение диетой
Неправильный образ жизни и низкий уровень физической активности также влияют на нарушения углеводного обмена, приводя к развитию предиабета, а у
из нас развернутый сахарный диабет 2 типа.Стоит помнить, что повышенный уровень глюкозы
(уровень глюкозы в крови натощак между 100 - 125 мг/дл; так называемый
аномальный уровень глюкозы в крови натощак) можно снизить, следуя принципам рационального питания.
Основным принципом диетотерапии является ограничение поступления
рафинированных углеводов. Дополнительно меню должно быть богато продуктами с высоким содержанием растворимой клетчатки
(овёс, бобовые, овощи). Еда должна быть низкокалорийной и насыщенной.Таблица гликемического индекса
представлена ниже. Рекомендуется выбирать продукты с низким гликемическим индексом
, т.е. Примеры включают корицу, пажитник, горькую дыню, женьшень или баклажан
[4].
Таблица 1. Гликемический индекс пищевых продуктов.
продукта гликемический индекс
мальтоза (пиво) 110
глюкоза 100
французский фри 95
Candflakes 91
Chips 90
Candy 80
Chips 90
Candy 80
Mody 87
Candy 80
Body 87
Popcorn 85
мука 80
пшеничный хлеб 77
арбузы 77
арбузы бисквиты 70
Шоколадные бары 70
белый рис 75
картофель 56-85
банана 60
Bananas 60
Fanta 68
Mars 68
свекла 65
сахар 70
шоколад 49
цельнозерновой ржаной хлеб 40
молоко 270003 Apple 36
макаронные изделия 50
макаронные изделия 50
для больного с углеводными нарушениями
Женщина, меню 1400 ккал
Завтрак:
Каша с добавками:
Овсянка 40 г 4 ст.
Бутерброд:
Хлеб из спельты / грэм 35 г 1 ломтик
Салат 10 г 2 листа
Жареная грудка курица 50 г ¼ грудки альтернативно 50 г полуобезжиренного творога
(запеченный в пергаменте в духовке)
Сельдерей 140 г 2 палочки
Обед:
Ленты с обжаренными овощами:
Очистить и обсушить кабачки, нарезать вдоль узкими ломтиками.Вымойте и обсушите помидоры.
Приготовить соус: смешать оливковое масло с лимонным соком, перцем, прессованным чесноком
. Поместите овощи на пергаменте в духовку, смажьте соусом и запекайте 10-12
минут при 180°С. Подавайте с приготовленными макаронами, посыпав базиликом.
Макароны из непросеянной муки 40 г ½ стакана сухих макарон
Цуккини 300 г 1 небольшой кусочек
Помидоры черри 250 г 1 пакет 250 г
Листья базилика - горсть, или используйте сухую соль
Соус: чайная ложка лимонного сока, столовая ложка оливкового масла, ½ чеснока гвоздика, перец
Полдник:
Грецкие орехи / миндаль 25 г 2 и столовые ложки
Клубника / малина / смородина 140 г 1 чашка
Ужин:
Салат с сыром рикотта плюс хлеб:
Ингредиенты Нарезать и смешать
Овсянка 50
Овсянка 50
Овсянка 50 Сырая морковь 30
Свежие фрукты 30
Горький шоколад 22
Зеленые овощи, помидоры, кабачки,
чеснок, лук, баклажаны
<15
Салат 10 г 2 листа
Сыр рикотта 125 г ½ упаковки 250 г (альтернативно
творог или 60 г сыра фета)
Маринованный огурец 100 г 1 шт.
Помидор 200 г 1 шт.
Базилик / орегано, лимонный сок, перец
Полбяной хлеб / грэм 35 г 1 ломтик
Примерное меню s для больного с углеводными нарушениями
Женщина, меню 1600 ккал
Завтрак:
Каша с добавками:
Овсянка / овсяные отруби 20 г 2 ст. 10 г 1 столовая ложка
II Завтрак:
Ломтик хлеба с листьями салата и пастой из авокадо:
Яйцо отварить, нарезать кубиками, натереть чеснок и немного посолить травяной морской солью
.Сбрызните авокадо лимонным соком и смешайте его с чесноком. Переложите к
яйцам, перемешайте и приправьте перцем. Добавить оливковое масло, кориандр или другую зелень.
Яйца 58 г 1 шт.
Чеснок 1/4 зубчика
Авокадо 50 г 1/3 шт.
Лимонный сок 3 г ½ чайной ложки
Оливковое масло 3 г ½ чайной ложки 1 ломтик
Салат
III Завтрак:
Венгерские сливы 150 г около 10 штук
Миндаль / орехи 30 г 3 столовые ложки
Обед:
Щи из капусты:
Мясо положить в кастрюлю с лавровым листом и душистым перцем, залить холодной водой.
Довести до кипения и варить около 30 минут. Добавить крупно натертую морковь, мелко нарезанный
лук и нарезанный кубиками картофель и готовить. Наконец, добавьте нашинкованную капусту
, приправьте перцем и майораном, готовьте около 15 минут. Съешьте нарезанное мясо
вместе с супом. Посыпать петрушкой.
Ножка индейки без кожицы 300 г
Квашеная капуста 250 г 2 1/2 чашки
Картофель 210 г примерно 3 шт.
Морковь 200 г 2 шт.
Перец, майоран
Ужин:
Бутерброд с сыром и помидором:
Сырный микс с йогуртом и нарезанным редисом
Хлеб грубого помола 35 г 1 ломтик
Салат 5 г 1 лист
Полуобезжиренный творог 100 г ½ кубика натуральный
Йогурт 200 20 г 2 столовые ложки
Редис 60 г 4 шт
Помидор 200 г 1 шт
Повышенная концентрация мочевой кислоты и подагра – принципы лечения
Диета
Повышенная концентрация мочевой кислоты в сыворотке крови (гиперурикемия) – состояние
, приводящее к развитию подагры .В течение болезни в суставах, мышцах и подкожной клетчатке откладывается
уратов. Симптомом подагры являются острые болевые приступы, которые обычно возникают у больного в ночное время. Стоит иметь в виду, что
и в этом случае лекарством может стать правильно составленная диета. Триггеров острого подагрического артрита следует избегать у
людей с гиперурикемией и подагрой. К таким факторам относятся: чрезмерные физические нагрузки, переохлаждение организма, быстрая потеря веса и избыток алкоголя.
На рисунке 1 показаны продукты, противопоказанные при подагре
. Продукты, которые могут появиться в рационе пациента, включают молочные продукты, большинство фруктов и овощей, цельнозерновые продукты, семена и орехи.
/
Рисунок 1. Продукты питания и противопоказанные вещества при гиперурикемии и подагре
Примерное меню для больного гиперурикемией и подагрой
Женщина, меню 1500 ккал
Завтрак:
Банановый коктейль:
Все ингредиенты можно смешать, не смешивая – можно и кушать
Овсяные хлопья без смешивания 30 г 3 столовые ложки
Банан 60 г ½ кусочка
Натуральный йогурт 200 г 1 стакан
Молотый лен 20 г 2 столовые ложки
II Завтрак:
Зеленый коктейль:
Поместите ингредиенты в чашу блендера, залейте минеральной водой ( ок.½ стакана) и
смесь
Салат ягненка 60 г 3 горсти
Банан 60 г ½ кусочка
Клубника/черника замороженная 140 г 1 стакан
Семена льна 5 г ½ столовой ложки
Минеральная вода
Обед:
Гречневая каша со сладким картофелем после ужина сок:
Гречку отварить и процедить. В сковороду наливаем оливковое масло, добавляем очищенный и нарезанный
мелкими кубиками батат и обжариваем его около 5 минут до мягкости, тем временем
время от времени помешивая. Добавьте нарезанный кубиками лук и тимьян.Обжарить, помешивая,
около 5 минут, добавить измельченный сыр фета, тем временем приправить перцем. Добавить
перца сладкого и вареную крупу, все вместе перемешать и прогреть.
Белая гречка 30 г 1/3 пакетика
Масло рафинированное 18 г 1 и ½ столовые ложки
Батат 200 г 1 штука
Лук несколько долек
1/2 чайной ложки сушеного тимьяна
Перец сладкий
Сыр Фета 40 г 4 тонких ломтика
Сок помидор 300 г 1 маленькая бутылка 0,3 л
Закуска:
Бутерброд:
Хлеб из полбы 35 г 1 ломтик
Масло рапсовое / льняное масло 3 г ½ чайной ложки
Микс салатов горсть
Полужирный творог 50 г ¼ кубика 200 г
Обед:
Яйца всмятку и хлеб плюс помидор:
Яйца 116 г 2 шт.
Хлеб Грэм/полба 35 г 1 ломтик
Микс салатов
Помидор 200 г 1 шт.
Примерное меню для больного с гиперурикемией и подагрой
Женщина , меню
1800 ккал Завтрак:
Бутерброды с оливковым маслом/маслом, листьями салата и творогом плюс зеленый огурец:
Полбяной хлеб 70 г 2 ломтика
Льняное масло/оливковое масло 12 г 1 столовая ложка
Листья салата
Творог 50 г 1/3 пакет a 150 г
Зеленый огурец 200 г 1 шт. попеременно несколько оливок/каперсов
II Завтрак:
Сыр гомогенизированный с медом и миндальными хлопьями:
Сыр гомогенизированный 75 г ½ на 150 г
Мед 25 г 1 столовая ложка
Миндальные хлопья 15 г 1 и ½ столовой ложки
Полдник:
Банан 120 г 1 шт.
Грецкие орехи/пекан/макадамия 30 г 3 столовые ложки
Обед:
Крупник:
Промыть, залить водой, варить на медленном огне.Вымытые, очищенные и промытые овощи
натереть на терке, добавить к предварительно сваренной крупе, добавить промытое мясо и варить под крышкой
. В конце добавьте молоко, соль по вкусу, оливковое масло и доведите до кипения. Перед подачей добавьте
зелени петрушки.
Морковь 100 г 1 шт.
Петрушка 70 г 1 шт. ложка
Соль, щепотка
Ужин:
Овощной салат плюс ломтик хлеба:
Овощи отварить, нарезать кубиками, добавить греческий или натуральный йогурт, оливковое масло и
специи
Картофель 70 г 1 шт.
Морковь 50 г 1 небольшой шт.
Петрушка 50 г 1 шт.
Сельдерей 20 г 1 шт.
Маринованный огурец 100 г 1 шт.
Греческий йогурт 50 г ¼ стакана
Оливковое масло 12 г 1 столовая ложка
Хлеб с полбой 35 г 1 ломтик
Подводя итог, можно сказать, что во многих случаях диета может иметь место. характер лекарственный.В частности,
важен при рассмотрении нарушений обмена веществ, таких как гипергликемия (повышенный уровень сахара
), гиперхолестеринемия (высокий уровень холестерина) или гиперурикемия
(повышенный уровень мочевой кислоты). Основой лечения при упомянутых выше
нарушениях обмена веществ является правильно составленная диета, которая должна представлять собой новый способ питания больного, продолжающийся сколь угодно долго.
Библиография:
В 1970-х годах в прессе и средствах массовой информации развернулась настоящая кампания против холестерина. Его следует избегать, употребляя в пищу продукты с низким содержанием масла, яиц и других животных жиров, а также жирное мясо. Сегодня мы знаем, что диета, богатая углеводами, также может превращать избыток сахара в глицериды и сохранять их в жировой ткани. Также известно, что вы не можете исключить холестерин из своего рациона, так как он необходим для нормального функционирования.Таким образом, кампания против холестерина была очень разрушительной. Ненужное снижение уровня холестерина (например, с помощью статинов) может снизить выработку важных гормонов в организме, что, в свою очередь, снижает физическую и умственную работоспособность.
Холестерин является одним из жиров (липидов), поэтому относится к органическим химическим соединениям. Он вырабатывается только в животных организмах, потому что растения не могут синтезировать это соединение.Организм человека также вырабатывает его, более того, он может поступать с пищей. Холестерин не растворяется в крови, потому что это жир. Именно поэтому его переносят липопротеины, т.е. молекулы, состоящие из жиров и белков. Его концентрация в крови не должна превышать норму, установленную Всемирной организацией здравоохранения. Если его уровень слишком высок, это может привести к атеросклерозу, инсульту или даже сердечному приступу.
Исследования показали, что существует несколько типов липопротеинов.К ним относятся, в том числе триглицеридов и две фракции: ЛПВП и ЛПНП. Эти фракции различаются по своему строению, свойствам и функциям в организме. Их содержание в крови также должно быть в строгих пределах. Холестерин является важным компонентом клеток, желчных кислот, гормонов и витамина D3, поэтому играет важную роль в организме человека.
Холестерин выполняет множество важных биологических функций.В первую очередь это строительный материал для клеток - входит в состав клеточных мембран и митохондрий. Он также необходим для правильного функционирования клеток организма и регулирует многие процессы, происходящие в нашем организме. Помимо прочего, он входит в состав миелиновых оболочек нервных волокон, благодаря чему защищает их от повреждения (как известно, потеря миелина приводит к неврологическим расстройствам). Холестерин также необходим для правильного функционирования рецепторов серотонина в головном мозге (серотонин m.в влияет на самочувствие, регулирует перистальтику кишечника и когнитивные свойства). Принимает участие в выработке витамина D (в коже производное холестерина превращается в витамин D3 под действием солнечных лучей, который в печени и почках превращается в активную форму), который в том числе незаменим. для развития костной, мышечной и нервной систем. Холестерин также участвует в производстве многих гормонов (например, анаболических стероидов, тестостерона, эстрадиола, прогестерона, кортизола, альдостерона).Кроме того, холестерин является соединением, необходимым для выработки желчных кислот в печени.
Холестерин ЛПВП имеет высокую плотность, а фракция ЛПНП низкая. ЛПВП широко известен как «хороший холестерин», потому что он защищает кровеносные сосуды от атеросклероза. Он работает путем связывания избыточного холестерина со стенок сосудов и переноса его в печень, где он подвергается дальнейшей переработке, хранению или выведению с желчью.В здоровом организме концентрация фракции ЛПВП должна быть выше 40 мг/дл, как указано в стандарте. Холестерин ЛПНП, т.е. плохой холестерин — это фракция, которая транспортирует холестерин из печени в клетки организма (в отличие от ЛПВП). Его концентрация в крови должна быть менее 100 мг/дл. Если она превышает это значение, то оседает в коронарных артериях, создавая отложения, что уменьшает их поперечное сечение, что может быстро привести к инфаркту, атеросклерозу или инсульту.
Чтобы обезопасить себя от ишемической болезни сердца и атеросклероза, стоит время от времени проверять уровень холестерина в крови, выполняя так называемуюлипидограмма. Тестирование холестерина измеряет количество общего холестерина в крови, а также ЛПВП, ЛПНП и триглицеридов. Липидограмму обязательно нужно проводить диабетикам, людям с ожирением и людям, страдающим гипертонией, а также хроническими заболеваниями почек или атеросклерозом.
Общий холестерин у здорового человека не должен превышать 200 мг/дл. Рекомендуется, чтобы концентрация хорошего холестерина (ЛПВП) была выше 40 мг/дл (у женщин более 46 мг/дл), а фракция ЛПНП не превышала 115 мг/дл.Уровень триглицеридов не должен превышать 150 мг/дл.
Также важно поддерживать правильное соотношение между фракциями ЛПВП и ЛПНП. У некоторых людей (например, принимающих определенные лекарства) эти значения могут отклоняться от нормы, что не обязательно означает проблемы со здоровьем. Поэтому интерпретация результатов всегда должна быть оставлена на усмотрение врача.
На повышение уровня холестерина в крови влияют многие факторы, в том числе:
Эксперты считают, что насыщенные жиры (содержащиеся в жирном мясе, молочных продуктах и животных маслах) и трансжирные кислоты (содержащиеся в кондитерских изделиях и жареной пище) в первую очередь способствуют повышению уровня липидов. Высокий уровень холестерина увеличивает риск ишемической болезни сердца, инфаркта, инсульта и других заболеваний, вызванных атеросклерозом. Вот почему так важно поддерживать правильный уровень липидов в крови.
В Интернете уже есть много публикаций и статей, предлагающих советы по снижению уровня холестерина. В первую очередь следует изменить свой рацион и образ жизни. Оказывается, адекватная физическая активность может эффективно снизить уровень холестерина в крови. Достаточно каждый день уделять физическим нагрузкам 30 минут, желательно под наблюдением специалиста, чтобы получить нужный результат. Если у нас нет времени или возможности воспользоваться услугами тренера, вы можете заниматься самостоятельно, занимаясь велоспортом, плаванием, бегом, скандинавской ходьбой и даже просто ходьбой или даже ходьбой.Побочным эффектом, который нас очень порадует, непременно станет восстановление вашей давно утраченной стройной фигуры. Вам следует вести гигиенический образ жизни, а именно:
Также важно снизить избыточную массу тела (преимущественно жировую ткань), что снижает уровень холестерина. Статистика показывает, что даже снижение массы тела на несколько процентов (от 5 до 10%) значительно снижает уровень холестерина.
Антихолестериновая диета исключает потребление трансжирных продуктов, т.е. фастфуда, запеканок, картофеля фри, чипсов, шоколадоподобных продуктов и др., и рекомендует ограничить потребление сахара и сладостей. Вы должны есть продукты, содержащие много клетчатки, так как она ограничивает всасывание холестерина из желудочно-кишечного тракта. К ним относятся овсянка, цельнозерновой хлеб, овощи (бобовые, брокколи, белокочанная капуста, помидоры, капуста, чеснок), орехи и семена (например,семена тыквы или льна) и фруктовые (яблоки, тыква, смородина, груши, айва). Жирное мясо и животные жиры следует заменить нежирным мясом, а также оливковым и рапсовым маслом. Также рекомендуется включить в свой рацион жирную морскую рыбу, так как она является богатым источником омега-3 жирных кислот, помогающих поддерживать нормальный уровень холестерина в крови.
В начальный период холестериновая диета, как и любая новинка, может показаться хлопотной, но попробовать стоит.
.90 000 Уровень сахара и холестерина и риск болезни Альцгеймера. «Люди не понимают»Болезнь Альцгеймера считается одним из самых серьезных кризисов здравоохранения 21 века. 52 миллиона человек уже борются с этим необратимым заболеванием мозга. По оценкам, через 30 лет их будет в три раза больше.
Болезнь Альцгеймера в основном связана со старостью и проблемами с памятью, но что это на самом деле? Вы постепенно разрушаете свои нейроны (ваш мозг просто сжимается). Ухудшается память, способность мыслить, выполнение даже простейших задач становится все более трудным и, наконец, невозможным. "Доходит до того, что человек не помнит, что он делал раньше, или что он делал . Наступает полная потеря и беспомощность", - говорит доктор Ольга Мильчарек, невролог из клиники SCM в Кракове.При очень запущенном процессе дегенерации головного мозга больной теряет способность ходить, самостоятельно принимать пищу и может только лежать. Полное интервью с доктором Мильчареком: При болезни Альцгеймера мозг сжимается и исчезает. Почему? Объясняет невролог.
Все эти проблемы связаны с накоплением амилоида в определенных областях мозга. Этот белок занимает место нервных клеток, и в результате этот участок становится слабее и менее активным и со временем исчезает.
Остальная часть под видео.
Ущерб, причиняемый болезнью Альцгеймера, к сожалению, не может быть устранен, и ни одно из доступных сегодня лекарств не излечит ее (большинство из них лучше всего работают у людей на ранних или умеренных стадиях болезни). Более того, начало болезни часто остается незамеченным. Отсюда так важно определить, что способствует возникновению деструктивных изменений в головном мозге и, следовательно, кто наиболее подвержен их риску. Недавно ученые Бостонского университета сделали открытие, которое может очень в этом помочь.Результаты их работы описаны в ежемесячнике «Альцгеймер и слабоумие».
Ученые обнаружили факторы, способствующие развитию болезни Альцгеймера, о которых люди не подозревают. Их исследования показывают, что уровни холестерина и сахара в крови помогают предсказать болезнь Альцгеймера, и это можно сделать уже в 35-летнем возрасте.Анализ ученых показал, что низкий уровень холестерина ЛПВП («хорошего холестерина»), высокий уровень триглицеридов и высокий уровень глюкозы в крови после 35 лет связаны с началом болезни Альцгеймера в более позднем возрасте.
В ходе исследования ученые проанализировали результаты 4932 человек. Когда начались работы, средний возраст участников был 37 лет. Их обследовали регулярно каждые четыре года до достижения 70-летнего возраста. В этих людях,Уровни ЛПВП и липопротеинов, уровень глюкозы в крови, систолическое и диастолическое артериальное давление, индекс массы тела (ИМТ). Из второго исследования участники также прошли когнитивную оценку (проверялся возможный прогресс снижения когнитивных функций).
Проанализировав данные, ученые обнаружили корреляцию между более высоким риском болезни Альцгеймера и низким уровнем ЛПВП, измеренным в первом, втором, шестом и седьмом исследованиях.Анализы связывают болезнь с более высоким уровнем триглицеридов в первом, втором, пятом, шестом и седьмом исследованиях (независимо от лекарств). Высокий уровень глюкозы в крови был достоверно связан с развитием болезни Альцгеймера на каждом этапе исследования. Исследователи также не обнаружили связи между болезнью Альцгеймера и ИМТ или кровяным давлением.
В статье, опубликованной в журнале Medical News Today, специалист по внутренним болезням и молекулярный биолог доктор Эллисон Б.Рейсс объяснил: «Мозг нуждается в холестерине для производства нервных клеток… Его баланс и транспортировка в мозг тщательно контролируются, а липиды очень важны для его функции». Врач также указывает на важный белок, связанный с транспортом липидов, в том числе в головном мозге, — АроЕ.
«Некоторые молекулы ЛПВП содержат апоЕ, их наибольшая концентрация находится в головном мозге», — поясняет он. Следовательно, «качество и количество ApoE-богатых ЛПВП могут частично объяснить их связь с болезнью Альцгеймера».Доктор Сяолин Чжан, один из авторов исследования, добавляет еще один аргумент. По ее мнению, ЛПВП может улучшить кровоток в головном мозге и, таким образом, уменьшить образование амилоидных бляшек. Автоматически более низкий уровень «хорошего холестерина» будет способствовать накоплению этого белка. «Многие люди знают, что высокий уровень холестерина является фактором риска сердечных заболеваний, но они не осознают, что он также является фактором риска развития деменции», — говорит нейробиолог доктор Кэти Брей в журнале Medical News Today.
Что насчет глюкозы? «Мы знаем, что мозг использует глюкозу для получения энергии, но избыток глюкозы может вызывать реакции, которые способствуют повреждению и воспалению. Когда уровень глюкозы высок в течение длительного времени, может развиться хроническое воспаление нервов», — объясняет доктор Рейсс. Другая проблема заключается в том, что высокий уровень глюкозы вызывает выброс инсулина (он снижает уровень сахара в крови), «и это может привести к сумасшедшим колебаниям уровня сахара в мозгу, что очень вредно для нервных клеток», — добавляет она.
Самый важный вывод из открытия бостонских ученых заключается в том, что поддержание правильного уровня ЛПВП, триглицеридов и глюкозы с самого раннего возраста может снизить риск болезни Альцгеймера.
"Употребление меньшего количества сахара и полуфабрикатов, а также регулярные физические упражнения полезны для всех органов, особенно для мозга и сердца.Мониторинг уровня глюкозы и липидов в крови и контроль уровня ЛПВП являются отличными профилактическими мерами», — заключает доктор Эллисон Б. Рейсс, добавляя: «У нас нет лекарств, которые повышают уровень ЛПВП, не вызывая множества побочных эффектов, и если ЛПВП плохого качества, , повышать ЛПВП ему бессмысленно. На данный момент лучший способ поддерживать уровень ЛПВП на высоком уровне — это упражнения и физическая активность».
Однако исследователи отмечают ряд ограничений в своей работе. Поскольку их когорта была белой, они утверждают, что их выводы могут быть неприменимы к другим демографическим группам. Кроме того, они также утверждают, что из-за ограничений дизайна результаты опроса могут неточно отражать возрастные тенденции. Однако все это не влияет на важнейшие выводы, сделанные на основе их анализов.
Часто особое зрелище, звук или запах вызывают в памяти подобную ситуацию, с которой мы уже сталкивались. Какие возможности это нам дает? Как наш организм реагирует на такую эмоцию? Об этом и многих других аспектах, связанных с эмоциями, вы услышите ниже.
Вас может заинтересовать:
Последние открытия врачей, которые исследуют причины и ищут способы лечения болезни Альцгеймера, указывают на то, что она может быть связана с чрезмерным употреблением...
Беата МихаликХолестерин участвует во многих процессах, необходимых для правильного функционирования человеческого организма. Однако важно не превышать определенные стандарты...
Кинга апрельПрисутствие холестерина ЛПНП в крови не является чем-то плохим, если его концентрация не превышает рекомендуемого уровня.Уровень холестерина важен от ...
Магдалена ЧамерскаБолезнь Альцгеймера навсегда разрушает мозг, отбирает память и способность мыслить.Начало часто остается незамеченным. Их можно обнаружить с помощью томографии головного мозга и ...
Моника МиколайскаБолезнь Альцгеймера и деменция в основном связаны со старостью и проблемами с памятью. Однако это только одна сторона этих расстройств. Эти болезни могут напасть раньше...
Моника МиколайскаТест рисования часов — это простой инструмент, который можно использовать для выявления симптомов неврологических расстройств, таких как болезнь Альцгеймера и другие ...
"Страх, неуверенность, чувство опасности преобладают (...) некоторые люди отключены от электричества и газа, им не на чем готовить и как согреться" - рассказывает Медонет...
Моника МиколайскаСлишком высокая концентрация холестерина в крови представляет значительную угрозу для здоровья и даже жизни. Это опасная ситуация, которую лучше предотвратить. Получается...
Элиза КаниаВозможно, вы удивитесь, но холестерин необходим для жизни. Хотя мы обычно думаем о нем как о злодее, он не всегда так плох, как его малюют...
Ханна ЩигелВысокий уровень холестерина чаще всего связан с атеросклерозом, а следовательно, и с ишемической болезнью сердца, инфарктом и инсультом. Однако не все слышали о ЗПА - болезни ...
Моника МиколайскаЗдравствуйте. Мне 34 года, я мужчина. У моей семьи был диабет, у моего отца, среди прочих, диабет, но это заболевание затрагивает многих членов моей семьи. Поэтому я решил купить глюкометр, чтобы контролировать уровень сахара в крови на постоянной основе (замечу, что проблем со здоровьем, связанных с диабетом, у меня пока не было).
Но хотелось бы спросить, какая норма сахара в крови у взрослых? Я искал информацию по этой теме в Интернете, но, к сожалению, нашел разную информацию на разных сайтах. Если глюкометр показывает мне уровень сахара в крови выше 100 мг/дл, это повод для беспокойства?
И является ли это признаком сахарного диабета сразу, или такой уровень сахара в крови у взрослых может появиться, например, после переедания сладкого (стараюсь его избегать).Какая норма сахара в крови у взрослых? Зависит ли это от пола и возраста или это постоянное число? И могут ли разные счетчики измерять сахар по-разному, результат всегда будет одинаковым?
Остальные статьи под видео:
Уважаемый господин, предполагалось, что у взрослого нормального уровня глюкозы натощак составляет 70-99 мг/дл.Если концентрация выше, это уже тревожное состояние, но не сразу говорит о диабете. Концентрация глюкозы натощак от 100 до 125 мг/дл указывает на нарушение уровня глюкозы натощак (IFG) и является преддиабетическим состоянием. IFG является показанием к пероральному тесту на толерантность к глюкозе (OGTT), также известному как глюкозотолерантный тест .
OGTT состоит из потребления 75 г глюкозы и последующего измерения уровня глюкозы через 120 минут. Если через два часа уровень глюкозы составляет 140-199 мг/дл, это обозначается как Нарушение толерантности к глюкозе (НТГ), которое, как и нарушение уровня глюкозы натощак, является преддиабетическим состоянием.Если концентрация глюкозы превышает 200 мг/дл, то диагностируется сахарный диабет. Помимо ПГТТ, диабет можно диагностировать и другими способами. Если у пациента проявляются такие симптомы, как полиурия, повышенная жажда, сонливость, слабость или потеря веса, а случайная концентрация глюкозы в крови (т.е. не натощак) составляет более 200 мг/дл, то также может быть диагностирован сахарный диабет.
Мы также диагностируем сахарный диабет, если хотя бы в двух разных измерениях (измерениях в разные дни) концентрация глюкозы составляет 126 мг/дл и более.Как я писал выше, НТГ и НГГ являются преддиабетом, а это значит, что если пациент не изменит свой образ жизни, у него, скорее всего, разовьется диабет. Преддиабет обычно не требует фармакологического лечения и, как я уже упоминал, изменения образа жизни. Следует позаботиться о здоровом питании и регулярной физической активности. В случае повторных отклонений от нормы уровня глюкозы требуется срочный визит к терапевту.
- Лек. Павел Жмуда-Тшебятовский
Для поддержки процессов регуляции уровня сахара в крови приобретите DuoLife ProSugar - пищевую добавку для регуляции уровня сахара в крови.Аналогичные преимущества вы получите, употребляя DO!Active DOUBLE PACK – суточную дозу витаминов группы В. Кроме того, вы позаботитесь об иммунной и нервной системах, а также улучшите состояние волос, кожи и ногтей.
Редакция рекомендует:
Вы давно не можете найти причину своих недомоганий или все еще ищете ее? Хотите рассказать нам свою историю или привлечь внимание к распространенной проблеме со здоровьем? Пишите в адрес рассылки @medonet.пл. # ВместеМы МожемБольше
Угревая сыпь обычно связана с половым созреванием, но от этой проблемы страдают и взрослые женщины. Темп жизни, работа, стресс и загрязнение окружающей среды подвергают вас риску...
Пресс-материалыСердце — самый эффективный насос, насколько нам известно.Однако миллионы людей во всем мире ежегодно умирают от его болезней. В США один ...
Зузанна ОпольскаБолезнь Альцгеймера опустошает мозг, лишая память, мышление и нормальную жизнь. Это не может быть обращено вспять. Однако вероятность заболевания может быть ...
Моника МиколайскаВ Польше насчитывается ок.400 тысяч заболевания, характерные для детского возраста. Оспа, корь, краснуха, эпидемический паротит - болезни, которые у взрослых...
Эдита БжозовскаВитамин D является одним из самых недооцененных витаминов для здоровья человека.Его недостаток может привести не только к рахиту или остеопорозу, но и к -...
Марек МейсснерЛишний вес и ожирение – бич нашего времени.Уже более половины взрослых поляков имеют лишний вес. Из-за них может упасть продолжительность жизни человека. Откуда...
Ива ЭмбиньерСредняя длина и обхват полового члена далеки от того, что вы видите в фильмах для взрослых и в рекламных роликах, обещающих его зрелищность...
Беата МихаликСитуация в Сингапуре постепенно нормализуется. До недавнего времени страна боролась с высоким ростом инфекций. Однако очень большой процент полностью...
Адриан ДомбекCRP стал широко использоваться с недавнего времени. Всего несколько десятков лет назад о нем почти никто не слышал, а в наши дни все чаще во время...
Коклюшем можно заболеть в любом возрасте и даже несколько раз в жизни, в то время как почти все взрослое население Польши не имеет иммунитета к этому опасному заболеванию...
ПАПСкандинавская диета — одна из самых здоровых в мире. Оказывается, он может снизить уровень сахара и холестерина в крови вне зависимости от того, худеет пользователь или нет, показало исследование ученых из Копенгагена. От чего это происходит?
Скандинавские страны, такие как Норвегия, Исландия, Швеция и Дания, входят в десятку лучших мест для жизни в мире, согласно отчету ООН.Теперь также было доказано, что диета, используемая их жителями, также является одной из самых здоровых диет в мире. Исследование скандинавской диеты было опубликовано в журнале Clinical Nutrition.
Скандинавская диета похожа на полезную для сердца и богатую рыбой средиземноморскую диету, но имеет несколько особенностей. Скандинавская диета основана на большом количестве овощей, ягод, рыбы, цельных зерен и масел и ограниченном количестве мяса (кроме рыбы).Более того, скандинавы рекомендуют вам ловить рыбу и собирать фрукты в дикой природе — лучше, чтобы они не были с ферм или урожая. (Что, конечно, возможно не везде).
Благотворное влияние скандинавской диеты на здоровье подчеркивается уже несколько лет. Имеющиеся данные свидетельствуют о том, что он может, в частности, предотвратить ожирение, снизить риск сердечно-сосудистых заболеваний, диабета 2 типа, высокого кровяного давления и высокого уровня холестерина. Это польза для здоровья, которая обычно приходит после потери веса.
- Большинство людей считают, что положительное влияние на уровень сахара и холестерина в крови оказывает только снижение веса. Мы выяснили, что это не так. Есть и другие механизмы, говорит д-р Ларс Ове Драгстед, ведущий автор статьи.
См. также
Д-р Ларс Ове Драгстед, ученый и заведующий секцией кафедры питания, физических упражнений и спорта Копенгагенского университета, совместно с учеными из Финляндии, Норвегии, Швеции и Исландии , исследовали образцы крови и мочи 200 человек старше 50 лет.возраст. Все участники исследования имели повышенный ИМТ и повышенный риск развития диабета и сердечно-сосудистых заболеваний. (Короче говоря: они были толстыми и не очень физически подготовленными.)
На протяжении 6-месячного исследования участники были разделены на две группы: одна придерживалась скандинавской диеты, а другая — обычной диеты (контрольная группа), которая содержала обычное количество соли, сахара и вредных жиров. По прошествии этого времени исследователи пришли к выводу - оказалось, что люди на нордической диете "стали намного здоровее"
- У этих людей был ниже уровень холестерина, ниже общий уровень насыщенных и ненасыщенных жиров в крови, лучше уровень глюкозы регулирование (по сравнению с контрольной группой).Важно отметить, что участники этой группы имели постоянный вес на протяжении всего эксперимента, потому что мы просили их есть больше, если они начали худеть. И даже без потери веса мы увидели все эти положительные эффекты, — объясняет доктор Драгстед.
См. также
По словам исследователей, «польза для здоровья объясняется уникальным жировым составом скандинавской диеты».Ненасыщенные жиры омега-3 и омега-6 в скандинавской диете поступают в основном из рыбы, семян льна, семян подсолнечника и рапса. Эти жиры очень полезны для организма, но ученым еще предстоит полностью понять, как эти жиры помогают снизить уровень сахара и холестерина в крови.
- Проанализировав кровь участников, мы обнаружили, что у тех, кто получил наибольшую пользу от изменения диеты, были совершенно другие метаболические профили в плазме и моче, чем в контрольной группе.В основном это вещества, которые, по-видимому, связаны с ненасыщенными жирными кислотами в маслах, которыми богата скандинавская диета. Это признак того, что эти жиры играют, пожалуй, самую важную роль в наблюдаемом здесь влиянии на здоровье, говорит ведущий автор исследования.
Д-р Драгстед подчеркивает, однако, что потеря веса, которая часто происходит из-за скандинавской диеты, остается очень важной для общего улучшения здоровья. Наше исследование просто показывает, что не только потеря веса приводит к этим преимуществам.Важную роль играет и уникальный состав жиров, добавляет ученый.
См. также
Скандинавская диета типична для таких стран, как Дания, Швеция, Норвегия, Финляндия, Гренландия, Фарерские острова и Исландия.Он основан на продуктах, которые производятся на месте и экологически устойчивы.
Продукты, рекомендуемые в скандинавской диете:
Стоит отметить, что польза для здоровья от скандинавской диеты заключается в снижении риска образования тромбов, диабета 2 типа, высокого кровяного давления и уровня холестерина, а также сердечно-сосудистых заболеваний в целом.
См. также
Приведенный выше совет не может заменить визит к специалисту.Помните, что при любых проблемах со здоровьем обращайтесь к врачу.Источник: MedicalNewsToday / The New Daily / Clinical Nutrition
.